обработка пупочной ранки при омфалите алгоритм — 1 рекомендаций на Babyblog.ru
Когда отпадает пуповина?
Пуповина отпадает, как правило, через неделю после рождения. Но если она была очень толстой, то несколько позже. Максимум – 2 недели.
Купание и пупок
При незажившей пупочной ранке купание не противопоказано.
Современные специалисты не рекомендуют кипятить воду для купания детей с первых дней жизни. Достаточно обеззаразить воду слабым раствором перманганата калия (марганцовки). Но будьте осторожны – следите, чтобы кристаллы марганцовки не вызвали химического ожога у малыша. Для этого разведите несколько гранул марганцовки в пиале, где отчетливо видно растворились ли все гранулы или нет. Затем влейте содержимое пиалы в ванночку.
Купать можно как маленькой ванночке, так и в большой ванне, которую предварительно нужно вымыть содой или детским мылом. Но не в коем случае не обычным средством для мытья сантехники.
Применение детского мыла при купании также не противопоказано.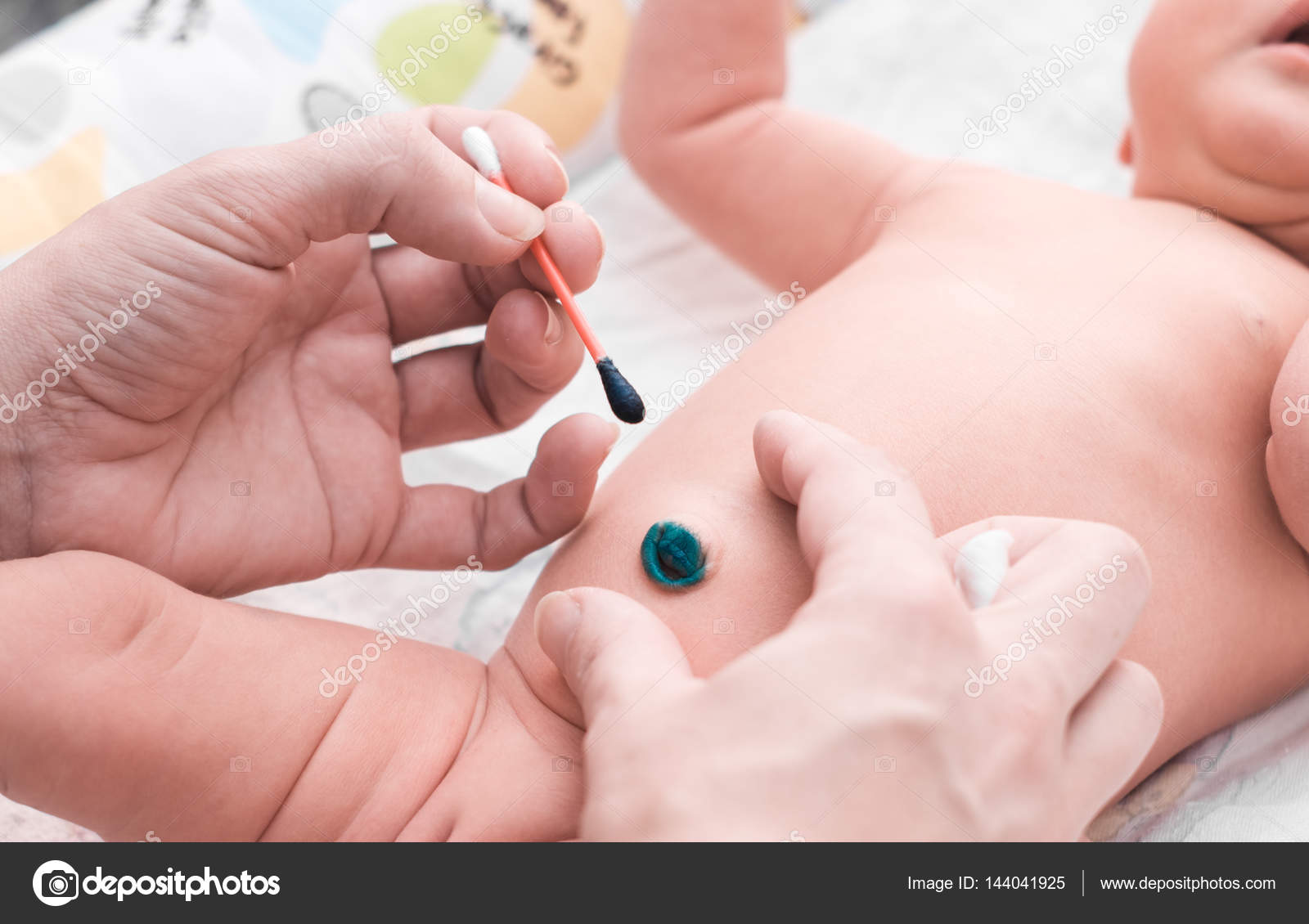
 Заболевания пупка у новорожденных Омфалит у новорожденных Омфалит — воспаление пупочного кольца. Это заболевание опасно тем, что воспаление может перейти внутрь брюшной полости и спровоцировать перитонит и сепсис. Лечение только на основе антибиотиков и только под наблюдением врача
Заболевания пупка у новорожденных Омфалит у новорожденных Омфалит — воспаление пупочного кольца. Это заболевание опасно тем, что воспаление может перейти внутрь брюшной полости и спровоцировать перитонит и сепсис. Лечение только на основе антибиотиков и только под наблюдением врача

Диагностика причин мокнущего пука, хирургия Heartman Clinic
Причинами мокнущего пупка могут быть:
– развитие омфалита – воспаления кожи и подкожной клетчатки в области пупка,
Для выяснения точной причины необходим осмотр хирурга с обязательным бак.посевом отделяемого и ревизией пупочного кольца.
Тактика лечения будет зависеть от того, что явилось причиной. Если это омфалит — лечение консервативное. Если свищ, то избавиться можно только хирургическим способом.
Омфалит
Омфалит — это воспаление кожи и подкожной клетчатки в области пупка. Развитие омфалита может быть вызвано различными причинами, чаще всего это инфекция (бактериальная или грибковая).
Заболевание проявляется покраснением и отеком кожи в области пупка и появлением в области пупочной ямки гнойно-кровянистых выделений.
Нередко воспалительный процесс распространяется на пупочные сосуды, затем может перейти на стенку артерии и окружающие ткани, что приводит к артерииту или флебиту пупочных сосудов.
В зависимости от степени заболевания омфалит делится на три формы:
- простая,
- флегмонозная,
- некротическая.
Каждая форма отличается масштабом очага поражения, имеет свои симптомы и способы лечения.
Формы омфалита
При простой форме (мокнущий пупок) общее состояние больного не страдает, в области пупка отмечается мокнутие с серозным или серозно-гнойным отделяемым, которое образует корочки.
Длительное мокнутие приводит к образованию избыточных грануляций на дне пупочной ранки (фунгус пупка), которые затрудняют ее эпителизацию.
Возможно плотное грибовидное разрастание розового цвета — грибовидная опухоль.
Флегмонозная форма характеризуется распространением воспалительного процесса на окружающие ткани. В окружности пупка отмечается покраснение, определяется инфильтрация мягких тканей, пальпация болезненная.
Пупочная ямка представляет собой язву, окруженную уплотненным, утолщенным кожным валиком. При надавливании на околопупочную область из пупочной ранки выделяется гной.
Некротическая форма омфалита обычно является следствием флегмонозной формы. Процесс распространяется не только в стороны, как при флегмоне передней брюшной стенки, но и вглубь. Наступает некроз (омертвление) кожи и подкожной клетчатки и отслойка её от подлежащих тканей. Инфекция может распространиться на пупочные сосуды, что приводит к развитию пупочного сепсиса. Поэтому очень важно купировать процесс максимально быстро до развития периартериита пупочных сосудов.
Наступает некроз (омертвление) кожи и подкожной клетчатки и отслойка её от подлежащих тканей. Инфекция может распространиться на пупочные сосуды, что приводит к развитию пупочного сепсиса. Поэтому очень важно купировать процесс максимально быстро до развития периартериита пупочных сосудов.
Лечение омфалита
В большинстве случаев лечение не вызывает никаких сложностей.
При простой форме омфалита лечение заключается в ежедневной обработке пупочной области и пупочного кольца (растворами антисептиков с наложением антисептических мазей, при необходимости с обязательным дренированием, и обязательным применением физиолечения. Для этого необходимо как можно раньше обратиться к хирургу.
При флегмонозной и некротической
Записаться на консультацию к специалисту
Свищ пупка
Свищ пупка чаще всего является врожденной патологией.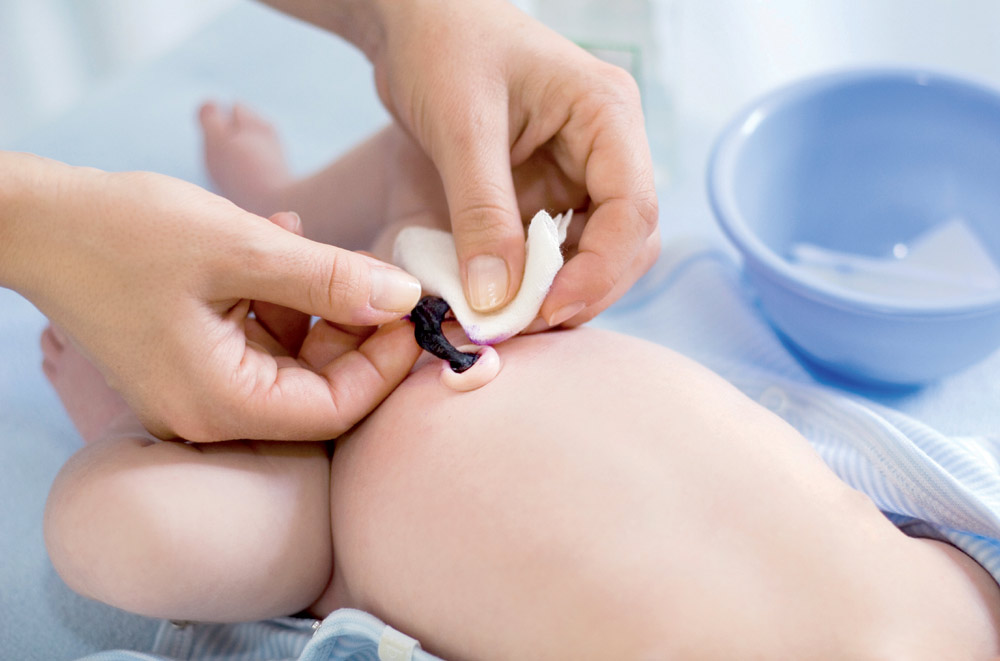 Развивается в результате:
Развивается в результате:
- незаращения желточно-кишечного
- незаращения мочевого протока.
При незаращении желточно-кишечного протока в области пупка образуется кишечно-пупочный свищ с кишечным или слизистым отделяемым. Иногда через свищевой ход выпадает слизистая оболочка кишки, реже — сальник.
При незаращении мочевого протока (урахуса) образуется пузырно-пупочный свищ, и тогда отделяемое, как правило, моча.
Приобретенные пупочные свищи наблюдаются после продолжительного воспалительного процесса передней стенки живота, когда через пупок вскрывается гнойный абсцесс.
В обоих случаях лечение хирургическое — производят иссечение свищей и ушивание дефектов в стенке пузыря или кишки. Консервативное лечение возможно при отсутствии отделяемого из свища.
Необходимо помнить, что самолечение чаще всего приводит к усугублению процесса, а в лучшем случае – лишь к временному облегчению. Только после осмотра хирурга и стандартных диагностических исследований можно выставить правильный диагноз и подобрать оптимальную тактику лечения.
Специалисты Хартман клиник
причины, симптомы, диагностика и лечение
Омфалит – инфекция пуповинного остатка и пупочной ранки, приводящая к воспалению кожи и подкожной клетчатки, нарушению процессов эпителизации. Омфалит сопровождается серозной или гнойной экссудацией, гиперемией и инфильтрацией пупочного кольца, повышенной температурой и признаками интоксикации; в тяжелых случаях омфалит осложняется флегмоной, перитонитом и пупочным сепсисом. Диагностика омфалита заключается в осмотре ребенка детским специалистом, проведении УЗИ мягких тканей и органов брюшной полости, посева отделяемого из пупочной ранки. Лечение омфалита включает местную обработку пупка антисептиками, перевязки, антибиотикотерапию, физиотерапию (УФО, УВЧ), по показаниям – хирургическое лечение.
Общие сведения
Омфалит
Причины омфалита
Развитие омфалита связано с попаданием инфекции через культю пуповины или незажившую пупочную ранку.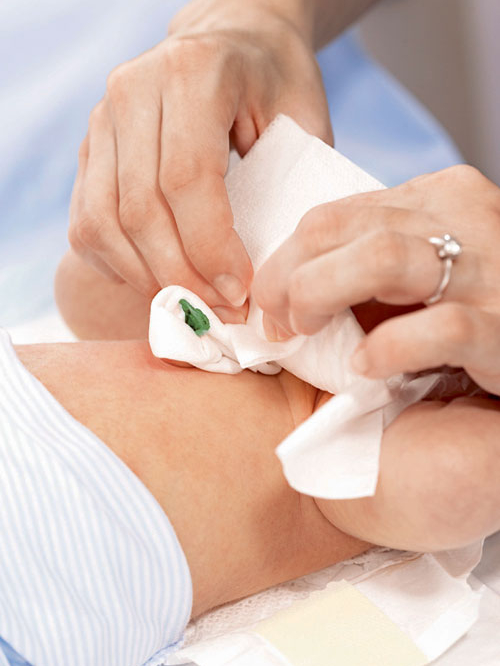 Это может произойти в случае пренебрежения гигиеническими нормами и правилами ухода за новорожденным и обработкой пупочной раны, наличии пеленочного дерматита или других инфекционных заболеваний кожи у новорожденного (пиодермии, фолликулита). В редких случаях инфицирование возможно во время лигирования пупочного канатика, однако чаще заражение происходит между 2-ми и 12-ми сутками жизни.
Это может произойти в случае пренебрежения гигиеническими нормами и правилами ухода за новорожденным и обработкой пупочной раны, наличии пеленочного дерматита или других инфекционных заболеваний кожи у новорожденного (пиодермии, фолликулита). В редких случаях инфицирование возможно во время лигирования пупочного канатика, однако чаще заражение происходит между 2-ми и 12-ми сутками жизни.
Риск развития омфалита повышен у недоношенных детей, рожденных от преждевременных или патологически протекавших родов, внебольничных (в т. ч. домашних) родов, детей с внутриутробными инфекциями, гипоксией, врожденными аномалиями (неполным пупочным, желточным или мочевым свищом).
Возбудителями омфалита чаще всего оказываются стафилококки, стрептококки, примерно в 30% случаев — грамотрицательные микроорганизмы (кишечная палочка, клебсиелла и др.). Источником инфекции могут выступать кожные покровы младенца, загрязненные мочой, испражнениями, гноеродной флорой; предметы ухода, руки ухаживающего персонала (медицинских работников, родителей) и др.
Классификация омфалита
По причинам возникновения омфалит может быть первичным (при инфицировании пупочной ранки) или вторичным (в случае присоединения инфекции на фоне имеющихся врожденных аномалий — свищей). Вторичный омфалит у ребенка развивается в более поздние сроки и протекает более длительно.
По характеру и степени воспалительных изменений в области пупка различают катаральный или простой омфалит («мокнущий пупок»), флегмонозный и гангренозный (некротический) омфалит.
В спектре рассмотрения клинического течения омфалита заболевание может представлять практический интерес для педиатрии, детской хирургии, детской дерматологии, детской урологии.
Симптомы омфалита
Наиболее частая и прогностически благоприятная форма заболевания — катаральный омфалит. Обычно самостоятельное отпадение пуповинного остатка у новорожденного происходит на первой-второй неделе жизни. На его месте образуется рыхлая кровянистая корочка; окончательная эпителизация пупочной ранки при должном уходе отмечается к 10-15 дню жизни. В случае развития локального воспаления пупочная ранка не затягивается, из нее начинает выделяться скудный секрет серозного, серозно-геморрагического или серозно-гнойного характера. Ранка периодически затягивается корочками, однако после их отторжения дефект не эпителизируется. Пупочное кольцо гиперемировано и отечно. При длительном мокнутии (в течение 2-х и более недель) может происходить избыточное разрастание грануляций с формированием на дне пупочной ранки грибовидного выпячивания – фунгуса пупка, который еще более затрудняет заживление. Общее состояние новорожденного (аппетит, физиологические отправления, сон, прибавка в массе) при простой форме омфалита обычно не нарушено; иногда отмечается субфебрилитет.
В случае развития локального воспаления пупочная ранка не затягивается, из нее начинает выделяться скудный секрет серозного, серозно-геморрагического или серозно-гнойного характера. Ранка периодически затягивается корочками, однако после их отторжения дефект не эпителизируется. Пупочное кольцо гиперемировано и отечно. При длительном мокнутии (в течение 2-х и более недель) может происходить избыточное разрастание грануляций с формированием на дне пупочной ранки грибовидного выпячивания – фунгуса пупка, который еще более затрудняет заживление. Общее состояние новорожденного (аппетит, физиологические отправления, сон, прибавка в массе) при простой форме омфалита обычно не нарушено; иногда отмечается субфебрилитет.
Флегмонозный омфалит характеризуется распространением воспаления на окружающие ткани и обычно является продолжением «мокнущего пупка». Кожа вокруг пупка гиперемирована, подкожная клетчатка отечна и возвышается над поверхностью живота. Рисунок венозной сети на передней брюшной стенке усилен, наличие красных полос свидетельствует о присоединении лимфангита.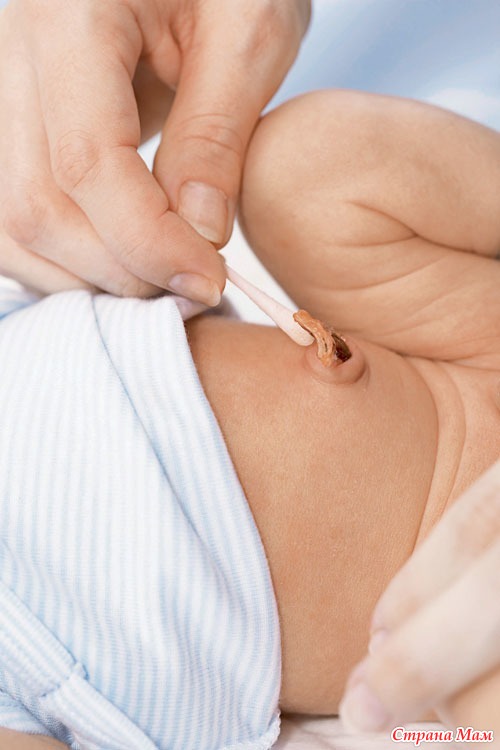
Кроме мокнутия пупочной ранки, отмечается пиорея – истечение гнойного отделяемого и выделение гноя при надавливании на околопупочную область. Возможно образование на дне пупочной ямки язвочки, покрытой гнойным налетом. При флегмонозном омфалите состояние младенца ухудшается: температура тела повышается до 38°С, выражены признаки интоксикации (вялость, плохой аппетит, срыгивания, диспепсия), замедляется нарастание массы тела. У недоношенных детей локальные изменения при омфалите могут быть выражены минимально, зато на первый план обычно выходят общие проявления, молниеносно развиваются осложнения.
Некротический омфалит встречается редко, обычно у ослабленных детей (с иммунодефицитом, гипотрофией и т. д.). При этом расплавление клетчатки распространяется в глубину. В области пупка кожа приобретает темно-багровый, синюшный оттенок. При некротическом омфалите воспаление практически всегда переходит на пупочные сосуды. В некоторых случаях могут некротизироваться все слои передней брюшной стенки с развитием контактного перитонита. Гангренозный омфалит имеет наиболее тяжелое течение: температура тела может снижаться до 36°С, ребенок истощен, заторможен, не реагирует на окружающие раздражители.
Гангренозный омфалит имеет наиболее тяжелое течение: температура тела может снижаться до 36°С, ребенок истощен, заторможен, не реагирует на окружающие раздражители.
Омфалит может осложняться флегмоной передней брюшной стенки, артериитом или флебитом пупочных сосудов, абсцессами печени, энтероколитом, абсцедирующей пневмонией, остеомиелитом, пупочным сепсисом.
Диагностика и лечение омфалита
Обычно для распознавания омфалита достаточно осмотра ребенка неонатологом, педиатром или детским хирургом. Для определения возбудителя бактериальной инфекции и подбора антибактериальной терапии проводится бакпосев отделяемого пупочной ранки на флору с чувствительностью.
Для исключения осложнений омфалита (флегмоны брюшной стенки, абсцессов брюшной полости, перитонита) ребенку показано проведение УЗИ мягких тканей, УЗИ брюшной полости, обзорной рентгенографии брюшной полости. В обязательном порядке ребенка с омфалитом должен осмотреть детский хирург.
При назначении лечения омфалита учитывается его форма и общее состояние новорожденного. В амбулаторных условиях под контролем педиатра возможно лечение только катарального омфалита; в остальных случаях показана госпитализация новорожденного.
При простом омфалите производится местная обработка мокнущей пупочной ранки 3-4 раза в день вначале перекисью водорода, затем водными или спиртовыми растворами антисептиков – фурацилина, диоксидина, хлорофиллипта, бриллиантовой зелени. Все манипуляции (обработка, просушивание пупочной ранки) проводятся отдельными ватными палочками или тампонами. Применяется физиотерапевтическое лечение – УФО, СВЧ, УВЧ-терапия, гелий-неоновый лазер. При разрастании фунгуса осуществляется его прижигание нитратом серебра. В период лечения омфалита купание ребенка производится в слабом растворе калия перманганата.
При флегмонозной форме омфалита, кроме выше перечисленных мероприятий, на область воспаления накладываются повязки с антибактериальными и антисептическими мазями (бацитрацин/полимиксин B, Вишневского), производится обкалывание очага антибиотиками, назначаются системные антибактериальные препараты и инфузионная терапия, вводится противостафилококковый иммуноглобулин. При формировании гнойника прибегают к его хирургическому вскрытию.
При формировании гнойника прибегают к его хирургическому вскрытию.
При развитии некротического омфалита производится иссечение некротизированных тканей, осуществляются перевязки, проводится активное общее лечение (антибиотики, витаминотерапия, переливания плазмы, физиотерапия и пр.).
Прогноз и профилактика омфалита
Катаральный омфалит легко поддается лечению и обычно заканчивается выздоровлением. Прогноз флегмонозного и некротического омфалита зависит от адекватности и сроков начала лечения, присоединения вторичных осложнений и состояния ребенка. При генерализованных септических осложнениях возможен летальный исход.
Профилактика омфалита предполагает соблюдение асептики при обработке пуповины, ежедневном уходе за пупочной ранкой, соблюдение гигиены ухаживающим персоналом. Категорически недопустимо насильственно срывать корочки с пупочной ранки, закрывать ее повязкой или подгузником, заклеивать лейкопластырем, поскольку это провоцирует мокнутие и инфицирование. В случае покраснения пупочной ранки, появления отечности и отделяемого следует незамедлительно проконсультироваться у педиатра.
В случае покраснения пупочной ранки, появления отечности и отделяемого следует незамедлительно проконсультироваться у педиатра.
Омфалит у детей: причины, методы лечения и правила ухода за пупком новорожденного
Избежать воспаления пупка очень просто. Сразу после выписки из роддома начинайте тщательно обрабатывать пуповину ребенка антисептическими средствами и следите за чистотой пупочной ранки. После того, как пуповина отпадет, уход за пупком должен стать еще более тщательным. Чаще всего ранку принято обрабатывать бриллиантовым зеленым. Если к 15 дню после рождения пупочная ранка малыша не затянулась, обращайтесь к врачу за консультацией.
Взрослым для профилактики омфалита нужно следить за чистотой своего пупка. Если он у вас глубокий, то хорошо мойте его при проведении ежедневных гигиенических процедур.
Если вы сделали пирсинг, а пупок воспалился и сильно болит, обрабатывайте пораженный участок так же, как это делают и новорожденным. Если воспаление не проходит, а продолжает развиваться, это значит, что сережку в пупке вам не носить. Не делайте повторный пирсинг, так как патологический процесс в этой области может стать для вас постоянным.
Не делайте повторный пирсинг, так как патологический процесс в этой области может стать для вас постоянным.
Также узнайте о том, что нужно делать при первых симптомах коронавируса — знание самых первых симптомов и этих первых действий поможет сориентироваться и поступить правильно, сохранив здоровье.
А еще мы, команда Медмаркета Аптека24, провели собственное исследование и узнали, как лечат коронавирус в Украине и в странах мира. Теперь вы тоже можете узнать не только все известные ученым и исследователям подробности о COVID-19, но и чем наше лечение отличается от зарубежного.
apteka24.ua желает вам здоровья и завидного спокойствия!
Данный редакционный материал прошел проверку на достоверность, осуществленную педиатром медицинского центра Medical Plaza — Бондаренко Сергеем Анатольевичем.
Источники
Уніфікований клінічний протокол первинної медичної допомоги / МОЗ
Профилактика, диагностика и лечение омфалита у новорожденных / Акушерство и гинекология
Заболевания кожи и подкожной клетчатки в период новорожденности / БГМУ
Omphalitis / NCBI
Umbilical Stump Infection / Children Dayton
A to Z: Omphalitis / Kidshealth
Omphalitis / PEDS
Отказ от ответственности
apteka24.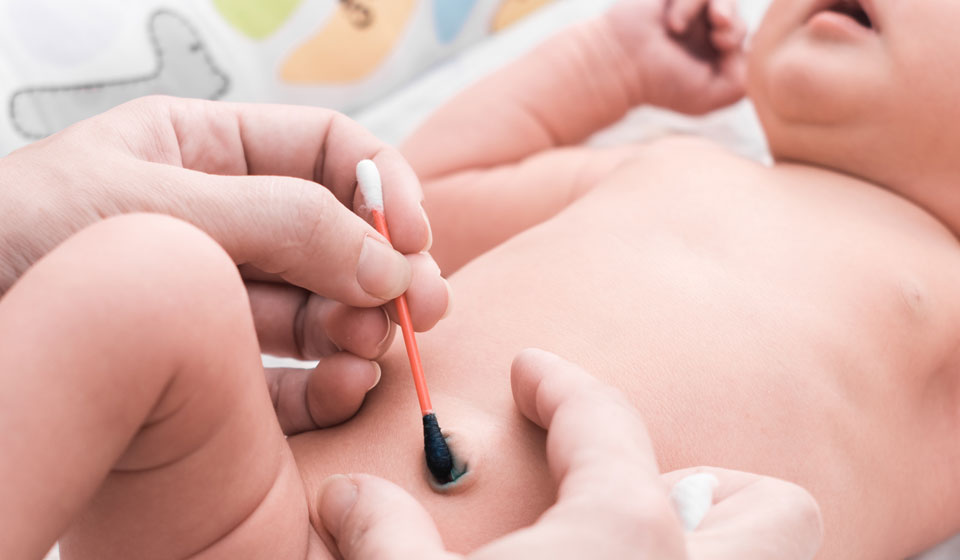 ua предоставляет исчерпывающую и надежную информацию по вопросам медицины, здоровья и благополучия, однако постановка диагноза и выбор методики лечения могут осуществляться только вашим лечащим врачом! Самолечение может быть небезопасным для вашего здоровья. apteka24.ua не несет ответственности за возможные негативные последствия, возникшие в результате использования пользователями apteka24.ua информации, размещенной на сайте.
ua предоставляет исчерпывающую и надежную информацию по вопросам медицины, здоровья и благополучия, однако постановка диагноза и выбор методики лечения могут осуществляться только вашим лечащим врачом! Самолечение может быть небезопасным для вашего здоровья. apteka24.ua не несет ответственности за возможные негативные последствия, возникшие в результате использования пользователями apteka24.ua информации, размещенной на сайте.
Как и чем обрабатывать пупок новорожденного: обработка пупочной ранки
Выражение «пуп земли» появилось не случайно, ведь в первые недели после рождения малыша именно пупок становится центром внимания молодой мамы. Этому есть простое объяснение: данное место на теле очень подвержено травмированию и попаданию инфекции. Поэтому очень важно внимательно следить за процессом заживления и своевременно обрабатывать ранку.
КАК ОБРАЗУЕТСЯ ПУПОЧНАЯ РАНКА
Когда ребенок появляется на свет, пуповина сразу фиксируется специальным зажимом и крепко перевязывается рядом с будущим пупком. Только после этого она отсекается. Разрез проводится между местом перевязывания и зажимом. Оставшийся небольшой участок засыхает и самостоятельно отпадает, а на этом месте появляется пупочная ранка и в дальнейшем сам пупок. Если соблюдаются все гигиенические правила и рекомендации врача, полное заживление наступает примерно через 2 недели после рождения. Если новорожденного наблюдает патронажная медсестра из местной поликлиники, она может помочь провести первую домашнюю обработку и показать, как в дальнейшем это делать родителям.
Только после этого она отсекается. Разрез проводится между местом перевязывания и зажимом. Оставшийся небольшой участок засыхает и самостоятельно отпадает, а на этом месте появляется пупочная ранка и в дальнейшем сам пупок. Если соблюдаются все гигиенические правила и рекомендации врача, полное заживление наступает примерно через 2 недели после рождения. Если новорожденного наблюдает патронажная медсестра из местной поликлиники, она может помочь провести первую домашнюю обработку и показать, как в дальнейшем это делать родителям.
ОСНОВНЫЕ РЕКОМЕНДАЦИИ
Обработка пупочной ранки у новорожденного в первую очередь направлена на защиту от воспаления и инфекции. Для этого следует соблюдать несколько простых правил.
1. Воздушные ванны и свободный доступ воздуха к пуповине – одно из главных условий заживления ранки. Главную опасность таит постоянное ношение подгузника. Это средство гигиены, которое сильно облегчает жизнь родителям, но закрывает пупок и частенько натирает его./121386666-56a76f563df78cf77295ec5e.jpg) Чтобы избежать проблем, стоит либо покупать подгузники со специальными прорезями, либо делать отверстия самостоятельно.
Чтобы избежать проблем, стоит либо покупать подгузники со специальными прорезями, либо делать отверстия самостоятельно.
2. Влажность является идеальной средой для бактерий и развития инфекции. Поэтому пупок должен всегда оставаться сухим (конечно, за исключением купания). Родителям надо постоянно следить за чистотой и сухостью пеленок и распашонок, при необходимости сразу менять их на новые. Кстати, после стирки вещи малыша должны быть тщательно выглажены.
3. Многие мамы боятся купать малыша с незажившим пупочком. Но водные процедуры не просто разрешены, а являются неотъемлемой частью гигиены (если только врач не дал на этот счет иных указаний).
4. Еще совсем недавно врачи советовали проводить обработку пупочной ранки с зеленкой и перекисью водорода. Однако последние исследования показали, что необходимость в этой процедуре есть только в том случае, если после отпадания пупочного остатка образовалась корочка. В этом случае обрабатывать ранку стоит 1 раз в день. Сначала капните в пупочек немного перекиси водорода, уберите размягченные корочки ватной палочкой или диском и аккуратно промокните пупочную впадину ватным тампоном, смоченным в зеленке.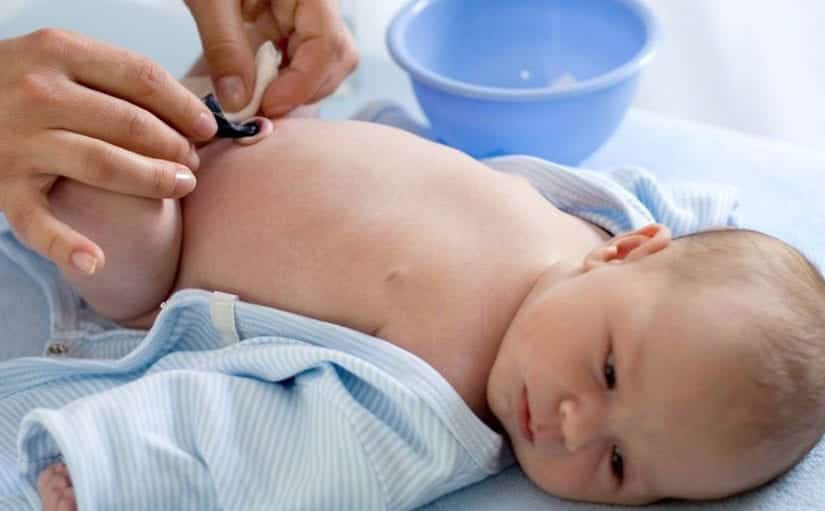
5. Купание – это важно, но не стоит проводить его слишком часто. Гигиенические процедуры нужны малышу в среднем один раз в день. Чем реже вы будете тревожить ранку, тем быстрее она заживет.
6. Так как уход за пупочной ранкой предполагает постоянный доступ воздуха, то закрывать ее пластырем или бинтом нельзя. Для скорейшего заживления кожа должна дышать.
7. Обязательно вызовите врача, если вы заметили, что кожа вокруг пупка покраснела и опухла. Обратиться к специалисту нужно и в том случае, если внутри пупочка появились неприятные гнойные выделения. Еще одна причина для беспокойства – длительное заживление пупочной ранки (в норме этот процесс занимает обычно 10–14 дней, максимум 3 недели).
Соблюдение этого несложного алгоритма обработки пупочной ранки может помочь защитить кроху от инфекции и ускорить процесс заживления.
Главная
Дорогие друзья!
Уважаемые пользователи сайта!
Областное государственное бюджетное профессиональное образовательное учреждение «Рязанский медицинский колледж» (ОГБПОУ «Рязанский медицинский колледж») отметил своё стопятилетие.
Датой создания образовательной организации считается 1 сентября 1910 года, когда состоялось открытие фельдшерско-акушерской школы общества врачей Рязанского губернского земства.
Сегодня наш колледж – одно из старейших учебных заведений в России по подготовке, профессиональной переподготовке и повышению квалификации медицинских работников со средним профессиональным образованием.
Главной целью работы колледжа остается подготовка высококвалифицированных, всесторонне развитых специалистов, готовых к дальнейшему профессиональному и личностному росту. Подготовка специалистов осуществляется в соответствии с запросами регионального рынка труда, с учетом особенностей развития экономики, социальной сферы, техники, технологий, науки и культуры региона в рамках доступности и непрерывности профессионального образования.
Современное состояние и процесс непрерывного развития Рязанской области предъявляет к нашей образовательной организации целый ряд требований. В непростых экономических условиях сегодняшнего дня здравоохранение города и области сохраняет свое приоритетное положение. Это происходит во многом, благодаря совершенствованию системы здровоохранения, а также за счет реализации Министерством здравоохранения Рязанской области долгосрочных целевых и межведомственных программ. Развитие новых перспективных методов профилактики, диагностики и лечения, масштаб и сложность решаемых задач в системе здравоохранения определяют достаточно высокий уровень востребованности наших выпускников.
В непростых экономических условиях сегодняшнего дня здравоохранение города и области сохраняет свое приоритетное положение. Это происходит во многом, благодаря совершенствованию системы здровоохранения, а также за счет реализации Министерством здравоохранения Рязанской области долгосрочных целевых и межведомственных программ. Развитие новых перспективных методов профилактики, диагностики и лечения, масштаб и сложность решаемых задач в системе здравоохранения определяют достаточно высокий уровень востребованности наших выпускников.
Образовательный процесс в ОГБПОУ «Рязанский медицинский колледж» строится в соответствии с требованиями российского законодательства в области образования и здравоохранения.
Всю интересующую Вас информацию о деятельности колледжа Вы найдете на нашем сайте в сети Интернет.
Наш сайт также предоставляет возможность Вам, дорогие пользователи, в целях обеспечения взаимодействия всех участников образовательного процесса колледжа, а также эффективности функционирования его образовательной инфраструктуры направлять свои замечания и пожелания лично мне, директору ОГБПОУ «Рязанский медицинский колледж», по электронной почте: Этот e-mail адрес защищен от спам-ботов, для его просмотра у Вас должен быть включен Javascript
Наталья Ивановна Литвинова,
директор ОГБПОУ «Рязанский медицинский колледж»
Омфалит у новорожденных — Docsity
НАО «Медицинский университет Астана» Омфалит новорожденных Выполнила: Кушерова Самал 672 группа ОВ |
Проверила: Дудник О. Н. | Нур- Султан 2020 г
План — Определение _ Етиология — Классификация
„ Патогенез ‚ Клиника — Диагностика — Дифференциальная диагностика _ Лечение — Профилактика — Прогноз — Список использованной литературы
По типу возникновения : Первичные (при инфицировании непосредственно самой пупочной ранки) Вторичные (возникновение на фоне имеющихся врожденных аномалий – свищей у ребенка например). Он развивается в более поздние сроки и протекает более длительно. На основании клинических и морфологических данных: катаральный или простой омфалит («мокнущий пупок»), фунгус пупка, гнойный омфалит флегмонозный омфалит Некротический(гангренозный) омфалит. При поражении пупочных сосудов говорят о флебите и артериите. Классификация: Возбудитель(чаще стафилококк) проникает в ткани, прилежащие к пупку, трансплацентарно, через культю пуповины, вызывая продуктивное, гнойное или некротическое воспаление. Инфекция распространяется и фиксируется в пупочных сосудах. Так же частоту возникновения флебитов у новорожденных увеличивает катетеризация пупочной вены.
Н. | Нур- Султан 2020 г
План — Определение _ Етиология — Классификация
„ Патогенез ‚ Клиника — Диагностика — Дифференциальная диагностика _ Лечение — Профилактика — Прогноз — Список использованной литературы
По типу возникновения : Первичные (при инфицировании непосредственно самой пупочной ранки) Вторичные (возникновение на фоне имеющихся врожденных аномалий – свищей у ребенка например). Он развивается в более поздние сроки и протекает более длительно. На основании клинических и морфологических данных: катаральный или простой омфалит («мокнущий пупок»), фунгус пупка, гнойный омфалит флегмонозный омфалит Некротический(гангренозный) омфалит. При поражении пупочных сосудов говорят о флебите и артериите. Классификация: Возбудитель(чаще стафилококк) проникает в ткани, прилежащие к пупку, трансплацентарно, через культю пуповины, вызывая продуктивное, гнойное или некротическое воспаление. Инфекция распространяется и фиксируется в пупочных сосудах. Так же частоту возникновения флебитов у новорожденных увеличивает катетеризация пупочной вены. Распространение воспаления приводит к развитию флегмоны в области пупка. При тромбофлебите пупочной вены инфекционный процесс по воротной вене может распространиться во внутрипеченочные её разветвления с образованием гнойных очагов по ходу вен даже после заживления пупочной ранки Патогенез Частая ,благоприятная, легкая форма заболевания — катаральный омфалит (мокнущий пупок), при котором появляется длительно не заживающая гранулирующая рана на дне пупочной ранки со скудным серозным отделяемым, периодически покрывающаяся коркой Клиника Флегмонозный омфалит возникает в результате распространения воспалительного процесса на околопупочную область. Появляются отек, инфильтрация тканей, гиперемия кожи, выпячивание пупочной области. На дне пупочной ранки в ряде случаев (если при обработке пупочной ранки не снимать корочку) образуется язва с подрытыми краями, фибринозными наложениями. Отмечаеься у ребенка ухудшение состояния, вялость, слабое сосание груди, срыгивания, бледность кожи или бледно-серый ее оттенок, повышение температуры тела до фебрильных цифр, снижение или отсутствие прибавки массы тела.
Распространение воспаления приводит к развитию флегмоны в области пупка. При тромбофлебите пупочной вены инфекционный процесс по воротной вене может распространиться во внутрипеченочные её разветвления с образованием гнойных очагов по ходу вен даже после заживления пупочной ранки Патогенез Частая ,благоприятная, легкая форма заболевания — катаральный омфалит (мокнущий пупок), при котором появляется длительно не заживающая гранулирующая рана на дне пупочной ранки со скудным серозным отделяемым, периодически покрывающаяся коркой Клиника Флегмонозный омфалит возникает в результате распространения воспалительного процесса на околопупочную область. Появляются отек, инфильтрация тканей, гиперемия кожи, выпячивание пупочной области. На дне пупочной ранки в ряде случаев (если при обработке пупочной ранки не снимать корочку) образуется язва с подрытыми краями, фибринозными наложениями. Отмечаеься у ребенка ухудшение состояния, вялость, слабое сосание груди, срыгивания, бледность кожи или бледно-серый ее оттенок, повышение температуры тела до фебрильных цифр, снижение или отсутствие прибавки массы тела. Некротический омфалит – очень редкое осложнение флегмонозной формы омфалита в основном у недоношенных и резко ослабленных детей(со сниженным иммунитетом). Процесс распространяется вглубь. Кожа приобретает багрово- синюшный цвет, наступает её некроз и отслойка от подлежащих тканей. При этом образуются обширная рана. Быстро обнажаются мышцы и фасции в области брюшной стенки. В последующем может наблюдаться евентрация кишечника. Внешние проявления воспалительного процесса напоминают некротическую флегмону новорожденного. Ета форма омфалита наиболее тяжелая и часто приводит к развитию сепсиса. При тромбофлебите пупочной вены пальпаторно определяется еластичный тяж над пупком, а при тромбоартериите пупочные артерии пальпируются ниже пупочного кольца радиально. Если равивается перифлебит и периартериит- кожа над пораженными сосудами отечна и гиперемирована, может быть напряжение мышц передней брюшной стенки, которое можно определить пальпаторно (положительный симптом Краснобаева- напряжение прямых мышц живота у новорожденного над пупочными артериями и веной при их воспалении).
Некротический омфалит – очень редкое осложнение флегмонозной формы омфалита в основном у недоношенных и резко ослабленных детей(со сниженным иммунитетом). Процесс распространяется вглубь. Кожа приобретает багрово- синюшный цвет, наступает её некроз и отслойка от подлежащих тканей. При этом образуются обширная рана. Быстро обнажаются мышцы и фасции в области брюшной стенки. В последующем может наблюдаться евентрация кишечника. Внешние проявления воспалительного процесса напоминают некротическую флегмону новорожденного. Ета форма омфалита наиболее тяжелая и часто приводит к развитию сепсиса. При тромбофлебите пупочной вены пальпаторно определяется еластичный тяж над пупком, а при тромбоартериите пупочные артерии пальпируются ниже пупочного кольца радиально. Если равивается перифлебит и периартериит- кожа над пораженными сосудами отечна и гиперемирована, может быть напряжение мышц передней брюшной стенки, которое можно определить пальпаторно (положительный симптом Краснобаева- напряжение прямых мышц живота у новорожденного над пупочными артериями и веной при их воспалении). При легких массирующих движениях от периферии пораженного сосуда к пупочному кольцу на дне пупочной ранки появляется гнойное отделяемое. Иногда развивается симптом «вторично вскрывшегося пупка»(когда из пупочной ранки, при уже состоявшейся ее епителизации, вновь появляется геморрагическое отделяемое). Возможно развитие интоксикации у ребенка. Гангрена пупочного канатика (пуповинного остатка) развивается в первые дни жизни. Мумификация пуповинного остатка приостанавливается, он становится влажным, приобретает грязно-бурый оттенок и неприятный гнилостный запах. Обычно отмечается развитие сепсиса. Свищи пупка бывают полными и неполными. Полный свищ обусловлен незаращением протока между пупком и петлей кишки, или сохранением мочевого протока. Главное проявление полного свища – длительное мокнутие пупочной ранки (иногда выделение кишечного содержимого). При кислом содержимом пупочной ранки можно заподозрить незаращение мочевого протока. При неполных свищах пупка (незаращение дистальных отделов мочевого или желчного протоков) развивается клиническая картина катарального омфалита.
При легких массирующих движениях от периферии пораженного сосуда к пупочному кольцу на дне пупочной ранки появляется гнойное отделяемое. Иногда развивается симптом «вторично вскрывшегося пупка»(когда из пупочной ранки, при уже состоявшейся ее епителизации, вновь появляется геморрагическое отделяемое). Возможно развитие интоксикации у ребенка. Гангрена пупочного канатика (пуповинного остатка) развивается в первые дни жизни. Мумификация пуповинного остатка приостанавливается, он становится влажным, приобретает грязно-бурый оттенок и неприятный гнилостный запах. Обычно отмечается развитие сепсиса. Свищи пупка бывают полными и неполными. Полный свищ обусловлен незаращением протока между пупком и петлей кишки, или сохранением мочевого протока. Главное проявление полного свища – длительное мокнутие пупочной ранки (иногда выделение кишечного содержимого). При кислом содержимом пупочной ранки можно заподозрить незаращение мочевого протока. При неполных свищах пупка (незаращение дистальных отделов мочевого или желчного протоков) развивается клиническая картина катарального омфалита. При подозрении на свищи пупка, показана консультация детского хирурга. Окончательный диагноз устанавливается после проведения фистулографии или пробы с метиленовым синим). Задачи лечения: санация пупочной ранки, дезинтоксикация, иммунокоррекция. Показания к госпитализации: -при катаральном омфалите и фунгусе пупка при активном патронаже и хороших социальных условиях в семье госпитализация необязательна, — При гнойном омфалите госпитализация показана при наличии интоксикации, вовлечении в процесс пупочных сосудов, а также детей из групп риска по генерализации инфекции и по неблагоприятным микросоциальным условиям, — при других формах омфалитов и воспалении пупочных сосудов ребенка необходимо госпитализировать. Немедикаментозное лечение: Гигиенические ванны с раствором калия перманганата 1:10000, отварами череды травы, ромашки цветков, чистотела большого травы. При тяжелом состоянии туалет кожи проводят с помощью влажных салфеток. В лечении широко используют физиотерапевтические методы (УФО).
При подозрении на свищи пупка, показана консультация детского хирурга. Окончательный диагноз устанавливается после проведения фистулографии или пробы с метиленовым синим). Задачи лечения: санация пупочной ранки, дезинтоксикация, иммунокоррекция. Показания к госпитализации: -при катаральном омфалите и фунгусе пупка при активном патронаже и хороших социальных условиях в семье госпитализация необязательна, — При гнойном омфалите госпитализация показана при наличии интоксикации, вовлечении в процесс пупочных сосудов, а также детей из групп риска по генерализации инфекции и по неблагоприятным микросоциальным условиям, — при других формах омфалитов и воспалении пупочных сосудов ребенка необходимо госпитализировать. Немедикаментозное лечение: Гигиенические ванны с раствором калия перманганата 1:10000, отварами череды травы, ромашки цветков, чистотела большого травы. При тяжелом состоянии туалет кожи проводят с помощью влажных салфеток. В лечении широко используют физиотерапевтические методы (УФО). Соблюдение гигиены ухаживающим персоналом. > Ни в коем случае нельзянасильственно срывать
корочки с пупочной ранки, закрывать ее повязкой
или подгузником, заклеивать лейкопластырем, так
как ето провоцирует мокнутие и инфицирование. > Если мама увидит у ребенка покраснения
пупочной ранки, появления отечности и
отделяемого следует ей необходимо обратиться к
врачу- педиатру, чтобы не допустить
распространения и прогрессирования заболевания.
Благоприятный при нетяжелых формах омфалитов, воспалении пупочных сосудов при условии своевременной и адекватной терапии. Флегмонозный и некротический омфалиты, гангрена пуповинного остатка с осложнениями (вплоть до сепсиса) могут привести к летальному исходу. Омфалит может служить источником перитонита, абсцесса печени, гематогенного остиомиелита и других гнойно- септических заболеваний. Прогноз Ю.Ф. Исаков – Детская хирургия Методическая разработка- «Инфекционно- воспалительные заболевания кожи по подкожно- жировой клетчатки в периоде новорожденности.
Соблюдение гигиены ухаживающим персоналом. > Ни в коем случае нельзянасильственно срывать
корочки с пупочной ранки, закрывать ее повязкой
или подгузником, заклеивать лейкопластырем, так
как ето провоцирует мокнутие и инфицирование. > Если мама увидит у ребенка покраснения
пупочной ранки, появления отечности и
отделяемого следует ей необходимо обратиться к
врачу- педиатру, чтобы не допустить
распространения и прогрессирования заболевания.
Благоприятный при нетяжелых формах омфалитов, воспалении пупочных сосудов при условии своевременной и адекватной терапии. Флегмонозный и некротический омфалиты, гангрена пуповинного остатка с осложнениями (вплоть до сепсиса) могут привести к летальному исходу. Омфалит может служить источником перитонита, абсцесса печени, гематогенного остиомиелита и других гнойно- септических заболеваний. Прогноз Ю.Ф. Исаков – Детская хирургия Методическая разработка- «Инфекционно- воспалительные заболевания кожи по подкожно- жировой клетчатки в периоде новорожденности. Заболевания пупочного канатика, пупочной ранки и пупочных сосудов» Использованная литература:
Заболевания пупочного канатика, пупочной ранки и пупочных сосудов» Использованная литература:
Омфалит — StatPearls — Книжная полка NCBI
Непрерывное обучение
Омфалит — это инфекция пупка и / или окружающих тканей, возникающая в основном в неонатальном периоде. Это настоящая неотложная медицинская помощь, которая может быстро перерасти в системную инфекцию и смерть, с расчетным уровнем смертности от 7 до 15 процентов. Раннее распознавание и лечение необходимы для предотвращения заболеваемости и смертности, связанных с омфалитом. Это упражнение иллюстрирует оценку и лечение омфалита и рассматривает роль межпрофессиональной группы в ведении людей с этим заболеванием.
Целей:
Выявить результаты обследования, соответствующие омфалиту.
Опишите, как оценивать омфалит и дифференцировать его с другими заболеваниями.
Опишите роль членов межпрофессиональной группы в снижении заболеваемости и смертности, связанных с омфалитом.

Просмотрите, как оптимально функционирующая межпрофессиональная команда могла бы координировать помощь для улучшения результатов для пациентов с омфалитом.
Введение
Омфалит — это инфекция пупка и / или окружающих тканей, возникающая в основном в неонатальном периоде. У большинства новорожденных он ограничивается областью пупка. Однако он может быстро прогрессировать до системной инфекции и смерти, с расчетным уровнем смертности от 7% до 15% [1]. Раннее распознавание и лечение необходимы для предотвращения заболеваемости и смертности, связанных с омфалитом.
Этиология
Сразу после рождения пупок заселяется множеством различных типов бактерий. Грамположительные кокки появляются в течение нескольких часов, а вскоре после этого появляется множество кишечных микроорганизмов. Оживленные ткани культи пуповины способствуют быстрому росту этих бактерий, а тромбированные кровеносные сосуды позволяют проникать в кровоток, что может привести к системной инфекции.
Эпидемиология
Омфалит редко встречается после новорожденного.Симптомы обычно появляются в среднем в возрасте 3 дней. Это редкое заболевание в развитых странах с частотой 0,7%. Однако в развивающихся странах частота новорожденных, родившихся в больницах, может приближаться к 8%, а в случае домашнего рождения — до 22% [2] [3]. Факторы риска развития омфалита включают низкий вес при рождении, длительный разрыв плодных оболочек, материнскую инфекцию, катетеризацию пуповины, нестерильные роды, материнскую инфекцию, продолжительные роды, домашние роды и неправильный уход за пуповиной.Культурное применение коровьего навоза, наблюдаемое в развивающихся странах, также связано с более высокими показателями омфалита. Кроме того, аномалии иммунной системы, такие как нарушение адгезии лейкоцитов, низкая подвижность нейтрофилов, низкая функция естественных киллеров и выработка интерферона, были связаны с повышенным риском омфалита. [4] Наличие в анамнезе отсроченного отделения культи пуповины и омфалита после рождения с рецидивирующими инфекциями в младенчестве должно вызвать подозрение на нарушение адгезии лейкоцитов (ПНА), и необходимо провести соответствующее обследование. Помимо омфалита, дети с ПМЖВ часто болеют рецидивирующей пневмонией, инфекциями мягких тканей, гингивитом и т. Д.
Помимо омфалита, дети с ПМЖВ часто болеют рецидивирующей пневмонией, инфекциями мягких тканей, гингивитом и т. Д.
Патофизиология
Пуповина — это линия жизни между ребенком и матерью во время беременности, которую перерезают после рождения. Культя пуповины затем постепенно высыхает и обычно отпадает в течение 5-15 дней. Кожные и кишечные бактерии могут колонизировать омертвевшую ткань культи и привести к инфекции. Таким образом, омфалит является полимикробной инфекцией, и наиболее распространенными возбудителями являются Staphylococcus aureus, Streptococcus pyogenes, и грамотрицательные бактерии, такие как Escherichia coli, Klebsiella pneumoniae, и Proteus mirabilis.[5] При подозрении на инфицирование матери хориоамнионитом анаэробные бактерии, такие как Bacteroides fragilis, Clostridium perfringens, и Clostridium tetani , также могут способствовать инфицированию. [6]
История и физика
Омфалит — это в первую очередь заболевание новорожденных, которое характеризуется болезненностью, эритемой и уплотнением пупка и окружающих тканей. Вначале у пациентов может быть только поверхностный целлюлит, но при отсутствии лечения он может прогрессировать, поражая всю брюшную стенку.У пациентов также может быть гнойный дренаж или кровотечение из культи пуповины. Выделения с неприятным запахом должны вызывать подозрение на анаэробную инфекцию. Системные симптомы, такие как вялость, плохое питание, лихорадка и раздражительность, указывают на сепсис и ухудшают прогноз. Если наблюдается быстрое прогрессирование эритемы брюшной стенки или газообразования в окружающих тканях, следует рассмотреть возможность возникновения некротического фасциита и необходима неотложная хирургическая консультация. [7]
Вначале у пациентов может быть только поверхностный целлюлит, но при отсутствии лечения он может прогрессировать, поражая всю брюшную стенку.У пациентов также может быть гнойный дренаж или кровотечение из культи пуповины. Выделения с неприятным запахом должны вызывать подозрение на анаэробную инфекцию. Системные симптомы, такие как вялость, плохое питание, лихорадка и раздражительность, указывают на сепсис и ухудшают прогноз. Если наблюдается быстрое прогрессирование эритемы брюшной стенки или газообразования в окружающих тканях, следует рассмотреть возможность возникновения некротического фасциита и необходима неотложная хирургическая консультация. [7]
Оценка
Всем пациентам с подозрением на омфалит необходимо провести лабораторное обследование с полным анализом крови и посевом.Кроме того, культуры любого гнойного материала из культи пуповины должны быть отправлены до начала лечения антибиотиками, если это возможно. Если у пациента есть системные симптомы, необходимо провести полное неонатальное обследование на сепсис, включая рентгенографию грудной клетки, общий анализ мочи, посев мочи и посев спинномозговой жидкости. Поскольку омфалит тесно связан с нарушением адгезии лейкоцитов, в подозреваемых случаях необходимо подробное обследование. Лейкоцитоз из-за дефектной окраски лейкоцитов почти всегда присутствует при ПМЖВ.Молекулы адгезии лейкоцитов или интегрины, включая LFA-1 / Mac-1, p150 и p95, отсутствуют у детей с LAD. Следовательно, анализ этих рецепторов необходим у детей с рецидивирующими инфекциями и в анамнезе омфалита в неонатальном возрасте. [8]
Поскольку омфалит тесно связан с нарушением адгезии лейкоцитов, в подозреваемых случаях необходимо подробное обследование. Лейкоцитоз из-за дефектной окраски лейкоцитов почти всегда присутствует при ПМЖВ.Молекулы адгезии лейкоцитов или интегрины, включая LFA-1 / Mac-1, p150 и p95, отсутствуют у детей с LAD. Следовательно, анализ этих рецепторов необходим у детей с рецидивирующими инфекциями и в анамнезе омфалита в неонатальном возрасте. [8]
Лечение / ведение
Парентеральные антибиотики широкого спектра действия необходимы для лечения омфалита. Охват антибиотиками должен быть направлен как против грамположительных, так и грамотрицательных организмов. Рекомендуется начальное эмпирическое лечение антистафилококковым пенициллином и аминогликозидами.Если наблюдается высокая распространенность метициллин-устойчивого стафилококка , следует назначить ванкомицин до получения результатов посева. Если есть подозрение на хориоамнионит матери или у пациента выделяются выделения из культи с неприятным запахом, для устранения анаэробов показаны клиндамицин или метронидазол. [6] Продолжительность антибактериальной терапии зависит от клинической реакции пациента и любых осложнений, которые могут развиться во время госпитализации. Для неосложненных случаев омфалита рекомендуемый курс парентеральной терапии составляет десять дней с последующим переходом на пероральную терапию в зависимости от результатов посева.
[6] Продолжительность антибактериальной терапии зависит от клинической реакции пациента и любых осложнений, которые могут развиться во время госпитализации. Для неосложненных случаев омфалита рекомендуемый курс парентеральной терапии составляет десять дней с последующим переходом на пероральную терапию в зависимости от результатов посева.
Дифференциальный диагноз
В большинстве случаев для постановки диагноза достаточно клинической картины омфалита. Открытый урахус, который приводит к прямому сообщению между мочевым пузырем и пупком, может быть ошибочно принят за инфекцию из-за постоянного дренажа из пупка. Пупочные гранулемы также могут быть ошибочно признаны пупочной инфекцией, потому что рыхлая ткань может вызывать серозный или серозно-кровянистый дренаж и легкое кровотечение при травме. Обычно они возникают после первой недели жизни и отличаются мягкой, бархатистой текстурой и розоватым цветом.Пупочные полипы представляют собой твердые образования, состоящие из урахальных эмбриологических остатков, которые часто требуют хирургического удаления, но не вызывают инфекции. [9] Если присутствует только воспаление пуповины, то диагнозом является фунизит, а не омфалит. Фунисит, вызываемый хориоамнионитом матери, поражает только внешнюю поверхность пуповины, а не пупочные сосуды. Фунизит характеризует влажная культя пуповины с неприятным запахом без какого-либо окружающего целлюлита.
[9] Если присутствует только воспаление пуповины, то диагнозом является фунизит, а не омфалит. Фунисит, вызываемый хориоамнионитом матери, поражает только внешнюю поверхность пуповины, а не пупочные сосуды. Фунизит характеризует влажная культя пуповины с неприятным запахом без какого-либо окружающего целлюлита.
Осложнения
Раннее распознавание и лечение омфалита необходимы для предотвращения серьезных осложнений этого заболевания.Сепсис — наиболее частое осложнение, которое может прогрессировать до септического шока и смерти. Другие редкие осложнения включают перитонит, гангрену кишечника, потрошение тонкой кишки, абсцесс печени, септический пупочный артериит и тромбоз воротной вены. Некротический фасциит может возникать, хотя и нечасто, и его следует подозревать при быстром прогрессировании инфекции и появлении признаков системной токсичности. Это также следует подозревать, если нет клинического улучшения при внутривенном введении антибиотиков в течение 24-48 часов. Сообщается о показателях смертности от 60% до 85% у пациентов с омфалитом, осложненным некротическим фасциитом [10]. При подозрении, помимо антибиотиков широкого спектра действия, необходима срочная хирургическая консультация для санации пупочных структур и пораженной брюшной стенки.
Сообщается о показателях смертности от 60% до 85% у пациентов с омфалитом, осложненным некротическим фасциитом [10]. При подозрении, помимо антибиотиков широкого спектра действия, необходима срочная хирургическая консультация для санации пупочных структур и пораженной брюшной стенки.
Сдерживание и обучение пациентов
Профилактика омфалита требует как асептических методов во время родовспоможения, так и правильного ухода за пуповиной. Пуповину следует разрезать стерильным лезвием или ножницами.В условиях больницы, где асептический уход является рутинным, а риск омфалита низкий, рекомендуется уход за сухим пуповиной. В развивающихся странах с более высоким риском омфалита хлоргексидин в качестве местного средства снижает риск омфалита недорого. В метаанализе исследований, проведенных в сообществах развивающихся стран, использование хлоргексидина снижает общую смертность и риск омфалита по сравнению с лечением сухим пуповиной [11]. Также было показано, что неправильный уход за пуповиной увеличивает риск пупочной инфекции. Обработка коровьего навоза или бентонитовой глины на культе пуповины привела к столбняку новорожденных [12].
Обработка коровьего навоза или бентонитовой глины на культе пуповины привела к столбняку новорожденных [12].
Улучшение результатов медицинской бригады
Поскольку раннее распознавание может предотвратить омфалит, вся медицинская бригада должна работать вместе, чтобы обеспечить соблюдение асептических методов во время родов и поддержание надлежащего ухода за пуповиной после родов. Пуповину следует разрезать стерильным лезвием или ножницами. Все члены группы должны работать над тем, чтобы поддерживать и помогать друг другу в поддержании стерильности поля, и необходимо поддерживать соответствующие антисептические методы.[Уровень V]
Справочные документы
- 1.
- Гювенч Х., Айгюн А.Д., Яшар Ф., Сойлу Ф., Гювенч М., Кочабай К. Доношенный и недоношенный омфалит, подходящий для гестационного возраста и малый для гестационного возраста младенцев. J Trop Pediatr. 1997 декабрь; 43 (6): 368-72. [PubMed: 9476462]
- 2.
- Sawardekar KP.
 Меняющийся спектр неонатального омфалита. Pediatr Infect Dis J. 2004 Январь; 23 (1): 22-6. [PubMed: 14743041]
Меняющийся спектр неонатального омфалита. Pediatr Infect Dis J. 2004 Январь; 23 (1): 22-6. [PubMed: 14743041] - 3.
- Мир Ф, Тикмани СС, Шакур С., Варрайч Х. Дж., Султана С., Али С.А., Заиди А.К.Заболеваемость и этиология омфалита в Пакистане: когортное исследование на уровне сообщества. J Infect Dev Ctries. 2011 декабрь 13; 5 (12): 828-33. [PubMed: 22169780]
- 4.
- Дэвис Э.Г., Айзекс Д., Левинский Р.Дж. Нарушение продукции иммунного интерферона и активность естественных киллеров, связанные с плохой подвижностью нейтрофилов и задержкой отделения пуповины. Clin Exp Immunol. 1982 ноя; 50 (2): 454-60. [Бесплатная статья PMC: PMC1536700] [PubMed: 6817956]
- 5.
- Фариди М.М., Ротанг А., Ахмад Ш.Омфалит новорожденных. J Indian Med Assoc. 1993 ноябрь; 91 (11): 283-5. [PubMed: 8138649]
- 6.
- Брук I. Кожные и подкожные инфекции у новорожденных, вызванные анаэробными бактериями. J Perinat Med. 2002; 30 (3): 197-208. [PubMed: 12122901]
- 7.

- Ameh EA, Nmadu PT. Основные осложнения омфалита у новорожденных и младенцев. Pediatr Surg Int. 2002 сентябрь; 18 (5-6): 413-6. [PubMed: 12415368]
- 8.
- Юстис Вайллант А.А., Ахмад Ф. StatPearls [Интернет].StatPearls Publishing; Остров сокровищ (Флорида): 26 июля 2021 г. Дефицит адгезии лейкоцитов. [PubMed: 30969592]
- 9.
- Огузкурт П., Котилоглу Э., Таньел ФК, Хисёнмез А. Пупочный полип, происходящий из остатков ураха. Turk J Pediatr. 1996 июль-сентябрь; 38 (3): 371-4. [PubMed: 8827909]
- 10.
- Се WS, Ян PH, Chao HC, Lai JY. Неонатальный некротический фасциит: отчет о трех случаях и обзор литературы. Педиатрия. 1999 апр; 103 (4): e53. [PubMed: 10103345]
- 11.
- Синха А., Сазавал С., Прадхан А., Рамджи С., Опийо Н. Уход за кожей или пуповиной хлоргексидином для предотвращения смертности и инфекций у новорожденных. Кокрановская база данных Syst Rev.2015, 5 марта; (3): CD007835. [PubMed: 25739381]
- 12.

- Центры по контролю и профилактике заболеваний (CDC). Столбняк новорожденных — Монтана, 1998. MMWR Morb Mortal Wkly Rep. 1998, 06 ноября; 47 (43): 928-30. [PubMed: 9822366]
Особенности подхода, медицинское обслуживание, хирургическое лечение
Cushing AH.Омфалит: обзор. Педиатр Инфекция Дис . 1985 май-июнь. 4 (3): 282-5. [Медлайн].
Airede AI. Возбудители омфалита новорожденных. Дж. Троп Педиатр . 1992 июн. 38 (3): 129-31. [Медлайн].
Брук I. Микробиология некротического фасциита, связанного с омфалитом у новорожденного. Дж Перинатол . 1998 Янв-Фев. 18 (1): 28-30. [Медлайн].
Mason WH, Andrews R, Ross LA, Wright HT Jr.Омфалит у новорожденного. Pediatr Infect Dis J . 1989 августа 8 (8): 521-5. [Медлайн].
[Медлайн].
Sawardekar KP. Меняющийся спектр неонатального омфалита. Pediatr Infect Dis J . 2004 23 января (1): 22-6. [Медлайн].
Sengupta M, Banerjee S, Banerjee P, Guchhait P. Выдающаяся распространенность метициллин-устойчивого золотистого стафилококка при омфалите новорожденных. Дж. Клин Диагностика . 2016 Сентябрь 10 (9): DM01-3. [Медлайн].[Полный текст].
Брук И. Анаэробные инфекции у детей. Ад Эксп Мед Биол . 2011. 697: 117-52. [Медлайн].
[Рекомендации] Лильестранд Дж., Зупан Дж. И др., Для Департамента репродуктивного здоровья и исследований Всемирной организации здравоохранения. Роды — роды, родоразрешение и неотложная послеродовая помощь. Мэтток Н., Касна Р., ред. Беременность, роды, послеродовой уход и уход за новорожденными: руководство по основной практике . 3-е изд.Люксембург: Пресса ВОЗ; 2015. [Полный текст].
3-е изд.Люксембург: Пресса ВОЗ; 2015. [Полный текст].
Стюарт Д., Бениц В., для Комитета по плодам и новорожденным. Уход за пуповиной у новорожденного. Педиатрия . 2016 Сентябрь 138 (3): [Medline]. [Полный текст].
Hung CH, Cheng SN, Hua YM, et al. Нарушение адгезии лейкоцитов: сообщение об одном случае. Acta Paediatr Taiwan . 1999 март-апрель. 40 (2): 128-31. [Медлайн].
Mogica-Martinez MD, Lopez-Duran JL, Canseco-Raymundo MR, Becerril Angeles M.[Синдром дефицита адгезии лейкоцитов: отчет о болезни] [испанский]. Rev Alerg Mex . 1999 сентябрь-октябрь. 46 (5): 140-4. [Медлайн].
van Vliet DN, Brandsma AE, Hartwig NG. [Дефицит адгезии лейкоцитов: редкое воспаление] [голландский]. Нед Тийдшр Генеескд . 11 декабря 2004 г. 148 (50): 2496-500. [Медлайн].
148 (50): 2496-500. [Медлайн].
Ализаде П., Рахбариманеш А.А., Бахрам М.Г., Салмасиан Х. Дефицит адгезии лейкоцитов типа 1, проявляющийся как лейкемоидная реакция. Индиан Дж. Педиатр . 2007 декабрь 74 (12): 1121-3. [Медлайн].
Parvaneh N, Mamishi S, Rezaei A, et al. Характеристика 11 новых случаев дефицита адгезии лейкоцитов типа 1 с семью новыми мутациями в гене ITGB2. Дж. Клин Иммунол . 2010 сентября 30 (5): 756-60. [Медлайн].
Дешпанде П., Катирвел К., Алекс А.А. и др. Дефицит адгезии лейкоцитов-I: клиническая и молекулярная характеристика в индийской популяции. Индиан Дж. Педиатр . 2016 августа 83 (8): 799-804. [Медлайн].
Jasani BB, Nanavati R, Kabra N. Необычные неонатальные проявления дефицита адгезии лейкоцитов I типа. Дж. Клин Неонатол . 2014 Апрель 3 (2): 109-11. [Медлайн].
Дж. Клин Неонатол . 2014 Апрель 3 (2): 109-11. [Медлайн].
Хагимото Р., Койке К., Сакашита К. и др. Возможная роль материнских HLA-антител в случае аллоиммунной нейтропении новорожденных. Переливание крови . 2001 Май. 41 (5): 615-20. [Медлайн].
Rezaei N, Moin M, Pourpak Z, et al.Клиническое, иммуногематологическое и молекулярное исследование иранских пациентов с тяжелой врожденной нейтропенией. Дж. Клин Иммунол . 2007 сентября, 27 (5): 525-33. [Медлайн].
Shim YJ, Kim HJ, Suh JS, Lee KS. Новая мутация гена ELANE у корейской девочки с тяжелой врожденной нейтропенией. J Корейская медицина . 2011 26 декабря (12): 1646-9. [Медлайн].
Donadieu J, Fenneteau O, Beaupain B, Mahlaoui N, Chantelot CB. Врожденная нейтропения: диагностика, молекулярные основы и ведение пациентов. Орфанет J Редкие Dis . 2011 19 мая. 6:26. [Медлайн]. [Полный текст].
Орфанет J Редкие Dis . 2011 19 мая. 6:26. [Медлайн]. [Полный текст].
van den Tooren-de Groot R, Ottink M, Huiskes E, et al. Ведение и исходы 35 случаев аллоиммунной нейтропении у плода / новорожденного. Acta Paediatr . 2014 ноябрь 103 (11): e467-74. [Медлайн].
Porcelijn L, de Haas M. Неонатальная аллоиммунная нейтропения. Transfus Med Hemother . 2018 Октябрь 45 (5): 311-6. [Медлайн]. [Полный текст].
Skokowa J, Dale DC, Touw IP, Zeidler C, Welte K.Тяжелые врожденные нейтропении. Праймеры Nat Rev Dis . 8 июня 2017 г. 3: 17032. [Медлайн].
Эльхассани SB. Пуповина: уход, аномалии и болезни. Саут Мед Дж. . 1984 июн.77 (6): 730-6. [Медлайн].
Ward TT, Saltzman E, Chiang S.Зараженные остатки урахала у взрослого: отчет и обзор. Клиническая инфекция . 1993 16 января (1): 26-9. [Медлайн].
Разви С., Мерфи Р., Шласко Э., Каннингем-Рандлс К. Отсроченное отделение пуповины, связанное с урахальными аномалиями. Педиатрия . 2001 августа 108 (2): 493-4. [Медлайн]. [Полный текст].
Масуко Т., Накаяма Н., Аоки Н., Кусафука Т., Такаяма Т. Поэтапный доступ к урахальной кисте с инфицированным омфалитом. Int Surg . 2006 янв-фев. 91 (1): 52-6. [Медлайн].
Маккенна Х., Джонсон Д. Бактерии при омфалите новорожденных. Патология . 1977 г., 9 (2): 111-3. [Медлайн].
Патология . 1977 г., 9 (2): 111-3. [Медлайн].
Geil CC, Castle WK, Mortimer EA Jr. Стрептококковые инфекции группы A в отделениях новорожденных. Педиатрия . 1970 декабрь 46 (6): 849-54. [Медлайн].
Gezon HM, Schaberg MJ, Klein JO. Сопутствующие эпидемии золотистого стафилококка и стрептококка группы А в отделении новорожденных.Контроль с помощью пенициллина G и гексахлорофеновых ванн. Педиатрия . 1973 Февраль 51 (2): 383-90. [Медлайн].
Нельсон Дж. Д., Диллон Х. С. младший, Ховард Дж. Б. Затяжная детская эпидемия, связанная с недавно обнаруженным типом стрептококка группы А. Дж. Педиатр . 1976 ноябрь 89 (5): 792-6. [Медлайн].
Sawin RS, Schaller RT, Tapper D, et al. Раннее распознавание некротического фасциита брюшной стенки у новорожденных. Am J Surg .1994 Май. 167 (5): 481-4. [Медлайн].
Am J Surg .1994 Май. 167 (5): 481-4. [Медлайн].
Ameh EA, Nmadu PT. Основные осложнения омфалита у новорожденных и младенцев. Педиатр Хирург Инт . 2002 18 сентября (5-6): 413-6. [Медлайн].
Feo CF, Дессанти А., Франко Б. и др. Забрюшинный абсцесс и омфалит у детей раннего возраста. Acta Paediatr . 2003. 92 (1): 122-5. [Медлайн].
Fraser N, Davies BW, Cusack J. Неонатальный омфалит: обзор его серьезных осложнений. Acta Paediatr . 2006 Май. 95 (5): 519-22. [Медлайн].
Bokka SH, Behera BK, Mohanty MK. Абсцесс ложноплодной связки вторичный по отношению к неонатальному омфалиту, потенциальное осложнение при родах. Дж. Индийская ассоциация педиатров . 2015 июл-сен. 20 (3): 160. [Медлайн]. [Полный текст].
Kosloske AM, Cushing AH, Borden TA и др. Целлюлит и некротический фасциит брюшной стенки у детей. J Педиатр Хирургия .1981 июн.16 (3): 246-51. [Медлайн].
Лалли К.П., Аткинсон Дж. Б., Вулли М. М., Махур Г. Х. Некротический фасциит. Серьезное последствие омфалита у новорожденного. Энн Сург . 1984, январь 199 (1): 101-3. [Медлайн].
Самуэль М., Фриман Н.В., Вайшнав А. и др. Некротический фасциит: серьезное осложнение омфалита у новорожденных. J Педиатр Хирургия . 1994 29 ноября (11): 1414-6. [Медлайн].
Moss RL, Musemeche CA, Kosloske AM.Некротический фасциит у детей: быстрое распознавание и агрессивная терапия улучшают выживаемость. J Педиатр Хирургия . 1996 31 августа (8): 1142-6. [Медлайн].
Назир З. Некротический фасциит у новорожденных. Педиатр Хирург Инт . 2005 21 августа (8): 641-4. [Медлайн].
Bingol-Kologlu M, Yildiz RV, Alper B, et al.Некротический фасциит у детей: диагностические и терапевтические аспекты. J Педиатр Хирургия . 2007 ноябрь 42 (11): 1892-7. [Медлайн].
O’Brien PH, Meredith HC, Vujic I, Schabel SI. Механическая желтуха, вызванная кавернозной трансформацией воротной вены после неонатального омфалита. J S C Med Assoc . 1979 Май. 75 (5): 209-10. [Медлайн].
Perlemuter G, Bejanin H, Fritsch J, et al. Обструкция желчных путей, вызванная портальной каверномой: исследование 8 случаев. Дж. Гепатол . 1996 июл.25 (1): 58-63. [Медлайн].
Дж. Гепатол . 1996 июл.25 (1): 58-63. [Медлайн].
Орлофф М.Дж., Орлофф М.С., Жирар Б., Орлофф С.Л. Кровотечение из варикозно расширенных вен пищевода и желудка из-за внепеченочной портальной гипертензии: 40-летний опыт работы с портально-системным шунтом. Дж. Ам Колл Сург . 2002 июн. 194 (6): 717-28; обсуждение 728-30. [Медлайн].
Брэдли Дж. С., Низет В. Стафилококковые инфекции. В: Wilson CB, Nizet V, Maldonado YA, Remington JS, Klein JO, ред. Инфекционные болезни Ремингтона и Кляйна плода и новорожденного .8-е изд. Филадельфия, Пенсильвания: Эльзевьер Сондерс; 2016. 487.
Kosloske AM, Bartow SA. Удаление пуповинного некротического фасциита: важность иссечения пупочных сосудов и урахального остатка. J Педиатр Хирургия . 1991 июл.26 (7): 808-10. [Медлайн].
Karumbi J, Mulaku M, Aluvaala J, et al. Актуальный уход за пуповиной для профилактики инфекций и неонатальной смертности. Pediatr Infect Dis J . 2013 января, 32 (1): 78-83. [Медлайн]. [Полный текст].
Имдад А., Баутиста Р.М., Сенен К.А. и др. Антисептики пуповины для предотвращения сепсиса и смерти новорожденных. Кокрановская база данных Syst Rev . 31 мая 2013 г. 5: CD008635. [Медлайн].
Синха А., Сазавал С., Прадхан А., Рамджи С., Опийо Н.Хлоргексидин для ухода за кожей или пуповиной для предотвращения смертности и инфекций у новорожденных. Кокрановская база данных Syst Rev . 2015, 5 марта: CD007835. [Медлайн].
2015, 5 марта: CD007835. [Медлайн].
Leante Castellanos JL, Perez Munuzuri A, Ruiz Campillo CW, et al. [Рекомендации по уходу за пуповиной у новорожденного]. Педиатр (Barc) . 7 апреля 2019 г. [Medline].
Sazawal S, Dhingra U, Ali SM, et al. Эффективность нанесения хлоргексидина на пуповину на неонатальную смертность в Пембе, Танзания: рандомизированное контролируемое исследование на уровне сообщества. Ланцетный шар Здоровье . 2016 4 (11) ноября: e837-e844. [Медлайн]. [Полный текст].
Mullany LC, Arifeen SE, Khatry SK, et al. Влияние очистки пуповины хлоргексидином на смертность, омфалит и время отделения пуповины у детей, рожденных в учреждениях, в Непале и Бангладеш. Pediatr Infect Dis J . 2017 окт.36 (10): 1011-3. [Медлайн]. [Полный текст].
Гольденберг Р.Л., МакКлюр Е.М., Салим С. Обзор исследований с хлоргексидином, наносимым непосредственно на пуповину. Ам Дж. Перинатол . 2013 сентября, 30 (8): 699-701. [Медлайн]. [Полный текст].
Имдад А., Маллани Л.С., Баки А.Х. и др. Влияние очистки пуповины хлоргексидином на омфалит и неонатальную смертность в условиях сообщества в развивающихся странах: метаанализ. BMC Общественное здравоохранение . 2013. 13 Приложение 3: S15. [Медлайн]. [Полный текст].
Shariff JA, Lee KC, Leyton A, Abdalal S.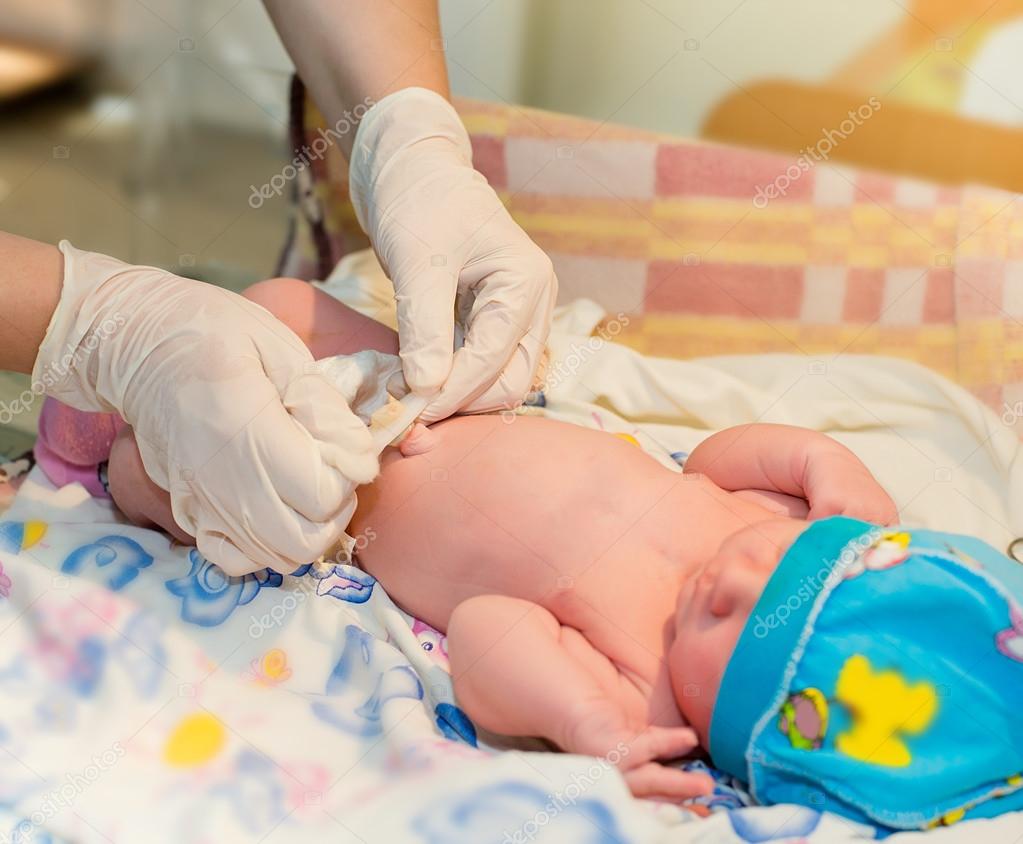 Неонатальная смертность и местное применение хлоргексидина на культе пуповины: метаанализ рандомизированных контрольных испытаний. Здравоохранение . 2016 Октябрь 139: 27-35. [Медлайн].
Неонатальная смертность и местное применение хлоргексидина на культе пуповины: метаанализ рандомизированных контрольных испытаний. Здравоохранение . 2016 Октябрь 139: 27-35. [Медлайн].
Санкар М.Дж., Чандрасекаран А., Равиндранат А., Агарвал Р., Пол В.К. Очищение пуповины хлоргексидином у новорожденных: систематический обзор. Дж Перинатол . 2016 май. 36 Дополнение 1: S12-20. [Медлайн].
Осрин Д., Колборн Т. Хлоргексидин и омфалит новорожденных и смертность — ответ авторов. Ланцетный шар Здоровье . 2017 5 (3) марта: e272-e273. [Медлайн]. [Полный текст].
Hodgins S. Хлоргексидин и омфалит новорожденных и смертность. Ланцетный шар Здоровье . 2017 5 (3) марта: e270-e271. [Медлайн]. [Полный текст].
Осрин Д., Колборн Т. Нет причин менять рекомендации ВОЗ по очистке пуповины. Ланцетный шар Здоровье . 2016 4 (11) ноября: e766-e768. [Медлайн]. [Полный текст].
Нет причин менять рекомендации ВОЗ по очистке пуповины. Ланцетный шар Здоровье . 2016 4 (11) ноября: e766-e768. [Медлайн]. [Полный текст].
Young TE, Mangum B. Neofax 2008 . 21-е изд. Монтвейл, Нью-Джерси: Thomson Reuters; 2008.
[Директива] Райли Л. Е., Старк А. Р., ред. Руководство по перинатальной помощи . 7-е изд. Элк-Гроув-Виллидж, штат Иллинойс, и Уош, округ Колумбия: Американская академия педиатрии и Американский колледж акушеров и гинекологов; 2012 г.302.
Брук I, Дункл Л.М. Анаэробные инфекции. McMillan J, De Angelis CD, Feigin RD, ред. Педиатрия Оски: принципы и практика . 3-е изд. Липпинкотт Уильямс и Уилкинс; 1999. 937-50.
Гормли Д. Неонатальный анаэробный (клостридиальный) целлюлит и омфалит. Дерматол Арки . 1977 Май. 113 (5): 683-4. [Медлайн].
Дерматол Арки . 1977 Май. 113 (5): 683-4. [Медлайн].
Karumbi J, Mulaku M, Aluvaala J, English M, Opiyo N.Актуальный уход за пуповиной для профилактики инфекций и неонатальной смертности. Pediatr Infect Dis J . 2013 января, 32 (1): 78-83. [Медлайн]. [Полный текст].
Cosme Jimenez A, Barrio Andres J, Bujanda Fernandez de Pierola L, et al. Клиническая характеристика неопухолевой каверноматозной трансформации воротной вены в Гастроэнтерологической службе в Испании. Ред. Esp Enferm Dig . 2000 июл.92 (7): 448-57. [Медлайн].
Художник К., Фельдман Дж.Омфалит. StatPearls [Интернет] . 2019 Январь [Medline]. [Полный текст].
Омфалит: история болезни, патофизиология, этиология
Cushing AH. Омфалит: обзор. Педиатр Инфекция Дис . 1985 май-июнь. 4 (3): 282-5. [Медлайн].
Педиатр Инфекция Дис . 1985 май-июнь. 4 (3): 282-5. [Медлайн].
Airede AI. Возбудители омфалита новорожденных. Дж. Троп Педиатр . 1992 июн. 38 (3): 129-31. [Медлайн].
Брук I. Микробиология некротического фасциита, связанного с омфалитом у новорожденного. Дж Перинатол . 1998 Янв-Фев. 18 (1): 28-30. [Медлайн].
Mason WH, Andrews R, Ross LA, Wright HT Jr. Омфалит у новорожденного. Pediatr Infect Dis J . 1989 августа 8 (8): 521-5. [Медлайн].
Sawardekar KP. Меняющийся спектр неонатального омфалита. Pediatr Infect Dis J . 2004 23 января (1): 22-6. [Медлайн].
Sengupta M, Banerjee S, Banerjee P, Guchhait P. Выдающаяся распространенность метициллин-устойчивого золотистого стафилококка при омфалите новорожденных. Дж. Клин Диагностика . 2016 Сентябрь 10 (9): DM01-3. [Медлайн]. [Полный текст].
Дж. Клин Диагностика . 2016 Сентябрь 10 (9): DM01-3. [Медлайн]. [Полный текст].
Брук И. Анаэробные инфекции у детей. Ад Эксп Мед Биол . 2011. 697: 117-52. [Медлайн].
[Рекомендации] Лильестранд Дж., Зупан Дж. И др., Для Департамента репродуктивного здоровья и исследований Всемирной организации здравоохранения. Роды — роды, родоразрешение и неотложная послеродовая помощь. Мэтток Н., Касна Р., ред. Беременность, роды, послеродовой уход и уход за новорожденными: руководство по основной практике .3-е изд. Люксембург: Пресса ВОЗ; 2015. [Полный текст].
Стюарт Д., Бениц В., для Комитета по плодам и новорожденным. Уход за пуповиной у новорожденного. Педиатрия . 2016 Сентябрь 138 (3): [Medline]. [Полный текст].
Hung CH, Cheng SN, Hua YM, et al. Нарушение адгезии лейкоцитов: сообщение об одном случае. Acta Paediatr Taiwan . 1999 март-апрель. 40 (2): 128-31. [Медлайн].
Нарушение адгезии лейкоцитов: сообщение об одном случае. Acta Paediatr Taiwan . 1999 март-апрель. 40 (2): 128-31. [Медлайн].
Mogica-Martinez MD, Lopez-Duran JL, Canseco-Raymundo MR, Becerril Angeles M.[Синдром дефицита адгезии лейкоцитов: отчет о болезни] [испанский]. Rev Alerg Mex . 1999 сентябрь-октябрь. 46 (5): 140-4. [Медлайн].
van Vliet DN, Brandsma AE, Hartwig NG. [Дефицит адгезии лейкоцитов: редкое воспаление] [голландский]. Нед Тийдшр Генеескд . 11 декабря 2004 г. 148 (50): 2496-500. [Медлайн].
Ализаде П., Рахбариманеш А.А., Бахрам М.Г., Салмасиан Х. Дефицит адгезии лейкоцитов типа 1, проявляющийся как лейкемоидная реакция. Индиан Дж. Педиатр . 2007 декабрь 74 (12): 1121-3. [Медлайн].
Parvaneh N, Mamishi S, Rezaei A, et al. Характеристика 11 новых случаев дефицита адгезии лейкоцитов типа 1 с семью новыми мутациями в гене ITGB2. Дж. Клин Иммунол . 2010 сентября 30 (5): 756-60. [Медлайн].
Характеристика 11 новых случаев дефицита адгезии лейкоцитов типа 1 с семью новыми мутациями в гене ITGB2. Дж. Клин Иммунол . 2010 сентября 30 (5): 756-60. [Медлайн].
Дешпанде П., Катирвел К., Алекс А.А. и др. Дефицит адгезии лейкоцитов-I: клиническая и молекулярная характеристика в индийской популяции. Индиан Дж. Педиатр . 2016 августа 83 (8): 799-804. [Медлайн].
Jasani BB, Nanavati R, Kabra N. Необычные неонатальные проявления дефицита адгезии лейкоцитов I типа. Дж. Клин Неонатол . 2014 Апрель 3 (2): 109-11. [Медлайн].
Хагимото Р., Койке К., Сакашита К. и др. Возможная роль материнских HLA-антител в случае аллоиммунной нейтропении новорожденных. Переливание крови . 2001 Май. 41 (5): 615-20. [Медлайн].
Rezaei N, Moin M, Pourpak Z, et al. Клиническое, иммуногематологическое и молекулярное исследование иранских пациентов с тяжелой врожденной нейтропенией. Дж. Клин Иммунол . 2007 сентября, 27 (5): 525-33. [Медлайн].
Клиническое, иммуногематологическое и молекулярное исследование иранских пациентов с тяжелой врожденной нейтропенией. Дж. Клин Иммунол . 2007 сентября, 27 (5): 525-33. [Медлайн].
Shim YJ, Kim HJ, Suh JS, Lee KS. Новая мутация гена ELANE у корейской девочки с тяжелой врожденной нейтропенией. J Корейская медицина . 2011 26 декабря (12): 1646-9. [Медлайн].
Donadieu J, Fenneteau O, Beaupain B, Mahlaoui N, Chantelot CB. Врожденная нейтропения: диагностика, молекулярные основы и ведение пациентов. Орфанет J Редкие Dis . 2011 19 мая. 6:26. [Медлайн]. [Полный текст].
van den Tooren-de Groot R, Ottink M, Huiskes E, et al. Ведение и исходы 35 случаев аллоиммунной нейтропении у плода / новорожденного. Acta Paediatr . 2014 ноябрь 103 (11): e467-74. [Медлайн].
Skokowa J, Dale DC, Touw IP, Zeidler C, Welte K.Тяжелые врожденные нейтропении. Праймеры Nat Rev Dis . 8 июня 2017 г. 3: 17032. [Медлайн].
Эльхассани SB. Пуповина: уход, аномалии и болезни. Саут Мед Дж. . 1984 июн.77 (6): 730-6. [Медлайн].
Boyle G, Rosenberg HK, O’Neill J. Необычная форма инфицированной урахальной кисты. Обзор урачальных аномалий. Клиника Педиатр (Phila) . 1988 марта 27 (3): 130-4. [Медлайн].
Ward TT, Saltzman E, Chiang S.Зараженные остатки урахала у взрослого: отчет и обзор. Клиническая инфекция . 1993 16 января (1): 26-9. [Медлайн].
[Медлайн].
Разви С., Мерфи Р., Шласко Э., Каннингем-Рандлс К. Отсроченное отделение пуповины, связанное с урахальными аномалиями. Педиатрия . 2001 августа 108 (2): 493-4. [Медлайн]. [Полный текст].
Масуко Т., Накаяма Н., Аоки Н., Кусафука Т., Такаяма Т. Поэтапный доступ к урахальной кисте с инфицированным омфалитом. Int Surg . 2006 янв-фев. 91 (1): 52-6. [Медлайн].
Маккенна Х., Джонсон Д. Бактерии при омфалите новорожденных. Патология . 1977 г., 9 (2): 111-3. [Медлайн].
Geil CC, Castle WK, Mortimer EA Jr. Стрептококковые инфекции группы A в отделениях новорожденных. Педиатрия . 1970 декабрь 46 (6): 849-54. [Медлайн].
Gezon HM, Schaberg MJ, Klein JO. Сопутствующие эпидемии золотистого стафилококка и стрептококка группы А в отделении новорожденных.Контроль с помощью пенициллина G и гексахлорофеновых ванн. Педиатрия . 1973 Февраль 51 (2): 383-90. [Медлайн].
Сопутствующие эпидемии золотистого стафилококка и стрептококка группы А в отделении новорожденных.Контроль с помощью пенициллина G и гексахлорофеновых ванн. Педиатрия . 1973 Февраль 51 (2): 383-90. [Медлайн].
Нельсон Дж. Д., Диллон Х. С. младший, Ховард Дж. Б. Затяжная детская эпидемия, связанная с недавно обнаруженным типом стрептококка группы А. Дж. Педиатр . 1976 ноябрь 89 (5): 792-6. [Медлайн].
Sawin RS, Schaller RT, Tapper D, et al. Раннее распознавание некротического фасциита брюшной стенки у новорожденных. Am J Surg .1994 Май. 167 (5): 481-4. [Медлайн].
Ameh EA, Nmadu PT. Основные осложнения омфалита у новорожденных и младенцев. Педиатр Хирург Инт . 2002 18 сентября (5-6): 413-6. [Медлайн].
Feo CF, Дессанти А. , Франко Б. и др. Забрюшинный абсцесс и омфалит у детей раннего возраста. Acta Paediatr . 2003. 92 (1): 122-5. [Медлайн].
, Франко Б. и др. Забрюшинный абсцесс и омфалит у детей раннего возраста. Acta Paediatr . 2003. 92 (1): 122-5. [Медлайн].
Fraser N, Davies BW, Cusack J. Неонатальный омфалит: обзор его серьезных осложнений. Acta Paediatr . 2006 Май. 95 (5): 519-22. [Медлайн].
Bokka SH, Behera BK, Mohanty MK. Абсцесс ложноплодной связки вторичный по отношению к неонатальному омфалиту, потенциальное осложнение при родах. Дж. Индийская ассоциация педиатров . 2015 июл-сен. 20 (3): 160. [Медлайн]. [Полный текст].
Kosloske AM, Cushing AH, Borden TA и др. Целлюлит и некротический фасциит брюшной стенки у детей. J Педиатр Хирургия .1981 июн.16 (3): 246-51. [Медлайн].
Лалли К.П., Аткинсон Дж. Б., Вулли М. М., Махур Г. Х. Некротический фасциит.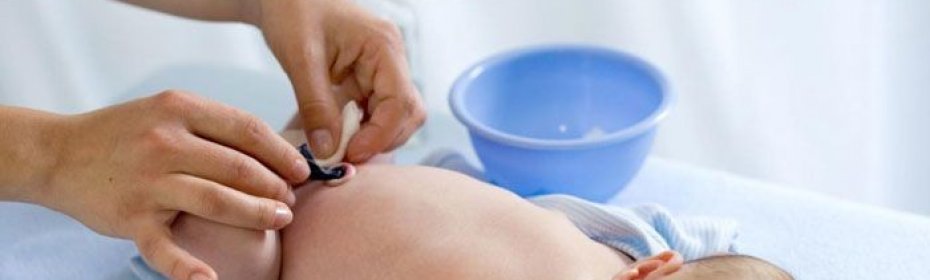 Серьезное последствие омфалита у новорожденного. Энн Сург . 1984, январь 199 (1): 101-3. [Медлайн].
Серьезное последствие омфалита у новорожденного. Энн Сург . 1984, январь 199 (1): 101-3. [Медлайн].
Самуэль М., Фриман Н.В., Вайшнав А. и др. Некротический фасциит: серьезное осложнение омфалита у новорожденных. J Педиатр Хирургия . 1994 29 ноября (11): 1414-6. [Медлайн].
Moss RL, Musemeche CA, Kosloske AM.Некротический фасциит у детей: быстрое распознавание и агрессивная терапия улучшают выживаемость. J Педиатр Хирургия . 1996 31 августа (8): 1142-6. [Медлайн].
Вебер Д.М., Фриман Н.В., Эльхаг К.М. Околоцилиндрический некротический фасциит у новорожденных. Eur J Pediatr Surg . 2001 г., 11 (2): 86-91. [Медлайн].
Назир З. Некротический фасциит у новорожденных. Педиатр Хирург Инт . 2005 21 августа (8): 641-4. [Медлайн].
[Медлайн].
Bingol-Kologlu M, Yildiz RV, Alper B, et al.Некротический фасциит у детей: диагностические и терапевтические аспекты. J Педиатр Хирургия . 2007 ноябрь 42 (11): 1892-7. [Медлайн].
O’Brien PH, Meredith HC, Vujic I, Schabel SI. Механическая желтуха, вызванная кавернозной трансформацией воротной вены после неонатального омфалита. J S C Med Assoc . 1979 Май. 75 (5): 209-10. [Медлайн].
Perlemuter G, Bejanin H, Fritsch J, et al. Обструкция желчных путей, вызванная портальной каверномой: исследование 8 случаев. Дж. Гепатол . 1996 июл.25 (1): 58-63. [Медлайн].
Орлофф М.Дж., Орлофф М.С., Жирар Б., Орлофф С.Л. Кровотечение из варикозно расширенных вен пищевода и желудка из-за внепеченочной портальной гипертензии: 40-летний опыт работы с портально-системным шунтом. Дж. Ам Колл Сург . 2002 июн. 194 (6): 717-28; обсуждение 728-30. [Медлайн].
Дж. Ам Колл Сург . 2002 июн. 194 (6): 717-28; обсуждение 728-30. [Медлайн].
Брэдли Дж. С., Низет В. Стафилококковые инфекции. В: Wilson CB, Nizet V, Maldonado YA, Remington JS, Klein JO, ред. Инфекционные болезни Ремингтона и Кляйна плода и новорожденного .8-е изд. Филадельфия, Пенсильвания: Эльзевьер Сондерс; 2016. 487.
Kosloske AM, Bartow SA. Удаление пуповинного некротического фасциита: важность иссечения пупочных сосудов и урахального остатка. J Педиатр Хирургия . 1991 июл.26 (7): 808-10. [Медлайн].
Gras-Le Guen C, Caille A, Launay E, et al. Сухая гигиена против антисептиков для ухода за пуповиной: кластерное рандомизированное исследование. Педиатрия . 2017, январь 139 (1): [Medline].[Полный текст].
Karumbi J, Mulaku M, Aluvaala J, et al. Актуальный уход за пуповиной для профилактики инфекций и неонатальной смертности. Pediatr Infect Dis J . 2013 января, 32 (1): 78-83. [Медлайн]. [Полный текст].
Актуальный уход за пуповиной для профилактики инфекций и неонатальной смертности. Pediatr Infect Dis J . 2013 января, 32 (1): 78-83. [Медлайн]. [Полный текст].
Имдад А., Баутиста Р.М., Сенен К.А. и др. Антисептики пуповины для предотвращения сепсиса и смерти новорожденных. Кокрановская база данных Syst Rev . 31 мая 2013 г. 5: CD008635. [Медлайн].
Синха А., Сазавал С., Прадхан А., Рамджи С., Опийо Н.Хлоргексидин для ухода за кожей или пуповиной для предотвращения смертности и инфекций у новорожденных. Кокрановская база данных Syst Rev . 2015, 5 марта: CD007835. [Медлайн].
Leante Castellanos JL, Perez Munuzuri A, Ruiz Campillo CW, et al. [Рекомендации по уходу за пуповиной у новорожденного]. Педиатр (Barc) . 7 апреля 2019 г. [Medline].
Mullany LC, Arifeen SE, Khatry SK, et al. Влияние очистки пуповины хлоргексидином на смертность, омфалит и время отделения пуповины у детей, рожденных в учреждениях, в Непале и Бангладеш. Pediatr Infect Dis J . 2017 окт.36 (10): 1011-3. [Медлайн]. [Полный текст].
Семрау К.Е., Херлихи Дж., Гроган С. и др. Эффективность ухода за пуповиной с 4% хлоргексидином в отношении неонатальной смертности в Южной провинции Замбии (ZamCAT): кластерное рандомизированное контролируемое исследование. Ланцетный шар Здоровье . 2016 4 (11) ноября: e827-36. [Медлайн]. [Полный текст].
[Полный текст].
Гольденберг Р.Л., МакКлюр Е.М., Салим С. Обзор исследований с хлоргексидином, наносимым непосредственно на пуповину. Ам Дж. Перинатол . 2013 сентября, 30 (8): 699-701. [Медлайн]. [Полный текст].
Имдад А., Маллани Л.С., Баки А.Х. и др. Влияние очистки пуповины хлоргексидином на омфалит и неонатальную смертность в условиях сообщества в развивающихся странах: метаанализ. BMC Общественное здравоохранение . 2013. 13 Приложение 3: S15. [Медлайн]. [Полный текст].
Shariff JA, Lee KC, Leyton A, Abdalal S. Неонатальная смертность и местное применение хлоргексидина на культе пуповины: метаанализ рандомизированных контрольных испытаний. Здравоохранение . 2016 Октябрь 139: 27-35. [Медлайн].
Санкар М.Дж., Чандрасекаран А. , Равиндранат А., Агарвал Р., Пол В.К. Очищение пуповины хлоргексидином у новорожденных: систематический обзор. Дж Перинатол . 2016 май. 36 Дополнение 1: S12-20. [Медлайн].
, Равиндранат А., Агарвал Р., Пол В.К. Очищение пуповины хлоргексидином у новорожденных: систематический обзор. Дж Перинатол . 2016 май. 36 Дополнение 1: S12-20. [Медлайн].
Осрин Д., Колборн Т. Хлоргексидин и омфалит новорожденных и смертность — ответ авторов. Ланцетный шар Здоровье . 2017 5 (3) марта: e272-e273. [Медлайн]. [Полный текст].
Hodgins S. Хлоргексидин и омфалит новорожденных и смертность. Ланцетный шар Здоровье . 2017 5 (3) марта: e270-e271. [Медлайн]. [Полный текст].
Осрин Д., Колборн Т.Нет причин менять рекомендации ВОЗ по очистке пуповины. Ланцетный шар Здоровье . 2016 4 (11) ноября: e766-e768. [Медлайн]. [Полный текст].
Young TE, Mangum B. Neofax 2008 . 21-е изд. Монтвейл, Нью-Джерси: Thomson Reuters; 2008.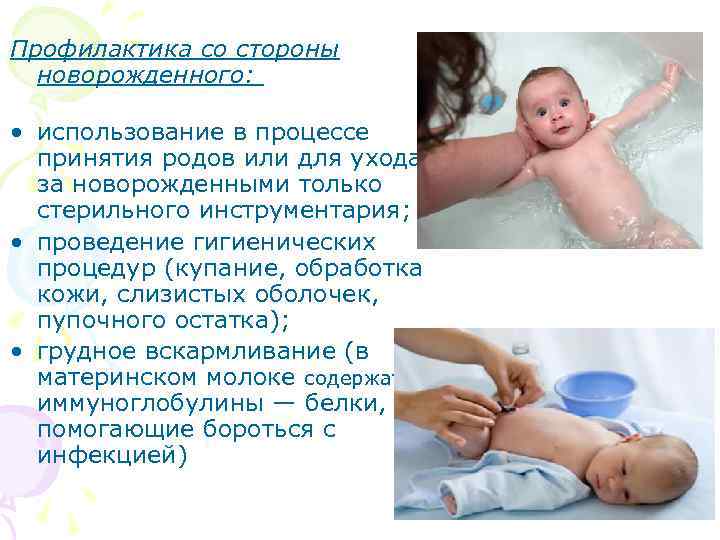
[Директива] Райли Л. Е., Старк А. Р., ред. Руководство по перинатальной помощи . 7-е изд. Элк-Гроув-Виллидж, штат Иллинойс, и Уош, округ Колумбия: Американская академия педиатрии и Американский колледж акушеров и гинекологов; 2012 г.302.
Брук I, Дункл Л.М. Анаэробные инфекции. McMillan J, De Angelis CD, Feigin RD, ред. Педиатрия Оски: принципы и практика . 3-е изд. Липпинкотт Уильямс и Уилкинс; 1999. 937-50.
Гормли Д. Неонатальный анаэробный (клостридиальный) целлюлит и омфалит. Дерматол Арки . 1977 Май. 113 (5): 683-4. [Медлайн].
Karumbi J, Mulaku M, Aluvaala J, English M, Opiyo N.Актуальный уход за пуповиной для профилактики инфекций и неонатальной смертности. Pediatr Infect Dis J . 2013 января, 32 (1): 78-83. [Медлайн]. [Полный текст].
[Медлайн]. [Полный текст].
Cosme Jimenez A, Barrio Andres J, Bujanda Fernandez de Pierola L, et al. Клиническая характеристика неопухолевой каверноматозной трансформации воротной вены в Гастроэнтерологической службе в Испании. Ред. Esp Enferm Dig . 2000 июл.92 (7): 448-57. [Медлайн].
Художник К., Фельдман Дж.Омфалит. StatPearls [Интернет] . 2019 Январь [Medline]. [Полный текст].
Омфалит — обзор | Темы ScienceDirect
Омфалит
Омфалит — это инфекция пупка или окружающих тканей. Новорожденные предрасположены к пуповинным инфекциям после колонизации пупка широким спектром микроорганизмов вскоре после рождения, поскольку омертвевшие ткани культи пуповины обеспечивают отличный рост бактерий. Бактерии могут попасть в кровоток через открытые сосуды недавно перерезанного пуповины и привести к системной инфекции и серьезным осложнениям. Заболеваемость омфалитом в развитых странах низкая и составляет менее 1%. 109 Хотя полные данные по развивающимся странам отсутствуют, ожидается, что заболеваемость будет намного выше. Риск может быть в шесть раз выше для младенцев, рожденных дома, чем для родов в больнице. Другие факторы риска включают низкий вес при рождении, длительный разрыв плодных оболочек, катетеризацию пуповины и неправильный уход за пуповиной. Уход за пуповиной варьируется в зависимости от принятой практики и культуры. Во многих частях света применяются антисанитарные вещества, которые ускоряют отделение пуповины и повышают риск инфицирования.
Заболеваемость омфалитом в развитых странах низкая и составляет менее 1%. 109 Хотя полные данные по развивающимся странам отсутствуют, ожидается, что заболеваемость будет намного выше. Риск может быть в шесть раз выше для младенцев, рожденных дома, чем для родов в больнице. Другие факторы риска включают низкий вес при рождении, длительный разрыв плодных оболочек, катетеризацию пуповины и неправильный уход за пуповиной. Уход за пуповиной варьируется в зависимости от принятой практики и культуры. Во многих частях света применяются антисанитарные вещества, которые ускоряют отделение пуповины и повышают риск инфицирования.
Организмы, которые колонизируют пупок или окружающую кожу, могут вызывать омфалит. Общие патогены включают S. aureus , стрептококки группы A, GBS и грамотрицательные бациллы, в том числе E. coli , Klebsiella и Pseudomonas . Могут возникать полимикробные инфекции. Анаэробные бактерии могут способствовать развитию инфекции, особенно у младенцев, рожденных от матерей с хориоамнионитом.
Клиническая картина характеризуется гнойным выделением из культи пуповины (или из пупка после отделения пуповины) с окружающей эритемой, уплотнением и болезненностью.Дренаж может иметь неприятный запах, что указывает на инфекцию анаэробными бактериями. Младенцы с более тяжелой инфекцией будут демонстрировать системные признаки болезни, включая лихорадку, вялость, плохое питание и раздражительность. Поражение брюшной стенки или обширный отек должны побуждать рассматривать некротический фасциит как осложнение. Другие осложнения омфалита включают перитонит, внутрибрюшной абсцесс, гнойный тромбофлебит воротной или пупочной вены и пупочную грыжу с ишемией кишечника.
Гнойные выделения следует отправить на окраску по Граму и посев. Кровь и посевы спинномозговой жидкости следует брать у младенцев с признаками системного заболевания, включая лихорадку, летаргию и раздражительность. Лечение состоит из парентеральных антибиотиков широкого спектра действия. Обычно для обеспечения грамположительного и грамотрицательного покрытия назначают антистафилококковый пенициллин и аминогликозид. Если распространенность метициллин-резистентного S. aureus в сообществе высока, следует использовать ванкомицин вместо антистафилококкового пенициллина.Добавление клиндамицина или метронидазола может быть рассмотрено при подозрении на анаэробное поражение, особенно у младенцев с выделениями с неприятным запахом или если в анамнезе имеется материнский хориоамнионит. В неосложненных случаях продолжительность лечения обычно составляет 10 дней. Переход на пероральную терапию для завершения курса лечения может быть рассмотрен в зависимости от возраста пациента, результатов посева и клинического ответа.
Если распространенность метициллин-резистентного S. aureus в сообществе высока, следует использовать ванкомицин вместо антистафилококкового пенициллина.Добавление клиндамицина или метронидазола может быть рассмотрено при подозрении на анаэробное поражение, особенно у младенцев с выделениями с неприятным запахом или если в анамнезе имеется материнский хориоамнионит. В неосложненных случаях продолжительность лечения обычно составляет 10 дней. Переход на пероральную терапию для завершения курса лечения может быть рассмотрен в зависимости от возраста пациента, результатов посева и клинического ответа.
Уход за пуповиной новорожденного | Педиатрия
Лучшие методы антисептики пуповины продолжают оставаться в некоторой степени противоречивыми и неоднозначными даже в странах с высокими ресурсами и относительно асептическими условиями на момент родоразрешения.В странах с ограниченными ресурсами в соответствии с культурными традициями антисанитарные вещества продолжают наноситься на пупок, создавая среду, идеальную для развития омфалита новорожденных. Чтобы достичь цели предотвращения омфалита во всем мире, роды должны быть чистыми, а уход за пуповиной должен быть гигиеничным. Пуповину следует перерезать стерильным лезвием или ножницами, предпочтительно в стерильных перчатках, чтобы предотвратить бактериальное заражение, ведущее к омфалиту или столбняку новорожденных. Как обсуждается ниже, уход за сухим пуповиной без применения местных веществ предпочтительнее в большинстве случаев в странах с высокими ресурсами и для родов в больнице в других местах; Применение местного хлоргексидина рекомендуется для младенцев, рожденных вне больницы в общинах с высоким уровнем неонатальной смертности. 20
Чтобы достичь цели предотвращения омфалита во всем мире, роды должны быть чистыми, а уход за пуповиной должен быть гигиеничным. Пуповину следует перерезать стерильным лезвием или ножницами, предпочтительно в стерильных перчатках, чтобы предотвратить бактериальное заражение, ведущее к омфалиту или столбняку новорожденных. Как обсуждается ниже, уход за сухим пуповиной без применения местных веществ предпочтительнее в большинстве случаев в странах с высокими ресурсами и для родов в больнице в других местах; Применение местного хлоргексидина рекомендуется для младенцев, рожденных вне больницы в общинах с высоким уровнем неонатальной смертности. 20
Методы ухода за пуповиной были предметом 4 недавних метаанализов, 21 , — 24 , включая 2 Кокрановских обзора. 23 , 24 Хотя объем и методология этих обзоров различались, все 4 стратифицированных результата в соответствии с условиями исследования отличали результаты, полученные в сообществах с высокой долей домашних родов и высокими показателями неонатальной смертности, от результатов, полученных в больницы и учреждения с низким уровнем неонатальной смертности. Эти анализы пришли к выводу, что 3 исследования (включая> 44 000 субъектов) в общественных местах в Южной Азии с высоким уровнем неонатальной смертности 3 , 25 , 26 подтверждают эффективность применения 4% раствора хлоргексидина. или гель на культе пуповины в течение 24 часов после рождения, что приводит к значительному снижению как омфалита (относительный риск [ОР]: 0,48; 95% доверительный интервал [ДИ]: 0,40–0,57), так и неонатальной смертности (ОР: 0 .81; 95% ДИ: 0,71–0,92) по сравнению с сухим шнуром. 24 Никакие другие стратегии лечения пуповины не подвергались систематической оценке в таких условиях, но применение традиционных материалов (например, золы, травяных или других растительных припарок и грудного молока) может стать источником заражения патогенными бактериями, в том числе C тетани . 27 В отличие от этого, метаанализ не выявил доказательств пользы местного лечения младенцев, рожденных в больницах.
Эти анализы пришли к выводу, что 3 исследования (включая> 44 000 субъектов) в общественных местах в Южной Азии с высоким уровнем неонатальной смертности 3 , 25 , 26 подтверждают эффективность применения 4% раствора хлоргексидина. или гель на культе пуповины в течение 24 часов после рождения, что приводит к значительному снижению как омфалита (относительный риск [ОР]: 0,48; 95% доверительный интервал [ДИ]: 0,40–0,57), так и неонатальной смертности (ОР: 0 .81; 95% ДИ: 0,71–0,92) по сравнению с сухим шнуром. 24 Никакие другие стратегии лечения пуповины не подвергались систематической оценке в таких условиях, но применение традиционных материалов (например, золы, травяных или других растительных припарок и грудного молока) может стать источником заражения патогенными бактериями, в том числе C тетани . 27 В отличие от этого, метаанализ не выявил доказательств пользы местного лечения младенцев, рожденных в больницах. 22 , — 24 В мета-анализах использовались разные критерии для включения испытаний и сравнивались различные методы лечения с использованием сухого пуповины или друг с другом.Только в одном исследовании 28 были представлены данные о смертности, которые не различались между местным хлоргексидином и сухим уходом (ОР: 0,11; 95% ДИ: 0,01–2,04). Однако низкий уровень смертности и небольшой вклад бактериальной инфекции 29 в этих условиях предоставляют лишь небольшую возможность для снижения показателей смертности. В 5 таких испытаниях 30 , — 33 , проанализированных Карумби и др., 22 , не было обнаружено, что лечение значительно уменьшило бы омфалит и сепсис по сравнению друг с другом, хотя размеры выборки были небольшими и доказательства был признан некачественным. 22 Кокрановский обзор Imdad et al, 23 , в котором сравнивались различные пары местных агентов, пришел к аналогичным выводам.
22 , — 24 В мета-анализах использовались разные критерии для включения испытаний и сравнивались различные методы лечения с использованием сухого пуповины или друг с другом.Только в одном исследовании 28 были представлены данные о смертности, которые не различались между местным хлоргексидином и сухим уходом (ОР: 0,11; 95% ДИ: 0,01–2,04). Однако низкий уровень смертности и небольшой вклад бактериальной инфекции 29 в этих условиях предоставляют лишь небольшую возможность для снижения показателей смертности. В 5 таких испытаниях 30 , — 33 , проанализированных Карумби и др., 22 , не было обнаружено, что лечение значительно уменьшило бы омфалит и сепсис по сравнению друг с другом, хотя размеры выборки были небольшими и доказательства был признан некачественным. 22 Кокрановский обзор Imdad et al, 23 , в котором сравнивались различные пары местных агентов, пришел к аналогичным выводам. В последнем метаанализе Sinha et al., 24 были рассмотрены 2 исследования 28 , 34 , сравнивающих хлоргексидин с уходом за сухим пуповиной. В первом из них 140 младенцев, поступивших в отделение интенсивной терапии в больнице на севере Индии, были случайным образом распределены для лечения пуповины раствором хлоргексидина или для ухода за сухим пуповиной. 28 Критерии включения в исследование включали гестационный возраст> 32 недель и массу тела при рождении> 1500 г, но предоставленные демографические данные предполагают, что младенцы преимущественно были недоношенными на поздних сроках, и у них была высокая частота осложнений недоношенности (включая асфиксию, респираторный дистресс, механическое повреждение). вентиляция, некротический энтероколит). Ни в одной из групп не сообщалось о случаях пупочного сепсиса, но подтвержденный посевом сепсис был более распространен в группе, получавшей сухой пуповина, чем в группе хлоргексидина (15 из 70 против 2 из 70; P =.
В последнем метаанализе Sinha et al., 24 были рассмотрены 2 исследования 28 , 34 , сравнивающих хлоргексидин с уходом за сухим пуповиной. В первом из них 140 младенцев, поступивших в отделение интенсивной терапии в больнице на севере Индии, были случайным образом распределены для лечения пуповины раствором хлоргексидина или для ухода за сухим пуповиной. 28 Критерии включения в исследование включали гестационный возраст> 32 недель и массу тела при рождении> 1500 г, но предоставленные демографические данные предполагают, что младенцы преимущественно были недоношенными на поздних сроках, и у них была высокая частота осложнений недоношенности (включая асфиксию, респираторный дистресс, механическое повреждение). вентиляция, некротический энтероколит). Ни в одной из групп не сообщалось о случаях пупочного сепсиса, но подтвержденный посевом сепсис был более распространен в группе, получавшей сухой пуповина, чем в группе хлоргексидина (15 из 70 против 2 из 70; P =. 002). Эти наблюдения нельзя распространять на всех здоровых младенцев, рожденных в больнице. Во второй вошли 669 субъектов, которым случайным образом было назначено лечение с использованием порошка хлоргексидина или средства для ухода за сухим пуповиной. 34 Неблагоприятные явления, связанные с пуповиной (эрозия, раздражение, поражение, омфалит, эритема, пупочная гранулема, гнойность, кровотечение, выделения или мокнутие из пупка), чаще встречались в группе, принимавшей сухой пуповина (29% против 16%; P = 0,001), но не было различий в серьезных нежелательных явлениях (2.1% в обеих группах) или заболеваемость омфалитом (2,1% против 0,6%; P = 0,1). Хотя метаанализ показал значительную разницу в объединенном риске омфалита (ОР: 0,48; 95% ДИ: 0,28–0,84), объединение подтвержденных посевом результатов сепсиса 28 со случаями омфалита 34 нецелесообразно. Этот анализ дает только очень слабые доказательства или, возможно, вовсе не свидетельствует о пользе лечения хлоргексидином.
002). Эти наблюдения нельзя распространять на всех здоровых младенцев, рожденных в больнице. Во второй вошли 669 субъектов, которым случайным образом было назначено лечение с использованием порошка хлоргексидина или средства для ухода за сухим пуповиной. 34 Неблагоприятные явления, связанные с пуповиной (эрозия, раздражение, поражение, омфалит, эритема, пупочная гранулема, гнойность, кровотечение, выделения или мокнутие из пупка), чаще встречались в группе, принимавшей сухой пуповина (29% против 16%; P = 0,001), но не было различий в серьезных нежелательных явлениях (2.1% в обеих группах) или заболеваемость омфалитом (2,1% против 0,6%; P = 0,1). Хотя метаанализ показал значительную разницу в объединенном риске омфалита (ОР: 0,48; 95% ДИ: 0,28–0,84), объединение подтвержденных посевом результатов сепсиса 28 со случаями омфалита 34 нецелесообразно. Этот анализ дает только очень слабые доказательства или, возможно, вовсе не свидетельствует о пользе лечения хлоргексидином.
С 1998 г. ВОЗ выступает за использование сухой пуповины в условиях ограниченных ресурсов. 35 Уход за сухим шнуром включает в себя поддержание чистоты шнура и оставление его на воздухе или под неплотно накрытым чистой тканью. В случае загрязнения остаток шнура промойте стерильной водой с мылом. В ситуациях, когда гигиенические условия плохие и / или высокий уровень инфицирования, ВОЗ рекомендует хлоргексидин. 16
Существует некоторая неопределенность относительно влияния хлоргексидина на смертность при нанесении на пуповину новорожденных в условиях больницы, но есть умеренные доказательства его влияния на профилактику инфекций. 24 Хотя применение хлоргексидина считается безопасным, в крови младенцев после очистки пуповины было обнаружено 35 следов этого соединения. 36 , 37 Кроме того, контактный дерматит был зарегистрирован у 15% младенцев с очень низкой массой тела при рождении после наложения повязки, пропитанной 0,5% хлоргексидином, на центральный венозный катетер. 38 Данные о безопасности применения хлоргексидина неполны, и количество воздействия хлоргексидина, которое можно считать безопасным, неизвестно. 24 В дополнение к постепенному увеличению стоимости использования хлоргексидина, практика уменьшения бактериальной колонизации может иметь непредвиденные последствия в виде выбора более вирулентных бактериальных штаммов без очевидных преимуществ. 24 Поскольку заболеваемость омфалитом очень низкая в странах с высокими ресурсами, а степень тяжести умеренная, преобладающие данные свидетельствуют в пользу ухода за сухим пуповиной.
38 Данные о безопасности применения хлоргексидина неполны, и количество воздействия хлоргексидина, которое можно считать безопасным, неизвестно. 24 В дополнение к постепенному увеличению стоимости использования хлоргексидина, практика уменьшения бактериальной колонизации может иметь непредвиденные последствия в виде выбора более вирулентных бактериальных штаммов без очевидных преимуществ. 24 Поскольку заболеваемость омфалитом очень низкая в странах с высокими ресурсами, а степень тяжести умеренная, преобладающие данные свидетельствуют в пользу ухода за сухим пуповиной.
Симптомы пуповины
Это симптом вашего ребенка?
- Вопросы о пуповине или пупке у новорожденных
- Пупок также называют пупком или пупком
Симптомы
- Пупок (пупок) имеет мутные выделения или даже немного высохшего гноя на поверхности
- Кровотечение происходит из точка отделения пуповины
- Разделение пуповины отсрочено в течение 3 недель
Омфалит: серьезное осложнение
- Определение.
 Бактериальная инфекция культи пуповины с распространением на кожу вокруг нее. Это неотложная медицинская помощь.
Бактериальная инфекция культи пуповины с распространением на кожу вокруг нее. Это неотложная медицинская помощь. - Как часто. 1 из 200 новорожденных.
- Симптомы. Покраснение распространяется вокруг пупка. Эта область может быть болезненной, опухшей и иметь неприятный запах.
Пупочная гранулема: незначительное осложнение
- Определение. Небольшой круглый рост в центре пупка после отпадания пуповины. Оно красное. Покрыт прозрачной слизью. Не сухая, как нормальная кожа.
- Как часто.1 из 500 новорожденных.
- Итог. Обычно увеличивается в размерах, если не лечить. Может стать отправной точкой для пупочных инфекций.
- Лечение. Легко лечится в кабинете врача с помощью химического вещества, называемого нитратом серебра.
Уход за сухим шнуром или Уход за шнуром с использованием спирта
- И AAP, и ACOG рекомендуют уход за сухим шнуром (естественная сушка). (Руководство по перинатальной помощи, 2012 г.
 ). Это стало обычной практикой в больницах США.
). Это стало обычной практикой в больницах США. - В книге не рекомендуется использовать спирт для повседневного ухода за пуповиной.
- Спиртовой уход за пуповиной рекомендуется в менее развитых странах с высоким уровнем инфицирования.
Когда вызывать симптомы пуповины
Позвоните врачу или обратитесь за помощью сейчас
- Возраст менее 1 месяца, выглядит или ведет себя ненормально в любом случае
- Кровотечение не прекращается после 10 минут прямого нажатия дважды
- Пятна крови более 2 дюймов (5 см) через
- Красная полоса идет от пупка
- Красная кожа распространяется вокруг пупка
- Лихорадка у ребенка младше 12 недель.Осторожно: НЕ давайте ребенку никаких лекарств от лихорадки, пока его не осмотрят.
- Вы считаете, что вашего ребенка нужно осмотреть, и проблема является неотложной
Обратитесь к врачу в течение 24 часов
- Небольшое кровотечение длится более 3 дней
- Прыщи, волдыри или язвы возле пупка
- Много дренажа (например, в виде мочи, слизи, гноя) из пупка
- Вы думаете, что ваш ребенок нуждается в осмотре, но проблема не срочна
Обратиться к врачу в рабочее время
- После использования рекомендаций по уходу в течение 3 дней пупок не высох и очистите
- Небольшой кусочек красной ткани внутри пупка
- Пуповина остается прикрепленной более 6 недель
- У вас есть другие вопросы или проблемы
Самостоятельный уход на дому
- Нормальный уход за пуповиной
- Нормальный уход за пупком после падения пуповины выкл.

- Незначительное инфицирование пуповины или пупка
- Нормальное кровотечение из пуповины или пупка
- Нормальное отсроченное отделение пуповины через 3 недели
Пункты неотложной помощи детям Сиэтла
Если болезнь или травма вашего ребенка опасны для жизни, позвоните по номеру 911.
Рекомендации по уходу
Лечение нормальной пуповины
- Что следует знать о нормальных пуповинах:
- Нормальные пуповины не нуждаются в особом лечении.
- Просто держите их сухими (это называется «сухой шнур» или «естественная сушка»).
- Причина: шнуры должны высохнуть, прежде чем они отпадут.
- Обычно шнуры меняют цвет по мере высыхания. Они меняют цвет от блестящего желтоватого до коричневого или серого.
- Обычно шнур отваливается от 1 до 3 недель.

- Вот несколько советов по уходу, которые могут помочь.
- Обычный уход за сухим шнуром:
- Проверяйте кожу вокруг основания шнура один раз в день.
- Обычно помещение сухое и чистое. Никакого лечения не требуется.
- Если есть выделения, удалите их. Воспользуйтесь влажным ватным тампоном. Затем тщательно просушите.
- Чтобы добраться до этой области, вам нужно будет надавить на кожу вокруг шнура.Возможно, вам также придется немного согнуть шнур, чтобы он прошел под ним.
- Осторожно: Не подвергайте шнур спиртом или другим средством для уничтожения микробов. Причина: сухие шнуры быстрее отваливаются. (Исключение: предписано врачом употреблять алкоголь).
- Купание:
- Держите шнур сухим. Избегайте ванн.
- Используйте губку, пока шнур не отвалится.
- Сложите подгузник вниз :
- Держите область сухой, чтобы помочь заживлению.

- Для обеспечения контакта с воздухом держите подгузник сложенным ниже шнурка.
- Еще один вариант одноразовых подгузников — отрезать ножницами клин. Затем заклейте край скотчем.
- Держите область сухой, чтобы помочь заживлению.
- Какашки на пуповине :
- Попадать какашку на пуповину или пуповину — несерьезно.
- Если это произошло, очистите участок водой с мылом.
- Это должно предотвратить любые инфекции.
- Позвоните своему врачу, если:
- Появится красная полоса или покраснение вокруг пупка
- Возникла лихорадка
- Ваш ребенок начинает выглядеть или вести себя ненормально
- Вы думаете, что ваш ребенок нуждается в осмотре
Лечение нормального пупка после отпадения пуповины
- Что следует знать о пупках после отпадания пуповины:
- Пуповина не может отпасть слишком рано.
- В среднем шнур отваливается от 10 до 14 дней.
 Нормальный диапазон составляет от 7 до 21 дня. Даже если он отпадет раньше 7 дней, вы можете следовать этому совету.
Нормальный диапазон составляет от 7 до 21 дня. Даже если он отпадет раньше 7 дней, вы можете следовать этому совету. - После того, как пуповина отпала, пупок постепенно заживает.
- Центр обычно выглядит красным в точке разделения.
- Если покраснение распространяется на живот, это ненормально.
- Из пупка выделяется какой-то секрет.
- Иногда в пупке образуется струп. Дайте ему зажить и отпасть самостоятельно.
- Пупок имеет небольшой риск инфицирования.
- Вот несколько советов по уходу, которые могут помочь.
- Нормальный уход за пупком:
- Держите пупок (пупок) чистым и сухим.
- Если есть выделения, удалите их. Воспользуйтесь влажным ватным тампоном. Затем тщательно просушите.
- Делайте это осторожно, чтобы предотвратить кровотечение.
- Осторожно: Не используйте медицинский спирт. Причина: может помешать заживлению.
- Купание:
- После того, как шнур отпадет, продолжайте обмывать губкой еще несколько дней.

- Помогите высохнуть области пупка.
- Тогда ванна будет в порядке.
- После того, как шнур отпадет, продолжайте обмывать губкой еще несколько дней.
- Сложите подгузник вниз:
- Держите пупок сухим, чтобы помочь заживлению.
- Для обеспечения контакта с воздухом держите подгузник сложенным ниже пупка.
Чего ожидать: Пупок должен зажить и высохнуть к 7 дням.
- Позвоните своему врачу, если:
- Появится красная полоса или покраснение вокруг пупка
- Возникла лихорадка
- Возникают облачные выделения
- Ваш ребенок начинает выглядеть или вести себя ненормально
- Вы думаете, что вашего ребенка нужно видеть
Лечение незначительной инфекции пуповины или пупка
- Что следует знать о незначительной инфекции пуповины или пупка :
- В течение нескольких дней пупок будет выделять выделения.
- Нормальные выделения — прозрачные или кровянистые слизи.

- Мутные выделения — это обычно легкая инфекция.
- Это могут быть нормальные кожные бактерии.
- Может присутствовать небольшое количество гноя.
- Вот несколько советов по уходу, которые могут помочь.
- Очистите пупок:
- Очистите пупок (пупок) 2 раза в день.
- Используйте влажный ватный тампон или ткань.
- Удалите засохшие выделения или гной.
- Делайте это осторожно, чтобы предотвратить кровотечение.
- Осторожно: Не используйте медицинский спирт. Причина: может помешать заживлению.
- Мазь с антибиотиком от гноя:
- При наличии гноя используйте мазь с антибиотиком (например, полиспорин).
- Рецепт не требуется.
- Нанесите небольшое количество на пупок.
- Делайте это 2 раза в день после очистки области.
- Так делать 2 дня. После этого используйте мазь с антибиотиком, только если вы видите больше гноя.

- Купание:
- Не используйте ванну, пока шнур не отвалится. Пупок должен хорошо зажить.
- Сложите подгузник вниз :
- Держите пупок сухим, чтобы ускорить заживление.
- Для обеспечения контакта с воздухом держите подгузник в сложенном состоянии. Держите его под шнуром и пупком.
- Чего ожидать:
- При лечении мутные выделения и гной должны исчезнуть через 2–3 дня.
- Пупок должен высохнуть и зажить к 7 дням.
- Позвоните своему врачу, если:
- Появилась красная полоса или покраснение вокруг пупка
- Возникла лихорадка
- Мутные выделения не прошли через 3 дня использования этого совета по уходу
- Ваш ребенок начинает выглядеть или действовать аномальный
- Вы думаете, что ваш ребенок нуждается в осмотре
Лечение нормального кровотечения вокруг пуповины
- Что следует знать о легком кровотечении вокруг пуповины:
- Несколько капель крови являются нормальными, когда шнур отваливается или за что-то цепляется.

- Трение подгузником о пупок может снова запустить его.
- Вот несколько советов по уходу, которые могут помочь.
- Несколько капель крови являются нормальными, когда шнур отваливается или за что-то цепляется.
- Кровотечение:
- Чтобы остановить кровотечение, надавите на пупок в течение 10 минут. Используйте чистую ткань.
- Очистите зону заранее, а не после.
- Причина: Это помогает предотвратить повторное кровотечение.
- Подгузник:
- Не позволяйте подгузнику тереться о пупок.
- Для этого отогните подгузник вниз от пупка.
- Еще можно вырезать из подгузника клин.
- Чего ожидать:
- Кровотечение может возобновиться несколько раз.
- Это должен быть только небольшой мазок крови.
- Место кровотечения должно зажить к 2 дням.
- Позвоните своему врачу, если:
- Кровотечение усиливается
- Несколько капель крови сохраняется более 3 дней
- Ваш ребенок начинает выглядеть или вести себя ненормально
- Вы думаете, что ваш ребенок нуждается в осмотре
Лечение нормального отсроченного отделения пуповины после 3 недель
- Что следует знать Пуповины отпадают:
- Большинство пуповин отпадают в период от 10 до 14 дней.
 Нормальный диапазон составляет от 7 до 21 дня.
Нормальный диапазон составляет от 7 до 21 дня. - Все шнуры медленно отваливаются сами по себе.
- Будьте терпеливы.
- Вот несколько советов по уходу, которые могут помочь.
- Большинство пуповин отпадают в период от 10 до 14 дней.
- Stop Alcohol:
- Если вы протирали шнур спиртом, прекратите это делать.
- Медицинский спирт убивает полезные бактерии, которые способствуют отпаданию пуповины.
- Подгузник:
- Помогите пуповине быстрее высохнуть, удерживая подгузник сложенным под ним.
- Другой подход — вырезать клин подгузника (если он одноразовый).
- Контакт с воздухом помогает шнуру оставаться сухим.
- Позвоните своему врачу, если:
- Пуповина начинает выглядеть зараженной
- Возникла лихорадка
- Пуповина остается включенной более 6 недель
- Ваш ребенок выглядит больным или ведет себя ненормально
- Вы думаете, что ваш ребенок должен быть осмотрен
И помните, обратитесь к врачу, если у вашего ребенка появится какой-либо из симптомов «Позвоните своему врачу».

Заявление об ограничении ответственности: эта медицинская информация предназначена только для образовательных целей. Вы, читатель, несете полную ответственность за то, как вы решите его использовать.
Последняя редакция: 29.12.2021
Последняя редакция: 21.10.2021
Авторские права 2000-2021. Schmitt Pediatric Guidelines LLC.
Ваш запрос завершился ошибкой!
Страница ошибки** Подождите! Навигация по сайту загружается из репозитория **
java.lang.Exception: ** Подождите! Навигация по сайту загружается из репозитория **
в org.kidshealth.pgmgr.core.pgMgrCommand.execute (pgMgrCommand.java:104)
в org.kidshealth.pgmgr.web.pageManagerController.handleRequest (pageManagerController.java:159)
at sun.reflect.GeneratedMethodAccessor113.invoke (Неизвестный источник)
в sun.reflect.DelegatingMethodAccessorImpl.invoke (DelegatingMethodAccessorImpl.java:43)
в java.lang.reflect. Method.invoke (Method.java:498)
на org.springframework.web.method.support.InvocableHandlerMethod.doInvoke (InvocableHandlerMethod.java:190)
в org.springframework.web.method.support.InvocableHandlerMethod.invokeForRequest (InvocableHandlerMethod.java:138)
в org.springframework.web.servlet.mvc.method.annotation.ServletInvocableHandlerMethod.invokeAndHandle (ServletInvocableHandlerMethod.java:106)
в org.springframework.web.servlet.mvc.method.annotation.RequestMappingHandlerAdapter.invokeHandlerMethod (RequestMappingHandlerAdapter.java:888)
на org.springframework.web.servlet.mvc.method.annotation.RequestMappingHandlerAdapter.handleInternal (RequestMappingHandlerAdapter.java:793)
в org.springframework.web.servlet.mvc.method.AbstractHandlerMethodAdapter.handle (AbstractHandlerMethodAdapter.java:87)
в org.springframework.web.servlet.DispatcherServlet.doDispatch (DispatcherServlet.java:1040)
в org.springframework.web.servlet.DispatcherServlet.doService (DispatcherServlet.java:943)
в org.springframework.
Method.invoke (Method.java:498)
на org.springframework.web.method.support.InvocableHandlerMethod.doInvoke (InvocableHandlerMethod.java:190)
в org.springframework.web.method.support.InvocableHandlerMethod.invokeForRequest (InvocableHandlerMethod.java:138)
в org.springframework.web.servlet.mvc.method.annotation.ServletInvocableHandlerMethod.invokeAndHandle (ServletInvocableHandlerMethod.java:106)
в org.springframework.web.servlet.mvc.method.annotation.RequestMappingHandlerAdapter.invokeHandlerMethod (RequestMappingHandlerAdapter.java:888)
на org.springframework.web.servlet.mvc.method.annotation.RequestMappingHandlerAdapter.handleInternal (RequestMappingHandlerAdapter.java:793)
в org.springframework.web.servlet.mvc.method.AbstractHandlerMethodAdapter.handle (AbstractHandlerMethodAdapter.java:87)
в org.springframework.web.servlet.DispatcherServlet.doDispatch (DispatcherServlet.java:1040)
в org.springframework.web.servlet.DispatcherServlet.doService (DispatcherServlet.java:943)
в org.springframework. web.servlet.FrameworkServlet.processRequest (FrameworkServlet.java: 1006)
в org.springframework.web.servlet.FrameworkServlet.doGet (FrameworkServlet.java:898)
в javax.servlet.http.HttpServlet.service (HttpServlet.java:626)
в org.springframework.web.servlet.FrameworkServlet.service (FrameworkServlet.java:883)
в javax.servlet.http.HttpServlet.service (HttpServlet.java:733)
в org.apache.catalina.core.ApplicationFilterChain.internalDoFilter (ApplicationFilterChain.java:231)
в org.apache.catalina.core.ApplicationFilterChain.doFilter (ApplicationFilterChain.java: 166)
в org.apache.tomcat.websocket.server.WsFilter.doFilter (WsFilter.java:53)
в org.apache.catalina.core.ApplicationFilterChain.internalDoFilter (ApplicationFilterChain.java:193)
в org.apache.catalina.core.ApplicationFilterChain.doFilter (ApplicationFilterChain.java:166)
в org.apache.catalina.core.StandardWrapperValve.invoke (StandardWrapperValve.java:202)
в org.apache.catalina.core.StandardContextValve.invoke (StandardContextValve.
web.servlet.FrameworkServlet.processRequest (FrameworkServlet.java: 1006)
в org.springframework.web.servlet.FrameworkServlet.doGet (FrameworkServlet.java:898)
в javax.servlet.http.HttpServlet.service (HttpServlet.java:626)
в org.springframework.web.servlet.FrameworkServlet.service (FrameworkServlet.java:883)
в javax.servlet.http.HttpServlet.service (HttpServlet.java:733)
в org.apache.catalina.core.ApplicationFilterChain.internalDoFilter (ApplicationFilterChain.java:231)
в org.apache.catalina.core.ApplicationFilterChain.doFilter (ApplicationFilterChain.java: 166)
в org.apache.tomcat.websocket.server.WsFilter.doFilter (WsFilter.java:53)
в org.apache.catalina.core.ApplicationFilterChain.internalDoFilter (ApplicationFilterChain.java:193)
в org.apache.catalina.core.ApplicationFilterChain.doFilter (ApplicationFilterChain.java:166)
в org.apache.catalina.core.StandardWrapperValve.invoke (StandardWrapperValve.java:202)
в org.apache.catalina.core.StandardContextValve.invoke (StandardContextValve. java:96)
на org.apache.catalina.authenticator.AuthenticatorBase.invoke (AuthenticatorBase.java:541)
в org.apache.catalina.core.StandardHostValve.invoke (StandardHostValve.java:139)
в org.apache.catalina.valves.ErrorReportValve.invoke (ErrorReportValve.java:92)
в org.apache.catalina.valves.AbstractAccessLogValve.invoke (AbstractAccessLogValve.java:690)
в org.apache.catalina.core.StandardEngineValve.invoke (StandardEngineValve.java:74)
в org.apache.catalina.connector.CoyoteAdapter.service (CoyoteAdapter.java:343)
в org.apache.coyote.ajp.AjpProcessor.service (AjpProcessor.java: 431)
в org.apache.coyote.AbstractProcessorLight.process (AbstractProcessorLight.java:65)
в org.apache.coyote.AbstractProtocol $ ConnectionHandler.process (AbstractProtocol.java:868)
в org.apache.tomcat.util.net.NioEndpoint $ SocketProcessor.doRun (NioEndpoint.java:1589)
в org.apache.tomcat.util.net.SocketProcessorBase.run (SocketProcessorBase.java:49)
в java.util.concurrent.ThreadPoolExecutor.runWorker (ThreadPoolExecutor.
java:96)
на org.apache.catalina.authenticator.AuthenticatorBase.invoke (AuthenticatorBase.java:541)
в org.apache.catalina.core.StandardHostValve.invoke (StandardHostValve.java:139)
в org.apache.catalina.valves.ErrorReportValve.invoke (ErrorReportValve.java:92)
в org.apache.catalina.valves.AbstractAccessLogValve.invoke (AbstractAccessLogValve.java:690)
в org.apache.catalina.core.StandardEngineValve.invoke (StandardEngineValve.java:74)
в org.apache.catalina.connector.CoyoteAdapter.service (CoyoteAdapter.java:343)
в org.apache.coyote.ajp.AjpProcessor.service (AjpProcessor.java: 431)
в org.apache.coyote.AbstractProcessorLight.process (AbstractProcessorLight.java:65)
в org.apache.coyote.AbstractProtocol $ ConnectionHandler.process (AbstractProtocol.java:868)
в org.apache.tomcat.util.net.NioEndpoint $ SocketProcessor.doRun (NioEndpoint.java:1589)
в org.apache.tomcat.util.net.SocketProcessorBase.run (SocketProcessorBase.java:49)
в java.util.concurrent.ThreadPoolExecutor.runWorker (ThreadPoolExecutor.


 Меняющийся спектр неонатального омфалита. Pediatr Infect Dis J. 2004 Январь; 23 (1): 22-6. [PubMed: 14743041]
Меняющийся спектр неонатального омфалита. Pediatr Infect Dis J. 2004 Январь; 23 (1): 22-6. [PubMed: 14743041]

 Бактериальная инфекция культи пуповины с распространением на кожу вокруг нее. Это неотложная медицинская помощь.
Бактериальная инфекция культи пуповины с распространением на кожу вокруг нее. Это неотложная медицинская помощь. ). Это стало обычной практикой в больницах США.
). Это стало обычной практикой в больницах США.


 Нормальный диапазон составляет от 7 до 21 дня. Даже если он отпадет раньше 7 дней, вы можете следовать этому совету.
Нормальный диапазон составляет от 7 до 21 дня. Даже если он отпадет раньше 7 дней, вы можете следовать этому совету.


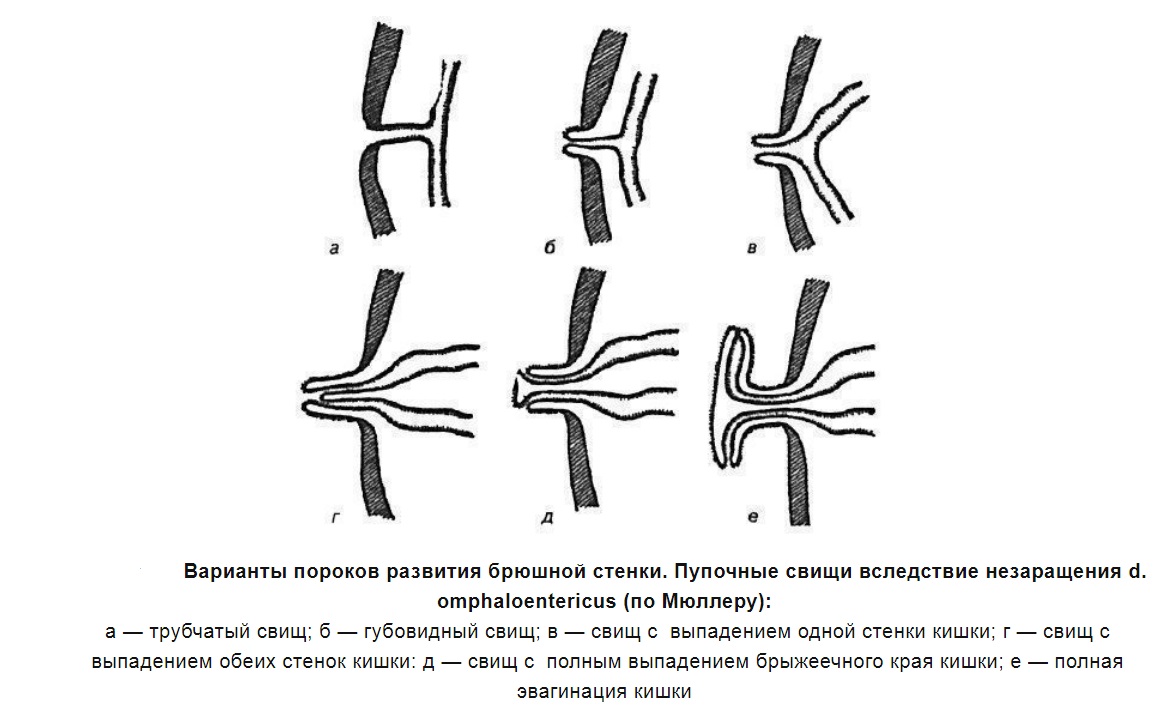
 Нормальный диапазон составляет от 7 до 21 дня.
Нормальный диапазон составляет от 7 до 21 дня.