Определение срока беременности — Статьи — Родддом г. Видное
СРОК БЕРЕМЕННОСТИ – основное, что необходимо знать гинекологу для правильного и качественного ведения беременности у пациенток. На основании срока беременности врач будет назначать своевременно все необходимые обследования и анализы, будет следить за внутриутробным развитием малыша и сможет вовремя заметить возможные патологии в развитии беременности и физическом состоянии еще не рожденного ребенка. Например, УЗИ в диагностических целях необходимо проводить в строго отведенные для этого промежутки времени – это 12,20,32 недели. Поэтому, правильно рассчитать срок беременности очень важно.
ОПРЕДЕЛЕНИЕ СРОКА БЕРЕМЕНННОСТИ помогает вычислить предполагаемую дату родов (ПДР). Конечно, вероятность рождения вашего малыша именно в этот день на так уж и велика. Рассчитанная таким образом дата просто констатирует полные 40 недель беременности. Для того, чтобы определить срок родов необходимо от первого дня последней менструации вычесть 3 месяца и прибавить семь дней.
Но ПДР в любом случае помогает врачу не пропустить перенашивание беременности, которое может негативно сказаться на здоровье вашего малыша. А это немаловажный момент.
Определение срока беременности необходимо гинекологам для того, чтобы определить точную дату выход женщины в декретный отпуск ( 30 недель ).
Понятное дело, что и самой женщине интересно знать точный срок своей беременности и родов для того, чтобы вовремя подготовиться к рождению ребенка, купить предметы одежды.
Определение срока беременности по дате последней менструации.
В акушерстве срок берем6енности при регулярном ритме менструаций принято определять от первого дня последней менструации. К этому сроку приравниваются фетометрические данные малыша по УЗИ, размеры матки при акушерском исследовании.
Очень часто женщины не могут согласиться с этим сроков, утверждая, что знают точный день зачатия. Вы абсолютно правы – каждый акушер прекрасно знает, что наступление беременности возможно только в середине менструального цикла (в период овуляции) – но так принято в акушерстве и лучше взят на вооружение именно этот подсчет срока беременности и предполагаемой даты родов.
Вы абсолютно правы – каждый акушер прекрасно знает, что наступление беременности возможно только в середине менструального цикла (в период овуляции) – но так принято в акушерстве и лучше взят на вооружение именно этот подсчет срока беременности и предполагаемой даты родов.
Определение срока беременности по дате овуляции или зачатия.
Этот метод наиболее информативен у женщин с нерегулярным менструальным циклом, в случае проведения ВРТ (вспомогательных репродуктивных технологий), когда пациентка отслеживала овуляцию используя различные методы. Это могло быть измерение базальной температуры, использование специальных тестов на овуляцию, фолликулометрия по данным УЗИ
Пытаться определить у себя овуляцию только для того, чтобы впоследствии можно было точно рассчитать срок беременности – нецелесообразно. Есть более простые способы вычисления
Для того, чтобы определить срок родов необходимо от первого дня последней менструации вычесть 3 месяца и прибавить семь дней. И в соответствии с полученной датой родов можно уже можно вычислить срок своей беременности.
И в соответствии с полученной датой родов можно уже можно вычислить срок своей беременности.
Определение срока беременности путем гинекологического осмотра.
Если вы пришли на осмотр к гинекологу на первых неделях беременности, то врачу не составит труда точно установить срок беременности. В данном случае определение срока беременности
В более поздних сроках ориентировочно для определения срока беременности может служить определяемая при наружном акушерском исследование высота стояния дна матки.
Постановка срока беременности на УЗИ.
Определение срока беременности при помощи результатов ультразвукового исследования возможно с большой точностью при условии, если обследование выполняется на ранних сроках беременности – до 8-12 недель. Срок беременности будет выставлять на каждом УЗИ, но вот только точность этого метода будет снижаться с каждой последующей неделей беременности, так как каждый ребенок, даже внутриутробно, развивается по-своему, у каждого свои конституционные особенности. К примеру, доношенный новорожденный может весить у кого-то 2.9, а у кого-то 4.5 гк. При этом оба малыша будут абсолютно здоровы – но на УЗИ во 2 и 3 триместре беременности смотрелись они ведь тоже по разному.
Поэтому срок беременности, установленный на УЗИ во втором и третьем триместре – уже может не быть достоверным.
Определение срока беременности по первому шевелению.
Первородящие женщины начинают ощущать первые шевеления малыша на сроке беременности 20 недель. Повторнородящие немного раньше – в 18 недель. Гинекологи рекомендуют запомнить женщине дату первого шевеления и обязательно заносят ее в диспансерную карту беременной женщины. При постановке
Но и этот метод определения срока беременности не всегда бывает верен. Есть женщины, которые даже в свою первую беременность ощущают шевеления малыша значительно раньше положенного срока в 20 недель, в 17 недель, а то и раньше. Особенно часто такие ранние шевеления наблюдаются у худеньких женщин. Есть такие женщины, которые ощущают первые шевеления на 2 недели позже положенного срока.
Как правильно рассчитать срок беременности и определить дату родов
Сама по себе задержка начала нового менструального цикла вовсе не обязательно свидетельствует о беременности – сбои могут объяснятся возникнуть из-за заболеваний, чрезмерных физических нагрузок или стресса. Беременность нужно подтвердить при помощи анализа на ХГЧ или осмотра на гинекологическом кресле.
1) Анализ крови на ХГЧ
Превышение концентрации «гормона беременности», или хорионического гонадотропина человека (ХГЧ) в крови женщины позволяет диагностировать беременность очень рано, в первые дни после ее наступления, задолго до того, как появится задержка в менструальном цикле или женщина почувствует первые симптомы. Также анализ на уровень ХГЧ в крови позволяет определить срок беременности с точностью примерно до двух недель.
2) Домашний тест на беременность
Принцип действия домашних тестов на беременность также основан на измерении уровня ХГЧ, но их чувствительность ниже, чем у анализа крови. Самые современные из них могут не только подтвердить наличие беременности еще за несколько дней до наступления задержки, но и указать (не слишком точно) примерный срок.
Самые современные из них могут не только подтвердить наличие беременности еще за несколько дней до наступления задержки, но и указать (не слишком точно) примерный срок.
Тесты же старого поколения покажут более-менее точный результат только после задержки, то есть через 2-4 недели от зачатия.
3) Гинекологический осмотр
Квалифицированный гинеколог-акушер может диагностировать беременность в ходе осмотра начиная с 3-4 недель после зачатия, ориентируясь на изменения формы и размера матки, а также на другие признаки.
4) Ультразвуковое исследование
УЗИ – самый точный способ диагностики беременности. При помощи ультразвукового исследования трансвагинальным датчиком получается определить наличие плодного яйца в матке уже через 1-2 недели после зачатия (3-4 акушерские недели), а вот обнаружить сердечные сокращения плода можно только на сроке 5-6 акушерских недель. Определить же срок беременности с высокой точностью (до 2-3 дней!) с помощью УЗИ можно точно лишь с 6-7 недели.
Если задержка, а также результат теста или анализа крови на ХГЧ указывают на то что скоро вы станете мамой, не спешите сразу делать ультразвуковое исследование. Подождите еще 2-3 недели, тогда по УЗИ вам не только точно определят срок, но и дадут послушать сердцебиение малыша.
Если вы не стали делать УЗИ на раннем сроке для подтверждения беременности, то впервые с этим исследованием вы столкнетесь на 10-14-й неделе. Тогда же вам установят или скорректируют точный срок беременности и ПДР. За время беременности вам нужно будет пройти такое обследование еще как минимум дважды. Это произойдет на 20 -24-й и на 30-34-й неделях. Однако, стоит сказать, что УЗИ во 2 и 3 триместрах могут иметь погрешность в определении срока беременности. Установленный по ним ПДР может отличаться от реального на 2-3 недели. Именно поэтому так важно не пропустить первый скрининг и вовремя сделать ультразвуковое исследование.
Определение срока беременности. Таблица сроков беременности
Существует несколько способов определения срока беременности и даты родов. Ни один из них не поможет со 100% уверенностью назвать точный день родов, но сориентирует врача и вас во времени, поможет в подготовке к рождению ребенка.
Ни один из них не поможет со 100% уверенностью назвать точный день родов, но сориентирует врача и вас во времени, поможет в подготовке к рождению ребенка.
ПДР будут определять несколько раз разными методами на протяжении беременности. Рассмотрим самые популярные из них.
По началу последних месячных
В акушерстве срок беременности и ориентировочную дату родов рассчитывают по первому дню последней менструации. Чтобы определить ПДР этим методом, нужно помнить дату начала последних месячных до задержки.
Для девушек, которые ведут календарь своего цикла, это не составит труда. Далее высчитать ПДР можно по простой формуле:
- (Число начала последних критических дней) + 280 дней.
- (Число первого дня критических дней) — 3 месяца + 7 дней.
Метод подходит девушкам с регулярным циклом, который составляет +/- 28 дней.
По первым движениям плода
Если у вас первая беременность, к дате первого шевеления плода прибавьте 20 недель. При последующих нужно плюсовать 22 недели.
При последующих нужно плюсовать 22 недели.
Это вспомогательный метод, так как женщина, которая беременна впервые, не знает, каких ощущений ожидать от шевелений плода, поэтому может спутать их с газами в кишечнике, к примеру.
По данным УЗИ
Часто акушеры-гинекологи определяют дату родов на основании результатов УЗИ. Определение сроков беременности и даты родов по УЗИ — наиболее точный метод. Определить дату рождения малыша можно одним из 2 методов:
- По первому УЗИ на сроке 11-14 недель доктор определит точный срок беременности, останется отсчитать от срока период до родов.
- На основании результатов 3-го УЗИ на сроке 32-34 недели. В этом случае гинеколог будет ориентироваться на состояние плаценты, расположение плода по отношению к малому тазу женщины, готовность шейки матки к раскрытию, зрелость плода и другие факторы, которые указывают на готовность женщины и ребенка к родам.
Так же один из вариантов — пройти профессиональное обследование , которое проходят молодые мамы в центрах суррогатного материнства.
По дате зачатия
Данный способ не подходит для женщин с регулярной половой жизнью. Метод подойдет девушкам, у которых перед задержкой были редкие половые контакты и она помнит точные даты. Способ также подходит для женщин, которые прошли процедуру ЭКО.
К дате зачатия прибавьте 2 недели, чтобы узнать сроки беременности. Дату родов считаем по формуле: дата овуляции — 3 месяца 7 дней.
По величине матки
В первые три месяца определить срок беременности гинеколог может, ориентируясь по размеру матки. По величине матки можно определять срок беременности с 5 недель.
К этому времени орган становится округлым. Далее происходят следующие изменения:
- 8 нед. — размер гусиного яйца,
- 12 нед. — размер мужского кулака.
С 12 недель увеличенную матку можно прощупать через живот. С этого времени срок беременности определяют по расстоянию дна матки до верхнего края лобка:
- 16 нед. — 6 см,
- 20 нед. — 12 см,
- 24 нед.
 — до 20 см,
— до 20 см, - 28 нед. — до 26 см,
- 32 нед. — до 30 см,
- 36 нед.- до 36 см.
Расстояние дна матки до лобка немного отличается у первородящих и повторнородящих женщин.
Рассчитать дату родов со 100%-й точностью не получится, потому что зачатие может произойти позже дня последнего полового акта. К тому же, не каждая женщина может похвастаться регулярным циклом, он может составлять больше/меньше 28 дней.
ПДР можно определить, если полученные данные дополняют друг друга. Вероятность ошибки повышается также по той простой причине, что беременность может длиться не в диапазоне от 38 до 42.
Расчет срока беременности | Pampers Россия
Если вы только что узнали, что станете мамой, наверное, вы сразу задались вопросом: «А на каком я сроке?» Расчет срока позволит не только установить самое важное — дату родов, но и поможет отслеживать важные события на разных этапах беременности.
Как рассчитать, на каком я сроке и когда ожидаемая дата родов?
Если вы знаете, когда был первый день ваших последних месячных или дату зачатия, то проще всего рассчитать, на каком вы сроке, с помощью калькулятора даты родов Pampers. Однако наиболее точно определить срок сможет ваш гинеколог.
Однако наиболее точно определить срок сможет ваш гинеколог.
Вот несколько способов расчета даты родов и срока беременности.
Последняя менструация. Как правило, беременность длится около 40 недель, начиная с первого дня последних месячных. Соответственно, сроку беременности соответствует количество недель c даты начала последних месячных, а примерная дата родов наступит через 280 дней (40 недель).
Дата зачатия. Вероятно, зачатие произошло в момент овуляции, то есть в районе 14-го дня 28-дневного менструального цикла. Если вы знаете дату точно, то для расчета срока родов просто отсчитайте 266 дней (38 недель). Или же доверьтесь калькулятору Pampers, который все посчитает за вас.
УЗИ. Скорее всего, на каком-то этапе беременности вам назначат ультразвуковое исследование. С его помощью врач следит за тем, как развивается ребенок и что происходит в организме матери. Также с помощью УЗИ можно наиболее точно определить, на какой вы неделе и когда наступит срок родов.
 Это самый надежный способ, который особенно полезен, если дата последних месячных не известна или менструальный цикл не регулярный.
Это самый надежный способ, который особенно полезен, если дата последних месячных не известна или менструальный цикл не регулярный.
При расчете срока беременности не забывайте, что количество недель беременности — не то же самое, что и внутриутробный возраст плода. Скорее всего, момент зачатия пришелся примерно на 14-й день последнего цикла, а срок беременности отсчитывается с начала этого цикла, так что разница в среднем составляет две недели. Например, если вы на шестой неделе беременности, то внутриутробный возраст плода составляет всего четыре недели.
Может ли расчетная дата родов измениться?
На приемах врач обычно проверяет, на каком вы сроке. Но не удивляйтесь, если расчет врача будет не совпадать с вашим.
Далеко не все дети рождаются точно в срок. Каждая беременность протекает по-разному, и в свой срок рождается лишь небольшой процент детей. Как правило, роды приходятся на 38–42-ю неделю, поэтому ожидайте, что ваш малыш появится на свет где-то в это время.
Если роды были преждевременными, врач порекомендует дополнительные меры ухода за таким малышом. А если ребенок не может родиться и после 42-й недели, врачи обычно стимулируют естественные роды или назначают кесарево сечение, обсудив варианты с пациенткой.
Что будет происходить дальше до самых родов?
Теперь вы знаете, на каком вы сроке. Беременность, как правило, условно делится на недели и триместры. Все события, которые вас ожидают, на каждой неделе, месяце и в триместре, вы найдете в календаре беременности.
Вот что обычно происходит на каждом триместре:
Первый триместр (0-13 недели): Могут начать появляться ранние симптомы беременности, например, тошнота и тяга к необычной еде. Обратитесь к врачу, чтобы подтвердить беременность. Врач также скорее всего ознакомит вас с планом приемов, на которых будет отслеживать ваше состояние и развитие малыша.
Второй триместр (14-27 недели): Этот триместр часто называют медовым месяцем беременности. У вас появляется энергия на то, чтобы сделать нужные дела, например, подготовить дом к появлению в нем ребенка, посещать группы по подготовке к родам и делать щадящие упражнения для беременных.
У вас появляется энергия на то, чтобы сделать нужные дела, например, подготовить дом к появлению в нем ребенка, посещать группы по подготовке к родам и делать щадящие упражнения для беременных.
Третий триместр (28-42 недели): Вы почти у цели! Ваш малыш родится совсем скоро, поэтому используйте это время, чтобы подобрать все, что может понадобиться при уходе за ребенком. Но не переусердствуйте, старайтесь почаще отдыхать.
Теперь вы знаете, на каком вы сроке, и какие важные свершения ждут вас дальше. Помните, что малыш появится на свет совсем скоро, и в вашей жизни начнется новая прекрасная глава.
Беременность в вопросах и ответах — Полезные статьи
Чего стоит ждать? Как питаться? Как справляться с трудностями? Как сделать все правильно? На эти и многие вопросы ответит Ирина Александровна Солеева — врач акушер-гинеколог клиники «Садко».
— Как рассчитывается дата родов?
От первого дня последней менструации. Для определения срока родов к первому дню последней менструации прибавляют 280 дней, т. е. 10 акушерских, или 9 календарных, месяцев.
е. 10 акушерских, или 9 календарных, месяцев.
Обычно расчет срока родов производят проще: от даты первого дня последней менструации отсчитывают назад 3 календарных месяца и прибавляют 7 дней. Так, если последняя менструация началась 2 октября, то, отсчитав назад 3 месяца (2 сентября, 2 августа и 2 июля) и прибавив 7 дней, определяют ожидаемую дату родов — 9 июля; если последняя менструация началась 20 мая, то предполагаемый срок родов 27 февраля и т.д.
Предполагаемый срок родов можно вычислить по овуляции: от первого дня ожидавшейся, но не наступившей менструации отсчитывают назад 14—16 дней и к найденной дате прибавляют 273—274 дня.
— А если знаешь точно дату зачатия, то сколько дней прибавлять?
Проводилось масштабное исследование с большим количеством беременных женщин, по разным показателям определялся срок беременности и, соответственно, дата родов. Оказалось, что женщина чаще всего помнит дату последней менструации. И вот от этой фиксированной даты, как показало исследование, роды наступают на 40-й неделе ± пара недель. Акушеры-гинекологи ориентируются именно на эту систему расчётов.
Акушеры-гинекологи ориентируются именно на эту систему расчётов.
— Стоит ли менять свой рацион, если да, то как?
В первой половине беременности рекомендуется 4-разовое питание, во второй — 5-6-разовое. Есть лучше часто, но понемногу. Для здоровых женщин нет запрещенных пищевых продуктов (кроме алкогольных напитков), есть только более или менее предпочтительные.
Так, организм лучше усваивает легкоусвояемые молочные жиры и растительные масла. Последние являются не только источником незаменимой линолевой кислоты, но и витамина Е, который положительно влияет на течение беременности.
Чтобы исключить запоры, стоит обогатить рацион источниками пищевых волокон (клетчатка, пектины) -овощи и плоды, гречневая и овсяная крупы.
Во второй половине беременности сахар, кондитерские и мучные изделия, рис желательно есть в очень малых количествах. Не стоит увлекаться жареной, острой, солёной пищей, т.к. в этот период печень и почки беременной функционируют с напряжением. Лучше предпочесть блюда отварные и приготовленные на пару.
Лучше предпочесть блюда отварные и приготовленные на пару.
Главное – включать в свой рацион разнообразные продукты: овощи, фрукты, соки — и вы обеспечите себя и своего будущего ребенка всем необходимым для нормального развития.
— Очень хочется маслины, но они консервированные. Можно?
Это зависит от срока беременности. После 20 недель я бы не рекомендовала употреблять слишком солёную пищу, маслины в том числе. Да и вообще, любые консервы – не самое подходящее питание для беременной женщины. Хотя маслины, сами по себе, продукт очень полезный. Поэтому, в разумных пределах, скажем, банку в два дня съесть можно.
— А виноград?
Виноград очень хорошо усваивается. Это фруктоза. Она сразу всасывается и быстро повышает сахар в крови. Но при избыточном весе либо вообще не рекомендуется, либо позволяется в небольших количествах. Допускается съесть маленькую кисточку, а можно и чем-нибудь другим угоститься.
У нас почему-то принято считать, что если беременна, надо есть за троих или всё, что хочется. В результате, беременные накупают виноград ящиками и едят его килограммами. Ни к чему хорошему подобная диета не приводит: появляется сахар в моче, повышается сахар в крови, детки рождаются крупными. Более того, большая нагрузка ложится не только на поджелудочную железу мамы, но и на поджелудочную железу ребёнка – малыш с рождения будет предрасположен к лишнему весу.
В результате, беременные накупают виноград ящиками и едят его килограммами. Ни к чему хорошему подобная диета не приводит: появляется сахар в моче, повышается сахар в крови, детки рождаются крупными. Более того, большая нагрузка ложится не только на поджелудочную железу мамы, но и на поджелудочную железу ребёнка – малыш с рождения будет предрасположен к лишнему весу.
— Можно ли снижать лишний вес во время беременности и очищать свой организм с помощью специальных чаёв?
Все очищающие чаи при беременности противопоказаны. У нас есть препараты, улучшающие функции печени и почек, обладающие мочегонным эффектом. Все назначаем индивидуально. Никаких специальных очистительных процедур во время беременности не проводится. Впрочем, у нас есть разгрузочные дни – вот вам лучшая очищающая процедура.
— Какие витамины лучше выбрать при беременности?
Сейчас огромный выбор различных витаминных комплексов для беременных. Конечно, все они близки друг другу по составу. Отличаются один-два компонента или дозировка какого-то витамина. Чтобы не навредить себе и малышу, добиться максимального эффекта, каждой пациентке необходимо подбирать витамины, опираясь на советы своего врача, который контролирует течение беременности.
Отличаются один-два компонента или дозировка какого-то витамина. Чтобы не навредить себе и малышу, добиться максимального эффекта, каждой пациентке необходимо подбирать витамины, опираясь на советы своего врача, который контролирует течение беременности.
— Как долго их принимать?
Непрерывно поливитаминные препараты принимать нельзя. Необходимый курс сможет подобрать только врач, учитывая состояние Вашего организма. У нас есть разные периоды, когда приём витаминов лучше вообще прекратить. В определённые погодные сезоны, когда вполне хватает солнца, свежих овощей и фруктов нет необходимости принимать витаминные комплексы.
— Можно ли продолжать занятия спортом?
Не только можно, но и нужно. С первых месяцев беременности. Они помогут сохранить хорошую физическую форму, а это обязательно поможет во время родов, снимет излишнюю напряженность и улучшит настроение. Главное, о чем не стоит забывать, — программа занятий должна быть специально адаптирована для беременных и проводить из следует под контролем врача или опытного инструктора.
— Надо ли по-настоящему тужиться на занятиях по подготовке к родам? Не создаст ли усердие опасности преждевременных родов?
Нет, опасности никакой в этом упражнении нет. Если чего и надо остеречься, так это занятий на велосипеде, верховой езды, роликовых коньков – всех видов спорта с повышенной травмоопасностью.
— Можно ли принимать контрастный душ?
Можно. Если женщина ещё до беременности использовала эту процедуру. Но во время беременности вода не должна быть слишком горячей. Кстати, горячие ванны и баню тоже следует исключить.
— Можно ли продолжать заниматься сексом во время беременности?
Каждая пара решает для себя. Если обоим это доставляет удовольствие, если женщине комфортно, то можно сохранить половую жизнь почти до родов. Конечно, слишком активный секс придётся исключить, а недели за 2-3 до родов и вовсе прекратить: чересчур энергичный половой акт: может спровоцировать преждевременные роды.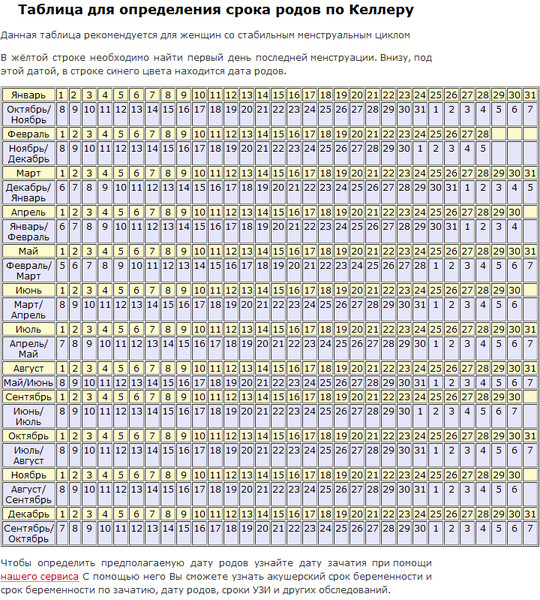
Если раньше было очень строго: с 30-32 недель половая жизнь прекращается, то сейчас половая жизнь исключается врачом только при наличии каких-либо отклонений. Спустя время он может разрешить возобновить близость. Есть случаи, когда половая жизнь исключается на все 40 недель.
— Надо ли предохраняться во время беременности, что бы не забеременеть снова?
Очень смешной вопрос. Если одна беременность уже наступила, повторного зачатия в этот период произойти уже не может. Потребность в предохранении, поэтому отпадает.
— Можно ли спать на животе?
На маленьких сроках можно. Матка выходит из полости малого таза после 12-13 недель. До этого она защищена тазовыми костями, а значит, никакого вреда плоду мы не причиним.
— Итак, работа будущей мамы. Стоит ли пересмотреть свой рабочий день с учётом нового состояния?
Работа во время беременности вполне допустима, если не наблюдается каких-либо отклонений. Важно помнить, что беременным нельзя поднимать тяжести, работать на жаре и в условиях высокой влажности. Следует избегать контакта со вредными веществами и длительного нахождения в положении стоя.
Важно помнить, что беременным нельзя поднимать тяжести, работать на жаре и в условиях высокой влажности. Следует избегать контакта со вредными веществами и длительного нахождения в положении стоя.
— Можно ли автомобилисткам продолжать водить машину?
Водить машину можно, если нет противопоказаний со стороны врача, который наблюдает за Вами во время беременности. И не желательно на поздних сроках после 30 недель, потому что идёт очень сильная нагрузка на мышцы тазового дна, работают ноги, руки, требуется концентрация внимания – это дополнительная стрессовая ситуация для вашего организма. Ну и конечно, не пренебрегать ремнём безопасности. Он не перетянет Ваш живот, а пройдет под ним и под мышкой наискосок.
— Как бороться с признаками варикозного расширения вен?
Это зависит от степени варикозной болезни, её выраженности. Несмотря на богатый выбор различных препаратов внутреннего и местного действия — таблетки, капельки, мази – самый эффективный метод борьбы – это, всё же, ношение компрессионного белья. Кстати, тем, кто большую часть рабочего времени проводит сидя за столом, или напротив, стоя на ногах, тоже стоит задуматься о профилактике варикозного расширения вен.
Кстати, тем, кто большую часть рабочего времени проводит сидя за столом, или напротив, стоя на ногах, тоже стоит задуматься о профилактике варикозного расширения вен.
Выбор свой лучше остановить на колготках: резинка гольф или чулок слишком сильно сдавливают ногу, а бинтуя ноги, трудно определить необходимую компрессию.
Колготки нужно подбирать у врача. В нашей клинике работает флеболог. Он сможет выбрать необходимую степень компрессии.
Не стоит бояться, что бельё будет слишком утягивать как ноги, так и живот: есть особые колготки для беременных. Специальная вставочка на животе облегает его, поддерживая, нисколько не сдавливая при этом.
— Как быть курильщицам: не спровоцирует ли их отказ от вредной привычки стресс для организма, если стаж курения до беременности был довольно большим?
Курение во время беременности – это очень плохо. Касается это в равной степени и активных и пассивных курильщиц. У плода развивается хроническая гипоксия – постоянная нехватка кислорода. А она в первую очередь оказывает влияние на развитие структур головного мозга. Следствие – отклонения от нормы в умственном развитии. Даже если нарушения незначительны по началу, во младенчестве, скорее всего, они проявятся в детском саду или школе, когда на интеллект ребёнка ложится максимальная нагрузка. Малышу будет тяжело учиться, воспринимать какую-то информацию.
А она в первую очередь оказывает влияние на развитие структур головного мозга. Следствие – отклонения от нормы в умственном развитии. Даже если нарушения незначительны по началу, во младенчестве, скорее всего, они проявятся в детском саду или школе, когда на интеллект ребёнка ложится максимальная нагрузка. Малышу будет тяжело учиться, воспринимать какую-то информацию.
Более того, растет угроза преждевременных родов, выкидышей на разных сроках беременности. Дети часто рождаются маловесными.
Рассказы о том, что отказ от привычного курения станет для организма сильным стрессом, далеки от истины. Наши ожидающие появления малыша пациентки бросают эту дурную привычку без особого труда. Даже если вы регулярно вдыхали табачный дым и до и после зачатия, не стоит думать, что всё равно поздно бросать. Вред, который вы причините малышу, если будете продолжать курить, несопоставим с нежеланием расстаться с сигаретой.
— Где и как найти квалифицированного врача, которому можно доверить заботу о себе и будущем ребёнке?
Центр женского здоровья клиники «САДКО» собрал лучших специалистов города: акушеров-гинекологов, маммологов, врачей УЗИ, терапевтов, психологов, врачей ЛФК. Современное оснащение гинекологии позволяет точно и быстро проводить всю необходимую диагностику, а при необходимости и лечение. Плюсы подобного комплексного подхода очевидны: ходить далеко не приходится, но главное – Вас обслуживает одна команда, одни руки. Мы с удовольствием поможем и будущим мамам, и тем, кто очень желает ими стать.
Современное оснащение гинекологии позволяет точно и быстро проводить всю необходимую диагностику, а при необходимости и лечение. Плюсы подобного комплексного подхода очевидны: ходить далеко не приходится, но главное – Вас обслуживает одна команда, одни руки. Мы с удовольствием поможем и будущим мамам, и тем, кто очень желает ими стать.
Срок беременности и возможность преждевременных родов поможет определить анализ крови
Подготовила Екатерина Самойлова
Американские и датские ученые под руководством Стивена Куэйка из Стэнфордского университета предложили метод, с помощью которого можно не только определить срок беременности, но и предсказать преждевременные роды, то есть роды, происходящие по крайней мере на три недели раньше девятимесячного срока. Предсказать их достаточно трудно, между тем 5—12% беременностей заканчивается преждевременными родами, которые всегда связаны с высокими рисками осложнений для новорожденного. Ежегодно такие проблемы затрагивают 15 миллионов детей по всему миру.
Ежегодно такие проблемы затрагивают 15 миллионов детей по всему миру.
Существующие тесты для прогнозирования преждевременных родов были применимы только для женщин с высоким риском, например, тех, кто уже рожал преждевременно, а достоверные результаты врачи получали лишь в 20% случаев.
Авторы статьи в Science разработали методику определения срока беременности по концентрации внеклеточных РНК. Принять участие в исследовании предложили 31 беременной датчанке, которые еженедельно сдавали кровь. В эксперименте использовали образцы крови из 21 женщины для построения статистической модели, в которой были определены девять внеклеточных РНК, соответствующих специфичным для плаценты генам. Они помогали прогнозировать срок беременности. Позже модель была подтверждена с использованием образцов крови еще 10 женщин. Определение срока беременности по изменению концентрации внеклеточных РНК было точным в 45% случаев, что сопоставимо с показателями ультразвукового исследования (48%-ная точность в первом триместре беременности). Однако ультразвуковое исследование требует дорогого оборудования и обученного персонала, что недоступно в большинстве развивающихся стран, а новый метод, по мнению ученых, будет достаточно простым и дешевым.
Однако ультразвуковое исследование требует дорогого оборудования и обученного персонала, что недоступно в большинстве развивающихся стран, а новый метод, по мнению ученых, будет достаточно простым и дешевым.
Чтобы предсказать возможность преждевременных родов, исследователи использовали образцы крови 38 беременных женщин из США. У 15 из них были ранниее схватки, а у 23 преждевременные роды во время предыдущей беременности. Участницы исследования сдавали кровь один раз, во втором или третьем триместре. Из этой группы 13 женщин родили преждевременно, а остальные — в срок.
Ученые обнаружили, что уровни семи внеклеточных РНК, соответствующих генам, характерным для плаценты, в крови матери могут предсказать, какая женщина родит ребенка раньше срока, с точностью 75%.
Экспериментальное исследование было многообещающим, но прежде, чем оно станет новым стандартом диагностики, потребуется оценка надежности в клинических испытаниях. Биологический механизм преждевременных родов все еще остается загадкой, но ученые также планируют исследовать роль генов, которые сигнализируют о недоношенности, чтобы лучше понять, почему это происходит.
Источник
Thuy T. M. Ngo et al. // Noninvasive blood tests for fetal development predict gestational age and preterm delivery. // Science, 2018-06-08; DOI: 10.1126/science.aar3819
Срок беременности при ЭКО: как считать
Сделайте первый шаг
запишитесь на прием к врачу!
Определение сроков беременности имеет важное значение для ее успешного медицинского обеспечения. От времени, прошедшего с момента зачатия, например, зависит возможность осуществления безопасного аборта и выбор средства для его выполнения, проведение обследований будущей мамы на предмет различных отклонений у нее или ее малыша и другие аспекты профессиональной помощи. При этом точность таких расчетов должна быть весьма высокой, так как многие процессы в женском организме «расписаны» природой строго по дням.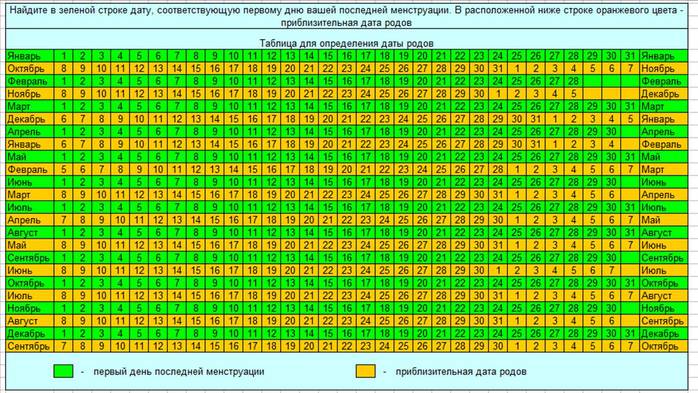 И если при естественном зачатии ситуация относительно понятна даже непрофессионалам, то как посчитать срок беременности при ЭКО? Ведь экстракорпоральное оплодотворение происходит иначе, это более сложный и растянутый во времени процесс. Здесь есть свои нюансы, о которых нужно рассказать подробнее.
И если при естественном зачатии ситуация относительно понятна даже непрофессионалам, то как посчитать срок беременности при ЭКО? Ведь экстракорпоральное оплодотворение происходит иначе, это более сложный и растянутый во времени процесс. Здесь есть свои нюансы, о которых нужно рассказать подробнее.
Как считается срок беременности при ЭКО
При естественном зачатии точно установить момент наступления беременности невозможно, особенно если будущие родители живут насыщенной половой жизнью. В случае с экстракорпоральным оплодотворением точная дата образования эмбриона известна, так как этот процесс проходит в строго контролируемых условиях. Однако, для определения сроков беременности при ЭКО могут использоваться сразу несколько методов расчета:
- Эмбриологический. Данный метод применяется врачами-репродуктологами и основан на том, что началом отсчета беременности является именно получение жизнеспособного эмбриона, время которого точно известно.
 После оплодотворения яйцеклетки в инкубаторе полученный из нее зародыш переносится в матку будущей мамы не сразу, а через 3-5 дней – по достижении им стадии бластоцисты. Этот временной отрезок также учитывается при определении сроков беременности. Из-за высокой точности этого метода анализ на ХГЧ, позволяющий установить факт успешного наступления беременности, пациенткам назначается уже на 2 неделе после процедуры.
После оплодотворения яйцеклетки в инкубаторе полученный из нее зародыш переносится в матку будущей мамы не сразу, а через 3-5 дней – по достижении им стадии бластоцисты. Этот временной отрезок также учитывается при определении сроков беременности. Из-за высокой точности этого метода анализ на ХГЧ, позволяющий установить факт успешного наступления беременности, пациенткам назначается уже на 2 неделе после процедуры. - Акушерский. Этот метод является универсальным, он применяется для определения сроков беременности не только после ЭКО, но и после естественного оплодотворения. При акушерском способе начальной точкой гестации считается первый день последней менструации. Поэтому расхождение с реальным сроком беременности составляет около 2 недель. Использование менее точного акушерского метода при ЭКО обусловлено тем, что он является стандартом для всех медицинских учреждений. Поэтому, если будущая мама после ЭКО обратится за помощью в другую клинику, это исключит ошибки в сроке определения беременности.
 Акушерский способ позволяет достаточно точно определить срок родоразрешения – для этого от даты последней менструации отнимаются 3 месяца и прибавляются 2 недели.
Акушерский способ позволяет достаточно точно определить срок родоразрешения – для этого от даты последней менструации отнимаются 3 месяца и прибавляются 2 недели. - Гинекологический. Срок беременности врач может определить и по результатам гинекологического осмотра женщины. Однако, этот способ эффективен только до 10-14 недели гестации, так как в начальный период развитие эмбриона происходит у женщин практически одинаково и ошибки в данном случае маловероятны. Врач определяет срок беременности по размерам матки и положению ее дна, степени подвижности плода. Начиная со второго триместра развитие ребенка проходит более индивидуально, поэтому точность гинекологического метода снижается – врач сможет назвать лишь приблизительные сроки.
- Ультразвуковое обследование (сонография). УЗИ является стандартной диагностической процедурой для всех беременных женщин независимо от того, зачали они естественным или искусственным способом. Стандартом предусмотрено 3 прохождения этого исследования – на 11-14, на 18-21 и на 30-34 неделях беременности.
 Однако, женщинам, прошедших процедуру ЭКО, УЗИ может назначаться чаще. До 8 недели гестации сонография позволяет довольно точно определить возраст плода по различным физиологическим критериям – массе, длине, копчико-теменному размеру, толщине воротниковой зоны, окружности головы, живота и т. д. Далее эмбрион начинает развиваться более индивидуально, поэтому эффективность данного метода снижается. Он начинает использоваться главным образом для оценки соответствия параметров плода установленным нормам.
Однако, женщинам, прошедших процедуру ЭКО, УЗИ может назначаться чаще. До 8 недели гестации сонография позволяет довольно точно определить возраст плода по различным физиологическим критериям – массе, длине, копчико-теменному размеру, толщине воротниковой зоны, окружности головы, живота и т. д. Далее эмбрион начинает развиваться более индивидуально, поэтому эффективность данного метода снижается. Он начинает использоваться главным образом для оценки соответствия параметров плода установленным нормам. - Анализ на ХГЧ. Хорионических гонадотропин (ХГЧ) – гормон, который начинает выделяться плацентой практически сразу после имплантации эмбриона в матку женщины (примерно через 5-6 дней после переноса). Так как в первые дни это вещество вырабатывается в малых количествах, анализ на его содержание назначается на 4 неделе гестации. Тест на ХГЧ является вспомогательным методом определения сроков беременности. Это связано с тем, что концентрация этого гормона в организме женщины подвержена значительным колебаниям под воздействием различных факторов и не может дать точных данных.

Приблизительно рассчитать срок беременности при ЭКО женщина может и самостоятельно по шевелению плода. Как правило, активно двигаться будущий малыш начинает на 19-20 неделе. Поэтому, если будущая мама ощущает отчетливые толчки ребенка, в большинстве случаев это означает, что половина срока вынашивания уже прошла.
Сделайте первый шаг
запишитесь на прием к врачу!
Расчет срока зачатия после ЭКО
с помощью калькулятораСегодня для определения точного времени наступления беременности и предположительной даты родов используется несколько математических методов. Наиболее распространены из них следующие:
- Формула Негеля. Этот метод лучше всего работает в том случае. Если у пациентки наблюдается устойчивый, без существенных колебаний, менструальный цикл.
 Для этого из первой даты последних месячных вычитаются 3 месяца и прибавляются 7 суток.
Для этого из первой даты последних месячных вычитаются 3 месяца и прибавляются 7 суток. - Математический. Нормальной физиологической продолжительностью беременности в современной медицине принято считать 10 лунных месяцев (280 дней). Если к дате начала последней менструации добавить этот срок, можно получить предположительный деть родов.
Довольно точно позволяют рассчитать срок беременности при ЭКО калькуляторы – специализированные программные приложения, в основе которых лежат указанные математические методики. Достаточно ввести в программу исходные параметры, и она выдаст дату зачатия и родов. Однако, это не гарантирует абсолютной точности и в любом случае необходимо пройти медицинское обследование. Калькуляторы же помогают в первую очередь самой будущей матери в общих чертах спланировать свою беременность.
Часто функционал таких программных приложений расширен до полноценного календаря. Помимо срока беременности после ЭКО, он позволяет получить следующую информацию за выбранный пользователем период:
- необходимые медицинские обследования;
- изменения, происходящие с материнским организмом;
- степень развития и морфологические параметры (вес, размеры и т.
 д.) плода.
д.) плода.
Календари беременности позволяют будущей матери контролировать ее течение, вовремя посещать врача, спланировать свой рацион и режим деятельности и т. д. Однако, работа таких приложений основана на усредненных данных (общепринятой медицинской норме), поэтому выдаваемая ими информация может в некоторой степени отличаться от актуальной, так как у каждой женщины период вынашивания протекает по-разному.
Сделайте первый шаг
запишитесь на прием к врачу!
Зачем необходимо знать срок беременности при ЭКО?
Определение точных сроков беременности играет важнейшую роль в поддержании здоровья матери и малыша и, в конечном итоге, в успешном родоразрешении. Оно необходимо для следующих целей:
- Определения даты родоразрешения. Роды – сложный процесс, несущий определенную угрозу здоровью и жизни самой женщины и ее ребенка.
 Поэтому подготовка к ним должна начинаться заранее, а для этого нужно знать предположительную дату их начала. Особенно это касается пациенток, прошедших процедуру ЭКО, так как в их случае беременность является более сложной, ведь она является, фактически, результатом медицинского лечения бесплодия. Соответственно, в случае экстракорпорального оплодотворения возрастает риск выкидыша, замершего развития эмбриона и других осложнений.
Поэтому подготовка к ним должна начинаться заранее, а для этого нужно знать предположительную дату их начала. Особенно это касается пациенток, прошедших процедуру ЭКО, так как в их случае беременность является более сложной, ведь она является, фактически, результатом медицинского лечения бесплодия. Соответственно, в случае экстракорпорального оплодотворения возрастает риск выкидыша, замершего развития эмбриона и других осложнений. - Проведения процедуры аборта. К сожалению, не каждая беременность заканчивается удачно. В процессе вынашивания ребенка, особенно после ЭКО, у женщины могут возникнуть серьезные осложнения, угрожающие ее здоровью и жизни. Часто для их сохранения врачи прибегают к искусственному прерыванию беременности как к единственно возможному варианту. Однако аборт (особенно хирургический) сам по себе является серьезным стрессом для материнского организма и может проводиться только на ранних стадиях беременности. Если точные сроки гестации неизвестны, врач не способен точно определить, на какой стадии развития находится плод, и может провести процедуру с запозданием, что чревато для женщины в лучшем случае окончательной потерей возможности иметь детей в дальнейшем, а в худшем – ее смертью.

- Для ведения беременности. Женщины, прошедшие процедуру экстракорпорального оплодотворения, нуждаются в более внимательном врачебном наблюдении. Наступившая в результате ЭКО беременность подвержена повышенному риску осложнений. Соответственно, врач должен знать ее точные сроки для того, чтобы выбрать подходящую стратегию медицинской помощи, включающую назначение определенных лекарств и их дозировок, диагностических и терапевтических мероприятий.
Расчет срока зачатия после ЭКО также необходим для отслеживания развития плода, выявления у него возможных врожденных аномалий, коррекции образа жизни матери, рациона ее питания и других целей. Своевременная и точно рассчитанная медицинская помощь – основной фактор, обеспечивающий нормальное протекание беременности после ЭКО и успешное родоразрешение.
Сделайте первый шаг
запишитесь на прием к врачу!
Развитие плода по неделям беременности при ЭКО
Хотя этот процесс во многом индивидуален для каждой женщины и зависит от множества факторов, в нем все же можно выделить общие стадии./GettyImages-149262782-56a772375f9b58b7d0ea9430.jpg) Будущей маме необходимо знать и понимать их, чтобы адаптировать себя к происходящим изменениям и подготовиться к нелегкому периоду вынашивания и родам. Рассмотрим наиболее важные стадии развития ребенка с первой недели после ЭКО до самых родов:
Будущей маме необходимо знать и понимать их, чтобы адаптировать себя к происходящим изменениям и подготовиться к нелегкому периоду вынашивания и родам. Рассмотрим наиболее важные стадии развития ребенка с первой недели после ЭКО до самых родов:
- 1 неделя. В течение этого периода эмбрион, зачатый с помощью ЭКО, развивается вне тела матери до стадии бластоцисты. Это обусловлено тем, что при слишком раннем переносе зародыша в матку повышается риск его отторжения материнской репродуктивной системой. Формируется геном будущего ребенка путем объединения генов половых клеток отца и матери, на 5-6 день эмбрион освобождается от защитной оболочки. Тогда же происходит его перенос в маточную полость женщины.
- 2 неделя. Эмбрион представляет собой морулу, состоящую из 8-16 клеток. Он внедряется в эндометрий матки, вокруг него начинает формироваться плацента, а внутри зародыша закладывается нервная трубка, из которой впоследствии разовьется его ЦНС.

- 3 неделя. Завершается процесс имплантации зародыша в эндометрий матки, начинается гормональная перестройка материнского организма, образуется желтое тело, являющееся источником полового гормона прогестерона в первом триместре. Будущая мама начинает испытывать физиологические симптомы наступления беременности – тошноту, резкие перемены настроения, повышенную слабость, увеличение молочных желез и т. д. В этот период ослабляется материнский иммунитет, чтобы эмбрион мог спокойно интегрироваться в ее репродуктивную систему. У него окончательно формируется нервная трубка, образуется полноценная плацента.
- 4-5 недели. Размеры эмбриона увеличиваются до 2 мм, масса составляет около 1 грамма. Начинает формироваться его сердечно-сосудистая система, закладывается позвоночный столб, выполняющий опорную и защитную функцию для ЦНС.
- 6 неделя. Плод увеличивает примерно в 2 раза (до 4 мм), продолжает развиваться плацента, формируется лицо будущего малыша.
 Его конечности становятся более оформленными и длинными, а в сердце появляются отдельные камеры. Также развиваются зачатки мочевыводящей и пищеварительной системы.
Его конечности становятся более оформленными и длинными, а в сердце появляются отдельные камеры. Также развиваются зачатки мочевыводящей и пищеварительной системы. - 7-8 недели. Материнский организм и сам плод начинают испытывать серьезные взаимообусловленные изменения. Завершается формирование плаценты, в результате чего образуется обособленный от остальной кровеносной системы матери кровоток. Зародыш активно растет и развивается, начинает проявлять реакцию на внешние раздражители. У него формируются обособленные глаза и веки, появляются зачатки ушей. На руках появляются разделенные пальцы, в целом завершается формирование основных жизненно важных органов.
- 9-10 недели. Плод активно растет, развивается его опорно-двигательный аппарат, начинает формироваться хрящевая ткань. Он уже может совершать активные движения, однако из-за малого размера эмбриона мать пока не сможет их ощущать. Развитие обособленного маточно-плодового кровотока обуславливает более тесную связь матери с ее будущим ребенком.

- 11-12 недели. Плод существенно увеличивается в размере до 6 см в диаметре. На этой стадии его строение еще непропорционально – слишком большая голова, маленькое тело и длинные конечности. Происходит первичное половое дифференцирование, активно развивается пищеварительная система, кишечник образует петли, в нем появляется перистальтика. Плод уже может совершать сосательные и глотательные движение, появляются незначительные сокращения грудной клетки.
- 13-14 недели. Копчико-теменной размер плода увеличивается до 9 см, тело становится более пропорциональным, окончательно формируются черты лица – нос, рот, глаза и уши. К концу этого периода на его коже образуется пушок, мочевыводящая система начинает выделять мочу в амниотическую жидкость. На 14 неделе можно точно установить пол будущего ребенка.
- 15-16 недели. Размер плода достигает 10 см. Кровь эмбриона приобретает собственную группу и резус-фактор, пищеварительная система начинает выделять первичный кал (меконий) состоящий из амниотической жидкости, слущенных эпителиальных клеток кишечника.
 Заканчивается формирование и начинается полноценное функционирование внутренних органов.
Заканчивается формирование и начинается полноценное функционирование внутренних органов. - 17-18 недели. Плод вырастает до 20 см, в его ротовой полости появляются зачатки зубов. Эмбрион начинает слышать громкие звуки и реагировать на них. Опорно-мышечный аппарат развивается до такой степени, что мать может ощутить движения будущего ребенка.
- 19-20 недели. Плод вырастает до 25 см, его вес составляет около 350 граммов. Продолжается выравнивание пропорций тела – замедляется увеличение головы, развитие туловища и конечностей, напротив, возрастает. Мать начинает чувствовать постоянное шевеление ребенка. Начинает работать эндокринная система ребенка, запускается процесс гемопоэза – образования собственных клеток крови.
- 21-22 недели. Размеры ребенка увеличиваются до 29-30 см, вес – до 500 граммов. Развивается его подкожно-жировая клетчатка, делающая тело плода непрозрачным. «2 неделя – период, когда ребенок становится жизнеспособным в случае преждевременных родов при условии применения современных медицинских технологий поддержания его жизнедеятельности.

- 22-24 недели. В этот период и последующие месяцы завершается основное формирование половой системы плода. У мальчиков формируются яички, у девочек – яичники. В пищеварительном тракте накапливается меконий, который впервые выйдет из тела ребенка только после рождения. Плод способен различать отдельные звуки, активно реагировать на прикосновения. Именно на этом этапе между ним и матерью устанавливается прочная эмоциональная связь.
- 31-34 недели. На заключительном этапе у плода окончательно формируются все органы и системы, он становится полностью жизнеспособным даже без применения медицинских средств поддержания жизнедеятельности. Ребенок проявляет признаки активного бодрствования и сна. Его рост и масса достигают 45 см и 2,5 кг соответственно. Из-за их увеличения ему становится тесно в маточной полости, из-за чего он принимает удобное положение – так формируется его предлежание, имеющее важное значение в выборе тактики родоразрешения женщины.

При правильном определении сроков беременности врачи и будущая мама заранее знают примерную дату начала родов. Это позволяет им подготовиться к этому процессу, выявить возможные осложнения и выбрать подходящий способ родоразрешения. Именно поэтому беременным женщинам так необходимо регулярно посещать врача в рамках программы ЭКО.
Определение срока беременности | ACOG
Номер 579
(Подтвержден в 2017 г.)
Комитет акушерской практики Американского колледжа акушеров и гинекологов
Этот документ отражает клинические и научные достижения на дату выпуска и подлежит изменять. Информация не должна толковаться как предписывающая исключительный курс лечения или процедуры, которым необходимо следовать.
РЕЗЮМЕ: В прошлом период от 3 недель до предполагаемой даты родов до 2 недель после предполагаемой даты родов считался «сроком», и предполагалось, что неонатальные исходы от родов в этот интервал будут одинаковыми и хорошими. Однако исследования все чаще показывают, что исходы новорожденных, особенно респираторные заболевания, варьируются в зависимости от сроков родов в пределах 5-недельного гестационного возраста.Чтобы устранить это отсутствие единообразия, в конце 2012 года была созвана рабочая группа, которая рекомендовала заменить метку «срок» обозначениями ранний срок (37 0/7 недель беременности через 38 6/7 недель беременности) , полный срок (39 0/7 недель беременности до 40 6/7 недель беременности), поздний срок (41 0/7 недель беременности до 41 6/7 недель беременности) и postterm ( 42 0/7 недель беременности и позже), чтобы более точно описать роды, происходящие на сроке 37 0/7 недель беременности или позже.Американский колледж акушеров и гинекологов и Общество медицины матери и плода одобряют и поощряют единообразное использование рекомендованных рабочей группой новых обозначений гестационного возраста всеми клиницистами, исследователями и представителями общественного здравоохранения для облегчения представления данных и оказания качественной медицинской помощи.
Однако исследования все чаще показывают, что исходы новорожденных, особенно респираторные заболевания, варьируются в зависимости от сроков родов в пределах 5-недельного гестационного возраста.Чтобы устранить это отсутствие единообразия, в конце 2012 года была созвана рабочая группа, которая рекомендовала заменить метку «срок» обозначениями ранний срок (37 0/7 недель беременности через 38 6/7 недель беременности) , полный срок (39 0/7 недель беременности до 40 6/7 недель беременности), поздний срок (41 0/7 недель беременности до 41 6/7 недель беременности) и postterm ( 42 0/7 недель беременности и позже), чтобы более точно описать роды, происходящие на сроке 37 0/7 недель беременности или позже.Американский колледж акушеров и гинекологов и Общество медицины матери и плода одобряют и поощряют единообразное использование рекомендованных рабочей группой новых обозначений гестационного возраста всеми клиницистами, исследователями и представителями общественного здравоохранения для облегчения представления данных и оказания качественной медицинской помощи. , и клинические исследования.
, и клинические исследования.
Беременность при одноплодной беременности длится в среднем 40 недель (280 дней) с первого дня последней менструации до предполагаемой даты родов.В прошлом период от 3 недель до родов до 2 недель после предполагаемой даты родов считался «сроком» 1, с ожиданием того, что неонатальные исходы родов в этот интервал будут одинаковыми и хорошими. Однако исследования все чаще показывают, что исходы новорожденных, особенно респираторная заболеваемость, варьируются в зависимости от сроков родов даже в пределах 5-недельного гестационного возраста. Частота неблагоприятных неонатальных исходов самая низкая среди неосложненных беременностей, родившихся между 39 0/7 неделями гестации и 40 6/7 неделями гестации 2, 3.По этой причине проекты повышения качества были сосредоточены, например, на устранении немедицинских родов на сроке менее 39 0/7 недель беременности 4.
Чтобы облегчить сбор данных, оказание качественной медицинской помощи и клинических исследований, Важно, чтобы все врачи, исследователи и представители общественного здравоохранения использовали как единые ярлыки при описании родов в этот период, так и единый подход к определению гестационного возраста. Чтобы решить проблему отсутствия единообразия в исходах новорожденных между 37 0/7 неделями гестации и 42 0/7 неделями гестации, в конце 2012 года была созвана рабочая группа, чтобы определить, следует ли пересмотреть определение доношенной беременности 5.В рабочую группу входили представители Юнис Кеннеди Шрайвер Национального института здоровья детей и человеческого развития, Американского колледжа акушеров и гинекологов (Колледж), Общества материнско-фетальной медицины (SMFM) и других профессиональных обществ и заинтересованных сторон. организации. Рабочая группа рекомендовала заменить метку «срок» обозначениями e срочный, полный, поздний, и послеродовой , чтобы более точно описать роды, происходящие на сроке 37 0/7 недели беременности или позже. Вставка 1.Группа рекомендовала не поощрять использование ярлыка «термин» для описания всех родов между 37 0/7 неделями беременности и 41 6/7 неделями беременности. Подробные сведения о доказательствах и обосновании, которые лежат в основе этих рекомендаций, можно найти в опубликованных резюме этой конференции 5.
Чтобы решить проблему отсутствия единообразия в исходах новорожденных между 37 0/7 неделями гестации и 42 0/7 неделями гестации, в конце 2012 года была созвана рабочая группа, чтобы определить, следует ли пересмотреть определение доношенной беременности 5.В рабочую группу входили представители Юнис Кеннеди Шрайвер Национального института здоровья детей и человеческого развития, Американского колледжа акушеров и гинекологов (Колледж), Общества материнско-фетальной медицины (SMFM) и других профессиональных обществ и заинтересованных сторон. организации. Рабочая группа рекомендовала заменить метку «срок» обозначениями e срочный, полный, поздний, и послеродовой , чтобы более точно описать роды, происходящие на сроке 37 0/7 недели беременности или позже. Вставка 1.Группа рекомендовала не поощрять использование ярлыка «термин» для описания всех родов между 37 0/7 неделями беременности и 41 6/7 неделями беременности. Подробные сведения о доказательствах и обосновании, которые лежат в основе этих рекомендаций, можно найти в опубликованных резюме этой конференции 5.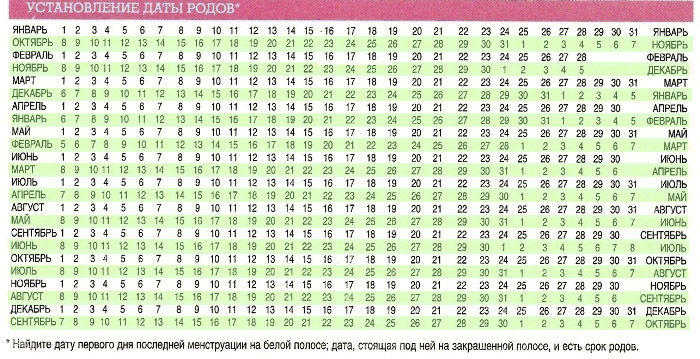
Колледж и SMFM одобряют и поощряют единообразное использование рекомендованных рабочей группой новых обозначений гестационного возраста всеми клиницистами и исследователями. , а также должностные лица общественного здравоохранения для облегчения представления данных, оказания качественной медицинской помощи и клинических исследований.
Рекомендуемая классификация родов от 37 недель беременности
Ранний срок: от 37 0/7 недель до 38 6/7 недель
Полный срок: от 39 0/7 недель до 40 6/7 недель
Поздний срок: от 41 0/7 недель до 41 6/7 недель
Последующий срок: 42 0/7 недель и позже
Единые определения термина основаны на едином методе определения гестационного возраста. Рабочая группа предложила метод определения гестационного возраста 5, который, как и другие аналогичные методы 6, сфокусирован на иерархии клинических и ультразвуковых критериев. Отдельные методы могут отличаться в деталях того, когда и как следует использовать ультразвуковую биометрию для изменения предполагаемой даты родов на основе последней менструации; однако целью данного документа не является установление приоритета одного метода над другим.Колледж и SMFM работают с другими группами экспертов для достижения консенсуса на основе фактических данных по критериям определения гестационного возраста.
Отдельные методы могут отличаться в деталях того, когда и как следует использовать ультразвуковую биометрию для изменения предполагаемой даты родов на основе последней менструации; однако целью данного документа не является установление приоритета одного метода над другим.Колледж и SMFM работают с другими группами экспертов для достижения консенсуса на основе фактических данных по критериям определения гестационного возраста.
Авторские права, ноябрь 2013 г., Американский колледж акушеров и гинекологов, 409 12th Street, SW, PO Box 96920, Washington, DC 20090-6920. Все права защищены.
ISSN 1074-861X
Понятие о доношенной беременности. Заключение Комитета № 579. Американский колледж акушеров и гинекологов. Obstet Gynecol 2013; 122: 1139–40.
Использование анализа времени до события для оценки нормальной продолжительности беременности у человека | Репродукция человека
Абстрактные
ИСТОРИЯ ВОПРОСА: Текущие оценки средней продолжительности беременности человека ошибочны из-за неточной оценки времени зачатия и из-за неспособности адекватно учесть влияние плановых плановых родов в послеродовой период.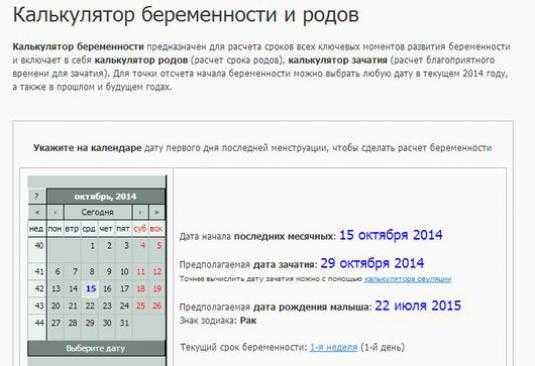 МЕТОДЫ. В этом исследовании изучали 1514 здоровых беременных женщин, у которых расхождение между менструальным анамнезом и расчетным сроком гестации в первом триместре было в пределах от –1 до +1 дня.Продолжительность беременности оценивалась с использованием анализа времени до события: невыборные роды рассматривались как событие, а выборные роды — как цензура. РЕЗУЛЬТАТЫ: Среднее время до невыборных родов с использованием оценки предела продукта Каплана – Мейера составило 283 дня после последней менструации (LMP), и не было никакой разницы при сравнении плодов мужского и женского пола. Медиана была значительно выше для первородящих женщин по сравнению с повторнородящими (284 против 282 дней, P <0.0001). Многофакторный анализ с использованием модели пропорциональных рисков Кокса подтвердил независимое влияние нерожительства на продолжительность беременности [соотношение рисков 0,75; 95% доверительный интервал (ДИ) 0,67–0,85] и не продемонстрировал влияния возраста матери, предыдущих абортов, пола плода, высокого оплодотворения или кровотечения до 24 полных недель беременности.
МЕТОДЫ. В этом исследовании изучали 1514 здоровых беременных женщин, у которых расхождение между менструальным анамнезом и расчетным сроком гестации в первом триместре было в пределах от –1 до +1 дня.Продолжительность беременности оценивалась с использованием анализа времени до события: невыборные роды рассматривались как событие, а выборные роды — как цензура. РЕЗУЛЬТАТЫ: Среднее время до невыборных родов с использованием оценки предела продукта Каплана – Мейера составило 283 дня после последней менструации (LMP), и не было никакой разницы при сравнении плодов мужского и женского пола. Медиана была значительно выше для первородящих женщин по сравнению с повторнородящими (284 против 282 дней, P <0.0001). Многофакторный анализ с использованием модели пропорциональных рисков Кокса подтвердил независимое влияние нерожительства на продолжительность беременности [соотношение рисков 0,75; 95% доверительный интервал (ДИ) 0,67–0,85] и не продемонстрировал влияния возраста матери, предыдущих абортов, пола плода, высокого оплодотворения или кровотечения до 24 полных недель беременности. Однако кровотечение в третьем триместре беременности было связано с более ранним началом самопроизвольных родов (отношение рисков 1,38; 95% ДИ 1,03–1,84). ЗАКЛЮЧЕНИЕ: Это исследование обеспечивает основу для прогнозирования вероятности родов при заданном сроке беременности.
Однако кровотечение в третьем триместре беременности было связано с более ранним началом самопроизвольных родов (отношение рисков 1,38; 95% ДИ 1,03–1,84). ЗАКЛЮЧЕНИЕ: Это исследование обеспечивает основу для прогнозирования вероятности родов при заданном сроке беременности.
Введение
Попытки охарактеризовать нормальную продолжительность беременности уходят корнями в прошлое из-за важности установления отцовства. До появления современных акушерских методов за точку отсчета для зачатия брали первый день последней менструации (LMP) или дату изолированного полового акта (Reid, 1850). LMP — плохой заменитель времени овуляции, поскольку даже у женщин с регулярным 28-дневным циклом время овуляции смещено в сторону второй половины цикла (Lenton and Landgren, 1985).Установление даты полового акта явно связано с множеством источников ошибок.
Современные акушерские техники могут использоваться для получения объективной оценки гестационного возраста. Однако современная акушерская практика также предполагает плановые роды после родов (Grant, 1994). При попытке оценить продолжительность беременности нельзя избежать эффекта плановых плановых родов, используя существующие методы. Если эти беременности исключены, то систематически исключаются и продолжительные беременности.Если они включены, то средняя продолжительность беременности включает случаи, когда окончание беременности не было установлено полностью.
Однако современная акушерская практика также предполагает плановые роды после родов (Grant, 1994). При попытке оценить продолжительность беременности нельзя избежать эффекта плановых плановых родов, используя существующие методы. Если эти беременности исключены, то систематически исключаются и продолжительные беременности.Если они включены, то средняя продолжительность беременности включает случаи, когда окончание беременности не было установлено полностью.
Был разработан ряд статистических методов для оценки среднего периода времени до наступления единовременного события, обычно смерти (Hosmer and Lemeshow, 1999). Эти методы (обычно называемые «анализом времени до события» или «анализом выживаемости») принимают во внимание цензурированные наблюдения, то есть наблюдение за человеком до заданной точки до тех пор, пока он не перестанет подвергаться риску события.В настоящем исследовании была предпринята попытка определить среднюю продолжительность беременности человека среди ранее описанной когорты нормальных женщин (Smith et al . , 1998), у которых гестационный возраст был подтвержден ультразвуковым исследованием в первом триместре и где оценка была скорректирована. для эффекта выборной доставки с использованием анализа времени до события. Предварительный отчет о некоторых из этих работ был представлен в абстрактной форме (Smith, 2000).
, 1998), у которых гестационный возраст был подтвержден ультразвуковым исследованием в первом триместре и где оценка была скорректирована. для эффекта выборной доставки с использованием анализа времени до события. Предварительный отчет о некоторых из этих работ был представлен в абстрактной форме (Smith, 2000).
Материалы и методы
Результаты всех ультразвуковых сканирований, проведенных в период с 1985 по 1995 год в больнице королевы-матери, Глазго, Великобритания, были введены в компьютерную базу данных вместе с подробной информацией о медицинском, гинекологическом и акушерском анамнезе женщины, дородовых осложнениях и исходе беременности.База данных включала всех беременных женщин, направленных на дородовую помощь, потому что все были просканированы во время их первого дородового визита. Те женщины, которых раньше направляли для дородовой помощи, обычно наблюдались после 12 недель аменореи.
За 10-летний период 31269 эмбрионов или плодов прошли по крайней мере одно сканирование и были известны даты родов. Гестационный возраст на момент родов был зарегистрирован в 31259, а масса при рождении — в 30789. Из 480 младенцев, у которых не указан вес при рождении, 460 родились на сроке менее 24 недель.
Гестационный возраст на момент родов был зарегистрирован в 31259, а масса при рождении — в 30789. Из 480 младенцев, у которых не указан вес при рождении, 460 родились на сроке менее 24 недель.
Были исключены любые беременности со следующим (числом случаев): изоиммунизация по резус-фактору в анамнезе (279), гипертоническая болезнь (324), сердечные заболевания (128), сахарный диабет 1 типа (115), другие медицинские проблемы (992). ), нежизнеспособный эмбрион или плод при первом сканировании (115), амниоцентез (1259), биопсия ворсин хориона (929), многоплодная беременность (364), антенатальное выявление аномалий плода (515), прерывание беременности по терапевтическим причинам (224), послеродовое выявление аномалий плода (560), наличие внутриматочного противозачаточного средства, видимого на УЗИ (42), и второго мешочка, видимого на УЗИ (85).Всего было 4568 исключений (в некоторых случаях было несколько исключений).
Длина между коронкой и крестцом была измерена сонографистом с помощью электронных штангенциркулей на стоп-кадре на мониторе. Методика описана в другом месте (Evans et al ., 1990). Длина макушки до крестца была записана как эквивалентное количество дней гестационного возраста на основе уравнения [гестационный возраст (недели) = 8,052 ÷ длина макушки-крестца + 23,73], ранее полученного в больнице Королевы-матери (Робинсон и Флеминг, 1975 г.) ).Сканирование, проанализированное в настоящем исследовании, было выполнено с помощью УЗИ в реальном времени с использованием нескольких аппаратов, большинство из которых были трансабдоминальными сканированиями через полный мочевой пузырь.
Методика описана в другом месте (Evans et al ., 1990). Длина макушки до крестца была записана как эквивалентное количество дней гестационного возраста на основе уравнения [гестационный возраст (недели) = 8,052 ÷ длина макушки-крестца + 23,73], ранее полученного в больнице Королевы-матери (Робинсон и Флеминг, 1975 г.) ).Сканирование, проанализированное в настоящем исследовании, было выполнено с помощью УЗИ в реальном времени с использованием нескольких аппаратов, большинство из которых были трансабдоминальными сканированиями через полный мочевой пузырь.
Критериями включения, основанными на записи ультразвукового исследования, были наличие единственного жизнеспособного эмбриона или плода при первом ультразвуковом сканировании и длина короны и крестца во время этого сканирования меньше ожидаемого размера после аменореи в течение 13 недель. Этим критериям соответствовали 11314 из 26701 неисключенных случаев.
Критериями включения из истории менструального цикла были: (i) была указана дата первого дня последней менструации, и она была записана как достоверная; (ii) оральные контрацептивы не использовались в течение предшествующих 3 месяцев, и (iii) менструальный цикл составлял 28 дней и был регулярным. Из 11 314 случаев без критериев исключения, которым было проведено раннее ультразвуковое сканирование, 4229 соответствовали критериям включения в исследование по менструальному циклу и имели зарегистрированный вес при рождении. В исследуемую группу вошли 1514 пациентов, у которых расхождение между предполагаемым сроком беременности и менструальным анамнезом находилось в пределах ± 1 дня от ультразвуковой оценки.
Из 11 314 случаев без критериев исключения, которым было проведено раннее ультразвуковое сканирование, 4229 соответствовали критериям включения в исследование по менструальному циклу и имели зарегистрированный вес при рождении. В исследуемую группу вошли 1514 пациентов, у которых расхождение между предполагаемым сроком беременности и менструальным анамнезом находилось в пределах ± 1 дня от ультразвуковой оценки.
Статистический анализ
Роды с помощью экстренного кесарева сечения или вагинальных родов после неиндуцированных родов были расценены как событие. Плановое кесарево сечение или любой способ родоразрешения после индуцированных родов были восприняты как цензура. Кумулятивная вероятность невыборных родов на каждый день беременности оценивалась с использованием оценки предела продукта Каплана-Мейера. Одномерные сравнения были выполнены с использованием логарифмического рангового теста. Многомерное моделирование выполнялось с использованием метода пропорциональных рисков Кокса.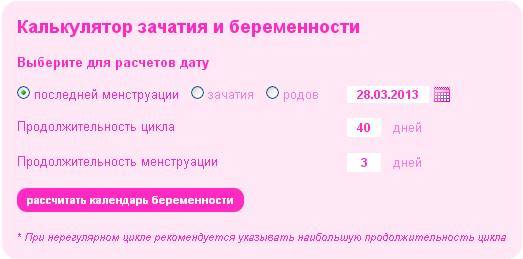 Эти методы подробно описаны в другом месте (Hosmer and Lemeshow, 1999). Статистический анализ был выполнен с использованием Stata версии 6.0 (Stata Corporation, College Station, TX, USA).
Эти методы подробно описаны в другом месте (Hosmer and Lemeshow, 1999). Статистический анализ был выполнен с использованием Stata версии 6.0 (Stata Corporation, College Station, TX, USA).
Результаты
Основные характеристики исследуемой группы сведены в Таблицу I. Простой арифметический средний интервал от первого дня LMP до даты родов составил 281 день.
Когда эффект цензурированных наблюдений был учтен с использованием оценки предела продукта Каплана – Мейера, среднее время от LMP до невыборных родов составило 283 дня (95% доверительный интервал (ДИ), 282–284 дня).Не было существенной разницы в медиане при сравнении плодов мужского и женского пола, а количество плановых родов было одинаковым при сравнении двух полов (женщины 23,1%, мужчины = 24,3%). Среднее время от LMP до невыборных родов было на 2 дня больше у первородящих женщин по сравнению с повторнородящими женщинами (таблица II и рисунок 1), и разница была статистически значимой ( P <0,0001). Доля выборных родов была практически одинаковой по сравнению с двумя группами (нерожавшие 23.3%, повторнородящие 24,0%). Исключение женщин с дородовым кровотечением и лечение экстренного кесарева сечения в качестве цензурированных наблюдений не повлияло на оценку средней продолжительности беременности (Таблица II).
Доля выборных родов была практически одинаковой по сравнению с двумя группами (нерожавшие 23.3%, повторнородящие 24,0%). Исключение женщин с дородовым кровотечением и лечение экстренного кесарева сечения в качестве цензурированных наблюдений не повлияло на оценку средней продолжительности беременности (Таблица II).
Многофакторный анализ подтвердил независимый эффект нерожания на продолжительность беременности и продемонстрировал отсутствие влияния возраста матери, предыдущих абортов, пола плода, высокого оплодотворения или кровотечения до 24 полных недель гестации (Таблица III). Однако кровотечение в третьем триместре беременности было связано с более ранним началом самопроизвольных родов.Исключение родов путем экстренного кесарева сечения очень мало повлияло на соотношение рисков первичной беременности [0,80 (95% ДИ, 0,70–0,91)], кровотечения в третьем триместре [1,41 (1,03–1,92)] или любых других ковариант (данные не указаны). показано).
Обсуждение
Одной из основных описательных переменных у млекопитающих является средняя продолжительность беременности. Все предыдущие оценки средней продолжительности беременности человека ошибочны либо из-за неоптимального гестационного возраста, либо из-за неспособности адекватно скорректировать эффект плановых плановых послеродовых родов.Исследовательская группа, представленная в этой статье, имела оптимальные сроки менструального цикла, и это было подтверждено близким согласием с результатами ультразвукового исследования в первом триместре. Это обеспечивает наиболее точную оценку гестационного возраста, возможную в настоящее время при спонтанных зачатиях (Evans et al. , 1990). Влияние выборных родов в этом исследовании рассматривалось с помощью анализа времени выживания, при котором выборные роды рассматривались как цензурированные наблюдения. Используя анализ выживаемости в этой когорте, общая средняя продолжительность беременности составила 283 дня, что на два дня больше, чем простой арифметический средний интервал от LMP до даты родов.
Все предыдущие оценки средней продолжительности беременности человека ошибочны либо из-за неоптимального гестационного возраста, либо из-за неспособности адекватно скорректировать эффект плановых плановых послеродовых родов.Исследовательская группа, представленная в этой статье, имела оптимальные сроки менструального цикла, и это было подтверждено близким согласием с результатами ультразвукового исследования в первом триместре. Это обеспечивает наиболее точную оценку гестационного возраста, возможную в настоящее время при спонтанных зачатиях (Evans et al. , 1990). Влияние выборных родов в этом исследовании рассматривалось с помощью анализа времени выживания, при котором выборные роды рассматривались как цензурированные наблюдения. Используя анализ выживаемости в этой когорте, общая средняя продолжительность беременности составила 283 дня, что на два дня больше, чем простой арифметический средний интервал от LMP до даты родов.
В отличие от предыдущих исследований (Bergsjo et al . , 1990), не было явной разницы в продолжительности беременности при сравнении плодов мужского и женского пола (таблицы II и III). Предыдущие данные о разнице в сроке беременности в зависимости от пола плода могут отражать взаимосвязь между временем оплодотворения относительно LMP и полом плода (James, 1994). У нерожавших женщин продолжительность беременности была примерно на два дня больше. Это не было связано с смешивающим эффектом связанных переменных (возраст матери, предыдущие аборты и т. Д.), Поскольку недородность все еще была связана с более поздними родами после поправки на эти переменные (Таблица III).Событием, используемым в текущем анализе, были роды, а не начало родов. Роды у первородящих женщин в среднем на три часа дольше, чем у повторнородящих (Nesheim, 1988). Этого явно недостаточно, чтобы объяснить наблюдаемую двухдневную разницу в продолжительности беременности при сравнении первородящих и повторнородящих женщин.
, 1990), не было явной разницы в продолжительности беременности при сравнении плодов мужского и женского пола (таблицы II и III). Предыдущие данные о разнице в сроке беременности в зависимости от пола плода могут отражать взаимосвязь между временем оплодотворения относительно LMP и полом плода (James, 1994). У нерожавших женщин продолжительность беременности была примерно на два дня больше. Это не было связано с смешивающим эффектом связанных переменных (возраст матери, предыдущие аборты и т. Д.), Поскольку недородность все еще была связана с более поздними родами после поправки на эти переменные (Таблица III).Событием, используемым в текущем анализе, были роды, а не начало родов. Роды у первородящих женщин в среднем на три часа дольше, чем у повторнородящих (Nesheim, 1988). Этого явно недостаточно, чтобы объяснить наблюдаемую двухдневную разницу в продолжительности беременности при сравнении первородящих и повторнородящих женщин.
Физиологическая регуляция начала родов у человека до сих пор изучена лишь частично. Современные модели постулируют ключевые роли оси гипоталамо-гипофиз-надпочечники плода (Nathanielsz et al ., 1998) и плаценты (Majzoub, Karalis, 1999). Наблюдаемый эффект паритета не исключает ключевой роли плода и плаценты, поскольку важные параметры плода, такие как вес, различаются у нерожавших и повторнородящих женщин (Kramer, 1987).
Современные модели постулируют ключевые роли оси гипоталамо-гипофиз-надпочечники плода (Nathanielsz et al ., 1998) и плаценты (Majzoub, Karalis, 1999). Наблюдаемый эффект паритета не исключает ключевой роли плода и плаценты, поскольку важные параметры плода, такие как вес, различаются у нерожавших и повторнородящих женщин (Kramer, 1987).
Клиническая значимость этого исследования заключается в том, что оно обеспечивает основу для прогнозирования вероятности родов на данном сроке беременности в срок. Это может быть полезно при планировании испытаний, например, планового индукции родов, или для определения времени таких процедур, как плановое кесарево сечение.Настоящие данные позволяют оценить вероятность того, что у женщины могут начаться роды до запланированной даты плановых родов. Более того, кумулятивная вероятность доставки имела тенденцию к 1,0 через 300 дней. Однако повышенный риск мертворождения при очень старом гестационном возрасте (Юдкин et al ., 1987) означает, что практически не будет разрешено продолжение беременности до 43-й недели, а очень высокие показатели цензуры подрывают оценки вероятности родов. в этом преклонном гестационном возрасте.
в этом преклонном гестационном возрасте.
Наблюдение о том, что кровотечение в третьем триместре было связано с более ранним началом самопроизвольных родов, является правдоподобным. Однако, учитывая относительно небольшое количество женщин, пострадавших от кровотечения в третьем триместре, при исключении этих случаев практически не было никакого влияния на среднюю продолжительность беременности (Таблица II). Вероятно, что часть этих случаев произошла из-за отслойки матки, которая может вызвать активность матки. Вероятно, что роды у этих женщин были инициированы до физиологически детерминированного начала патологического процесса.Однако «событием» было невыборное родоразрешение, т. Е. Включая родоразрешение путем экстренного кесарева сечения. Это было сделано, поскольку более 75% случаев экстренного кесарева сечения выполняются после начала родов (Macara and Murphy, 1994). Можно утверждать, что кровотечение в третьем триместре, вызванное как отслойкой, так и предлежанием плаценты, может привести к экстренному кесареву сечению до начала родов и что очевидная связь между кровотечением в третьем триместре и ранним началом родов может просто отражать связь между кровотечением и экстренным кесаревым сечением. раздел.Однако соотношение рисков, связанных как с кровотечением в третьем триместре, так и с бесплодием, было очень схожим, когда исключалось экстренное кесарево сечение. Отношение к экстренному кесареву сечению как к самопроизвольным родам также может подвергаться критике, поскольку небольшая часть из них была выполнена до начала родов. Кроме того, когда кесарево сечение выполняется во время родов, роды обязательно происходят раньше, чем если бы роды ожидались естественным путем. Однако ожидается, что влияние этих факторов будет относительно незначительным, и, действительно, лечение экстренного кесарева сечения, поскольку цензура не оказала значительного влияния на расчетную медианную продолжительность беременности (Таблица II).
раздел.Однако соотношение рисков, связанных как с кровотечением в третьем триместре, так и с бесплодием, было очень схожим, когда исключалось экстренное кесарево сечение. Отношение к экстренному кесареву сечению как к самопроизвольным родам также может подвергаться критике, поскольку небольшая часть из них была выполнена до начала родов. Кроме того, когда кесарево сечение выполняется во время родов, роды обязательно происходят раньше, чем если бы роды ожидались естественным путем. Однако ожидается, что влияние этих факторов будет относительно незначительным, и, действительно, лечение экстренного кесарева сечения, поскольку цензура не оказала значительного влияния на расчетную медианную продолжительность беременности (Таблица II).
Характеристики исследуемой группы ( n = 1514)
| Характеристика . | Число (%) или медиана (диапазон IQ) . | ||
|---|---|---|---|
IQ = межквартильный; СВД = простые вагинальные роды. | |||
| Возраст матери на момент регистрации (лет) | 28 (25–31) | ||
| Гестационный возраст на момент свидания (дни) | 82 (72–87) | ||
| Предыдущие роды | |||
| 0 | 677 (44.7) | ||
| 1 | 558 (36,9) | ||
| 2 | 194 (12,8) | ||
| > 2 | 85 (5,6) | 1155 (76,3) | |
| 1 | 278 (18,4) | ||
| 2 | 53 (3,5) | ||
| > 2 | 28 (1,8) | ||
| 0 | 1392 (91.9) | ||
| 1 | 109 (7,2) | ||
| 2 | 11 (0,7) | ||
| > 2 | 2 (0,1) | ||
| Кровотечение при текущей беременности 9014 | 148 (9,8) | ||
| Второй триместр | 37 (2,4) | ||
| Третий триместр | 72 (4,8) | ||
| Принудительные роды | 251 (16. 6) 6) | ||
| Способ родов | |||
| SVD | 912 (60,2) | ||
| Вспомогательный вагинальный | 345 (22,8) | ||
| 7,2 Кесарево сечение | Экстренное кесарево сечение | 147 (9,7) | |
| Вес ребенка при рождении (г) | 3430 (3100–3740) | ||
| Мужской пол | 778 (51,4) | ||
| Интервал между родами (сут) | 281 (273–286) | ||
| Характеристика . | Число (%) или медиана (диапазон IQ) . | ||
|---|---|---|---|
| IQ = межквартильный; СВД = простые вагинальные роды. | |||
| Возраст матери на момент регистрации (лет) | 28 (25–31) | ||
| Гестационный возраст на момент свидания (дни) | 82 (72–87) | ||
| Предыдущие роды | |||
| 0 | 677 (44,7) | ||
| 1 | 558 (36. 9) 9) | ||
| 2 | 194 (12,8) | ||
| > 2 | 85 (5,6) | ||
| Самопроизвольные аборты в прошлом | |||
| 014 | 11 | 278 (18,4) | |
| 2 | 53 (3,5) | ||
| > 2 | 28 (1,8) | ||
| Предыдущие терапевтические аборты | |||
| 0 919) | |||
| 1 | 109 (7,2) | ||
| 2 | 11 (0,7) | ||
| > 2 | 2 (0,1) | ||
| Кровотечение при текущей беременности 9014 | 148 (9,8) | ||
| Второй триместр | 37 (2,4) | ||
| Третий триместр | 72 (4,8) | ||
| Принудительные роды | 251 (16.6) | ||
| Способ родов | |||
| SVD | 912 (60,2) | ||
| Вспомогательный вагинальный | 345 (22,8) | ||
| 7,2 Кесарево сечение | Экстренное кесарево сечение | 147 (9,7) | |
| Вес ребенка при рождении (г) | 3430 (3100–3740) | ||
| Мужской пол | 778 (51,4) | ||
| Интервал между родами (дни) | 281 (273–286) | ||

Характеристика исследуемой группы ( n = 1514)
| Характеристика . | Число (%) или медиана (диапазон IQ) . | ||
|---|---|---|---|
| IQ = межквартильный; СВД = простые вагинальные роды. | |||
| Возраст матери на момент регистрации (лет) | 28 (25–31) | ||
| Гестационный возраст на момент свидания (дни) | 82 (72–87) | ||
| Предыдущие роды | |||
| 0 | 677 (44.7) | ||
| 1 | 558 (36,9) | ||
| 2 | 194 (12,8) | ||
| > 2 | 85 (5,6) | 1155 (76,3) | |
| 1 | 278 (18,4) | ||
| 2 | 53 (3,5) | ||
| > 2 | 28 (1,8) | ||
| 0 | 1392 (91.9) | ||
| 1 | 109 (7,2) | ||
| 2 | 11 (0,7) | ||
| > 2 | 2 (0,1) | ||
| Кровотечение при текущей беременности 9014 | 148 (9,8) | ||
| Второй триместр | 37 (2,4) | ||
| Третий триместр | 72 (4,8) | ||
| Принудительные роды | 251 (16. 6) 6) | ||
| Способ родов | |||
| SVD | 912 (60,2) | ||
| Вспомогательный вагинальный | 345 (22,8) | ||
| 7,2 Кесарево сечение | Экстренное кесарево сечение | 147 (9,7) | |
| Вес ребенка при рождении (г) | 3430 (3100–3740) | ||
| Мужской пол | 778 (51,4) | ||
| Интервал между родами (сут) | 281 (273–286) | ||
| Характеристика . | Число (%) или медиана (диапазон IQ) . | ||
|---|---|---|---|
| IQ = межквартильный; СВД = простые вагинальные роды. | |||
| Возраст матери на момент регистрации (лет) | 28 (25–31) | ||
| Гестационный возраст на момент свидания (дни) | 82 (72–87) | ||
| Предыдущие роды | |||
| 0 | 677 (44,7) | ||
| 1 | 558 (36.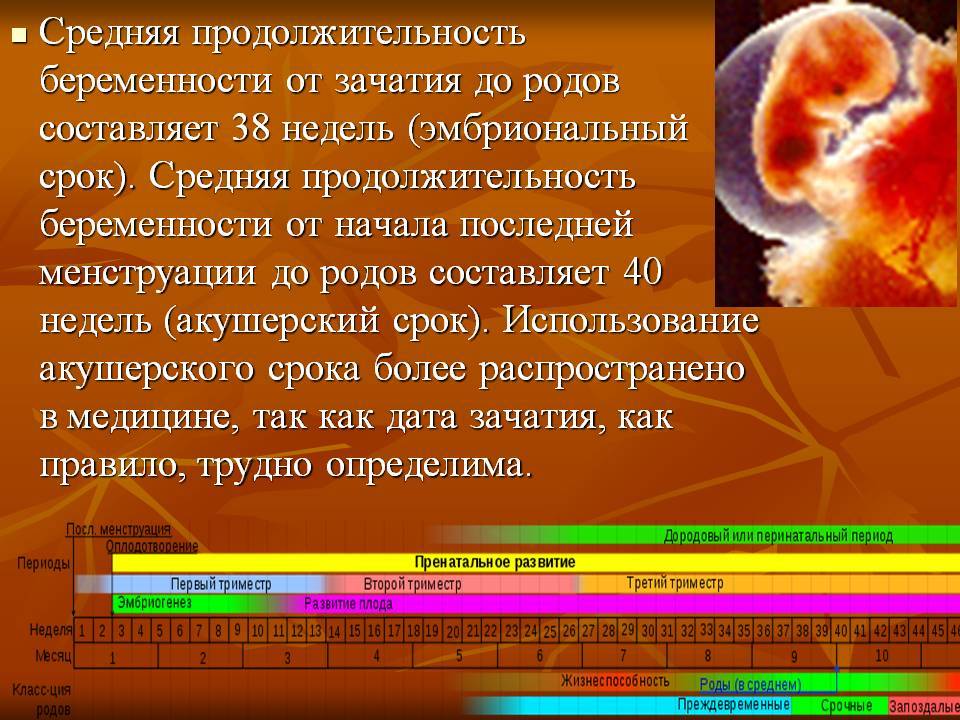 9) 9) | ||
| 2 | 194 (12,8) | ||
| > 2 | 85 (5,6) | ||
| Самопроизвольные аборты в прошлом | |||
| 014 | 11 | 278 (18,4) | |
| 2 | 53 (3,5) | ||
| > 2 | 28 (1,8) | ||
| Предыдущие терапевтические аборты | |||
| 0 919) | |||
| 1 | 109 (7,2) | ||
| 2 | 11 (0,7) | ||
| > 2 | 2 (0,1) | ||
| Кровотечение при текущей беременности 9014 | 148 (9,8) | ||
| Второй триместр | 37 (2,4) | ||
| Третий триместр | 72 (4,8) | ||
| Принудительные роды | 251 (16.6) | ||
| Способ родов | |||
| SVD | 912 (60,2) | ||
| Вспомогательный вагинальный | 345 (22,8) | ||
| 7,2 Кесарево сечение | Экстренное кесарево сечение | 147 (9,7) | |
| Вес ребенка при рождении (г) | 3430 (3100–3740) | ||
| Мужской пол | 778 (51,4) | ||
| Интервал между родами (дней) | 281 (273–286) | ||

Среднее время до поставки от оценки предела продукции Каплана – Мейера
| Группа . | Средняя продолжительность в днях (межквартильный диапазон) . |
|---|---|
| Все женщины | 283 (277–288) |
| Нерожавшие женщины | 284 (278–289) |
| Повторнородящие женщины | 283 (276–289) |
| Женский плод | 283 (277–288) |
| Исключая кровотечение в третьем триместре | 283 (277–288) |
| Скорая помощь в качестве неотложной помощи 283 (277–289) |
| Группа . | Средняя продолжительность в днях (межквартильный диапазон) . |
|---|---|
| Все женщины | 283 (277–288) |
| Нерожавшие женщины | 284 (278–289) |
| Повторнородящие женщины | 283 (276–289) |
| Женский плод | 283 (277–288) |
| Исключая кровотечение в третьем триместре | 283 (277–288) |
| Скорая помощь в качестве неотложной помощи 283 (277–289) |
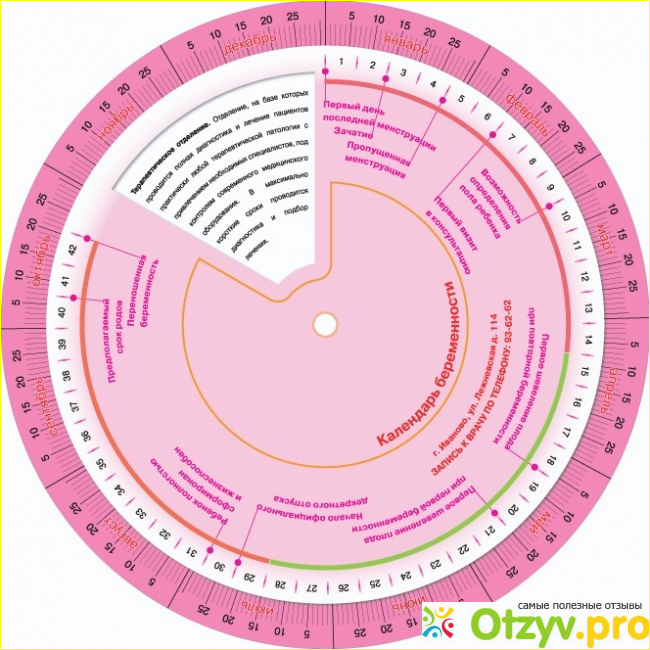
Среднее время до поставки от оценки предела продукции Каплана – Мейера
| Группа . | Средняя продолжительность в днях (межквартильный диапазон) . |
|---|---|
| Все женщины | 283 (277–288) |
| Нерожавшие женщины | 284 (278–289) |
| Повторнородящие женщины | 283 (276–289) |
| Женский плод | 283 (277–288) |
| Исключая кровотечение в третьем триместре | 283 (277–288) |
| Скорая помощь в качестве неотложной помощи 283 (277–289) |
| Группа . | Средняя продолжительность в днях (межквартильный диапазон) . |
|---|---|
| Все женщины | 283 (277–288) |
| Нерожавшие женщины | 284 (278–289) |
| Повторнородящие женщины | 283 (276–289) |
| Женский плод | 283 (277–288) |
| Исключая кровотечение в третьем триместре | 283 (277–288) |
| Скорая помощь в качестве неотложной помощи 283 (277–289) |

Многомерная модель пропорциональных рисков факторов, определяющих начало родов в срок
| Характеристика . | Коэффициент опасности (95% ДИ) . | P значение . | |||
|---|---|---|---|---|---|
| Возраст <20 лет | 1,05 (0,76–1,45) | 0,75 | |||
| Возраст 25–29 лет | 0,90 (0,76–1,06 лет) | 0,22 | |||
| 0.90 (0,76–1,07) | 0,24 | ||||
| Возраст> 34 лет | 1,06 (0,83–1,37) | 0,63 | |||
| Нерожавшие | 0,75 (0,66–0,85) | 1,01 (0,77–1,33) | 0,93 | ||
| Один предыдущий самопроизвольный аборт | 1,11 (0,96–1,29) | 0,16 | |||
| Более одного предыдущего | 0,98 (0.75–1,29) | 0,91 | |||
| самопроизвольный аборт | |||||
| Один предшествующий терапевтический аборт | 0,99 (0,79–1,23) | 0,90 | |||
| более одного 0,50 | |||||
| 0,32–1,11) | 0,10 | ||||
| Кровотечение в первом триместре | 0,99 (0,81–1,21) | 0,92 | |||
| Кровотечение во втором триместре | 1. 20 (0,78–1,83) 20 (0,78–1,83) | 0,41 | |||
| Кровотечение в третьем триместре | 1,38 (1,03–1,84) | 0,03 | |||
| Мужской пол плода | 0,95 (0,85–1,07) 9014 | | Характеристика
. | Коэффициент опасности (95% ДИ)
. | P значение
. | |
| Возраст <20 лет | 1.05 (0,76–1,45) | 0,75 | |||
| Возраст 25–29 лет | 0,90 (0,76–1,06) | 0,22 | |||
| Возраст 30–34 года | 0,90 (0,76–1,07) | 0,2 | |||
| Возраст> 34 лет | 1,06 (0,83–1,37) | 0,63 | |||
| Нерожавшие | 0,75 (0,66–0,85) | <0,0001 | |||
| 0,7159 | 0.93 | ||||
| Один предыдущий самопроизвольный аборт | 1,11 (0,96–1,29) | 0,16 | |||
| Более одного предыдущего | 0,98 (0,75–1,29) | 0,91 | |||
| Один предыдущий терапевтический аборт | 0,99 (0,79–1,23) | 0,90 | |||
| Более одного предыдущего терапевтического аборта | 0,59 (0. 32–1,11) 32–1,11) | 0,10 | |||
| Кровотечение в первом триместре | 0,99 (0,81–1,21) | 0,92 | |||
| Кровотечение во втором триместре | 1,20 (0,78–1,83) | 0,41 | 0,41 | 1,38 (1,03–1,84) | 0,03 |
| Пол плода мужского пола | 0,95 (0,85–1,07) | 0,39 | |||
Многомерная модель пропорциональных рисков факторов, определяющих начало родов в срок
| Характеристика . | Коэффициент опасности (95% ДИ) . | P значение . | |
|---|---|---|---|
| Возраст <20 лет | 1,05 (0,76–1,45) | 0,75 | |
| Возраст 25–29 лет | 0,90 (0,76–1,06 лет) | 0,22 | |
| 0,90 (0,76–1,07) | 0,24 | ||
| Возраст> 34 лет | 1,06 (0,83–1,37) | 0. 63 63 | |
| Нерожавшие | 0,75 (0,66–0,85) | <0,0001 | |
| Четность> 2 | 1,01 (0,77–1,33) | 0,93 | |
| Одно спонтанное прерывание 1,29) | 0,16 | ||
| Более одного предыдущего | 0,98 (0,75–1,29) | 0,91 | |
| самопроизвольный аборт | |||
| Один предыдущий терапевтический аборт.99 (0,79–1,23) | 0,90 | ||
| Более одного предшествующего терапевтического аборта | 0,59 (0,32–1,11) | 0,10 | |
| Кровотечение в первом триместре | 0,99 (0,81–1,21) | ||
| Кровотечение во втором триместре | 1,20 (0,78–1,83) | 0,41 | |
| Кровотечение в третьем триместре | 1,38 (1,03–1,84) | 0,03 | |
| Мужской | пол плода | .95 (0,85–1,07) | 0,39 |
Характеристика
.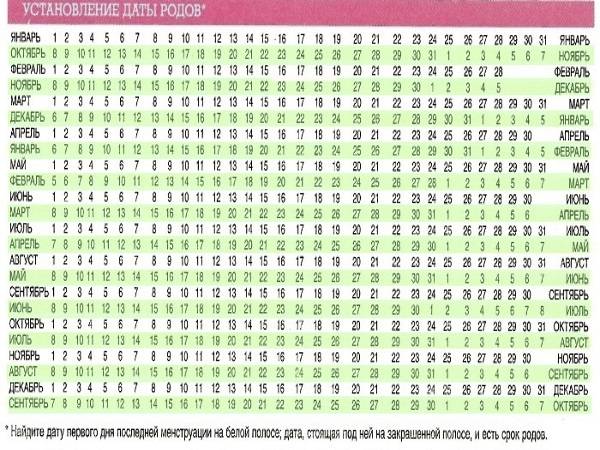 | Коэффициент опасности (95% ДИ) . | P значение . | ||||
|---|---|---|---|---|---|---|
| Возраст <20 лет | 1,05 (0,76–1,45) | 0,75 | ||||
| Возраст 25–29 лет | 0,90 (0,76–1,06 лет) | 0,22 | ||||
| 0,90 (0.76–1,07) | 0,24 | |||||
| Возраст> 34 лет | 1,06 (0,83–1,37) | 0,63 | ||||
| Нерожавшие | 0,75 (0,66–0,85) | <0,0001 | 1,01 (0,77–1,33) | 0,93 | ||
| Один предыдущий самопроизвольный аборт | 1,11 (0,96–1,29) | 0,16 | ||||
| Более одного предыдущего | 0,98 (0,75–1.29) | 0,91 | ||||
| самопроизвольный аборт | ||||||
| Один предыдущий терапевтический аборт | 0,99 (0,79–1,23) | 0,90 | ||||
| 909 909 909 | ||||||
909 909 (более одного терапевтического аборта) 1. 11) 11) | 0,10 | |||||
| Кровотечение в первом триместре | 0,99 (0,81–1,21) | 0,92 | ||||
| Кровотечение во втором триместре | 1.20 (0,78–1,83) | 0,41 | ||||
| Кровотечение в третьем триместре | 1,38 (1,03–1,84) | 0,03 | ||||
| Мужской пол плода | 0,95 (0,85–1,07) | Рис. 1. Кумулятивная вероятность невыборных родов на каждый день гестационного возраста (dGA) для повторнородящих (закрашенные символы, n = 837) и нерожавших (пустые символы, n = 677).Очки — это кумулятивная вероятность. Сравнение кривых: P <0,0001 (логарифмический ранговый тест). Рис. 1. Кумулятивная вероятность невыборных родов на каждый день гестационного возраста (dGA) для повторнородящих (закрашенные символы, n = 837) и нерожавших (пустые символы, n = 677) . Я благодарен доктору Маргарет Макней и мистеру Джону Флемингу за предоставление доступа к базе данных ультразвукового исследования и мистеру Малькольму Смиту за техническую помощь.Автор финансировался Wellcome Trust. Список литературыBergsjo, P., Denman, D.W., Hoffman, H.J. et al. ( 1990 ) Продолжительность одноплодной беременности человека: популяционное исследование.Acta Obstet. Гинеколь. Сканд. ,69 ,197 –207.Evans, E., Farrant, P., Gowland, M. et al. (1990) Клиническое применение ультразвуковых измерений плода . Британское медицинское общество ультразвука / Британский институт радиологии, Лондон, Великобритания. Grant, J.M. ( 1994 ) Индукция труда дает пособия при длительной беременности. руб. J. Obstet. 101 ,99 –102.Хосмер, Д.У. и Лемешоу, С. (1999) Прикладной анализ выживаемости: регрессионное моделирование времени до данных событий . Вили, Нью-Йорк, США. Джеймс, W.H. ( 1994 ) День цикла осеменения, соотношение полов потомства и срок беременности.Ann.Гм. Биол. ,21 ,263 –266.Крамер, М. ( 1987 ) Детерминанты методологической оценки и метаанализа низкой массы тела при рождении.Булл. ВОЗ ,65 ,663 –738.Лентон, Э.А. и Ландгрен, Б. (1985) Нормальный менструальный цикл. В Шерман, Р.П. (ред.) Клиническая репродуктивная эндокринология . Черчилль Ливингстон, Эдинбург, стр. 81–108. Макара, Л. и Мерфи, К.W. ( 1994 ) Вклад дистоции в частоту кесарева сечения.Am. J. Obstet. Гинеколь. ,171 ,71 –77.Majzoub, J.A. и Каралис, К. ( 1999 ) Плацентарный кортикотропин-рилизинг-гормон: функция и регуляция. Am. J. Obstet. Гинеколь. ,180 ,S242 –S246.Nathanielsz, P.W., Jenkins, S.L., Tame, J.D. et al. ( 1998 ) Местные паракринные эффекты эстрадиола являются центральными для родов у макак-резусов.Нат. Med. ,4 ,456 –459.Nesheim, B.J. ( 1988 ) Продолжительность труда: анализ влияющих факторов.Acta Obstet. Гинеколь. Сканд. ,67 ,121 –124.Рид Дж. ( 1850 ) О сроке беременности у человека женского пола.Ланцет ,i ,438 –440.Робинсон, Х. и Флеминг, J.E.E. ( 1975 ) Критическая оценка измерений «длины короны – крупа» сонара.руб. J. Obstet. Gynaecol. ,82 ,702 –710.Смит, G.C.S. ( 2000 ) Использование анализа времени до события для оценки нормальной продолжительности беременности у человека (аннотация). J. Soc. Гинеколь. 7 (дополнение),245A .Смит, Г.С.С., Смит, М.Ф.С., Макней, М.Б. et al. ( 1998 ) Рост в первом триместре и риск низкой массы тела при рождении.Н.Англ. J. Med. ,339 ,1817 –1822.Юдкин П.Л., Вуд Л. и Редман К.В. ( 1987 ) Риск необъяснимого мертворождения на разных сроках гестации.Ланцет ,i ,1192 –1194.© Европейское общество репродукции человека и эмбриологии Диагностика начала родов: систематический обзор определений в исследовательской литературе | BMC по беременности и родамОписание включенных исследований Мы выявили в общей сложности 1683 потенциально релевантных ссылок (рис.1). После проверки заголовка 549 были сохранены, а проверка этих рефератов исключила все исследования, кроме 117. После полнотекстового скрининга 62 исследования были признаны подходящими для включения в наш обзор (см. Частота включения исследований по годам публикации
Типы начала родов, определенные включенными исследованиями Мы классифицировали тип начала родов в соответствии с тем, что, по словам авторов включенных статей, они определяли. Компоненты определений начала родов Большинство исследований (68%) включали в свое определение меры раскрытия шейки матки, и только 20 исследований не включали конкретное измерение расширения в определениях родов в их статье [12–14, 25, 29, 30, 32, 33, 35, 37, 40, 46–48, 61, 62, 70, 73, 76, 83] (таблица 1).Регулярные болезненные схватки также часто упоминались в определениях начала родов (71%), и только 18 исследований не упоминали о схватках [26, 27, 31, 36, 39, 41–45, 53, 55, 57, 59, 63 , 68, 78, 79]. В исследованиях также различались описания продолжительности и частоты схваток в начале родов. Двадцать одно исследование (34%) включало упоминание длительности или частоты схваток в определение начала родов [29, 30, 32, 33, 35, 49–51, 54–56, 60–62, 66, 67, 69, 71, 74, 75, 83].Одно исследование показало, что начало родов в целом также характеризуется сохранением, а не разрывом плодных оболочек [28]. Ниже мы описываем, как эти часто упоминаемые компоненты определений труда менялись в зависимости от определенного типа труда. Начало латентной фазы Среди 14 исследований, в которых определяли латентную фазу родов, 11 (79%) включали в определение расширение шейки матки. Начало латентной фазы родов определяли с помощью различных показателей раскрытия шейки матки, чаще всего <4 см ( n = 7, 50%) [2, 28, 54, 60, 75, 81, 82]; однако, ≤2 см, [72] и <3 см [29, 55, 67] также были включены в определения.Одно исследование предоставило разные определения окончания латентной фазы родов в зависимости от паритета, указав, что раскрытие шейки матки на 3 см ознаменовало окончание латентной фазы родов у первородящих женщин, тогда как у повторнородящих женщин оно составляло 4 см [54]. Сглаживание шейки матки было включено в определение латентной фазы родов в трех из тринадцати исследований (23%). В двух исследованиях указывалось, что сглаживание должно составлять не менее 80% [29, 75], в третьем исследовании начало латентной фазы определялось как когда шейка матки имеет «минимальное сглаживание или полное отсутствие сглаживания» [55]. Все тринадцать исследований (100%), которые давали определения начала латентной фазы родов, включали в свои определения наличие регулярных болезненных схваток [2, 28, 29, 40, 54, 55, 60, 67, 72, 75, 76, 81, 82]. В трех исследованиях (23%) указывалось, что в начале латентной фазы родов должно происходить как минимум одно болезненное сокращение матки каждые 8–10 минут [29, 54, 55], а в одном исследовании указывалось, что должно быть не менее двух сокращений. болезненные сокращения матки каждые 10 мин [75]. Продолжительность каждого сокращения не была включена в эти определения.Только три исследования (23%) включали в свои определения другие физиологические симптомы. К ним относятся кровавое шоу [29, 72, 76] и потеря жидкости [72, 76], а также желудочно-кишечные симптомы или нерегулярная (неповторяющаяся) боль [72, 76]. Активные роды Из исследований, которые включали определение начала активных родов ( n = 33), 27 (82%) включали в свое определение дилатацию шейки матки [2, 26–29, 31, 42, 45 , 50, 51, 53, 54, 56, 57, 59, 60, 63, 65–67, 71, 74, 75, 77, 79–81]. Сглаживание шейки матки упоминалось в шести определениях (21%) начала активных родов [50, 51, 66, 72, 74, 81]. В одном исследовании упоминалось, что шейка матки обычно стирается [81], в одном было высказано предположение, что сглаживание ≥75% свидетельствует об активных родах [72], в то время как три других считали, что срезание шейки матки сглажено не менее чем на 80% [50, 51, 74] и наконец, в одном исследовании упоминалась «полностью стертая» шейка матки [66]. Более половины исследований, определяющих начало активных родов, включали в свое определение регулярные болезненные схватки ( n = 20, 60%) [2, 28, 29, 35, 50, 51, 54, 56, 60, 61 , 65–67, 71, 72, 74, 77, 81–83].Среди исследований, в которых определялось начало активной фазы родов, два показали, что схватки должны разделяться на пять минут [66, 67], а два заявили, что должно быть как минимум три схватки за десять минут [71, 74], а еще два предложили схватки должны происходить каждые 3–5 мин [35, 83]. Одно исследование показало, что начало активных родов характеризуется сокращениями продолжительностью 20-25 секунд [71], в то время как два исследования (с тем же первым автором) заявили, что схватки продолжаются более 40 секунд [50, 51].Два исследования включали дополнительные физиологические симптомы в определение начала активной фазы родов: потеря жидкости [72] и кровавое шоу [29, 72]. Начало первого периода родов Из 11 исследований, в которых определялось начало первого периода родов без ссылки на конкретную фазу [32–34, 38, 47, 62, 68–70, 73, 78], пять (45 %) предоставили в своем определении конкретное раскрытие шейки матки, в том числе четыре, которые определяли начало родов на первом этапе, когда шейка матки была раскрыта на 3–4 см [34, 38, 68, 69], и одно исследование, в котором использовалось раскрытие шейки матки на ≥4 см [ 78]. Большинство исследований, в которых определялось начало первого периода родов, включали в свое определение регулярные болезненные схватки ( n = 9, 82%) [32–34, 38, 47, 62, 69, 70, 73].Только одно исследование касалось продолжительности или частоты схваток в начале первого периода родов и показало, что схватки должны быть длительностью> 40 с [69]. Начало родов неуточненное Среди 16 исследований, которые включали определение родов без указания фазы или стадии [12–14, 25, 30, 36, 37, 39, 43, 44, 46, 48, 49, 52, 58, 80], шесть (40%) включали в свое определение специфическое расширение шейки матки. Двенадцать из шестнадцати исследований (75%), которые определяли начало родов на неопределенной стадии или фазе родов, включали в свое определение регулярные болезненные схватки [12–14, 25, 30, 37, 46, 48, 49, 52, 58 , 80]. Из этих исследований четыре были проведены одним и тем же первым автором [12–14, 46] и использовали определение начала родов на первом этапе, которое включало множественные физиологические симптомы, полученные в результате качественного исследования опыта женщин с началом родов в срок [12].Три исследования диагностировали начало неуточненных родов, когда один из симптомов включал схватки, происходящие не менее трех раз с интервалом в десять минут [30, 49, 52]. Определения в соответствии с паритетом В пяти исследованиях дано определение начала родов, которое различается в зависимости от возраста [36, 40, 41, 54, 66]. Определение между опекуном и роженицей Большинство исследований не относили диагноз родов к сфере компетенции опекуна определенного типа (например, медсестры, акушерки, врача).Девятнадцать исследований (31%) показали, что симптомы, о которых сообщила женщина, использовались для диагностики начала родов [12, 13, 25, 30, 32, 33, 35, 37, 40, 46–48, 66, 67, 70, 76, 80–82]. В семи исследованиях (11%) врачи включили в свое определение начало родов, когда женщина была госпитализирована [14, 28, 38, 46, 47, 66, 73]. Временные рамкиЗа период включения в исследование (1978–2013 гг., См. Рис.2), не наблюдались временные закономерности в отношении типов начала родов, определенных исследованиями (т.е. латентный или активный) или показателей раскрытия шейки матки (т.е. 3 см против 4 см), которые исследования использовали для определения начала родов. Скорее, в исследованиях использовались разнородные определения на протяжении всего периода времени. Однако большинство исследований, в которых начало родов определяется по-разному у первородящих и повторнородящих женщин, было опубликовано в 1986 году или ранее [40, 41, 54, 66].
В большинстве исследований не было обоснования своего определения начала родов ( n = 37, 60%) [12, 25, 31–34, 39, 43–45, 47, 50, 51, 53 –59, 61–63, 65, 68–71, 73–78, 80, 81, 83]. Восемь исследований (13%) цитировали публикации, которые были написаны Фридманом или использовали его определение кривой труда 1954 года в качестве обоснования [2, 29, 40–42, 72, 79, 82], однако не во всех исследованиях использовался метод Фридмана. определение правильно.Например, только в трех из этих исследований упоминается скорость дилатации [2, 41, 79], которая считается важным компонентом кривой труда Фридмана [84]. В трех исследованиях цитировались учебники по акушерской и акушерской анестезиологии [38, 49, 82], включая главу в учебнике по материнско-фетальной медицине [85], учебник по акушерской анестезиологии [86] и две главы из Акушерства Уильямса [87]. Два исследования [2, 72] цитировали клинические исследования продолжительности родов [88, 89]. Продолжительность человеческой беременности может естественным образом варьироваться на целых пять недель — ScienceDailyСогласно исследованию, опубликованному в Интернете 7 августа в журнале Human Reproduction, продолжительность человеческой беременности может естественным образом варьироваться на целых пять недель. Обычно женщинам назначается дата вероятных родов, которая рассчитывается как 280 дней после начала их последней менструации. Тем не менее, только четыре процента женщин рожают в срок 280 дней, и только 70% рожают в течение 10 дней после предполагаемой даты родов, даже если дата рассчитывается с помощью ультразвука. Теперь исследователи из США впервые смогли определить точную точку, в которой женщина овулирует и имплантирует оплодотворенный эмбрион в матку во время естественной беременности, и проследить беременность до родов. «Мы обнаружили, что среднее время от овуляции до родов составляло 268 дней — 38 недель и два дня», — сказала д-р Энн Мари Юкич, научный сотрудник отдела эпидемиологии Национального института гигиены окружающей среды (Дарем, США). , часть Национального института здоровья.«Однако даже после того, как мы исключили шесть преждевременных родов, мы обнаружили, что продолжительность беременностей колебалась на целых 37 дней. «Мы были немного удивлены этим открытием. Мы знаем, что продолжительность беременности варьируется среди женщин, но некоторая часть этой вариации всегда объяснялась ошибками в определении срока беременности. Наша мера продолжительности беременности не включает их источников ошибок, и тем не менее, есть еще пять недель изменчивости. Это захватывающе ». Возможность того, что продолжительность беременности может изменяться естественным путем, мало исследовалась, поскольку невозможно отличить разницу между ошибками в расчетах и естественной изменчивостью, не имея возможности правильно измерить гестационный возраст развивающегося плода. В текущем исследовании исследователи взяли информацию из ежедневных проб мочи, собранных женщинами, принимавшими участие в более раннем исследовании, Исследование ранней беременности в Северной Каролине, которое проводилось в период с 1982 по 1985 год и отслеживало 130 одноплодных беременностей от зачатия без посторонней помощи до родов.Женщины прекратили прием противозачаточных средств, чтобы забеременеть; они были здоровы, у них не было известных проблем с фертильностью, а также они реже курили или страдали ожирением. Женщины заполняли ежедневные дневники и ежедневно собирали образцы мочи первого утра в течение шести месяцев или до конца восьмой недели, если они забеременели. Образцы мочи были проанализированы на три гормона, связанных с наступлением беременности: ХГЧ (хорионический гонадотропин человека), эстрон-3-глюкуронид и прегнандиол-3-глюкуронид.День овуляции определяли по падению соотношения гормонов эстрогена и прогестерона. Имплантация эмбриона была определена как первый день устойчивого повышения уровня ХГЧ. «Поскольку эмбрион секретирует ХГЧ, а у матери, когда они не беременны, в моче обычно мало ХГЧ или его нет, мы использовали самое раннее повышение ХГЧ, чтобы указать на имплантацию», — пояснил д-р Юкич. В 2010 году исследователи связались с женщинами для текущего исследования, чтобы получить информацию об их родах и о том, требовалось ли индукция или кесарево сечение.Полная информация была доступна о 125 беременностях после исключения тех, на которые повлияло воздействие диэтилстильбестрола — эндокринного разрушителя, который, как известно, сокращает продолжительность беременности. В дополнение к вариациям в продолжительности беременности, исследование показало, что эмбрионам, которым потребовалось больше времени для имплантации, также потребовалось больше времени от имплантации до родов, и что беременность с поздним повышением прогестерона была значительно короче, в среднем на 12 дней, чем беременность. Д-р Юкич сказал: «Меня заинтриговало наблюдение, что события, которые происходят на очень ранних сроках беременности, за несколько недель до того, как женщина узнает, что она беременна, связаны со сроком родов, которые происходят на месяцы позже. Я думаю, это предполагает, что события на ранних сроках беременности может предоставить новый путь для исследования исходов родов ». Другие факторы, которые, по-видимому, повлияли на продолжительность беременности, включали: пожилые женщины в среднем рожали позже, при этом каждый год прибавлял к их беременности примерно один день; женщины, которые сами были тяжелее при рождении, имели более длительную беременность, причем каждые 100 г веса матери при рождении примерно соответствовали однодневной беременности; и если у женщины была более длительная беременность до или после беременности, исследуемой в исследовании, то беременность в рамках исследования, вероятно, была более длительной, с увеличением средней продолжительности на одну неделю, что соответствовало примерно 2. В своей статье авторы делают вывод: «Продолжительность беременности у человека значительно варьируется среди здоровых беременностей, даже если овуляция точно измерена. Эта вариабельность больше, чем предполагалось клиническим назначением единственной« даты родов ». Беременность может служить полезным показателем «естественной» продолжительности беременности женщины и может помочь в прогнозировании конкретной даты родов.Мы также обнаружили, что события в первые две недели после зачатия сильно предсказывали общую продолжительность беременности, предполагая, что траектория сроков родов может быть установлена на ранних сроках беременности ». Они предупреждают, что еще слишком рано давать клинические рекомендации, основанные на их исследовании, и что необходимы дальнейшие исследования. Д-р Юкич заключил: «Я думаю, лучшее, что можно сказать, — это то, что естественная изменчивость может быть больше, чем мы думали ранее, и если это правда, врачи могут захотеть иметь это в виду, пытаясь решить, вмешиваться ли беременность. Как долго длится беременность?Продолжительность беременности может меняться так же, как и все другие биологические вариации. Мы должны более четко различать возраст плода и предполагаемую дату родов. Различия в продолжительности беременности у 309 749 одноплодных беременностей в соответствии с определенными LMP (красная линия) и самопроизвольным началом родов в 1999–2010 гг. (Медиана продолжительности 283 дня). Желтая линия показывает распределение для тех же беременностей, но на основе ультразвукового датирования (средняя предполагаемая продолжительность беременности 281 день).Данные из Медицинского регистра рождения Норвегии Моисей блуждал по пустыне 40 лет, пост мог длиться до 40 дней, а в сказке Али-Бабы было 40 разбойников. Число 40 сыграло особую роль в религии, традициях и культуре. Неудивительно, что идея 40-недельного гестационного периода постепенно укоренилась, поскольку потребность в более точных знаниях породила правило Нэгеле в начале 19 — годов века: беременность длится 10 менструальных циклов, считая с первого дня беременности. Использование первого дня LMP для определения продолжительности беременности является косвенным методом, который предполагает, что оплодотворение произошло на 14-й день с несколькими неопределенными факторами, такими как продолжительность менструального цикла, время овуляции и оплодотворения, время имплантации и память женщины.Примерно 50% беременных женщин не имеют достаточно регулярного менструального цикла или достаточной информации, чтобы можно было точно определить возраст плода (4). Следовательно, измерение размера плода с помощью ультразвука является альтернативным методом. Исходя из предварительного условия, что биологические вариации в раннем периоде беременности невелики, размер плода используется для определения гестационного возраста. Фактически только около 4% беременных женщин рожают в предполагаемую дату родов (5). Это можно объяснить как методологическими, так и биологическими вариациями. Плоды с медленным ростом, как правило, вызывают более длительную беременность, в то время как у крупных плодов все наоборот (6). Мальчики, рожденные от отцов, которые сами имели высокий вес при рождении, часто крупнее, а продолжительность беременности короче (7). Отсюда гендерные различия и наследственные механизмы. Родители, которые сами родились после послеродового гестационного периода, с большей вероятностью испытают то же самое со своими детьми (8).В целом, разница настолько велика, что все те, кто родился в течение 37–42 недель беременности, считаются родившимися в пределах нормального временного диапазона около предполагаемой даты родов. Это изменение резко контрастирует с стремлением, которое часто проявляется в медицинских исследованиях, к обеспечению одинаковой продолжительности беременности и точной даты родов. Знание правильного возраста плода имеет решающее значение для лечения и наблюдения во время беременности: забор проб ворсин хориона (CVS) после 10 недели, целевое диагностическое исследование на 11-13 неделе, амниоцентез после 15 недели, плановое ультразвуковое исследование на 18 неделе, обсуждение жизнеспособности и роды через 24 недели, инъекция зрелости легких до 34 недель.Дети, родившиеся до 37 недель, считаются недоношенными, а после 42 недель — недоношенными. Возраст плода отражает развитие плода и является ключевым фактором заболеваемости и перинатальной смерти. Поэтому необходимо включить всю доступную информацию, чтобы как можно точнее определить возраст плода. Однако стало обычным использовать только рутинное ультразвуковое исследование, которое влечет за собой упрощение процедур и которое лучше предсказывает дату самопроизвольных родов, чем когда это основано даже на определенном и регулярном последнем менструальном цикле (5). Эта точность частично объясняется тем фактом, что достоверные данные о менструальном цикле недостаточно хорошо отражают время зачатия, и что ультразвуковое измерение это компенсирует. Другой фактор — естественная изменчивость, связанная с корреляцией между ростом плода и продолжительностью беременности. Если рост плода ниже среднего, возраст плода будет соответственно скорректирован в сторону уменьшения при проведении ультразвукового исследования после 18 недель, а предполагаемая дата родов будет перенесена на более ранний срок.Физиологически маленькие плоды имеют более длительный срок беременности (6). В этом случае ультразвуковое исследование будет более точным, чем использование последнего менструального цикла в качестве основы. В таких случаях допускаются две ошибки: плоду назначается слишком низкий возраст, а биологическая вариабельность продолжительности беременности не принимается во внимание. Если бы эта беременность длилась 42 недели по отношению к дате родов, определенной при ультразвуковом исследовании, она действительно длилась бы 43 недели. Другими словами, продолжительность беременности может меняться так же, как и другие виды биологических вариаций. Понимая ценность этого варианта и применяя его для ухода за беременными, мы больше согласны с биологией. Чего ожидать, когда истечет срок родовПуть к улучшению здоровьяЧто делать, если моя беременность просрочена? Если ваша беременность длится на одну неделю позже предполагаемой даты родов, ваш врач, вероятно, начнет более внимательно осматривать вашего ребенка. Ваш врач может использовать электронный фетальный монитор, чтобы проверить, как движения вашего ребенка влияют на частоту его сердечных сокращений. Это называется нестресс-тестом. Кроме того, ваш врач может сделать УЗИ, чтобы узнать, сколько околоплодных вод вокруг вашего ребенка.Ультразвук также можно использовать, чтобы проверить положение вашего ребенка и узнать, сколько он или она двигается. (Вы должны продолжать чувствовать, как ваш ребенок шевелится на протяжении всей беременности. Если вы чувствуете меньше движений, обратитесь к врачу. К концу беременности шейка матки (вход в матку) размягчается. Он может даже немного приоткрыться (это также называется расширением). Если у вас истек срок родов, ваш врач может начать проверять, становится ли ваша шейка матки мягкой и раскрытой. В зависимости от того, как поживаете вы и ваш ребенок, ваш врач может порекомендовать использовать определенные лекарства или другие методы для стимулирования (начала) родов.Это делается для того, чтобы избежать осложнений (например, когда ребенок вырастет настолько, что его будет трудно рожать естественным путем) или дистресса плода. Расстройство плода возникает, когда ребенок не получает достаточно кислорода. Из-за этого частота сердечных сокращений ребенка падает, и ребенок не может переносить стресс, связанный с родами. Многие врачи будут стимулировать роды, если у женщины истечет срок родов на две недели. Как мой врач будет стимулировать роды?Ваш врач может вызвать роды несколькими способами, включая следующие:
Планирование беременности | Больница для женщин и младенцевспособов облегчить боль Во время беременности ваше тело претерпевает множество изменений. Эти изменения вызваны гормонами, которые подготавливают ваш организм к беременности. Боль в спинеБоль в спине — одна из самых распространенных проблем, с которыми женщины сталкиваются во время беременности. Избыточный вес, который вы несете, вызывает напряжение в мышцах нижней части спины, в результате чего они становятся жесткими и болезненными. Если у вас боль в спине, которая не проходит или продолжает ухудшаться, позвоните врачу, чтобы убедиться, что эта боль не вызвана другими проблемами со здоровьем. Некоторые способы уменьшить и облегчить боль в спине:
Болезнь грудиПо мере того, как ваше тело готовится к кормлению грудью, ваша грудь становится больше и тяжелее. Скорее всего, они чувствуют себя сытыми и нежными. Для облегчения дискомфорта в груди:
Запор и газыВо время беременности вы можете получить «подкрепление» из-за гормональных изменений или витаминных добавок. Это может вызвать болезненное вздутие живота и газы, которые могут усилиться на поздних сроках беременности, когда вес вашей матки начинает давить на вашу прямую кишку. Для уменьшения вздутия живота и газов:
Частое мочеиспусканиеЧастое мочеиспускание во время беременности вызвано многими факторами. Ваше тело упорно работает, чтобы удалить отходы из вашего тела. По мере того, как ваша матка растет, она начинает давить на ваш мочевой пузырь и заставляет вас чувствовать, что вам нужно в туалет, даже если ваш мочевой пузырь почти пуст. Это может уменьшиться в середине беременности, поскольку матка больше не опирается на мочевой пузырь, но может снова начаться на поздних сроках беременности, когда матка опускается в таз.Вы можете подтекать моча, когда чихаете или кашляете из-за давления на мочевой пузырь. В этом случае вы можете защитить себя, надев защитные колпачки или гигиенические салфетки. Для уменьшения частого мочеиспускания:
Головная больГоловные боли во время беременности могут быть вызваны гормональными изменениями, стрессом, повышенным голодом, усталостью или даже отменой кофеина.Лучше всего проконсультироваться с врачом, прежде чем принимать какие-либо препараты для облегчения боли. Вот несколько советов по уменьшению головной боли без лекарств:
Изжога и несварение желудкаИзжога, чувство жжения в горле и груди, а также несварение желудка, ощущение вздутия живота и газов, возникающее при медленном переваривании желудка, могут возникнуть во время беременности.Есть много безлекарственных способов облегчить симптомы и предотвратить изжогу и расстройство желудка. Перед приемом антацидов следует поговорить с врачом. Чтобы уменьшить изжогу:
ГеморройГеморрой — болезненное зудящее варикозное расширение вен прямой кишки. Это может быть вызвано избытком крови в области таза и давлением растущей матки на вены в нижней части тела. Они могут появиться при запоре, потому что из-за напряжения кишечника в венах остается больше крови.Они могут исчезнуть только для того, чтобы снова вернуться во время родов из-за напряжения при родах. Воспользуйтесь этими советами, чтобы предотвратить геморрой:
Для уменьшения болезненного отека геморроя:
БессонницаВаш растущий живот может мешать вам найти удобное положение во время сна. Кроме того, эмоциональное и физическое воздействие рождения ребенка может затруднить вам засыпание. Чтобы помочь вам расслабиться и хорошо выспаться:
Судороги ногСудороги в ногах, особенно ночью, являются частым дискомфортом во время беременности, хотя их причина неизвестна. Для уменьшения спазмов:
Боль внизу животаПо мере роста матки поддерживающие ее связки натягиваются и растягиваются.Это может вызвать тупые или резкие боли с обеих сторон живота. Эти боли чаще всего возникают между 18 и 24 неделями. Если эти боли усиливаются или не проходят, позвоните своему врачу. Для предотвращения или облегчения боли:
Тошнота и рвотаВ начале беременности вы можете чувствовать тошноту от запаха определенных продуктов и испытывать трудности с приемом пищи.Это чувство, известное как «утреннее недомогание», может возникнуть в любое время дня и ночи и может исчезнуть к середине беременности. Эта тошнота и рвота не причинят вреда ни вам, ни вашему ребенку, если они легкие, но если они станут серьезными, вы не сможете сдерживать прием пищи или жидкости и начнете худеть, вам следует обратиться к врачу. Для облегчения тошноты и рвоты:
ОдышкаПовышение уровня прогестерона на ранних сроках беременности может вызвать одышку.На более поздних сроках беременности матка увеличивается в размерах и может давить на диафрагму, затрудняя дыхание. Вы можете почувствовать одышку, но получаете достаточно кислорода. Чтобы облегчить дыхание:
ВздутиеИз-за увеличения количества воды в вашем теле у вас могут возникнуть отеки на руках, ногах, лице и других частях тела, особенно на поздних сроках беременности и летом.Если вы заметили внезапный отек какой-либо части тела, обратитесь к врачу. Для снятия отека:
Варикозное расширение венВарикозное расширение вен, синие выпуклости на ногах или в нижней части тела во время беременности возникают из-за веса и давления растущей матки. Нет никаких способов предотвратить это, но вы можете уменьшить отек, болезненность и зуд. |

 — до 20 см,
— до 20 см, Это самый надежный способ, который особенно полезен, если дата последних месячных не известна или менструальный цикл не регулярный.
Это самый надежный способ, который особенно полезен, если дата последних месячных не известна или менструальный цикл не регулярный. После оплодотворения яйцеклетки в инкубаторе полученный из нее зародыш переносится в матку будущей мамы не сразу, а через 3-5 дней – по достижении им стадии бластоцисты. Этот временной отрезок также учитывается при определении сроков беременности. Из-за высокой точности этого метода анализ на ХГЧ, позволяющий установить факт успешного наступления беременности, пациенткам назначается уже на 2 неделе после процедуры.
После оплодотворения яйцеклетки в инкубаторе полученный из нее зародыш переносится в матку будущей мамы не сразу, а через 3-5 дней – по достижении им стадии бластоцисты. Этот временной отрезок также учитывается при определении сроков беременности. Из-за высокой точности этого метода анализ на ХГЧ, позволяющий установить факт успешного наступления беременности, пациенткам назначается уже на 2 неделе после процедуры. Акушерский способ позволяет достаточно точно определить срок родоразрешения – для этого от даты последней менструации отнимаются 3 месяца и прибавляются 2 недели.
Акушерский способ позволяет достаточно точно определить срок родоразрешения – для этого от даты последней менструации отнимаются 3 месяца и прибавляются 2 недели. Однако, женщинам, прошедших процедуру ЭКО, УЗИ может назначаться чаще. До 8 недели гестации сонография позволяет довольно точно определить возраст плода по различным физиологическим критериям – массе, длине, копчико-теменному размеру, толщине воротниковой зоны, окружности головы, живота и т. д. Далее эмбрион начинает развиваться более индивидуально, поэтому эффективность данного метода снижается. Он начинает использоваться главным образом для оценки соответствия параметров плода установленным нормам.
Однако, женщинам, прошедших процедуру ЭКО, УЗИ может назначаться чаще. До 8 недели гестации сонография позволяет довольно точно определить возраст плода по различным физиологическим критериям – массе, длине, копчико-теменному размеру, толщине воротниковой зоны, окружности головы, живота и т. д. Далее эмбрион начинает развиваться более индивидуально, поэтому эффективность данного метода снижается. Он начинает использоваться главным образом для оценки соответствия параметров плода установленным нормам.
 Для этого из первой даты последних месячных вычитаются 3 месяца и прибавляются 7 суток.
Для этого из первой даты последних месячных вычитаются 3 месяца и прибавляются 7 суток. д.) плода.
д.) плода. Поэтому подготовка к ним должна начинаться заранее, а для этого нужно знать предположительную дату их начала. Особенно это касается пациенток, прошедших процедуру ЭКО, так как в их случае беременность является более сложной, ведь она является, фактически, результатом медицинского лечения бесплодия. Соответственно, в случае экстракорпорального оплодотворения возрастает риск выкидыша, замершего развития эмбриона и других осложнений.
Поэтому подготовка к ним должна начинаться заранее, а для этого нужно знать предположительную дату их начала. Особенно это касается пациенток, прошедших процедуру ЭКО, так как в их случае беременность является более сложной, ведь она является, фактически, результатом медицинского лечения бесплодия. Соответственно, в случае экстракорпорального оплодотворения возрастает риск выкидыша, замершего развития эмбриона и других осложнений.
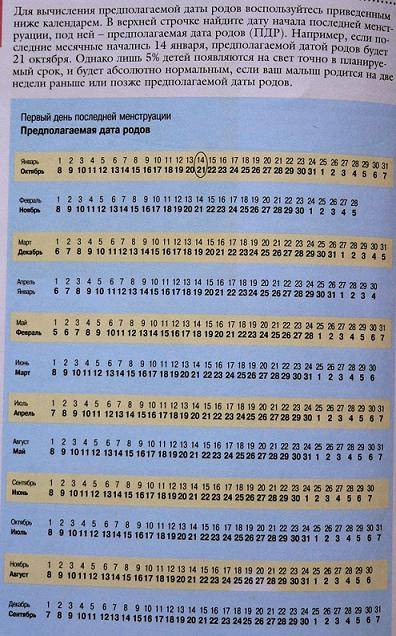 Его конечности становятся более оформленными и длинными, а в сердце появляются отдельные камеры. Также развиваются зачатки мочевыводящей и пищеварительной системы.
Его конечности становятся более оформленными и длинными, а в сердце появляются отдельные камеры. Также развиваются зачатки мочевыводящей и пищеварительной системы.
 Заканчивается формирование и начинается полноценное функционирование внутренних органов.
Заканчивается формирование и начинается полноценное функционирование внутренних органов.

 Очки — это кумулятивная вероятность. Сравнение кривых: P <0,0001 (логарифмический ранговый тест).
Очки — это кумулятивная вероятность. Сравнение кривых: P <0,0001 (логарифмический ранговый тест).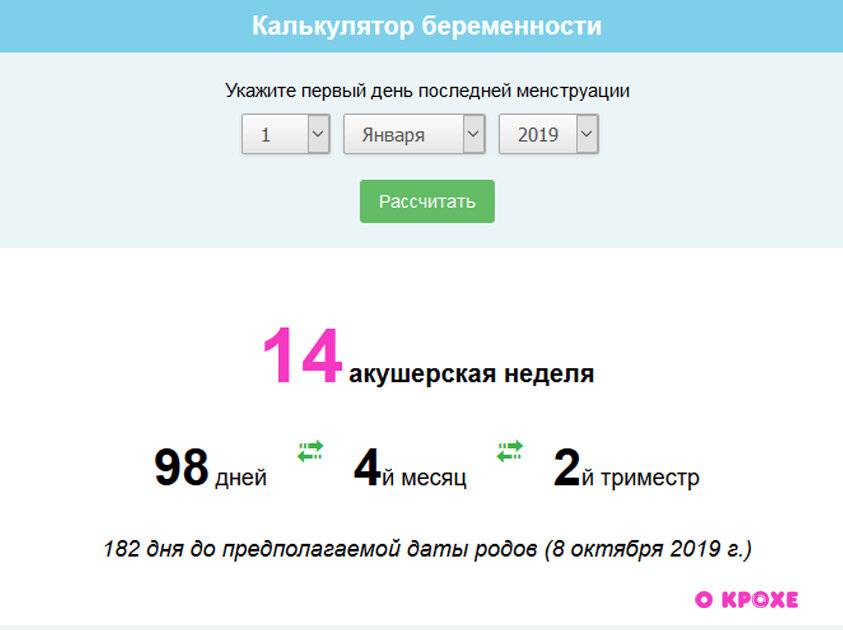 Gynaecol.
Gynaecol.  Вкладывать деньги.
Вкладывать деньги.  Таблицу 1). Из 62 включенных исследований 22 (35%) были из США [25–44] и шесть (10%) из Германии [12–14, 45–48]. Остальные исследования включали по четыре из Италии [49–52] и Нигерии [53–56], по три (5%) из Ирана [57–59] и Норвегии [60–62], по два из Израиля [63, 64]. ] и Южной Африки [65, 66], и по одному из Австралии [67], Австрии [68], Бахрейна [69], Канады [70], Франции [45], Индии [71], Ирландии [72], Иордании [73], Корея [74], Кувейт [75], Новая Зеландия [76], Пакистан [77], Филиппины [78], Саудовская Аравия [79], Южная Корея [80] и Швеция [81].Большинство включенных исследований ( n = 39, 63%) были опубликованы в период 2005–2013 гг. (Рис. 2) [13, 14, 28, 30–34, 36, 38, 39, 42–48, 50–52 , 55–59, 63, 67, 69–71, 73–77, 79–81]. Большинство исследований были ретроспективными когортными исследованиями ( n = 29, 47%) [2, 25, 27, 28, 30–36, 38, 40, 41, 43, 44, 49–51, 55, 61, 62 , 65, 66, 70, 72, 80, 82, 83], а 29% — проспективные когортные исследования ( n = 18) [26, 29, 37, 39, 42, 46–48, 52–54, 56 , 60, 67, 71, 74, 79, 81] и 11% ( n = 7) были рандомизированными контролируемыми испытаниями или когортными [57–59, 69, 75, 77, 78].
Таблицу 1). Из 62 включенных исследований 22 (35%) были из США [25–44] и шесть (10%) из Германии [12–14, 45–48]. Остальные исследования включали по четыре из Италии [49–52] и Нигерии [53–56], по три (5%) из Ирана [57–59] и Норвегии [60–62], по два из Израиля [63, 64]. ] и Южной Африки [65, 66], и по одному из Австралии [67], Австрии [68], Бахрейна [69], Канады [70], Франции [45], Индии [71], Ирландии [72], Иордании [73], Корея [74], Кувейт [75], Новая Зеландия [76], Пакистан [77], Филиппины [78], Саудовская Аравия [79], Южная Корея [80] и Швеция [81].Большинство включенных исследований ( n = 39, 63%) были опубликованы в период 2005–2013 гг. (Рис. 2) [13, 14, 28, 30–34, 36, 38, 39, 42–48, 50–52 , 55–59, 63, 67, 69–71, 73–77, 79–81]. Большинство исследований были ретроспективными когортными исследованиями ( n = 29, 47%) [2, 25, 27, 28, 30–36, 38, 40, 41, 43, 44, 49–51, 55, 61, 62 , 65, 66, 70, 72, 80, 82, 83], а 29% — проспективные когортные исследования ( n = 18) [26, 29, 37, 39, 42, 46–48, 52–54, 56 , 60, 67, 71, 74, 79, 81] и 11% ( n = 7) были рандомизированными контролируемыми испытаниями или когортными [57–59, 69, 75, 77, 78]. В остальных восьми исследованиях (13%) использовался ряд качественных методов, методов «случай-контроль», смешанных методов или других дизайнов [12–14, 45, 63, 68, 73, 76]. В пяти исследованиях (8%) определения начала родов по-разному определялись для первородящих и повторнородящих женщин [36, 40, 41, 54, 66]. Из этих пяти исследований (8%) четыре были опубликованы в 1986 году или ранее [40, 41, 54, 66].
В остальных восьми исследованиях (13%) использовался ряд качественных методов, методов «случай-контроль», смешанных методов или других дизайнов [12–14, 45, 63, 68, 73, 76]. В пяти исследованиях (8%) определения начала родов по-разному определялись для первородящих и повторнородящих женщин [36, 40, 41, 54, 66]. Из этих пяти исследований (8%) четыре были опубликованы в 1986 году или ранее [40, 41, 54, 66]. В 62 включенных исследованиях мы наблюдали четыре различных типа начала родов, включая «активные роды», «латентные или ранние фазы родов», «роды на первой стадии» или просто «роды» без дальнейших уточнений, которые мы называем «неопределенными родами». В большинстве исследований определялось только начало активной фазы родов ( n = 22, 35%) [26, 27, 31, 35, 41, 42, 45, 50, 51, 53, 56, 57, 59, 61 , 63, 65, 66, 71, 74, 77, 79, 83]. В трех исследованиях определялась только латентная фаза родов (5%) [40, 55, 76], а в 11 исследованиях определялось только начало первого периода родов (18%) (см. Таблицу 1) [32–34, 38, 47] , 62, 68–70, 73, 78].Примерно четверть исследований предоставила только определение неуточненных родов ( n = 15, 24%) [12–14, 25, 30, 36, 37, 39, 43, 44, 46, 48, 49, 52, 58 ]. Что касается исследований, в которых определялось более одного «типа» родов, 10 исследований (16%) давали определение как активной, так и латентной фазы родов [2, 28, 29, 54, 60, 67, 72, 75, 81 , 82], а один (1,6%) определил как активные, так и неуточненные роды [80].
В 62 включенных исследованиях мы наблюдали четыре различных типа начала родов, включая «активные роды», «латентные или ранние фазы родов», «роды на первой стадии» или просто «роды» без дальнейших уточнений, которые мы называем «неопределенными родами». В большинстве исследований определялось только начало активной фазы родов ( n = 22, 35%) [26, 27, 31, 35, 41, 42, 45, 50, 51, 53, 56, 57, 59, 61 , 63, 65, 66, 71, 74, 77, 79, 83]. В трех исследованиях определялась только латентная фаза родов (5%) [40, 55, 76], а в 11 исследованиях определялось только начало первого периода родов (18%) (см. Таблицу 1) [32–34, 38, 47] , 62, 68–70, 73, 78].Примерно четверть исследований предоставила только определение неуточненных родов ( n = 15, 24%) [12–14, 25, 30, 36, 37, 39, 43, 44, 46, 48, 49, 52, 58 ]. Что касается исследований, в которых определялось более одного «типа» родов, 10 исследований (16%) давали определение как активной, так и латентной фазы родов [2, 28, 29, 54, 60, 67, 72, 75, 81 , 82], а один (1,6%) определил как активные, так и неуточненные роды [80].


 Двое (6%) включали раскрытие шейки матки ≥2 см в качестве меры начала родов [50, 51], десять (30%) указали 3–4 см [29, 45, 53, 54, 59, 65–67, 77, 79], в то время как четырнадцать (45%) включали раскрытие шейки матки ≥4 см в свое определение начала активных родов [2, 26–28, 31, 42, 56, 57, 60, 63, 71, 74, 75, 80, 81 ]. Два исследования (6%) не давали количественной оценки степени дилатации, присутствующей в начале активных родов, и скорее заявили, что должны быть сокращения, ведущие к «цервикальному изменению» [35, 83]. Четыре исследования (12%) характеризовали начало активной фазы родов как точку, в которой шейка матки начинает расширяться более чем на 1 см в час [2, 41, 63, 79].
Двое (6%) включали раскрытие шейки матки ≥2 см в качестве меры начала родов [50, 51], десять (30%) указали 3–4 см [29, 45, 53, 54, 59, 65–67, 77, 79], в то время как четырнадцать (45%) включали раскрытие шейки матки ≥4 см в свое определение начала активных родов [2, 26–28, 31, 42, 56, 57, 60, 63, 71, 74, 75, 80, 81 ]. Два исследования (6%) не давали количественной оценки степени дилатации, присутствующей в начале активных родов, и скорее заявили, что должны быть сокращения, ведущие к «цервикальному изменению» [35, 83]. Четыре исследования (12%) характеризовали начало активной фазы родов как точку, в которой шейка матки начинает расширяться более чем на 1 см в час [2, 41, 63, 79].
 Три исследования не давали количественной оценки дилатации, но утверждали, что на первом этапе родов должно быть «изменение шейки матки» [32, 33, 70]. Только одно исследование, в котором определялись роды на первом этапе, включало сглаживание в свое определение (9%) и упоминало только то, что в их определении первого периода родов должно быть очевидное сглаживание и расширение шейки матки [38].
Три исследования не давали количественной оценки дилатации, но утверждали, что на первом этапе родов должно быть «изменение шейки матки» [32, 33, 70]. Только одно исследование, в котором определялись роды на первом этапе, включало сглаживание в свое определение (9%) и упоминало только то, что в их определении первого периода родов должно быть очевидное сглаживание и расширение шейки матки [38]. Эти шесть были равномерно разделены на 2 см [49, 52], 3-4 см [43, 48] и> 4 см [36, 39].Два исследования включали сглаживание шейки матки в определение начала неуточненных родов, утверждая, что шейка матки должна быть «частично» стерта [49] или ≥50% стерта [52].
Эти шесть были равномерно разделены на 2 см [49, 52], 3-4 см [43, 48] и> 4 см [36, 39].Два исследования включали сглаживание шейки матки в определение начала неуточненных родов, утверждая, что шейка матки должна быть «частично» стерта [49] или ≥50% стерта [52]. Одно исследование показало, что латентная фаза родов и активная фаза начинались, когда шейка матки женщины была раскрыта на 3 или 4 см для первородящих и повторнородящих женщин соответственно [54].Другой предположил, что роды (неуточненные) начались при раскрытии шейки матки на 4 и 5 см у первородящих и повторнородящих женщин соответственно [36]. В двух исследованиях одних и тех же авторов сообщалось, что расширение шейки матки должно было происходить с разной скоростью в зависимости от паритета (1,2 см / ч для первокурсников против 1,5 см / ч для множественных) [40, 41].
Одно исследование показало, что латентная фаза родов и активная фаза начинались, когда шейка матки женщины была раскрыта на 3 или 4 см для первородящих и повторнородящих женщин соответственно [54].Другой предположил, что роды (неуточненные) начались при раскрытии шейки матки на 4 и 5 см у первородящих и повторнородящих женщин соответственно [36]. В двух исследованиях одних и тех же авторов сообщалось, что расширение шейки матки должно было происходить с разной скоростью в зависимости от паритета (1,2 см / ч для первокурсников против 1,5 см / ч для множественных) [40, 41]. В трех исследованиях сравнивались определения, используемые женщинами и их опекунами [46, 47, 66].
В трех исследованиях сравнивались определения, используемые женщинами и их опекунами [46, 47, 66]. Одиннадцать описали отчеты женщин или обычную клиническую практику в качестве обоснования [26–28, 30, 35–37, 52, 60, 66, 67]. Например, авторы одного исследования заявили, что «мы выбрали 4 см в качестве общепринятой точки перехода» между латентной и активной фазами родов [28].
Одиннадцать описали отчеты женщин или обычную клиническую практику в качестве обоснования [26–28, 30, 35–37, 52, 60, 66, 67]. Например, авторы одного исследования заявили, что «мы выбрали 4 см в качестве общепринятой точки перехода» между латентной и активной фазами родов [28]. Наконец, в четырех немецких исследованиях, опубликованных одним автором [13, 14, 46, 48], содержится ссылка на определение начала родов из проведенного ими ранее качественного исследования [12], посвященного опыту женщин с началом родов в срок.
Наконец, в четырех немецких исследованиях, опубликованных одним автором [13, 14, 46, 48], содержится ссылка на определение начала родов из проведенного ими ранее качественного исследования [12], посвященного опыту женщин с началом родов в срок. Используя эту информацию, они смогли рассчитать продолжительность 125 беременностей.
Используя эту информацию, они смогли рассчитать продолжительность 125 беременностей. Предыдущие исследования, проведенные еще в 1970-х и 1980-х годах, использовали небольшое повышение температуры тела женщины при пробуждении как способ определения момента овуляции. Это неточное измерение, и его нельзя использовать для определения того, когда эмбрион на самом деле имплантируется в матку.
Предыдущие исследования, проведенные еще в 1970-х и 1980-х годах, использовали небольшое повышение температуры тела женщины при пробуждении как способ определения момента овуляции. Это неточное измерение, и его нельзя использовать для определения того, когда эмбрион на самом деле имплантируется в матку.
 беременность с ранним подъемом.
беременность с ранним подъемом. Беременность на 5 дней дольше в исследовании. «Это последнее открытие предполагает, что отдельные женщины, как правило, последовательны во время родов», — сказал д-р Юкич.
Беременность на 5 дней дольше в исследовании. «Это последнее открытие предполагает, что отдельные женщины, как правило, последовательны во время родов», — сказал д-р Юкич. «
« последний менструальный цикл (LMP), т.е.е. 7 дней × 4 × 10 = 280 дней или 40 недель. Сегодня Всемирная организация здравоохранения (ВОЗ) также определяет продолжительность беременности как 40 недель. Но правильно ли это? Более пристальное изучение показывает, что в Скандинавии беременность длится в среднем на 1-3 дня дольше 40 недель, считая с первого дня последней менструации (1) — (3).
последний менструальный цикл (LMP), т.е.е. 7 дней × 4 × 10 = 280 дней или 40 недель. Сегодня Всемирная организация здравоохранения (ВОЗ) также определяет продолжительность беременности как 40 недель. Но правильно ли это? Более пристальное изучение показывает, что в Скандинавии беременность длится в среднем на 1-3 дня дольше 40 недель, считая с первого дня последней менструации (1) — (3). Согласно этому методу, средняя продолжительность беременности составляет 40 недель и 0–1 день, что несколько короче, чем при расчетах по LMP (2) — (3).
Согласно этому методу, средняя продолжительность беременности составляет 40 недель и 0–1 день, что несколько короче, чем при расчетах по LMP (2) — (3). Общественность часто имеет нереалистичные ожидания относительно даты доставки, которые редко сбываются.
Общественность часто имеет нереалистичные ожидания относительно даты доставки, которые редко сбываются.
 Несложно понять последствия этого в стране, где ведутся жаркие дискуссии по поводу переношенных беременностей.С другой стороны, если принять тот факт, что медленно растущему плоду, при наличии верной информации о менструальном периоде матери, действительно было 18 недель, и в то же время признать, что ультразвуковой метод более точно предсказывает время родов, мать могут быть проинформированы о возрасте плода и в то же время подготовлены к возможно более длительной беременности, то есть дате родов после более чем 40 недель. Такой образ мышления может показаться чуждым многим людям, потому что понятие фиксированной продолжительности беременности для всех прочно укоренилось.Однако такой взгляд на нормальную беременность также позволяет взглянуть на исход беременности на 42 неделе другими глазами.
Несложно понять последствия этого в стране, где ведутся жаркие дискуссии по поводу переношенных беременностей.С другой стороны, если принять тот факт, что медленно растущему плоду, при наличии верной информации о менструальном периоде матери, действительно было 18 недель, и в то же время признать, что ультразвуковой метод более точно предсказывает время родов, мать могут быть проинформированы о возрасте плода и в то же время подготовлены к возможно более длительной беременности, то есть дате родов после более чем 40 недель. Такой образ мышления может показаться чуждым многим людям, потому что понятие фиксированной продолжительности беременности для всех прочно укоренилось.Однако такой взгляд на нормальную беременность также позволяет взглянуть на исход беременности на 42 неделе другими глазами. Но тогда мы также должны различать определение возраста плода, которое может быть выполнено различными способами, и дату родов, когда ультразвуковое исследование может указать вероятную дату родов.
Но тогда мы также должны различать определение возраста плода, которое может быть выполнено различными способами, и дату родов, когда ультразвуковое исследование может указать вероятную дату родов. )
)
 Эти гормоны также могут вызывать множество физических неудобств.К счастью, есть простые способы облегчить боль.
Эти гормоны также могут вызывать множество физических неудобств.К счастью, есть простые способы облегчить боль.
