Отит у ребенка — причины, симптомы, диагностика и лечение отита
Отит у ребенка – воспаление наружного, среднего или внутреннего уха. Заболевание сопровождается выраженным болевым синдромом, ухудшением слуха из-за заложенности уха, высокой температурой, гнойными выделениями. При появлении признаков патологии необходимо посетить ЛОРа. В лечении болезни применяют медикаментозную терапию, физиопроцедуры.
Причины отита
Отит у детей – распространенное заболевание в педиатрии. К 7 годам заболевание переносят 90–95% детей. Причины воспаления зависят от вида болезни.
Общие причины:
- незрелость иммунной системы;
- переохлаждение, перегрев тела;
- недоношенность;
- недостаточный прирост массы тела;
- диатез;
- различные виды аллергии;
- патологии бронхов, легких;
- дефицит витаминов;
- рахит;
- анатомические особенности строения слуховой трубки детей;
- у грудничков – неправильное прикладывание к груди.

Наружный отит у ребенка развивается на фоне проникновения патогенов в волосяной фолликул, расположенный в хрящевом отделе наружного уха. К провоцирующим факторам относят нарушение целостности в области органов слуха, сахарный диабет, выделение гноя при воспалительном процессе в среднем ухе Основные возбудители – синегнойная или кишечная палочка, стафилококк, 20% воспалительных процессов являются грибковыми инфекциями.
Средний отит – распространенное осложнение респираторных и детских инфекций. Патология часто сочетается с аденоидитом, синуситом, тонзиллитом, фарингитом.
Средний отит выявляют у новорожденных. Инфекция передается от матери при наличии в анамнезе воспаления матки, почек, молочных желез. Основные возбудители – моракселла, гемофильная палочка, различные виды стрептококков, грибки.
Внутренний отит в 90% случаев – последствие осложненного среднего отита, менингита, гайморита. Риск перехода патологии в рецидивирующую форму увеличивается у детей, которые посещают детские дошкольные учреждения, подвергаются пассивному курению, проживают в домах с печным отоплением.
Причиной отита у ребенка может стать попытка почистить ухо посторонним предметом, что приводит к проникновению инфекции. Часто родители каждый день чистят уши ребенку. Делать этого не нужно. Ушная сера препятствует проникновению патогенных микроорганизмов. Воспалительный процесс в ухе может начаться из-за попадания воды при купании в загрязненных водоемах.
Виды отитов
При наружном отите воспалительный процесс охватывает ушную раковину и наружный слуховой проход. Формы патологии:
- ограниченная – фурункул образуется на наружном слуховом проходе;
- диффузная – воспалительный процесс поражает все наружное ухо.
Средний отит у ребенка может иметь острое, хроническое и рецидивирующее течение. Виды острого воспаления в среднем ухе у детей – гнойное и катаральное.
Стадии острого среднего отита:
- евстахиит – острое воспаление слуховой трубы;
- острый катаральный воспалительный процесс;
- доперфоративная;
- постперфоративная;
- репаративная.

Хроническое воспаление в среднем ухе может протекать в форме:
- негнойного воспаления слизистой барабанной перепонки;
- воспаления в полости среднего уха с выделением гноя;
- воспалительного процесса, который сопровождается образованием спаек, тяжей из соединительной ткани.
Внутренний отит, или лабиринтит классифицируют на острый и хронический, серозный, гнойный, некротический, разлитый или ограниченный.
Симптомы отита у детей
Отит у детей всегда имеет острое начало, температура резко повышается до 39 градусов и более. Основной симптом – сильная пульсирующая боль в ухе, которая становится сильнее при глотании, жевании, высмаркивании, пальпации козелка.
Другие проявления:
- посторонние звуки в ушах;
- ухудшение слуха;
- ухо закладывает;
- боль, першение в горле;
- воспаление регионарных лимфатических узлов;
- головокружение, нарушение равновесия;
- непроизвольные колебательные движения глазных яблок;
- признаки общей интоксикации – слабость, отсутствие аппетита, головная боль;
- расстройство стула, рвота, частое срыгивание;
- насморк, кашель, слезотечение;
- при разрыве барабанной перепонки выделяется гнойный секрет из уха, боль постепенно проходит, температурные показатели снижаются.

При экссудативном и адгезивном отите признаки заболевания выражены слабо, ребенок жалуется на гул в ухе, постоянное ухудшение слуха.
Диагностировать отит у грудничка сложно. О воспалении органа слуха может свидетельствовать постоянный плач, беспокойство, снижение аппетита, ухудшение сна. При кормлении малыш часто отрывается от груди с криком, поскольку при сосании болевой синдром усиливается. Ребенок успокаивается и засыпает, если его больным ухом положить на грудь.
Продолжительность острого среднего отита у детей – 15–20 дней. Катаральный неосложненный отит можно вылечить за неделю.
Рецидивирующий средний отит протекает со смазанными клиническими проявлениями: боль умеренная, незначительная заложенность, скудные слизистые выделения, иногда с примесью гноя.
При хроническом воспалении наблюдается стойкая перфорация барабанной перепонки, выделение гноя, прогрессирует тугоухость. В стадии обострения температура повышается, появляются симптомы интоксикации, количество ушных выделений увеличивается, усиливается боль в ухе.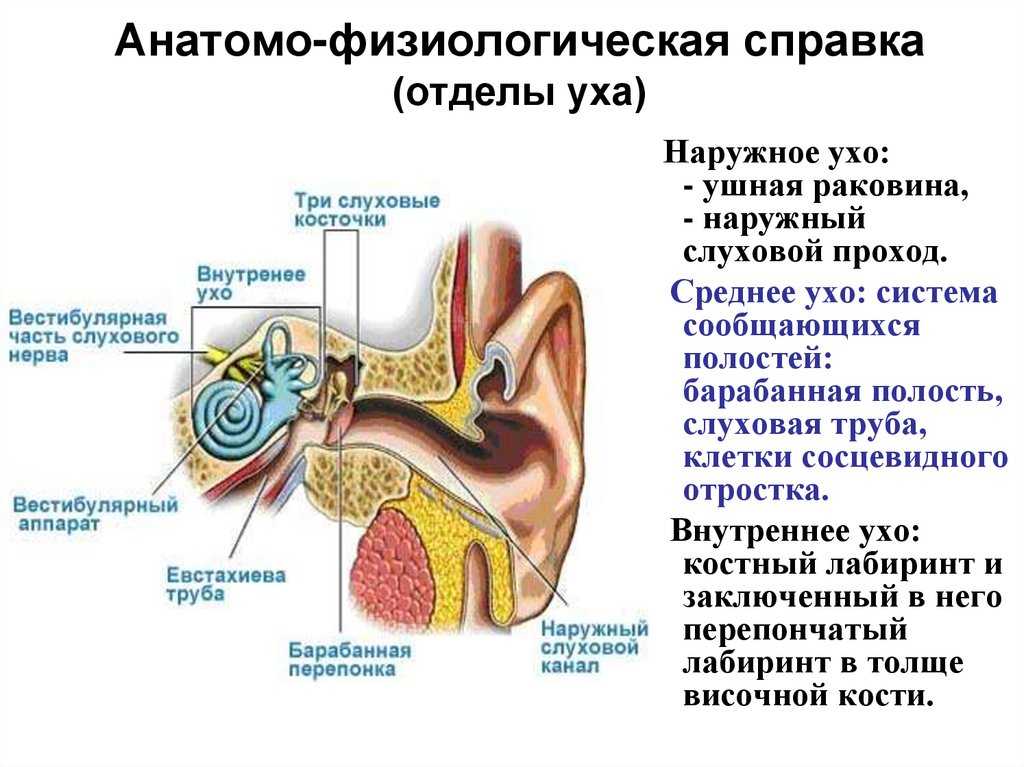
Осложнения при отите
Без правильной и своевременной терапии при тяжелых формах отит у ребенка становится хроническим. Спровоцировать рецидив может незначительное переохлаждение, ослабление иммунитета.
Негативные последствия:
- отоантрит;
- неврит лицевого нерва;
- воспаление скулового или сосцевидного отростка;
- абсцессы внешние и внутренние;
- менингит, энцефалит, абсцесс головного мозга;
- заражение крови;
- нарушение формирования речи, отставание в интеллектуальном развитии из-за стойкой тугоухости.
Отит, перенесенный в детском возрасте, в 25% случаев становится причиной тугоухости у взрослых.
Диагностика отита
Если в ухе у ребенка стреляет или наблюдаются другие признаки отита, необходимо посетить педиатра. После первичного осмотра врач перенаправит пациента к детскому отоларингологу.
Методы обследования:
- Отоскопия. Осмотр наружного слухового прохода, барабанной перепонки.
 Если барабанная перепонка разрушена, можно осмотреть среднее ухо.
Если барабанная перепонка разрушена, можно осмотреть среднее ухо. - Бакпосев экссудата для выявления типа возбудителя воспалительного процесса.
- Рентгенография, КТ височных костей. Методы позволяют выявить снижение пневматизации полостей среднего уха.
- Аудиометрия, акустическая импедансометрия – методы исследования звукопроводящей функции органов слуха.
- Общий анализ крови с лейкоцитарной формулой.
При подозрении на развитие внутричерепных осложнений потребуется консультация невролога.
Лечение отита у детей
Методы терапии подбирают с учетом вида отита, степени тяжести заболевания, возраста пациента.
При воспалении наружного уха назначают консервативное лечение: обработку фурункула или воспаленной области антисептиками, удаление гноя, турунды со спиртовыми растворами, инфракрасное облучение. После вскрытия гнойника проводят антисептическую обработку, накладывают марлевую повязку с антибактериальной мазью. При отсутствии улучшений через 2–3 дня вскрывают фурункул слухового прохода.
При отсутствии улучшений через 2–3 дня вскрывают фурункул слухового прохода.
Препараты для лечения среднего отита у детей:
- осмотически активные и антимикробные ушные капли;
- анальгетики;
- нестероидные противовоспалительные препараты;
- антигистаминные средства;
- сосудосуживающие назальные капли;
- системные антибиотики.
При неперфоративном гнойном воспалении проводят тимпаническую резекцию при помощи специальной иглы. Это необходимо для выхода гноя наружу. При постперфоративной форме необходимо регулярно очищать наружную часть ушной раковины, промывать среднее ухо антисептическими растворами.
После устранения острых проявлений отита ребенку назначают процедуры для восстановления слуха – продувание слуховых труб по Политцеру, пневмомассаж барабанной перепонки. Для снижения риска развития негативных последствий проводят физиотерапию: ультравысокочастотную, микроволновую терапию, ультрафиолетовое облучение электрофорез, фонофорез, лазеротерапию.
При экссудативном отите у детей для выхода гнойного содержимого может потребоваться вскрыть, проколоть или сделать небольшой разрез на барабанной перепонке, установить ушной шунт.
При отсутствии улучшений после проведения консервативной терапии, прогрессировании тугоухости проводят тимпанопластику, устанавливают протез вместо разрушенной слуховой косточки.
Прогноз и профилактика отита
При типичной форме острого наружного и среднего отита, соблюдении всех рекомендаций врача можно полностью вылечить болезнь, восстановить слуховые функции в полном объеме. При наличии провоцирующих факторов болезнь переходит в рецидивирующую, хроническую форму, увеличивается риск развития тяжелых сопутствующих патологий.
Методы профилактики отита у детей:
- укрепление защитных функций организма – правильное питание, соблюдение режима дня, регулярные физические нагрузки, вакцинация;
- исключение травматизации составляющих органа слуха – нельзя чистить уши ватными палочками и другими посторонними предметами;
- обучение правильному высмаркиванию – сморкаться необходимо поочередно каждой ноздрей;
- своевременно лечить болезни ЛОР-органов, при необходимости удалить аденоиды, гланды, полипы в носу.

Что нельзя делать при отите
Самолечение при отите у ребенка недопустимо. Прогревание, ингаляции, спиртовые компрессы категорически противопоказаны, если температурные показатели выше нормы.
Для лечения отита нельзя использовать борный спирт. Средство может обжечь барабанную перепонку, что негативно отразится на слухе. При выделении гноя из уха не нужно делать глубокую чистку ватными палочками – это неэффективно и опасно.
Лечение отита у детей в Москве
Отит – сложное и опасное заболевание, которое нередко сопровождается тяжелыми осложнениями. Только своевременная диагностика и правильное лечение поможет избежать развития негативных последствий. Если вы заметили признаки воспаления уха у ребенка, не откладывайте визит к врачу. Позвоните в клинику «Чудо Доктор» или оставьте заявку на сайте, и администратор запишет вас к отоларингологу на ближайшее свободное время.
Отит у малыша
Рецензент Ковтун Татьяна Анатольевна
18314 просмотров
15 сентября 2021
Войдите или зарегистрируйтесь, чтобы сохранять статьи и продукты в избранное
В первый год жизни малыши нередко сталкиваются с простудными заболеваниями, ринитами и как следствие — с отитом. Распознать заболевшее ушко у младенца не так-то просто, но возможно. Как выявить отит у грудничка и что с ним делать, мы сейчас и выясним.
Распознать заболевшее ушко у младенца не так-то просто, но возможно. Как выявить отит у грудничка и что с ним делать, мы сейчас и выясним.
Причины возникновения
Отит у малышей связан в первую очередь с тем, что у них более широкие, короткие и горизонтально расположенные евстахиевы трубы, связывающие носоглотку с ухом. Поэтому воспалительный процесс или жидкость из носа и носоглотки быстрее распространяется в полость уха, что и становится причиной отита.
Способствовать возникновению отита могут
- простуда;
- чрезмерный плач;
- срыгивание (остатки молока попадают в нос и в евстахиеву трубу тоже).
Чаще всего дети первого года жизни болеют острым средним отитом, который в свою очередь разделяется на катаральный и гнойный, причем у малышей отит из разряда первого очень быстро может перейти во второй с гноетечением из уха.

Но даже если малыш просто беспокоится, крутит головой и плачет, у него можно заподозрить отит.
Лечение
Лечить отит самостоятельно не следует ни в коем случае. Нужно немедленно обратиться к педиатру и оториноларингологу. Дело в том, что при отите у детей до года нередко происходит повреждение барабанной перепонки, и последствия этого могут быть плачевными. До момента, когда вы попадете к врачу, ни в коем случае не закапывайте в ухо никаких капель. Максимум, что вы можете предпринять до посещения врача, — это дать малышу жаропонижающее, которое рекомендовал ваш педиатр, и закапать в нос сосудосуживающие капли, которые также прописал доктор.
Как правило, отит у грудничков при своевременном и правильном лечении проходит через 10 дней без каких-либо последствий для слуха.
Если у малыша отит, купать его не рекомендуется. Гулять с ребенком разрешается только после того, как у него исчезнет боль в ухе и нормализуется температура. При этом на прогулке малыш обязательно должен быть в шапочке.
Рецензент Ковтун Татьяна Анатольевна
Научный советник АО «ПРОГРЕСС», кандидат медицинских наук
Все статьи эксперта
Средний отит у детей — MyDr.com.au
Средний отит — это медицинское название инфекций среднего уха , которые очень часто встречаются у детей младшего возраста.
Острый средний отит — недавно возникшая инфекция, связанная со скоплением жидкости в среднем ухе. Симптомы острого среднего отита обычно включают боль в ухе и лихорадку. Средний отит с выпотом , также известный как «клей уха », описывает жидкость, которая остается в среднем ухе после того, как инфекция прошла. Обычно это безболезненно, но может повлиять на слух детей.
Средний отит с выпотом , также известный как «клей уха », описывает жидкость, которая остается в среднем ухе после того, как инфекция прошла. Обычно это безболезненно, но может повлиять на слух детей.
Дети с острым средним отитом обычно быстро поправляются при приеме болеутоляющих средств и мер по уходу за собой. Иногда также необходимы антибиотики. Детям, у которых развивается отек уха и другие осложнения, может потребоваться дополнительное лечение.
Симптомы инфекции уха
Большинство детей с острым средним отитом жалуются на боль в ухе . Другие симптомы могут включать:
- раздражительность и плач у маленьких детей, которые не могут сказать вам, что у них болит ухо;
- усталость;
- нарушенный сон;
- лихорадка;
- снижение аппетита; и
- рвота.
Поскольку многие случаи среднего отита вызваны вирусной инфекцией, часто с инфекцией связаны и другие симптомы, такие как боль в горле, насморк или кашель.
Что вызывает средний отит?
Инфекции среднего уха могут быть вызваны вирусами или бактериями.
Большинство детей, у которых развивается инфекция среднего уха, имеют вирусную инфекцию (например, простуду), которая вызывает воспаление и отек носовых ходов и евстахиевой трубы.
Евстахиева труба соединяет среднее ухо с задней стенкой глотки, и если она закупоривается, в среднем ухе может скапливаться жидкость. Инфекция среднего уха (острый средний отит) может возникнуть при заражении жидкости.
Средний отит чаще встречается у детей, посещающих детские сады или живущих с братьями или сестрами, поскольку они подвергаются большему воздействию вирусов простуды. Риск также увеличивается у детей, подвергшихся воздействию табачного дыма в домашних условиях.
Риск рецидивирующих бактериальных инфекций среднего уха повышен у детей, которые:
- посещение группового ухода за детьми;
- подвергались дома воздействию сигаретного дыма или дыма от костра;
- больны сенной лихорадкой; или
- имеют увеличенные аденоиды (участки лимфоидной ткани в задней части носа, которые могут блокировать евстахиеву трубу при отеке).

Кто болеет средним отитом?
Средний отит является распространенным детским заболеванием. Было подсчитано, что около 75 процентов детей хотя бы раз болели средним отитом к тому времени, когда они пойдут в школу. Острый средний отит чаще всего возникает у детей в возрасте от 6 до 18 месяцев, но часто встречается и до 4 лет.
Инфекции среднего уха: анализы и диагностика
Если вы обеспокоены тем, что у вашего ребенка может быть инфекция среднего уха, обратитесь к своему врачу общей практики (врач общей практики).
Ваш врач спросит о симптомах вашего ребенка и о том, были ли у него проблемы с ушными инфекциями в прошлом. Они захотят осмотреть уши вашего ребенка с помощью инструмента под названием отоскоп , который можно использовать для осмотра барабанной перепонки (барабанной перепонки). При остром среднем отите барабанная перепонка кажется воспаленной и выбухающей из-за скопления жидкости в среднем ухе позади барабанной перепонки.
Ваш врач также измерит температуру вашего ребенка и проверит наличие других признаков инфекции (например, бронхита или инфекции грудной клетки). Тесты нужны редко.
Средний отит: какое лечение лучше?
Наилучшее лечение вашего ребенка зависит от его возраста и степени его нездоровья.
Обычно детям старше 6 месяцев, которые плохо себя чувствуют, вначале назначают обезболивающие препараты и меры по самопомощи. Если симптомы вашего ребенка сохраняются более 48 часов или если они ухудшаются в любое время, ему могут потребоваться антибиотики.
Обезболивающие , такие как парацетамол или ибупрофен, всегда следует использовать в дозировке, соответствующей возрасту и весу вашего ребенка. Не давайте аспирин детям и подросткам. Не забудьте обратиться к врачу, если вы обеспокоены тем, что состояние вашего ребенка не улучшается или ему становится хуже.
Меры самопомощи для детей с ушными инфекциями включают:
- отдых;
- прикладывание теплого компресса к уху для облегчения боли;
- прикладывание ко лбу прохладного компресса для снижения температуры; и
- продолжают потреблять много жидкости, чтобы избежать обезвоживания.

Когда необходимы антибиотики?
Большинство детей с острым средним отитом выздоравливают независимо от того, принимают они антибиотики или нет. Тем не менее, антибиотики рекомендуются в определенных обстоятельствах.
Детям с острым средним отитом обычно сразу назначают антибиотики, если:
- они моложе 6 месяцев возраста; или
- их нездоров .
Антибиотики также могут быть необходимы детям:
- которым лечили обезболивающими и принимали меры по уходу за собой и которым стало хуже или не стало лучше через 2 дня .
Антибиотик первого выбора при остром среднем отите у детей в Австралии — амоксициллин. Альтернативный антибиотик будет назначен, если у вашего ребенка аллергия на пенициллин. Убедитесь, что ваш ребенок прошел весь курс, и сообщите своему врачу, если он не начнет быстро улучшаться — может потребоваться другой антибиотик.
Какие лекарства не помогают при ушных инфекциях?
Эффективность антигистаминных препаратов, противоотечных средств и кортикостероидов при лечении острого среднего отита или экссудативного экссудата не доказана.
Лечение осложнений инфекции среднего уха
A перфорация барабанной перепонки частое осложнение острого среднего отита у детей. Это может привести к утечке жидкости из уха вашего ребенка, что часто связано с облегчением боли в ухе, поскольку давление на барабанную перепонку было снято. Лечение такое же, как при остром среднем отите. Ваш ребенок не должен плавать, пока заживает барабанная перепонка.
Склероз уха иногда развивается после острой ушной инфекции. Это означает наличие персистирующей жидкости в среднем ухе (средний отит с выпотом). Это часто не вызывает никаких симптомов, но может вызвать временное ухудшение слуха. Большинство детей с экссудативным экссудатом выздоравливают в течение 3 месяцев без необходимости лечения, и у них не возникает постоянных проблем со слухом или развитием речи.
Детям со стойким отложением уха и проблемами, связанными со слухом или развитием речи, требуется дальнейшее обследование. Ваш врач может порекомендовать 9Проверка слуха 0003 и направление к специалисту по уху, горлу и носу (ЛОР) или к педиатру . Вашему ребенку может потребоваться лечение с помощью тимпаностомических трубок (прокладок) — небольших трубок, которые вставляются в барабанную перепонку, чтобы помочь слить жидкость и позволить воздуху попасть в среднее ухо, чтобы ваш ребенок мог нормально слышать.
Ваш врач может порекомендовать 9Проверка слуха 0003 и направление к специалисту по уху, горлу и носу (ЛОР) или к педиатру . Вашему ребенку может потребоваться лечение с помощью тимпаностомических трубок (прокладок) — небольших трубок, которые вставляются в барабанную перепонку, чтобы помочь слить жидкость и позволить воздуху попасть в среднее ухо, чтобы ваш ребенок мог нормально слышать.
Хронический гнойный средний отит — инфекция среднего уха с перфорацией барабанной перепонки и выделением жидкости из уха, длящаяся не менее 6 недель. Слуховой проход необходимо очищать несколько раз в день и закапывать в ухо капли с антибиотиком. Также иногда необходимы пероральные антибиотики.
Другие осложнения редко встречаются у большинства детей, проживающих в Австралии. Дети в некоторых общинах аборигенов и жителей островов Торресова пролива могут подвергаться повышенному риску среднего отита и его осложнений, включая острый мастоидит (воспаление кости за ухом). Детям коренных народов с острым средним отитом может потребоваться немедленное лечение антибиотиками и более длительный курс антибиотиков для предотвращения осложнений.
Детям коренных народов с острым средним отитом может потребоваться немедленное лечение антибиотиками и более длительный курс антибиотиков для предотвращения осложнений.
Усугубляет ли ушная инфекция авиаперелет?
Путешествие на самолете может усилить боль в ушах у детей с острым средним отитом. Лучше избегать авиаперелетов, пока у вашего ребенка инфекция среднего уха, если это возможно. Если поездку нельзя отложить, убедитесь, что у них есть обезболивающие (парацетамол или ибупрофен) до и во время поездки.
Перерастают ли дети ушные инфекции?
По мере взросления дети реже простужаются, поэтому у них меньше шансов заболеть ушными инфекциями.
Кроме того, евстахиева труба (соединяющая среднее ухо с задней стенкой глотки) увеличивается по мере взросления ребенка. Это означает, что трубка не будет так легко блокироваться, когда она воспаляется во время простуды, поэтому жидкость с меньшей вероятностью может попасть в среднее ухо, что делает ушные инфекции менее распространенными.
Когда следует обратиться к врачу по поводу инфекции уха
Многие инфекции среднего уха у детей проходят через день или около того при уходе, который вы можете оказать дома. Вам следует обратиться к врачу, если:
- вашему ребенку меньше 6 месяцев;
- у вашего ребенка очень высокая или постоянная лихорадка;
- ваш ребенок кажется очень нездоровым;
- вашему ребенку не становится лучше или ему становится хуже;
- из уха вашего ребенка течет жидкость;
- при наличии боли, припухлости или покраснения за ухом; или
- вы беспокоитесь по какой-либо причине.
1. Королевская детская больница Мельбурна. Клинические практические рекомендации: Острый средний отит (обновлено в апреле 2018 г.). https://www.rch.org.au/clinicalguide/guideline_index/Acute_Otitis_Media/ (по состоянию на ноябрь 2018 г.).
2. Инфекции уха, носа и горла (пересмотрено в ноябре 2014 г.). В: ЭТГ завершена. Мельбурн: Терапевтические рекомендации, ограниченные; 2018 г. , июль. https://tgldcdp.tg.org.au/ (по состоянию на ноябрь 2018 г.).
, июль. https://tgldcdp.tg.org.au/ (по состоянию на ноябрь 2018 г.).
3. Передовая практика BMJ. Острый средний отит (обновлено в июле 2018 г.; пересмотрено в октябре 2018 г.). https://bestpractice.bmj.com (по состоянию на ноябрь 2018 г.).
4. Королевская детская больница Мельбурна. Информация о здоровье детей: ушные инфекции и отек уха (обновлено в марте 2018 г.). https://www.rch.org.au/kidsinfo/fact_sheets/Ear_infections_and_Otitis_media/ (по состоянию на ноябрь 2018 г.).
Ушные инфекции | Уход за детьми
Инфекции среднего уха также называют средним отитом . Они очень распространены, особенно у детей в возрасте от 6 месяцев до 3 лет. Обычно они несерьезны. Хотя это и не заразно, вирусное заболевание, вызвавшее инфекцию, может быть. Большинство ушных инфекций происходит, когда ребенок уже несколько дней простужен.
Что вызывает ушную инфекцию?
Вирусы или бактерии (микробы) вызывают инфекции среднего уха. Евстахиева труба соединяет среднее ухо с задней стенкой глотки. Микробы перемещаются из задней части горла, когда евстахиева труба опухает из-за простуды, вызывая инфекцию среднего уха.
Микробы перемещаются из задней части горла, когда евстахиева труба опухает из-за простуды, вызывая инфекцию среднего уха.
Кто подвержен повышенному риску ушных инфекций?
- Дети младше 5 лет, потому что у них более короткие евстахиевы трубы.
- Дети, которые посещают детский сад, потому что у них больше простудных заболеваний.
- Дети с аллергией.
- Дети, подвергшиеся воздействию сигаретного дыма. Дым вызывает воспаление евстахиевой трубы, повышая вероятность ушных инфекций.
- Дети, не находившиеся на грудном вскармливании. Грудное молоко содержит антитела, которые помогают бороться с инфекциями.
- Младенцы, находящиеся на искусственном вскармливании, особенно если они глотают молоко, лежа слишком горизонтально. Молоко может попасть в евстахиеву трубу и вызвать воспаление, что увеличивает риск ушной инфекции. Детей следует держать вертикально, когда они пьют из бутылочки. Когда они станут достаточно взрослыми, чтобы хорошо держать собственную бутылочку, их следует научить пить из обычной чашки (не из чашки-непроливайки) и больше не давать бутылочку.

- Дети с расщелиной неба, так как у них часто воспаляются евстахиевые трубы.
- Дети первых наций и инуитского происхождения, хотя непонятно почему.
- Дети с синдромом Дауна.
Как узнать, есть ли у моего ребенка ушная инфекция?
Дети старшего возраста обычно жалуются на боль в ухе. Хотя дети младшего возраста могут не сказать, что у них болит ухо, они могут:
- необъяснимая лихорадка,
- быть суетливым,
- проблемы со сном,
- дергать за уши или
- плохо слышат тихие звуки.
У некоторых детей с ушной инфекцией также может наблюдаться выделение жидкости из уха.
Как диагностируется ушная инфекция?
Врачи диагностируют инфекции уха, осматривая барабанную перепонку с помощью специального источника света, называемого отоскопом. Они ищут жидкость в среднем ухе, определяют цвет и положение барабанной перепонки и следят за давлением в среднем ухе. Обычные вирусные инфекции могут вызвать покраснение барабанной перепонки, но антибиотики не нужны.
Как лечится ушная инфекция?
- Если у ребенка нет слишком сильного дискомфорта или высокой температуры, врач, скорее всего, подождет от 24 до 48 часов (от 1 до 2 дней), чтобы увидеть, пройдет ли ушная инфекция сама по себе. Если состояние ребенка не улучшается или ему становится хуже, снова обратитесь к врачу.
- Детский врач назначит вам антибиотики, если:
- ваш ребенок болен от средней до тяжелой степени с высокой температурой (более 39◦C),
- у вашего ребенка сильная боль,
- состояние не улучшилось в течение 48 часов или
- в слуховом проходе новая жидкость.
При неосложненной инфекции уха дети в возрасте от 6 месяцев до 2 лет обычно принимают антибиотик в течение 10 дней. Дети старше 2 лет принимают антибиотик в течение 5 дней.
Врач может предложить ацетаминофен или ибупрофен, чтобы уменьшить боль у ребенка. Давайте ибупрофен только в том случае, если ваш ребенок достаточно хорошо пьет.
 Не давайте ибупрофен детям младше 6 месяцев без предварительной консультации с врачом.
Не давайте ибупрофен детям младше 6 месяцев без предварительной консультации с врачом.Не давайте лекарства, отпускаемые без рецепта (те, которые можно купить без рецепта) младенцам и детям младше 6 лет без предварительной консультации с врачом. Единственным исключением являются лекарства, используемые для лечения лихорадки, такие как ибупрофен и ацетаминофен.
Дети обычно чувствуют себя лучше в течение 1 дня после начала приема антибиотика, но не забудьте закончить его. Ваш врач может захотеть снова увидеть вашего ребенка, чтобы убедиться, что инфекция полностью исчезла. Жидкость может оставаться в среднем ухе без воспаления в течение нескольких недель.
Когда детям нужны трубки в ушах?
Если у вашего ребенка частые ушные инфекции или проблемы со слухом из-за продолжающейся жидкости в среднем ухе, ему может потребоваться введение трубки через барабанную перепонку в среднее ухо. Трубка помогает поддерживать нормальное давление воздуха с обеих сторон барабанной перепонки и способствует оттоку жидкости из среднего уха.
Для установки трубок требуется непродолжительная операция от хирурга уха, горла и носа. Обычно дети могут вернуться домой в тот же день.
Когда следует вызвать врача?
Позвоните своему врачу, если вы подозреваете, что у вашего ребенка ушная инфекция И:
- имеет другие серьезные проблемы со здоровьем,
- кажется больным,
- рвота снова и снова,
- младше 6 месяцев,
- старше 6 месяцев и лихорадка длится более 48 часов,
- имеет покраснение и отек за ухом,
- очень сонный,
- очень раздражительный,
- имеет кожную сыпь,
- плохо слышит или вообще не слышит,
- продолжает испытывать сильную боль, несмотря на хотя бы одну дозу ацетаминофена или ибупрофена, или У №
- все еще болит ухо после 2 дней лечения ацетаминофеном или ибупрофеном.
Как я могу предотвратить заражение моего ребенка ушной инфекцией?
- Часто мойте руки ребенка и свои руки, чтобы защититься от микробов.




 Если барабанная перепонка разрушена, можно осмотреть среднее ухо.
Если барабанная перепонка разрушена, можно осмотреть среднее ухо.