Осторожно, скарлатина!!!
Loading…
Скарлатина
Скарлатина представляет собой инфекционное заболевание, характеризующееся ангиной с лимфаденитом, общей интоксикацией, лихорадкой, мелкоточечной сыпью с дальнейшим пластинчатым шелушением кожи. Относится к детским болезням, у взрослых бывает крайне редко. Скарлатина у детей возникает чаще всего в возрасте от 2 до 6-7 лет.
Скарлатина у детей: симптомы
Инкубационный период скарлатины: от 1 до 12 дней, чаще от 3 до 7. Болезнь начинается остро. Общее состояние заболевшего ухудшается довольно быстро. Вместе с ознобом быстро поднимается температура, которая уже в первые часы достигает 39 — 40 °С, такая температура может продержаться 3 — 5 дней. При лёгких формах болезни рвота может быть однократной, при тяжелых — многократной, упорной. У одних детей может наблюдаться раздражение, бред, беспокойство, бессонница, судороги. У других — сонливость, апатия, вялость. Скарлатинозная ангина связана с болью в горле, наблюдается яркая гиперемия, имеющая четкую границу по краю неба. Миндалины сильно увеличены, разрыхлены. Скарлатина у детей имеет свой специфический симптом, на поверхности миндалин и языка образуется жёлто-белый налёт. Этот налёт исчезает через 5 дней с момент заражения. Вместе с налетом слущиваются нитевидные сосочки языка, обнажается гладкая поверхность ярко – красного цвета, на фоне которой видны грибовидные сосочки языка. Этот симптом получил название малиновый язык.
У других — сонливость, апатия, вялость. Скарлатинозная ангина связана с болью в горле, наблюдается яркая гиперемия, имеющая четкую границу по краю неба. Миндалины сильно увеличены, разрыхлены. Скарлатина у детей имеет свой специфический симптом, на поверхности миндалин и языка образуется жёлто-белый налёт. Этот налёт исчезает через 5 дней с момент заражения. Вместе с налетом слущиваются нитевидные сосочки языка, обнажается гладкая поверхность ярко – красного цвета, на фоне которой видны грибовидные сосочки языка. Этот симптом получил название малиновый язык.
Главный отличительный симптом скарлатины.
Малиновый язык
Первые признаки скарлатины также включают некрозы (омертвления), которые можно обнаружить на миндалинах в первые 3-4 дня болезни. Некрозы распространяются на язычок, небные дужки, стенку глотки и мягкое небо. Они довольно быстро проникают в миндалины. Слизистая оболочка вокруг некрозов принимает ярко красный оттенок.
При поражении носоглотки наблюдаются симптомы некротического назофарингита, то есть, затруднено носовое дыхание, из носа выделяется гнойная слизь, образуются трещины и покраснения вокруг носовых отверстий. Возможно воспаление придаточных полостей носа, мастоидит, отит. Некротическая ангина сопровождается болью при глотании и неприятным запахом изо рта. Скарлатинозный лимфаденит отличается уплотнением, увеличением, болезненностью верхних шейных узлов. Не исключена вероятность развития гнойного лимфаденита или флегмоны. Язык покрыт грязно-белым сухим налетом.
Возможно воспаление придаточных полостей носа, мастоидит, отит. Некротическая ангина сопровождается болью при глотании и неприятным запахом изо рта. Скарлатинозный лимфаденит отличается уплотнением, увеличением, болезненностью верхних шейных узлов. Не исключена вероятность развития гнойного лимфаденита или флегмоны. Язык покрыт грязно-белым сухим налетом.
Сыпь при скарлатине
Сыпь является одним из наиболее типичных симптомов, который имеет скарлатина. Она появляется буквально через пару часов, а может и на 2 — 3-й день болезни. Сначала сыпью покрывается шея и верхняя часть тела, а после очень быстро распространяется на все лицо, туловище и конечности. Носогубный треугольник остаётся не поражённым высыпаниями. Сыпь при скарлатине начинается с маленьких красных пятнышек с яркой окраской в центре и бледнеющей к границе. Пятнышки расположены очень густо, сливаясь между собой и создавая картину сплошной эритемы. Если слегка надавить на пятнышко, то оно исчезает, но на его месте образуется белое пятнышко. Отчетливо формируется белый дермографизм, который лучше проявляется при более легких формах болезни.
Отчетливо формируется белый дермографизм, который лучше проявляется при более легких формах болезни.
На коже больного возможны множественные ранки — расчёсывания, поскольку сыпь сопровождается зудом. Кожа очень сухая, при ярко-красной сыпи — шероховатая. Сыпь больше выражена в суставных сгибах и складках. При яркой сыпи в складках обнаруживаются точечные кровоизлияния. Иногда могут возникать мелкие пузырьки, наполненные прозрачной или мутной жидкостью.
Скарлатина во второй период переходит, начиная с 4-5-го дня, когда пропадают первые признаки. Температура постепенно приходит в норму, улучшается самочувствие. На 4-5-ый день язык приобретает ярко-красный цвет с малиновым оттенком и набухшими сосочками, на 9-10-ый день он приобретает вполне естественный вид. Иногда этот признак выражен слабо или отсутствует вовсе. Сыпь становится бледной, принимает буроватый оттенок. В течение нескольких дней в кожных суставных складках присутствуют пигментные полоски. После полного исчезновения сыпи начинается шелушение кожи, шелушение продолжается 2-3 дня, начиная с шеи, переходя на грудь, лицо, туловище, На лице шелушение очень мелкое, а то время как туловище покрывается более крупными чешуйками. За тем процесс шелушения распространяется на ушные раковины, заканчивая конечностями, где эпидермис отпадает широкими пластами, в особенности на ладонях и подошвах. У детей до 2 лет шелушения может и не быть.
За тем процесс шелушения распространяется на ушные раковины, заканчивая конечностями, где эпидермис отпадает широкими пластами, в особенности на ладонях и подошвах. У детей до 2 лет шелушения может и не быть.
Есть некоторые особенности, связанные с изменением состава крови. Уже с первых дней болезни наблюдается увеличение количества лейкоцитов, отмечается нейтрофилез (от 60-70 до 90). С 3-го дня увеличивается количество эозинофилов (иногда до 15-30 %). Максимум эозинофилии приходится на конец первой недели. Но при тяжелых формах болезни она может отсутствовать вовсе. Наблюдаются уменьшение эритроцитов и гемоглобина, ускорение оседания эритроцитов (20-50 мм/ч).
Скарлатина у детей имеет три степени:
- -легкую,
- -среднюю,
- -тяжелую.
Основными отличительными чертами легкой формы являются слабая интоксикация, мало нарушенное общее состояние заболевшего, незначительная и непродолжительная лихорадка. Ангина носит репрессивный характер. При лёгкой форме заболевания сыпь типичная, но скудная, лимфаденит умеренный. Наблюдаются небольшие изменения в периферии крови. К легкой форме относится так называемая стертая скарлатина, симптомы при которой слабо выражены и кратковременны, Однако некоторых из них может не быть.
Наблюдаются небольшие изменения в периферии крови. К легкой форме относится так называемая стертая скарлатина, симптомы при которой слабо выражены и кратковременны, Однако некоторых из них может не быть.
Средней форме скарлатины свойственны такие признаки: интоксикация, высокая температура (до 39 °С), тахикардия, многократная рвота, ангина с бело-жёлтым налетом. Сыпь при средней форме заболевания яркая, обильная.
Высыпания и ангина
Тяжелая форма болезни диагностируется сочетанием ярко выраженных стандартных симптомов с симптомами токсического и септического характера. Здесь температура увеличивается до 40°С и более, появляются лимфаденит с периаденитом, ангина с распространением некрозов на мягкое небо и носоглотку. Сыпь обильная, геморрагическая. Очень часто в крови обнаруживается стрептококк, вызывающий септикопиемические метастазы. При тяжёлой форме отчетливы гематологические сдвиги, возможны пневмония, миокардит (поражение сердечной мышцы), увеличение селезёнки и печени, септический эндокардит ( воспаление внутренней оболочки сердца ), гломерулонефрит (заболевание почек ). К тяжелой форме относят гипертоксическую скарлатину, интоксикация при которой развивается очень быстро до появления типичных признаков болезни.
К тяжелой форме относят гипертоксическую скарлатину, интоксикация при которой развивается очень быстро до появления типичных признаков болезни.
Скарлатина у взрослых и причины скарлатины
Возбудителем инфекции является бета — гемолитический стрептококк (Streptococcus pyogenes). Инфекция передаётся воздушно-капельным путём. Источник инфекции — человек, который болен скарлатиной или любой другой болезнью, которая вызвана бета — гемолитическим стрептококком (рожа, назофарингит, ангина), бациллоноситель. Инкубационный период скарлатины: 7 — 10 дней. Как говорилось ранее, инфекция передаётся воздушно-капельным путём, однако передача возбудителя возможна и через предметы (одежду, игрушки). Скарлатина у детей возникает в возрасте от 2 до 6-7 лет, в этом возрасте дети наиболее восприимчивы к этому заболеванию. Скарлатина у взрослых может появится, если в детстве не болели. Так же, как и при прочих «воздушных» инфекциях, пик заболеваемости скарлатиной приходится на зиму и осень. Скачки заболевания повторяются каждые 5 — 7 лет. Человек, переболевший скарлатину, приобретает пожизненный иммунитет, то есть второй раз заболеть не может.
Скачки заболевания повторяются каждые 5 — 7 лет. Человек, переболевший скарлатину, приобретает пожизненный иммунитет, то есть второй раз заболеть не может.
Воротами инфекции служат небные миндалины. На месте проникновения инфекции наблюдаются воспалительно-некротические изменения. Возбудитель заболевания проникает в лимфатические узлы по кровеносным и лимфатическим путям, вызывая лимфаденит (воспаление лимфоузлов).
Лечение скарлатины
При легкой форме скарлатины лечение проводится в домашних условиях. В случае средней и тяжелой формы, заболевшие должны лечиться в инфекционной больнице. Госпитализация производится в отдельные палаты при моментальном их заполнении (чтобы исключить перекрестную инфекцию). Независимо от тяжести скарлатины больные должны 5-7 дней получать антибиотики. Назначаются симптоматическая терапия, диета, что соответствует возрасту заболевшего и обогащенная витаминами с исключением острых, соленых и жареных блюд. Первые 5-7 дней важно соблюдать постельный режим, постепенно переходя на общий. Выписка производится после исчезновения клинических проявлений болезни.
Первые 5-7 дней важно соблюдать постельный режим, постепенно переходя на общий. Выписка производится после исчезновения клинических проявлений болезни.
Профилактика скарлатины
При скарлатине активная иммунизация не проводится. Детям раннего возраста и тем, кто был с первыми в контакте, вводят 3-6 мл гамма-глобулина. В детских учреждениях с момента изоляции больного устанавливается карантин на 7 дней. Переболевшие допускаются в коллектив через 2 дня после начала заболевания, выписанные из больницы — через 12 дней после окончания срока изоляции. Скарлатина хоть и неприятное заболевание, но в профилактики и лечении проблем не возникает.
Ангина и скарлатина опасны для сердца ребенка!
Ангина и скарлатина опасны для сердца ребенка!
Ангина — довольно распространенное общее заболевание, характеризующееся явлениями интоксикации на фоне воспалительного процесса в небных миндалинах. Возбудитель ангины в 90 % случаев — бета-гемолитический стрептококк группы А, который постоянно циркулирует среди детей и взрослых, вызывая, кроме ангины, хронический тонзиллит, фарингит, стрептодермию, рожу, ревматизм, гломерулонефрит и другие заболевания. Источником стрептококка может быть как больной человек, так и носитель инфекции. Путь передачи — воздушно-капельный или контактный.
Источником стрептококка может быть как больной человек, так и носитель инфекции. Путь передачи — воздушно-капельный или контактный.
Ангина у детей не всегда протекает как отдельное заболевание, она может быть одним из проявлений такой инфекции, как скарлатина. Лечение в этом случае должно учитывать характер основного заболевания, в противном случае осложнений не избежать: инфекция способна привести к поражению сердца.
Чем отличается банальная ангина от скарлатинозной?

Ни источники заражения, ни механизмы передачи инфекции при обычной ангине и скарлатине не различаются, отличия кроются в клинической картине ангины и скарлатины и лечении. У детей скарлатина чаще протекает в легкой форме, стрептококковые токсины вызывают аллергизацию организма, аутоиммунное поражение тканей и появление мелкоточечной сыпи на коже и слизистых, чего не наблюдается при обычной ангине.
Чем опасны ангина и скарлатина?
Ангина и скарлатина опасны для сердца ребенка! Стрептококковая инфекция способна причинить немалый вред здоровью ребенка. Одним из самых серьезных осложнений считается ревматическая болезнь сердца. Статистика гласит, что ревматизм в 10 % случаев развивается уже после первой встречи со стрептококком.
В силу своих аллергенных свойств возбудитель ангины и скарлатины вызывает образование антистрептококковых антител, которые взаимодействуют с белками соединительной ткани детского организма. Эта ткань представлена во всех органах, из нее состоит клапанный аппарат сердца, его внутренняя и внешняя оболочка. Поражение клапанов приводит к формированию ревматических пороков сердца.
Поражение клапанов приводит к формированию ревматических пороков сердца.
Ревматический кардит обычно развивается через 10-14 дней после перенесенной ангины или скарлатины. Лечение заболевания уже закончено, ребенок вначале чувствует себя нормально, но затем начинает жаловаться на сердцебиение, одышку и боли в сердце. При отсутствии медицинской помощь прогноз неблагоприятный.
Как избежать осложнений?
Четкое выполнение всех предписаний врача — основное правило профилактики осложнений при таких заболеваниях, как ангина и скарлатина; лечение у детей этих болезней требует в первую очередь строго соблюдения постельного режима в течение всего лихорадочного периода. Полоскания горла и рассасывание антисептических пастилок не отменяют приема антибиотиков — при стрептококковой инфекции без них не обойтись, они помогут организму малыша справиться с заболеванием. Курс антибактериальной терапии продолжается 7-10 дней и, несмотря на заметное улучшение в состоянии ребенка, прекращать лечение до окончания этого срока нельзя.
На 10-14 день после перенесенной ангины необходимо сделать ребенку ЭКГ, анализ крови и мочи — это позволит выявить ревматизм на ранних стадиях развития.
Если ребенок более ангиной чаще двух раз в год, врачи советуют удалить миндалины, и родители должны прислушаться к их рекомендациям.
Чтобы предупредить хроническое течение стрептококковой инфекции, важно выявить и устранить все ее очаги — хронический фарингит, гайморит, отит, кариес, аденоиды. В этом случае ревматизма удастся избежать и сердце малыша не пострадает.
Источник: medkrug.ru
Скарлатина или герпетическая ангина? — 3 ответов на Babyblog
Инкубационный период скарлатины составляет 2-7 дней, у герпетической ангины 1-2 дня со дня заражения. Первыми симптомами скарлатины является лихорадка, так же как и при герпесе, температура тела может быть достаточно высокой, до 39-40 градусов. При скарлатине она держится несколько дней, так же как и при герпесе (2-3 дня). Основным критерием, который затрудняет диагностику в первые дни заболевания у этих двух, абсолютно разных по природе заболеваний, является боль в горле. Тонзиллит — воспаление миндалин, покраснение, резкая боль при глотании, возникает так же в первые часы болезни и при ангине и при скарлатине. Нередко у маленьких детей на фоне такой боли бывает слабость, сонливость, головная боль, тошнота, потеря аппетита и рвота.
При скарлатине она держится несколько дней, так же как и при герпесе (2-3 дня). Основным критерием, который затрудняет диагностику в первые дни заболевания у этих двух, абсолютно разных по природе заболеваний, является боль в горле. Тонзиллит — воспаление миндалин, покраснение, резкая боль при глотании, возникает так же в первые часы болезни и при ангине и при скарлатине. Нередко у маленьких детей на фоне такой боли бывает слабость, сонливость, головная боль, тошнота, потеря аппетита и рвота.
Общим могут быть покраснение кожных покровов лица и шеи. Сложности могут возникнуть и при дифференциации сыпи, которая так же характерна для скарлатины и герпетической ангины. Но инфекционисту или опытному педиатру будет сразу ясно, с каким заболеванием он имеет дело. Сыпь при скарлатине появляется на первый день (редко когда на второй, третий), она выступает над поверхностью кожи, розовая или ярко красная, сыпь поражает кожу щек, паховые и подмышечные впадины, появляется она и в области сгибательных поверхностей рук и ног, особенно в складках кожи и сопровождается зудом.
При герпетической ангине появляются накожные высыпания в виде папул (пузырьков) на коже стоп и кистей. Но самым главным отличием являются элементы сыпи в полости рта, которые поражают как твердое, так и мягкое небо. Папулы преобразовываются в пузырьки размером до 3 мм. Они очень болезненны, дотронуться до них невозможно. Поэтому так важно проводить быструю диф.диагностику заболевания, чтобы как можно скорее начать этиологическое лечение. Тогда распространение образования множества пузырьков можно остановить и избежать осложнения — когда элементы сыпи сливаются и образуют большую эрозивную поверхность в полости рта, которая заживает достаточно долго, до 2 недель.
При скарлатине сыпь исчезает через 3-7 дней, после чего кожа начинает шелушиться, что связано с активностью особого токсина стрептококка (возбудитель болезни стрептококк группы А), который приводит к поражению эпителия кожи. Кожа может слезать по типу носков и перчаток, кроме того, иногда отмечается и потеря ногтевой пластины уже через 1-2 месяца после выздоровления.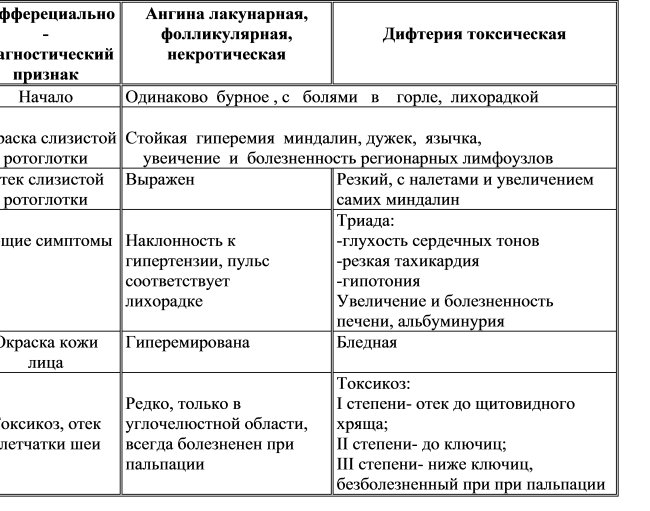
Болит горло? Ангина и скарлатина у детей: симптомы и лечение | mamaclub
Если малыш жалуется на боль в горле, отнеситесь к его словам внимательно, ведь это может быть ангина или скарлатина — заболевания, симптомы которых в чем-то сходны, но имеют и яркие отличия. Поставить диагноз и назначить лечение должен врач, но и родителям не помешает представлять себе картину заболевания, а главное — правила ухода за ребенком при ангине и скарлатине.
Ангина
Обычно ангина возникает, когда у ребенка снижается иммунитет. Пользуясь ситуацией, микробы, живущие в носоглотке, активизируются, и слизистые оболочки носа и глотки не в состоянии сдержать их напор.
Защитные силы организма могут ослабнуть по нескольким причинам. Осенью или зимой иммунитет проверяет на выносливость низкая температура воздуха за окном. Ангину способна вызвать стрептококковая инфекция, сезонный вирус (например, грипп), содержащиеся в воздухе химические вещества, пыль, дым, цветочная пыльца, плесень. Заразиться можно от другого человека воздушно-капельным путем. Однако неприятности могут начаться и в результате довольно безобидных действий: например, если малыш долго вдыхает сухой воздух через рот, сильно кричит или много поет.
Ангину способна вызвать стрептококковая инфекция, сезонный вирус (например, грипп), содержащиеся в воздухе химические вещества, пыль, дым, цветочная пыльца, плесень. Заразиться можно от другого человека воздушно-капельным путем. Однако неприятности могут начаться и в результате довольно безобидных действий: например, если малыш долго вдыхает сухой воздух через рот, сильно кричит или много поет.
Первые признаки
В самом начале ребенок будет жаловаться на боль в горле, которая усиливается при глотании. Помимо этого может возникнуть слабость и подняться температура.
У детей до 4 лет ангина протекает иначе: малыши жалуются не на боль в горле, а на тошноту, неприятные ощущения в животе и жар. Другой характерный симптом — увеличенные и покрасневшие миндалины, которые в зависимости от вида ангины (катаральная, фолликулярная или лакунарная) частично или полностью покрыты гнойным налетом. Параллельно лимфатические узлы на шее и под ухом у основания челюсти становятся больше, прикосновение к ним обычно вызывает боль.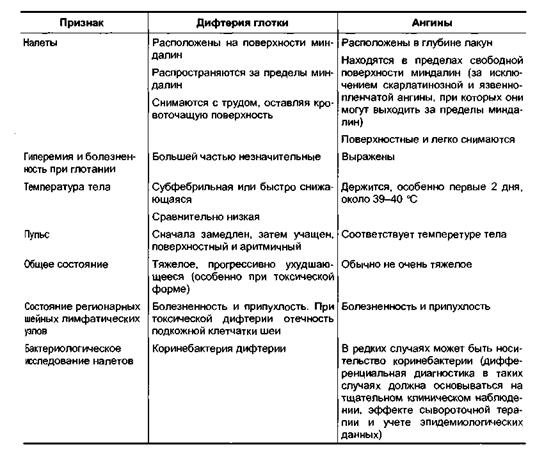
Чтобы поставить диагноз, врачу необходимо определить, чем вызвано воспаление горла — бактериями или вирусом, и исключить дифтерию, взяв на анализ мазок из горла. Только в этом случае малышу можно назначить правильное лечение.
Правила поведения
Обычно ангину лечат дома. Врачи назначают эффективные бактерицидные препараты (а иногда и антибиотики), которые избавляют от основных симптомов болезни за два-три дня. Хотя слабость и усталость ребенок будет чувствовать и в последующие 7-10 дней, вы можете помочь ему быстрее пойти на поправку.
Держите малыша в постели, кормите его легкой и жидкой пищей (супами, паровыми котлетами), не давайте ничего острого и горячего. Особое внимание уделите напиткам: чаще предлагайте малышу чай с лимоном, соки, кисели.
Если кроху тошнит, давайте тот же объем жидкости, но малыми дозами (по чайной или десертной ложке).
Если у малыша жар, не кутайте его, а если температура приблизится к 39°С, дайте жаропонижающее средство на основе парацетамола.
Для полоскания горла, которое нужно повторять 5−6 раз в день, приготовьте настой из лекарственных трав или воспользуйтесь 2-процентным раствором соды, поваренной или морской соли. При этом помните, что правильно полоскать горло умеют дети после трех лет, хотя и они во время процедуры иногда глотают часть приготовленной жидкости.
Накладывайте на шею малыша согревающие компрессы (например, с водкой). Сначала смочите в растворе хлопчатобумажную или льняную ткань, затем, отжав, обмотайте ею шею ребенка. Сверху положите пергамент или полиэтиленовую пленку, потом слой ваты, на него — мягкий шерстяной шарф. Закрепите бинтом или косынкой и грейте горло 1,5-2 часа.
Если малыш болеет ангинами часто, обратитесь в ближайшее отделение восстановительного лечения. Врачи могут вам предложить два раза в год проходить специальный оздоровительный курс, в который входят гимнастика, массаж и самые разные виды физиотерапии (электросветотерапия, галотерапия — лечение микроклиматом соляных пещер, арома- и аэрофитотерапия — лечение летучими компонентами эфирных масел и т. д.).
д.).
Скарлатина
Эта детская инфекция когда-то считалась очень опасной, а в наше время антибиотики помогают врачам справиться с ней за считаные дни. Главное — поскорее распознать болезнь.
Скарлатину вызывают стрептококки группы А — родственники тех, что приводят к ангине, отиту и синуситу. Эти бактерии легко передаются по воздуху, когда заболевший человек кашляет или чихает. Чаще всего скарлатиной болеют дети после 1 года; у взрослых она почти не встречается, а грудничков защищает от нее мамин иммунитет.
Попав в организм ребенка, инфекция заявляет о себе довольно быстро: с момента заражения может пройти всего несколько часов; но иногда скрытый (врачи скажут — инкубационный) период болезни затягивается до 12 дней.
Как проявляется болезнь?
Чаще всего неприятности начинаются с горла: у малыша оно сильно воспаляется и краснеет, повышается температура, иногда начинается рвота. Кроха становится вялым, отказывается от еды.
О том, что причина плохого самочувствия — именно скарлатина, а не обычная простуда, расскажет язык малыша.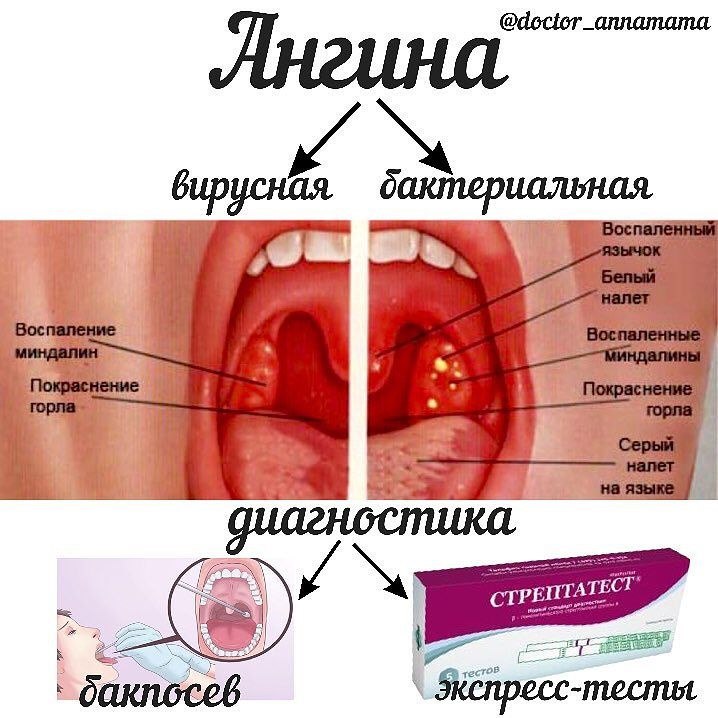 В начале болезни он густо обложен серо-желтым налетом, но со второго-третьего дня очищается по краям и на кончике, становится малиновым, с яркими сосочками.
В начале болезни он густо обложен серо-желтым налетом, но со второго-третьего дня очищается по краям и на кончике, становится малиновым, с яркими сосочками.
Уже через несколько часов, но чаще через 1-2 дня на коже малыша появляется сыпь, быстро распространяющаяся по всему телу. Мелкие розовые пупырышки вскоре становятся темно-красными; из-за этого цвета скарлатина и получила свое название (scarlatto в переводе с итальянского — «багровый»). Сыпь придает лицу больного малыша характерный вид: яркие щеки и губы на фоне бледного треугольника вокруг рта.
Высыпания часто выбирают бока, низ живота, складки кожи, подмышечные впадины и пах. Сыпь держится 3-7 дней; затем кожа на ее месте начинает сползать, особенно сильно на ладонях (еще один типичный признак скарлатины).
Как помочь ребенку?
Обычно больных скарлатиной малышей врачи не госпитализируют. Лечить стрептококковую инфекцию будут антибиотиками, скорее всего пенициллином — развитие болезни важно остановить как можно раньше, не допустив осложнений на сердце и почки. Лекарствам удается справиться с инфекцией быстро, тем не менее 2-3 недели ребенку придется провести дома, а первые 5-6 дней — и вовсе в постели.
Лекарствам удается справиться с инфекцией быстро, тем не менее 2-3 недели ребенку придется провести дома, а первые 5-6 дней — и вовсе в постели.
В течение 7-10 дней с начала болезни малыш остается опасным для окружающих. На это время его обязательно нужно оградить от общения с другими детьми, а взрослым членам семьи следует соблюдать меры предосторожности, чтобы не заразиться. Их может поразить не сама скарлатина (она встречается у взрослых очень редко), а другие формы стрептококковой инфекции, вызывающие, например, ангину.
Прививку против скарлатины не делают — считается, что она переносилась бы тяжелее, чем сама болезнь. К тому же, однажды столкнувшись с этой инфекцией, организм вырабатывает против нее иммунитет на всю жизнь.
О чем еще важно помнить родителям?
Выделите заболевшему крохе особую посуду. Держите ее отдельно от общей и кипятите после использования.
Через день меняйте ребенку постельное белье, пижаму и полотенце, а использованные кипятите и обязательно проглаживайте утюгом.
В детской должно быть свежо и прохладно (не выше 20ºС) — в жарком воздухе быстрее размножаются микробы. Проветривайте комнату 5-6 раз в день, но не допускайте сквозняков, каждый день делайте влажную уборку и вытирайте пыль.
Если малыш еще получает мамино молоко, стоит чаще прикладывать его к груди — защитные компоненты молока помогут быстрее справиться с инфекцией. Детей постарше нужно кормить понемногу, но часто и давать поменьше трудной для усвоения белковой пищи: мяса, масла, творога. Готовьте малышу нежные супы-пюре, протертые каши, омлеты; избегайте продуктов, которые могут оцарапать воспаленное горло, например сухарей и орехов. Пока ребенок окончательно не выздоровеет, исключите все жареное, жирное, соленое и кислое.
Почаще поите кроху разбавленными водой соками, морсами, травяным чаем.
Даже если самочувствие малыша быстро улучшится, обязательно пройдите до конца назначенный врачом курс антибиотиков, чтобы не допустить осложнений.
Гулять с заболевшим скарлатиной малышом можно только на десятый день с начала заболевания.
Из книги «Ваш здоровый ребенок»
Мария Сергеева
Источник: www.7ya.ru
Информация о скарлатине, которую должен знать каждый родитель
Основное отличие микроба, вызывающего скарлатину от всех остальных подвидов стрептококков группы А, состоит в том, что он способен вырабатывать токсин. Этот токсин служит причиной развития сыпи при скарлатине. Поскольку таких токсинов существует несколько разновидностей, скарлатиной можно болеть неоднократно.
Кто и когда чаще болеет скарлатиной?
Чаще всего скарлатиной болеют дети от 3-х до 15-ти лет. Новорожденные дети получают иммунитет от матери. Такой иммунитет защищает малыша примерно до года. Сохраняется он тем дольше, чем дольше мама кормит грудью. Дети от года до 3-х лет болеют реже просто потому, что меньше контактируют со сверстниками. Когда ребенок начинает посещать детский сад или школу, вероятность возникновения инфекции резко повышается.
К 15-ти летнему возрасту, дети контактируют с большинством разновидностей стрептококка группы А, вырабатывают к ним иммунитет. А значит риск развития болезни у взрослых — мал. Скарлатина имеет сезонность. Чаще всего дети заболевают ей зимой или ранней весной.
Как скарлатина передается?
Скарлатиной болеют только люди. Домашние животные не могут быть источником болезни. Передается она воздушно-капельным путем. Например, при кашле или чихании. Возможен контактный путь передачи – через немытые руки: при непосредственном прикосновении, через посуду, игрушки, предметы ухода.
При более тесном контакте, вероятность заболевания много выше. Поэтому и болеют чаще дети, посещающие детские сады и начальные классы школы. При этом источник инфекции необязательно должен быть болен сам. Особенно если это человек взрослый. Он может быть просто носителем инфекции. Это причина того, что многие мамы и папы на моем приеме, утверждают, что малыш ни с кем больным не встречался, а общался только с ближайшими родственниками.
Как протекает скарлатина?
Общие симптомы:
-
острое начало с повышения температуры до высоких цифр. Может доходить до 40*С;
-
резкая слабость, усталость, недомогание, сонливость, потеря аппетита, головная боль;
-
иногда, как проявление интоксикации, может присоединиться тошнота и рвота (один или несколько раз на высоте температуры и плохого самочувствия).
Местные симптомы:
-
сыпь. Она начинается обычно на 2-3 день от начала болезни, но может быть и самым первым признаком заболевания. Иногда, при легком течении, сыпь может быть единственным проявлением скарлатины. Начинается сыпь с головы и груди. Затем постепенно переходит на все тело. Усиливается в естественных складочках кожи – паховых, подмышечных, локтевых, коленных. Иногда на месте сгибов могут образовываться сплошные красные полосы.
 Внешне сыпь яркая, почти алая. Если присмотреться, можно заметить мельчайшие пузырьки. На ощупь она несколько возвышается над поверхностью кожи, шершавая. Если надавить – бледнеет под пальцем. Иногда детей беспокоит зуд;
Внешне сыпь яркая, почти алая. Если присмотреться, можно заметить мельчайшие пузырьки. На ощупь она несколько возвышается над поверхностью кожи, шершавая. Если надавить – бледнеет под пальцем. Иногда детей беспокоит зуд;
-
шелушение. Через 3-4 дня после начала сыпи, она начинает постепенно бледнеть, а кожа на ее месте сохнуть и шелушиться. При этом чешуйки совсем мелкие – по 2-3 мм. Не сильно заметно глазу. Только на пальцах рук и ног шелушение будет выраженным, а кожа слезать крупными тонкими пластами;
-
лицо имеет характерный внешний вид — щеки очень яркие, красные. Носогубный треугольник, напротив, очень бледный;
-
изменения во рту. В самом начале болезни язык покрыт обильным белым налетом. Под ним можно заметить крупные отечные сосочки. Через пару дней язык очищается от налета и становится ярким алым с отчетливо выраженными сосочками на нем.
 Это, так называемый, «малиновый язык» — характерный симптом скарлатины. В зеве могут быть изменения, характерные для ангины. Миндалины увеличиваются, краснеют и покрываются белым или желтоватым налетом. Если налет попытаться подковырнуть шпателем, он легко отделяется от миндалины.
Это, так называемый, «малиновый язык» — характерный симптом скарлатины. В зеве могут быть изменения, характерные для ангины. Миндалины увеличиваются, краснеют и покрываются белым или желтоватым налетом. Если налет попытаться подковырнуть шпателем, он легко отделяется от миндалины.
Какие дополнительные обследования нужно пройти?
Посев из зева или экспресс-тест
В типичных случаях диагноз ставится на основании осмотра и дополнительных исследований не требует. Однако, согласно международным рекомендациям, перед назначением антибиотиков, ребенку советуют сделать посев из зева на флору и чувствительность к антибиотикам. Посев на кровяной агар, при условии правильной подготовки, метод очень чувствительный – до 95% вероятности верного результата. Он имеет лишь один недостаток. Результата придется подождать 1-2 дня. Для более быстрой диагностики были разработаны экспресс-тесты. Чувствительность их несколько ниже. Колеблется от 60 до 85%. Однако результат можно получить сразу и не затягивать с началом лечения.
Колеблется от 60 до 85%. Однако результат можно получить сразу и не затягивать с началом лечения.
Для того, чтобы посев или экспресс-тест показал более верное значение, ребенка следует правильно подготовить к анализу. Максимально эффективно будет сделать анализ утром до того, как малыш поел, попил или почистил зубы. Если тест делается не в домашних условиях, а в лаборатории, его также не стоит кормить или поить дома. Допускается делать тест или посев не утром, но от ближайшего приема пищи или питья, должно пройти не менее 2-х часов. Если тест делается самостоятельно в домашних условия, родителям важно четко соблюдать прилагаемую инструкцию. А мазок брать строго с поверхности миндалин, лучше с той их части, где обильнее налет. Это повысит достоверность.
Общий анализ крови
Общий анализ тоже может быть достаточно информативен. Он поможет врачу отличить скарлатину от вирусной инфекции или проявления аллергической реакции при нечеткой клинической картине, своевременно распознать осложнения.
При возникновении осложнений или подозрении на них могут понадобиться консультации узких специалистов – ЛОР, кардиолог, нефролог; или дополнительные обследования – общий анализ мочи, биохимический анализ крови, рентгенограмма, ультразвуковое исследование и др.
Как лечить скарлатину?
Скарлатина – одна из немногих детских инфекционных сыпей, которая лечится антибиотиками. Нужно сказать о том, что инфекция, скорее всего, пройдет и без назначения антибиотика, но это в разы повышает риск развития осложнений. Стрептококк хорошо чувствителен ко многим видам антибиотиков. Препаратами выбора для детей считаются пенициллины. Какой лучше подобрать препарат должен решить врач. Важно помнить о том, что курс антибиотика при скарлатине должен быть не менее 10-ти дней.
Несмотря на то, что состояние ребенка обычно улучшается уже на 2-3 день приема лекарства. Такой длительный курс необходим, чтобы избежать тяжелых осложнений стрептококковой инфекции.
Чем еще облегчить состояние?
Кроме антибиотиков ребенку назначают местные антисептики и анестетики – спреи или леденцы для рассасывания. Они помогут уменьшить боль и воспаление в горле.
Иногда при высоких температурах, особенно у деток младшего возраста, может возникнуть обезвоживание. В этом случае малыша нужно обильно поить. В том числе можно применять и специальные аптечные растворы для отпаивания.
При высокой температуре и плохом самочувствии (головной боли, ознобе, выраженной слабости) доктор может порекомендовать дать ребенку жаропонижающее и обезболивающее средство.
Важен правильный уход за болеющим ребенком. При болях в горле хорошо помогает теплое, а иногда прохладное питье, густые консистенции напитков (например, кисели или смузи). Хорошо успокаивают боль в горле леденцы. Необязательно аптечные, можно давать простые конфетки. Важно не допускать пересушивание слизистых. Использовать солевые растворы и домашние увлажнители, проветривать комнату. Постараться ограничить физические нагрузки, организовать спокойный досуг.
Постараться ограничить физические нагрузки, организовать спокойный досуг.
Сыпь отдельного лечения не требует. Ничего намазывать на кожу не нужно. Только на стадии выздоровления, при выраженном шелушении, можно применять ранозаживляющие или витаминные мази, после консультации с врачом.
Чем может быть опасна скарлатина?
При условии своевременного лечения, скарлатина практически не вызывает никаких осложнений и проходит полностью бесследно.
При несвоевременном начале антибиотикотерапии могут возникнуть острые инфекционные осложнения – отиты, синуситы, абсцессы. Ребенок будет жаловаться на резкое ухудшение самочувствия, повторное повышение температуры до более высоких цифр. При отитах беспокоят боли в ухе. У малышей аналогом может стать то, что ребенок хватается за ушко, треплет его. При синусите беспокоят интенсивные головные боли, особенно выраженные при наклоне головы вперед или резком движении. При паратонзилярном абсцессе резко усиливается боль при глотании, открывании рта, повороте головы в одну из сторон. Все эти осложнения требуют срочной консультации врача и быстрого назначения лечения.
Все эти осложнения требуют срочной консультации врача и быстрого назначения лечения.
Несколько позже могут развиться негнойные осложнения. Обычно на 10-14 день после выздоровления. Наиболее частыми считаются реактивный артрит, ревматизм (поражение суставов), постстрептококковый гломерулонефрит (заболевание почек), кардит (поражение сердца). Для того, чтобы предотвратить развитие серьезных осложнений, доктор посоветует сдать общий анализ мочи и крови сначала через неделю, а затем через 3 после выздоровления. Если есть показания, в те же сроки доктор может рекомендовать пройти ЭКГ.
Можно ли предотвратить заболевание?
Специфической профилактики стрептококковой инфекции не существует. Вакцины от скарлатины нет. Чтобы предотвратит заражение стоит соблюдать правила гигиены:
-
мытье рук после прогулки и перед едой;
-
избегание тесного контакта с больными ангиной или скарлатиной;
-
индивидуальная посуда.
 Родители и другие члены семьи не должны есть из тарелки ребенка; пользоваться его ложкой; облизывать соску, бутылочку или еду ребенка;
Родители и другие члены семьи не должны есть из тарелки ребенка; пользоваться его ложкой; облизывать соску, бутылочку или еду ребенка;
-
больного члена семьи следует постараться изолировать, выделить ему отдельные средства гигиены и посуду. Постараться мыть и обрабатывать их отдельно (не ставить зубную щетку в общий стакан; выделить отдельную чашку, ложку и тарелку на весь период болезни; использовать отдельное полотенце для умывания).
Когда можно отправить ребенка в школу или в сад?
Несмотря на то, что ребенок перестает быть заразен через 2-3 дня после начала приема антибиотиков, Российские Методические указания, рекомендуют выпускать ребенка в организованный коллектив не раньше 12 дня от выздоровления (21 дня от начала заболевания). За эти дни ребенок должен получить полноценное лечение и курс обследования для профилактики осложнений.
Часто, когда родители на приеме слышат от меня диагноз – скарлатина, они пугаются. На самом деле, эта инфекция не так уж страшна. Учеными отмечено, что у современных детей болезнь течет несколько легче, чем раньше. При своевременном и верном лечении скарлатина проходит быстро и, почти всегда, без последствий.
На самом деле, эта инфекция не так уж страшна. Учеными отмечено, что у современных детей болезнь течет несколько легче, чем раньше. При своевременном и верном лечении скарлатина проходит быстро и, почти всегда, без последствий.
Онлайн консультация Врача-педиатра Текутьевой Ольги Николаевны
Запись онлайн
В рамках консультации вы сможете озвучить свою проблему, врач уточнит ситуацию, расшифрует анализы, ответит на ваши вопросы и даст необходимые рекомендации.
Хронический тонзиллит
Вашему ребенку предстоит хирургическое вмешательство. Мы хотели бы дать Вам и Вашему ребенку информацию о необходимости данного вмешательства. Мы заботимся о том, чтобы Вы не чувствовали себя беспомощными в этой ситуации.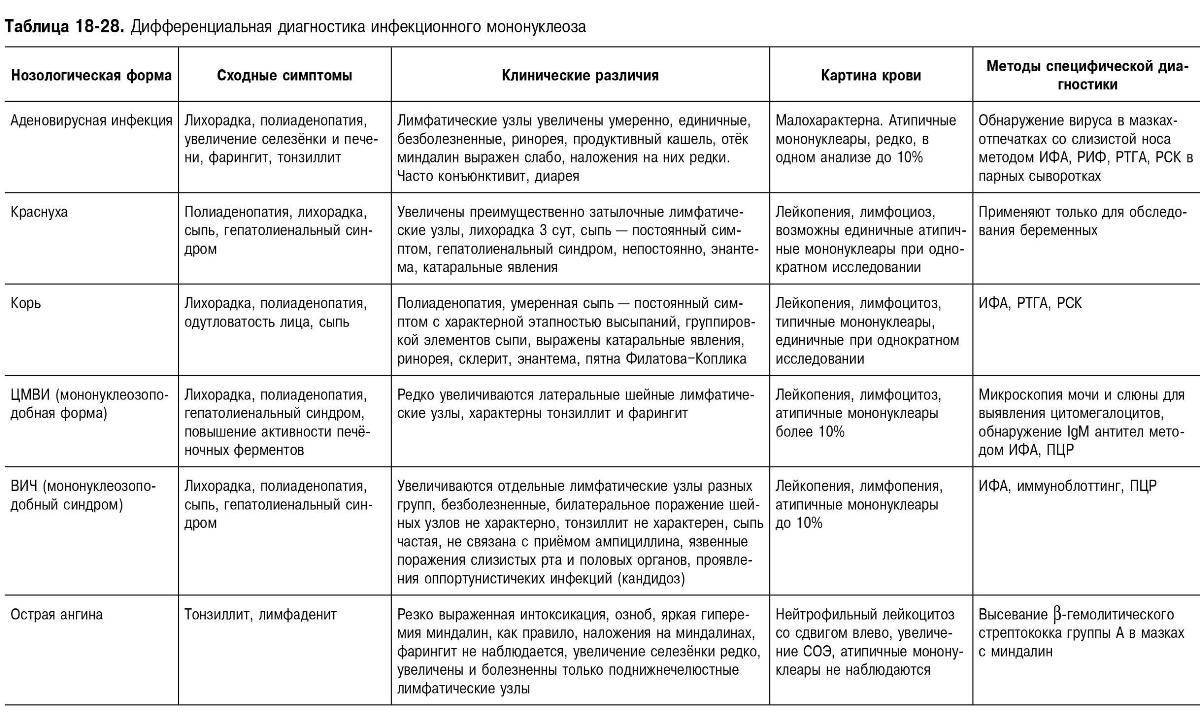 Нам хотелось бы ознакомить Вас с существенными моментами самой операции, факторами риска в случае ее невыполнения. Для этого служит предлагаемая Вам письменная информация. Прочтите ее внимательно, чтобы обсудить с врачом все непонятные моменты.
Нам хотелось бы ознакомить Вас с существенными моментами самой операции, факторами риска в случае ее невыполнения. Для этого служит предлагаемая Вам письменная информация. Прочтите ее внимательно, чтобы обсудить с врачом все непонятные моменты.
У каждого здорового ребенка в глотке имеется лимфоидная ткань, которая объединяется в так называемое лимфоаденоидное глоточное кольцо. Оно включает небные миндалины — «гланды» — их можно увидеть при осмотре рта — они выглядят как шарики, выступающие по бокам от языка, глоточную миндалину – ее увидеть при прямом осмотре полости рта нельзя, она прячется в носоглотке, за небом, язычная миндалина – располагается в корне языка, и множество лимфоидных фолликулов, рассыпанных по задней стенке глотки, у входа в гортань (см. рис. 18). Эти образования помогают ребенку победить болезнетворные бактерии, попадающие в глотку при дыхании и приеме пищи, способствуют формированию местного иммунитета – защиты от возбудителей заболеваний. Кстати, в этих органах нет клеток, влияющих на половое развитие ребенка, они не вырабатывают половых гормонов, поэтому их заболевания не влияют на половое развитие ребенка, и при их удалении в случае необходимости (об этом далее) половое развитие не нарушается.
В раннем детском возрасте – обычно с 2 до 5-7 лет – описанные органы работают очень напряженно, так как ребенок расширяет сферу контактов со сверстниками, посещая детский сад, и неизбежно часто инфицируется, заболевает респираторными заболеваниями. При этом, если иммунные силы ребенка недостаточно сильны в связи с врожденными особенностями, экологическими факторами и другими причинами, лимфоидные органы увеличиваются в объеме. Такое увеличение небных миндалин называется «гипертрофия небных миндалин», они могут воспаляться — воспаление миндалин называется тонзиллит. Тонзиллит может быть острым и хроническим. У детей хронический тонзиллит и аденоиды – увеличенная глоточная миндалина – часто сочетаются.
Миндалины глотки оказывают значительное влияние на состояние здоровья, развитие органов, находящихся рядом. Какое же это влияние? Ощутимое препятствие для прохождения воздушной струи через нос приводит к дыханию через рот. Следствие очевидно — в дыхательные пути попадает необработанный воздух — не очищенный, не согретый и не увлажненный. Хронический воспалительный процесс, постоянно тлеющий в ткани миндалин и аденоидов, периодически обостряясь, способствует затяжным, рецидивирующим заболеваниям трахеи и бронхов (бронхит, обструктивный бронхит, трахеит, фарингит), может вызвать самостоятельно или усугубить течение аллергии, в тяжелых случаях проявляющейся в виде бронхиальной астмы, аллергической ринопатии, атопического дерматита. Аденоиды и увеличенные небные миндалины, заполняя глотку, ухудшают работу слуховых труб, которые не могут в достаточном объеме доставлять воздух в среднее ухо, вследствие чего развивается секреторный отит, что может привести к снижению слуха, а при проникновении инфекции в ухо, к его острому воспалению – острому гнойному среднему отиту. Плохое дыхание через нос способствует неправильному развитию челюстно-лицевой области – нарушается прикус зубов, изменяется форма лица (так называемое «аденоидное лицо»).
Хронический воспалительный процесс, постоянно тлеющий в ткани миндалин и аденоидов, периодически обостряясь, способствует затяжным, рецидивирующим заболеваниям трахеи и бронхов (бронхит, обструктивный бронхит, трахеит, фарингит), может вызвать самостоятельно или усугубить течение аллергии, в тяжелых случаях проявляющейся в виде бронхиальной астмы, аллергической ринопатии, атопического дерматита. Аденоиды и увеличенные небные миндалины, заполняя глотку, ухудшают работу слуховых труб, которые не могут в достаточном объеме доставлять воздух в среднее ухо, вследствие чего развивается секреторный отит, что может привести к снижению слуха, а при проникновении инфекции в ухо, к его острому воспалению – острому гнойному среднему отиту. Плохое дыхание через нос способствует неправильному развитию челюстно-лицевой области – нарушается прикус зубов, изменяется форма лица (так называемое «аденоидное лицо»).
Возбудители инфекционных заболеваний дыхательных путей (чаще всего стрептококки) после перенесенной ангины остаются в небных миндалинах, развивается хроническое их воспаление – хронический тонзиллит. При стечении неблагоприятных обстоятельств (переохлаждение, стресс, вирусная инфекция), процесс в миндалинах активируется. Это протекает в виде очередной ангины с налетами на миндалинах или гнойными пробками. Что очень опасно, каждое обострение тонзиллита может вызвать осложнения в виде заболеваний других органов и систем организма ребенка, чаще всего – ревматических заболеваний сердца и суставов, заболеваний почек (пиелита, пиелонефрита, гломерулонефрита). Кроме того, обострение тонзилиллита или ангина порой вызывают осложнения в виде абсцесса (гнойника) в глотке. Это осложнение называется паратонзиллярный абсцесс. Паратонзиллярный абсцесс свидетельствует, что небная миндалина не справляется со своей функцией, он может в любое время рецидивировать.
При стечении неблагоприятных обстоятельств (переохлаждение, стресс, вирусная инфекция), процесс в миндалинах активируется. Это протекает в виде очередной ангины с налетами на миндалинах или гнойными пробками. Что очень опасно, каждое обострение тонзиллита может вызвать осложнения в виде заболеваний других органов и систем организма ребенка, чаще всего – ревматических заболеваний сердца и суставов, заболеваний почек (пиелита, пиелонефрита, гломерулонефрита). Кроме того, обострение тонзилиллита или ангина порой вызывают осложнения в виде абсцесса (гнойника) в глотке. Это осложнение называется паратонзиллярный абсцесс. Паратонзиллярный абсцесс свидетельствует, что небная миндалина не справляется со своей функцией, он может в любое время рецидивировать.
Какие факторы способствуют увеличению миндалин глотки, развитию хронического тонзиллита?
- Наследственность, — по крайней мере, если родители страдали аденоидами, тонзиллитом, ребенок в той или иной степени тоже с этой проблемой столкнется.

- Воспалительные заболевания носа, горла, глотки — и респираторные вирусные инфекции, и корь, и коклюш, и скарлатина, и ангины и т.д.
- Нарушения питания — особенно перекармливание.
- Склонность к аллергическим реакциям, врожденная и приобретенная недостаточность иммунитета.
- Нарушения оптимальных свойств воздуха, которым дышит ребенок — очень тепло, очень сухо, много пыли, примесь вредных веществ (экологическая обстановка, избыток бытовой химии).
- Неадекватное (неправильное) лечение острого тонзиллита (ангины). Наиболее частыми ошибками является неполный курс лечения антибиотиком, неправильное его дозирование, нарушение лечебно-охранительного режима (ранний подъем с постели, прогулки на улице ранее 7-10 суток от начала лечения).
Таким образом, действия родителей, направленные на профилактику хронического тонзиллита, сводятся к коррекции, а еще лучше, к изначальной организации образа жизни, способствующего нормальному функционированию системы иммунитета — кормление по аппетиту, физические нагрузки, закаливание, ограничение контактов с пылью и бытовой химией.
Чем отличается хронический тонзиллит от гипертрофии миндалин?
Гипертрофия миндалин – это увеличение их в размерах в возрасте ребенка до 9-10 лет. При хроническом же тонзиллите миндалины могут быть любого размера, отличительной его особенностью является развитие в миндалинах хронического воспалительного процесса.
Если у ребенка наряду с хроническим тонзиллитом или увеличенными небными миндалинами есть аденоиды?
Наличие аденоидов, затрудненного носового дыхания в значительной степени влияют на развитие болезни миндалин. В этом случае отоларингологи предлагают при компенсированной форме тонзиллита, сохраняя небные миндалины, обязательно удалить аденоиды, а при декомпенсированной форме включить в объем операции по удалению небных миндалин и аденотомию, что незначительно удлиняет операцию и практически незаметно для пациента, но сильно влияет на результат операции. Если этого не сделать, у ребенка появляется высокая вероятность прогрессирования тонзиллита или аденоидита, что сведет на нет результаты тонзиллэктомии – сохранится затрудненное носовое дыхание, вновь ребенок станет часто болеть, не пройдет или усугубится храп.
Когда тонзиллит лечат, а когда делают операцию?
Существуют две формы хронического тонзиллита: компенсированная и декомпенсированная. При декомпенсированной форме без оперативного лечения на обойтись – миндалины надо удалять. Этот диагноз выставляют тогда, когда тонзиллит часто обостряется (2-3 ангины в год), процесс выходит за пределы миндалин, если развиваются заболевания отдаленных органов и систем, например, нефрит, ревматические заболевания сердца и суставов. Миндалины необходимо удалять при развитии паратонзиллярного абсцесса.
Можно и нужно ли лечить хронический тонзиллит?
Подчеркнем, что лечить не только можно, но и необходимо. Пока у ребенка не развились изменения, о которых говорилось ранее, каждые полгода следует проводить как местное лечение в виде орошений слизистой оболочки глотки водными растворами, обладающими противовоспалительными, антиаллергическими и антимикробными свойствами, так и общие методы лечения, включая витаминные препараты, средства, влияющие на иммунную систему, местно действующие вакцинные препараты, физиотерапевтические методы (магнито-, лазеротерапия, ингаляции). Особенно важным отоларингологи считают при лечении тонзиллита проведение курса промывания лакун небных миндалин (7-10 процедур на курс лечения).
Особенно важным отоларингологи считают при лечении тонзиллита проведение курса промывания лакун небных миндалин (7-10 процедур на курс лечения).
Как срочно следует выполнить операцию?
Операция по удалению миндалин – тонзиллэктомия – является плановой, то есть выполняется при полном здоровье ребенка или ремиссии хронических заболеваний. Ее нельзя выполнять во время острых заболеваний (ОРИ) и 3-4 недели после выздоровления. Таким образом, всегда есть возможность выполнить данную операцию в благоприятный для ребенка период, что сведет к минимуму риск послеоперационных осложнений.
Вырастают ли небные миндалины вновь, возможны ли рецидивы?
Нет, полностью удаленные небные миндалины вырасти вновь не могут.
Как удаляют миндалины?
Эта операция выполняется с использованием местной или общей анестезии (наркоза). Длится она 25-30 минут и при правильной психологической подготовке ребенка переносится удовлетворительно. Несложность операции не является свидетельством ее безопасности. Возможны и осложнения в связи с наркозом, и кровотечения, и повреждения неба. Но все это бывает не часто.
Несложность операции не является свидетельством ее безопасности. Возможны и осложнения в связи с наркозом, и кровотечения, и повреждения неба. Но все это бывает не часто.
От удаления миндалин ультразвуком и лазером хирурги давно отказались в связи с огромным риском осложнений.
Сколько времени ребенок находится в больнице после операции?
В связи с высоким риском развития кровотечения в послеоперационном периоде ребенок находится в стационаре в течение 6 суток после операции.
Что следует делать после выписки ребенка?
Ребенок выписывается из больницы под наблюдение ЛОР врача или педиатра в поликлинике по месту жительства. Обычно рекомендуется домашний режим в течение 1-2 недель. При этом следует ограничить физические нагрузки, однако, в постели ребенка держать не нужно. При приеме пищи первые дни нельзя употреблять горячую, острую пищу, кислые соки и фрукты, газированные напитки, мороженое. Через 5-7 дней режим питания становится обычным. На 10-14 сутки после выписки при удовлетворительном общем состоянии ребенка, отсутствии повышенной температуры тела, гладком заживлении раны в глотке, можно посещать детский коллектив, выходить на улицу. Нельзя лишь заниматься спортивными упражнениями, посещать бассейн. Полностью рана в глотке заживает через 3-4 недели. Через месяц после операции никаких ограничений в образе жизни и в режиме питания нет.
На 10-14 сутки после выписки при удовлетворительном общем состоянии ребенка, отсутствии повышенной температуры тела, гладком заживлении раны в глотке, можно посещать детский коллектив, выходить на улицу. Нельзя лишь заниматься спортивными упражнениями, посещать бассейн. Полностью рана в глотке заживает через 3-4 недели. Через месяц после операции никаких ограничений в образе жизни и в режиме питания нет.
Как удалить миндалины в Детском городском ЛОР Центре?
Для установления диагноза, при отсутствии ЛОР врача в поликлинике, можно записаться на прием в городской консультативный ЛОР кабинет по телефону 2-78-49-00 (справочная).
Прием осуществляется по будним дням, с 8.00. до 20.00.
Если диагноз «хронический тонзиллит» установлен и решение оперировать ребенка Вами принято, с направлением на оперативное лечение, выданным в поликлинике, Вам следует подойти в приемное отделение 3-й детской клинической больницы в любое удобное для Вас время. Вашего ребенка запишут на госпитализацию в выбранный Вами день и выдадут план обследования (список необходимых для выполнения операции анализов). Госпитализация проводится во вторник и четверг, с 13.00. до 15.00. и в воскресенье с 16.00. до 18.00. Операция осуществляется на следующий день.
Вашего ребенка запишут на госпитализацию в выбранный Вами день и выдадут план обследования (список необходимых для выполнения операции анализов). Госпитализация проводится во вторник и четверг, с 13.00. до 15.00. и в воскресенье с 16.00. до 18.00. Операция осуществляется на следующий день.
симптомы, лечение у взрослых, лакунарная ангина у детей
Поверхность небных миндалин пронизана углублениями, которые называются лакуны. Они имеют широкие разветвления в тело лимфоидной ткани. Лакунарная ангина или лакунарный тонзиллит — это острый воспалительный процесс, развивающийся в лакунах.
Данное заболевание чаще случается у детей и подростков, в то же время у взрослых оно обычно развивается как обострение тлеющей инфекции. После 50 лет вероятность заболеть лакунарной ангиной снижается. Диагностируется эта болезнь круглый год, но максимальное число заболевших приходится на промежуток с октября по январь. Симптомы и лечение лакунарной ангины у взрослых и детей могут иметь некоторые отличия.
Причины лакунарной ангины
Заражение может произойти с пищей, при вдыхании воздуха и в результате бытового контакта. Вызывают первичную ангину стафилококки, стрептококки, грибки, вирусы. Вторичная лакунарная ангина у взрослых и детей может развиться как результат туберкулеза, скарлатины или другой инфекции, если ее следствием являются патологические процессы, охватывающие область небных миндалин вместе с окружающей их тканью. Среди факторов, благоприятствующих развитию заболевания, следует выделить:
- парадонтоз и кариес;
- воспалительные процессы в рото- и носоглотке;
- переохлаждение;
- неблагоприятные экологические условия;
- постоянную усталость.
Причины лакунарной ангины хронического характера — это постоянное раздражение слизистых табачным дымом, частое употребление алкоголя, а также дыхание ртом (такое явление развивается, к примеру, при гайморите). У детей болезнь становится хронической при неэффективном лечении острого процесса.
Симптомы лакунарной ангины
Патогенез данного заболевания характеризуется быстрым развитием. В полном объеме признаки патологии проявляются в течение суток. Температура при этом может подняться до фебрильного значения, то есть до 38-39 градусов, либо до пиретического уровня (39-41 градус). Лакунарная ангина без температуры — достаточно редкое явление.
При таком заболевании, как лакунарная ангина, симптомы могут быть неспецифическими, в их числе — слабость, головные боли, бессонница, отсутствие аппетита, утомляемость. Возможны болевые ощущения не только в горле при проглатывании, но и в суставах челюсти, а также в мышцах.
На фоне достаточно выраженной бледности носогубного треугольника отмечается гиперемия щек. Возможен лимфаденит, то есть воспаление лимфоузлов в области челюсти и шеи, а также тахикардия (частота сердечных сокращений, превышающая норму).
Диагностика лакунарной ангины
Чтобы выявить заболевание, отоларинголог осматривает ротовую полость. Лакунарная ангина будет диагностирована, если при проведении фарингоскопии врач отметит воспаление миндалин, гнойный налет, гипертермию мягкого нёба, скопление гноя в лакунах.
Лакунарная ангина будет диагностирована, если при проведении фарингоскопии врач отметит воспаление миндалин, гнойный налет, гипертермию мягкого нёба, скопление гноя в лакунах.
Бактериологические исследования позволяют выявить присутствие различных микроорганизмов. Обычно это золотистый стафилококк, гемолитический стафилококк и бета гемолитический стрептококк группы А. Что касается вирусов, то при лакунарной ангине чаще всего выявляются аденовирусы, цитомегаловирусы и вирус герпеса.
Отличия лакунарной и фолликулярной ангины
Если ангина фолликулярная, то на поверхности миндалин присутствуют белесовато-желтый налет либо нагноившиеся пузырьки. При вскрытии фолликула в околоминдаликовую клетчатку есть риск развития паратонзиллярного абсцесса.
Лакунарная ангина характеризуется светло-желтым налетом в устьях лакун. Он состоит из лейкоцитов и отторгнувшихся частиц эпителия. Нередко образуется сливной налет, который покрывает миндалины, но за пределы их поверхности не выходит. Он снимается легко, кровоточащей поверхности в результате этого не остается.
Он снимается легко, кровоточащей поверхности в результате этого не остается.
При этих отличиях ангина лакунарная и фолликулярная характеризуется очень похожими симптомами. Также их продолжительность в большинстве случаев одинаковая. В среднем фолликулярная ангина длится столько, сколько и лакунарная — от 5 до 7 дней.
Лечение лакунарной ангины
Необходимость в госпитализации определяется на основе данных о тяжести патогенеза. При лечении дома нужно соблюдать постельный режим, ограничивать контакты, пить много жидкости и употреблять теплую протертую пищу. При отсутствии эффекта консервативного лечения и затруднении дыхания может понадобиться хирургическое удаление миндалин.
При таком заболевании, как лакунарная ангина, нужно не только лечить симптомы, но и уделять внимание адекватному ситуации питанию. Из рациона заболевшего человека следует исключить свежее молоко. В противном случае молочные бактерии, задерживаясь на слизистой оболочке, способствую размножению патогенных организмов. В крайнем случае после употребления молока нужно несколько раз прополоскать горло. Из питья лучше всего употреблять теплую минеральную воду, не содержащую газа, слабо заваренный чай, возможно, с добавлением меда.
В крайнем случае после употребления молока нужно несколько раз прополоскать горло. Из питья лучше всего употреблять теплую минеральную воду, не содержащую газа, слабо заваренный чай, возможно, с добавлением меда.
В случае микробной этиологии заболевания показана антибактериальная терапия. При такой болезни, как лакунарная ангина, лечение у взрослых чаще проводится при помощи антибиотиков, реже назначаются сульфаниламидные средства. Правильный подбор препаратов обеспечит:
- уничтожение возбудителя;
- предупреждение побочных эффектов при сопутствующих патологиях;
- соблюдение баланса между эффективностью и безопасностью лекарства.
При ЛОР-инфекциях медикаментами первого выбора являются антибиотики-пенициллины. Также часто назначаются цефалоспорины, макролиды, фторхинолоны.
При высокой температуре нужно лечить лакунарную ангину, применяя такие жаропонижающие, как парацетамол или нурофен. Из антигистаминных препаратов, способствующих уменьшению отека миндалины, обычно назначаются цетрин или супрастин.
Местное лечение заключается в использовании полосканий, смазывании глотки раствором Люголя, применении ингаляторов и таблеток для рассасывания. Когда температура нормализуется, можно использовать водочные компрессы в области шеи.
При таком заболевании, как лакунарная ангина, специалист должен оценить симптомы и назначить соответствующее лечение. Прием каких-либо препаратов без консультации со специалистом недопустим.
После назначения врачем соответствующей терапии, наличие лекарств в аптеках Киева можно проверить на нашем портале, а также сделать на них заказ онлайн.
Хирургическое вмешательство
Вылечить заболевание можно отсасыванием гноя. Делается это при помощи аппарата «Тонзиллор».
Если эффекта нет, может быть назначена лакунотомия. При этом резекция окружающих миндалины тканей производится полостным методом или лазером. В результате гнойное содержимое выходит, а ткани, срастаясь, не дают гною скапливаться в лакунах снова.
Тонзилэктомия — метод хирургического вмешательства, предполагающий удаление миндалин. Это крайняя мера, на которую идут, когда помочь больному другими способами не удается.
Это крайняя мера, на которую идут, когда помочь больному другими способами не удается.
Лакунарная ангина у детей
Если лечение запоздалое или неадекватное, лакунарная ангина у детей может вызывать боли в животе, тошноту, боль во время глотания с иррадиацией в ухо, расстройство желудка, удушье, судороги, конъюнктивит. Держаться такое состояние может примерно три дня.
Лакунарная ангина для детей опасна тем, что способна спровоцировать возникновение ложного крупа. Причиной явления становится отечность в области миндалин, из-за которой дыхательные пути перекрываются. Ребенок при этом задыхается, его кожные покровы синеют.
Неправильное лечение антибиотиками лакунарной ангины у детей может привести к инвалидности или летальному исходу. Любое лекарство назначается с учетом возраста и веса ребенка.
Осложнения лакунарной ангины
При тяжелом течении лакунарная ангина у детей и взрослых может спровоцировать разного рода осложнения. Самые распространенные из ранних осложнений:
- ларингит;
- сепсис или менингит при попадании инфекции в кровь;
- вовлечение органов средостения в воспалительный процесс.

В числе возможных поздних осложнений — миокардит, перикардит, панкардит, острая ревматическая лихорадка, пиелонефрит, геморрагический васкулит. Предотвратить их можно при своевременном обращении за медицинской помощью.
Профилактика лакунарной ангины
Вакцинации для предотвращения этого заболевания нет. Профилактические меры носят неспецифический характер и включают:
- санацию очагов инфекции;
- лечение болезней, которые приводят к затруднению носового дыхания;
- укрепление иммунной системы;
- использование медицинской маски в случае, если кто-то в семье уже заболел.
Рекомендуется отказаться от замороженной и охлажденной пищи. Также желательно соблюдать достаточную физическую активность, к примеру, приучить себя к ежедневной утренней пробежке.
Стрептококковая лихорадка и скарлатина: какая связь?
Учитывая последние новости о вспышках скарлатины в Соединенном Королевстве, сейчас хорошее время, чтобы узнать, что такое скарлатина и как лечить, чтобы вы были готовы.
Для начала, согласно исследованию, опубликованному в марте 2013 года в журнале Pediatrics , Мэри Ингаллс из Little House on The Prairie ослепла не по этой причине.
Скарлатина, также называемая скарлатиной, представляет собой относительно легкое заболевание, которое может быть вызвано стрептококковой (стрептококковой) инфекцией.
Большинство случаев стрептококковой инфекции начинается в горле и иногда может перерасти в скарлатину. Некоторые штаммы стрептококка могут продуцировать токсин, вызывающий сыпь, связанную со скарлатиной, объясняет Камилла Сабелла, доктор медицины, директор Центра детских инфекционных заболеваний клиники Кливленда в Огайо.
Другими словами, если кто-то заболел стрептококковой ангиной, есть вероятность, что он также может заболеть скарлатиной, и ему следует знать симптомы.
Для скарлатины характерны:
- очень красная боль в горле
- ярко-красная сыпь на теле с ощущением наждачной бумаги
- «клубничный» или красный и неровный язык
Другие симптомы могут включают лихорадку, опухшие железы на шее, беловатый налет на языке и ярко-красную кожу в подмышках, локтях или паху.
Скарлатина, как и ангина, очень заразна и чаще встречается у детей, чем у взрослых, особенно в возрасте от 5 до 15 лет.
Она передается от человека к человеку. человек, когда инфицированный человек кашляет или чихает через маленькие капельки в воздухе. Вы можете заболеть, вдохнув эти капли или прикоснувшись к чему-то, на что они упали, а затем коснувшись носа или рта.Питье из одного стакана или есть из той же тарелки, что и больной скарлатиной, также может распространить болезнь.
Также возможно получить язвы от скарлатины на коже, вызванные стрептококковой инфекцией.
Тесный контакт с инфицированным человеком является самым большим фактором риска заражения.
«Конечно, среди членов семьи и в школах это обычно очень заразно из-за тесного контакта между детьми», — говорит д-р Сабелла. «Обычно бывает много вспышек зимой и весной.”
Насколько распространена скарлатина в США? Исследование, опубликованное в ноябре 2017 года в журнале The Lancet Infectious Diseases , выявило резкое увеличение заболеваемости скарлатиной в некоторых частях мира./8-1m.jpg) Исследование показало, что, в частности, в Англии наблюдается резкий рост числа случаев с 2014 года, при этом за 50 лет наблюдалось 620 вспышек, общее число которых составило более 19 000 случаев в 2016 году.
Исследование показало, что, в частности, в Англии наблюдается резкий рост числа случаев с 2014 года, при этом за 50 лет наблюдалось 620 вспышек, общее число которых составило более 19 000 случаев в 2016 году.
Страны Восточной Азии, включая Китай, Вьетнам и Южную Корею, также сообщили о недавних скачках.
В Соединенных Штатах Центры по контролю и профилактике заболеваний (CDC) не отслеживают количество случаев скарлатины, поэтому точное число и увеличивается или уменьшается число случаев заболевания неизвестно. Но Сабелла говорит, что скарлатина встречается чаще, чем думает большинство людей.
«Подумайте обо всех инфекциях, которые дети получают каждый год. Педиатры тоже наблюдают много случаев скарлатины », — говорит он.
Врачи могут легко диагностировать и лечить скарлатину Скарлатина обычно начинается с лихорадки и боли в горле, за которыми следует сыпь, которая обычно появляется через день или два.Но сыпь также может начаться до того, как начнут проявляться другие симптомы, или даже в течение семи дней после появления симптомов.
Врачи диагностируют скарлатину на основании появления симптомов, в первую очередь, по появлению сыпи, напоминающей наждачную бумагу, и клубничного языка, а также на основании боли в горле.
«Это довольно легко распознать клинически», — говорит Сабелла. «Обычно это не загадка».
Скарлатина легко лечится антибиотиками. Но важно пройти весь курс лечения, прописанного вашим лечащим врачом, чтобы уменьшить распространение инфекции, а также снизить риск развития осложнений.
Лекарства, отпускаемые без рецепта, в том числе Адвил (ибупрофен) и Тайленол (ацетаминофен), могут использоваться для снижения температуры и облегчения боли, связанной с заболеванием.
СВЯЗАННЫЕ С: Как уберечь антибиотики от диареи
Осложнения редки, но могут возникатьОсложнения от скарлатины очень редки, но иногда случаются. К ним относятся:
Другие, более серьезные осложнения встречаются еще реже и могут включать ревматизм, вызывающий воспаление, особенно сердца, кровеносных сосудов и суставов.
«Некоторые люди путают скарлатину с ревматической лихорадкой, но это совершенно разные сущности», — говорит Сабелла.
Скарлатина также может привести к долгосрочным проблемам с почками, включая заболевание почек.
Тем не менее, «подавляющее большинство случаев скарлатины полностью излечиваются и не имеют осложнений», — говорит Сабелла.
СВЯЗАННЫЕ: Лечение и профилактика пневмонии
Как предотвратить скарлатинуВакцины от скарлатины нет, но люди могут защитить себя, соблюдая правила гигиены.Это включает использование салфетки для прикрытия рта при чихании или кашле, частое мытье рук, использование дезинфицирующего средства для рук на спиртовой основе, если мыло и вода недоступны, и кашель или чихание в верхний рукав или локоть, а не в руки, если салфетки нет. т доступны.
Кроме того, Сабелла говорит, что «вероятно, лучший способ избежать скарлатины — это быстро и адекватно лечить фарингит. Во многих случаях таким способом можно предотвратить скарлатину ».
Во многих случаях таким способом можно предотвратить скарлатину ».
Если у вашего ребенка появятся какие-либо симптомы скарлатины — особенно если он был рядом с кем-то еще, — немедленно обратитесь к педиатру для лечения.
Скарлатина (для родителей) — Nemours KidsHealth
Что такое скарлатина?
Скарлатина (также известная как скарлатина) — это заболевание, которое может возникнуть у детей, страдающих стрептококковой инфекцией горла или стрептококковой инфекцией кожи. Стрептококковые бактерии вырабатывают токсин (яд), вызывающий ярко-красную неровную сыпь.
Сыпь распространяется по большей части тела, что и дало название скарлатине. Часто это выглядит как сильный солнечный ожог с мелкими шишками, которые могут казаться шершавыми, как наждачная бумага, и могут чесаться.Обычно он проходит примерно через 6 дней, но может шелушиться в течение нескольких недель по мере заживления кожи.
Если у вашего ребенка есть такая сыпь, важно позвонить своему врачу. Детей, больных скарлатиной, можно лечить антибиотиками.
Детей, больных скарлатиной, можно лечить антибиотиками.
Каковы симптомы скарлатины?
Характерная сыпь — главный признак скарлатины. Обычно он начинается на шее и лице, часто оставляя чистую область вокруг рта. Он распространяется на грудь и спину, затем на остальную часть тела.В складках тела, особенно в области подмышек, локтей и паха, сыпь образует красные полосы.
Другие симптомы скарлатины включают:
- красный, боль в горле
- температура выше 101 ° F (38,3 ° C)
- Увеличение лимфоузлов на шее
Кроме того, миндалины и задняя часть глотки могут быть покрыты беловатым налетом или выглядеть красными, опухшими и испещренными белесыми или желтоватыми пятнышками гноя. В начале инфекции язык может иметь беловатый или желтоватый налет.У ребенка, больного скарлатиной, также может быть озноб, ломота в теле, тошнота, рвота и потеря аппетита.
В редких случаях скарлатина может развиться в результате стрептококковой инфекции кожи, такой как импетиго. В этих случаях у ребенка может не болеть горло.
В этих случаях у ребенка может не болеть горло.
Как диагностируется скарлатина?
Чтобы подтвердить наличие у ребенка скарлатины, врачи обычно назначают экспресс-тест на стрептококк или посев из горла (безболезненный мазок из горла) для проверки на стрептококковые бактерии.
Как лечится скарлатина?
При подтверждении стрептококковой инфекции врач пропишет ребенку антибиотик в течение примерно 10 дней.Обычно это излечивает саму инфекцию, но может потребоваться несколько недель, чтобы миндалины и опухшие железы вернулись в нормальное состояние.
Как я могу помочь своему ребенку?
Прием пищи может быть болезненным для детей с тяжелой формой стрептококковой ангины, поэтому лучше всего подавать мягкую пищу или жидкую диету. Включите успокаивающий чай и теплые питательные супы или прохладительные напитки, фруктовое мороженое или сладкие сладости. Убедитесь, что ваш ребенок пьет много жидкости. Вы можете дать безрецептурный ацетаминофен или ибупрофен при лихорадке или боли в горле.
Если сыпь чешется, убедитесь, что ногти вашего ребенка коротко подстрижены, чтобы не повредить кожу из-за царапин. Попробуйте отпускаемое без рецепта лекарство от зуда, чтобы уменьшить зуд.
Можно ли предотвратить скарлатину?
Бактериальная инфекция, вызывающая скарлатину, заразна. Дети, больные скарлатиной, могут передавать бактерии другим людям через чихание и кашель. Кожная инфекция, вызванная стрептококковыми бактериями, например импетиго, может передаваться через кожу.
Когда ребенок болеет дома, всегда безопаснее хранить его или ее зубную щетку, стаканы и столовые приборы отдельно от принадлежностей других членов семьи и хорошо выстирать эти предметы в горячей мыльной воде. Часто мойте руки, ухаживая за ребенком, больным стрептококковой инфекцией.
Когда мне звонить врачу?
Звоните врачу всякий раз, когда у вашего ребенка внезапно появляется сыпь, особенно если у него или у нее также есть лихорадка, боль в горле или опухшие железы. Это особенно важно, если у вашего ребенка есть какие-либо симптомы стрептококковой ангины или если кто-то из членов вашей семьи, в детском саду или школе вашего ребенка недавно переболел стрептококковой инфекцией.
Это особенно важно, если у вашего ребенка есть какие-либо симптомы стрептококковой ангины или если кто-то из членов вашей семьи, в детском саду или школе вашего ребенка недавно переболел стрептококковой инфекцией.
Скарлатина — Болезни и состояния
Скарлатина — бактериальное заболевание, поражающее в основном детей. Это вызывает характерную розово-красную сыпь.
Заболевание вызывается бактериями Streptococcus pyogenes, также известными как стрептококки группы А, которые обнаруживаются на коже и в горле.
Как правило, скарлатина встречается гораздо реже, чем раньше, но в последние годы произошел ряд серьезных вспышек.
Например, данные, опубликованные Общественным здравоохранением Англии, показывают, что с сентября 2013 г. по март 2014 г. было зарегистрировано 2830 случаев скарлатины.За тот же период 2014/15 г. было зарегистрировано 5 746 случаев. Причина недавнего повышения неясна.
Важно знать признаки и симптомы скарлатины, чтобы можно было как можно раньше начать лечение антибиотиками.
Симптомы скарлатины
Скарлатина обычно возникает после ангины или кожной инфекции, такой как импетиго, вызванной определенными штаммами стрептококковых бактерий.
Начальные симптомы обычно включают боль в горле, головную боль и высокую температуру (38.3C / 101F или выше), покрасневшие щеки и опухший язык.
Через день или два появляется характерная розоватая сыпь. Обычно он возникает на груди и животе, а затем распространяется на другие части тела, такие как уши и шею.
Симптомы скарлатины обычно развиваются через два-пять дней после заражения, хотя инкубационный период (период между воздействием инфекции и появлением симптомов) может длиться от одного дня до семи дней.
Сыпь ощущается как наждачная бумага при прикосновении и может вызывать зуд.На более темной коже сыпь может быть труднее увидеть, хотя ее грубая текстура должна быть очевидна.
Когда обращаться за медицинской помощью
Скарлатина обычно проходит примерно через неделю, но если вы думаете, что она у вас или вашего ребенка, обратитесь к терапевту для постановки правильного диагноза и соответствующего лечения.
Ваш терапевт должен уметь диагностировать скарлатину, исследуя характерную сыпь и задавая вопросы о других симптомах. Они также могут решить взять образец слюны из задней стенки глотки, чтобы его можно было исследовать в лаборатории для подтверждения диагноза.
Нет никаких доказательств того, что заражение скарлатиной во время беременности подвергает риску вашего ребенка. Однако, если вы беременны, сообщите об этом лечащим врачам и акушеркам, если вы контактировали с больным скарлатиной.
Как распространяется скарлатина
Скарлатина очень заразна, ее можно заразить:
.- вдыхание бактерий в воздушно-каплях при кашле и чихании инфицированного человека
- прикосновение к коже человека со стрептококковой инфекцией кожи, такой как импетиго
- совместное использование зараженных полотенец, ванн, одежды или постельного белья
Его также можно заразить от носителей — людей, у которых бактерии находятся в горле или на коже, но не имеют никаких симптомов.
Больные скарлатиной
Большинство случаев (около 80%) скарлатины возникает у детей младше 10 лет (обычно в возрасте от двух до восьми лет). Однако заболеть могут люди любого возраста.
Поскольку скарлатина настолько заразна, она может поразить человека, находящегося в тесном контакте с больным горлом или кожной инфекцией, вызванной бактериями стрептококка. Вспышки часто происходят в детских садах и школах, где дети находятся в тесном контакте друг с другом.
Симптомы скарлатины развиваются только у людей, чувствительных к токсинам, вырабатываемым стрептококковыми бактериями. У большинства детей старше 10 лет развивается иммунитет к этим токсинам.
Скарлатиной можно заразиться более одного раза, но это бывает редко.
Лечение скарлатины
Скарлатина раньше была очень серьезным заболеванием, но в настоящее время в большинстве случаев заболевание протекает в легкой форме.
Легко лечится антибиотиками. Жидкие антибиотики, такие как пенициллин или амоксициллин, часто используются для лечения детей. Их необходимо принимать в течение 10 дней, хотя большинство людей выздоравливает через четыре-пять дней.
Их необходимо принимать в течение 10 дней, хотя большинство людей выздоравливает через четыре-пять дней.
Важно знать, что ваш ребенок все еще будет заразным в течение 24 часов после начала лечения антибиотиками, и поэтому ему не следует посещать детский сад или школу в этот период (см. Ниже).
Без лечения антибиотиками ваш ребенок будет заразным в течение 1-2 недель после появления симптомов.
Подробнее о лечении скарлатины.
Осложнения скарлатины
При правильном лечении дальнейшие проблемы маловероятны.Однако существует небольшой риск распространения инфекции на другие части тела и возникновения более серьезных инфекций, таких как ушная инфекция, синусит или пневмония.
Подробнее об осложнениях скарлатины.
Предотвращение распространения скарлатины
В настоящее время вакцины от скарлатины нет.
Если у вашего ребенка скарлатина, держите его подальше от детского сада или школы в течение как минимум 24 часов после начала лечения антибиотиками. Взрослые с заболеванием также должны не работать в течение как минимум 24 часов после начала лечения.
Взрослые с заболеванием также должны не работать в течение как минимум 24 часов после начала лечения.
ВОП, школы и детские сады должны знать о текущих высоких уровнях скарлатины и информировать местные бригады по охране здоровья, если им станет известно о случаях заболевания, особенно если затронуты более одного ребенка.
Дети и взрослые должны прикрывать рот и нос салфеткой при кашле или чихании и мыть руки с мылом после использования или утилизации салфеток.
Избегайте совместного использования зараженной посуды, чашек и стаканов, одежды, ванн, постельного белья или полотенец.
Скарлатина: что такое скарлатина?
Что такое скарлатина?
Скарлатина — бактериальная инфекция, вызывающая ярко-красную сыпь. Он выглядит и ощущается как наждачная бумага.
Инфекция, также называемая скарлатиной, легко передается от человека к человеку. Он получил свое название от красной неровной сыпи, которая обычно покрывает все тело.
Каковы симптомы скарлатины?
Скарлатина начинается с солнечного ожога. Чаще всего сыпь начинается на лице и шее и распространяется по всему телу.Может чесаться. К другим признакам скарлатины у вас или вашего ребенка относятся:
Лихорадка с ознобом или без него
Болезненное красное горло с белыми пятнами
Увеличение лимфатических узлов на шее
Головная боль или боли в теле
Тошнота, рвота и боль в животе
Красный опухший язык, который может быть бугристым или иметь беловатый налет
Покрасневшее лицо с бледным кольцом вокруг рта
Глубокий красный цвет в области складки на руках, ногах, шее и паху
После исчезновения сыпи кожа может шелушиться в течение нескольких недель.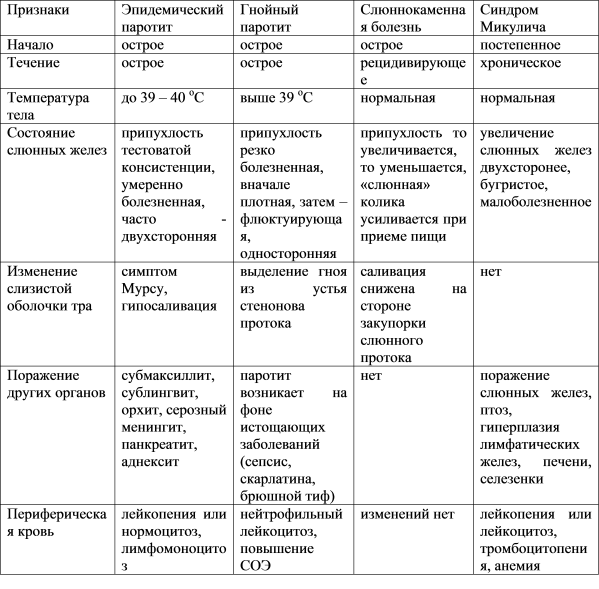
Что вызывает скарлатину?
Если у вашего ребенка ангина, есть вероятность, что у него также разовьется скарлатина. Те же бактерии, которые вызывают скарлатину, вызывают фарингит. Это называется «стрептококковая инфекция группы А».
Скарлатина также может быть связана с ожогами или инфицированными ранами — вашими собственными или инфицированными ранами другого человека.
Скарлатиной может заболеть любой, но чаще всего она встречается у детей от 5 до 15 лет. Инфекция часто передается между одноклассниками в школе или членами семьи, которые находятся в тесном контакте друг с другом.Чаще всего он распространяется при контакте с каплями, которые выделяются при кашле или чихании инфицированного человека. Он может даже распространиться, если вы прикоснетесь к чему-то — например, к тарелке или стеклу — на которые упали эти капли.
Как диагностируется скарлатина?
Позвоните своему врачу, если у вашего ребенка болит горло, особенно если у него также есть сыпь или лихорадка.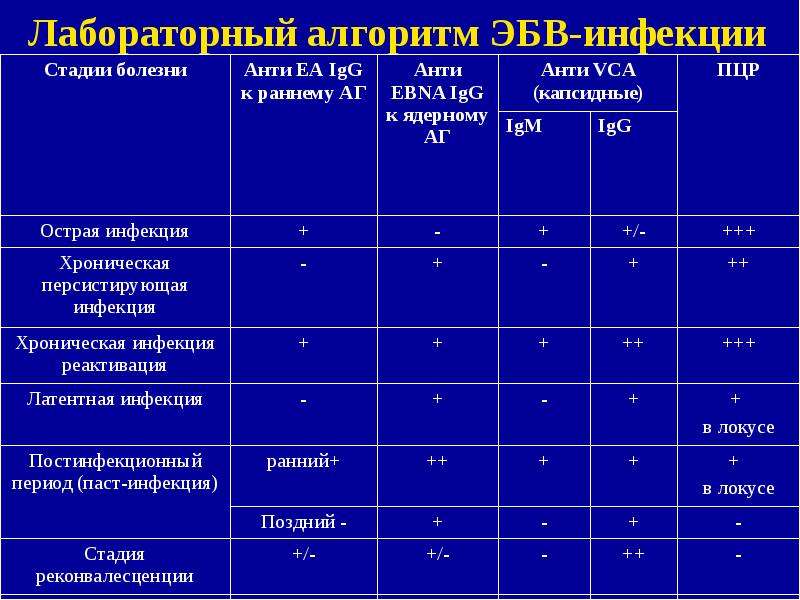 Ваш врач проведет следующие тесты, чтобы проверить наличие скарлатины:
Ваш врач проведет следующие тесты, чтобы проверить наличие скарлатины:
Медицинский осмотр. Врач осмотрит сыпь и горло и определит, не увеличились ли лимфатические узлы.Они также будут искать другие симптомы, такие как озноб, жар и боль в теле. Они спросят, есть ли у вашего ребенка тошнота, рвота или отсутствие аппетита.
Тампон из горла. Чтобы подтвердить, вызывает ли симптомы скарлатина или фарингит, они возьмут мазки из горла и миндалин на наличие стрептококковых бактерий группы А.
Экспресс-тест на стрептококк. Экспресс-тест даст результаты еще до того, как вы покинете офис. Если результат отрицательный, врач может назначить посев — более глубокий тест, чтобы определить, действительно ли присутствуют бактерии.
Важно пройти тест на стрептококк, потому что другие заболевания могут вызывать те же симптомы. У них может быть разное лечение.
Как лечится скарлатина?
Обычно лечение скарлатины такое же, как и при ангине. Антибиотики избавят от скарлатины, убив вызывающие ее стрептококковые бактерии. Чтобы вернуться в нормальное состояние, может потребоваться пара недель. Обязательно сообщите воспитателям дневных детских садов и одноклассникам, что они могли подвергнуться заражению. А пока вот несколько вещей, которые вы можете сделать, чтобы чувствовать себя или своего ребенка более комфортно:
Чтобы вернуться в нормальное состояние, может потребоваться пара недель. Обязательно сообщите воспитателям дневных детских садов и одноклассникам, что они могли подвергнуться заражению. А пока вот несколько вещей, которые вы можете сделать, чтобы чувствовать себя или своего ребенка более комфортно:
- Безрецептурные лекарства, такие как парацетамол и ибупрофен, могут помочь при боли и лихорадке.Но никогда не давайте аспирин детям или подросткам.
- Если вашему ребенку 4 года и старше, успокаивающие капли могут помочь при боли в горле.
- Ешьте безалкогольную пищу, холодные напитки или ледяной лед, когда у вас болит горло.
- Пейте много жидкости. Они помогут сохранить влагу в горле или горле вашего ребенка и остановить обезвоживание.
- Полощите горло соленой водой, чтобы облегчить боль во рту и горле.
- Добавьте влаги в воздух в вашем доме. Используйте прохладный увлажнитель воздуха.
- Если сыпь чешется, попробуйте безрецептурный крем от зуда и подстригайте ногти вашего ребенка, чтобы они не поранились от царапин.

Важно пройти курс лечения, чтобы предотвратить возможные осложнения. Бактерии могут распространяться по организму и вызывать другие инфекции, включая пневмонию. В редких случаях это может привести к ревматической лихорадке, серьезному заболеванию, поражающему сердце, суставы и нервную систему.
Скарлатина у детей | Сидарс-Синай
Не то, что вы ищете?Что такое скарлатина у детей?
Скарлатина — инфекционное заболевание, вызывающее сыпь.Это также известна как скарлатина. Это вызвано теми же бактериями, которые вызывают ангины. Это также может быть вызвано инфицированными ранами или ожогами. Сыпь состоит из крошечных красных бугорков. это похоже на наждачную бумагу.
Что вызывает скарлатину у ребенка?
Скарлатина вызывается бактериями, называемыми бета-гемолитическим стрептококком группы А (GABHS). Эти бактерии выделяют яд (токсин), который попадает в кровоток вашего ребенка и вызывает сыпь.
Эти бактерии выделяют яд (токсин), который попадает в кровоток вашего ребенка и вызывает сыпь.
Бактерии стрептококка А обитают в носу и горле. Когда больной кашляет или чихает, бактерии распространяются на поверхности. Ребенок может заболеть, прикоснувшись к одной из этих поверхностей, а затем прикоснувшись к носу, рту или глазам. Ребенок также может заразиться этим, поделившись чашками или столовой посудой с больным. Контакт с открытыми язвами от стрептококковых инфекций кожи группы А также может распространять болезнь.
Какие дети подвержены риску заболевания скарлатиной?
Скарлатина чаще всего встречается у детей в возрасте от 5 до 12 лет.Ребенок более подвержен риску скарлатины, если он или она находится рядом с человеком, инфицированным бактериями GABHS.
Какие симптомы скарлатины у ребенка?
Симптомы могут проявляться у каждого ребенка по-разному. Они могут начинаться с:
Они могут начинаться с:
- Лихорадка
- Боль в горле
- Озноб
- Головная боль
- Рвота
- Боль в животе
- Белый язык с покрытием
- Клубничный цвет языка
Сыпь появляется примерно через 1-2 дня после появления первых симптомов.Красная сыпь, похожая на наждачную бумагу, появляется на шее, лбу, щеках и груди. Затем он может распространиться на руки и спину. Сыпь обычно начинает исчезать через 2-7 дней. Кожа в местах высыпания может отслоиться после того, как инфекция пройдет, особенно на руках, ногах и гениталиях.
Симптомы скарлатины могут быть похожим на другие состояния здоровья. Убедитесь, что ваш ребенок посещает врача для диагноз.
Как диагностируют скарлатину у ребенка?
Поставщик медицинских услуг спросит
о симптомах вашего ребенка, его прошлом здоровье и истории здоровья вашей семьи. Вашему ребенку также потребуется медицинский осмотр. Обследование будет включать осмотр сыпи.
Сыпь при скарлатине отличается от других высыпаний.
Вашему ребенку также потребуется медицинский осмотр. Обследование будет включать осмотр сыпи.
Сыпь при скарлатине отличается от других высыпаний.
У вашего ребенка также может быть мазок из горла. Это делается, чтобы подтвердить, что ангина является источником скарлатины. Это может быть быстрый тест, называемый экспресс-тестом на стрептококк. Это может сразу дать положительный результат на БГСА. Если тест отрицательный, часть мазка из зева может быть отправлена в лабораторию. Лаборатория позволит бактериям расти и увидит, есть ли в образце GABHS.
Как лечится скарлатина у ребенка?
Лечение будет зависеть от симптомов, возраста и общего состояния вашего ребенка. Это также будет зависеть от степени тяжести состояния.
Лечение скарлатины — это
то же, что и при стрептококковой инфекции горла. Лечащий врач вашего ребенка пропишет вам антибиотик.
лекарство. Убедитесь, что ваш ребенок допил все лекарство, даже после того, как почувствовал
лучше.
Убедитесь, что ваш ребенок допил все лекарство, даже после того, как почувствовал
лучше.
Другие виды лечения могут включать:
- Попросите ребенка полоскать горло теплым физиологическим раствором (соленой водой), чтобы облегчить боль в горле
- Убедитесь, что ваш ребенок пьет много жидкости
- Назначение ацетаминофена или ибупрофена при лихорадке или боли в горле. Никогда не давайте аспирин ребенку. Это может вызвать опасное состояние, называемое синдромом Рея.
Не отправляйте ребенка обратно в школа или детский сад, пока ваш ребенок не будет принимать антибиотики не менее 24 часов.Рассказывать другие родители детей, которые могли подвергнуться воздействию.
Обсудите с лечащим врачом вашего ребенка риски, преимущества и возможные побочные эффекты всех лекарств.
Какие возможные осложнения скарлатины у ребенка?
Если не лечить скарлатину, она может вызвать несколько серьезных заболеваний сердца, почек и печени. В сердце это называется ревматической лихорадкой.
В сердце это называется ревматической лихорадкой.
Как я могу предотвратить скарлатину у ребенка?
Не существует вакцины для предотвращения ангины или скарлатины. Дети, страдающие стрептококковой ангиной или скарлатиной, не должны ходить в школу или детский сад в течение как минимум 24 часов после начала приема антибиотиков.
Лучший способ предотвратить скарлатину — часто мыть руки. Не делитесь столовыми приборами, постельным бельем, полотенцами или другими личными вещами. Любой, у кого болит горло, должен часто мыть руки.Чтобы хорошо вымыть руки:
- Подержите их под чистой проточной водой. Выключите воду и нанесите мыло на руки.
- Потрите мыльные руки друг о друга не менее 20 секунд. Обязательно потрите под ногтями, между пальцами и вверх по руке.
- Хорошо промыть под чистой проточной водой.
- Высушите чистым полотенцем или высушите на воздухе.

Если мыло и вода недоступны, используйте очищающее средство на спиртовой основе с содержанием спирта не менее 60%.
Когда мне следует позвонить поставщику медицинских услуг для моего ребенка?
Позвоните поставщику медицинских услуг, если у вашего ребенка:
- Симптомы, которые не проходят или не ухудшаются
- Новые симптомы
Основные сведения о скарлатине у детей
- Скарлатина — инфекционное заболевание, вызывающее сыпь.Это вызвано теми же бактериями, которые вызывают фарингит.
- Заболевание начинается с таких симптомов, как жар и боль в горле.
- Сыпь появляется примерно через 1-2 дня после появления симптомов. Красная сыпь, похожая на наждачную бумагу, появляется на шее, лбу, щеках и груди. Затем он может распространиться на руки и спину.
 Сыпь обычно начинает исчезать через 2-7 дней.
Сыпь обычно начинает исчезать через 2-7 дней. - Если не лечить скарлатину, она может вызвать несколько серьезных заболеваний сердца, почек и печени.В сердце это называется ревматической лихорадкой.
- Не существует вакцины для предотвращения ангины или скарлатины. Лучший способ предотвратить скарлатину — часто мыть руки. Не делитесь столовыми приборами, постельным бельем, полотенцами или другими личными вещами.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения лечащего врача вашего ребенка:
- Знайте причину визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые ваш поставщик дает вам для вашего ребенка.

- Узнайте, почему прописано новое лекарство или лечение и как они помогут вашему ребенку. Также знайте, какие бывают побочные эффекты.
- Спросите, можно ли вылечить состояние вашего ребенка другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если ваш ребенок не принимает лекарство, не проходит обследование или процедуру.
- Если вашему ребенку назначен повторный прием, запишите дату, время и цель этого визита.
- Узнайте, как можно связаться с лечащим врачом вашего ребенка в нерабочее время. Это важно, если ваш ребенок заболел и у вас есть вопросы или вам нужен совет.
Скарлатина
Что такое скарлатина?
Скарлатина — инфекционное заболевание горла, вызываемое бактериями стрептококков группы А.
Эта группа бактерий может вызывать ряд других состояний, включая инфекции горла и тонзиллит, кожные инфекции (импетиго), раневые инфекции и острый ревматизм.
Заболевание чаще всего начинается у детей или взрослых с «ангины» или тонзиллита с последующим развитием кожной сыпи. Это не очень заразно, и инфекция легко лечится антибиотиками. Большинство детей полностью выздоравливают в течение недели или около того. Смерть от скарлатины сейчас крайне редка.
Как можно заболеть скарлатиной?
Бактерии обнаружены в носу и / или горле инфицированных людей и могут передаваться другим людям через:
- кашель или чихание (вдыхание капель, содержащих бактерии)
- Прямой контакт с инфицированным человеком, при котором бактерии могут передаваться при поцелуях или на руках
- прямой контакт с загрязненными поверхностями
- Использование одной и той же столовой посуды при совместном приеме пищи или питья с инфекционным человеком.

Кто подвергается наибольшему риску?
Любой человек может заразиться стрептококками группы А, но скарлатина чаще встречается у детей младшего и младшего школьного возраста.
Люди, живущие в одном доме или вступающие в тесный контакт с инфицированным человеком, который кашляет или чихает, подвергаются риску.
Признаки и симптомы
Признаки и симптомы появляются примерно через 1–3 дня после контакта с инфекционным человеком.
- Боль в горле, лихорадка (высокая температура) и опухшие миндалины и шейные железы являются типичными первыми симптомами.
- Мелкая красная (алая) сыпь появляется через 12–48 часов после появления симптомов. Он появляется на туловище и конечностях, выглядит как солнечный ожог и ощущается как наждачная бумага. Сыпь держится от 2 до 5 дней.
- Во время выздоровления кожа пальцев рук и ног может отслоиться.
- Язык становится очень красным (известный как «клубничный язык»).
 Другие общие симптомы включают головные боли, тошноту (тошноту) и рвоту, отсутствие чувства голода и общее недомогание.
Другие общие симптомы включают головные боли, тошноту (тошноту) и рвоту, отсутствие чувства голода и общее недомогание.
Инфицированных детей следует держать подальше от детских садов и школ до тех пор, пока они не выздоровеют и не менее 24 часов после начала лечения антибиотиками.
Как узнать, что у меня скарлатина?
Медицинский работник диагностирует скарлатину, взяв мазок из горла и отправив его в лабораторию для подтверждения.
Как долго это заразно?
Через 24 часа после начала приема антибиотиков вы больше не заразны.
Однако люди, которые не получают лечения и у которых есть симптомы боли в горле, могут оставаться заразными через 2–3 недели после заболевания.
Лечение скарлатины
Лечение состоит из курса антибиотиков (обычно пенициллина) для уничтожения бактерий и предотвращения серьезных осложнений, которые иногда могут возникнуть, в том числе сердца (ревматическая лихорадка) и болезни почек.
Важно принимать все антибиотики, прописанные врачом.
Пока у вас зараза
- Парацетамол может снизить высокую температуру (жар) и облегчить боль в горле. Поговорите со своим врачом об обезболивании.
- Пейте много воды.
- Отдохни побольше.
Как предотвратить скарлатину?
Вы можете предотвратить распространение скарлатины и ангины, следуя этому совету:
- При кашле или чихании прикрывайте рот и нос салфеткой.
- После использования салфетки выбрасывайте в мусорную корзину.
- Часто мойте руки водой с мылом, особенно после кашля или чихания.Также эффективны очистители для рук на спиртовой основе.
- Вымойте руки перед приготовлением пищи.
- Обратитесь к врачу, если у вас или у вашего ребенка есть симптомы боли в горле и лихорадки.
Куда обратиться за помощью
Помните
- Скарлатина — инфекция нечасто.
- Первым симптомом обычно является «ангина» или ангина, за которой следует сыпь.

- Антибиотики убивают бактерии и предотвращают осложнения.
Благодарности
Общественное здравоохранение
Эта публикация предназначена только для образовательных и информационных целей. Это не замена профессиональной медицинской помощи. Информация о терапии, услуге, продукте или лечении не подразумевает одобрения и не предназначена для замены рекомендаций вашего лечащего врача. Читатели должны иметь в виду, что со временем актуальность и полнота информации могут измениться.Всем пользователям следует обратиться за советом к квалифицированному специалисту в области здравоохранения для постановки диагноза и ответов на свои медицинские вопросы.
Причины, лечение и результат — DermNet
Автор: Hon A / Prof Amanda Oakley, дерматолог, Гамильтон, Новая Зеландия, 2002 г. Обновлено в сентябре 2015 г.
Что такое скарлатина?
Скарлатина — это бактериальное заболевание, которое часто проявляется характерной сыпью, состоящей из крошечных розовато-красных пятен, покрывающих все тело. Он поражает людей, недавно перенесших ангину (стрептококковое горло) или школьные язвы (импетиго), вызванные определенными штаммами бактерий стрептококка группы А. Токсин, выделяемый стрептококковыми бактериями, вызывает сыпь при скарлатине.
Он поражает людей, недавно перенесших ангину (стрептококковое горло) или школьные язвы (импетиго), вызванные определенными штаммами бактерий стрептококка группы А. Токсин, выделяемый стрептококковыми бактериями, вызывает сыпь при скарлатине.
Скарлатину в прошлом также называли скарлатиной.
Насколько распространена скарлатина и кто ею болеет?
Скарлатина не так распространена, как столетие назад, когда ее ассоциировали со смертельными эпидемиями. Разработка антибиотиков и их раннее использование для лечения стрептококковых инфекций предотвратило множество случаев скарлатины и отдаленных осложнений ревматической лихорадки.
Скарлатина чаще встречается у детей в возрасте 4-8 лет. К 10 годам до 80% детей вырабатывают пожизненные защитные антитела против стрептококковых токсинов, в то время как дети младше 2 лет все еще приобретают материнские антиэкзотоксиновые антитела. Мужчины и женщины страдают одинаково.
Как можно заболеть скарлатиной?
Стрептококковые инфекции группы А, вызывающие скарлатину, заразны. Стрептококковые бактерии могут передаваться от человека к человеку при вдыхании воздушно-капельным путем при кашле или чихании инфицированного человека.Бактерии также могут передаваться при прикосновении к инфицированной коже человека, страдающего стрептококковой инфекцией кожи, или при совместном использовании зараженной одежды, полотенец или постельного белья.
Стрептококковые бактерии могут передаваться от человека к человеку при вдыхании воздушно-капельным путем при кашле или чихании инфицированного человека.Бактерии также могут передаваться при прикосновении к инфицированной коже человека, страдающего стрептококковой инфекцией кожи, или при совместном использовании зараженной одежды, полотенец или постельного белья.
Скарлатина также может передаваться инфицированными людьми, которые являются носителями стрептококковых бактерий, но не проявляют никаких симптомов. Считается, что до 15-20% детей школьного возраста являются бессимптомными носителями.
Чтобы заболеть скарлатиной, вы должны быть чувствительны к токсину, вырабатываемому стрептококковыми бактериями. Следовательно, может случиться так, что двое детей из одной семьи могут иметь стрептококковые инфекции, но только у одного (который все еще чувствителен к токсину) развивается скарлатина.
Инкубационный период скарлатины обычно составляет 1–4 дня.
Кто подвержен риску скарлатины?
К группе наибольшего риска скарлатины относятся:
- Люди, живущие в переполненных местах, таких как школы-интернаты, детские сады или военные лагеря
- Дети старше 3 лет
- Люди, находящиеся в тесном контакте с больным фарингитом или кожной инфекцией
Каковы признаки и симптомы скарлатины?
Скарлатина обычно начинается с внезапной лихорадки, связанной с болью в горле, опуханием шейных лимфоузлов, головной болью, тошнотой, рвотой, потерей аппетита, опухшим красным клубничным языком, болью в животе, болями в теле и недомоганием.
Характерная сыпь появляется через 12–48 часов после начала лихорадки. Сыпь обычно начинается ниже ушей, шеи, груди, подмышек и паха, а затем распространяется на остальную часть тела в течение 24 часов.
Алые пятна или пятна, придающие вид вареного лобстера, часто являются первым признаком сыпи.
По мере того, как поражения кожи прогрессируют и становятся все более распространенными, они начинают выглядеть как солнечные ожоги с гусиными прыщами. Кожа может иметь ощущение грубой наждачной бумаги.
В складках тела, особенно в подмышках и локтях, хрупкие кровеносные сосуды (капилляры) могут разорваться и вызвать классические красные полосы, называемые линиями Пастии.Они могут сохраняться в течение 1-2 дней после исчезновения генерализованной сыпи.
У нелеченного пациента пик лихорадки наступает на второй день и постепенно возвращается к норме через 5-7 дней. При лечении соответствующими антибиотиками лихорадка обычно проходит в течение 12-24 часов.
Примерно на шестой день заражения сыпь начинает исчезать и появляется шелушение, как при солнечном ожоге кожи. Кожное шелушение наиболее заметно в подмышечных впадинах, паху и на кончиках пальцев рук и ног и может продолжаться до 6 недель.
Кожное шелушение наиболее заметно в подмышечных впадинах, паху и на кончиках пальцев рук и ног и может продолжаться до 6 недель.
Скарлатина
Как диагностируется скарлатина?
Диагноз скарлатины часто подозревают на основании характерного анамнеза и физического осмотра. Диагноз подтверждается:
- Посев мазка из горла или экспресс-тест на стрептококковый антиген, взятый из задней части глотки или миндалин
- Титры анти-дексойрибонуклеазы B и антистрептолизина-O
Как лечить скарлатину?
После подтверждения стрептококковой инфекции назначается курс антибиотиков, обычно пенициллина, продолжительностью до 10 дней.Очень важно пройти полный курс лечения антибиотиками, чтобы полностью избавиться от инфекции и снизить риск осложнений.
В некоторых случаях однократная доза пенициллина может быть введена внутримышечно. Пациентов с аллергией на пенициллин можно лечить альтернативным антибиотиком, например эритромицином.
Дополнительные методы лечения включают:
- Парацетамол, если он необходим при лихорадке, головной боли или боли в горле.
- Есть мягкую пищу и пить много прохладной жидкости, особенно если горло очень болезненно.
- Устные антигистаминные и смягчающие средства для облегчения зуда и сыпи.
- У маленьких детей ногти должны быть короткими, чтобы они не повредили кожу.
Температура обычно снижается в течение 12-24 часов после начала приема антибиотиков, и большинство пациентов выздоравливают через 4-5 дней с исчезновением кожных симптомов в течение нескольких недель.
Какие осложнения при скарлатине?
В настоящее время инфекция скарлатины обычно протекает доброкачественно при правильном диагнозе и лечении.Однако при отсутствии лечения или безуспешности лечения могут возникнуть следующие осложнения, вызванные стрептококковой инфекцией.
- Ревматическая лихорадка
- Средний отит
- Пневмония
- Септицемия
- Гломерулонефрит
- Остеомиелит
- Смерть
Ревматическая лихорадка, поражающая сердце, и гломерулонефрит, поражающий почки, могут нанести непоправимый вред организму и потребовать длительного лечения.
Как предотвратить скарлатину
Чтобы предотвратить распространение бактерий стрептококка, вызывающих скарлатину, инфицированного человека в идеале следует изолировать от других членов семьи, особенно от младенцев и младших братьев и сестер. Чтобы предотвратить распространение, храните стаканы и столовые приборы, используемые инфицированным человеком, отдельно от принадлежностей других членов семьи. Эти вещи необходимо тщательно вымыть в очень горячей мыльной воде, желательно с антибактериальным мылом или моющим средством.
Детей следует держать подальше от школы до тех пор, пока они не пройдут не менее 24 часов антибиотикотерапии и не появятся явные признаки улучшения.
.

 Внешне сыпь яркая, почти алая. Если присмотреться, можно заметить мельчайшие пузырьки. На ощупь она несколько возвышается над поверхностью кожи, шершавая. Если надавить – бледнеет под пальцем. Иногда детей беспокоит зуд;
Внешне сыпь яркая, почти алая. Если присмотреться, можно заметить мельчайшие пузырьки. На ощупь она несколько возвышается над поверхностью кожи, шершавая. Если надавить – бледнеет под пальцем. Иногда детей беспокоит зуд;
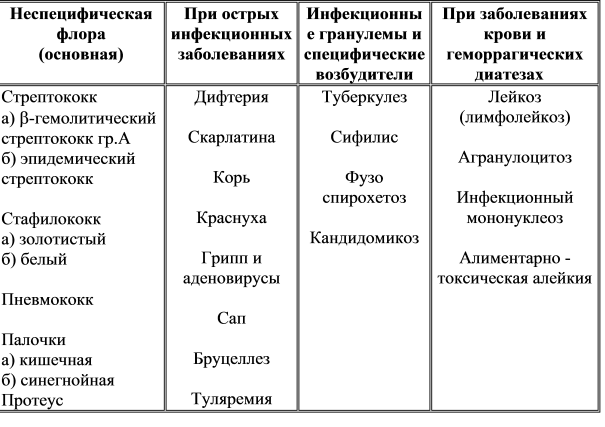 Это, так называемый, «малиновый язык» — характерный симптом скарлатины. В зеве могут быть изменения, характерные для ангины. Миндалины увеличиваются, краснеют и покрываются белым или желтоватым налетом. Если налет попытаться подковырнуть шпателем, он легко отделяется от миндалины.
Это, так называемый, «малиновый язык» — характерный симптом скарлатины. В зеве могут быть изменения, характерные для ангины. Миндалины увеличиваются, краснеют и покрываются белым или желтоватым налетом. Если налет попытаться подковырнуть шпателем, он легко отделяется от миндалины.
 Родители и другие члены семьи не должны есть из тарелки ребенка; пользоваться его ложкой; облизывать соску, бутылочку или еду ребенка;
Родители и другие члены семьи не должны есть из тарелки ребенка; пользоваться его ложкой; облизывать соску, бутылочку или еду ребенка;




 Сыпь обычно начинает исчезать через 2-7 дней.
Сыпь обычно начинает исчезать через 2-7 дней.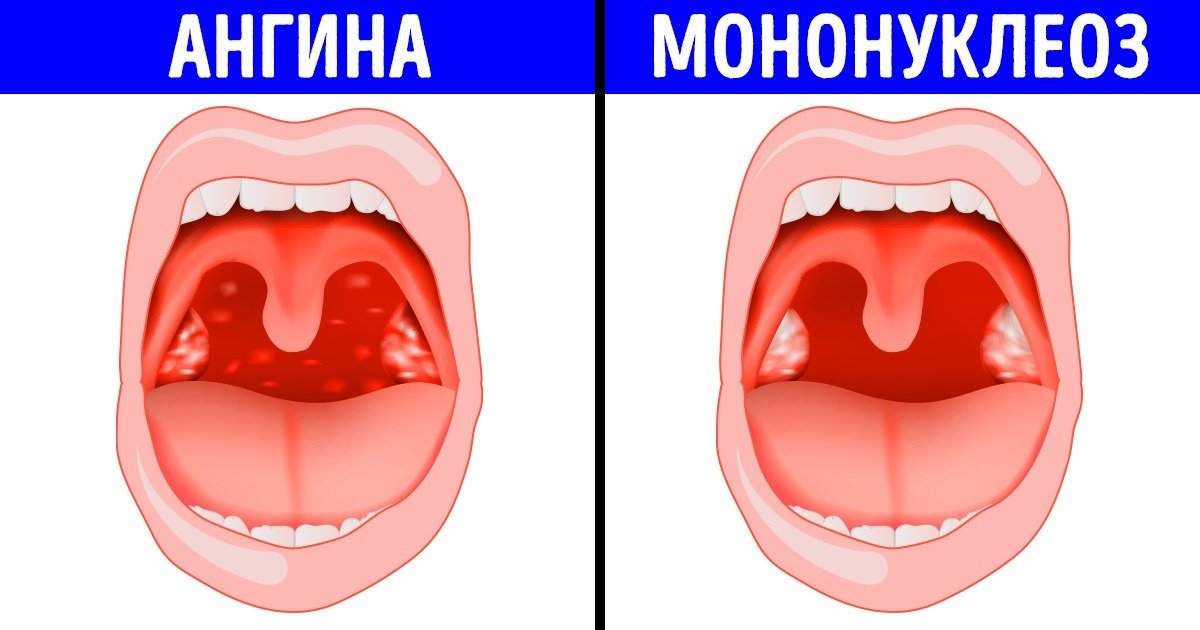

 Другие общие симптомы включают головные боли, тошноту (тошноту) и рвоту, отсутствие чувства голода и общее недомогание.
Другие общие симптомы включают головные боли, тошноту (тошноту) и рвоту, отсутствие чувства голода и общее недомогание.