УЗИ при беременности в Тюмени, цена и запись на приём
Цель проведения УЗИ при беременности
Сонографию беременным женщинам проводят трансвагинальным и трансабдоминальным способом. Первый метод обычно назначается на раннем сроке. Во время процедуры датчик вводится во влагалище. С его помощью подтвердить беременность можно, если задержка критических дней составляет от 4 дней. Трансабдоминальный способ при беременности используется гораздо чаще. Сканирование определяет внутриутробное развитие плода и патологии со стороны женской репродуктивной системы.
УЗИ – максимально информативная диагностическая процедура. В ходе ее проведения определяется количество эмбрионов, срок беременности, состояние матки и ее шейки, особенности строения пуповины и плаценты. Во втором триместре можно уже определить пол будущего ребенка. Полученные во время сканирования данные позволяют врачу своевременно провести профилактический курс лечения.
Кратность УЗИ во время беременности
Первое УЗИ подтверждает беременность. Обычно оно проводится в 5-6 недель. На его основании женщина ставится на учет, после чего акушер-гинеколог подбирает соответствующую состоянию пациентки программу ведения беременности.
Обычно оно проводится в 5-6 недель. На его основании женщина ставится на учет, после чего акушер-гинеколог подбирает соответствующую состоянию пациентки программу ведения беременности.
В дальнейшем плановое обследование беременной включает как минимум три УЗИ:
- Первое на сроке в 11-13 недель. Проводится с целью исключения замершей или внематочной беременности. На этом сроке уже можно исключить ряд генетических отклонений у плода по строению и размерам носовой косточки и толщине воротникового пространства;
- Второе между 20 и 22 неделями. Определяются пропорции строения скелета, развитие головного мозга и внутренних органов. На втором триместре отчетливо виден пол малыша. Оцениваются околоплодные воды – их излишек или недостаток указывает на возможное развитие вирусных заболеваний и генетических аномалий. Обязательно обращают внимание на длину шейки матки, так как отклонение от нормы может быть признаком угрозы преждевременных родов;
- Третье УЗИ назначается между 30 и 34 неделями.
 На этом сроке особое внимание уделяют ультразвуковому сканированию плаценты, определяется ее толщина, степень зрелости, положение. Также нужно определить предлежание плода, состояние матки и шейки для выбора тактики родоразрешения.
На этом сроке особое внимание уделяют ультразвуковому сканированию плаценты, определяется ее толщина, степень зрелости, положение. Также нужно определить предлежание плода, состояние матки и шейки для выбора тактики родоразрешения.
Второе и третье УЗИ проводится вместе с допплерометрией. То есть оценивается кровоток в маточной и пуповинной артериях, в аорте плода. Доплерометрия необходима для выявления внутриутробной гипоксии и плацентарной недостаточности. При этих патологиях пациенту необходимо срочная терапия, иначе могут возникнуть жизнеугрожающие осложнения.
Показания к внеплановым УЗИ
Три скрининговых ультразвуковых обследования рекомендуется сделать всем женщинам. Но по показаниям частота УЗИ может увеличиваться в разы. Данное исследование абсолютно безопасно как для ребенка, так и для будущей мамы, поэтому его можно на всех триместрах проводить неоднократно.
Наблюдающий за женщиной врач-акушер может назначить УЗИ на любом сроке, если:
- Выявлены патологии кровеносной системы, гестационный сахарный диабет, заболевания органов малого таза, генетические аномалии, передающиеся по наследству;
- Беременность многоплодная;
- В прошлом были преждевременные роды и выкидыши;
- Выявлены признаки инфекционных заболеваний;
- Есть признаки, указывающие на преждевременные роды;
- Полученные травмы.

3D и 4D УЗИ
После 25 недели беременная по своему желанию может пройти 3D-УЗИ. Изображение ребенка на монитор выводится в трехмерной проекции, что позволяет четко рассмотреть его личико и даже при желании получить на руки цветную фотографию. Трехмерное изображение показано и если нужно исключить такие патологии, как волчья пасть или незаращение спинного мозга.
4D-УЗИ — это объемное видеоизображение плода в реальном времени. Также осуществляется по желанию пациента.
Записаться на прием
В клиниках «Доктора Арбитайло» УЗИ беременным можно пройти на любом сроке. Записаться на прием в удобное время можно по телефону 8 (3452) 500-617 или на сайте через онлайн-форму.
Во сколько недель делают узи первое при беременности: что показывает
Если вынашивание плода протекает с нормальными показателями, то первое узи при беременности, всегда назначается в начале 2-го триместра. При возникновении подозрений на патологический процесс ультразвуковое исследование может быть применено на более ранних сроках, в таком случае, чаще всего используют трансвагинальное узи.
Когда и как делают первое узи беременным
Первое плановое узи во время вынашивания плода делается на сроке 11-13 недель. Именно в этот период ребенок достигает достаточных размеров, чтобы оценить анатомические параметры и сравнить их с общепринятыми стандартами. Чаще всего на этом этапе ультразвук проводится абдоминальным способом, когда водят датчиком по животу, таким образом, ультразвуковые волны проникают через брюшную стенку.Если у врача возникает подозрение на формирование патологического процесса, то первое узи при беременности делают на более ранних сроках. В таком случае, назначают трансвагинальный способ обследования, который предполагает введение ультразвукового датчика во влагалище беременной женщины. Метод позволяет уже на первых неделях можно установить срок и факт зачатия, увидеть динамику развития эмбриона.
УЗИ беременной трансвагинальным методом считается наиболее безвредным и совершенно не опасно для внутриутробного развития.
1 УЗИ после эко в большинстве случаев назначают на третьей неделе после переноса эмбрионов, а следующее исследование уже на 5-ой, с целью определения сердцебиения плода.
Что показывает первое узи при беременности
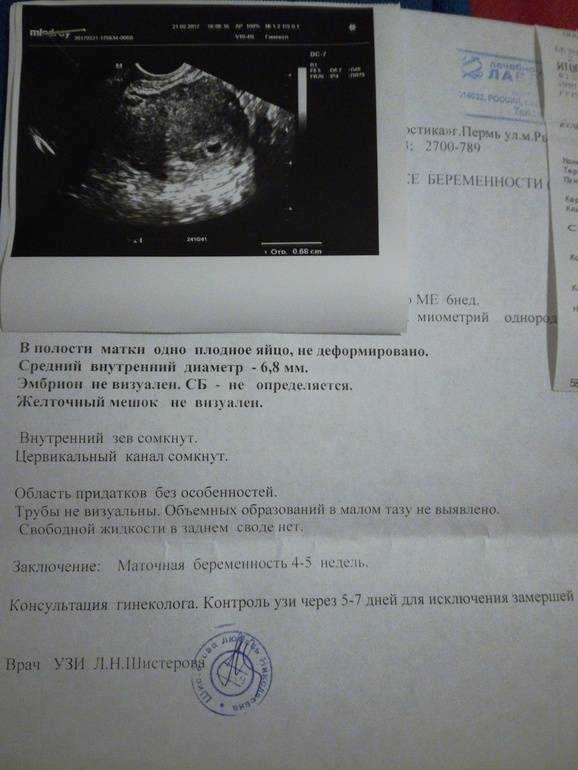
Прежде всего, на 1-ом ультразвуковом исследовании смотрят и подтверждают факт зачатия, а после оценивают параметры развития эмбриона:- на 1-3 неделях первое узи при беременности показывает место крепления плодного яйца, размер которого составляет около 3-4 мм, а также исключается риск внематочного формирования плода;
- на 3-4 неделях эмбрион достигает 4-5 мм, можно рассмотреть начальный этап формирования конечностей и пуповину;
- начиная с 5-7 недели можно услышать сердечный ритм плода;
-
период с 8-11 неделю гестации появляются точки окостенения и кости.

Расшифровка первого скрининга
Изначально в протокол ультразвукового исследования беременной заносится количество эмбрионов. При наличии многоплодного зачатия каждый плод будет оценивать в отдельности.В дальнейшем при расшифровке определяется копчико-теменной размер (КТР – расстояние от начала головы до копчика) и частота сердечных сокращений (ЧСС). Эти параметры должны соответствовать нормам, любое отклонение указывает на функциональную патологию формирования младенца.
Дополнительно применяется анализ на наличие хромосомных аномалий (синдром Дауна, Эдвардса и другие), которое проводится путем изучения трех маркеров.
 С этой целью на ультразвуке оценивается толщина воротникового пространства, параллельно производится забор крови для определения уровня ХГЧ и протеина-А.
С этой целью на ультразвуке оценивается толщина воротникового пространства, параллельно производится забор крови для определения уровня ХГЧ и протеина-А.Среди других показателей изучается расположение, состояние и место расположения хориона, неоднородная структура которого может указывать на инфекционный процесс внутри утробы матери.
Во время пренатальной диагностики также производится оценка состояния внутренних органов женщины. Особенно тщательному обследованию подвергаются маточная полость, придатки и мочеполовая система, которая при активном росте малыша будет испытывать значительную нагрузку.
В процессе раннего скрининга, после изучения всех параметров, врач обязательно покажет женщине ее младенца внутри утробы. В некоторых клиниках можно сделать запись первого УЗИ на видео.
Видео что показывают на первом узи при беременности
Пренатальное ультразвуковое сканирование
Ультразвуковое сканирование — это инструмент оценки, обычно используемый врачами во время беременности. Это безопасный и полезный способ получения изображений вашего ребенка и его/ее окружающей среды, чтобы предоставить полезную информацию о его/ее здоровье (рис. 14.1).
Это безопасный и полезный способ получения изображений вашего ребенка и его/ее окружающей среды, чтобы предоставить полезную информацию о его/ее здоровье (рис. 14.1).
Сканирование свиданий (неделя 6–12)
Первое УЗИ должно быть выполнено в вашем первый триместр беременности. В обычной ситуации сканирование покажет мешок ранней беременности в матке с плодом внутри мешка. Это можно увидеть уже на 5-6 неделе беременности. Визуализация беременности в утробе матери обнадеживает, потому что подтверждает, что она находится в правильном месте.
Хотя очень редко, беременность иногда может имплантироваться не в то место, например, в фаллопиевы трубы (известные как
внематочная беременность). Это случается с 1–2% всех беременностей.
Сердцебиение ребенка обычно становится заметным к 6 неделе беременности. Иногда ваш врач может использовать вагинальный датчик для сканирования, когда срок вашей беременности составляет от 5 до 6 недель.
Текущий срок беременности (возраст) вашей беременности можно рассчитать, взяв измерения вашего ребенка во время сканирования (Таблица 14.1).
После этого можно точно рассчитать ожидаемую дату родов (EDD). Это особенно важно для вашего врача, чтобы хорошо управлять вашей беременностью.
Это также поможет вам спланировать заранее, например, сообщить работодателю об отпуске по беременности и родам и принять все необходимые меры по уходу за ребенком до его рождения.
Действительно, точность УЗИ в первом триместре — в пределах недели. УЗИ в первом триместре также позволяет узнать, ожидаете ли вы двойню или даже тройню.
Сканирование воротникового пространства (неделя 11–14)
В последние годы УЗИ в первом триместре можно использовать для оценки риска развития у вашего ребенка синдрома Дауна (см. тесты на синдром Дауна).
тесты на синдром Дауна).
Это делается путем измерения толщины кожной складки (шейной прозрачности) на задней части шеи ребенка. Если складка на шее необычно толстая, это может указывать на то, что у вашего ребенка может быть синдром Дауна.
Другие причины могут включать аномалии сердца или даже другие, более редкие генетические синдромы. Этот тест достаточно точен для выявления синдрома Дауна, так как уровень обнаружения в руках опытных врачей составляет 80%. Так что подумайте об этом тесте, который совершенно безопасен для вашего ребенка.
Если ваш ребенок находится в оптимальном положении, ультразвуковое исследование через 11 недель может позволить визуализировать носовую кость ребенка (известную как носовая кость). Отсутствие носовой кости — тревожный признак, увеличивающий риск синдрома Дауна.
Скрининг (неделя 18–22)
Будучи будущей мамой, вы обнадеживаете, что ваш ребенок родится здоровым, без врожденных пороков развития. Ультразвуковое сканирование можно использовать для скрининга, чтобы найти аномалии в физическом строении ребенка, например, в сердце, легких, позвоночнике, головном мозге, длинных костях ног или рук, органах брюшной полости, таких как печень, желудок, кишечник, почек, мочевого пузыря и даже проверить наличие расщелины губы и неба.
Ультразвуковое сканирование можно использовать для скрининга, чтобы найти аномалии в физическом строении ребенка, например, в сердце, легких, позвоночнике, головном мозге, длинных костях ног или рук, органах брюшной полости, таких как печень, желудок, кишечник, почек, мочевого пузыря и даже проверить наличие расщелины губы и неба.
Обнаружение определенных аномалий во время ультразвукового сканирования также может насторожить врачей о возможности синдрома Дауна или других генетических аномалиях у ребенка. Затем можно провести дополнительное тестирование, чтобы исключить их.
Ультразвуковой скрининг физических аномалий обычно проводится примерно на пятом месяце или 20-й неделе беременности. Его выполняет врач-сонографист или акушер с использованием довольно современного ультразвукового аппарата, обеспечивающего превосходное разрешение изображений. Точность сканирования составляет около 70% при обнаружении всех аномалий.
Примечание:
Несмотря на то, что проводится структурное скрининговое сканирование, обнаружение структурных проблем никогда не будет точным на 100%.
Сканирование роста (32–36 недель)
На более поздних сроках беременности важно следить за ростом вашего ребенка. Ваш врач будет следить за этим, в большинстве случаев осматривая вас и измеряя высоту вашего живота во время ваших регулярных посещений.
УЗИ с позднего Второй триместр может помочь подтвердить, что ваш ребенок хорошо растет. Мы также можем сказать, достаточно ли амниотической жидкости в «водяном мешке» для ребенка. Это говорит нам о состоянии здоровья малыша.
Это сканирование также полезно для определения положения вашего ребенка и расположения плаценты в матке. Это поможет вашему врачу решить, безопасно ли рожать вашего ребенка через обычные родовые пути или может потребоваться кесарево сечение.
Доплеровское сканирование
Иногда для более специфических состояний может использоваться более специализированный режим УЗИ, называемый ультразвуковым допплеровским сканированием.
Например, при замедлении роста ребенка или подозрении на анемию (низкий гемоглобин) у ребенка. Допплеровское сканирование может помочь получить дополнительную информацию о состоянии кровотока в плаценте и состоянии здоровья ребенка.
Знаете ли вы?
- Вы можете определить пол вашего ребенка с помощью ультразвукового сканирования через 16-20 недель после беременности.
- Все органы вашего ребенка формируются к 16 неделе беременности.
- На 16 недель беременности ваш ребенок весит около 146 г и имеет длину около 12 см, что соответствует размеру авокадо.
- Ваш ребенок теперь может слышать ваш голос и сердцебиение. Музыка и голос матери успокаивают малыша.
- Ваш ребенок также может совершать сосательные, глотательные и дыхательные движения.

- Сердце вашего ребенка теперь перекачивает около 6 галлонов крови в день!
Часто задаваемые вопросы
1. Что я ожидаю от УЗИ?
Вас попросят лечь на кушетку, спиной вниз. Освещение будет приглушено, чтобы врачу было легче увидеть изображения вашего ребенка. Ультразвуковое сканирование проводится с размещением сканирующего датчика на животе. Перед этим на животик наносится гель. В первые недели беременности можно использовать зонд, введенный во влагалище, чтобы четко видеть ребенка.
2. Когда мне следует идти на первое УЗИ во время беременности?
Сканирование в течение первого триместра (первые 12 недель) очень полезно для вас, чтобы узнать свою беременность и дату родов. Это важно для вашего врача для оптимального ведения беременности. Однако слишком раннее сканирование во время беременности не даст необходимой информации, так как развивающийся ребенок не виден на снимке до 5-6 недель беременности (с первого дня последней менструации, если у вас регулярный 28-дневный цикл).
3. Безопасно ли УЗИ для моего ребенка?
Несмотря на то, что безопасность ультразвукового сканирования во время беременности подтверждена профессиональными экспертами и в настоящее время является распространенным инструментом оценки беременности, по-прежнему важно проявлять осторожность. Вы должны понимать цель и причину каждого УЗИ. Кроме того, врачи будут следить за тем, чтобы каждое ультразвуковое исследование проводилось тщательно и в разумные сроки.
4. Что такое 3D-сканирование и нужно ли оно мне?
Трехмерное УЗИ позволяет получить трехмерное изображение плода. Датчик делает серию изображений, а компьютер обрабатывает эти изображения и представляет их в виде трехмерного изображения. Эти дорогостоящие сканы в настоящее время считаются «социальными сканами» и, как правило, не повышают ценность диагностики структурных проблем плода. Иногда это может помочь очертить небольшие структурные проблемы, такие как аномалии пальцев рук или ног и незначительные дефекты кожи. Большинство больниц не предлагают 3D-сканирование в качестве обычного сканирования.
Иногда это может помочь очертить небольшие структурные проблемы, такие как аномалии пальцев рук или ног и незначительные дефекты кожи. Большинство больниц не предлагают 3D-сканирование в качестве обычного сканирования.
5. Какова вероятность того, что у моего ребенка будет серьезная аномалия плода?
В общей популяции риск наличия у плода крупного структурного врожденного дефекта составляет 2–3%. Хотя не все аномалии могут быть выявлены с помощью ультразвукового сканирования, многие из них могут быть выявлены. Когда всестороннее обследование плода в норме, риск серьезной аномалии составляет около 1%. Некоторые структурные проблемы, такие как пороки сердца, могут повториться при последующих беременностях. Обязательно проконсультируйтесь с врачом, который проинформирует вас о возможных рисках.
Благодарность
Источник: д-р ТАН Тиам Че, д-р ТАН Ким Тэн, д-р ТАН Хенг Хао, д-р ТИ Чи Сенг Джон, Новое искусство и наука о беременности и родах , World Scientific 2008.
Посетите Parent Hub, для больше полезных советов и руководств для здоровой беременности.
Загрузите приложение HealthHub на Google Play или Apple Store, чтобы получить доступ к большему количеству советов по здоровью и благополучию у вас под рукой.
Когда во время беременности слышно сердцебиение?
В: Когда человеческое сердце полностью развито и когда во время беременности можно услышать сердцебиение?
A: Развивающееся сердце имеет все первичные структуры примерно через девять недель беременности. Некоторые формы ультразвука могут обнаружить сердечную деятельность у эмбриона на шестой неделе, но сердцебиение не будет слышно до 10 недель на допплеровском фетальном мониторе.
ПОЛНЫЙ ВОПРОС
Когда НАСТОЯЩЕЕ сердце полностью функционирует и формируется?
Когда врачи действительно слышат сердцебиение?
Я был сбит с толку после прочтения статьи Popular Science вместе с информацией, предоставленной MayoClinic. Спасибо за любую информацию, которую вы можете предоставить.
Спасибо за любую информацию, которую вы можете предоставить.
ПОЛНЫЙ ОТВЕТ
За последние четыре месяца в пяти штатах (Кентукки, Миссисипи, Огайо, Джорджия и Луизиана) были приняты законы, запрещающие аборты, если во время беременности обнаруживается сердцебиение, что обычно возможно на шестой неделе беременности. , или четвертая неделя после зачатия.
По этой причине защитники прав на аборт, такие как Planned Parenthood, называют эти меры шестинедельным запретом на аборт. Другие, в том числе сторонники, называют их законом о «сердцебиении», а иногда и о «сердцебиении плода». Законы всех штатов разрешают аборт, если жизнь или физическое здоровье беременной женщины находятся в серьезной опасности, но лишь некоторые делают исключения в случае фатальных хромосомных аномалий у плода или в случаях изнасилования или инцеста.
«Сердцебиение плода» — это скорее юридический термин, чем медицинский, поскольку в некоторых законах штатов конкретно определяется, что плод существует с момента зачатия. Однако в медицине плод не существует до восьми недель после оплодотворения или в конце 10-й недели беременности, когда начинают формироваться все основные системы органов. До этого правильный термин — эмбрион.
Однако в медицине плод не существует до восьми недель после оплодотворения или в конце 10-й недели беременности, когда начинают формироваться все основные системы органов. До этого правильный термин — эмбрион.
Хотя ни один из законов в настоящее время не действует, а некоторые из них уже были заблокированы в суде, освещение в новостях законодательства привело к путанице. Например, в статье Popular Science сердцебиение в шесть недель описывалось как «ритм, который врач может уловить на УЗИ», заявляя, что «это не сердцебиение, потому что у эмбриона нет сердца».
Американский колледж акушеров и гинекологов также заявил в своем заявлении: «То, что интерпретируется как сердцебиение в этих счетах, на самом деле является вызванным электричеством мерцанием части ткани плода, которая станет сердцем по мере развития эмбриона. Таким образом, ACOG не использует термин «сердцебиение» для описания этих законодательных запретов на аборты, потому что это вводящий в заблуждение язык, не соответствующий анатомическим и клиническим реалиям этой стадии беременности».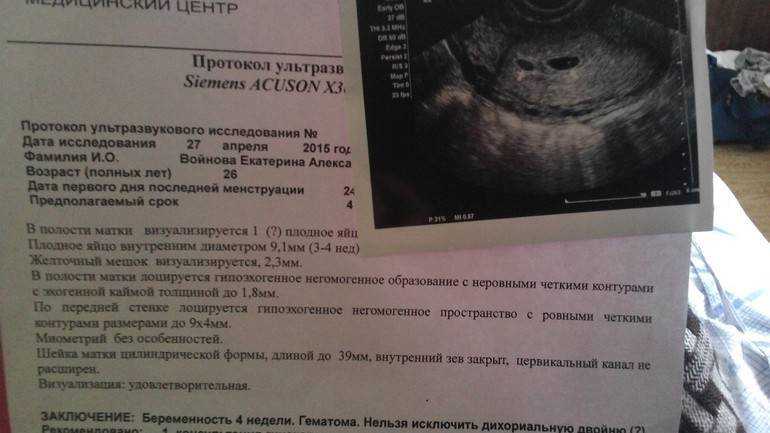
В то же время многие медицинские интернет-сайты, в том числе клиника Майо, упоминают сердце и его работу на ранних сроках беременности. Во многих медицинских учебниках слова «сердце» и «сердцебиение» используются для обозначения развивающегося сердца эмбриона.
В этих источниках не так много подробностей о том, как происходит развитие сердца, поэтому неудивительно, что наш читатель был сбит с толку.
Точные ответы на эти вопросы зависят от индивидуальных представлений, но сердце не имеет всех своих основных компонентов до начала 10-й недели беременности. Биение происходит раньше, в самом конце пятой недели или в начале шестой недели, когда сердце еще незрелое и лишено большинства своих идентифицируемых особенностей, включая иконические камеры. Сердцебиение проявляется примерно в это же время или вскоре после этого в виде мерцающих движений на УЗИ. Только позже, после 10-й недели или позже, с помощью допплеровского фетального монитора слышно сердцебиение.
Мы пройдемся по тому, что известно о развитии сердца, чтобы получить больше информации. Мы также расскажем о различных способах мониторинга сердцебиения во время беременности и о медицинском значении раннего обнаружения сердцебиения.
Мы также расскажем о различных способах мониторинга сердцебиения во время беременности и о медицинском значении раннего обнаружения сердцебиения.
Но сначала краткое объяснение того, как рассчитываются недели беременности, потому что на этот раз есть несколько способов подсчета. Один из способов — считать от оплодотворения или от встречи сперматозоида с яйцеклеткой. Однако даты оплодотворения обычно неизвестны, поэтому беременность чаще измеряют по последней менструации. Этот способ подсчета, также называемый гестационным возрастом, включает примерно две недели до зачатия. В результате шестинедельная беременность по этому показателю включает всего около четырех недель фактической беременности. Нормальная беременность длится примерно 40 недель.
Первым признаком беременности часто является задержка менструации, которая возникает в среднем через 14 дней после зачатия или через четыре полные недели беременности. Однако многие женщины не имеют регулярных менструаций, поэтому они могут не знать о своей беременности до позднего времени.
Чтобы быть последовательным, мы будем ссылаться на недели беременности, измеряемые от последней менструации, но в некоторых случаях также будем указывать дни с момента зачатия, поскольку это стандартное измерение в эмбриологии.
Развитие сердца 101
Мы ознакомились с несколькими учебниками по эмбриологии и несколькими научными обзорами и исследовательскими работами, чтобы узнать о развитии сердца, а также поговорили с детским кардиологом и исследователем Колином Фун из Нью-Йоркского университета Langone Health.
Согласно Phoon, хорошее эмпирическое правило заключается в том, что развитие сердца происходит в течение четырехнедельного периода, начиная с шестой недели беременности. Перед шестой неделей он сказал: «Сердца нет; ничего не бьется».
Учебники и научные статьи не всегда дают одинаковые точные даты для каждой вехи, и время часто экстраполируется из исследований на животных. Таким образом, ученые могут в конечном итоге узнать больше и пересмотреть свои временные рамки. Но общее мнение состоит в том, что примерно через 21-23 дня после зачатия две группы клеток, которые образуют подковообразную форму, сливаются вместе, образуя крошечную полую трубку. Эта трубка известна как сердечная трубка и изначально очень проста. Оно прямое, немного похожее на соломинку и не имеет камер, типичных для развитого сердца.
Но общее мнение состоит в том, что примерно через 21-23 дня после зачатия две группы клеток, которые образуют подковообразную форму, сливаются вместе, образуя крошечную полую трубку. Эта трубка известна как сердечная трубка и изначально очень проста. Оно прямое, немного похожее на соломинку и не имеет камер, типичных для развитого сердца.
Очень скоро после формирования трубки некоторые клетки трубки начинают спонтанно сокращаться, создавая первое сердцебиение, хотя сердечная трубка может не перекачивать кровь еще день или два. Учебники и документы также привязывают это примерно к 21-23 дням после оплодотворения, или к пяти полным неделям беременности, или к нескольким дням шестой недели.
В течение следующих нескольких дней сердечная трубка удлиняется и образует петли, изгибаясь и скручиваясь в более узнаваемую форму сердца. «Это делает кучу забавных извилин», — сказал Фун. «Он должен изгибаться сам по себе, он должен зацикливаться. В конечном итоге она должна стать четырехкамерной и четырехклапанной», — сказал он, добавив, что вены и артерии, включая аорту, которая на раннем этапе существует как ряд сосудов, также должны развиваться.
Процесс формирования разделенных сердечных камер начинается примерно на 28-й день или шесть полных недель беременности, когда начинает формироваться ткань, разделяющая трубку. Камеры включают верхнюю левую камеру или левое предсердие, которое после рождения будет собирать богатую кислородом кровь, поступающую из легких, а также правое предсердие, которое собирает обедненную кислородом кровь, поступающую из остальной части тела. Две нижние камеры, или желудочки, выполняют обратные функции и перекачивают кровь обратно либо в легкие, либо в остальную часть тела. У эмбриона и плода кислород поступает не из легких, а от матери через плаценту.
Последними ключевыми элементами сердца, которые начинают развиваться, являются клапаны, которые являются важными клапанами между верхней и нижней камерами, а также между желудочками и основными артериями. Они гарантируют, что кровь движется только в одном направлении через сердце.
Формирование камеры и клапана занимает около трех недель.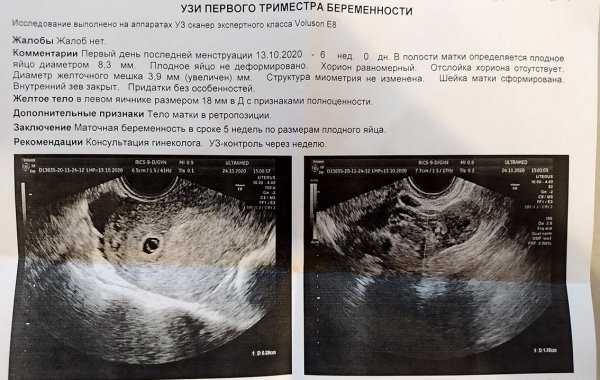 Основываясь на 3D-изображениях человеческих эмбрионов, ученые могут идентифицировать все основные структуры через девять недель и один день беременности, когда весь процесс в основном завершен.
Основываясь на 3D-изображениях человеческих эмбрионов, ученые могут идентифицировать все основные структуры через девять недель и один день беременности, когда весь процесс в основном завершен.
Это не значит, что развитие сердца не продолжается. Как поясняется в одном учебнике по кардиологии: «Сердце — первый функциональный орган эмбриона млекопитающего; однако его полное развитие охватывает весь внутриутробный период и завершается только в постнатальный период». Например, на более поздних сроках беременности происходит некоторая тонкая настройка клапанов, и, конечно же, все сердце продолжает расти. Сердечная мышца также меняет свой состав и структуру с течением времени, включая переход к более зрелой спиральной организации во втором триместре. Но большая часть действий, связанных с развитием, происходит в течение этих первых девяти-десяти недель.
Обнаружение сердцебиения
Сердцебиение впервые обнаруживается при трансвагинальном УЗИ, обычно после шести полных недель беременности, но иногда и на шестой неделе.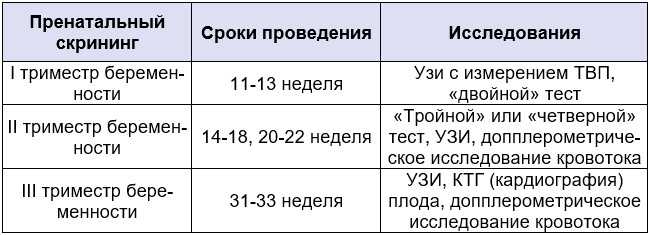
Сканирование в реальном времени, однако, не дает будущим родителям слышимого сердцебиения.
Как объяснила Эрика Вернер, врач-гинеколог Брауновского университета и член правления Общества материнско-фетальной медицины, УЗИ на этом этапе проводится только визуально.
«Вы видите небольшое мерцание, — сказала она. «Вот и все.»
Ультразвук улавливает легкое движение развивающегося сердца, когда оно бьется, поскольку высокочастотные звуковые волны исходят из аппарата, отражаются обратно при попадании на различные виды жидкостей и тканей и используются для формирования изображение.
Трансвагинальное УЗИ, или УЗИ, при котором используется датчик, вводимый во влагалище, проводится ближе к растущему эмбриону, поэтому с большей вероятностью обнаружит сердечное движение до шести недель. По словам Вернера, более стандартное УЗИ брюшной полости можно использовать после шести-восьми полных недель.
Но даже в этом случае это может зависеть от множества факторов. По словам Вернера, при обоих типах УЗИ возможность обнаружения сердцебиения зависит от веса пациента, наличия рубцовой ткани и положения матки и плода. По ее словам, чем больше тканей вы должны проникнуть со звуковыми волнами, тем меньше вероятность того, что ультразвук сможет уловить сердцебиение.
По словам Вернера, при обоих типах УЗИ возможность обнаружения сердцебиения зависит от веса пациента, наличия рубцовой ткани и положения матки и плода. По ее словам, чем больше тканей вы должны проникнуть со звуковыми волнами, тем меньше вероятность того, что ультразвук сможет уловить сердцебиение.
Даже качество аппарата УЗИ имеет значение. Вернер отметил, что в местах с плохими машинами мерцание может проявиться только через несколько недель.
То, что большинство родителей воспринимает как первое слышимое «сердцебиение» во время беременности, исходит от устройства, известного как акустический допплер или доплеровский фетальный монитор. Аппарат портативный и также использует ультразвуковые волны, используя доплеровский сдвиг.
Технически звуки сердца, издаваемые аппаратом, не являются фактическим звуком сердцебиения плода. Как поясняется в руководстве по эксплуатации одного из таких устройств, звук — это усиленная версия разницы между передаваемым и принимаемым сигналами. «Важно помнить, что звук, который вы слышите, — это искусственный звук, частота (высота) которого пропорциональна скорости движущейся цели», — говорится в инструкции. «Это не настоящий звук, издаваемый кровью, бегущей по артерии или вене, или движением сердца плода».
«Важно помнить, что звук, который вы слышите, — это искусственный звук, частота (высота) которого пропорциональна скорости движущейся цели», — говорится в инструкции. «Это не настоящий звук, издаваемый кровью, бегущей по артерии или вене, или движением сердца плода».
Вернер сказала, что обычно она не пробует акустическую допплерографию на пациентах по крайней мере до 10 недель, а на пациентах с ожирением она все еще может не работать до 12-14 недель.
Ультразвуковая допплерография, которая отличается от портативных мониторов, также может обеспечить звуковое и визуальное подтверждение сердцебиения во время беременности, включая более детальную оценку кровотока плода. Однако Американский институт ультразвука в медицине не одобряет использование таких аппаратов в первом триместре.
Чтобы услышать истинное сердцебиение, будущие родители могут обратиться к стетоскопу — если они готовы ждать. Согласно 25-му изданию «Williams Obstetrics», стандартный стетоскоп успешно улавливает сердцебиение плода у 80% пациенток после 20 недель и у всех пациенток после 22 недель.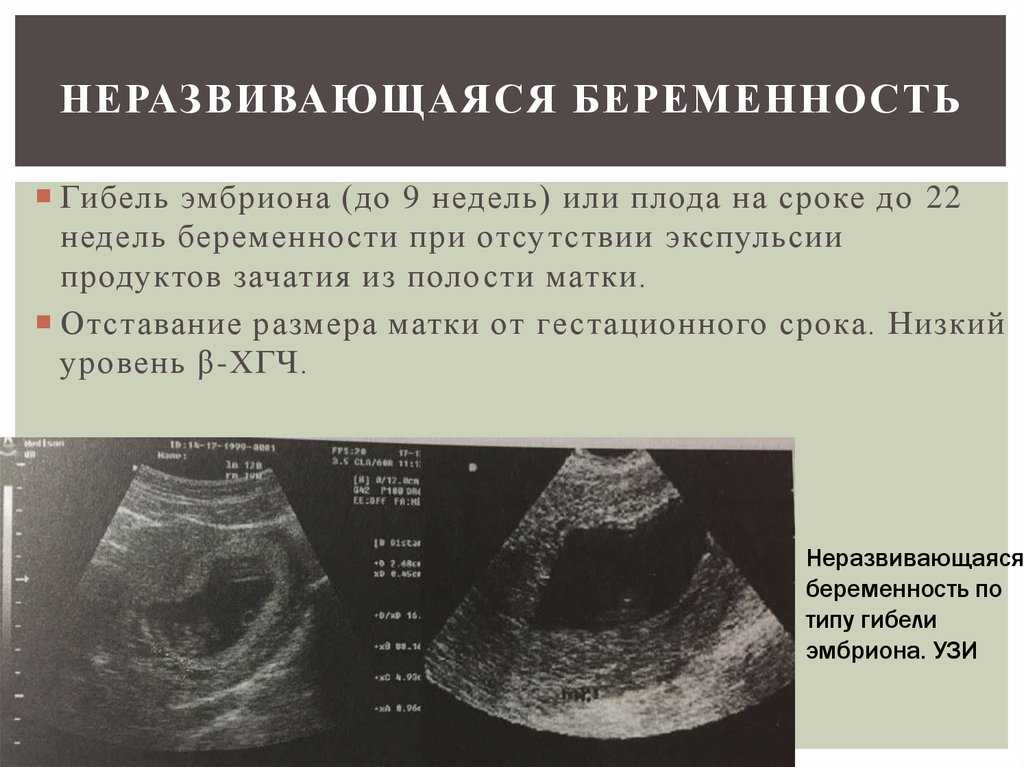 Но Вернер сказала, что в ее практике большинство акушеров-гинекологов даже не носят с собой стетоскопы. «Во всех комнатах, — сказала она, — есть акустический допплер».
Но Вернер сказала, что в ее практике большинство акушеров-гинекологов даже не носят с собой стетоскопы. «Во всех комнатах, — сказала она, — есть акустический допплер».
Что означает раннее обнаружение сердцебиения
В медицине определение сердцебиения имеет важное значение, поскольку оно сигнализирует о том, что эмбрион или плод жив и что беременность скорее всего не сохранится.
Согласно 7-му изданию «Акушерство: нормальная и проблемная беременность», при выявлении сердечной деятельности только около 2-3% беременностей у женщин с низким риском прерываются.
Частота выкидышей, однако, может быть намного выше в других группах. Одно исследование, например, показало, что у женщин в возрасте 36 лет и старше, получающих лечение от бесплодия, 16% беременностей закончились выкидышем даже после подтверждения сердечной деятельности на восьмой неделе.
Таким образом, сердцебиение не является гарантией продолжения или здоровой беременности, хотя и является необходимым условием.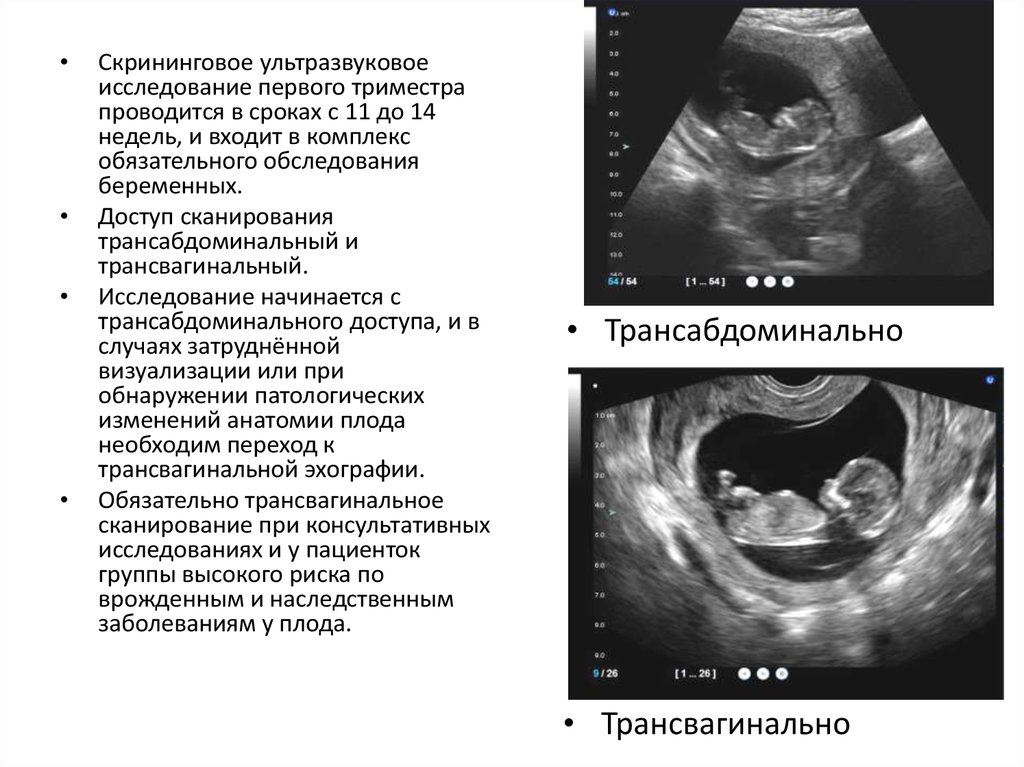
Следует также упомянуть, что сердцебиение не обязательно означает, что плод жизнеспособен или способен выжить вне матки. Старые зародыши могут быть такими, но уже через шесть недель ни один эмбрион не способен жить самостоятельно, даже при наличии медицинской помощи. Согласно UpToDate, медицинскому онлайн-ресурсу для врачей, многие младенцы будут жить, если родятся после 26 недель беременности, но почти никто не выживет, если родится до 22 полных недель.
Жизнеспособность является важной правовой вехой в отношении абортов. В 1992, Верховный суд постановил в деле Planned Parenthood v. Casey, что женщины имеют право на аборт до достижения жизнеспособности плода и что штаты не могут на законных основаниях налагать «неоправданное бремя» или создавать «существенные препятствия на пути женщины, стремящейся сделать аборт, » до этого времени.
Источники
Грин, Грег и Мириам Берг. «Не называйте счета за 6-недельный аборт «сердцебиением». Вот почему». Блог Планируемое отцовство. 25 апреля 2019 г., по состоянию на 25 июля 2019 г.
25 апреля 2019 г., по состоянию на 25 июля 2019 г.
Генеральная ассамблея Огайо. «Сенатский законопроект 23, запрещающий аборты при обнаружении сердцебиения». (По состоянию на 10 апреля 2019 г..)
Генеральная ассамблея Кентукки. «Сенатский законопроект 9, ЗАКОН, касающийся абортов и объявления чрезвычайной ситуации». (Подписано губернатором 15 марта 2019 г.)
Институт Гуттмахера. Обновления государственной политики. 15 июля 2019 г., по состоянию на 26 июля 2019 г.
Шрайнер, Брюс. «ACLU стремится заблокировать измерение сердцебиения плода в Кентукки». АП. 15 марта 2019 г.
de Vogue, Ariane. «Федеральный судья блокирует закон Миссисипи об абортах». CNN. 24 мая 2019 г.
Браун, Хейвуд Л. Стадии развития плода. Руководство Merck для потребителей. ноябрь 2016 г., по состоянию на 26 июля 2019 г..
Словарь онкологических терминов NCI. плод. По состоянию на 26 июля 2019 г.
Salomon, LJ, et. др. «Практические рекомендации ISUOG: проведение УЗИ плода в первом триместре». УЗИ в акушерстве и гинекологии. 41:102–113, 2013.
УЗИ в акушерстве и гинекологии. 41:102–113, 2013.
Фелтман, Рэйчел. «Шесть фактов о беременности, которые заставят вас дважды подумать о недавних счетах за аборты». Популярная наука. 15 мая 2019 г.
Андерсон, Тед Л. Заявление ACOG о языке, используемом для описания аборта. Приведено в электронном письме, отправленном на FactCheck.org 5 июня 2019 г..
Клиника Мэйо. УЗИ плода. 26 января 2019 г., по состоянию на 25 июля 2019 г.
Американский колледж акушеров и гинекологов. Как растет ваш плод во время беременности. Апрель 2018 г., по состоянию на 25 июля 2019 г.
Карлсон, Брюс М. «Сердечно-сосудистая система», глава в книге «Эмбриология человека и биология развития», 6-е издание. Elsevier: 2019.
Хилл, Массачусетс, «Эмбриология UNSW», 19-е издание. 2019. По состоянию на 25 июля 2019 г.
Schoenwolf, Gary, et. др. «Развитие сердца», глава 12 «Эмбриологии человека Ларсена», 5-е издание. Черчилль Ливингстон, 2015.
Андерсон, Дебора Дж. и Роберт Х. Андерсон. «Развитие и строение желудочков в сердце человека». Детская кардиология. 30(5):588-96, 2009.
и Роберт Х. Андерсон. «Развитие и строение желудочков в сердце человека». Детская кардиология. 30(5):588-96, 2009.
Фун, Колин. Адъюнкт-профессор педиатрии, Нью-Йоркский университет здоровья Лангоне. Интервью с FactCheck.org. 6 июня 2019 г.
Сильва, Марк. «Развитие человеческого сердца». Американский журнал медицинской генетики, часть A. 164A(6):1347-71, 2014 г.
Phoon, Colin. «Физиология кровообращения в развивающемся эмбрионе». Текущее мнение в педиатрии. 13(5):456-464, 2001.
Американская кардиологическая ассоциация. Кровообращение плода. По состоянию на 25 июля 2019 г.
Американская кардиологическая ассоциация. Как работает здоровое сердце. По состоянию на 25 июля 2019 г.
Торрес, Мигель и Сильвия Мартин-Пуч. «Молекулярное и клеточное развитие сердца», глава 8 книги Херста «Сердце», 14-е издание. McGraw-Hill Medical, 2017.
Перволараки, Элефтерия, и др. др. «Развитие миокарда желудочков и роль коннексинов в сердце плода человека». Научные отчеты. 7(1):12272, 2017.
Научные отчеты. 7(1):12272, 2017.
Кришнан, Анита и др. др. «Подробное сравнение развития сердца мыши и человека». Педиатрические исследования. 76(6): 500-7, 2014.
Национальный институт биомедицинской визуализации и биоинженерии. УЗИ. Июль 2016 г., по состоянию на 25 июля 2019 г.
MedlinePlus. Трансвагинальное УЗИ. 19 апреля 2018 г., по состоянию на 25 июля 2019 г.
Вернер, Эрика. Адъюнкт-профессор акушерства и гинекологии Брауновского университета. Интервью с FactCheck.org. 12 июня 2019 г.
Всемирная организация здравоохранения. «Детектор сердца плода, ультразвуковой». 2011.
Хантли Хелскеа Лимитед. «Руководство по обслуживанию высокочувствительных карманных допплеров Huntleigh». По состоянию на 25 июля 2019 г.
Американский институт ультразвука в медицине. «Заявление AIUM об измерении частоты сердечных сокращений плода». 17 ноября 2011 г., по состоянию на 25 июля 2019 г.
Американский институт ультразвука в медицине. «Заявление о безопасном использовании ультразвуковой допплерографии во время сканирования на 11-14 неделе (или ранее во время беременности)».

 На этом сроке особое внимание уделяют ультразвуковому сканированию плаценты, определяется ее толщина, степень зрелости, положение. Также нужно определить предлежание плода, состояние матки и шейки для выбора тактики родоразрешения.
На этом сроке особое внимание уделяют ультразвуковому сканированию плаценты, определяется ее толщина, степень зрелости, положение. Также нужно определить предлежание плода, состояние матки и шейки для выбора тактики родоразрешения.