Плановое кесарево сечение под общим наркозом – стоит ли опасаться? (мой опыт)
Необходимость проведения кесарева сечения настораживает и пугает многих женщин. Одни боятся что их «будут резать», некрасивых швов на животе и болезненного восстановления. Другие в первую очередь опасаются, что операция и наркоз плохо скажутся на ребенке. Когда кесарево осуществляется запланировано, у женщины есть время узнать необходимую информацию и морально настроиться на проведение операции.
Показания и течение беременности
Тот факт что, мне предстоит кесарево сечение, я отчетливо понимала с самого начала беременности, хотя однозначного ответа врачи долгое время не давали. Причина кесарева сечения –эстрагенитальная патология, а конкретно стойкие последствия перенесенного ДЦП. Это не хроносомная аномалия и не генетическое заболевание. Оба моих родителя и родная сестра полностью физически и психически здоровы. Моя болезнь – следствие преждевременных и тяжелых родов у мамы. ДЦП не передается по наследству, хотя по утверждениям генетиков, эмпирический риск, что у ребенка тоже будет ДЦП составляет 3%. Естественно, повторить печальный опыт моей мамы мне не хотелось, и морально я склонялась к кесареву, как более надежному способу появления на свет своего ребенка.
загрузка…
Помимо терапевта, окулиста и стоматолога, которых нужно пройти каждой беременной женщине при постановке на учет, мне еще пришлось посетить генетика, невролога и травматолога. Проходила врачей я дважды: на сроке 12-16, и на сроке 36-38 недель.
Невролог просто переписала основной диагноз, и вопрос родоразрешения оставила на откуп профильных специалистов. После осмотра травматолога выяснилось, что у меня перекошенный таз, и это есть относительным показанием к операции, однако окончательное решение должен принять гинеколог.
Гинекологи с принятием окончательного решения не спешили. На сроке 36 недель беременности, я уже надеялась получить направление на плановое кесарево, однако этого не произошло. С одной стороны врачи всячески меня пугали, что в самый ответственный момент мышцы нижней части тела могут не сработать и у меня не получится родить самой, с другой стороны и вопрос об операции оставался открытым. Никто из врачей не брал на себя ответственность за мои благополучные естественные роды, но и направление на кесарево сечение не давали. И итоге, на 38 неделе беременности, врачи женской консультации направили меня в отделение патологии беременных, с формулировкой «на дородовую подготовку».
Могу лишь сказать, что сама беременность у меня прошла идеально: я ни разу не лежала на сохранении, не принимала гормональных препаратов, и весь период вела в меру активный образ жизни.
Дородовая подготовка
Формально в отделении патологии беременных я числилась неделю перед операцией, а по факту провела там одни сутки. Отделение было переполнено беременными женщинами, которые действительно требовали врачебного наблюдения. Поскольку я чувствовала себя прекрасно, то лишь приходила для осмотра и сдачи анализов.
загрузка…
При оформлении в отделение патологии необходимо было сдать анализ крови, мочи, сделать ЭКГ сердца и пройти осмотр врача на кресле. Также врач послушал сердцебиение, измерил ширину таза. Собрав заключения узких специалистов, результаты УЗИ и других исследований, гинекологи снова принялись решать вопрос о том, допустимо ли мне рожать самой. В итоге вынесли вердикт – проведем плановое кесарево сечение с началом родовой деятельности. Однако и это решение позже изменили, возможно, боялись, что роды будут стремительными, и провести плановое кесарево сечение не успеют. В конце концов, мне было предложено выбрать дату лечь на операцию в определенный день.
Дородовая подготовка непосредственно накануне операции включала в себя:
- Госпитализацию под наблюдение врачей за сутки до операции
- Не плотный ужин вечером, чтобы не перегружать ЖКТ и не спровоцировать рвоту во время наркоза.
- Забор анализов крови и мочи непосредственно в день родов
- Голод и очистительную клизму перед операционным вмешательством
- Бритье нежелательных волос области бикини
После того как все анализы были сданы, а манипуляции проведены, меня перевели в родильное отделение.
Выбор анестезии
Анестезиолог, который сопровождал мою операцию кесарева сечения, предложил на выбор два вида анестезии – распространенную нынче эпидуральную или общий наркоз. Эпидуральная анестезия, как известно, позволяет роженице оставаться в сознании на протяжении всей операции и видеть малыша в первые минуты после его рождения. Женщина под общим наркозом лишена такой привилегии. Естественно, я склонялась к первому варианту.Однако, учитывая мое состояние здоровья, а именно и искривленный позвоночник, анестезиолог предупредил, что не гарантирует 100% успешное проведение такого вида обезболивания и могут возникнуть осложнения в послеоперационном периоде в виде болей в пояснице. Взвесив все «за» и «против», посоветовавшись с мужем и с лечащим врачом, в конечном счете, я выбрала общий наркоз.
загрузка…
Когда я уже отходила от операции в отделении интенсивной терапии, ко мне в палату положили роженицу, которой сделали экстренное кесарево под общим наркозом. Естественно, мы разговорились. На мой вопрос, почему она предпочла общую анестезию, девушка, которая оказалась медицинской сестрой, ответила, что насмотрелась на работе на последствия «эпидуралки» и была категорически против нее.
Непосредственно сама операция
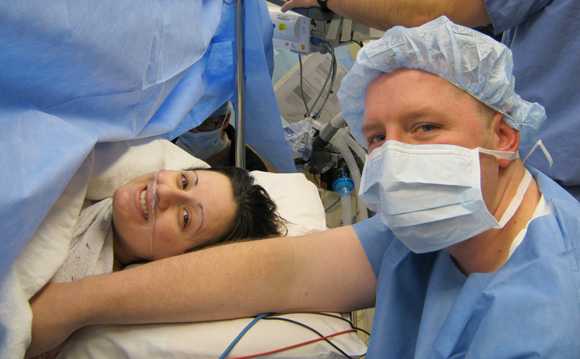
Итак, меня перевели в родильное отделение. Нам с мужем выделили отдельную палату, и мы дожидались, пока меня заберут на операцию. Схваток у меня не было, поэтому мы непринужденно болтали на разные темы. Мне сделали аллергические пробы на антибиотик и через двадцать минут повели в операционную. Муж остался в родильной палате ждать, когда ему принесут малышку.
В операционной меня переодели и велели залезать на стол, после чего привязали. Самым страшным моментом операции для меня стало введение катетера в мочевую систему. Катетер я купила заранее, он был около метра в длину и толщиной с карандаш. Его ужасающий вид и мысли о том, как его будут вводить в уретру, меня пугали. На самом деле все оказалось не так страшно, но немного неприятно.
Медперсонал суетился вокруг, проводя последние приготовления к операции. Анестезиолог сидел возле моей головы, и мы с ним беседовали на отвлеченные темы. Потом мне надели кислородную маску, я сделала пару вдохов и уснула. Проснулась уже в палате интенсивной терапии.
загрузка…
Перед тем как уснуть, я успела посмотреть на часы. Было 11:30 утра. Согласно бирке из роддома, дочка родилась в 11:47. Значит, сама операция по извлечению ребенка заняла ровно 17 минут.
Первые сутки после операции
Помню, что первые часы после операции я периодически просыпалась и просила убрать лед, поэтому ко мне приставили санитарку. Пришла в себя я через три часа после введения наркоза. Помню, место разреза очень болело и было обложено льдом, чтобы матка интенсивней сокращалась. Через час после пробуждения лед убрали.
Вскоре пришел муж. Медсестры принесли дочку и попытались приложить к моей груди. Первая наша попытка наладить грудное вскармливание потерпела неудачу. Дочка была сонной после наркоза и интереса к груди не проявляла. Я еще не отошла от наркоза и слабо понимала, что от меня хотят, да и попытки медсестер положить ребенка под ту руку в которой стояла капельница только доставляли болезненные ощущения.
Это первое неудачное знакомство посеяло в моей душе сомнения, смогу ли я вообще наладить кормление грудью. Поскольку кормить грудью очень хотелось, из-за беспокойных мыслей я не спала практически всю ночь. Забегая наперед, скажу, что плановое кесарево под общим наркозом и позднее прикладывание к груди не стали препятствием к грудному вскармливанию. Я успешно кормила дочку до тринадцати месяцев, а потом завершила процесс без особых капризов.
Когда через 3 часа мне снова принесли дочку, я уже смогла сесть и покормила малышку в положении сидя. Еще через пару часов мне разрешили встать с кровати и сделать несколько шагов по отделению интенсивной терапии, в сопровождении санитарки.
На следующее утро меня перевели в послеродовое отделение, и мы с дочкой, наконец, оказались в одной палате. В целом, мои первые сутки после операции прошли без осложнений. Не было необходимости в ведении антибиотиков или переливании крови, поэтому можно уверенно сказать, что операция прошла успешно.
Послеоперационный период
На пятый день мне сняли внешний шовный материал, и мы с дочкой были готовы выписываться домой. Естественно, шов после операции еще болел. Рекомендации врача были следующие:
- В течении двух недель обрабатывать внешний шов зеленкой
- Не употреблять тяжелой пищи и продуктов, которые провоцируют образование газов в кишечнике.
- Следить за регулярным опорожнением кишечника, чтобы переполненный кишечник не давил на шов.
- В случае болезненных ощущений, можно использовать местные обезболивающие (гели, мази)
Через месяц, болезненные ощущения практически исчезли. В целом, процесс восстановления после кесарева ничем не отличался от регенерации после естественных родов, с той лишь оговоркой, что однозначно нельзя было поднимать тяжести.
Сейчас еще изредка меня могут беспокоить боли в области шва, если злоупотреблять тяжелой пищей. Шов расположен в нижней части живота, и практически незаметен. Мой ребенок растет здоровым, умным и жизнерадостным и ничем не отличается от других сверстников. Я конечно, не могу сравнивать операцию с естественными родами, но мой процесс родоразрешения прошел с минимальным стрессом для меня и ребенка. Естественно, необходимость проведения планового кесарева сечения отдельно оценивается в каждом конкретном случае. И все же, если врачи рекомендуют плановое кесарево, на основании весомых показаний, стоит прислушаться к их словам.
Плановое кесарево сечение под общим наркозом – видео
pyatochkin.ru
Общий наркоз при кесаревом сечении: виды, методика, последствия
За последние полвека кесарево сечение стало широко применимой родоразрешающей операцией, когда ребенок извлекается через разрез в матке. Это стало возможным благодаря применению антибиотиков, что значительно снизило статистику летальных исходов.
Показания к плановому кесаревому сечению
- Наличие механических препятствий, мешающих родоразрешению естественным путем;
- Несоответствие ширины таза роженицы размеру плода;
- Поперечное положение либо тазовое предлежание плода;
- Многоплодная беременность;
- Заболевания почек и сердечно-сосудистой системы у женщины;
- Угрожающий разрыв матки, к примеру, имеется рубец на ней от прежних родов;
- Появление генитального герпеса в третьем семестре беременности;
- Желание женщины.
Виды анестезии при кесаревом сечении
Как показывает статистика, общий наркоз при кесаревом сечении делается всего лишь в 5% случаев, особенно в экстренных ситуациях, когда появляются следующие причины:
- Прекращение родовой деятельности;
- Вялотекущая родовая деятельность;
- Преждевременная отслойка плаценты, из-за чего у плода может наступить кислородное голодание;
- Смертельно опасное кровотечение у женщины из-за преждевременной отслойки плаценты;
- Острая гипоксия у плода.

Спинальная и эпидуральная анестезия
Обычно проводится эпидуральная либо спинная анестезия при кесаревом сечении. Возможно использование их комбинаций. При такой анестезии происходит обезболивание нижней части туловища, женщина во время операции находится в сознании и по ее окончании может приложить малыша к груди.
Совет: последствия эпидуральной анестезии при кесаревом сечении менее ощутимы, чем при общем наркозе. То же касается и спинномозговой анестезии. Поэтому им и отдается предпочтение докторов и рожениц во всем мире.
Как делается общий наркоз
Общая анестезия представляет собой состояние некоего онемения, при котором происходит торможение центральной нервной системы, пациентка при этом спит, наблюдается потеря сознания, расслабление скелетных мышц и исчезает болевая чувствительность. При данном виде вводится один либо комбинация анестетиков, доза и соотношение которых подбирается в индивидуальном порядке врачом-анестезиологом. Медикаментозный сон позволяет беспрепятственно выполнять любые операции, потому что происходит полное расслабление мышц, а также подавление и снижение вегетативных реакций на травмирование тканей в результате проведения кесаревого сечения. Такими вегетативными реакциями могут быть, к примеру, тахикардия (увеличение частоты сокращений сердца), артериальная гипертензия (повышение артериального давления) и так далее.
Виды общего наркоза при кесаревом сечении
Различают три основные вида общей анестезии:
- Комбинированный. В данном случае используется комбинация различных наркотических средств и методов их введения;
- Ингаляционный. Введение анестетика происходит через дыхательные пути;
- Парентеральный. Сюда относится внутримышечный, ректальный, внутривенный наркоз.
Контроль наркоза
Когда пациентка находится в медикаментозном сне, персонал операционной наблюдает за следующими жизненными показателями:
- Пульсом;
- Содержанием кислорода в крови;
- Артериальным давлением;
- Реакцией зрачков;
- Температурой поверхности тела.
Ингаляционный наркоз
Происходит непрерывная регистрация электрокардиографии. На основе полученной электрокардиограммы судят о результате работы сердца.
При ингаляционном наркозе используются ротаметры и испарители. Данные аппараты позволяют точно отслеживать концентрацию паров жидких наркотических препаратов. Более современное поколение данных устройств позволяет контролировать концентрацию закиси азота, кислорода, паров анестетика, углекислого газа во вдыхаемой газовой смеси.
Пробуждение после наркоза и возможные осложнения
Выход из наркоза — не менее важная стадия. У пациентки восстанавливаются рефлексы. При этом могут возникнуть следующие осложнения:
- Рвота;
- Тошнота;
- Головная боль на протяжении трех суток после операции;
- Повышенная возбудимость;
- Необъяснимая паника;
- Кашель;
- Бессонница.
За выходом из наркоза наблюдает врач-анестезиолог.
Влияние общего наркоза на плод
Во время проведения общей анестезии при кесаревом сечении в организм ребенка могут поступить анестетики, которые угнетающе воздействуют на мозг. Может развиться перинатальная энцефалопатия (поражение нервной системы). Также ребенок может быть вялым и сонливым, могут наблюдаться нарушения дыхания.
Совет: если есть выбор, делать общий наркоз либо эпидуральную анестезию, предпочтение следует отдать последней. Во-первых, женщина будет находиться в сознании, во-вторых, быстрее и легче отходить от наркоза.
Общий наркоз является одним из сложных типов анестезии. Его главная особенность — выключение сознания пациента и отсутствие каких-либо воспоминаний об операции. Очень важно, чтобы для его осуществления было подходящее медицинское оборудование и на операции присутствовал квалифицированный анестезиолог.
Советуем почитать: виды общего наркоза
Внимание! Информация на сайте представлена специалистами, но носит ознакомительный характер и не может быть использована для самостоятельного лечения. Обязательно проконсультируйтесь врачом!
vseoperacii.com
Medinko.com — Как проводится общий наркоз при кесаревом сечении
Рассмотрим какие существуют виды обезболивания и как проводится общий наркоз при кесаревом сечении.
Женщинам хорошо знакомы название и причины операции кесарево сечение. Но лишь немногие знакомы с видами обезболивания.
Кесарево сечение — какой наркоз лучше
Большинство женщин боятся наркоза больше, чем операции. Подписывая согласие на предложенный анестезиологом вид обезболивания, у них возникает ряд вопросов и опасений:
- вдруг я проснусь во время операции и буду чувствовать боль или не проснусь совсем?
- если это общий наркоз, то не отразится ли он на ребенке?
- почему мне предложен наркоз при кесаревом сечении, а других оперировали при полном сознании под эпидуральной анестезией и они довольны!
Эти вопросы естественны. Врач всегда старается успокоить, но это помогает мало. Недоверие связано с неподготовленностью роженицы в этих вопросах, и она еще больше переживает. Состояние нервной системы перед операцией отражается на функциях всего организма женщины и плода, а также на течении наркоза и послеоперационного периода, иногда и длительное время после выхода из роддома. Анестезиолог же, в случае отказа от предложенного вида обезболивания, должен найти компромисс. В результате — ему ничего не остается делать, и он вынужден использовать нежелательные препараты и методики. А ведь этого можно было бы избежать, если бы женщины имели общее представление о том:
- какие существуют виды обезболивания;
- каково их действие;
- какие недостатки;
- какие задачи врача при оказании анестезиологического пособия.
Этим они оказали бы большую услугу самим себе, будущему ребенку и анестезиологу.
Общие представления о наркозе
Существуют различные виды наркоза и анестезии. Основные при кесаревом сечении:
- Многокомпонентный комбинированный эндотрахеальный наркоз.
- Регионарные (спинальная и эпидуральная) виды анестезии.
- Различные варианты их сочетания.
Многокомпонентный общий наркоз при кесаревом сечении
Суть его заключается в следующих последовательных этапах:
- Внутривенное введение наркотического препарата, вызывающего сон. Длительность его действия 15 — 40 минут.
- Введение в вену миорелаксанта короткого (3 — 5 минут) времени действия. Он блокирует передачу импульсов к скелетным мышцам. В результате этого наступает полное обездвиживание, расслабление голосовых связок и всех мышц. Это время анестезиолог использует для введения специальной трубки в трахею за голосовые связки и подсоединению ее к наркозному аппарату. С помощью аппарата во время всей операции осуществляется искусственное дыхание с кислородом, регулируются параметры дыхания и поступление в легкие ингаляционных средств для наркоза.
- Продолжение введения миорелаксантов, регулирование глубины наркоза в соответствии с состоянием женщины, ребенка и этапами операции.
- Пробуждение, восстановление силы мышц для самостоятельного дыхания, извлечение трубки из трахеи.
Каждый этап содержит возможность осложнений, перечислять которые можно очень долго и не имеет смысла. Задача бригады врачей — в максимально короткий срок от начала наркоза извлечь ребенка (как правило — 10 минут). После этого возможно и необходимо углубление наркоза. Это осуществляется увеличением дозировок ингаляционных и внутривенных препаратов для наркоза, введением наркотических и седативных средств, ненаркотических аналгетиков (обезболивающих). Вся операция длится в среднем 40 — 80 минут и более.
Перед наркозом и операцией проводится подготовка роженицы и плода. Длительность ее зависит от их состояния и проведения операции по плановым или экстренным показаниям. Весь общий наркоз при кесаревом сечении проводится с помощью современных наркозных аппаратов.
До начала проведения наркоза и на протяжении всей операции анестезиолог с помощью мониторов осуществляет постоянный контроль за функцией сердечно-сосудистой системы, почек, за насыщением крови кислородом, содержанием углекислого газа в крови и в выдыхаемом воздухе и т. д. Проводится постоянное введение необходимых растворов и препаратов, позволяющих адекватно поддерживать функцию всех органов и систем женщины и ребенка. После выхода из наркоза женщина необходимое время (не менее 2 часов) находится под наблюдением анестезиолога.
Такой наркоз при кесаревом сечении имеет определенные недостатки. Некоторые из них:
- невозможно обеспечить достаточную блокаду поступления болевых импульсов в спинной мозг, что создает трудности в коррекции функций сосудов, сердца, почек, газового состава крови;
- наркотические средства и другие препараты попадают в кровь ребенка;
- отсутствует возможность контакта матери с ребенком сразу после его извлечения.
Это малая часть причин, которые вынуждают к применению спинальной, эпидуральной анестезии или сочетания последней с наркозом, что не всегда возможно. Но это уже другая тема (смотрите «Виды обезболивания при кесаревом сечении. Часть 2»).
Автор: Купершмид Семен, врач высшей категории, анестезиолог-реаниматолог, г. Москва.
medinko.com
Повторное кесарево сечение — Parents.ru
Сегодня второе и даже третье кесарево сечение – отнюдь не редкость. Какие виды анестезии предлагают врачи тем будущим мамам, кому предстоит подобная операция?
Сразу оговоримся, что естественные роды после кесарева сечения возможны. Чаще всего поводом для направления на повторную операцию становится такой рубец на матке, который по сумме разных обстоятельств может не выдержать нагрузки во время предполагаемых родов. Выбор метода анестезии для повторной операции немногим отличается от ситуации первого кесарева сечения. Решение зависит от состояния мамы и малыша!
Возможные варианты
Обращаясь в родильный дом по случаю следующего кесарева сечения, будущая мама желательно должна иметь при себе подробную выписку из стационара, где ей делали предыдущую операцию. В ней должна содержатся информация обо всех особенностях проведенной операции, и эти сведения важны для врача, который будет делать ее вновь. Дело в том, что каждое повторное кесарево сечение может оказаться более сложным для оперирующего акушера-гинеколога из-за возможного появления спаек в брюшной полости или особенностей (осложнений) во время предыдущей операции, если они были. Кроме того, при повторном кесаревом сечении период от его начала до извлечения ребенка может занять больше времени, чем в первый раз.
С учетом особенностей предыдущей операции врач анестезиолог-реаниматолог и его пациентка должны решить, какой из 3 вариантов регионарной анестезии (спинальную, эпидуральную или комбинированную спинально-эпидуральную) стоит предпочесть. Техника проведения и ее действие при повторном кесаревом сечении особенностей не имеют.
1. Спинальная − ею пользуются чаще всего как при плановых, так и экстренных операциях. Обезболивающий препарат вводят тончайшей иглой в спинальное пространство. Эта область располагается в глубине и по всей длине позвоночника в виде специального «мешка» из плотных оболочек. В нем содержится спинальная жидкость и спинной мозг вместе с крупными нервами, которые «отвечают» за движения нижней части тела. Действие препарата наступает быстро, за 5 минут, и длится больше 1,5 часа.
2. Эпидуральная анестезия используется реже. Эпидуральное пространство располагается перед спинальным и находится вблизи нервов, передающих болевые ощущения от матки. В него после местной анестезии кожи заводится тонкий пластиковый катетер (трубочка), по которому порциями подается раствор препарата. Этим методом чаще пользуются, чтобы обезболить период схваток. Если во время родов возникает необходимость в операции, через тот же катетер вводят более сильные анестетики. Но доза лекарства для обезболивания кесарева сечения при эпидуральной анестезии будет больше, чем при спинальной, и подействует она не так быстро − через 20−30 минут.
3. Спинально-эпидуральная анестезия – сочетание 2 методов.
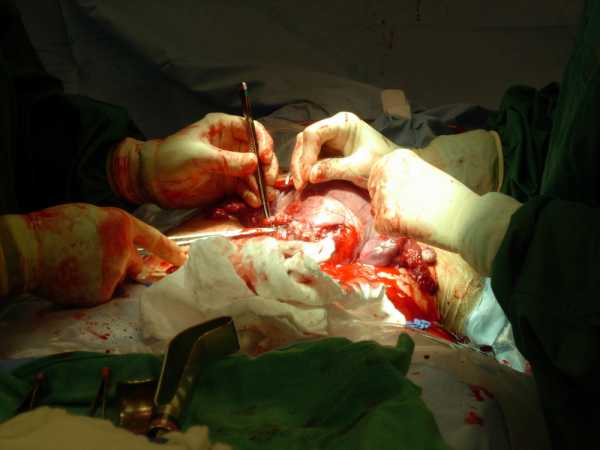
Крайний случай
Что касается общей анестезии (наркоза), в случае очередной операции она может оказаться небезопасной для малыша. Если период операции, предшествующий его появлению на свет, затянется, есть риск, что за это время анестезиологические препараты повлияют на самочувствие ребенка не лучшим образом. А такая отсрочка при повторных кесаревых сечениях, как мы уже говорили, возможна. И все же есть ситуации, когда без общей анестезии не обойтись:
- если у будущей мамы есть проблемы со свертывающей системой крови или началось кровотечение;
- нет времени проводить и/или дожидаться действия регионарной анестезии;
- у будущей мамы ожирение высокой степени или есть нарушения строения позвоночника;
- действие спинальной и эпидуральной анестезии недостаточное;
- женщина не переносит местные анестетики − те препараты, с помощью которых делают регионарную анестезию;
- у будущей мамы есть серьезные неврологические проблемы;
- она отказывается от регионарной анестезии.
Общая анестезия начинается с того, что анестезиолог-реаниматолог дает пациентке несколько минут подышать кислородом через маску. Когда акушеры-гинекологи и вся операционная бригада будут готовы к операции, женщине введут внутривенно через катетер лекарство, от которого она быстро крепко заснет. После этого анестезиолог-реаниматолог с помощью специального инструмента (ларингоскопа) введет ей через рот в трахею пластиковую одноразовую трубку. Она защитит легкие от попадания в них кислого содержимого желудка и даст аппарату искусственной вентиляции возможность дышать за будущую маму во время операции. Потом за нескольких минут врачи акушеры-гинекологи извлекут ребенка, и после этого наркоз будет усилен мощными обезболивающими препаратами.
Первые дни
Если осложнений после операции не возникает, период после нее в случае повторных вмешательств ничем не будет отличаться от предыдущего.
Первые 2 часа женщина проведет под наблюдением врачей. В это время после регионарной анестезии она может чувствовать легкий озноб, схваткообразные сокращения матки. К ней постепенно будет возвращаться чувствительность в ногах. Встать женщина сможет через 6−8 часов после операции.
Тех будущих мам, кому делали общий наркоз, по пробуждении может беспокоить дискомфорт во рту (от трубки дыхательного аппарата) и неприятные ощущения в месте операции. Недолгое время женщины могут чувствовать себя сонными, дезориентированными, ощущать тошноту и озноб.
Что касается лечения боли после операции, здесь ориентиром для врача станут ощущения пациентки. Необходимые препараты из разных по своему действию групп ей могут вводить в мышцы, вену, в эпидуральный катетер или со свечкой в прямую кишку.
Как и после первого кесарева сечения, будущих мам выписывают домой на 6−7-е сутки.
Читать на эту тему:18 январь 2010 01:00
Parents.ru
Фото: Shutterstock
Александр Ковалев, Врач Анестезиолог-Реаниматолог
www.parents.ru
Наркоз при кесаревом сечении
7 октября 2014 | просмотры: 1 749
Неполный наркоз при кесаревом сечении, точнее, анестезию применять, или лучше общий? Одни говорят одно, другие – другое, тут и растеряться недолго. Рассмотрим все виды наркоза при кесаревом сечении, все плюсы и минусы разных вариантов.

Общий наркоз при кесаревом сечении
Полный наркоз при кесаревом сечении – это редкость, потому что мамы не хотят пропускать самый важный момент, рождение малыша, а под такой анестезией сутки будешь приходить в себя. Впрочем, бывают случаи, когда врачи не станут спрашивать, «какой наркоз вам лучше при кесарево», если показания к общему абсолютны. Например, если нарушена свертываемость крови, местная анестезия не подойдет. Если есть проблемы с ожирением или с позвоночником, тоже ни спинальная, ни эпидуральная анестезия не применяются. При серьезных патологиях, таких как поперечное предлежание или выпадение, при срочном кесарении, применяется только общий наркоз, и никакой больше. К сожалению, выбирать здесь не приходится.
Виды наркоза при кесаревом сечении: какой наркоз будут делать?
Если операция плановая, то всегда предложат подумать, какой наркоз при кесаревом сечении лучше для мамочки. Конечно, врачам удобнее работать с общей анестезией, им так спокойнее. А вот роженице хочется быть в сознании, чтобы приложить ребенка к груди, хотя бы просто дотронуться до него, когда он родится.
К тому же, общий наркоз при кесаревом сечении не очень хорошо сказывается на состоянии новорожденного, так как медикаменты попадают в кровеносную систему малыша, и он будет испытывать в первые несколько дней жизни очень неприятные ощущения. Поэтому, если есть возможность избежать такого исхода событий, лучше соглашаться на местную анестезию. Хотя, говоря откровенно, такие виды наркоза при кесаревом сечении тоже совсем бесследно проходят – последствия в виде головных болей и очень чувствительных прострелов в спине были и остаются спутниками первых недель после рождения ребенка.
Плюсы и минусы наркоза при кесаревом сечении
Если мы говорим именно о наркозе, о погружении в состояние искусственного сна и небытия, то в нем есть определенные плюсы и минусы, по сравнению с любой местной анестезией.
Плюсы несомненны:
- совершенно никаких болезненных ощущений, как при спинальной анестезии;
- оперативность, если необходимо срочно проводить операцию по показаниям состояния плода;
- врачи могут спокойно манипулировать, так как все мышцы роженицы расслаблены, она не вертится и не спрашивает, ну как там?
- сердечно-сосудистая система под контролем, что тоже важно.
Минусы тоже есть:
- возможность развития гипоксии;
- риск того, что в легкие попадет содержимое желудка, если операция была внеплановой и не подготовленной;
- нервная система ребенка страдает от попадания веществ в плаценту, впрочем, если роддом использует прогрессивные анестетики, то этого пункта вполне можно избежать.
Исходя из этих данных, можно уже и выбирать, какой наркоз лучше при кесаревом.
Подпишись на канал Модница в Яндекс.Дзенlove-mother.ru
Виды анестезия при кесаревом сечении
При проведении кесарева сечения важным является выбор метода анестезии. Чтобы его сделать правильно, нужно иметь представление о каждом из них, об их достоинствах и недостатках.
Общая анестезия
Этот вид анестезии заключается в том, что на роженицу путем медикаментозного воздействия происходит потеря сознания и чувствительности.
Достоинства данного вида анестезии:
- Переносится проще женщиной, при правильном применении дает абсолютное обезболивание.
- Быстрое воздействие наркоза. Проведение операции можно начинать немедленно, как этого иногда требует угрожаемое состояние плода.
- Хорошие условия для проведения кесарева сечения. Мышцы роженицы полностью расслабляются, сознание отсутствует, эти условия работы хорошие для хирурга.
- Стабильное состояние сердечно – сосудистой системы. При применении данного вида анестезии давление не понижается, как это часто бывает перед наступлением родов. По этой причине общая анестезия является хорошим выбором при тяжелых сердечных патологиях женщины, а так же при наличии угроз для плода.
- Данная анестезия чаще практикуется, нежели эпидуриальная или спинная анестезия. По сравнению с этими методами анестезии общей анестезии отдают большое предпочтение много анестезиологов.
Недостатки общей анестезии:
- Возникает риск того, что невозможно поставить в трахею пластиковую одноразовую трубку (интубацию трахеи) и подключить будущую маму к аппарату искусственного дыхания.
- Недостаточное количество кислорода (гипоксия) может возникать у женщины и развиваться быстро в связи с тем, что снижается емкость легких, и потребность в кислороде повышается. Это связано с тем, что в условиях родового стресса повышается обмен веществ.
- Риск возникновение аспирации. Это когда в легкие женщины попадает содержимое желудка. Это связано с тем, что защита дыхательных путей затрудняется или невозможна вообще.
- Если возникает потребность подключиться к системе искусственной вентиляции легких, то может повыситься давление, а частота сердечных сокращений повысится.
- Центральная нервная система ребенка угнетается. Вещества, примененные при общей анестезии, проникают через плаценту, и действуют на плод и на развитие депрессивного состояние его ЦНС.
Это очень важно в случаях, когда беременность недоношенная или в случае, когда период между введением наркоза и между самыми родами слишком большой. Например, у женщин, которые страдают ожирением, у тех женщин, которые уже переносили операцию кесарева сечения или иных операций брюшной полости. Но медики на сегодняшний день используют такие анестезиологические препараты, которые минимально угнетают ЦНС ребенка. Подобрав правильные препараты, общая анестезия не имеет серьезных последствий.
В каких случаях показана общая анестезия?
Общая анестезия показана в таких случаях:
- В таких случаях, когда состояние плода угрожающее или при других случаях необходимости родоразрешения.
- В таких случаях, когда противопоказана регионарная анестезия. Это может быть в случаях открытия кровотечения у роженицы.
- В случаях, когда женщина сама отказывается от региональной анестезии.
- В случаях, когда у роженицы наблюдается патологическое ожирение или имелась обширная операция в области позвоночника.
Эпидуральная анестезия при родах путем кесарево сечения
 Данный вид анестезии заключается в том, что в поясничную область спины роженицы вводят анестетик в эпидуральное пространство между позвонками.
Данный вид анестезии заключается в том, что в поясничную область спины роженицы вводят анестетик в эпидуральное пространство между позвонками.
Преимущества эпидуральной анестезии:
- Женщина находится в сознании. Многие роженицы во время проведения операции кесарева сечения хотят оставаться в сознании, чтобы собственными глазами наблюдать за появлением на свет своего малыша. Так же тот факт, что женщина находится в сознании, исключает риск возникновения аспирации или интубации.
- Стабильная работа сердечно-сосудистой системы. Обезболивающее начинает действовать постепенно и это способствует сердечно-сосудистой стабильности.
- Сохраняется способность двигаться, хоть и в некоторой мере.
- Дыхательные пути не поддаются раздражению. Больные бронхиальной астмой должны выбирать только такой вид анестезии, так как он самый щадящий к дыхательным путям.
- Большая длительность. Если роды осложненные, то с помощью эпидуральной анестезии операцию можно продлить на любое нужное время.
- Обезболивание после операции. Для того, чтобы после проведения операции женщина не чувствовала боли, в эпидуральное пространство вводят опиоды. Это специальные наркотические анальгетики (промедол, морфий).
Недостатки эпидуральной анестезии:
- Существует некоторая опасность неправильности введения анестетика.
- Введение большой дозы анестетика может привести к возникновению судорог и к понижению давления. Это происходит в результате токсического воздействия на сердечно-сосудистую систему и на ЦНС. В некоторых случаях это может закончиться повреждением головного мозга или даже смертью матери.
- Существует риск неумышленного введения препарата под паутинную оболочку спинного мозга. Если это вовремя не обнаружить, то введение большой дозы анестетика в эту зону может повлиять на возникновение тотального спинального блока. Перед тем, как вводить анестетик полностью, вводят пробную дозу, потребуется две минуты наблюдения для того, чтобы обнаружить возникновение блока. Проводя анестезию, под рукой должны находиться средства для сердечно-легочного реанимирования.
- Трудности технические. Техника эпидуральной анестезии немного сложнее общей, или спинальной анестезии. В отличие от спинальной анестезии, частота эпидуральных блокад возникает чаще при эпидуральной анестезии. Эпидуральной пространство составляет всего 5 мм. Если задеть неумышленно твердую мозговую оболочку, это может привести к постпункционным сильным головным болям. Такое случается в 2 % случаях при эпидуральной анестезии.
- Возрастание промежутка времени между началом операции и введением наркоза. От начала введения наркоза до начала адекватной блокады потребуется 15-20 минут. Эпидуральная анестезия, по сравнению со спинальной или общей, не может быть использована в том случае, когда промежуток времени ограничен.
- Высокая вероятность неадекватного обезболивания. В 18% случаев при эпидуральной анестезии введение обезболивающего препарата в область поясницы может блокировать крестцовые нервы. Это происходит в основном при введении высоких дозах введения анестетика и во время проведения операции на органах таза приводит к дискомфорту.
- Осложнения неврологические. Если у женщины имелись неврологические осложнения, например повреждение пучка спинномозговых нервов, который называется конский хвост, то они должны быть исключены. При эпидуральной анестезии происходит изолирование нервного корешка. Это может привести к травмированию катетером или иглой.
Эпидуральная анестезия показана в таких случаях: в том случае, когда установление катетера уже произошло, к примеру, когда у женщины проходили роды, и эпидуральная анестезия была использована как эффективная и безопасная. Так же при повышенном акушерском риске, когда есть риск возникновения изменений артериального давления.
Спинальная анестезия при кесаревом сечении
Спинальная анестезия по-другому называется спинномозговая. Ее смысл заключается в том, что женщине вводят анестетик в область поясничного отдела спины в подпаутинное пространство между позвонками. Спинальная анестезия предусматривает прокалывание плотной оболочки, которая окружает спинной мозг. В применении эпидуральной анестезии илу вводят немного глубже, чем в спинальной анестезии.

Преимущества спинальной анестезии:
- Очень хороший обезболивающий эффект;
- Быстрое начало операции. Промежуток между введением анестезии и началом операции составляет около двух минут;
- Легкий способ исполнения. В отличии от общем и эпидуральной анестезии, спинальная анестезия немного легче в исполнении, так как при ее исполнении можно с точностью определить конечное место введения иголки.
- Не возникает системная токсичность.
- Если анестетик ошибочно вводят внутрисосудно, то со стороны ЦНС или сердечнососудистой системы, не возникает токсических реакций. Поэтому применение спинальной анестезии в этом плане является более опасным, чем при эпидуральной.
Недостатки спинальной анестезии:
- Продолжительность действия ограниченная. При спинальном введении однократно, время блокады ограничено свойствами обезболивающего препарата. Анестетик действует в среднем два часа.
- Анестетик начинает действовать очень резко, это способствует резкому понижению артериального давления.
- Постпункционные головные боли. Частота ее возникновения может быть от 3% до 24%. Это зависит от опыта специалистов, а так же от популярности данного метода. Если головная боль продолжается от одного до трех дней, то это не является причиной для беспокойства. Важно является сильное выражение постпунционной головной боли. Она может длиться даже много месяцев и влиять на понижение трудоспособности.
- Неврологические осложнения. При однократном введении анестезии нужно использовать только стерильные инструменты, высокоочищенные местные анестетики и вспомогательные препараты, хорошие иглы. Это нужно для предотвращения таких осложнений, как химический или бактериальный менингит. При проведении продленной спинальной анестезии, может быть поврежден конский хвост.
Это может случиться по таки причинам: может быть ошибочно расположен катетер, поэтому в таких случаях нужно применять дополнительные дозы анестетика, а это может причинить длительную блокаду поясничных и крестцовых нервов. Если катетер имеет интраспинальное положение, то это может привести к травматизации спинного мозга за счет его разрыва или растяжения объектом вводимого препарата. Для того, чтобы такого не случилось, нужно помнить что если доза анестетика оказалась малой, не нужно делать больше инъекций, катетер в таком случае вводят повторно или применяют другой метод анестезии.
В использовании спинальной анестезии есть много достоинств. Она является самой подходящей для проведения операции кесарева сечения. Общую анестезию используют, когда у плода развита гипоксия или есть противопоказания к региональной анестезии. Это может быть в случае кардинального выражения патологий, дородовое кровоизлияние, повышенное давление внутри черепа. Противопоказанием к применению спинальной анестезии является преждевременная отслойка плаценты. Эпидуральную анестезию используют в случаях, когда уже была использована достаточная эпидуральная блокада.
mamapedia.com.ua
Эпидуральная анестезия при кесаревом сечении — за и против
Содержание статьи
Для начала определимся с тем, что у вас есть выбор. Потому что при необходимости экстренного кесарева сечения у роженицы выбора обычно нет. Если в родах что-то пошло не так, и речь идет о спасении жизни матери и ребенка, врачи используют тот вариант наркоза, который предпочтителен здесь и сейчас.
Но вы готовитесь к плановому кесареву сечению и пока еще можете выбирать. Вы можете перед выбором посмотреть видео о наркозе, узнать, что такое эпидуралка, больно ли это и лучше ли, чем под общим наркозом и сделать правильный и безопасный выбор. Поэтому остановимся подробно на каждом из возможных видов наркозов, которые предлагает современная медицина.
Какой наркоз лучше при кесаревом сечении
Существует три вида наркоза:
- Эпидуральная анестезия при кесаревом сечении. Выполняется преимущественно в ходе плановой операции. Анестезиолог очищает спину сильно охлаждающим раствором и вводит иглу в позвоночник. Затем иглу удаляют, а на ее место устанавливают тонкий катетер, по которому в спинной мозг поступает лекарственный препарат. Он вызывает практически полную потерю чувствительности тела от груди до колен, которая может наблюдаться в течение нескольких часов после родов.
- Спинальная анестезия при кесаревом сечении. Этот вариант наркоза используется преимущественно в экстренных случаях. Его отличие от эпидуральной анестезии заключается в том, что лекарство вводится в спинномозговую жидкость и в меньших дозах. При этом женщина также находится в бодрствующем состоянии, и не чувствует боли. Но нуждается в постоянной коррекции состояния из-за возможности снижения обезболивающего эффекта и кислородной маске.
- Общий наркоз. Пациентка вводится в состояние искусственного сна и просыпается, когда уже все позади. Но риск осложнений общего наркоза существенно выше других видов анестезии.
Каждый наркоз при кесаревом сечении имеет свои преимущества и недостатки. Поэтому очень важно заранее обсудить с врачом, который будет принимать у вас роды, применение той или иной технологии.
Показания для назначения эпидуральной анестезии при кесаревом сечении
Данный вид анестезии может быть назначен не всем. Если у женщины наблюдается низкое артериальное давление, существует риск кровопотери, есть поражения нервной системы или тяжелые деформации позвоночника, эпидуральная анестезия выполняться не будет. Но эти противопоказания врачи относят скорее к общим, которые запрещают применение и других лекарственных препаратов. Поэтому большее внимание уделяют тем состояниям, когда эпидуральный наркоз жизненно необходим.
- Гестоз или нарушение плацентарного кровотока. При его возникновении возникает кислородное голодание плода, которое может повлечь тяжелейшие пороки его развития. Эпидуральная анестезия позволяет улучшить плацентарный и почечный кровоток.
- Патологии сердечно-сосудистой системы. Женщине запрещено рожать самой из-за риска осложнений ввиду высокой нагрузки на сердце. Наркоз позволяет сердцу работать в привычном ритме.
Одна из опасностей эпидуральной анестезии таится в возможности падения кровяного давления роженицы. Но оно быстро корректируется введением соответствующих лекарств. Другой риск — неправильное положение ребенка или угнетение плода. Но если кесарево сечение выполняется планово, а не экстренно, такие ситуации крайне редки.
Если говорить об ощущениях во время и после введения наркоза, то перед началом операции они будут не приятными, но и не болезненными. Во время введения иглы врач может зацепить спинной нерв, что иногда вызывает судорогу ноги или ее онемение. Все это — нормальные проявления процедуры, которых не стоит бояться. В редких случаях возможны паралич, поражение спинного нерва, возникновение инфекционных заболеваний.
Общий наркоз или эпидуральная анестезия при кесаревом сечении — что лучше?
Современная медицина предлагает эпидуральную анестезию в качестве лучшей альтернативы общему наркозу. Риск от выполнения последнего в десятки раз выше, чем от местного обезболивания. Только на первый взгляд кажется, что лучше уснуть на пару часиков, а потом проснуться и счастливо обнять своего малыша. В период глубокого сна возможны резкие перепады давления и нарушения сердечного ритма роженицы, которые в период ее бодрствования выявляются значительно более оперативно. И также быстро устраняются без значительной угрозы жизни и здоровью двух пациентов.
Выбирайте свой вариант анестезии для кесарева сечения крайне взвешенно. И делайте это не с подругами или с мужем, а со своим врачом. Ведь доктор нужен не только для того, чтобы рассказывать вам о правильном питании и занятиях сексом во время беременности. А для того, чтобы сохранить здоровье молодой мамы и малыша и сделать счастье материнства по-настоящему полным!
Эпидуральная анестезия при кесаревом сечении: видео
woman365.ru

 При проведении кесарева сечения важным является выбор метода анестезии. Чтобы его сделать правильно, нужно иметь представление о каждом из них, об их достоинствах и недостатках.
При проведении кесарева сечения важным является выбор метода анестезии. Чтобы его сделать правильно, нужно иметь представление о каждом из них, об их достоинствах и недостатках.