ДИАГНОСТИЧЕСКИЕ МАРКЕРЫ РЕВМАТОЛОГИЧЕСКОГО ЗАБОЛЕВАНИЯ — «ИнфоМедФармДиалог»
Skip to content ДИАГНОСТИЧЕСКИЕ МАРКЕРЫ РЕВМАТОЛОГИЧЕСКОГО ЗАБОЛЕВАНИЯДИАГНОСТИЧЕСКИЕ МАРКЕРЫ РЕВМАТОЛОГИЧЕСКОГО ЗАБОЛЕВАНИЯЛАБОРАТОРНАЯ ДИАГНОСТИКАНа что следует обращать вниманиеОтсутствие яркой клинической картины ревматологического заболевания, особенно на его начальных этапах, усложняет дифференциальную диагностику аутоиммунных патологий. Однако врач всегда может опираться на результаты лабораторных, инструментальных и иммунологических исследований. В совокупности они помогают не только определить этиологию заболевания, но и выявить его стадию, а также степень поражения органов и тканей.
Общеклинические и биохимические анализы служат дополнительными методами исследования и используются для уточнения диагноза, активности заболевания, выявления органных поражений, оценки риска осложнений и безопасности лечения.
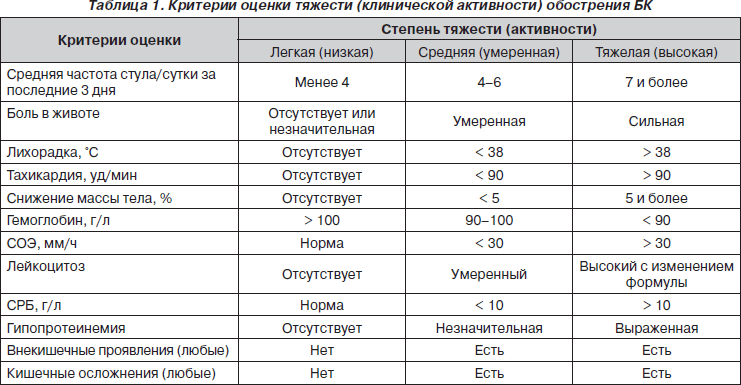
Тактика обследования пациента с подозрением на ревматологическую патологию включает в первую очередь скрининговые методы обследования – общий анализ крови (с определением СОЭ), биохимический анализ крови (с определением СРБ, креатинина, АЛТ, АСТ, мочевой кислоты, ревматоидного фактора, креатинфосфокиназы, антител к антистрептолизину О, ионизированного кальция, витамина D) и общий анализ мочи.
СОЭ не служит специфическим маркером ревматологической патологии, но может свидетельствовать о наличии инфекционного, эндокринологического, гематологического и онкологического заболевания. СОЭ также повышается и при аутоиммунных поражениях. Этот показатель имеет ценность лишь в сочетании с другими тестами. К ним относится в первую очередь определение С‑реактивного белка (СРБ).
СРБ – классический острофазный белок, уровень которого повышается при любом воспалении, в том числе аутоиммунного характера. СРБ – маркер активности процесса и служит критерием эффективности терапии. Рост СРБ – предиктор тяжелой деструкции суставов при ревматоидном артрите.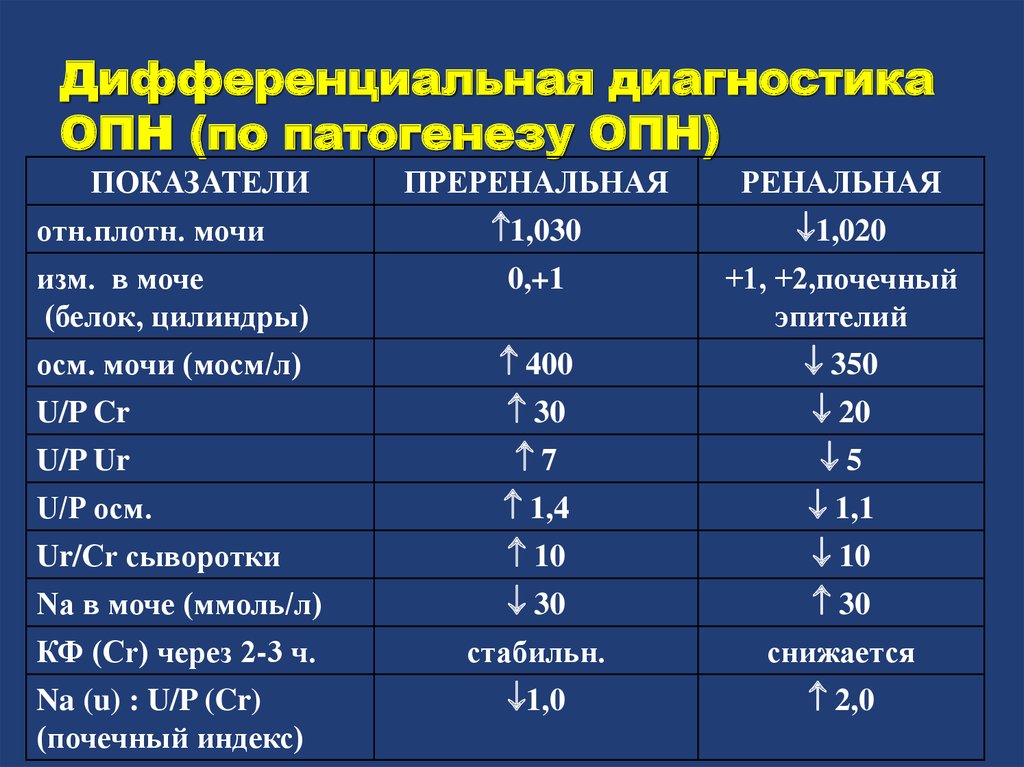
СРБ увеличивается при многих заболеваниях, однако степень повышения этого показателя может говорить о природе патологии. Для пациентов, которые имеют заболевания суставов и позвоночника, обычно характерно умеренное повышение СРБ (10–50 мг/л), более активное воспаление (50–200 мг/л) может быть у пациентов с системными васкулитами. При любом ревматологическом заболевании значимое повышение СРБ всегда требует исключения бактериальной инфекции. В то же время при системной красной волчанке повышение СРБ не характерно вовсе и требует исключения любой инфекционной патологии.
В клиническом анализе крови всегда важно определить уровень гемоглобина, потому что для ревматологических заболеваний характерна железодефицитная анемия и анемия хронического воспаления, в основе которых лежит подавление продукции эритропоэтина из‑за избыточной выработки цитокинов.
В клиническом анализе крови также важен уровень лейкоцитов и тромбоцитов. Лейкопения (менее 3х109/л) может быть диагностическим критерием СКВ, а тромбоцитопения (менее 100х109/л) – проявлением АФС или СКВ. Не следует исключать и возможность лекарственной лейкопении, необходимо также проводить дифференциальный диагноз с гематологическими заболеваниями.
Дифференциальная диагностика необходима и в случае лейкоцитоза или тромбоцитоза. Лейкоцитоз всегда требует исключения инфекционного процесса. Высокий лейкоцитоз выявляется у пациентов с активным суставным синдромом, сыпью, лихорадкой. Сочетание с высоким уровнем ферритина – диагностический критерий болезни Стилла у взрослых. Незначительный реактивный лейкоцитоз можно видеть у пациентов, принимающих глюкокортикостероиды. Небольшой тромбоцитоз может сопровождать воспалительные заболевания, тогда как при высоком его уровне необходимо исключать гематологические патологии.
Выявление повышенного содержания мочевой кислоты в крови (референс 150–350 мкмоль/л у женщин и 210–420 мкмоль/л у мужчин) может говорить о бессимптомной гиперурикемии. Кроме того, она может быть признаком метаболического синдрома, подагрического артрита. Причем в острый период подагры уровень мочевой кислоты в крови может быть в норме, и его следует оценить примерно через 1–2 месяца после стихания острого процесса. При лечении подагрического артрита необходимо достичь целевых значений, при тофусной подагре они будут наиболее жесткими (менее 300 мкмоль/л).
Кроме того, она может быть признаком метаболического синдрома, подагрического артрита. Причем в острый период подагры уровень мочевой кислоты в крови может быть в норме, и его следует оценить примерно через 1–2 месяца после стихания острого процесса. При лечении подагрического артрита необходимо достичь целевых значений, при тофусной подагре они будут наиболее жесткими (менее 300 мкмоль/л).
В диагностике любого ревматологического заболевания важен комплексный подход. По отдельности ни один из лабораторных показателей или результатов инструментальных методов диагностики не может служить основанием для постановки диагноза
Часто у пациентов выявляется повышенный уровень антител к антистрептолизину О, которые выделяются бета‑гемолитическим стрептококком группы А. Однако без соответствующей клинической картины повышение уровня этих антител не может служить диагностическим признаком, и отправлять таких пациентов на консультацию к ревматологу нецелесообразно.
Второй блок обследований, которые необходимо проводить пациентам с подозрением на ревматологические заболевания, – анализы на выявление дополнительных маркеров воспаления: ферритин, кальпротектин, прокальцитонин и D‑димер. И основное внимание традиционно уделяется ферритину.
Ферритин отражает уровень депонирования железа и одновременно служит показателем острой фазы воспаления. Как уже говорилось выше, его повышение более чем в 10 раз в сочетании с лейкоцитозом – характерный признак болезни Стилла. Он также может свидетельствовать о риске синдрома активации макрофагов при болезни Стилла и СКВ. Следует иметь в виду, что повышение ферритина является неспецифическим маркером воспаления и может иметь место не только при СЗСТ (например, инфекционные заболевания, в т. ч. COVID‑19).
Повышение прокальцитонина (>0,5 нг/мл) также должно заставить задуматься об инфекционном процессе.
Рост креатининфосфокиназы в сочетании с небольшим повышением трансаминаз и лактатдегидрогиназы (АЛТ и АСТ) говорит о распаде продольно‑поперечных мышечных волокон, что встречается, например, при воспалительных миопатиях, дерматополимиозитах.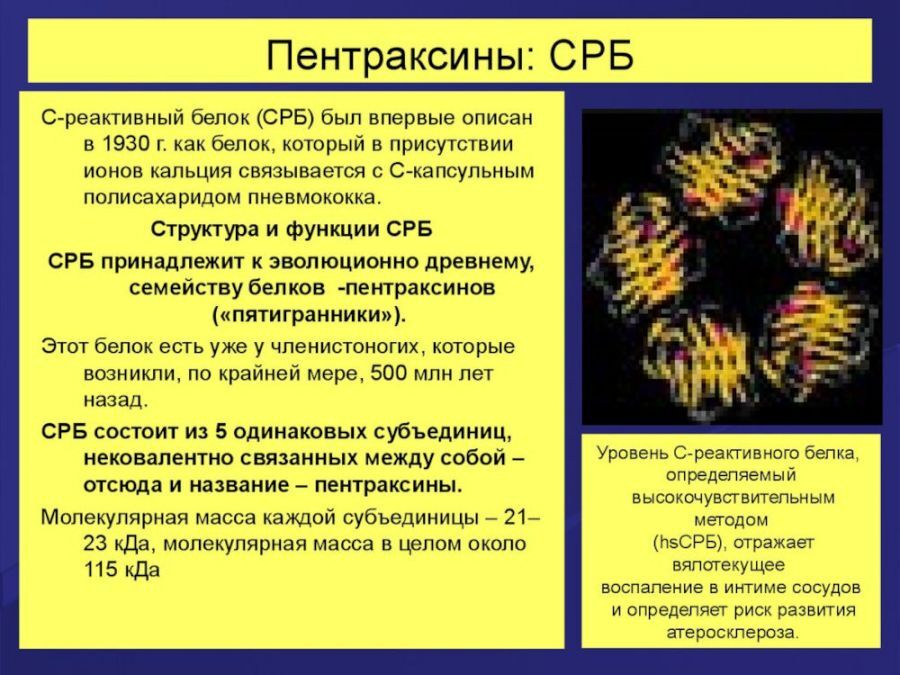
Синдром холестаза, который может наблюдаться у ревматологических больных, включает повышение щелочной фосфатазы и гамма‑глутамилтрансферазы, холестерина и прямого билирубина. Он может возникать на фоне приема ГКС, а также в рамках аутоиммунных заболеваний печени.
Д‑димер – это в первую очередь показатель тромбоэмболических событий, но также и неспецифический маркер, который может повышаться на фоне инфекционных заболеваний, у лиц старшей возрастной группы, при онкологических и воспалительных процессах.
Мочевой синдром – комплекс различных изменений в составе мочевого осадка, служит очень важным показателем для диагностики ревматологических болезней. Однако он всегда требует исключения бактериальной инфекции и оценки степени вовлечения почек в воспалительный процесс.
С этой целью необходимо проанализировать два синдрома – нефротический и нефритический. Нефротический синдром, который характеризуется протеинурией >3,5 г/сут, гравитационно распределительными отеками, может выявляться у пациентов с СКВ и васкулитами, а также при амилоидозе и паранеопластических нефритах. При этом у пациентов не наблюдается эритроцитурия. А вот микро- и макрогематурия появляются при нефритическом синдроме, который также сопровождается протеинурией и развитием острой почечной недостаточности. Этот симптомокомплекс характерен при волчаночном нефрите, ANCA‑ассоциированных нефритах и васкулитах.
При этом у пациентов не наблюдается эритроцитурия. А вот микро- и макрогематурия появляются при нефритическом синдроме, который также сопровождается протеинурией и развитием острой почечной недостаточности. Этот симптомокомплекс характерен при волчаночном нефрите, ANCA‑ассоциированных нефритах и васкулитах.
Что и в каких случаях
Заподозрить ревматоидный артрит можно при повышении острофазных белков воспаления (увеличение СОЭ, СРБ), повышении РФ с АЦЦП, которым сопутствуют симметричная выраженная боль воспалительного ритма в суставах, симметричные артриты, изменения по данным рентгенографии (эрозии, кистовидная перестройка, околосуставной остеопороз).
Об остеоартрите говорит отсутствие острофазных показателей (СОЭ, СРБ) в сочетании с болью механического ритма в суставах, отсутствием артритов, деформацией в суставах. При остеоартрозе может иметь место изолированное повышение РФ, что не дает нам право устанавливать диагноз ревматоидного артрита, если нет характерной клинической картины.
При подозрении на системные заболевания соединительных тканей следует помнить, что это полисиндромные заболевания, и диагностическим критерием будет изменение в клиническом анализе крови (СОЭ, снижение ростков кроветворения, лейкопения, тромбоцитопения, эритроцитопения). Характерно также повышение СРБ (при исключении инфекции), креатинина, АЛТ, АСТ и ОАМ (протеинурия, гематурия, цилиндрурия).
Почти у всех ревматических больных наблюдается нарушение кальций‑фосфорного обмена, поэтому при подозрении на ревматоидные заболевания необходимо исследовать уровень ионизированного кальция (референс 1,18–1,28 ммоль/л), паратгормона (до 50 пг/мл), кальцидиола (референс >30 нг/мл) и витамина Д, который участвует во многих обменных процессах в организме.
Лабораторные данные очень важны для оценки безопасности лечения. Анализы следует сдавать в начале лечения раз в месяц, далее не реже одного раза в три месяца, оценивая основные показатели крови и мочи. Однако изолированное повышение таких маркеров, как СОЭ, СРБ, мочевая кислота, антистрептолизин О, без клинических признаков ревматоидных заболеваний не служит поводом для направления к ревматологу.
ИНСТРУМЕНТАЛЬНАЯ ДИАГНОСТИКА
Стандартная рентгенография – один из основных методов диагностики. Она используется уже более 100 лет, но до сих пор не теряет своей актуальности благодаря незначительной стоимости, доступности и возможности наблюдать заболевание в динамике. Однако существенным ее недостатком является низкая чувствительность при ранних структурных изменениях (несколько месяцев с начала заболевания).
По существующим стандартам область рентгеновского исследования зависит от предполагаемого ревматологического заболевания. При ревматоидном артрите выполняют рентгенографию кистей, стоп, при анкилозирующем спондилоартрите – костей таза с крестцово‑подвздошными сочлениями и позвоночника, при СКВ – кистей, при подагрическом артрите – стоп, при псориатической артропатии – костей таза, кистей и стоп.
По результатам рентгенологического обследования можно определить воспалительную или невоспалительную природу заболевания, а также группу ревматологических патологий, к которым относится конкретный случай.
При воспалительном поражении суставов (ревматоидном артрите, заболеваниях соединительной ткани, спондилоартропатии) на рентгенографии можно увидеть околосуставной остеопороз, равномерное сужение суставной щели, костные анкилозы, остеолиз. При невоспалительных патологиях (дегенеративных поражениях суставов, метаболических и эндокринных заболеваниях) отмечаются субхондральный склероз, остеофиты и неравномерное сужение суставой щели и кисты.
Характер патологических изменений, их локализация, распространенность и группа пораженных суставов также могут помочь в диагностике заболевания.
Рентгенография при ревматоидном артрите дает возможность определить рентген‑стадию заболевания. Так, если для 1‑й стадии ревматоидного артрита характерен околосуставной остеопороз и единичные мелкие просветления (кисты), то на 3‑й и 4‑й стадиях уже можно увидеть эрозии суставной поверхности, анкилозы.
При подагре на рентгеновском снимке врач может обнаружить симптом «пробойника» и характерные «дырки» в месте отложения рентгенонегативных кристаллов моноурата натрия. Эрозии при подагре на рентгенограмме имеют отличия от эрозий при ревматоидном артрите.
Эрозии при подагре на рентгенограмме имеют отличия от эрозий при ревматоидном артрите.
Псориатический артрит обычно сопровождается тяжелым поражением суставов при длительном течении болезни. Характерны поражение осевого скелета, асимметричность, поражение дистальных межфаланговых суставов, сужение и деструкция концевых фаланг (акроостеолиз), симптом «карандаш в стакане» – чашеобразная деформация проксимальной части фаланг пальцев с сужением дистальных эпифизов.
Рентгенологические признаки остеоартроза включают субхондральный остеосклероз, остеофиты, неравномерное сужение суставной щели, деформацию в виде узелков Гебердена и Бушара при отсутствии эрозий. При полиостеоартрозе можно также увидеть симптом «перевернутого Т» и симптом «летящей чайки».
При подозрении на спондилоартрит пациента необходимо направить на рентгенографию костей таза и позвоночника. Ранний признак – субхондральный остеосклероз, который в основном отмечается в области подвздошной кости. Поздние изменения характеризуются наличием синдесмофитов, анкилозом дугоотростчатых суставов, симптомом «бамбуковой палки». Характерным признаком спондилоартрита, который отмечается в 100% случаев, служит сакроилеит. Наблюдается сочетание участков расширения суставной щели за счет эрозий на фоне распространенного субхондрального остеосклероза, сначала в области подвздошной кости, а затем крестца, при прогрессировании заболевания может сформироваться анкилоз крестцово‑подвздошных сочленений.
Характерным признаком спондилоартрита, который отмечается в 100% случаев, служит сакроилеит. Наблюдается сочетание участков расширения суставной щели за счет эрозий на фоне распространенного субхондрального остеосклероза, сначала в области подвздошной кости, а затем крестца, при прогрессировании заболевания может сформироваться анкилоз крестцово‑подвздошных сочленений.
УЗИ рекомендуется для оценки воспалительных изменений в мягких тканях. Это очень информативный и доступный метод, но его результаты существенно зависят от уровня качества УЗИ‑аппарата, а также квалификации и опыта специалиста. УЗИ может выявить наличие жидкости в полости сустава, признаки воспаления сухожилий, энтезиты, отложения кристаллов моноурата натрия на поверхности суставов (признак «двойного контура» у пациентов с подагрой).
Заблуждение, что ревматоидный фактор служит показателем наличия ревматологического заболевания, довольно распространено. Хотя на самом деле это не так. В здоровой популяции ревматоидный фактор встречается с частотой до 10%, но он не имеет отношения к заболеваниям суставов без соответствующих клинических проявлений.
В тех случаях, когда врач все‑таки подозревает заболевание суставов, следует определять в первую очередь антитела к циклическому цитруллинсодержащему пептиду (АЦЦП) и антинуклеарный фактор
КТ служит дополнительным методом исследования, который используется с целью дообследования и проведения дифференциальной диагностики. Чаще всего КТ‑диагностика применяется для исключения поражения внутренних органов‑мишеней при том или ином системном заболевании соединительной ткани. Однако данный метод исследования также используется и для оценки состояния костно‑суставной системы, например для исключения остеонекрозов.
МРТ – метод исследования, который активно практикуется в ревматологии. Очень часто данное исследование проводят для выявления дорентгенологической стадии сакроилеита, что позволяет значительно сократить время от первых признаков болезни до постановки диагноза. Наиболее часто при МРТ‑диагностике применяется режим STIR, который позволяет выявить высокоинтенсивный сигнал от костных структур – отек костного мозга, что говорит о наличии активного воспаления в исследуемых областях. Также МРТ нередко используется для диагностики раннего ревматоидного артрита. Выполнение МРТ кистей в данном случае позволяет выявить минимальные синовиты мелких суставов кистей, оценить синовиальную оболочку суставов, выявить мелкие эрозии, что невозможно увидеть при стандартной рентгенографии кистей. МРТ‑исследование позвоночника используется для диагностики спондилодисцитов, помогает в проведении дифференциальной диагностики с различной неврологической патологией (грыжи/протрузии межпозвоночных дисков с компрессией нервных корешков).
Также МРТ нередко используется для диагностики раннего ревматоидного артрита. Выполнение МРТ кистей в данном случае позволяет выявить минимальные синовиты мелких суставов кистей, оценить синовиальную оболочку суставов, выявить мелкие эрозии, что невозможно увидеть при стандартной рентгенографии кистей. МРТ‑исследование позвоночника используется для диагностики спондилодисцитов, помогает в проведении дифференциальной диагностики с различной неврологической патологией (грыжи/протрузии межпозвоночных дисков с компрессией нервных корешков).
Двухэнергетическая рентгеновская денситометрия – основной количественный неинвазивный метод исследования МПКТ, золотой стандарт диагностики остеопороза. При этом диагностически значимым является выполнение денситометрии по шейке бедра и поясничному отделу позвоночника.
ИММУНОЛОГИЧЕСКОЕ ОБСЛЕДОВАНИЕ
В некоторых случаях именно иммунологические исследования могут однозначно подтвердить или опровергнуть наличие ревматологического заболевания.
Одним из ключевых показателей в иммунологическом анализе крови при подозрении на СЗСТ является антинуклеарный фактор (АНФ). Ключевое значение имеет титр АНФ. Дигностически значимым считается повышение АНФ более чем 1:160. Однако следует помнить, что титр АНФ 1:160 будет у 5% здоровых людей без аутоиммунных заболеваний, а титр 1:80 – у 20%.
Практически для каждого заболевания соединительной ткани имеется собственный специфический профиль аутоантител, то есть набор аутоантител в крови пациента, который при сопоставлении с клинической картиной помогает в диагностике.
Например, при системной склеродермии характерно наличие специфических антител – антитела к Scl‑70, антитела к РНК‑полимеразе 3‑го типа, CENP B – они выявляются практически в 90% случаев системной склеродермии. При болезни Шегрена характерны анти‑SSA/Ro – и/или SSB/La‑антиядерные антитела.
Еще одна важная группа аутоантител – это антитела к цитоплазме нейтрофилов, или ANCA‑антитела. Они выявляются при ANCA‑ассоциированных васкулитах. Их достаточно много, но в ревматологии наиболее значимыми являются два типа – антитела к миелопероксидазе (анти‑МРО) и антитела к протеиназе‑3 нейтрофилов. Оба белка ассоциируются с АНЦА‑васкулитами.
Их достаточно много, но в ревматологии наиболее значимыми являются два типа – антитела к миелопероксидазе (анти‑МРО) и антитела к протеиназе‑3 нейтрофилов. Оба белка ассоциируются с АНЦА‑васкулитами.
При подозрении на антифосфолипидный синдром необходимо исследовать антитела к бета‑2‑гликопротеину‑1, антитела к кардиолипину, фосфатидилсерину, а также волчаночный антикоагулянт. При этом диагностически важным является выполнение анализа на данные маркеры минимум дважды с интервалом не менее 12 недель, чтобы исключить их транзиторное повышение.
Однако, несмотря на достаточно высокую специфичность каждого из показателей в иммунологическом анализе крови, врач должен понимать, что те или иные лабораторные или иммунологические показатели сами по себе не позволяют убедительно говорить о наличии системного заболевания соединительной ткани. Они могут лишь подтверждать наличие заболевания при соответствующей клинической картине. Поэтому алгоритм диагностики заболевания должен включать в первую очередь осмотр пациента и тщательный сбор анамнеза. И только при наличии характерной клинической картины заболевания врач может говорить о наличии СЗСТ, подвержденного данными иммунологического анализа крови.
И только при наличии характерной клинической картины заболевания врач может говорить о наличии СЗСТ, подвержденного данными иммунологического анализа крови.
Статья подготовлена Татьяной Шемшур по материалам I конгресса с международным участием «Московская ревматология» при участии врача‑ревматолога ГКБ № 52 Инны Климович
Nataliya2021-09-29T16:09:11+03:00 Page load link Go to Topчто показывает, норма СРБ в крови
СРБ — что это такое?
СРБ представляет собой высокочувствительный показатель повреждения тканей, например, при воспалении или некрозе (отмирании тканей). Если человек не был травмирован, и с его здоровьем все в порядке, то в анализе крови этот показатель будет отсутствовать или присутствовать в незначительных количествах. За выработку СРБ отвечают гепатоциты (клетки печени). Если в организм человека проникает инфекция, была получена травма или присутствуют хронические ревматические заболевания, печень реагирует выработкой С-реактивного белка.
Основной функцией СРБ в организме является стимулирование иммунитета и активизация его защитных систем. По тому, насколько высок этот показатель можно судить о тяжести инфекционного процесса или повреждения. Чем более запущено воспаление или чем обширнее травма, тем выше будет значение СРБ в анализе. Второе название этого показателя – белок «острой фазы».
Клинический анализ крови (CBC/Diff — 5 фракций лейкоцитов) + СОЭ в Москве
от 1 календ. дн.
от 499 ₽
Коронавирус, РНК (SARS-CoV-2, ПЦР) мазок, кач в Москве
от 1 календ. дн.
от 899 ₽
С-реактивный белок (высокочувствительный) в Москве
от 1 календ. дн.
от 449 ₽
Функции С-реактивного белка:
- стимулирование активность клеток иммунитета;
- блокировка аутоиммунных реакций, в целях предотвращения атак организма на собственные клетки;
- вывод поврежденных клеток и токсинов.

Повышение СРБ чаще говорит о наличии бактериальной инфекции, чем о вирусе. В случае, когда бактериальная инфекция протекает остро, например, при бактериальном менингите или септическом артрите, значение СРБ может достигать 100 мг/л. А если мы имеем дело с вирусной инфекцией, не стоит ожидать значение показателя выше 20 мг/л. Также у пациентов, перенесших операции, белок «острой фазы» обычно высок, но снижается довольно быстро в процессе восстановления и заживления тканей. Если снижения не происходит, а напротив, наблюдается резкий рост показателя, возможно возникновение сепсиса.
Когда сдают анализ на с-реактивный белок?
Если есть признаки воспаления, назначают анализ на с-реактивный белок. Природой воспаления может быть бактериальная или вирусная инфекция, а также аутоиммунное заболевание.
Врачи направляют на анализ СРБ, чтобы:
- контролировать, как протекают; хронические заболевания;
- подтвердить возможное инфекционное заболевание;
- контролировать процесс заживления после хирургического вмешательства;
- проверять эффективность назначенного лечения;
- контролировать протекание сердечно-сосудистых заболеваний;
- проверить, прижился ли имплантат;
- оценить возможный риск возникновения сердечно-сосудистых заболеваний у хронических больных, например, диабетом.

Что может повлиять на результаты анализа
Специальной подготовки к сдаче анализа на СРБ, как правило, не требуется. Однако есть рекомендации, которые следует соблюдать перед сдачей анализа, чтобы не было ложно положительных результатов:
- как и любой анализ, врачи рекомендуют приходить и сдавать утром натощак. можно пить воду, но не фруктовые соки или кофе.
- но если так случилось, что вам все же пришлось поесть, то подождите хотя бы 4-6 часов.
- постарайтесь не подвергаться физическим нагрузкам за 48 часов до сдачи анализа.
- врачи рекомендуют воздержаться от курения хотя бы за 2 часа до процедуры.
Процесс сдачи анализа проходит как обычный забор крови из вены. Если вы принимаете обязательные медицинские препараты, обязательно скажите об этом врачу, так как, например, аспирин, снижает уровень СРБ. Результаты окажутся недостоверными. Стоит упомянуть, если вы принимаете противовоспалительные препараты, бета-блокаторы, кортикостероиды. Все это может исказить результаты анализа.
Все это может исказить результаты анализа.
Также на результат влияет алкоголь, жирная пища или недавно полученная травма. Беременность или наличие имплантатов в организме также оказывают влияние на уровень СРБ.
Нормы С-реактивного белка в анализе крови
Стандартное значение С-реактивного белка в организме составляет от 0 до 5 мг на литр. Но верно истолковать полученные результаты анализов сможет только врач, опираясь на ваше состояние организма. Имеет значение только повышенное значение. Если уровень СРБ ниже нормы, это значения не имеет. Если вы сдавали анализы не по направлению, а по собственной инициативе и обнаружили повышенный уровень С-реактивного белка, это повод обратится к врачу. Скорее всего вас повторно отправят на анализ, а затем, в зависимости от его результатов, назначат лечение или дальнейшие исследования.
На уровень СРБ никак не влияет пол или возраст больного. Основная причина повышенного значения с-реактивного белка в результатах анализов, это, как правило, повреждение или воспаление любого из органов. Затем врачи, исходя из жалоб пациента и результатов анализов, ставят соответствующий диагноз и назначают лечение.
Затем врачи, исходя из жалоб пациента и результатов анализов, ставят соответствующий диагноз и назначают лечение.
Повышенное значение С-реактивного белка характерно для следующих состояния:
- 10-40 мг на литр говорят о вирусных или небольших бактериальных инфекциях. Также это могут быть хронические воспаления, например, туберкулёз. Также возможен саркоидоз, подагра, язвенный колит, внутриутробная инфекция, ревматоидный артрит и другие заболевания.
- 40-200 мг на литр. Такое значение чаще всего характерно для бактериальных инфекций средней и тяжелой степени, послеоперационных состояний, пневмония, пиелонефрит, тромбоз глубоких вен, панкреатит, опухоли с активными метастазами.
- 300-700 мг на литр говорят об очень тяжелом состоянии организма. Когда был получены тяжелые травмы, обширные ожоги, развился сепсис.
Как это ни странно, наиболее опасным считается долговременное повышение СРБ до 7 мг/л, так как это говорит о наличии скрытого вялотекущего воспаления, которое постепенно убивает иммунную систему. При этом могут отсутствовать клинические признаки заболевания, поэтому определить, что именно не так, будет непросто. Для этого проводят опрос, изучают истории болезни, назначают дополнительные анализы.
При этом могут отсутствовать клинические признаки заболевания, поэтому определить, что именно не так, будет непросто. Для этого проводят опрос, изучают истории болезни, назначают дополнительные анализы.
Показатели С-реактивного белка при коронавирусе
Коронавирусная инфекция также оказывает влияние на показатели С-реактивного белка. Пациенты как с лёгкой, так и с тяжелой формой ковида в результатах анализов отмечают повышение СРБ. Этот показатель напрямую связан со степенью тяжести протекающего заболевания. Чем тяжелее оно протекает, тем будут выше показатели. Таким образом, по анализу на С-реактивный белок можно судить о тяжести и интенсивности коронавирусной инфекции.
Еще одним несомненным плюсом данного показателя является ранняя диагностика воспалений. Уже через 6-8 часов после заражения увеличивается концентрация С-реактивного белка. Работает это по принципу иммунной реакции. Вирус SARS-Cov-2 попадает в здоровый организм, который в ответ включает иммунную защиту, выделяя С-реактивный белок.
Причем именно этот показатель позволяет различить бактериальную и вирусную инфекции, в отличие, например, от уровня лейкоцитов.
Важность этого анализа сложно переоценить. По нему определяют объем поражения легких и целесообразность назначения противовоспалительной терапии. Другие анализы также используют, например, биохимический анализ крови. Но уже для дополнительной диагностики и назначения лечения.
Однако, в любом правиле есть исключения. Есть случаи, когда даже при явной клинической картине коронавирусной инфекции уровень СРБ остается в норме в течение довольно длительного времени. Всему виной индивидуальные особенности организма. Пациенты с такой картиной могут быть сложны в назначении лечения и отслеживании его результатов.
Расшифровка результатов СРБ при ковиде
В зависимости от результатов анализа СРБ, а также других симптомов, состояние больного коронавирусной инфекцией может быть квалифицировано как легкое, средне тяжелое, тяжелое и крайне тяжёлое.
- Легкое течение характеризуется уровнем СРБ в крови от 5 до 10 мг/л. Также сопровождается температурой до 38°С, кашлем (сухим или мокрым), общей слабостью, возможным отсутствием вкусов и запахов, болью в горле.
- В средне тяжелой форме коронавирус определяется уровнем СРБ более 10 мг/л. Также отмечается повышение температуры от 38°С и выше, одышка, явные изменения на КТ легких, сатурация менее 95%, учащенное дыхание.
- Тяжелая форма коронавирусной инфекции также характеризуется повышенным уровнем СРБ (более 10 мг/л). При этом в расчет берутся и другие показатели, например, изучается биохимический анализ крови, чтобы скорректировать лечение. Легкие на КТ поражены значительно, насыщенность крови кислородом составляет менее 93%, давление падает, дыхание учащается. Врачи внимательно изучают анализы и назначают соответствующее лечение.
- При крайне тяжелой форме инфекции, наблюдается множественное поражение органов и систем.

Причины повышенного С-реактивного белка
С-реактивный белок – это самый точный и быстрый показатель наличии воспаления в организме человека. Буквально в течение нескольких часов после получения травмы или возникновения воспаления, повышение СРБ отображается в анализе. Если пациент не обратился вовремя и воспаление перешло в хроническую стадию, уровень с-реактивного белка снова снижается до нуля, а в периоды обострения болезни снова возрастает. Если проводится лечение, показатели СРБ реагируют соответственно, поэтому врач может судить об эффективности назначенных мероприятий.
Существуют следующие возможные причины повышенного СРБ:
- послеоперационные осложнения;
- туберкулёз — инфекционная болезнь легких;
- болезни ЖКТ, например, панкреатит;
- отторжение трансплантата;
- нейтропения;
- острые бактериальные и вирусные инфекции;
- повреждение тканей вследствие хирургического вмешательства;
- ожоги, различаются по степени тяжести;
- аутоиммунные заболевания, например, волчанка или васкулит;
- злокачественные опухоли;
- сепсис — инфекционное заражение крови;
- сахарный диабет — хроническое заболевание, при котором повышен уровень сахара в крови;
- избыточный вес;
- курение;
- нарушение гормонального фона.

Также существуют определенные лекарственных препараты, прием которых может отразиться на результатах анализов: эстрогены, гормональная терапия, оральные контрацептивы, противовоспалительные препараты. Перед сдачей анализа рекомендуется предупреждать о них лечащего врача. При повышенных значениях этих показателей могут назначить следующие дополнительные анализы:
- общий анализ мочи;
- ревматоидный фактор;
- фибриноген;
- антинуклеарный фактор и др.
СРБ и СОЭ
СРБ и СОЭ (скорость оседания эритроцитов) назначаются при подозрении на воспаление и инфекцию. Оба этих показателя характеризуются ростом в начале болезни. Но есть и различия. СРБ снижается через 6-10 дней при выздоровлении, в то время как СОЭ приходит в норму не раньше 2-4 недель. Если СРБ долгое время не приходит в норму, это может означать риск развития заболеваний сердечно-сосудистой системы. Исключение составляют пациенты с аутоиммунными заболеваниями: СРБ остается высоким более продолжительное время.
Анализ на СОЭ (скорость оседания эритроцитов) считается менее точным, так как подвержен влиянию индивидуальных особенностей пациента, например, пола. Тем не менее, его назначают в ряде случаев для более точной диагностики заболевания и контроля последующего лечения.
Ранее анализ на с-реактивный белок назначался исключительно для контроля активности ревматизма. Однако теперь, по уровню СРБ судят о состоянии иммунной системы организма. Поэтому данный анализ назначают довольно часто как самостоятельно, так и вместе с другими типами анализов, например, на эритроциты. Также это один из самых популярных анализов при коронавирусной инфекции.
Анализ СРБ считается одним из важнейших анализов не только при коронавирусной инфекции, но и при ряде других, не менее опасных и тяжелых заболеваний. Если вы подозреваете у себя наличие хронической вялотекущей инфекции, будет также уместно сдать анализ на СРБ. Если вы увидели в результатах повышенное значение с-реактивного белка, не спешите паниковать. Обратитесь к своему лечащему врачу за расшифровкой анализа и назначением последующего лечения.
Обратитесь к своему лечащему врачу за расшифровкой анализа и назначением последующего лечения.
Анализы крови — Примеры — NHS
Анализы крови можно использовать по-разному, например, для диагностики состояния, оценки состояния здоровья определенных органов или выявления некоторых генетических заболеваний.
На этой странице описаны некоторые распространенные анализы крови.
Для получения дополнительной информации о более широком спектре тестов выполните поиск по указателю анализов крови от А до Я на веб-сайте Lab Tests Online UK.
Анализ холестерина в крови
Холестерин – это жировое вещество, которое в основном вырабатывается печенью из жирных продуктов в вашем рационе и жизненно важно для нормального функционирования организма.
Высокий уровень холестерина может способствовать повышенному риску серьезных проблем, таких как сердечные приступы и инсульты.
Уровень холестерина в крови можно измерить с помощью простого анализа крови. Вас могут попросить не есть за 12 часов до теста (обычно это время, когда вы спите), чтобы убедиться, что вся пища полностью переваривается и не повлияет на результат, хотя это не всегда необходимо.
Узнайте больше о том, как сдать анализы на высокий уровень холестерина, и ознакомьтесь с тестами на холестерин на веб-сайте Lab Tests Online UK.
Посев крови
Это включает взятие небольшого образца крови из вены на руке и из одной или нескольких других частей тела.
Образцы объединены с питательными веществами, предназначенными для стимулирования роста бактерий. Это может помочь показать, присутствуют ли какие-либо бактерии в вашей крови.
Обычно требуется как минимум 2 образца.
Узнайте больше о посевах крови на Lab Tests Online UK
Анализ газов крови
Образец газов крови берется из артерии, обычно на запястье. Это, вероятно, будет болезненным и проводится только в больнице.
Это, вероятно, будет болезненным и проводится только в больнице.
Анализ газов крови используется для проверки баланса кислорода и углекислого газа в крови, а также баланса кислот и щелочей в крови (баланс pH).
Дисбаланс pH может быть вызван:
- проблемами с дыхательной системой, такими как пневмония или хроническая обструктивная болезнь легких (ХОБЛ)
- проблемами, влияющими на обмен веществ (химические реакции, используемые организмом для расщепления пищи в энергию ), такие как диабет, почечная недостаточность или непрекращающаяся рвота
Узнайте больше об анализах газов крови в Lab Tests Online UK
Тесты на глюкозу в крови (сахар)
Ряд тестов можно использовать для диагностики и мониторинга диабета путем проверки уровня сахара (глюкозы) в крови.
К ним относятся:
- тест на глюкозу натощак — при котором уровень глюкозы в крови проверяется после голодания (без еды и питья ничего, кроме воды) в течение не менее 8 часов
- тест на толерантность к глюкозе — при котором уровень уровень глюкозы в крови проверяют после голодания и еще раз через 2 часа после приема напитка с глюкозой
- Тест на HbA1C — тест, проводимый в поликлинике или больнице для проверки среднего уровня сахара в крови за последние 3 месяца. Для этого требуется только небольшой «укол» крови для тестирования.
Узнайте больше о тестах на глюкозу в Lab Tests Online UK
Определение группы крови
Это делается перед сдачей крови или переливанием крови, чтобы проверить, какая у вас группа крови.
Если вам перелили кровь, которая не соответствует вашей группе крови, ваша иммунная система может атаковать эритроциты, что может привести к потенциально опасным для жизни осложнениям.

Определение группы крови также используется во время беременности, так как существует небольшой риск того, что нерожденный ребенок может иметь группу крови, отличную от группы крови матери, что может привести к тому, что иммунная система матери атакует эритроциты ее ребенка. Это известно как резус-болезнь.
Если вы еще не знаете свою группу крови, ваша кровь будет проверена по крайней мере один раз во время беременности, чтобы определить, существует ли риск резус-фактора. Узнайте больше о диагностике резус-болезни.
Если анализ показывает, что существует риск резус-болезни, можно сделать инъекцию лекарства, которое останавливает иммунную систему матери, атакующую клетки крови ее ребенка. Узнайте больше о профилактике резус-болезни.
Узнайте больше о группе крови в Lab Tests Online UK
Анализы крови на рак
Можно провести ряд анализов крови, чтобы помочь диагностировать определенные виды рака или проверить, подвержены ли вы повышенному риску развития определенного типа рака.

К ним относятся тесты на:
- простат-специфический антиген (PSA) — это может помочь диагностировать рак простаты, хотя он также может выявить другие проблемы, такие как увеличение простаты или простатит
- белок CA125 — белок, называемый CA125, может указывать рак яичников, хотя это также может быть признаком других вещей, таких как беременность или воспалительные заболевания органов малого таза (ВЗОМТ)
- гены, которые повышают риск развития некоторых видов рака, например гены BRCA1 и BRCA2 — некоторые версии этих генов могут значительно увеличить вероятность развития у женщины рака молочной железы и рака яичников; этот тест может быть проведен, если эти типы рака встречаются в вашей семье
Хромосомное тестирование (кариотипирование)
Это тест для исследования пучков генетического материала, называемого хромосомами.

Подсчитав хромосомы (в каждой клетке должно быть 23 пары) и проверив их форму, можно обнаружить генетические аномалии.
Хромосомное тестирование можно использовать:
- для помощи в диагностике различий в половом развитии (DSD), таких как синдром нечувствительности к андрогенам
- для пар, у которых были повторные выкидыши, чтобы выяснить, может ли быть причиной хромосомная проблема
Тесты на коагуляцию
Тест на коагуляцию можно использовать, чтобы определить, нормально ли свертывается ваша кровь.
Если для свертывания крови требуется много времени, это может быть признаком нарушения свертываемости крови, такого как гемофилия или болезнь фон Виллебранда.
Тип теста на коагуляцию, называемый международным нормализованным отношением (МНО), используется для контроля дозы антикоагулянтов, таких как варфарин, и проверки правильности вашей дозы.
 Узнайте больше о мониторинге дозы антикоагулянта.
Узнайте больше о мониторинге дозы антикоагулянта.Узнайте больше о факторах свертывания крови и международном нормализованном соотношении на веб-сайте Lab Tests Online UK.
Тест на С-реактивный белок (СРБ)
Это еще один тест, используемый для диагностики состояний, вызывающих воспаление.
СРБ вырабатывается печенью, и если концентрация СРБ выше, чем обычно, это признак воспаления в организме.
Узнайте больше о С-реактивном белке в Lab Tests Online UK
Электролитный тест
Электролиты – это минералы, содержащиеся в организме, включая натрий, калий и хлорид, которые выполняют такие функции, как поддержание здорового водного баланса в организме.
Изменения уровня электролитов могут быть вызваны различными возможными причинами, включая обезвоживание, диабет или прием некоторых лекарств.

Узнайте больше об электролитах в онлайн-лабораторных тестах, Великобритания
Скорость оседания эритроцитов (СОЭ)
Этот тест измеряет, сколько времени требуется эритроцитам, чтобы упасть на дно пробирки. Чем быстрее они падают, тем выше вероятность высокого уровня воспаления.
ОПР часто используется для диагностики состояний, связанных с воспалением, такими как:
- Артрит
- Эндокардит
- Болезнь Крон
- ВИМОРИОС. СОЭ также может быть полезным для подтверждения того, есть ли у вас инфекция.
Узнайте больше о скорости оседания эритроцитов в Lab Tests Online UK
Общий анализ крови (FBC)
Это тест для проверки типов и количества клеток в крови, включая эритроциты, лейкоциты и тромбоциты.

Это может помочь дать представление о вашем общем состоянии здоровья, а также дать важные сведения об определенных проблемах со здоровьем, которые могут у вас возникнуть.
Например, ОАК может выявить признаки:
- железодефицитной анемии или витамин В12-дефицитной анемии
- инфекции или воспаления
- кровотечений или нарушений свертываемости крови
Подробнее о полном анализе крови на веб-сайте Lab Tests Online UK
Генетическое тестирование и скрининг
Это включает в себя выделение образца ДНК из вашей крови, а затем поиск в образце определенного генетического изменения (мутации).
Генетические заболевания, которые можно диагностировать таким образом, включают:
- гемофилию — состояние, которое влияет на способность крови к свертыванию
- муковисцидоз — состояние, вызывающее накопление липкой слизи в легких
- спинальная мышечная атрофия — состояние, связанное с мышечной слабостью и прогрессирующей потерей подвижности
- серповидно-клеточная анемия – состояние, вызывающее дефицит нормальных эритроцитов образование кист в почках
Генетический скрининг также можно использовать для проверки наличия у человека определенного гена, повышающего риск развития генетического заболевания.

Например, если у вашего брата или сестры в более позднем возрасте развилось генетическое заболевание, такое как болезнь Хантингтона, вы можете узнать, существует ли риск того, что у вас также может развиться это заболевание.
Подробнее о генетическом и геномном тестировании
Функциональный тест печени
Когда печень повреждена, она выделяет в кровь вещества, называемые ферментами, и уровни белков, вырабатываемых печенью, начинают падать.
Измеряя уровни этих ферментов и белков, можно составить представление о том, насколько хорошо функционирует печень.
Это может помочь диагностировать определенные заболевания печени, включая гепатит, цирроз (рубцевание печени) и заболевания печени, связанные с алкоголем.
Узнайте больше о тестах функции печени в Lab Tests Online UK
Функциональный тест щитовидной железы
Этот тест используется для проверки крови на уровни тиреотропного гормона (ТТГ) и, при необходимости, тироксина и трийодтиронина (гормонов щитовидной железы).

Если у вас низкий или высокий уровень этих гормонов, это может означать, что у вас заболевание щитовидной железы, такое как недостаточная или повышенная активность щитовидной железы.
Узнайте больше о тестах функции щитовидной железы в Lab Tests Online UK
Последняя проверка страницы: 08 августа 2022 г.
Следующая проверка должна быть завершена: 08 августа 2025 г.Оценка сердечно-сосудистого риска с помощью С-реактивного белка
Что такое С-реактивный белок (СРБ)?
С-реактивный белок (CRP) представляет собой белок, который вырабатывается печенью при наличии инфекции или воспалительного заболевания, такого как ревматоидный артрит. Когда у вас есть инфекция, лейкоциты борются с ней, вырабатывая ряд белков, некоторые из которых стимулируют выработку CRP в печени. Уровень СРБ в крови использовался в течение многих лет для оценки уровня воспаления или инфекции.

Как СРБ связан с сердечно-сосудистым риском?
Ваш уровень С-реактивного белка может указывать на то, насколько вы подвержены риску развития сердечно-сосудистых заболеваний. Это связано с тем, что развитие атеросклероза (отложение холестерина внутри стенок кровеносных сосудов) связано с воспалением стенок сосудов. Результатом является более высокий уровень СРБ у пациентов с атеросклерозом, чем у пациентов без атеросклероза.
Ценность информации об уровне СРБ зависит от того, относитесь ли вы к одной из трех групп сердечно-сосудистого риска:
- Низкий риск – из-за низкого уровня холестерина и небольшой истории факторов риска; то есть отсутствие диабета, высокого кровяного давления или курения, а также отсутствие семейной истории сердечных приступов в раннем возрасте. Даже более высокий уровень СРБ, вероятно, не поставит вас на уровень риска, требующий изменения образа жизни.
- Промежуточный риск – полезно знать уровень СРБ, поскольку он может предоставить недостающую информацию врачу, принимающему решение о следующем шаге в лечении
- Высокий риск – знать свой СРБ необязательно, поскольку для снижения риска вам уже следует сочетать агрессивное лечение с изменением образа жизни
Измерение уровня СРБ
Определение уровня СРБ включает простой анализ крови и является относительно недорогим.
 CRP подразделяется на низкий, средний и высокий: менее 1 — низкий; 1-3 промежуточный; 3 или выше – это высокий уровень.
CRP подразделяется на низкий, средний и высокий: менее 1 — низкий; 1-3 промежуточный; 3 или выше – это высокий уровень.Уровни СРБ постепенно повышаются с возрастом, но в целом остаются стабильными в течение нескольких месяцев или нескольких лет. Это не тест, который вам нужно повторять на регулярной основе. И вам следует избегать прохождения теста, если у вас есть какие-либо инфекции или воспаления, такие как простуда или грипп. Поскольку уровни СРБ отражают воспаление, в таких ситуациях его уровень в крови будет очень высоким.
Уровни высокочувствительного СРБ повышаются вместе с различными факторами риска, такими как старение, курение и ожирение. Таким образом, если вы курите или имеете избыточный вес и у вас высокий уровень СРБ, СРБ может быть связан с этими факторами риска, а не указывать на дополнительный риск сердечно-сосудистых заболеваний.
При атеросклерозе уровень hs-CRP в крови сигнализирует о наличии слабовыраженного воспаления в стенке сосуда. В настоящее время нет доказательств того, что молекула СРБ сама по себе является движущей силой атеросклероза.


 В тех случаях, когда врач все‑таки подозревает заболевание суставов, следует определять в первую очередь антитела к циклическому цитруллинсодержащему пептиду (АЦЦП) и антинуклеарный фактор
В тех случаях, когда врач все‑таки подозревает заболевание суставов, следует определять в первую очередь антитела к циклическому цитруллинсодержащему пептиду (АЦЦП) и антинуклеарный фактор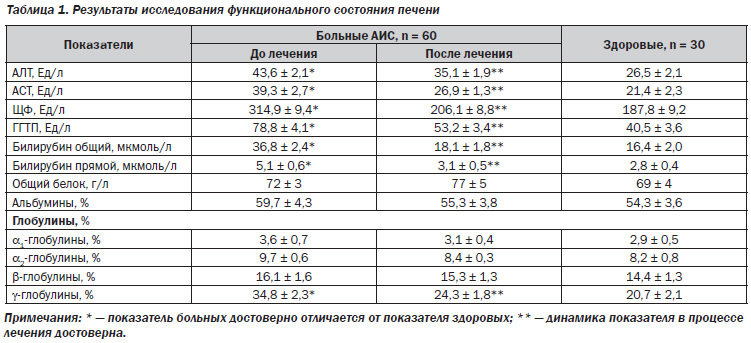



 Узнайте больше о мониторинге дозы антикоагулянта.
Узнайте больше о мониторинге дозы антикоагулянта.




 CRP подразделяется на низкий, средний и высокий: менее 1 — низкий; 1-3 промежуточный; 3 или выше – это высокий уровень.
CRP подразделяется на низкий, средний и высокий: менее 1 — низкий; 1-3 промежуточный; 3 или выше – это высокий уровень.