Воспаление матки после родов |
Воспаление матки после родов – отнюдь не редкая ситуация со здоровьем. Вынашивание ребенка для многих женщин является очень ответственным периодом и проверкой на стойкость, пониманием своих возможностей. Этому временному периоду всегда отдается повышенное внимание: подготовка, прогнозы, уход, создание комфортных условий. Все это правильно, однако порой женщины сбрасывают со счетов и из головы послеродовой период, который является также показателем того, что с вами все в порядке. Крайне важно быстро восстановиться после рождения ребеночка, войти в нормальную жизнь, начать выполнять материнские функции, и свести к минимуму послеродовые осложнения. По статистике Минздрава, более 38 % женщин в России сталкивается с послеродовыми осложнениями: ожирение, отеки, разрывы, повреждения органов при родах, гормональный дисбаланс, кровянистые выделения после родов. Список обширен и явно не полон, но подавляющее большинство женщин жалуется на всяческого рода выделения из влагалища, которые могут присутствовать длительное время, и приносить немало проблем и неприятных ощущений и зачастую они связаны с воспалением матки после родов.
Вконтакте
Google+
LiveJournal
Одноклассники
ghhg.org
Послеродовой Эндометрит Или Воспаление Матки После Родов
Послеродовой Эндометрит Или
Послеродовой Эндометрит Или Воспаление Матки После Родов
Роды для женщины сами по себе большой стресс и невероятная нагрузка для организма, после которой даже при благополучном исходе женскому организму предстоит восстанавливаться около 2-х месяцев. Но, к сожалению, статистика говорит о том, что почти у 40% женщин после родов сталкиваются с различными осложнениями, из которых наиболее распространенными являются: послеродовые кровотечения, http://www.yastalamamoy.ru/subinvolyuciya-matki-posle-rodov/ (замедленное обратное развитие) матки, а также послеродовой эндометрит, при котором воспаляется слизистая оболочка матки.
Воспаление матки после родов, или послеродовой эндометрит, может появиться по разным причинам. Это кесарево сечение, или затяжные роды, родовая травма матери или длительный безводный период, нарушение асептики или антисептики. Условия для развития эндометрита создает и предлежание плаценты, приводящее иногда к кровотечению.
Эндометрит возникает на 2-4 день после родов. По своему течению, воспаление слизистой оболочки матки может иметь легкую, среднюю, а также тяжелую форму заболевания. Часто встречаются абортивные и стертые формы.
При воспалении матки после родов, на 6-12 сутки появляется температура более 38 градусов, и учащенный пульс. Матка в это время увеличена и болезненна. Все послеродовые 12 дней http://www.yastalamamoy.ru/u-vas-poyavilis-krovyanistye-vydeleniya-posle-rodov/ остаются кровяными. Иногда развивается лохиометра, проявляющаяся в задержке выделений в матке. При тяжелых формах воспаления может наблюдаться гнойно-резорбтивная лихорадка, с появлением головной боли, слабости, нарушением сна. Все это сопровождается болями в матке и гнойными лохиями с ихорозным запахом. Наблюдается переход лохиометра в пиометру. Нередко у больных развивается анемия.
В любом случае, при диагностике воспаления матки после родов, нужна комплексная терапия. Самое главное сразу же направить максимальное воздействие на матку, как очаг инфекции. Необходимо провести выскабливание выделений кюреткой или вакуум-аспирацию. При обильных выделениях можно провести расширение цервикального канала, чтобы был отток гноя, а также промывание маточной полости растворами антибиотиков и антисептиков, чтобы уменьшилось всасывание токсинов и продуктов распада. Сейчас предлагается современное лечение послеродового эндометрита, который называется «ферментативный кюретаж», заключающийся в обработке стенок матки ферментами, которые способны растворять омертвевшие ткани.
Основным же лечением, когда происходит воспаление матки после родов, остается антибактериальная терапия, с комбинацией 2-3 антибиотиков с максимальными дозами, которые вводятся в виде инъекций. Вопрос о кормлении грудью в этом случае решается строго индивидуально. Кроме антибактериальной терапии проводят и другие мероприятия, когда внутривенно вводят лекарственные жидкости, используя озонированные растворы.
Исключая риск гнойно-воспалительные заболевания после родов, врачи еще при наблюдении за беременными женщинами относят некоторых к группе риска развития инфекции. Женщинам, попавшим в группу риска после кесарева сечения, при появлении воспалительных осложнений немедленно вводят антибактериальные препараты. Также женщинам из группы риска назначают ультразвуковое исследование, дабы исключить развитие послеродового эндометрита.
http://www.yastalamamoy.ru/v-novom-okne-pechatat-vse-poslerodovoj-endometrit-ili-vospalenie-matki-posle-rodov/
www.baby.ru
Воспаление матки после родов
Воспаление матки — метроэндометрит (metroendometritis).
.Одним из характерных признаков метроэндометрита является замедленное обратное развитие (субинволюция) матки и ее чувствительность или болезненность при пальпации. Меняется характер выделений и их количество. Изредка вследствие спазма внутреннего зева матки или закупорки шеечного канала обрывками оболочек, кусочками отпадающей оболочки, кровяными сгустками и пр. выделения вовсе прекращаются. В таких случаях лохии задерживаются в полости матки и разлагаются под влиянием микробной флоры. Температура повышается до 38—39°, но общее состояние больной остается вполне удовлетворительным. Такое состояние называется лохиометрой. Лохиометра, за редким исключением, не является самостоятельным заболеванием, она лишь одно из проявлений (симптомов) метроэндометрита, притом непостоянных.
Клиническая картина и симптоматология зависят от многих причин, главными из которых являются следующие.
- Реактивность больной и общее ее состояние к моменту заболевания и во время него. Повышение температуры, болевые ощущения, лейкоцитоз и другие явления, наблюдающиеся во время болезни при хорошем общем состоянии больной, указывают на хорошую ее реактивность и на ее способность к борьбе с инфекцией. Ареактивное состояние, выражающееся в субфебрильной, нормальной или даже ниже нормальной температуре, в отсутствии болезненности и в других его проявлениях при плохом общем состоянии больной, указывает на ослабление защитных сил организма.
- Степень поражения матки. В этом отношении могут быть выделены три этапа развития заболевания. Первый этап — инфицированы только отпадающая оболочка и островки эндометрия. В части миометрия, которая непосредственно прилегает к очагу поражения, наблюдаются явления реактивною воспаления (отек тканей, расширение сосудов, мелкоклеточная инфильтрация и др.). Микробов-возбудителей в миометрии или вовсе нет, или очень мало. Второй этап — наряду с отпадающей оболочкой и островками эндометрия поражены и более глубокие, мышечные, слои матки, где обнаруживаются в большом количестве микробы-возбудители. В соответствии с этим мелкоклеточная инфильтрация охватывает глубокие мышечные слои вплоть до непосредственно к ним прилегающих тканей, т. е. до периметрия в верхнем отделе матки и до околоматочной клетчатки в нижнем ее отделе. Третий этап — очаг инфекции охватил, кроме эндометрия и миометрия, также периметрии или параметрий, или оба вместе. В случае распространения инфекции на серозную оболочку матки возникает периметрит. Последнему обычно сопутствует реактивное воспаление и серозных оболочек, покрывающих органы брюшной полости, прилегающие к матке (сальник, кишечник, мочевой пузырь). При этом возникает пельвеоперитонит, сопутствующий метроэндометриту. В других случаях очаг инфекции распространяется в околоматочную клетчатку — возникает параметрит. Нередко пельвеоперитонит и параметрит развиваются одновременно.
- Характер микроба-возбудителя, его биологические свойства, вирулентность и токсичность. Одни из микробов (например, гемолитические стрептококки и стафилококки) обладают способностью быстро проникать через поврежденные ткани в глубь последних, распространяться по каждому из перечисленных выше путей и вызывать у больной явления интоксикации. Другие (например, гонококки) не нуждаются для своего распространения в повреждении тканей. Они распространяются почти исключительно по поверхностям внутренних оболочек органов (интраканаликулярно). Обладая слабо выраженной токсичностью, они мало по сравнению со стрептококками, стафилококками, кишечной палочкой и другими микробами нарушают общее состояние больной.
- Состояние внутренней поверхности послеродовой матки. Клиническая картина зависит от наличия на этой поверхности обрывков омертвевших тканей, особенно частичек плаценты, от сократительной способности матки (при ее недостаточности усиливается тромбообразование, благоприятствующее размножению микробов и развитию инфекции), от степени размозжения тканей матки.
{module директ4}
Вследствие перечисленных обстоятельств клиническая картина и симптоматология послеродового метроэндометрита весьма разнообразны и определяются тем или иным сочетанием этих обстоятельств. В зависимости от последних наблюдается то более легкое, то более тяжелое, то весьма тяжелое течение заболевания. При легком течении заболевания клиническая картина характеризуется следующими особенностями.
На 3—4-й день после родов при хорошем общем состоянии родильницы температура тела повышается до 38°, иногда с ремиссиями на 1Э и больше. Больная жалуется на незначительные головные боли, чувство общей усталости, ухудшение аппетита. Пульс слегка учащен, но соответствует температуре. Послеродовые выделения кровянистые, переходят на 8—9-й день в кровянисто-гнойные. Матка при ее прощупывании через стенку живота дряблая, чувствительная; обратное ее развитие отстает от обычного, вследствие чего по своим размерам она больше, чем можно было ожидать в соответствующий исследованию день послеродового периода. При влагалищном исследовании можно обнаружить отечность шейки матки, недостаточное ее сформирование, увеличение тела матки, ее отечность, неравномерное сокращение и болезненность. В случае задержки выделений (лохиометра) метроэндометрит протекает при более высокой температуре, наличии общей интоксикации и болезненных схваток.
В более тяжелых случаях на 3—4-й день послеродового периода температура быстро повышается и доходит до 39—40°; пульс учащается, но не резко (до 100—ПО ударов в минуту), общее состояние больной мало страдает. Инволюция матки замедлена. Пальпация матки болезненна, но не в одинаковой степени на отдельных ее участках. Болезненна и перкуссия живота в области матки, указывающая на реактивное воспаление периметрия. В дальнейшем появляются головные боли, бессонница, нередко ознобы, ухудшается аппетит. При влагалищном исследовании обнаруживаются те же явления, что и при легком течении метроэндометрита, но они выражены более резко, особенно пастозность матки и ее болезненность, которая часто носит разлитой характер. Нередко обнаруживается отек околоматочной клетчатки — реактивное воспаление последней. Лохии в зависимости от биологических особенностей микроба-возбудителя имеют различный запах вплоть до зловонного, иногда запах отсутствует совсем.
В особо тяжелых случаях метроэндометрита все описанные явления выражены очень резко. Температура начинает повышаться и к 6—7-му дню послеродового периода дает резкий скачок вверх, иногда наблюдаются ознобы и потение. Пульс учащается до 100—120 ударов в минуту. Язык обложен, суховат. Усиливается головная боль и бессонница, исчезает аппетит, появляются запоры. Пальпация и перкуссия живота в области матки и в прилегающих к матке областях болезненны; в большей или меньшей степени выражен симптом Блюмберга-Щеткина (реактивное воспаление брюшины, покрывающей матку и прилегающие к ней органы брюшной полости). Влагалищное исследование обнаруживает болезненную, мягкую матку, почти лишенную способности сокращаться под руками исследующего, а также отечную и болезненную околоматочную клетчатку. Выделения, сначала кровянистые, в дальнейшем сменяются гнойными и приобретают ихорозный запах. Улучшение начинается к концу 2-й недели заболевания литическим снижением температуры. Выздоровление наступает обычно к концу месяца.
Распознавание не представляет затруднений. Необходимо выяснить вопрос, является ли обнаруженное поражение матки самостоятельным заболеванием или же симптомом какого-либо другого, более тяжелого послеродового заболевания.
Лечение. Непременными предпосылками для правильного лечения являются помещение больной в хорошо проветриваемое помещение, хороший уход за ней-—содержание в чистоте кожи, полости рта, наружных половых частей, наблюдение за функцией всех органов и систем, в частности кишечника и мочевого пузыря ( и регулирование их), рациональное питание и другие мероприятия. Назначается лед на низ живота, антибиотики, сульфаниламиды. При легком течении метроэндометрита вводят под кожу по 1 мл питуитрина 2—3 раза в день и проводят аутогемотерапию по 3—5 мл один раз в 2—3 дня.
При тяжелых формах метроэндометрита назначают сокращающие матку и сердечные средства, переливание крови по 75—100 мл 2—3 раза, внутривенные вливания 10 мл 10% раствора хлористого кальция, банки, подкожное введение 200—400 мл 5% раствора глюкозы или физиологического раствора.
При задержке выделений целесообразно положить больную на живот, что обеспечивает свободный отток выделений, и назначить по 1 мл питуитрина 2—3 раза в день в течение 2—3 дней.
www.sweli.ru
воспаление матки после родов, ответы врачей, консультация
Добрый день, уважаемые врачи! Пожалуйста, не обойдите стороной мои вопрос. Мне 28 лет, аборт1, роды 1 — ребенку 1г.7 м., кесарево сечение по причине сколиоза. Месячные лт с 15, регулярные. Живу в Киеве.С 18 лет наблюдала эррозию шейки матки. Перед беременностью, в 2011 году для себя сдаю анализ на ВПЧ — подтверждается тип 16. Иду к гинекологу:
результат кольпоскопии — Незаконченная зона трансформации; ( со слов врача у меня заживающая эррозия, которую нужно наблюдать)
результат цитологии — Тип 2 — инфекция и воспаление. Рекомендация — после родов на консультацию.
Далее следует беременность, роды. Ребенку 2 месяца , июнь 2012г.— я иду к гинекологу, уже к другому, делаю микроскопию урогенитальных выделений — врач говорит, что у меня легкая дисплазия, чтоб через год, после кормления я пришла на прижигание. (И это все без цитологии)
Я в панике, бегу в онкологию, там мне снова берут цитологию — результат: Умеренная дисплазия цилиндр. эпителия на фоне ВПЧ, еще есть фраза «пролиферация фиброзных клеток». Врач говорит срочно бросай кормить, будем лечить вирус и дисплазию.
Я ищу по знакомым другого врача-гинеколога, прихожу к ней, она смотрит меня под кольпоскопом, говорит, что есть эррозия, но ничего страшного она не видит. Прописала мне какие-то свечки иммуноповышающие, я их проставила, затем снова к ней. Она взяла у меня мазок, не знаю точно, цитология или нет, но на бумажке написано «Цитоморфологическое исследование». Результат : Тип 2, воспаление, инфекция. Врач меня отпускает домой, разрешает продолжать кормление, прийти через 3 мес. Вообщем 3 раза я к ней приходила, все эти разы она мне делала кольпоскопию, брала мазок. последний мазок в мае 2013 — тоже тип 2. Врач сказала приходить осенью, когда закончу грудное вскармливание, будем прижигать эррозию.
В октябре прихожу к ней, по кольпоскопу она мне говорит, что все в порядке, выделения чистые, есть небольшая эррозия. Говорит, что у них новая лаборатория и новый анализ появился Пап тест на онкоцитологию, давай сдадим . Я его сдаю и результат — Тяжелая дисплазия 3В плоского эпителия. Врач , пожав плечами и сказав « А визуально я была тобой довольна, ничего не понимаю…» направляет меня на конусирование шейки матки, но порекомендовала пересдать цитологию. Я в панике иду пересдавать анализ в Синево. Там я сдаю Пап тест на основе жидкостной цитологии, как -то так, и сдаю анализ на количественный ВПЧ . Результат : ВПЧ 16 — 5,55 Lg ВПЧ /10*5 клеток., а пап тест — дисплазию не показал вообще!!! Заключение : ASC-US — клетки плоского эпителия с атипией неясного значения. Воспалительные изменения, включая репаративные — выраженные. Рекомендации — Повторить исследование через 6 месяцев после лечения инфекции.
Я конечно записалась на прием к хорошему онко-гинекологу, но в день приема оказалось, что она ушла на больничный на 2 недели. Я иду еще в одну лабараторию сдавать повторный Папп Тест, опять таки для себя, ибо 2 недели ждать просто не смогу — результат Тип 2 воспалительный процесс и пролиферация железистого эпителия. Обнаружены элементы хронического воспаления — гистиоциты и макрофаги.
Вот такие дела. Вот как такое может быть? Уточню, что та лаборатория, которая поставила тяжелую дисплазию у нас в городе новая, ни одного отзыва я не нашла. Вторые две — очень знаменитые.
Я еще понимаю погрешность между дисплазией легкой и тяжелой, но так чтоб ее вообще не показало….И еще, обратите, пожалуйста, внимание, в онкологии в 2012 году мне ставят диагноз «дисплазия ЦИЛИНДРИЧЕСКОГО эпителия на фоне ВПЧ», а в предпоследнем анализе Тяжелая дисплазия ПЛОСКОГО эпителия.
Отмечу, что жалоб у меня нет никаких, ничего не беспокоит, кандилом нет. Конечно, я дождусь выхода онко-гинеколога с больничного и пойду к ней.
Врач, у которого я наблюдалась прописала лечение мне и мужу от ВПЧ Протефлазид, Мератин, Гропринозин, Бетодин, Генферон. Потом мне пересдать анализ на ВПЧ количественный и цитологию. Вопрос — адекватное ли лечение? Нужно ли мужу сдавать анализ на ВПЧ перед лечением и после?
www.health-ua.org
Воспаление матки: причины, признаки, симптомы, лечение
Воспаление матки – это патология, которая формируется из-за попадания болезнетворных микроорганизмов в полость органа. Довольно часто воспаление поражает и маточные трубы, и яичники. Поэтому в медицине эти заболевания объединяют в одну группу «воспалительные недуги органов малого таза». Доктора в эту группу болезней относят патологические процессы воспалительного характера в матке и придатках, тазовой брюшине и жировой клетчатке малого таза.
Довольно часто причиной поражения матки становятся различные инфекции, к примеру, хламидиоз и гонорея. При выявлении такой патологии доктору нужно приступать к срочной терапии.
Этиология
К причинам воспаления матки относят такие факторы риска:
- травмы из-за тяжёлых родов или инвазивного вмешательства;
- наличие иного воспалительного недуга инфекционного характера;
- излишне активная половая жизнь без применения контрацептивов;
- секс при менструации.
Наиболее часто к воспалительным изменениям матки приводят инструментальное прерывание беременности и роды.
Особенное внимание доктора уделяют воспалению при вынашивании ребёнка, а ещё воспалениям в послеродовой период. Причинами появления данного процесса могут стать такие факторы:
- небрежное отношение акушеров к правилам асептики и антисептики;
- продолжительный и сложный родовой процесс;
- роды методом кесарева сечения;
- кровотечение из плаценты.
Классификация
Воспалительные процессы в матке развиваются в разных формах и поражают разные участки. В связи с этим доктора определяют три вида недуга:
- эндометрит — поражение внутренней оболочки органа;
- метроэндометрит – воспаление слизистой и мышечного слоя матки;
- периметрит – происходит вовлечение в патологический процесс наружной оболочки органа.
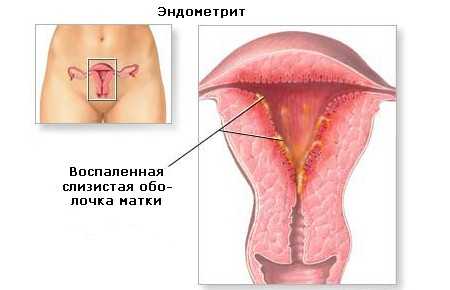
Эндометрит
При эндометрите поражается эндометрий, который выстилает внутреннюю поверхность органа и располагается рядом с мышечным слоем. Воспаление может переходить из одной оболочки на другую, постепенно заражая весь орган. Довольно часто при формировании данного патологического процесса, в матке постепенно начинают поражаться придатки, тазовая брюшина и клетчатка.
Матка в тазу женщины фиксируется специальными связками, мышцами и брюшиной. Если в органе формируется воспалительный процесс, то, скорее всего, он перейдёт и на брюшину. В результате такого действия формируется периметрит. Если не начать вовремя терапию, то недуг имеет тяжёлые последствия для женщины.
Симптоматика
Проявляется поражение матки в характерной симптоматике. Главный признак – это болевой синдром в нижней части живота. Симптомы воспаления матки проявляются в таких показателях:
- в начале недуга боли невыраженные, а потом становятся более интенсивными;
- болевые приступы переходят на правый бок, поясничную зону, ногу;
- высокая температура тела;
- болезненные ощущения во время полового акта;
- сильная интоксикация;
- появляются сбои в менструальном цикле;
- патологические выделения из влагалища.
Признаки эндометрита характеризуются резким повышением температуры тела, появлением озноба и ухудшением общего состояния. Больную одолевает тошнота, рвота, лихорадка, учащённое сердцебиение и пульс. Женщины жалуются также специфические выделения серо-жёлтого оттенка с примесью сукровицы.
Хроническое воспаление матки, как правило, никак себя не проявляет. Могут иногда отмечаться кровотечения, нарушаться цикл месячных. При патологическом процессе ухудшается сокращение матки и свёртываемость крови. Также женщины жалуются на появление серых и серо-гнойных выделений, сильных болевых приступов ноющего характера в нижней части живота.
Метроэндометрит характеризуется такими проявлениями:
- высокая температура тела;
- учащённый пульс;
- общее недомогание;
- боли в нижней части живота;
- гнойные и гнойно-кровянистые выделения.
При осмотре лечащий доктор проводит пальпацию, в результате которой диагностирует сильное увеличение и уплотнение органа. Женщины жалуются на болезненность при смещении органа.
При периметрите у больных проявляются такие симптомы – резкие боли, увеличение размеров живота, рвота, высокая температура. Также характерно частое мочеиспускание и боли при дефекации.
Диагностика
Для того чтобы точно определить причину воспаления матки у женщин, гинеколог проводит гинекологический осмотр в зеркалах. При этом медик может определить воспаление, степень развития недуга и увеличения размеров органа.
Далее он берет мазок из шейки матки для определения болезнетворных микроорганизмов, а для более детального обследования проводится кольпоскопия, УЗИ малого таза и биопсия.
Лечение
После того как доктором установлен диагноз, можно решить, как лечить воспаление матки. Только медик может назначить эффективную терапию, потому что первым делом нужно устранять причины появления воспаления, а симптоматика постепенно сама исчезнет.
При остром приступе, женщину нужно госпитализировать. Больной назначаются такие методы терапии:
- антибиотики – для устранения причины;
- введение водно-солевых растворов с дезинтоксикационной целью;
- витамины – С, В, Е; фолиевая кислота;
- антигистаминные препараты;
- гормоны;
- препараты, улучшающие кровоснабжение;
- физиотерапия – для снятия отёчности и воспаления;
- прохладные компрессы для купирования болевого синдрома;
- постельный режим.
Матка может воспалиться заново, если не провести полноценное лечение. Поэтому пациентке важно ответственно подойти к проведению всех процедур. В рамках физиотерапии больной назначается УВЧ и инфракрасная лазеротерапия.
В некоторых осложнённых ситуациях, когда воспаление переходит на придатки, доктора проводят оперативное вмешательство лапароскопическим методом.
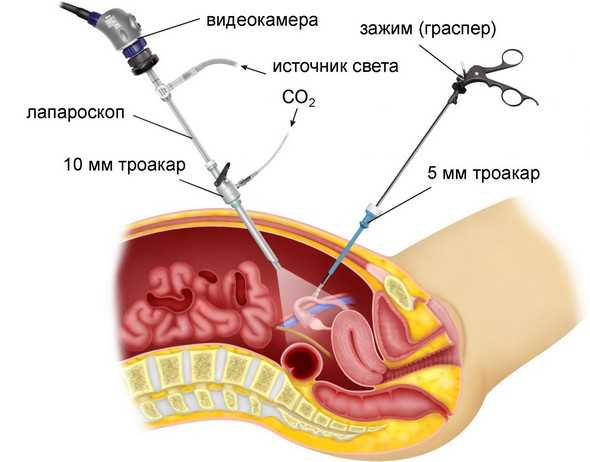
Принцип проведения лапароскопии
Воспаление матки после родов или при инфекционных заболеваниях можно устранить только комплексным методом. Поэтому, получая медикаментозное лечение, женщинам рекомендуется соблюдать правильный режим дня, не заниматься сексом, отказаться от внутриматочных спиралей, подобрать иной тип контрацепции. Половому партнёру также желательно пройти обследование на наличие инфекций.
Такое заболевание, как воспаление матки нежелательно лечить народными средствами. Доктора советуют не начинать терапию собственными силами, так как могут начать развиваться иные осложнения, которые значительно ухудшат здоровье женщины.
Осложнения
Если доктор не может решить, как правильно вылечить воспаление матки или терапия оказалась малоэффективной, то у больной могут формироваться различные осложнения. Инфекции начинают распространяться по организму через кровь, лимфу, маточные трубы, шейку матки и влагалище. Это может привести к появлению таких осложнений:
Профилактика
Для предотвращения развития недуга женщинам, которые попадают в группу риска, нужно тщательно подходить к выбору препаратов или иных средств контрацепции, следить за гигиеной внешних половых органов, особенно при месячных. Если же был сделан аборт, то больной нужно пройти курс терапии от инфекций.
simptomer.ru
Послеродовые воспалительные заболевания возникают у женщин на фоне снижения активности иммунобиологических процессов. Их течение зависит от воздействия болезнетворных микроорганизмов на
Послеродовые воспалительные заболевания возникают у женщин на фоне снижения активности иммунобиологических процессов. Их течение зависит от воздействия болезнетворных микроорганизмов на организм, и после родов любой из них может выступать возбудителем инфекции. Это объясняется тем, что беременность и роды предъявляют к организму женщины повышенные требования и, следовательно, в послеродовом периоде возникает большая опасность развития инфекционных процессов. В частности, матка после родов представляет собой обширную раневую поверхность, богато снабженную сосудами. Как правило, в ней находятся мелкие обрывки плодных оболочек и сгустки крови, что создает благоприятные условия для развития инфекционного процесса. Длительные роды, стрессовые ситуации, возникающие вследствие недостаточного обезболивания, значительная кровопотеря, а также травмы мягких тканей родовых путей приводят к глубоким изменениям в организме женщины.
При возникновении послеродовых воспалительных заболеваний характер их течения зависит как от локализации и распространенности воспалительного процесса, так и от типа возбудителей. Так, при инфекции, вызванной стафилококками, чаще всего наблюдается сочетание местного гнойного процесса с выраженной интоксикацией организма; при инфицировании кишечной палочкой общая интоксикация сочетается со снижением артериального давления. Если местный инфекционный процесс вызван грамотрицательными бактериями, то образуется гной, обычно имеющий зеленоватую окраску и специфический запах. Заболевания, обусловленные двумя и более видами бактерий, могут иметь признаки, характерные для каждого из этих возбудителей, и отличаются тяжелым течением.
Воспаление матки и ее придатков
Наиболее частым проявлением послеродовой инфекции стало воспаление матки (эндомиометрит), которое возникает после родов, протекающих с осложнениями. Признаки заболевания проявляются на 1—5-й, реже — на б—7-й день после родов. Как правило, температура тела повышается до 38—39 «С, изредка наблюдается озноб. У большинства больных с классическим течением болезни отмечается болезненность матки в продолжение 3—7 дней, изменяется характер выделений из половых путей, которые вначале обычно кровянистые, а затем переходят в гнойные с характерным запахом.
У женщин, которые перенесли воспаление матки в родах, выделения из половых путей с самого начала имеют гнойный характер. Описанная клиническая картина наблюдается 3—7 дней, затем в ходе лечения происходит нормализация температуры тела, исчезает болезненность матки, нормализуется характер выделений.
У женщин с послеродовым воспалением матки, которым в родах было проведено зашивание разрыва или разреза промежности, часто наблюдается расхождение швов, у некоторых классическая форма эндомиометрита сочетается с инфекционными поражениями мочевыводящих путей, молочных желез и т. д.
К возникновению воспалительного процесса в маточных трубах и яичниках после родов чаще всего приводят возбудитель гонореи или других гноеродных бактерий, которые попадают в трубы из полости матки. Возможно их проникновение и по лимфатическим путям. При воспалении яичники увеличиваются и становятся болезненными, возможно возникновение в них гнойного процесса.
Воспалительные образования придатков матки бывают спаяны со стенкой малого таза. Воспаление начинается чаще всего спустя 7—10 дней после родов с появления болезненности и чувства тяжести в нижних отделах малого таза, температура тела может быть субфебрильной и несколько выше.
Если инфекция в послеродовом периоде выходит за пределы малого таза, то она приобретает распространенные формы (перитонит, сепсис). Своевременное и адекватное лечение воспаления матки после родов не только очень важно для улучшения состояния больной, но и наиболее действенная мера профилактики тяжелых инфекционных заболеваний. Большое значение при этом имеет правильное ведение родов, исключающее длительное их течение, тщательное обезболивание, предупреждающее стрессовые ситуации.
Мастит
К воспалительным заболеваниям после родов у женщин относится мастит — гнойное воспаление ткани молочной железы. Возбудителем его чаще всего являются стафилококки, многие виды которых постоянно живут на наших руках, одежде, в воздухе и не причиняют ни ребенку, ни матери никаких неприятностей. Поэтому в возникновении мастита виновен не столько сам стафилококк, сколько неблагоприятные условия, когда кормление еще не отрегулировано. Связано это с двумя причинами.
В первые дни после родов грудь набухает из-за притока молока. Если нет возможности опорожнить ее из-за тонких протоков, тугой груди, плоских сосков или же слабости ребенка, происходит застой молока. Если неправильно прикладывать ребенка к груди, то на нежных сосках могут образоваться трещины, через которые в грудь проникает инфекция.
Вот признаки начинающегося мастита: резкое повышение температуры тела, появление болей в молочной железе, иногда возникающие покраснение и припухлость. Как только женщина заметила это, разумнее всего ей немедленно обратиться к врачу. Не экспериментируйте с «домашним» лечением без рекомендации и наблюдения врача, ведь вы рискуете и своим здоровьем, и здоровьем ребенка. При начавшемся воспалении врачи назначают лечение. В это время вы можете продолжать кормить ребенка. Если лечение начато поздно и в молочной железе формируется гнойник, необходимо оперативное вмешательство — вскрытие гнойника и его опорожнение. В такой ситуации кормить грудью нельзя.
Напоминаем, что при возникновении признаков мастита очень важно вовремя обратиться к врачу. Не отказываться от лечения, если врач считает, что оно необходимо, и приложить все усилия, чтобы сцедить молоко.
Если вы будете выполнять эти рекомендации, у вас с кормлением все наладится, как у одной пациентки: «После выписки из родильного дома на сосках были трещины, продолжала кормить малыша, превозмогая боль. После кормления делала компрессы с отваром ромашки, затем смазывала соски соком каланхоэ и держала их на воздухе. Все прошло, и я забыла о боли при кормлении. А потом у меня резко поднялась температура и заболела грудь. Сцеживала молоко, ребенок сосал хорошо, да еще и муж помогал делать массаж и сцеживать. Вылечилась, врач подтвердил, что все нормально».
Обновлено: 2019-07-09 23:07:29
medn.ru
📌 вопросы гинекологии и советы по лечению
На данной странице собраны наиболее популярные посты и комментарии наших пользователей по теме «Воспаление шейки матки после родов». Это поможет вам быстро получить ответ на вопрос, также вы можете принять участие в обсуждении.
Вчера когда врач моя участковая гинеколог выписывала направление на госпитализацию, сказала что 36 недель для двойни доношенный срок. Я говорю, а может ещё походить до 36/37 недель и по весу чтобы побольше были. Она ответила что и в 36 не хуже будет. И что для двойни возможно и лучше что родорозрешение на 36 неделе. А я вот все время боюсь той самой недоношенности и всякой бяки, когда детки…
Календарь беременности, 36 неделя беременности36 неделя беременности – это начало окончания такого насыщенного событиями, радостного и вместе с тем тяжелого периода беременности. За это время каждая женщина испытывает невероятные метаморфозы не только внешне, но и внутренне, готовясь стать мамой. Ребенок в утробе уже полностью доношен и жизнеспособен, но в норме ему еще необходимо около месяца…
Прочитала подсказку сайта об этой неделе (ниже жирным шрифтом), и пришла в очередной шок. На этот раз действительно не верится! Сначала было планирование беременности, не верилось что скоро в моём животике появится новая жизнь. Я задумывалась каждый раз после секса – а вдруг именно сейчас там плывёт мой ребёночек)) Не верилось, казалось всё каким-то нереальным! Затем был тест в день, когда…
Лежу на сохранении с 11 мая с двойней. Срок 36,2. Поставила себе установку доносить до 37 недель-25 мая, а врачи говорят давай пкс на 1 июня,будет 38 недель. А если не дохожу,то экс( Я ума не приложу как мне продержаться до 25 мая,а до 1 июня тем более. Меня просто разрывают изнутри!!! Не есть,не спать,ничего не могу((( 37 недель для двойни отличный ведь срок?! Отклонений никаких,все отлично….
Итак, в РД я приехала с предвестниками 2 января, ровно в 36 недель.И конечно уже меня никто не выпустил… до родов. Из палаты я только провожала девочек на роды, их переводили, а я ждала своего часа и встречала новых соседок по палате. Соседки были конечно… эм… как бы помягче сказать… вопчем приходилось терпеть: от одних ваняло куревом — они бегали курить, как паровозы… Другие храпели так, что…
Очень захотелось выговориться и решила написать сюда. Поэтому кто не готов много читать — можно просто пройти мимо. Как я понимаю, для беременности двойней мой срок далеко не рекордный, но уже очень даже хороший. Поэтому почти все страхи и опасения, связанные с недоношенностью, ушли на второй план и пришли другие. Теперь я прислушиваюсь к шевелениям своих активных детишек — обычно они не могли…
Привет всем, девочки! Сегодня у нас ровно 36 неделек, и сегодня был очередной прием в ЖК. Так как моя врач ушла в отпуск, попала я к новому. Конечно же, когда два участка, двойная нагрузка, приемы задерживаются… мы с сынулей прождали своего приема целый час… Набрала я за две недели 1,6 кг Ну ни в чем себе не отказываю в конце беременности, а что делать — тут ДР у сынули был, то я тут суши…
Наконец та нашла я время для написание долгого пути к моей многомама. История начинается с того что 7 августа 2013 года в 5 утра я стала мамой. Мое солнце моя жизнь мой Ахма живой родной, он выжил не смотря ни на что радости не была предела. Родила сама без разрывов и трещин и сразу же была готова идти за сестренкой для моего сыночка. Я всегда хотела очень большую семью и особенно деток…
Мой любимый круть-верть опять перевернулся, при чем сегодня утром. На УЗИ сказали, что головка опускается в таз, плацента второй-третьей степени зрелости, у малыша все органы готовы к рождению. Единственное это обвитие пуповиной, двойное, но не тугое. Малыш до сих пор вертится, сейчас он опять головкой вниз. Хотя на 28 неделе прямо во время узи перевернулся с головы на попу. Сказали малыш не…
Тяжелая статья… Когда рожают двойню??? 36-38 недель???Многоплодная беременность и роды: так ли это хорошо? Тамара Романенко Андрей Ткаченко Как часто последнее время можно наблюдать картину, когда на улице или в парке счастливая мама гордо толкает перед собой большую и непохожую на прочие коляску — дизайнерскую находку и чудо инженерной мысли с двумя пассажирами внутри. Мало кого может…
Автор статьи-Коршикова Полина Николаевна (врач акушер-гинеколог Перинатального медицинского центра)Природа порой преподносит неожиданные «сюрпризы». То, что естественнодля животных, для человека рождение сразу несколько малышей у одной мамычрезвычайно любопытное и не частое природное явление. В настоящее время близнецы составляют примерно 1,5% от всех новорождённых. На Земле живет более 100…
Природа порой преподносит неожиданные «сюрпризы». То, что естественнодля животных, для человека рождение сразу несколько малышей у одной мамычрезвычайно любопытное и не частое природное явление. В настоящее время близнецы составляют примерно 1,5% от всех новорождённых. На Земле живет более 100 миллионов близняшек, а в одной лишь Москве – не менее 70 тысяч пар. Рекордное количество близнецов…
-Текст перевода кривой не много… но думаю и так все понятно Как они растут: Мы попросили известных медицинских иллюстратор Peg Джеррити показать мир внутри утробы, чтобы видеть, как двойняйняшки развиваться с момента имплантации, пока они не готовы появиться на свет. 3 недели неидентичных близнецов, как эти (также известен как дизиготных близнецов) являются наиболее распространенными….
Текст перевода кривой не много… но думаю и так все понятно Как они растут: Мы попросили известных медицинских иллюстратор Peg Джеррити показать мир внутри утробы, чтобы видеть, как двойняйняшки развиваться с момента имплантации, пока они не готовы появиться на свет. 3 недели неидентичных близнецов, как эти (также известен как дизиготных близнецов) являются наиболее распространенными….
Судите сами. Моя первая беременность протекала с некоторыми осложнениями: на 8 неделе нашли хориальную гематому 3см, потом молочницу и 2 орв, второй треместр все ок, а 3 был веселый сначала в эпидемию гриппа переболела по полной без температуры потом на 36 неделе легкое дтп, а на 38 нед. начались боли в животе. Отправилась в ЖК там сделали ктг меня лично смутило, что у ребенка пульс упал до…
С момента, как мне сказали, что в животике я ношу двойню💙💙 меня не покидало беспокойство и страх преждевременных родов. Я бесконечно часто и внимательно прислушивалась к каждому новому ощущению, с нетерпением ждала первых движений, с волнением ждала результаты каждого анализа. Редко я переживала в жизни так, как перед УЗИ. Наслушавшись трагидеских историй, переживаний других мамочек о…
Сколько статей, отзывов и комментариев о родах я читала будучи беременяшкой, а теперь пишу сама! Это мои первые роды. Беременность проходила хорошо, не пила ни одной таблетки — только овощи, фрукты, соки. КТГ было всегда в норме, УЗИ без отклонений… И Вот, настала 36-37 неделя, моя Г спрашивает когда собираешься рожать? Я ответила, что как сынок решит, тогда и буду! На следующей плановой…
www.baby.ru
