Предлежание плода при беременности
Будущие мамочки знают, что исход родов зачастую зависит от предлежания плода при беременности и беспокоятся о том, правильно ли положение в матке занял их ребенок. Хотелось бы успокоить будущих мам: раньше времени волноваться не стоит, даже если малыш неправильно расположился в утробе; вполне возможно, он перевернется сам либо будет проведено оперативное родоразрешение.
Что такое положение плода?
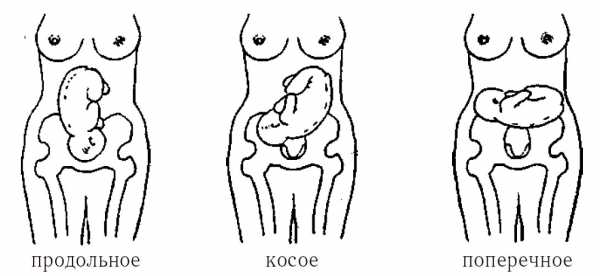
Положение плода – это соотношение оси плода к продольной оси матки (линия условна). Выделяют следующие виды положений:
- Поперечное – ось плода перпендикулярна продольной оси матки;
- Продольное — ось плода имеет параллельное расположение к оси матки;
- Косое – ось плода пересекает продольную ось матки под острым углом.
Физиологическим является только продольное положение. Это самый оптимальный вариант для роженицы, если не имеется каких-либо противопоказаний. При поперечном и косом положениях самостоятельные роды не практикуются.
Что ведет к неправильному положению ребенка в утробе?
По мнению врачей, неправильное положение плода может сформироваться из-за воздействия на него определенных факторов, таких как:
- Маловодие. Когда количество околоплодных вод уменьшено в объеме, ребенку сложно поменять расположение в полости матки. Хорошо, если оно правильное, но маловодие может вызвать другие серьезные патологии.
- Многоводие. В данной ситуации ребенку тяжело установить постоянное положение в полости матки, так как объем околоплодных вод увеличен. Аномальная форма матки у женщины. Существует двурогая матка, матка с перегородкой, серповидная. В таких случаях малыш просто не сможет занять продольное положение.
- Предлежание плаценты. Известно, из плаценты ребенок получает кислород и питательные вещества, необходимые для роста и развития. Однако если плацента расположена не там, где нужно, она не дает ребенку занять правильное положение.
- Патологии плода. Например, микроцефалия (уменьшение мозга), гипотрофия (сниженная масса тела), недоношенность, анэнцефалия (отсутствие мозга) и так далее.
- Хирургические вмешательства в органы малого таза (аборт, выскабливание матки)
- Заболевания репродуктивной системы. Эндометрит, миома матки и другие.
Предлежание и каким оно бывает
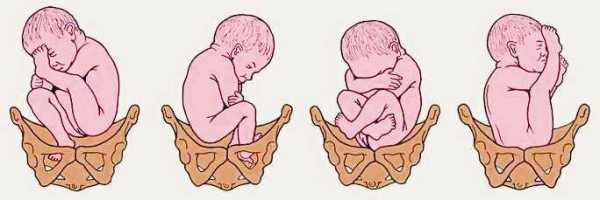
Предлежание — это не то же самое, что положение. Предлежание описывает то, какая часть плода прилежит к входу в малый таз, и может быть:
- головным; тазовым;
- ножным;
- низким.
Головное предлежание характеризуется следующим:
- Головка плода прилежит к плоскости входа в малый таз, а ножки находятся в противоположной части.
- При таком варианте различают физиологическое вставление головки (затылочное) и патологические (лицевое или переднее, лобное), которые осложняют роды, если не принять никаких мер.
- Головное предлежание снижает риск гипоксии и травм в родах.
При беременности врач-гинеколог может впервые определить положение плода у женщины на 20 неделе. Раньше этого срока определять намного труднее.
Если женщина находится на 32 неделе беременности и плод имеет головное предлежание, то врач может сделать вывод, что ребенок начинает занимать постоянное расположение и в скором времени перестанет переворачиваться.
Тазовое предлежание.
- Тазовая часть плода прилегает у малого таза, а головка направлена ко дну матки (вершина).
- Тазовое предлежание считается патологическим, так как при нем происходят различные осложнения в родах (гипоксия, асфиксия, выпадение частей плода из родовых путей и т.д.).
- Чаще всего таких женщин оперативно родоразрешают.
Ножное предлежание.
- Это самый опасный вариант, когда ножки малыша расположены к выходу из матки, а головка направлена ко дну матки.
- Возникает огромный риск травматизации плода, рожающей женщины, летального исхода и другие неблагоприятные последствия.
- Обязательно проводят хирургический метод родоразрешения.
Низкое предлежание.
- Низкое предлежание означает преждевременное опущение головки плода в плоскости малого таза.
- Такое расположение никак не вредит будущему малышу и неопасно в родах.
Чаще всего опущение головки происходит за несколько недель до ПДР, но в силу анатомических особенностей случается так, что головка опускается намного раньше срока родов и тогда повышается риск выкидыша. Не стоит пугаться – при своевременном выявлении данной патологии врач акушер-гинеколог проведет профилактические меры, чтобы малыш родился вовремя.
Методы диагностики
Есть 2 эффективных способа определения положения и предлежания плода:
- УЗИ — самый распространенный метод. На датчик наносится специальный гель и прикладывается на живот. На экране все отчетливо изображается.
- Приемы Леопольда-Левицкого — это ручной метод. Врачи пальпируют определенные участки живота и на ощупь определяют положение и предлежание. Данный метод проводится только при продольных и косых положениях.
Как изменить положение плода в домашних условиях?

Доказано, что специальные упражнения способны изменить положение ребенка в матке. Примеры таких упражнений приведены ниже, однако перед их выполнением настоятельно рекомендуем проконсультироваться с врачом по этому вопросу.
- Лягте на спину и упритесь ногами в стену, предварительно подложив что-нибудь мягкое под поясницу. В таком положении находитесь 5 минут. Повторяйте несколько раз в день.
- Возьмите подушку и подложите себе под таз. Лягте на спину, согните ноги в коленях и немного расставьте их. Приподнимите таз вверх на 30 см выше уровня головы. Побудьте в такой позе 10 минут. Выполняйте несколько раз в сутки.
- Если вам неудобно лежать на спине, то лягте набок, согните ноги в коленях и переворачивайтесь поочередно сначала на один бок, затем на другой. Выполняйте упражнение не менее 5 минут. Повторяйте в течение дня 3-4 раза.
- Встаньте на четвереньки. Сделайте глубокий вдох и прогните спину, на выдохе округлите ее. Делайте это упражнение не менее 10 раз. Будьте здоровы!
Мария Телешева, акушер, специально для Mirmam.pro
Полезное видео
mirmam.pro
Предлежание — это… Что такое Предлежание?
предлежание
ПРЕДЛЕЖАНИЕ — (presentation) часть плода, ближе всего расположенная к родовому каналу; врач может определить ее рукой при введении пальца во влагалище. Обычно в норме имеет место головное предлежание (cephalic presentation). Однако иногда у плода может… … Толковый словарь по медицине
предлежание — предлеж ание, я … Русский орфографический словарь
ПРЕДЛЕЖАНИЕ ПЛАЦЕНТЫ — мед. Предлежание плаценты аномалия расположения плаценты, характеризующаяся прикреплением плаценты в нижнем полюсе матки и частичным или полным перекрытием внутреннего зева или очень близким расположением к нему. Частота 1 случай на 200… … Справочник по болезням
Предлежание (Presentation) — часть плода, ближе всего расположенная к родовому каналу; врач может определить ее рукой при введении пальца во влагалище. Обычно в норме имеет место головное предлежание (cephalic presentation). Однако иногда у плода может наблюдаться ягодичное… … Медицинские термины
ПРЕДЛЕЖАНИЕ ПЛАЦЕНТЫ — – патологическое состояние, характеризующееся неправильным прикреплением плаценты к стенке матки, при котором часть ее расположена в области внутреннего маточного зева. Наблюдается чаще у повторно беременных. Предлежание плаценты может быть… … Энциклопедический словарь по психологии и педагогике
Предлежание плаценты — I Предлежание плаценты (plasenta praevia) неправильное прикрепление плаценты, при котором она располагается в области нижнего сегмента матки, частично или полностью ниже предлежащей части плода. Наблюдается у 0,2 0,9% беременных. При частичном П … Медицинская энциклопедия
Предлежание Неправильное (Malpresentation) — неправильное предлежание плода (см. Предлежание), при котором к родовому каналу предлежит любая часть его тела, кроме головки. Это может явиться причиной осложненных родов и часто требует применения кесарева сечения для извлечения ребенка.… … Медицинские термины
ПРЕДЛЕЖАНИЕ НЕПРАВИЛЬНОЕ — (malpresentation) неправильное предлежание плода (см. Предлежание), при котором к родовому каналу предлежит любая часть его тела, кроме головки. Это может явиться причиной осложненных родов и часто требует применения кесарева сечения для… … Толковый словарь по медицине
предлежание плода переднетеменное — (р. parietoanterior) см. Предлежание плода переднеголовное … Большой медицинский словарь
dic.academic.ru
Предлежание плода — что это такое?

Хорошо, если ребенок занял классическую позу, то есть расположился головой вниз (врачи называют это положение головным предлежанием). Однако некоторые дети предпочитают расположиться ножками или попкой вниз (тазовое предлежание) либо занимают поперечное или косое положение. Появление тазового предлежания объясняется множеством причин: недоношенностью, низким прикреплением плаценты, маткой с перегородкой (двойной), однорогой маткой, миоматозным узлом, из-за которого малышу не хватает места и который мешает ему развернуться, избытком или недостатком околоплодных вод (многоводие или маловодие), растянутой после нескольких родов маткой. Есть мнение, что это положение зависит и от зрелости вестибулярного аппарата ребенка, поэтому, чем меньше срок беременности, тем чаще малыш укладывается попкой или ножками вперед.
Классическое положение
Поскольку изначально матка имеет форму груши, «смотрящей» вниз, малыш «вынужден» принимать такую позу, в которой ему будет удобнее всего. Именно этим можно объяснить классическое положение ребенка в матке, когда в самом широком месте он размещает самую крупную часть тела – попку.
Идеальное положение ребенка (головное предлежание) врачи определяют на седьмом месяце беременности во время УЗИ, влагалищного осмотра или прощупывания (пальпирования) живота. Последний метод позволяет найти объемную и мягкую попку в верхней части матки, круглую и твердую головку – в нижней, а по бокам с разных сторон – спинку, ручки, ножки малыша. Обычно в головном предлежании ребенок рождается довольно легко (акушерка лишь помогает ему в этом). Однако иногда во время родов происходит так называемое разгибание головки – голова младенца, проходя через малый таз мамы, не наклоняется к грудке, а откидывается назад. В этом случае первым через родовые пути продвигается лоб или лицо малыша. Чаще всего лицевые или лобные предлежания случаются у женщин, которые становятся мамой не в первый раз, кроме того, к этому располагают узкий таз, седловидная матка, многоводие, предлежание плаценты, миома матки, недоношенный, маленький или, наоборот, крупный ребенок. Лобное предлежание можно определить с помощью влагалищного обследования, его невозможно исправить, и, как правило, роды приходится заканчивать операцией кесарева сечения. Лицевое предлежание тоже устанавливается только во время родов: пальцы врача-акушера определяют глаза, нос, рот малыша. Обычно такие роды ведут через естественные родовые пути, но иногда приходится делать операцию.
Вверх тормашками

Тазовое предлежание – положение, обратное классическому. Различают несколько его разновидностей.
Ягодичное предлежание – в нижней части матки находится попка малыша, а его ножки вытянуты вдоль туловища.
Смешанное ягодичное предлежание – ребенок сидит «по-турецки», ножки согнуты и обращены ко входу в малый таз (это положение встречается в два раза реже по сравнению с предыдущим).
Ножное предлежание – в нижней части матки находятся одна или две ножки ребенка.
Чтобы принять решение о том, как малыш появится на свет, врач должен оценить состояние будущей матери: ее возраст, размеры таза, рост и вес ребенка (слишком большой или слишком маленький), положение головки плода (наклонена ли она к грудке или откинута к спинке), определить окончательный вариант тазового предлежания (ягодичное, смешанное, ножное), пол ребенка. Довольно часто врачи высказываются в пользу операции кесарева сечения. Однако в том случае, если вес ребенка небольшой, голова наклонена к груди, а таз будущей мамы нормальных размеров, акушер-гинеколог может согласиться на естественные роды.
Если ваш малыш отказывается принимать правильное положение, знайте, что он не первый и не единственный. Обязательно задайте все волнующие вас вопросы врачу, который сможет объяснить вам, как «наставить» ребенка на путь истинный и что делать, если ничего не получится.
Поперек правил
Поперечное положение ребенка определяют с помощью наружного исследования: голова и ягодицы малыша находятся по бокам тела женщины. Если срок беременности больше 30 недель, будущая мама может попробовать «повернуть» малыша с помощью специальных упражнений. Для этого нужно лечь на жесткую поверхность и, поворачиваясь то на правый, то на левый бок, оставаться в таком положении примерно десять минут. Повторять эти упражнения нужно 3–4 раза и делать их три раза в день перед едой. Если положение ребенка исправилось, для закрепления эффекта врачи рекомендуют носить бандаж. Если нет, бандаж надевать не нужно, потому что есть надежда, что малыш перевернется и займет правильное положение.
Если врачи определили у будущей мамы поперечное положение ребенка, ей понадобится приехать в родильный дом в 37–38 недель беременности. Доктор проведет обследование и подготовит пациентку к кесареву сечению: роды через естественные родовые пути теоретически возможны, но они чреваты многими осложнениями.
11 август 2007 19:32
Parents.ru
www.parents.ru
Предлежание плаценты — что это такое, причины и методы лечения / Mama66.ru
Плацента – это связь ребенка с матерью, именно посредством неё плод получает питание и кислород из организма мамы, отдавая, в свою очередь, продукты обмена.
От состояния плаценты напрямую зависит насколько правильно будет развиваться беременность, а в некоторых случаях, и жизнь плода. Поэтому, когда у беременной диагностируется предлежание плаценты – за ней организуется пристально наблюдение врачей.

Какое бывает предлежание плаценты
1. Предлежание по передней стенке. Это скорее не диагноз, а просто констатация факта и вовсе не обязательно, что за этим последуют какие-то осложнения, хотя и риск их развития нельзя исключить совсем. В идеале плацента должна располагаться по задней стенке матки, так как именно в этом месте матка меньше всего поддается изменениям во время беременности.
Передняя же стенка интенсивно растягивается, утончается, что и может привести к отслойке плаценты или ее дальнейшему смещению к маточному зеву. Подробнее о предлежании по передней стенке →
2. Нижнее предлежание плаценты. В норме плацента располагается на дне матки. Мы знаем, что маточное дно находится сверху, следовательно, зев – снизу. При низком расположении плаценты (низкой плацентации) – она прикрепляется ближе к зеву, не доходя до него менее, чем на 6 см.
В этом случае возможно 2 варианта развития событий: либо плацента еще более опустится, и можно будет говорить о полном или частичном предлежании, либо она поднимется вверх к дну вместе с увеличивающимися в размере стенками матки. При низкой плацентации, как правило, без проблем проходят естественные роды. Подробнее о нижнем предлежании →
3. Неполное (частичное) предлежание плаценты. Выделяют два вида этого предлежания: боковое и краевое. При боковом предлежании плацента перекрывает внутренний зев (выход из тела матки в шейку) на 2/3. При краевом – на 1/3. Не стоит паниковать, если вам поставили диагноз «частичное предлежание».
Очень часто плацента перемещается в правильное положение до родов. Высока вероятность того, что роды успешно проходят естественным путем, однако все решается индивидуально в каждом случае. Подробнее о частичном предлежании→
4. Полное (центральное) предлежание. Самый тяжелый случай аномального расположения плаценты. Плацентарная ткань полностью перекрывает маточный зев, то есть ребенок просто не сможет выйти в родовые пути. Кроме того, патология опасна и для жизни матери, так как область зева – самая растяжимая часть матки, чего не скажешь о плаценте.
Матка увеличивается в размерах и происходит отслойка плацентарной ткани, которая не может столь же эффективно и быстро растягиваться. Нарушается целостность сосудов, что приводит к сильным кровотечениям, которые при полном предлежании плаценты могут начаться уже со второго триместра и беспокоить женщину до самых родов. Роды возможны только путем кесарева сечения. Подробнее о полном предлежании →
Причины предлежания плаценты
Основной причиной является нарушение целостности эндометрия – слизистого слоя матки. Оплодотворенная яйцеклетка не может прикрепиться в самом подходящем для этого месте — на дне. Именно там матка меньше всего растягивается и может обеспечить качественный обмен веществ между матерью и плодом за счет хорошего кровоснабжения.
Однако из-за болезней сердечнососудистой или других систем организма матери, кровоснабжение дна может быть нарушено, и плодное яйцо отправиться искать более подходящее место для имплантации.
Также оно не сможет прикрепиться, если на теле матки есть рубцы и другие повреждения эндометрия. Обычно подобные деформации появляются в результате гинекологических выскабливаний, например, при аборте.

Но проблема может быть не только в репродуктивной системе матери. В случае отставания развития плодного яйца, оно может не добраться до дна матки, прикрепившись сразу после входа в нее – в области внутреннего зева.
Симптомы и осложнения
Основным симптомом и осложнением одновременно является кровотечение. Оно вызывается отслойкой плаценты: некоторая область плаценты «отрывается» от матки, повреждая сосуды. Примечательно, что при низкой плацентации кровотечение внутренне, выраженное в виде гематомы. Во всех остальных случаях – это влагалищное кровотечение.
При частичном предлежании плаценты кровотечения начинаются на поздних сроках беременности, при полном – со второго триместра. Кроме непосредственно роста матки, спровоцировать кровотечение могут активные физические нагрузки, секс, гинекологический осмотри и тонус матки.
В результате регулярных, обильных кровотечений у женщины могут развиться гипотония — стабильно сниженное давление, и анемия – низкий уровень гемоглобина. Поэтому беременные с предлежанием должны находиться под контролем врачей и постоянно проходить обследования. При кровотечениях и полном предлежании плаценты после 24 недели женщина помещается в стационар, где получает вспомогательное лечение.
В некоторых, к счастью редких, случаях предлежание плаценты приводит к гибели плода.
Лечение предлежания плаценты
Медикаментозного лечения плаценты не существует. Врачи никак не могут повалять на эту патологию. Единственный выход из ситуации – наблюдать беременную, попытаться устранить сопутствующие заболевания, так как любой негативный фактор может ухудшить состояние, нейтрализовать кровотечения, снимать тонус матки.
Часто при предлежании плаценты, особенно центральном, осложненном кровотечениями, назначают строгий постельный режим в условиях стационара.
Роды при предлежании плаценты
Основную опасность в родах предлежание плаценты представляет тем, что при схватках плацента может полностью отслоиться, а это приведет к острой гипоксии плода, кровотечению, угрожающему жизни матери и необходимости экстренного проведения оперативного родоразрешения.
Как уже говорилось выше, естественные роды при низком предлежании практически не вызывают опасений. При неполном предлежании – каждый случай рассматривается индивидуально. Центральное предлежание плаценты – это всегда кесарево сечение на сроке 38 недель.

Кроме того, существует вероятность осложнений после родов, а именно начала кровотечения. Если кровотечение невозможно остановить, проводят удаление матки, однако это единичные очень тяжелые случаи, когда на кону стоит жизнь матери.
Как вести себя беременной при предлежании плаценты
Будущая мама с диагнозом «предлежание плаценты» должна оберегать себя от физических и эмоциональных нагрузок. Нужно исключить резкие движения, стрессы, переутомления. Конечно, это не просто, учитывая наш ритм жизни, однако от этого зависит жизнь ее ребенка.
Женщине необходим полноценный сон, дневной отдых, свежий воздух и эмоциональный покой. Нелишним будет пересмотреть свой рацион, добавив в него продукты, богатые железом. Для тех, кого беспокоят частые кровотечения – это необходимость. Кроме того, нельзя допускать возникновения запоров. Подробнее о том, как справиться с запорами при беременности →
Предлежание плаценты достаточно серьезная патология, которая не может не вызывать у будущей мамы тревогу. Но она просто обязана взять себя в руки и тщательно заботится о себе и своем малыше. Тем более, что сегодня подавляющее большинство беременностей, осложненных предлежанием, переносятся легко благодаря медицинской помощи, и заканчиваются успешными родами.
Советуем почитать: Неполное предлежание плаценты
mama66.ru
Предлежание плаценты — это… Что такое Предлежание плаценты?
неправильное прикрепление плаценты, при котором она располагается в области нижнего сегмента матки, частично или полностью ниже предлежащей части плода. Наблюдается у 0,2—0,9% беременных. При частичном П. п. плацента перекрывает лишь часть внутреннего маточного зева, рядом с ней определяются плодные оболочки (рис. 1, а). При полном П. п., которое встречается реже, плацента полностью перекрывает внутренний маточный зев (рис. 1, б). Изредка плацента развивается в области перешейка матки и канала шейки матки — шеечная плацента (см. Беременность шеечная).Предлежание плаценты наиболее часто возникает у повторнобеременных и повторнородящих. перенесших ранее аборты, послеабортные и послеродовые септические заболевания. На основании этого считают, что главной причиной неправильного прикрепления плаценты являются дистрофические изменения слизистой оболочки матки. П. п. может быть также обусловлено пороком развития матки, наличием подслизистой миомы матки или рубца после перенесенной операции на матке. Возникновение П. п. у первобеременных связывают с половым инфантилизмом, застойными явлениями в малом тазу при заболеваниях сердца, печени, почек.
Вследствие особенностей строения мышечной и слизистой оболочек нижнего сегмента матки ворсины плаценты проникают глубже, чем при ее локализации в теле матки. В связи с этим часто возникает частичное плотное прикрепление. а иногда даже истинное приращение плаценты (см. Роды). В результате нижний сегмент матки превращается в своеобразную кавернозную ткань, которая плохо сокращается и легко травмируется; процесс отслойки плаценты в родах нарушается, что приводит к маточному кровотечению. Наиболее часто маточное кровотечение при П. п. возникает во второй половине беременности. что связано с преждевременной отслойкой предлежащей плаценты в результате дистракции мышечных волокон в области нижнего сегмента матки при ее сокращениях. Кровотечение может остановиться вследствие тромбоза сосудов и прекращения отслойки плаценты. Характерны повторные маточные кровотечения Время появления кровотечения и его характер в известной мере соответствуют виду П. п., чем раньше на протяжении беременности появляются кровянистые выделения из матки и чем более упорный характер они носят, тем больше данных за полное П. п. Кровотечения возникают без видимой причины, нередко ночью, болевой синдром отсутствует. Интенсивность кровотечения может быть различной — от скудных мажущихся выделений до профузного кровотечения. У женщин с П. п. часто наблюдаются тазовые предлежания, косые и поперечные положения плода, роды нередко начинаются преждевременно. Маточное кровотечение возникает уже в I периоде родов (как правило, с началом родовой деятельности). При частичном П. п. кровотечение может прекратиться после излитая околоплодных вод и прижатия головки плода ко входу в малый таз. При полном П. п. кровотечение усиливается по мере раскрытия шейки матки и может принять угрожающий для жизни роженицы характер. В III периоде родов возможно маточное кровотечение, связанное с нарушением отслойки плаценты, разрывом шейки матки. В послеродовом периоде часто развиваются осложнения, обусловленные постгеморрагической анемией и оперативными вмешательствами, создающими опасность септических послеродовых заболеваний. Диагноз устанавливают на основании данных анамнеза и результатов обследования беременной и роженицы. Главным симптомом, оставляющим врача заподозрить П. п., является маточное кровотечение во второй половине беременности. В этом случае врач женской консультации должен ограничиться осторожным наружным акушерским исследованием (при этом часто определяются неправильное положение плода, тазовое предлежание, высокие стояние головки над входом в таз) и немедленно направить беременную в стационар. При поступлении беременной в родильный дом необходимо провести более углубленное обследование, включающее, кроме наружного акушерского исследования, осмотр влагалища и шейки матки с помощью влагалищных зеркал, влагалищное (пальцевое) исследование, а также ультразвуковое сканирование матки. Исследование с помощью влагалищных зеркал позволяет исключить такие причины кровотечения из половых путей, как полип, эрозию и рак шейки матки, варикозное расширение вен влагалища. Влагалищное исследование во избежание усиления кровотечения следует проводить очень осторожно в условиях операционной, строго выполняя правила асептики и антисептики. При закрытом маточном зеве можно пропальпировать своеобразную тестоватость в своде влагалища. При раскрытии маточного зева на 2—3 см удается прощупать губчатую ткань плаценты и плодные оболочки или только ткань плаценты на всем протяжении маточного зева. При ультразвуковом сканировании матки визуализируется плацента, расположенная в нижнем сегменте матки, частично или полностью перекрывая внутренний маточный зев. Широкое использование ультразвукового сканирования для динамического исследования беременных с П. п. позволило выявить своеобразный процесс миграции плаценты. По мере роста матки может происходить смещение плаценты вместе с подлежащими мышечными волокнами от области внутреннего маточного зева вверх. Как правило, процесс миграции плаценты заканчивается к 34 нед. беременности. Получить четкое изображение плаценты и установить ее локализацию можно также с помощью сцинтиграфии (рис. 2). Выбор метода лечения зависит от времени возникновения маточного кровотечения (во время беременности или в родах), величины кровопотери, общего состояния беременной или роженицы, срока беременности, состояния родовых путей, положения плода, вида П. п. При незначительных кровянистых выделениях во время беременности показано консервативное лечение, включающее постельный режим, назначение спазмолитиков и тщательное наблюдение, При появлении умеренных кровянистых выделений в I периоде родов у рожениц с частичным П. п. головным предлежанием плода, достаточным открытием маточного зева показаны вскрытие плодного пузыря и стимуляция родовой деятельности. В случае быстрого опускания головки плода во вход в таз кровотечение может прекратиться и роды могут закончиться самопроизвольно. При значительном кровотечении во время беременности и в родах, неправильном положении плода, нарушении общего состояния женщины, полном П. п. показано родоразрешение путем кесарева сечения (Кесарево сечение). В III периоде родов и раннем послеродовом периодах необходимо проводить профилактику маточного кровотечения. Поскольку П. п., как правило, сопровождается значительной кровопотерей, с первых этапов родоразрешения необходимо переливание кровезамещающих жидкостей и по показаниям крови. Прогноз для матери и плода при П. п. всегда серьезный. Профилактика П. п. состоит прежде всего в предотвращении абортов (рациональном использовании контрацептивных средств), предупреждении и лечении воспалительных заболеваний половых органов. Библиогр.: Бодяжина В.И., Жмакин К.Н. и Кирющенков А.П. Акушерство, с 336, М., 1986; Репина М.А. Кровотечения в акушерской практике, с. 29, М., 1986.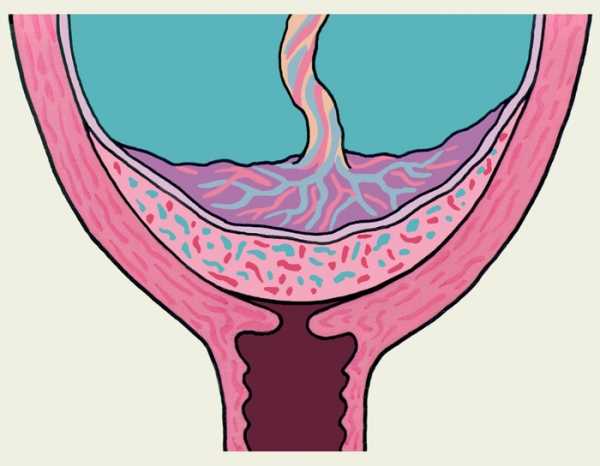
Рис. 1б). Схематическое изображение полного предлежания плаценты (на фронтальном разрезе матки).

Рис. 2а). Сцинтиграммы плаценты при нормальном ее расположении.
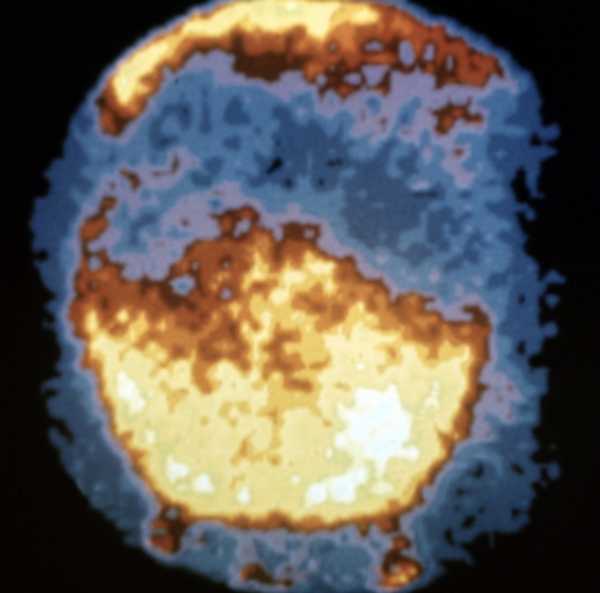
Рис. 2б). Сцинтиграммы плаценты при полном ее предлежании.
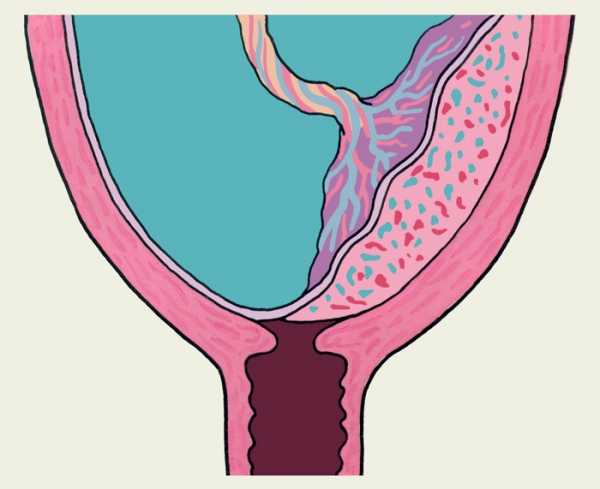
Рис. 1а). Схематическое изображение частичного предлежания плаценты (на фронтальном разрезе матки).
dic.academic.ru
Каким бывает предлежание плода 🚩 головное предлежание плода 🚩 Здоровье и медицина 🚩 Другое
Различают следующие виды предлежания: поперечное, тазовое, головное и косое. Поперечное и косое положение всегда разрешается посредством кесарева сечения, при головном положении плода роды проходят естественным путем, при тазовом предлежании также рекомендуется проводить операцию.Определение вида предлежания плода диагностируется при проведении: УЗИ, трехмерной эхографии, влагалищном или акушерском исследовании. Проводятся эти процедуры до начала родов в родильном доме. Самым точным является диагностирование предлежания плода, осуществляемое после 35 недели беременности. А спустя 36 недель ребенок в утробе матери обычно принимает положение, в котором будет появляться на свет.
Определение положения плода является очень важным моментом при наблюдении хода беременности, который необходим для определения способа родоразрешения, а тукже предупреждения возможных осложнений в ходе родов.
Поперечное предлежание плода является неправильным положением плода. Такое положение плода значит, что ближе к выходу матки располагается плечо плода, а его тазовый конец и голова находятся в боковых частях матки. Это положение плода абсолютно не дает возможности малышу самостоятельно родиться.
Причинами неправильного предлежания плода могут быть: узкий таз будущей мамы, многоводие или маловодие, наличие опухоли матки, плацента располагается слишком низко или существуют аномалии в ее развитии. Также существенными факторами, влияющими на положение плода, могут быть: слишком короткая пуповина или обвитие ею шеи, рубцы на матке после проведения операций, многоплодная беременность или дистрофия миометрия.
Если плод в утробе матери принимает неправильное положение, женщине рекомендуется выполнение специального комплекса упражнений, который способствует повороту малыша. Но для выполнения подобной гимнастики существуют следующие противопоказания: тяжелые экстрагенитальные заболевания, наличие рубцов на матке, оставшихся от предыдущих операций, гестоз в период беременности, предлежании плаценты и опухоли матки.
При не осложненной патологиями и поперечном положении плода, беременность зачастую протекает без каких-либо особенностей. В случае же появления осложнений в ходе родовой деятельности существует вероятность разрыва матки или даже смертельный исход, поэтому при таком положении плода, особенно в сочетании с патологией, роды показаны только посредством кесарева сечения.
При невозможности родить естественным способом, женщине следует за несколько недель до предполагаемой даты родов поступить в родильный дом.
www.kakprosto.ru
Головное предлежание плода — причины, симптомы, диагностика и лечение
Головное предлежание плода – продольное положение плода с обращенной ко входу в малый таз головкой. В зависимости от предлежащей части головки плода различают затылочное, переднеголовное, лобное и лицевое расположение. Определение предлежания плода в акушерстве имеет значение для прогнозирования родов. Предлежание плода выясняется в ходе обследования с помощью специальных акушерских приемов и УЗИ. Головное предлежание является наиболее распространенным и желательным для самостоятельных родов. Однако в некоторых случаях (при лобном предлежании, заднем виде лицевого предлежания и др.) может быть показано хирургическое родоразрешение или наложение акушерских щипцов.
Общие сведения
Головное предлежание плода характеризуется обращенностью головки ребенка к внутреннему зеву шейки матки. При головном предлежании плода самая крупная часть тела ребенка – головка, первой продвигается по родовым путям, позволяя быстро и без особых затруднений вслед за ней родиться плечикам, туловищу и ножкам. До 28-30 недель беременности предлежащая часть плода может меняться, однако ближе к сроку родов (к 32-35 нед.) у большей части женщин плод принимает головное предлежание. В акушерстве различают головное, тазовое и поперечное предлежание плода. Среди них головное предлежание встречается чаще всего (в 90% случаев), и абсолютное большинство естественных родов протекает именно при таком расположении плода.
Головное предлежание плода
Варианты головного предлежания плода
При головном предлежании плода возможно несколько вариантов расположения головки: затылочное, переднеголовное, лобное и лицевое. Среди них наиболее оптимальным акушерство и гинекология считает сгибательное затылочное предлежание. Ведущей точкой продвижения по родовому каналу служит малый родничок.
При затылочном варианте головного предлежания плода во время прохождении по родовым путям шейка ребенка оказывается согнутой таким образом, что при рождении первым появляется обращенный вперед затылок. Таким образом протекает 90-95% всех родов. Однако при головном предлежании плода встречаются варианты разгибательного вставления головки, различающиеся между собой.
- I степень разгибания головки – переднеголовное (переднетеменное) предлежание. В случае переднеголовного предлежания плода проводной точкой в период изгнания становится большой родничок. Переднеголовное предлежание плода не исключает возможности самостоятельных родов, однако при этом вероятность родового травматизма ребенка и матери выше, чем при затылочном варианте. Роды характеризуются затяжным течением, поэтому при таком предлежании необходимо проведение профилактики гипоксии плода.
- II степень разгибания головки — лобное предлежание. Лобное головное предлежание также характеризуется вхождением в малый таз головки плода своим максимальным размером. Проводной точкой через родовой канал служит лоб, опущенный ниже других частей головки. При этом варианте естественные роды невозможны, в связи с чем показано оперативное родоразрешение.
- III степень разгибания головки — лицевое предлежание. Крайней степенью разгибания головки служит лицевой вариант головного предлежания плода. При таком варианте ведущей точкой является подбородок; головка выходит из родового канала назад затылком. В этом случае возможность самостоятельных родов не исключается при условии достаточного размера таза женщины или небольшого плода. Тем не менее, лицевое предлежание в большинстве случаев рассматривается как показание к кесареву сечению.
Разгибательные варианты головного предлежания плода составляют около 1 % от всех случаев продольных положений. Причинами различных нестандартных положений и предлежаний плода могут служить наличие у беременной узкого таза; аномалий строения матки, миомы матки, которые ограничивают доступное для ребенка пространство; предлежания плаценты, многоводия; дряблой брюшной стенки; наследственности и др. факторов.
Диагностика головного предлежания
Предлежание плода определяется акушером-гинекологом, начиная с 28 недели беременности с помощью приемов наружного акушерского исследования. Для этого врач располагает раскрытую ладонь правой руки над симфизом и охватывает предлежащую часть плода. При головном предлежании плода над входом в малый таз определяется головка, которая пальпируется как плотная округлая часть. Для головного предлежания плода характерно баллотирование (подвижность) головки в околоплодных водах.
Данные наружного обследования уточняются при влагалищном гинекологическом исследовании. Сердцебиение при головном предлежании плода выслушивается под пупком женщины. При помощи акушерского УЗИ уточняется положение, членорасположение, предлежание, позиция плода и ее вид.
Тактика родов при головном предлежании
Правильными и прогностически благоприятными в акушерстве считаются роды, протекающие при переднем виде затылочного головного предлежания плода (затылок обращен кпереди), что способствует созданию оптимальных взаимоотношений между размерами и формой головки, а также таза роженицы.
В этом случае при входе в малый таз головка плода сгибается, подбородок оказывается приближенным к грудной клетке. При продвижении через родовый канал малый родничок является ведущей проводной точкой. Сгибание головки несколько уменьшает предлежащую части плода, поэтому через малый таз головка проходит своим меньшим размером. Одновременно с продвижением вперед головка совершает внутренний поворот, в результате которого затылок оказывается обращенным к лонному сочленению (кпереди), а личико – к крестцу (кзади). При прорезывании головки совершается ее разгибание, затем происходит внутренний разворот плечиков и наружный разворот головки таким образом, что личико ребенка оказывается повернутым к бедру матери. Вслед за рождением плечевого пояса без труда появляются туловище и ножки ребенка.
В случае течения родов в заднем виде головного затылочного предлежания плода затылок разворачивается к крестцовой впадине, т. е. кзади. Поступательное продвижение головки при задне-затылочном головном предлежании плода затягивается, в связи с чем существует вероятность развития вторичной слабости родовой деятельности или асфиксии плода. Такие роды ведутся выжидательно; в случае слабой родовой деятельности производится стимуляция, при развитии асфиксии накладываются акушерские щипцы.
Механизм родов при переднем головном предлежании плода в основных моментах совпадает с предыдущим вариантом. Проводная точка при таком предлежании головки – большой родничок. Тактика родов носит выжидательный характер; оперативное родоразрешение предпринимается в случае угрозы здоровью матери или плода.
При лобном головном предлежании плода самостоятельные роды встречаются крайне редко, протекают длительно с затяжным периодом изгнания. При самостоятельных родах прогноз чаще неблагоприятный: нередки осложнения в виде глубоких разрывов промежности, разрывов матки, образования влагалищно-пузырных свищей, асфиксии и гибели плода. При подозрении или определении лобного головного предлежания еще до вставления головки может быть произведен поворот плода. В случае отсутствия возможности поворота показано кесарево сечение. При осложненном течении самостоятельных родов производится краниотомия.
Условиями благополучного самостоятельного родоразрешения при лицевом головном предлежании плода служат нормальные размеры таза роженицы, активная родовая деятельность, некрупный плод, передний вид лицевого предлежания (обращенность подбородка кпереди). Роды ведут выжидательно, проводят тщательный контроль динамики родовой деятельности и состояния роженицы, сердцебиения плода с помощью кардиотокографии, фонокардиографии плода. При заднем виде лицевого предлежания, когда подбородок обращен кзади, требуется кесарево сечение; при мертвом плоде выполняется плодоразрушающая операция.
Профилактика осложнений в родах
Ведение беременности у женщин групп риска сопряжено с аномальным течением родов. Такие женщины должны госпитализироваться в родильный дом заранее для определения оптимальной тактики родов. При своевременной диагностике неправильного положения или предлежания плода наиболее благоприятна для матери и ребенка операция кесарева сечения.
www.krasotaimedicina.ru
