Низкое расположение плаценты
Главная / Гинеколог / Низкое расположение плаценты
Плацента — временный орган, который образуется в теле беременной женщины для того, чтобы поддерживать связь между её организмом и плодом. Она фильтрует кровь, которой питается ещё не родившийся малыш, очищая её от токсинов и других вредных веществ.
Данная патология может быть весьма опасной в некоторых случаях, в других же проходит без всякого лечения и не приносит проблем.
Виды расположения плаценты
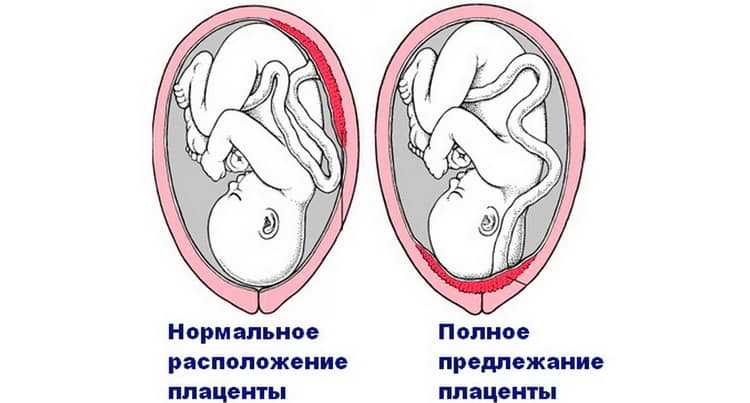
Обычно плацента крепится на задней стенке матки ближе к ее дну. Стоит заметить, что матка – сосуд перевернутый, и дно у нее расположено сверху. Это самый оптимальный вариант расположения плаценты. Однако так получается не всегда. В некоторых случаях плацента крепится к передней стенке. Что так же не является патологией.
Низкое расположение плаценты при беременности гораздо опаснее. Если плацента расположена низко, она подвергается более сильному давлению со стороны плода, да и при любом внешнем воздействии риск повреждения плаценты или ее отслоения возрастает. Кроме того, на поздних сроках активно двигающийся ребенок тоже может повредить плаценту, или же пережать пуповину.
Кроме того, на поздних сроках активно двигающийся ребенок тоже может повредить плаценту, или же пережать пуповину.
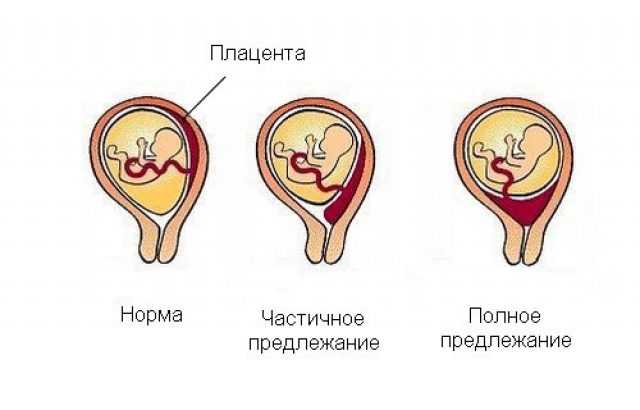
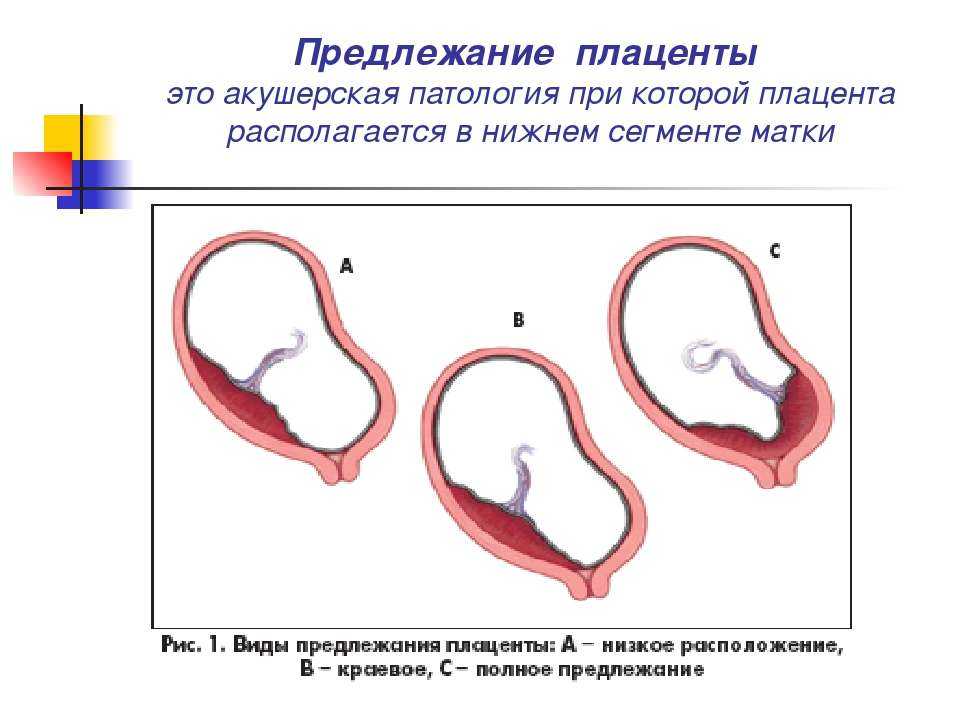
Низким называется такое расположение плаценты, когда между ее нижним краем и зевом матки менее 6 см.
Если плацента расположена низко, но по задней стенке матки, то скорее всего, ситуация выправится самостоятельно, и плацента мигрирует в более высокое положение. Передняя стенка имеет большую склонность к растяжению, и миграция для нее также характерна, однако направление миграции противоположно: обычно плацента движется наоборот, вниз, к шейке матки.
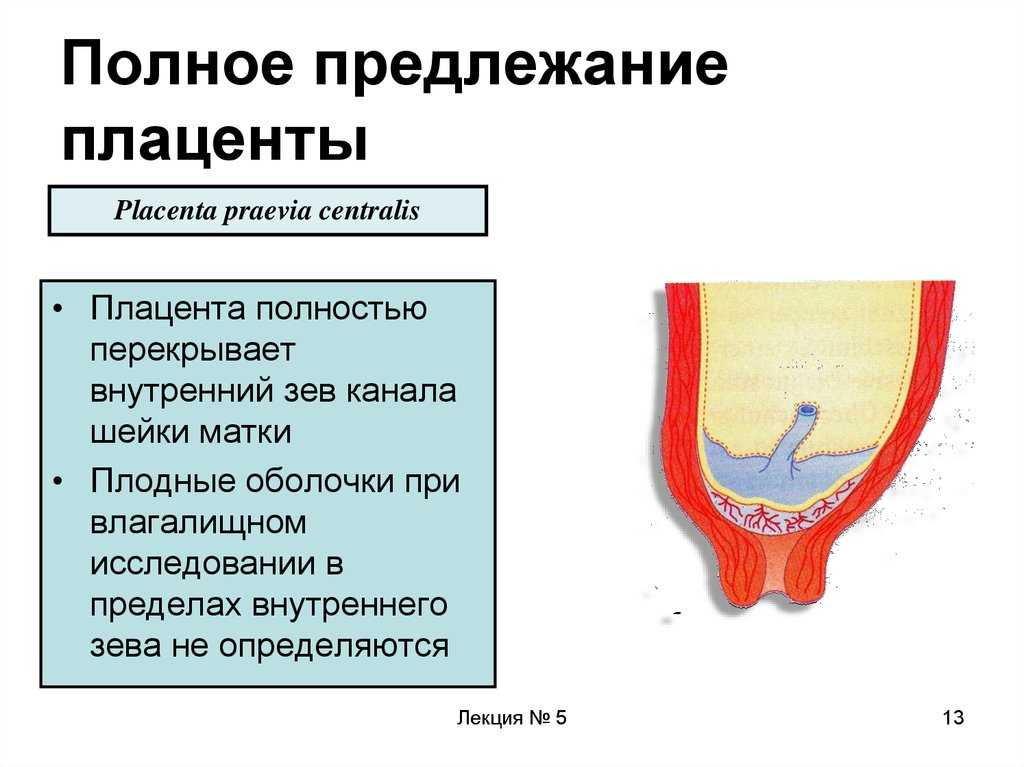
Еще более сложной и опасной патологией расположения плаценты является ее частичное или полное предлежание. Предлежанием называется такое состояние, когда плацента частично или полностью заслоняет зев матки.
Причины низкого расположения плаценты
Многие причины низкого расположения плаценты обусловлены внутренними факторами — заболеваниями во время беременности и состоянием половых органов женщины. Ими могут стать:
Ими могут стать:
- повреждения слизистой оболочки матки;
- воспалительные процессы;
- инфекции;
- предыдущие аборты;
- выкидыши в прошлом;
- кесарева сечения;
- различные гинекологические операции;
- патологии строения, развития, функционирования матки;
- многоплодная беременность;
- неправильный образ жизни: активное курение, чрезмерное употребление алкоголя;
- перенесённые ранее заболевания матки: эндометрит, миома;
- паритет — много родов в прошлом;
- возраст женщины более 35 лет.
Выскабливание матки в прошлом — основная причина данной патологии. Повреждение слизистой мешает плодному яйцу закрепиться в верхнем сегменте этого органа, и оно остаётся внизу, у шейки.
Симптомы низкого расположения плаценты
Опасность данной патологии в том, что она практически никак себя не проявляет. Обычно признаки того, что с плацентой не всё в порядке, являются следствием уже запущенных и необратимых процессов — например, её отслоения. Это могут быть:
Это могут быть:
- тянущие боли, чувство тяжести в области живота;
- кровянистые выделения при низком расположении плаценты — тревожный сигнал того, что необходимо вызывать скорую помощь;
- замирание плода в утробе на продолжительное время или же, наоборот, его слишком бурная активность — это вызвано гипоксией;
- на УЗИ при такой патологии в 50% случаев является неправильное предлежание плода;
- в 30% случаев женщины мучаются сильным токсикозом.
Сама беременная не может заподозрить у себя низкое расположение плаценты. Это можно увидеть только на плановых УЗИ, которые необходимо проходить всем обязательно. После ультразвукового обследования смогут не только уточнить или опровергнуть диагноз, но и определить вид патологии.
Лечение и профилактика низкой плацентации
Ведение беременности при низкой плацентации всегда очень внимательное. Женщине предстоит много раз пройти УЗИ, ограничивать физическую активность и прекратить половую жизнь.
Слушайтесь врачей и надейтесь на лучшее. Многие женщины рожают самостоятельно или с помощью операции кесарева сечения здоровых деток при низком предлежании плаценты.
Если Вам необходима помощь опытного гинеколога, записывайтесь на консультацию по телефонам 8 (49244) 9-32-49, 8 (910) 174-77-72.
Новости Все
НОВЫЙ ГОД, САЛЮТЫ, ФЕЙЕРВЕРКИ… Как обезопасить свои глаза? Советы врачей медцентра «Север» г. Александров
Подробнее…
«Обидчивая кожа» — как не заработать обострение в Новогодние праздники? Поговорим с дерматологом медцентра «Север» — Караевой Эльмирой Зульфигаровной.
Подробнее…
Опрос
Каких еще врачей Вы хотели бы видеть в нашем центре
| Травматолог | |
| Хирург | |
| Офтальмолог | |
| Стоматолог | |
| Аллерголог | |
| Онколог |
Другой вариант ответа?
Сохранить будущее — статьи от специалистов клиники «Мать и дитя»
СОХРАНИТЬ БУДУЩЕЕ
ОСЛОЖНЕНИЯ БЕРЕМЕННОСТИ НЕ ТАКОЕ УЖ РЕДКОЕ ЯВЛЕНИЕ. ЕСЛИ ЖЕНЩИНА НЕ ПОНИМАЕТ, ЧТО С НЕЙ ПРОИСХОДИТ, ТО НАЧИНАЕТ ПАНИКОВАТЬ И ТЕМ САМЫМ ТОЛЬКО УСУГУБЛЯЕТ ТЯЖЕСТЬ ПОЛОЖЕНИЯ. КОГДА ЖЕ У БУДУЩЕЙ МАМЫ ЕСТЬ ЧЕТКОЕ ПРЕДСТАВЛЕНИЕ О СЛОЖИВШЕЙСЯ СИТУАЦИИ, И ОНА ОСОЗНАЕТ, ЧТО И ЗАЧЕМ ДЕЛАЮТ ДОКТОРА, И СТРОГО СЛЕДУЕТ ИХ РЕКОМЕНДАЦИЯМ, ВРАЧАМ ЛЕГЧЕ ДОБИТЬСЯ УСПЕХА И СОХРАНИТЬ БЕРЕМЕННОСТЬ.
Беременность — знаменательный и очень ответственный период в жизни каждой женщины. Его можно разделить на три триместра, в каждом из которых может возникнуть «нештатная» ситуация, то есть осложнение беременности. В таких обстоятельствах главное не паниковать, а немедленно обратиться за медицинской помощью. Чтобы не упустить момент и вовремя заметить первые признаки неблагополучия, будущая мама должна знать, какие осложнения могут возникнуть в каждом из триместров и их симптомы.
I ТРИМЕСТР
ОШИБКА ВЫШЛА
Впервые подозрение на беременность у женщины возникает при задержке менструации. Удостовериться, что это действительно так, помогает анализ крови на хорионический гонадотропин человека – гормон, уровень которого при беременности резко повышается. И вот тут надо, не откладывая в долгий ящик, обязательно посетить акушера-гинеколога и сделать УЗИ. Оно должно подтвердить, что плодное яйцо находится в полости матки. Иногда (в последнее время, по данным литературы, процент растет) плодное яйцо может прикрепиться и вне полости матки.
В таком случае говорят о внематочной беременности. Самой распространенной ее формой является трубная, когда плодное яйцо начинает развиваться в маточной трубе. Бывает, что оно прикрепляется в яичнике, брюшной полости или в шейке матки. Такое состояние опасно для жизни женщины и требует срочного хирургического вмешательства. Риск состоит в том, что ни один орган, кроме самой матки, не приспособлен для вынашивания младенца. У трубы, например, очень небольшой объем и под «натиском» увеличивающегося в размерах зародыша она рано или поздно разорвется. Возникшее в результате этого кровотечение представляет серьезную опасность для жизни женщины.
На фоне задержки менструации беспокойство должны вызвать приступообразные боли, нередко сопровождающиеся слабостью, головокружением, тошнотой, и кровянистые выделения из половых путей. Надо срочно идти к врачу, так как точно определить внематочную беременность можно только с помощью УЗИ. При выявлении внематочной беременности чаще всего проводят лапароскопические операции.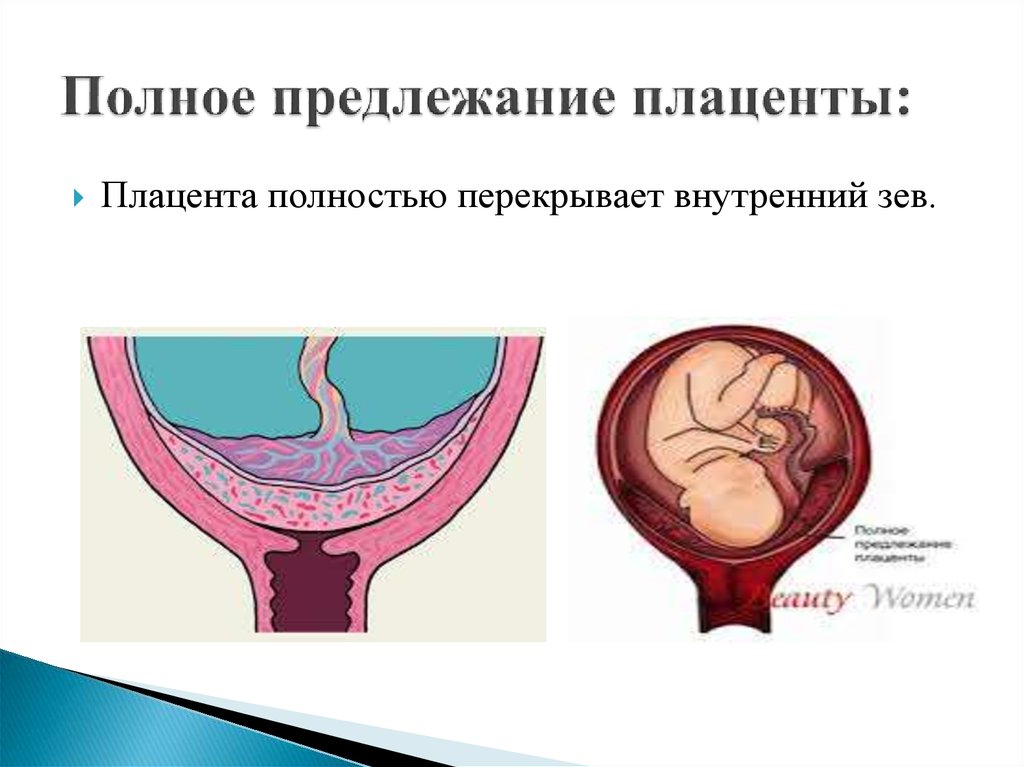 После восстановительного лечения часто наступает нормальная беременность.
После восстановительного лечения часто наступает нормальная беременность.
ОЖИДАЕМОЕ ОСЛОЖНЕНИЕ – ТОКСИКОЗ
Все о нем слышали, все с ужасом ждут, когда он наступит. Что это? Правильно – токсикоз. Самое ожидаемое и самое частое осложнение беременности на ранних сроках. Легкая тошнота, непереносимость некоторых запахов, порой головокружения – таковы симптомы раннего токсикоза, которые не без основания считаются и косвенными признаками наступления беременности.
Если рвота повторяется не более 3-5 раз за день и будущая мама в целом чувствует себя нормально, менять привычный образ жизни не придется. А вот когда тошнота и рвота возникают по 10 и даже 20 раз в сутки и любая пища и даже глоток воды не идут впрок, женщине нужна госпитализация. Нехватка пищи и обезвоживание – вот что больше всего будет тревожить врачей. Ведь будущая мама худеет, начинается учащенное сердцебиение, артериальное давление понижается, но ей нужны силы для вынашивания малыша. В больнице дефицит жидкости восполнят с помощью капельниц, рвоту устранят с помощью специальных, разрешенных для беременных препаратов и проведут полное обследование будущей мамы.
I-II ТРИМЕСТР
УГРОЗА ПРЕРЫВАНИЯ БЕРЕМЕННОСТИ
В начале беременности это состояние бывает связано с нарушением гормонального фона. По каким-то причинам гормоны, поддерживающие беременность, начинают вырабатываться в меньшем количестве. Спровоцировать такое осложнение могут и генетические пороки развития эмбриона. Многим это покажется странным, но в Западной Европе врачи не стремятся на ранних сроках сохранить беременность во что бы то ни стало. Считается, что таким образом природа проводит естественный отбор.
Как бы вы ни относились в этой проблеме и какими бы ни были причины осложнения, будущую маму должны насторожить тянущие боли внизу живота и пояснице, кровянистые выделения из половых путей. Любой из этих симптомов может указывать на угрозу прерывания беременности. Причем, если есть выделения, врачи ставят диагноз «начавшийся выкидыш», но это не означает, что ситуацию нельзя повернуть вспять и нормализовать положение.
А чтобы усилия докторов увенчались успехом, следует как можно быстрее посетить врача и сделать УЗИ. С его помощью можно узнать, как развивается беременность, если же женщину беспокоят выделения, то и узнать их причину: например, пороки строения матки или слишком низкое расположение плаценты, а также преждевременное раскрытие шейки матки, вызванное ее укорочением (истмико-цервикальной недостаточностью – ИЦН). Еще одно обязательное исследование – уровень гормонов в моче и крови.
В любом случае кровотечения, слишком сильные боли внизу живота, повышенное напряжение матки – веский повод для госпитализации. Если обнаруживается гормональная недостаточность, назначается гормональная терапия для поддержания беременности. При низком расположении плаценты женщине посоветуют вести спокойный образ жизни и принимать средства, снимающие напряжение матки.
Когда обнаруживаются признаки ИЦН, шейку матки зашивают. Все эти меры помогают продлить беременность до доношенного срока – 37 недель. Если же малыш все-таки родится раньше, современное оборудование и достижения медицины позволяют выхаживать младенцев даже с низкой массой тела (от 500 г).
III ТРИМЕСТР
ПРЕДЛЕЖАНИЕ ПЛАЦЕНТЫ
Плацента образуется во время беременности, а после родов выводится из организма. В норме она должна располагаться в верхней и средней трети матки, чтобы ребенок мог спокойно родиться в назначенные природой сроки. Если же плацента занимает место рядом с выходом из матки, прикрепляется хотя бы частично к шейке матки, говорят о предлежании плаценты. Причинами такого положения могут быть пороки строения внутренних половых органов, хронические воспаления матки и другие.
Характерный симптом – кровянистые выделения из половых путей, чаще всего после 7 месяцев беременности. Чтобы определить это осложнение, достаточно сделать УЗИ. Женщине рекомендуют госпитализацию и постельный режим, а также лекарственную терапию. Если предлежание плаценты сохранится к моменту родов, малыш сможет появиться на свет только с помощью кесарева сечения. Будущую маму госпитализируют на 37-38-й неделе беременности (на этом сроке беременность считается доношенной), чтобы подготовить к операции. Но если у женщины возникнет сильное кровотечение, кесарево сечение придется делать в экстренном порядке.
Женщине рекомендуют госпитализацию и постельный режим, а также лекарственную терапию. Если предлежание плаценты сохранится к моменту родов, малыш сможет появиться на свет только с помощью кесарева сечения. Будущую маму госпитализируют на 37-38-й неделе беременности (на этом сроке беременность считается доношенной), чтобы подготовить к операции. Но если у женщины возникнет сильное кровотечение, кесарево сечение придется делать в экстренном порядке.
ОТСЛОЙКА ПЛАЦЕНТЫ
Это осложнение возникает, когда плацента отделяется от стенки матки до появления ребенка на свет. Чаще всего это происходит в конце III триместра или во время родов. Больше всего рискуют женщины с высоким артериальным давлением, вот почему врачи настоятельно рекомендуют будущим мамам внимательно следить за уровнем своего артериального давления и строго следовать рекомендациям врача при его повышении.
Будущую маму должны насторожить продолжительная боль в животе, повышенная активность матки, кровотечение из половых путей. Такая ситуация рискованна как для самой женщины, так и для ее будущего ребенка. Женщине угрожает потеря крови, а малышу – гипоксия: обширная отслойка плаценты в прямом смысле этого слова перекрывает ему кислород. Действия врачей зависят от того, насколько сильна родовая деятельность и как велики потери крови у женщины. Если кровотечение слабое, схватки продолжаются, сердцебиение ребенка нормальное, малыш хорошо себя чувствует, врачи позволяют родам идти естественным путем, но пристально наблюдают за самочувствием мамы и малыша. При обильном кровотечении и появлении признаков гипоксии у крохи производится экстренное кесарево сечение.
Такая ситуация рискованна как для самой женщины, так и для ее будущего ребенка. Женщине угрожает потеря крови, а малышу – гипоксия: обширная отслойка плаценты в прямом смысле этого слова перекрывает ему кислород. Действия врачей зависят от того, насколько сильна родовая деятельность и как велики потери крови у женщины. Если кровотечение слабое, схватки продолжаются, сердцебиение ребенка нормальное, малыш хорошо себя чувствует, врачи позволяют родам идти естественным путем, но пристально наблюдают за самочувствием мамы и малыша. При обильном кровотечении и появлении признаков гипоксии у крохи производится экстренное кесарево сечение.
ПРЕЖДЕВРЕМЕННОЕ ИЗЛИТИЕ ОКОЛОПЛОДНЫХ ВОД
О таком осложнении говорят, когда околоплодные воды отходят до начала схваток. Причин такого развития событий может быть множество, но главная – инфекция. Именно поэтому врачи так тщательно наблюдают за будущими мамами и в течение беременности несколько раз делают бактериологический посев флоры из цервикального канала.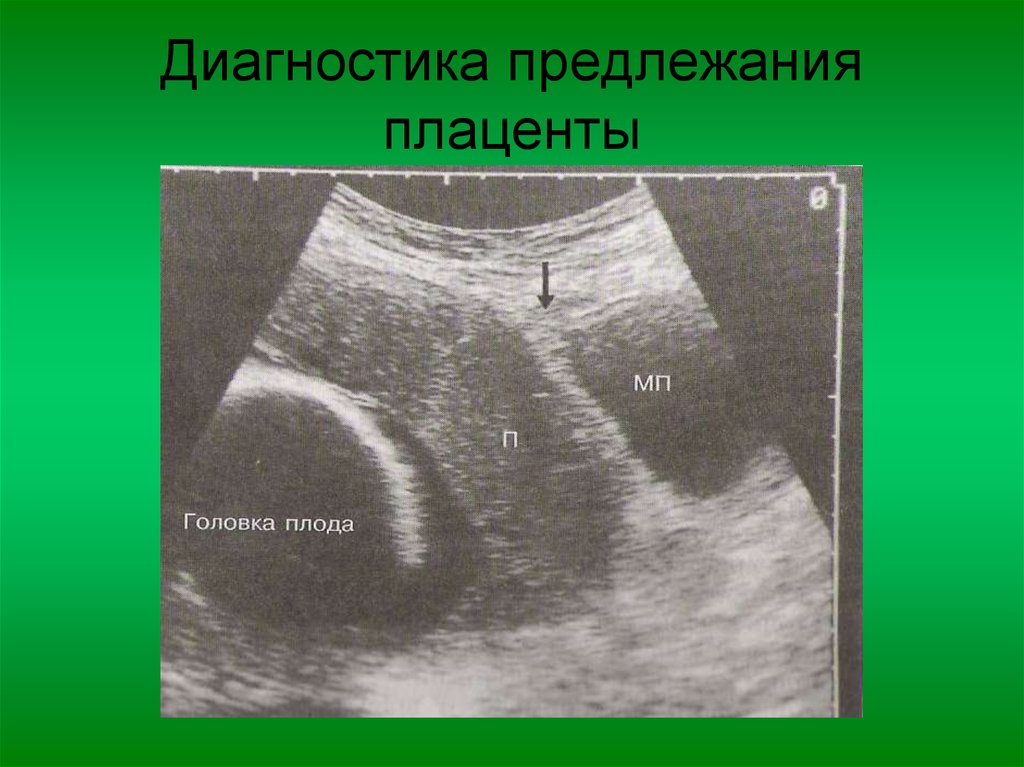 Согласно современным международным рекомендациям перед родами примерно на сроке 36-37 недель желательно также взять мазок на стрептококки группы В. При обнаружении инфекции во время родов женщине проводят антибактериальную терапию.
Согласно современным международным рекомендациям перед родами примерно на сроке 36-37 недель желательно также взять мазок на стрептококки группы В. При обнаружении инфекции во время родов женщине проводят антибактериальную терапию.
Если околоплодные воды излились, независимо от срока беременности вызывайте «Скорую помощь» или направляйтесь в роддом. Убедиться, что это действительно амниотическая жидкость, довольно просто. Если поток мочи можно остановить, напрягая мышцы, то околоплодные воды даже при напряжении мышц продолжат изливаться. Кроме того, можно воспользоваться амниотестом (тестом на околоплодные воды). Если изливается амниотическая жидкость, тест-полоска изменит цвет. Также существуют специальные прокладки, использовать которые намного проще. Приницип их действия такой же: если на них попадают околоплодные воды, прокладки меняют цвет.
Обратиться к врачу надо и в том случае, если амниотическая жидкость начала лишь немного подтекать. Прояснить ситуацию может только доктор. Не отказывайтесь от госпитализации. Если подтекание усилится, без медицинской помощи не обойтись. В большинстве случаев после излития околоплодных вод женщину и ее будущего ребенка начинают готовить к родам. Если это случилось раньше 34 недели беременности, малышу вводят лекарства, которые помогут его легким раскрыться. Но когда воды излились не полностью, есть возможность продлить беременность. И усилия докторов будут направлены именно на это.
Не отказывайтесь от госпитализации. Если подтекание усилится, без медицинской помощи не обойтись. В большинстве случаев после излития околоплодных вод женщину и ее будущего ребенка начинают готовить к родам. Если это случилось раньше 34 недели беременности, малышу вводят лекарства, которые помогут его легким раскрыться. Но когда воды излились не полностью, есть возможность продлить беременность. И усилия докторов будут направлены именно на это.
ПРЕЭКЛАМПСИЯ
Еще одно коварное осложнение на поздних сроках беременности – преэклапсия, или, как раньше ее называли, гестоз. Другое название этого осложнения – поздний токсикоз беременных. Главный его симптом – наличие белка в моче. Именно по этой причине во время беременности приходится так часто сдавать этот анализ. Кроме того, преэклампсия проявляется повышением артериального давления до 130/90 мм рт.ст. и выше, внутренними и внешними отеками, из-за чего будущая мама набирает лишний вес. НЕ отказывайтесь от госпитализации: неблагоприятные симптомы могут нарастать, из-за чего самочувствие будущего малыша может резко ухудшиться. Комплексная терапия, назначенная лечащим врачом, как правило, приводит к положительному результату. Если же симптомы нарастают, приходится прибегать к экстренному родоразрешению – в зависимости от ситуации стимулировать роды или делать кесарево сечение.
Комплексная терапия, назначенная лечащим врачом, как правило, приводит к положительному результату. Если же симптомы нарастают, приходится прибегать к экстренному родоразрешению – в зависимости от ситуации стимулировать роды или делать кесарево сечение.
Чтобы избежать неприятностей, врачи советуют будущим мамам не злоупотреблять солью, а лучше – отказаться от ее потребления, вести здоровый образ жизни, пить 2 л жидкости в день и соблюдать режим сна и отдыха.
Предлежание плаценты | March of Dimes
Предлежание плаценты возникает, когда плацента располагается низко в матке и полностью или частично закрывает вход во влагалище.
Если у вас развивается заболевание на ранних сроках беременности, обычно это не проблема, поскольку плацента растет вверх вместе с маткой во время беременности.
Если у вас разовьется заболевание на более поздних сроках беременности и родовые пути заблокированы, это может вызвать серьезное кровотечение и предотвратить вагинальные роды.

Поговорите со своими поставщиками медицинских услуг о способах борьбы с предлежанием плаценты, что может включать плановое кесарево сечение (кесарево сечение).
Плацента прикрепляется к стенке матки (матке) и снабжает ребенка пищей и кислородом через пуповину.
Предлежание плаценты — это состояние, при котором плацента располагается очень низко в матке и закрывает все или часть отверстия шейки матки, расположенного в верхней части влагалища.
Предлежание плаценты случается примерно в 1 из 200 беременностей. Если у вас предлежание плаценты на ранних сроках беременности, обычно это не проблема, потому что оно может пройти по мере роста беременности. Однако, если он сохраняется, это может вызвать серьезное кровотечение и другие осложнения на более поздних сроках беременности.
В норме плацента врастает в верхнюю часть стенки матки, в сторону от шейки матки. Он остается там, пока ваш ребенок не родится. На последнем этапе родов, после рождения ребенка, плацента отделяется от стенки, и ваши сокращения помогают протолкнуть ее в родовой канал (влагалище).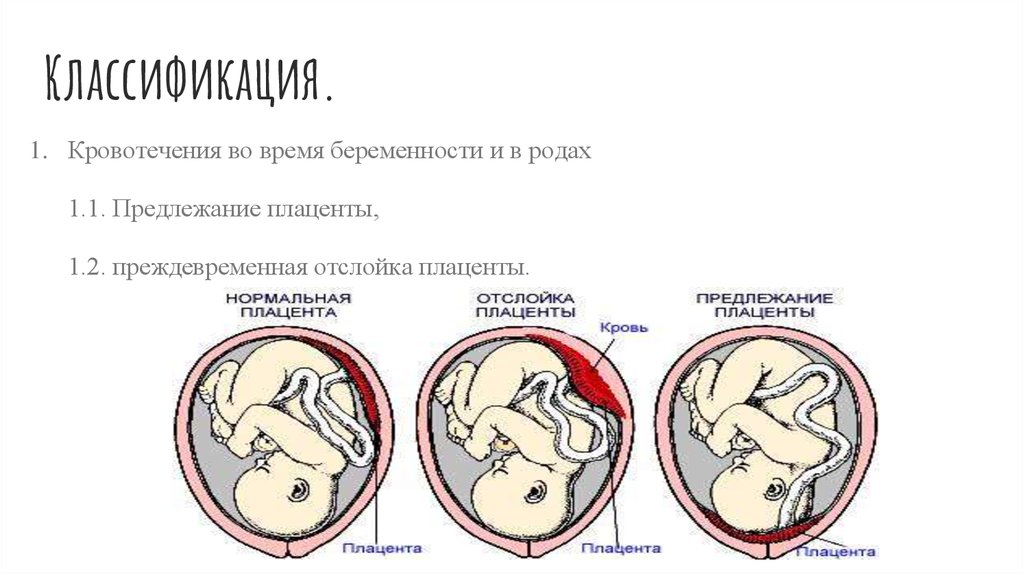 Это также называется послед.
Это также называется послед.
Во время родов ваш ребенок проходит через шейку матки в родовые пути. Если у вас предлежание плаценты, когда шейка матки начинает истончаться (стираться) и открываться (расширяться), кровеносные сосуды, соединяющие плаценту с маткой, могут порваться. Это может вызвать сильное кровотечение во время родов и подвергнуть опасности вас и вашего ребенка.
Если при УЗИ определяется предлежание плаценты, которое блокирует шейку матки, вагинальные исследования не проводятся и планируется плановое кесарево сечение.
Что вызывает предлежание плаценты?
Никто не знает, что вызывает предлежание плаценты. Тем не менее, у вас может быть более высокий риск предлежания плаценты, если вы:
- В прошлом у вас было кесарево сечение.
- Было проведено экстракорпоральное оплодотворение по поводу бесплодия.
- Курить сигареты.
- Употребляйте кокаин.
- 35 лет и старше.
- Были беременны раньше.

- Беременные двойней, тройней и более.
- У вас было предлежание плаценты во время предыдущей беременности.
- Вы перенесли операцию на внутренних репродуктивных органах, такую как миомэктомия или удаление ткани из слизистой оболочки матки (это также называется расширением и выскабливанием или D&C). Некоторые люди имеют D&C после выкидыша.
Если у вас уже было предлежание плаценты, каковы шансы, что оно повторится?
Если у вас было предлежание плаценты во время прошлой беременности, вероятность того, что оно возникнет снова, составляет от 2 до 3 из 100 (от 2 до 3 процентов).
Каковы симптомы предлежания плаценты?
В большинстве случаев предлежание плаценты протекает бессимптомно; это часто обнаруживается во время обычного ультразвукового исследования.
У тех, у кого есть симптомы, наиболее распространенным является безболезненное кровотечение из влагалища во второй половине беременности.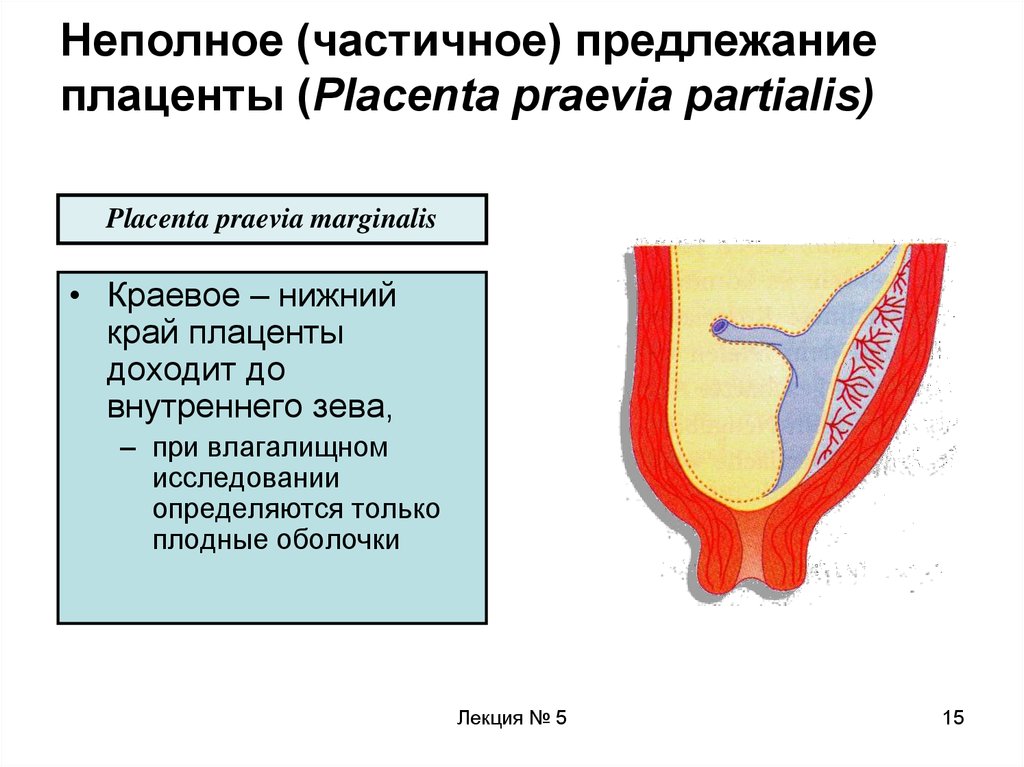 У вас также могут быть схватки. Немедленно позвоните своему врачу, если во время беременности у вас возникнет вагинальное кровотечение. Если кровотечение сильное, обратитесь в больницу.
У вас также могут быть схватки. Немедленно позвоните своему врачу, если во время беременности у вас возникнет вагинальное кровотечение. Если кровотечение сильное, обратитесь в больницу.
Не у всех с предлежанием плаценты возникают вагинальные кровотечения. Фактически, около трети людей с предлежанием плаценты не имеют этого симптома.
Как диагностируется предлежание плаценты?
Пренатальный тест, который использует звуковые волны, чтобы показать изображение вашего ребенка в утробе матери (ультразвук), обычно позволяет обнаружить предлежание плаценты и определить ее местонахождение. В некоторых случаях врач может вместо этого провести УЗИ через родовые пути (трансвагинальное УЗИ) или транслабиальное УЗИ. Там, где это возможно, можно использовать трехмерное УЗИ.
Даже если у вас нет вагинального кровотечения, плановое УЗИ во втором триместре может показать предлежание плаценты. Не слишком беспокойтесь, если это произойдет. Предлежание плаценты, обнаруженное во втором триместре, требует повторных последующих ультразвуковых исследований, чтобы убедиться, что шейка матки больше не заблокирована. Если плацента больше не закрывает отверстие шейки матки, обычно можно родить через естественные родовые пути.
Если плацента больше не закрывает отверстие шейки матки, обычно можно родить через естественные родовые пути.
Как лечить предлежание плаценты?
Лечение зависит от срока беременности, серьезности кровотечения и здоровья вас и вашего ребенка. Цель состоит в том, чтобы сохранить беременность как можно дольше. Ваш врач может порекомендовать не проводить вагинальные исследования или заниматься сексом, чтобы предотвратить повреждение плаценты и кровотечение. Врачи рекомендуют кесарево сечение почти всем с предлежанием плаценты, чтобы предотвратить сильное кровотечение.
Если вы беременны на ранних сроках и у вас нет симптомов, врач, вероятно, не порекомендует никакого лечения, но назначит повторные ультразвуковые исследования, чтобы убедиться, что все в порядке.
Если у вас кровотечение в результате предлежания плаценты, вы должны находиться под пристальным наблюдением в больнице. Если анализы показывают, что вы и ваш ребенок чувствуете себя хорошо, ваш врач может назначить вам лечение, чтобы попытаться сохранить вашу беременность как можно дольше.
Если у вас сильное кровотечение, вас могут лечить путем переливания новой крови (переливание крови). Ваш врач также может дать вам лекарства, называемые кортикостероидами, чтобы помочь ускорить развитие легких и других органов вашего ребенка в случае необходимости преждевременных родов.
Ваш врач может пожелать, чтобы вы оставались в больнице до родов. Если кровотечение остановится, вы сможете вернуться домой. Если у вас сильное кровотечение из-за предлежания плаценты на сроке от 34 до 36 недель беременности, врач может порекомендовать немедленное кесарево сечение.
На сроке от 36 до 37 недель ваш лечащий врач может предложить провести амниоцентез, чтобы проверить амниотическую жидкость вокруг вашего ребенка, чтобы увидеть, полностью ли развиты легкие. Если это так, ваш врач может порекомендовать немедленное кесарево сечение, чтобы избежать риска кровотечения в будущем. В настоящее время поставщики медицинских услуг могут использовать кортикостероиды, чтобы помочь развитию легких ребенка во время беременности и избежать немедленного кесарева сечения.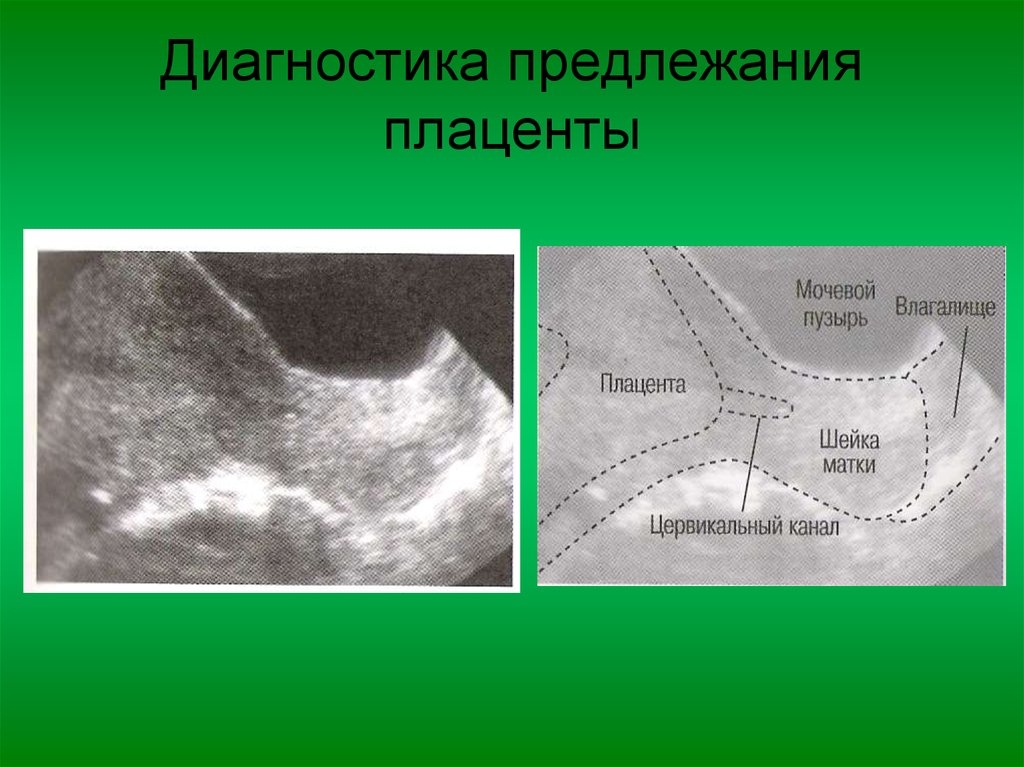
На любом сроке беременности может потребоваться экстренное кесарево сечение, если у вас опасно сильное кровотечение или если у вас и вашего ребенка возникли проблемы.
Чего следует избегать при предлежании плаценты?
Если у вас предлежание плаценты, которое не требует немедленного лечения, ваш врач может порекомендовать вам избегать следующих действий:
- Секс, ведущий к оргазму
- Вагинальное проникновение или вагинальные исследования
- Умеренные и напряженные упражнения
- Подъем более 20 фунтов
- Стоять более четырех часов
Все эти действия могут привести к схваткам, которые могут привести к кровотечению.
Как снизить риск осложнений при предлежании плаценты?
Сделайте УЗИ во втором триместре для определения расположения плаценты. Возможно, вам потребуется повторное УЗИ, чтобы спланировать безопасные роды и родоразрешение.
Следуйте инструкциям вашего врача по мерам предосторожности, чтобы предотвратить кровотечение или осложнения. Свяжитесь со своим врачом и обратитесь в больницу, если у вас возникнет кровотечение в любой момент беременности.
Свяжитесь со своим врачом и обратитесь в больницу, если у вас возникнет кровотечение в любой момент беременности.
Мы не знаем, как предотвратить предлежание плаценты, но вы можете снизить риск, отказавшись от курения и употребления кокаина.
Вы также можете снизить вероятность предлежания плаценты при будущих беременностях, если будете делать кесарево сечение только в том случае, если это необходимо по медицинским показаниям. Если ваша беременность протекает нормально и у вас нет медицинских показаний для кесарева сечения, лучше всего позволить родам начаться самостоятельно.
Последнее рассмотрение: январь 2022 г.
Предлежание плаценты: симптомы, причины и лечение
Обзор
При предлежании плаценты плацента покрывает всю или часть шейки матки.Что такое предлежание плаценты?
Предлежание плаценты — это состояние, при котором плацента полностью или частично блокирует шейку матки в последние месяцы беременности. Плацента развивается в матке во время беременности. Это мешковидный орган, который снабжает плод кислородом и питательными веществами через пуповину.
Это мешковидный орган, который снабжает плод кислородом и питательными веществами через пуповину.
Плацента растягивается и растет во время беременности. Обычно на ранних сроках беременности он бывает низким в матке. В третьем триместре (с 28 по 40 неделю беременности) плацента должна подняться к верхней части матки. Это происходит для того, чтобы у вашего ребенка был свободный путь во влагалище для родов. Предлежание плаценты возникает, когда плацента не перемещается к верхней части матки. Это означает, что плацента блокирует выход вашего ребенка из влагалища.
Какие бывают виды предлежания плаценты?
Существует несколько типов предлежания плаценты:
- Краевое предлежание плаценты : Плацента располагается на краю шейки матки. Он касается шейки матки, но не закрывает ее. Этот тип предлежания плаценты, скорее всего, пройдет сам по себе до родов вашего ребенка.
- Частичное предлежание плаценты : Плацента частично покрывает шейку матки.

- Полное или тотальное предлежание плаценты : Плацента полностью покрывает шейку матки, блокируя влагалище. Этот тип предлежания плаценты с меньшей вероятностью исправится.
Каждый тип предлежания плаценты может вызвать вагинальное кровотечение во время беременности и родов. Из-за высокого риска кровотечения большинству людей требуется кесарево сечение (кесарево сечение).
Насколько часто встречается предлежание плаценты?
Предлежание плаценты встречается примерно в 1 из 200 беременностей. Специалисты по уходу за беременными обычно диагностируют его во втором триместре во время УЗИ.
В чем разница между предлежанием плаценты и отслойкой плаценты?
При предлежании плаценты плацента полностью или частично покрывает шейку матки. Несмотря на то, что плацента находится в сложном положении, она все еще прикреплена к матке. Отслойка плаценты – это когда плацента отделяется от матки. Оба состояния могут вызвать вагинальное кровотечение во время беременности и родов.
Является ли предлежание плаценты таким же, как переднее предлежание плаценты?
Предлежание плаценты — это не то же самое, что переднее предлежание плаценты. Ваша плацента может расти в любом месте матки. Переднее размещение плаценты означает, что плацента имплантирована в передней части вашего тела. Думайте о передней плаценте как о подушке между вашим ребенком и вашим животом.
Симптомы и причины
Каковы симптомы предлежания плаценты?
Наиболее частые симптомы предлежания плаценты:
- Ярко-красное кровотечение из влагалища. Кровотечения часто начинаются ближе ко второй половине беременности. Он также может начаться, остановиться, а затем снова начаться через несколько дней.
- Легкие спазмы или сокращения в животе, животе или спине.
Объем вагинального кровотечения может варьироваться и часто не сопровождается какой-либо болью.
Что вызывает предлежание плаценты?
Причина предлежания плаценты неизвестна. Есть некоторые факторы, которые могут увеличить риск развития предлежания плаценты, в том числе история болезни и определенные привычки образа жизни.
Есть некоторые факторы, которые могут увеличить риск развития предлежания плаценты, в том числе история болезни и определенные привычки образа жизни.
Каковы факторы риска развития предлежания плаценты?
Существует несколько факторов, повышающих риск предлежания плаценты во время беременности:
- Вы курите сигареты или употребляете кокаин.
- Вам 35 лет или больше.
- Вы уже несколько раз были беременны.
- Вы беременны двойней, тройней и более.
- Вы перенесли операцию на матке, включая кесарево сечение или D&C (дилатацию и выскабливание).
- У вас в анамнезе миома матки.
Возможные осложнения предлежания плаценты?
Если у вас предлежание плаценты, существуют риски как для вас, так и для вашего ребенка. Осложнения от предлежания плаценты включают:
Для вас:
- Кровотечение : Сильное кровотечение может возникнуть во время беременности, родов или родов.

- Ранние роды : Если у вас сильное кровотечение, ваш лечащий врач может провести экстренное кесарево сечение до того, как ваш ребенок достигнет полного срока (40 недель).
- Кровопотеря : Анемия, низкое кровяное давление, бледность кожи или одышка — все это побочные эффекты слишком большой потери крови.
- Placenta accreta : Плацента слишком глубоко врастает в стенку матки. Это может вызвать сильное кровотечение после родов.
- Отслойка плаценты : Плацента отделяется от матки до рождения ребенка. Это снижает снабжение ребенка кислородом и питательными веществами.
Для ребенка:
- Преждевременные роды : Если у вас сильное кровотечение и вам необходимо экстренное кесарево сечение, ваш ребенок может родиться слишком рано.
- Низкий вес при рождении : Проблемы с сохранением тепла и плохая прибавка в весе являются потенциальными побочными эффектами низкого веса при рождении.

- Проблемы с дыханием : Недоразвитые легкие могут затруднить дыхание.
Может ли быть предлежание плаценты без кровотечения?
Да, возможно наличие предлежания плаценты и отсутствие вагинального кровотечения. У вас могут быть легкие спазмы или боль в области таза или спины. Лучше всего обсудить любое кровотечение или боль в области таза со своим лечащим врачом.
Почему у вас идет кровь при предлежании плаценты?
Существует две основные причины кровотечения при предлежании плаценты. Они связаны с тем, как ваше тело готовится к родам.
- Шейка матки — это отверстие из матки во влагалище. По мере развития беременности в третьем триместре шейка матки истончается (стирается) и расширяется, чтобы подготовиться к родам. Если ваша плацента касается шейки матки или покрывает ее, это истончение вызовет кровотечение.
- Во время родов шейка матки открывается (расширяется), чтобы позволить ребенку выйти из матки и спуститься во влагалище.
 Когда шейка матки открывается, кровеносные сосуды, соединяющие плаценту с маткой, разрываются и могут вызвать кровотечение.
Когда шейка матки открывается, кровеносные сосуды, соединяющие плаценту с маткой, разрываются и могут вызвать кровотечение.
Может ли предлежание плаценты вызвать выкидыш?
Выкидыш происходит, когда вы переживаете потерю беременности до 20 недель. Специалисты по уходу за беременными обычно не диагностируют предлежание плаценты примерно до или после 20-й недели беременности. Нередко предлежание плаценты может быть причиной выкидыша.
Диагностика и тесты
Как диагностируется предлежание плаценты?
Врачи, осуществляющие уход за беременными, обычно выявляют предлежание плаценты при плановом УЗИ примерно в 20 недель беременности. Иногда его обнаруживают, когда у человека возникают симптомы предлежания плаценты, такие как вагинальное кровотечение. Ваш врач порекомендует УЗИ для контроля расположения плаценты до конца беременности.
Какие тесты используются для диагностики предлежания плаценты?
Ваш лечащий врач поставит диагноз предлежания плаценты с помощью УЗИ, которое покажет внутреннюю часть женской репродуктивной системы:
- Вагинальное УЗИ (или трансвагинальное УЗИ) проверьте положение вашего ребенка, плаценты и шейки матки.

- УЗИ брюшной полости : Ваш врач наносит гель на живот, затем перемещает портативное устройство (датчик) по внешней стороне живота. Это также может показать положение вашего ребенка, плаценты и шейки матки.
Оба типа УЗИ показывают изображения на мониторе или экране. Ваш лечащий врач определит, какая часть шейки матки покрыта плацентой, и порекомендует лечение.
Управление и лечение
Как лечить предлежание плаценты?
Цель состоит в том, чтобы максимально приблизить вас к сроку родов. Родоразрешение через кесарево сечение часто является самым безопасным методом лечения, если кровотечение продолжается. Лечение предлежания плаценты зависит от:
- Насколько сильно у вас кровотечение.
- Срок беременности вашего ребенка.
- Положение плаценты и вашего ребенка.
- Здоровья вам и вашему малышу.
Если врач обнаружит предлежание плаценты в начале второго триместра, оно может пройти само по себе.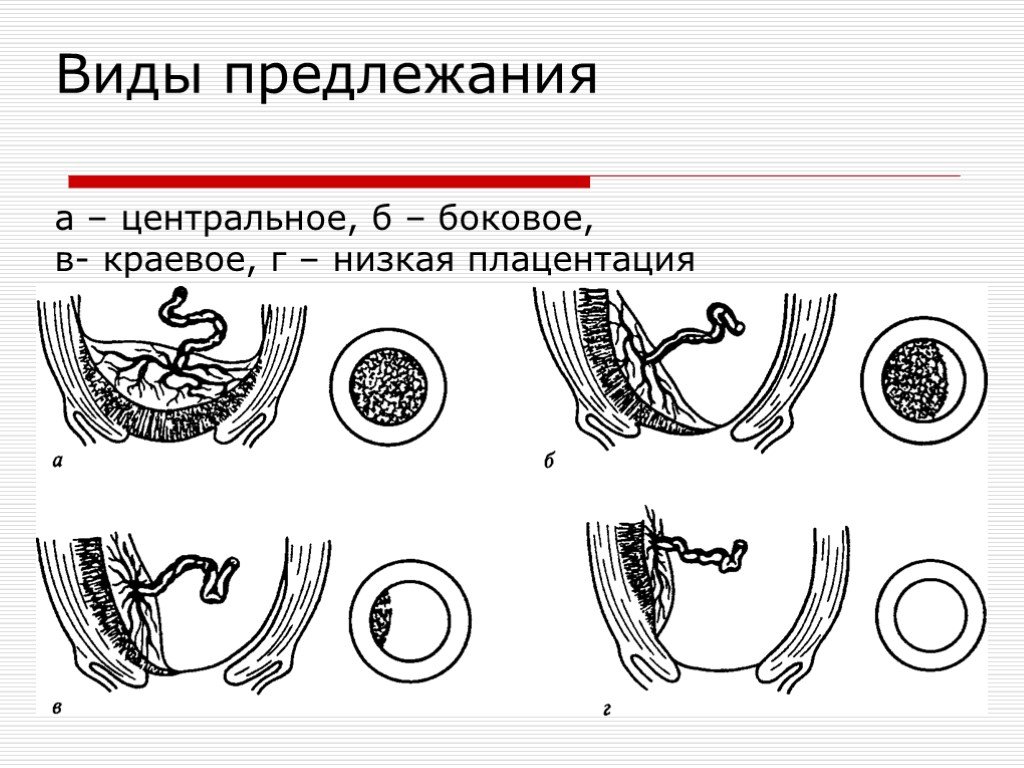 Положение плаценты может измениться по мере того, как ваша матка расширяется, чтобы вместить растущего ребенка. Вероятность того, что плацента переместится выше в матке, часто меньше, если врач диагностирует у вас это заболевание на более поздних сроках беременности.
Положение плаценты может измениться по мере того, как ваша матка расширяется, чтобы вместить растущего ребенка. Вероятность того, что плацента переместится выше в матке, часто меньше, если врач диагностирует у вас это заболевание на более поздних сроках беременности.
Если плацента находится рядом или покрывает только часть шейки матки и у вас нет кровотечения, ваш поставщик медицинских услуг может порекомендовать:
- Уменьшение физических нагрузок, таких как бег, поднятие тяжестей и физические упражнения.
- Постельный режим в домашних условиях.
- Никаких половых контактов, тампонов и спринцеваний.
- Более частые предродовые осмотры и УЗИ.
При предлежании плаценты средней и тяжелой степени или частых кровотечениях другие методы лечения могут включать:
- Постельный режим в больнице.
- Лекарство для предотвращения преждевременных родов.
- Уколы стероидов для ускорения развития легких ребенка.

- Переливание крови при сильном кровотечении.
- Экстренное кесарево сечение при сильном неконтролируемом кровотечении.
Проходит ли предлежание плаценты?
Предлежание плаценты может пройти само по себе, если оно обнаружено во втором триместре. Отхождение само по себе означает, что плацента смещается вверх к верхней части матки. Поскольку ваша матка увеличивается в третьем триместре, плацента все еще может двигаться. Чем позже во время беременности он остается покрывающим шейку матки, тем меньше вероятность, что он исчезнет. Ваш поставщик медицинских услуг будет следить за положением плаценты, чтобы увидеть, разрешилось ли состояние до родов.
Профилактика
Могу ли я снизить риск предлежания плаценты?
Вы ничего не можете сделать, чтобы предотвратить предлежание плаценты, и никакие хирургические или медицинские процедуры не могут его исправить. Существуют определенные факторы риска предлежания плаценты, которые вы можете контролировать, например, отказ от курения или употребление кокаина. После того, как ваш поставщик диагностирует состояние, существуют способы уменьшить количество вагинальных кровотечений.
После того, как ваш поставщик диагностирует состояние, существуют способы уменьшить количество вагинальных кровотечений.
Перспективы/прогноз
Чего ожидать, если у меня предлежание плаценты?
Ваше лечение будет уникальным для вашего состояния. Большинство людей могут ожидать:
- Частый мониторинг во втором и третьем триместре. Ваш врач делает это, чтобы проверить положение плаценты и следить за любыми изменениями симптомов.
- Модифицированная или ограниченная физическая активность, такая как упражнения и секс.
- Послеродовые анализы крови для проверки показателей крови.
Родится ли мой ребенок раньше срока, если у меня предлежание плаценты?
Возможно. Ваш лечащий врач рассмотрит объем кровотечения, положение плаценты и гестационный возраст ребенка, прежде чем принять решение о необходимости досрочного родоразрешения. Около 36 недель беременности лучшим вариантом для здоровья вас и вашего ребенка могут быть ранние роды.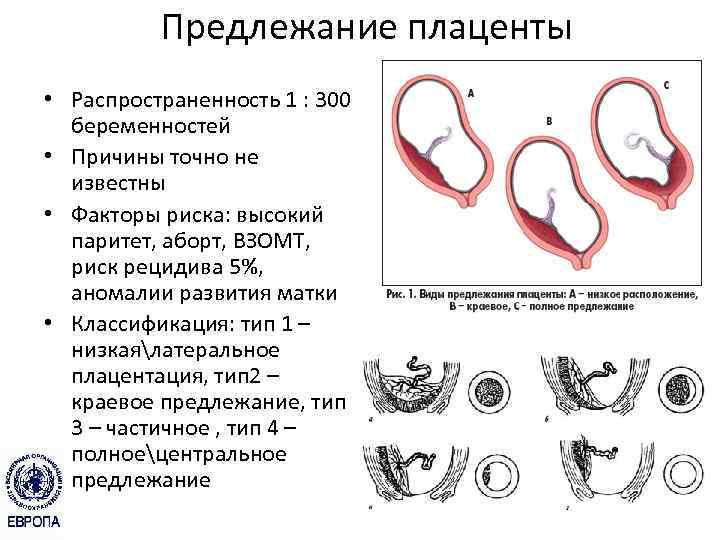 В других случаях человек достигает полного срока или 40 недель беременности.
В других случаях человек достигает полного срока или 40 недель беременности.
Могу ли я родить через естественные родовые пути при предлежании плаценты?
Если у вас краевое предлежание плаценты (плацента находится близко к шейке матки, но не покрывает ее), ваш лечащий врач может принять роды через естественные родовые пути. Это сопряжено с риском кровотечения и может быть слишком опасным. Ваш врач обсудит с вами самый безопасный способ родов.
Понадобится ли мне кесарево сечение, если у меня диагностируют предлежание плаценты?
Кесарево сечение обычно является самым безопасным вариантом родов при наличии предлежания плаценты. Если плацента покрывает хотя бы часть шейки матки, вагинальные роды могут вызвать сильное кровотечение. Ваш врач, как правило, запланирует кесарево сечение заранее, но если у вас слишком сильное кровотечение в любой момент, вам может потребоваться экстренное кесарево сечение.
Может ли предлежание плаценты вызывать врожденные дефекты?
Предлежание плаценты редко вызывает врожденные дефекты.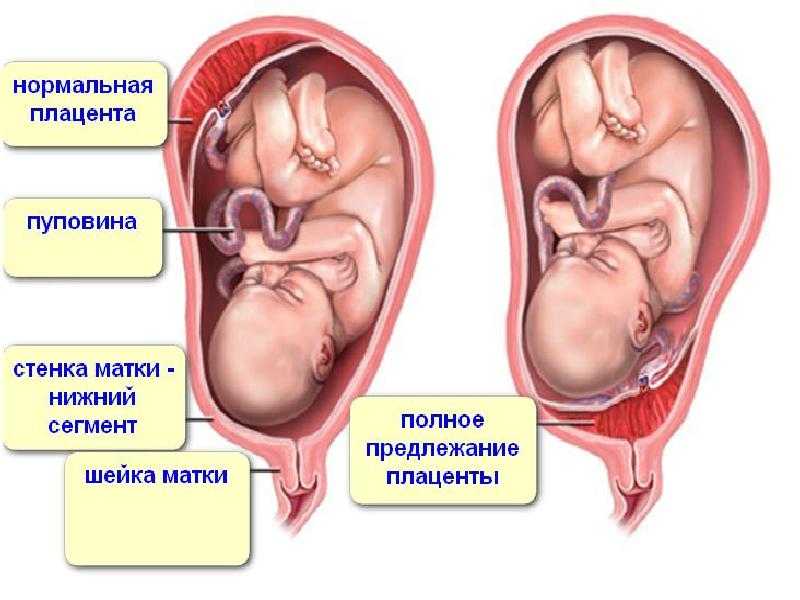 Ваш ребенок может родиться недоношенным, если ваш лечащий врач считает, что это самое безопасное время для родов. Преждевременные роды влекут за собой некоторые осложнения, такие как низкий вес при рождении и проблемы с дыханием.
Ваш ребенок может родиться недоношенным, если ваш лечащий врач считает, что это самое безопасное время для родов. Преждевременные роды влекут за собой некоторые осложнения, такие как низкий вес при рождении и проблемы с дыханием.
Будет ли у меня снова предлежание плаценты?
Если у вас было предлежание плаценты во время прошлой беременности, вероятность того, что оно возникнет снова, составляет около 2%. Если вы забеременеете, сообщите об этом своему лечащему врачу, чтобы он знал о вашей истории болезни.
Повлияет ли предлежание плаценты на мою фертильность?
Предлежание плаценты не влияет на ваши шансы снова забеременеть. У вас будет небольшой риск снова получить предлежание плаценты, если вы забеременеете.
Какие вопросы я должен задать своему врачу?
Ваш лечащий врач должен ответить на ваши вопросы и подготовить вас к лечению предлежания плаценты. Вот несколько вопросов, которые вы можете задать:
- Жизнь ребенка в опасности? Это мое?
- Каковы мои варианты лечения?
- Как я узнаю, исчезнет ли предлежание плаценты?
- Должен ли я ограничивать определенные действия?
- Может ли ребенок родиться сейчас?
- Каковы возможные осложнения?
- Потребуются ли мне дополнительные УЗИ или анализы?
- Какие признаки того, что мне нужно в больницу?
Какие вопросы мне задаст мой врач?
- Когда вы впервые заметили кровотечение?
- Насколько сильное кровотечение?
- Кровотечение постоянное или оно приходит и уходит?
- Есть ли у вас боли в области таза?
- Были ли у вас раньше осложнения беременности?
- Были ли у вас операции на матке?
- Вы курите или употребляете кокаин?
- Есть ли кто-нибудь, кто позаботится о вас, если потребуется постельный режим?
Жить с
Когда мне следует обратиться к поставщику медицинских услуг?
Немедленно позвоните своему лечащему врачу, если у вас кровотечение, спазмы или боль в области таза во время беременности, особенно во второй половине беременности.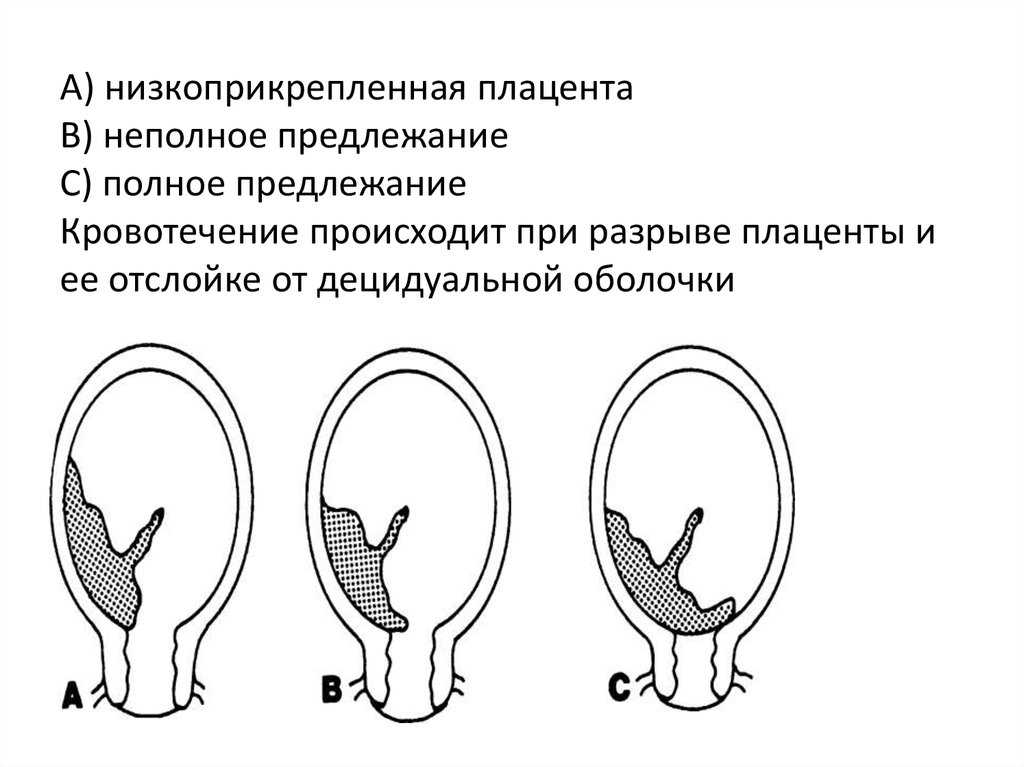
Когда мне следует обратиться в отделение неотложной помощи?
При сильной кровопотере следует немедленно обратиться за неотложной медицинской помощью. Большая кровопотеря влечет за собой несколько серьезных побочных эффектов как для вас, так и для вашего ребенка.
Можно ли заниматься спортом при предлежании плаценты?
Ваш лечащий врач, скорее всего, посоветует вам ограничить определенные виды деятельности, такие как упражнения, приседания, прыжки и поднятие тяжестей. Эти действия могут вызвать кровотечение. Лучше всего обсудить свои повседневные действия с вашим поставщиком услуг, чтобы он мог предложить изменения по мере необходимости.
Могу ли я заниматься сексом, если у меня предлежание плаценты?
Большинство медицинских работников не рекомендуют вступать в половую связь, если у вас предлежание плаценты. Лучше избегать любых действий, которые могут вызвать кровотечение или схватки, таких как использование тампонов, спринцевание или введение чего-либо во влагалище.




 Когда шейка матки открывается, кровеносные сосуды, соединяющие плаценту с маткой, разрываются и могут вызвать кровотечение.
Когда шейка матки открывается, кровеносные сосуды, соединяющие плаценту с маткой, разрываются и могут вызвать кровотечение.