Пренатальная диагностика плода: особенности и виды обследования
При наступлении беременности будущей мамочке придется находиться под наблюдением специалистов практически все 9 месяцев. Назначаться будут различные диагностические методы (например, анализ на гормоны при беременности), которые помогут своевременно предотвратить отклонения. В статье мы рассмотрим, что такое пренатальная диагностика плода и для чего она нужна, а также проанализируем основные методы ее проведения.
Пренатальная диагностика плода: особенности
Комплексное обследование, которое проводится в момент вынашивания ребенка и во время родов, называется пренатальная диагностика наследственных патологий.
С помощью проведенных исследований удается выявить:
- Нарушения в формировании головного мозга, черепа.
- Дисбаланс в выработке и усвоении спинномозговой жидкости. Синдром гидроцефалии развивается в случае, если беременная болела инфекционными болезнями или курила во время вынашивания, при преждевременных родах, гипоксии плода.
- Пороки в развитии сосудов или же сердца будущего малыша. С учетом полученных результатов может проводиться хирургическое вмешательство, сразу же в первые сутки или даже в первые часы появления новорожденного на свет.
- Патологии почек. Их полное отсутствие, нарушения в формировании (удвоение, третья почка). Обследование способно выявить нарушения только на 13-17 неделе. В большинстве случаев ему сопутствует задержка роста, а также развития эмбриона, маловодие, патологии, отмечающиеся в образовании плаценты. По медпоказаниям прерывание беременности проводится не позднее, чем 22 недели. Остается риск преждевременных родов и выкидыша.
- Нарушения и аномальное развитие конечностей.
Диагностика бывает двух видов, о каждом из которых мы поговорим более подробно.
Неинвазивная пренатальная ультразвуковая диагностика
Совершенно безопасный метод обследования, подходит для беременных в любом возрасте и состояния здоровья, даже при наличии сопутствующих патологий. Никаких хирургических операций, способных повредить плод или травмировать его не производится.
Непрямые способы диагностики заключаются в проведении следующих методов.
УЗИ пренатальная диагностика
При исследовании:
- Проведенном в 1 триместре (6-7 неделя). Можно с высокой точностью определить срок гестации, количество и жизнеспособность эмбрионов, имеется ли пузырный занос. Если у женщины ранее уже отмечались прерывания беременности, диагностика помогает выявить, хорошо ли закреплен эмбрион, нет ли опасности.
- При УЗИ во 2 триместре (11-13 недель). Определяется пол будущего малыша, наличие пороков в развитии органов. Удается измерить размер воротниковой зоны, выявить возможную образования (например, миому), препятствующие поступлению крови в плаценту.
- Диагностика ультразвуком, выполненная в 3 триместре (22-26 неделя) – контрольная. Дает возможность заметить не выявленные патологии, определить, нет ли задержки в развитии, предлежание плода, есть ли мало- или многоводие.
Считается обязательной (плановой) процедурой, благодаря которой можно определить, нет ли патологий и особенности развития плода.
Выполнение анализа сыворотки
Скрининг выполняют при оценке пробы венозной крови.
Оптимальное время для диагностики – 16-20 недель.
По медицинским назначениям допускается анализ на 22 неделе.
Этот вид диагностики имеет различные названия – тест:
- «Двойной». Дает информацию о концентрации гормона ХГЧ и плазменного протеина. Назначается на 11-13 неделе.
- «Тройной» (16-20 неделя). Выявляется уровень ХГЧ, альфа-фетопротеина, свободного эстриола.
Благодаря скринингу можно с высокой вероятностью (свыше 80%) выявить наличие у плода аномалий в развитии (закрытие нервной трубки, синдром Дауна). В первом триместре удается диагностировать синдром Эдвардса и Патау.
Инвазивная пренатальная диагностика
Назначается при необходимости проведения глубокой оценки, к примеру, определение степени вероятность генетических отклонений, т.к. тесты для этого будут недостаточно информативны.
Если у женщины начальная стадия гестации, для анализа у эмбриона берутся клетки оболочки (зародышевой). На позднем сроке – клетки плода.
Образец берется при проникновении в маточную полость. Именно поэтому данная методика назначается крайне редко и считается достаточно опасной, т.к. имеется возможность преждевременного:
- испускания околоплодных вод;
- начала родов, при условии повышения маточного тонуса.
Этого не следует бояться, т.к. до и после процедуры женщине назначаются спазмолитики, которые приводят к расслаблению мускулатуры матки.
Процесс диагностики прост. Без наркоза и под контролем УЗИ, через брюшную полость в полость матки вводится тонкая игла, так берется материал.
Выбор метода зависит от срока беременности и бывает трех видов.
Биопсия хориона
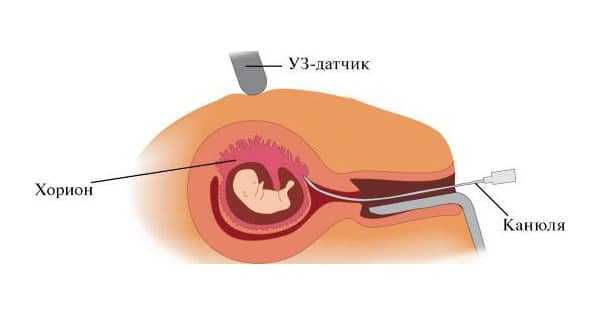
Первый (ранний) вид диагностики, который позволяет еще на стадии эмбриона (11-14 недель) обнаружить хромосомные патологии с высокой точностью – до 99%.

Плацентогенез
Если женщина по каким-либо причинам не успела сдать анализ до указанного срока, то ей назначается плацентогенез, в качестве исходного материала служат клетки плаценты.

Амниоцентез
Рекомендуется к проведению на сроке 16-19 недель, при условии, что до этого не были проведены 2 предыдущих анализа.
При развитии эмбриона плодный пузырь наполняется амниотической жидкостью.
В нее попадают эпителий и волоски плода, именно их и берут для диагностики.
Данный метод позволяет определить, как созревают легкие, имеется ли кислородное голодание или резус-фактор. Результаты от проведенного обследования приближаются к 100%.

Кордоцентез
При кордоцентезе на 19-21 неделе проводится взятие крови из пуповины.
Этот диагностический метод самый информативный, т.к. после взятия образца крови, можно провести практически все анализы, к примеру, на:
Процедура назначается в случае, если женщина не успела сдать другие анализы (амниоцентез) или заболела инфекционным заболеванием и нужно убедиться, что малыш не заражен.
Более полная информация об особенностях проведения метода описана в статье.
Точность результата 100%.
Результаты проведенного скрининга пренатального типа отличаются высоким уровнем достоверности полученных результатов. Благодаря их проведению и после анализа результатов, женщина и специалист получают возможность выявить эндокринные патологии и другие нарушения, или же опровергнуть их наличие.
Поделиться ссылкой:
infamedik.ru
Пренатальная диагностика: показания, противопоказания, техника выполнения и осложнения
Каждый организм проходит определенные этапы своего развития, основу которого составляют сопутсвующие и последовательные изменения биохимического и физиологического направления, а также морфологического. Для каждого отдельного периода развития все они является индивидуальными.

Сегодня можно выполнять контроль последовательности такого развития организма, для этого используется генетическая информация, иными слова, развитие организма представляет собой воплощение этих полученных данных, передающихся от поколения к поколению в определенных условиях среды обитания. Разнообразное влияние на генетическую активность оказывает непосредственно и окружающая среда, поэтому медициной определяются факторы риска пренатального направления.
К новым и достаточно активно развивающимся отраслям относится пренатальная диагностика, которая очень важна для репродуктивного потенциала населения. Поскольку факторы, влияющие на сложившиеся демографические условия, нужно держать под контролем.
Для чего нужен данный вид исследования?
Под понятием «пренатальная диагностика» понимается комплекс исследований, выполняемых в дородовой период. Основной целью ее выполнения выступает выявление различных патологий на этапе внутриутробного развития малыша.
При помощи данного вида исследования определяются заболевания, передающиеся по наследству, следовательно, таким способом можно установить такие отклонения: различные нарушения в развитии сердца, синдром Эдвардса и Дауна.
Полученные результаты обследования предоставляют возможность родителям вместе доктором принять решение о дальнейшее ходе беременности. В случае, когда лечащий доктор по состоянию болезни делает благоприятные прогнозы, то возможно проведение восстановления здоровья будущего малыша.
На основании выполнения пренатальной диагностики с учетом данных генетической экспертизы можно установить отцовство и определить пол будущего чада. Данное исследование является достаточно важным, поскольку оно способно определить дальнейшую судьбу ребенка.
Сегодня пренатальная диагностика проводится во время вынашивания плода, в первом и втором его триместрах. Поскольку если в эти периоды будут выявлены какие-либо аномалии в развитии плода, то процесс беременности можно еще прервать. Нынче возможно исследование большинства хромосомных синдромов, не меньше ста заболеваний, передающихся именно наследственным путем, при этом их биохимический дефект определен достоверно.
Существующие показания для выполнения этого вида исследования
Делать пренатальную диагностику назначают в таких случаях:
- возраст женщины, вынашивающей плод 35 лет и старше;
- в семье существуют заболевания, передающиеся наследственно, сцепленные с полом;
- наблюдаются патологии нервной трубки;
- у ранее родившегося ребенка наблюдается хромосомные отклонения или же болезнь Дауна;
- имеются врожденные дефекты процесса обмена веществ;
- наблюдается заболевание гемоглобинопатия;
- при наличии синдрома фрагильной Х-хромосомы;
- имеются различные недуги, передающиеся по наследству, которые анализируются путем методов ДНК-диагностики;
- существуют иные показания для выполнения цитогенетических методов пренатальной диагностики;
- если наблюдаются родительские хромосомные мутации.
Методы выполнения пренатального исследования
Сегодня для проведения изучения эмбриона современная практическая репродуктология использует множество методов, у которых уровень надежности, а также степень возможности высоки. Выделяют две группы проведения пренатальной диагностики: инвазивным способом и неинвазивные.

Пренатальное исследование инвазивным методом подразумевает вторжение в женский организм, в частности полость матки, путем хирургического вмешательства.
Данный способ для плода является достаточно небезопасным, а также и матери, следовательно, применяют его исключительно в редких случаях, если существуют некие опасения за здоровье будущего малыша. В организм матери такое медицинское вторжение необходимо выполнить, чтобы осуществить забор крови из пуповины, образцов тканей – хориона, плаценты и других важных материалов.
При инвазивном пренатальном исследовании, помогающего определить наследственные недуги, а также различные изменения в развитии плода, выполняют такие процедуры:
1. Амниоцентез – это означает выполнение прокола оболочек плодного пузыря для того, чтобы получить амниотическую жидкость, возможно, ороговевшие эпителии амнионе плода. Проводят выполнение этой процедуры на 15 — 18 неделе. При амниоцентезе существует 0,2 процента вероятности возникновения осложнений в процессе вынашивания ребенка.

Данная диагностика выполняется при помощи УЗИ через область брюшины, это помогает устранить повреждение плаценты. В достаточно редких случаях выполняют амниоцентез влагалищным способом. Из полости амниона выполняют забор жидкости около 8-10 миллитров. Значимой для диагностики является исключительно концентрация АФП, при наличии изменений передней брюшной стенки и существовании аномалий нервной трубки уровень АФП значительно увеличивается.
При проведении амниоцентеза главным источником для диагностики являются клетки. Они в обязательном порядке биохимических исследований и цитогенетических диагностик проходят этап культивирования, который длится от 2 до 4 недель. Лишь при молекулярно-генетических исследованиях, выполняемых путем ПЦР, не требуется культивирование клеток.
2. Кордоцентез – иными словами это процесс взятия пуповинной крови, выполняемый на 18-22 недели. Затем делают диагностирование пробы крови на определение наследственных болезней.
Этот способ исследования применяют для определения заболеваний, передающихся наследственно, которые вызваны изменением количества, возможно структуры хромосом, также он помогает установить гематологические заболевания.
В процессе кордоцентеза в качестве диагностирования используется гематологический статус и внутриутробные инфекции. Данная манипуляция в 80-98 процентов случаев показывает превосходные результаты при первой же попытке.
Кордоцентез имеет определенные преимущества, если сравнивать его с процессом амниоцентеза, так как в первом случае берется кровь, которая представляет собой наиболее удобный предмет, используемый для проведения исследования, нежели клетки плодных вод.
В отличие от амниоциты культивирование лимфоцитов происходит в течение нескольких дней. Во втором триместре вынашивания плода при выполнении ультразвукового обследования в качестве диагностики выполняется биопсия тканей плода.
Чтобы определить серьезные заболевания кожи, передающиеся наследственным путем, к примеру, такие как эпидермолиз, проводят биопсию кожного покрова плода. Затем выполняется патоморфологическое диагностирование, в редких случаях электронно-микроскопическое. Присутствие кожных заболеваний наследственного характера помогут установить морфологические критерии, при помощи которых можно определить точный диагноз, возможно, опровергнуть его.
3. Фетоскопия — когда выполняют введение зонда, оценивая состояние внутриутробного развития плода. Этот метод в качестве определения врожденных пороков развития применяется в особо редких случаях. Его проводят в период 18-23 недели вынашивания плода.
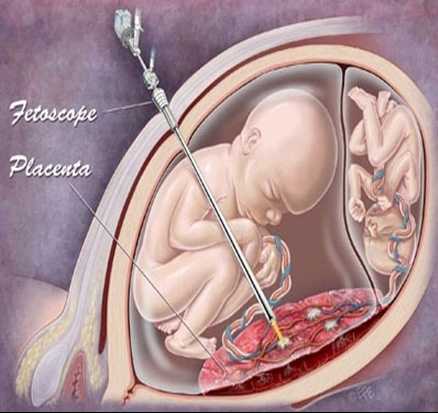
Поскольку практически все пороки развития, имеющие врожденный характер, можно рассмотреть при помощи ультразвукового исследования и применения оптического зонда, однако, первый способ диагностирования является более безопасным. Поскольку в процессе выполнения фетоскопии необходимо в амниотическую полость вводить оптический зонд, а это способно спровоцировать осложнение течения беременности. При проведении фетоскопии в семи-восьми процентах случаев происходят выкидыши.
Женщина во время беременности должна в обязательном порядке выполнять плановое ультразвуковое исследование, поскольку это поможет исключить, возможно, наоборот подтвердит, обязательное осуществление инвазивного пренатального исследования.
Неинвазивные или малоинвазивные способы не требуют оперативного вмешательства, следовательно, в процессе выполнения такого исследования исключается вероятность получения травм как матери, так и плоду. Поскольку такая процедура не представляет никакой опасности, выполнять ее могут рекомендовать абсолютно всем пациенткам в период вынашивания малыша.
Ультразвуковое исследование является основным неинвазивным методом при выполнении пренатальной процедуры, которая проводится два раза в период вынашивания плода. Первое ультразвуковое диагностирование состояния плода делают до 15 недели, а второе на 25 недели.

Если же имеются точные показания для выполнения ультразвукового исследования, к примеру, возможная редукция конечностей будущего малыша, то такое диагностирование начинают делать уже с 13 или 14 недели. Такая диагностика при помощи ультразвуковых волн, выполняется в период 6-8 недели, используется для определения существующей задержки роста плода (эмбриона).
Исследование может использоваться в качестве просевающего или уточняющего метода, что поспособствует предупреждению рождения детей, имеющих пороками развития врожденного характера серьезной формы. Такие патологии составляют около 30 процентов случаев рождения детей.
Из этого следует, когда существуют подозрения появления какого-либо отклонения в процессе беременности или же здоровье малыша, при помощи метода пренатального исследования болезней, передающихся наследственно, можно принять конкретное решение о дальнейших действиях коррекции процесса беременности или же лечении внутриутробных заболеваний плода.
nebolet.com
Инвазивные и неинвазивные методы пренатальной диагностики
Важность пренатальной диагностики сегодня никто не оспаривает. Благодаря современным и прогрессивным методам исследования, стало возможным на ранних этапах беременности выявить те или иные нарушения в развитии плода, вовремя предпринять меры для диагностики и лечения большого количества заболеваний.
Причем большинство исследований проводятся без вреда для здоровья матери и ребенка, не несет в себе угрозы для нормального вынашивания беременности.
Что позволяет выявить пренатальная диагностика
Наверное, ни для кого не секрет, что основные методы пренатальной диагностики сегодня проводятся в отношении каждой беременной.
Причем это не говорит о наличии патологий, ведь даже привычное УЗИ тоже относится к одному из типов диагностики. Ряд исследований позволяет оценить, как происходит процесс развития и определить пол ребенка.
Последний фактор имеет большое значение при диагностировании ряда заболеваний, которые могут быть переданы только определенному полу ребенка.
Так, мальчики чаще становятся носителями наследственных заболеваний типа болезни Дюшенна, гемофилии, врожденной гиперплазии надпочечников.
Современная пренатальная диагностика — это диагностика, которая позволяет выявить признаки заболеваний, передающихся по наследству, различных патологий и пороков на этапе внутриутробного развития плода.
На основе полученных данных врач составляет картину течения беременности, составляет прогноз родоразрешения, оценивает жизнеспособность плода.
В случае необходимости возможно оказание своевременной неонатальной помощи в виде специального лечения.
Для беременной это может означать, что возможно придется принимать лекарственные препараты и придерживаться определенной диеты, а в период сразу после родов провести оперативное вмешательство для устранения врожденных пороков у новорожденного ребенка.
Для постоянного контроля течения беременности рекомендуется дородовая госпитализация в специализированное отделение патологии.
Процесс родовспоможения, как правило, происходит путем кесарева сечения, для исключения осложнений, которые могут возникнуть во время естественных родов.
Методы пренатальной диагностики
Для врачей очень важна пренатальная диагностика, методы ее применения могут быть различными:
- Неинвазивные: УЗИ, сортинг фетальных клеток, ДОТ-тест, скрининг на АФП, ХГЧ;
- Инвазивные: биопсия хориона, кордоцентез, амниоцентез, плацентоцентез;
- Анализ родословной обоих родителей;
- Генетические анализы будущих родителей.
Поскольку ребенок получает одинаковое количество хромосом от родителей, при проведении генетического анализа участвуют, мама и папа.
Несмотря на то, что оба родителя могут быть абсолютно здоровым в процессе слияния клеток может произойти дисбаланс в перестройке хромосом.
Как следствие, возникает повышенный риск развития патологий, связанных с количеством хромосом.
Генетическое исследование позволяет изучить лейкоцитарный антиген человека. В случае, если он одинаковый или имеет большой процент сходства у обоих родителей, то о нормальном вынашивании беременности говорить крайне сложно.

ДОТ-тест
Организм попросту будет воспринимать плод, как инородное тело и попытается избавиться от него.
Поэтому, проведение генетического исследования крайне важно проводить не только во время беременности, но и в период ее планирования.
Анализ родословной позволяет выявить факторы риска возникновения наследственных заболеваний, вероятность выкидыша или преждевременных родов. Эти данные врач получает исходя из устной беседы с беременной.
Полученные результаты записываются в родословную карту и помогают врачу заранее подготовиться к возможным рискам, связанным с течением беременности и возможными заболеваниями у ребенка.
Инвазивная
Считается, что пренатальная диагностика, инвазивная форма ее проведения, самая опасная, но и в тоже время самая достоверная.
Полученные данные могут явно свидетельствовать о той или иной патологии. Для ее проведения необходимы показания врача, поскольку процедура сопряжена с определенным риском для нормального течения беременности.
Процедуры
До окончания первого триместра беременности (12-ти недель) может быть назначена процедура биопсия хориона.
Она заключается в том, что производится забор образца ткани хориона. В качестве обезболивания используется местная анестезия, но возможно ощущение дискомфорта во время ее проведения.
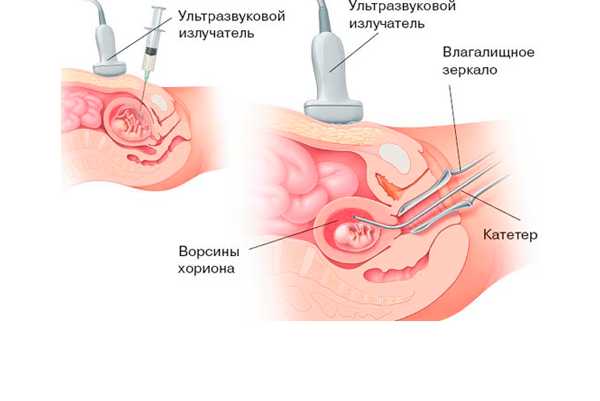
Биопсия хориона
Рис осложнений после проведения биопсии не более процента. Поэтому стоит придерживаться общих рекомендаций относительно физического и полового покоя.
Допустимо появление кровянистых выделений, незначительных болей в ноге, животе.
Забор пуповинной крови или кордоцентез, проводится после 20-й недели, лучшим периодом считается диапазон с 22-й по 25-ю.
К этому методу инвазивной диагностики прибегают в том случае, если другие оказались мало информативными или имеются определенные показания.
Полученные данные могут позволить выявить до шести тысяч различных заболеваний, в числе которых есть и такие как синдром Дауна, муковисцидоз, дистрофия Дюшшена и другие.
На 15-16 неделе беременности назначают амниоцентез, который позволяет определить зрелость плода, гипоксию, наличие резус-конфликта между ребенком и матерью, а также более 60-ти видов других заболеваний, которые могут перейти по наследству. Процедура относится к низкой степени риска для матери и плода, составляет менее 1%.
Когда процесс формирования плаценты завершается, речь идет о 16-й неделе беременности, возможно проведение плацентоцентеза. Этот метод диагностики позволяет взять пробы клеток плаценты с целью изучения хромосом.
Основное показание для проведения такого исследования является явное отклонение в развитии плода по результатам УЗИ, наследственные заболевания у одного из родителей (муковисцидоз, фенилкетонурия, прием антибиотиков в первые месяцы беременности, рентген исследования, отклонение от нормы в результатах биохимического скрининга.
Обратите внимание!
После проведения такой процедуры возрастает риск попадания инфекции в полость матки, образования гематом, риск прерывания беременности достигает 4%.
Фетоскопия, как один из методов инвазивной диагностики
Наряду с вышеперечисленными методами инвазивной диагностики выделяют:
- Фетоскопию, которая проводится крайне редко эндоскопическим прибором;
- Везикоцентез, проводимый для забора образца мочи у плода, необходим для определения патологии мочеполовой системы и почек.
Неинвазивная
Чаще всего для определения состояния плода и течения беременности используется неинвазивная пренатальная диагностика. Что такое термин — неинвазивная интересует многих.
Однако тут волноваться не стоит, потому что это ультразвуковое исследование и иммуноферментный анализ крови материнской сыворотки.
Процедуры
УЗИ проводят планово четыре раза за весь срок беременности на: 10-11 неделе, 19-20, 25-26 и 37-38 неделе.
Полученные данные могут наглядно свидетельствовать о развитии плода, наличии отклонений в строении плаценты, качестве околоплодных вод.

Допплерография плода при неинвазивном методе прентальной диагностики
Во время первого триместра можно говорить об установлении сердцебиения, положении плода, развитие конечностей.
На втором триместре возможно диагностирование 98% пороков в развитии плода. С помощью УЗИ и допплерографии проводят диагностику работы сердечной мышцы плода, изучают скорость кровообращения.
По полученным результатам можно судить не страдает ли ребенок от гипоксии, как функционирует головной мозг, достаточно ли развита система кровоснабжения.
Во время проведения неинвазивной диагностики производят забор анализа крови у беременной и учитывают показатели альфа-фетопротеина, особенного белка, который вырабатывается эмбрионом. Наряду с ним измеряют такие показатели, как свободный эстриол и уровень ХГЧ.
В случае, если показатели этих анализов отклоняются от нормы, стоит говорить о более серьезных методах, когда пренатальная диагностика наследственных заболеваний оказывается крайне необходимой.
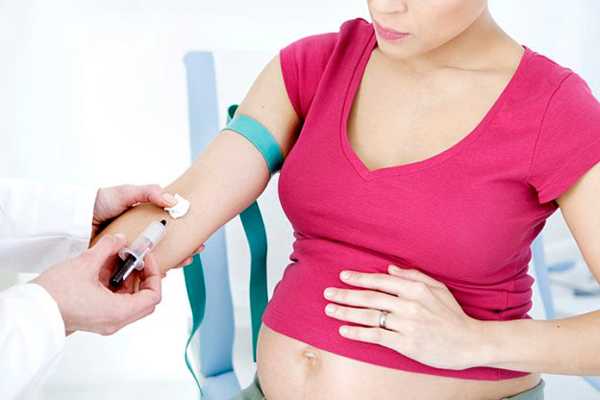
Анализ крови беременной
Важно!
Для ХГЧ допустим рост только в начале беременности, когда происходит интенсивное развитие. Во втором триместре, при проведении очередного скрининга, его рост свидетельствует о вероятной угрозе для жизни плода, отслойке плаценты, задержке в развитии и других патологиях.
Показания для проведения процедуры
Основные причины для назначения инвазивных методов пренатальной диагностики служат следующие показания:
- Беременной больше 35-ти лет;
- Возможный резус-конфликт;
- У одного из родителей имеются наследственные заболевания или генная мутация;
- Рождение ребенка ранее с моногенными заболеваниями либо с хромосомными отклонениями;
- Плохие показатели биохимии крови.
Противопоказания

Запрет на проведение инвазивного метода исследования при спаечных процессах и миоме матки
Для проведения инвазивного метода пренатального исследования противопоказаниями служат:
- Угроза невынашивания беременности;
- Миома в полости матки;
- Кровотечение;
- Обострение хронического заболевания;
- Истмико-цервикальная недостаточность;
- Явный спаечный процесс в органах малого таза и др.
Обратите внимание!
Лишь мать может принять решение о дальнейшей судьбе малыша, не имея разрешения или отказа от специализированного вмешательства врач не сможет оказать квалифицированную помощь.
Случаев противопоказания для проведения неинвазивных методов исследования не наблюдается, поскольку они не вредят состоянию матери и плода. Сегодня любой врач скажет, как необходима пренатальная диагностика, ставим диагноз, говорят они, только на основе полученных от исследований данных.
Заключение
Таким образом, когда встречается вопрос: пренатальная диагностика что это такое, можно ответить, что данное исследование позволяет предупредить развитие патологии у плода, отследить функционирование его внутренних органов и общие показатели роста.
В случае обнаружения отклонений врач сможет своевременно принять меры для предупреждения их развития либо вовремя назначить курс лечения для улучшения состояния здоровья еще нерожденного малыша.
Видео: Современные методы пренатальной диагностики
detieco.ru
Методы пренатальной диагностики наследственных болезней
Методы пренатальной диагностики наследственных болезней
Омская Государственная Медицинская Академия
Кафедра пропедевтики детских болезней и поликлинической педиатрии
Утверждаю:
Зав. кафедрой Лукьянов А.В.
“_____” 20__ г.
МЕТОДИЧЕСКАЯ РАЗРАБОТКА к практическому занятию для студентов IV курса педиатрического факультета
Медицинская генетика
ТЕМА:
Методы пренатальной диагностики наследственных болезней

Исполнитель: | Дата последнего пересмотра “____”______________ 20__г. “____”______________ 20__г. “____”______________ 20__г. |
ОМСК – 2001
УТВЕРЖДАЮ
Зав. кафедрой
“___” 20___ г.
МЕТОДИЧЕСКАЯ РАЗРАБОТКА к практическому занятию для студентов IV курса педиатрического факультета
Тема занятия: Методы пренатальной диагностики наследственных болезней
Актуальность темы: Большой удельный вес в структуре младенческой смертности и инвалидности составляет наследственная патология. Изучение современного комплекса методов пренатальной диагностики позволяет определять состояние плода, своевременно выявлять имеющиеся у него заболевания, проводить лечение и профилактику.
Цель занятия: Изучить основные методы пренатальной диагностики, показания к ним, диагностические возможности и недостатки. Определить группы беременных женщин с повышенным риском рождения детей с наследственными дефектами.
Студент должен знать:
Цели и задачи пренатальной диагностики.
Неблагополучные факторы, определяющие высокий риск при беременности.
Диагностические возможности методов пренатальной диагностики.
Основные меры профилактики рождения детей с врожденными и наследственными заболеваниями.
Студент должен уметь:
Определять группу беременных женщин с высоким риском рождения детей с наследственной патологией.
Учитывать основные показатели для проведения комплекса методов дородовой диагностики.
Оснащение занятия: таблицы, слайды, карты обследования беременных женщин в центре пренатальной диагностики.
Продолжительность занятия: 140 минут
Место проведения занятия: учебная комната ДП№2
Методика проведения занятия:
1. Проверка присутствующих 5 мин
2. Формулировка темы 10 мин
3. Решение ситуационных задач 40 мин
4. Обсуждение материала 55 мин
5. Ответы на вопросы 15 мин
6. Заключение преподавателя 10 мин
7. Задание на дом 5 мин
Реферат
Пренатальная диагностика – совокупность диагностических методов, которые могут быть применены для выявления заболеваний плода. Перинатология и пренатальная диагностика являются одними из самых молодых и развивающихся направлений в медицинской генетике. В настоящее время в ранние сроки гестации с успехом могут быть диагностированы хромосомные синдромы и многие врожденные пороги развития у плода, муковисцидоз, адреногенитальный синдром, миодистрофия Дюшена–Беккера, фенилкетонурия, гемофилия А и В и целый ряд других заболеваний. Организация пренатальной диагностики проводится в региональном центре и осуществляется врачом–перинатологом.
Целью пренатальной диагностики является профилактика рождения детей с тяжелыми наследственными и врожденными болезнями, выделение и регистрация беременных женщин, имеющих риск рождения детей с наследственными дефектами.
Беременность, при которой существуют факторы, повышающие вероятность выкидыша, антенатальной гибели плода, преждевременных родов, заболеваний плода и новорожденного, врожденных пороков развития, задержки умственного развития и других патологических состояний – называют беременностью высокого риска. Она определяется на основании анамнеза и встречается с частотой 10–20% по отношению ко всем беременностям. Выявление женщин с высоким риском представляет собой начальный этап профилактики, определяет тактику диагностических и лечебных мероприятий, способствующих снижению риска как для плода, так и для новорожденного ребенка.
Программа перинатального ведения включает сбор семейного, генетического и акушерского анамнеза, сведения о работе женщины, медикаментозной терапии, наркотической зависимости, питании и физической активности. Помимо оценки состояния беременной и степени риска необходимо определить величины гемоглобина, гематокрита, группу крови, резус-фактор, титр антител. Серологическое скринирование беременных на TORCH–инфекцию (токсоплазмоз, краснуха, цитомегаловирусная инфекция, герпес), ВИЧ-инфекцию – оправдано при обоснованном подозрении на наличие этой патологии.
Выявление женщин с беременностью повышенного риска для плода основано на постоянном сотрудничестве врачей: гинеколога, перинатолога, генетика и неонатолога.
В структуре причин перинатальной смертности большой удельный вес занимают хромосомные синдромы у плода или эмбриона. Спонтанные аборты и мертворождения, в большинстве случаев, являются летальными эффектами хромосомных аномалий. Известно, что спонтанные аборты в первые 3 месяца беременности в 60–65% обусловлены численными или структурными аномалиями хромосом. Во втором триместре среди причин самопроизвольных абортов на долю хромосомной патологии приходится 30%. Полиплоидия составляет 22,6% абортов с хромосомными аномалиями. Среди мертворожденных детей частота хромосомных аберраций 6–7%. У новорожденных с множественными врожденными пороками развития аномальный кариотип отмечен в 30–33% случаев.
Важнейшей задачей пренатальной диагностики является предотвращение рождения детей с тяжелыми наследственными заболеваниями, множественными аномалиями развития внутренних органов и грубыми уродствами тела, лечение которых недостаточно разработано.
Показания для проведения пренатальной диагностики:
Возраст беременной более 39 лет.
Хронические заболевания беременной с прогрессирующим течением.
Повторные выкидыши и мертворождения неясного генеза.
Предшествующее рождение ребенка с хромосомной патологией.
Носительство сбалансированных хромосомных перестроек у супругов.
Кровное родство супругов.
Наличие в семье Х–сцепленных заболеваний.
Предшествующее рождение в семье детей с пороками развития внутренних органов, множественными признаками дисморфогенеза, дефектом интеллекта или наследственными болезнями обмена веществ.
Контакт родителей с мутагенными факторами.
Методы пренатальной диагностики могут быть разделены на 2 группы:
косвенные – когда об имеющейся у плода патологии судят по изменениям в организме матери;
прямые – когда объектом исследования является сам плод.
К косвенным методам пренатальной диагностики относятся способы оценки фетоплацентарной системы путем определения в крови матери ряда гормонов (эстрогенов, прогестерона, хорионического гонадотропина), некоторых специфических белков (плацентарного лактогена, трофобластического бета-1‑гликопротеина, плацентарного протеина‑5 и др.) и ферментов (плацентарной щелочной фосфатазы, окситоциназы). С помощью этих методов диагностируется фетоплацентарная недостаточность, что обеспечивает возможность проводить коррекцию выявленных нарушений, тем самым осуществляя профилактику внутриутробной гипоксии, гипотрофии и антенатальной гибели плода.
В настоящее время с целью скринирующего обследования всех беременных женщин применяется двукратное исследование в сыворотке крови фетального белка – альфа–фетопротеина (АФП) – на 14–16 и 21–22 неделях гестации. Значительное увеличение АФП происходит при анэнцефалии, spina bifida, черепно-мозговых грыжах, атрезиях желудочно-кишечного тракта, врожденных заболеваниях почек, многоплодной беременности, в случае гибели плода. Снижение уровня АФП возможно при хромосомной патологии плода, плацентарной недостаточности, внутриутробной гипотрофии.
В настоящее время для диагностики патологических состояний у плода проводится трехмаркерный скрининг беременных женщин (наряду с АФП определяется уровень β‑хорионического гонадотропина и эстриола). β‑хорионический гонадотропин (β‑субъединица хориогенина человека) повышается при многоплодной беременности, резус–конфликте, хромосомных синдромах у плода. Низкие значения отмечены при хронической плацентарной недостаточности, замершей беременности, антенатальной гибели плода. Снижение уровня гормона может быть связано с угрожающим выкидышем и внематочной беременностью.
Уровень эстриола в сыворотке крови женщины нарастает в соответствии со сроком беременности и степенью увеличения размера плода. Высокое содержание гормона отмечается при крупном плоде и многоплодной беременности. Низкое содержание эстриола отмечается при фетоплацентарной недостаточности, внутриутробной гибели, гипотрофии плода, врожденных пороках сердца, синдроме Дауна у плода.
При необходимости ряду беременных женщин проводятся дополнительные исследования, в том числе определение в сыворотке крови плацентарного лактогена (ПЛ). Увеличение концентрации ПЛ может наблюдаться при резус–конфликтной беременности, многоплодии, крупном плоде. Особое значение имеет снижение уровня гормона – при самопроизвольном аборте, гипотрофии плода, неразвивающейся беременности. Для оценки результатов скрининговых исследований следует руководствоваться следующими нормальными значениями исследуемых показателей (Поспелов В.С., 1995 г.):
Срок гестации (недели) | АФП (МЕ/мл) | β‑ХГ (МЕ/мл) | Эстриол (нмоль/л) | ПЛ (нмоль/л) |
13–14 | – | 66290 | 3,7 | 40 |
15–16 | 30 | 30145 | 5,0 | 86 |
17–18 | 40 | 23950 | 6,5 | 106 |
19–20 | 50 | 18500 | 8,2 | 137 |
21–22 | 64 | 18270 | 10,5 | 151 |
23–24 | 48 | 16020 | 12,5 | 184 |
Выявление отклонений любого из них ниже 0,5 МоМ и свыше 2 МоМ свидетельствует о наличии патологии и требует осмотра и углубленного обследования у врача–перинатолога (значения показателей, указанные в таблице, соответствуют 1 МоМ).
Особенностью косвенных методов пренатальной диагностики является их недостаточная специфичность, возможность получения как ложно–положительных, так и ложно–отрицательных результатов. Поэтому косвенные методы сочетаются с прямыми.
Ультразвуковое исследование плода. Метод используется для антропометрического исследования плода с целью определения срока гестации, для определения локализации плаценты (перед проведением амниоцентеза) диагностики многоплодной беременности, положения плода, выявления врожденных пороков и признаков хромосомной патологии. С помощью ультразвука определяют количество околоплодных вод, задержку внутриутробного развития, пол плода. Показанием для ультразвукового исследования также являются отклонения показателей АФП и гормонов плаценты. При подозрении на гипоксию или пороки сердечно-сосудистой системы проводится доплерографическое исследование сосудов плода и фетоплацентарного кровотока.
Возможность непосредственого осмотра и оценки плода представляет фетоскопия. Метод используется в диагностике заболеваний, характеризующихся аномалиями поверхностной морфологии плода. Другая область применения фетоскопии – получение тканей плода (биопсия кожи, образцов крови путем чрезкожной пункции пупочной вены.
Недостатком метода является возможность спонтанного аборта, которая в десять раз превышает аналогичный риск при амниоцетезе.
На поздних стадиях беременности может использоваться амниоскопия – определение через неповрежденные околоплодные оболочки цвета и консистенции амниотической жидкости.
Рентгенография плода в настоящее время применяется крайне редко.
С помощью такого метода функциональной оценки состояния плода, как кардиотокография – мониторное изучение двигательной активности плода, выявляются нарушения жизненноважных функций плода; под контролем метода объективно оценивается необходимая медикаментозная коррекция нарушений. Этот метод применяется преимущественно в третьем триместре беременности.
Особое место среди прямых методов пренатальной диагностики принадлежит способам, основанным на использовании крови (кордоцентез), биоптатов тканей плода и внезародышевых органов, в том числе плаценты (плацентоцентез). Получение крови и биоптатов различных тканей плода может быть произведено, начиная с 16–18 недель беременности как путем чрезкожной пункции под контролем УЗИ, так и под непосредственным визуальным контролем при фетоскопии.
Изучение биоптатов кожи, мышц, печени позволяет диагностировать у плода ихтиоз, эпидермолиз, наследственные миопатии, тяжелые нарушения метаболизма в гепатоцитах. Исследование крови плода позволяет пренатально диагностировать различные типы гемоглобинопатий и нарушений свертывающей системы, наследственные заболевания обмена веществ, иммунологические нарушения, внутриутробное инфицирование. Использование культуры лимфоцитов крови позволяет в течение 4–5 дней проводить анализ хромосомной конституции плода, на уровне строения молекулы ДНК выявлять генные мутации (ДНК–зондовая диагностика).
Наиболее широкое распространение среди прямых методов пренатальной диагностики получил трансабдоминальный амниоцентез, который проводится на 16–18 неделе беременности. С целью диагностики аномалий нервной трубки в амниотической жидкости определяют альфа–фетопротеин. Амниотическую жидкость исследуют на содержание в ней аминокислот, ферментов, гормонов и аномальных продуктов метаболизма. Пол плода устанавливают по содержанию в амниотических клетках Х‑ и Y‑хроматина. Клеточная культура амниотической жидкости дает возможность определить хромосомные аберрации путем кариотипирования и выявить врожденные нарушения обмена веществ. Выявление недостаточности специфических ферментов в культуре клеток амниотической жидкости служит основанием для диагностики сфинголипидоза, гликогеноза, мукополисахаридоза, синдрома Lesh–Nyhan.
К сожалению, для хромосомного анализа необходимо 2–3‑недельное, а для биохимического – 4–6‑недельное культивирование амниоцитов. Во всех этих случаях заключение о патологии плода может быть получено не ранее 20–22 недели. Прерывание беременности в эти сроки чревато возникновением ряда осложнений (кровотечение, шок, перитонит, тромбофлебит, сепсис). Установлено, что в семьях прервавших беременность во II триместре по показаниям со стороны плода у супругов в течении длительного времени наблюдаются стрессы и депрессии, требующие специального лечения.
Большие преимущества по отношению с амниоцентезом представляет трансвагинальная биопсия ворсинок хорионической оболочки плода, которая позволяет получить клеточный материал для анализа, начиная с 7 недели беременности. Поскольку в ворсинах хориона многие клетки находятся в состоянии митоза, кариотипирование осуществляется без выращивания культуры, что позволяет ставить диагноз в день проведения диагностической процедуры. Метод дает возможность ранней диагностики заболеваний, а следовательно, и раннего прерывания беременности. Недостаток его состоит в большем, по сравнению с амниоцентезом, риске спонтанного аборта. Кроме того, при биопсии труднее получить чистый материал без примеси материнских клеток (контаминация), а это может вести к ошибкам в диагнозе.
В крупных перинатальных центрах разрабатываются и проводятся операции по лечению внутриутробной гидроцефалии, пороков сердца и крупных сосудов, гидронефротической трансформации почек у плода. Единственными эффективными мерами профилактики рождения детей с тяжелой наследственной и врожденной патологией на сегодняшний день являются преконцепциальная диагностика и искусственное прерывание беременности. Консультативная комиссия, в составе которой врачи акушер–гинеколог, перинатолог, генетик и педиатр объясняют беременной возможность рождения ребенка с грубыми наследственными дефектами, рекомендуют прервать заведомо неперспективную беременность. Окончательное решение по этому вопросу может принять только сама беременная женщина.
7
studfiles.net
Пренатальная диагностика в ICLINIC
 К сожалению, даже у абсолютно здоровых супругов может родиться ребенок с различными врожденными аномалиями и генетически детерминированными заболеваниями. Согласно данным ВОЗ, частота появления на свет новорожденного с каким-либо пороком развития в настоящее время составляет в среднем 1:33. А риск рождения малыша с наследственной патологией – около 5%.
К сожалению, даже у абсолютно здоровых супругов может родиться ребенок с различными врожденными аномалиями и генетически детерминированными заболеваниями. Согласно данным ВОЗ, частота появления на свет новорожденного с каким-либо пороком развития в настоящее время составляет в среднем 1:33. А риск рождения малыша с наследственной патологией – около 5%.
В современной медицине имеются технологии, позволяющие врачу еще на этапе внутриутробного развития ребенка выявить у него признаки врожденных пороков развития (ВПР) и ключевых наследственных заболеваний, а также другие патологические состояния.
Такие исследования называют пренатальной диагностикой , а для некоторых их них используют термин « пренатальный тест». Они могут быть инвазивными (с внедрением в полость матки) и неинвазивными.
Зачем нужна пренатальная диагностика
Основная задача пренатальной диагностики – выявление у ребенка признаков тяжелых пороков и ряда наследственных заболеваний еще на этапе его внутриутробного развития. Некоторые исследования позволяют дополнительно оценить общее развитие плода и выявить акушерскую патологию. Пренатальная диагностика включает и уточнение пола ребенка. Ведь при некоторых наследственных заболеваниях это становится фактором, определяющим вероятность проявления основных патологических симптомов. Например, существуют Х-сцепленные заболевания (гемофилия, врожденная гиперплазия надпочечников, болезнь Дюшенна), которые проявляются преимущественно у мальчиков.
Пренатальные тесты дают врачу возможность заранее определить прогноз потенциальной жизнеспособности новорожденного, определить оптимальный вид и срок родоразрешения. При необходимости составляется предварительная программа специализированного лечения ребенка еще в неонатальном периоде. Оно может, к примеру, включать определенную диету и прием лекарственных препаратов. А в некоторых случаях планируется оперативное вмешательство уже в первые сутки после рождения ребенка с угрожающими жизни пороками развития. В таких случаях беременной рекомендуют дородовую госпитализацию в специализированный роддом для родоразрешения путем планового кесарева сечения.
Будущим родителям обязательно предоставляется информация обо всех выявленных у плода отклонениях. Врач объясняет им имеющиеся риски, оговаривает возможность пролонгации беременности и при необходимости сообщает о наличии медицинских показаний к ее прерыванию.
Пренатальная диагностика – основной инструмент для предотвращения рождения детей с некоррегируемой тяжелой патологией. Но окончательное решение о судьбе ребенка с ВПР и наследственными болезнями принимает мать. Только ее информированное согласие или отказ от вмешательства имеют юридическую силу и являются определяющими.
Неинвазивные пренатальные тесты
Основные неинвазивные тесты, использующиеся для диагностики на разных сроках гестации:
- УЗИ. Лежит в основе обязательных скрининговых обследований беременных в 1 и 2 триместрах. Может проводиться только сертифицированными и зарегистрированными специалистами, желательно на оборудовании экспертного класса.
- Биохимический скрининг первого триместра – определение в крови беременной материнских сывороточных маркеров (PAPP-A, свободной β-единицы ХГЧ). Вместе с УЗИ входит в обязательный скрининг беременных.
- Допплерометрия – исследование кровотока в сосудах плода и пуповины. Современной более информативной разновидностью этого исследования является многомерная цветная допплерокардиография.
- КТГ (кардиотокография) – регистрация одновременно двигательной активности плода, его ЧСС и сократительной активности стенки матки.
УЗИ – наиболее востребованный метод неинвазивной пренатальной диагностики . В первом триместре оно проводится на сроке 10–14 недель. Метод позволяет выявить признаки грубых ранних бластопатий, которые приводят к анэмбриогении, анэнцефалии и выраженным дефектам закрытия невральной трубки, неразвивающейся беременности, неразделившейся двойне. При первом скрининговом УЗИ также оценивают наличие маркеров хромосомных аномалий, выявляют симптомы угрозы прерывания беременности.
УЗИ второго триместра (на сроке 18– 24 недели) тоже относят к скрининговым. Оно позволяет оценить в динамике косвенные признаки хромосомных заболеваний, определить поздно проявляющиеся пороки развития конечностей и внутренних органов (почек, сердца, крупных сосудов, пищеварительного тракта). Такое УЗИ – это еще и неинвазивный тест для диагностики патологий пуповины, фетоплацентарной недостаточности, задержки внутриутробного развития плода.
Показатели первого скринингового УЗИ плода, результаты пройденного беременной биохимического скрининга и анамнестические сведения вводятся в специальную стандартизованную и одобренную МЗ РФ компьютерную программу. Она автоматически рассчитывает величину индивидуального генетического риска. Но эти результаты не являются полностью достоверными, ведь они указывают лишь вероятность наличия определенной патологии. Для подтверждения диагноза требуется экспертное УЗИ и инвазивная диагностика.
Современной альтернативой такому углубленному исследованию является проведение пренатальной неинвазивной ДНК-диагностики. Для исследования используется только венозная кровь беременной, а точность этой методики составляет около 99%. Такой ДНК-анализ позволяет достоверно диагностировать основные трисомии и численные аномалии половых хромосом, определить пол плода. Это исследование может проводиться с 9 недели гестации.
Инвазивная пренатальная диагностика
К инвазивным вариантам пренатальной диагностики относятся:
- Биопсия хориона (хорионбиопсия) – взятие образца хориальной ткани для дальнейшего исследования. Проводится до 12 недели гестации.
- Амниоцентез – пункция стенки плодного пузыря для забора определенного количества амниотической жидкости. Осуществляется на 15–16 неделях беременности. Позволяет провести биохимическое, молекулярно-генетическое, серологическое и иммунологическое исследование жидкости и содержащихся в ней клеток плода.
- Кордоцентез – пункция пуповинных сосудов для забора крови плода. Полученный материал исследуют биохимическим, цитогенетическим, молекулярно-генетическим методами. Кордоцентез возможен после 20 недели беременности.
- Плацентобиопсия – взятие образца плацентарной ткани на 14–20 неделях гестации.
- Биопсия тканей плода.
- Фетоскопия – непосредственный осмотр лица и поверхности тела плода, осуществляемый с помощью эндоскопа.
Инвазивная диагностика является гораздо более точной и информативной, чем пренатальные скрининговые неинвазивные тесты. Ведь она позволяет достоверно установить диагноз. Но такие исследования сопряжены с определенным риском, они повышают вероятность акушерских осложнений. Поэтому инвазивные пренатальные тесты проводят лишь при наличии строгих показаний.
Когда показана пренатальная диагностика
Пренатальные тесты для выявления ВПР и наследственных заболеваний проводятся на определенных сроках гестации, что обусловлено этапностью развития тела плода. При этом некоторые из них являются основой рекомендованного МЗ РФ базового пренатального скрининга плода. Для других нужны строгие показания, ведь их проведение сопряжено с некоторым риском для плода.
Скрининговые пренатальные неинвазивные тесты назначаются всем беременным. Это так называемая комплексная диагностика 1 уровня, имеющая определенный процент погрешности. Ее задачей является не достоверное выявление определенных заболеваний, а выделение среди всех беременных так называемой группы риска. Таких женщин направляют на более информативные исследования, в том числе с использованием инвазивных методик.
 Показания для более детальной и достоверной пренатальной диагностики :
Показания для более детальной и достоверной пренатальной диагностики :
- Выявление во время 1 и 2 пренатальных скринингов стигм (маркеров) наследственных заболеваний. К ним относят утолщение кожной складки на шее плода (увеличение воротникового пространства) и изменение длины носовой кости, определяемые при УЗИ.
- Выявление во время 1 скрининга биохимических показателей, косвенно свидетельствующих о наличии хромосомных болезней.
- Наличие в роду хотя бы у одного родителя родственников с хромосомными заболеваниями и другой наследственно обусловленной патологией.
- Наличие в семье старшего ребенка с любыми врожденными пороками развития или анамнестические данные о предшествующем мертворождении у матери.
- Возраст матери старше 35 лет.
- Наличие хотя бы у одного из родителей профессиональных вредностей, которые потенциально обладают мутагенным и тератогенным действием.
- Прием матерью на ранних сроках беременности препаратов, способных негативно сказаться на эмбриогенезе и повышающих риск развития пороков у плода.
Необходимый объем обследования в каждом случае определяет врач. Также женщина по желанию может пройти на базе ICLINIC более информативные и современные неинвазивные пренатальные тесты. Они не финансируются системой ОМС, но имеют существенно более низкий процент погрешности и во многих случаях позволяют избежать инвазивных методов диагностики.
Где проводят пренатальную диагностику
Пренатальная диагностика может проводиться в рамках системы ОМС по направлению участкового акушера-гинеколога. Но в этом случае для обследования женщины будут использоваться только базовые методы исследования, которые не всегда дают высокий процент достоверности. К тому же существует риск проведения УЗИ на недостаточно современном оборудовании, что тоже может повлиять на информативность тестов.
В настоящее время услугу пренатальной диагностики предоставляют и репродуктивные центры. ICLINIC – современная прекрасно оснащенная клиника, специализирующаяся на диагностике и лечении различных форм бесплодия и дальнейшем ведении беременности. Скрининговые УЗИ проводятся на оборудовании экспертного класса опытными высококвалифицированными специалистами, имеющими все необходимые лицензии. А наличие собственной современной лаборатории позволяет осуществлять всю необходимую пренатальную диагностику в максимально короткие сроки и с высокой степенью достоверности.
iclinic-eco.ru
Пренатальная диагностика
Пренатальная диагностика: что это?
 |
| Что такое пренатальная диагностика? Источник: webmedinfo.ru |
Дородовая или пренатальная диагностика — это совокупность исследований плода, которая позволяет выявить или опровергнуть внутриутробные аномалии развития, хромосомные и генные заболевания будущего ребенка. Пренатальная диагностика является самой молодой, но успешно развивающейся отраслью репродуктивной медицины. После получения результатов исследования проводится медико-генетическое консультирование супругов и решается вопросы: имеется ли смысл пролонгировать беременность, возможно ли лечение ребенка с выявленной патологией после рождения или внутриутробно и как предупредить отклонения от нормального развития плода в следующей беременности.
Методы пренатальной диагностики
Все методы пренатальной диагностики подразделяются на 2 группы. К первой относится малоинвазивная или неинвазивная пренатальная диагностика (пренатальный скрининг), включающая:
- ультразвуковое исследование
- исследование родословной родителей
- проведение генетического исследования супругов
- УЗИ с доплерометрией (оценка кровотока в системе мать-плацента плод) по показаниям
- кардиотокография (проводится с 32 недель, по показаниям с 28 недель)
- кровь на содержание сывороточных маркеров («на уродства плода»)
Ко второй группе относятся инвазивные методы, которые подразумевают хирургическое проникновение в полость матки:
- биопсия хориона
- плацентоцентез
- кордоцентез
- амниоцентез
- биопсия тканей плода
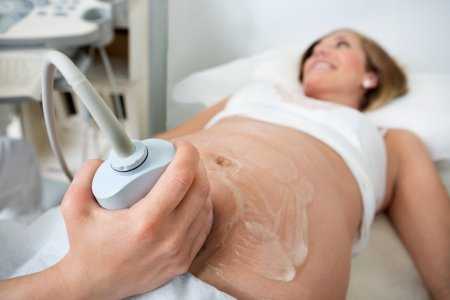
Неинвазивная пренатальная диагностика
 |
| Трансабдоминальное ультразвуковое исследование. Источник: webmedinfo.ru |
Пренатальный скрининг (отсев или сортировка) проводится в обязательном порядке среди всех беременных и включает 2 главных исследования, которые позволяют выявить грубые пороки развития и маркеры патологии плода.
Ультразвуковое исследование
Ультразвуковое исследование является абсолютно безопасным методом и должно проводиться во время беременности как минимум 3 раза и в определенные сроки: в 10 — 14 недель, в 22 — 24 недели и в 32 — 34 недели. Отклонение от рекомендованных сроков значительно снижает процент выявления патологии. Так, при первом УЗИ определенные признаки, свидетельствующие о грубой патологии, до 10-ой недели еще не появились, а после 14 недели уже исчезли. Но даже во время проведения второго УЗИ не всегда возможно выявить патологию и пороки развития (например, мелкие дефекты в перегородках сердца). Поэтому УЗИ обязательно (в любом случае) дополняется исследованием крови на маркеры плода.
Методика проведения УЗИ:
- Трансабдоминальное исследование
Проводится при помощи трансабдоминального датчика, который испускает ультразвуковые волны. Датчик водится по поверхности передней брюшной стенки, а волны, передаваемые им, отражаются от тканей будущего малыша и обрабатываются компьютером. После чего на мониторе формируется сонограмма — изображение, которое описывается врачом. Трансабдоминальное исследование лучше выполнять во втором — третьем триместрах.
- Трансвагинальное исследование
Предпочтительно проводить в ранних сроках гестации. Вагинальный датчик, помещенный в презерватив, вводится во влагалище.
Что позволяет выявить УЗИ:
- локализацию эмбриона (маточная или внематочная беременность)
- количество плодов
- срок беременности в неделях
- задержку развития плода
- замершую беременность
- пол ребенка
- локализацию плаценты (предлежание, низкую плацентацию)
- состояние плаценты (инфаркт, кальцинаты, степень зрелости)
- количество амниотической жидкости (много- или маловодие)
- состояние пуповины, число сосудов в ней, узлу пуповины
- тонус миометрия (гипертонус при угрозе прерывания или преждевременных родах)
- сердцебиение плода и его характер (брадикардию, тахикардию)
- нарушенный кровоток в плацентарных сосудах
- аномалии развития плода (в первую очередь пороки нервной трубки, сердца и почек, патологию печени и кишечника, состояние конечностей и лицевого отдела черепа)
- определение ранних специфических симптомов синдрома Дауна (до 12 недель) — ширина шейно-воротникового пространства
- положение (продольное, поперечное, косое) и предлежание (головное, тазовое, лицевое) плода
Кроме того, УЗИ позволяет диагностировать пузырный занос и анэмбрионию (отсутствие зародыша).
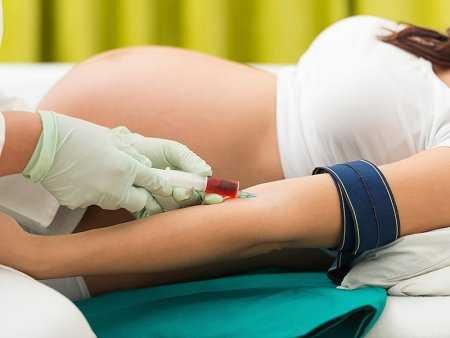
Биохимический скрининг
 |
| Биохимический скрининг при беременности. Источник: webmedinfo.ru |
Для проведения биохимического скрининга исследуется венозная кровь беременной, взятая в сроки 15 — 20 недель (оптимально в 16 — 18). Первый этап скрининга — «двойной тест» проводится в 9 — 13 недель, в эти сроки определяются плацентарные белки РРАР-Р и ХГЧ, в России проводится редко. Второй этап биохимического скрининга осуществляется во втором триместре беременности и определяется содержание альфа-фетопротеина (АФП), хорионического гонадотропина человека (ХГЧ) и свободного эстриола. В Российской Федерации исследуется лишь первые 2 маркера.
Что позволяет выявить биохимический скрининг:
- синдром Дауна или трисомию
- аномалии развития головного и спинного мозга (отсутствие головного мозга — анэнцефалию, грыжи головного и спинного мозга)
- хромосомные аномалии
К достоинствам биохимического скрининга можно отнести:
- высокая эффективность (выявление синдрома Дауна и пороков нервной трубки достигает 70%)
- ранняя диагностика патологии плода (15 — 22 недели), когда беременность еще можно прервать
- отсутствие риска для плода
Из недостатков стоит отметить влияние различных факторов (многоплодная беременность, осложнения гестации, заболевания органов половой сферы женщины и другие) на достоверность результатов. Ввиду чего исследование биохимических маркеров может показать ложноотрицательный или ложноположительный результат.
В подозрительных случаях отклонений от нормы биохимических маркеров назначается УЗИ более высокого уровня (в перинатальном центре или в областной/республиканской больнице) и проведение инвазивной дородовой диагностики.
Инвазивная пренатальная диагностика
 |
| Инвазивная пренатальная диагностика. Источник: webmedinfo.ru |
Дородовая инвазивная диагностика предоставляет 100% гарантию результата (выявление наследственных заболеваний, пороков развития и хромосомных аббераций), к тому же отличается быстрым получением результатов исследования. Также к плюсам инвазивной диагностики относится выявление патологии в малых сроках беременности (до 14 недель), а родителям предоставляется выбор: либо провести аборт, либо пролонгировать беременность. В случае сохранения эмбриона у врачей имеется достаточное количество времени для проведения коррекции пороков развития и лечения заболеваний плода внутриутробно.
Показания к проведению инвазивной пренатальной диагностики
Учитывая внедрение в полость матки при проведении инвазивных методов, они выполняются по строгим показаниям:
- возраст женщины (всем матерям старше 35 лет, так как с возрастом возрастает риск хромосомных аномалий плода)
- близкородственный брак
- отягощенный анамнез: выкидыши на ранних сроках, рождение ребенка с хромосомной аномалией
- хромосомная патология у одного из будущих родителей
- необходимость определения отцовства
- отклонения от нормы в крови сывороточных маркеров
- воздействие на родителей мутагенных факторов (радиация, загрязненная экология, химические вещества, прием лекарств и прочее)
- в анамнезе рождение ребенка с врожденными пороками развития, отклонением в умственном развитии или наследственными обменными заболеваниями (фенилкетонурия)
- отклонения от нормальных показателей биохимических маркеров
- ультразвуковые признаки аномалий плода
Методы инвазивной дородовой диагностики
Биопсия хориона
Метод заключается в заборе и последующем исследовании клеток хориона. Хорион является зародышевой оболочкой, которая в будущем преобразуется в плаценту. Выполняется хорионбиопсия в 10 — 11-недельном сроке гестации двумя способами:
Трансцервикальный способ
Отсасывание небольшого количества ткани хориона шприцем через цервикальный катетер (установлен в цервикальном канале).
Трансабдоминальный способ
Проводится пункция матки через переднюю брюшную стенку шприцем с длинной иглой и производится забор хориональной ткани.
Хорионбиопсию проводят под контролем ультразвукового исследования. Как правило, выполняется под местной анестезией. Результаты анализа готовы уже через 3 — 4 суток. К плюсам метода можно отнести его быстроту получения результатов, что дает возможность прервать беременность в безопасном сроке, выявление генных и хромосомных заболеваний, подтверждение отцовства и установление пола эмбриона.
Плацентоцентез
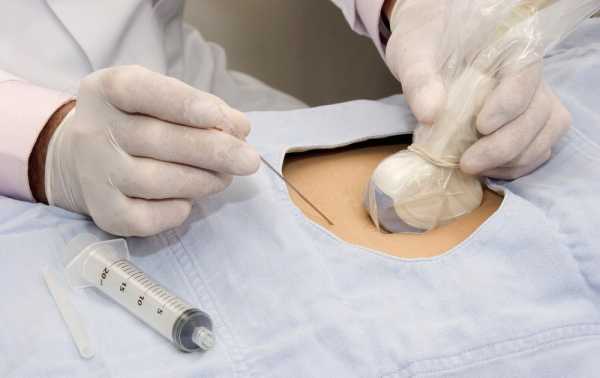 |
| Забор околоплодных вод. Источник: mymammy.info |
Метод аналогичен биопсии хориона, так же проводится забор клеток плаценты, но уже в более поздних сроках (второй триместр беременности). Тоже возможно получение клеток плаценты при вхождении в матку через цервикальный канал или посредством прокола передней брюшной стенки. В отличие от биопсии хориона культивирование клеток, полученных плацентоцентезом, может оказаться не показательным, что требует повтора процедуры.
Проведение амниоцентеза значительно увеличивает риск возможных осложнений беременности из-за больших сроков и осуществляется только в условиях стационара с последующей (минимум на 3 дня) госпитализацией.
Амниоцентез
Метод заключается в заборе околоплодных вод путем прокола передней брюшной стенки, матки и амниона. Исследуется амниотическая жидкость на содержание гормонов, ферментов и аминокислот, от которых зависит рост плода. Вместе с амниотической жидкостью исследует слущенные клетки эпителия кожи плода и мочевыводящих путей. Исследование проводится на 16 — 18 неделе. Метод высокоинформативен и его эффективность достигает 99%. К недостаткам относится длительность проведения анализа (от 2 недель до 1,5 месяцев). Позволяет диагностировать генные и хромосомные абберации, определить зрелость легких плода, тяжесть резус-конфликта, некоторые аномалии развития плода и степень внутриутробной гипоксии.
Кордоцентез
Метод заключается в заборе крови плода из пуповины. Проводится на 18 — 24 неделе и позволяет выявить не только хромосомные и генные отклонения, но иммунологический и гормональный статус плода, определить биохимические показатели крови и прочее. Результаты анализа готовятся 4 — 5 суток. Кордоцентез по эффективности диагностики приближается к 100%.
Биопсия тканей плода
Проводится во втором триместре, под обязательным контролем УЗИ. Исследование показано для определения тяжелых наследственных кожных заболеваний у будущего ребенка — гиперкератоза и ихтиоза. При данных патологиях нарушен процесс ороговения кожных покровов, что ведет к утолщению поверхностного слоя, а кожа выглядит как рыбья чешуя.
Забор материала производят так же, как и при получении хориональной или плацентарной ткани. Специальная длинная игла, вводимая в маточную полость, снабжена щипчиками, которыми захватывают и отделяют небольшой кусочек кожи. После материал отсылается на исследование, включающее три вида:
Цитогенетическое исследование
Позволяет определить количество хромосом, присутствие дополнительных или нехватку хромосом. Например, при синдроме Дауна выявляется дополнительная 21 хромосома, при синдроме Клайнфельтера в паре половых хромосом у плода мужского пола лишние Х или У-хромосомы, при синдроме Тернера — нехватка у девочки Х-хромосомы.
Молекулярно-генетическое исследование
Данный метод позволяет выявить внутрихромосомные дефекты, то есть генные мутации, в результате которых развиваются некоторые заболевания: гемофилия, фенилкетонурия, мышечная дистрофия Дюшенна и муковисцидоз.
Биохимическое исследование
Позволяет оценить зрелость легких и определить ее степень, диагностировать гипоксию плода (метаболический ацидоз), выявить резус-конфликт и его тяжесть.
Недостатки инвазивной диагностики
Несмотря на все плюсы и высокую информативность методов инвазивной дородовой диагностики, они имеют и ряд отрицательных моментов:
- угроза прерывания беременности (для профилактики назначаются спазмолитики до проведения процедуры и после нее, а также госпитализация, длительность которой зависит от применяемого метода)
- прерывание беременности
- риск внутриутробного инфицирования плода
- риск увеличения тяжести резус-конфликта
- риск дородового излития вод при амниоцентезе
- риск кровотечения у женщины
- риск отслойки плаценты
Противопоказания к инвазивной диагностике
Проведение инвазивной пренатальной диагностики не показано при следующих состояниях женщины:
- угроза прерывания беременности
- кровотечение из половых путей
- отслойка плаценты
- выраженная спаечная болезнь малого таза
- истмико-цервикальная недостаточность
- аномалии развития матки
- гнойничковое поражение кожи живота
- инфекционные заболевания матери
- воспаление шейки матки и влагалища
- узлы миомы больших размеров.
Также противопоказанием является категорический отказ женщины от проведения инвазивной дородовой диагностики.
webmedinfo.ru
Хотите читать всё самое интересное о красоте и здоровье, подпишитесь на рассылку!
Понравился материал? Будем благодарны за репосты
28.04.2017
просмотров 2330
doctor.kz
Пренатальная диагностика. Что это такое и когда проводится
Комплекс дородового обследования, который следует обязательно проходить любой беременной женщине, носит название пренатальная диагностика. Здесь главной задачей целью, является определение различных патологий ребенка на стадии внутриутробного развития.
В процессе пренатальной диагностики наследственных заболеваний, имеется возможность диагностировать у плода нарушения в развитии сердца, синдромы Дауна и Эдвардса и ряд других весьма тяжелых патологий. Пренатальная диагностика наследственных заболеваний может стать определяющим комплексом в судьбе будущего малыша.
Полученные данные могу быть такого характера, что родителям совместно с врачом придется решать вопрос о прерывании беременности. Если же, при всех проблемах, прогноз врачей благоприятен, может быть осуществлена реабилитация будущего ребенка.
Кроме того, пренатальная диагностика позволяет по данным генетической экспертизы определить отцовство, уже на ранних сроках беременности, а также пол малыша.
Методы пренатальной диагностики
Среди методов пренатальной диагностики можно встретить совершенно разные по технологии и степени надежности процедуры.
Среди основных групп этого комплекса процедур выделят две:
- неинвазивная,
- инвазивная диагностика.
При неинвазивной или малоинвазивной не предусмотрено хирургическое вмешательство, при этом ни мать ни плод не травмируются. Поскольку эти процедуры совершенно безопасны, их желательно рекомендовать всем без исключения будущим мамам.
Однако, при инвазивной пренатальной диагностике осуществляется хирургическое вторжение в полость матки женщины. Здесь уже нельзя говорить и полной безопасности, и этот вид исследований назначается только по показаниям, лишь в особых случаях, если имеются обоснованные опасения за здоровье малыша.
Обязательными у нас являются плановые ультразвуковые исследования, позволяющие решить вопрос о неотвратимости инвазивной пренатальной диагностики, или наоборот.
К методам неинвазивной пренатальной диагностики относятся наблюдения за развитием плода в динамике (ультразвуковой пренатальный скрининг), а также определение сывороточных факторов крови матери тоже с помощью пренатального скрининга. Между тем, пренатальный скрининг является не чем иным, как всем известное УЗИ, и это одно из немногих исследований, показанное и предписанное для всех женщин, при этом весьма информативное и совершенно безвредное.
Существуют обязательные сроки осуществления ультразвукового исследования. Это 11 – 13 и 22 – 25 недели. При этом диагностируются состояние организма матери и плода. Трансдюсер (датчик), испускающий звуковые волны, устанавливают на животе матери. Эти волны улавливаются датчиком и отображаются на мониторе. Датчик допускается вводить и во влагалище беременной женщины, но только на ранних сроках беременности.
Для чего проводится пренатальный скрининг?
Пренатальный скрининг позволяет диагностировать и определить целый ряд отклонений развития плода. Среди них такие важные, как врожденные пороки сердца, печени, почек, кишечника, конечностей и других органов, симптомы синдрома Дауна определяются еще до двенадцати недельного срока беременности. Пренатальный скрининг УЗИ показывает количество плодов в матке, маточная или внематочная это беременность, сроки беременности. Определяется предлежание плода, что важно для определения схемы родов, характер сердцебиения, отставание в развитии, состояние плаценты и кровотока в ее сосудах, околоплодных вод, тонус матки. В результате, пренатальный скрининг ясно показывает, проходит ли беременность нормально, или имеются отклонения. В частности, определение состояние тонуса матки позволяет оценить угрозу выкидыша и срочно заняться мероприятиями по устранению этой проблемы.
womantip.net
