Настоящий богатырь: каковы причины крупного плода, и в чем опасность родов — Parents.ru
РодыБеременностьЗдоровье
- Фото
- Don Bayley/Getty Images/E+
акушер-гинеколог
Прогнозируя рождение большого ребенка, врачи ориентируются на его массу, поскольку рост не является определяющим критерием. Нормальный вес новорожденных колеблется в среднем от 3000 г до 3800 г. Как правило, девочки чаще рождаются с весом 3200–3400 г, а мальчики — 3400–3500 г. Однако показатели могут отличаться от нормы. При головном предлежании крупным считается малыш, чей вес превышает 4 кг, при тазовом — 3600 г. Если плод весит больше 5 кг, врачи называют его гигантским.
Группа риска
Есть определенные предпосылки рождения малышей с большим весом. В первую очередь генетические: установлено, что крупные дети чаще рождаются от высоких родителей крепкого телосложения. Второй фактор риска — эндокринные нарушения метаболического характера у мамы (сахарный диабет, ожирение). При этих заболеваниях нарушается углеводный обмен, и малышу через кровь поступает повышенное количество глюкозы, питательных веществ и ферментов. Его метаболизм активируется, что приводит к ожирению. Такие новорожденные имеют стандартный рост при чрезмерном весе.
Второй фактор риска — эндокринные нарушения метаболического характера у мамы (сахарный диабет, ожирение). При этих заболеваниях нарушается углеводный обмен, и малышу через кровь поступает повышенное количество глюкозы, питательных веществ и ферментов. Его метаболизм активируется, что приводит к ожирению. Такие новорожденные имеют стандартный рост при чрезмерном весе.
В 1955 году в Италии родился малыш весом 10,2 кг. Его тут же записали в Книгу рекордов Гиннесса. В 2009 году в Индонезии родился мальчик, который весил около 9 кг. При этом рост «богатыря» составил чуть больше 60 см.
Неправильное питание и набор мамой лишних килограммов во время беременности — еще одна предпосылка, приводящая к рождению крупных детей. Следующая причина — переношенная беременность (больше 41 недели), которая чаще всего случается при нарушениях деятельности центральной нервной системы и эндокринных заболеваниях. Но если будущая мама перенесла во время беременности сильные психоэмоциональные потрясения или мало двигалась, такой «затяжной» сценарий тоже реален. Немаловажно, что с каждыми последующими родами при нормально протекающей беременности вес ребенка увеличивается. Стенки матки легче растягиваются, улучшается маточно-плацентарное кровообращение, и к малышу поступает больше питательных веществ, за счет чего его размер увеличивается. Есть данные, что риск рождения крупного малыша может быть обусловлен некоторыми лекарственными препаратами, которые назначают для улучшения маточно-плацентарного кровообращения и сохранения беременности.
Немаловажно, что с каждыми последующими родами при нормально протекающей беременности вес ребенка увеличивается. Стенки матки легче растягиваются, улучшается маточно-плацентарное кровообращение, и к малышу поступает больше питательных веществ, за счет чего его размер увеличивается. Есть данные, что риск рождения крупного малыша может быть обусловлен некоторыми лекарственными препаратами, которые назначают для улучшения маточно-плацентарного кровообращения и сохранения беременности.
Правила контроля
Распознать крупного ребенка помогает акушерское исследование. Со второй половины срока при каждом посещении врача женщине измеряют высоту дна матки (ВДМ) — расстояние между верхним краем лонного сочленения и дном матки — и окружность живота (ОЖ). При ОЖ больше 100 см в конце беременности можно предположить, что ребенок крупный. Примерный вес ребенка можно высчитать, умножив ВДМ на ОЖ. Но эта формула работает только при условии, что у женщины нет ожирения. Более точную информацию дает УЗИ, причем уже в середине III триместра, на 32–34-й неделе. Врач измеряет окружность головы, живота, длину бед-ренной и плечевой кости малыша — эти данные позволяют вычислить его предполагаемую массу тела.
Врач измеряет окружность головы, живота, длину бед-ренной и плечевой кости малыша — эти данные позволяют вычислить его предполагаемую массу тела.
Чтобы снизить вероятность рождения крупного ребенка, будущей маме стоит внимательно следить за своим весом. Худым женщинам к моменту родов разрешается поправиться не больше чем на 15 кг, обладательницам среднего телосложения — на 10–12 кг, пышнотелым барышнями — максимум на 7–8 кг.
- Фото
- Getty Images/Science Photo Library RF
Сложности на пути
Из-за того что матка перерастянута, у женщин, ожидающих крупного малыша, часто развивается слабость родовой деятельности. В этом случае врачи, как правило, прибегают к стимуляции схваток с помощью специальных препаратов. Другой высокий риск — разрывы родовых путей. Именно по этой причине таким будущим мамам почти всегда делают эпизиотомию — рассечение промежности. Проблемы могут возникнуть и после появления малыша на свет. Из-за того что матка была сильно перерастянута, она будет медленнее сокращаться, что чревато кровотечениями и возникновением послеродовой инфекции. Исправить ситуацию снова помогают капельницы с окситоцином.
Проблемы могут возникнуть и после появления малыша на свет. Из-за того что матка была сильно перерастянута, она будет медленнее сокращаться, что чревато кровотечениями и возникновением послеродовой инфекции. Исправить ситуацию снова помогают капельницы с окситоцином.
При переношенной беременности кости черепа у малыша срастаются, а это значит, что пройти через родовые пути ему становится сложнее, и, если у него это никак не получается, ставится диагноз «клинически узкий таз» и проводится экстренное кесарево сечение.
Другое дело
Крупным ребенок может родиться и из-за пролонгированной беременности, которая возникает при длительном менструальном цикле. Она длится обычно на одну-две недели дольше обычной. Но в отличие от переношенной беременности при пролонгированной у малыша роднички не срастаются, поэтому риск травмы при прохождении по родовым путям гораздо меньше.
Взвешенное решение
Многие мамы, опасаясь вышеперечисленных осложнений, просят врачей провести операцию кесарева сечения. Но акушеры никогда не идут на уступки из жалости, ведь для любой операции нужны веские показания. Несмотря на то что такие роды почти всегда затягиваются и список возможных осложнений действительно велик, сейчас чаще всего применяется выжидательная тактика. Это значит, что в подавляющем большинстве случаев женщина, ожидающая крупного ребенка, начинает рожать сама. При нормальной родовой деятельности и отсутствии сопутствующих проблем со здоровьем природный сценарий, безусловно, будет оптимальным. Если же в течении родов возникают осложнения, врачи проводят экстренное кесарево сечение. Чаще всего операцию делают при возникновении слабости родовой деятельности или клинически узкого таза. И, конечно, врачи ждут до последнего момента не просто так.
Но акушеры никогда не идут на уступки из жалости, ведь для любой операции нужны веские показания. Несмотря на то что такие роды почти всегда затягиваются и список возможных осложнений действительно велик, сейчас чаще всего применяется выжидательная тактика. Это значит, что в подавляющем большинстве случаев женщина, ожидающая крупного ребенка, начинает рожать сама. При нормальной родовой деятельности и отсутствии сопутствующих проблем со здоровьем природный сценарий, безусловно, будет оптимальным. Если же в течении родов возникают осложнения, врачи проводят экстренное кесарево сечение. Чаще всего операцию делают при возникновении слабости родовой деятельности или клинически узкого таза. И, конечно, врачи ждут до последнего момента не просто так.
Во-первых, предугадать точное развитие событий заранее невозможно, к тому же хирургическое вмешательство требуется далеко не всегда. Так что опережать события не имеет смысла.
Во-вторых, несмотря на то что плановое кесарево реже вызывает осложнения, чем экстренное, в последнем случае все же имеется один плюс: поскольку родовая деятельность начинается самостоятельно, после операции матка под воздействием собственных гормонов будет сокращаться лучше.

В отдельных случаях (например, при прогрессирующем гестозе, сахарном диабете, отечной форме гемолитической болезни и т.д.) врачи рекомендуют досрочное родоразрешение, то есть искусственные преждевременные роды через естественные родовые пути. К этой мере прибегают обычно на 36-й неделе (не раньше), что позволяет избежать возможных осложнений, ведь на этом сроке вес ребенка будет ниже, чем в 38–40 недель. При этом родовая деятельность вызывается и стимулируется искусственным образом.
Больше полезных материалов для будущих мам — в нашем канале на Яндекс.Дзен.
Любовь Пришлая
Стимуляция родов в конце или ближе к концу беременности при подозрении на крупный плод (макросомию)
В чём же заключается проблема?
У очень крупных детей (или макросоматов, вес которых при рождении более 4000 г) могут быть трудные или иногда травматичные роды. Одним из предложений по уменьшению такого травматизма, является стимулирование родов, пока ребёнок не вырос слишком крупным. Оценка веса ребёнка до рождения вызывает затруднения и не совсем точна. Клиническая оценка основывается на ощупывании матки и определении высоты стояния дна матки. Оба способа подвержены значительным вариациям. Ультразвуковое исследование тоже не даёт точных результатов, таким образом предположение о крупном плоде может быть не подтверждено при родах. Это может беспокоить родителей.
Оценка веса ребёнка до рождения вызывает затруднения и не совсем точна. Клиническая оценка основывается на ощупывании матки и определении высоты стояния дна матки. Оба способа подвержены значительным вариациям. Ультразвуковое исследование тоже не даёт точных результатов, таким образом предположение о крупном плоде может быть не подтверждено при родах. Это может беспокоить родителей.
Почему это важно?
Если проводить стимуляцию родов слишком рано, то это может привести к тому, что ребёнок родится недоношенным или с недостаточной степенью зрелости органов.
Какие доказательства мы нашли?
Мы нашли четыре исследования, в которых оценивали стимуляцию родов на сроке 37-40 недель у женщин с подозрением на крупный плод. Было осмотрено 1190 беременных, не страдающих диабетом. Мы провели поиск доказательств по 31 октября 2015 года. Эти исследования были среднего или хорошего качества, хотя, было невозможно «ослепить» женщин или персонал, ухаживающий за ними, чтобы они не знали, к какой группе относится та или иная женщина.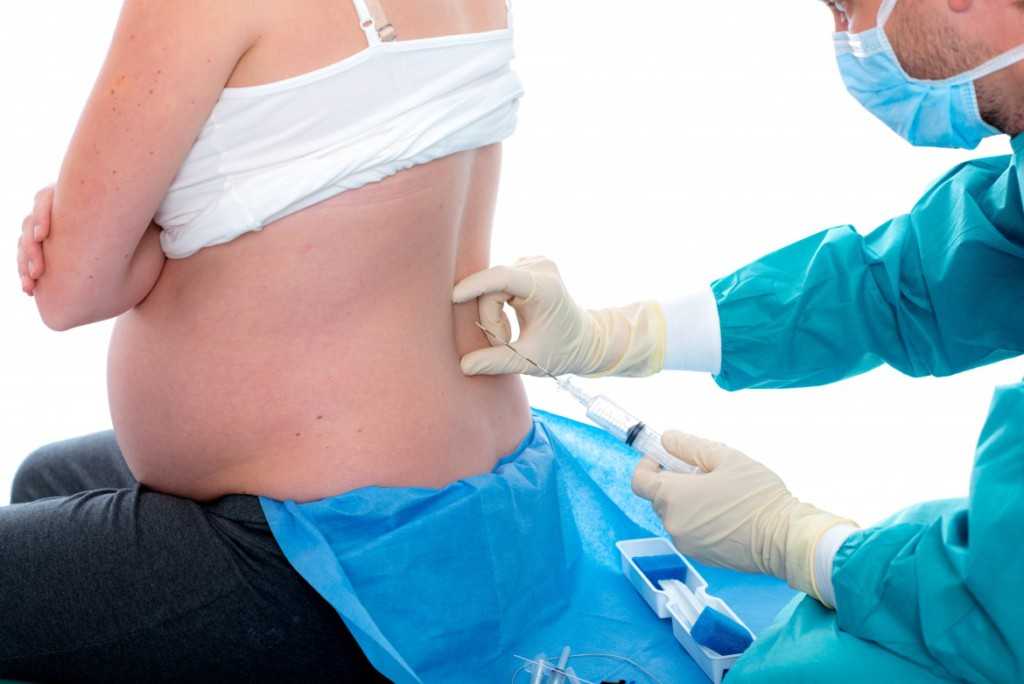 Это могло внести смещение (предвзятость, необъективность оценки).
Это могло внести смещение (предвзятость, необъективность оценки).
Что это значит?
Число родов, в которых застревали плечики ребёнка (дистоция плечиков) или происходил перелом кости (обычно, это ключица, которая заживает хорошо без последствий), было меньше в группе стимулированных родов. Эти доказательства были оценены как доказательства среднего качества в отношении дистоции плечиков, и высокого — в отношении переломов. Не было обнаружено ясной разницы между группами в отношении повреждения нервных сплетений, которые посылают сигналы от спинного мозга к плечу, предплечью и кисти (повреждение плечевого сплетения) ребёнка (доказательства низкого качества из-за очень малого числа таких случаев) или в отношении кислородной недостаточности во время родов. Политика стимуляции родов уменьшила средний вес ребёнка при рождении на 178 г. Исследования не показали каких-либо различий по числу женщин, которым была проведена операция Кесарева сечения, или инструментальное пособие.
Хотя некоторые родители и врачи могут полагать, что существующие доказательства достаточны для обоснования целесообразности стимуляции родов, другие могут с этим не согласиться. Необходимы дальнейшие высококачественные исследования, чтобы определить наилучшее время по отношению к концу беременности для проведения стимуляции родов, а также для улучшения точности диагностики крупного плода (макросомии).
Визуальное представление некоторых результатов этого обзора можно найти здесь (версия просмотра на экране), и здесь (версия для печати) .
Заметки по переводу:
Перевод: Ягунова Ксения Викторовна.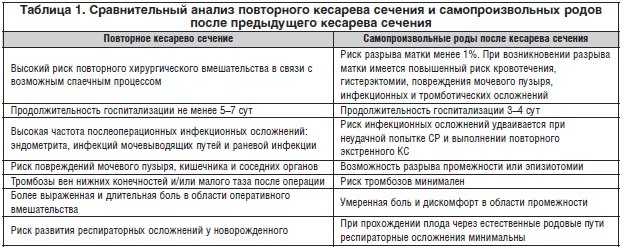
ACOG выпускает руководство по макросомии плода
ДЖОАННА ЧАТФИЛД
Семейный врач.
Комитет по практическим бюллетеням — акушерство Американского колледжа акушеров и гинекологов (ACOG) выпустил новые клинические рекомендации по ведению макросомии плода. Практический бюллетень ACOG № 22, заменяющий Технический бюллетень № 159, выпущенный в сентябре 1991 г., опубликован в выпуске журнала Акушерство и гинекология за ноябрь 2000 г. В этих рекомендациях обсуждаются факторы риска и осложнения, а также предлагается клиническое ведение беременности с подозрением на макросомию плода.
Практический бюллетень ACOG № 22, заменяющий Технический бюллетень № 159, выпущенный в сентябре 1991 г., опубликован в выпуске журнала Акушерство и гинекология за ноябрь 2000 г. В этих рекомендациях обсуждаются факторы риска и осложнения, а также предлагается клиническое ведение беременности с подозрением на макросомию плода.
Диагностика, факторы риска и осложнения
Термин макросомия плода подразумевает рост плода сверх определенного веса, обычно 4000 г (8 фунтов, 13 унций) или 4500 г (9 фунтов, 4 унции), независимо от гестационного возраста плода. Результаты крупных когортных исследований подтверждают использование 4500 г в качестве веса, при котором плод следует считать макросомным.
Взвешивание новорожденного после родов — единственный способ точно диагностировать макросомию, поскольку методы пренатальной диагностики (оценка материнских факторов риска, клиническое обследование и ультразвуковое исследование плода) остаются неточными. По данным ACOG, пробы Леопольда и измерение высоты дна матки над лобковым симфизом матери являются двумя основными методами клинической оценки массы плода. Использование любого из этих методов по отдельности считается плохим предиктором макросомии плода; следовательно, они должны быть объединены для получения более точного измерения. Ультразвуковое исследование плода служит средством для исключения диагноза макросомии плода, что может помочь избежать материнской заболеваемости, но считается не более точным, чем маневр Леопольда.
Использование любого из этих методов по отдельности считается плохим предиктором макросомии плода; следовательно, они должны быть объединены для получения более точного измерения. Ультразвуковое исследование плода служит средством для исключения диагноза макросомии плода, что может помочь избежать материнской заболеваемости, но считается не более точным, чем маневр Леопольда.
Согласно комитету ACOG, факторы риска (за исключением ранее существовавшего сахарного диабета) для макросомии плода, в порядке убывания значимости, следующие: макросомия в анамнезе, масса тела матери до беременности, увеличение массы тела во время беременности, многоплодие, плод мужского пола, срок беременности более 40 недель, этническая принадлежность, масса тела матери при рождении, рост матери, возраст матери моложе 17 лет и положительный результат скрининга на 50 г глюкозы с отрицательным результатом трехчасового теста на толерантность к глюкозе.
Прегестационный диабет и гестационный диабет также связаны с макросомией плода.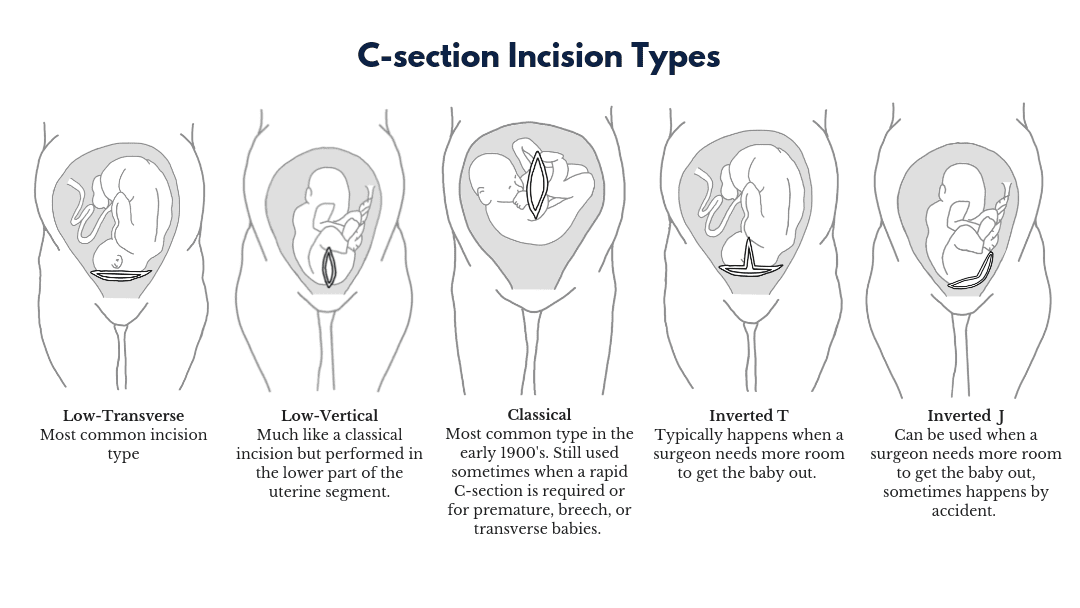 Данные одного исследования показали, что женщины с нелеченным пограничным гестационным диабетом имели повышенный риск родов с массой тела более 4500 г по сравнению с женщинами с нормальным уровнем толерантности к глюкозе (6 процентов против 2 процентов соответственно). Если гестационный диабет не диагностируется и не лечится, риск макросомии может достигать 20 процентов.
Данные одного исследования показали, что женщины с нелеченным пограничным гестационным диабетом имели повышенный риск родов с массой тела более 4500 г по сравнению с женщинами с нормальным уровнем толерантности к глюкозе (6 процентов против 2 процентов соответственно). Если гестационный диабет не диагностируется и не лечится, риск макросомии может достигать 20 процентов.
ACOG подчеркивает, что повышенный риск кесарева сечения является основным материнским фактором риска, связанным с макросомией. Результаты когортных исследований показывают, что риск кесарева сечения у женщин, пытающихся родить через естественные родовые пути, как минимум удваивается, когда предполагаемая масса плода превышает 4500 г.
Несмотря на редкость (осложняет 1,4% всех вагинальных родов), дистоция плечевого сустава является наиболее серьезным осложнением, связанным с макросомией плода. Однако при массе тела при рождении более 4500 г риск увеличивается до 9,2-24% у беременных без диабета и до 19,9-50% при беременности, осложненной диабетом. Однако, в то время как макросомия увеличивает риск, дистоция плеча также непредсказуемо возникает у младенцев с нормальной массой тела при рождении.
Однако, в то время как макросомия увеличивает риск, дистоция плеча также непредсказуемо возникает у младенцев с нормальной массой тела при рождении.
Перелом ключицы и повреждение нервов плечевого сплетения являются наиболее частыми травмами плода, связанными с макросомией. У макросомных детей риск перелома ключицы и повреждения плечевого сплетения примерно в 10 раз выше, а при массе тела при рождении более 4500 г — в 18–21 раз соответственно.
Клинические соображения
В практическом бюллетене ACOG обсуждаются следующие клинические соображения:
Клиническое вмешательство.
О клинических вмешательствах для лечения подозрения на макросомию (у беременных без диабета) не сообщалось. При беременности, осложненной диабетом, в одном небольшом клиническом исследовании оценивался эффект диетического вмешательства с добавлением инсулина или без него. Результаты показывают, что добавление инсулина может быть полезным при лечении ранней макросомии (между 29 ии 33 недели беременности). Данные показали снижение вероятности веса при рождении выше 90-го процентиля с 45 процентов среди участников исследования, получавших только диету, до 13 процентов среди тех, кто получал инсулин в дополнение к диетическому вмешательству.
Данные показали снижение вероятности веса при рождении выше 90-го процентиля с 45 процентов среди участников исследования, получавших только диету, до 13 процентов среди тех, кто получал инсулин в дополнение к диетическому вмешательству.
Чрезмерное увеличение веса во время беременности связано с макросомией плода, и результаты крупных когортных исследований подтверждают это. Однако отсутствуют данные о роли диетических ограничений во время беременности для предотвращения макросомии у женщин с ожирением, не страдающих сахарным диабетом.
Кесарево сечение.
Роль кесарева сечения при подозрении на макросомию плода остается спорной. В то время как риск родовой травмы при вагинальных родах выше при увеличении массы тела при рождении, кесарево сечение снижает, но не устраняет этот риск. Кроме того, результаты рандомизированных клинических испытаний не показали клинической эффективности профилактического кесарева сечения, когда какой-либо конкретный расчетный вес плода неизвестен. Результаты крупных когортных исследований и исследований методом случай-контроль показывают, что проведение пробных родов безопасно при расчетной массе плода более 4000 г. Тем не менее, результаты этих отчетов, наряду с опубликованными данными об экономической эффективности, не поддерживают профилактическое кесарево сечение при подозрении на макросомию плода с расчетным весом менее 5000 г (11 фунтов), хотя некоторые авторы согласны с тем, что кесарево сечение в этих ситуациях должно считать.
Результаты крупных когортных исследований и исследований методом случай-контроль показывают, что проведение пробных родов безопасно при расчетной массе плода более 4000 г. Тем не менее, результаты этих отчетов, наряду с опубликованными данными об экономической эффективности, не поддерживают профилактическое кесарево сечение при подозрении на макросомию плода с расчетным весом менее 5000 г (11 фунтов), хотя некоторые авторы согласны с тем, что кесарево сечение в этих ситуациях должно считать.
Индукция родов.
В случае доношенных пациенток с подозрением на макросомию плода текущие данные не поддерживают раннюю индукцию родов. Результаты недавних отчетов показывают, что индукция родов, по крайней мере, удваивает риск кесарева сечения без снижения риска дистоции плеча или заболеваемости новорожденных, хотя на результаты влияет небольшой размер выборки и систематическая ошибка, вызванная ретроспективным характером отчетов. Результаты одного рандомизированного клинического исследования показывают сходную частоту кесарева сечения в группе индукции (19).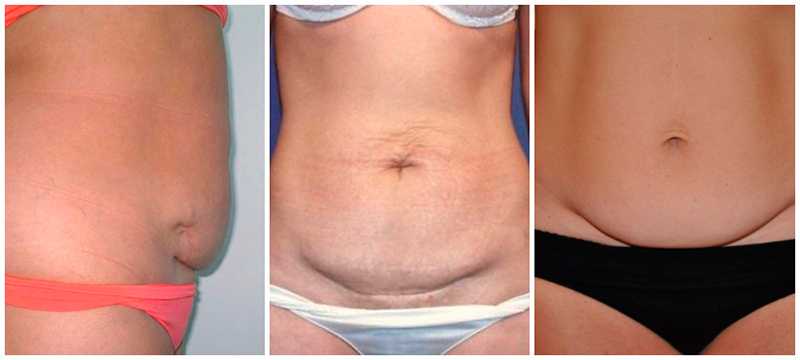 0,4 процента) по сравнению с группой выжидательной тактики (21,6 процента), с пятью случаями дистоции плеча в группе индукции и шестью случаями в группе выжидательной тактики.
0,4 процента) по сравнению с группой выжидательной тактики (21,6 процента), с пятью случаями дистоции плеча в группе индукции и шестью случаями в группе выжидательной тактики.
Подозрение на макросомию плода и ведение родов и вагинальных родов.
Оперативное вагинальное родоразрешение в средней части малого таза является наиболее важным соображением при родах и родоразрешении в случае подозрения на макросомию плода. За исключением крайних неотложных состояний, кесарево сечение следует проводить при внутритазовой остановке плода с подозрением на макросомию. Если принято решение о проведении кесарева сечения при подозрении на макросомию, разрез должен быть достаточно большим, чтобы избежать трудных абдоминальных родов.
Краткое изложение рекомендаций
Комитет ACOG предоставляет следующие рекомендации по лечению макросомии плода:
Рекомендации, основанные на надежных и последовательных научных данных (уровень A) :
Рекомендации, основанные на ограниченных или противоречивых научных данных ( Уровень B) :
Подозрение на макросомию плода не является показанием для индукции родов, поскольку индукция не улучшает исходы для матери или плода.

При расчетной массе плода более 4500 г, затяжном втором периоде родов или задержке родов во втором периоде является показанием к кесареву сечению.
Рекомендации, основанные главным образом на консенсусе и экспертном мнении (уровень C) :
Хотя диагноз макросомии плода является неточным, профилактическое кесарево сечение может быть рассмотрено при подозрении на макросомию плода с предполагаемой массой плода более 5000 г. г у беременных без сахарного диабета и более 4500 г у беременных с сахарным диабетом.
Подозрение на макросомию плода не является противопоказанием к попытке вагинальных родов после предшествующего кесарева сечения.
Покрытие руководств других организаций не означает их одобрения со стороны AFP или AAFP.
Эту серию координирует Майкл Дж. Арнольд, доктор медицинских наук, пишущий редактор.
Сборник практических рекомендаций, опубликованных в AFP доступен по адресу https://www.aafp.org/afp/practguide.
Влияние массы тела плода при рождении на частоту кесарева сечения и исход плода после индукции родов
. 2015 сен-октябрь;29(5):519-24.
Дунья Темеринац 1 , Си Чен 2 , Марк Зюттерлин 3 , Свен Кель 4
Принадлежности
- 1 Отделение акушерства и гинекологии, Университетский медицинский центр Мангейма, Гейдельбергский университет, Мангейм, Германия Отделение акушерства и гинекологии, Больница Муттерхаус дер Борромаэриннен, Трир, Германия.

- 2 STATEC, Люксембург.
- 3 Отделение акушерства и гинекологии, Университетский медицинский центр Мангейма, Гейдельбергский университет, Мангейм, Германия.
- 4 Отделение акушерства и гинекологии, Университетский медицинский центр Мангейма, Гейдельбергский университет, Мангейм, Германия Отделение акушерства и гинекологии, Университетская клиника Эрлангена, Эрланген, Германия [email protected].
- PMID: 26359408
Dunja Temerinac et al. В Виво. 2015 сен-окт.
. 2015 сен-октябрь;29(5):519-24.
2015 сен-октябрь;29(5):519-24.
Авторы
Дунья Темеринац 1 , Си Чен 2 , Марк Зюттерлин 3
Принадлежности
- 1 Отделение акушерства и гинекологии, Университетский медицинский центр Мангейма, Гейдельбергский университет, Мангейм, Германия Отделение акушерства и гинекологии, Больница Муттерхаус дер Борромаэриннен, Трир, Германия.
- 2 STATEC, Люксембург.
- 3 Отделение акушерства и гинекологии, Университетский медицинский центр Мангейма, Гейдельбергский университет, Мангейм, Германия.
- 4 Отделение акушерства и гинекологии, Университетский медицинский центр Мангейма, Гейдельбергский университет, Мангейм, Германия Отделение акушерства и гинекологии, Университетская клиника Эрлангена, Эрланген, Германия sven.
 [email protected].
[email protected].
- PMID: 26359408
Абстрактный
Цель: Цель настоящего исследования состояла в том, чтобы предоставить информацию для лучшего акушерского консультирования путем анализа влияния массы тела плода при рождении на частоту кесарева сечения и исход плода после индукции родов.
Материалы и методы: В этом ретроспективном исследовании с января 2010 г. по декабрь 2013 г. было проанализировано 1474 одноплодных родов со индукцией родов на сроке 37 недель гестации или более на предмет влияния массы плода при рождении на исход родов. Нормальная масса тела при рождении определялась от 2500 г до менее 4000 г. Для сравнения, дополнительные группы массы тела при рождении были определены как: группа 1 <2500 г, группа 2 от 4000 до <4250 г; 3 группа ≥4250 г. Первичным исходом была частота кесарева сечения; вторичными критериями исхода были осложнения плода, контролируемые по pH и избытку оснований (BE) в артерии пуповины, оценка по шкале Апгар через 5 минут (Apgar-5) и послеродовой перевод в отделение неонатальной помощи. Набор контролирующих переменных включал индекс массы тела и возраст матери, гестационный возраст, пол новорожденного, диабет матери, гипертензию матери, паритет и метод индукции родов.
Первичным исходом была частота кесарева сечения; вторичными критериями исхода были осложнения плода, контролируемые по pH и избытку оснований (BE) в артерии пуповины, оценка по шкале Апгар через 5 минут (Apgar-5) и послеродовой перевод в отделение неонатальной помощи. Набор контролирующих переменных включал индекс массы тела и возраст матери, гестационный возраст, пол новорожденного, диабет матери, гипертензию матери, паритет и метод индукции родов.
Результаты: Кесарево сечение второго этапа значительно более вероятно при массе плода при рождении менее 2500 г (42,9% против 24,2% в группе с нормальной массой тела при рождении, отношение шансов = 3,11, 95% доверительный интервал = 1,48-6,51, p = 0,003). Масса тела при рождении 4000 г и более не оказывала существенного влияния на частоту кесарева сечения. Только средний показатель по шкале Апгар-5 для 1-й группы был достоверно ниже (р=0,044). Непараметрические тесты и регрессионный анализ рН и БЭ пуповины и шкалы Апгар-5 на неблагоприятный исход для плода (рН<7,05, БЭ<-12 или Апгар-5 <7) не выявили существенных различий в трех родовых группах.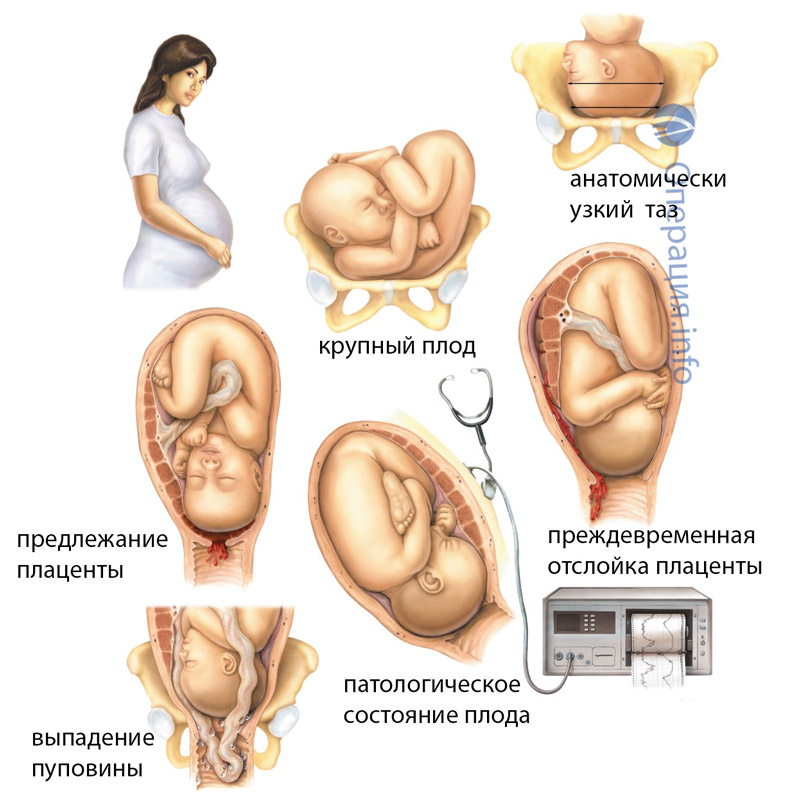 весовые группы по сравнению с обычной группой. Новорожденных значительно чаще переводили в отделение неонатальной помощи после родов, когда масса тела при рождении была ниже 2500 г (отношение шансов = 9).0,68, 95% доверительный интервал = 4,33-21,65, p<0,001) или более 4250 г (отношение шансов = 2,68, 95% доверительный интервал = 1,34-5,36, p = 0,005).
весовые группы по сравнению с обычной группой. Новорожденных значительно чаще переводили в отделение неонатальной помощи после родов, когда масса тела при рождении была ниже 2500 г (отношение шансов = 9).0,68, 95% доверительный интервал = 4,33-21,65, p<0,001) или более 4250 г (отношение шансов = 2,68, 95% доверительный интервал = 1,34-5,36, p = 0,005).
Заключение: Хотя масса плода при рождении менее 2500 г и масса тела при рождении более 4250 г связаны с некоторыми рисками, нет общих противопоказаний против проведения индукции родов в отношении массы плода при рождении.
Ключевые слова: масса плода при рождении; кесарево сечение; исход плода; индукция родов.
Авторские права © 2015 Международный институт противораковых исследований (д-р Джон Г. Делинассиос). Все права защищены.
Похожие статьи
Влияние массы тела плода при рождении на перинатальный исход при плановых вагинальных родах.

Темеринац Д., Чен Х., Зюттерлин М., Кель С. Темеринац Д. и соавт. Arch Gynecol Obstet. 2014 фев; 289(2):313-8. doi: 10.1007/s00404-013-2973-y. Epub 2013 27 июля. Arch Gynecol Obstet. 2014. PMID: 23892626
Влияние смены медсестер и врачей на акушерские исходы.
Кадур-Пиро Э., Саги С., Авад Дж., Вилнер И., Блейхер И., Леви Э., Гонен Р., Витнер Д. Кадур-Пиро Э. и соавт. Arch Gynecol Obstet. 2021 март; 303(3):653-658. doi: 10.1007/s00404-020-05773-2. Epub 2020 4 сентября. Arch Gynecol Obstet. 2021. PMID: 32886235
[Влияние индуцированных родов на исход родов у беременных, перенесших вагинальные пробы родов после кесарева сечения].
Цао Ю.Л., Цзоу Л.И., Чжан В.Я. Цао Ю.Л.
 и др.
Чжунхуа Фу Чан Кэ За Чжи. 2019 25 сентября; 54 (9): 582-587. doi: 10.3760/cma.j.issn.0529-567x.2019.09.002.
Чжунхуа Фу Чан Кэ За Чжи. 2019.
PMID: 31550773
Китайский.
и др.
Чжунхуа Фу Чан Кэ За Чжи. 2019 25 сентября; 54 (9): 582-587. doi: 10.3760/cma.j.issn.0529-567x.2019.09.002.
Чжунхуа Фу Чан Кэ За Чжи. 2019.
PMID: 31550773
Китайский.[Уровни инсулина в амниотической жидкости по сравнению со средним уровнем глюкозы в крови матери при гестационном сахарном диабете: анализ неонатальных исходов].
Хольцапфель-Бауэр М., Магнит Э., Эдер М., Хаас Дж., Десой Г., Ланг У. Хольцапфель-Бауэр М. и соавт. Gynakol Geburtshilfliche Rundsch. 2009;49(4):249-53. дои: 10.1159/000301081. Epub 2010 19 мая. Gynakol Geburtshilfliche Rundsch. 2009. PMID: 20530937 Обзор. Немецкий.
Сравнение исходов индукции родов и спонтанных родов при тазовом предлежании в срок — системный обзор и метаанализ.






 и др.
Чжунхуа Фу Чан Кэ За Чжи. 2019 25 сентября; 54 (9): 582-587. doi: 10.3760/cma.j.issn.0529-567x.2019.09.002.
Чжунхуа Фу Чан Кэ За Чжи. 2019.
PMID: 31550773
Китайский.
и др.
Чжунхуа Фу Чан Кэ За Чжи. 2019 25 сентября; 54 (9): 582-587. doi: 10.3760/cma.j.issn.0529-567x.2019.09.002.
Чжунхуа Фу Чан Кэ За Чжи. 2019.
PMID: 31550773
Китайский.