А куда деваются воды во время кс?????????????, куда деваются воды во время кесарева
посмотрите видео как делают кесарево сечение и увидите куда они деваются)))
сразу предупреждаю видео не для слабонервных)) А лучше не смотрите)) короче они просто фантаном выливаются остатки отсасывают
ОтветитьНравится
НадеждаНу тогда уж точно смотреть не будуОтветитьНравится
Надеждане смотри Наташ… тебе еще ходить и ходить!!ОтветитьНравится
НадеждаНе, не буду. Я чёт очень впечатлительная сталаОтветитьНравится
НадеждаОколоплодные воды при кесаревом сечении удаляют из плости матки вместе с плодом и с последом (плацентаи плодные оболочки) и это чисто технический медицинский аспект, который отработан десятилетиями практической работы.ОтветитьНравится
ОтветитьНравится
НадеждаСупер, очень интересная статья. Спасибо.ОтветитьНравится
ОтветитьНравится
ОтветитьНравится
НадеждаНатусь, а ты почему таким вопросом то задалась? у тебя КС что ли по плану?ОтветитьНравится
Надеждану не страшное! главное что бы малыш был здоров и мама ему нужно здоровая!!! а то родишь богатыря и кто будет за ним ухаживать то!!!ОтветитьНравится
НадеждаДа я уже свыклась с этой мыслью. Страшновато немного, ну ничего.ОтветитьНравится
ОтветитьНравится
www.baby.ru
Для тех кто пережил и роды и кесарево…
Перед КС делают только клизму. ЕР до родов тяжело и больно, зато потом так легко)) ) А КС вроде и не мучаешься, но отход от наркоза и последующие уколы и перевязки — тоже больно и неприятно.
Не знаю что такое естественные роды, у меня было плановое кесарево, но рожала на 2 недели раньше так что было экстренное. Прокляла все насвете после отхода от наркоза, девушка что рожала вместе со мной, но сама чувствовала себя на много лучше, чем я + помогала мне, т. к. лежали в одной палате.
сначала спускают воды, потом достают ребенка и послед. самой рожать тяжелее, чего уж там. после кс только вставать тяжело с кровати
При кесаревом сечении куда деваются околоплодные воды — Легкие человека: строение,функции,лечение
Отзыв: Кесарево сечение — А куда уже там деваться)))
Если честно в тот момент это был ШОК, конец света и тп. Пока меня готовили к операции, я ревела крокодильими слезами от обиды что не смогу родить своего ребеночка сама-вот дура.
Операция прошла быстро около 30-40мин. В конце когда меня зашивали меня почему то очень трясло, анастезия была эпидуральная, т. е я была в сознании. В итоге вскоре я увидела своего сыночка весом 4380 и ростом 62 см, Я ревела, тряслась, улыбалась, смеялась, кричала СПАСИБО всем на всю операционную и тгда мне было пофиг на это кесарево, ведь мой малыш был живой и здоровый. После кесарева неделю болел живот, но было терпимо, через месяц я забыла про операцию, на память остался небольшой незаметный шов.
Через 1г.3м я забеременела второй раз, хотя говорили что 3 года нельзя, но очень хотела дочку, многие крутили пальцем у виска и говорили- второе кесарево-сумашедшая, но я знала на что шла и через девять месяцев путем кесарева сечения я родила свою дочурку и ни разу об этом не пожалела.
Желаю всем кто собирается рожать, девочки не бойтесь если даже нужно делать кесарево это не конец света, главное здоровье Ваших детей.
При кесаревом сечении куда деваются околоплодные воды
ОСНОВНЫЕ РАЗДЕЛЫ > Роды
Девочки, у меня такой вопрос. куда деваются околоплодные воды во время КС. Допустим КС плановое и воды не отошли. Врач делает надрез на матке и. что в этот момент происходит с водами? Они выливаются наружу? Так они могут попасть в брюшную полость и загнить там. Или врачи пользуются какими-нибудь отсосами, чтоб предотвратить протекание вод куда бы то ни было? Первое КС у меня было экстренное и воды к тому моменту уже давно отошли, а сейчас ожидается второе плановое. Вот я и задалась этим вопросом)))
Может кто-то знает как это происходит.
Может кто-то знает как это происходит.
Могу предположить, что вытаскивают целиком пузырь с ребеночком и водами, и потом вскрывают.
Погуглите видео кс в инете,если интересно.Есть очень подробные видео на ютубе.
видео КС это для эстетов :be:
Вот пожалуй если так то да.
А если они беспорядочно льются — что успели отсосали, отмочили, вылили то так и до перитонита недалеко.
Надо конечно у врача спросить, но он итак меня считает дотошняком))) Я его достаю вопросами и уж этот как то неловко задать. :ah:
вопросы тем, у кого было плановое кесарево сечение
Смотрят ли перед операцией на кресле?
прокалывают пузырь на кресле или это происходит уже непосредственно по ходу операции?
по ходу операции.
прикладывают ли ребенка к груди сразу или только просто покажут и унесут?
непосредственно по ходу операции
и еще. я оба раза прямо с операционного стола звонила мужу
прикладывают ли ребенка к груди сразу или только просто покажут и унесут?
только что в новостях по телевизору был сюжет, что у нас в Екатеринбурге научились какое-то особое кесарево делать, с помощью какого-то электромагнитного скальпеля и шов какой-то холодной пллазмой или что-то подобное зашивают, очень эффективно по сравнению с обычным кесаревым, уже 2000 операций было и другие регионы опыт у наших врачей перенимают, даже Москва.
интересно в каком роддоме это
Это 7 роддом, уже 2 года такие только операции делает. У меня сестра два раза прокесарилась именно таким образом с разницей 1 год и 11 дней.
давно не слышала, чтоб кому-то общий наркоз делали.
делают и общий наркоз. У эпидуралки есть противопоказания. Хотя и у общего тоже есть. Эпидуралка считается более щадящей анестезией, поэтому стараются ее чаще использовать.
а как потом быстро шов заживает после «аргоновой сварки»?
Как решается вопрос вод на плановом кесаревом сечении — прокалывают пузырь на кресле или это происходит уже непосредственно по ходу операции?
много раз писала уже: самое правильное плановое КС, когда воды отошли и начались схватки. это КС приближенное к ЕР. но немногие врачи идут на такое (не знаю по каким соображениям, может не хотят долго ждать этого процесса).
меня КС именно так: посмотрели на кресле, тут же прокол пузыря. схватки начались где-то минут через 30. а КС само через 1,5-2 часа было. все грамотные акушеры-гинекологи советуют именно такое плановое КС.
анастезиолог решает вопрос в пользу эпидуралки, и соответственно роженица находится в сознании — прикладывают ли ребенка к груди сразу или только просто покажут и унесут?
прикладывают сразу, если с ребенком все хорошо.
потом если с мамочкой все хорошо, часов через 6-8 поднимают и приносят на кормление ребенка. через сутки по состоянию мамочки — отдают ребенка.
правда мне отдали раньше.
справлялась сама. многое от вашего настроя зависит.
тогда и КС не так страшно, как про него рассказывают.
Источники:
http://otzovik.com/review_534874.html
http://rostovmama.ru/forum/index.php?topic=41897.7705;wap2
http://www.u-mama.ru/forum/waiting-baby/pregnancy-and-childbirth/223002/
Популярные статьи:
legkie-med.ru
Кесарево сечение — роды или операция? | Красота и здоровье
Я этого не знала до той поры, когда УЗИ показало, что мой малыш находится в ягодичном предлежании, и врач в консультации произнесла: «Только кесарево». С того момента во мне поселился страх перед будущей операцией, и он жил и процветал, пока я не легла в роддом на сохранение.
Всё дело в том, что мы боимся неизвестности, и если эту завесу приоткрыть, порой на самом деле всё предстаёт в другом свете.
Полежав недельку в роддоме, я досконально изучила подробности и технику операции по рассказам врачей, «второродящих» соседок по палате и по многочисленным брошюрам и плакатам, в изобилии присутствовавших в отделении. Нет, конечно, страх не ушел совсем, но знание помогло мне немного смириться и не травмировать лишними стрессами будущего малыша. С вами я хочу поделиться своими воспоминаниями, ощущениями и эмоциями.
Если вам предстоит кесарево сечение, во-первых, помните, что это в первую очередь роды, а не просто операция, это процесс появления на свет маленького человечка, вашего ребенка! Уже один этот факт заставляет с нетерпением ждать дня родов.
Кесарево сечение бывает плановым и экстренным. Плановое — самое любимое врачами, потому что к нему можно подготовиться и подготовить роженицу, если во время беременности выясняется, что у нее могут быть проблемы при естественном родоразрешении. Экстренное проводят в том случае, когда проблемы обнаруживаются уже во время родов.
Чаще всего родоразрешение планируют на утренние часы. Рано утром вас отведут в предродовую и поставят клизму. Ощущения не из приятных, но без нее нельзя — после операции сходить в туалет будет делом проблематичным.
Потом сделают укол «для расслабления», обычно колют реланиум. Можно отказаться, но он очень хорошо снимает дрожь, которая колотит все тело, потому что неизбежность операции все-таки страшит. Затем вы немного полежите, пока не подействует укол. Когда вам станет совсем хорошо — вы готовы.
Вас отведут в операционную, помогут взгромоздиться на стол и поставят мочевой катетер. На фоне реланиума это не ощущается.
В операционной присутствуют: хирург, хирургическая медсестра, анестезиолог, акушерка и неонатолог — он примет малыша и займется им.
С анестезиологом вы еще накануне решите, будет ли общая или эпидуральная анестезия — укол в позвоночник, после которого женщина остается в сознании во время операции. На эпидуральную я не решилась, так как в нашем роддоме специализировались в основном на общей. Последнее воспоминание — капельница в вену.
Потом вы уже просыпаетесь в палате интенсивной терапии. Тут же вам сообщат о состоянии ребенка, его рост и вес. К сожалению, малыш будет находиться в отделении для новорожденных отдельно от вас, пока вы будете приходить в себя — это займет примерно сутки. За эти сутки вам поставят 3−4 капельницы с антибиотиками и будут колоть лекарство для сокращения матки.
На следующее утро вас переведут в обычную палату, поднимут на ноги и принесут ваш родной розовый комочек в свертке из пеленок. Медсестра покажет, как ухаживать за маленьким, и оставит вас вдвоем, если, конечно, вы в состоянии стоять на ногах.
Да, вам заниматься с малышом будет намного тяжелее, чем женщинам, родившим самостоятельно. Да, у вас будет болеть шов, несмотря на обезболивающие. Да, первые три дня вы будете ползать по коридору, согнувшись «буквой зю». Но все эти ощущения заглушит материнский инстинкт. Если малыш запищит, а вы будете в другом конце коридора в туалете — в три прыжка окажетесь у своей палаты, чтобы взять крошку на руки и прижать к груди.
Впереди у вас шесть-семь дней, в течение которых вам сделают еще две клизмы, на что понадобится все ваше мужество, так как живот будет болеть; малышу сделают прививку, 2−3 раза возьмут кровь из пальчика ножки, что для вас будет ещё страшнее, чем клизма.
В день выписки снимут швы, выдадут документы — и вы поедете домой! В вашей жизни открывается новая страница под названием «Материнство»! Но об этом уже в другой статье…

shkolazhizni.ru
Три вида кесаревых сечений | MamaMoldova
Есть три вида кесаревых сечения: плановое, экстренное и кесарево сечение в родах. И если о первых двух сегодня знают, наверное, все, что такое кесарево сечение в родах, понятно немногим. Но именно оно является самым благоприятным для ребёнка и для матери, и, если есть возможность выбирать, следует отдавать предпочтение именно этому виду рождения “верхним путём”. Сейчас расскажу, почему.
Итак, давайте ещё раз рассмотрим каждый вид популярной сегодня операции: кесарева сечения. Плановое кесарево – это то, которое заранее планируется врачом. То есть на основании показаний (абсолютных или относительных) или по заказу пациентки врач заранее принимает решение проводить кесарево, выбирает (иногда совместно с родителями) конкретную дату родов, и в этот день проводится операция. Дата выбирается произвольно, начала родовой деятельности никто не ждёт. Пришёл день икс – малыша извлекли из матки. Это неблагоприятный сценарий.
Экстренное кесарево сечение – это то, которое делается в срочном порядке непосредственно в процессе родов, так как здоровье и жизнь плода или матери находится под угрозой. То есть операцию в принципе никто не планировал, женщина собиралась рожать вагинальным путём, но потом в процессе родов что-то пошло не так (об относительных и абсолютных показаниях к кесареву сечению я напишу в другой статье, посвящённой этому виду рождения детей), и, чтобы спасти дитя или мать или обоих сразу, врачу приходится пациентку экстренно оперировать. Это также неблагоприятный сценарий, ещё более неблагоприятный, чем плановое кесарево. Вообще из всех видов кесаревых сечений экстренное – самое неблагоприятное.
Кесарево сечение в родах – это то, которое делается по плану, но только после начала родовой деятельности. То есть врач заранее решает, что операция необходима, но конкретный день не назначается – ждут, когда у женщины появится хотя бы один из признаков начинающихся родов (начинаются первые схватки, отходят воды, отходит слизистая пробка). Либо женщина изначально опять-таки решает родить сама, но уже в первой стадии родов становится понятно, что потребуется операция, при этом плод не страдает, жизни матери и малыша ничто не угрожает, и врач спокойно в родах производит операционное рождение. И именно такой сценарий является самым благоприятным из всех трёх возможных.
Знаменитый французский врач акушер-гинеколог Мишель Оден посвятил кесареву сечению целую книгу (“Кесарево сечение: безопасный выход или угроза будущему?”). Сейчас я читаю её второй раз, и открываю для себя всё более интересные нюансы рождения “верхним путём” и “нижним”. Так вот, именно в этой книге я узнала о трёх видах операции кесарева сечения, там же прочла, почему отдавать предпочтение стоит кесареву в родах.
Дело в том (учёные уже давно это предположили и начали исследовать), что ребёнок сам инициирует свои роды. Когда он полностью готов к выходу из матки, он подаёт материнскому организму сигналы в виде выделения определённых гормонов, и это начинает у женщины родовую деятельность. Именно поэтому у новорожденных при плановом кесаревом сечении, произведённом до начала родовой деятельности, гораздо чаще возникает нарушение дыхания (лёгкие ребёнка не успели достаточно созреть к моменту операции). В случае кесарева сечения в родах эти показатели значительно ниже. Мишель Оден пишет, что гормоны, которые мать и дитя выделяют во время родов, могут способствовать завершению созревания лёгких, вот почему так важно дождаться сигнала, подаваемого малышом.
Также врач приводит результаты исследований, показывающих, что у детей, родившихся в результате планового кесарева сечения до начала родовой деятельности, выше частота случаев аутизма (по сравнению с кесаревым в родах и экстренным кесаревым).
У деток, родившихся в результате планового кесарева сечения, произведённого до начала схваток, есть существенные физиологические отличия от новорожденных, родившихся вагинальным путём или путём кесарева сечения, сделанного в родах: у них иначе функционируют лёгкие и сердце, ниже уровень глюкозы в крови, ниже температура тела в первые полтора часа жизни, наблюдается иная иммунная реакция, а также ряд других различий.
Ещё один интересный и немаловажный факт, который Оден описывает в своей книге – кесарево сечение без родовой деятельности повышает вероятность возникновения трудностей с грудным вскармливанием. Также у женщин, которым было сделано плановое сечение без схваток, намного ниже шансы родить следующего ребёнка вагинальным путём, но если же операция была сделана уже после начала схваток, шансы VBAC (Vaginal Birth After Cesarian – вагинальные роды после кесарева сечения) значительно возрастают!

«Насколько это возможно, нужно избегать КС до наступления схваток, — рассказал Мишель Оден на своём выступлении в рамках «Paramana Doula Course» в 2018 году в Амстердаме. — Даже если мы почти наверняка знаем, что кесарево необходимо, идеально делать неэкстренное кесарево после наступления схваток. Ждать начало схваток, а потом делать операцию. Почему?
Кесарево до наступления схваток для ребёнка — это:
- депривация стресса. Физиологи объяснили, что стресс нам необходим время от времени. Учёные изучили детей, которые родились до наступления родов, они не побыли под воздействием гормонов стресса своих и матери. Эти гормоны, кортикостероиды, играют важную роль в дозревании лёгких. Когда наступают преждевременные роды, женщинам дают именно кортикостероиды. Основной гормон стресса плода, норадреналин, тоже играет роль в дозревании лёгких и других физиологических функций. Так, шведские исследования показали, что через 3-4 дня после рождения дети узнавали запахи, с которыми их знакомили сразу после родов. Запахи отличали все дети, кроме тех, кто был рождён путём КС до наступления схваток. Обоняние – это важно, так как именно обоняние помогает новорожденному узнавать свою мать и находить грудь.
- низкий уровень мелатонина. Факты говорят, что недостаток мелатонина обнаруживают у детей, рождённых кесаревым сечением до наступления схваток. А мелатонин оказывает защитное действие на ребёнка, это антиоксидант.
- в крови детей, рождённых КС до наступления схваток, низок фактор, влияющий на обмен жиров».
Для чего я всё это пишу. Не для того, чтобы запугать будущих мам, в чём меня часто обвиняют люди, не понимающие физиологию родов и значимость естественного рождения для ребёнка и матери. Я пишу эту статью для того, чтобы женщина, которой предстоит родить малыша верхним путём по показаниям или по собственному желанию, вместо планового кесарева до начала родов выбрала кесарево в родах и дождалась, чтобы кроха подал тот самый невероятно важный для него сигнал, говорящий о начале родовой деятельности и о том, что ребёночек полностью готов к встрече с новым миром. Ведь многие женщины просто не знают этих простых вещей, от которых зависит многое!
Всего самого доброго Вам и Ваших деткам!
Читайте также советы инструктора по пилатесу и мамы троих детей, как восстановиться после кесарева сечения.
То, что нужно знать о плановом кесаревом сечении was last modified: Май 4th, 2018 by admin
www.mamamoldova.com
ощущения во время и после операции / Mama66.ru
Женский организм приспособлен не только к вынашиванию ребенка, но и к родам. К сожалению, бывают случаи, когда его естественное появление на свет связано с рисками для жизни и здоровья обоих. Тогда проводится кесарево сечение, ощущения при хирургическом родоразрешении во многом зависят от вида анестезии и индивидуальных особенностей организма.
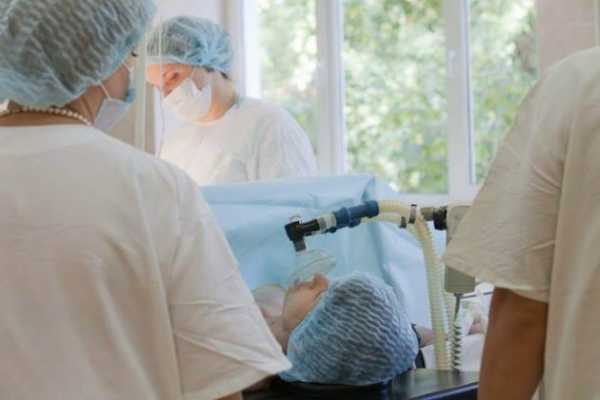
В настоящее время используется два вида наркоза: общий и регионарный, в том числе эпидуральный. Выбор зависит от особенностей протекания беременности, родов и состояния здоровья женщины.
Как определяется дата?
Дата проведения кесарева сечения зависит от того, в каком порядке оно проводится: в плановом или экстренном. Если о необходимости хирургического вмешательства известно заранее, например, определяется неправильное предлежание плода или у женщины анатомически узкий таз, то проведение операции назначается за несколько дней до предполагаемой даты естественных родов.
Иногда кесарево сечение необходимо провести до начала родовой деятельности (при предлежании плаценты). Операция назначается на сроке 38 недель, когда уже нет угрозы здоровью ребенка.
Бывают ситуации, при которых состояние здоровья женщины не позволяет выносить ребенка до конца срока. Например, при тяжелом гестозе, не поддающемуся лечению. Состояние сопровождается развитием отеков, нарушениями в кровообращении и работе почек, появлением судорожных припадков с потерей сознания и остановкой дыхания. В таких случаях родоразрешение выполняется на несколько недель или даже месяцев раньше положенного срока.
Экстренное кесарево сечение может проводиться при развитии осложнений до или в процессе естественного родоразрешения. Например, при появлении сильного кровотечения, разрыве матки, остром кислородном голодании плода, преждевременном излитии околоплодных вод.
Что происходит перед операцией?
Когда кесарево сечение проводится в плановом порядке, женщина направляется в роддом за несколько дней до операции. Врачи проводят осмотр, определяют готовность ребенка к рождению, оценивают состояние беременной.
За 18 часов до процедуры нужно отказаться от приема еды и напитков. Это необходимо для того, чтобы содержимое желудка не попало в дыхательные пути.
Перед операцией делается клизма. Если кесарево сечение экстренное, то может быть проведено промывание желудка. Затем женщину отводят или отвозят на каталке в операционную. Непосредственная подготовка к операции включает в себя установку катетера в мочевой пузырь, обработку живота дезинфицирующим раствором, введение анестезии.
Наркоз может быть общим или регионарным. К первому виду относится внутривенная, масочная и эндотрахеальная анестезия. Ко второму – эпидуральная и спинномозговая.
При общем наркозе сначала в вену вводится обезболивающее средство, а затем на женщину надевают наркозную маску, и сознание отключается. После этого врачи вводят в трахею трубку аппарата искусственной вентиляции легких, через которую может подаваться ингаляционный анестетик.
При регионарном обезболивании женщина остается в сознании, поэтому перед ее введением нижняя часть тела отгораживается ширмой. Разница между спинномозговой и эпидуральной анестезией в том, куда вводится обезболивающий препарат: в канал спинного мозга или в твердую мозговую оболочку.
Процедура практически одинаковая: сначала в нижнюю часть позвоночника ставят обезболивающий укол, затем вводят специальную иглу. При спинальном наркозе сразу через нее поступает анестетик (вводится вся доза). При эпидуральном в иглу вставляется катетер, по которому лекарство подается на протяжении всей операции. При введении укола и иглы могут появиться болевые ощущения, но после того, как препараты начинают действовать, боль проходит. Подробнее об отличиях между эпидуральной и спинальной анестезией →
Как проходит кесарево сечение?
Операция выполняется в несколько этапов:
- врач делает разрез брюшной стенки, чаще – поперечный над лобком, реже – продольный от пупка и ниже;
- извлекает ребенка за головку, ножку или тазовый сгиб;
- отдает ребенка акушеру, перерезает пуповину между зажимами;
- удаляет послед;
- зашивает разрез.
Когда кесарево сечение проводится под общим наркозом, никаких ощущений женщина не испытывает, так как находится в бессознательном состоянии. При регионарной анестезии теряется чувствительность от груди и до колен. Это ощущение часто пугает женщин, так как создается впечатление, что ног совсем нет или они не свои.

Анестетики не только обезболивают, но и снижают артериальное давление, поэтому после введения препарата часто возникает слабость, головокружение, потемнение в глазах. В редких случаях может появиться ощущение нехватки воздуха, связанное с воздействием введенных лекарств на мышцы грудной клетки, а также дрожь и недостаточное снижение болевой чувствительности.
Все эти состояния (кроме дрожи и потери чувствительности) корректируются врачом-анестезиологом: он может ввести в вену физиологический раствор и повышающие давление препараты, подать кислородную маску, добавить количество анестетика или изменить вид обезболивания.
Как проходит послеоперационный период?
То, как проходит послеоперационный период, во многом зависит от применяемой анестезии, а также от индивидуальных особенностей организма женщины. Все ощущения после кесарева сечения можно разделить на вызванные воздействием наркоза и связанные с самой операцией.
Последствия и ощущения после общего наркоза могут быть следующими:
- кашель и боль в горле из-за введения эндотрахеальной трубки, потеря или осиплость голоса, травма губ, языка – после неправильных или грубых действий анестезиолога;
- головные и мышечные боли, помутнение сознания, головокружения;
- тошнота и рвота;
- аллергические реакции.
Неприятные ощущения могут появиться и после регионарной анестезии, чаще всего они связаны с воздействием наркотического вещества на организм и способом его введения:
- спинальная и головная боль, дрожь в ногах обычно исчезают спустя несколько часов, в редких случаях продолжаются несколько дней или месяцев;
- несколько дней может быть нарушено мочеиспускание;
- тошнота, рвота;
- аллергические реакции.
Состояние женщины после кесарева сечения сопровождается ощущениями, характерными для любого хирургического вмешательства: боль в области разреза, усиливающаяся во время движений, некоторое повышение температуры, слабость, головокружения. Все эти симптомы проходят со временем, при сильной выраженности – корректируются медикаментозно.
Ощущения при кесаревом сечении зависят от вида анестезии и индивидуальных особенностей организма. При общем наркозе в процессе операции женщина находится в бессознательном состоянии, после того как действие препаратов заканчивается, могут появиться неприятные симптомы. При регионарном наркозе ощущения меняются с момента введения иглы с анестетиком и до полного прекращения действия препарата.
В любом случае послеоперационный период сопровождается болями в области разреза, слабостью, иногда – повышением температуры и другими осложнениями.
Автор: Ольга Ханова, врач,
специально для Mama66.ru
Полезное видео о кесаревом сечении
Советуем почитать: Каковы причины развития внематочной беременности?
mama66.ru
Осложнения, возникающие в ходе выполнения кесарева сечения
При выполнении кесарева сечения могут возникнуть трудности и осложнения: рубцово-спаечный процесс (после абдоминального родоразрешения и реконструктивно-пластических операций на матке), который может значительно осложнять вхождение в брюшную полость и стать причиной ранения мочевого пузыря и кишечника; трудности при выведении головки плода; кровотечения после извлечения плода, а также аспирационный синдром, синдром аортокавальной компрессии, тромбоэмболические осложнения, эмболия околоплодными водами, острый ДВС-синдром.Рубцово-спаечный процесс
Четкое знание топографической анатомии и строго послойное вскрытие брюшной полости позволяют избежать осложнений, обусловленных рубцово-спаечным процессом. При ранении мочевого пузыря производят его ушивание двухрядными викриловыми швами, а в послеоперационном периоде оставляют постоянный катетер в мочевом пузыре на 5 сут, регулярно промывают его антисептиками с обязательным применением препаратов нитрофуранового ряда. В случае повреждения стенки кишки восстановить ее должен хирург, владеющий техникой данной операции.Трудности при выведении головки плода
Выведение головки плода чаще всего затрудняется при недостаточно длинном или слишком высоко произведенном разрезе матки, а длительные манипуляции с головкой плода могут привести к травмам шейно-грудного отдела позвоночника плода [Савельева Г.М. и др., 1989]. Для того чтобы избежать этого осложнения, нужно производить достаточно большой разрез на матке — не менее 10— 12 см, сопоставимый с большим сегментом головки плода [Козаченко В.П., 1979; Персианинов Л.С. и др., 1979; Серов В.Н. и др., 1989].Кровотечение
Кровотечение в ходе выполнения кесарева сечения может быть обусловлено ранением сосудистого пучка или гипотонией матки. Повреждение восходящей ветви маточной артерии происходит при извлечении крупного плода, несостоятельности рубца на матке либо в результате недоучета топографического положения матки, т.е. разрез ротированной матки производят не в центре нижнего сегмента, а ближе к одному из ее ребер (чаще левому) и он переходит на сосудистый пучок.Мерой профилактики данного осложнения является выполнение разреза матки строго по центру нижнего сегмента и дугообразно вверх; в ряде случаев (при рубцовых изменениях нижнего сегмента матки) возможно вскрытие матки в латеральных отделах по методу Дерфлера. При повреждении сосудистого пучка следует перевязать восходящую ветвь маточной артерии, а иногда при продолжающемся кровотечении возникает необходимость в перевязке внутренней подвздошной артерии или даже удалении матки.
При возникновении гипотонического кровотечения следует повторно ввести утеротонические препараты, произвести массаж матки, при необходимости наложить зажимы на магистральные сосуды (маточные, яичниковые артерии) и быстро ушить рану матки [Серов В.Н. и др., 1997]. Окончательно судить об эффективности данных мероприятий можно только при зашитой матке. В случае их неэффективности показано удаление матки — надвлагалищная ампутация, а при явлениях коагулопатии — экстирпация [Чернуха Е.А., 1990; Серов В.Н. и др., 1997].
Если кровотечение возникает в раннем послеоперационном периоде, то некоторые авторы допускают возможность осторожного выскабливания матки большой тупой кюреткой в расчете на то, что при этом будут удалены задержавшиеся дольки плаценты и децидуальная оболочка, которые явились причиной снижения тономоторной функции матки [Слепых А.С., 1986; Чернуха Е.А., 1990; Petiti T.J., 1985]. При неэффективности данных мероприятий показаны релапаротомия и удаление матки.
В ряде случаев затруднения при извлечении плода обусловлены предлежанием плаценты к линии разреза матки (placenta cesarea). В данной ситуации следует быстро отслоить плаценту до оболочек, вскрыть их и извлечь плод [Серов В.Н. и др., 1997]. Не рекомендуется рассекать плаценту и через нее извлекать плод, так как при этом новорожденный теряет много крови, что значительно осложняет течение раннего неонатального периода и обусловливает необходимость проведения ему гемотрансфузии.
Любое расширение объема операции в ходе выполнения кесарева сечения нежелательно и может быть проведено только по строгим показаниям: при миоме матки больших размеров (особенно с нарушением питания в узлах или при подслизистом расположении узлов), опухолях яичников, раке шейки матки [Слепых А.С., 1986; Серов В.Н. и др., 1989; Кулаков В.И. и Прошина И.В., 1996; Field Ch.S., 1988].
В этих клинических ситуациях объем оперативного вмешательства определяется характером сопутствующей патологии: при миоме матки производят удаление матки, а при доброкачественных опухолях яичников — резекцию их или удаление придатков матки. При выявлении во время беременности рака шейки матки показана экстирпация матки с придатками (простая или расширенная), в дальнейшем — сочетанная лучевая терапия. Если в ходе выполнения кесарева сечения обнаружена матка Кувелера, то после извлечения плода производят экстирпацию матки.
Наиболее часто абдоминальное родоразрешение расширяют, производя стерилизацию, что должно быть строго обосновано: врачебное заключение о наличии тяжелых заболеваний, повторное кесарево сечение (при котором извлечен живой здоровый ребенок), заявление женщины о ее согласии. Нежелательно расширение объема кесарева сечения за счет выполнения консервативной миомэктомии, так как при этом на матке образуются два рубца, что может привести к значительному ухудшению заживления рассеченной в нескольких местах стенки матки, т.е. намного увеличится риск развития несостоятельности шва на матке.
Консервативную миомэктомию можно производить только в крупных специализированных клиниках, имеющих опыт выполнения подобных оперативных вмешательств с тщательным дооперационным обследованием и подготовкой к вмешательству, адекватным ведением послеоперационного периода [Шмаков Г.С. и др., 1988; Кулаков В.И. и др., 1988].
Аспирационный синдром
Одним из наиболее тяжелых осложнений, возникающих во время выполнения кесарева сечения, является аспирационный синдром (синдром Мендельсона), развивающийся при регургитации желудочного содержимого с последующим попаданием его в легкие [Титова Т.В., 1986; Кулаков В.И., Прошина И.В., 1996; Серов В.Н. и др., 1997; Bassel G.M., 1985]. При этом желудочное содержимое разрушает альвеолярный эпителий, что приводит к уменьшению продукции сурфактанта, спадению альвеол и нарушению равновесия между вентиляцией и перфузией. Клиническая картина при этом синдроме характеризуется ларинго- и бронхоспазмом, острой дыхательной и сердечной недостаточностью, возникают цианоз, одышка, тахикардия, в легких выслушиваются сухие и влажные хрипы.Наиболее эффективным методом лечения данного синдрома является бронхоскопия, при которой устраняют обструкцию дыхательных путей. Необходимо проводить продленную ИВЛ. Параллельно вводят глюкокортикоиды внутривенно и эндотрахеально. Профилактикой данного тяжелого осложнения являются применение антацидных средств (антацид, тагомет, циметидин) и обязательное опорожнение желудка перед проведением наркоза, в случае необходимости в желудок вводят зонд. При проведении вводного наркоза рекомендуют применять положение Фовлера (приподнятый головной конец).
В.И. Кулаков и И.В. Прошина (1996) с целью профилактики аспирационного синдрома предлагают использовать катетер Фолея, который вводят через нос на расстояние 20—25 см за второе физиологическое сужение пищевода, где раздувают манжетку катетера до фиксации ее в пищеводе. Таким образом, раздутая манжетка катетера препятствует попаданию желудочного содержимого в легкие, что, по мнению автора, является оптимальной мерой профилактики аспирационного синдрома.
Синдром аортокавальной компрессии
У беременной или роженицы в положении лежа на спине может развиться опасный синдром сдавления нижней полой вены, или, точнее, синдром аортокавальной компрессии. Он возникает в результате давления беременной матки (масса которой накануне родов вместе с плодом, плацентой и околоплодными водами составляет около 6000 г) на нижнюю полую вену и брюшную аорту. Затруднение кровотока в нижней полой вене приводит к уменьшению венозного возврата к сердцу и сердечного выброса, в результате чего развивается гипотензия, а затруднение продвижения крови в брюшной аорте обусловливает снижение маточно-плацентарного кровотока, резкое ухудшение состояния внутриутробного плода и уменьшение кровоснабжения почек [Зильбер А.П., 1982; Серов В.Н. и др., 1989, 1997; Bassel G.M., 1985].Выраженный синдром аортокавальной компрессии может развиться накануне родов у 70 % беременных, а у 11 % из них он проявляется в виде «постурального шока». Факторами, способствующими возникновению данного синдрома, являются многоводие, многоплодие, длительная перидуральная анестезия. Клиническая картина при данной патологии характеризуется общей слабостью и затруднением дыхания беременной в положении лежа на спине, причем эти симптомы быстро исчезают при повороте женщины набок.
Мера профилактики данного синдрома — рациональное положение женщины на операционном столе, при котором производят смешение беременной матки влево. Это достигают путем наклона левого края стола на 15° или с помощью валика, который подкладывают под правую ягодицу пациентки: при этом матка перестает оказывать давление на нижнюю полую вену и брюшную аорту. После извлечения плода женщину переводят в горизонтальное положение.
Однако если сдавление нижней полой вены продолжается более 10 мин, то требуется провести интенсивную инфузионную терапию, направленную на восстановление центральной и периферической гемодинамики (в первую очередь введение реовазоактивных препаратов). Ни в коем случае не следует вводить катехоламины, так как они приводят к выраженной гипертензии и перегрузке кровообращения, которые проявляются острой сердечной недостаточностью.
Тромбоэмболические осложнения
Известно, что после кесарева сечения в 10—15 раз возрастает риск развития тромбоэмболических осложнений [Серов В.Н. и др., 1982, 1997; Айламазян Э.К., 1985; Репина М.А., 1986]. Факторами, способствующими их возникновению, являются хроническая венозная недостаточность, варикозное расширение вен нижних конечностей, перенесенные ранее тромбозы и тромбоэмболии, различные виды шока (при которых развивается ДВС-синдром), массивные гемотрансфузии, сочетание беременности со злокачественными опухолями матки, яичников, поджелудочной железы. Наиболее грозным и опасным для жизни осложнением является тромбоз сосудов головного мозга и легочной артерии.Тромбоз сосудов мозга проявляется внезапной головной болью, помрачением сознания, спастическими парезами, вялыми параличами, очаговой симптоматикой (гемиплегия), мозговой комой. Начальными симптомами данного осложнения могут быть эпилептиформные припадки, кратковременная потеря сознания.
При тромбоэмболии легочной артерии отмечаются одышка, сухой кашель, возбуждение, боли в груди, кровохарканье. При осмотре больных выявляют цианоз губ, тахипноэ, поверхностное дыхание, тахикардию, аускультативно выслушиваются хрипы в легких.
Основными методами диагностики данного осложнения являются рентгенологическое исследование легких, ЭКГ, ангиопульмонография. Рентгенологически устанавливают наличие треугольной тени инфаркта (расположенной верхушкой к корню легкого, а основанием — к периферии), исчезновение нормального сосудистого рисунка периферических ветвей облитерированной артерии, приподнятую диафрагму на стороне поражения, наличие плеврального выпота. При электрокардиографическом исследовании выявляют признаки перегрузки правых отделов сердца: изменение комплексов S1—Q3— Т3, появление P-pulmonale, инверсия зубца T (в отведениях V1 и V2).
При ангиопульмонографии обнаруживают внутрисосудистый дефект наполнения, облитерацию периферических ветвей легочной артерии, отсутствие сосудистого рисунка на различных участках легочной ткани. Диагностику всех тромбоэмболических осложнений облегчает исследование системы гемостаза, при котором выявляют выраженную хронометрическую и структурную гиперкоагуляцию, гиперагрегацию тромбоцитов, уменьшение содержания антитромбина III.
При тромбоэмболии легочной артерии рекомендуют проводить тромболитическую терапию (стрептаза, стрептокиназа в дозе 2 000 000—3 500 000 ЕД в течение 2—3 сут) под контролем системы гемостаза. В дальнейшем эффект лечения закрепляют с помощью прямых (гепарин) и непрямых (пелентан, фенилин) антикоагулянтов и антиагрегантов (ацетилсалициловая кислота, курантил). Мерами профилактики тромбоэмболии в акушерской практике являются эффективное лечение заболеваний, протекающих с хронической формой ДВС-синдрома, предупреждение коагулопатических кровотечений; специфическая и неспецифическая профилактика у всех послеоперационных больных; гемостазиологический контроль в группах высокого риска.
Эмболия околоплодными водами
Данное осложнение представляет опасность для жизни, так как является одной из основных причин возникновения шока и выраженных нарушений гемостаза [Бакщеев Н.С., 1977; Серов В.Н. и др., 1989, 1997]. Факторами, предрасполагающими к развитию осложнения, служат длительный гипертонус матки на фоне неадекватной стимуляции родовой деятельности, отслойка плаценты, многоплодная беременность, разрыв матки, зияние сосудов плацентарной площадки в ходе выполнения кесарева сечения.В типичных ситуациях эмболия околоплодными водами развивается остро, обычно в I или II периоде родов, значительно реже — в последовом или раннем послеродовом периоде. При проникновении околоплодных вод в кровоток матери отмечаются зябкость, озноб, повышенная потливость, возбуждение, кашель, рвота, судороги.
Затем развиваются главные симптомы — загрудинные боли, цианоз, острая сердечно-сосудистая недостаточность, кровотечение и кровоточивость, кома. Большинство больных умирают в течение 2—4 ч (летальность достигает 80 %) на фоне необратимых изменений, обусловленных кардиогенным и геморрагическим шоком.
Важнейшим диагностическим мероприятием, без которого невозможно проведение эффективной интенсивной терапии эмболии околоплодными водами, является исследование системы гемостаза. При появлении первых клинических признаков эмболии обнаруживают гиперкоагуляцию и гиперагрегацию тромбоцитов и I фазу ДВС-синдрома. При дальнейшем развитии патологического процесса выявляют гипокоагуляцию, обусловленную коагулопатией и тромбоцитопенией потребления: гипофибриногенемию и тромбоцитопению, увеличение времени свертывания цельной крови; на тромбоэластограмме определяется резко выраженная хронометрическая и структурная гипокоагуляция, а нередко фиксируется просто прямая линия, что свидетельствует об абсолютной несвертываемости крови.
Основными мероприятиями в терапии эмболии околоплодными водами являются борьба с дыхательной недостаточностью, купирование проявлений шока, предупреждение и лечение геморрагических осложнений. С этой целью осуществляют ИВЛ, вводят электролиты, плазмозаменяющие препараты, нативную и свежезамороженную донорскую плазму, раствор альбумина, переливают теплую донорскую кровь. При резко выраженном фибринолизе используют трасилол, контрикал, гордокс.
Основными мерами профилактики данного тяжелого осложнения следует считать адекватную терапию возникших осложнений беременности, рациональное ведение родов, своевременное выполнение абдоминального родоразрешения с учетом показаний и противопоказаний, правильным выбором метода операции и необходимой предоперационной подготовкой.
А.Н. Стрижаков, В.А.Лебедев
medbe.ru
