Летняя ангина: причины, лечение и профилактика
Летняя ангина: причины, лечение и профилактика
29.07.2019
Анонс: В летние месяцы вероятность заболеть ангиной весьма велика. Важно знать причины,
провоцирующие заболевание, а также меры эффективной профилактики.
Считается, что ангина, как и другие респираторные инфекции может появиться только зимой. Это
не так. Высокая температура и боль в горле часто возникают летом. С каждом годом все больше
людей обращаются к врачу именно с летней ангиной.
Источником заболевания является стрептококк, намного реже – пневмококк или стафилококк.
Они практически всегда в небольшом количестве присутствуют в органах дыхания.
Активизироваться их заставляют провоцирующие факторы. Летом из-за жары температура тела
повышается, поэтому все внутренние обменные процессы протекают быстрее. Из-за этого эффекта
все внутренние микроорганизмы размножаются намного активнее. Достаточно выпить слишком
холодную жидкость или съесть мороженое, чтобы почувствовать боль в горле.
резкий перепад температуры небные миндалины. Иногда заражение происходит извне,
поскольку ангина – очень заразная болезнь, с легкостью передающаяся от человека к человеку
воздушно-капельным путем.
Наиболее распространенные провоцирующие факторы:
1
Кондиционеры, особенно, когда создают перепад температуры между помещением и
улицей более 8С.
2
Холодная еда и напитки. Перегретая из-за жары слизистая полости рта после
переохлаждения легко воспаляется.
3
Поездки. Смена климата и акклиматизация негативно влияют на иммунитет.
4
Плавание в естественных водоемах и бассейнах на открытом воздухе. Происходит резкий
Все это намного легче объяснить взрослому, чем ребенку, которому в жару особенно сильно
хочется купаться и мороженого. Среди ранних симптомов ангины: резкий подъем температуры до
30-40С, боль в горле, ухудшение самочувствия, боль в теле, белый налет и гнойники на
миндалинах.
 При таких признаках стоит не откладывать посещение врача.
При таких признаках стоит не откладывать посещение врача.Самолечение недопустимо, поскольку только лабораторная диагностика позволит выявить
источник болезни – бактериальную инфекцию или вирус, чтобы врач смог назначить
соответствующий антибактериальный или противовирусный препарат. Дополнительно
уменьшают на время болевой синдром. При правильном лечении облегчение наступит через 7
дней.
Меры профилактики ангины:
1
Не пить и не есть холодное.
2
Включать кондиционер, не опуская температуру в помещении ниже +20С.
3
Регулярно менять фильтры внутри сплит-систем.
4
Осторожно купаться на пляже, избегая резкого переохлаждения.
5
Если отпуск запланирован на море, то отвести на поездку лучше как можно больше
времени, чтобы избежать слишком короткого перерыва между двумя акклиматизациями.
причины, симптомы, признаки, виды, осложнения, диагностика (анализы), лечение, профилактика
Ангина – острое заболевание инфекционной природы. Причиной чаще всего становятся стрептококки, которые поражают лимфоидную ткань глотки. Это неподвижная грамположительная бактерия, которая располагается парами, образуя цепочки. Чувствительна к антибиотикам, а при нагревании погибает за 30 минут.
Причиной чаще всего становятся стрептококки, которые поражают лимфоидную ткань глотки. Это неподвижная грамположительная бактерия, которая располагается парами, образуя цепочки. Чувствительна к антибиотикам, а при нагревании погибает за 30 минут.
Источником инфекции является болеющий человек. Механизм передачи от него микробов к здоровым людям – воздушно-капельный, а у детей первых 5 лет жизни – контактный.
Ангина – одно из самых заразных заболеваний, чаще всего диагностируется осенью и зимой. Однако случаи болезни фиксируются и в летний период, причем протекают они тяжелее, что связано с поздним обращением пациента к врачу, так как многие считают, что заболеть ангиной летом нельзя.
Причины ангины и факторы риска
Заразиться можно, получив вирусы, бактерии и грибки как из внешней среды, так и при попадании их на слизистую оболочку горла из источников инфекции внутри организма – это могут быть кариозные зубы, обострившийся синусит, ринит.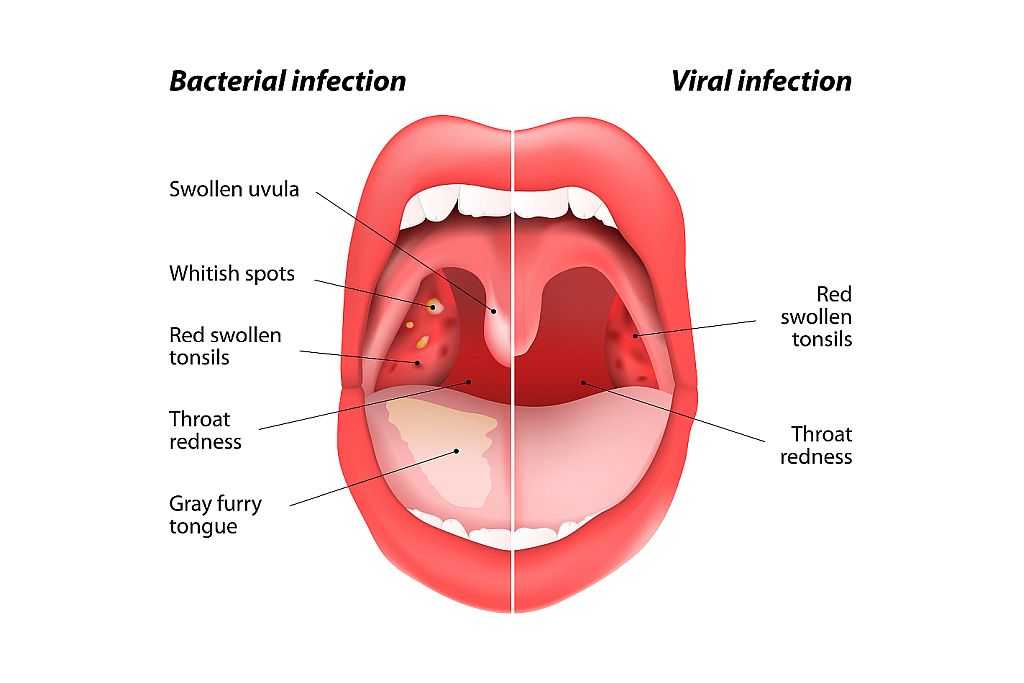
При ослаблении иммунной системы заболевание может быть спровоцировано условно-патогенной микрофлорой, которая в другое время не приносит никакого вреда организму человека.
Основная причина ангины – стрептококки, они выявляются в 85% всех случаев болезни. Все остальные случаи приходятся на другие микроорганизмы. Спровоцировать развитие болезни могут:
- переохлаждение;
- гиповитаминоз;
- нарушения носового дыхания;
- повышенная сухость воздуха;
- ОРВИ и ОРЗ;
- грипп.
Ангина у взрослых бывает относительно редко. Чаще в группу риска попадают пожилые люди в возрасте старше 60 лет, с имеющимися хроническими болезнями. Ангина у детей обычно возникает при общении с коллективом в детсадах или школах. Также большой риск заболеть существует у взрослых, которые в силу своей работы находятся в постоянном контакте с часто болеющими детьми.
Симптомы ангины
С момента попадания возбудителя заболевания на слизистую оболочку горла и до первых симптомов проходит не более 2-3 суток. Начинается болезнь остро с жалоб на повышенную температуру тела, иногда до значительных цифр, озноб, слабость и потливость. При осмотре отмечается гиперемия кожи лица, нарастает пульс. Лихорадка протекает постоянно. Эти признаки ангины относятся к интоксикации инфекционной природы.
Среди других проявлений – головная боль неопределенной локализации, мышечная и суставная ломота. Горло при ангине начинает болеть в первые же сутки. Сначала это происходит при попытке сглотнуть, а затем боль становится постоянной, усиливающейся в ночное время.
Еще один симптом при ангине – увеличенные лимфоузлы под челюстью. Они плотные, эластичные, не спаяны с тканями, которые их окружают.
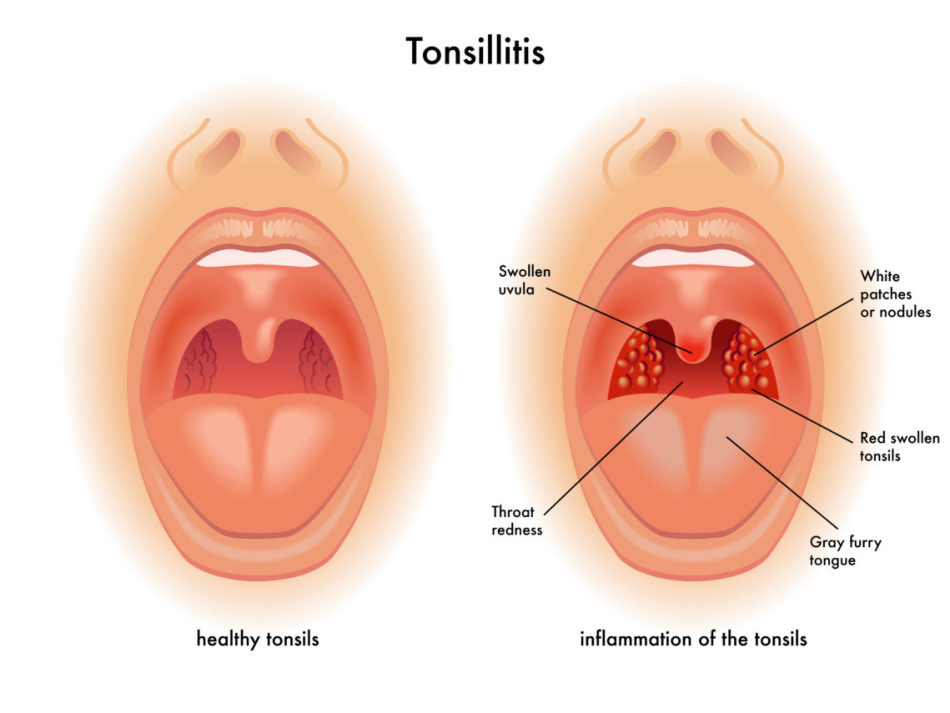
При осмотре полости рта отмечаются отечность и гиперемия миндалин. На этом фоне спустя несколько дней образуются белые пятна, которые возвышаются над слизистой.
Температура при ангине держится на протяжении нескольких дней на высоких цифрах, но при лечении она быстро спадает, что сказывается на общем состоянии пациента.
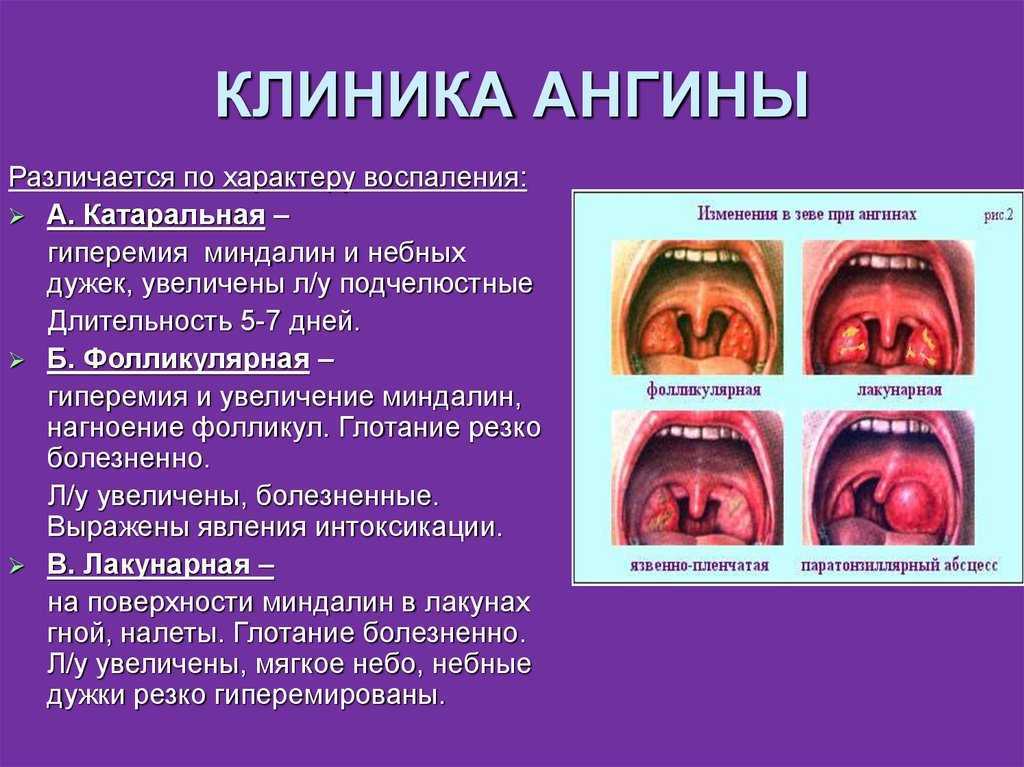
Виды ангины
Гнойная ангина развивается на 2-3-й день после заражения. На миндалинах образуются пятна гноя обычно желтого цвета, температура достигает 40 градусов, боль в горле становится практически невыносимой, а лимфоузлы под челюстью сильно раздуваются в размерах. Появляются чувство слабости, ломота в суставах, сонливость, разбитость, потеря аппетита.
Вирусная ангина появляется на фоне заражения аденовирусами или энтеровирусами. Чаще всего развивается у детей. В клинической картине характерным симптомом является отсутствие насморка. Все остальные проявления – повышенная температура, вялость, слабость, капризность, боль в горле, беспокойство – так же присутствуют, как и при других формах болезни.
Лакунарная ангина протекает с симптомами фолликулярной, но более тяжело. На покрасневших миндалинах появляется желтовато-белый налет. Он заполняет лакуны, а затем превращается в гной, что именуется в медицине как гнойно-лакунарное поражение миндалин.
Кандидозная или грибковая форма развивается на фоне заражения грибками. Чаще всего развивается при длительном приеме антибиотиков для лечения другого заболевания и редко бывает самостоятельной. Общие симптомы выражены слабо, интоксикация незначительна. Отмечается белый налет, который распространяется не только на миндалины, но и на щеки и язык.
Бактериальная ангина развивается на фоне заражения стрептококком, стафилококком, и в редких случаях – другими бактериями. Она протекает по классическому сценарию и становится самой частой причиной обращения к педиатру у детей возрастом до 5 лет, посещающих детские сады. Может выражаться в трех формах – катаральной, лакунарной, фолликулярной.
Фолликулярная ангина начинается с высокой температуры тела, боли в горле, отдающей в ухо. Появляются слабость, озноб, недомогание общего характера. У детей бывает рвота или понос, а отличительной особенностью является появление на гиперемированных миндалинах многочисленных желтовато-белых точек.
Появляются слабость, озноб, недомогание общего характера. У детей бывает рвота или понос, а отличительной особенностью является появление на гиперемированных миндалинах многочисленных желтовато-белых точек.
Многие пациенты задают врачам вопрос, в чем отличия ангины от тонзиллита. На самом деле это одно и то же заболевание, только иногда так называют обострение хронически текущего тонзиллита.
По степени тяжести болезнь бывает легкой, среднего течения и тяжелой. По клинической форме – первичной, которая возникла впервые за два года от момента перенесенного ранее заболевания, и вторичной. Вторичная развивается в течение двух лет после перенесенной впервые.
Осложнения ангины
Не стоит думать, что воспаление миндалин – простая и безобидная болезнь. При неправильном лечении или затянувшемся течении она может дать немало осложнений, которые способны повлиять на дальнейшую жизнь человека.
Большая часть осложнений начинает проявляться через 2-3 недели от момента выздоровления. Чаще всего диагностируется ревматическое поражение сердечной мышцы с образованием на ней рубцовых изменений. Это проявляется болью в области сердца, одышкой, тахикардией, головокружением и другими малоприятными симптомами.
Чаще всего диагностируется ревматическое поражение сердечной мышцы с образованием на ней рубцовых изменений. Это проявляется болью в области сердца, одышкой, тахикардией, головокружением и другими малоприятными симптомами.
В острый период заболевания врачи могут диагностировать и другие опасные осложнения – сепсис, паратонзиллярный абсцесс, синусит, медиастинит, затрагивающий органы средостения, заглоточный абсцесс.
В период выздоровления ангина может вызвать такие осложнения, как ревматическая лихорадка, инфекционно-токсический миокардит, полиартрит, гломерулонефрит, холецистохолангит.
Диагностика ангины
Диагностируется заболевание на приеме у врача. Однако при высокой температуре тела следует вызвать «Скорую помощь» на дом, так как может потребоваться госпитализация в стационар, особенно, если заболевание выявлено у маленьких детей.
Анализы при ангине включают в себя:
- общий анализ крови с определением СОЭ и подсчетом лейкоцитов;
- общий анализ мочи;
- определение С-реактивного белка в крови;
- ревматоидный фактор;
- анализ на антистрептолизин-О (АСЛ-О).

Среди других методик диагностики при ангине используются ЭКГ, мазок для посева и выявления возбудителя болезни.
Лечение ангины
Лечение ангины проводится врачом-инфекционистом, педиатром или терапевтом. При правильной терапии температура и боль в горле сначала снижаются, а затем полностью проходят всего за 3 дня.
Никакой специальной диеты не предусмотрено, но при сильной боли в горле лучше употреблять теплую и протертую пищу. Нужно пить много жидкости. Антибиотики при ангине применяют самые распространенные – препараты пенициллинового ряда и аминопенициллины прекрасно помогают.
Для симптоматического лечения проводится орошение горла, миндалин либо полоскание при ангине антисептическими растворами. Витаминно-минеральные комплексы помогают улучшить иммунитет, а обильное питье хорошо справляется с симптомами интоксикации. При повышенной температуре используются жаропонижающие средства.
Но никакие полоскания, таблетки для рассасывания, пастилки и другие местные средства не могут заменить антибиотики и могут считаться только вспомогательной терапией.
Прогноз и профилактика ангины
Чаще всего прогноз заболевания – благоприятный. Однако без лечения или если оно неправильное, а также при самолечении есть риск развития всевозможных осложнений.
Профилактические методы при этой болезни не разработаны. Это связано с тем, что основной возбудитель заболевания – стрептококк, а он является условно-патогенным микробом, который всегда присутствует в организме. В какой именно момент он может активизироваться и вызвать воспалительный процесс, предугадать невозможно. Поэтому стоит поддерживать иммунитет ведением активного образа жизни, закаливанием и здоровым питанием.
Стенокардия — Обзор — HSE.ie
Стенокардия – это боль в груди, вызванная уменьшением притока крови к сердечной мышце. Обычно это не опасно для жизни, но является предупреждающим признаком того, что вы можете подвергнуться риску сердечного приступа или инсульта.
Обычно это не опасно для жизни, но является предупреждающим признаком того, что вы можете подвергнуться риску сердечного приступа или инсульта.
Стенокардию можно контролировать. Вы можете снизить риск серьезных проблем, изменив образ жизни и лечение.
Симптомы стенокардии
Основным симптомом стенокардии является боль в груди.
Боль в груди, вызванная стенокардией, обычно:
- ощущение стянутости, тупости или тяжести – может распространяться на левую руку, шею, челюсть или спину чувство тошноты или одышка.
Подробнее о симптомах стенокардии
Когда обращаться за медицинской помощью
Если у вас не диагностирована стенокардия, срочно обратитесь к врачу общей практики, если у вас возникнет приступ боли в груди, который прекращается в течение нескольких минут после отдыха.

Они могут проверить, не связана ли проблема с сердцем, и направить вас в больницу для обследования.
Требуются немедленные действия: позвоните по номеру 999 или 112, чтобы вызвать скорую помощь, если:
- у вас боль в груди, которая не прекращается через несколько минут
Это может быть сердечный приступ.
Подробнее о том, как диагностируется стенокардия
Типы стенокардии
Существует 2 основных типа стенокардии, которые могут быть диагностированы:
- стабильная стенокардия (чаще) – приступы имеют триггер (например, стресс или физическую нагрузку) и остановиться в течение нескольких минут после отдыха
- нестабильная стенокардия (более серьезная) – приступы более непредсказуемы (у них может не быть триггера) и могут продолжаться, несмотря на отдых
У некоторых людей после стабильной стенокардии развивается нестабильная стенокардия.

Причины стенокардии
Стенокардия обычно вызывается сужением артерий, снабжающих кровью сердечную мышцу, из-за накопления жировых веществ.
Это называется атеросклерозом.
Вещи, которые могут увеличить риск атеросклероза, включают:
- нездоровое питание
- малоподвижный образ жизни
- курение
- возраст
- семейный анамнез атеросклероза или проблем с сердцем из вашей жизни.
Вам могут дать лекарство для:
- лечения приступов, когда они случаются (принимать только при необходимости)
- предотвращения повторных приступов
- снижения риска сердечных приступов и инсультов
Если лекарства не подходят или не помогают, может быть рекомендована операция по улучшению притока крови к сердечной мышце.

Узнайте больше о лечении стенокардии
Жизнь со стенокардией
Если ее хорошо контролировать, нет никаких причин, по которым вы не можете вести нормальный образ жизни со стенокардией.
Обычно вы можете продолжать заниматься своими обычными делами.
Одна из самых важных вещей, которые вам нужно сделать, — это внести изменения в здоровый образ жизни, например:
- придерживайтесь сбалансированной диеты
- сократите потребление алкоголя
- бросьте курить, если вы курите
- похудеть, если у вас избыточный вес
- регулярно занимайтесь физическими упражнениями – легкие упражнения обычно безопасны
Это может помочь снизить риск сердечно-сосудистых заболеваний приступы и удары.

Подробнее о жизни со стенокардией
Контент предоставлен NHS и адаптирован для Ирландии HSE
Этот проект получил финансирование от правительства Ирландии Sláintecare Integration Fund 2019.по Грантовому соглашению № 123.Последняя проверка страницы: 25 марта 2021 г.
Дата следующего рассмотрения: 25 марта 2024 г.Стенокардия — familydoctor.org
Что такое стенокардия?
Стенокардия — это заболевание сердца, которое вызывает боль или давление в груди. Однако не все боли в груди и давление связаны с сердцем.
Стенокардия бывает трех видов:
- Стабильная стенокардия. Это самый распространенный вариант. Это происходит, когда ваша сердечная мышца не получает достаточного притока крови во время периодов физической активности. Стабильная стенокардия имеет регулярный характер. Обычно лечится в течение более длительного периода.
 Лечение включает лекарства, а также постепенное возвращение к физическим упражнениям. Это предлагается в рамках программы кардиореабилитации. Это улучшает деятельность вашего сердца и может уменьшить факторы риска, которые способствуют прогрессированию заболевания.
Лечение включает лекарства, а также постепенное возвращение к физическим упражнениям. Это предлагается в рамках программы кардиореабилитации. Это улучшает деятельность вашего сердца и может уменьшить факторы риска, которые способствуют прогрессированию заболевания. - Нестабильная стенокардия. Это самое серьезное. Это может произойти без предупреждения, даже если вы не физически активны. И это не следует шаблону. Она длится дольше, чем стабильная стенокардия. Покой и лекарства не снимают нестабильную стенокардию. Это может быть предупреждением о сердечном приступе.
- Вариантная стенокардия. Это редкость. Обычно это происходит ночью или рано утром, когда вы отдыхаете. Это может вызвать сильную боль. Лекарства могут помочь.
Стенокардия может беспокоить вас, когда вы занимаетесь ходьбой, подъемом по лестнице, физическими упражнениями или уборкой. Вы должны обратиться в отделение неотложной помощи, если у вас есть боль в груди, которая не проходит.

Симптомы стенокардии?
- Боль или давление в груди
- Сильное потоотделение
- Трудно отдышаться
- Боль в руке, шее, челюсти или плече
- Тошнота
- Усталость (чувство чрезмерной усталости)
- Ощущение газообразования или расстройства желудка
- Боль, которая приходит и уходит
Что вызывает стенокардию?
Стенокардия — это форма болезни сердца. Это вызвано закупоркой артерий, которые снабжают сердце кровью. Некоторые факторы риска могут привести к сердечным заболеваниям, в том числе:
- Высокое кровяное давление
- Диабет
- Курение
- Высокий уровень холестерина
- Менопауза у женщин
- Семейный анамнез сердечно-сосудистых заболеваний в молодом возрасте
Как диагностируется стенокардия?
Ваш врач проверит ваши симптомы и расспросит вас о вашей семейной истории. Чтобы проверить наличие болезни сердца, ваш врач может назначить вам пройти один или несколько из следующих тестов:
- Электрокардиограмма (ЭКГ или ЭКГ).
 Это включает в себя прикрепление проводов и подушечек к груди. Он может обнаружить повреждение сердца и артерий. Если тест проводится во время стенокардии, он может определить, связана ли боль с сердцем.
Это включает в себя прикрепление проводов и подушечек к груди. Он может обнаружить повреждение сердца и артерий. Если тест проводится во время стенокардии, он может определить, связана ли боль с сердцем. - Стресс-тест. Это включает в себя ходьбу на беговой дорожке или прием определенных лекарств. На беговой дорожке к груди будут прикреплены те же провода и подушечки. Он может обнаружить любые отклонения в работе вашего сердца, пока вы физически активны.
- Рентген. Это дает вашему врачу изображение вашего сердца.
- Катетеризация сердца. Во время этого теста врач вставит очень длинную тонкую трубку в артерию на руке или ноге. Врач направит трубку в ваше сердце. Ваш врач введет краситель в артерии вокруг сердца. Они также будут делать рентген во время процедуры, чтобы искать закупорки.
Можно ли предотвратить или избежать стенокардии?
Лучший способ предотвратить стенокардию — предотвратить сердечные заболевания.
 Если у вас высокое кровяное давление, диабет и/или высокий уровень холестерина, следуйте плану лечения вашего врача. Если вы курите, остановитесь. Поддерживайте здоровую диету, здоровый вес и регулярно занимайтесь физическими упражнениями, чтобы избежать сердечных заболеваний. Если у вас уже есть заболевание сердца, перечисленные выше шаги важны, чтобы не допустить усугубления проблемы. Если у вас есть семейная история сердечных заболеваний, поговорите со своим врачом о способах снижения факторов риска, которые усугубляют ситуацию.
Если у вас высокое кровяное давление, диабет и/или высокий уровень холестерина, следуйте плану лечения вашего врача. Если вы курите, остановитесь. Поддерживайте здоровую диету, здоровый вес и регулярно занимайтесь физическими упражнениями, чтобы избежать сердечных заболеваний. Если у вас уже есть заболевание сердца, перечисленные выше шаги важны, чтобы не допустить усугубления проблемы. Если у вас есть семейная история сердечных заболеваний, поговорите со своим врачом о способах снижения факторов риска, которые усугубляют ситуацию.Лечение стенокардии
Тяжелую стенокардию часто лечат нитроглицерином. Иногда вашему врачу может потребоваться провести операцию на сердце, чтобы открыть заблокированные артерии. Также может потребоваться кардиореабилитация. В целом, стенокардию можно вылечить с помощью лечения болезни сердца. Если боль в груди вызвана чем-то другим, а не заболеванием сердца, врач порекомендует лечение этого состояния.
Жизнь со стенокардией
Жизнь со стенокардией означает контроль факторов риска.







 Лечение включает лекарства, а также постепенное возвращение к физическим упражнениям. Это предлагается в рамках программы кардиореабилитации. Это улучшает деятельность вашего сердца и может уменьшить факторы риска, которые способствуют прогрессированию заболевания.
Лечение включает лекарства, а также постепенное возвращение к физическим упражнениям. Это предлагается в рамках программы кардиореабилитации. Это улучшает деятельность вашего сердца и может уменьшить факторы риска, которые способствуют прогрессированию заболевания.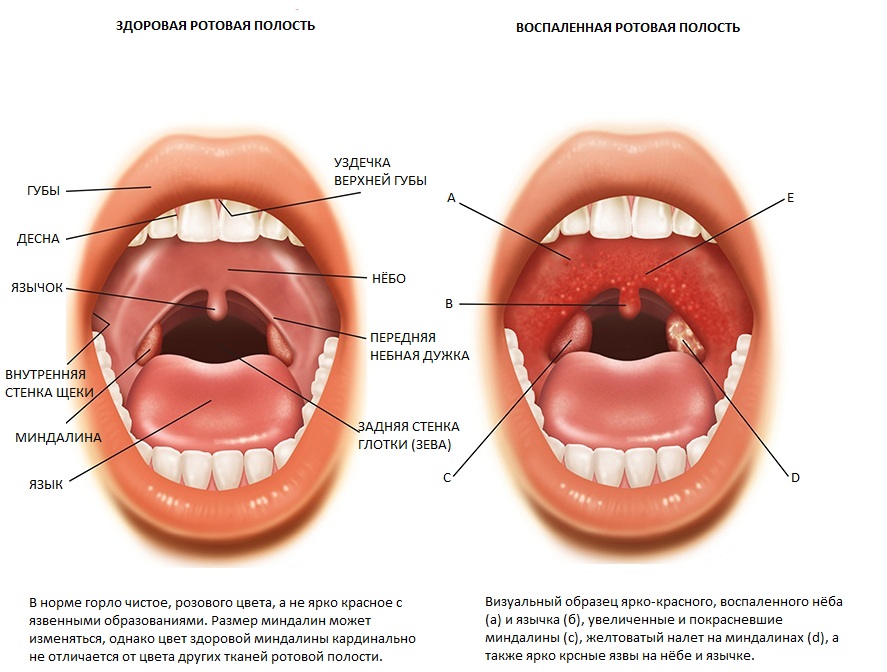
 Это включает в себя прикрепление проводов и подушечек к груди. Он может обнаружить повреждение сердца и артерий. Если тест проводится во время стенокардии, он может определить, связана ли боль с сердцем.
Это включает в себя прикрепление проводов и подушечек к груди. Он может обнаружить повреждение сердца и артерий. Если тест проводится во время стенокардии, он может определить, связана ли боль с сердцем. Если у вас высокое кровяное давление, диабет и/или высокий уровень холестерина, следуйте плану лечения вашего врача. Если вы курите, остановитесь. Поддерживайте здоровую диету, здоровый вес и регулярно занимайтесь физическими упражнениями, чтобы избежать сердечных заболеваний. Если у вас уже есть заболевание сердца, перечисленные выше шаги важны, чтобы не допустить усугубления проблемы. Если у вас есть семейная история сердечных заболеваний, поговорите со своим врачом о способах снижения факторов риска, которые усугубляют ситуацию.
Если у вас высокое кровяное давление, диабет и/или высокий уровень холестерина, следуйте плану лечения вашего врача. Если вы курите, остановитесь. Поддерживайте здоровую диету, здоровый вес и регулярно занимайтесь физическими упражнениями, чтобы избежать сердечных заболеваний. Если у вас уже есть заболевание сердца, перечисленные выше шаги важны, чтобы не допустить усугубления проблемы. Если у вас есть семейная история сердечных заболеваний, поговорите со своим врачом о способах снижения факторов риска, которые усугубляют ситуацию.