Обязательная вакцинация: когда, как и зачем
В последнее время в Беларуси, как и в других странах, не прекращаются дискуссии на тему обязательной вакцинации, поэтому у родителей возникает множество вопросов, касающихся прививок.
Представляем информацию о прививках, входящих в Национальный календарь обязательной вакцинации.
Вирусный гепатит В (ВГВ)
Это заболевание, которое поражает печень. И если в младенчестве возникает острый вирусный гепатит В, то практически в 90% случаев он переходит в хроническую форму, создавая в дальнейшем риск развития цирроза и рака печени. В этих случаях, к сожалению, даже пересадка печени не всегда помогает. Лечение гепатита В длится долго и не всегда является эффективным. Иногда развивается молниеносная форма, быстро приводящая к смерти.
Современные вакцины против ВГВ содержат не целый вирус, а только его отдельный компонент, который при введении в организм не может вызвать заболевание, но обеспечивает выработку защиты. Кроме этого, в состав вакцины входят незначительные количества веществ, которые усиливают иммунный ответ организма и способствуют сохранению качества вакцины.
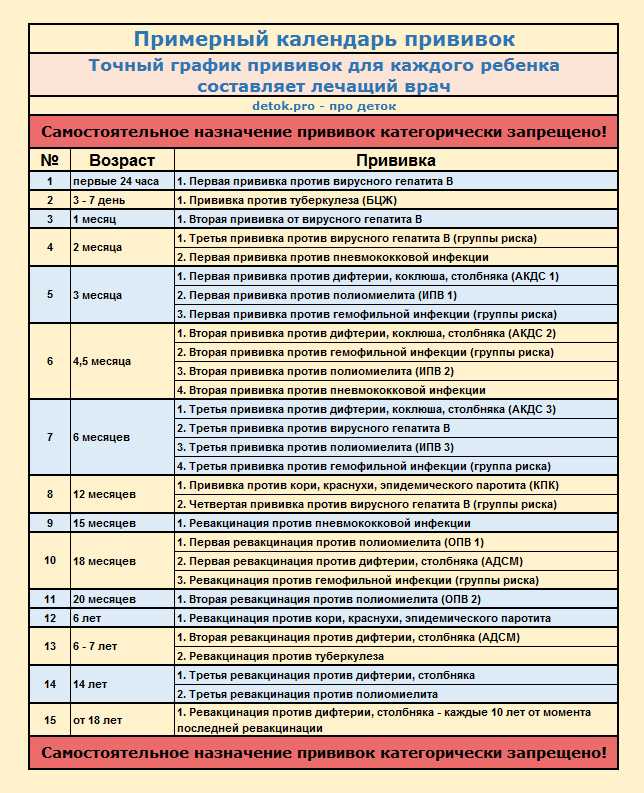
Схема вакцинации (курс из трех прививок, формирующий базовый иммунитет): первые 12 часов – 1 месяц – 5-6 месяц (в зависимости от индивидуального графика). Именно такая схема вакцинации обеспечивает ребенку защиту на 10. 20 и более лет. Ревакцинация (то есть поддерживающая прививка) не проводится. Переносится эта прививка достаточно хорошо. Примерно у 5-7 деток из 100 привитых может наблюдаться незначительное повышение уровня билирубина. Это состояние проходит самостоятельно, без какого-либо лечения. У 1-2 деток из 100 привитых могут возникать местные проявления в виде уплотнения в месте введения вакцины.
Туберкулез
Туберкулез – это хроническая бактериальная инфекция, которая занимает одно из первых мест в мире по показателям заболеваемости и смертности. Заражение происходит воздушно-капельным путем от больных, которые выделяют палочку туберкулеза с мокротой при чихании, кашле, разговоре. Возбудитель туберкулеза способен поразить многие органы и системы организма: легкие, мозг, почки, кости, глаза, кожу, лимфатическую систему. Наиболее тяжелые формы туберкулеза возникают у новорожденных детей.
Наиболее тяжелые формы туберкулеза возникают у новорожденных детей.
Вакцинация против туберкулеза проводится однократно в период с 3 по 5 сутки жизни ребенка. После введения вакцины в период до одного года может длиться поствакцинальный процесс, за развитием которого наблюдают врачи-педиатры. По окончанию этого процесса у деток в месте введения вакцины формируется маленький незаметный рубчик в размере 0,5-1 см.
Какой цели мы добиваемся с помощью данной вакцины?
Вакцины против туберкулеза защищают от наиболее тяжелых форм заболевания (таких как поражение головного мозга, костей и т. д.). И нужно отметить, что эффект есть, эти тяжелые случаи у нас не регистрируются. Однако, если мы откажемся от вакцинации, они появятся вновь.
В последующем один раз в год ребенку будет проводиться туберкулиновая проба (реакция Манту), которая не является прививкой (не формирует защиты). Проба Манту – это диагностический тест, по результатам которого можно судить о возможном «столкновении» организма с возбудителем туберкулеза.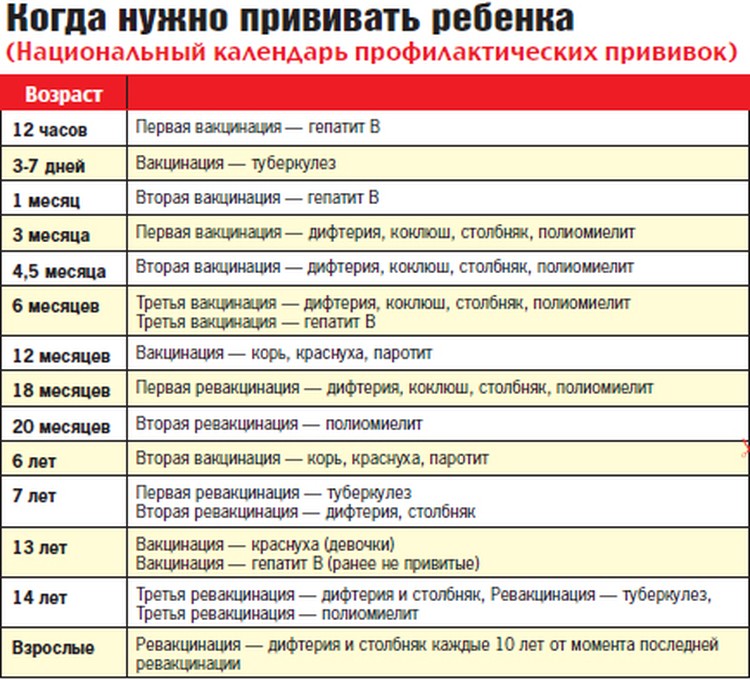 В 7 лет, если эта реакция отрицательная, необходима ревакцинация. То же самое касается и 14 лет: если реакция Манту отрицательная и ребенок относится к группе риска (например, дети из неблагополучных семей), то проводится еще одна ревакцинация.
В 7 лет, если эта реакция отрицательная, необходима ревакцинация. То же самое касается и 14 лет: если реакция Манту отрицательная и ребенок относится к группе риска (например, дети из неблагополучных семей), то проводится еще одна ревакцинация.
Как переносится прививка?
Через 4-6 недель после проведения прививки в месте инъекции появляется пятно. Затем инфильтрат (участок ткани, увеличенный в объеме и повышенной плотности) диаметром не более 5-10 мм. В дальнейшем там образуется пузырек-гнойничок (его размер не превышает 10 мм) с прозрачным, а затем мутным содержимым, потом – корочка. Через 5-6 месяцев у большинства детей остается нежный поверхностный рубчик, наличие которого свидетельствует о сформировавшейся защите от туберкулеза.
Место введения вакцины нельзя обрабатывать йодом и другими дезинфицирующими растворами, а также накладывать повязку. Нельзя выдавливать содержимое пузырька. Если пузырек вскрылся, его не следует обрабатывать чем-либо – вскоре он подсохнет и превратиться в корочку. Ее нельзя удалять или тереть мочалкой при купании.
Ее нельзя удалять или тереть мочалкой при купании.
Прививка против туберкулеза – эта та прививка, на которую развивается наибольшее количество осложнений. Но сразу хочется разъяснить: на 15 тысяч прививок против туберкулеза развивается 10 осложнений. В чем они проявляются? В основном это увеличение лимфатических узлов с той стороны, где была сделана прививка. Как правило, проблема решается при помощи консервативного лечения и детки выходят из этого состояния без всяких последствий.
Часто задаваемый вопрос: почему в других странах прививают только отдельных деток, а мы прививаем всех? Безусловно, это зависит от уровня заболеваемости. Вакцинация защищает в основном детей. И уровень заболеваемости туберкулезом среди них низкий. Для туберкулеза вакцинация – это только одно из профилактических мероприятий. Ряд других факторов оказывает серьезное влияние на уровень заболеваемости. Когда мы с помощью комплекса мероприятий обеспечим в нашей стране такой уровень заболеваемости, который существует, например, в странах Западной Европы, мы тоже будем вакцинировать только отдельных деток (относящихся к группе риска). Но на сегодняшний день ситуация в стране диктует другие требования.
Но на сегодняшний день ситуация в стране диктует другие требования.
Коклюш, дифтерия, столбняк (КДС)
Возбудитель коклюша вызывает длительнотекущее тяжелое инфекционное заболевание, которое характеризуется приступами судорожного кашля на фоне общей интоксикации организма (повышение температуры тела, нарушение сна и т.д.). Коклюш наиболее опасен осложнениями: носовыми кровотечениям, судорогами, воспалением легких, повреждением мозга и др. Отмечаются смертельные исходы заболевания, особенно у непривитых детей в возрасте до 6 месяцев. Ежегодно в мире от осложнений, вызванных коклюшем, умирает около 350 тыс. человек. Возбудитель коклюша легко передается от больного человека к здоровому воздушно-капельным путем при кашле и разговоре.
Возбудитель дифтерии при попадании в организм вырабатывает токсин, который поражает сердечно-сосудистую и нервную системы. При заболевании дифтерией поднимается температура тела, возникают боли при глотании, миндалины покрываются сероватой пленкой, развивается отек слизистой и сужение дыхательных путей. Больной может умереть от удушья. ИЗ 100 непривитых при заболевании дифтерией 10 человек умирают. В случаи выздоровления часто имеют место тяжелые осложнения со стороны сердечно-сосудистой системы, почек и надпочечников. Заразиться дифтерией достаточно просто: возбудитель передается от человеку к человеку воздушно-капельным путем (т.е. при разговоре, чихании, кашле и т.д.). Причем источником инфекции может быть здоровый человек бактерионоситель).
Больной может умереть от удушья. ИЗ 100 непривитых при заболевании дифтерией 10 человек умирают. В случаи выздоровления часто имеют место тяжелые осложнения со стороны сердечно-сосудистой системы, почек и надпочечников. Заразиться дифтерией достаточно просто: возбудитель передается от человеку к человеку воздушно-капельным путем (т.е. при разговоре, чихании, кашле и т.д.). Причем источником инфекции может быть здоровый человек бактерионоситель).
Возбудитель столбняка при попадании в организм вырабатывает токсин, который обладает нервно-паралитическим действием. Практически в 100% случаев заболевание столбняком у непривитых лиц заканчивается смертельным исходом. Возбудитель столбняка распространен повсеместно не только в природе, но и на предметах домашней обстановки, обихода, одежде и т. д. заболевание развивается при попадании возбудителя столбняка на поврежденные кожные покровы (в раны, ссадины, царапины, порезы и т. д.).
Против этих трех инфекционных заболеваний используются комбинированные вакцины (в состав вакцины входят компоненты против 3-6 инфекций одновременно).
Схема вакцинации: 3, 4 и 5 месяцев. В 18 месяцев проводится ревакцинация. В дальнейшем против коклюша прививки не проводятся. А вот ревакцинация против дифтерии и столбняка проводится далее в 6, 11, (только против дифтерии) и 16 лет. Далее – взрослому каждые 10 лет, потому что этот иммунитет нужно поддерживать.
Как переносится эта прививка?
На прививку регистрируются такие реакции, как повышение температуры, а также местные реакции, то есть уплотнение, покраснение и болезненность в месте введения вакцины. Ребенок может быть плаксивым, перевозбужденным или, наоборот, сонливым, вялым, плохо кушать. Как правило, эти реакции не превышают 3 дней и проходят самостоятельно. Повышение температуры, как правило, связано с коклюшным компонентом вакцины.
Полиомиелит
Данное заболевание вызывается вирусом, который поражает нервную систему и заканчивается развитием стойких парезов (нарушение движений) и параличей (отсутствием движений) или смертельным исходом. Источником инфекции является больной человек или бессимптомный носитель. Заражение происходит при контакте с источником инфекции через загрязненные вирусом руки, предметы обихода, воду, пищевые продукты и т. д. С 2002 года Республика Беларусь, как и остальные страны Европейского региона, признана свободной от дикого вируса полиомиелита. Однако в ряде стран Азии и Африки в настоящее время продолжают регистрироваться случаи полиомиелита, вызванного диким вирусом, и вероятность его заноса в наш регион существует. Поэтому необходимо проводить прививки и создавать невосприимчивость к данной инфекции у каждого ребенка. С вязи с этим количество проводимых прививок постепенно уменьшается. Если раньше их было 9, то сейчас – 6.
Заражение происходит при контакте с источником инфекции через загрязненные вирусом руки, предметы обихода, воду, пищевые продукты и т. д. С 2002 года Республика Беларусь, как и остальные страны Европейского региона, признана свободной от дикого вируса полиомиелита. Однако в ряде стран Азии и Африки в настоящее время продолжают регистрироваться случаи полиомиелита, вызванного диким вирусом, и вероятность его заноса в наш регион существует. Поэтому необходимо проводить прививки и создавать невосприимчивость к данной инфекции у каждого ребенка. С вязи с этим количество проводимых прививок постепенно уменьшается. Если раньше их было 9, то сейчас – 6.
Схема вакцинации: она совпадает с вакцинацией против коклюша, дифтерии, столбняка. То есть это 3, 4, 5 месяцев. Поддерживающие прививки – 18 месяцев, 24 месяца, 7 лет.
Для проведения этой прививки применяется два вида вакцин: живая и инактивированная. Для вакцинации используется комбинированная схема, то есть начинают формировать защиту с помощью инактивированной вакцины, которая не содержит живого вируса.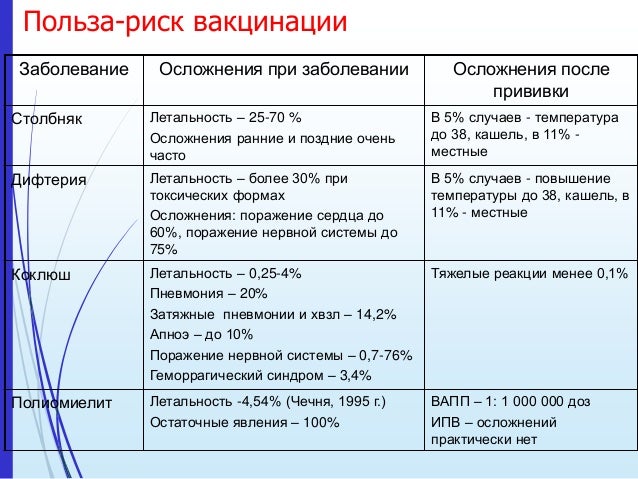 Затем прививки продолжаются уже с использованием живой полиомиелитной вакцины, обеспечивающей дополнительную защиту с помощью формирования местного иммунитета в кишечнике. Инактивированная вакцина вводится в виде укола, живая – в виде капель. Именно такая комбинированная схема дает наиболее высокий эффект.
Затем прививки продолжаются уже с использованием живой полиомиелитной вакцины, обеспечивающей дополнительную защиту с помощью формирования местного иммунитета в кишечнике. Инактивированная вакцина вводится в виде укола, живая – в виде капель. Именно такая комбинированная схема дает наиболее высокий эффект.
Как переносится прививка?
Это одна из самых хорошо переносимых прививок нашего календаря. Редко (примерно у 3-5 деток из 100) возникают местные реакции. Общих реакций на полиомиелитную вакцину, как правило, не бывает.
Корь, эпидемический паротит, краснуха.
Корь – это высокозаразное инфекционное заболевание. Вирус кори передается от больного к здоровому человеку при разговоре, кашле, чихании и т.д. Практически в 100% случаев не защищенные против кори лица восприимчивы к данной инфекции. Заболевание начинается с повышения температуры тела до 39-40, появление насморка, кашля, чихания, светобоязни. На слизистой рта и коже появляется сыпь. У детей первого года жизни корь протекает особенно тяжело: поражаются внутренние органы (печень, селезенка). После перенесенного заболевания нередко возникают осложнения: поражение мозга (энцефалит, менингоэнцефалит), легких (пневмония), органов слуха и т.д.
После перенесенного заболевания нередко возникают осложнения: поражение мозга (энцефалит, менингоэнцефалит), легких (пневмония), органов слуха и т.д.
Вирус, вызывающий заболевание эпидемическим паротитом, при попадании в организм здорового незащищенного человека начинает активно размножаться в слюнных железах. При этом происходит увеличение одной или несколько слюнных желез, повышается температура тела, развивается общее недомогание, боль в мышцах, потеря аппетита. Вирус может попасть от больного к здоровому не только воздушно-капельным путем, но и через загрязненные предметы (например, игрушки). Смертельных исходов при эпидемическом паротите не бывает. Однако заболевание опасно своими осложнениями:
- у мальчиков не редко поражаются половые железы, что в дальнейшем может быть причиной бесплодия,
- зачастую воспаляется поджелудочная железа и развивается панкреатит,
- поражается головной мозг, что приводит к развитию серозного менингита,
- воспаляются крупные суставы (артриты) и т.

- поражение органов слуха вследствие перенесенного эпидемического паротита приводит к полной глухоте.
Краснуха – это вирусная инфекция, которая передается от больного человека воздушно-капельным путем (при разговоре, кашле, длительном пребывании в одном помещении). У детей краснуха протекает, как правило, легко: незначительно повышается температура тела, появляется сыпь на коже, увеличиваются лимфатические узлы. У взрослых заболевание протекает тяжелее: нередки поражения суставов и внутренних органов. После перенесенной краснухи отмечаются осложнения в виде поражения головного мозга, почек и т.д. Заражение краснухой беременной женщины может заканчиваться трагично: мертворождением, преждевременными родами или рождением ребенка с уродствами. Такие дети остаются инвалидами на всю жизнь. У них имеются сочетание тяжелых врожденных пороков со стороны сердца, органов зрения (слепота), слуха (глухота), центральной нервной системы, печени и т.д.
Схема вакцинации: прививка делается однократно в 12 месяцев. В одном уколе вводится сразу три компонента. Для поддержания иммунитета в 6 лет проводится еще одна прививка. И формируется длительный иммунитет на 20 и более лет (по некоторым данным – пожизненный)
Вакцина против кори, эпидемического паротита, краснухи редко вызывает реакцию и поэтому считаются малореактогенными (после их введения появляется незначительное количество реакций). В первые сутки после иммунизации в месте введения вакцины могут появиться местные реакции в виде покраснения, болезненности ( у 2-6 из 100привитых). К концу первой недели после иммунизации (на 5-6 день) или через 10-11 дней после проведения прививки у 5-15 из 100 привитых возможно повышение температуры тела, незначительное недомогание. Все эти реакции являются закономерными и говорят о начале формирования защиты от инфекции. Редко могут отмечаться такие специфические поствакцинальные реакции, как кратковременная сыпь, незначительное увеличение затылочных или шейных лимфатических узлов и околоушных желез.
В любом случае при появлении у ребенка реакции либо других проявлений обязательно проинформируйте об этом своего педиатра, который оценит выраженность их проявления и при необходимости выдаст индивидуальные рекомендации.
Из всех существ на Земле особенно беззащитны наши дети. Суровый закон природы сталкивает их с первого вздоха с миллионами незаметных, но крайне опасных врагов. Это вирусы, бактерии и другие микроорганизмы. И борьба с ними, как известно истории человечества, выживали далеко не все! Так, до изобретения антибиотиков и профилактических прививок на Земле (а это мене 100 лет) детская, да и общая смертность от инфекций была выше в 10-20 раз! Чума, холера, корь и оспа унесла миллионы жизней, а сегодня, благодаря развитию профилактической медицины, некоторые из этих инфекций можно встретить только на страницах медицинских учебников. И заслугу прививок в этом отрицать глупо и невозможно.
когда делается, сколько раз, нужна ли, где сделать, отзывы
Корь относят к группе респираторных инфекций, вызываемых вирусом. Хотя эту инфекцию принято считать «детской», это совершенно не значит, что ею нельзя заболеть во взрослом возрасте. Более того, заражение корью у взрослых зачастую протекает крайне тяжело, и поэтому для создания стойкого защитного иммунитета, рекомендуются прививки от кори для взрослых. Их проводят как планово, согласно Национальному календарю, так и экстренно, при высоком риске контакта с зараженными людьми.
Если человек в детстве не переболел корью, значит, у него нет устойчивого против инфекционного иммунитета к этой болезни. Поэтому, контакт с опасным вирусом может грозить развитием тяжелой болезни. С этой целью от кори прививают не только детей, но и взрослых. Им прививки против кори ставят по плану, утвержденному в Национальном календаре вакцинации, либо по экстренным показаниям, если возникают вспышки инфекции, и важно защитить не болевших ранее граждан от опасной инфекции. Нередко одновременно с корью, людей прививают от краснухи и паротита, еще двух вирусных инфекций, которые могут быть опасны и для детей, и для взрослых.
Нередко одновременно с корью, людей прививают от краснухи и паротита, еще двух вирусных инфекций, которые могут быть опасны и для детей, и для взрослых.
Что такое корь
Инфекцию вызывает особый вирус – коревой. Он относится к группе респираторных и крайне заразных. Чаще и тяжелее других корью болеют дети раннего возраста и люди от 35 — 40 лет. Наиболее опасна корь для будущих матерей и пациентов с хроническими патологиями. У этих категорий прогнозируемо тяжелое и осложненное течение болезни, в том числе с развитием бронхитов, отитов, пневмонии и даже коревых энцефалитов.
Эта инфекция крайне заразна, вероятность инфицирования во время контакта с больным достигает почти 100%. В последние годы врачи отмечают неуклонный подъем заболеваемости корью, поэтому важно ставить прививки не только детям, но и взрослым.
Кому из взрослых и когда необходимо делать прививки от кори
Врачи отмечают, что взрослые заболевают корью несколько реже детей, но переносят инфекцию достаточно тяжело, нередко с осложнениями. Поэтому в рамках Нацкаленаря для взрослых утверждены прививки от кори, но разница с детьми заключается в сроках вакцинации и применяемых схемах.
Поэтому в рамках Нацкаленаря для взрослых утверждены прививки от кори, но разница с детьми заключается в сроках вакцинации и применяемых схемах.
Согласно этому документу, всем гражданам РФ до 35-лентнего возраста положена бесплатная прививка от кори. Но ее делают при одном условии – ранее (во взрослом возрасте) вакцинации не проводилось и человек не переболел корью в период детства.
Также показана бесплатная прививка от кори в ситуациях, когда пациент любого возраста контактировал с зараженным корью человеком (или риск такого контакта очень велик), но сам ранее не болел и не ставил прививок. Это будет иммунизация из двух прививок с промежутком в три месяца.
В среднем, защиты от одной вакцинации хватает на период 10 — 12 лет, ограничения по возрасту в отношении введения противокоревой вакцины не имеется, но после 35 лет она уже будет добровольной, а значит, не оплачивается из фонда ОМС и делается в частных медцентрах. Если возникает угроза вспышки кори в регионах, людям после 35 лет прививки также поставят бесплатно. Ревакцинируют взрослых от кори каждые 10 лет.
Ревакцинируют взрослых от кори каждые 10 лет.
Особенно рекомендована противокоревая вакцина определенным группам населения:
Всем женщинам, которые ранее не болели корью, и планируют в скором времени малыша. Заболевание корью в период вынашивания ребенка очень опасно, поэтому стоит заранее себя защитить. Но важно, чтобы от момента прививки до зачатия прошло не менее 3-х месяцев.
Людям, которые много путешествуют и посещают страны, где часто встречается корь. На сегодняшний день опасны Италия, Турция, Испания, Тайланд, Сингапур и некоторые другие страны. Прививку стоит сделать как минимум за 1 — 3 месяца до отъезда.
Всем людям от 1957 года рождения, если они не болели корью или давно прививались от нее (более 10 лет назад). Им стоит сделать хотя бы одну дозу прививки.
Людям от 15 до 35 лет, которые никогда ранее не получали прививки и не переболели корью, если это группа риска по заражению (медики, военные, студенты, учителя).
Если человек контактировал с больным корью в течение 3 суток можно провести экстренную вакцинацию. Это поможет защитить от инфекции, но затем нужно повторить инъекцию через 3 месяца.
Это поможет защитить от инфекции, но затем нужно повторить инъекцию через 3 месяца.
В связи с повышением заболеваемости корью среди взрослых Минздрав РФ рассматривает возможность продления в календаре вакцинации сроков прививки до 55 лет.
Какие существуют прививки от кори для взрослых
Для вакцинации против кори используются как моновакцины (в них есть только противокоревой компонент) и комбинированные средства (в них компоненты сразу от нескольких заболеваний). От кори прививают живыми вакцинами (в них вирусы ослаблены и безопасны). Инфекции такая вакцина вызвать не может, но запускает работу иммунной системы, чтобы сформировать стойкий иммунитет к заболеванию. В РФ применяют несколько зарегистрированных вакцин.
Сухая коревая вакцина (производство РФ). Двойная вакцина от кори и паротита (производство РФ). Ее применяют для вакцинации взрослых.
Приорикс (тривакцина производства Бельгии), она защищает сразу от трех инфекций – кори, свинки и краснухи.
Рувакс (монопрепарат производства Франции) защищает от кори на длительный срок.
MMR II (тривакцина производства США). Подходит как для экстренной вакцинации, так и для плановых прививок.
Отличие между вакцинами состоит в технике их производства. Импортные вакцины выращивают на куриных яйцах, поэтому их нельзя применять людям с аллергией на белки куриного яйца. Наши вакцины выращивают на перепелиных яйцах, они безопасны для аллергиков.
Все вакцины эффективны, после второго укола иммунитет развивают до 98% людей, и он может длиться до 20 — 25 лет.
Где можно сделать прививку от кори для взрослых
По графику вакцинации людям до 35 лет в плановом порядке можно провести вакцинацию в обычной поликлинике, по полису ОМС. Аналогично проводят и экстренную вакцинацию при вспышках кори в отдельных регионах.
Если вам нужна прививка после 35 лет или по необходимости, обычно ее проводят платно в прививочных центрах. Также при выборе вакцины, если нужна какая-то конкретная, вакцинация будет платной.
Также при выборе вакцины, если нужна какая-то конкретная, вакцинация будет платной.
Отзывы врачей о прививке от кори для взрослых
Врач-терапевт, эндоскопист, заведующая организационно-методическим кабинетом Лидия Голубенко:
– Хотя прививки от кори относятся к живым (с ослабленными вирусами), они совершенно безопасны для человека и создают надежный иммунитет против опасной инфекции. Важно проводить вакцинацию против кори регулярно, согласно календарю, так как сегодня в России наблюдается рост заболеваемости этой болезнью. И в немалой степени это связано с тем, что многие пренебрегают прививками, появляется все больше восприимчивых к кори людей, которые заболевают и разносят инфекцию среди окружающих. Корь – коварна, она может протекать крайне тяжело, и сыпь на коже – это не самая серьезная проблема. Гораздо опаснее такие осложнения как пневмония и коревой энцефалит.
Врач-невролог высшей категории Евгений Мосин:
– Одно из самых тяжелых и опасных осложнений кори – это энцефалит. Он лечится тяжело, так как нет специфических противовирусных лекарств, направленных именно против коревого вируса. Помимо этого осложнения, возможны и общая астения, вегетативные реакции нервной системы, осложнения со стороны респираторных органов. Для людей хроническими заболеваниями, лиц преклонного возраста такие осложнения могут стать фатальными. Поэтому стоит позаботиться о профилактике, особенно в сегодняшнее непростое время.
Он лечится тяжело, так как нет специфических противовирусных лекарств, направленных именно против коревого вируса. Помимо этого осложнения, возможны и общая астения, вегетативные реакции нервной системы, осложнения со стороны респираторных органов. Для людей хроническими заболеваниями, лиц преклонного возраста такие осложнения могут стать фатальными. Поэтому стоит позаботиться о профилактике, особенно в сегодняшнее непростое время.
Популярные вопросы и ответы
Какие могут быть побочные эффекты после прививки от кори?
Среди побочных эффектов после прививки возможны общее недомогание, простудо-подобные проявления, легкие высыпания на коже в период от 5 до 12 дня от прививки. Это связано с тем, что живой вакцинный вирус имитирует заболевание в организме, из-за чего тело реагирует слабыми симптомами. Подобные явления не опасны и не требуют какого-либо вмешательства.
Возможна реакция в месте укола в виде красноты и отечности, которая проходит в период 2-3 дней.
Сколько раз можно делать прививку от кори?
Прививку от кори рекомендовано повторять согласно графику вакцинации каждые 10 лет. Первый раз в сроки от 22 до 29 лет, затем через каждые 10 лет – в 32 — 39 лет, в 42 — 49 лет. Если схема вакцинации нарушена, стоит обсудить график прививок с терапевтом или иммунологом.
Tdap (против столбняка, дифтерии, коклюша) Вакцина: что нужно знать
Пропустить навигацию
Зачем делать прививку?
Вакцина Tdap может предотвратить столбняк , дифтерию и коклюш .
Дифтерия и коклюш передаются от человека к человеку. Столбняк попадает в организм через порезы или раны.
- СТОЛБНЯК (T) вызывает болезненное ригидность мышц. Столбняк может привести к серьезным проблемам со здоровьем, включая неспособность открыть рот, проблемы с глотанием и дыханием или смерть.
- ДИФТЕРИЯ (D) может привести к затрудненному дыханию, сердечной недостаточности, параличу или смерти.

- PERTUSSIS (aP) , также известный как «коклюш», может вызывать неконтролируемый, сильный кашель, который затрудняет дыхание, прием пищи или питье. Коклюш может быть чрезвычайно серьезным, особенно у младенцев и детей младшего возраста, вызывая пневмонию, судороги, повреждение головного мозга или смерть. У подростков и взрослых это может привести к потере веса, потере контроля над мочевым пузырем, потере сознания и переломам ребер из-за сильного кашля.
Вакцина Tdap
Tdap предназначена только для детей от 7 лет и старше, подростков и взрослых.
Подростки должны получить однократную дозу Tdap, предпочтительно в возрасте 11 или 12 лет.
Беременные должны получать дозу Tdap во время каждой беременности, предпочтительно в начале третьего триместра, чтобы защитить новорожденного от коклюша. Младенцы наиболее подвержены риску тяжелых, опасных для жизни осложнений коклюша.
Взрослые , которые никогда не получали Tdap, должны получить дозу Tdap.
Кроме того, взрослые должны получить бустерную дозу либо Tdap, либо Td (другая вакцина, которая защищает от столбняка и дифтерии, но не от коклюша) каждые 10 лет или через 5 лет в случае тяжелой или грязной раны или сжечь.
Tdap можно вводить одновременно с другими вакцинами.
Поговорите со своим поставщиком медицинских услуг
Сообщите своему поставщику услуг по вакцинации, если лицо, получающее вакцину:
- У вас была
- У пациента была кома, снижение уровня сознания или длительные судороги в течение 7 дней после предыдущей дозы любой противококлюшной вакцины (АКДС, АКДС или Tdap)
- Имеет судороги или другое заболевание нервной системы
- Имели когда-либо Синдром Гийена-Барре (также называемый «СГБ»)
- Испытывал сильную боль или отек после предыдущей дозы любой вакцины, защищающей от столбняка или дифтерии
В некоторых случаях ваш лечащий врач может принять решение отложить вакцинацию Tdap до следующего визита.
Людей с легкими заболеваниями, такими как простуда, можно вакцинировать. Людям с умеренным или тяжелым заболеванием обычно следует подождать, пока они выздоровеют, прежде чем получать вакцину Tdap.
Ваш лечащий врач может предоставить вам дополнительную информацию.
Риск реакции на вакцину
- После вакцинации Tdap иногда возникают боль, покраснение или отек в месте укола, легкая лихорадка, головная боль, чувство усталости и тошнота, рвота, диарея или боль в животе.
Люди иногда теряют сознание после медицинских процедур, включая вакцинацию. Сообщите своему врачу, если вы чувствуете головокружение, изменения зрения или звон в ушах.
Как и в случае с любым лекарством, существует очень малая вероятность того, что вакцина вызовет тяжелую аллергическую реакцию, другие серьезные травмы или смерть.
Что делать, если возникла серьезная проблема?
Аллергическая реакция может возникнуть после того, как вакцинированный человек покинет клинику. Если вы видите признаки тяжелой аллергической реакции (крапивница, отек лица и горла, затрудненное дыхание, учащенное сердцебиение, головокружение или слабость), позвоните по телефону 9-1-1 и доставьте человека в ближайшую больницу.
Если вы видите признаки тяжелой аллергической реакции (крапивница, отек лица и горла, затрудненное дыхание, учащенное сердцебиение, головокружение или слабость), позвоните по телефону 9-1-1 и доставьте человека в ближайшую больницу.
Если вас беспокоят другие симптомы, позвоните своему врачу.
О побочных реакциях следует сообщать в Систему отчетности о побочных эффектах вакцин (VAERS). Обычно этот отчет подает ваш лечащий врач, или вы можете сделать это самостоятельно. Посетите веб-сайт VAERS по адресу www.vaers.hhs.gov или позвоните по телефону 1-800-822-7967 . VAERS предназначен только для сообщения о реакциях, и сотрудники VAERS не дают медицинских консультаций.
Национальная программа компенсации ущерба от вакцинации
Национальная программа компенсации вреда, нанесенного вакциной (VICP), — это федеральная программа, созданная для компенсации людям, которые могли получить вред от определенных вакцин. Претензии в отношении предполагаемых травм или смерти в результате вакцинации имеют срок подачи, который может составлять всего два года. Посетите веб-сайт VICP по телефону www.hrsa.gov/vaccinecompensation или позвоните по телефону 1-800-338-2382 , чтобы узнать о программе и о подаче заявления.
Посетите веб-сайт VICP по телефону www.hrsa.gov/vaccinecompensation или позвоните по телефону 1-800-338-2382 , чтобы узнать о программе и о подаче заявления.
Как узнать больше?
- Спросите своего поставщика медицинских услуг.
- Позвоните в местный или государственный отдел здравоохранения.
- Посетите веб-сайт Управления по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) для получения вкладышей в упаковки вакцин и дополнительной информации по адресу www.fda.gov/vaccines-blood-biologics/vaccines
- Свяжитесь с Центрами по контролю и профилактике заболеваний (CDC):
- Позвоните по номеру 1-800-232-4636 (1-800-CDC-INFO) или
- Посетите веб-сайт CDC в www.cdc.gov/vaccines .
Информация о вакцине
Вакцина Tdap (против столбняка, дифтерии, коклюша)
06.08.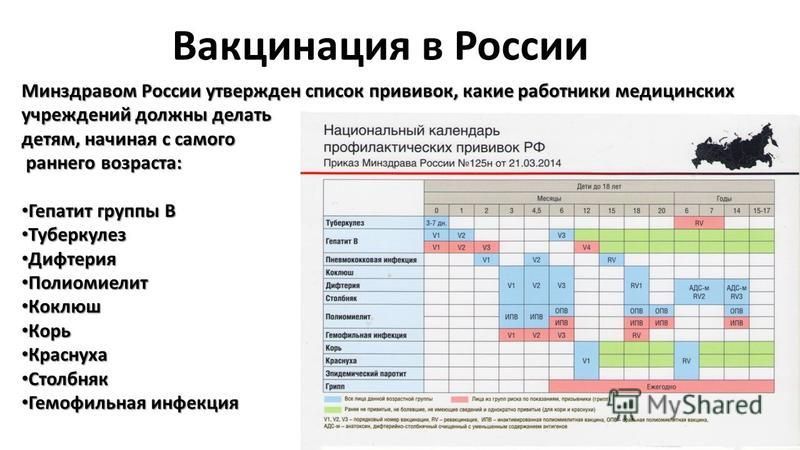 2021
2021
42 U.S.C. § 300aa-26
Департамент здравоохранения и социальных служб
Центры по контролю и профилактике заболеваний
Многие информационные сообщения о вакцинах доступны на испанском и других языках. См.
Hojas de información sobre vacunas están disponibles en español y en muchos otros idiomas. Посетите www.immunize.org/vis
- К началу страницы
Взрослые и вакцина против дифтерии, столбняка и коклюша (DTaP)
- Товары для дома
- Товары для здоровья
- Взрослые и вакцина против дифтерии, столбняка и коклюша (DTaP) 6 Geriaccine3 General for Health
- Взрослые, инфицированные коклюшем, могут легко передать заболевание младенцам, у которых симптомы могут быть тяжелыми.
 Поэтому рекомендуется, чтобы лица в возрасте от 10 до 18 лет, а также взрослые получали по крайней мере одну бесклеточную вакцину против дифтерии, столбняка и коклюша (DTaP).
Поэтому рекомендуется, чтобы лица в возрасте от 10 до 18 лет, а также взрослые получали по крайней мере одну бесклеточную вакцину против дифтерии, столбняка и коклюша (DTaP). - Все беременные женщины должны получить вакцину DTaP между 27 и 36 неделями беременности.
- Прививка от дифтерии и столбняка: необходимая вакцина для всех детей в возрасте 7 лет и старше. Эта вакцина представляет собой 3-кратный курс инъекций, вводимых в мышцу с интервалом 0, 1 и 6 месяцев. После этого каждые 10 лет следует проводить бустерную вакцинацию. Кроме того, больные с грязными ранами, которые могут быть заражены столбняком, а также беременные женщины также должны получить эту вакцину, если они еще не завершили курс прививок от дифтерии и столбняка.
- Цельноклеточная вакцина против дифтерии, столбняка и коклюша: каждый ребенок должен получить полный 5-кратный курс инъекций DTaP в мышцу, расположенную на верхней части бедра, в возрасте 2, 4, 6 и 18 месяцев, с последней инъекцией после в возрасте от 4 до 6 лет.
 В этом возрасте также доступна однократная комбинированная вакцина против гепатита В, полиомиелита и гемофильной палочки. Обратите внимание, что цельноклеточная вакцина DTaP не подходит для детей старше 7 лет или взрослых. Вместо этого этим группам рекомендуется получить прививку от дифтерии и столбняка (без коклюша).
В этом возрасте также доступна однократная комбинированная вакцина против гепатита В, полиомиелита и гемофильной палочки. Обратите внимание, что цельноклеточная вакцина DTaP не подходит для детей старше 7 лет или взрослых. Вместо этого этим группам рекомендуется получить прививку от дифтерии и столбняка (без коклюша). - Бесклеточная вакцина против дифтерии, столбняка и коклюша: изготовлена из токсинов, содержащихся в клетках дифтерии и столбняка, которые затем обрабатываются, чтобы гарантировать, что они больше не представляют угрозы инфекции, эта вакцина также содержит отдельную чистую форму зародыша коклюша. Эта программа включает 5-кратный курс инъекций, такой же, как и для цельноклеточной версии, и при необходимости может использоваться вместо этой версии. Людям, которые ранее испытывали побочные эффекты, такие как лихорадка и шок, от цельноклеточной вакцины, следует рассмотреть возможность получения бесклеточной версии на оставшуюся часть программы вакцинации, поскольку она обычно приводит к меньшему количеству побочных эффектов.

- Бесклеточная вакцина против дифтерии, столбняка и коклюша (подходит для детей старшего возраста и взрослых): У детей, завершивших программу 5-кратной вакцинации до 10 лет, иммунитет постепенно снижается. В этом случае ревакцинация необходима в возрасте от 10 до 18 лет. В прошлом такая вакцина обеспечивала защиту только от дифтерии и столбняка (но не от коклюша), поскольку прививка от коклюша подходила только для младенцев и могла привести к побочным эффектам, если ее вводить детям старшего возраста или взрослым. С тех пор была разработана бесклеточная бустерная вакцина DTaP для детей старшего возраста и взрослых, которая включала адаптацию чистоты коклюшных клеток и уменьшение их количества. Такие модификации означают, что эту вакцину можно вводить даже в тот же день, что и другие прививки, хотя отдельные инъекции по-прежнему необходимы.
Back to Home
дети
ОСОБЕННОСТИ:
После того, как наша программа вакцинации детей будет завершена, нам по-прежнему необходимо сделать некоторые важные дополнительные прививки во взрослом возрасте, включая вакцину против дифтерии, столбняка и коклюша (DTap). Вакцина защищает от следующих заболеваний:
Дифтерия: инфекционное бактериальное заболевание, симптомы которого обычно проявляются в течение 2–5 дней после заражения. Это заболевание серьезно поражает горло и носовой ход. Общими симптомами являются опухшие лимфатические узлы, высокая температура, боль в горле, затрудненное глотание, истощение, одышка и усталость. Им легко заразиться при контакте с биологическими жидкостями инфицированных пациентов.
Столбняк: бактериальное заболевание, серьезно поражающее центральную нервную систему. В тех случаях, когда пациенты не получают адекватной или своевременной медицинской помощи, столбняк может вызвать фатальные осложнения, при этом особенно опасны тяжелые легочные инфекции.
В тех случаях, когда пациенты не получают адекватной или своевременной медицинской помощи, столбняк может вызвать фатальные осложнения, при этом особенно опасны тяжелые легочные инфекции.
Коклюш: инфекционное бактериальное респираторное заболевание, которое на начальных стадиях проявляется симптомами, сходными с гриппом. Затем развивается сильный кашель, вызывающий у пациента чувство усталости и истощения, в то время как на шее может развиться варикозное расширение вен, что приводит к проблемам со зрением. Для тех, кто не был привит или не прошел курс прививок АКДС, осложнения, вызванные этим заболеванием, могут привести к летальному исходу.
Вакцина против дифтерии, столбняка и коклюша
Лучшей формой лечения болезни является, прежде всего, предотвращение заражения. Вакцина от дифтерии, столбняка и коклюша изготавливается из инфекций и токсинов каждого заболевания, которые обрабатываются, чтобы гарантировать отсутствие живых клеток, которые могут вызывать заболевание. Этот процесс означает, что вакцина одновременно безопасна и высокоэффективна для защиты реципиента от развития любого из этих заболеваний, если он получает полный курс вакцинации.
Этот процесс означает, что вакцина одновременно безопасна и высокоэффективна для защиты реципиента от развития любого из этих заболеваний, если он получает полный курс вакцинации.
Вакцина против дифтерии, столбняка и коклюша может поставляться в следующих формах:
Побочные эффекты вакцин
Активные ингредиенты вакцин были обработаны для обеспечения высочайшего уровня безопасности. Однако в некоторых случаях возможны побочные эффекты, такие как припухлость в месте инъекции, головная боль, истощение, тошнота и лихорадка. Эти симптомы, как правило, легкие, часто полностью исчезают в течение 2–3 дней. Пациенты могут лечить свои симптомы, прикладывая холодный компресс к больной или опухшей области и при необходимости принимая жаропонижающие препараты. Тем не менее, при ухудшении симптомов пациентам рекомендуется срочно обратиться за медицинской помощью.
Однако в некоторых случаях возможны побочные эффекты, такие как припухлость в месте инъекции, головная боль, истощение, тошнота и лихорадка. Эти симптомы, как правило, легкие, часто полностью исчезают в течение 2–3 дней. Пациенты могут лечить свои симптомы, прикладывая холодный компресс к больной или опухшей области и при необходимости принимая жаропонижающие препараты. Тем не менее, при ухудшении симптомов пациентам рекомендуется срочно обратиться за медицинской помощью.
Коклюш может возникнуть как у детей, так и у взрослых. Заболевание может передаваться даже детям раннего возраста, поэтому однократная бесклеточная вакцина DTaP настоятельно рекомендуется лицам в возрасте от 10 до 18 лет и взрослым, а также всем беременным женщинам в сроке 27–36 недель беременности.
Люди, которые отказываются от важной вакцины DTaP, могут оказаться в группе высокого риска, и у них могут развиться серьезные осложнения, приводящие к постоянной инвалидности или даже смерти в случае заражения одним из этих заболеваний.


 Поэтому рекомендуется, чтобы лица в возрасте от 10 до 18 лет, а также взрослые получали по крайней мере одну бесклеточную вакцину против дифтерии, столбняка и коклюша (DTaP).
Поэтому рекомендуется, чтобы лица в возрасте от 10 до 18 лет, а также взрослые получали по крайней мере одну бесклеточную вакцину против дифтерии, столбняка и коклюша (DTaP). В этом возрасте также доступна однократная комбинированная вакцина против гепатита В, полиомиелита и гемофильной палочки. Обратите внимание, что цельноклеточная вакцина DTaP не подходит для детей старше 7 лет или взрослых. Вместо этого этим группам рекомендуется получить прививку от дифтерии и столбняка (без коклюша).
В этом возрасте также доступна однократная комбинированная вакцина против гепатита В, полиомиелита и гемофильной палочки. Обратите внимание, что цельноклеточная вакцина DTaP не подходит для детей старше 7 лет или взрослых. Вместо этого этим группам рекомендуется получить прививку от дифтерии и столбняка (без коклюша).