Памятка по полиомиелиту | Министерство здравоохранения Калининградской области
Внимание!
Информация для родителей в связи регистрацией случаев
вакциноассоциированного паралитического полиомиелита.
В 2002 году Российская Федерация, как часть Европейского региона, объявлена территорией свободной от полиомиелита. В России и Калининградской области с 1997 года отсутствует циркуляция дикого вируса полиомиелита, однако в последние годы из-за увеличения числа непривитых против полиомиелита детей стали регистрироваться случаи вакциноассоциированного паралитического полиомиелита.
Вакциноассоциированный паралитический полиомиелит (ВАПП) — это полиомиелит, вызываемый вакцинными вирусами, которые выделяются из кишечника привитого ребенка в течение 1 — 2 месяцев после проведенной вакцинации оральной полиомиелитной вакциной.
Если в дошкольном учреждении проведена вакцинация оральной полиомиелитной вакциной, то в окружающую среду в течение этого времени поступает значительное количество вакцинных вирусов. Даже при идеальном соблюдении санитарных правил избежать вирусного обсеменения предметов окружающей среды очень трудно, что создает условия для их циркуляции и возможности инфицирования не привитых детей.
Даже при идеальном соблюдении санитарных правил избежать вирусного обсеменения предметов окружающей среды очень трудно, что создает условия для их циркуляции и возможности инфицирования не привитых детей.
Вакциноассоциированный паралитический полиомиелит возникает у не привитых детей (преимущественно детей с нарушением состояния иммунитета) при их тесном контакте с детьми, недавно (до 2 месяцев) вакцинированными живой оральной полиомиелитной вакциной.
В соответствии с требованием санитарных правил 3.1.2951-11 «Профилактика полиомиелита» в целях профилактики вакциноассоциированного паралитического полиомиелита (ВАПП) предусмотрена изоляция не привитых детей. Не привитые дети должны быть изолированы из коллектива сроком на 60 дней.
Несоблюдение данного требования создает угрозу жизни или здоровью ребенка, не прошедшего иммунизацию против полиомиелита.
В России в рамках национального календаря профилактических прививок проводится иммунизация против полиомиелита в 3 и 4,5 месяца инактивированной вакциной, в 6 месяцев — живой оральной полиомиелитной вакциной (ОПВ).
В возрасте 18, 20 месяцев и 14 лет также проводится ревакцинация против полиомиелита живой вакциной.
Предупреждаем родителей: при проведении прививок против полиомиелита в организованном детском коллективе живой оральной вакциной, существует риск заражения не привитых детей вакциноассоциированным паралитическим полиомиелитом.
Родители детей, не привитых против полиомиелита должны быть предупреждены медицинским персоналом о риске заражения не привитого ребенка и необходимости либо его прививки, либо — разобщения с детьми, недавно привитыми на срок до 60 дней.
Прививка от полиомиелита – зачем ее делать, как подготовиться, возможные осложнения
Прививка от полиомиелита – стоит ли ее делать и в каком возрасте
 Самым тяжелым проявлением полиомиелита является паралич – болезнь в этом случае будет начинаться сразу с резкого повышения температуры тела, у ребенка появляются кашель и насморк, могут присутствовать проблемы в работе пищеварительной системы. Буквально через три дня после начала заболевания от пациента будут поступать жалобы на боль в конечностях и спине. И только вакцина против полиомиелита может предотвратить заражение, благодаря ей не происходит эпидемиологических вспышек.
Самым тяжелым проявлением полиомиелита является паралич – болезнь в этом случае будет начинаться сразу с резкого повышения температуры тела, у ребенка появляются кашель и насморк, могут присутствовать проблемы в работе пищеварительной системы. Буквально через три дня после начала заболевания от пациента будут поступать жалобы на боль в конечностях и спине. И только вакцина против полиомиелита может предотвратить заражение, благодаря ей не происходит эпидемиологических вспышек.
Виды вакцин от полиомиелита
В современной медицине применяются два вида вакцин от рассматриваемого заболевания. Основное различие заключается в способе, которым осуществляется введение вакцины в организм ребенка:
- пероральная живая вакцина, которая содержит ослабленные живые вируса – закапывается в рот
- инактивированная вакцина, включающая в состав убитые дикие вирусы болезни – вводится путем инъекции.
Существует мнение, что пероральная вакцина более эффективна, именно после нее вырабатывается более крепкий иммунитет к заболеванию. Но некоторые врачи опровергают это мнение – дети нередко срыгивают после перорального введения вакцины, что делает невозможным правильный расчет дозировки, да и требования к ее хранению очень высокие. Известны случаи, когда возникают осложнения после прививки от полиомиелита – например, у ребенка может развиться собственно полиомиелит, либо артрит. В лучшем случае эти болезни поддаются лечению, а в худшем – проблема остается на всю жизнь.
Но некоторые врачи опровергают это мнение – дети нередко срыгивают после перорального введения вакцины, что делает невозможным правильный расчет дозировки, да и требования к ее хранению очень высокие. Известны случаи, когда возникают осложнения после прививки от полиомиелита – например, у ребенка может развиться собственно полиомиелит, либо артрит. В лучшем случае эти болезни поддаются лечению, а в худшем – проблема остается на всю жизнь.
Следуя выводам исследовательских программ, считается, что первую вакцинацию стоит проводить путем инъекции, а ревакцинацию – пероральным способом, потому что к этому времени у малыша уже есть крепкий иммунитет к болезни.
Подготовка к вакцинации
Прививка АКДС и полиомиелит проводится комплексно в возрасте ребенка 3 месяца. Главное требование – ребенок должен быть абсолютно здоров! Если у родителей есть какие-либо сомнения относительно здоровья своего ребенка, то лучше перенести день вакцинации на более поздний срок. Если у малыша аллергическая реакция, то об этом нужно сообщить лечащему врачу и также перенести сроки вакцинации.
Перед вакцинацией нужно обязательно пройти обследование у врача и получить разрешение от специалиста.
График прививок от полиомиелита
Родители должны знать, в каком возрасте нужно проводить вакцинацию ребенка. График прививок от полиомиелита:
- 1 вакцинация – 3 месяца
- 2 вакцинация – 4, 5 месяца
- 3 вакцинация – 6 месяцев
- ревакцинация 1 – 18 месяцев
- ревакцинация 2 – 20 месяцев
- ревакцинация 3 – 14 лет.
Прививка от полиомиелита в год детям не делается, но если ребенок вакцинируется вне графика (например, причиной переноса сроков прививок может стать болезнь малыша), то врач будет составлять индивидуальный график вакцинации.
Более подробно о том, сколько прививок от полиомиелита нужно делать и в какие возрастные рамки должна вписаться вакцинация, можно узнать на нашем сайте: https://www.dobrobut.com/.
Возможные последствия после вакцинации
Чаще всего никакой реакции на прививку от полиомиелита у ребенка нет – он ведет себя привычно, не капризничает.
Температура от прививки полиомиелита подниматься может, но это происходит не сразу после введения вакцины, а через 5-14 дней. Крайне редко родители могут отметить учащение стула, которое не носит интенсивный характер.
Чтобы избежать неприятных последствий, сразу после вакцинации нужно придерживаться некоторых правил:
- в течение недели не вводить в рацион ребенка новый продукт
- не перегревать и не переохлаждать малыша
- избегать контакта ребенка с больными людьми (даже простудные заболевания представляют в этот период опасность)
Полиомиелит – опасное инфекционное заболевание, никаких профилактических мер против него нет, поможет только вовремя проведенная вакцинация. Делать ли прививку от полиомиелита? Это должны решать родители – современное законодательство может только рекомендовать им некоторые прививки.
Связанные услуги:
Консультация педиатра
Вакцинация
Вакцинация против дифтерии, столбняка и коклюша (АКДС) и против полиомиелита
В 3 месяца начинается вакцинация против коклюша, дифтерии, столбняка, полиомиелита. В Национальный календарь защита от данных инфекций введена в 1953 году, а против столбняка с 1966. Для вакцинации используются следующие вакцины:
— АКДС – это адсорбированная комбинированная вакцина, которая содержит убитую цельную коклюшную палочку (поэтому она еще называется цельноклеточная), анатоксин (обезвреженный токсин) дифтерийный и анатоксин столбнячный. Это российская вакцина (Микроген) и ее использование практически ликвидировало дифтерию и столбняк и заметно уменьшило число случаев коклюша.
Единственное, что не нравится многим родителям – это подъем температуры в первые сутки – это вариант нормальной реакции на вакцинацию, так как клетки иммунной системы начинают активно работать в ответ на контакт с обломками коклюшной палочки.
Но вакцинопрофилактика постоянно совершенствуется, и в настоящее время выпускаются вакцины бесклеточные (или ацеллюлярные). Данные вакцины содержат только 2 или 3 коклюшных антигена, в их составе нет целой коклюшной палочки (до 3000 коклюшных антигена). Но на сегодня подобные вакцины только зарубежного производства. В России зарегистрировано несколько подобных вакцин:
— первая вакцина, зарегистрированная в России в начале 2000 годов – Инфанрикс (ГлаксоСмитКляйн, Бельгия). Вакцина содержит 3 коклюшных антигена, дифтерийный и столбнячный анатоксины.
— несколько позже зарегистрирована вакцина Инфанрикс гекса (ГлаксоСмитКляйн. Бельгия). В дополнение к составу предыдущей вакцины здесь содержится еще инактивированная вакцина против полиомиелита, гепатита В и вакцина Хиберикс (против гемофильной палочки, которая является причиной осложнений при ОРВИ у детей раннего возраста).
— Пентаксим (Санофи, Франция), зарегистрирована и с успехом применяется в России с 2008 года. В своей комбинации данная вакцина содержит еще и инактивированную (убитую) вакцину против полиомиелита, вакцину против гемофильной палочки.
В редакции основного приказа по вакцинации в рамках Национального календаря N125н от 13.04.2017 есть следующие дополнения – определены дети из группы риска для вакцинации против гемофильной палочки и полного курса вакцинации инактивированной полиомиелитной вакциной:
- С иммунодефицитными состояниями;
- С анатомическими дефектами, приводящими к резко повышенной опасности заболевания гемофильной инфекцией;
- С аномалиями развития кишечника;
- С онкологическими заболеваниями и /или длительно получающим иммуносупрессивную терапию;
- Рожденные от матерей с ВИЧ инфекцией;
- Находящиеся в домах ребенка;
- Недоношенные и маловесные дети.
Вакцинация и ревакцинация детям, относящимся к группам риска, может осуществляться иммунобиологическими лекарственными препаратами для иммунопрофилактики инфекционных болезней, содержащими комбинации вакцин (например, Пентаксим), предназначенных для применения в соответствующие возрастные периоды (редакция приказа МЗ РФ N 175н от 13. 04.2017г).
04.2017г).
Дети, не входящие в группу риска, могут по желанию родителей привиться бесклеточными препаратами для вакцинации против коклюша, дифтерии и столбняка платно. Информацию в таком случае можно получить у участкового педиатра.
Могут быть и другие варианты вакцинации детей, что зависит от возможностей регионального бюджета.
В 2016 году в России зарегистрирована вакцина Адасель (Санофи, Франция), она также не содержит целую коклюшную палочку, а содержание дифтерийного и столбнячного анатоксинов в составе меньше, чем в других препаратах. Данная вакцина, в основном, предназначена для ревакцинации детей старше 4 лет и взрослых (после 14 лет можно каждые 10 лет), так как иммунитет против коклюша недлительный.
Для детей, кто не привит вовремя и имеет возраст старше 4 лет, по Национальному календарю прививаются только против дифтерии и столбняка (вакцинация АКДС препаратом проводится до 4 лет, препаратом Инфанрикс гекса до 36 мес), но по желанию родителей может быть выполнена вакцинация и препаратами Пентаксим и Инфанрикс, так как они не имеют возрастных ограничений.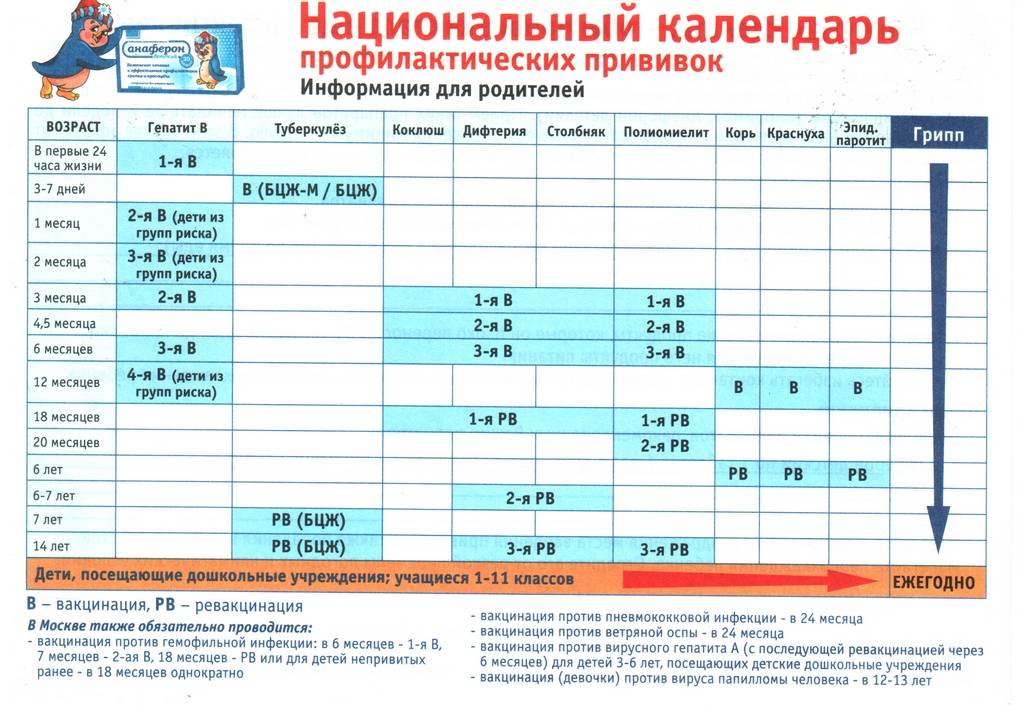
Для вакцинации против полиомиелита также существуют изменения в Национальном календаре с 2014 года.
Если раньше для массовой вакцинации с 1958-59 годов использовали живую ослабленную вакцину Сэбина (она содержала 3 вакцинных штамма полиовируса), далее для предупреждения вакциноассоциированного полиомиелита у привитых и у контактных непривитых с 2014 года схема вакцинации изменилась:
-V1 и V2 все дети получают инактивированную вакцину в 3 мес. и в 4,5 мес.,
-V3 в 6 мес. и последующие ревакцинации в 1 г 6 мес., 1 г 8 мес. и в 14 лет получают оральной полиомиелитной вакциной ОПВ, причем с весны 2017 года ОПВ содержит только 2 штамма прививочных вирусов – I и III- БиВак полио (ФНЦИРИП им Чумакова, Россия).
Инактивированные вакцины, зарегистрированные в России:
- Имовакс Полио (Санофи, Франция) – применяется на сегодня в составе комбинированной вакцины Пентаксим,
- Полиорикс (ГлаксоСмитКляйн, Бельгия) – применяется на сегодня в составе комбинированной вакцины Инфанрикс гекса,
- Полимилекс (Нанолек, Россия) – применяется для проведения V1 и V2 против полиомиелита с весны 2017 г.

Дифтерия – это серьезная инфекция, которой болеют и взрослые, и дети. Причина инфекции – дифтерийная палочка, которая передается воздушно-капельным путем, иногда через общие игрушки, предметы быта. Дифтерия поражает нос, глотку, гортань, реже – кожу, глаза. У больного образуются пленки в зеве, которые могут распространиться в нос и гортань и перекрыть дыхание. У детей до года пленки сразу переходят на гортань, голосовые связки, появляется круп (отек гортани). В этих случаях требуются неотложные мероприятия, иначе человек задохнется. Кроме того, дифтерия чревата серьезными осложнениями – поражением сердца, почек, нервной системы. Избежать заболевания можно только при своевременной вакцинации. Вакцинация защищает от токсина, вырабатываемого бактерией дифтерии, который и вызывает все жизнеугрожающие состояния.
Привитые люди не болеют тяжелой опасной формой дифтерии. У них возможно развитие ангины, но жизни это не угрожает.
Столбняк (тетанус) – острая инфекция с поражением нервной системы, вызванное токсином, который выделяет столбнячная палочка, когда попадает в рану из земли. Столбняк протекает крайне тяжело и может развиться в любом возрасте. Токсин поражает нервную систему, при этом возникают мышечные спазмы и судороги. Смертность при столбняке достигает 90%. Иммунитет при вакцинации формируется против токсина, как и при дифтерии.
Коклюш – заболевание с особым поражением дыхательной системы, характеризуется приступообразным «спазматическим» кашлем. Ребенок «заходится» в кашле до рвоты, покраснения лица и появлением мелких кровоизлияний на лице, склерах глаз. Особенно приступы кашля беспокоят ночью и под утро Коклюш опасен осложнениями- воспалением легких, а у маленьких детей – смертью из-за апноэ – остановки дыхания, судорогами и поражением мозга из-за кислородного голодания
Полиомиелит – вызывается тремя типами полиомиелитных вирусов, передаётся с водой и пищей. От полиомиелита, как правило, не умирают, но может остаться паралич или парез, чаще одной ноги, при котором конечность постепенно худеет и укорачивается, а ребенок или тяжело хромает, или совсем не может двигаться без поддержки. Иногда развивается паралич дыхательных мышц и человек не может дышать без помощи специальных аппаратов.
От полиомиелита, как правило, не умирают, но может остаться паралич или парез, чаще одной ноги, при котором конечность постепенно худеет и укорачивается, а ребенок или тяжело хромает, или совсем не может двигаться без поддержки. Иногда развивается паралич дыхательных мышц и человек не может дышать без помощи специальных аппаратов.
Вакцины АКДС и инактивированная против полиомиелита вводятся внутримышечно в переднебоковую поверхность бедра.
План вакцинации.
Вакцинация АКДС и против полиомиелита начинается в 3 мес. После проведения вакцинации и ревакцинации АКДС (см ниже), согласно календарю прививок, проводятся ревакцинации взрослых каждые 10 лет (вакциной АДС-М).
Вакцинация детей согласно календарю прививок:
|
Возраст |
|
|
Первая вакцинация АКДС и Полимилекс |
3 месяца |
|
Вторая вакцинация АКДС и Полимилекс |
4,5 месяца |
|
Третья вакцинация АКДС и БиВак полио
Ревакцинация 2 Бивак полио
Ревакцинация 2 АДС-м
Ревакцинация 3 АДС-м и БиВак полио
|
6 месяцев
20 месяцев
7 лет
14 лет |
Побочные эффекты.
Вакцина АКДС вызывает умеренные побочные эффекты: небольшая лихорадка в первые сутки; умеренная болезненность, покраснение и припухание в месте инъекции может возникнуть при V 3 или R 1. Повышение температуры тела (как правило, не выше 37,5 С) и легкое недомогание также могут наблюдаться в течение 1-2 дней после прививки, редко (до 4 % может быть подъем t выше 38). При t выше 38,5 необходимо дать в домашних условиях жаропонижающие препараты по рекомендации врача парацетамол или ибупрофен. В случае повторного подъема t или недостаточного ответа на жаропонижающие препараты нужно вызвать педиатра или скорую помощь и объем необходимой терапии назначит врач. Обтирания водкой или спиртом не рекомендуется.
У детей, склонных к аллергическим реакциям, может быть сыпь, поэтому педиатр может назначить противоаллергические препараты до и после вакцинации.
Серьезные осложнения, вызванные АКДС – иммунизацией редки; они происходят меньше чем в одном проценте случаев. Это могут быть судороги на фоне высокой температуры, поэтому детей с возможной реакцией рекомендуется прививать на фоне жаропонижающих средств (парацетамол или ибупрофен).
Для того, чтобы уменьшить число побочных эффектов на цельноклеточную АКДС вакцину, её можно заменить комбинированным аналогом (вакцина Пентаксим, Инфанрикс), в которых цельноклеточный коклюшный компонент (до 3000 антигенов) заменен на бесклеточный вариант (2-3 антигена), который практически не вызывает побочных реакций. Кроме того, комбинированные вакцины значительно снижают инъекционную нагрузку, позволяют уменьшить суммарную дозу дополнительных веществ (стабилизаторы вакцин, консерванты).
После прививки коклюша иммунитет недолгосрочный и спустя 5-7 лет можно заболеть коклюшем. Для ревакцинации в 7 лет, 14 лет и далее ч/з 10 лет можно использовать вакцину Адасель. Единственное, привитые могут заболеть в более стертой форме – в диагнозе может звучать бронхит или пневмония, может не быть характерных приступов спазматического кашля, но для непривитых такой больной является источником инфекции.
ПАМЯТКА ДЛЯ РОДИТЕЛЕЙ О ПРИВИВКАХ
Дата публикации: . Категория: Советы врача.
Категория: Советы врача.
Острый гепатит «В» — тяжелое инфекционное заболевание, характеризующееся воспалительным поражением печени. Перенесенный в раннем возрасте вирусный гепатит «В» в 50–90% случаев переходит в хроническую форму, приводящую в дальнейшем к циррозу печени и первичному раку печени. Чем младше возраст, в котором происходит инфицирование, тем выше вероятность стать хроническим носителем.
Туберкулез — заболевание поражает легкие и бронхи, однако возможно поражение и других органов. При туберкулезе возможно развитие генерализованных форм, в том числе и туберкулезного менингита, устойчивых к противотуберкулезным препаратам.
Коклюш -инфекционное заболевание дыхательных путей. опасным является поражение легких, особенно в грудном возрасте. Серьезным осложнением является энцефалопатия, которая вследствие судорог, может привести к смерти или оставить после себя стойкие повреждения, глухоту или эпилептические приступы.
Дифтерия — острое инфекционное заболевание, характеризующееся токсическим поражением организма, преимущественно сердечно-сосудистой и нервной систем, а также местным воспалительным процессом с образованием фибринного налета. Возможны такие осложнения как инф.-токсический шок, миокардиты, полиневриты, включая поражение черепных и перифических нервов, поражение надпочечников, токсический невроз.
Возможны такие осложнения как инф.-токсический шок, миокардиты, полиневриты, включая поражение черепных и перифических нервов, поражение надпочечников, токсический невроз.
Столбняк — поражает нервную систему и сопровождается высокой летальностью вследствие паралича дыхания и сердечной мышцы.
Корь — заболевание может вызвать развитие отита, пневмонии, не поддающей антибиотикотерапии, энцефалит. Риск тяжелых осложнений и смерти особенно велик у маленьких детей.
Эпидемический паротит — заболевание может осложняться серозным менингитом, в отдельных случаях воспалением поджелудочной железы. Свинка является одной из причин развития мужского и женского бесплодия.
РОДИТЕЛИ! ПОМНИТЕ! Прививая ребенка, Вы защищаете его от инфекционных заболеваний! Отказываясь от прививок, Вы рискуете здоровьем и жизнью Вашего ребенка! Помогите Вашему ребенку! Защитите его от инфекционных заболеваний, и от вызываемых ими тяжелых осложнений и последствий! Дайте ребенку возможность бесплатно получить необходимую прививку! Как предупредить болезнь ребёнка? Некоторые болезни можно предотвратить. В этом нет ничего сложного. Все меры 6 предупреждения болезней просты и доступны каждой семье. Соблюдение гигиенических правил, режима, полноценное питание, разумное закаливание, систематические физические упражнения, занятия спортом, своевременные профилактические прививки и ограничение возможного контакта с инфекционными больными — вот почти полный арсенал средств, обеспечивающих здоровье и правильное развитие ребёнка. При малейшем подозрении на инфекционную болезнь в семье до прихода врача надо отделить больного от здоровых детей, предупредить окружающих о заболевании и как можно быстрее сообщить о болезни ребёнка в ясли, детский сад, школу, если заболевший посещал их. Всем этим можно оградить от заражения других детей и предупредить появление бациллоносительства и распространение болезни.
В этом нет ничего сложного. Все меры 6 предупреждения болезней просты и доступны каждой семье. Соблюдение гигиенических правил, режима, полноценное питание, разумное закаливание, систематические физические упражнения, занятия спортом, своевременные профилактические прививки и ограничение возможного контакта с инфекционными больными — вот почти полный арсенал средств, обеспечивающих здоровье и правильное развитие ребёнка. При малейшем подозрении на инфекционную болезнь в семье до прихода врача надо отделить больного от здоровых детей, предупредить окружающих о заболевании и как можно быстрее сообщить о болезни ребёнка в ясли, детский сад, школу, если заболевший посещал их. Всем этим можно оградить от заражения других детей и предупредить появление бациллоносительства и распространение болезни.
В целях профилактики заболеваний, предлагаем выполнять следующие правила: • Сообщать медсестре детского сада о малейших признаках нездоровья ребенка накануне посещения детского сада.
• Если ребенок отсутствует в детском саду по болезни, либо по какой-то другой причине более 3-х дней, то родители обязаны предоставить справку от врача-педиатра.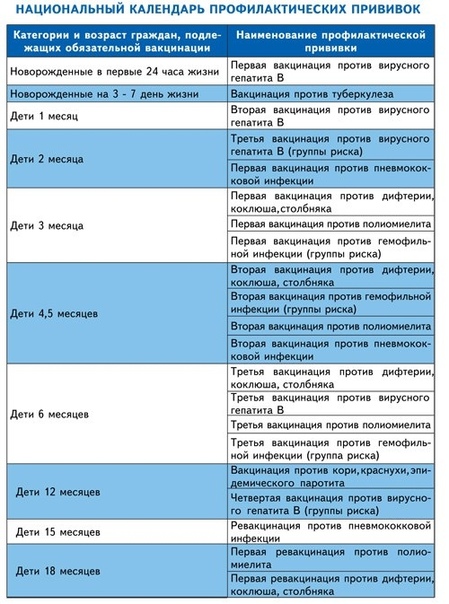
Если ребенок, пришедший в группу, проявляет признаки болезни, педагог имеет право не допустить данного ребенка в группу без осмотра медсестры. Если ребенок заболел в детском саду, врач или медсестра изолируют его, и он находится в изоляторе до приезда родителей. Время нахождения ребенка в изоляторе не должно превышать 2-х часов. Все прививки, необходимые по возрасту, должны быть сделаны. Без прививок ребенок в группу не допускается.
• При проведении плановой вакцинации, родители должны дать письменное согласие на проведение прививки в детском саду. Если ребенок прививается в другом учреждении, родители обязаны сделать прививки в течение недели. В случае медицинского отвода от прививок, необходимо предоставить справку от лечащего педиатра.
При направлении ребенка медработниками детского сада на какие-либо бактериологические исследования родители обязаны осуществить его в течение 7 дней.
• Родители должны выполнять все мероприятия (оздоровительные, профилактические, восстановительные — после болезни), назначенные врачом-педиатром.
• С целью ранней диагностики туберкулеза, ежегодно (1 раз в год) в учреждении детям ставится вк проба Манту. Отсутствующим детям необходимо ее сделать в поликлинике по месту жительства.
• После летнего отдыха предоставляется справка от педиатра о состоянии здоровья ребенка, и результаты анализа на энтеробиоз.
«Зачем нужны прививки?»
Прививки или вакцины получили свое название по противооспенному препарату, приготовленному из содержимого коровьих оспинок английский врачом Дженнером в 1798 году. Он заметил, что если ввести содержимое оспины коровы, в котором присутствуют болезнетворные бактерии, в кожный надрез человеку, то он не заболеет натуральной оспой. Прививки (вакцины) — это препараты, способствующие созданию активного специфического иммунитета, приобретенного в процессе прививания и необходимого для защиты организма от конкретного возбудителя болезни. Также прививки могут быть использованы для лечения некоторых инфекционных заболеваний. Прививки (вакцины) изготавливают путем сложных биохимических процессов из микроорганизмов, продуктов их жизнедеятельности или отдельных компонентов микробной клетки. Вакцинный препарат, содержащий определенные дозы возбудителя болезни, оказавшись в организме человека, сталкивается с клетками крови — лимфоцитами, в результате чего образуются антитела — особые защитные белки. Организм в определенный период времени — год, пять лет и т. п. — «помнит» о прививке. С этим связана необходимость повторных 7 вакцинаций — ревакцинации, после чего формируется стойкий длительный иммунитет. При последующей «встрече» с болезнетворным микрорганизмом антитела его узнают и нейтрализуют, и человек не заболевает.
Календарь плановых прививок
Каждая страна мира имеет свой календарь профилактических прививок. В нашей стране до недавнего времени в него входило семь инфекций: туберкулез, дифтерия, столбняк, коклюш, корь, эпидемический паротит (свинка) и полиомиелит. С 1997 года в календарь обязательных прививок внесены еще две прививки — против гепатита В и краснухи.
Прививка гепатита В. В первые 12 часов жизни малышу делают прививку против вирусного гепатита В. Вирусный гепатит В — инфекционное заболевание печени, вызываемое одноименным вирусом, характеризующееся тяжелым воспалительным поражением печени. Болезнь имеет различные формы — от носительства вируса до острой печеночной недостаточности, цирроза печени и рака печени. У новорожденных вирусный гепатит в большинстве случаев протекает бессимптомно, без классической желтухи, что затрудняет своевременную диагностику и затягивает начало лечения. Если не прививать новорожденных, то у 90% детей, инфицировавшихся вирусным гепатитом В в первом полугодии, и у 50% детей, инфицировавшихся во втором полугодии жизни, разовьется хроническое течение этой тяжелой болезни. Прививку повторяют в 1 и 6 месяцев. В случае, если ребенок родился от матери, носительницы антигена гепатита В или заболевшей гепатитом в третьем триместре беременности, прививку повторяют в 1, 2 и 12 месяцев. Иммунитет сохраняется до 12 лет и более.
Прививка против туберкулеза. В возрасте трех-семи дней ребенку делают прививку против туберкулеза вакциной БЦЖ (BCG — Bacillus Calmette Guerin, дословно — бацилла Кальметта, Герена — создатели противотуберкулезной вакцины). Туберкулез — хроническая, широко распространенная и тяжело протекающая инфекция, возбудителем которой является микобактерия туберкулеза (палочка Коха). Первоначально поражаются легкие, однако инфекции могут быть подвержены и другие органы. Известно, что микобактерией туберкулеза инфицировано около 2/3 населения планеты. Ежегодно активным туберкулезом заболевает около 8 миллионов человек, около 3 миллионов заболевших погибает. На современном этапе лечение этой инфекции чрезвычайно затруднено из-за высокой устойчивости бациллы к сильнейшим антибиотикам. Положение усугубляется еще и тем, что, в отличие от других вакцин, БЦЖ не является стопроцентно эффективной в предотвращении туберкулеза и абсолютным средством контроля этой инфекции. В то же время доказано, что БЦЖ защищает 85% привитых детей от тяжелых форм туберкулеза. Поэтому Всемирной Организацией Здравоохранения (ВОЗ) эту прививку рекомендовано делать новорожденным тех стран, где туберкулез сильно распространен, в том числе и в нашей стране. Иммунитет после прививки развивается через 8 недель. Для того чтобы не пропустить момент возможного инфицирования туберкулезом, ребенку ежегодно проводится проба Манту. При отрицательной пробе Манту (т. е. отсутствии противотуберкулезного иммунитета) проводится ревакцинация (повторная вакцинация) БЦЖ в 7 и/или 14 лет. Прививки против коклюша, дифтерии, столбняка и полиомиелита. С трехмесячного возраста начинают делать прививку против коклюша, дифтерии, столбняка (АКДС — адсорбированная коклюшно-дифтерийно-столбнячная вакцина) и полиомиелита (ОПВ — оральная (введенная через рот) полиомиелитная вакцина). Обе прививки можно заменить французской вакциной Тетракок — комбинированная вакцина, содержащая АКДС и ОПВ.
Коклюш — инфекционное заболевание, вызываемое коклюшной палочкой. Наиболее характерным признаком коклюша является затяжной, приступообразный спастический кашель. Болезнь наиболее тяжело протекает у детей первых месяцев жизни, сопровождается высокой смертностью, у каждого четвертого заболевшего вызывает патологию легких. Вакцинация состоит из 3 прививок в 3, 4,5 и 6 месяцев, повторная вакцинация проводится в 18 месяцев. Прививают против коклюша детей до 4 лет, в 7 и 14 лет проводят вакцинацию и 8 ревакцинацию только против дифтерии и столбняка, у взрослых это делают — каждые 10 лет.
Дифтерия — заболевание, вызываемое коронебактерией дифтерии. Инфекция протекает тяжело, с образованием характерных пленок на слизистых оболочках верхних дыхательных путей, с поражением нервной и сердечно-сосудистой систем. Возбудитель дифтерии выделяет сильнейший токсин, обладающий способностью разрушать оболочку нервов, повреждать эритроциты (клетки крови). Осложнениями дифтерии могут быть: миокардит (воспаление сердечной мышцы), полиневрит (множественное поражение нервов), параличи, снижение зрения, поражение почек. Всемирной Организацией Здравоохранения прививка рекомендована для всех без исключения стран мира.
Столбняк — смертельно опасное заболевание, вызываемое столбнячной палочкой. Возбудители заболевания обитают в почве в виде спор. Они проникают в организм через мельчайшие царапины кожи, слизистых оболочек и токсинами (одними из самых сильных) поражают нервную систему. Возникают спазмы, судороги всех мышц тела, настолько выраженные, что приводят к переломам костей и отрывом мышц от костей. Особенно опасными являются продолжительные судороги дыхательной мускулатуры. Прогноз начавшегося заболевания неблагоприятный. Смертность составляет 40–80%. Наступает спазм дыхательной мускулатуры, паралич сердечной мышцы — это приводит к летальному исходу. Единственным средством профилактики является прививка.
Полиомиелит — острая вирусная инфекция, поражающая нервную систему (серое вещество спинного мозга). Характеризуется повышением температуры, головными, мышечными болями с последующим развитием параличей нижних конечностей (слабость, боль в мышцах, невозможность или нарушение ходьбы). В наиболее тяжелых случаях поражение спинного мозга приводит к остановке дыхания и смерти. Осложнения полиомиелита: атрофия, т. е. нарушение структуры и функций мышц, в результате чего они становятся слабее, в легких случаях возникает хромота, в тяжелых — параличи. В качестве профилактики используется прививка. Прививки против кори, краснухи и эпидемического паротита. В 1 год ребенку делают прививку против кори, краснухи и эпидемического паротита, повторная вакцинация производится в 6 лет.
Корь — это тяжело протекающая вирусная инфекция, с высокой смертностью (в некоторых странах до 10%), осложняющаяся пневмонией (воспаление легких), энцефалитом (воспаление вещества мозга).
Краснуха — острозаразное вирусное заболевание, проявляющееся сыпью на коже, увеличением лимфоузлов. Опасность этого заболевания в первую очередь состоит в том, что вирус краснухи поражает плод не болевшей краснухой и не привитой беременной женщины, вызывая пороки сердца, мозга и других органов и систем. Поэтому существует три принципиальных подхода к борьбе с краснухой: прививание детей, прививание девушекподростков и прививание женщин детородного возраста, планирующих иметь детей. ВОЗ рекомендует сочетать по мере возможности все три стратегии.
В России в части регионов сочетается вакцинация детей и подростков. Вирус эпидемического паротита поражает не только слюнную железу, но и другие железистые органы: яичники, яички (это может быть причиной бесплодия), поджелудочную железу, возможно воспаление вещества мозга (энцефалит).
О прививках, не входящих в календарь плановых прививок.
Прививка против гриппа. Из-за риска возможных тяжелых осложнений, она показана детям с 6-месячного возраста, страдающих хроническими заболеваниями бронхо-легочной системы, почек, сердца. Необходимо прививаться вакцинами, состав которых меняется ежегодно и соответствует спектру тех вирусов, которые распространены именно в этом году (мониторинг проводит ВОЗ). Делать прививку против гриппа надо еще и потому, что в присутствии вирусов гриппа очень многие слабые вирусы и бактерии становятся более агрессивными и могут вызывать обострения хронических заболеваний или провоцировать возникновение другой инфекции.
Менингит (бактериальный) — воспаление оболочек головного или спинного мозга, вызываемое менингококком, который «обитает» в горле. Заражение происходит от больного человека или внешне здорового носителя этого микроба. Болезнь передается воздушнокапельным путем. Кроме того, при ослабленном иммунитете возбудитель болезни может через кровь попасть в центральную нервную систему, вызывая воспаление оболочек головного и спинного мозга. Повышается температура (свыше 38,0 С), беспокоит сильная головная боль, скованность шейных мышц, тошнота, рвота, сыпь в виде кровоподтеков. Возможны внутренние кровотечения, сепсис, а также потеря сознания, кома, судороги из-за отека головного мозга. Выделение токсинов менингококка приводят к нарушению сердечнососудистой деятельности, дыхания и смерти больного. Менингококковая инфекция наиболее тяжело протекает у детей первого года жизни. По эпидемическим показаниям прививают детей с 6 месяцев, с повторным введение вакцины через 3 месяца, в случае, когда вакцина отечественная прививают с 1 года. В обычных случаях прививают детей старше 2 лет однократно, иммунитет развивается не менее чем на 3 года, у взрослых — на 10 лет. В заключение скажем, что прививки делаются добровольно, по желанию родителей ребенка.
ПАМЯТКА ДЛЯ РОДИТЕЛЕЙ О РИСКАХ ДЛЯ ЗДОРОВЬЯ ДЕТЕЙ ПРИ ОТКАЗЕ ОТ ВАКЦИНАЦИИ
Что такое вакцинация? До изобретения прививок инфекции и вирусы являлись главной причиной высокой смертности населения Земли и малой продолжительности жизни человека. Уже 200 с лишним лет в мире существует эффективный способ защиты человека и животных от целого ряда инфекционных и некоторых вирусных заболеваний. Вакцинация (от лат. vaccus корова) — это введение медикамента с целью предотвратить заражение или ослабить его проявления и негативные последствия. В качестве материала (антигена) могут быть использованы: • живые, но ослабленные штаммы микробов; • убитые (инактивированные) микробы; • части микробов, например, белки; • синтетические компоненты. При введении вакцины происходит выработка иммунитета на её компоненты, в результате образуются антитела, которые живут в организме. Антитела строго индивидуальны для каждого возбудителя, при встрече с ним очень быстро подавляют его и не дают болезни развиться. Справившись с задачей, защитники не исчезают: они еще долго — несколько лет, а то и всю жизнь готовы противостоять вредителям. Так в чем же плюсы прививок? По статистике, за последнее столетие продолжительность жизни человека увеличилась, в том числе, благодаря вакцинации. Однако, многие отказываются от прививок, более того, отказываются прививать своих детей, тем самым, подвергая их большому риску. Если бы не было прививок, нам бы угрожали: • корь — вероятность смертельного исхода 1 случай из 100, инвалидности 5 случаев из 100; • коклюш — очень высок риск осложнений со стороны дыхательной и нервной систем; • дифтерия — вероятность смертельного исхода 10 случаев из 100; • полиомиелит — риск тяжелой инвалидности; • туберкулез — длительное лечение, тяжелые осложнения; • эпидемический паротит — возможно развитие бесплодия; • краснуха — у не болевших в детстве или непривитых женщин, заболевших во время беременности, может родиться ребенок-инвалид или нежизнеспособный ребенок; • гепатит В — высокий риск возникновения тяжелого поражения печени (включая рак). Когда сделать вакцинацию максимально безопасной? Многие дети получают временный отвод от прививок на основе относительных противопоказаний, например: острое заболевание (ОРЗ, грипп, бронхит), обострение хронической патологии (аллергия, дерматит, почечная недостаточность) и предстоящее путешествие. В каждом из названных случаев процедуру переносят до подходящего момента выздоровления, снятия обострения или возвращения из поездки. Все прочие поводы отказа от 11 прививки, включая дисбактериоз, недоношенность, эпилепсию и прочие состояния, считаются ложными. Важно помнить, что к каждому ребёнку применяется индивидуальный подход. Перед любой прививкой врач осматривает ребёнка и решает вопрос о возможности её проведения. Прививки назначаются в соответствии с календарём прививок. Однако, некоторые дети, например, недоношенные или с определёнными отклонениями в состоянии здоровья, к данной вакцине могут иметь медицинские противопоказания. Прививки не проводят в период острого или обострения хронического заболевания, их откладывают до выздоровления или ремиссии. Однако, если риск инфекции велик (например, после контакта с больным), то некоторые вакцины можно ввести на фоне незначительных симптомов острого или хронического заболевания. Проведение в один день нескольких вакцин не опасно, если эти вакцины сочетаются между собой, и их назначение совпадает с календарём прививок, в результате вырабатывается иммунитет сразу к нескольким заболеваниям. Важно: По статистике, до 60% родителей, не прививающих своих детей, ссылаются не на болезни или обострения, а на собственные умозаключения, советы родных, религиозные аспекты и прочие сомнительные обстоятельства. Последствия отказа от прививок Если родители все же решили не вакцинировать ребенка, то они должны понимать, что означает для него статус непривитого. Когда в мир, заполненный микробами и вирусами, выходит совершенно незащищенный кроха, его мама и папа обязаны предпринять дополнительные меры для укрепления иммунной системы и жестко следовать санитарногигиеническим правилам, так как любое нарушение может привести к заражению.
ПАМЯТКА ДЛЯ РОДИТЕЛЕЙ «О ПОЛЬЗЕ ВАКЦИНАЦИИ»
Одним из важнейших мероприятий, предпринимаемых для сохранения и укрепления здоровья детей, является организация и проведение профилактических прививок. Защиту организма от возбудителей инфекционных заболеваний осуществляет иммунная система. Она способна защитить ребёнка от постоянно окружающих нас микроорганизмов (кишечной палочки, стрептококков и других), но не всегда в силах справиться с возбудителями дифтерии, вирусного гепатита «А» и «В», столбняка, коклюша, кори и других инфекционных заболеваний. Важно отметить, что прививки, полученные в детстве, в большинстве случаев, создают основу иммунитета против отдельных инфекций на всю жизнь. При введении вакцины происходит выработка иммунитета на её компоненты, в результате образуются антитела, которые живут в организме. Они строго индивидуальны для каждого возбудителя, при встрече с ним очень быстро подавляют его и не дают болезни развиться. Однако ни одна вакцина не может дать 100% гарантии, что ребёнок не заболеет. Хотя, привитые дети болеют крайне редко, между тем большинство вакцин требуют подкрепляющих прививок через определенные промежутки времени, т. к. со временем иммунитет слабеет и защита будет недостаточной. Например, от дифтерии и столбняка прививки повторяют через 5- 10 лет до шестидесятилетнего возраста.
• Зачастую родители боятся делать прививки детям, страдающими хроническими заболеваниями, тем не менее, риск от инфекции во много раз больше возможных последствий от вакцинации. Например, ребёнок с пороком сердца намного хуже перенесёт тот же коклюш, чем здоровый. • После прививки у некоторых детей может наблюдаться постпрививочная реакция, такая как: повышение температуры, покраснение или уплотнение в месте введения вакцины. Это закономерная реакция, которая говорит о начале формирования защиты от инфекции. Как правило, такая реакция носит кратковременный характер (1–3 дня). При повышении температуры до 38 градусов не требуется никакого лечения. Если температура повысится выше 38 градусов, необходимо использовать жаропонижающие средства, их назначения сделает участковый педиатр, в соответствии с возрастом вашего ребёнка. В случае покраснения или уплотнения в месте введения вакцины, необходимо поставить в известность медработника, проводившего прививку. Рекомендуется сделать содовую примочку (на стакан кипяченной теплой воды 1 чайная ложка соды) или йодовую сеточку. Эти процедуры можно делать только через сутки после введения вакцины. Содовую примочку оставляют до 13 высыхания марлевой повязки, при необходимости процедуру повторяют 2–3 раза в день. Для детей, у которых наблюдалась постпрививочная реакция, рекомендуются подготовительные мероприятия, которые назначит врач перед следующей прививкой. Это поможет ослабить постпрививочную реакцию или полностью её избежать. О них вам расскажет ваш участковый педиатр или врач, назначающий прививку ребёнку.
• Важно помнить, что к каждому ребёнку применяется индивидуальный подход. Перед любой прививкой врач осматривает ребёнка и решает вопрос о возможности её проведения. Прививки назначаются в соответствии с календарём прививок. Однако, некоторые дети, например, недоношенные или с определёнными отклонениями в состоянии здоровья, к данной вакцине могут иметь медицинские противопоказания. Прививки не проводят в период острого или обострения хронического заболевания, их откладывают до выздоровления или ремиссии. Однако, если риск инфекции велик (например, после контакта с больным), то некоторые вакцины можно ввести на фоне незначительных симптомов острого или хронического заболевания. Ответственность за назначение вакцины и её последствия, в данном случае, несёт врач, назначивший прививку.
• Хочется добавить, что проведение в один день нескольких вакцин не опасно, если эти вакцины сочетаются между собой, и их назначение совпадает с календарём прививок, в результате вырабатывается иммунитет сразу от нескольких заболеваний. При этом вакцины необходимо вводить в разные части тела.
Перед прививкой ребенка нужно оберегать от контактов с больными. При наличии пищевой аллергии необходимо строго соблюдать диету, не вводить в рацион новые продукты. Такой же тактики нужно придерживаться в течение 5 — 7 дней после прививки. В день проведения прививки сокращаются прогулки на улице, ограничиваются контакты с другими детьми, рекомендуется не купать ребёнка в течение суток. • После прививки ребёнок нуждается во внимательном отношении к нему со стороны родителей и наблюдении медперсонала поликлиники в установленные сроки. Для обеспечения медицинского наблюдения за ребёнком в случае возникновения немедленной реакции непосредственно после проведения прививки, родителям следует находиться с ребёнком возле прививочного кабинета в течение 30 минут.
• Каждый человек имеет право сделать свой выбор — прививаться или нет, но родители должны знать, что отказываясь от прививок, они лишают своих детей права на здоровье. Кроме того, если в детском учреждении карантин по какой — то инфекции, а у вашего ребёнка отсутствует прививка, то его могут не принять в детский коллектив.
• Важно подчеркнуть, что современная медицина не имеет пока более эффективного средства профилактики инфекционных заболеваний, чем вакцинация.
Родители! Отказываясь от прививок, вы не только лишаете защиты своего ребёнка, но и подвергаете опасности других детей, а также способствуете распространению инфекционных заболеваний в обществе.
Рекомендации населению по проведению вакцинации и основам безопасности иммунопрофилактики.
Вы должны это знать! Проведение нижеуказанных мероприятий направлено на обеспечение безопасности иммунизации с целью предупреждения возникновения нежелательных реакций на введение вакцины. Профилактические прививки гражданам проводятся в целях создания специфической невосприимчивости к инфекционным болезням. При проведении прививок медицинскими организациями проводятся мероприятия, направленные на обеспечение безопасности иммунизации, в том числе пациента, которому вводят вакцину. В этой связи профилактические прививки проводятся в организациях (медицинских кабинетах) при наличии у них лицензий на медицинскую деятельность. В определенных случаях по согласованию с органами, осуществляющими санитарно-эпидемиологический надзор в субъекте, может быть принято решение о проведении профилактических прививок гражданам на дому или по месту работы с привлечением прививочных бригад. Профилактические прививки проводят медицинские работники, обученные правилам организации и техники проведения иммунизации, а также приемам неотложной помощи в случае возникновения поствакцинальных осложнений. К проведению прививок допускается только здоровый медицинский персонал. Иммунизацию в лечебно-профилактических организациях проводят в специально оборудованных прививочных кабинетах. При отсутствии здравпунктов в организациях для проведения иммунизации с привлечением прививочных бригад выделяют помещения, где должна быть проведена влажная уборка, дезинфекция, проветривание, есть мебель для осмотра пациента и проведения профилактических прививок (стол, стулья, кушетка). Решение о возможности работы прививочной бригады в выделенном помещении принимает врач (в сельской местности — фельдшер) прививочной бригады. С целью выявления противопоказаний к проведению прививок все лица, которым должны проводиться профилактические прививки, предварительно должны быть осмотрены врачом или фельдшером. Перед иммунизацией врач должен тщательно собрать анамнез у пациента с целью выявления предшествующих заболеваний, в том числе хронических, наличия реакций или осложнений на предыдущее введение препарата, аллергических реакций на лекарственные препараты, продукты, выявить индивидуальные особенности организма (недоношенность, родовая травма, 16 судороги), уточнить, имеются ли контакты с инфекционными больными, а также сроки предшествующих прививок, для женщин — наличие беременности. Лица с хроническими заболеваниями, аллергическими состояниями и др. при необходимости подвергаются медицинскому обследованию с использованием лабораторных и инструментальных методов исследования. Непосредственно перед проведением профилактической прививки должна быть проведена термометрия. Убедитесь, что на момент прививки нет повышения температуры. Это является единственным универсальным противопоказанием к проведению прививки. Иммунизация проводится вакцинами отечественного и зарубежного производства, зарегистрированными и разрешенными к применению в установленном порядке. На всех этапах использования вакцин (транспортирование, хранение) должна соблюдаться «холодовая цепь». Оптимальный режим хранения для вакцин +20 С — +80 С. Все профилактические прививки проводят стерильными шприцами и иглами однократного применения. В случае одновременного проведения одному пациенту нескольких профилактических прививок каждую вакцину вводят отдельным шприцем и иглой в разные участки тела в соответствии с инструкцией по применению препарата. Для введения вакцины используется только тот метод, который указан в инструкции по ее применению. Внутримышечные инъекции детям первых лет жизни проводят только в верхненаружную поверхность средней части бедра. Медицинский работник должен предупредить пациента, родителей (или опекуна) ребенка о возможности возникновения местных реакций и клинических проявлениях поствакцинальных реакций и осложнений, дать рекомендации в каких случаях обращаться за медицинской помощью. В первые 30 минут после прививки, не торопитесь покинуть поликлинику или медицинский центр. Посидите в течение 20–30 минут неподалеку от кабинета. Это позволит быстро оказать помощь в случае возникновения немедленных аллергических реакций на прививку. При проведении профилактических прививок детям первого года жизни должно быть обеспечено активное медицинское наблюдение (патронаж) в следующие сроки: — на следующий день после иммунизации против гепатита В, дифтерии, коклюша, столбняка, гемофильной инфекции; — на 2-й и 7-й дни после иммунизации против полиомиелита; — через 1, 3, 6, 9 и 12 мес. после иммунизации против туберкулеза.
Полиомиелит у взрослых. Профилактика
Острая инфекционная болезнь, вызываемая одноименным вирусом, характеризующаяся поражением центральной нервной системы, прежде всего — клеток передних рогов спинного мозга, отвечающих за двигательную активность, оболочек головного и спинного мозга. Наблюдается чаще у детей и приводит к развитию паралича.
Содержание
- Полиомиелит
- Что такое полиомиелит
- Вирус полиомиелита – возбудитель болезни
- Пути заражения полиомиелитом
- Классификация полиомиелита
- Профилактика полиомиелита
- Мероприятия в очаге инфекции
- Полиомиелит у детей
- Диагностика полиомиелита у детей
- Лечение полиомиелита у детей
- Осложнения полиомиелита у детей
- Полиомиелит у взрослых
- Особенности полиомиелита у взрослых
- Последствия полиомиелита у взрослых
- Вакцинация от полиомиелита
- В каком возрасте проводится вакцинация от полиомиелита детям?
- Когда проводится ревакцинация от полиомиелита?
- Какие бывают вакцины от полиомиелита?
- Живая вакцина от полиомиелита (капли)
- Инактивированная вакцина от полиомиелита
- Можно ли делать прививку от полиомиелита с другими прививками?
- Можно ли непривитого от полиомиелита ребенка водить в детский сад?
- Реакция на прививку от полиомиелита
- Температура после прививки от полиомиелита
- Другие возможные нормальные реакции на прививку
- Осложнения прививки от полиомиелита
Полиомиелит
К одной из детских инфекций, которая очень опасна и оставляет после себя тяжелые осложнения, относится полиомиелит. Страдают ей преимущественно дошкольники, но могут болеть и старшие дети, а также взрослые. От полиомиелита можно защитить себя и своих детей, сделав прививки от этой болезни, что начинается еще на первом году жизни. Как протекает полиомиелит у детей? Так ли нужна прививка от полиомиелита? Существует ли другая профилактика полиомиелита? Какие последствия и осложнения полиомиелита бывают?
Что такое полиомиелит
Полиомиелит – инфекция вирусной природы, в воспалительный процесс при которой вовлекается ткань нервной системы. Нервная система поражается по типу вялых параличей. Помимо неврологических признаков отмечаются симптомы интоксикации. В подавляющем большинстве случаев полиомиелит регистрируется у детей.
Вирус полиомиелита – возбудитель болезни
Вирус полиомиелита является виновником этой серьезной болезни. Называется он «полиовирус». Выделяют три типа возбудителя (полиовируса). Вирус полиомиелита относится к подгруппе энтеровирусов. Он содержит рибонуклеиновую кислоту (РНК). Вирус полиомиелита неустойчив, если его нагревать или обрабатывать дезинфицирующими средствами. Кроме того, на него не действуют антибиотики.
Пути заражения полиомиелитом
Заразиться вирусом полиомиелита можно от заболевшего человека или вирусоносителя. В окружающую среду возбудитель попадает с фекалиями больного, продолжается этот процесс несколько недель. В слизи из носоглотки вирус определяется не больше двух недель. Первые пять дней больной считается особенно заразным для окружающих. Передается вирус двумя путями: фекально-оральным и воздушно-капельным, причем первый путь является ведущим.
Первичное размножение вируса происходит в пищеварительном тракте, а именно на его слизистой оболочке. Кроме того, вирус размножается в слизистой оболочке носоглотки. Далее с током крови возбудитель разносится по организму. Если он преодолеет барьер с центральной нервной системой, то возникнет паралитическая или менингеальная форма болезни.
Классификация полиомиелита
Как и большинство инфекционных болезней, полиомиелит имеет свою классификацию. Инфекционный процесс может быть разной степени тяжести (от легкой до тяжелой), протекать в типичной и атипичной формах. Тяжесть болезни ставится на основании выраженности симптомов интоксикации, а также характера двигательных нарушений.
Иногда болезнь протекает гладко, но в ряде случаев присоединяются осложнения, наслаиваются другие инфекции.
Профилактика полиомиелита
Вакцинация от полиомиелита является самым лучшим способом профилактики болезни. Да, бывает так, что и привитый ребенок заболевает полиомиелитом, но в таком случае болезнь протекает легко, с небольшими симптомами интоксикации.
Среди неврологических симптомов у них преобладает мышечный спазм. Легкие параличи мышц ног у привитых, заболевших полиомиелитом, тоже бывают, они проявляется прихрамыванием, мышечной слабостью. Однако данные симптомы быстро проходят, а более долго сохраняется гипотония мышц. Стойкие осложнения полиомиелита для привитых детей не характерны.
К неспецифическим методам профилактики относится соблюдение личной гигиены, мытье рук после посещения туалета и перед едой, ограничение контактов с заболевшим.
Мероприятия в очаге инфекции
Как только врач или фельдшер выявляет больного с полиомиелитом, он должен передать экстренное извещение в Центр гигиены и эпидемиологии. Сам заболевший изолируется на срок от 3 недель до 40 дней. После того, как больной госпитализируется, в очаге проводится дезинфекция.
Всем контактировавшим детям в возрасте до 7 лет проводится экстренная иммунизация. Можно ли делать прививку от болезни «полиомиелит» экстренно тем детям, которые были ранее уже привиты от данной инфекции? Ее делать нужно обязательно, однократно. Это не зависит от того, как был привит ребенок ранее. Однако от момента последней вакцинации должно пройти не менее 6 недель.
Если же экстренная вакцинация окажется первой от полиомиелита, то последующие прививки проводятся с необходимыми интервалами.
Полиомиелит у детей
Полиомиелит у детей протекает в различных формах. Не всегда удается поставить диагноз, так как признаки могут быть неспецифические. Родители могут и не узнать о том, что ребенок перенес полиомиелит. Однако встречаются очень тяжелые формы болезни, с классическими неврологическими симптомами, по которым опытный врач обязательно заподозрит заражение вирусом полиомиелита.
Скрытый (инкубационный) период инфекции длится от 5 дней до 5 недель. В среднем он продолжается около двух недель. При болезни «полиомиелит» симптомы зависят от формы инфекции, которых выделяется несколько.
- Инаппарантная форма инфекции
Другими словами, эту форму инфекции можно назвать здоровым вирусоносительством. Поставить такой диагноз можно только лабораторно. Такая форма болезни имеет скорее научный интерес, так как сам носитель вируса ни на что не жалуется и для окружающих он ничем не опасен. Вирус так и остается в кишечнике и не выходит за его пределы.
- Абортивная форма болезни
Заподозрить при этой форме полиомиелит очень сложно, так как типичных симптомов болезни нет, вся инфекция скрывается под маской острого респираторного заболевания (ОРЗ). У ребенка появляются небольшое повышение температуры, слабость, снижение аппетита, кашель, насморк, дискомфорт в горле, расстройства кишечника. Никаких неврологических симптомов полиомиелита не наблюдается. Ребенок постепенно сам выздоравливает, ему требуется лишь несложное симптоматическое лечение.
- Непаралитический полиомиелит (менингеальная форма)
Болезнь протекает в виде серозного менингита. Характерно острое начало болезни, при котором ребенку очень быстро становится плохо. Его беспокоят головные боли, высокая температура, частая рвота. При осмотре врач или фельдшер фиксируют у больного положительные менингеальные симптомы, являющиеся одним из критериев того, что у ребенка воспалились оболочки головного мозга.
При данной форме болезни «полиомиелит» симптомы яркие, есть признаки вовлечения в процесс нервной системы. Беспокоит болезненность по ходу нервных стволов. Больному ребенку тяжело, он отказывается от еды, почти все время лежит, спит, часто плачет. Могут отмечаться подергивания мышц. Это характерно для первых дней болезни. Могут быть некоторые глазные симптомы. Параличей при этой форме полиомиелита у детей не встречается. Ребенок полностью выздоравливает.
- Паралитический полиомиелит
Симптомы полиомиелита при данной форме болезни еще более яркие, они меняются в разных периодах болезни. Всего принято выделять четыре периода паралитического полиомиелита.
Препаралитический период болезни продолжается от одного до шести дней. Начинается болезнь с ярко выраженных симптомов интоксикации и высокой температуры. Иногда появляются признаки расстройства пищеварительного тракта в виде запора или поноса. У ряда заболевших малышей присутствуют катаральные симптомы (боль в горле, насморк, кашель).
Спустя пару дней у ребенка появляются неврологические симптомы: отмечаются боли в спине, руках, ногах, увеличивается чувствительность к разным раздражителям, становится положительными симптомы раздражения мозговых оболочек. Из-за столь неприятных ощущений заболевший старается лежать неподвижно.
Паралитический период продолжается от пары часов до двух недель. Его признаки варьируют от конкретного места поражения нервной системы.
При поражении нейронов, находящихся в передних рогах спинного мозга, которые отвечают за движение, развивается инфекция в спинальной форме. В течение недели от начала болезни возникают у ребенка параличи . Появляются они внезапно и развиваются очень быстро. По своему характеру параличи вялые, присутствует атрофия мышц. Чувствительность не изменяется. Характерно то, что больше страдают проксимальные отделы конечностей (плечо, бедро).
При полиомиелите у детей страдают не только конечности. Нередко вовлекаются в процесс межреберные мышцы и диафрагма. В таком случае присоединяются признаки недостаточности органов дыхания.
Встречается еще одна форма болезни – бульбарная. У ребенка очень выражен интоксикационный синдром, беспокоит головная боль, рвота. Очень быстро появляются неврологические нарушения: ребенок не может нормально глотать, поперхивается, негустая пища попадает в нос, изменяется оттенок голоса (сиплый, хриплый). Так как малыш не может нормально проглотить пищу и слюну, у него появляется клокочущее дыхание. В ряде случаев болезнь заходит так далеко, что повреждаются сосудодвигательный и дыхательный центры, наступает паралич диафрагмы, отчего может наступить смерть малыша.
Третья форма течения инфекции называется понтинной. В этом случае повреждается мост в головном мозге и ядра черепно-мозговых нервов, которые как раз там и располагаются. При повреждении лицевого нерва отмечается паралич мимических мышц, что проявляется асимметрией лица, разным размером глазных щелей и другими признаками.
Восстановительный период полиомиелита у детей длится долго, от одного до трех лет. Болезнь еще долго дает о себе знать, а именно: мышечный тонус долго остается сниженным, рефлексы с конечностей не вызываются, мышцы остаются атрофированными. Функции мышц восстанавливаются постепенно и неравномерно. Из-за этого последствиями полиомиелита являются различные деформации конечностей, тугоподвижность (контрактуры), отставание в росте пораженной конечности, хромота.
В периоде остаточных явлений болезни «полиомиелит» видны последствия, которые остаются с человеком на всю жизнь. Такими последствиями являются стойкие вялые параличи, деформации конечностей, укорочение рук или ног, атрофия мышц конечностей.
Диагностика полиомиелита у детей
Диагностика полиомиелита у детей основывается на данных анамнеза, осмотра больного и изучения его жалоб, а также на результатах дополнительных исследований.
Неспецифические методы диагностики полиомиелита следующие:
- Общий анализ крови
В данном анализе патологических изменений может не быть или отмечается умеренное повышение лейкоцитов за счет нейтрофилов.
- Люмбальная пункция и исследование ликвора
Одним из дополнительных методов диагностики служит изучение спинномозговой жидкости, полученной путем люмбальной пункции. Патологические изменения ликвора бывают при непаралитическом и паралитическом полиомиелите.
Спинномозговая жидкость вытекает под более высоким давлением, умеренно увеличивается цитоз (число клеток) за счет лимфоцитов, глюкоза не повышается. Белок в ликворе может увеличиваться при паралитической форме полиомиелита.
- Электромиография
Этот инструментальный метод исследования позволяет выявить поражение, локализующееся в передних рогах спинного мозга уже в первые сутки после появления первых симптомов.
- Ядерная магнитно-резонансная томография спинного мозга
Данное исследование информативно по истечении острого периода болезни, когда больной начинает восстанавливаться. На нем можно выявить атрофию спинного мозга, что зависит от уровня поражения.
Специфические методы диагностики полиомиелита направлены на выявление самого возбудителя или антител к нему. К ним относятся следующие методы:
- Вирусологическое исследование
Для этого исследования у больного забирают фекалии и ликвор. Причем требуется двукратное исследование фекалий у больного, поступившего в стационар. Материал на анализ забирают два дня подряд.
- Экспресс-диагностика
Для быстрой диагностики инфекции используют иммуно-флюоресцентный анализ (ИФА), с помощью которого можно определить сам вирус в испражнениях больного или его ликворе.
- Серологическое исследование
С помощью этого исследования полиомиелита выявляют антитела к вирусу полиомиелита. На анализ забирается кровь и ликвор. Исследование проводится неоднократно, так как надо определить динамику нарастания антител и определить типоспецифические антитела.
Лечение полиомиелита у детей
- В том случае, когда у ребенка подозревается полиомиелит, он госпитализируется в инфекционное отделение. Его необходимо поместить в отдельный бокс.
- Очень важно соблюдать строгий постельный режим. Ребенку необходим покой.
- В остром периоде эффективны тепловые процедуры на пораженные конечности. К ним относятся горячее укутывание, аппликации с парафином и озокеритом.
- Чтобы снять сильные болевые ощущения и облегчить симптомы интоксикации оправдано применение анальгетиков и жаропонижающих средств.
- В качестве терапии, направленной на возбудителя болезни, назначаются рекомбинантные интерфероны (чаще в таблетках или в свечах).
- Иногда назначаются мочегонные препараты, чтобы снять внутричерепное давление.
- С третьей недели болезни применяют препараты, которые улучшают нервно-мышечную проводимость (прозерин, галантамин).
- В восстановительном периоде очень важно проводить лечебную гимнастику и массаж. Также хороший эффект отмечается после санаторно-курортного лечения.
Осложнения полиомиелита у детей
Тревожная реакция на диагноз «полиомиелит» вполне обоснована, потому что родители, как правило, наслышаны о тяжелых последствиях болезни. Без последствия протекает абортивная и менингеальная формы заболевания.
При болезни полиомиелит» последствия и осложнения остаются после спинальной формы инфекции. Некоторые нарушения проходят с течением времени. Другие же остаются надолго или на всю жизнь. Самые тяжелые осложнения возникают из-за глубоких повреждений. Ребенок может остаться хромым или иметь стойкий парез или паралич лицевого нерва, а также других черепно-мозговых нервов.
Может случиться летальный исход у заболевшего при вовлечении в процесс жизненно-важных центров головного мозга. Нередко развивается аспирационная пневмония на фоне тяжелых дыхательных нарушений. Также отмечены такие осложнения как деструктивные процессы в легких, ателектазы.
Полиомиелит у взрослых
Полиомиелит у взрослых встречается очень редко, так как большинство людей все же прививаются от этой тяжелой инфекции еще во младенчестве. Профилактика полиомиелита в некоторых странах проводится столь эффективно, что в них уже много лет не регистрируется ни одного случая болезни.
Тем людям, которым противопоказано введение живых вакцин, профилактика полиомиелита проводится инактивированными вакцинами. Однако в ряде случаев эта инфекция у взрослых все-таки встречается.
Особенности полиомиелита у взрослых
Как правило, заражение полиовирусом бывает у тех взрослых, которые страдают тяжелыми иммунодефицитными состояниями, например ВИЧ-инфекцией (вирус иммунодефицита человека).Заражается ослабленный взрослый обычно от больного ребенка или же от малыша, который был недавно привит живой вакциной от полиомиелита.
Протекает болезнь с такими же симптомами, как и у детей. Иногда инфекция не распознается, так как протекает под маской ОРЗ. В других случаях происходит повреждение нервной системы, развиваются параличи и парезы конечностей, черепно-мозговых нервов, диафрагмы. Диагностика и лечение заболевания у взрослых аналогичны таковым у детей.
Последствия полиомиелита у взрослых
В большинстве случаев полиомиелит у взрослых протекает без тяжелых последствий, нарушенные функции постепенно восстанавливаются. Стойкие неврологические нарушения остаются нечасто. Летальные исходы у взрослых тоже встречаются, но все же при своевременной диагностике и лечении – это редкость.
Вакцинация от полиомиелита
По прививочному календарю по правилам вакцинация от полиомиелита начинается еще в первом полугодии жизни малыша. Прививки от полиомиелита детям являются самым лучшим способом профилактики этой страшной болезни.
В каком возрасте проводится вакцинация от полиомиелита детям?
Прививка от полиомиелита детям проводится по календарю на первом году жизни. Следуя календарю, прививка от полиомиелита делается сначала в 3 месяца, затем еще два раза с интервалом в 6 недель. Иногда график иммунизации нарушается. Но в любом случае важно соблюдать временной интервал между введениями вакцин, он должен быть не менее 6 недель (между первыми тремя).
Многие родители опасаются нарушать график вакцинации и задают вопрос: «Можно ли делать прививку от болезни «полиомиелит», если у ребенка есть небольшие катаральные явления (несильный кашель, насморк)?» Нет, ребенка можно прививать не раньше 2-4 недель после выздоровления. Особенно это правило строго в случае введения ребенку живой вакцины. То, что вакцинация проводится не с помощью инъекций, а каплями, не уменьшает возможность возникновения побочных реакций и осложнений. Хотя некоторые родители ошибочно считают капли «легким» способом вакцинации.
Когда проводится ревакцинация от полиомиелита?
Ревакцинация от полиомиелита делается трижды. Два раза делается ревакцинация от полиомиелита малышам второго года жизни (в полтора года и в 20 месяцев), и заключительный раз – в 14 лет. Ревакцинация от полиомиелита осуществляется живыми вакцинами, если у ребенка нет к этому противопоказаний.
Какие бывают вакцины от полиомиелита?
Вакцины от полиомиелита бывают живые и инактивированные (убитые). В разных государствах существуют различные схемы вакцинации от полиомиелита в плане выбора живой или инактивированной вакцины. В недолгое время применяли только живую вакцину от полиомиелита. В настоящее время в нашей стране принята комбинированная схема вакцинации малышей от полиомиелита. То есть, прививка от полиомиелита детям делается как инактивированной, так и живой вакциной.
Живая вакцина от полиомиелита (капли)
Если ребенка вакцинируют от инфекции «полиомиелит», прививка какими именно живыми вакцинами может быть сделана?
ОПВ – вакцина, название которой расшифровывается как «вакцина полиомиелитная пероральная». Пероральная – значит дается ребенку через рот. Кстати, это единственная прививка, которая делается детям именно таким образом. Эта вакцина производится в нашей стране.
Импортная живая вакцина от полиомиелита, которую тоже применяют в нашей стране, называется «Полио Сэбин Веро». Применяется она точно также, как и «ОПВ».
Что такое капли от полиомиелита? Капли от полиомиелита – это разговорное название живой полиомиелитной вакцины.
При вакцинации от полиомиелита капли даются ребенку следующим образом: за один час до приема пищи медсестра закапывает в рот капли (четыре капли при использовании «ОПВ» и 2 капли при применении «Полио Сэбин Веро»). Сделать это можно с помощью пипетки, специальной капельницы или шприца. Пить любую жидкость после введения капель нельзя. В течение часа после прививки малыш не кормится.
Если при проведении вакцинации от полиомиелита каплями малыш срыгнул или его вырвало, то необходимо сразу дать ему вторую дозу вакцины от полиомиелита. При повторном срыгивании новая доза дается лишь при следующем визите на прививку.
Живая вакцина от полиомиелита делается однократно на первом году жизни (третья прививка). Затем живой вакциной проводятся все ревакцинации от полиомиелита. Часто родители выбирают импортные комбинированные вакцины сразу от нескольких болезней, в которых защита от полиовируса представлена в инактивированной форме. В таком случае ребенку делаются все три первые прививки инактивированной вакциной, а живая вводится только при ревакцинации. Это не является нарушением правил вакцинации детей.
Проведенные исследования доказывают, что даже однократная вакцинация живой вакциной формирует иммунитет от заражения полиовирусом более, чем у 90% привитых. Но повторная вакцинация оправдана, так как полиомиелит вызывается тремя разными вирусами, и единственная прививка не всегда спасает сразу от трех вирусов.
Инактивированная вакцина от полиомиелита
В нашей стране в настоящее время принято делать две первые прививки от полиомиелита инактивированными вакцинами, далее применяется живая вакцина. Еще недавно была схема, когда инактивированными вакцинами делали все три прививки на первом году жизни. Стоит отметить, что до сих пор многие родители придерживаются такой старой схемы вакцинации для своих детей.
У некоторых детей есть противопоказания для вакцинации живыми вакцинами. Этим детей от такой болезни как «полиомиелит», прививка делается только убитыми вакцинами.
Первичный курс иммунизации инактивированной вакциной дает хорошую защиту от заражения полиовирусом более, чем у 96% привитых лиц. В ряде стран, в которых уже много лет не регистрируется случаев полиомиелита, прививки делаются только инактивированными вакцинами.
Есть моновакцины для профилактики полиомиелита, то есть они защищают только от этой болезни. А есть и комбинированные препараты. Примером моновакцины является препарат «Имовакс Полио».
Можно ли делать прививку от полиомиелита с другими прививками?
Современные родители нередко бояться сочетать введение нескольких вакцин в один день. Можно ли делать прививку от полиомиелита детям в один день с другими прививками?
В случае, если ребенок прививается по календарю и у него нет индивидуального графика вакцинации, то в один день ему делают прививки от следующих болезней: коклюш, столбняк, дифтерия и полиомиелит.
В ряде случаев делают ребенку или же сразу 2-3 прививки, или же просто делается комбинированная вакцина. Например, есть вакцины под названием «Тетракок», «Инфанрикс ИПВ», содержащие в себе компоненты против защиты от следующих инфекций: коклюш, столбняк, дифтерия, полиомиелит.
Недавно в графике появилась прививка от гемофильной инфекции, она делается тоже в этот же день. Разработаны вакцины, которые содержат защиту от всех этих болезней: коклюш, столбняк, дифтерия, полиомиелит и гемофильная инфекция. Примером такой вакцины является препарат «Пентаксим».
На первом году жизни малыша трехкратно прививают от гепатита В. Если следовать календарю, то третья прививка от гепатита В (в 6 месяцев) совпадает с последней прививкой против таких болезней, как столбняк, коклюш, дифтерия и полиомиелит.
При нарушенном графике иммунизации, прививка от гепатита В может совпасть и с другими введениями вакцин от вышеперечисленных болезней, то есть, не только в возрасте полугода.
Есть возможность использовать моновакцину от гепатита В, делая при этом дополнительный укол ребенку. Возможен другой, более щадящий способ вакцинации. Для этого используют вакцины, которые защищают от нескольких болезней, а также от гепатита В.
Вакцина «Инфанрикс Пента» защищает ребенка от следующих инфекций: коклюш, дифтерия, столбняк, гепатит В и полиомиелит. Вакцина «Инфанрикс Гекса» обеспечивает защиту от шести болезней: коклюш, дифтерия, столбняк, гемофильная инфекция, гепатит В и полиомиелит.
Вакцина «Гексавак» содержит в себе иммунные компоненты против следующих заболеваний: коклюш, столбняк, дифтерия, гемофильная инфекция, гепатит В и полиомиелит.
Иногда от гепатита В начинают или продолжают прививать на втором году жизни по разным причинам. Часть иммунизаций может совпасть с вакцинациями от полиомиелита. Поэтому вполне реальное следующее сочетание вакцин от гепатита В и полиомиелита: моновакцина от гепатита + ОПВ, а также другие комбинации.
Можно ли делать прививку от полиомиелита живой вакциной в сочетании с другими вакцинами, которые не были перечислены выше? Да, живая полиомиелитная вакцина нормально сочетается с другими вакцинами, кроме БЦЖ.
Можно ли непривитого от полиомиелита ребенка водить в детский сад?
Не все родители делают прививки своим детям. Кто-то не делает прививки из-за наличия к ним противопоказаний. Некоторые же необоснованно отказываются от прививок, считая их вредными и опасными. У непривитых детей часто случаются сложности с посещением детских учреждений. Не взять их в детский сад нельзя, все-таки прививки – дело добровольное.
Однако, не привитый от полиомиелита ребенок будет отстранен временно от посещения детского учреждения, если в его коллективе окажется ребенок, которого недавно вакцинировали от этой болезни живой вакциной.
Реакция на прививку от полиомиелита
На любые прививки у человека могут быть побочные реакции и осложнения. В случае, когда малышу проведена вакцинация от болезни «полиомиелит», прививка может дать осложнения и вызвать нормальные поствакцинальные реакции. Их важно различать между собой.
Чтобы реакция на прививку от болезни «полиомиелит» не была очень выраженной, важно грамотно подходить к вопросу вакцинации и тщательно опрашивать и осматривать пациента. Важно выяснить, если ли у него аллергия на те вещества, которые входят в состав вакцин, а также посмотреть, не болеет ли он в настоящий момент острыми заболеваниями.
Температура после прививки от полиомиелита
Может ли повышаться температура после прививки от полиомиелита? Повышение температуры после прививки от полиомиелита живой вакциной не характерно.
При применении инактивированной вакцины от полиомиелита повышение температуры после прививки встречается относительно часто. Отмечается это, как правило, в первые двое суток после введения препарата.
Чаще всего отмечается лихорадка при введении комбинированных вакцин, но в них содержатся компоненты и против других инфекций. В частности, коклюшный компонент является одним из самых реактогенных, поэтому выраженность реакций может быть связана именно с ним.
Иногда повышается температура после прививки от полиомиелита, но она не связана с вакцинацией, а является лишь сигналом того, что ребенок заразился какой-либо другой сопутствующей инфекцией, иными словами, заболел.
Другие возможные нормальные реакции на прививку
Какие нормальные реакции на прививку от полиомиелита встречаются, помимо повышения температуры? Реакция на введение живой полиомиелитной вакцины у малышей и детей старшего возраста практически отсутствует.
При введении ребенку комбинированной вакцины или инактивированной моновакцины от полиомиелита, реакция организма бывает различной. Нормальной реакцией может быть легкая интоксикация (головная боль, снижение аппетита, нарушение сна), небольшое уплотнение в месте введения препарата и покраснение (не больше 8 см в диаметре), а также небольшая болезненность.
Осложнения прививки от полиомиелита
В том случае, когда ребенку сделана вакцинация от болезни «полиомиелит», может ли прививка дать осложнения?
Какие осложнения на прививку от полиомиелита встречаются?
Возможно развитие местных осложнений на вакцинацию: гнойный воспалительный процесс в месте введения препарата, гнойное воспаление лимфатических узлов, уплотнение и краснота больше 8 см в диаметре.
Аллергические реакции на прививку от полиомиелита являются ее осложнениями. Проявляются они различными отеками, высыпаниями. Тяжелой реакцией является развитие анафилактического шока на введение препарата. Аллергические осложнения встречаются в первые сутки после иммунизации. Обычно аллергия бывает на вспомогательные вещества вакцины, которыми может быть куриный белок, стрептомицин, неомицин и другие.
Очень серьезным осложнением на прививку от полиомиелита является развитие вакциноассоциированного полиомиелита. Встречается такое осложнение у одного из 1,5-2 миллионов привитых детей. Также могут заболевать не привитые от полиомиелита дети, если они были в контакте с ребенком, которого привили живой вакциной от этой болезни. Этих детей называют контактными с детьми, привитыми живой полиомиелитной вакциной.
Вакциноассоциированный полиомиелит – это осложнение неврологического характера, которое проявляется развитием у малыша острых вялых параличей. При этом у него сохраняется чувствительность. После перенесенной болезни у ребенка остается пожизненный иммунитет.
Начинается развитие этого осложнения с 4 по 30 день после прививки у того ребенка, которого вакцинировали, и до 60 дня после прививки может заболеть не привитый от полиомиелита ребенок (то есть, контактный). Поэтому не привитые от полиомиелита дети не должны контактировать с теми детьми, которых вакцинировали от данной инфекции, в течение 8-9 недель.
| Первые сутки после рождения | Гепатит типа В — V1/V1 |
В первую очередь рекомендуется прививать детей, входящих в группу риска, рожденных от инфицированных родителей. Вакцинация обязательная для всех новорожденных |
| 3-7 сутки после рождения | Туберкулез (БЦЖ) | Вакцинация проводится всем без исключения новорожденным ослабленным штаммом вакцины |
| 1 месяц | Повторная вакцинация от гепатита типа В — V2/V2 | Проводится в том случае, если в родильном отделении была сделана прививка против гепатита типа В |
| 2 месяц | Третья вакцинация от гепатита типа В — V3 | Делается детям из групп риска |
| 2 месяц | Первая вакцинация от пневмококковой инфекции — V1 | Первая вакцинация |
| 3 месяц | Дифтерия, коклюш, столбняк — V1 | Первая вакцинация всем без исключения детям при отсутствии медицинских противопоказаний |
| 3 месяц | Полиомиелит — ИПВ | Проводится вакцинация инактивированной ослабленной вакциной |
|
3 месяц |
Гемофильная инфекция — V1 | Вакцинация проводится для детей из групп риска |
| 4,5 месяца | Дифтерия, коклюш, столбняк, полиомиелит — V2 | Вторая вакцинация против данных инфекций. Допускается одновременное вакцинирование с помощью препарата АКДС-М и вакцины против полиомиелита в один прививочный день |
| 4,5 месяца ребенка | Вторая вакцинация против пневмококковой инфекции — V2 | В соответствии с правилами вакцинации |
| 4,5 месяца | Вторая вакцинация против гемофильной инфекции — V2 | Вакцинация проводится для детей из групп риска |
| 4,5 месяца | Полиомиелит — ИПВ | Проводится вакцинация инактивированной ослабленной вакциной |
| 6 месяцев |
Дифтерия, коклюш, столбняк, полиомиелит — V3, Гепатит типа В — V3 |
Вакцинация против полиомиелита может быть проведена в один день с введением препарата АКДС, АКДС-М |
| 6 месяцев | Третья вакцинация против гемофильной инфекции — V3 | Вакцинация проводится для детей из групп риска |
|
6 месяцев |
Полиомиелит ОПВ /ИПВ |
В соответствии с графиком вакцинации ИПВ — для детей из группы риска |
| 6 месяцев | Третья вакцинация против гемофильной инфекции — V3 | Вакцинация проводится для детей из групп риска |
| 12 месяцев | Корь, краснуха, эпидемиологический паротит — V1 | Вакцинация проводится после проведения полного медицинского осмотра малыша узкими специалистами, в том числе и невропатологом |
| 12 месяцев жизни ребенка | Четвертая вакцинация от гепатита типа В — V4 | Делается детям из групп риска |
| 15 месяцев | Ревакцинация против пневмококковой инфекции — RV | В соответствии с графиком вакцинации |
| 18 месяцев | Ревакцинирование против коклюша, дифтерии, столбняка — RV1 | Может быть проведена в один день после медицинского осмотра малыша |
| 18 месяцев | Полиомиелит ОПВ/ИПВ |
В соответствии с графиком вакцинации ИПВ — для детей из группы риска |
| 18 месяцев | Ревакцинация против гемофильной инфекции — RV | Вакцинация проводится для детей из групп риска |
| 20 месяцев | Полиомиелит ОПВ/ИПВ |
Используется живая неинактивированная вакцина ИПВ — для детей из группы риска |
| 6 лет |
Корь, краснуха, эпидемиологический паротит — RV Дифтерия и столбняк — RV2 |
Ревакцинация по возрасту. Все препараты делают в отдельные дни. Интервал между вакцинациями не должен быть менее 14 дней |
| 6 — 7 лет | Туберкулез — RV |
Вводится в случае, если рекция Манту показала отрицательный результат Повторная ревакцинация рекомендуется в 14 — летнем возрасте |
| 14 лет |
Ревакцинация против столбняка и дифтерии — RV3 Полиомиелит ОПВ/ИПВ |
Применяются живые вакцины, все прививки делаются в разные дни с интервалом не менее 2 недель ИПВ — для детей из группы риска |
Осложнения и реакции после вакцинации!Есть ли разница? — Детский медицинский центр Поллианна
Осложнения и реакции после вакцинации!Есть ли разница?
Существуют вакцинальные реакции, наиболее часто возникающие, и осложнения после прививок. Хотя для большинства родителей разницы не существует, необходимо знать, чем они отличаются.
Вакцинальные реакции — это то с чем чаще всего сталкиваются родители и врачи, то есть закономерные и ожидаемые реакции со стороны ребенка, получившего вакцину. К ним относят:
повышение температуры, возникающее преимущественно в первые сутки после вакцинации. Высокая температура после 2-х суток от проведения прививки чаще результат присоединения ОРВИ в день посещения врача.
Местная реакция в виде покраснения или припухлости (отека) в месте введения вакцины. Обычно сохраняется несколько дней и проходит самостоятельно. Сильная реакция в виде отека более 8 см встречается очень редко.
Пронзительный плач в течение 3 часов и более чаще связан с травмой нерва в месте укола. Проходит без последствий.
Осложнения — это неожидаемая и неправильная реакция организма на фоне или после введения вакцины. Различают несколько видов осложнений.
Осложнения вследствие индивидуальной чувствительности — самая частая причина реакций: аллергических (сыпь, крапивница, шок), неврологических (судороги, энцефалопатия).
Осложнения вследствие нарушения принципов вакцинации: некачественная вакцина, нарушение хранения или перевозки вакцин, нарушение техники введения вакцины или ее дозы.
Возможны также и косвенные ситуации, связанные с введением прививок, например, судороги на фоне повышения температуры после проведения вакцинации, т. е. не на прививку, а на повышение температуры после прививки.
Вакцинальные осложнения — это тяжелые и/или стойкие нарушения здоровья вследствие проведения прививок. К ним относят:
Вакцинассоциированный полиомиелит — редкое, но тяжелое заболевание, возникающее после вакцинации живой прививкой от полиомиелита (частота встречаемости по данным ВОЗ 1 случай на 1 000 000 привитых). В связи с этим решается вопрос о полном переходе на инактивированные вакцины (неживые).
Тромбоцитопения — резкое и значимое снижение количества тромбоцитов, что влечет за собой риск кровотечений. Встречается после проведения прививки против кори (частота 3-4 случая на 100 000 привитых)
Шок (анафилаксия) может быть связана с компонентами вакцин, но в большинстве случаев причина не выясняется. Для АКДС вакцины частота 1 случай на 50 000 прививаемых, для других вакцин риск значительно реже — 1 случай на 1 000 000 привитых. Реакция возникает через несколько минут, реже через 1-2 часа.
Осложнения при вакцинации БЦЖ (туберкулез) — язва, холодный абсцесс, увеличение лимфоузлов, даже воспаление кости (остеомиелит) с выделением из очага воспаления микобактерии туберкулеза. Все осложнения БЦЖ встречаются в 85% при вакцинации БЦЖ и в 15% при вакцинации БЦЖ-М. Генерализованный БЦЖит — очень тяжелое заболевание ребенка с иммунодефицитом, которому сделали прививку. Встречается крайне редко. За последние 6 лет в России — 4 ребенка.
Учитывая все возможные осложнения и реакции, каждый ответственный педиатр обязательно проводит полный осмотр ребенка перед прививкой, собирает анамнез, а также оценивает результаты анализов крови и мочи, а уж потом решает вопрос о проведении вакцинации.
Отсутствие прививок может стать причиной тяжелого инфекционного заболевания с различными последствиями, но отказ родителей от вакцинации не повлияет на оформление ребенка в детское учреждение, хотя в некоторых случаях ведет к определенным ограничениям.
Уважаемые родители! Информации много даже в этой небольшой статье, а в интернете получить адекватные знания, не имея медицинского образования, довольно сложно. Поэтому, если у вас есть вопросы или сомнения приходите к нам в клинику за квалифицированной консультацией.
| Полиомиелит |
| Каков текущий статус полиомиелита в Мир? |
| С момента глобального Инициатива по ликвидации полиомиелита была запущена в В 1988 г. число случаев полиомиелита во всем мире снизилось. снизился более чем на 99.99%. Среди трех серотипы дикого полиовируса (ДПВ), только тип 1 (WPV1) выявляется с 2012 г. По всему миру ликвидация ДПВ типа 2 была объявлена в 2015; ДПВ типа 3 был объявлен искорененным в 2019. Количество выявленных случаев ДПВ1 составляет достигла исторического минимума (33 случая в 2018 г. и 176 в 2019 г.) в двух последних странах с эндемичная передача ДПВ1 (Афганистан и Пакистан). |
| Это снижение случаев полиомиелита во всем мире можно отнести в первую очередь использовать живые разбавленные оральные вакцина против полиовируса (ОПВ) в национальной рутинной системе графики иммунизации и массовая вакцинация кампании.Успех и безопасность Использование ОПВ компенсируется редким появлением генетически дивергентного вакцинного происхождения полиовирусы (ВРПВ), чей генетический дрейф от родительские штаммы ОПВ указывают на длительный репликация или циркуляция. Циркулирующие ПВПВ (цПВВП) могут появиться в районах с низким охват иммунизацией и может вызвать вспышки паралитического полиомиелита.Кроме того, связанные с иммунодефицитом ПВВП (иПВВП) могут появляются у лиц с первичными иммунодефициты и могут воспроизводиться и быть выводится годами. С января 2018 г. по март Новые вспышки цПВВП в 2020 г. были подтверждены в 26 странах. страны; из них штаммы cVDPV2 были наиболее часто выявляются, вызывая 547 случаев в 21 страна. |
| После возникновение множественных вспышек цПВВП2 во время за предыдущие 15 лет, в апреле 2016 года, все страны, потребляющие ОПВ, отказались от использования трехвалентных ОПВ (тОПВ; типы Сэбина 1, 2 и 3) в двухвалентная ОПВ (бОПВ; типы 1 и 3 по Сэбину).К контролировать и предотвращать вспышки цПВВП2, примерно 100 миллионов дозы моновалентной ОПВ 2-го типа (мОПВ2) имеют был распространен в пострадавших странах: в кроме того, новая моновалентная ОПВ типа 2 (nOPV2), что меньше вероятность возникновения заболевания cVPDV находится в завершающие этапы подготовки к замене текущий mOPV2.Для защиты от паралич полиовируса 2 типа, 176 стран, потребляющих ОПВ, внедрили минимум 1 доза инъекционного инактивированного полиомиелита вакцина (ИПВ) начиная с 2015 года. информация о программа ликвидации полиомиелита доступна на Сайт CDC по адресу www.cdc.gov/polio. |
| Каков обычный график введения ИПВ (IPOL, Санофи Пастер) детям? |
| В США все младенцы и дети должны получить 4 дозы ИПВ в возрасте 2, 4, 6–18 месяцев и 4–6 лет.Первую дозу можно ввести уже в 6 часов. недельного возраста. Окончательная доза должна быть назначают в возрасте 4 лет и старше, независимо от количества предыдущих доз, и следует дать 6 месяцев или более после предыдущей дозы. Четвертая доза в обычной серии IPV нет необходимости, если третья доза была дана в возрасте 4 лет или старше и 6 месяцев или более после предыдущей дозы. |
| Младенцы и дети едут в районы, где есть был диким полиовирусом или полиовирусом вакцинного происхождения тираж за последние 12 месяцев должен быть вакцинированный по штатному расписанию.Если рутинные серии нельзя вводить в рекомендуемые интервалы до защиты необходимо, может использоваться ускоренный график: 1) первый доза должна быть дана младенцам в возрасте 6 недель и старше, 2) вторая и третья дозы должно быть вводится через 4 недели или более после предыдущие дозы и 3) минимальный интервал между третьей и четвертой дозами составляет 6 месяцы.Если соответствующая возрасту серия не завершена до отбытие, оставшиеся дозы ИПВ для завершения полную серию следует вводить, когда возможно, на интервалы, рекомендованные для ускоренного расписания. Если необходимы дозы во время проживания в пораженной стране вакцина против полиомиелита что доступно (IPV или пероральная вакцина против полиомиелита). |
| Что такое расписание для детей старшего возраста, у которых нет завершили свою серию IPV? |
| График для вакцинация против полиомиелита для невакцинированных или недовакцинированные дети старшего возраста до 17 лет лет — это 2 дозы ИПВ, разделенные 4–8 недели и третья доза через 6–12 месяцев после второй доза.Если нужен ускоренный график, ребенок должен получить две дозы, разделенные не менее чем на 4 недель и дать третью (последнюю) дозу не менее Через 6 месяцев после второй дозы. Вакцина от полиомиелита обычно не вводится в США. возраст жителей 18 лет и старше. |
| Если взрослые сделать прививку от полиомиелита? |
| Обычный полиомиелит вакцинация жителей США 18 лет и старше, включая тех, кто работает в здравоохранение или связанные со здравоохранением обучение — не рекомендуемые.Рекомендуется вакцинация от полиомиелита. для всех путешественников в страны с дикими полиовирус (ДПВ) или полиовирус вакцинного происхождения (ВДПВ) тираж. Считается, что в странах есть ДПВ или ВРПВ. циркуляции, если у них есть доказательства во время предыдущие 12 месяцев текущего эндемичного тираж (WPV только), вспышка полиомиелита или экологическая доказательства (путем отбора проб сточных вод) ДПВ или Тираж ВДПВ.Для дополнительной информации по странам с Циркуляция ДПВ или ВРПВ и вакцина рекомендации, ознакомьтесь с уведомлениями о поездках на веб-сайт CDC Travelers ‘Health (wwwnc.cdc.gov/travel/notices) или еженедельное обновление зарегистрированных ДПВ и ВРПВ случаев в Глобальной ликвидации полиомиелита Сайт инициативы (www.polioeradication.org/Dataandmonitoring/Poliothisweek.aspx). |
Взрослые, которые
поездки в районы, где есть ДПВ или ВРПВ
активно циркулирующие, невакцинированные, не полностью вакцинированные или вакцинированные
статус неизвестен должен получить итого
серия из 3 доз: введено 2 дозы ИПВ
с интервалом 4–8 недель; третья доза
следует вводить
6–12 месяцев после второго.Если 3 дозы ИПВ не могут быть введены в течение
рекомендуемые интервалы до защиты
необходимы следующие
рекомендуются альтернативы:
|
| Если меньше 3 вводят дозы, оставшиеся ИПВ дозы для завершения 3-х дозовой серии должны быть вводится, когда это возможно, с интервалами рекомендовано выше, если человек остается в повышенный риск заражения полиовирусом. |
| Если взрослый в риск ранее получал только один или два задокументированные дозы вакцины против полиомиелита (либо ОПВ или IPV), он или она должны получить осталось доза (и) ИПВ, независимо от интервала с момента последней дозы.Нет необходимости перезапустите серию вакцинаций. |
| Взрослые, у которых есть завершила плановую серию вакцины против полиомиелита считаются имеющими пожизненный иммунитет к полиомиелиту, но данные о продолжительности иммунитет не хватает.В качестве меры предосторожности взрослые 18 лет возрастом или старше, которые путешествуют в районы, где ДПВ или ВРПВ активно циркулируют, и кто получили плановые серии с ИПВ или ОПВ в в детстве следует получить еще одну дозу ИПВ перед отправлением. Для взрослых доступные данные не указывайте на необходимость для более чем однократной бустерной дозы на всю жизнь с ИПВ.Примечание: Всемирная организация здравоохранения рекомендует странам, пострадавшим от диких полиовирус или цВВП вспышки требуют, чтобы жители и постоянные посетители (4 недели и более) предъявили доказательства полиомиелита. вакцинация перед выездом из страны. Эти рекомендации регулярно пересматриваются и обновляются. Посещение Сайт здоровья путешественников CDC в настоящее время подробные сведения о требованиях для конкретной страны (wwwnc.cdc.gov/travel/). |
| У нас есть взрослый, которому в детстве был поставлен диагноз полиомиелит с некоторыми остаточными эффектами. Этот взрослый будет путешествовать за границу, и веб-сайт путешествий CDC рекомендует дозу вакцины против полиомиелита. Должен ли он пройти вакцинацию вакциной против полиомиелита, даже если у него был полиомиелит в прошлом? |
| Иммунитет к одному серотипов полиомиелита не производит значительный иммунитет к другим серотипам.А история выздоровления от полиомиелита не следует рассматривать как свидетельство иммунитета полиомиелиту. Целесообразно вакцинировать этот взрослый, если он будет путешествовать по району для которого полиомиелит рекомендуется вакцинация. |
| Пожалуйста описать рекомендации CDC по полиомиелиту вакцинация младенцев, детей и взрослых, путешествующих в и из стран, затронутых дикий или полиовирус вакцинного происхождения. |
| CDC рекомендует что все путешественники в страны, затронутые дикий или циркулирующий полиовирус вакцинного происхождения (цПВВП) пройти полную вакцинацию от полиомиелита. Взрослые которые были полностью вакцинированы в детстве должен получить дополнительное (единственное) время жизни бустерная доза вакцины против полиомиелита. |
| Всемирное здравоохранение Организация дополнительно рекомендует страны, пораженные диким полиовирусом или цВВП вспышки требуют резидентов и длительных (4 недель и более) посетители предъявляют доказательства полиомиелита вакцинация перед выездом из страны.Эти рекомендации регулярно пересматриваются и обновлено. Посещение Сайт здоровья путешественников CDC в настоящее время подробные сведения о требованиях для конкретной страны (wwwnc.cdc.gov/travel/). |
| 4-летние записи о вакцинации показывают, что у нее было 4 ИПВ, дается в возрасте 2, 4, 6 месяцев и 2 лет.Должна ли она есть бустерная доза? |
| Да. В июне, 2009 г. ACIP обновил свои рекомендации по уточнить, что необходимо ввести дополнительную дозу в возрасте 4 лет и старше (обычно в возрасте 4 и 6 лет), даже если ребенок ранее получил 4 дозы (либо в виде ИПВ, либо в составе комбинированная вакцина, содержащая ИПВ). |
| Это ACIP 2009 г. изменение рекомендации не имело обратной силы: оно не распространялся на детей с его публикация от 7 августа 2009 г., которая уже получили четвертую дозу вакцины против полиомиелита с использованием график ранее считался приемлемым.Однако некоторые требования государственной школы или государственная иммунизация алгоритмы прогнозирования реестра могут помечать эти подростки как не полностью иммунизированные согласно действующие правила. Если возникают вопросы относительно ребенка, получившего 4 дозы до 7 августа 2009 г., свяжитесь с вашим государственная программа иммунизации, чтобы узнать, что они советуют.Контактная информация для государства иммунизация менеджеров можно найти на www.immunize.org/coordinators. |
| Мы часто видеть детей (в основном из некоторых зарубежных страны), получившие 6 и более доз вакцины против полиомиелита, все вводили до 4 лет возраст.Как мы справляемся с этим при оценке история прививок ребенка? |
| Обычное практики во многих развивающихся странах, чтобы вводить детям оральную вакцину против полиомиелита во время как плановых посещений, так и периодических вакцинация кампании, поэтому запись ребенка может указывать более 4 доз.Некоторые из этих доз могут не быть действительным согласно иммунизации США расписание. |
| Дозы указаны считается действительным, если письменная документация указывает на то, что дозы вакцины против полиомиелита были вводится после 6-недельного возраста и вакцина получено было указаны как ИПВ, трехвалентная ОПВ (тОПВ) или просто «ОПВ», если «ОПВ» применялась ранее 1 апреля 2016 г. и не указано в вакцинация кампания. |
| Почему это? Только Дозы трехвалентной вакцины против полиомиелита считаются действительными для расписания вакцинации от полиомиелита в США. Трехвалентная ОПВ перестала использоваться во всем мире в апреля 2016 г. ОПВ, введенная до 1 апреля 2016 г., в общем был ТОПВ.Однако отмечены дозы ОПВ. как дано во время кампании вакцинации, не считать как действителен, потому что в таких кампаниях могли использоваться моновалентная или двухвалентная ОПВ. |
| Если история полной серии ИПВ, по крайней мере, одна доза следует вводить через 4 года или после возраст и не менее 6 месяцев после предыдущего доза.Если полная серия не может быть определено, что соответствует этим критериям, то ребенок должен получить столько доз ИПВ, сколько необходимо для завершения Рекомендуемый для США график. |
| Как мне определить, есть ли дозы вакцины против полиомиелита управляемые за пределами США, были трехвалентная ОПВ? |
| Используйте дату администрация, чтобы сделать предположительный определение типа ОПВ получили.Только трехвалентные дозы считаются действительными. для полиомиелита в США график вакцинации. |
| Трехвалентная ОПВ была использовались во всем мире до апреля 2016 года. В апреле 2016 года все страны, использующие ОПВ перешел на бивалентную ОПВ (бОПВ).Кроме того, некоторый страны также используют моновалентную ОПВ (мОПВ) во время специальных кампаний вакцинации. Дозы зарегистрированы как бОПВ или мОПВ, или дозы, указанные на протокол прививок, предоставленный во время кампании вакцинации, не считается действительным дозы для графика вакцинации против полиомиелита в США. |
| Если запись указывает на ОПВ, и доза была введена до 1 апреля 2016 г. может считаться действительным Доза тОПВ. Если доза была введена на или после 1 апреля 2016 г. не следует засчитывать действительная доза для U.Вакцинация против полиомиелита S. график потому что это было не тривиально. |
| Люди моложе чем возраст 18 лет с дозами ОПВ, не засчитывать вакцинацию в США должны получать дозы ИПВ до полный график по У.С. полиомиелит график иммунизации. Видеть www.cdc.gov/mmwr/volumes/66/wr/pdfs/mm6601a6.pdf для получения дополнительной информации об этом проблема. |
| ср иногда встречаются старшие подростки, которые получили 4 дозы ИПВ до четвертого день рождения.Следует ли нам рекомендовать 5-ю дозу ИПВ для этих дети? |
| Обычно нет. ACIP пересмотрел свою рекомендацию по ИПВ в Июнь 2009 г., чтобы включить дозу от 4 до 6. лет независимо от количества доз до к возраст 4 года.Однако ACIP не рекомендовал применение нового правила минимального возраста для четвертая доза детям, которые уже приняли выполнил четыре дозы в соответствии с графиком, который был приемлемым до публикации новой рекомендации. А подростка, получившего четвертую дозу ИПВ до 7 августа, 2009 г. считается достаточно вакцинированным, если он получил четыре дозы с интервалом не менее 4 недель, если подросток не едет в полиомиелитный область.Но вы, возможно, захотите уточнить у своего государственная программа иммунизации или иммунизация менеджер реестра, чтобы увидеть, что они принять / ожидать. Контакт информация для государственных менеджеров по иммунизации можно найти на www.immunize.org/coordinators. |
| Если младенец-иммигрант получил 1 или 2 дозы ОПВ в стране их происхождения, сколько следует вводить больше доз ИПВ? |
| Вакцина против полиомиелита данный за пределами США действителен, если письменная документация указывает, что все дозы давали после 6-недельного возраста, а вакцина полученный был ИПВ или трехвалентной ОПВ (тОПВ).Нет доз ОПВ, введенных с 1 апреля 2016 г., подсчитать в соответствии с календарем вакцинации от полиомиелита в США. См. Предыдущий вопрос для получения подробной информации об оценке ОПВ дозы к дате приема. |
| Если и tOPV, и ИПВ были или будут применяться как часть серии, общее количество доз, необходимых для завершения серии, такое же, как и рекомендуется для U.С. График ИПВ. Если ребенок младше 4 лет всего рекомендуется 4 дозы вакцины против полиомиелита. Если ребенок в настоящее время 4 года и старше, всего 3 дозы завершают серию. Минимум с интервалом в 4 недели следует разделить дозы в сериал, с финалом доза вводится на или после четвертого день рождения и не менее 6 месяцев после предыдущая доза.Если вводили только тОПВ, и все дозы были даны до 4 лет следует ввести 1 дозу ИПВ. дается в возрасте 4 лет и старше, не менее 6 лет через несколько месяцев после последней дозы тОПВ. |
| Наши Больной 23-х лет поступил в программа помощника врача, которая требует вакцина против полиомиелита для всех учащихся.У нее 2 задокументированные дозы оральная вакцина против полиомиелита (ОПВ) в детстве, затем недавно получил дозу инактивированного полиомиелита вакцина (ИПВ). Сколько еще доз ИПВ делает ей нужно завершить сериал и по какому графику? |
| U.Жители С. 18 лет и старше обычно не требуют полиомиелита вакцинация. Однако в этом случае человек требуется свидетельство о вакцинации для программы медицинского обучения. Люди, которые получить смешанную серию ОПВ и ИПВ; получить в общей сложности 3 или 4 дозы в зависимости от возраста в время последней дозы.В этом случае недавнюю дозу ИПВ можно считать третьей и последняя доза в серии. Минимум интервал между предпоследняя и последняя дозы при полиомиелите серия вакцинаций составляет 6 месяцев и последняя доза должна быть в возрасте 4 лет и старше. |
| Это правда что IPV можно давать либо SC, либо IM? |
| Да. |
| Что такое риск серьезных реакций после ИПВ? |
| Нет тяжелые реакции, которые, как известно, возникают после ИПВ. |
| Наверх |
Вакцинация от полиомиелита: что каждый должен знать
Краткий обзор
CDC рекомендует делать детям вакцину против полиомиелита для защиты от полиомиелита или полиомиелита.Инактивированная вакцина против полиомиелита (ИПВ) — единственная вакцина против полиомиелита, которая вводится в Соединенных Штатах с 2000 года. ИПВ вводится путем инъекции в ногу или руку, в зависимости от возраста пациента. Оральная вакцина против полиомиелита (ОПВ) используется в других странах.
CDC рекомендует сделать детям четыре дозы вакцины против полиомиелита. Они должны получать по одной дозе в каждом из следующих возрастов: от 2 месяцев, 4 месяцев, от 6 до 18 месяцев и от 4 до 6 лет.
Кому следует сделать вакцину против полиомиелита?
Младенцы и дети
Дети в Соединенных Штатах должны получить инактивированную вакцину против полиомиелита (ИПВ) для защиты от полиомиелита или полиомиелита.Они должны получить в общей сложности четыре дозы, по одной дозе в каждом из следующих возрастов:
- 2 месяца
- 4 месяца
- от 6 до 18 месяцев
- От 4 до 6 лет
Дети, которые будут путешествовать в страну, где риск заразиться полиомиелитом очень высок. Внешний значок, должны завершить серию перед отъездом в поездку. Если ребенок не может завершить обычную серию перед уходом, рекомендуется ускоренный график:
- 1 доза в возрасте 6 недель и старше
- вторая доза через 4 недели или более после первой дозы
- третья доза через 4 недели или более после второй дозы
- четвертая доза через 6 или более месяцев после третьей дозы
Если ускоренный график не может быть завершен до отъезда, оставшиеся дозы следует ввести в пораженной стране или по возвращении домой с интервалами, рекомендованными в ускоренном графике.Кроме того, дети, завершающие ускоренный график, должны все же получать дозу ИПВ в возрасте 4 лет и старше, если это было не менее 6 месяцев после последней дозы.
Взрослые
Большинству взрослых вакцина против полиомиелита не требуется, поскольку они уже были вакцинированы в детстве. Но три группы взрослых подвержены более высокому риску, и им следует рассмотреть вопрос о вакцинации от полиомиелита в следующих ситуациях:
- Вы путешествуете в страну, где риск заражения полиомиелитом выше.Спросите у своего врача конкретную информацию о том, нужна ли вам вакцинация.
- Вы работаете в лаборатории и работаете с образцами, которые могут содержать полиовирусы.
- Вы — медицинский работник, лечащий пациентов, которые могли болеть полиомиелитом или иметь тесный контакт с человеком, который мог быть инфицирован полиовирусом.
Взрослые в этих трех группах, которые никогда не вакцинировались от полиомиелита, должны получить 3 дозы ИПВ:
- Первая доза в любое время,
- Вторая доза через 1-2 месяца,
- Третья доза через 6-12 месяцев после второй.
Взрослые в этих трех группах, получившие 1 или 2 дозы вакцины против полиомиелита в прошлом, должны получить оставшиеся 1 или 2 дозы. Не имеет значения, сколько времени прошло с момента предыдущей дозы.
Взрослые, которые подвергаются повышенному риску заражения полиовирусом и которые ранее прошли плановую серию вакцины против полиомиелита (ИПВ или ОПВ), могут получить одну бустерную дозу ИПВ на протяжении всей жизни.
Начало страницы
Кому не следует делать вакцину от полиомиелита?
Сообщите человеку, который вводит вакцину:
- Если человек, получающий вакцину, страдает серьезной опасной для жизни аллергией.
Если у вас когда-либо возникала опасная для жизни аллергическая реакция после введения дозы ИПВ или если у вас была тяжелая аллергия на какой-либо компонент этой вакцины, вам могут посоветовать не вакцинироваться. Если вам нужна информация о компонентах вакцины, обратитесь к своему врачу. - Если человек, получающий вакцину, плохо себя чувствует.
Если у вас легкое заболевание, например простуда, вы, вероятно, можете получить вакцину сегодня. Если вы больны средней или тяжелой степени, вам, вероятно, следует подождать, пока вы не поправитесь.Ваш врач может вам посоветовать.
Эта информация была взята непосредственно из Информационного бюллетеня о вакцине против полиомиелита (VIS) от 20.07.2016.
Какие типы вакцины против полиомиелита?
Два типа вакцин защищают от полиомиелита или полиомиелита.
- Вакцина против инактивированного полиовируса (ИПВ)
- ИПВ — единственная вакцина против полиомиелита, которая используется в США с 2000 года.
- Вводится выстрелом в ногу или руку, в зависимости от возраста пациента.
- Дети должны получить в общей сложности четыре дозы, по одной дозе для каждого из следующих возрастов:
- 2 мес.,
- 4 мес.,
- от 6 до 18 месяцев и
- от 4 до 6 лет.
Дополнительные сведения о ИПВ см. В разделе «Состав вакцины, дозировка и введение».
- Оральная полиовакцина (ОПВ)
- Эта вакцина больше не лицензирована или недоступна в США.
- Он все еще используется в некоторых частях мира.
- Дети получают вакцину по каплям в рот.
Для получения дополнительной информации см. Внешний значок о пероральной полиомиелитной вакцине (ОПВ).
С 2000 г. в Соединенных Штатах Америки использовался только ИПВ для устранения риска заражения полиовирусом вакцинного происхождения, который может возникать при приеме ОПВ. Это решение также было основано на снижении риска заноса диких полиовирусов в страну, а также потому, что U.В настоящее время С. свободен от полиомиелита.
ИПВ, который используется в США с 1987 года, так же эффективен, как и ОПВ для профилактики полиомиелита. Две дозы ИПВ обеспечивают 90% иммунитет (защиту) ко всем трем типам полиовируса; 3 приема обеспечивают не менее 99% иммунитета.
Насколько хорошо работает вакцина против полиомиелита?
Инактивированная вакцина против полиовируса (ИПВ), которая является единственной вакциной против полиомиелита, которая вводится в Соединенных Штатах с 2000 года, защищает почти всех детей (99 из 100), получивших все рекомендованные дозы.Для лучшей защиты детям следует сделать четыре дозы вакцины против полиомиелита.
Начало страницы
Каковы возможные побочные эффекты вакцины против полиомиелита?
С любым лекарством, включая вакцины, есть вероятность побочных эффектов. Обычно они легкие и проходят сами по себе, но возможны и серьезные реакции.
У некоторых людей, получивших ИПВ, появляется больное место в месте укола. Неизвестно, что IPV вызывает серьезные проблемы, и у большинства людей с этим не возникает никаких проблем.
Другие проблемы, которые могут возникнуть после этой вакцины:
- Иногда люди теряют сознание после медицинских процедур, включая вакцинацию. Сидение или полежание около 15 минут может помочь предотвратить обморок и травмы, вызванные падением. Сообщите своему врачу, если вы чувствуете головокружение, изменения зрения или звон в ушах.
- У некоторых людей боль в плече может быть более серьезной и продолжительной, чем обычная болезненность, которая может возникнуть после инъекции.Это происходит очень редко.
- Любое лекарство может вызвать сильную аллергическую реакцию. Такие реакции от вакцины очень редки, оцениваются примерно в 1 на миллион доз, и могут произойти в течение от нескольких минут до нескольких часов после вакцинации.
Как и в случае с любым лекарством, существует очень малая вероятность того, что вакцина станет причиной серьезной травмы или смерти.
Безопасность вакцин постоянно контролируется. Для получения дополнительной информации посетите сайт CDC по безопасности вакцин.
Эта информация была взята непосредственно из Информационного бюллетеня о вакцине против полиомиелита (VIS) от 20.07.2016.
Каковы требования к вакцине против полиомиелита в детских учреждениях и школах?
Во всех 50 штатах и округе Колумбия действуют законы штата, согласно которым дети, поступающие в детские сады или государственные школы, должны пройти определенные вакцинации. Нет федерального закона, который требовал бы этого.
CDC рекомендует всем детям получить четыре дозы инактивированной полиовакцины (ИПВ) по одной дозе для каждого из следующих возрастов:
- 2 мес.,
- 4 мес.,
- от 6 до 18 месяцев и
- от 4 до 6 лет.
Все дети, получившие три дозы ИПВ в возрасте до 4 лет, должны получить четвертую дозу в возрасте от 4 до 6 лет (до или при поступлении в школу).
Для получения дополнительной информации см. Требования штата к вакцинации.
Как родители могут платить за вакцину от полиомиелита?
Большинство планов медицинского страхования покрывают стоимость вакцин. Однако перед посещением врача вы можете проконсультироваться со своей страховой компанией. Узнайте, как платить за вакцины.
Если у вас нет медицинской страховки или ваша страховка не покрывает вакцины для вашего ребенка, программа «Вакцины для детей» может вам помочь.Эта программа помогает семьям детей, имеющих право на вакцинацию, которые иначе не имели бы доступа к вакцинам. Чтобы узнать, имеет ли ваш ребенок право на участие в программе, посетите веб-сайт VFC или обратитесь к врачу вашего ребенка. Вы также можете связаться с координатором VFC в вашем штате.
Начало страницы
Учебные материалы
14 болезней, о которых вы почти забыли благодаря вакцинам
Иммунизация защищает вашего ребенка от этих 14 болезней, которые когда-то были распространены в Соединенных Штатах.Полиомиелит
Полиомиелит — опасное и потенциально смертельное инфекционное заболевание, вызываемое полиовирусом. Вирус передается от человека к человеку и может поражать головной и спинной мозг инфицированного человека, вызывая паралич. В Соединенных Штатах полиомиелит был ликвидирован с помощью вакцинации, а продолжающееся использование вакцины от полиомиелита позволило сохранить эту страну свободной от полиомиелита. Но полиомиелит по-прежнему представляет угрозу для некоторых других стран. Обеспечение вакцинации младенцев и детей — лучший способ предотвратить возвращение полиомиелита.Убедитесь, что ваш ребенок защищен вакциной от полиомиелита.
Врачи рекомендуют вашему ребенку сделать четыре дозы вакцины против полиомиелита (также называемой ИПВ). Вашему ребенку потребуется одна доза в каждом из следующих возрастов: 1-2 месяца, 4 месяца, 12-23 месяца и 4-6 лет.
Подробнее:
2. Столбняк
Столбняк вызывает болезненную жесткость мышц и тризм и может быть смертельным. Родители предупреждали детей о столбняке каждый раз, когда мы царапали, царапали, тыкали или порезали себя чем-то металлическим.В настоящее время вакцина против столбняка является частью вакцины для борьбы с заболеванием, называемой DTaP, которая обеспечивает защиту от столбняка, дифтерии и коклюша (коклюша).
Подробнее:
3. Грипп (Influenza)
Грипп — это респираторное заболевание, вызываемое вирусом гриппа, поражающим нос, горло и легкие. Грипп может поражать людей по-разному в зависимости от их иммунной системы, возраста и состояния здоровья. Знаете ли вы, что грипп может быть опасен для детей любого возраста? Симптомы гриппа у детей могут включать кашель, лихорадку, боли, усталость, рвоту и диарею.Каждый год в Соединенных Штатах здоровые дети попадают в больницу или умирают от гриппа. По оценкам CDC, с 2010 года количество госпитализаций по поводу гриппа среди детей младше 5 лет колебалось от 7000 до 26000 в США.
Важно знать, что дети младше 6 месяцев с большей вероятностью попадут в больницу из-за гриппа, но еще слишком молоды, чтобы получить вакцину от гриппа. Лучший способ защитить детей от гриппа — это вакцинация матери от гриппа во время беременности, а также вакцинация всех лиц, ухаживающих за ребенком, и лиц, близких к нему.Каждому человеку в возрасте 6 месяцев и старше необходима вакцинация от гриппа каждый год.
Врачи рекомендуют вакцинировать ребенка от гриппа ежегодно, начиная с 6-месячного возраста. Детям младше 9 лет, которые получают вакцину впервые, необходимо две дозы вакцины от гриппа с интервалом не менее 28 дней.
Подробнее:
4. Гепатит B
Знаете ли вы, что во всем мире более 780 000 человек ежегодно умирают от осложнений гепатита B? Гепатит B передается через кровь или другие жидкости организма.Это особенно опасно для младенцев, поскольку вирус гепатита В может передаваться от инфицированной матери ребенку во время родов. Около девяти из каждых 10 младенцев, заразившихся от своих матерей, становятся хронически инфицированными, поэтому младенцы должны получить первую дозу вакцины против гепатита В вскоре после рождения. Все беременные женщины должны пройти обследование, и все дети должны быть вакцинированы.
Врачи рекомендуют вашему ребенку сделать три дозы прививки от гепатита В для лучшей защиты. Обычно вашему ребенку требуется одна доза в каждом из следующих возрастов: вскоре после рождения, 1-2 месяца и 6 месяцев.
Подробнее:
5. Гепатит А
Вакцина против гепатита А была разработана в 1995 году и с тех пор резко сократила количество случаев заболевания в Соединенных Штатах. Гепатит А — это заразное заболевание печени, которое передается от человека к человеку через зараженную пищу и воду. Вакцинация против гепатита А — хороший способ помочь вашему ребенку оставаться здоровым и свободным от гепатита А.
Врачи рекомендуют сделать вашему ребенку две дозы вакцины против гепатита А.Вашему ребенку потребуется одна доза в каждом из следующих возрастов: 12–23 месяца и 6 месяцев после последней дозы.
Подробнее:
6. Краснуха
Краснуха передается при кашле и чихании. Особенно это опасно для беременной женщины и ее развивающегося малыша. Если непривитая беременная женщина заразится краснухой, у нее может произойти выкидыш или ее ребенок может умереть сразу после рождения. Кроме того, она может передать болезнь своему развивающемуся ребенку, у которого могут развиться серьезные врожденные дефекты.Убедитесь, что вы и ваш ребенок защищены от краснухи, сделав прививки по расписанию.
Врачи рекомендуют сделать вашему ребенку две прививки вакцины MMR. Ваш ребенок должен получать по одной дозе в каждом из следующих возрастов: 12–23 месяца и 4–6 лет.
Подробнее:
7. Hib
Hib (или его официальное название, Haemophilus influenzae типа b) благодаря вакцинам не так хорошо известен, как некоторые другие заболевания. Hib может нанести серьезный вред иммунной системе ребенка и вызвать повреждение мозга, потерю слуха или даже смерть.Hib чаще всего поражает детей в возрасте до пяти лет. До вакцинации ежегодно заражалось более 20 000 детей. Это примерно 400 желтых школьных автобусов на детей! Из этих детей каждый пятый получил повреждение мозга или стал глухим. Даже после лечения каждый 20-й ребенок с менингитом, вызванным Hib, умирает. Сделайте прививку своему ребенку, чтобы помочь ему победить!
Врачи рекомендуют вашему ребенку сделать четыре дозы вакцины против Hib. Вашему ребенку потребуется одна доза в каждом из следующих возрастов: 1-2 месяца, 4 месяца, 6 месяцев (для некоторых брендов) и 12-23 месяца.
Подробнее:
8. Корь
Знаете ли вы, что ваш ребенок может заболеть корью, просто находясь в комнате, где был больной корью, даже в течение двух часов после его ухода? Корь очень заразна и может быть серьезной, особенно для маленьких детей. Поскольку корь распространена в других частях мира, непривитые люди могут заразиться корью во время путешествий и привезти ее в Соединенные Штаты. Любой, кто не имеет защиты от кори, подвергается риску, поэтому обязательно следите за вакцинами вашего ребенка.
Врачи рекомендуют вашему ребенку сделать две дозы вакцины MMR. Вашему ребенку потребуется одна доза в каждом из следующих возрастов: 12–23 месяца и 4–6 лет.
Младенцы в возрасте от 6 до 11 месяцев должны получить одну дозу вакцины MMR перед поездкой за границу. Младенцы, вакцинированные до 12 месяцев, должны быть ревакцинированы в первый день рождения или после него двумя дозами, каждая из которых разделена не менее чем на 28 дней.
Подробнее:
9. Коклюш (коклюш)
Коклюш — очень заразное заболевание, которое может быть смертельно опасным для младенцев.Коклюш может вызвать неконтролируемый сильный кашель, который часто затрудняет дыхание. Его «коклюшное» название происходит от резкого звука вдоха после приступа кашля . У младенцев это заболевание также может вызывать опасные для жизни паузы в дыхании без кашля. Коклюш особенно опасен для слишком слабых детей. молодые должны пройти вакцинацию самостоятельно.Мамы должны получать вакцину от коклюша во время каждой беременности, чтобы обеспечить некоторую защиту своим детям до рождения.Для вашего ребенка очень важно вовремя сделать прививку от коклюша, чтобы он мог начать создавать свою собственную защиту от болезни. С 2010 года в Соединенных Штатах ежегодно регистрировалось от 15 000 до 50 000 случаев коклюша, причем случаи регистрировались во всех штатах.
Врачи рекомендуют сделать вашему ребенку пять доз вакцины DTaP. Вашему ребенку потребуется одна доза в каждом из следующих возрастов: 1-2 месяца, 4 месяца, 6 месяцев, 12-23 месяца и 4-6 лет.
Подробнее:
10.Пневмококковая инфекция
Это заболевание вызывается бактериями под названием Streptococcus pneumoniae . Он вызывает ушные инфекции, инфекции носовых пазух, пневмонию и даже менингит, что делает его очень опасным для детей. Микробы могут проникать в части тела, такие как головной или спинной мозг, которые обычно свободны от микробов. Убедитесь, что вы обезопасили детей от этой опасной болезни, сделав прививки.
Врачи рекомендуют вашему ребенку сделать четыре дозы пневмококковой конъюгированной вакцины (также называемой PCV13).Одна доза для каждого из следующих возрастов: 1-2 месяца, 4 месяца, 6 месяцев и 12-23 месяца.
Подробнее:
11. Ротавирус
Ротавирус заразен и может вызывать сильную водянистую диарею, часто с рвотой, лихорадкой и болями в животе, в основном у младенцев и маленьких детей. Дети могут сильно обезвоживаться из-за болезни, и их необходимо госпитализировать. Если обезвоженный ребенок не получит необходимой помощи, он может умереть. Ротавирус — одна из первых вакцин, которую может получить младенец; это лучший способ защитить вашего ребенка от ротавирусной болезни.
Врачи рекомендуют вашему ребенку сделать две или три дозы вакцины (в зависимости от марки) в возрасте 1-2 месяцев, 4 месяцев, 6 месяцев (при получении вакцины RotaTeq).
Подробнее:
12. Свинка
Свинка наиболее известна тем, что вызывает опухшие щеки и челюсть. Это связано с набуханием слюнных желез. Другие симптомы включают жар, головные и мышечные боли и усталость. Свинка — это заразное заболевание, которое не лечится. Свинка по-прежнему представляет собой угрозу сегодня — каждый год люди в Соединенных Штатах заболевают паротитом.В последние годы вспышки эпидемического паротита произошли в условиях тесного и продолжительного контакта с инфицированными людьми, например, в одном классе или во время игры в одной спортивной команде. Вакцина MMR защищает вас и вашу семью от паротита, кори и краснухи.
Врачи рекомендуют вашему ребенку получить две дозы вакцины MMR. Вашему ребенку потребуется одна доза в каждом из следующих возрастов: 12–23 месяца и 4–6 лет.
Подробнее:
13. Ветряная оспа
Ветряная оспа — это заболевание, вызывающее зудящую сыпь из волдырей и жар.У больного ветряной оспой может быть много волдырей — до 500 по всему телу. Ветряная оспа может быть серьезной и даже опасной для жизни, особенно у младенцев, взрослых и людей с ослабленной иммунной системой. Даже здоровые дети могут сильно заболеть. Вакцинация детей в раннем возрасте особенно важна для их здоровья.
Врачи рекомендуют сделать ребенку две прививки от ветрянки. Вашему ребенку потребуется одна доза в каждом из следующих возрастов: 12–23 месяца и 4–6 лет
Подробнее:
14.Дифтерия
Большинство из нас давно знают дифтерию как малоизвестную болезнь благодаря вакцине против дифтерии, которую получают младенцы. Эта вакцина, называемая DTaP, обеспечивает защиту от дифтерии, столбняка и коклюша (коклюша). Хотя дифтерия поддается профилактике, она все еще существует. Это может привести к появлению толстого покрова в задней части носа или горла, из-за которого становится трудно дышать или глотать. Дифтерия также может привести к сердечной недостаточности, параличу и даже смерти. Обязательно сделайте прививку, чтобы уберечь детей от этой опасной инфекции.
Врачи рекомендуют сделать вашему ребенку пять доз вакцины DTaP. Вашему ребенку потребуется одна доза в каждом из следующих возрастов: 1-2 месяца, 4 месяца, 6 месяцев, 12-23 месяца и 4-6 лет.
Дополнительная информация:
Дополнительная информация
Информация, содержащаяся на этом веб-сайте, не должна использоваться вместо медицинской помощи и рекомендаций вашего педиатра. Ваш педиатр может порекомендовать лечение по-разному, исходя из индивидуальных фактов и обстоятельств.
Иммунизация подростков от 14 до 18 лет
В возрасте от 14 до 18 лет вы получаете две вакцины против инфекционных заболеваний. Эти вакцины необходимы вам для завершения программы иммунизации и обеспечения долгосрочной защиты. Вы получите ревакцинацию против столбняка, дифтерии и полиомиелита. Вы также получите вакцину против четырех штаммов менингококковой инфекции.
Как работает вакцина
В вакцине есть:
- небольшая часть бактерии или вируса, вызывающая заболевание
- небольшое количество химического вещества, производимого бактериями
Вакцина стимулирует иммунную систему вашего организма на борьбу с инфекциями и болезнями.Когда вы вступаете в контакт с инфекцией, ваши антитела распознают ее и защищают вас.
Когда вы можете не получить вакцину
Есть несколько причин, по которым иммунизация может вам не подойти. Важно сообщить своему терапевту или медсестре о любых заболеваниях или аллергиях, которые у вас были. Перед вакцинацией врач или медсестра должны знать, если вы:
- в день приема у вас очень высокая температура, рвота или диарея
- были судороги или припадки
- плохо отреагировал на предыдущую иммунизацию
- аллергия на что-либо
- имеют нарушение свертываемости крови
- прошли курс лечения от рака
- больны заболеванием, поражающим иммунную систему, например лейкемией, ВИЧ или СПИДом
- принимать лекарства, влияющие на иммунную систему, например высокие дозы стероидов или лечение, проводимое после трансплантации органов или рака
- иметь другое серьезное заболевание
Информация о вашем здоровье помогает врачу или медсестре выбрать лучшие прививки.Семейный анамнез болезни не означает, что вы не можете пройти вакцинацию.
Получение вакцины
Вы получите обе вакцины одновременно. Департамент здравоохранения вашей школы организует программу вакцинации для большинства молодых людей в возрасте от 14 до 18 лет.
Если вам меньше 16 лет, вам потребуется согласие родителей или опекуна на вакцинацию в школе.
Если вам от 16 до 18 лет и вы больше не ходите в школу, вам следует спросить своего терапевта о вакцинации.
Вакцина против столбняка, дифтерии и полиомиелита (Td / IPV)
Вы получаете вакцину за одну инъекцию, чтобы обеспечить долгосрочную защиту от:
Вы должны были получить более раннюю вакцинацию против этих болезней, когда:
- вам было два, три и четыре месяца
- вам было три года и четыре месяца
Побочные эффекты вакцины Td / IPV
На руке в место укола может быть:
- припухлость и покраснение
- небольшая безболезненная опухоль, которая обычно исчезает в течение нескольких недель
В редких случаях люди могут испытывать более серьезные побочные эффекты, в том числе:
Плохое самочувствие после вакцинации
Вы можете принять парацетамол или ибупрофен, если почувствуете недомогание после вакцинации.При необходимости примите вторую дозу через четыре-шесть часов. Обратитесь к врачу, если после приема второй дозы ваша температура все еще остается высокой. Важно сообщить врачу о любых проблемах со здоровьем, которые могут быть связаны с вашей иммунизацией.
Если вам меньше 16 лет, вам не следует принимать аспирин или какие-либо лекарства, содержащие аспирин.
Менингококковая инфекция
Менингококковая инфекция (менингит и / или заражение крови (сепсис — опасное для жизни состояние, вызываемое менингококковыми бактериями.Наиболее частыми штаммами заболевания являются:
- менингококковая группа А
- менингококковая группа В
- менингококковая группа С
- менингококковая группа W
- менингококковая группа Y
Вакцина против менингита ACWY (MenACWY)
Эта вакцина защищает от менингита A, C, W и Y. Вы получаете вакцину за одну инъекцию.
Побочные эффекты вакцины MenACWY
На руке в место укола может быть:
- припухлость и покраснение
- небольшая безболезненная опухоль, которая обычно исчезает в течение нескольких недель
В редких случаях люди могут испытывать более серьезные побочные эффекты, в том числе:
Плохое самочувствие после вакцинации
Вы можете принять парацетамол или ибупрофен, если почувствуете недомогание после вакцинации.При необходимости примите вторую дозу через четыре-шесть часов.
Обратитесь к врачу, если ваша температура все еще высокая после второй дозы. Важно сообщить врачу о любых проблемах со здоровьем, которые могут быть связаны с вашей иммунизацией.
Если вам меньше 16 лет, вам не следует принимать аспирин или какие-либо лекарства, содержащие аспирин.
Прививка MenACWY для подростков и студентов
Существует отдельная программа вакцинации для подростков и учащихся, не получивших вакцину MenACWY в школе.
Все молодые люди, родившиеся со 2 июля 1996 г. и еще не получившие вакцину MenACWY, могут запросить ее у своего терапевта в возрасте до 25 лет.
Студенты первого курса университетов в возрасте до 25 лет также могут запросить вакцину у своего терапевта. Вы должны сделать это до поступления в университет.
Вакцина против ВПЧ
Молодым людям в возрасте от 12 до 13 лет предлагается вакцина против вируса папилломы человека (ВПЧ) для защиты от рака, связанного с ВПЧ, включая рак шейки матки (у женщин) и другие виды рака заднего прохода, гениталий, рта и горла (у мужчин и женщин).
Вакцина против кори, паротита и краснухи (MMR) для подростков
Вы должны были получить одну дозу MMR сразу после вашего первого дня рождения и вторую дозу в возрасте трех лет и четырех месяцев.
Если вы не получили две дозы вакцины MMR, школьная бригада здравоохранения предложит вам сделать прививку MMR.
Еще полезные ссылки
Какие вакцины нужны моему ребенку-подростку и подростку?
Когда вашему ребенку дойдет до подросткового возраста, самое время узнать, какие вакцины ему нужно сделать.Посоветуйтесь со своим педиатром за последними рекомендациями. Если вашему ребенку сделают прививки вовремя, он будет в безопасности от некоторых предотвратимых серьезных заболеваний.
Вакцина Tdap
Tdap защищает детей от столбняка, дифтерии и коклюша (коклюша). Врачи обычно делают эту вакцину детям в возрасте 11–12 лет, если они уже прошли серию вакцинации АКДС / АКДС и никогда не получали ревакцинацию Td.
Подростки в возрасте от 13 до 18, которые, возможно, пропустили ревакцинацию Td / Tdap в 11-12 лет, также должны получить разовую дозу Tdap, если они прошли серию вакцинации DTP / DTaP в молодом возрасте.
Вакцина против ВПЧ
ВПЧ означает вирус папилломы человека. Определенные типы ВПЧ связаны с раком шейки матки.
CDC предлагает мальчикам и девочкам получить первую дозу вакцины против ВПЧ в возрасте от 11 до 12 лет. Дети должны получить вторую дозу не менее чем через 6 месяцев после первой. Три прививки рекомендуются лицам от 15 лет и старше или людям с ослабленной иммунной системой.
Продолжение
Серию вакцины против ВПЧ следует вводить всем подросткам в возрасте от 13 до 18 лет, которые не были вакцинированы в более раннем возрасте.Молодые люди в возрасте 18–26 лет также должны подумать о вакцинации.
Вакцинация предотвращает развитие по крайней мере 75% случаев рака шейки матки у женщин, а может и больше. Помимо связи с раком шейки матки, инфекции ВПЧ могут вызывать рак головы и шеи, включая рак горла, который вакцина может помочь предотвратить.
Менингококковая вакцина
Эта вакцина защищает от некоторых типов менингита. Ваш ребенок должен получить первую прививку в возрасте от 11 до 12 лет.Им понадобится ревакцинация в возрасте 16 лет.
Ваш подросток также должен получить вакцину, если он учится на первом курсе колледжа и живет в общежитии и никогда раньше не делал прививку.
Вакцина рекомендуется детям младше 11 лет, если они имеют особый риск менингита.
Вакцинация охватывает наиболее часто встречающиеся типы бактерий менингита, за исключением серотипа B. Недавно была одобрена еще одна вакцина против менингита, охватывающая серотип B. CDC рекомендует ее людям старше 10 лет из группы высокого риска.
Вакцина против гриппа
Каждый человек в возрасте 6 месяцев и старше должен получать вакцину от гриппа каждый год.
Вирус гриппа меняется каждый год, и производители вакцин корректируют вакцинацию для защиты от последней версии вируса.
Вакцина против гепатита А (HepA)
Врачи вводят вакцину против гепатита А двумя дозами с интервалом не менее 6 месяцев.
CDC рекомендует вакцину детям в возрасте от 12 до 23 месяцев и некоторым группам детей старшего возраста, которые никогда не вакцинировались
Гепатит А редко опасен для жизни детей, но дети могут передавать гепатит А пожилым или больным родственникам, у которых болезнь намного серьезнее.
Вакцина против гепатита B (HepB)
Гепатит B может передаваться среди подростков через злоупотребление наркотиками и половую жизнь. Двух- и трехдозовая версия вакцины доступна для детей в возрасте от 11 до 15 лет.
Почему вашему ребенку нужна эта вакцинация? Этот вирус может быть опасным для жизни или привести к хроническому заболеванию печени.
Инактивированная вакцина против полиовируса (ИПВ)
Детям, получившим полностью ИПВ, четвертая доза не требуется, если они получили третью дозу до 4 лет.
В Западном полушарии не было полиомиелита с 1987 года, но международные поездки в определенные части мира повышают вероятность заражения этой болезнью.
Вакцина против кори, эпидемического паротита и краснухи (MMR)
Если ваш ребенок не был вакцинирован ранее, он должен получить эту вакцину. Две дозы MMR можно вводить в любом возрасте с интервалом не менее 4 недель между приемами.
Вакцина против ветряной оспы
Любой ребенок младше 13 лет, который не получил вакцину ранее или никогда не болел ветряной оспой, должен получить две дозы вакцины против ветряной оспы с интервалом не менее 3 месяцев.Если вашему ребенку больше 13 лет, между двумя дозами должно быть не менее 4 недель.
Часто задаваемые вопросы о бустерах для подростков 3-в-1 — NHS
Найдите ответы на наиболее часто задаваемые вопросы о бустере для подростков 3-в-1.
Кому следует делать прививки?
Ревакцина для подростков 3-в-1 обычно предлагается в системе здравоохранения всем молодым людям в возрасте 14 лет (9-й учебный год).
Как дается ревакцинация для подростков 3-в-1?
Он вводится в мышцу плеча.
Если я был вакцинирован от столбняка, дифтерии и полиомиелита в детстве, я все еще защищен?
У вас будет некоторая защита, но бустерная вакцинация усилит ее и поможет защитить вас на долгие годы.
Могу ли я заразиться полиомиелитом от полиомиелитной части этой вакцины?
Бустерная вакцина для подростков содержит мертвый (инактивированный) вирус полиомиелита, который не может вызывать полиомиелит.
Сколько бустеров мне нужно?
Всего в детстве вам необходимо сделать 5 доз вакцины против столбняка, дифтерии и полиомиелита.Это укрепит и поддержит иммунитет вашего организма против этих инфекций и защитит вас от болезней.
Вы получили первые 3 дозы вакцины 6-в-1 еще в младенчестве. Четвертая доза вводится примерно в возрасте 3 лет в качестве ревакцинации вакцины 4-в-1 для дошкольников, а пятая и последняя доза — это ревакцинация 3-в-1 для подростков, вводимая в возрасте 14 лет (9 класс школы).
Обычно вам понадобится дополнительная ракета-носитель только перед поездкой в некоторые страны или если вы получили определенную травму.
Если вы считаете, что пропустили какую-либо из доз, поговорите с врачом, практикующей медсестрой или школьной медсестрой.
Каковы наиболее частые побочные эффекты бустера 3-в-1 для подростков?
Наиболее частым побочным эффектом бустера для подростков 3-в-1 является отек, болезненность и покраснение в месте инъекции. Но это обычно легкое и быстро проходит.
Подробнее о возможных побочных эффектах бустерной вакцины 3-в-1 для подростков
Есть ли кто-нибудь, кому не следует вводить бустер-вакцину 3-в-1 для подростков?
Очень немногие молодые люди не могут получить ревакцинацию.
Не делайте ревакцинацию 3-в-1 для подростков, если у вас была тяжелая аллергическая реакция (анафилаксия) на предыдущую дозу или ингредиент вакцины.
Если у вас поднялась температура, отложите вакцинацию, пока вам не станет лучше. Это сделано для того, чтобы любые симптомы существующего заболевания нельзя было спутать с побочной реакцией на вакцину.
Следует ли мне делать какие-либо другие прививки одновременно с ревакцинацией для подростков?
Вам, вероятно, предложат вакцину MenACWY одновременно с вакциной 3-в-1.
Это также хорошая возможность проконсультироваться с врачом или медсестрой, чтобы все остальные прививки были актуальными, например MMR.
Если нет, вы можете сделать эти другие обычные детские прививки одновременно с ревакцинацией для подростков 3-в-1.
Для получения дополнительной информации посетите страницу графика вакцинации NHS.
Подробнее об иммунизации молодых людей
Что входит в состав бустерной вакцины 3-в-1 для подростков?
Это так называемая комбинированная вакцина, которая содержит:
- очищенный (очищенный) анатоксин дифтерии (низкая доза)
- очищенный (очищенный) анатоксин столбняка
- три типа убитого (инактивированного) вируса полиомиелита
3 Вакцина -in-1 не содержит консерванта тиомерсала на основе ртути.
Подробнее об ингредиентах вакцины
Что мне делать, если я заболел после ревакцинации для подростков?
Если после иммунизации у вас поднялась температура, примите парацетамол или ибупрофен.
Если ваша температура все еще высокая после второй дозы обезболивающих, поговорите с терапевтом или позвоните в NHS 111.
Не принимайте лекарства, содержащие аспирин, если вам меньше 16 лет.
Потенциальное влияние расширения целевых возрастных групп для кампаний иммунизации от полиомиелита | BMC Infectious Diseases
Мы используем ранее разработанную модель передачи полиовируса и рассматриваем три ситуации, которые мы использовали для соответствия исходным данным общей модели [20].Вкратце, детерминированная модель на основе дифференциального уравнения включает состояния иммунитета для характеристики эффекта недавних (8 состояний иммунитета) или прошлых (24 состояния иммунитета) инфекций живым полиовирусом (LPV) и / или успешных вакцинаций инактивированной полиовирусной вакциной (IPV). Для этого анализа 18 состояний иммунитета, связанных с IPV, остаются несущественными, поскольку мы предполагаем незначительное использование IPV в трех ситуациях. Люди в любом активном состоянии иммунитета остаются полностью защищенными от паралича в случае повторного инфицирования, но полностью восприимчивые люди и младенцы с недостаточным материнским иммунитетом (те, у кого больше нет защитных уровней материнских антител) становятся подверженными серотип-специфическому, не зависящему от возраста параличу. Соотношение инфицированных и инфицированных [20].Модель характеризует процесс эволюции от вирусов OPV к полиовирусам вакцинного происхождения, подобным ДПВ, на протяжении 20 дискретных стадий и подробно рассматривает различия серотипов, а также фекально-оральную и ротоглоточную передачу [20].
Общее базовое репродуктивное число (R 0 ) характеризует среднее количество вторичных инфекций, вызванных комбинированной фекально-оральной и ротоглоточной передачей от одного инфицированного, ранее полностью восприимчивого человека, введенного в полностью восприимчивую популяцию.R 0 для любой популяции зависит от гигиенических и санитарных условий, плотности населения, характера смешивания и климата и может демонстрировать краткосрочные колебания из-за сезонности, а также потенциальных долгосрочных тенденций. Учитывая различные условия, существующие во всем мире, R 0 варьируется в зависимости от населения. Модель предполагает однородное по пространству смешение внутри каждой моделируемой (под) популяции, но включает неоднородное по возрасту смешение, предполагая, что особи склонны смешиваться преимущественно с особями того же возраста [20].Для каждой ситуации мы отдельно определили долю контактов любой смешанной возрастной группы (т. Е. <5, 5–14 или> 15 лет), зарезервированных для лиц той же смешанной возрастной группы ( κ ), чтобы определить возраст. распределения случаев согласуются с данными. В частности, модель предполагает κ 30%, 35% и 40% контактов в Таджикистане, северной Индии и северо-западной Нигерии, соответственно, что подразумевает умеренное предпочтительное смешивание внутри каждой смешанной возрастной группы, при этом оставшаяся доля контактов происходит пропорционально. с людьми всех возрастов (т.е., включая смешанную возрастную группу контактировавшего лица) [20]. Старение представляет собой многоступенчатый процесс с переходами между любыми двумя возрастными группами, происходящими в соответствии с экспоненциальным процессом истечения первого порядка [23, 24], как указано в описании модели [20]. Точно так же мы характеризуем снижение иммунитета слизистых оболочек, который влияет на способность участвовать в фекально-оральной и ротоглоточной передаче, как многоступенчатый процесс от высокого иммунитета до передачи полиовируса сразу после выздоровления от инфекции LPV до снижения иммунитета к передаче полиовируса в последнюю очередь. убывающая стадия [20].Мы предполагаем, что ранее инфицированные люди достигают последней стадии убыли в среднем через 4 года (Типы 1 и 2) или через 3 года (Тип 3) при отсутствии дальнейших инфекций [20]. Дополнительный файл 1 содержит уравнения силы заражения в модели со смешением возрастов и множественными субпопуляциями, а также кривые убывания.
Чтобы охарактеризовать случайное событие вымирания (ликвидации) передачи каждого вируса LPV (т. Е. Вируса, связанного с WPV или OPV на каждой стадии реверсии) в популяции в нашей детерминированной модели, мы зафиксировали порог передачи эффективного инфекционная доля (т.д., количество заразных людей в популяции, взвешенное по их относительной заразности по отношению к другим, деленное на общее количество людей в той же популяции), ниже которого сила заражения LPV становится равной 0 в модели [20 ]. Мы определяем порог как пропорцию, а не как абсолютное число, чтобы избежать артефактов модели, связанных с размером популяции. В частности, использование порога 1 инфекции в большой популяции в конечном итоге приведет к циркуляции полиовирусов вакцинного происхождения (цПВВП) после раунда ДМИ в условиях, свободных от ДПВ, с низким охватом плановой иммунизацией или без него, потому что потребуется много времени для распространенность на последней стадии реверсии упадет ниже 1, в то время как цПВВП не появится в очень небольшой популяции, в которой распространенность никогда не превысит 1 на более высоких стадиях реверсии.Мы применяем порог для каждой смешанной возрастной группы и субпопуляции отдельно, что означает, что вирус может продолжать циркулировать в одной из этих групп, при этом сила заражения других групп равна 0. Для смешивания между субпопуляциями мы предполагаем весьма предпочтительное смешивание, так что время выведения может существенно различаться между субпопуляциями (особенно, если их уровни иммунитета значительно различаются). Для смешивания между возрастными группами мы предполагаем относительно гораздо меньшее предпочтительное смешивание, так что время исключения между возрастными группами остается очень похожим.Этот подход обеспечивает очень грубый метод приблизительного определения вымирания, которое происходит в реальных популяциях и зависит от локальной неоднородности и случайности. Однако установленный нами порог обычно дает время элиминации, соответствующее имеющимся данным [20], и позволяет нам исследовать относительные различия в потенциальном времени элиминации между сценариями, даже если фактическое время элиминации в модели не отражает стохастичность фактической элиминации вируса. .
Мы провели обширный обзор литературы с экспертами в данной области [21, 25] и получили от экспертов численные значения для оценки начальных диапазонов значений для входных данных модели, связанных с передачей полиовируса и иммунитетом [22].Затем мы откалибровали модель в пределах диапазонов, полученных в процессе экспертной оценки, путем визуального сопоставления исторических данных о заболеваемости полиомиелитом и других характеристиках передачи полиовируса в 9 различных ситуациях, включая появление цПВВП и время элиминации ДПВ, возрастное распределение случаев и оценки. детей, получавших нулевую дозу, полученные на основе данных эпиднадзора (см. дополнительный файл 1). Мы принимаем итоговые исходные данные для общих и конкретных ситуаций для этого анализа [20] (в частности, таблицы I, VII, XI и XII для общих исходных данных для Таджикистана, северо-западной Нигерии и северной Индии, соответственно, в предыдущей публикации).Тем не менее, мы изменили характеристику ДМИ для перспективного использования модели, чтобы позволить ей напрямую указывать истинный охват отдельных раундов и вероятность того, что дети повторно получат или пропустят дозы (см. Дополнительный файл 1). Вкратце, подход требует указания истинного охвата ( TC ) каждого ДВЗ, определяемого как доля целевой популяции, получающей дозу, и вероятность повторного пропуска ( P RM ), определяемая как условная вероятность того, что целевой человек не получит дозу в раунде, при условии, что человек не получил дозу в предыдущем раунде, несмотря на то, что попал в целевую популяцию в этом раунде.Исходя из этого, мы рассчитываем вероятность повторного достижения ( P RR ), определяемая как условная вероятность того, что целевой человек получит дозу в раунде, при условии, что человек получил дозу в предыдущем раунде. Затем в модели мы отслеживаем, какие из полностью восприимчивых лиц с материнским иммунитетом (т. Е. Определяемых как дети, рожденные с материнскими антителами, переданными им иммунной матерью) во время ДМИ: (1) дети, родившиеся после последнего SIA, при условии покрытия TC , (2) детей, не получивших дозу в предыдущем раунде, при условии покрытия 1- P RM , и (3) дети, которые получили дозу в предыдущем ДМИ, но остались полностью восприимчивыми или материнским иммунитетом из-за того, что вакцина не была введена, при условии покрытия P RR .Чтобы гарантировать, что общий охват соответствует указанному TC в каждом раунде, мы равномерно делим все оставшиеся дозы на всех целевых лиц с активным иммунитетом (то есть лиц, не находящихся в состоянии полной восприимчивости или материнского иммунитета). Дробные раунды нацелены на меньшую, чем весь модельный целевой возрастной диапазон (например, только один район, когда моделируемое население представляет собой штат), и сокращают каждый охват на ту же целевую долю ( F ). Для недостаточно вакцинированных субпопуляций, которые мы характеризуем в северной Индии и северо-западной Нигерии, мы указываем относительный охват этой субпопуляции по сравнению с населением в целом (см. Дополнительный файл 1).
Для всех трех ситуаций мы сравнили исходную точку модели с лучшей информацией, доступной нам по состоянию на август 2013 года. Для всех анализов мы сохраняем все входные данные модели постоянными, за исключением тех входных данных вакцинации, которые определяют различные сценарии политики (например, целевые возрастные группы SIA). Для Таджикистана мы смоделировали одну популяцию, в то время как для северной Индии и северо-западной Нигерии мы смоделировали 90% населения как общую популяцию и 10% как относительно изолированную субпопуляцию.После публикации нашего более раннего анализа [20] для анализа стали доступны более полные данные о случаях, имевших место во время вспышки в Таджикистане, и истории доз всех случаев острого вялого паралича (ОВП) с 1997 г. для северной Индии и с 2003 г. для северо-западная Нигерия. Мы также обновили исходные демографические данные [26] с учетом пересмотра 2012 года из Отдела народонаселения ООН World Population Prospects [27]. Эти данные позволили нам лучше оценить возрастное распределение случаев и кинетику вспышек в Таджикистане, а также исторические доли пропущенных детей в северной Индии и северо-западной Нигерии.Применение новой характеристики ДМИ для обеспечения согласованности с исторически зарегистрированными долями нулевых доз среди случаев неполиомиелитных ОВП (NPAFP) с течением времени, а не оценок, основанных на экспертной оценке, привело к некоторым корректировкам исходных данных общих и конкретных ситуаций в модели в чтобы получить более реалистичную историческую заболеваемость полиомиелитом (см. дополнительный файл 1, таблица 1).
Таблица 1 Входные данные модели, которые отличаются от ранее разработанных [20] после рассмотрения дополнительных данных для конкретной ситуации и пересмотренной характеристики SIAТаблица 1 суммирует входные данные, которые мы обновили на основе улучшенной информации и лучшей характеристики SIA, при этом все другие входные значения в модели остаются такими же, как сообщалось ранее (см. Дополнительный файл 1) [20].В контексте реализации уточненного подхода к характеристике SIA мы предполагаем такой же истинный охват субпопуляцией для SIA расширенной возрастной группы, что и для детей до 5 лет (т. Е. SIA расширенных возрастных групп подразумевает такой же охват, применяемый к более широкой целевой группе. возрастной диапазон и соответствующее увеличение используемых доз вакцины). Предположение о повторяющихся пропущенных вероятностях для детей старшего возраста и взрослых приводит к незначительному влиянию, поскольку значительная часть лиц в расширенных возрастных группах получает пользу от активно приобретенного иммунитета, в то время как мы различаем повторяющиеся пропущенные и многократно достигнутые вероятности только для полностью восприимчивых людей и лиц с материнским иммунитетом. .
Мы вычисляем количество введенных доз для любого заданного ДИА как сумму для каждой популяции F × TC × N цель , где размер целевой группы N цель идет прямо от модели. Количество распределенных доз отличается от введенных доз в зависимости от потерь для смоделированных ситуаций. Хотя мы рассмотрели данные GPEI о дозах, запланированных на национальном уровне для каждого ДМИ, мы не знаем, сколько доз фактически вводили смоделированные состояния, поэтому мы оценили их в модели.
Таджикистан
В столбце слева в Таблице 2 перечислены сценарии, которые мы рассмотрели для Таджикистана. Модель рассматривает 3 административных района, в первую очередь затронутых вспышкой 2010 г. (т.е. примерно две трети всего населения Таджикистана), как одно однородно смешанное население [20]. Модель фокусируется на крупной вспышке завоза ДПВ1 в 2010 г., которая произошла в контексте неоптимального охвата плановой вакцинацией со времени проведения последних ДМИ в начале 2000-х годов [14].Эталонный пример представляет собой фактический ответ на возникшую вспышку 2010 г. с использованием заявленных целевых возрастов для каждого раунда ДВСС по реагированию на вспышку (oSIA): 0–5 лет для первых двух раундов и 0–14 лет для 4 последующих раундов [20 ]. Для альтернативных сценариев мы рассмотрели возможность того, что все раунды ОСИА были нацелены только на детей в возрасте от 0 до 5 лет или что все они были нацелены на детей от 0 до 14 лет, а также мы рассмотрели размер вспышки в моделируемой (закрытой) популяции 3 пострадавших региона, если ответа не последовало.Учитывая, что вспышка, вероятно, достигла своего пика в этой популяции к моменту проведения первого большого раунда ОСИА, мы также рассмотрели влияние тех же сценариев реагирования, но с каждым раундом ОСИА, проводившимся на 30 дней раньше. Наконец, мы рассмотрели влияние одной или двух гипотетических профилактических ДМС (pSIA) в 2009 г., нацеленных на детей от 0 до 5 или от 0 до 14 лет, и достижения 80% истинного охвата за раунд, которые страна рассматривала, но не проводила из-за недостатка средств [ 4]. Учитывая, что даже один pSIA, нацеленный на детей в возрасте 0–5 лет, предотвращает вспышку в модели при всех прочих равных, мы построили гипотетический сценарий эталонного случая в качестве компаратора для pSIA.Заметив, что предлагаемая pSIA на 2009 г. полностью предотвратит вспышку 2010 г. в модели, мы изучили влияние потенциального внедрения ДПВ1 в другие даты, чтобы оценить надежность результатов. Мы обнаружили, что если мы введем ДПВ1 через месяц (т. Е. 01.12.2009 вместо 01.11.2009), завоз приведет к передаче даже при pSIA 2009 г. из-за более высокого сезонного R 0 в то время. введения. Для этого гипотетического альтернативного сценария с завозом 1 декабря 2009 г. совокупная заболеваемость достигает одного случая паралича на 7 дней позже, чем для эталонного случая с введением ДПВ 1 ноября, и, таким образом, мы также перемещаем все раунды ОСИА на 7 дней для гипотетического альтернативного случая. компаратор, который мы используем для дальнейшего изучения влияния различных сценариев pSIA.Точно так же для каждого из четырех сценариев pSIA мы сохраняем постоянным время между заболеваемостью, достигающей одного кумулятивного случая паралича, и oSIAs. Мы предполагаем, что обычно гораздо меньшие вспышки, возникающие после pSIA, вызывают два раунда oSIA, нацеленных на детей в возрасте 0–5 лет (таблица 2).
Таблица 2 Подробная информация о сценариях и оценках количества предотвращенных случаев паралича, сокращения времени до элиминации ДПВ по серотипу и введенных доз вакцины по сравнению с эталонным случаем для Таджикистана с импортированным ДПВ1 1 ноября 2009 г. случай с WPV1, импортированным 1 декабря 2009 г. (внизу) (см. дополнительный файл 1 и Duintjer Tebbens et al.(2013) [20] для других допущений модели, фиксированных для всех сценариев)Северная Индия
В столбце слева от таблицы 3 перечислены сценарии, которые мы рассмотрели для северной Индии. В модели отдельно рассматривается эндемичная передача ДПВ во всем штате Бихар и 25 округах, составляющих последний резервуар передачи местного полиовируса в Западном Уттар-Прадеше (WUP) [20]. В отличие от предыдущего подбора, основанного на более ограниченных данных о пропущенных детях, которые моделировали Бихар как одну однородную популяцию [20], мы предполагаем, что и Бихар, и WUP включают относительно большие преимущественно смешанные субпопуляции (т.е.е., 10% от общей численности населения в каждой области) с субоптимальным, но постепенно улучшающимся охватом SIA. Модель фокусируется на воспроизведении модели эндемичной циркуляции и ликвидации всех трех ДПВ, а также на вспышке после повторного внедрения ДПВ3 из WUP в Бихар в 2007 г. и небольшой вспышке цПВВП типа 2 в WUP в 2009–2010 гг. (См. Дополнительный файл 1 Больше подробностей).
Таблица 3 Подробная информация о сценариях и оценках количества предотвращенных случаев паралича, сокращения времени до элиминации ДПВ по серотипу и введенных доз вакцины по сравнению с эталонным случаем для северной Индии (см. Дополнительный файл 1 и Duintjer Tebbens et al.(2013) [20] для других допущений модели, фиксированных для всех сценариев)Мы исследуем несколько гипотетических ретроспективных сценариев в течение 2008 года, когда правительство Индии значительно усилило иммунизацию детей в возрасте до 5 лет. Эталонный случай представляет собой откалиброванную модель, включающую только ДМИ, ориентированные на детей в возрасте от 0 до 4 лет. Для сценариев расширенной возрастной группы мы по-прежнему ограничены фактическими ДМИ, проведенными в 2008 году, которые включают фракционные и полные ДМИ с моновалентной ОПВ 1 типа (мОПВ1) и моновалентной ОПВ 3 типа (мОПВ3) и два смешанных ДМИ с мОПВ1 / тОПВ в начале 2008 г. .В таблице 3 показаны сценарии для расширенных возрастных групп, которые мы выбрали на основе доступных раундов. Первые четыре сценария представляют собой, возможно, реалистичные сценарии для расширенной возрастной группы, включающие один раунд, расширенный до детей от 0 до 14 лет, с различными вакцинами (тОПВ, мОПВ1 или мОПВ3) и двумя разными сроками проведения раунда мОПВ1 (т. Е. В низкий или высокий сезон). ). Все раунды предполагают низкий истинный охват ДМИ от 0,05 до 0,25 для недостаточно вакцинированной субпопуляции для контрольного случая, что, как мы признаем, ограничивает потенциальную пользу сценария расширенной возрастной группы.Таким образом, мы также изучили четыре сценария, предусматривающих увеличение охвата ДМИ в недовакцинированной субпопуляции на 0,2 во время раунда мОПВ1 или мОПВ3 в высокий сезон, с расширением целевого возрастного диапазона на все возрастные группы или без такового, чтобы показать максимально возможную пользу. расширенных ДМИ (таблица 3).
Северо-западная Нигерия
В столбце слева от таблицы 4 перечислены сценарии, которые мы рассмотрели для северо-запада Нигерии. Модель рассматривает 7 штатов, которые составляют северо-западную зону страны, что составляет примерно четверть всего населения Нигерии [20].Как и в случае с Бихаром и WUP, мы предполагаем, что примерно 10% Северо-Западной зоны остаются хронически недостаточно вакцинированными и предпочтительно смешиваются сами с собой, чтобы поддерживать местную передачу ДПВ, даже когда население в целом стало лучше иммунизировано [20]. Модель фокусируется на воспроизведении схемы эндемической циркуляции и ликвидации всех трех ДПВ, а также на крупной и продолжительной вспышке цПВВП 2 типа, которая началась примерно в 2005 г. [30] (см. Дополнительный файл 1). Эталонный случай представляет собой продолжение status quo с 2013 года и далее при условии продолжения истинного покрытия 0.85, вероятность повторного пропуска 0,85 и относительный охват 0,2 в субпопуляции на уровне, достигнутом в конце 2013 г. в ретроспективной модели. Запланированный календарь SIA на 2013 год включает SIA, нацеленные на всю Северо-западную зону в каждом месяце, кроме августа, с tOPV в марте и сентябре и бивалентными OPV типа 1 и 3 (bOPV) во все остальные месяцы. В последующие годы мы предполагаем, что ДМИ с этими вакцинами продолжаются 15 каждого месяца, за исключением августа на северо-западе.Мы сосредотачиваемся на результатах для ДПВ1, потому что модель устранила ДПВ3 к началу 2013 г., и мы явно не включаем в него реимпорт, в то время как цПВВП 2 типа продолжают оставаться на очень низком уровне, хотя мы не обнаружили, что они полностью исчезают, исходя из наших предположений. прогнозируемая интенсивность вакцинации против тОПВ (см. дополнительный файл 1).
Таблица 4 Подробная информация о сценариях и оценках увеличения числа предотвращенных случаев паралича, сокращения времени до элиминации ДПВ по серотипу и необходимых доз вакцины по сравнению со справочными данными для северо-запада Нигерии (см. Дополнительный файл 1 и Duintjer Tebbens et al.(2013) [20] для других допущений модели, фиксированных для всех сценариев)Сценарии для расширенных возрастных групп, которые мы рассматриваем, включают два перспективных сценария, которые расширяют SIA на ноябрь 2013 г. с бОПВ до 14 лет или для всех возрастов. Для сравнения мы исследуем сценарий увеличения относительного охвата ДМИ в недостаточно вакцинированной субпопуляции по сравнению с общей популяцией на 0,05 с ноября 2013 г. по конец 2014 г. Эталонный случай в модели уже представляет очевидный путь к элиминации ДПВ1, предполагая постоянная приверженность текущему графику SIA (после ноября 2013 года в модели ожидается относительно небольшое количество случаев).

