Системные васкулиты > Клинические рекомендации РФ (Россия) > MedElement
Диагностика
(Уровень доказательности С): Диагноз СВ должен быть обоснован наличием клинических проявлений и данными лабораторных исследований.
(Уровень доказательности С): Положительные данные биопсии играют большую роль в подтверждении васкулита.
(Уровень доказательности В): При выборе тактики лечения больных СВ рекомендуется разделять по степени тяжести заболевания, а так же выделять рефрактерный вариант течения СВ, при котором отсутствует обратное развитие клинических проявлений заболевания или отмечается увеличение клинической активности, несмотря на проводимую в течение 6 недель стандартную патогенетическую терапию.
В зависимости от клинической активности СВ выделяют различные фазы заболевания, которые приведены в таблице 4.
Таблица 4. Фазы клинического течения СВ.
| Клиническая фаза | Бирмингемский индекс активности | Характеристика |
| Полная ремиссия | 0- 1 балл | Отсутствие признаков клинической активности и необходимости в терапии при нормальном уровне С- реактивного белка. |
| Частичная ремиссия | 50% от исходного | Уменьшение в результате проводимого лечения индекса клинической активности на 50% от исходного. |
| Легкое обострение | < 5 баллов | Появление клинических признаков заболевания с увеличением общей суммы баллов до 5. |
| Тяжелое обострение | > 6 баллов | Вовлечение в воспалительный процесс жизненно важных органов или систем (легких, почек, ЦНС, сердечно- сосудистой системы), что требует проведения активного патогенетического лечения. |
1. Принципы диагностики АНЦА- ассоциированных системных васкулитов
Решающее значение в диагностике АНЦА-СВ принадлежит детальному обследованию пациента с выявлением патогномоничных симптомов (таблица 5). Требуется целенаправленный поиск поражения респираторного тракта с обязательным проведением риноскопии, ларингоскопии, КТ придаточных пазух и легких, поскольку даже выраженные изменения в придаточных пазухах при КТ и тяжелое поражение легких с образованием множественных инфильтратов с деструкцией могут протекать бессимптомно или сопровождаться скудной клинической симптоматикой. Рентгенография грудной клетки обладает меньшей информативностью, чем КТ.
Таблица 5. Классификационные критерии АНЦА-СВ.
| Нозологическая форма | Критерии | Характеристика |
| Гранулематоз с полиангиитом (Вегенера) | 1. Воспаление носа и полости рта | Язвы в полости рта; гнойные или кровянистые выделения из носа. |
| 2. Изменения в легких при рентгенологическом исследовании | Узелки, инфильтраты или полости в легких | |
| 3. Изменения мочи | Гематурия (> 5 эритроцитов в поле зрения) или эритроцитарные цилиндры в осадке мочи. | |
| 4. Данные биопсии | Гранулематозное воспаление в стенке артерии или в периваскулярном и экстраваскулярном пространстве. | |
| Наличие 2 и более критериев позволяет поставить диагноз с чувствительностью 88% и специфичностью 92%. | ||
| Эозинофильный гранулематоз с полиангиитом (Черджа- Строс) | 1. Бронхиальная астма | Затруднение дыхания или диффузные хрипы при вдохе. |
| 2. Эозинофилия | Эозинофилия > 10% от общего количества лейкоцитов. | |
| 3. Моно- или полинейропатия | Мононейропатия, множественная мононейропатия или полинейропатия по типу перчаток или чулок. | |
| 4. Рентгенологические признаки легочных инфильтратов | Мигрирующие или преходящие легочные инфильтраты, выявляемые при рентгенологическом исследовании. | |
| 5. Патология гайморовых пазух | Боль или рентгенологические изменения. | |
| 6. Экстраваскулярная эозинофилия по данным биопсии | Скопление эозинофилов во внесосудистом пространстве. | |
| Наличие 4 и более критериев позволяет поставить диагноз с чувствительностью 85% и специфичностью 99%. | ||
| Микроскопический полиангиит | Классификационные критерии не разработаны. | |
Особенности клинического течения ГПА
ГПА свойственна триада поражения органов с вовлечением верхних дыхательных путей (ВДП), легких и почек.
У подавляющего большинства больных (более 90%), развивается некротизирующее гранулематозное воспаление ВДП: язвенно- некротический ринит, синусит, поражение органа слуха, вовлечение трахеи и гортани с формированием подскладочной гранулемы. Патология ВДП может осложняться перфорацией носовой перегородки с формированием седловидной деформации носа, развитием тяжелого деструктивного пансинусита с распространением гранулематозной ткани в орбиту, потерей слуха, стенозом гортани.
Поражение легких (50- 70%) характеризуется некротизирующим гранулематозным воспалением, которое при рентгенографическом исследовании определяется в виде узлов или инфильтратов, склонных к распаду и формированию полостей. В каждом пятом случае поражение легких протекает бессимптомно, с отсутствием жалоб на кашель и скудной аускультативной картиной даже при тяжелом поражении.
Для поражения органа зрения (50%) свойственно формирование псевдотумора орбиты вследствие образования периорбитальной гранулемы, что у каждого пятого больного приводит к слепоте.
Поражение кожи (25- 35%) в первую очередь характеризуется геморрагическими или язвенно- геморрагическими высыпаниями преимущественно на коже конечностей.
Поражение сердца при ГПА не превышает 20%. Как и у всех больных АНЦА- СВ, при ГПА возрастает риск сердечно-сосудистых заболеваний (ИБС, инсульта, периферической артериальной окклюзии), при этом отмечено повышение риска ОИМ, но не стенокардии.
Поражение желудочно- кишечного тракта (ЖКТ) встречается редко (5%).
Особенности клинического течения МПА.
У 50% больных МПА проявляется в виде тяжёлого лёгочно-почечного синдрома. Как правило, при МПА наблюдают острое начало и более агрессивное течение, чем при ГПА или ЭГПА.
МПА имеет много общих черт с ГПА, отличаясь отсутствием гранулематозного воспаления, вследствие чего МПА не свойственны подскладочный ларингит, седловидная деформация носа, периорбитальные гранулёмы.
Патология легких (35- 70%) при МПА представлена некротизирующим альвеолитом. При рентгенологическом обследовании выявляют инфильтраты без распада, часто с реакцией плевры. Поражение легких при МПА протекает тяжело (особенно при наличии антител к протеиназе-3), у половины больных осложняется легочным кровотечением, что в каждом втором случае становится фатальным. При МПА с гиперпродукцией антител к миелопероксидазе описаны случаи фиброзирующего альвеолита.
Поражение кожи (70%) характеризуется геморрагическими или язвенно- геморрагическими высыпаниями преимущественно на коже конечностей, реже livedo reticularis, некрозами кожи и подлежащих мягких тканей.
Для поражения органа зрения (30%) свойственно развитие склерита и эписклерита.
Поражение ЖКТ (10%) характеризуется болями в животе, диареей, иногда кровотечением вследствие развития ишемических язв желудка и кишечника.
Особенности клинического течения ЭГПА.
Клиническое развитие ЭГПА подразделяют на 3 стадии, которые, как правило, последовательно разворачиваются на протяжении нескольких лет. Для первого этапа свойственно постепенное развитие симптомов бронхиальной астмы, аллергического ринита, синусита, проявлений лекарственной непереносимости, при этом периферическая эозинофилия не всегда выражена. На второй стадии присоединяются эпизоды эозинофильной инфильтрации тканей в виде эозинофильной пневмонии или гастроэнтерита, что часто сочетается с периферической эозинофилией более 10%. Третья стадия ЭГПА характеризуется развитием системного некротизирующего васкулита.
Поражение почек отмечается у 20- 45% пациентов.
Поражение сердца (30- 50%) при ЭГПА проявляется разнообразной патологией (перикардит, эндомиокардит, коронарит, сердечная недостаточность, нарушения ритма и проводимости) и становится причиной летального исхода у 50% пациентов.
Поражение кожи (64%) характеризуется геморрагическими или язвенно- геморрагическими высыпаниями преимущественно на коже конечностей, реже уртикарными высыпаниями.
Поражение периферической нервной системы (64%) при ЭГПА развивается чаще, чем при других формах АНЦА-СВ и характеризуется асимметричным сенсорно- моторным множественным мононевритом. Поражение центральной нервной системы (10%) может проявляться невритом черепно- мозговых нервов, острыми нарушениями мозгового кровообращения, очаговыми изменениями мозга, эпи- синдромом.
Для поражения органа зрения (30%) свойственны склерит и эписклерит.
Поражение ЖКТ (10%) связано как с эозинофильным гастроэнтеритом, так и с васкулитом стенки кишечника, способным вызвать образование ишемических язв, перфорацию.
Особенности поражения почек при АНЦА-СВ.
Заболевания, относящиеся к АНЦА-СВ, имеют единые морфологические изменения в почках, сходный патогенез, клиническое течение и прогноз. К отличительным особенностям клинического течения АНЦА- ассоциированного ГН относят:
- сочетание с другими системными проявлениями некротизирующего васкулита;
- склонность к быстропрогрессирующему течению (БПГН) со снижением СКФ более чем на 50% в течение нескольких недель или месяцев;
- умеренная артериальная гипертензия;
- протеинурия, не превышающая 3 г в сутки.
Лабораторная диагностика АНЦА- СВ.
Основное значение имеет определение в сыворотке крови АНЦА методом непрямой иммунофлуоресценции (с использованием нейтрофилов здоровых доноров, фиксированных этанолом) или с помощью иммуноферментного анализа с определением специфичности к протеиназе-3 (ПР-3) или миелопероксидазе (МПО). Характерно увеличение СОЭ, концентрации СРБ, нормохромная нормоцитарная анемия, умеренный тромбоцитоз.
АНЦА с цитоплазматическим типом иммунофлуоресцентного свечения (цАНЦА) или антитела к ПР-3 высокочувствительны и специфичны для ГПА (более 90%). АНЦА с перинуклеарным типом свечения (пАНЦА) обнаруживают у 70 % больных ЭГПА, но не всегда со специфичностью к МПО. При МПА и идиопатическом БПГН примерно с одинаковой частотой обнаруживают антитела к ПР-3/цАНЦА и антитела к МПО/пАНЦА. Хорошо известно, что АНЦА, являясь важным диагностическим маркером АНЦА-ГН, имеют невысокую ценность для мониторирования активности заболевания, поскольку могут присутствовать в сыворотке крови даже во время полной клинической ремиссии заболевания.
(Уровень доказательности А): Исследование АНЦА методом НИФ и/или ИФА следует проводить в соответствии с клинической ситуацией.
Клинические показания для определения АНЦА включают:
- гломерулонефрит, особенно быстро прогрессирующий
- кровохарканье/легочное кровотечение, особенно в сочетании с гломерулонефритом
- кожный васкулит, сопровождающийся системными проявлениями
- множественные очаги поражения легких при рентгенологическом исследовании
- хроническое деструктивное поражение верхних дыхательных путей
- затяжное течение синусита или отита
- подскладочный стеноз гортани/трахеи
- множественный мононеврит или другая периферическая нейропатия
- псевдотумор орбиты
(Уровень доказательности С): Положительные данные биопсии играют большую роль в подтверждении васкулита.
При биопсии слизистой носа у больных ГПА обнаруживают деструктивно- продуктивный васкулит и гигантоклеточные некротизирующие гранулёмы. Биопсия ткани орбиты в случае ГПА с псевдотумором орбиты необходима для дифференциальной диагностики с различными доброкачественными и злокачественными новообразованиями, в частности с IgG- ассоциированным заболеванием. Диагностическая ценность крайне редко выполняемой открытой биопсии легкого значительно выше, чем трансбронхиальной или биопсии слизистой оболочки носа и придаточных пазух. При биопсии кожно- мышечного лоскута у больных ЭГПА обнаруживают картину деструктивно- продуктивного васкулита с эозинофильной инфильтрацией.
Биопсия почки (c обязательным применением иммунолюминисцентной микроскопии) позволяет подтвердить диагноз АНЦА-ГН при наличии фибриноидного некроза капилляров клубочка и артериол, экстракапиллярного пролиферативного ГН с эпителиальными и/или фибро- эпителиальными “полулуниями” в клубочках в сочетании с отсутствием иммунных депозитов в ткани почки. Показаниями к диагностической биопсии почки являются:
- нефропатия неясного генеза с протеинурией более 1 г/л, постоянной или рецидивирующей клубочковой гематурией;
- острая или подострая почечная недостаточность с симптомами ГН или с системными проявлениями
2. Принципы диагностики узелкового полиартериита.
Решающее значение в диагностике узелкового полиартериита (УП) принадлежит детальному обследованию пациента с выявлением патогномоничных симптомов (таблица 6). Необходимость ранней диагностики продиктована потребностью в агрессивной терапии до развития поражения жизненно важных органов.
Таблица 6. Классификационные критерии УП (R.W. Lightfoot и соавт., 1990).
| Критерий | Характеристика |
| 1. Снижение массы | Потеря массы тела с начала заболевания на 4 кг и более, не связанная с особенностями питания. |
| 2. Сетчатое ливедо | Пятнистые, сетчатые изменения рисунка кожи на конечностях и туловище. |
| 3. Боль в яичках | Боль в яичках, не связанная с инфекцией, травмой и т.д. |
| 4. Слабость или боли в голенях | Диффузные миалгии (исключая плечевой пояс или поясничную область), мышечная слабость или болезненность в мышцах нижних конечностей. |
| 5. Нейропатия | Мононейропатия, множественный мононеврит или полинейропатия. |
| 6. Диастолическое АД> 90 мм рт. ст. | Артериальная гипертензия с уровнем диастолического АД более 90 мм рт. ст. |
| 7. Повышение в крови уровня мочевины или креатинина | Мочевина более 40 мг/дл или креатинин более 15 мг/дл, не связанное с дегидратацией или нарушением выделения мочи. |
| 8. Инфицирование вирусом гепатита В | Наличие HBsAg или антител к вирусу гепатита В в сыворотке крови. |
| 9. Изменения при артериографии | Выявляемые при ангиографии аневризмы или окклюзии висцеральных артерий, не обусловленные атеросклерозом, фибромускулярной дисплазией и другими невоспалительными заболеваниями. |
| 10. Данные биопсии | Инфильтрация нейтрофилами артерий мелкого или среднего калибра при биопсии. |
| Наличие 3 и более критериев позволяет поставить диагноз УП с чувствительностью 82,2% и специфичностью 86,6%. | |
Особенности клинического течения УП.
Клиническая картина УП отличается значительным полиморфизмом. Клинические проявления УП с наличием HBV и при его отсутствии сходны. Острое начало характерно для УП лекарственного генеза.
Для ранней стадии типичны лихорадка с проливными потами, снижение массы тела, вплоть до прогрессирующей кахексии, миалгии (прежде всего в икроножных мышцах).
Поражение почек (80%) относится к прогностически неблагоприятным признакам, развивается вследствие вовлечения почечных артерий, редко клубочков почки. Проявляется умеренной протеинурией (< 3 г/сут), микрогематурией, артериальной гипертензией. Макрогематурия наблюдается редко и позволяет предполагать развитие инфаркта почки. Быстрое нарастание почечной недостаточности может быть связано с множественными инфарктами почек. Редко наблюдаются олигурическая ОПН вследствие сосудистых катастроф (разрыв аневризмы почечной артерии, острый тромбоз внутрипочечных сосудов), периуретральный васкулит со стенозом мочеточников и развитием анурии и почечной недостаточности. У пациентов, инфицированных HBV, встречаются другие варианты поражения почек: мембранозная нефропатия (у детей), мезангиокапиллярный гломерулонефрит, IgA нефропатия, ГН вследствие смешанной криоглобулинемии.
Характерно развитие злокачественной артериальной гипертензии с диастолическим давлением более 90 мм.рт.ст., что сопровождается типичными изменениями сердца (левожелудочковая недостаточность), глазного дна (ретинопатия, отек дисков зрительных нервов), развитием гипертонической энцефалопатии.
Поражение сердца (40%) может проявляться кардиомегалией, нарушениями ритма, коронаритом (с развитием стенокардии или инфаркта миокарда).
Поражение кожи (25- 60%) наиболее часто характеризуется сосудистой папуло- петехиальной пурпурой, реже буллезными и везикулезными высыпаниями, сетчатым ливедо. Возможно развитие инфарктов кожи и поражение периферических артерий конечностей, приводящее к ишемии дистальных фаланг пальцев вплоть до гангрены.
Периферическая нейропатия (50- 70%), как правило, связана с поражением ветвей берцовых нервов. Характерны асимметричные двигательные и чувствительные нарушения в нижних конечностях с сильными болями и парестезиями.
Поражение ЖКТ проявляется у 30% болями в животе, обычно обусловленными ишемией тонкого кишечника (иногда с клиникой острого живота вплоть до развития перитониальных явлений вследствие перфорации язв кишечника). Поражение печени проявляется её увеличением и изменением печёночных функциональных тестов, что может быть связано с HBV-инфекцией, а так же с инфарктом печени или внутрипечёночной гематомой в результате разрыва внутрипечёночных сосудов.
Лабораторная диагностика УП.
При УП ассоциированном с HBV наблюдается повышение активности ЩФ, АСТ, АЛТ, определяется HbsAg, обнаруживают HBV ДНК.
При иммунологическом исследовании сыворотки крови выявляют повышение СРБ, иногда выявляют РФ, криоглобулинемию. АНЦА определяются крайне редко.
Гистологическое исследование при УП.
У пациентов с предполагаемым диагнозом УП желательно проведение гистологического исследования, выявляющего характерную картину фокального некротизирующего артериита с клеточным инфильтратом смешанного характера в сосудистой стенке. Наиболее информативна биопсия скелетной мышцы. При проведении биопсии внутренних органов у больных УП высок риск развития внутреннего кровотечения.
Инструментальные методы исследования при УП.
При ультразвуковой допплерографии у 60% больных выявляют изменения в артериях почек (прежде всего стеноз).
Ангиография позволяет обнаружить множественные микроаневризмы и стенозы отдельных участков артерий среднего калибра преимущественно в артериях почек, брыжейки, печени. Эти изменения могут исчезать на фоне эффективного лечения.
3. Принципы диагностики геморрагического васкулита (пурпуры Шенлейна- Геноха).
Решающее значение в диагностике геморрагического васкулита (ГВ) принадлежит детальному обследованию пациента с выявлением патогномоничных симптомов (таблица 7).
Таблица 7. Диагностические критерии ГВ (J.A. Miles и соавт., 1990)
| Критерий | Определение |
| Пальпируемая пурпура | Слегка возвышающиеся геморрагические кожные изменения, не связанные с тромбоцитопенией. |
| Возраст моложе 20 лет | Начало заболевания приходится на возраст моложе 20 лет. |
| Боли в животе | Диффузные боли в животе, усиливающиеся после приема пищи, или ишемия кишечника (возможно развитие кишечного кровотечения) |
| Данные биопсии: обнаружение гранулоцитов | Инфильтрация гранулоцитами стенки артериол и венул. |
| Требуется наличие не менее 3 из 6 признаков | |
Особенности клинического течения ГВ.
К особенностям ГВ у детей в отличие от взрослых относится четкая связь заболевания с инфекцией верхних дыхательных путей. У взрослых реже наблюдается абдоминальный синдром и лихорадка, чаще- поражение суставов, тяжелое поражение почек и увеличение СОЭ.
Характерно появление симметричной петехиальной сыпи и/или пальпируемой нетромбоцитопенической пурпуры, иногда в сочетании с эритематозными пятнами, папулами, пузырьками, что может сопровождаться зудом. Высыпания преимущественно локализуются в дистальных отделах нижних конечностей, постепенно распространяясь на бедра и ягодицы (реже- на верхние конечности, живот, спину). Как правило, через несколько дней высыпания бледнеют, приобретают бурую окраску, затем исчезают или сохраняются в виде участков гиперпигментации.
Поражение суставов (59- 100%) характеризуется мигрирующими артралгиями в первую очередь крупных суставов нижних конечностей.
Поражение ЖКТ (65%) проявляется схваткообразными болями в животе, тошнотой, рвотой, редко желудочно-кишечным кровотечением.
Поражение почек (10- 60%) обычно развивается после появления пурпуры. Тяжесть его, как правило, не коррелирует с выраженностью экстраренальных проявлений ГВ. В большинстве случаев наблюдается благоприятное течение, но при устойчивой гематурии и протеинурии может развиваться ХПН. Обычно встречается бессимптомная изолированная микро- или макрогематурия, иногда в сочетании с умеренной протеинурией, очень редко осложняющаяся нефротическим синдромом и артериальной гипертензией.
Лабораторная диагностика ГВ.
У детей в 30% случаев наблюдается увеличение титров антистрептолизина- О. Важным признаком является увеличение концентрации IgA в сыворотке. У 30- 40% больных обнаруживают РФ.
Гистологическое исследование при ГВ.
Морфологические изменения в почках разнообразны: от минимальных изменений до тяжелого гломерулонефрита с «полулуниями». Поражение почек при геморрагическом васкулите аналогично IgA-нефропатии.
4. Принципы диагностики гигантоклеточного артериита и ревматической полимиалгии.
Ревматическую полимиалгию (РПМ) рассматривают одновременно с гигантоклеточным полиангиитом (ГКА), так как симптомы РПМ встречаются у 40- 60% больных ГКА. Предполагается, что РМП- проявление субклинически протекающего ГКА. Признаки РПМ могут возникать одновременно с поражением сосудов или присоединяться впоследствии.
Диагноз ГКА следует предполагать у всех больных старше 50 лет с выраженными головными болями, нарушением зрения, симптомами РПМ, выраженным увеличением СОЭ (таблица 8).
Таблица 8. Классификационные критерии ГПА (G.G. Hunder и соавт., 1990).
| Критерий | Характеристика |
| 1. Возраст старше 50 лет | Развитие симптомов заболевания у лиц старше 50 лет. |
| 2. Появление “новых” головных болей | Появление ранее не отмечавшихся головных болей или изменение их характера и/или локализации. |
| 3. Изменения височной артерии | Болезненность при пальпации или снижение пульсации височных артерий, не связанные с атеросклерозом сонной артерии. |
| 4. Увеличение СОЭ | СОЭ более 50 мм/ч. |
| 5. Изменения при биопсии височной артерии | Васкулит с сужением просвета сосуда, повреждением интимы, диффузной воспалительной преимущественно мононуклеарной инфильтрации, наличием многоядерных гигантских клеток. |
| Требуется наличие не менее 3 из 6 признаков | |
Особенности клинического течения ГКА и РПМ.
РПМ является важным компонентом ГКА, ее симптомы встречаются у 50% больных ГКА. Характерны выраженные двусторонние, симметричные боли и скованность в мышцах плечевого и тазового пояса и в области шеи, которые усиливаются при движении и уменьшаются в покое, сочетаются с резким увеличением СОЭ. Мышечная слабость обычно отсутствует, атрофия мышц не развивается. Возможно поражение суставов в виде моно- олигоартрита или симметричного серонегативного полиартрита, напоминающего РА у пожилых (вовлечение преимущественно коленных, лучезапястных и голеностопных суставов, реже проксимальных межфаланговых и плюснефаланговых суставов).
Выделяют четыре основных клинических варианта течения ГКА:
- с краниальными симптомами;
- с РПА;
- с краниальными симптомами и РПМ;
- с лихорадкой и другими общими проявлениями воспалительной активности без локализованных симптомов.
Сосудистые расстройства зависят от локализации процесса. Беспокоит остро возникшая, постоянная, интенсивная, односторонняя головная боль в височной, лобной и теменной областях. Отмечается болезненность при касании к коже черепа, уплотнение и отечность височных артерий, ослабление в них пульсации, а в случае патологии затылочной артерии- головная боль в затылочной области. При вовлечении верхнечелюстной артерии наблюдается усиление боли при жевании и разговоре, зубная боль. Может быть поражена наружная сонная артерия с развитием отечности лица, нарушений глотания, слуха.
У трети больных заболевание осложняется патологией глазных артерий, что приводит к развитию передней ишемической оптической нейропатии. Характерны преходящее снижение зрения (amavrosis fugax), диплопия, выпадение полей зрения. Прогрессирование ГПА может осложняться слепотой (одно- или двусторонней).
Значительно реже диагностируют поражение аорты (преимущественно в грудном отделе с развитием аневризмы аорты, в том числе и расслаивающей) и отходящих от нее ветвей (сонных, подключичных, позвоночных, коронарных артерий), интракраниальных артерий.
Лабораторная диагностика ГКА и РПМ.
Характерно выраженное увеличение СОЭ (часто более 50 мм/ч) и СРБ.
Гистологическое исследование при ГКА.
(Уровень доказательности С): Биопсия височной артерии является важным методом диагностики ГКА. Поскольку ГКА свойственно очаговое сегментарное поражение сосудов, отрицательные результаты биопсии не позволяют полностью исключить этот диагноз. Выполнение биопсии не должно являться поводом для задержки начала терапии.
5. Принципы диагностики артериита Такаясу.
(Уровень доказательности С): Рекомендуется тщательное клиническое и инструментальное обследование артериального русла при подозрении на артериит Такаясу.
Диагностика артериита Такаясу базируется на тщательном изучении жалоб и анамнеза заболевания, внимательном осмотре пациента с обязательным исследованием пульса на обеих лучевых артериях и на других сосудах, их аускультации, измерении АД на обеих руках и ногах (таблица 9). Большое значение имеет контрастное ангиографическое исследование и дуплексное ультразвуковое сканирование сосудов.
Таблица 9. Классификационные критерии артериита Такаясу (W.P. Arend и соавт., 1990).
| Критерий | Характеристика |
| Возраст моложе 40 лет | Начало заболевания в возрасте моложе 40 лет. |
| “Перемежающаяся” хромота конечностей | Слабость и дискомфорт в мышцах конечностей при движении. |
| Ослабление пульса на плечевой артерии | Снижение пульсации на одной или обеих плечевых артериях. |
| Разница АД на правой и левой руках более 10 мм рт. ст. | Разница систолического АД более 10 мм рт. ст. при его измерении на обеих плечевых арт |
diseases.medelement.com
Геморрагический васкулит – лечение современными методами
Среди сосудистых заболеваний врачи выделяют геморрагический васкулит, лечение которого длится месяцами. Устранить причину нарушения практически не удается, поэтому старания медиков направлены на облегчение симптомов патологии.
Геморрагический васкулит – патогенез
Длительное время в медицинской практике использовался термин пурпура Шенлейна-Геноха, по фамилии учёного, впервые описавшего болезнь. Сегодня для удобства и понимания пациентов врачи чаще используют диагноз геморрагический васкулит. Данное заболевание характеризуется преимущественным поражением мелких сосудов кожи, суставов, органов ЖКТ и почек. Патология может развиться в любом возрасте, однако дети младшего возраста (до 3-х лет) практически не заболевают васкулитом. В подавляющем большинстве случаев патология фиксируется у пациентов 4–12 лет.
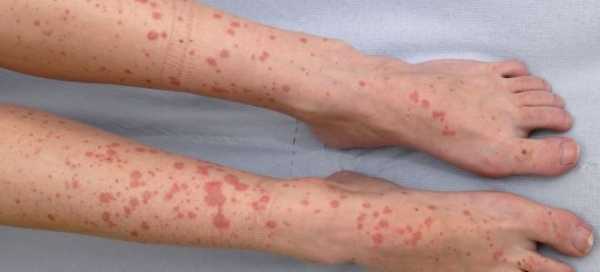
Заболевание относятся к иммунокомплексным. Это означает, что в основе его развития лежит иммунная реакция организма. В результате выработки большого количества антител стенки мельчайших сосудов подвергаются асептическому поражению с последующим тромбированием и образованием циркулирующих иммунных комплексов. Оседая на стенках кровеносных сосудов, эти вещества провоцируют неспецифическое воспаление.
Среди факторов, повышающих риск образования иммунных комплексов:
- вирусные и бактериальные инфекции;
- вакцинация;
- аллергия на лекарства, пищевые продукты;
- инвазии паразитов;
- длительное воздействие холодом.
Геморрагический васкулит – симптомы
Главным признаком патологии является поражение кожных покровов. На начальных этапах заболевания у пациентов отмечается аллергическая пурпура – симметричное поражение кожных покровов конечностей, ягодиц, редко туловища. Сыпь представляет собой небольшие папулы, наполненные жидким содержимым с примесью крови. Элементы однотипные, с покраснениями, по прошествии времени они приобретают темно-красный, багровый оттенок. При надавливании не исчезают. Так описывается специалистами геморрагический васкулит, кожная форма.
Кроме поражения кожи, при геморрагическом васкулите отмечается появление следующих синдромов:
- Суставный – развивается одновременно с кожным или спустя несколько часов. Пациенты испытывают болезненные ощущения различной интенсивности в суставах: коленные, локтевые, тазобедренные. Спустя 2-3 дня боль самостоятельно исчезает, однако возобновляется при новой волне высыпаний. При стойком поражении суставов для дифференциальной диагностики врачи исключают ревматоидный артрит.
- Абдоминальный синдром – чаще встречается у детей, нередко предшествует высыпаниям, что затрудняет раннюю диагностику. Пациенты жалуются на сильные боли в животе, которые носят схваткообразный или постоянный характер. Боль обусловлена кровоизлиянием в стенку кишки.
Формы геморрагического васкулита
Геморрагический васкулит Шенлейна-Геноха в зависимости от степени тяжести клинической картины имеет следующие формы:
- Легкая – состояние пациента удовлетворительное, сыпь имеет необильный характер, боли в суставах выражены слабо.
- Средняя – обильные высыпания, артралгии сопровождаются изменениями в суставах по типу артрита, периодически фиксируются боли в животе.
- Тяжелая – наблюдаются сливные, обильные высыпания на коже с участками некроза, нефротический синдром, острая почечная недостаточность, желудочно-кишечные кровотечения.
Геморрагический васкулит – диагностика
Предварительный диагноз геморрагический васкулит может выставляться уже после первичного осмотра пациента на основании клинической картины.
Чтобы подтвердить свои предположения и исключить схожие патологии, врачи назначают ряд обследований и анализов:
- гематологические тесты – общий и биохимический анализы крови (увеличение концентрации иммуноглобулина А, лейкоцитоз), коагулограмма;
- анализ мочи – гематурия, протеинурия;
- анализ кала на скрытую кровь;
- инструментальное обследование – УЗИ почек, УЗДГ почечных сосудов, органов брюшной полости, гастроскопия, бронхоскопия;
- биопсия кожи, почек – фиксируются отложения иммуноглобулина А и ЦИК на эндотелии сосудистой стенки вен или капилляров.
Можно ли вылечить геморрагический васкулит?
Исход такого заболевания, как ревматическая пурпура, полностью зависит от причины, его вызвавшей. Если патология является следствием аллергической реакции на фоне приема лекарственного препарата, исправить ситуацию удается путем отмены лекарства. В большинстве же случаев, когда выявляется геморрагический васкулит лечение носит симптоматический характер и направлено на облегчение самочувствия и улучшение общего состояния пациента. Полностью исключить геморрагический васкулит практически невозможно.
Как лечить геморрагический васкулит?
Лечение при геморрагическом васкулите подбирается в строгом соответствии с причинной патологии.
В острой фазе заболевания пациентам показаны:
- постельный режим;
- гипоаллергенная диета;
- ограничение объема жидкости и соли.
Геморрагический васкулит – клинические рекомендации
При диагнозе пурпура Шенлейна-Геноха клинические рекомендации выдаются врачом с учетом общего состояния пациента и клинической картины болезни. Обязательным условием является госпитализация с соблюдением постельного режима не меньше трех недель.
Врачи рекомендуют избегать воздействия на организм следующих факторов:
- охлаждение;
- дополнительная аллергизация путем употребления отдельных пищевых продуктов;
- использование антибиотиков (сульфаниламидов), которые могут способствовать обострению васкулита.
Медикаментозное лечение геморрагического васкулита
В основе базисной терапии лежит прием препаратов, нормализующих работу свертывающей системы крови. Среди используемых при васкулите необходимо выделить следующие группы лекарственных препаратов:
Препараты этих групп препятствуют агрегации тромбоцитов, улучшая при этом микроциркуляцию и кровообращение внутри тканей. В целом характер терапии определяется клинической картиной:
- при кожном синдроме – Сульфасалазин, Колхицин;
- при поражении суставов – Индометацин, Ибупрофен для снятия болей и воспаления.
В тяжелых случаях наблюдается поражение почек. Лечение нефрита при геморрагическом васкулите включает применение глюкокортикоидов и цитостатиков:
- Дексаметазон;
- Преднизолон.
Кроме того, врачами может назначаться проведение электрофореза с никотиновой кислотой и гепарином на область почек. При тяжелом течении заболевания показана гемокоррекция:
Выраженный абдоминальный синдром, сопровождающий геморрагический васкулит, требует назначения таких препаратов, как:
Развитие хирургических осложнений требует срочного оперативного вмешательства. При выявлении перфорации, инвагинации кишки, которые осложняют геморрагический васкулит, лечение проводится на операционном столе в экстренном порядке.
Лечение геморрагического васкулита народными средствами
Рассказывая о том, как лечить аллергическую пурпуру, в качестве дополнительных средств терапии врачи допускают использование народных методов. Однако каждый рецепт необходимо согласовать со специалистом. В качестве примера можно привести следующие средства.
Настойка трав
Ингредиенты:
- хвощ полевой – 15 г;
- цветки бузины черной – 15 г;
- листья мяты перечной – 10 г;
- тысячелистник – 10 г;
- вода – 200 мл.
Приготовление, применение
- Травы смешивают.
- 5 г полученной смеси заливают стаканом кипятка.
- Настаивают 1 час.
- Принимают по 50 мл 4 раза в день.
Диета при геморрагическом васкулите
Чтобы не допустить ухудшения самочувствия пациента, врачи всегда обращают внимание на то, что можно есть при геморрагическом васкулите, а какие продукты необходимо исключить из рациона. При заболевании наблюдается увеличение проницаемости сосудов, поэтому употребляемый продукт может спровоцировать аллергическую реакцию.
Из рациона необходимо исключить:
- шоколад;
- какао;
- цитрусовые;
- клубнику.
Что касается блюд, то они все должны быть в отварном виде или приготовленными на пару. Употребление соли строго ограничивают. В день должно быть не меньше 5-6 приемов пищи. Воспалительные процессы требуют соблюдения температурных режимов при приготовлении пищи. Употребляемая еда должна быть теплой, а не горячей.
Новое в лечении геморрагического васкулита
Когда геморрагический васкулит, пурпура Шенлейна-Геноха, трудно поддается лечению стероидами, положительной динамики не наблюдается, врачи прибегают к помощи иммуносупрессоров или цитостатиков. Эти лекарства снижают активность иммунной системы, подавляя работу клеток, ответственных за запуск воспалительной реакции. Лекарства относятся к сильнодействующим, поэтому должны использоваться в соответствии с врачебными назначениями.
Для того чтобы исключить симптоматический геморрагический васкулит, его лечение дополняют следующими препаратами:
- Азатиоприн;
- Метотрексат;
- Циклофосфамид.
womanadvice.ru
Геморрагический васкулит – Ревматология
 Продолжая тему системных васкулитов предлагаю обсудить один из наиболее часто встречающихся васкулитов — геморрагический васкулит или пурпура Шенлейн-Геноха.
Продолжая тему системных васкулитов предлагаю обсудить один из наиболее часто встречающихся васкулитов — геморрагический васкулит или пурпура Шенлейн-Геноха.
К особенностям клинической картины болезни у детей (в отличие от взрослых!) относится четкая связь заболевания с инфекцией верхних дыхательных путей. То есть после перенесенного инфекционного заболевания появляется сыпь на коже и другие проявления васкулита.
Для геморрагического васкулита характерно поражение кожи, а именно появление симметричной петехиальной сыпи и/или пальпируемой пурпуры, иногда в сочетании с красными пятнами, папулами, пузырьками, что может сопровождаться зудом кожи. Высыпания преимущественно локализуются на голенях и ступнях, постепенно распространяясь на бедра и ягодицы (реже — на верхние конечности, живот, спину). Как правило, через несколько дней высыпания бледнеют, приобретают бурую окраску, затем исчезают или сохраняются в виде участков гиперпигментации.
Поражение суставов характеризуется мигрирующими болями в суставах, в первую очередь крупных суставов нижних конечностей.
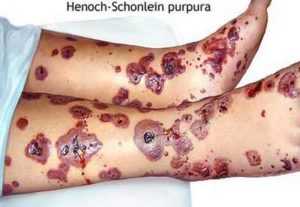 Поражение желудочно-кишечного тракта проявляется схваткообразными болями в животе, тошнотой, рвотой и даже кровотечением. На фото слева типичная картина геморрагического васкулита с сыпью и болями в животе.
Поражение желудочно-кишечного тракта проявляется схваткообразными болями в животе, тошнотой, рвотой и даже кровотечением. На фото слева типичная картина геморрагического васкулита с сыпью и болями в животе.
Поражение почек обычно развивается уже после появления пурпуры на коже. В большинстве случаев наблюдается благоприятное течение, но может развиваться и хроническая почечная недостаточность. Обычно встречается бессимптомная микро- или макрогематурия, иногда в сочетании с умеренной протеинурией (белок в моче), очень редко осложняющаяся нефротическим синдромом и артериальной гипертензией.
Решающее значение в диагностике геморрагического васкулита принадлежит детальному обследованию пациента с выявлением характерных симптомов болезни. У детей примерно в 30% случаев наблюдается увеличение титров антистрептолизина-О (АСЛО). Важным признаком является увеличение концентрации IgA в сыворотке. Примерно у трети больных обнаруживают ревматоидный фактор в сыворотке крови.
Диагностические критерии геморрагического васкулита:
Критерий | Определение |
| Пальпируемая пурпура | Слегка возвышающиеся геморрагические кожные изменения, не связанные с тромбоцитопенией!!! (снижение тромбоцитов в крови). |
| Возраст моложе 20 лет | Начало заболевания приходится на возраст моложе 20 лет. |
| Боли в животе | Боли в животе, усиливающиеся после приема пищи, или ишемия кишечника (возможно развитие кишечного кровотечения) |
| Данные биопсии: обнаружение гранулоцитов | Инфильтрация гранулоцитами стенки артериол и венул. |
Для постановки диагнгоза требуется наличие не менее 3 из 6 признаков!!! | |
www.revmadoctor.ru
Медицинский портал DifMed.Ru — Геморрагический васкулит
Геморрагический васкулит (синонимы: болезнь Шенлейна — Геноха, ревматическая пурпура, аллергическая пурпура) — наиболее распространённое заболевание из группы системных васкулитов. В его основе лежит асептическое воспаление стенок микрососудов, множественное микротромбообразование, поражающее сосуды кожи и внутренних органов. Главной причиной, вызывающей это заболевание является циркуляция в крови иммунных комплексов и активированных компонентов системы комплемента. В здоровом организме иммунные комплексы элиминируются из организма специальными клетками. Чрезмерное накопление циркулирующих иммунных комплексов в условиях преобладания антигенов или при недостаточном образовании антител приводит к отложению их на эндотелии микроциркуляторного русла с вторичной активацией белков системы комплемента по классическому пути и вторичном изменении сосудистой стенки.
В результате развивается микротромбоваскулит, и происходят сдвиги в системе гемостаза: активация тромбоцитов, циркуляция в крови спонтанных агрегатов, выраженная гиперкоагуляция, снижение в плазме антитромбина III, тромбопения, повышение уровня фактора Виллебранда, депрессия фибринолиза.
Классификация
1. По формам
а) кожная и кожно-суставная:
б) простая
в) некротическая
г) с холодовой крапивницей и отеками
д) абдоминальная и кожно-абдоминальная
е) почечная и кожно-почечная (в том числе с нефротическим синдромом)
ж) смешанная
2. По течению
а) молниеносное течение (часто развивается у детей до 5 лет)
б) острое течение (разрешается в течение 1 месяца)
г) подострое (разрешается до трех месяцев)
д) затяжное (разрешается до шести месяцев)
е) хроническое.
3. По степени активности
I степень активности — состояние при этом удовлетворительное, температура тела нормальная или субфебрильная, кожные высыпания необильные, все остальные проявления отсутствуют, СОЭ увеличено до 20 миллиметров в час.
II степень активности — состояние уже будет средней тяжести, будет выраженный кожный синдром, повышается температура тела выше 38 градусов(лихорадка), выраженный интоксикационный синдром (головная боль, слабость, миалгии), будет выраженный суставной синдром, умеренно выраженный абдоминальный и мочевой синдром. В крови будут повышено количество лейкоцитов, нейтрофилов, эозинофилов, СОЭ будет повышено до 20—40 миллиметров в час, снизится в крови содержание альбуминов, диспротеинемия.
III степень активности — состояние будет уже тяжелым, выражены симптомы интоксикации (высокая температура, головная боль, слабость, миалгии). Будет выражен кожный синдром, суставной, абдоминальный (приступообразные боли в животе, рвота, с примесью крови), выраженный почечный синдром, может быть поражение центральной нервной системы и периферической нервной системы. В крови выраженное повышение лейкоцитов в крови, повышение нейтрофилов, повышение СОЭ выше 40 миллиметров в час, может быть анемия, снижение тромбоцитов.
Клиническая картина
Болезнь чаще начинается внезапно, реже после краткого продромального периода (познабливание, головная боль, недомогание), обычно после перенесенной инфекции (грипп, ангина и др.). Важным симптомом являются поражения кожи в виде папулезно-геморрагической, иногда буллезной сыпи. Кожные высыпания симметричны, локализуются главным образом на ногах вокруг суставов, хотя могут быть и на туловище, ягодицах, лице (щеки, нос, уши), руках; характерно дистальное расположение. После исчезновения сыпи на коже остается пигментация. Часто наблюдаются кожный зуд, парестезии. Нередко наряду с пурпурой у детей имеется отечность кистей, стоп, голеней типа отеков Квинке. Температура тела у большинства больных бывает повышенной до субфебрильных цифр.
Наличие гематурии свидетельствует о присоединении геморрагического нефрита. Частый симптом при пурпуре — боли в животе, возможны рвота с примесью крови, черный стул. Отмечаются боль в суставах и их припухлость. При лабораторных исследованиях отмечаются нейтрофильный лейкоцитоз со сдвигом влево, эозинофилия; альбумино-глобулиновый показатель снижен тем сильнее, чем тяжелее заболевание, количество протромбина понижено, повышена проницаемость капилляров. Чаще болеют дети дошкольного возраста. Длительность заболевания от 2-3 недель до нескольких лет. Различают острое (до 30-40 дней), подострое (в течение 2 мес. и более), хроническое (клинические симптомы сохраняются до 1,5- 5 лет и более) и рецидивирующее течение (рецидивы до 3-4 раз и более на протяжении 3-5 лет и более), а также 3 степени активности: I степень (минимальная), II степень, при которой экссудативный компонент выражен отчетливо, и III степень (обильная экссудативно-геморрагическая сыпь нередко с везикулярными некротическими элементами; полиартрит; меняющие свою локализацию рецидивирующие ангионевротические отеки; тяжелый абдоминальный синдром с кровавой рвотой и кровавым стулом; поражение почек, сосудов печени, оболочек глаза, нервной, сердечнососудистой системы).
Необходимо дифференцировать от болезни Верльгофа и гемофилии.
Лечение и прогноз
Во-первых, необходима диета (исключаются аллергенные продукты). Во-вторых, строгий постельный режим. В третьих, медикаментозная терапия. Применяют следующие препараты:
дезагреганты — курантил по 2—4 миллиграмма/килограмм в сутки, трентал внутривенно капельно, индометацин по 2—4 миллиграмм/килограмм.
гепарин в дозировке по 200—700 единиц на килограмм массы в сутки подкожно или внутривенно 4 раза в день, отменяют постепенно с понижением разовой дозы.
активаторы фибринолиза — никотиновая кислота.
При тяжелом течении назначают плазмаферез или терапию глюкокортикостероидами.
В исключительных случаях применяют цитостатики, такие, как Азатиоприн или Циклофосфан.
В основном течение заболевания благоприятное, и иммуносупрессантная или цитостатическая терапия применяется редко (например, при развитии аутоиммунного нефрита).
Дети обязательно находятся на диспансерном учёте. Профилактику проводят при помощи санации очагов хронической инфекции. Таким детям противопоказаны занятия спортом, различные физиопроцедуры и пребывание на солнце.
difmed.ru
Наименование | Определение
|
Геморрагический васкулит (пурпура Шенлейна- Геноха) | Васкулит с иммунными депозитами IgA, поражающий мелкие сосуды (капилляры, венулы, артериолы). Типичны поражение кожи, кишечника и почек в сочетании с артралгиями или артритом. |
Криоглобулинемический васкулит | Васкулит с криоглобулинемическими иммунными депозитами, поражающий мелкие сосуды (капилляры, венулы, артериолы) и сочетающийся с сывороточной криоглобулинемией. Часто поражаются кожа и клубочки почек. |
Кожный лейкоцитокластический васкулит | Изолированный кожный лейкоцитокластический ангиит без системного васкулита или гломерулонефрита. |
Микроскопический полиангиит | Некротизирующий васкулит преимущественно мелких сосудов (капилляры, венулы, артериолы) с отсутствием иммунных депозитов. Могут так же поражаться артерии мелкого и среднего калибра. Типично развитие некротизирующего гломерулонефрита, часто присоединяется геморрагический альвеолит. |
Гранулематоз с полиангиитом (Вегенера) | Некротизирующее гранулематозное воспаление с вовлечением дыхательных путей и некротизирующий васкулит сосудов мелкого и среднего калибра (капилляры, венулы, артериолы, артерии). Часто развивается некротизирующий гломерулонефрит. |
Эозинофильный гранулематоз с полиангиитом (Черджа- Строс) | Эозинофильное, гранулематозное воспаление с вовлечением респираторного тракта и некротизирующий васкулит сосудов мелкого и среднего калибра. Сочетается с бронхиальной астмой и эозинофилией. |
Узелковый полиартериит | Очаговое некротизирующее воспаление артерий преимущественно среднего калибра любой локализации с образованием аневризм, тромбозом, разрывом аневризм с кровотечением, инфарктом пораженных органов и тканей. Не сопровождается гломерулонефритом или поражением артериол, капилляров и венул. |
Болезнь Кавасаки | Воспаление, поражающее крупные, средние и мелкие артерии, сочетающееся с кожно-слизистым лимфатическим синдромом. В процесс могут вовлекаться артерии и вены. Часто поражаются коронарные артерии. Обычно встречается у детей |
Гигантоклеточный артериит (болезнь Хортона) и ревматическая полимиалгия | Гигантоклеточный артериит- гранулематозный артериит основных ветвей аорты, преимущественно экстракраниальных ветвей сонной артерии с частым поражением височной артерии. Обычно начинается у больных старше 50 лет и часто сочетается с ревматической полимиалгией. Ревматическая полимиалгия- клинический синдром, развивающийся у лиц пожилого и старческого возраста, характеризуется болями и скованностью в области плечевого и тазового пояса, резким увеличением СОЭ. |
Артериит Такаясу | Прогрессирующее гранулематозное воспаление аорты и ее основных ветвей. Наиболее предрасположены заболеванию молодые женщины. |
bz.medvestnik.ru
