Брадикардия у детей. Что должны знать родители?
В повседневной практике врачу часто приходится сталкиваться с таким явлением, как брадикардия у детей. Брадикардия – это редкое сердцебиение или замедление частоты сердечных сокращений ниже возрастной нормы.
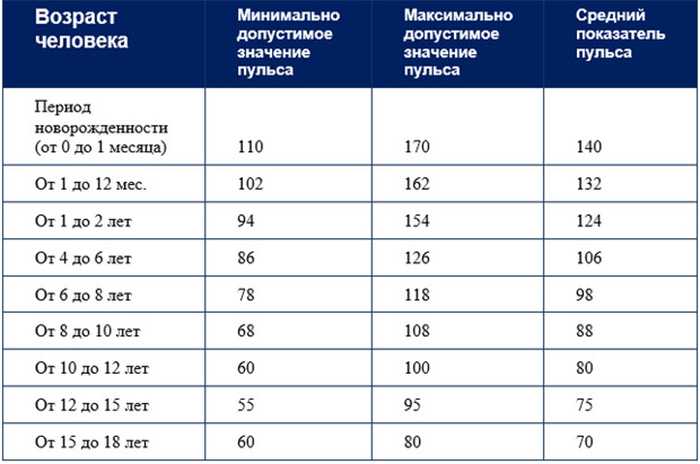
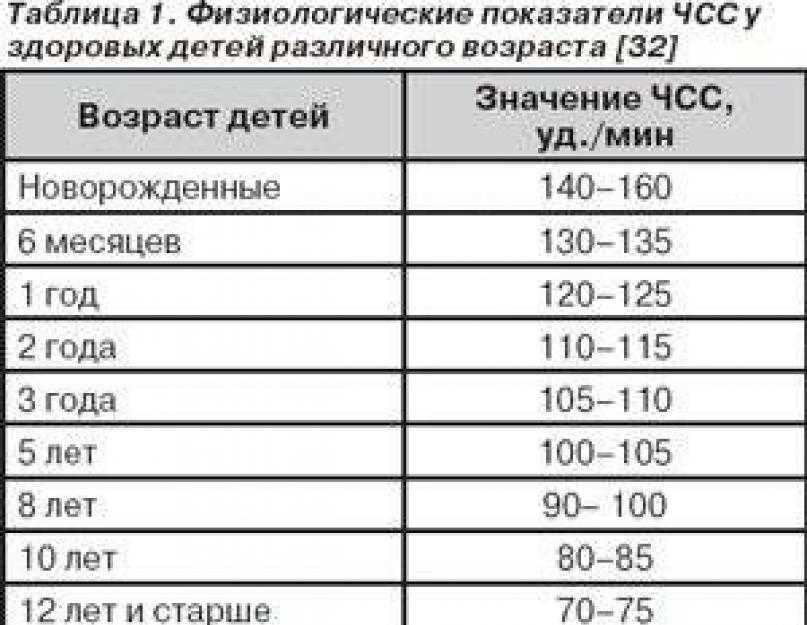
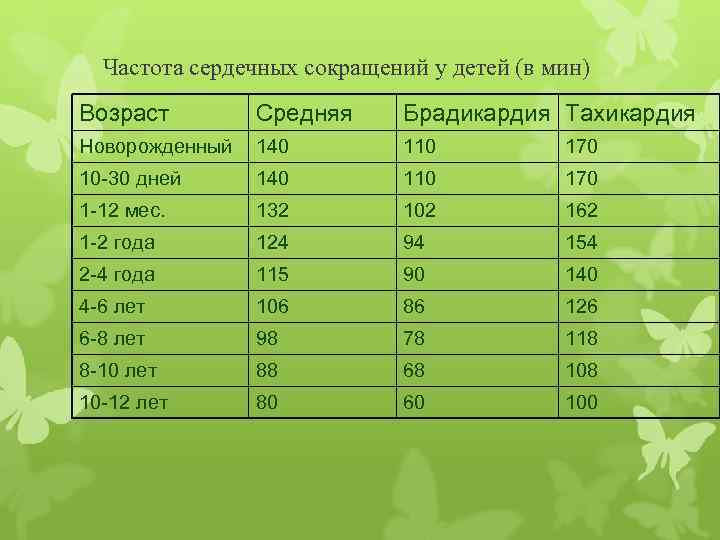
Критерии брадикардии у детей разных возрастных групп имеют существенные отличия. Так, например, для ребенка 8 лет брадикардией считают урежение частоты сердечных сокращений (ЧСС) менее 66–74 ударов в минуту, а для ребёнка 2 мес ЧСС менее 119–144 будет считаться брадикардией. У взрослого человека (старше 18 лет) брадикардия — это снижение частоты сердечных сокращений ниже 59 ударов в мин. Чем старше ребёнок, тем более замедленным становится частота его ритма. Малыш появляется на свет с частотой сердечных сокращений 140–160 ударов в минуту и уже к 8–11 годам его ритм урежается до 75–95 ударов в минуту. Это связано с тем, что с ростом ребенка увеличивается объём крови, циркулирующей в организме, увеличивается размер сердца, снижается способность сердечных мышц сокращаться, сосуды становятся менее эластичными, увеличивается протяженность сосудов в организме; изменяется восприимчивость сердечнососудистой системы к вазоактивным веществам, циркулирующим в крови. Так, например, у новорожденного ребенка масса сердечка всего 15–25 г, оно может протолкнуть всего лишь 3–4 мл крови. Сердце здорового взрослого человека весит около 200–250 г. Такое сердце одним сокращением способно вытолкнуть от 70 до 90 мл крови. Потому в норме частота сердечных сокращений у детей будет чаще чем у взрослых, причем будет зависеть от возраста, роста, веса, физической активности, сна или бодрствования. Соответственно, при физиологически высокой частоте сердечных сокращений у ребенка значения брадикардии будут в определённом диапазоне для каждой возрастной группы.
Так, например, у новорожденного ребенка масса сердечка всего 15–25 г, оно может протолкнуть всего лишь 3–4 мл крови. Сердце здорового взрослого человека весит около 200–250 г. Такое сердце одним сокращением способно вытолкнуть от 70 до 90 мл крови. Потому в норме частота сердечных сокращений у детей будет чаще чем у взрослых, причем будет зависеть от возраста, роста, веса, физической активности, сна или бодрствования. Соответственно, при физиологически высокой частоте сердечных сокращений у ребенка значения брадикардии будут в определённом диапазоне для каждой возрастной группы.
Распространенность брадикардии у практически здоровых детей без явной патологии сердца достаточна велика. Чаще всего изменения выявляются случайно на профилактических осмотрах, диспансеризации, при обследовании после перенесенных заболеваний (в основном инфекционной природы). При этом жалоб на плохое самочувствие дети с брадикардией чаще всего не предъявляют, хорошо переносят физические нагрузки, ведут обычный образ жизни.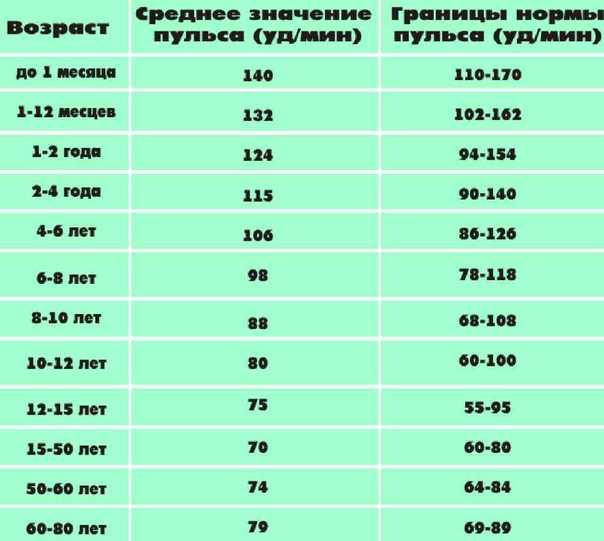 Но, к сожалению, не всегда брадикардия может протекать бессимптомно и быть безобидной.
Но, к сожалению, не всегда брадикардия может протекать бессимптомно и быть безобидной.
Причины для брадикардии у детей могут быть разные. Чаще брадикардия у здорового ребёнка-это нормальная реакция организма на ускоренный рост и быстрый/или медленный набор массы тела (это особенно характерно для детей раннего возраста — до 3 лет, а так же для подросткового периода). Если ребенок посещает регулярно спортивную секцию, и физические нагрузки для него обычное дело, то брадикардия у такого маленького спортсмена будет с высокой долей вероятности. Так же замедление сердечного ритма без клинических проявлений встречается у детей с дефицитом массы тела, с отставанием в физическом развитии, у часто болеющих детей, после перенесенных простудных и инфекционных заболеваний, у недоношенных детей.
Что происходит в организме при брадикардии?
При снижении ЧСС скорость движения крови по сосудам так же замедляется. Это приводит к снижению поступления кислорода и выведения углекислого газа в органах и тканях всех систем. В первую очередь страдают самые уязвимые к гипоксии органы: головной мозг и сердце. Поэтому при брадикардии ребенка могут беспокоить головокружение, головные боли, слабость, повышенная утомляемость (не выносит даже умеренных физических нагрузок), ребенок хочет всё время спать, снижается концентрация внимания, снижается аппетит, могут быть обморочные состояния. Если у ребенка случился обморок, необходимо немедленно обратиться к врачу. В большинстве своём такие потери сознания не опасны, но есть ряд клинических состояний, которые всё-таки нуждаются в немедленном лечении.
В первую очередь страдают самые уязвимые к гипоксии органы: головной мозг и сердце. Поэтому при брадикардии ребенка могут беспокоить головокружение, головные боли, слабость, повышенная утомляемость (не выносит даже умеренных физических нагрузок), ребенок хочет всё время спать, снижается концентрация внимания, снижается аппетит, могут быть обморочные состояния. Если у ребенка случился обморок, необходимо немедленно обратиться к врачу. В большинстве своём такие потери сознания не опасны, но есть ряд клинических состояний, которые всё-таки нуждаются в немедленном лечении.
Поэтому ребенок с брадикардией должен состоять на диспансерном учёте у кардиолога, своевременно проходить профилактические осмотры и если необходимо получать лечение. Врач определяет риски и опасность брадикардии для каждого маленького пациента индивидуально, исходя из жалоб, анамнеза жизни, физической подготовленности, клинических проявлений, выяснения — не принимает ли ребенок какие-либо лекарственные препараты урежающие сердцебиение, нет ли сопутствующих заболеваний, которые могут привести к брадикардии (заболевание почек, сердца, щитовидной железы, поджелудочной железы, ожирение, диабет, неврозы. ..). И один из самых важных пунктов — оценивает динамику ЧСС по ЭКГ (какая брадикардия — умеренная/выраженная, регулярная/нерегулярная, имеет ли устойчивый характер). Могут быть другие более грозные нарушения ритма, сопровождающиеся редким пульсом — атриовентрикулярная блокада 2 и 3 степени, синоатриальная блокада 2 и 3 степени, синдром слабости синусового узла. При таких состояниях может потребоваться установка искусственного водителя ритма (электрокардиостимулятор). Получив всю информацию о состоянии ребенка врач, если это необходимо, назначит дополнительное обследование (чаще это ЭКГ на ритм, ЭКГ с нагрузками (с физической, с лекарственной), холтеровское мониторирование ЭКГ, эхокардиография, анализы крови — ОАК, определение вязкости крови, электролитного состава, исследование гормонального статуса и др.).
..). И один из самых важных пунктов — оценивает динамику ЧСС по ЭКГ (какая брадикардия — умеренная/выраженная, регулярная/нерегулярная, имеет ли устойчивый характер). Могут быть другие более грозные нарушения ритма, сопровождающиеся редким пульсом — атриовентрикулярная блокада 2 и 3 степени, синоатриальная блокада 2 и 3 степени, синдром слабости синусового узла. При таких состояниях может потребоваться установка искусственного водителя ритма (электрокардиостимулятор). Получив всю информацию о состоянии ребенка врач, если это необходимо, назначит дополнительное обследование (чаще это ЭКГ на ритм, ЭКГ с нагрузками (с физической, с лекарственной), холтеровское мониторирование ЭКГ, эхокардиография, анализы крови — ОАК, определение вязкости крови, электролитного состава, исследование гормонального статуса и др.).
Родители детей наблюдающихся с брадикардией должны правильно организовать оптимальный двигательный режим ребёнку (по рекомендации кардиолога), следить за полноценностью сна, избегать переутомления. Важно поддерживать нормальную массу тела, правильно питаться. Исключить солёную, копченую, острую и жирную пищу, а так же шипучие напитки. Увеличить количество продуктов, содержащих «нужные» сердцу элементы и витамины — бананы, апельсины, хурма, листья салата, шпинат, тыква, картофель, курага, молочные продукты, рыба, каши (пшенная, геркулесовая, гречневая).
Важно поддерживать нормальную массу тела, правильно питаться. Исключить солёную, копченую, острую и жирную пищу, а так же шипучие напитки. Увеличить количество продуктов, содержащих «нужные» сердцу элементы и витамины — бананы, апельсины, хурма, листья салата, шпинат, тыква, картофель, курага, молочные продукты, рыба, каши (пшенная, геркулесовая, гречневая).
Итоги: Чаще всего брадикардия у детей носит временный характер и по мере взросления она может исчезнуть без следа. У детей это состояние довольно просто подкорректировать при необходимости. Но решение что делать с брадикардией и нужно ли её лечить принимается только кардиологом.
Артериальное давление у ребёнка: норма и патология
Говоря о повышении артериального давления, обычно мы представляем себе человека средних лет или пожилого и гипертоническую болезнь.
Говоря о повышении артериального давления, обычно мы представляем себе человека средних лет или пожилого и гипертоническую болезнь.
Однако проблемы, связанные с давлением, могут встречаться и в детском возрасте. Об этом мы говорим сегодня с врачом-неврологом ООО «Клиника Эксперт Тула» Сычевой Анной Георгиевной.
Об этом мы говорим сегодня с врачом-неврологом ООО «Клиника Эксперт Тула» Сычевой Анной Георгиевной.
- Анна Георгиевна, прежде всего, хотелось бы узнать, что такое верхнее и нижнее артериальное давление?
Верхнее давление, называемое в медицинской практике систолическим — это давление, возникающее в фазу сокращения сердечной мышцы (систолу). Нижнее, или диастолическое — это давление, возникающее в фазу расслабления сердечной мышцы (диастолу).
- Скажите, каковы возрастные нормы артериального давления у детей?
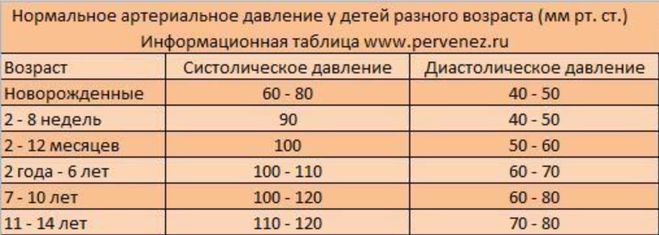
Как и многие показатели в организме человека, у систолического (верхнего) и диастолического (нижнего) давления есть свои минимальные и максимальные нормальные показатели. Измеряются они в миллиметрах ртутного столба (мм рт.ст.).
Например, у новорожденных показателями нормы являются:
— минимальное систолическое — 60 мм рт.ст.
— минимальное диастолическое — 40 мм рт.ст.
— максимальное систолическое — 90 мм рт. ст.
ст.
— максимальное диастолическое — 50 мм рт.ст.
К месячному возрасту:
— минимальное систолическое — 80 мм рт.ст.
— минимальное диастолическое — 40 мм рт.ст.
— максимальное систолическое — 96 мм рт.ст.
— максимальное диастолическое — 60 мм рт.ст.
К году:
— минимальное систолическое — 90 мм рт.ст.
— минимальное диастолическое — 50 мм рт.ст.
— максимальное систолическое — 112 мм рт.ст.
— максимальное диастолическое — 74 мм рт.ст.
После года и до 10-12 лет давление в норме существенно не меняется.
К 10-12 годам имеются такие нормальные показатели:
— минимальное систолическое — 110 мм рт.ст.
— минимальное диастолическое — 70 мм рт.ст.
— максимальное систолическое — 126 мм рт.ст.
— максимальное диастолическое — 82 мм рт.ст.
В 13-15 лет:
— минимальное систолическое — 110 мм рт.ст.
— минимальное диастолическое — 70 мм рт.ст.
— максимальное систолическое — 136 мм рт.ст.
— максимальное диастолическое — 86 мм рт. ст.
ст.
- Когда изменения артериального давления у детей можно считать нормальным явлением, а в каких случаях следует обратиться к врачу?
Оно может меняться в зависимости от различных факторов. Например, в утреннее время его показатели могут быть ближе к минимальным нормальным (физиологическим) границам, а в течение дня повышаться в зависимости от уровня физической активности, наличия стрессовых факторов, переутомления и т.д. Если цифры находятся при этом в физиологических пределах, то все в порядке, если же нет — это повод обратиться к доктору.
- Скажите, а что может стать причиной отклонений артериального давления у детей?
Если говорить о его понижении, развивающемся не по причине кровопотери (например, при травмах и других остро протекающих серьезных состояниях), то оно может отмечаться во время или после перенесенных простудных заболеваний, при физических и психических перегрузках, проживании в высокогорной местности (является адаптацией к среде), вегетативных сосудистых нарушениях.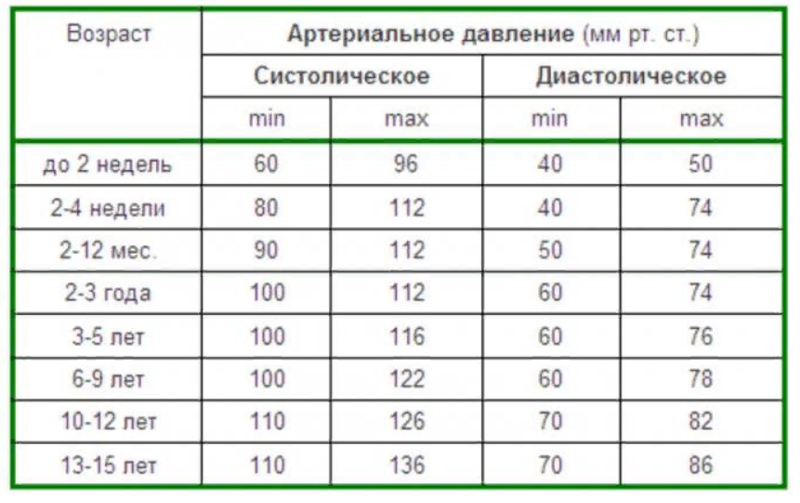
Причины, приводящие к повышению артериального давления у ребенка, гораздо более многочисленны. Выделяют целые группы заболеваний, при которых встречается артериальная гипертензия. Это некоторые патологии сердечно-сосудистой, эндокринной, нервной системы, почек и надпочечников.
Наиболее частыми причинами гипертензии у детей являются ожирение, гормональная дисфункция в подростковом возрасте и вегетативные сосудистые нарушения.
- Каковы симптомы повышенного и пониженного давления у детей?
Признаки гипотонии при кровопотере мы рассматривать не будем. В остальных же случаях среди основных проявлений: головная боль, головокружение, повышенная утомляемость, снижение работоспособности.
Не реже у детей встречается и гипертензия, особенно в подростковом возрасте, однако ее симптомы (головная боль, головокружение, тошнота), по сравнению со взрослыми, бывают выражены слабо. Тем более важно помнить об этом родителям, особенно если есть предрасполагающие факторы или диагностированные заболевания. Среди них, например, нагрузка при занятиях спортом, переходный подростковый возраст, избыточный вес, хронические заболевания сердечно-сосудистой системы, почек и т.д. Таким детям следует измерять давление даже при полном отсутствии жалоб с их стороны.
Среди них, например, нагрузка при занятиях спортом, переходный подростковый возраст, избыточный вес, хронические заболевания сердечно-сосудистой системы, почек и т.д. Таким детям следует измерять давление даже при полном отсутствии жалоб с их стороны.
- Расскажите, пожалуйста, как правильно измерить давление ребенку?
Для проведения исследования нужно соблюдать оптимальные условия. Во-первых, в помещении должно быть тихо; во-вторых, лучше, если ребенок устойчиво сидит на стуле, ноги не скрещены. Детям до двух лет процедура проводится лежа. И, наконец, рука ребёнка должна спокойно лежать на столе или приставном столике, манжета прибора — на уровне сердца, угол между плечом и предплечьем — 90 градусов.
Для измерения используется детский тонометр. Его манжета накладывается на область плечевой артерии, на 2-3 см выше локтевого сгиба. Между кожей плеча и манжетой должен проходить указательный палец руки. На область локтевой ямки устанавливается фонендоскоп.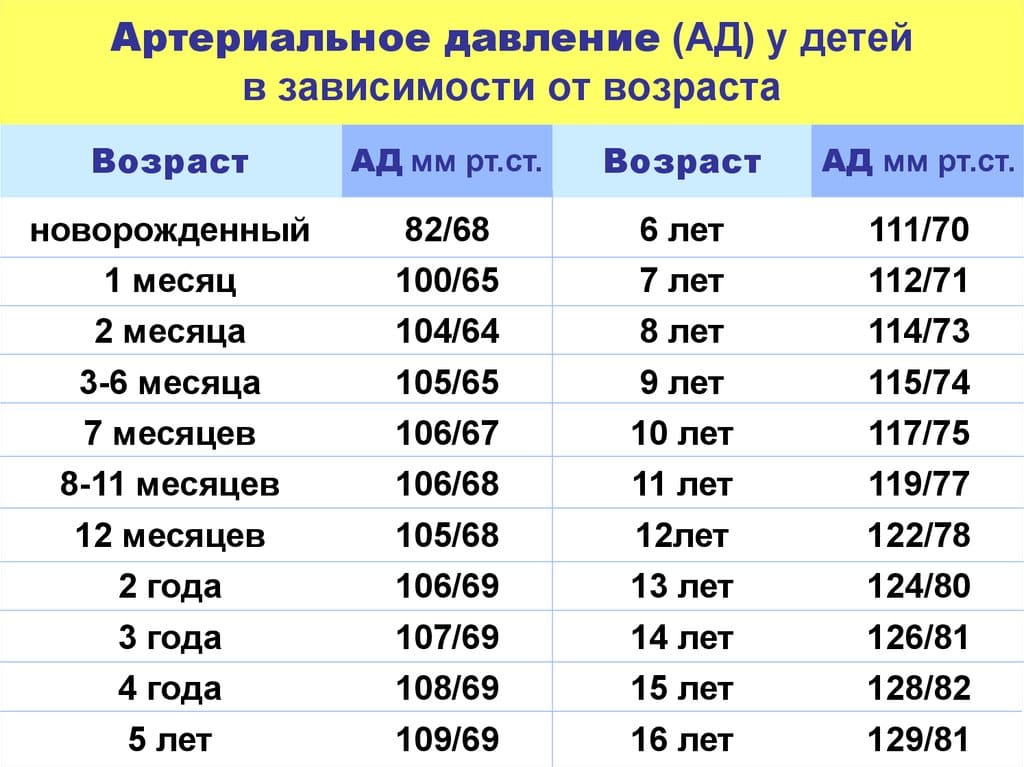 Закрыв вентиль прибора, в манжету нагнетается воздух до полного исчезновения в фонендоскопе пульсовых ударов и после этого еще немного (около 30 мм рт.ст.) Затем путем небольшого открытия вентиля воздух медленно спускают и следят за стрелкой прибора. Момент появления первого удара, звука в тонометре отражается верхнее (систолическое) давление. Выслушивание производят до полного исчезновения звуков — этот момент показывает нижнее (диастолическое) давление.
Закрыв вентиль прибора, в манжету нагнетается воздух до полного исчезновения в фонендоскопе пульсовых ударов и после этого еще немного (около 30 мм рт.ст.) Затем путем небольшого открытия вентиля воздух медленно спускают и следят за стрелкой прибора. Момент появления первого удара, звука в тонометре отражается верхнее (систолическое) давление. Выслушивание производят до полного исчезновения звуков — этот момент показывает нижнее (диастолическое) давление.
Производится три полноценных измерения, из которых берется замер с минимальными показателями. Между измерениями соблюдается интервал не менее 15 минут.
Также допустимо использовать полуавтоматические цифровые тонометры, где верхние и нижние цифры фиксируются прибором автоматически. В любом случае, перед тем как измерить давление ребёнку, необходимо внимательно ознакомиться с инструкцией по его применению.
- О каких проблемах сигнализирует отклонение от нормы давления у детей?
Пониженное давление у ребенка может, прежде всего, свидетельствовать о чрезмерной физической и/или психической нагрузке, нарушении режима дня, переутомлении.
Если давление повышено, это может указывать как на какие-то временные изменения (например, перестройка гормональной и вегетативной нервной системы), так и на наличие заболеваний, о которых мы говорили ранее.
Выход показателей за границы нормы — это всегда повод для обращения к врачу, особенно это касается гипертензии.
- Полезна ли детям при гипотонии и гипертонии спортивная нагрузка?
Спортивная нагрузка — понятие достаточно обширное и ответить на этот вопрос однозначно нельзя. В целом при гипотонии каких-то существенных ограничений нет, однако нагрузки необходимо наращивать постепенно и под контролем специалиста.
Иное дело гипертония. При заболеваниях сердечно-сосудистой системы, почек занятия спортом ограничены, однако врач лечебной физкультуры, в зависимости от конкретного диагноза, может подобрать ребенку подходящий комплекс физических упражнений. При избыточной массе тела, вегетативных сосудистых нарушениях, в пубертатном периоде разрешен более широкий спектр спортивных занятий — например, ходьба, бег, езда на велосипеде, футбол, баскетбол. Исключаются силовые виды спорта, а также те, где имеются рывковые нагрузки. Для индивидуального решения этого вопроса необходима консультация специалиста.
Исключаются силовые виды спорта, а также те, где имеются рывковые нагрузки. Для индивидуального решения этого вопроса необходима консультация специалиста.
- Анна Георгиевна, а к какому врачу следует обращаться при изменениях артериального давления у ребёнка?
Прежде всего, к педиатру. Уже на этом этапе он может назначить уточняющие исследования, по результатам которых, при необходимости, направит к узким специалистам: кардиологу, неврологу, нефрологу, эндокринологу.
Для справки
Сычева Анна Георгиевна
Выпускница педиатрического факультета Астраханского государственного медицинского института им. А.В. Луначарского 1981 года (в настоящее время — Астраханский государственный медицинский университет).
В 1982 году закончила интернатуру 1 Московского медицинского института им. И.М. Сеченова по специальности «Педиатрия».
В 1995 году прошла профессиональную переподготовку на базе Ленинградского педиатрического медицинского института по специальности «Неврология».
В настоящее время работает врачом-неврологом в ООО «Клиника Эксперт Тула».
ЧСС в первые 24 часа у доношенных детей
Текст статьи
Меню статьи
- Статья
Текст - Артикул
информация - Цитата
Инструменты - Поделиться
- Быстрое реагирование
- Артикул
метрика - Оповещения
Оригинальное исследование
Частота сердечных сокращений в первые 24 часа у доношенных детей
- http://orcid.org/0000-0003-1767-7520Lars Tveiten1,2,
- Lien My Diep3,
- http://orcid.org/0000-0003-1471-0225Thomas Halvorsen2,4,
- http://orcid.org/0000-0002-4725-1769Тронд Маркестад2,5
- 1 Отделение педиатрии – Эльверум, больничный фонд Innlandet, Эльверум, Норвегия
- 2 Кафедра клинических наук, Бергенский университет, Берген, Норвегия
- 3 Центр биостатистики и эпидемиологии Осло, Университетская больница Осло, Осло, Норвегия
- 4 Отделение педиатрии, университетская больница Хаукеланд, Берген, Норвегия
- 5 Департамент исследований, больничный фонд Innlandet, Брумунддал, Норвегия
- Соответствие
д-р Ларс Твейтен, отделение педиатрии — Эльверум, больничный фонд Иннландет, Эльверум 2418, Норвегия; lars.
 tveiten{at}sykehuset-innlandet.no
tveiten{at}sykehuset-innlandet.no
Резюме
Цель Частота сердечных сокращений (ЧСС) является важным клиническим параметром у новорожденных, но нормальные диапазоны плохо определены. Нашей целью было установить нормальные референтные диапазоны и индивидуальные вариации ЧСС, полученные при аускультации у здоровых доношенных детей в течение первых 24 часов жизни.
Дизайн Наблюдательное исследование.
Установка Единственная больница в Норвегии.
Методы ЧСС оценивали путем аускультации в течение 30 с в возрасте 2, 4, 8, 16 и 24 часов. Аускультация подтверждалась записью ЭКГ.
Субъекты Здоровые доношенные дети, которые спали или бодрствовали в спокойном состоянии покоя.
Показатели основных результатов Построение процентильных кривых для ЧСС в покое.
Результаты В исследовании приняли участие 953 младенца. 50-й процентиль составлял 126 ударов в минуту (уд/мин) в возрасте 2 часов, а затем 120–122 ударов в минуту. Соответствующие 2-й и 98-й процентили составляли 102 (после этого 96–100) ударов в минуту и 162 (после этого 150–156) ударов в минуту. Средняя ЧСС в бодрствовании была на 5,6 уд/мин выше, чем во сне, 4,9уд/мин выше на груди матери, чем в кроватке, на 1,6 уд/мин выше у девочек, чем у мальчиков, и увеличивается на 0,5 уд/мин при повышении ректальной температуры на 0,1°C. Способ родов, окрашивание меконием, масса тела при рождении и курение матери во время беременности не имели значения. Для каждого ребенка ЧСС значительно варьировала в течение первых 24 часов (внутриклассовая корреляция 0,21 (95% ДИ от 0,18 до 0,24), коэффициент вариации 9,2%).
50-й процентиль составлял 126 ударов в минуту (уд/мин) в возрасте 2 часов, а затем 120–122 ударов в минуту. Соответствующие 2-й и 98-й процентили составляли 102 (после этого 96–100) ударов в минуту и 162 (после этого 150–156) ударов в минуту. Средняя ЧСС в бодрствовании была на 5,6 уд/мин выше, чем во сне, 4,9уд/мин выше на груди матери, чем в кроватке, на 1,6 уд/мин выше у девочек, чем у мальчиков, и увеличивается на 0,5 уд/мин при повышении ректальной температуры на 0,1°C. Способ родов, окрашивание меконием, масса тела при рождении и курение матери во время беременности не имели значения. Для каждого ребенка ЧСС значительно варьировала в течение первых 24 часов (внутриклассовая корреляция 0,21 (95% ДИ от 0,18 до 0,24), коэффициент вариации 9,2%).
Выводы Процентили ЧСС позволяют научно обоснованно использовать ЧСС при оценке новорожденных, рожденных в срок.
- неонатология
- кардиология
Заявление о наличии данных
Данные отсутствуют.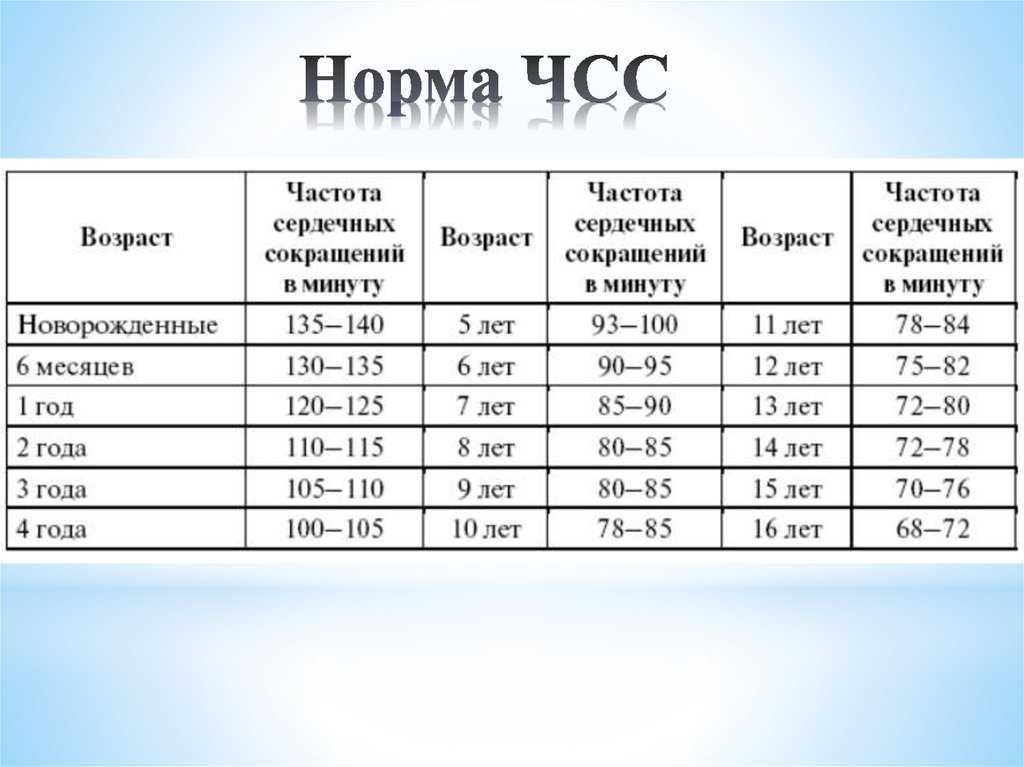
http://dx.doi.org/10.1136/archdischild-2020-320761
Статистика с сайта Altmetric.com
Запрос разрешений
направит вас к службе RightsLink Центра защиты авторских прав. Вы сможете получить быструю цену и мгновенное разрешение на повторное использование контента различными способами.
- неонатология
- кардиология
Заявление о наличии данных
Данные отсутствуют.
Просмотр полного текста
Сноски
Twitter @limydi
Участники LT разработали концепцию и разработали исследование, руководили сбором данных, провели первоначальный анализ, участвовали в интерпретации результатов и создании процентиля рисунок и набросал первоначальную рукопись. ТМ разработала концепцию и спланировала исследование, участвовала в анализе и интерпретации результатов, а также критически рассмотрела и отредактировала рукопись. LMD участвовал в анализе и представлении данных, создал процентную цифру, а также рассмотрел и отредактировал рукопись.
 TH участвовал в анализе и представлении результатов, а также рассмотрел и отредактировал рукопись. Все авторы одобрили окончательную рукопись в представленном виде.
TH участвовал в анализе и представлении результатов, а также рассмотрел и отредактировал рукопись. Все авторы одобрили окончательную рукопись в представленном виде.Финансирование Работа выполнена при поддержке Регионального управления здравоохранения Юго-Восточной Норвегии (Helse Sør-Øst RHF, номер гранта 2012089) и Innlandet Hospital Trust (грант номер 150124).
Конкурирующие интересы Не заявлено.
Происхождение и рецензирование Не введен в эксплуатацию; рецензируется внешними экспертами.
Читать полный текст или скачать PDF:
Подписаться
Войти под своим именем пользователя и паролем
Имя пользователя *
Пароль *
Забыли данные для входа? Зарегистрировать новую учетную запись?
Забыли имя пользователя или пароль?
Прочитать полный текст или скачать PDF:
Подписаться
Войти под своим именем пользователя и паролем
Для личных счетов ИЛИ управляющих корпоративными счетами
Имя пользователя *
Пароль *
Забыли данные для входа? Зарегистрировать новую учетную запись?
Забыли имя пользователя или пароль?
Спектр частоты сердечных сокращений и ритма у новорожденных в норме
Сравнительное исследование
. 1982;2(1):33-8.
1982;2(1):33-8.
дои: 10.1007/BF02265614.
Т. Дж. Монтегю, П. Г. Тейлор, Р. Стоктон, Д. Л. Рой, Э. Р. Смит
- PMID: 7063425
- DOI: 10.1007/BF02265614
Сравнительное исследование
T J Montague et al. Педиатр Кардиол. 1982.
. 1982;2(1):33-8.
дои: 10.1007/BF02265614.
Авторы
Т. Дж. Монтегю, П. Г. Тейлор, Р. Стоктон, Д. Л. Рой, Э. Р. Смит
- PMID: 7063425
- DOI:
10.
 1007/BF02265614
1007/BF02265614
Абстрактный
Распределению и вариациям частоты сердечных сокращений и ритма у здоровых новорожденных ранее уделялось мало внимания. Это затрудняет клиническую оценку аритмии у новорожденных. Поэтому мы провели непрерывную 24-часовую электрокардиографию у 29 пациентов.нормальные новорожденные (возрастной диапазон от 1 до 6 дней, в среднем 3,5 дня). Затем записи ЭКГ были детально проанализированы для определения нормального диапазона частоты сердечных сокращений, интервалов проводимости и ритма во время периодов бодрствования и сна. Максимальная частота синусового ритма (в бодрствовании) колебалась от 150 до 222 ударов в минуту (в среднем 192 ± 16 [SD]), а минимальная частота (в бодрствовании) — от 78 до 140 ударов в минуту (в среднем 107 ± 15). Во время сна максимальная частота колебалась от 125 до 210 (в среднем 168 +/- 23), а минимальная от 72 до 120 ударов в минуту (в среднем 9).

Похожие статьи
Изучение сердечного ритма у здоровых новорожденных детей.
Саутхолл Д.П., Ричардс Дж., Митчелл П., Браун Д.Дж., Джонстон П.Г., Шайнборн Э.А. Саутхолл Д.П. и др. Br Heart J. 1980, январь; 43 (1): 14–20. doi: 10.1136/hrt.43.1.14. Бр Харт Дж. 1980. PMID: 7356857 Бесплатная статья ЧВК.
Влияние кофеина на частоту сердечных сокращений, ритм и реполяризацию желудочков. Анализ 18 здоровых людей и 18 пациентов с первичной желудочковой аритмией.
Sutherland DJ, McPherson DD, Renton KW, Spencer CA, Montague TJ. Сазерленд Д.Дж. и др. Грудь. 1985 март; 87(3):319-24. дои: 10.1378/сундук.87.3.319. Грудь. 1985. PMID: 3971755
Результаты суточного амбулаторного мониторирования электрокардиограммы у 131 здорового мальчика в возрасте от 10 до 13 лет.

Скотт О., Уильямс Г.Дж., Скрипач Г.И. Скотт О и др. Бр Харт Дж. 1980, сентябрь; 44 (3): 304–308. doi: 10.1136/hrt.44.3.304. Бр Харт Дж. 1980. PMID: 7426187 Бесплатная статья ЧВК.
Как измерить интервал QT — что является нормальным?
Гарсон А. мл. Гарсон А младший Ам Джей Кардиол. 1993 г., 26 августа; 72(6):14B-16B. doi: 10.1016/0002-9149(93)
-а. Ам Джей Кардиол. 1993. PMID: 8256749 Обзор.
Оценка удлинения интервала QT и восстановления на электрокардиограмме с использованием метода «удар за ударом».
Посмотреть все похожие статьи
Цитируется
Частота и значение первичных нарушений сердечного ритма у детей раннего возраста с высоким риском синдрома внезапной детской смерти.

Колан С.Д., Либертсон Р.Р., Кахен Л., Шеннон Д.К., Келли Д.Х. Колан С.Д. и др. Педиатр Кардиол. 1984;5(4):267-71. дои: 10.1007/BF02424971. Педиатр Кардиол. 1984. PMID: 6085402
Нарушения сердечного ритма у здоровых детей выявлены при суточном амбулаторном мониторировании ЭКГ.
Нагасима М., Мацусима М., Огава А., Осуга А., Канеко Т., Ядзаки Т., Окадзима М. Нагашима М. и др. Педиатр Кардиол. 1987;8(2):103-8. дои: 10.1007/BF02079464. Педиатр Кардиол. 1987. PMID: 2442731
Нарушения сердечной проводимости и изменения ритма после неонатальной анатомической коррекции транспозиции магистральных артерий.
Менахем С., Ранджит М.С., Стюарт С., Браун В.Дж., Ми Р.Б., Уилкинсон Д.Л. Менахем С.
 и др.
Бр Харт Дж. 1992 март; 67 (3): 246-9. doi: 10.1136/hrt.67.3.246.
Бр Харт Дж. 1992.
PMID: 1554542
Бесплатная статья ЧВК.
и др.
Бр Харт Дж. 1992 март; 67 (3): 246-9. doi: 10.1136/hrt.67.3.246.
Бр Харт Дж. 1992.
PMID: 1554542
Бесплатная статья ЧВК.
использованная литература
- Тираж. 1977 Январь; 55(1):8-15 — пабмед
- Грудь. 1975 март; 67 (3): 274-8 — пабмед
- Am Heart J. 1962 июнь; 63: 747-53 — пабмед
- Ланцет.

- Ланцет.

 tveiten{at}sykehuset-innlandet.no
tveiten{at}sykehuset-innlandet.no TH участвовал в анализе и представлении результатов, а также рассмотрел и отредактировал рукопись. Все авторы одобрили окончательную рукопись в представленном виде.
TH участвовал в анализе и представлении результатов, а также рассмотрел и отредактировал рукопись. Все авторы одобрили окончательную рукопись в представленном виде. 1007/BF02265614
1007/BF02265614

 и др.
Бр Харт Дж. 1992 март; 67 (3): 246-9. doi: 10.1136/hrt.67.3.246.
Бр Харт Дж. 1992.
PMID: 1554542
Бесплатная статья ЧВК.
и др.
Бр Харт Дж. 1992 март; 67 (3): 246-9. doi: 10.1136/hrt.67.3.246.
Бр Харт Дж. 1992.
PMID: 1554542
Бесплатная статья ЧВК.