ЧСС: что это такое, расшифровка
Частота сокращений сердца – что это такое?
Основной функцией сердца является обеспечение тока крови по сосудам. Это достигается благодаря ритмичным сокращениям миокарда (сердечной мышцы), что приводит к выталкиванию крови из полостей сердца в магистральные сосуды (аорту и легочную артерию). Сокращение мышечных волокон (систола) обеспечивается генерацией импульса в нервном узле – синусовом водителе ритма, который локализуется в правом предсердии. Импульсы распространяются по проводящей системе (представлена нервными волокнами), достигают кардиомиоцитов (клеток сердечной мышцы), заставляя их сокращаться с соответствующей частотой и ритмом. Определение частоты систол является обязательным рутинным исследованием, проведение которого позволяет оценить функциональную активность сердца. Для удобства записи в медицинской документации данный показатель был сокращен до аббревиатуры ЧСС.
Как измерить показатель?
Чтобы определить количество систол, проводится их подсчет (момент сокращения мышечных волокон миокарда). Это выполняется при помощи нескольких методик:
- Подсчет пульса – пульсовая волна формируется в момент систолы в аорте за счет растяжения стенок выбрасываемым из желудочка объемом крови (стенки артериального кровеносного русла характеризуются значительной эластичностью), она распространяется на более мелкие артериальные сосуды и постепенно затухает в микроциркуляторном русле. Пульс можно нащупать на более крупных артериальных сосудах в области их прохождения возле кости. Наиболее распространенным является измерение пульса на лучевой артерии, для чего она прижимается к кости в области запястья со стороны большого пальца.
- Непосредственный подсчет систол при помощи аускультации – во время выслушивания сердца медицинским фонендоскопом в момент сокращения миокарда можно определить тоны (удары). По их количеству определяется показатель.
- Пальпация (прощупывание) тканей в области верхушки сердца (обычно слева от грудины, на 2 см ниже левого соска) – при этом момент систолы ощущается в виде толчков, по количеству которых выполняется расчет данного показателя функциональной активности сердца.
- Подсчет частоты сокращений сердца на кардиограмме – наиболее точная методика определения показателя. В медицине врачи-кардиологи применяют холтеровское мониторирование, которое представляет собой регистрацию ЭКГ в течение длительного периода времени (обычно 1 суток), что позволяет выявить физиологические и патологические отклонения.
Чтобы определить количество систол, ее подсчет обязательно проводится за определенный промежуток времени. В современной медицине ЧСС выражается в количестве систол за одну минуту. Для этого необходимо посчитать частоту при помощи одной из методик. Иногда при правильном ритме работы сердца проводится подсчет его систол в течение 30 секунд, а результат затем умножается на 2.
Норма показателя
Нормальная функциональная активность сердечнососудистой системы и других органов определяется показателем частоты сокращений сердца. Средние значения показателя варьируют в пределах от 60 до 80 ударов в минуту. Они имеют определенные отличия, в зависимости от возраста и пола человека:
- У мужчин данный показатель несколько выше, что связано с более интенсивным обменом веществ и высокой мышечной массой.
- У детей частота более высокая, чем у взрослых. Чем меньше возраст ребенка, тем выше данный показатель. У новорожденных частота сокращений сердца в норме может достигать 180 ударов в минуту. Во время выполнения ультразвукового исследования плода у беременной женщины сегодня существует методика, дающая возможность определить пол ребенка по ЧСС.
Нормальные отклонения частоты сокращений сердца также имеют функциональное происхождение. В покое показатель всегда меньше, чем при физической или эмоциональной нагрузке. Также для выявления патологических отклонений функциональной активности организма определяют нормы ЧСС и ЧДД (частоты дыхательных движений), так как эти показатели имеют тесную взаимосвязь.
Расшифровка показателя
В зависимости от изменения показателя количества систол выделяют несколько результатов, которые определяются такими медицинскими терминами:
- Тахикардия – значительное увеличение количества систол выше нормы. Максимальная частота может достигать значения 200 ударов в минуту, что является очень опасным состоянием и требует обязательной терапевтической коррекции. Перед тем как снизить данный показатель при помощи медикаментов, врач обязательно определяет функциональное состояние других органов и систем, а также выясняет причину тахикардии. Субмаксимальная частота может быть вариантом нормы, связанным с повышением активности организма (после физических нагрузок).
- Брадикардия – снижение количества систол ниже нормы, что может быть обусловлено воздействием сердечных и внесердечных причин.
Во время проведения холтеровского мониторирования обязательно определяется циркадный индекс, представляющий собой значение циклических колебаний показателя. Циркадный индекс понижен при наличии сердечных причин изменения частоты систол, а повышен – при чрезмерной стимуляции симпатической части вегетативной нервной системы. Врач при помощи показателя частоты сокращений сердца может сделать предварительное заключение о природе, характере и локализации функциональных или органических изменений в организме. Также в зависимости от выраженности изменения показателя он может делать прогноз в отношении дальнейшего изменения функционального состояния сердца.
kardioportal.ru
Расшифровка ЭКГ у взрослых — норма в таблице, расшифровка кардиограммы онлайн, что значат показатели
Электрокардиограмма – это диагностический метод, позволяющий определить функциональное состояние важнейшего органа человеческого тела – сердца. Большинство людей хотя бы раз в жизни имело дело с подобной процедурой. Но получив на руки результат ЭКГ, далеко не всякий человек, разве что имеющий медицинское образование, сможет разобраться в терминологии, используемой в кардиограммах.
Что такое кардиография
Суть кардиографии состоит в исследовании электрических токов, возникающих при работе сердечной мышцы. Преимуществом данного метода является его относительная простота и доступность. Кардиограммой, строго говоря, принято называть результат измерения электрических параметров сердца, выведенных в виде временного графика.
Создание электрокардиографии в ее современном виде связано с именем голландского физиолога начала 20 века Виллема Эйнтховена, разработавшего основные методы ЭКГ и терминологию, используемую врачами и поныне.
- Частота сердечных сокращений,
- Физическое состояние сердца,
- Наличие аритмий,
- Наличие острых или хронических повреждений миокарда,
- Наличие нарушений обмена веществ в сердечной мышце,
- Наличие нарушений электрической проводимости,
- Положение электрической оси сердца.
Также электрокардиограмма сердца может использоваться для получения информации о некоторых заболеваниях сосудов, не связанных с сердцем.
ЭКГ обычно проводится в следующих случаях:
- Ощущение аномального сердцебиения;
- Приступы одышки, внезапной слабости, обмороки;
- Боли в сердце;
- Шумы в сердце;
- Ухудшение состояния больных сердечно-сосудистыми заболеваниями;
- Прохождение медкомиссий;
- Диспансеризация людей старше 45 лет;
- Осмотр перед операцией.
Также проведение электрокардиограмма рекомендуется при:
- Беременности;
- Эндокринных патологиях;
- Нервных заболеваниях;
- Изменениях в показателях крови, особенно при увеличении холестерина;
- Возрасте старше 40 лет (раз в год).
Где можно сделать кардиограмму?
Если вы подозреваете, что у вас с сердцем не все в порядке, то можно обратиться к терапевту или кардиологу, чтобы он дал бы вам направление на ЭКГ. Также на платной основе кардиограмму можно сделать в любой поликлинике или больнице.
Фото: funnyangel/Shutterstock.com
Методика проведения процедуры
Запись ЭКГ обычно проводится в лежачем положении. Для снятия кардиограммы используется стационарный или переносной аппарат – электрокардиограф. Стационарные аппараты устанавливаются в медицинских учреждениях, а переносные используются бригадами неотложной помощи. В аппарат поступает информация об электрических потенциалах на поверхности кожи. Для этого применяются электроды, прикрепляемые к области груди и конечностям.
Эти электроды называются отведениями. На груди и конечностях обычно устанавливается по 6 отведений. Грудные отведения обозначаются V1-V6, отведения на конечностях называются основными (I,II,III) и усиленными (aVL, aVR, aVF). Все отведения дают несколько разную картину колебаний, однако суммировав информацию со всех электродов, можно выяснить детали работы сердца в целом. Иногда используются дополнительные отведения (D, А, I).
Обычно кардиограмма выводится в виде графика на бумажный носитель, содержащий миллиметровую разметку. Каждому отведению-электроду соответствует свой график. Стандартная скорость движения ленты составляет 5 см/c, может применяться и другая скорость. В кардиограмме, выводимой на ленту, также могут указываться основные параметры, показатели нормы и заключение, сгенерированные автоматически. Также данные могут записываться в память и на электронные носители.
med.vesti.ru
Детальная расшифровка и нормы ЭКГ в таблицах у взрослых и детей
Патология сердечно-сосудистой системы – одна из наиболее распространенных проблем, которой подвержены люди всех возрастов. Своевременное лечение и диагностика работы системы кровообращения может существенно снизить риск развития опасных заболеваний.
На сегодняшний день самым эффективным и легкодоступным методом исследования работы сердца является электрокардиограмма.
Основные правила
При изучении результатов обследования пациента, врачи обращают внимание на такие составляющие ЭКГ, как:
- Зубцы;
- Интервалы;
- Сегменты.
Оценивается не только их наличие или отсутствие, но и высота, продолжительность, расположение, направление и последовательность.
Существуют строгие параметры нормы для каждой линии на ленте ЭКГ, малейшее отклонение от которых может свидетельствовать о нарушениях в работе сердца.
Анализ кардиограммы
Вся совокупность линий ЭКГ исследуется и измеряется математически, после чего врач может определить некоторые параметры работы сердечной мышцы и её проводящей системы: ритм сердца, частоту сердечных сокращений, водитель ритма, проводимость, электрическую ось сердца.
На сегодняшний день все эти показатели исследуют высокоточные электрокардиографы.
Синусовый ритм сердца
 Это параметр, отражающий ритмичность сердечных сокращений, возникающих под влиянием синусового узла (в норме). Он показывает слаженность работы всех отделов сердца, последовательность процессов напряжения и расслабления сердечной мышцы.
Это параметр, отражающий ритмичность сердечных сокращений, возникающих под влиянием синусового узла (в норме). Он показывает слаженность работы всех отделов сердца, последовательность процессов напряжения и расслабления сердечной мышцы.
Ритм очень легко определить по самым высоким зубцам R: если расстояние между ними одинаковое на протяжении всей записи или отклоняется не более чем на 10%, значит пациент не страдает аритмией.
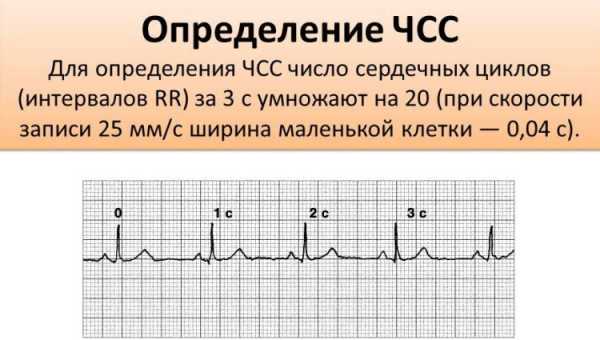
ЧСС
Количество ударов в минуту можно определить не только считая пульс, но и по ЭКГ. Для этого необходимо знать скорость, с которой проводилась запись ЭКГ (обычно это 25, 50 или 100мм/с), а также расстояние между самыми высокими зубцами (от одной вершины к другой).
Умножая продолжительность записи одного мм на длину отрезка R-R, можно получить ЧСС. В норме его показатели колеблются от 60 до 80 ударов в минуту.
Источник возбуждения
Автономная нервная система сердца устроена таким образом, что процесс сокращения зависит от скопления нервных клеток в одной из зон сердца. В норме это синусовый узел, импульсы от которого расходятся по всей нервной системе сердца.
В некоторых случаях роль водителя ритма могут брать на себя другие узлы (предсердный, желудочковый, атриовентрикулярный). Определить это можно, исследуя зубец P — малозаметный, находящийся чуть выше изолинии.
Что такое постмиокардический кардиосклероз и чем он опасен? Есть ли возможность вылечить его быстро и эффективно? Нет ли вас в группе риска? Выясните все!
Причины развития кардиосклероза сердца и основные факторы риска подробно рассмотрены в нашей следующей статье.
Детальную и исчерпывающую информацию о симптомах кардиосклероза сердца вы можете прочесть здесь.
Проводимость
Это критерий, показывающий процесс передачи импульса. В норме импульсы передаются последовательно от одного водителя ритма к другому, не меняя порядок.
Электрическая ось
Показатель, основанный на процессе возбуждения желудочков. Математический анализ зубцов Q, R, S в I и III отведениях позволяет рассчитать некий результирующий вектор их возбуждения. Это необходимо для установления функционирования ветвей пучка Гиса.
Полученный угол наклона оси сердца оценивается по величине: 50-70° норма, 70-90° отклонение вправо, 50-0° отклонение влево.
В тех случаях, когда наблюдается наклон более чем на 90° или более чем -30°, имеет место быть серьёзное нарушение в работе пучка Гиса.
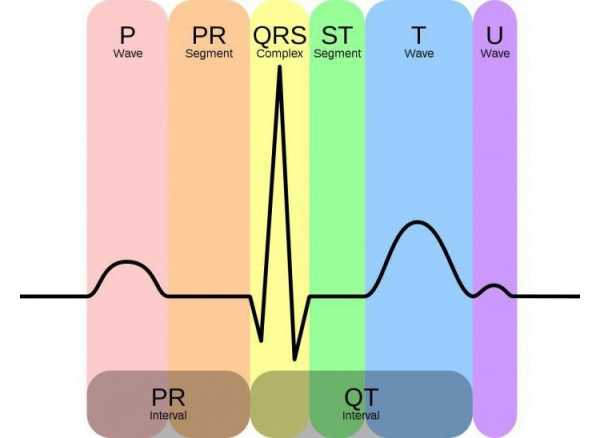
Зубцы, сегменты и интервалы
Зубцы – участки ЭКГ, лежащие выше изолинии, их значение таково:
- P – отражает процессы сокращения и расслабления предсердий.
- Q, S – отражают процессы возбуждения межжелудочковой перегородки.
- R – процесс возбуждения желудочков.
- T – процесс расслабления желудочков.
Интервалы – участки ЭКГ, лежащие на изолинии.
- PQ – отражает время распространения импульса от предсердий до желудочков.
Сегменты – участки ЭКГ, включающие в себя интервал и зубец.
- QRST – длительность сокращения желудочков.
- ST – время полного возбуждения желудочков.
- TP – время электрической диастолы сердца.
Норма у мужчин и женщин
Расшифровка ЭКГ сердца и нормы показателей у взрослых представлены в этой таблице:
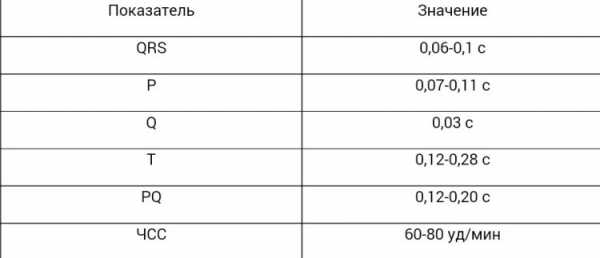
Здоровые детские результаты
Расшифровка результатов измерений ЭКГ у детей и их норма в этой таблице:
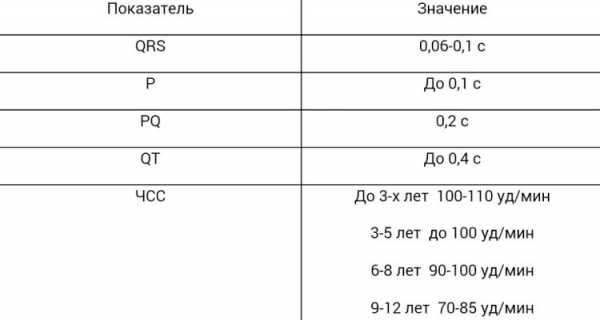
Опасные диагнозы
Какие опасные состояния можно определить по показаниям ЭКГ при расшифровке?
Экстрасистолия
Это явление характеризуется сбоем сердечного ритма. Человек ощущает временное увеличение частоты сокращений с последующей паузой. Связано с активацией других водителей ритма, посылающих наравне с синусовым узлом дополнительный залп импульсов, что и приводит к внеочередному сокращению.
Если экстрасистолы появляются не чаще 5 раз в час, то существенного вреда здоровью они нанести не могут.
Аритмия
Характеризуется изменением периодичности синусового ритма, когда импульсы поступают с разной частотой. Только 30% подобных аритмий требуют лечения, т.к. способны спровоцировать более серьёзные заболевания.
В остальных случаях это может быть проявлением физической активности, изменением гормонального фона, результатом перенесенной лихорадки и не угрожает здоровью.
Брадикардия
Возникает при ослаблении синусового узла, неспособного генерировать импульсы с должной частотой, вследствие чего замедляется и ЧСС, вплоть до 30-45 ударов в минуту.
Брадикардия может быть и проявлением нормальной функции сердца, в случае, если ЭКГ записано в период сна.Тахикардия
Противоположное явление, характеризующееся увеличением ЧСС более 90 ударов в минуту. В некоторых случаях временная тахикардия возникает под действием сильных физических нагрузках и эмоциональных стрессах, а также в период болезней связанных с повышением температуры.
Нарушение проводимости
Помимо синусового узла, существуют и другие нижележащие водители ритма второго и третьего порядков. В норме они проводят импульсы от водителя ритма первого порядка. Но если их функции ослабевают, человек может ощущать слабость, головокружение, вызванные угнетением работы сердца.
Также возможно понижение артериального давления, т.к. желудочки будут сокращаться реже или аритмично.
Множество факторов могут привести к нарушениям в работе и самой сердечной мышцы. Развиваются опухоли, нарушается питание мышцы, сбои в процессах деполяризации. Большинство из этих патологий требуют серьёзного лечения.
Почему могут быть различия в показателях
В некоторых случаях, при проведении повторного анализа ЭКГ, выявляются отклонения от ранее полученных результатов. С чем это может быть связано?
- Разное время суток. Обычно ЭКГ рекомендуется делать утром или днём, когда организм ещё не успел подвергнуться влиянию стрессовых факторов.
- Нагрузки. Очень важно, что бы при записи ЭКГ пациент был спокоен. Выброс гормонов может увеличить ЧСС и исказить показатели. Кроме того, перед обследованием также не рекомендуется заниматься тяжёлым физическим трудом.
- Прием пищи. Процессы пищеварения влияют на кровообращение, а спиртные напитки, табак и кофеин могут отразиться на ЧСС и давлении.
- Электроды. Неправильное их наложение или случайное смещение могут серьёзно изменить показатели. Поэтому важно не двигаться во время записи и обезжиривать кожу в области наложения электродов (использование кремов и других средств для кожи перед обследованием крайне нежелательно).
- Фон. Иногда повлиять на работу электрокардиографа могут посторонние приборы.
Дополнительные методики обследования
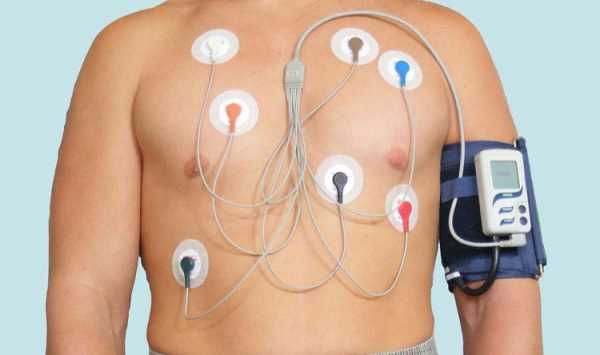
Холтер
Метод долговременного изучения работы сердца, возможный благодаря переносному компактному магнитофону, который способен фиксировать результаты на магнитную пленку. Метод особенно хорош, когда необходимо исследовать периодически возникающие патологии, их частоту и время появления.
Беговая дорожка
В отличие от обычной ЭКГ, записывающейся в состоянии покоя, данный метод основывается на анализе результатов после физической нагрузки. Чаще всего это используется для оценки риска возможных патологий, не выявленных на стандартной ЭКГ, а также при назначении курса реабилитации пациентам, перенесшим инфаркт.
Фонокардиография
 Позволяет анализировать тоны и шумы сердца. Их продолжительность, периодичность и время возникновения соотносятся с фазами сердечной активности, что дает возможность оценить работу клапанов, риски развития эндо- и ревмокардита.
Позволяет анализировать тоны и шумы сердца. Их продолжительность, периодичность и время возникновения соотносятся с фазами сердечной активности, что дает возможность оценить работу клапанов, риски развития эндо- и ревмокардита.
Стандартная ЭКГ представляет собой графическое изображение работы всех отделов сердца. На ее точность могут повлиять множество факторов, поэтому следует соблюдать рекомендации врача.
Обследование выявляет большую часть патологий сердечно-сосудистой системы, однако для точного диагноза могут потребоваться дополнительные анализы.
Напоследок предлагаем посмотреть видео-курс по расшифровке «ЭКГ под силу каждому»:
oserdce.com
➺План расшифровки ЭКГ — Шпаргалки для «скорой помощи»
- ❀ Главная
- ❀ Шпаргалки «03»
- ➺Анатомия
- ➺Аппаратура
- ➺Гинекология
- ➺Дерматология
- ➺Инструкции и пр.
- ➺Инфекция
- ➺Кардиология
- ➺Написание карты
- •Анемия неясного генеза
- •Аппендицит
- •Баланопостит
- •Без сознания. Употреблял алкоголь
- •Бронхиальная астма
- •Бронхит острый
- •Бронхит обструктивный, Дн 1 ст
- •Гипертоническая болезнь 3 ст
- •Гипертоническая болезнь 3 ст, дорсалгия
- •Гипертоническая болезнь 3 ст, носовое кровотечение
- •Дивертикулит
- •З. перелом хрящей гортани? ЗЧМТ, СГМ
- •Закрытый пневмоторакс
- •ЗЧМТ, сотрясение головного мозга
- •ИБС, ПИКС, ГБ, остеохондроз грудного отдела
- •ИБС, прогрессирующая стенокардия
- •Инородное тело роговицы
- •Кишечная инфекция неясной этиологии
- •Кома неясной этиологии. Клиническая смерть.
- •Констатация 1
- •Констатация 2
- •Крапивница
- •Лакунарная ангина
- •Люмбоишиалгия
- •Панкреатит
- •Передоз. Кома.
- •ПТИ
- •Повторное ОНМК, сопор. Внеб. пневмония, ДН 3 ст
- •Рак желудка
- •Рожистое воспаление
- •Сахарный диабет
- •Симптомы и синдромы
- •Соматоформная вегетативная дисфункция
- •Сухая гангрена? Трофические изменения
- •Токсикоз 1 половины беременности. Беременность 12-13 недель
- •Транзиторная ишемическая атака
- •Тромбофлебит поверхностных вен голени
- •Угроза прерывания беременности. Беременность 8 недель
- •Укушенная рана левой ушной раковины
- •Ущемление выпавших геморроидальных узлов. Парапроктит?
- •Холецистит
- •Хроническая почечная недостаточность
- •Эпилепсия. Состояние после приступа.
- ➺Неврология
- ➺Офтальмология
- ➺Педиатрия
- ➺Пульмонология
- ➺Реанимация
- ➺Санэпидрежим
- ➺Терапия и общее
- ➺Токсикология
- ➺Травматология
- ➺Урология
- ➺Фармакология
- ➺Хирургия
- ➺Школа ЭКГ
- ➺Эндокринология
- ❀ Алгоритмы
- ❀ Протоколы оказания помощи РОСМП
- ❀ Шпаргалки по ЭКГ
- ❀ Status Localis
- ❀ Опасные карантинные инфекции
- ❀ Замечания ЦЭМП
- ❀ Видео-, аудиошпаргалки
- ❀ Карты вызовов
- ❀ Тесты для фельдшеров
- ❀ Библиотека EMHelp
- ❀ К размышлению
- ❀ История СМП
- ❀ Регламентирующие документы
- ❀ Авторские права
- ❀ Главная
- ❀ Шпаргалки «03»
- ➺Анатомия
- ➺Аппаратура
- ➺Гинекология
- ➺Дерматология
- ➺Инструкции и пр.
- ➺Инфекция
- ➺Кардиология
- ➺Написание карты
- •Анемия неясного генеза
- •Аппендицит
- •Баланопостит
- •Без сознания. Употреблял алкоголь
- •Бронхиальная астма
- •Бронхит острый
- •Бронхит обструктивный, Дн 1 ст
- •Гипертоническая болезнь 3 ст
- •Гипертоническая болезнь 3 ст, дорсалгия
- •Гипертоническая болезнь 3 ст, носовое кровотечение
- •Дивертикулит
- •З. перелом хрящей гортани? ЗЧМТ, СГМ
- •Закрытый пневмоторакс
- •ЗЧМТ, сотрясение головного мозга
- •ИБС, ПИКС, ГБ, остеохондроз грудного отдела
- •ИБС, прогрессирующая стенокардия
- •Инородное тело роговицы
- •Кишечная инфекция неясной этиологии
- •Кома неясной этиологии. Клиническая смерть.
- •Констатация 1
- •Констатация 2
- •Крапивница
- •Лакунарная ангина
- •Люмбоишиалгия
- •Панкреатит
- •Передоз. Кома.
- •ПТИ
- •Повторное ОНМК, сопор. Внеб. пневмония, ДН 3 ст
- •Рак желудка
- •Рожистое воспаление
- •Сахарный диабет
- •Симптомы и синдромы
- •Соматоформная вегетативная дисфункция
- •Сухая гангрена? Трофические изменения
- •Токсикоз 1 половины беременности. Беременность 12-13 недель
- •Транзиторная ишемическая атака
- •Тромбофлебит поверхностных вен голени
- •Угроза прерывания беременности. Беременность 8 недель
- •Укушенная рана левой ушной раковины
- •Ущемление выпавших геморроидальных узлов. Парапроктит?
- •Холецистит
- •Хроническая почечная недостаточность
- •Эпилепсия. Состояние после приступа.
- ➺Неврология
- ➺Офтальмология
- ➺Педиатрия
- ➺Пульмонология
- ➺Реанимация
www.emhelp.ru
ЭКГ: норма, расшифровка показателей и результатов исследования
Расшифровка ЭКГ – дело знающего врача. При этом методе функциональной диагностики оценивается:
- сердечный ритм — состояние генераторов электрических импульсов и состояние проводящей эти импульсы системы сердца
- состояние самой мышцы сердца (миокарда), наличие или отсутствие ее воспалений, повреждений, утолщений, кислородного голодания, электролитного дисбаланса
Однако, современные пациенты нередко имеют доступ к своим медицинским документам, в частности, к пленкам электрокардиографии, на которых пишутся врачебные заключения. Своим многообразием данные записи могут довести до панического расстройства даже самого уравновешенного, но неосведомленного человека. Ведь зачастую пациенту доподлинно неизвестно, насколько опасно для жизни и здоровья то, что написано на обороте ЭКГ-пленки рукой функционального диагноста, а до приема у терапевта или кардиолога еще несколько дней.
Чтобы снизить накал страстей, сразу предупредим читателей, что ни с одним серьезным диагнозом (инфаркт миокарда, острые нарушения ритма) функциональный диагност пациента из кабинета не выпустит, а, как минимум, отправит его на консультацию к коллеге-специалисту тут же. Об остальных “тайнах Полишинеля” в данной статье. При всех неясных случаях патологических изменений на ЭКГ назначается ЭКГ-контроль, суточное мониторирование (Холтер), ЭХО кардиоскопия (УЗИ сердца) и нагрузочные тесты (тредмил, велоэргометрия).
Цифры и латинские буквы в расшифровке ЭКГ
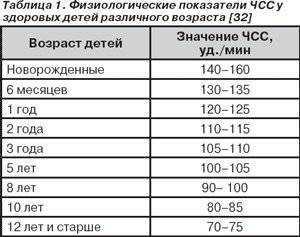
 При описании ЭКГ, как правило, указывают частоту сердечных сокращений (ЧСС). Норма от 60 до 90 (для взрослых), для детей (см. табл.)
При описании ЭКГ, как правило, указывают частоту сердечных сокращений (ЧСС). Норма от 60 до 90 (для взрослых), для детей (см. табл.)- Далее указываются различные интервалы и зубцы с латинскими обозначениями. (ЭКГ с расшифровкой см. рис)
PQ- (0,12-0,2с) – время атриовентрикулярной проводимости. Чаще всего удлиняется на фоне AV-блокад. Укорачивается при синдромах CLC и WPW.
P – (0,1с) высота 0,25-2,5 мм описывает сокращения предсердий. Может говорить об их гипертрофии.
QRS – (0,06-0,1с) -желудочковый комплекс
QT – (не более 0,45 с) удлиняется при кислородном голодании (ишемии миокарда. инфаркте)и угрозе нарушений ритма.
RR — расстояние между верхушками желудочковых комплексов отражает регулярность сердечных сокращений и дает возможность подсчитать ЧСС.
Расшифровка ЭКГ у детей представлена на рис.3
Варианты описания сердечного ритма
Синусовый ритм
Это самая частая надпись, встречающаяся на ЭКГ. И, если больше ничего не добавлено и указана частота (ЧСС) от 60 до 90 ударов в минуту (например ЧСС 68`) — это самый благополучный вариант, свидетельствующий о том, что сердце работает как часы. Это ритм, задаваемый синусовым узлом (основным водителем ритма, генерирующим элекрические импульсы, заставляющие сердце сокращаться). При этом синусовый ритм предполагает благополучие, как в состоянии этого узла, так и здоровье проводящей системы сердца. Отсутствие же прочих записей отрицает патологические изменения сердечной мышцы и означает, что ЭКГ в норме. Кроме синусового ритма, может быть предсердный, атриовентрикулярный или желудочковый, свидетельствующие о том, что ритм задается клетками именно в этих отделах сердца и считается патологическим.
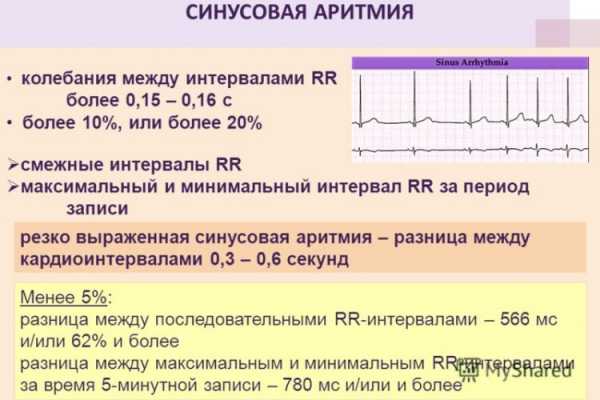
Синусовая аритмия
Это вариант нормы у молодежи и детей. Это ритм, при котором импульсы выходят из синусового узла, но промежутки между сокращениями сердца разные. Это может быть связано с физиологическими изменениями (дыхательная аритмия, когда сокращения сердца урежаются на выдохе). Примерно 30 % синусовой аритмии требуют наблюдения у кардиолога, так как угрожаемы по развитию более серьезных нарушений ритма. Это аритмии после перенесенной ревматической лихорадки. На фоне миокардита или после него, на фоне инфекционных заболеваний, сердечных пороков и у лиц с отягощенной наследственностью по аритмиям.
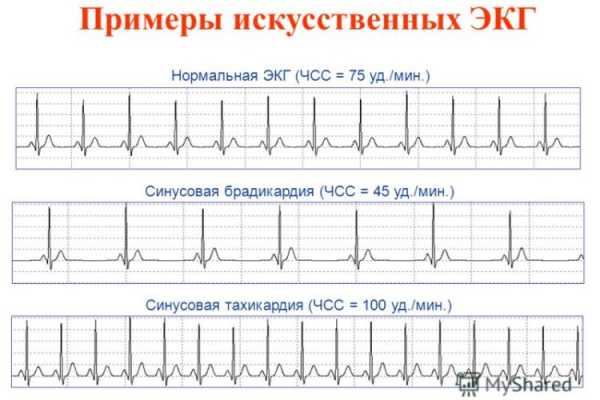
Синусовая брадикардия
Это ритмичные сокращения сердца с частотой меньше 50 в минуту. У здоровых брадикардия бывает, например, во сне. Также брадикардии часто проявляется у профессиональных спортсменов. Патологическая брадикардия может свидетельствовать о синдроме слабости синусового узла. При этом брадикардия более выражена (ЧСС от 45 до 35 ударов в минуту в среднем) и наблюдается в любое время суток. Когда брадикардия вызывает паузы в сердечных сокращениях до 3 секунд днем и порядка 5 секунд ночью, приводит к нарушениям снабжения кислородом тканей и проявляется, например, обмороками, показана операция по установлению электростимулятора сердца, который замещает собой синусовый узел, навязывая сердцу нормальный ритм сокращений.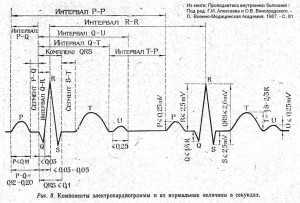
Синусовая тахикардия
ЧСС более 90 в минуту — разделяется на физиологическую и патологическую. У здоровых синусовой тахикардией сопровождается физическая и эмоциональная нагрузка, прием кофе иногда крепкого чая или алкоголя (особенно энергетических напитков). Она кратковременна и после эпизода тахикардии сердечный ритм возвращается к норме за короткий промежуток времени после прекращения нагрузки. При патологической тахикардии сердцебиения беспокоят пациента в покое. Ее причинами становятся подъемы температуры, инфекции, кровопотери, обезвоживание, тиреотоксикоз, анемии, кардиомиопатии. Лечат основное заболевание. Синусовую тахикардию купируют только при инфаркте или остром коронарном синдроме.
Экстарсистолия
Это нарушения ритма, при которых очаги вне синусового ритма дают внеочередные сердечные сокращения, после которых идет удвоенная по длине пауза, называемая компенсаторной. В целом, сердцебиения воспринимаются пациентом как неровные, учащенные или замедленные, иногда хаотичные. Более всего беспокоят провалы в сердечном ритме. Могут возникать неприятные ощущения в грудной клетке в виде толчков, покалываний, чувства страха и пустоты в животе.
Далеко не все экстрасистолы опасны для здоровья. Большинство и них не приводят к существенным расстройствам кровообращения и не угрожают ни жизни, ни здоровью. Они могут быть функциональными (на фоне панических атак, кардионевроза, гормональных сбоев), органическими (при ИБС, сердечных пороках. миокардиодистрофии или кардиопатиях, миокардитах). Также к ним могут приводить интоксикации и операции на сердце. В зависимости от места возникновения, экстрасистолы делятся на предсердные, желудочковые и антриовентрикулярные (возникающие в узле на границе между предсердиями и желудочками).
- Единичные экстрасистолы чаще всего редкие (меньше 5 за час). Они, как правило, функциональные и не мешают нормальному кровоснабжению.
- Спаренные экстрасистолы по две сопровождают некоторое количество нормальных сокращений. Такое нарушения ритма чаще говорит о патологии и требует дообследования (холтеровского мониторирования).
- Аллоритмии — более сложные типы экстрасистолий. Если каждое второе сокращение является экстрасистолой – это бигимения, если каждый третий – тригинемия, каждый четвертый –квадригимения.
Принято желудочковые экстрасистолы делить на пять классов (по Лауну). Они оцениваются при суточном мониторировании ЭКГ, так как показатели обычной ЭКГ за несколько минут может ничего и не показать.
- 1 класс — одиночные редкие экстрасистолы с частотой до 60 за час, исходящие из одного очага (монотопные)
- 2 – частые монотопные более 5 в минуту
- 3 – частые полиморфные (разной формы) политопные (из разных очагов)
- 4а – парные, 4б – групповые (тригимении), эпизоды пароксизмальной тахикардии
- 5 – ранние экстрасистолы
Чем выше класс, тем серьезнее нарушения, хотя на сегодня даже 3 и 4 классы не всегда требуют медикаментозного лечения. В целом, если желудочковых экстрасистол меньше 200 за сутки, их стоит отнести к функциональным и не беспокоиться по их поводу. При более частых показаны ЭХО КС, иногда – МРТ сердца. Лечат не экстрасистолию, а заболевание, которое приводит к ней.
Пароксизмальная тахикардия
Вообще пароксизм – это приступ. Приступоообразное учащение ритма может продолжаться от нескольких минут до нескольких дней. При этом промежутки между сердечными сокращениями будут одинаковыми, а ритм увеличится свыше 100 за минуту (в среднем от 120 до 250). Различают наджелудочковую и желудочковую формы тахикардии. В основе этой патологии – ненормальная циркуляция электрического импульса в проводящей системе сердца. Такая патология подлежит лечению. Из домашних способов устранения приступа:
- задержка дыхания
- усиленный принудительный кашель
- погружение лица в холодную воду
WPW- синдром
Синдром Вольфа-Паркинсона-Уайта – разновидность пароксизмальной наджелудочковой тахикардии. Назван по именам авторов, описавших его. В основе появления тахикардии – наличие между предсердиями и желудочками дополнительного нервного пучка, по которому проходит более быстрый импульс, чем от основного водителя ритма.
В результате возникает внеочередное сокращение сердечной мышцы. Синдром требует консервативного или хирургического лечения (при неэффективности или непереносимости антиаритмических таблеток, при эпизодах фибрилляции предсердий, при сопутствующих сердечных пороках).
CLC – синдром (Клерка-Леви-Кристеско)
похож по механизму на WPW и характеризуется более ранним по сравнению с нормой возбуждением желудочков за счет дополнительного пучка, по которому идет нервный импульс. Синдром врожденный проявляется приступами учащенных сердцебиений.
Мерцательная аритмия
Она может быть в виде приступа или постоянной формы. Она проявляется в виде трепетания или мерцания предсердий.
Мерцания предсердий
Фибрилляция предсердий
При мерцании сердце сокращается совершенно нерегулярно (промежутки между сокращениями самой разной продолжительности). Это объясняется тем, что ритм задает не синусовый узел, а другие клетки предсердий.
Получается частота от 350 до 700 ударов за минуту. Полноценного сокращения предсердий просто нет, сокращающиеся мышечные волокна не дают эффективного заполнения кровью желудочков.
В результате ухудшается выброс сердцем крови и от кислородного голодания страдают органы и ткани. Другое название мерцания предсердий – фибрилляция предсердий. Далеко не все предсердные сокращения достигают желудочков сердца, поэтому частота сердечных сокращений (и пульс) будут либо ниже нормы (брадисистолия с частотой меньше 60), либо в норме (нормосистолия от 60 до 90), либо выше нормы (тахисистолия больше 90 ударов в минуту).
Приступ мерцательной аритмии сложно пропустить.
- Обычно он начинается с сильного толчка сердца.
- Развивается как череда абсолютно неритмичных сердцебиений с большой или нормальной частотой.
- Состояние сопровождают слабость, потливость, головокружение.
- Очень выражен страх смерти.
- Может быть одышка, общее возбуждение.
- Иногда наблюдается потеря сознания.
- Заканчивается приступ нормализацией ритма и позывами на мочеиспускание, при котором отходит большое количество мочи.
Для купирования приступа пользуются рефлекторными способами, препаратами в виде таблеток или инъекций или прибегают к кардиоверсии (стимуляции сердца электрическим дефибриллятором). Если приступ мерцательной аритмии не устранен в течение двух суток, возрастают риски тромботических осложнений (тромбэмболии легочной артерии, инсульта).
При постоянной форме мерцания сердцебиения (когда ритм не восстанавливается ни на фоне препаратов, ни на фоне электростимуляции сердца) становятся более привычным спутником пациентов и ощущаются только при тахисистолии (учащенных неритмичных сердцебиениях). Основная задача при обнаружении на ЭКГ признаков тахисистолии постоянной формы фибрилляции предсердий – это урежение ритма до нормосистолии без попыток сделать его ритмичным.
Примеры записей на ЭКГ-пленках:
- фибрилляция предсердий, тахисистолический вариант, ЧСС 160 в ‘.
- Фибрилляция предсердий, нормосистолический вариант, ЧСС 64 в ‘.
Мерцательная аритмия может развиваться в программе ишемической болезни сердца, на фоне тиреотоксикоза, органических пороков сердца, при сахарном диабете, синдроме слабости синусового узла, при интоксикациях (чаще всего алкоголем).
Трепетание предсердий
Это частые (более 200 за минуту) регулярные сокращения предсердий и такие же регулярные, но более редкие сокращения желудочков. В целом трепетание чаще встречается в острой форме и переносится лучше, чем мерцание, так как при этом расстройства кровообращения выражены меньше. Трепетание развивается при:
- органических заболеваниях сердца (кардиомиопатиях, сердечной недостаточности)
- после операций на сердце
- на фоне обструктивных болезней легких
- у здоровых оно не встречается практически никогда
Клинически трепетание проявляется учащенным ритмичным сердцебиением и пульсом, набуханием шейных вен, одышкой, потливостью и слабостью.
Нарушения проводимости
В норме образовавшись в синусовом узле, электрическое возбуждение идет по проводящей системе, испытывая физиологическую задержку в доли секунды в атриовентрикулярном узле. На своем пути импульс стимулирует к сокращению предсердия и желудочки, которые перекачивают кровь. Если на каком-то из участков проводящей системы импульс задерживается дольше положенного времени, то и возбуждение к нижележащим отделам придет позже, а, значит, нарушится нормальная насосная работа сердечной мышцы. Нарушения проводимости носят название блокад. Они могут возникать, как функциональные нарушения, но чаще являются результатами лекарственных или алкогольных интоксикаций и органических заболеваний сердца. В зависимости от уровня, на котором они возникают, различают несколько их типов.
Синоатриальная блокада
Когда затруднен выход импульса из синусового узла. По сути, это приводит к синдрому слабости синусового узла, урежению сокращений до выраженной брадикардии, нарушениям кровоснабжения периферии, одышке, слабости, головокружениям и потерям сознания. Вторая степень этой блокады носит название синдрома Самойлова-Венкебаха.
Атриовентриуклярная блокада (AV- блокада)
Это задержка возбуждения в атриовентрикулярном узле долее положенных 0,09 секунды. Различают три степени этого типа блокад. Чем выше степень, тем реже сокращаются желудочки, тем тяжелее расстройства кровообращения.
- При первой задержка позволяет каждому сокращению предсердий сохранять адекватное число сокращений желудочков.
- Вторая степень оставляет часть сокращений предсердий без сокращений желудочков. Ее описывают в зависимости от удлинения интервала PQ и выпадения желудочковых комплексов, как Мобитц 1, 2 или 3.
- Третья степень называется еще полной поперечной блокадой. Предсердия и желудочки начинают сокращаться без взаимосвязи.
При этом желудочки не останавливаются, потому что подчиняются водителям ритма из нижележащих отделов сердца. Если первая степень блокады может никак не проявляться и выявляться только при ЭКГ, то вторая уже характеризуется ощущениями периодической остановки сердца, слабостью, утомляемостью. При полных блокадах к проявлениям добавляются мозговые симптомы (головокружения, мушки в глазах). Могут развиваться приступы Морганьи-Эдамса-Стокса (при ускользании желудочков от всех водителей ритма) с потерей сознания и даже судорогами.
Нарушение проводимости внутри желудочков
В желудочках к мышечным клеткам электрический сигнал распространяется по таким элементам проводящей системы, как ствол пучка Гиса, его ножки (левая и правая) и ветви ножек. Блокады могут возникать и на любом из этих уровней, что также отражается на ЭКГ. При этом вместо того, чтобы охватываться возбуждением одновременно, один из желудочков запаздывает, так как сигнал к нему идет в обход заблокированного участка.
Помимо места возникновения различают полную или неполную блокаду, а также постоянную и непостоянную. Причины внутрижелудочковых блокад аналогичны другим нарушениям проводимости (ИБС, мио-и эндокардиты, кардиомиопатии, пороки сердца, артериальная гипертензия, фиброз, опухоли сердца). Также влияют прием антиартимических препаратов, увеличение калия в плазме крови, ацидоз, кислородное голодание.
- Наиболее частой считается блокада передневерхней ветви левой ножки пучка Гиса (БПВЛНПГ).
- На втором месте – блокада правой ножки (БПНПГ). Данная блокада обычно не сопровождается заболеваниями сердца.
- Блокада левой ножки пучка Гиса более характерна для поражений миокарда. При этом полная блокада (ПБПНПГ) хуже, чем неполная (НБЛНПГ). Ее иногда приходится отличать от синдрома WPW.
- Блокада задненижней ветви левой ножки пучка Гиса может быть у лиц с узкой и вытянутой или деформированной грудной клеткой. Из патологических состояний она более характерна для перегрузок правого желудочка (при ТЭЛА или пороках сердца).
Клиника собственно блокад на уровнях пучка Гиса не выражена. На первое место выходит картина основной кардиальной патологии.
- Синдром Бейли – двухпучковая блокада (правой ножки и задней ветви левой ножки пучка Гиса).
Гипертрофия миокарда
При хронических перегрузках (давлением, объемом) сердечная мышца в отдельных участках начинает утолщаться, а камеры сердца растягиваться. На ЭКГ подобные изменения обычно описываются, как гипертрофия.
- Гипертрофия левого желудочка (ГЛЖ) – типична для артериальной гипертензии, кардиомиопатии, ряда сердечных пороков. Но и в норме у спортсменов, тучных пациентов и лиц, занятых тяжелым физическим трудом, могут встречаться признаки ГЛЖ.
- Гипертрофия правого желудочка – несомненный признак повышения давления в системе легочного кровотока. Хроническое легочное сердце, обструктивные болезни легких, кардиальные пороки (стеноз легочного ствола, тетрада Фалло, дефект межжелудочковой перегородки) ведут к ГПЖ.
- Гипертрофия левого предсердия (ГЛП) – при митральном и аортальном стенозе или недостаточности, гипертонической болезни, кардиомиопатии, после миокардита.
- Гипертрофия правого предсердия (ГПП) – при легочном сердце, пороках трикуспидального клапана, деформациях грудной клетки, легочные патологии и ТЭЛА.
- Косвенные признаки гипертрофий желудочков — это отклонение электрической оси сердца (ЭOC) вправо или влево. Левый тип ЭОС – это отклонение ее влево, то есть ГЛЖ, правый – ГПЖ.
- Систолическая перегрузка – это также свидетельство гипертрофии отделов сердца. Реже это свидетельство ишемии (при наличии стенокардитических болей).
Изменения сократительной способности миокарда и его питания
Синдром ранней реполяризации желудочков
Чаще всего- вариант нормы, особенно для спортсменов и лиц с врожденно высокой массой тела. Иногда связан с гипертрофией миокарда. Относится к особенностям прохождения электролитов (калия) через мембраны кардиоцитов и особенностей белков, из которых строятся мембраны. Считается фактором риска по внезапной остановке сердца, но клиники не дает и чаще всего остается без последствий.
Умеренные или выраженные диффузные изменения в миокарде
Это свидетельство нарушения питания миокарда в результате дистрофии, воспаления (миокардита) или кардиосклероза. Также обратимые диффузные изменения сопровождают нарушения водно-электролитного баланса (при рвоте или поносе), приме лекарств (мочегонных), тяжелые физические нагрузки.
Неспецифические изменения ST
Это признак ухудшения питания миокарда без выраженного кислородного голодания, например, при нарушении и баланса электролитов или на фоне дисгормональных состояний.
Острая ишемия, ишемические изменения, изменения по зубцу T, депрессия ST, низкие T
Так описываются обратимые изменения связанные с кислородным голоданием миокарда (ишемией). Это может быть как стабильная стенокардия, так и нестабильная, острый коронарный синдром. Помимо наличия самих изменений описывают и их расположение (например, субэндокардиальная ишемия). Отличительная особенность подобных изменений – их обратимость. В любом случае такие изменения требуют сравнения данной ЭКГ со старыми пленками, а при подозрении на инфаркт проведения тропониновых экспресс-тестов на повреждение миокарда или коронарографии. В зависимости от варианта ишемической болезни сердца выбирается противоишемическое лечение.
Развившийся инфаркт
Его, как правило, описывается:
- по стадиям: острейшая (до 3 суток), острая (до 3 недель), подострая (до 3 месяцев), рубцовая (всю жизнь после инфаркта)
- по объемам: трансмуральный (крупноочаговый), субэндокардиальный (мелкоочаговый)
- по расположению инфаркты: бывают передними и переднее-перегородочными, базальными, боковыми, нижними (заднедиафрагмальными), циркулярными верхушечными, заднебазальными и правожелудочковыми.
В любом случае инфаркт – это повод для незамедлительной госпитализации.
Все многообразие синдромов и специфических изменений на ЭКГ, разность показателей для взрослых и детей, обилие причин, приводящих к однотипным изменениям ЭКГ, не позволяют неспециалисту трактовать даже готовое заключение функционального диагноста. Гораздо разумнее, имея на руках результат ЭКГ, своевременно посетить кардиолога и получить грамотные рекомендации по дальнейшей диагностике или лечению своей проблемы, существенно снизив риски неотложных кардиологических состояний.
zdravotvet.ru
Частота сердечных сокращений (ЧСС) — SportWiki энциклопедия
Средняя частота сердечных сокращений в состоянии покоя составляет 60-80 ударов в минуту и иногда может превышать 100 ударов в минуту у людей средних лет, ведущих сидячий образ жизни. Известно, что у тренированных выносливых атлетов, находящихся в хорошей форме, минимальная частота сердечных сокращений в состоянии покоя составляет 28-40 ударов в минуту.
Рис. 4. Частота сердечных сокращений увеличивается пропорционально увеличению нагрузки на велосипедном эргометре, в конечном счете достигая максимального значения (ЧССmах). У нетренированных людей она увеличивается быстрее, чем у хорошо натренированных. У тренированного человека линейное увеличение с ростом нагрузки выглядит более явнымПеред началом физической нагрузки частота сердечных сокращений обычно увеличивается, намного превышая нормальные показатели в состоянии покоя. Как упоминалось выше, эта упреждающая реакция, вероятно, возникает благодаря выделению нейромедиатора норадреналина симпатической нервной системой и гормона адреналина надпочечниками. Тонус блуждающего нерва, возможно, также снижается.
Увеличение частоты сердечных сокращений почти пропорционально увеличению интенсивности физической нагрузки и потреблению кислорода вплоть до полного изнеможения (рис. 4). Чем меньше натренирован человек, тем выше частота сердечных сокращений. К увеличению частоты сердечных сокращений во время физической нагрузки приводят уменьшение тонуса блуждающего нерва и увеличение симпатической стимуляции сердца. Нужно также помнить, что психогенное увеличение частоты сердечных сокращений может быть значительным.
Начиная с возраста 10-15 лет максимальная частота сердечных сокращений начинает незначительно, но стабильно снижаться -примерно на 1 удар в год. Это — очень надежная величина, которая остается неизменной изо дня в день. У взрослых максимальную частоту сердечных сокращений можно вычислить следующим образом:
ЧССмах = 220 минус возраст в годах
При постоянном уровне субмаксимальной нагрузки частота сердечных сокращений увеличивается, а затем выравнивается, поскольку потребность в кислороде для этой деятельности была удовлетворена. При каждом последующем увеличении интенсивности частота сердечных сокращений достигнет новой установившейся величины в пределах 1-2 мин. Однако чем интенсивнее физическая нагрузка, тем больше уходит времени на достижение этой установившейся величины.
Понятие установившейся частоты сердечных сокращений представляет собой основу для нескольких тестов, разработанных для оценки физической подготовки. При этих тестах людей помещают на тренажер, например, велоэргометр или бегущую дорожку, и они тренируются при стандартных уровнях нагрузки. У тех, чья физическая подготовка лучше, судя по их кардиореспираторной выносливости, установившаяся частота сердечных сокращений на данном уровне нагрузки будет ниже, чем у менее тренированных людей.
Во время длительной физической нагрузки, вместо выравнивания, частота сердечных сокращений может продолжить устойчиво увеличиваться при том же уровне нагрузки. Это явление называют кардиоваскулярным сдвигом, который вызван уменьшением венозного возврата к сердцу. Частота сердечных сокращений продолжает увеличиваться, чтобы сохранить минутный объем сердца (сердечный выброс) и кровяное давление на том же самом уровне, несмотря на уменьшение венозного возврата. Уменьшить венозный возврат может сокращение объема плазмы, вызванное фильтрацией жидкости из крови или избыточным потоотделением во время длительной физической нагрузки. Уменьшение тонуса симпатической нервной системы может также сыграть свою роль в уменьшении венозного возврата к сердцу.
Во время силовых упражнений, например, при поднятии тяжестей, частота сердечных сокращений ниже, чем во время физической нагрузки на выносливость, такой как бег. При одинаковом произведенном усилии при физической нагрузке на верхнюю часть тела ЧСС выше, чем при нагрузке на нижнюю. Физическая нагрузка на верхнюю часть тела приводит также к более высокому потреблению кислорода, среднему артериальному давлению и общему периферическому сопротивлению сосудов. Более высокая нагрузка на кровообращение при тренировке верхней части тела является результатом меньшей мышечной массы, повышенного внутригрудного давления и меньшей эффективности «мышечного насоса» — все это уменьшает венозный возврат крови к сердцу.
Частота сердечных сокращений, умноженная на систолическое кровяное давление,дает произведение ЧСС на давление (ПЧД), которое позволяет оценить нагрузку на сердце во время физической нагрузки:
ПЧД — ЧСС х систолическое кровяное давление.
Влияние физической нагрузки на частоту сердечных сокращений[править | править код]
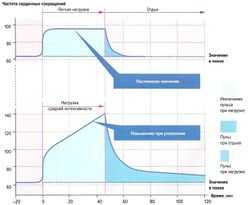 Частота сердечных сокращений при неутомительной и изматывающей физической нагрузке. При неутомительной нагрузке сердечные сокращения выходят на фазу плато; при изматывающей нагрузке отмечается постоянное повышение частоты сердечных сокращений
Частота сердечных сокращений при неутомительной и изматывающей физической нагрузке. При неутомительной нагрузке сердечные сокращения выходят на фазу плато; при изматывающей нагрузке отмечается постоянное повышение частоты сердечных сокращенийПомимо изменения дыхания при увеличении нагрузки также происходят изменения в сердечно-сосудистой системе и повышаются частота сердечных сокращений, артериальное давление и минутный объем кровообращения (объем сердечного выброса за 1 мин). При выполнении работы, не ведущей к утомлению, частота сердечных сокращений достигает фазы плато (устойчивое состояние). При утомительной или изматывающей физической нагрузке этот показатель не выходит на плато, а демонстрирует постоянное повышение частоты сердечных сокращений (что отражает накапливающееся утомление) (рис.).
Так называемые параметры сердечно-сосудистой системы повышаются в линейной зависимости от величины физической нагрузки, что дает возможность оценить пределы нагрузки у исследуемых лиц/пациентов. С помощью многократного измерения параметров при субмаксимальной нагрузке строят приблизительную линию максимальной физической нагрузки (линия наилучшего соответствия). Примером теста субмаксимальной нагрузки является тест PWC170 (Physical Working Capacity — физическая работоспособность), при котором измеряется частота сердечных сокращений при постепенном повышении нагрузки до приближения, но недостижения границы в 170 ударов в минуту. Нормальным значением PWC170 для нетренированных мужчин считается 3,0 Вт/кг, а для нетренированных женщин — 2,5 Вт/кг. У тренированных лиц это значение приближается к 4 Вт/кг, что соответствует мощности нагрузки, при которой обычно регистрируется максимальное потребление кислорода (МПК).
Использование ЧСС для направленного развития двигательных качеств (на примере определения точки отклонения по Конкони)[править | править код]
Наиболее доступным и информативным методом оценки реакции организма на физические нагрузки является ЧСС. Ее определяют перед занятием, после разминки, после выполнения отдельных упражнений в основной части занятия, после отдыха или периодов снижения интенсивности нагрузки (Белоцерковский, 2005; Булич, Муравов, 2003; Втмор, Косттл, 2003; Круцевич, 1999; Мищенко В. С., 1990; Применение пульсометрии…, 1996).
Сегодня в большинстве видов спорта тренеры планируют объем и интенсивность тренировочных нагрузок не только в часах, метрах, но и по ЧСС, определяемой при данной работе (табл. 57, 58).
Сравнивая характер и интенсивность нагрузки по изменению ЧСС и скорости ее восстановления, определяют уровень функционального состояния организма. Например, если после пробегания 400 м за 70 с пульс у спортсмена участился до 160 уд*мин-1 и восстановился за 2 мин до 120 уд-мин-1, а затем после такой же нагрузки повысился до 150 уд-мин-1 и восстановился за 3 мин, есть основания говорить об ухудшении функционального состояния сердечнососудистой системы.
Таблица 57 — Характеристика тренировочных процессов по зонам интенсивности (Платонов, 2004)
Зона интенсивности | Направленность физической нагрузки | Реакция организма | |
ЧСС, уд мин-1 | Лактат, ммоль-л-1 | ||
I (восстановительная) | Активизация восстановительных процессов | 100—120 | 2—3 |
II (поддерживающая) | Поддержка на достигнутом уровне аэробных процессов | 140—150 | 3—4 |
III (развивающая) | Повышение аэробных возможностей, специальной выносливости к продолжительной работе | 165—175 | 4—8 |
IV (развивающая) | Повышение гликолитических возможностей, специальной выносливости к кратковременной работе (скоростная выносливость) | 175—185 | 8—12 |
V (спринтерская) | Повышение алактатних анаэробных возможностей, совершенствование скоростных возможностей | 185 и выше | > 12 |
Таблица 58 — Характеристика тренировочных режимов разной направленности
Направленность тренировочного занятия | Количество серий упражнений | Продолжительность серии, мин | Интервал между упражнениями в 1 серии, с Интервал между сериями | ЧСС во время работы, уд-мин-1 | ЧСС перед выполнением очередной серии | Энергетические системы | Содержание молочной кислоты, ммоль-1 |
Совершенствование скоростных возможностей | 7 | 6—7 | 20 1,5— 2 мин | От 185 и выше | 125 | Алактатная (фосфагенная) + лактатная (гликолитическая) | 10 |
Развитие специальной (скоростной) выносливости | 8—9 | 8 | 10— 40— 15 60 с | 175— 185 | 135— 140 | Алактатная (фосфагенная) + лактатная (гликолитическая) | 8—12 |
Развитие общей выносливости | 8—9 (до 10) | 8 | до 30 3— 4 мин | 1 eons | 110— 115 | Аэробная (окислительная) +лактатная (гликолитическая) | 4—8 |
У хорошо тренированных спортсменов ЧСС снижается в течение 60—-90 с с 180 до 120 уд-мин-1. В этом случае они готовы к повторному выполнению упражнения. Отставленный эффект физических нагрузок можно оценить по изменению ЧСС на следующее утро натощак.
Рисунок 11 — Схематическое изображение принципа метода КонкониВ последнее время в практике контроля в спорте распространился метод Конкони (Применение пульсометрии…, 1996), позволяющий определить величину ЧСС, которая соответствует максимальному, преимущественно аэробному, энергообеспечению без громоздких исследовательских процедур, связанных с анализом проб крови и воздуха. Тест Конкони базируется на том, что при определенной интенсивности выполнения работы линейная зависимость между интенсивностью работы и ЧСС нарушается и можно графически выявить индивидуальную точку отклонения (нарушение линейности). ЧСС, которая отмечается в этой точке, указывая на максимальный уровень интенсивности нагрузки, обеспечиваемой преимущественно аэробным путем. Выше этого уровня прогрессивно включаются анаэробные механизмы и наступает утомление (см. рис. 11).
Точка отклонения, по Конкони, близка к физиологическому понятию ПАНО, характеризующему предельную интенсивность нагрузки, при которой работа может выполняться относительно продолжительное время в устойчивом состоянии, без прогрессивного наращивания концентрации лактата в крови (Лактатный порог…, 1997; Симонова, 2001).
ЧСС точки отклонения индивидуальна и связана с состоянием спортсмена, уровнем тренированности, периодом годового цикла подготовки. Во всех случаях, исследуя ЧСС точки отклонения для определения интенсивности нагрузок, выбранных в качестве основных тренировочных средств, необходимо проводить тест Конкони для каждого спортсмена не менее одного раза в 3—4 недели.
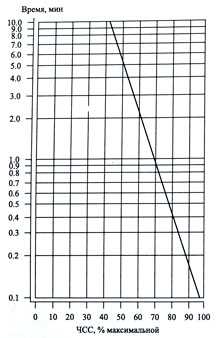 Рисунок 12—График Сен Гупта для определения ориентировочно возможного времени непрерывной работы спортсменов циклических видов спорта в режиме заданной ЧСС (Применение пульсометрии…, 1996)
Рисунок 12—График Сен Гупта для определения ориентировочно возможного времени непрерывной работы спортсменов циклических видов спорта в режиме заданной ЧСС (Применение пульсометрии…, 1996)Определив ЧСС точки отклонения по тесту Конкони, следует определить необходимое время, в течение которого целесообразно выполнять нагрузки по установленной ЧСС. Это время можно определить, пользуясь формулой Карвоненна и графиком Сен Гупта (рис. 12). Формула Карвоненна (Применение пульсометрии…, 1996):
X%=(ЧССнагрузки — ЧССсостояния покоя * 100)/ (ЧССмаксимальная — ЧССсостояния покоя)
где Х% — интенсивность нагрузки.
Значения величины X % по формуле Карвоненна откладывают на оси абсцисс графика Сен Гупта и из этой точки проводят перпендикуляр до пересечения с нанесенной на шкалу наклоненной линией. Напротив полученной точки по оси ординат находят соответствующее время, ориентировочно возможное для непрерывной работы спортсменов — представителей циклических видов спорта — в заданном режиме ЧСС.
Оснащение: спорттестер.
Ход работы
Испытуемый выполняет тест Конкони (с использованием программного обеспечения спорттестера) в выбранных условиях: на беговой дорожке стадиона, в бассейне, на велотреке, беговой дорожке в природных условиях, где длина, рельеф и метеорологические условия каждого отрезка будут примерно одинаковы. Выполняя тест Конкони, спортсмен равномерно увеличивает скорость. В это время у него измеряют ЧСС, что позволяет получить графическую зависимость «скорость—ЧСС». В начале выполнения теста это соотношение имеет линейную зависимость, а затем учащение ЧСС замедляется. В этот момент (точка отклонения) достигается анаэробный порог. Тест продолжается до тех пор, пока не будет получена максимальная величина ЧСС. Для хорошо тренированных спортсменов подходят отрезки длиной 200—400 м. Для достижения максимальных значений ЧСС достаточно 10—20 отрезков, но не менее 8. Главное условие, которое следует соблюдать, — это постепенное увеличение скорости на каждом последующем отрезке и поддержание ее на постоянном уровне в пределах отрезка.
Тест Конкони проводят так:
- Слорттестер следует установить в режим измерения ЧСС с 5-секундным интервалом регистрации данных.
- Следует нажимать кнопку STOPE/RECALL после прохождения каждого отрезка дистанции в одном месте. Целесообразно визуально удостовериться в том, что на дисплее регистрируется время прохождения каждого отрезка.
- Необходимо увеличивать скорость на отрезках постепенно, иначе возможно наступление утомления до того, как будут пройдены все минимально необходимые отрезки.
- Заканчивать тест следует после достижения максимальной ЧСС или околомаксимальной.
На основании полученных значений строят графическую зависимость «скорость—ЧСС», определяют точку отклонения по Конкони и делают выводы об индивидуальном ПАНО испытуемого. Используя данные теоретического вступления к работе, находят по графику Сен Гупта ориентировочно возможное время работы при ЧСС точки отклонения испытуемого (Симонова, 2001; Применение пульсометрии…, 1996; Физиологическое тестирование спортсменов…, 1998).
sportwiki.to
Показатели частоты сердечных сокращений – норма и патологии
Какова нормальная частота пульса? Как рассчитать и какой максимальный порог в покое? Как варьируется пульс во время тренировки? Как и когда контролировать собственную частоту биения сердца, какие изменения считаются нормальными, а какие патологическими.
Что такое частота пульса
Частота сердечных сокращений является жизненно важным показателем и представляет собой количество ударов сердца в единицу времени, обычно в минуту.

Частота сердечных сокращений определяется группой клеток, которые находятся в самом сердце на уровне синусового узла, и которые обладают способностью деполяризации и самопроизвольного сокращения. Такие клетки управляют сокращениями сердца и частотой.
Однако, работа сердца контролируется не только этими клетками, но также зависит от некоторых гормонов (которые ускоряют или замедляют его работу) и от вегетативной нервной системы.
Нормальный пульс – под нагрузкой и в покое
Частота сердечных сокращений в состоянии покоя или физиологическая, когда организм не подвергается стрессу или физическим нагрузкам, должна находится в пределах:
- минимум – 60 ударов в минуту
- максимум – 80/90 ударов в минуту
- среднее значение в период отдыха – 70-75 ударов в минуту
На самом деле, частота сердечных сокращений зависит от многих параметров, наиболее важным из которых является возраст.
В зависимости от возраста мы имеем:
- Эмбрион: в полости матки эмбрион, т.е. ребёнок на стадии раннего развития, имеет пульс на уровне 70-80 ударов в минуту. Частота увеличивается по мере развития плода в утробе матери и достигает значений в интервале между 140 и 160 ударами в минуту.
- Новорожденные: у новорожденных частота сердечных колеблется в пределах от 80 до 180 ударов в минуту.
- Дети: у детей частота составляет 70-110 ударов в минуту.
- Подростки: у подростков частота сердечных сокращений варьируется от 70 до 120 ударов в минуту.
- Взрослые: для взрослого человека нормальное значение, в среднем, составляет 70 ударов в минуту для мужчин и 75 ударов в минуту для женщин.
- Пожилые люди: у пожилых людей частота сердечных сокращений находится в пределах от 70 до 90 ударов в минуту, или немного выше, но с возрастом часто появляются нарушения в сердечном ритме.
Как измерить частоту сердечных сокращений
Измерение частоты сердечных сокращений может быть выполнено с помощью простых инструментов, таких как пальцы собственной руки, или сложных, таких как электрокардиограмма. Существуют также специальные инструменты для измерения частоты сокращений сердца во время спортивных тренировок.
Давайте посмотрим, каковы основные методы оценки:
- Вручную: ручное измерение частоты сердечных сокращений может быть выполнено на запястье (лучевая артерия) или шее (сонная артерия). Для выполнения измерения нужно разместить два пальца над артерией и слегка надавить на неё, чтобы почувствовать биение сердца. Затем достаточно посчитать количество ударов за единицу времени.
- Стетоскоп: другой способ измерения частоты сердечных сокращений предполагает использование стетоскопа. В этом случае сердцебиения прослушивают с помощью стетоскопа.
- Монитор сердечного ритма: этот инструмент измеряет частоту сердечных сокращений через оголовье с электродами. Используется в основном в спорте для измерения частоты сердечных сокращений под нагрузкой.
- ЭКГ: позволяет вести запись электрической активности сердца и легко посчитать число сокращений сердца за минуту.
- Кардиотокография: специфический инструмент для оценки частоты сердечных сокращений плода, который используется во время беременности.
Причины изменения сердечного ритма
Частота сердечных сокращений человека подвергается нескольким изменениям в течение дня, которые определяются физиологическими процессами. Однако, изменения частоты сердечных сокращений также могут быть связаны с патологическими состояниями.
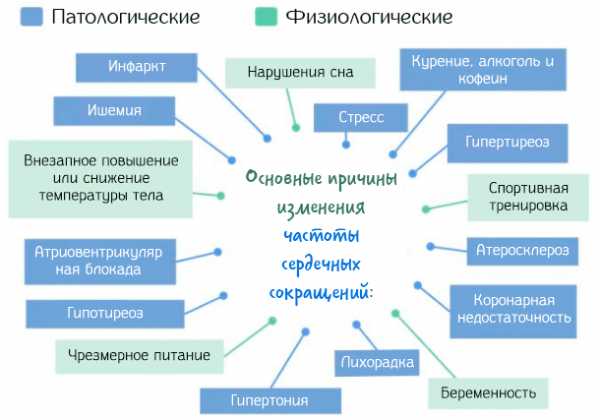
Изменения пульса обусловленные физиологическими причинами
Физиологические изменения частоты сердечных сокращений происходят в различные моменты дня или как реакция на определенные физические состояния.
Прежде всего:
- После еды: приём пищи приводит к увеличению частоты сердечных сокращений, что связано с увеличением объема желудка, который находится чуть ниже сердца. Увеличение желудка оказывает давление на мышцы диафрагмы, что приводит к увеличению частоты сердечных сокращений. Эту проблему можно решить, избегая обильных приёмов пищи и перекусов перед сном.
- Температура тела: увеличение или уменьшение температуры тела влияют на частоту сердечных сокращений. Повышение температуры тела, например, общая лихорадка, определяет увеличение частоты сердечных сокращений, примерно, на 10 ударов в минуту на каждый градус температуры выше 37°C. По этой причине у детей с лихорадкой часто отмечается значительное повышение пульса. В противном случае, значительное снижение температуры тела, т.е. в случаях гипотермии, приводит к заметному уменьшению частоты сердечных сокращений.
- Во время сна: ночью частота сердечных сокращений понижается, примерно, на 8%, так как организм находится в полном покое и не требует чрезмерного труда со стороны сердечной мышцы.
- Беременность: во время беременности частоты сердечных сокращений увеличивается, так как необходимо обеспечить больший приток крови к плаценте для правильного роста плода.
- Во время спортивной тренировки или когда вы догоняете автобус, частота сердечных сокращений увеличивается, чтобы повысить приток крови к мышцам, которым под нагрузкой нужно больше кислорода.
Патологические причины увеличения пульса
Патологические изменения частоты сердечных сокращений называются аритмиями. Они представлены, главным образом, тахикардией, в случае очень высокой частоты сердечных сокращений, и брадикардией, если частота сердечных сокращений очень низкая.
Давайте посмотрим подробнее:
- Тахикардия: это увеличение частоты сердечных сокращений выше 100 ударов в минуту. Проявляется с такими симптомами, как учащенное сердцебиение, повышение давления, боли в груди, ощущение «сердца в горле», тошнота и холодный пот. Может возникнуть из-за таких причин, как стресс, беспокойство, неправильные привычки (курение, алкоголь или чрезмерное потребление кофеина), а также вследствие патологии щитовидной железы, такой как гипертиреоз.
| Если частота сердечных сокращений очень высокая, т.е. значение в диапазоне между 300 и 600 ударами в минуту, это говорит о мерцательной аритмии, то есть чрезмерном сокращения предсердий, что определяет сердечную недостаточность. Это заболевание характерно для пожилых людей, поскольку с возрастом накапливаются нарушения в работе миокарда и повышается артериальное давление, но может быть также связано с гипертрофией предсердий. |
- Брадикардия: уменьшение частоты сердечных сокращений ниже 60 ударов в минуту. Характеризуется одышкой, усталостью, слабостью, головокружением и обмороками, потерей сознания, в тяжелых случаях судорогах.
sekretizdorovya.ru

 При описании ЭКГ, как правило, указывают частоту сердечных сокращений (ЧСС). Норма от 60 до 90 (для взрослых), для детей (см. табл.)
При описании ЭКГ, как правило, указывают частоту сердечных сокращений (ЧСС). Норма от 60 до 90 (для взрослых), для детей (см. табл.)