Кардиотокография плода, КТГ — записаться в Москве
Что показывает КТГ при беременностиЭто исследование позволяет оценить количество ударов сердца в покое, движении и при воздействии раздражителей. Как правило, кардиотокография выполняется в комплексе с допплерометрией и УЗИ.
КТГ при беременности позволяет диагностировать кислородную недостаточность у плода (гипоксию) и, тем самым, исключить риск развития нарушений при родах и после них. Помимо этого, метод определяет насколько будущий ребенок готов к физическим нагрузкам при прохождении через родовые пути.
Как проводится кардиотокография плодаКардиотокография плода выполнятся посредством специального прибора — ультразвукового датчика, принцип действия которого основан на синхронной регистрации частоты сердечных сокращений плода (ЧСС). Женщина принимает удобную для себя позу — лежа на спине, на левом боку или сидя. Прибор закрепляется на передней стенке живота таким образом, чтобы максимально отчетливо были слышны сердечные тона плода. Перед этим с помощью акушерского стетоскопа определяется область наилучшей слышимости. Специальный пульт прибора позволяет женщине самостоятельно фиксировать, как движется ее будущий малыш
Перед этим с помощью акушерского стетоскопа определяется область наилучшей слышимости. Специальный пульт прибора позволяет женщине самостоятельно фиксировать, как движется ее будущий малыш
Отклонения от нормы ЧСС фиксируется сигналами в виде определенных звуков и цифр, а затем графически отображается на калибровочной ленте. При их обнаружении проводится КТГ плода по неделям.
Расшифровка результатов подразумевает 2 этапа — обработка полученных данных самой программой и составление заключения врачом, проводившим обследование. При расшифровке обязательно учитывается число сокращений матки. Информация, полученная при проведении КТГ, сопоставляется с клиническими данными и результатами других исследований.
Сроки КТГ при беременностиПервое КТГ при беременности проводят после 32-й недели, чтобы исключить ложноположительные результаты. Именно тогда у плода полностью формируется тесная взаимосвязь между миокардом и нервной системой, а также устанавливается цикл сна и бодрствования.
Если вас интересует, не упустили ли вы нужный момент для исследования, лучше заблаговременно обратиться в одну из клиник «Диамед» и проконсультироваться со специалистом. Здесь вас поставят на учет, полностью обследуют и назначат необходимые процедуры, в том числе и кардиотокографию.
Все клиники «Диамед» оборудованы только современным оборудованием, которое полностью соответствует международным стандартам качества и безопасности. Все наши сотрудники — профессиональные специалисты высшего уровня квалификации с солидным практическим стажем. Обратившись к нам, вы можете быть уверенным, что ваше здоровье и здоровье вашего будущего ребенка будет в безопасности.
Памятка пациентам
Подготовка к кардиотокографии плода (КТГ) имеет важнейшее значение. Дело в том, что, если ваш малыш во время исследования будет спать, то исследование не состоится. Поэтому, до его начала следует активно подвигаться, съесть что-то сладкое, чтобы разбудить кроху и дать возможность врачу снять показатели во время движения ребенка.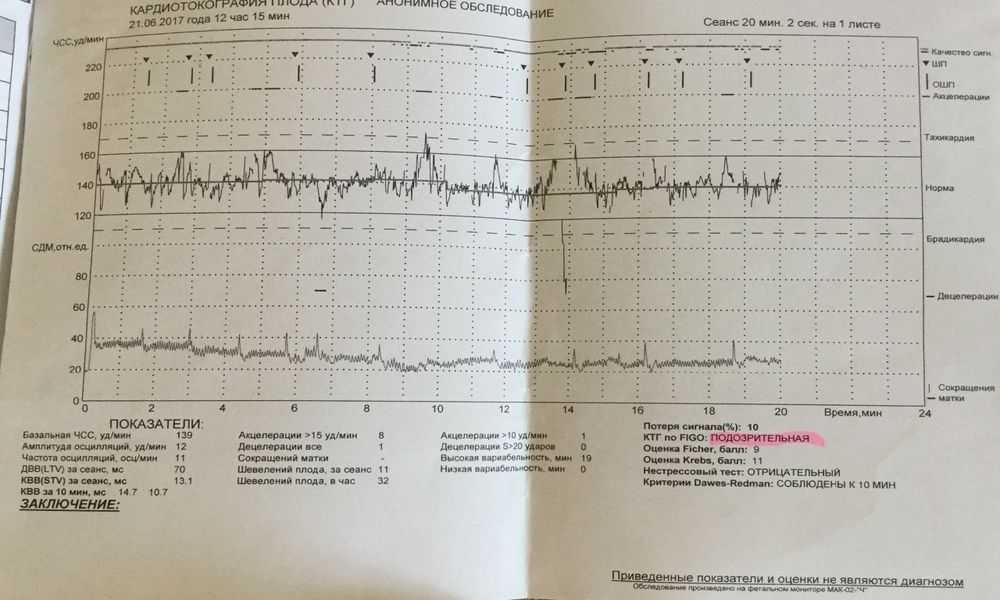 Перед процедурой следует сходить в туалет, чтобы чувствовать себя спокойно во время исследования. Времени на кардиотокографию отводится достаточно много, вам нужно будет занять удобную позу, шевелиться во время исследования нельзя, это собьет точность показателей.
Перед процедурой следует сходить в туалет, чтобы чувствовать себя спокойно во время исследования. Времени на кардиотокографию отводится достаточно много, вам нужно будет занять удобную позу, шевелиться во время исследования нельзя, это собьет точность показателей.
Кардиотокография плода — анализ и исследование состояния плода
Кардиотокография плода — анализ и исследование состояния плодаКардиотокография относится к методам пренатальной диагностики и позволяет отслеживать состояние плода в динамике. Оценка проводится на основании регистрации частоты сердцебиений у плода и изменений этого показателя в зависимости от сокращений матки, активности самого плода или воздействия внешних раздражителей. В основу работы метода положен принцип Доплера, а ЧСС плода определяется ультразвуковым датчиком. Метод прост в проведении, безопасен и информативен.
На каких сроках назначают КТГ?
Согласно приказу Минздрава РФ № 572 от 1/11/12 года КТГ должно быть проведено беременной женщине (при физиологической беременности) не менее 3-х раз в третьем триместре и обязательно во время родов.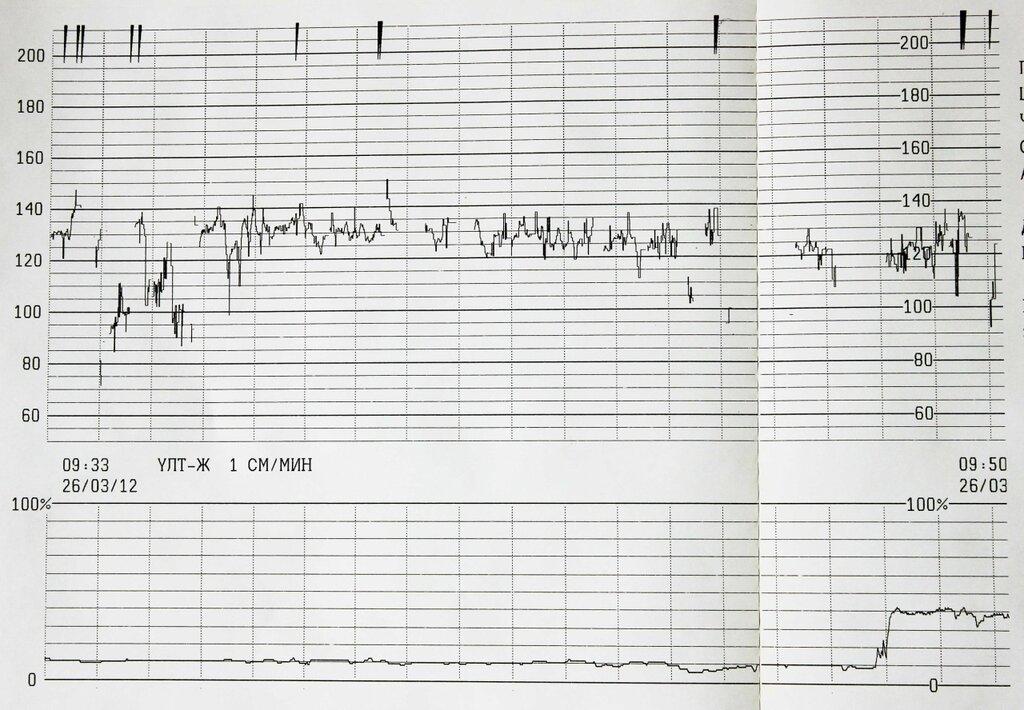
Наблюдение за ЧСС будущего малыша можно начинать с 28-ой акушерской недели. Именно в этот период активность будущего ребенка начинает оказывать влияние на частоту сердечных сокращений. В меньших сроках КТГ не проводят из-за невозможности правильной интерпретации результатов.
На 32-ой неделе гестации периоды активности и отдыха плода уже отрегулированы, сформирована цикличность сна и бодрствования будущего ребенка. Первая процедура КТГ назначается именно на этом сроке.
В активном периоде родовой деятельности (если у беременной нет патологий) КТГ проводят каждые 3 часа. В особо сложных случаях частоту проведения исследований назначает лечащий врач в индивидуальном порядке.
Сколько стоит кардиотокография плода?
Цены на услугу в клинике В.М. Здановского
| Код исполнителя | Код | Наименование услуг | Стоимость в рублях РФ |
|---|
Если беременность протекает без осложнений, то КТГ проводится 1 раз в 10-14 дней. При осложненном течении беременности, но «хороших» результатах предыдущих КТГ исследование повторяют через 5-7 дней. В случае выявления внутриутробной гипоксии плода показано ежедневное или через день проведение КТГ с целью оценки динамики состояния плода на фоне проводимой терапии и нормализации показателей или же до принятия решения о родоразрешении.
При осложненном течении беременности, но «хороших» результатах предыдущих КТГ исследование повторяют через 5-7 дней. В случае выявления внутриутробной гипоксии плода показано ежедневное или через день проведение КТГ с целью оценки динамики состояния плода на фоне проводимой терапии и нормализации показателей или же до принятия решения о родоразрешении.
| Показаниями к более частому проведению КТГ служат: | |
|
|
Подготовка к кардиотокографии
Данная диагностическая процедура не требует особой подготовки, однако необходимо заранее предупредить женщину о следующем:
- КТГ – безболезненная и совершенно безопасная процедура;
- исследование проводят не ранее, чем через два часа после последнего приема пищи;
- длительность процедуры КТГ – 20-40 минут, поэтому перед ее началом лучше посетить уборную;
- в ходе исследования необходимо лежать неподвижно в одном положении;
- за два часа до КТГ запрещается курить.

Ход процедуры
Исследование проводят наружным (непрямым) и внутренним (прямым) методом.
Для проведения наружной КТГ женщину укладывают в полусидячее положение или же на левый бок. На ультразвуковой датчик наносится особый гель, который обеспечивает максимальный контакт с кожей. Сам датчик прикрепляется к передней части живота пациентки. Тензометрический датчик помещают с правой стороны матки.
Диагностическая процедура длится от 20 до 40 минут – именно такой временной интервал сопряжен с периодами активности и отдыха малыша. Базальный ритм сокращений сердечной мышцы наблюдают в течение 20 минут – до фиксации двух шевелений, длящихся не менее 15 секунд и вызывающих последующее ускорение ЧСС на 15 ударов в течение одной минуты.
Внутреннюю кардиотокографию практикуют исключительно в процессе родов.
Проведение нестрессовой и стрессовой кардиотокографии
Для оценки показателей состояния плода регистрируют число его шевелений, оценивают его биофизический профиль и результаты нестрессового и стрессового теста.
При подозрении на факт кислородного голодания плода, регистрировать показатели следует в течение 60 минут. Согласно нормативам, на записи КТГ они фиксируются не реже 10 раз за один час. Пациентку предупреждают – при снижении двигательной активности плода, необходимо экстренно обращаться к врачу. При наличии вероятности недостатка кислорода в утробе используются чувствительные методы оценки состояния плода.
- Стрессовый тест – оценивание изменения ЧСС в ответ на сокращения матки, которые вызывают функциональные пробы (окситоциновой, маммарной, атропиновой, акустической). Эту методику используют при спорных результатах нестрессовой КТГ.
- Нестрессовый тест – наблюдение за измененями частоты сокращений сердечной мышцы плода во время периода его активности. Преимуществом этого метода является его неинвазивность и небольшая продолжительность – регистрация ритма сердцебиения проводят в естественных условиях.
Врачи клиники
Другие исследования
ПЦР-диагностика
Оценка гормонального фона
ДНК-диагностика
Все анализы
Записаться на консультацию!
-
График работы:
Пн. -Пт. 08:00 — 20:00
-Пт. 08:00 — 20:00
Сб.-Вс. — 9:00-15:30 - Москва, Холодильный пер, д.2 стр.2
Позвонить сейчас!
Мониторинг сердечного ритма плода – Принципы и интерпретация кардиотокографии: WFSA
ВОПРОСЫ
Прежде чем читать это руководство, попробуйте ответить на следующие вопросы. Ответы с краткими пояснениями вы найдете в конце этой статьи.
- По кардиотокографии (КТГ):
а. Обычно используются три преобразователя
c. Он регистрирует только частоту сердечных сокращений плода
d. Он обнаружит все случаи дистресса плода
е. Потеря контакта является распространенной проблемой датчиков . - Показания к мониторированию КТГ во время родов:
a. Роды первородящих
b. Женщины, получающие эпидуральную анестезию
c. Женщины, перенесшие кесарево сечение в анамнезе
Женщины, перенесшие кесарево сечение в анамнезе
d. Материнская лихорадка
e. Аугментация родов синтоциноном (окситоцином)
а. Нормальная исходная частота сердечных сокращений плода составляет 110–160 ударов в минуту
b. Вариабельность ЧСС плода – нормальное явление
с. Все замедления патологические
d. Большинство ускорений патологические
е. Брадикардия определяется как частота сердечных сокращений плода <80 ударов в минуту- По поводу дистресса плода:
a. Его можно определить по брадикардии плода или учащению сердцебиения плода
b. Может восстановиться без вмешательства
c. При подозрении всегда должно быть выполнено экстренное кесарево сечение
d. Это вызвано только проблемами или аномалиями плода
e. Изменение положения матери может быть полезным
ВВЕДЕНИЕ
Непрерывный электронный мониторинг плода обычно выполняется с помощью кардиотокографии (КТГ). Монитор КТГ регистрирует частоту сердечных сокращений плода (кардио) и сокращения матки матери (токо).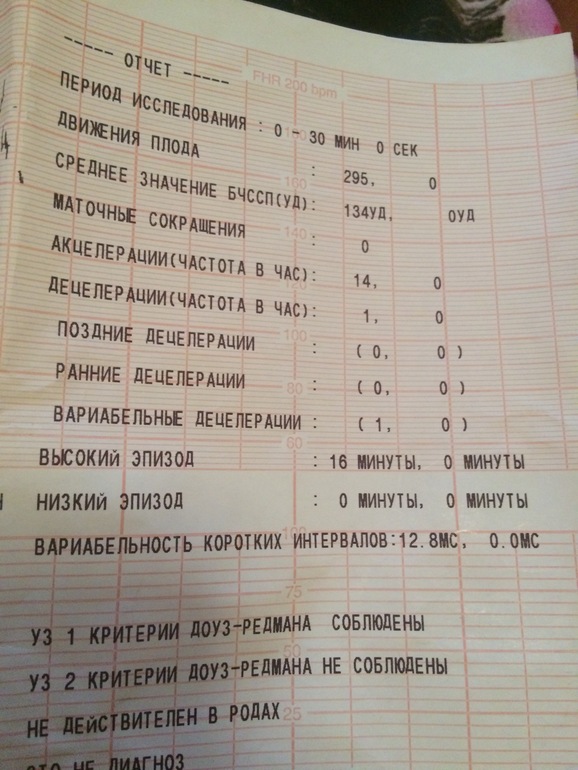 Понимание принципов мониторинга КТГ и систематический подход к анализу КТГ могут помочь анестезиологам лучше понять, почему акушеры принимают конкретные клинические решения. Это понимание может помочь в общении и своевременном родоразрешении, особенно когда считается, что плод находится в группе высокого риска.
Понимание принципов мониторинга КТГ и систематический подход к анализу КТГ могут помочь анестезиологам лучше понять, почему акушеры принимают конкретные клинические решения. Это понимание может помочь в общении и своевременном родоразрешении, особенно когда считается, что плод находится в группе высокого риска.
КАРДИОТОКОГРАФИЯ
ПОКАЗАНИЯ ДЛЯ НЕПРЕРЫВНОГО МОНИТОРИНГА КТГ
Периодическая аускультация ЧСС рекомендуется женщинам с низким риском осложнений во время родов.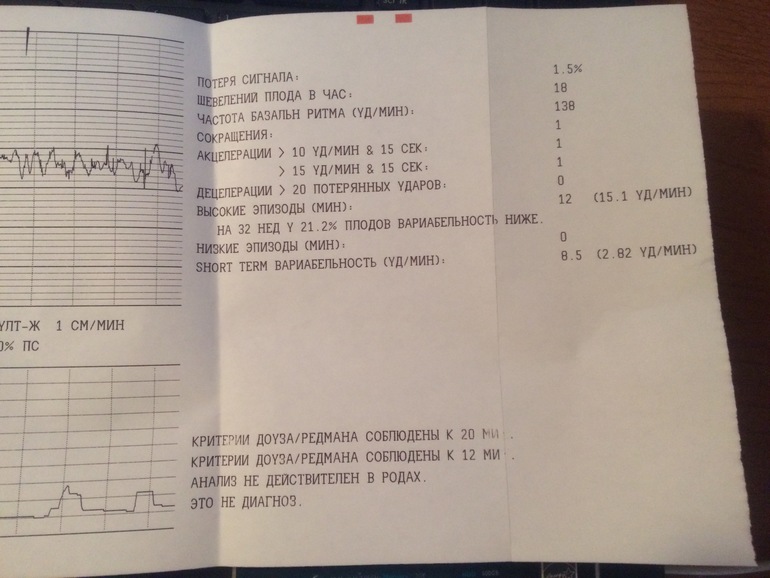 Национальный институт здоровья и клинического мастерства Великобритании (NICE) дает рекомендации по постоянному мониторингу КТГ, которые включают:
Национальный институт здоровья и клинического мастерства Великобритании (NICE) дает рекомендации по постоянному мониторингу КТГ, которые включают:
- Окрашивание ликвора меконием
- Гипертермия у матери – определяется как 38,0 °С или 37,5 °С дважды с интервалом в два часа
- Применение окситоцина для стимуляции родовой деятельности
- Свежее кровотечение, возникающее в родах
- По желанию женщины
- Аномальная ЧСС, обнаруженная во время прерывистой аускультации:
• ЧСС <110 ударов в минуту (уд/мин)
• ЧСС >160 ударов в минуту
• Любое замедление после сокращения - Женщины, получающие регионарную анестезию/анальгезию. Рекомендуется непрерывный электронный мониторинг плода в течение как минимум 30 минут во время регионарной анестезии и после введения дополнительного болюса местного анестетика. В большинстве центров Великобритании постоянный мониторинг КТГ проводится после введения эпидуральной анестезии в родах.

ХАРАКТЕРИСТИКИ CTG
Сочетание нескольких аномалий увеличивает вероятность дистресса плода. К подозрительным или ненормальным функциям относятся:
- Исходная ЧСС вне нормального диапазона 110–160 ударов в минуту
- Исходная вариабельность <5 ударов в минуту
- Уменьшенные или отсутствующие ускорения
- Наличие замедлений
Рис. 1. Нормальная КТГ с частотой сердечных сокращений плода вверху (А) и токограммой, показывающей сокращения матки внизу (В). ЧСС плода находится в пределах нормы и имеет нормальную исходную вариабельность. Стрелки показывают ускорение сердечного ритма здорового плода
Базовая скорость
Нормальная исходная частота сердечных сокращений плода определяется как 110–160 ударов в минуту. Брадикардия плода — исходная частота <110 ударов в минуту. Фетальная тахикардия — исходная частота >160 ударов в минуту.
Многие исходные брадикардии плода не имеют идентифицируемой причины, но могут возникать в результате:
- Компрессия пуповины и острая гипоксия плода
- Переношенные (> 40 недель беременности)
- Врожденная аномалия сердца
Фетальная тахикардия связана с:
- Чрезмерная подвижность плода или стимуляция матки
- Материнский стресс или тревога
- Гипертермия у матери
- Внутриутробная инфекция
- Хроническая гипоксия
- Недоношенность (<32 недель беременности)
Вариабельность сердечного ритма плода
Вариабельность относится к нормальным изменениям сердечного ритма.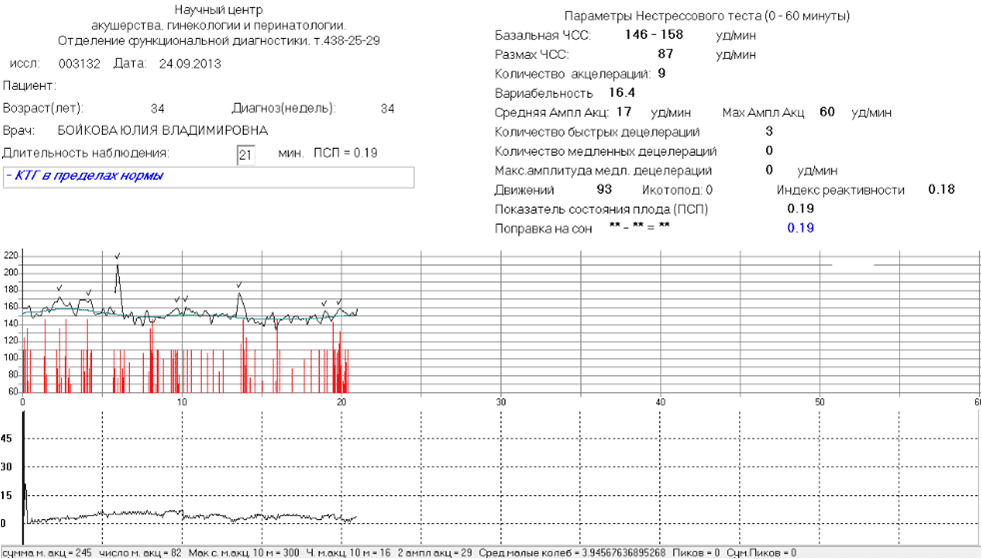 Нормальная вариабельность составляет от 5 до 15 ударов в минуту. Изменчивость можно измерить, проанализировав одну минуту записи КТГ и оценив разницу между самой высокой и самой низкой частотой за этот период. Изменчивость можно определить как:
Нормальная вариабельность составляет от 5 до 15 ударов в минуту. Изменчивость можно измерить, проанализировав одну минуту записи КТГ и оценив разницу между самой высокой и самой низкой частотой за этот период. Изменчивость можно определить как:
Таблица 1. Значения вариабельности КТГ
Гипоксия плода может привести к отсутствию, увеличению или уменьшению изменчивости. Другие причины снижения вариабельности включают: нормальный режим сна и бодрствования плода, недоношенность и последующее введение матерью некоторых лекарств, включая опиоиды.
Ускорения (рис. 2)
Ускорения — это периодические преходящие увеличения ЧСС, определяемые как увеличение ЧСС > 15 ударов в минуту в течение более 15 секунд. При наличии ускорений говорят, что КТГ реактивна. Акцелерации часто связаны с активностью плода и считаются признаком того, что плод здоров.
Рисунок 2. КТГ, демонстрирующая учащение сердечного ритма плода
Замедления
Децелерация — это периодическое преходящее снижение ЧСС, обычно связанное с маточными сокращениями. Их можно разделить на четыре основных типа по их форме и времени по отношению к маточным сокращениям. Сокращения матки должны контролироваться надлежащим образом, чтобы можно было правильно классифицировать замедление.
Их можно разделить на четыре основных типа по их форме и времени по отношению к маточным сокращениям. Сокращения матки должны контролироваться надлежащим образом, чтобы можно было правильно классифицировать замедление.
Замедлений может быть:
- Ранний
- Поздний
- Переменная
- Удлиненный
Ранние торможения (рис. 3)
Ранние замедления имеют тенденцию возникать при каждом сокращении и имеют однородную форму. Ранние замедления ЧСС появляются как зеркальное отражение следа сокращения матки. Начало замедления происходит в начале сокращения, а исходная ЧСС восстанавливается к концу сокращения. ЧСС обычно не падает более чем на 40 ударов в минуту во время раннего замедления.
Ранние децелерации вызваны сжатием головки плода во время схватки. Они часто облегчаются при изменении позы матери и являются нормальным явлением во втором периоде родов. Они не связаны с плохим исходом плода.
Рис. 3. КТГ, демонстрирующая раннее замедление. Обратите внимание, что начало замедления происходит с началом сокращения матки
Поздние торможения (рис. 4)
Поздние децелерации однородны по форме на КТГ, но в отличие от ранних децелераций начинаются после пика сокращения матки. Замедление, при котором самая нижняя точка возникает более чем через 15 секунд после пика сокращения матки, определяется как позднее замедление. Они часто связаны со снижением вариабельности исходной ЧСС.
Рисунок 4. КТГ, демонстрирующая поздние децелерации в результате компрессии спинного мозга
Поздние децелерации связаны со снижением маточного кровотока и могут возникать в результате:
- Гипоксия
- Отслойка плаценты
- Компрессия/выпадение пуповины
- Чрезмерная активность матки
- Материнская гипотензия/гиповолемия
Переменное замедление (рис. 5)
Переменные замедления описывают замедления ЧСС, которые различаются по времени и величине.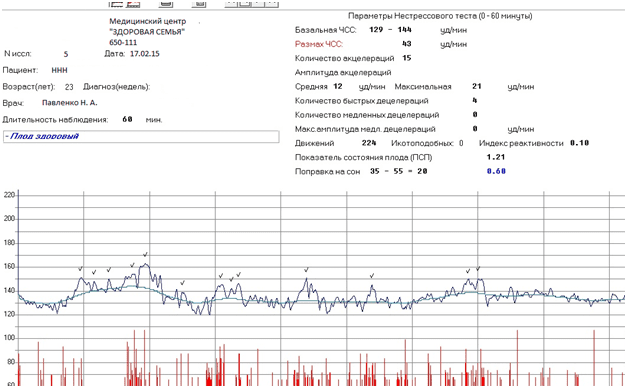 Они могут сопровождаться повышенной вариабельностью ЧСС. Они вызваны сдавлением пуповины и могут отражать гипоксию плода.
Они могут сопровождаться повышенной вариабельностью ЧСС. Они вызваны сдавлением пуповины и могут отражать гипоксию плода.
Рисунок 5. КТГ, демонстрирующая различные замедления
Длительное замедление/брадикардия (рис. 6).
Замедление со снижением ЧСС более чем на 30 ударов в минуту, продолжающееся не менее 2 минут, называется длительным замедлением :
- Материнская гипотензия
- Компрессия пуповины
- Гипертонус матки
Рисунок 6. Длительное замедление/брадикардия (А – в скобках), представляющее дистресс плода
КАТЕГОРИЯ КТГ
После анализа КТГ результаты можно использовать для классификации КТГ как: нормальная, подозрительная или патологическая. Многие родильные дома Великобритании адаптировали рекомендации NICE и выпустили наклейку (рис. 7 ниже), которая прикрепляется к истории болезни роженицы, чтобы помочь ей в дальнейшем ведении родов.
Рисунок 7. Наклейка для заметок для матери, помогающая при контроле КТГ
ЭЛЕКТРОД ДЛЯ ЧЕЛОВЕКА ПЛОДА
Скальпальный электрод плода — это устройство, которое прикрепляется к коже предлежащей части (чаще всего к коже головы) для оценки частоты сердечных сокращений плода, когда нельзя использовать внешний мониторинг или когда качество внешнего мониторинга низкое (например, ожирение матери) . Он обеспечивает более точную и последовательную передачу частоты сердечных сокращений плода, чем внешний мониторинг, поскольку на него не влияют внешние факторы, такие как движения.
ПРОБЫ КРОВИ ПЛОДА
Забор крови плода (FBS) включает взятие небольшого образца крови из предлежащей части плода во время родов. FBS рекомендуется при наличии патологических результатов КТГ, если нет явных признаков серьезного нарушения плода. Если очевидна компрометация плода (например, длительное замедление темпов роста более 2 минут), не следует проводить FBS, а необходимо срочно родить ребенка. Другие противопоказания к ФБС включают:
Другие противопоказания к ФБС включают:
- Материнская инфекция (например, ВИЧ, гепатит, вирус простого герпеса)
- Кровоточивость плода
- Недоношенность (<34/40)
Таблица 2. Классификация результатов забора крови плода (FBS) 1
ВНУТРИМАТОЧНАЯ РЕАНИМАЦИЯ ПЛОДА
Если мониторирование КТГ указывает на серьезное нарушение плода или результат FBS не соответствует норме, следует принять решение о родоразрешении, часто путем экстренного кесарева сечения. Перед родами можно выполнить ряд маневров для улучшения оксигенации плода. 2 Они могут выполняться под непрерывным мониторированием КТГ, и в случае успеха они могут снизить потребность в экстренном родоразрешении, давая время для проведения нейроаксиальной анестезии. Их можно запомнить по мнемоническому коду СПОЙЛТ:
.- Синтоцинон от
- Положение полное левое боковое
- Кислород
- И.
 В. – вливание кристаллоидной жидкости
В. – вливание кристаллоидной жидкости - Низкое кровяное давление – при наличии введите в/в. вазопрессор
- Токолиз – тербуталин 250 мкг подкожно (β 2 -агонист) или GTN (2 х 400 мкг ингаляции сублингвально)
ССЫЛКИ
- Руководство CG55, Национальный институт здравоохранения и клинического совершенства, , сентябрь 2007 г. . Интранатальный уход: ведение и оказание помощи роженицам. Доступно по адресу: http://guidance.nice.org.uk/CG55 .
- Терлоу Дж. А., Кинселла С. М. Внутриматочная реанимация: активное лечение дистресса плода. Int J Obstet Anesth 2002; 11: 105-16
ОТВЕТЫ НА MCQS
- а. Ф
б. Ф
в. Ф
д. Ф
эл. T
Монитор КТГ обычно имеет 2 датчика, которые размещаются на брюшной стенке, за исключением случаев наблюдения за женщиной с многоплодной беременностью. Он неинвазивен и не несет прямого риска причинения вреда плоду. Один датчик регистрирует частоту сердечных сокращений плода, а второй записывает сокращения матки матери. Потеря контакта между датчиком и брюшной стенкой является распространенной проблемой. Смазочное желе используется, чтобы предотвратить это. Непрерывный мониторинг КТГ может ограничивать движения женщины, а в некоторых положениях (например, во время введения эпидуральной анестезии) точный мониторинг частоты сердечных сокращений плода может быть затруднен.
Потеря контакта между датчиком и брюшной стенкой является распространенной проблемой. Смазочное желе используется, чтобы предотвратить это. Непрерывный мониторинг КТГ может ограничивать движения женщины, а в некоторых положениях (например, во время введения эпидуральной анестезии) точный мониторинг частоты сердечных сокращений плода может быть затруднен. - а. Ф
б. Т
в. Т
д. Т
эл. T
Показания для непрерывного мониторирования КТГ изложены в NICE 1 . При родах с низким риском частоту сердечных сокращений плода следует проверять каждые 15 минут в течение первого периода родов, увеличивая частоту сердечных сокращений до каждых 5 минут во время второго периода. Непрерывный мониторинг рекомендуется для беременностей с более высоким риском, в том числе: кесарево сечение в анамнезе, индукция родов, преэклампсия, сахарный диабет у матери, роды в тазовом предлежании и многоплодная беременность. - а. Т
б. Т
в. Ф
д. Ф
эл. F
F
Нормальная исходная частота сердечных сокращений плода составляет 110–160 ударов в минуту. Частота сердечных сокращений менее 110 определяется как брадикардия плода. Вариабельность сердечного ритма плода является нормальным признаком и должна быть в пределах 5-15 ударов в минуту. Ускорения рассматриваются как нормальная и обнадеживающая функция, а некоторые, но не все замедления вызывают беспокойство. - а. Ф
б. Т
в. Ф
д. Ф
эл. T
На дистресс плода указывает брадикардия плода или переменная/поздняя децелерация. Он может восстановиться спонтанно или с помощью простых мер, таких как перевод женщины в положение на левом боку. Помимо проблем с плодом, это может быть спровоцировано материнскими проблемами, включая гипотонию.
Электронный мониторинг сердечного ритма плода: процедура и результаты
Автор Lisa Fields
В этой статье
- Что такое мониторинг сердечного ритма плода?
- Причины для мониторинга сердечного ритма плода
- Типы мониторинга сердечного ритма плода
- Риски мониторинга сердечного ритма плода
- Процедура мониторинга сердечного ритма плода
- Результаты мониторинга сердечного ритма плода
- Лечение аномального сердечного ритма плода
Что такое мониторинг сердечного ритма плода?
Мониторинг сердечного ритма плода — это процесс, который позволяет вашему врачу увидеть, как быстро бьется сердце вашего ребенка.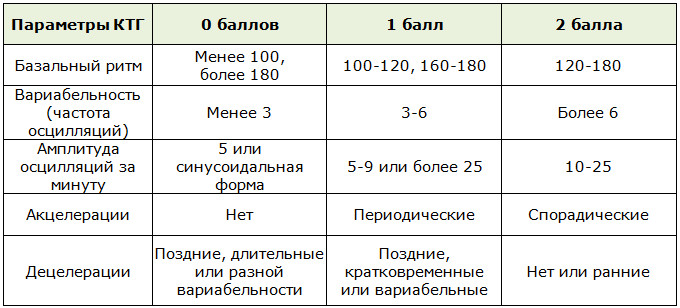 Если вы беременны, ваш врач захочет убедиться, что ваш ребенок здоров и растет должным образом. Один из способов сделать это — проверить частоту и ритм сердцебиения вашего ребенка.
Если вы беременны, ваш врач захочет убедиться, что ваш ребенок здоров и растет должным образом. Один из способов сделать это — проверить частоту и ритм сердцебиения вашего ребенка.
Врач, скорее всего, сделает это позже во время беременности и во время родов. Они могут сочетать его с другими тестами для более тщательного изучения, если у вас диабет, высокое кровяное давление или любое состояние, которое может вызвать проблемы у вас и вашего ребенка.
Причины для мониторинга частоты сердечных сокращений плода
Врач с большей вероятностью будет использовать мониторинг частоты сердечных сокращений плода, когда беременность сопряжена с высоким риском. Мониторинг сердечного ритма плода может потребоваться в следующих случаях:
- У вас диабет.
- У вас высокое кровяное давление.
- Вы принимаете лекарство от преждевременных родов.
- Ваш ребенок не растет и не развивается нормально.
Врач также может использовать мониторинг частоты сердечных сокращений плода, чтобы убедиться, что с ребенком все в порядке во время родов, или если есть другие причины для проверки частоты сердечных сокращений вашего ребенка.
Типы мониторинга сердечного ритма плода
Врач может контролировать сердцебиение вашего ребенка несколькими способами. Они могут прослушивать или записывать в электронном виде ритмы вне вашего живота. Или, когда у вас отошли воды и вы рожаете, они могут продеть тонкую проволоку через шейку матки и прикрепить ее к голове вашего ребенка.
Внешний мониторинг (аускультация): Если ваша беременность протекает нормально, врач, вероятно, будет время от времени проверять частоту сердечных сокращений вашего ребенка с помощью специального стетоскопа или ручного устройства, называемого ультразвуковой допплерографией. Врачи иногда называют этот тип мониторинга сердечного ритма плода аускультацией.
Если вам это нужно, врач может провести специальный тест, называемый нестрессовым тестом, обычно начиная примерно с 32-й недели беременности. Он подсчитывает, сколько раз сердцебиение вашего ребенка ускоряется в течение 20-минутного периода.
Для теста вы ляжете с электронным сенсорным поясом на животе, который непрерывно записывает сердцебиение ребенка.
Врач также может обернуть вокруг вас пояс с электронным датчиком для измерения частоты сердечных сокращений ребенка во время родов. Это позволяет им узнать, вызывают ли схватки стресс у вашего ребенка. Если это так, вам, возможно, придется родить ребенка как можно скорее.
Внутренний мониторинг: После того, как отойдут воды и шейка матки откроется для подготовки к родам, врач может провести через нее провод, называемый электродом, в матку. Провод крепится к голове ребенка и подключается к монитору. Это дает лучшее чтение, чем прослушивание сердцебиения вашего ребенка снаружи.
Риски мониторинга частоты сердечных сокращений плода
Внешний мониторинг не опасен. Это не больно и не использует радиацию. Если ваш врач использует ремень, это может быть немного неудобно. Это также может означать, что вам придется оставаться в постели во время родов.
Риски внутреннего мониторинга включают:
- Легкий дискомфорт
- Инфекция
- Синяки или царапины на коже головы вашего ребенка
Если вы ВИЧ-положительны, вам не следует проводить внутренний мониторинг сердечного ритма плода. Это потому, что есть риск передачи инфекции вашему ребенку. Если у вас есть другие проблемы со здоровьем, спросите своего врача, существуют ли какие-либо особые риски.
Это потому, что есть риск передачи инфекции вашему ребенку. Если у вас есть другие проблемы со здоровьем, спросите своего врача, существуют ли какие-либо особые риски.
Процедура мониторинга сердечного ритма плода
Мониторинг сердечного ритма плода может проводиться в кабинете врача или в больнице. Процедура будет зависеть от того, какой тип мониторинга вы будете иметь.
Процедура внешнего мониторинга сердечного ритма плода
- Ваш врач попросит вас раздеться и лечь на стол для осмотра или родовую койку.
- На живот нанесут прозрачный гель.
- Ваш врач приложит устройство, называемое допплеровским датчиком, к вашему животу и будет перемещать его.
- Вы услышите звук сердцебиения вашего ребенка.
- Если ваш врач хочет непрерывно измерять сердцебиение, он будет использовать широкий ремень, чтобы удерживать датчик на месте.
- Ваш врач запишет частоту сердечных сокращений плода.
 Вы можете увидеть это на экране компьютера.
Вы можете увидеть это на экране компьютера.
Процедура внутреннего мониторинга сердечного ритма плода
- Вас попросят раздеться и лечь.
- Вы поставите ступни и ноги на опоры, как будто вы проходите вагинальный осмотр.
- Врач проверит, не раскрыта ли шейка матки.
- Если у вас не отошли воды, врач может их оторвать.
- Врач прощупает головку вашего ребенка.
- Врач введет во влагалище тонкую трубку (катетер) с небольшой проволокой на конце.
- Врач наденет проволоку на кожу головы ребенка и удалит катетер.
- После подключения к кабелю провод будет записывать сердцебиение вашего ребенка до тех пор, пока врач не удалит его или пока ваш ребенок не родится.
Результаты мониторинга сердечного ритма плода
Сердце здорового ребенка в утробе матери обычно бьется 110–160 раз в минуту. Он ускоряется, когда ребенок шевелится. Признаки возможных проблем включают в себя:
- Сердце бьется медленнее 110 ударов в минуту
- Сердце бьется быстрее 160 ударов в минуту
- Ненормальный характер сердцебиения
- Сердцебиение не учащается, когда ребенок двигается или во время схваток
Отсутствие нормального сердцебиения не всегда означает, что с вашим ребенком что-то не так.


 -Пт. 08:00 — 20:00
-Пт. 08:00 — 20:00  Женщины, перенесшие кесарево сечение в анамнезе
Женщины, перенесшие кесарево сечение в анамнезе 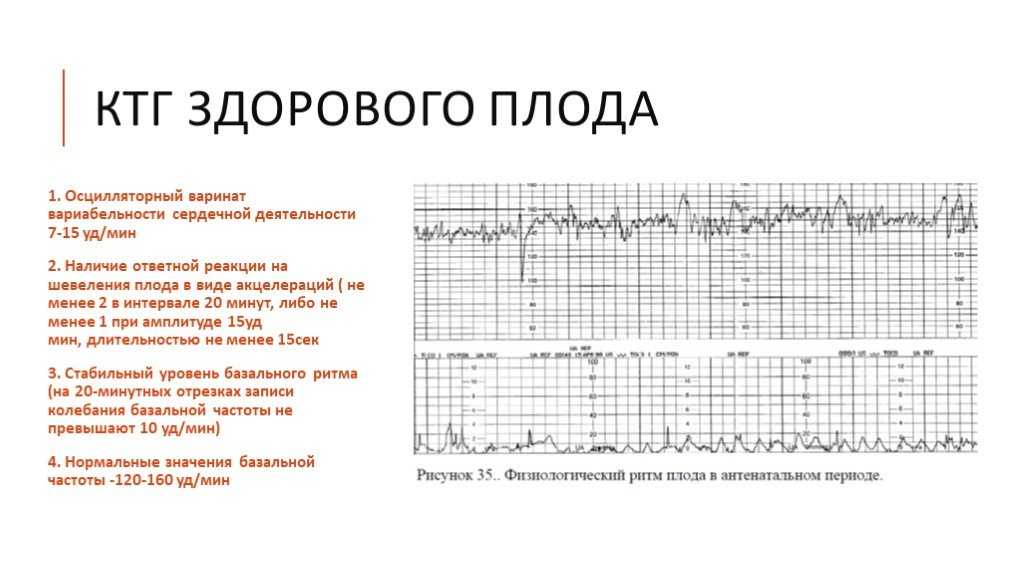
 В. – вливание кристаллоидной жидкости
В. – вливание кристаллоидной жидкости Потеря контакта между датчиком и брюшной стенкой является распространенной проблемой. Смазочное желе используется, чтобы предотвратить это. Непрерывный мониторинг КТГ может ограничивать движения женщины, а в некоторых положениях (например, во время введения эпидуральной анестезии) точный мониторинг частоты сердечных сокращений плода может быть затруднен.
Потеря контакта между датчиком и брюшной стенкой является распространенной проблемой. Смазочное желе используется, чтобы предотвратить это. Непрерывный мониторинг КТГ может ограничивать движения женщины, а в некоторых положениях (например, во время введения эпидуральной анестезии) точный мониторинг частоты сердечных сокращений плода может быть затруднен. F
F  Вы можете увидеть это на экране компьютера.
Вы можете увидеть это на экране компьютера.