Развитие плода по дням, неделям, месяцам
Способность к вынашиванию и рождению плода – это настоящее чудо, которое совершает женщина. Ведь в это время – она представляет собой волшебный сосуд, в котором микроскопическая клетка преобразуется в полноценный человеческий организм.
Средняя продолжительность беременности — 280 дней, то есть 10 акушерских (28 дней) или 9 календарных месяцев, отсчет производится от первого дня до последнего менструального цикла. За этот период крошечная яйцеклетка в матке успеет развиться до стадии зрелого плода – маленького человечка, подготовленного к вне утробному существованию. Тебе интересно проследить развитие малыша от месяца к месяцу? Тогда воспользуйся нашим календарем протекания беременности.
Этапы протекания беременности по месяцам
1 месяц (1-4 неделя беременности)
После того, как произошло оплодотворение яйцеклетки, маточная труба запускает процесс клеточного деления. Все процессы совершаются с такой стремительной с скоростью, что в самый раз говорить о том, что «ребенок растет не по дням, а по часам».
Все процессы совершаются с такой стремительной с скоростью, что в самый раз говорить о том, что «ребенок растет не по дням, а по часам».
- Уже по истечению трех дней после зачатия в плоде начинает вырабатываться гормон ХЧГ, из-за которого женский организм подвергается некоторым изменениям.
- В течение первых трех недель оплодотворенная клетка становится эмбрионом.
- У малыша происходит закладка всех органов.
- К концу 4-ой недели в эмбрионе запускается циркуляция крови, образуется пуповина в качестве связи с плацентой.
- Эмбрион имплантируется в матку.
- Первый месяц беременности заканчивается формированием глазных впадин, зачатков ног и рук.
- К концу 4 недели внешний вид эмбриона сравним с ушной раковиной и имеет величину песчинки — около 1 мм.
2 месяц (5-8 неделя)
Плод перестает получать питание от плодного яйца и сразу после его прикрепления к внутренним стенкам матки получает питание от женщины. С этого момента его развитие значительно ускоряется.
С этого момента его развитие значительно ускоряется.
- На первом месяце в плоде различаются два слоя — эндодерма и мезодерма, на 5-й неделе возникает третий — эктодерма, из которой строится нервная система, кожа, волосы, зубная эмаль. Кроме того, в эмбрионе отмечается формирование желобка, последовательно сворачивающегося. Он трансформируется в нервную трубку – в дальнейшем – в хорду, центральную и периферийную систему. В груди происходит образование примитивной сердце-трубки.
- На 6 неделе ваш малыш подвергается активному органогенезу – процесс формирования самых ключевых систем в организме: руки, ноги, голова.
- 7 неделя отмечается быстрым ростом головы, так как активно развивается головной мозг. В округленной головке уже можно различить глазницы. Начинается формирование носа и ротика. Две бронхиальные ветки уже присутствуют в области будущей дыхательной системы. Проходит разделение сердца на камеры и артерии. Появлению вен также сопутствует зачатие таких органов как печени, селезенки и желчного пузыря.

- На 8 неделе УЗИ продемонстрирует картину первых неосознанных движений малыша. Можно будет пронаблюдать за очертаниями ручек и пальчиков, верхней губы, носика и ушных раковин. На 2 месяце развития ребенок имеет рост 13 мм.
3 месяц развития (9-12 неделя)
За третий месяц твоему малышу предстоит перейти из статуса «эмбрион» в так называемый акушерами «статус» плода.
- 9-ая неделя примечательна изменениями, связанными со скелетом малыша. Начинается превращение хрящей рук в кости, сгибание рук и ног, окончательное формирование шеи. Появятся веки, хотя и спаянные друг с другом на данном этапе развития.
- 10 неделя — плод завершает стадию, называемую эмбриональным развитием. На руках и ногах разъединяются пальцы. Пока невозможно идентифицировать внешние гениталии, но у мальчика уже начнется выработка тестостерона.
- На 11 происходит полное исчезновение хвостика. Ребенка уже можно сравнить с маленьким человеком, но его тело еще не приняло тех пропорций, которые свойственны новорожденному.
 На этой стадии 10% его веса занимает печень. В организме уже работают почки – произведенной мочой пополняются околоплодные воды.
На этой стадии 10% его веса занимает печень. В организме уже работают почки – произведенной мочой пополняются околоплодные воды. - 12 неделя – полное завершение органогенеза. Заканчивается полное формирование всех систем и на последующих этапах развития малыша они просто продолжают свое развитие.
К концу 3 месяца плод достигает 61 мм в росте, и 14 г – в весе.
4 месяц (13 — 16 недели)
- 14 неделя – вся система хрящей, из которых строился скелет плода, становится костями. Гениталии уже можно отнести к конкретному полу, однако УЗИ пока еще не может их показать.
- 15 неделя – появление волосяного покрова на голове, формирование бровей. На этой стадии запускается образование желчного пузыря.
- 16 неделя — глаза и уши принимают свой окончательный вид. Солидное удлинение ног — по отношению к телу они станут пропорциональными. На этой стадии у ребенка выделяются полностью сформированные ногти.

Вес ребенка на 4 месяце равняется 130 г, рост — 12 см.
5 месяц (17- 20 неделя)
- Окончательное формирование бороздок на ладошках и пяточках, из которых в будущем складывается основа для отпечатков.
- Размер малыша приравнивается к размеру плаценты.
- 18 неделя – начало восприятия ребенком внешних звуков и реагирования на них.
- 19 неделя – замедление стремительного роста ребенка, с этого момента начинает образовываться подкожный жир. В легких формируются бронхиолы. Отмечается реагирование малыша на свет.
- К 20 неделе девочка будет иметь уже полностью сформированную матку, но влагалище еще отсутствует.
К завершению 5 месяца ребенок достигнет 16 см в росте, и 320 г – в весе.
6 месяц (21-24 неделя)
- Ярким примером скачка в развитии нервной системы становится способность малыша глотать околоплодную жидкость.

- Молочные и постоянные зубки в их зачаточном состоянии можно увидеть на УЗИ.
- Продолжается рост волос на голове, но их цвет пока невозможно определить, так как еще не пришло время появления пигмента.
- 23 неделя — на УЗИ можно проследить за быстрыми движениями глаз во время сна малыша, что подтверждает высокую активность мозга.
- 24 неделя – жизнеспособность ребенка на качественно другом уровне начинается именно на этом сроке. В легких отмечается образование терминальных мешочков на концах капилляров, разделенных с альвеолами с помощью тонкой пленки. Легкие начинают вырабатывать сурфактант — поверхностное вещество, предотвращающее смыкание капиллярных мешочков в процессе дыхания.
К концу 6 месяца плод вырастает до 21 см в длину, и до 630 г в весе.
7 месяц (25 — 28 неделя)
- Активно образуется подкожный жир, но ребенок все еще худой, имеет красную и сморщенную кожу.
- Появление вкусовых сосочков на языке.

- Отмечается нормальное функционирование всех органов, однако их развитие пока еще продолжается.
- На последних трех месяцах рост головного мозга особенно усиливается.
- 28 неделя – малыш откроет глазки. У мальчика в это время яички опустятся в мошонку.
К 6 месяцу беременности малыш вырастит до 35 см в длину, и будет весить приблизительно 1 кг.
8 месяц (29 — 32 неделя)
- Продолжает образовываться белый подкожный жир – важный источник энергетического питания ребенка.
- Начало работы иммунной системы, тем не менее, кровь ребенка также пополняется антителами матери.
- Зубы в деснах покрываются эмалью.
- Уже в полости матки ребенок подготавливается к самостоятельному существованию: он дышит околоплодными водам (аналог дыхательной зарядки, позволяющей увеличиться легким), можно наблюдать сосание кулачка или пальца (развитие сосательного рефлекса).
- Малыш пухленький, подкожные сосуды уже перестали просвечиваться.

К концу этого срока беременности плод достигнет 40-41 см в росте, и 1600 г – в весе.
9 месяц (33 — 36 неделя)
- Активность ребенка возрастает, его водная комната становится все более тесной для него.
- Соотношение белого подкожного жира — 8% от его веса.
- Легкие малыша все больше выделяют суфрактант.
К 10 месяцу плод вырастает до 45 см, и весит приблизительно 2500 г.
10 месяц (37 — 40 недель)
- Выпадение лануго — волос, покрывающих поверхность головы и тельца ребенка.
- Первородная смазка сокращается в объеме.
- Малыш принимает позицию, в которой рождается (колени крепко сомкнуты с подбородком).
- Его подготовка к самостоятельной жизни полностью завершена.
Как правило, доношенные дети имеют рост 51 см, и весят 3400 г.
Завершающая стадия внутриутробного развития малыша позади, и тебе предстоит справиться с серьезным испытанием — родами, после чего ты, наконец, познакомишься со своим долгожданным сокровищем.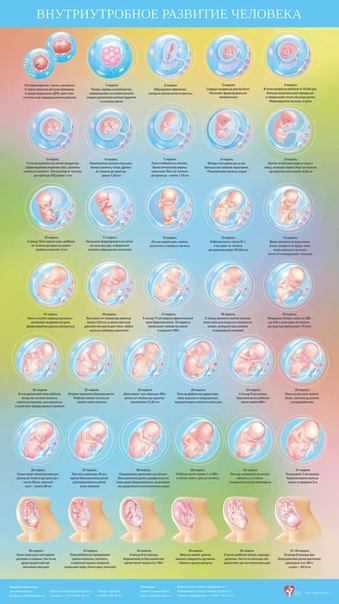
Посмотрите, как выглядит рост плода от начала и до конца.
Даже если вы на раннем сроке, то очень скоро вам понадобится специальное белье для будущих мам, также пригодятся косметические средства от растяжек и пигментации на коже.
Ближе к предполагаемой дате родов мамы начинают готовить приданое для малыша. В интернет-магазине детских товаров Lapsi можно купить все необходимое для младенцев: коляски для новорожденных, кроватки для новорожденных, автолюльки и автокресла, комплекты на выписку, игрушки и другие детские товары.
признаки, ощущения, что происходит с малышом и мамой
Часто, даже став мамой, мы знаем очень мало о том, как развивается плод в утробе, как осуществляется питание малыша, как он способен «дышать» в жидкости, каким образом клетка превращается в человека. Сегодня мы поговорим о том, что происходит на 7 неделе беременности.
Чем больше срок, тем сложнее разобраться в процессах, происходящих с организмами малыша и будущей мамы. Недаром до сих пор у ученых осталось множество вопросов относительно внутриутробного развития человека. Но даже то, что уже известно, подчас кажется невероятным. К примеру, органы (точнее – группы клеток, или закладки, которые станут теми или иными органами) могут мигрировать в организме из одной его части в другую, делиться, объединяться, преобразовываться в иные формы, а также самоопределяться – т.е. самостоятельно «принимать решение» быть мозгом, кишечником, почкой или чем-то еще. После рождения удивительные процессы продолжаются (подробнее об этом читайте в других статьях нашего календаря беременности).
Недаром до сих пор у ученых осталось множество вопросов относительно внутриутробного развития человека. Но даже то, что уже известно, подчас кажется невероятным. К примеру, органы (точнее – группы клеток, или закладки, которые станут теми или иными органами) могут мигрировать в организме из одной его части в другую, делиться, объединяться, преобразовываться в иные формы, а также самоопределяться – т.е. самостоятельно «принимать решение» быть мозгом, кишечником, почкой или чем-то еще. После рождения удивительные процессы продолжаются (подробнее об этом читайте в других статьях нашего календаря беременности).
Для развития плода 7 неделя беременности – период важнейших морфогенетических процессов. Закладка и образование органов происходят в строгой последовательности, где малейший сбой влечет за собой возникновение серьезных пороков. С одной стороны, женщина и ребенок сейчас – одно целое; плод получает все питательные вещества и кислород из крови матери, а женщина воспринимает новую жизнь в своем теле как часть себя. С другой стороны, с каждым днем ваш малыш стремительно растет, становясь все более «самостоятельным» человеком. Он уже может совершать первые движения, но столь слабые, что вы пока их не ощутите. На 7 неделе беременности у плода щитовидная железа начинает вырабатывать гормоны.
С другой стороны, с каждым днем ваш малыш стремительно растет, становясь все более «самостоятельным» человеком. Он уже может совершать первые движения, но столь слабые, что вы пока их не ощутите. На 7 неделе беременности у плода щитовидная железа начинает вырабатывать гормоны.
Самое время начать профилактику резус-стабилизации плода, если у вас отрицательный резус-фактор крови, а у отца – положительный. Врач назначит вам специальный анализ на резус-антитела, чтобы определить тактику дальнейших действий. Если ситуацию не взять под контроль, у новорожденного может развиться гемолитическая болезнь. Раньше считалось, что при несовместимости крови матери и плода по резус-фактору, если женщина сделает аборт или потеряет ребенка в результате выкидыша, то впоследствии у нее может не быть детей. Действительно: при каждой следующей беременности формирование антител и их негативное действие по отношению к плоду усиливается. Но медики научились бороться с данным явлением. Поэтому если своевременно предпринять профилактические действия, беременность и роды пройдут благополучно, а риск развития у малыша гемолитической болезни сведется к минимуму.
Что происходит с малышом
На фото УЗИ КТР (копчико-теменной размер) малыша в начале недели будет определяться как 17-22 мм, а в конце может достичь 30 мм. На сроке беременности в 7 недель эмбрион распрямляется, на его лице намечаются веки, формируется нос и ноздри, появляются ушные раковины. Продолжают удлиняться конечности и спина, развиваются мышцы скелета, формируются стопы и ладони. В этот период у плода исчезает хвост и межпальцевые перепонки. Из-за особенностей кровообращения, когда верхнюю часть тела снабжает более оксидированная (обогащенная кислородом) кровь, руки ребенка более развиты, чем ноги. Такая ситуация будет продолжаться вплоть до рождения малыша.
На 7 неделе беременности полным ходом развивается сердечно-сосудистая и лимфатическая системы; образуются створки митрального и трикуспидального клапанов сердца, и оно становится четырехкамерным; продолжается формирование вен. В печени намечаются желчные протоки; развиваются эндокринные железы. Мозг разделяется на два полушария, появляются первые извилины и зачаток мозжечка.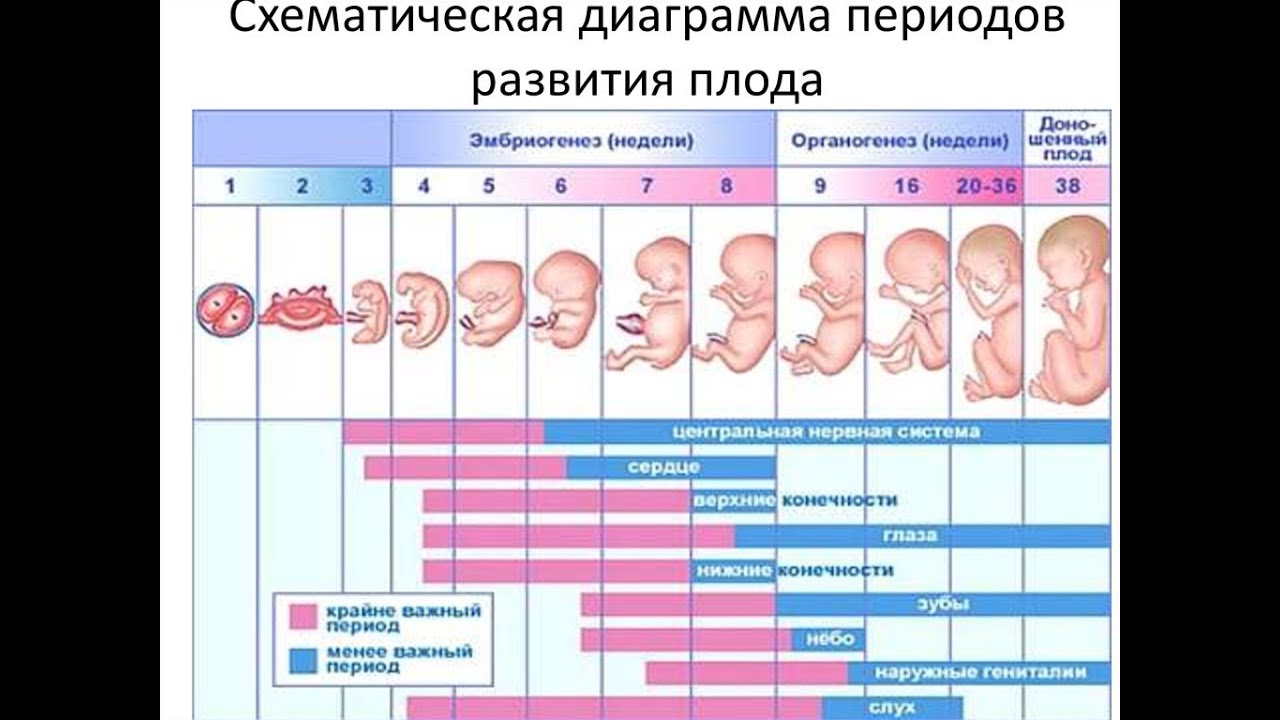
Что происходит с мамой
7 недель беременности – это 9 неделя акушерского срока и середина второго месяца вашего интересного положения. Из-за активного роста ребенка у женщины может повыситься аппетит или, напротив, произойти его потеря (в случае проявлений токсикоза), усилиться утомляемость. При тошноте и головокружении нельзя отказываться от еды, так как недостаток питания пагубно скажется на плоде. Попробуйте разбить привычный рацион на несколько приемов малыми порциями – это должно помочь улучшить ваше самочувствие; чаще гуляйте на свежем воздухе и проветривайте помещение, чтобы устранить любые неприятные в данный момент запахи.
Если токсикоз сопровождается многократной рвотой в течение всего дня, вам могут назначить противорвотные препараты. В особо тяжелых ситуациях, когда приступы тошноты повторяются каждый час, появляются судороги, сыпь на теле, не обойтись без капельниц и госпитализации — необходимо не допустить обезвоживания организма женщины и нарушения обмена кальция и фосфора, предупредить угрозу прерывания беременности.
Выделения на 7 неделе беременности у женщины в норме белые или желтоватые; допустимы умеренные распирающие и тянущие ощущения в области таза. В случае кровянистых выделений или резей срочно обратитесь к врачу! На этом сроке беременности допустима легкая отечность, которая может выражаться в том числе в виде заложенности носа. Однако если к этому прибавляется подъем температуры и кашель, скорее всего, вы простудились и необходимо как можно быстрее посетить терапевта. Только врач способен назначить грамотную терапию; самолечение во время беременности особенно недопустимо, поскольку некоторые лекарственные препараты наряду с алкоголем, табаком, наркотическими веществами и вирусами с легкостью преодолевают защитные барьеры эмбриона.
Волосы – своеобразный маркер вашего здоровья. Причинами их выпадения на седьмой неделе беременности и позже могут стать плохой сон и питание, нарушение кровообращения, стрессы, инфекционные заболевания, гормональные перестройки. Иногда наблюдается обратный эффект: волосы во время беременности становятся гуще и даже начинают расти в «неположенных» местах – на лице, груди и проч. Все это – результат воздействия «мужского» гормона прогестерона. По окончании беременности гормональный баланс примерно за полгода восстановится; процесс образования нежелательных волосков прекратится; вместе с тем начнется усиленное отмирание не выпавших вовремя волос.
Все это – результат воздействия «мужского» гормона прогестерона. По окончании беременности гормональный баланс примерно за полгода восстановится; процесс образования нежелательных волосков прекратится; вместе с тем начнется усиленное отмирание не выпавших вовремя волос.
Беременность и красота
Вокруг беременности существует множество предрассудков, в числе прочих — запрет на стрижку на весь период вынашивания малыша. Одна из версий возникновения мифа: в древности считалось, что ребенок в утробе женщины получает энергию через мамины волосы. Научных оснований для этого страха нет, поэтому если до интересного положения вы предпочитали стрижки, смело отправляйтесь в парикмахерскую. К тому же хорошая прическа великолепно поднимает настроение. Красить волосы также можно, но отдавайте предпочтение средствам на натуральной основе и без аммиака.
С увеличением груди и ростом живота ваша кожа растягивается. Пока срок мал, изменения не столь заметны. Но уже сейчас многие женщины опасаются появления растяжек.
Триместры беременности: развитие беременности по неделям
С момента, как женщина узнает о беременности, необходимо подходить предельно ответственно к своему здоровью, внимательно слушать организм и активно готовиться к предстоящим родам. Также важно понимать, что именно происходит внутри матки: как проходят первые недели после зачатия, как развивается плод во втором и третьем триместре, как организм готовится к родовой деятельности на поздних сроках. На все эти вопросы мы постараемся ответить в этой статье.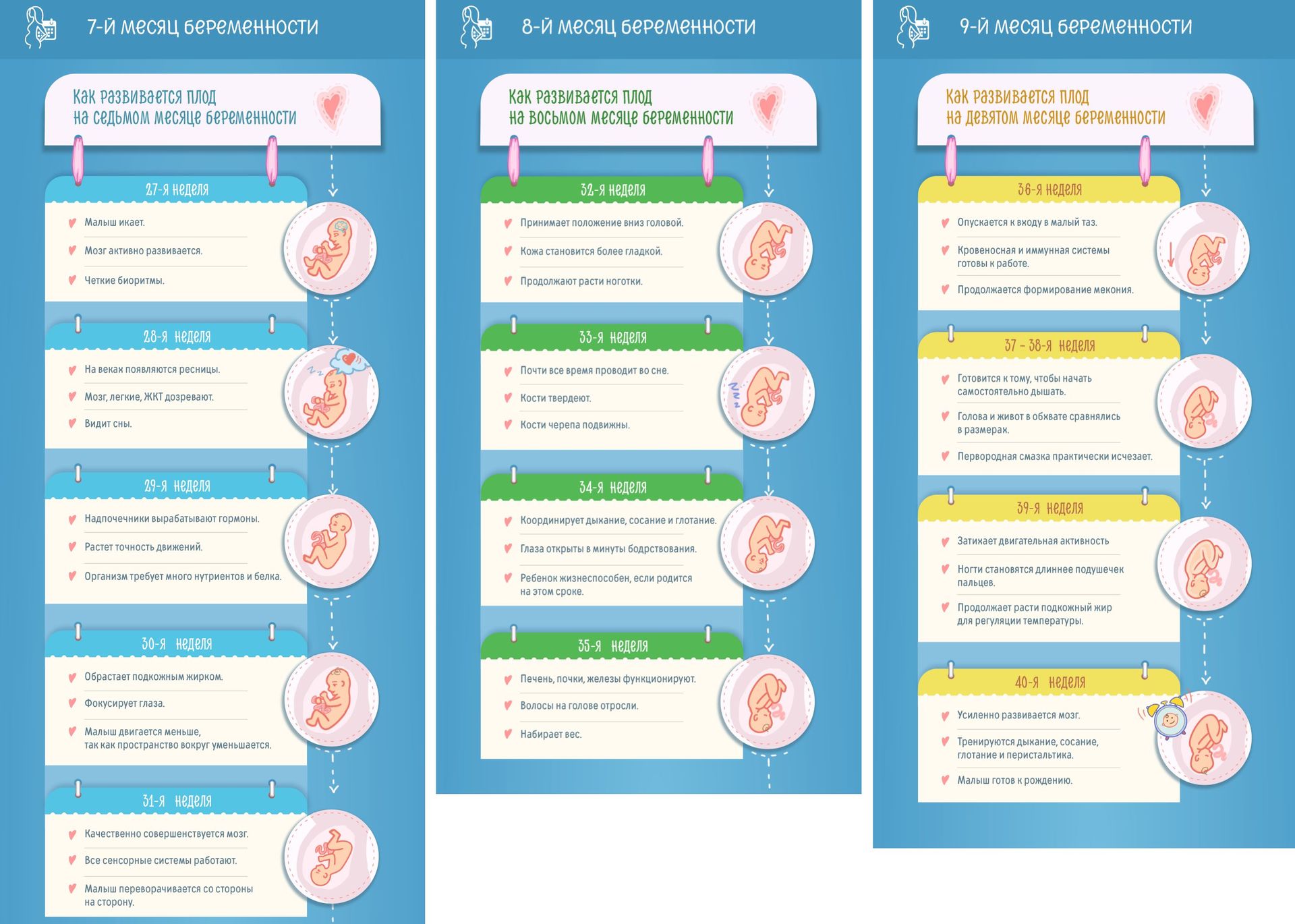
Беременность в первом триместре
Если вы планируете беременность, то последняя может наступить в любой месяц активных попыток. А так как первая неделя никак симптоматически себя не проявит, то подходите ответственно к своему здоровью еще на стадии планирования. Во-первых, откажитесь от всех вредных привычек: употребление спиртного, курение табака и кальяна, прием запрещенных веществ и т. д. Также постарайтесь соблюдать режим бодрствования и отдыха, обязательно высыпайтесь. В рационе должны преобладать витаминные продукты (овощи, фрукты, ягоды), молочные и кисломолочные изделия, нежирное мясо. На стадии планирования вылечите у стоматолога все зубы, так как во время беременности их состояние может стремительно ухудшиться, а вот прибегнуть к анестезии возможности не будет.
Недели первого триместра
Зачатие можно рассматривать на второй неделе беременности. Так, самая крупная и здоровая яйцеклетка с питательными компонентами покидает яичник и направляется по маточной трубе, где ее ожидает сперматозоид.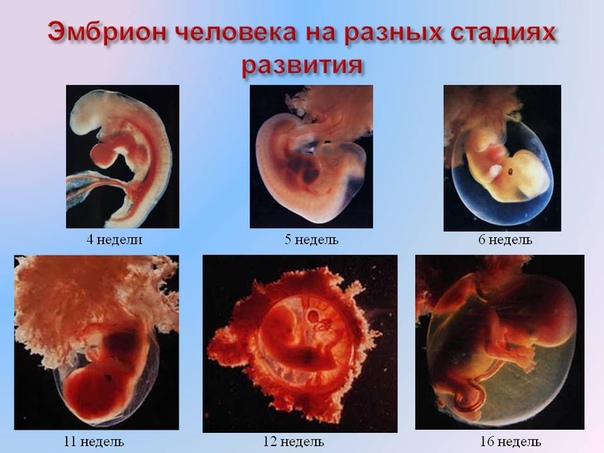 На месте, где оторвалась яйцеклетка, возникает желтое пятно, и если в будущем оплодотворение проходит успешно, и зигота прикрепляется в матке, то в результате выработки пятном гормонов возникает чувство головокружения, сонливости, тошноты. На второй неделе важно поддерживать нормальны рН влагалища – отмените спринцевания, не ставьте никакие гинекологические свечи. Подмывания осуществляйте специальным средством для интимной гигиены, отварами трав или детским мылом.
На месте, где оторвалась яйцеклетка, возникает желтое пятно, и если в будущем оплодотворение проходит успешно, и зигота прикрепляется в матке, то в результате выработки пятном гормонов возникает чувство головокружения, сонливости, тошноты. На второй неделе важно поддерживать нормальны рН влагалища – отмените спринцевания, не ставьте никакие гинекологические свечи. Подмывания осуществляйте специальным средством для интимной гигиены, отварами трав или детским мылом.
3 неделя
Яйцеклетка проходит в маточной трубе, где ее оплодотворяет сперматозоидов. В результате зачатия формируется зигота, и этот момент можно считать зарождением плода. Яйцеклетка продвигается по маточной трубе и закрепляется на стенке матки. Желтое тело (пятно) вырабатывает прогестерон, который снабжает зиготу необходимой влагой. На третьей неделе женщины, которые внимательно слушают свой организм, могут отмечать первые признаки: тянет низ живота, набухают и становятся чувствительными соски.
4 неделя
Женщина наблюдает легкое недомогание, вялость и сонливость – организм активно перестраивается на вынашивание плода. Из влагалища могут появляться коричневые выделения. Также некоторые отмечают тянущую или ноющую боль внизу живота. В случае присутствия всех вышеуказанных симптомов желательно обратиться к гинекологу для исключения внематочной беременности. На четвертой неделе продолжается деление клеток зиготы формируется второй ее слой, который выступает своего рода барьером от негативны факторов.
5 неделя
В этот период беременные могут отмечать токсикоз: тошнота и даже иногда рвота по утрам, непереносимость некоторых запахов, изменение вкусовых пристрастий и предпочтений в еде. Сопровождается этот период кардинальной перестройкой гормонального фона, что может сопровождаться скачками настроения, повышенной нервозностью и тревожностью, вялостью и сонливостью. Эмбрион же на пятой неделе постепенно трансформируется в зародыш, у которого развивается нервная трубка, а из нее, в свою очередь, первичная нервная система и позвоночник. Первое сокращение сердечной мышцы плода происходит также на этом сроке. Происходит закладка органов ЖКТ.
Первое сокращение сердечной мышцы плода происходит также на этом сроке. Происходит закладка органов ЖКТ.
6 неделя
Отмечается усиление токсикоза, возрастает потребность в полноценном отдыхе. Многие беременные отмечают обезвоживание и возрастание потребности в жидкости. В этот период может незначительно снизиться масса тела. Развитие внутренних органов плода продолжается.
7 неделя
Желтое пятно, которое производило гормоны беременности, пропадает – функция ответственно передается плаценте. В этот период возрастает угроза выкидыша, поэтому женщинам, у которых есть патологии гормональной или эндокринной систем, необходимо быть особенно внимательными к своему здоровью. Также остерегаться необходимо беременным, у которых с мужем разные резусы крови. Что касается плода, то на УЗИ он постепенно распрямляется в полный рост, который составляет до 1 см. Постепенно формируются мозговые клетки, развиваются желудок и легкие. Токсикоз у беременной может усилиться.
Токсикоз у беременной может усилиться.
8 неделя
Опасный период вынашивания подходит к концу. Беременные отмечают странные вкусовые пристрастия как, например, погрызть мелок, попить соленой воды, съесть селедку с тортом и т. д. Врачи рекомендуют питаться небольшими порциями до 7 раз в день. Матка у женщины постепенно увеличивается вместе с грудными железами. У ребенка закладываются рецепторы вкуса и обоняния. На восьмой неделе можно попытаться определить пол ребенка.
9 неделя
Внешний вид беременной немного меняется: больше проявляются вены, сильно набухает грудь. На УЗИ можно увидеть первые шевеления плода. Также у него заканчивается развитие извилин головного мозга.
10 неделя
Матка продолжает активно увеличиваться. Симптомов токсикоза становится меньше, начинает стремительно увеличиваться вес. Растущая матка давит на мочевой пузырь, вызывая позывы в туалет. Ребенок вырастает до 4 см.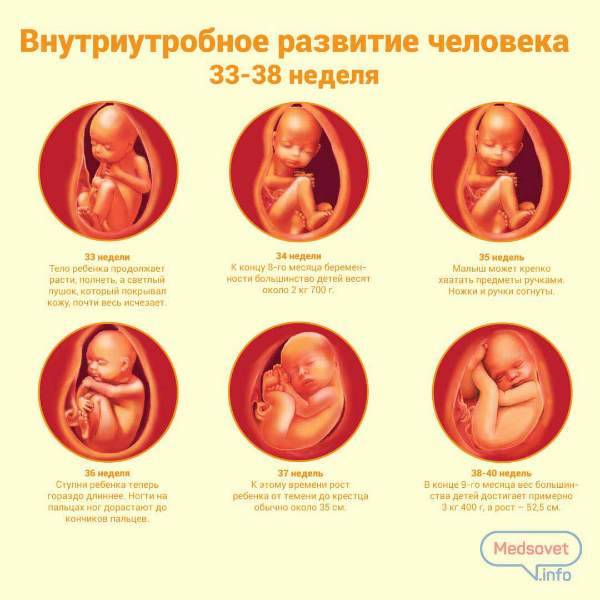
11 неделя
В этот период возрастает риск диабета беременной – контролируйте употребление сладостей. В результате ускорения метаболизма может ощущаться жар, расти сильнее ногти и волосы. У эмбриона закладывается радужка глаз, формируется выделительная система, собственный метаболизм.
12 неделя
Беременные могут наблюдать проблемы с пищеварением, в частности, запоры. Также в этот период продолжает расти живот, что сказывается на осанке, нагружает поясницу. На УЗИ диагностируется наличие или отсутствие у ребенка синдрома Дауна.
Беременность во втором триместре
Недели второго триместра
13 неделя
Проблемы с пищеварением могут продолжаться: вздутие, метеоризм, запоры и т. д. У плода закладываются зачатки молочных зубов. Кишечник ребенка в этот период уже способен усваивать пищу.
14 неделя
Здоровье беременной становится немного лучше, но передвигаться тяжелее – отекают и быстро устают ноги, поясница. В околоплодные воды выделяется моча ребенка.
В околоплодные воды выделяется моча ребенка.
15 неделя
Будущая мама замечает темную гормональную полосу, которая простирается от пупка и до лобка – она исчезнет через время после родов. УЗИ уже позволяет предположить вероятную дату родов. На смену проблем с запорами приходит повышенное давление. Плод может сжимать кулачки, начинает активнее двигаться в матке.
16 неделя
Продолжается активное развитие плода, набор им массы и увеличение роста.
17 неделя
Возрастает нагрузка на сердечную мышцу беременной, а вот матка перестает сдавливать внутренние органы. Плод в длину составляет около 16 см. Также у него формируется собственный иммунитет.
18 неделя
Женщина прибавляет в среднем до 0,5 кг за неделю. Может наблюдаться сильная отечность, дефицит натрия, что и приводит к проблеме с оттоком жидкости. У ребенка уже определяются черты лица, он способен слышать звуки.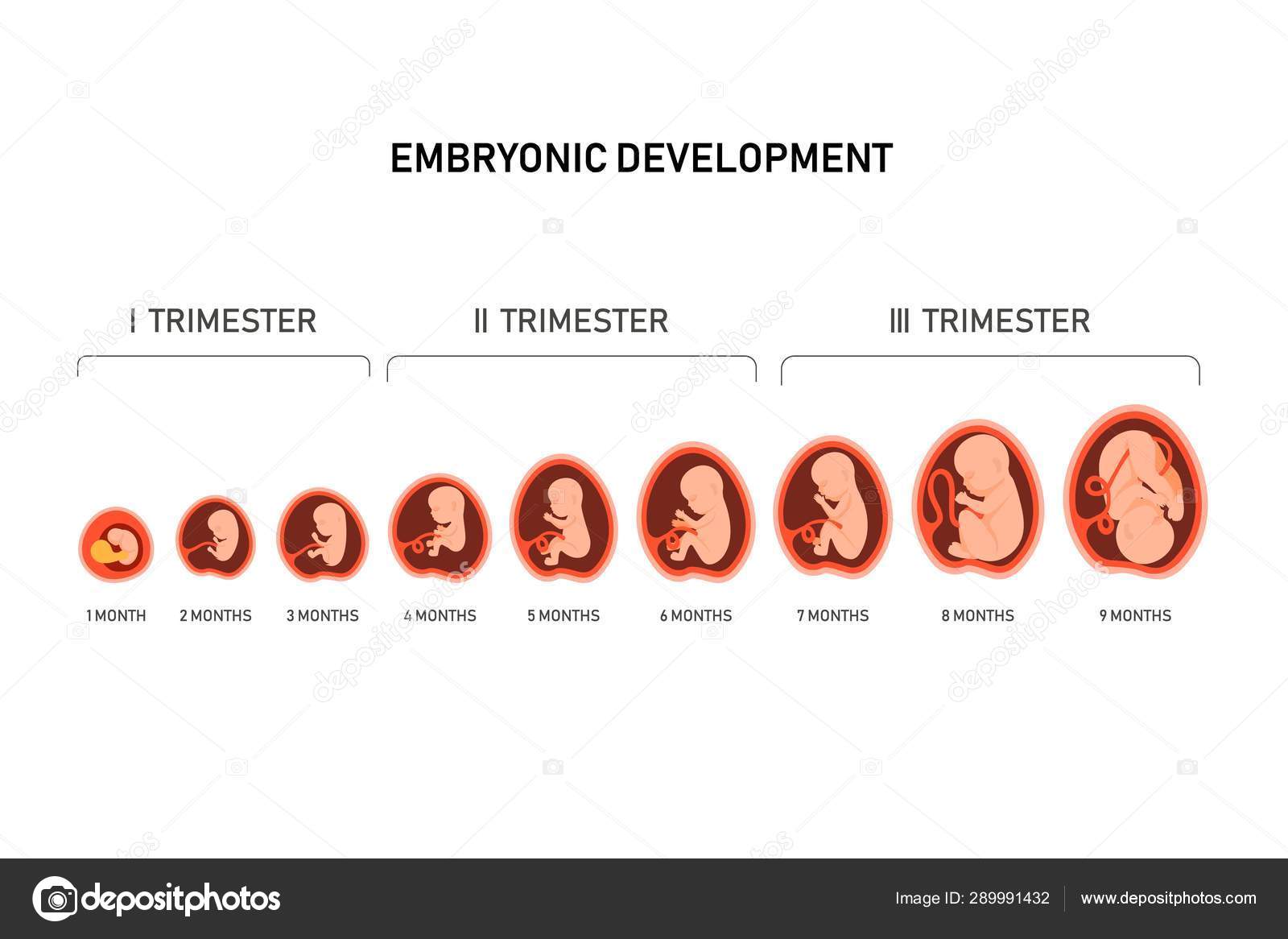
19 неделя
С увеличением матки все сильнее отмечается тянущая боль в пояснице. Организм постепенно готовится к родам, расслабляя суставы. У плода развивается ЦНС с мозгом, желудок.
20 неделя
Плод может активно пинаться, доставляя небольшой дискомфорт маме. Растущая матка давит на легкие, вызывая отдышку. В этот период иногда происходят ложные схватки, а из влагалища может выделяться слизь.
21 неделя
Будущая мама может жаловаться на изжогу, поэтому специальная диета не помешает. Плод начинает постепенно запасать жирок.
22 неделя
Беременная отмечает сильные отеки лица и шеи, конечностей. При этом кожа становится более здоровой, упругой и молодой, волосяной покров густеет. У ребенка появляются бровки, вес может достигать 0,5 кило, а рост до 25 см.
23 неделя
Матка растет и расширяется, растягивая кожу и приводя к легкому зуду. Из сосков может выделяться молозиво. Постепенно размягчаются кости крестца, что приводит к нарушению привычной походки. Может отмечаться онемение и покалывание конечностей в результате отеков. У ребенка формируется сосательный рефлекс.
Из сосков может выделяться молозиво. Постепенно размягчаются кости крестца, что приводит к нарушению привычной походки. Может отмечаться онемение и покалывание конечностей в результате отеков. У ребенка формируется сосательный рефлекс.
24 неделя
Уже в этот период могут появиться тренировочные или даже настоящие схватки (главное, не нервничать и избегать психологически и физически стрессовых ситуаций). У плода начинает производится гормон роста.
Беременность в третьем триместре
Недели третьего триместра
25 неделя
Беременная замечает розовую кожу на животе – матка продолжает расширяться по бокам. Вес плода достигает 0,7 кг, а рост более 20 см. Сердцебиение прослушивается, если приложить ухо к животу.
26 неделя
У ребенка продолжает активно развиваться ЦНС и мозг.
27 и 28 недели
Плацента начинает производить прогестерон, который способствует нормальному протеканию беременности.
29 неделя
Беременной становится тяжело ходить и выполнять даже элементарные физические упражнения. Малыш активно растет, ему становится тесно в животике, поэтому шевеления уменьшаются.
30 неделя
В этот период могут отмечаться перепады давления. Ребенок постепенно разворачивается в животике в природное положение головой вниз.
31 неделя
Женщина практически не набирает вес, а вот отеки, к сожалению, никуда не уходят, так как почкам тяжело справляться с возросшей нагрузкой. Плод к этому времени сформировался.
32 неделя
Пора записаться на УЗИ для контрольной проверки. Ребенок набирает вес до 2 кило, а рост до 40 см.
33 неделя
Будущая мама отмечает частые позывы в туалет. Лучше сократить питье, облегчая работу почкам.
34 неделя
Снова могут повториться ложные сватки. Однако, если воды отходят, то необходимо сразу отправиться в роддом.
Однако, если воды отходят, то необходимо сразу отправиться в роддом.
35 неделя
Беременная все еще жалуется на бессонницу, так как спать на поздних сроках действительно неудобно. В этот период в рационе должны быть продукты с натрием и кальцием. Пора собрать сумку в роддом, чтобы она всегда была наготове.
36 неделя
В среднем к этому периоду прибавка веса будущей мамы за беременность достигает 12 кг. Необходимо воздержаться от интимных отношений, так как они могут спровоцировать родовую деятельность раньше времени. Вес малыша достигает 2,5 кило, а рост около 45-47 см.
37 неделя
Родовая деятельность может начаться в любой день. Молочные железы полностью развились и перестают сдавливать грудь – беременная может легче дышать. Из сосков может активно выделяться молозиво.
38 неделя
На этот момент беременность считается доношенной.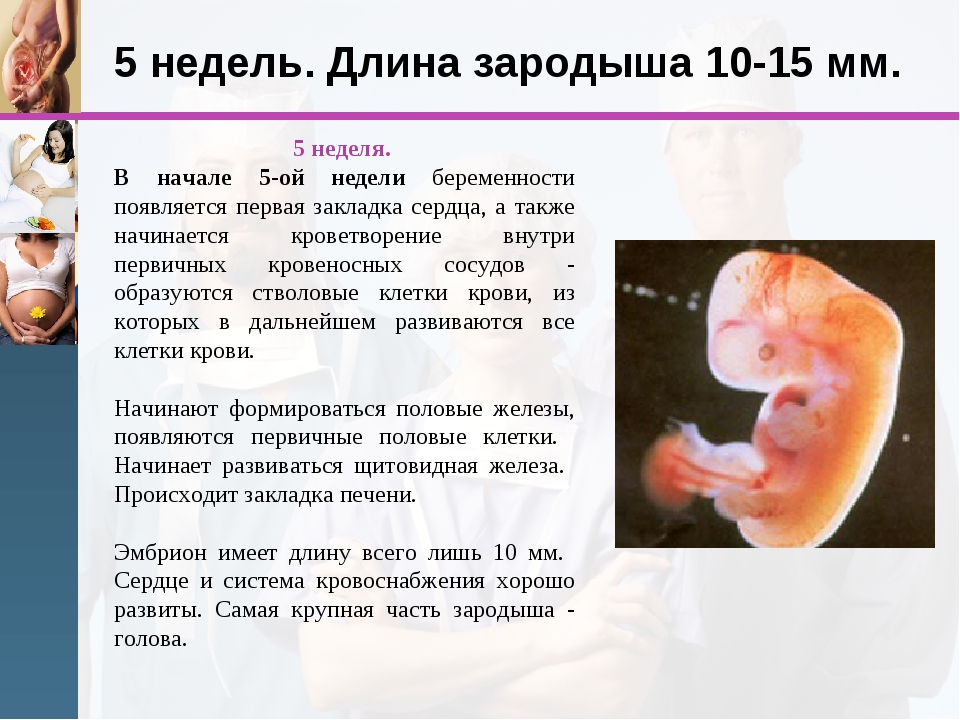 Плод готов появиться на свет, он реже переворачивается. Чем меньше движений совершает малыш, тем ближе день родов. Постепенно появляется дискомфорт внизу живота – тянущая боль.
Плод готов появиться на свет, он реже переворачивается. Чем меньше движений совершает малыш, тем ближе день родов. Постепенно появляется дискомфорт внизу живота – тянущая боль.
39 неделя
Головка малыша проходит в родовые пути, поэтому живот может визуально немного опуститься вниз. Вес ребенка приближается к 3 кг, а рост к 52 см.
40 неделя
Малышу пора появиться на свет, поэтому будьте готовы отправиться в роддом в любом момент. Обильное выделение слизи из влагалища также является предвестником скорых родов.
Как проходит беременность после 40 недели
41 неделя
Необходимо понимать, что продление беременности на две недели по медицинским нормам можно считать нормальным, что связано с индивидуальными особенностями организма. Беспокоиться не стоит – просто ожидайте.
42 неделя
Согласно статистике, на этом сроке рожает только 10% беременных.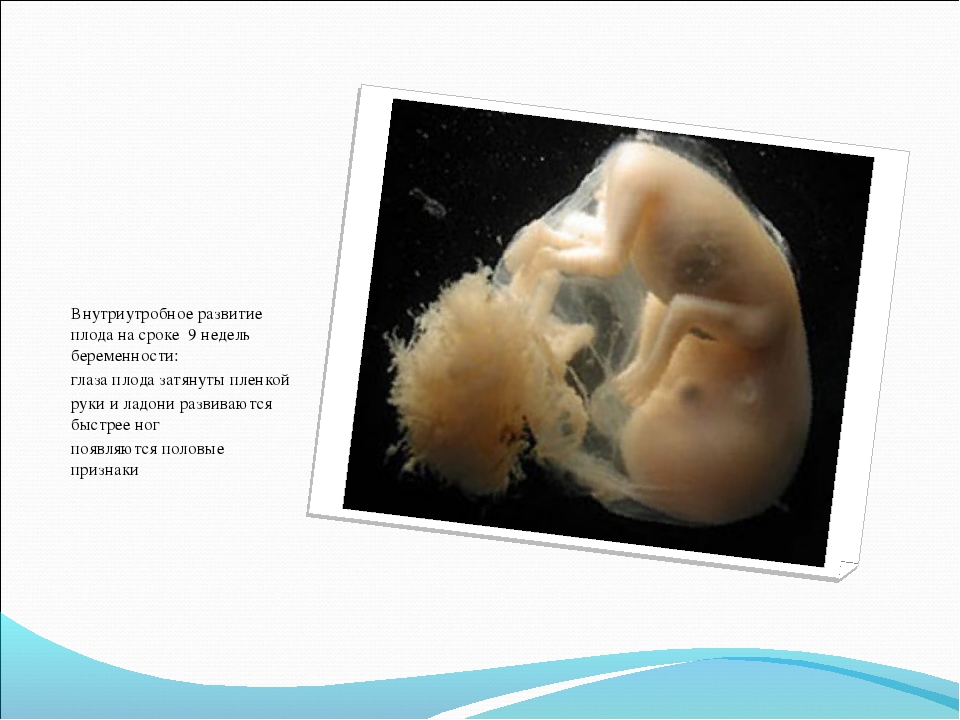 Врачи советуют проводить массаж молочных желез для стимуляции производства окситоцина – гормона, стимулирующего сокращение матки.
Врачи советуют проводить массаж молочных желез для стимуляции производства окситоцина – гормона, стимулирующего сокращение матки.
43 неделя
Беременной целесообразно лечь в больницу, так как у малыша начинает самостоятельно работать желудок, переваривающий пищу и выделяющий кал – меконий. Последний попадает в околоплодные воды, чем может вызвать интоксикацию организма.
44 неделя и более
Предельный срок для беременности – дальше откладывать никак нельзя. Подросшему малышу очень тесно в матке и не хватает воздуха, к тому же плацента начинает отмирать, что может вызвать дефицит питания. В ЖКТ ребенка могут попадать загрязненные меконием и мочой околоплодные воды.
Мы постарались детально расписать, какие изменения происходят с женским организмом во время беременности. Также стало известно, как именно формируется и развивается плод по неделям, на какие ключевые моменты необходимо обратить внимание будущим родителям, чтобы беременность и роды прошли успешно и комфортно.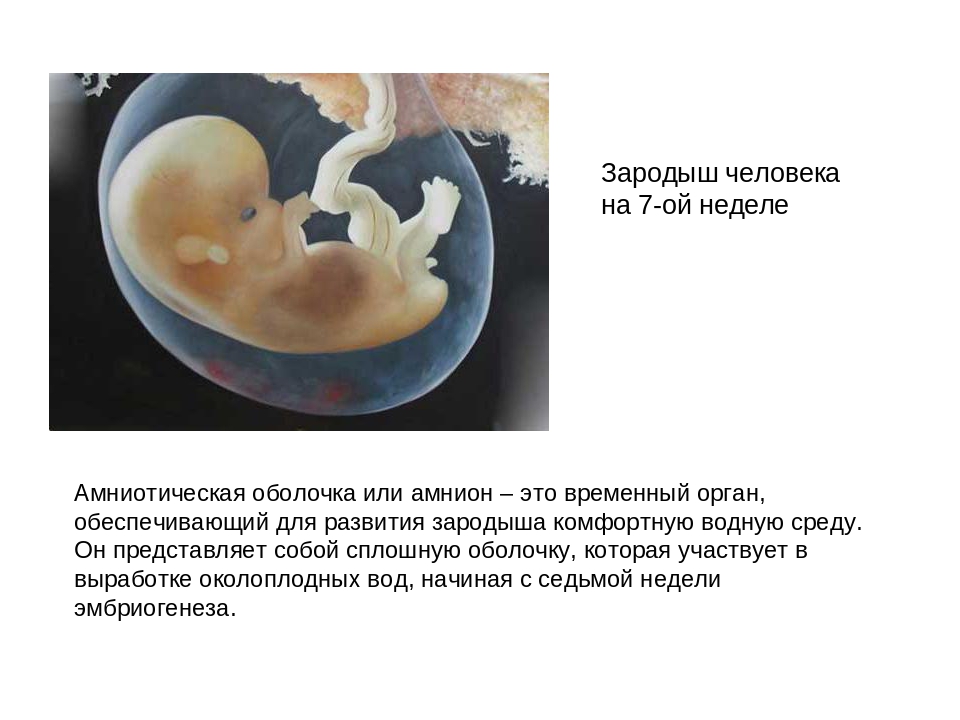
РАЗВИТИЕ ПЛОДА ПО НЕДЕЛЯМ | Картинки с пояснениями внутриутробного развития плода по неделям
Будущие мамочки трепетно относятся к развитию малыша,которого носят под сердцем и желают узнать как можно больше о процессах,происходящих с ними во время беременности, с интересом изучают этапы внутриутробного роста плода,внимательно рассматривают картинки,на которых детально изображено развитие плода по неделям.
Гинекологи начинают отсчет срока беременности от первого дня последней менструации. Основная единица времени при беременности — неделя.
Первые недели для будущего ребенка — очень важны, в этот момент формируются здоровье организма и его жизнеспособность.
Хорошо, если беременность будет запланированной, тогда женщина начнет вести правильный образ жизни, убережет малыша от множества проблем со здоровьем. Ниже вы найдете подробную информацию о формировании эмбриона в утробе, сможете рассмотреть развитие плода по неделям — картинки со всеми этапами внутриутробного роста и развития,а также описание происходящих процессов на том или ином этапе беременности.
Перед тем,как обратиться к фото с этапами развития плода по неделям,вкратце ознакомимся с основными периодами формирования органов маленького человечка во время беременности. На 5-6 неделе эмбрион размером 6 миллиметров (как косточка груши) обитает в пузыре с жидкостью. Происходит формирование нервной системы, появляются позвоночник и мозг. На головке видны две пары ямочек для глаз и ушей. Пищеварительный тракт зарождается уже на этом этапе развития плода.
Проходит лишь 2 недели и основные внутренние органы у плода уже сформированы. На восьмой неделе развития плода лицо обретает необходимые формы, заметны ноздри, кончик маленького носика, рот, язык. Начинает функционировать внутренняя часть уха. Также вырисовываются пальцы формирующегося ребеночка.
12 недель внутриутробного развития плода — возраст десятисантиметрового эмбриона, у которого видны очертания тела человека. Различные системы и органы на двенадцатой неделе развития плода уже образовались, и благополучно развиваются.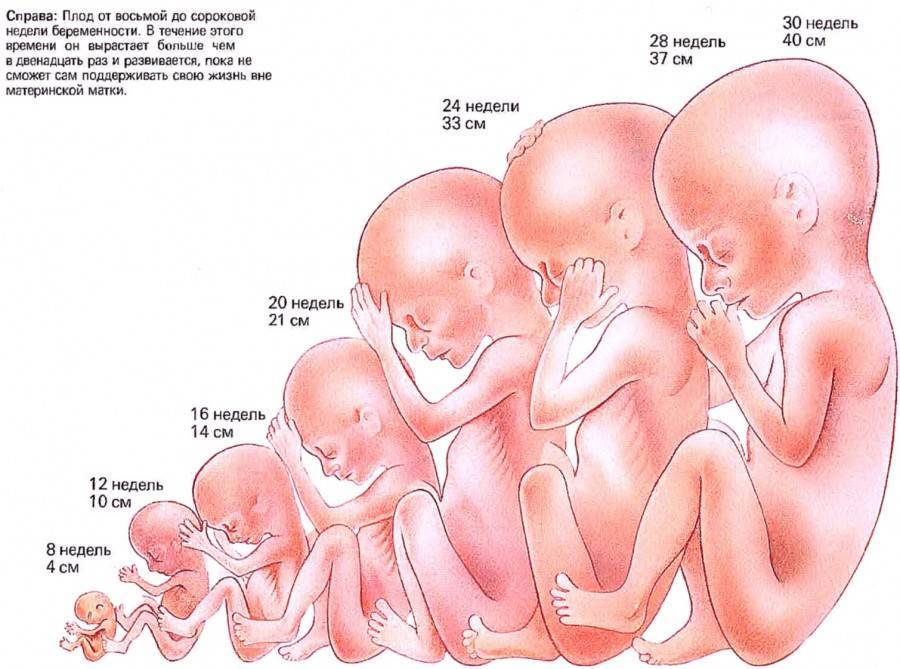 Модернизированная аппаратура для УЗИ позволяет выяснить пол малыша и увидеть черты личика на уже этом сроке беременности.
Модернизированная аппаратура для УЗИ позволяет выяснить пол малыша и увидеть черты личика на уже этом сроке беременности.
Начало второго триместра беременности — период развития плода, когда все молочные зубки у ребенка сформированы. ЖКТ на 13 неделе также развивается, в кишечнике появляются ворсинки, что в будущем станут ускорять процесс переваривания продуктов.
Вплоть до 21 недели развития плода размеры ребенка позволяют ему двигаться в утробе мамы в любом направлении. Длина плода — 26 сантиметров, масса — 0,4 килограмма.
Маленький организм способен контролировать свою температуру с 29 недели, начинается период подготовки к рождению малыша и самостоятельной жизни.
На 31 неделе развития тело полностью сформировано, осталось только набрать вес. Дитя уже способно чувствовать, его состояние может меняться в зависимости от настроения мамы. Слух развит достаточно, чтобы распознавать голоса. Зрение и обоняние тоже функционируют.
Малыш готов к появлению на свет на 37 неделе. Теперь роды нельзя назвать преждевременными. Конечно, в идеале нужно немного подождать. Но ребенок уже может усваивать и переваривать мамино молоко, на слизистой желудка и кишечника появляется эпителий с ворсинками, через который из пищи в кровь попадают питательные элементы. Перистальтика работает, сформировался первый кал — меконий.
Теперь роды нельзя назвать преждевременными. Конечно, в идеале нужно немного подождать. Но ребенок уже может усваивать и переваривать мамино молоко, на слизистой желудка и кишечника появляется эпителий с ворсинками, через который из пищи в кровь попадают питательные элементы. Перистальтика работает, сформировался первый кал — меконий.
Теперь более детально рассмотрим развитие плода по неделям беременности,а также обратимся к фото формирования эмбриона в утробе с краткими пояснениями. Как видите,уже в первые недели после зачатия происходят очень важные процессы формирования структуры плода и будущей мамочке необходимо с первых дней серьезно поменять образ жизни и скорректировать рацион питания. Регулярно посещайте гинеколога и пройдите все необходимые медицинские обследования.
Даже картинки с этапами внутриутробного развития плода по неделям наглядно демонстрируют важность происходящих процессов формирования внутренних органов малыша. Надеемся,что размещенная нами информация поможет вам лучше понять процессы,происходящие в вашем организме во время беременности и хотим пожелать вам,чтобы малыш родился здоровым и красивым !
СЛЕДУЮЩАЯ СТАТЬЯ :
Кесарево сечение — показания, операция, виды анестезии, послеоперационный период
ТАКЖЕ УЗНАЙТЕ.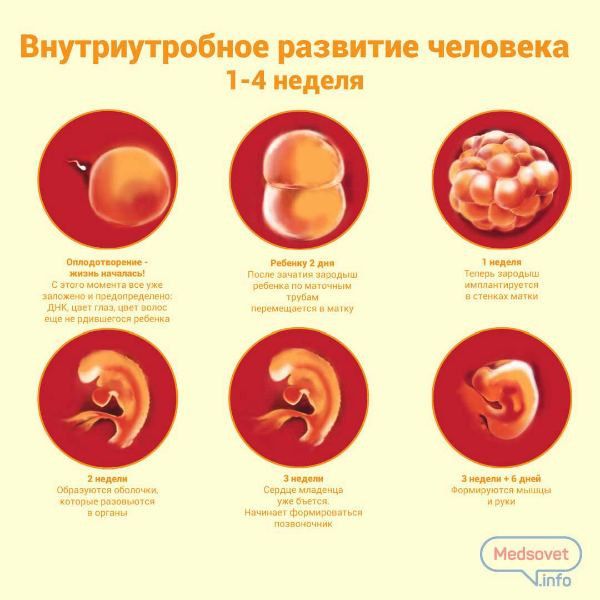 ..
..
Следующие материалы:
Предыдущие материалы:
Альфа-фетопротеин (альфа-ФП)
Эмбриональный белок, который указывает на состояние плода во время беременности и является онкомаркером для взрослого человека.
Синонимы русские
АФП.
Синонимы английские
Alfa-Fetoprotein, AFP, Maternal Serum Alpha-Fetoprotein (MS-AFP), AFP Tumor Marker.
Метод исследования
Твердофазный хемилюминесцентный иммуноферментный анализ («сэндвич»-метод).
Диапазон определения: 0,5 — 50000 МЕ/мл.
Единицы измерения
МЕ/мл (международная единица на миллилитр).
Какой биоматериал можно использовать для исследования?
Венозную кровь.
Как правильно подготовиться к исследованию?
- Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Альфа-фетопротеин – гликопротеин, который вырабатывается в эмбриональном желточном мешке, печени и эпителии кишечника плода. Молекулярная масса белка – около 70 000 дальтон, период его полураспада составляет 5-7 дней. В организме плода он выполняет функции альбумина взрослого человека: осуществляет транспорт некоторых веществ, необходимых для развития плода, связывает эстрогены, ограничивая их влияние на развивающийся организм, и защищает от негативного воздействия иммунной системы матери.
Молекулярная масса белка – около 70 000 дальтон, период его полураспада составляет 5-7 дней. В организме плода он выполняет функции альбумина взрослого человека: осуществляет транспорт некоторых веществ, необходимых для развития плода, связывает эстрогены, ограничивая их влияние на развивающийся организм, и защищает от негативного воздействия иммунной системы матери.
Альфа-фетопротеин принимает активное участие в полноценном развитии плода, и его уровень должен соответствовать гестационному возрасту (возрасту плода с момента оплодотворения). Максимальное содержание данного белка в крови и амниотической жидкости плода отмечается на 13-й неделе, а в крови матери оно постепенно увеличивается с 10-й недели беременности и достигает максимума на 30-32-й неделях. Через 8-12 месяцев после рождения содержание АФП в крови ребенка снижается до следового количества, как у взрослых.
Альфа-фетопротеин проникает в организм матери через плаценту. Его уровень зависит от состояния желудочно-кишечного тракта, почек плода и плацентарного барьера.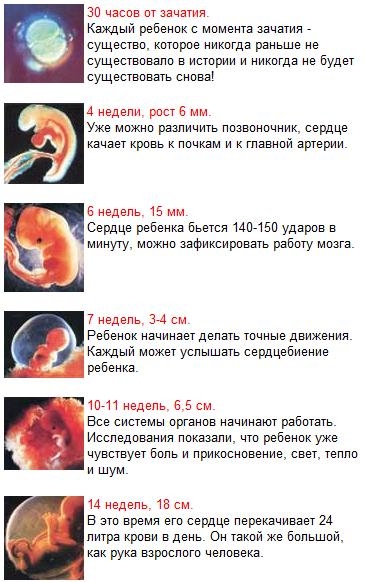 В связи с этим АФП используется как неспецифический маркер состояния плода и акушерской патологии. Совместные тесты на АФП, хорионический гонадотропин и эстриол (так называемый тройной тест) на 15-20-й неделях беременности применяются для проверки плода на дефекты развития и хромосомные аномалии, но не являются абсолютными показателями патологии или нормального развития плода. При этом очень важно точно знать гестационный возраст плода, так как уровень АФП в крови отличается на разных неделях беременности.
В связи с этим АФП используется как неспецифический маркер состояния плода и акушерской патологии. Совместные тесты на АФП, хорионический гонадотропин и эстриол (так называемый тройной тест) на 15-20-й неделях беременности применяются для проверки плода на дефекты развития и хромосомные аномалии, но не являются абсолютными показателями патологии или нормального развития плода. При этом очень важно точно знать гестационный возраст плода, так как уровень АФП в крови отличается на разных неделях беременности.
В организме взрослого человека альфа-фетопротеин отсутствует или обнаруживается в минимальных количествах. Умеренное повышение его уровня может быть вызвано патологией печени, а значительное – низкодифференцированной опухолью – это связано с тем, что некоторые раковые новообразования приобретают свойства эмбриональных тканей и, соответственно, способность к синтезу белков, которые характерны для ранних этапов развития организма. Резкое повышение АФП преимущественно выявляется при раке печени и половых желез.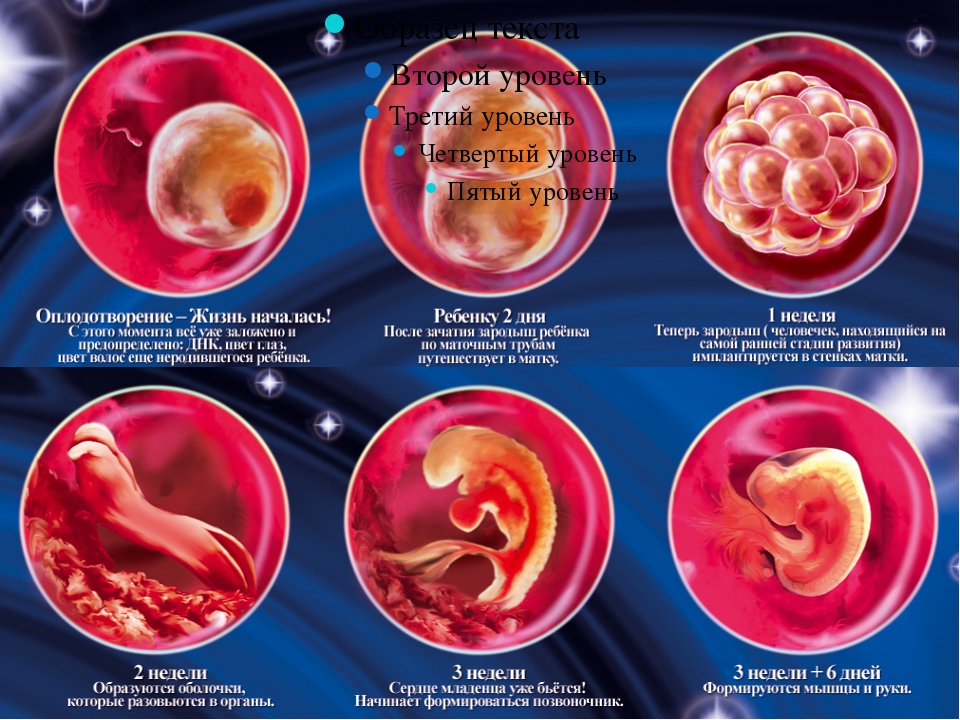
При первичной гепатоцеллюлярной карциноме повышение АФП у половины больных можно обнаружить на 1-3 месяца раньше клинических проявлений заболевания. Хотя размеры опухоли, интенсивность роста, стадия процесса и степень злокачественности не пропорциональны количеству альфа-фетопротеина в крови. При прогрессирующей герминогенной несеминоме (опухоли половых желез) определение уровня АФП и хорионического гонадотропина является важным для оценки шансов выживания больных.
Для чего используется исследование?
- Для пренатальной диагностики патологий развития плода: нарушения закладки нервной трубки, анэнцефалии (тяжелый порок развития, при котором у плода отсутствует часть головного мозга), хромосомных аномалий.
- Для выявления первичной гепатоцеллюлярной карциномы (рака печени).
- Для выявления тератобластомы яичка (герминогенной несеминомы).
- Для диагностики низкодифференцированных опухолей.
- Для диагностики метастазов опухолей различных локализаций в печень.

- Для оценки эффективности лечения некоторых онкологических заболеваний и для наблюдения за их течением.
Когда назначается исследование?
- При обследовании пациента с высоким риском развития опухоли (при циррозе печени, хроническом гепатите, дефиците альфа-антитрипсина).
- При подозрении на метастазирование опухолей в печень.
- При обследовании пациента с новообразованием половых желез.
- До, во время и после лечения некоторых раковых заболеваний.
- При наблюдении за состоянием в послеоперационный период больных, которым была удалена опухоль.
- Во втором триместре беременности (между 15-й и 21-й неделями гестации).
- При обследовании беременных, у которых проводились амниоцентез и биопсия хориона в ранний период беременности.
Что означают результаты?
Референсные значения
|
Пол |
Возраст |
Фаза цикла/неделя беременности |
Референсные значения, МЕ/мл |
|
Мужской |
— |
0 — 13600 |
|
|
1-12 мес. |
— |
0 — 23,5 |
|
|
> 1 года |
— |
0 — 5,8 |
|
|
Женский |
— |
0 — 15740 |
|
|
1-12 мес. |
— |
0 — 64,3 |
|
|
> 1 года |
Не беременные |
0 — 5,8 |
|
|
Беременность (до 12 нед.) |
0 — 15 |
||
|
Беременность (12-15 нед.) |
15 — 60 |
||
|
Беременность (15-19 нед.) |
15 — 95 |
||
|
Беременность (19-24 нед. |
27 — 125 |
||
|
Беременность (24-28 нед.) |
52 — 140 |
||
|
Беременность (28-30 нед.) |
67 -150 |
||
|
Беременность (30-32 нед.) |
100 — 250 |
Причины повышения уровня альфа-фетопротеина
Онкологические заболевания:
- гепатоцеллюлярная карцинома (рак печени) (в 70-95 % случаев),
- герминогенная несеминома (рак яичек),
- метастазы печени (в 9 %),
- опухоли других локализаций (рак легкого, кишечника, желудка, почки, молочной железы, поджелудочной железы),
- эмбриональные опухоли (тератомы).
Другие патологические состояния:
- острый или хронический активный гепатит (умеренное и непродолжительное увеличение показателя),
- первичный билиарный цирроз,
- алкогольная болезнь печени,
- травмы печени (или хирургические операции),
- врождённая тирозинемия,
- атаксия-телеангиэктазия,
- синдром Вискотта – Олдрича.

Акушерская патология:
- дефекты нервной трубки плода (расщепление позвоночника, анэцефалия) (80-90 %),
- нарушение развития мочевыделительной системы (врождённый нефроз, поликистоз почек, отсутствие почки, обструкция),
- атрезия пищевода или кишечника,
- пупочная грыжа,
- гастрошизис (дефект передней брюшной стенки),
- фетальная тератома,
- кистозная гигрома,
- гидроцефалия,
- дистресс плода,
- угрожающий аборт,
- патология плаценты,
- многоплодная беременность,
- незавершенный остеогенез.
Причины понижения уровня альфа-фетопротеина:
- синдром Дауна (трисомия по 21-й хромосоме),
- синдром Эдвардса (трисомия по 18-й хромосоме),
- синдром Патау (трисомия по 13-й хромосоме),
- внутриутробная гибель плода,
- пузырный занос,
- ожирение беременной.

Снижение уровня АФП после удаления опухоли считается благоприятным признаком и говорит об эффективности лечения.
Что может влиять на результат?
- Прием пациентом препаратов моноклональных антител может изменить результат анализа.
- У представителей негроидной расы материнский АФП на 10-15 % выше среднестатистических показателей, у монголоидов – ниже.
- Инсулин-зависимый диабет приводит к снижению АФП в крови беременной.
Важные замечания
- Для использования теста в диагностике акушерской патологии необходимо точно знать гестационный возраст плода. Уровень альфа-фетопротеина отдельно не может служить критерием диагностики нарушений развития плода. При обнаружении отклонений уровня АПФ необходимо комплексно обследовать беременную с использованием ультразвуковой диагностики и других лабораторных методов.
- При повышенном уровне АФП у беременной и отсутствии патологических изменений на УЗИ и амниоцентезе необходимо иметь в виду большую вероятность развития нарушений (например, преждевременные роды, низкая масса тела ребенка при рождении, гибель плода).

- Не рекомендовано использование АФП для скрининга онкологических заболеваний в общей популяции.
- Пациенты, принимающие высокие дозы биотина (> 5 мг/день), должны сдавать анализ не раньше 8 часов после употребления препарата.
5-я неделя беременности
На данном этапе плод стремительно развивается. На сроке 5 недель беременности эмбриональная ткань не просто делится — происходит дифференцировка органов и систем.
5-я неделя: что происходит с малышом?
На данном этапе плод стремительно развивается. На сроке 5 недель беременности эмбриональная ткань не просто делится — происходит дифференцировка органов и систем. Размеры плода пока невелики — рост малыша всего лишь 1,5–2 мм, а вес составляет 1 г. Несмотря на это, у него уже есть зачатки конечностей и даже пальчиков. На голове наметились глаза, уши и ротовая щель.
Полезно знать
Напомним, что 5-я неделя беременности по акушерским подсчетам соответствует третьей эмбриональной неделе беременности, то есть истинный возраст плода на две недели меньше.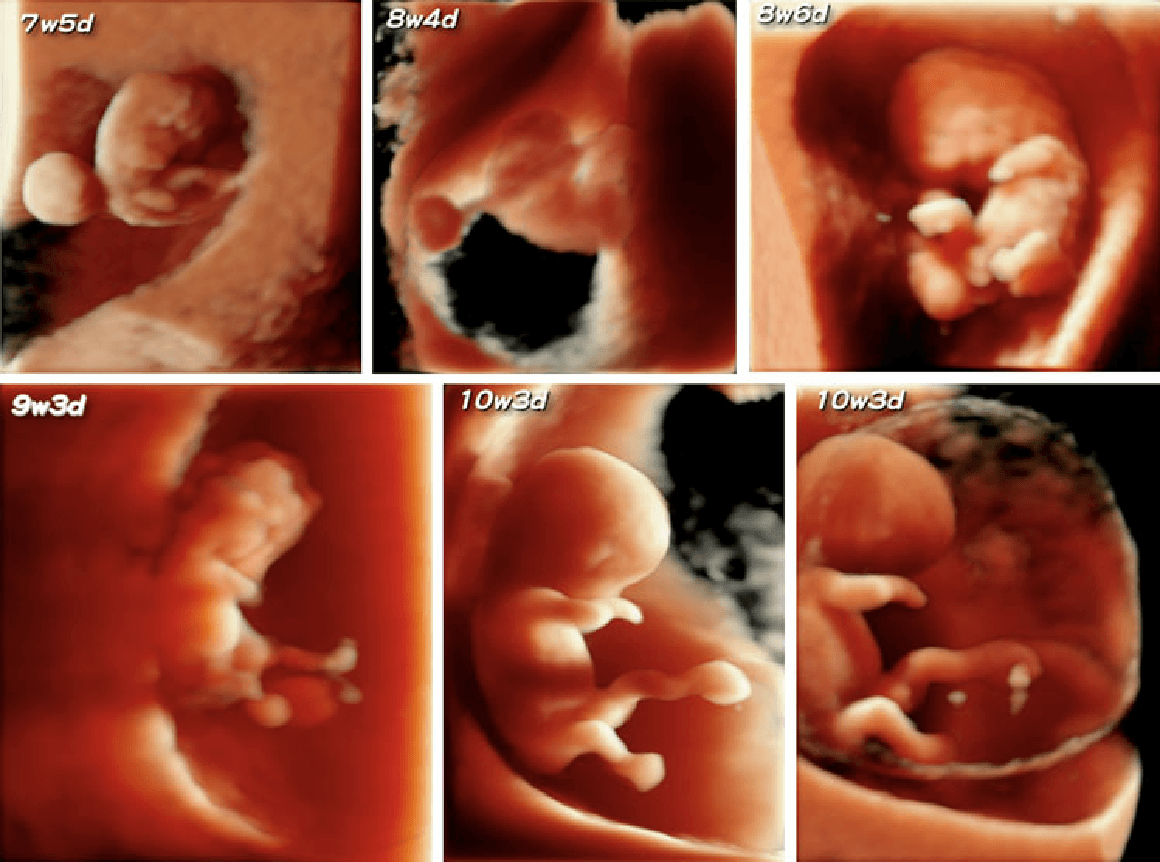
В 5 недель беременности начинается закладка будущих половых клеток. У мальчиков это сперматозоиды, у девочек — яйцеклетки. Начинается формирование пищеварительной и мочевыделительной систем, оформляется щитовидная железа.
У малыша активно развивается сердечно-сосудистая система, образуются кровеносные сосуды, уже определена группа крови. В 5–6 недель беременности крошечное сердечко уже отсчитывает свои первые, пока еще неравномерные удары.
Пятая неделя беременности характеризуется дифференцировкой нервной трубки. Постепенно разделяются ткани позвоночника и спинного мозга.
Период 5–6 недель беременности характеризуется активным развитием эмбриональных тканей и формированием плаценты. Будущий ребенок полностью зависит от этого материнского органа. Плацента доставляет к крохе питательные вещества, удаляет продукты распада из организма, обеспечивая, таким образом, развитие плода.
Важно!
Благодаря плаценте мама и малыш теперь тесно связаны друг с другом.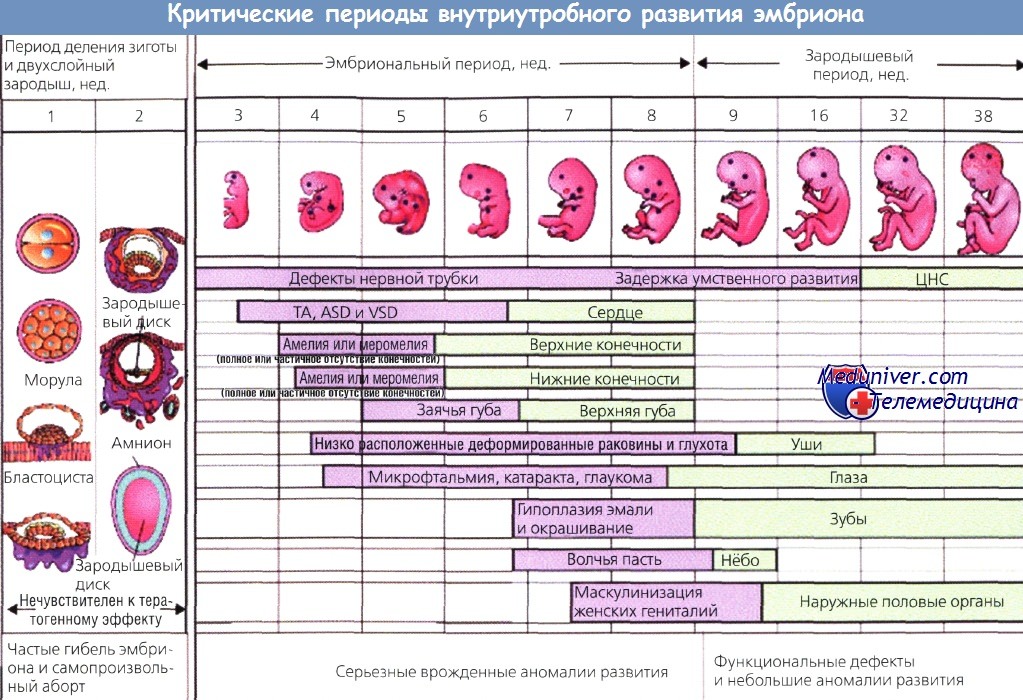 Такая связь — повод позаботиться о своем здоровье, пересмотреть питание и избавиться от вредных привычек.
Такая связь — повод позаботиться о своем здоровье, пересмотреть питание и избавиться от вредных привычек.
5-я неделя: что происходит с организмом будущей мамы?
На сроке беременности 5 недель женщина уже понимает, что находится в интересном положении. Во-первых, потому что в положенный срок не приходят менструации. Во-вторых, потому что появляются новые признаки и ощущения.
Важно!
Будущая мама может отмечать такие симптомы, как перепады настроения, плаксивость, сонливость или бессонницу, усталость, повышение или снижение аппетита, изменение вкусовых пристрастий, обострение обоняния.
Пятая неделя беременности может характеризоваться нагрубанием молочных желез с повышением их чувствительности. У некоторых на 5-й неделе беременности усиливается пигментация сосков и появляется полоска по средней линии живота книзу от пупка.
Порой возникает заложенность носа. Это связано с отеком слизистых оболочек, связанным с гормональной перестройкой организма.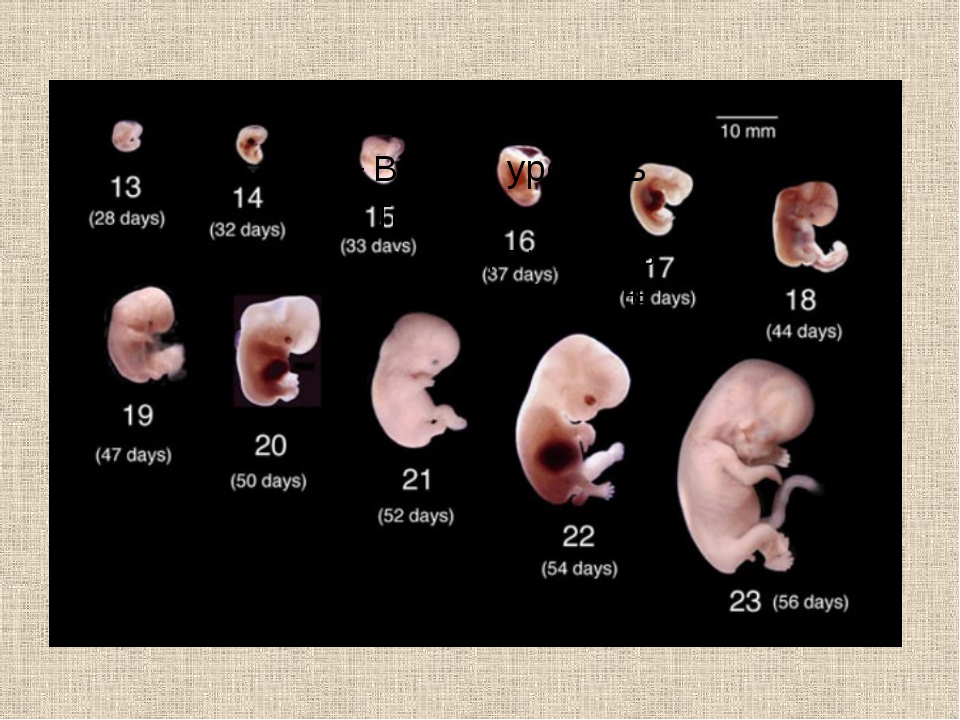 Если других симптомов простуды нет, придется перетерпеть это неприятное затруднение дыхания.
Если других симптомов простуды нет, придется перетерпеть это неприятное затруднение дыхания.
Вполне возможно появление таких неприятных ощущений в животе, как ноющие или тянущие боли в нижней его части. Они связаны с тем, что обычно в это время приходили очередные месячные. Однако если эти ощущения в животе сохраняются длительное время, имеют усиливающийся характер или сопровождаются кровянистыми выделениями, стоит обратиться к специалисту с данными симптомами.
Совет
Иногда женщин на этом сроке беспокоят тошнота и рвота — признаки токсикоза. Эти признаки женщина иногда принимает за симптомы пищевой токсикоинфекции. Однако этому состоянию свойственны также понос и повышение температуры. Если же понос отсутствует, и вы не исключаете наличия беременности, лучше при данных симптомах сделать тест на беременность.
Некоторые женщины жалуются на ощущения покалывания в матке. Однако в матке мало болевых рецепторов, а сама она еще увеличена незначительно, ведь размеры плода незначительны.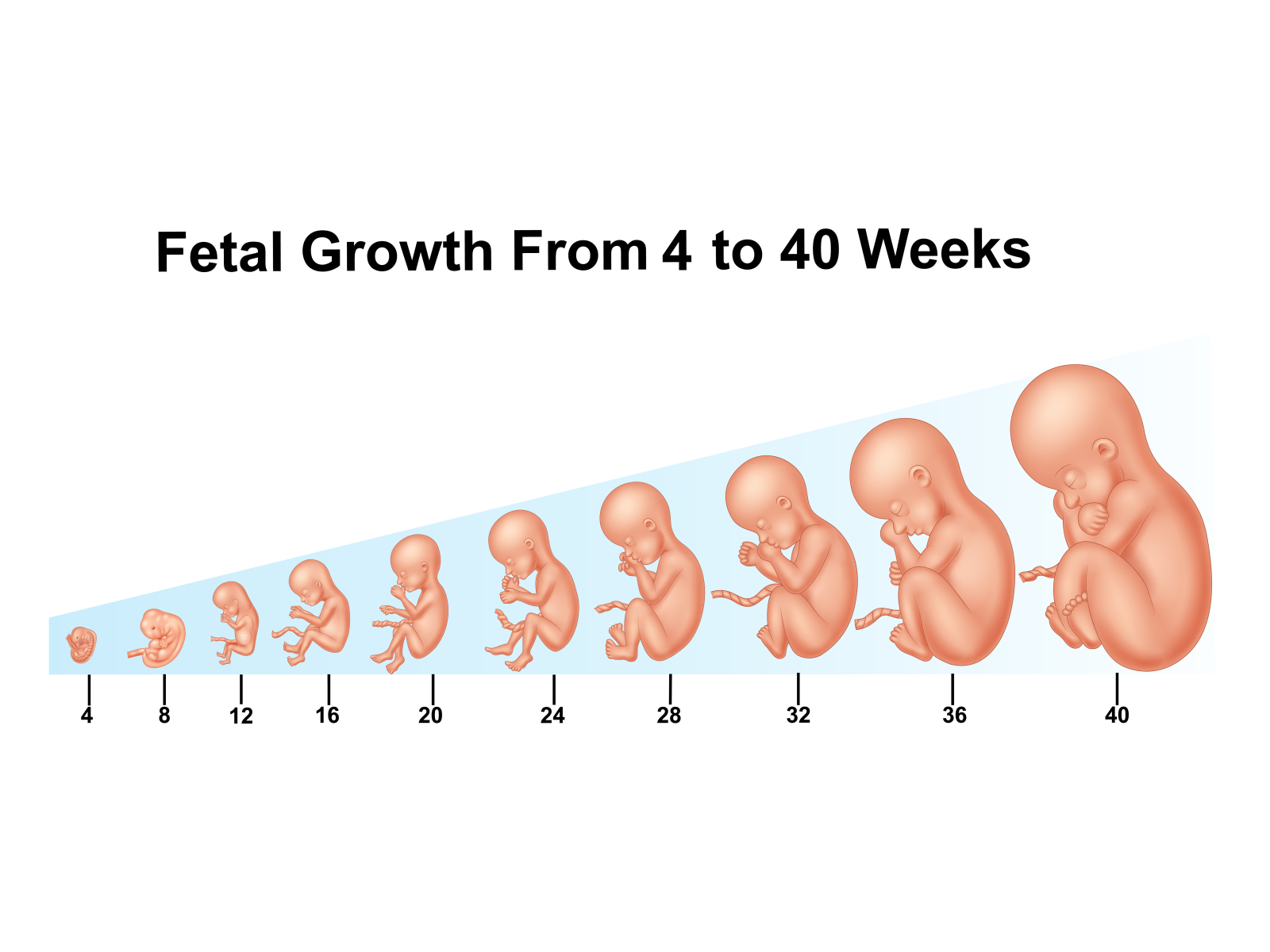 Так что те ощущения в животе, которые вы принимаете за покалывания в матке, наиболее вероятно, объясняются спастическими сокращениями вашего кишечника.
Так что те ощущения в животе, которые вы принимаете за покалывания в матке, наиболее вероятно, объясняются спастическими сокращениями вашего кишечника.
Впрочем, на данном этапе все очень индивидуально. Отсутствие новых ощущений сейчас также является нормальным.
Обследование на 5-й неделе беременности выявляет незначительное увеличение размеров матки. Тест на беременность демонстрирует положительный результат. Если ваш тест отрицательный, а задержка месячных и другие признаки заставляют предполагать беременность, это может свидетельствовать о неправильной постановке теста или о малом количестве в вашем организме гормона беременности — хорионического гонадотропина (ХГЧ).
Важно!
Отрицательный тест на этом сроке бывает при проблемах в протекании беременности и при некоторых заболеваниях. В этом случае рекомендуется приобрести высокочувствительный тест, внимательно ознакомиться с инструкцией и провести повторное исследование через 3–5 дней, а в последующем обратиться к специалисту.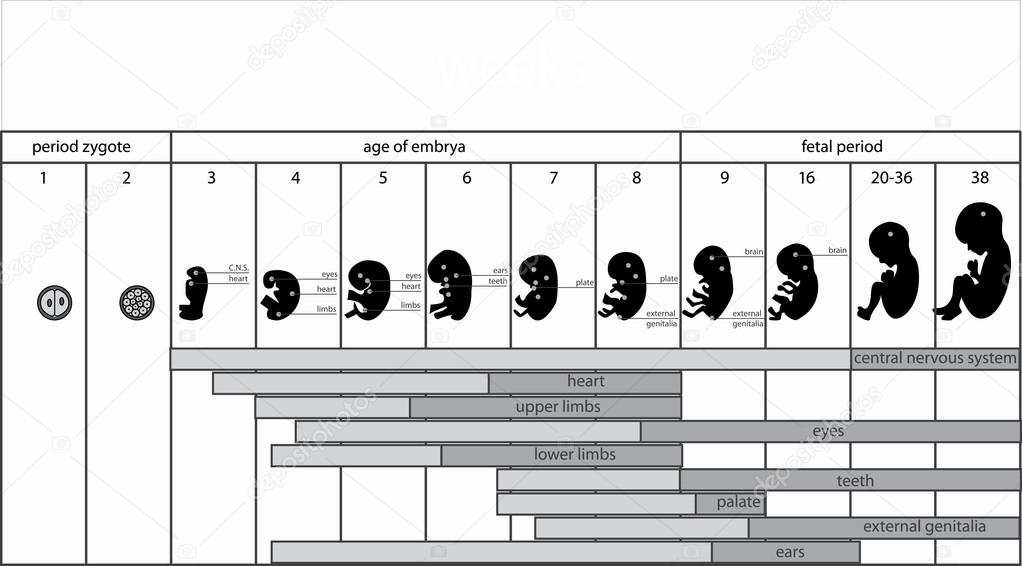
При ультразвуковом исследовании на 5-й неделе беременности в полости матки можно определить наличие плодного яйца и место его прикрепления, определить размеры плода, оценить развитие плода и уточнить срок беременности.
Развитие плода по неделям беременности: фото, ощущения, описание
С наступлением первого дня беременности в организме будущей матери происходят гормональные и структурные перестройки, которые направлены на поддержание внутриутробного развития плода. Однако самые невероятные изменения происходят в организме ребенка, который проходит несколько стадий перевоплощения – от плодного яйца к эмбриону, от эмбриона к плоду. В результате на свет рождается маленький человек с полностью сформированными органами и системами. Последующее развитие и взросление происходит в детском возрасте. Информация об изменениях плода на каждой неделе беременности интересна каждой женщине в интересном положении. Обладая этими знаниями, будущая мама будет лучше понимать причину перемен в своем организме и правильно реагировать на каждый этап развития малыша.
А теперь остановимся на этом подробнее.
Сколько недель может длиться беременность
Принято считать, что нормальная беременность длится 9 месяцев или 40 недель. Допустимые отклонения — это рождение ребёнка с 37 по 43 неделю. Детки, рождённые до 37 недели считаются недоношенными, а после 43 — переношенными.
По статистике точно в срок рожает только 4% женщин, а около 70% рожает с отклонением в 10 дней до или после назначенного срока.
Проводимые исследования специалистами Национального института изучения здоровья и окружающей среды в Дареме, США, доказали, что такая разница в сроках зависит от ряда факторов.
У женщин старшего возраста беременность длится дольше, причем каждый год возраста женщины добавляет один день к ее беременности.
Женщины, которые сами при рождении имели больший вес, дольше вынашивали своего ребенка. Специалисты подсчитали, что каждые 100 граммов веса при рождении матери добавляли один день к ее беременности.
Наконец, если у женщины предыдущие беременности длились дольше среднего срока, то и последующая беременность была длиннее.
Анна Мария Джукис, автор исследования
журнал Human Reproduction
С какого момента начинается отсчет первой недели
С момента рождения в организме каждой девочки хранится огромный, около 400 тысяч, «запас» яйцеклеток, которые находятся в незрелом состоянии в яичниках. В процессе развития одни яйцеклетки отмирают, а другие вырастают и обретают способность к оплодотворению.
С момента полового созревания и до начала климакса яйцеклетки по очереди созревают и выходят из яичников в полость маточных труб, где ждут встречи со сперматозоидом. Если встреча состоялась, происходит оплодотворение и образуется новая клетка, которая при успешном развитии через девять месяцев превратится в маленького человечка.
Сперматозоид спешит оплодотворить яйцеклетку
Существует несколько понятий отсчета беременности:
- Акушерская неделя беременности, которая зависит от менструального цикла женщины. Её отсчет начинается с первого дня последних месячных в цикле зачатия.
 От первого дня последних месячных отсчитывают 40 недель и получают приблизительную дату родов малыша.
От первого дня последних месячных отсчитывают 40 недель и получают приблизительную дату родов малыша. - Неделя от зачатия. Как правило, это уже третья акушерская неделя и зависит от сроков овуляции, т.е. ранняя или поздняя была овуляция у женщины.
- Неделя от задержки менструации. Это уже пятая акушерская неделя. В этот период у женщины уже проявляются первые признаки беременности.
Говорят, что это практически невозможно, но я уже с первого дня беременности знала, что во мне зарождается жизнь. Наверное у меня с будущим сыночком была очень сильная связь или мне очень хотелось, чтобы я забеременела, но уже на следующий день после близости с мужем я была на сто процентов уверена в том, что забеременела. Мои предчувствия меня не подвели и через девять месяцев я родила замечательного сынишку.
С какой недели беременность считается доношенной, а роды — срочными
На 37 неделе беременности ребёнок уже готов к самостоятельной жизни. Все органы малыша уже сформированы, лёгкие готовы к дыханию и организм может существовать вне организма матери.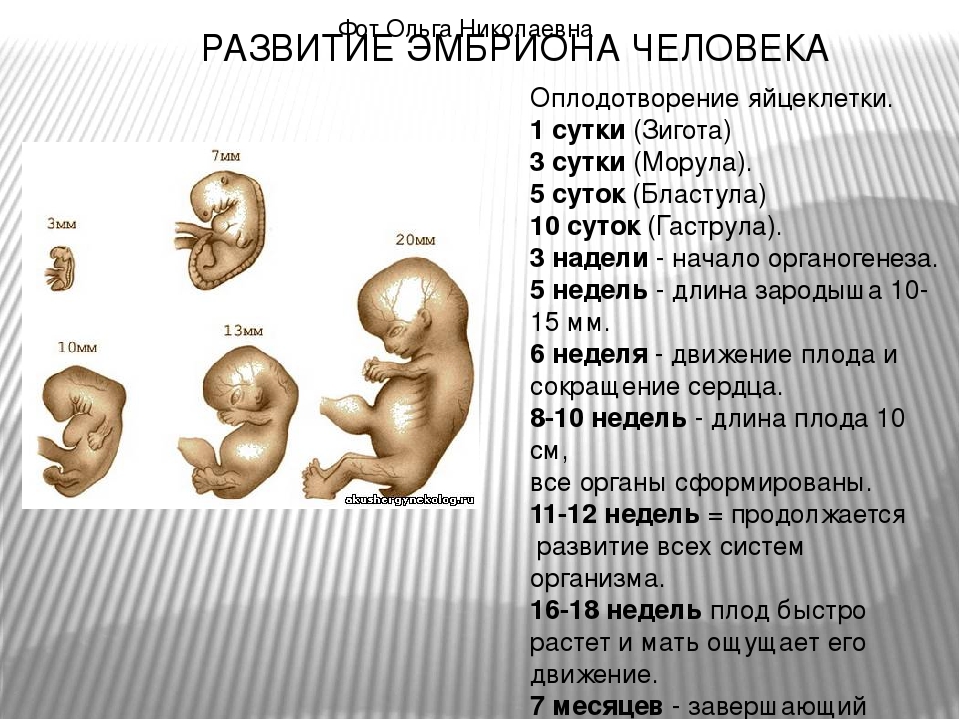 Поэтому, если ребёнок появляется на свет на 37 неделе беременности, то такая беременность считается доношенной, а роды — срочными, т.е. роды наступили в срок или своевременно.
Поэтому, если ребёнок появляется на свет на 37 неделе беременности, то такая беременность считается доношенной, а роды — срочными, т.е. роды наступили в срок или своевременно.
Схема соотношения триместров, месяцев и недель беременности
Беременность считают по триместрам, месяцам или неделям. Так, средняя продолжительность беременности составляет 3 триместра, или 9 месяцев, или 40 недель.
Таблица: соотношение триместров, месяцев и недель беременности
| Триместр | Месяц | Неделя | ||||
| 1 | 0 | 0 | 1 | 2 | 3 | 4 |
| 1 | 5 | 6 | 7 | 8 | ||
| 2 | 9 | 10 | 11 | 12 | ||
| 3 | 13 | |||||
| 2 | 3 | 14 | 15 | 16 | 17 | |
| 4 | 18 | 19 | 20 | 21 | ||
| 5 | 22 | 23 | 24 | 25 | ||
| 6 | 26 | 27 | ||||
| 3 | 6 | 28 | 29 | 30 | ||
| 7 | 31 | 32 | 33 | 34 | ||
| 8 | 35 | 36 | 37 | 38 | ||
| 9 | 39 | 40 | 41 | 42 | ||
Периоды внутриутробного развития
Беременность представляет собой физиологический процесс в организме женщины, который начинается с момента оплодотворения яйцеклетки сперматозоидом и заканчивается рождение ребенка. Период вынашивания плода длится 9 календарных (36 недель) или 10 акушерских месяцев (40 недель или 280 дней). Следует знать, что акушерский месяц длится 28 дней.
Период вынашивания плода длится 9 календарных (36 недель) или 10 акушерских месяцев (40 недель или 280 дней). Следует знать, что акушерский месяц длится 28 дней.
Внутриутробное развитие ребенка проходит в 3 периода:
- период плодного яйца – от момента слияния яйцеклетки и сперматозоида (зачатия) до момента имплантации в эндометрий матки, длится 3-10 дней;
- эмбриональный период – начинается с момента имплантации плодного яйца в эндометрий матки, продолжается 8 недель, на этом этапе происходит закладка всех органов и систем будущего ребенка, зародыш принято назвать эмбрионом;
- фетальный период – начинается с 9 недели и заканчивается моментом родов, на этом этапе зародыш растет и набирает массу, совершенствуются органы и системы, организм подготавливается для жизни вне утробы матери, зародыш принято называть плодом.
На каждой неделе беременности закономерно происходят изменения в организме зародыша, в которых заложены законы эволюции. Индивидуальные особенности плода зависят от генетического кода, который ребенок получает из хромосомного набора половой клетки отца (сперматозоида) и матери (яйцеклетки).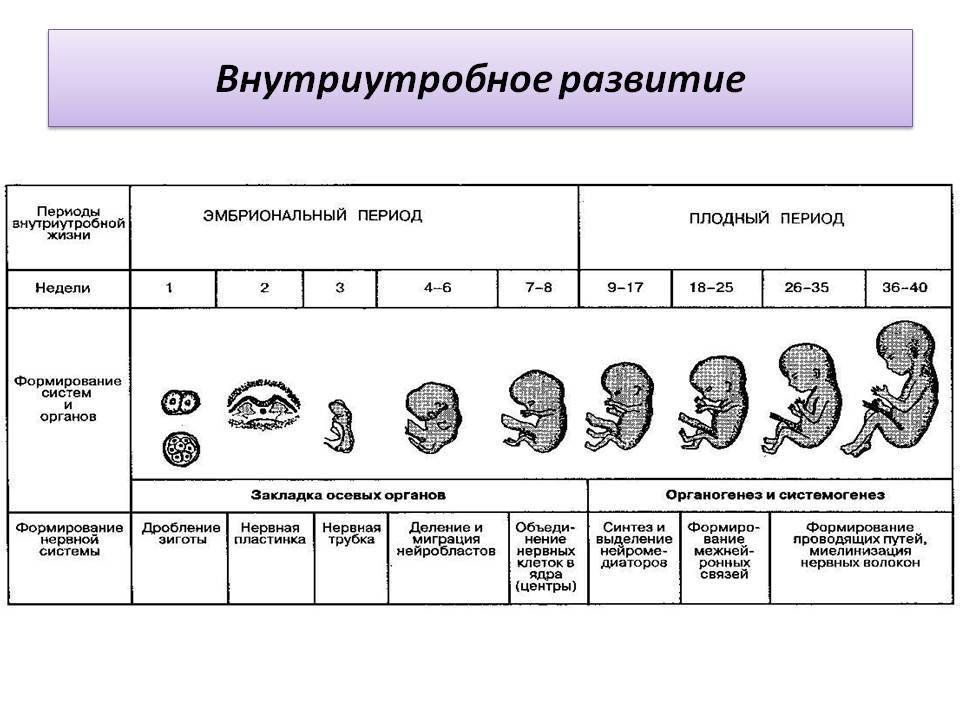
Календарь важных недель беременности
Беременная женщина, ведя календарь беременности, не пропустит ни одного важного момента и получит ответ на многие свои вопросы: когда начнёт расти живот, когда ребёнок первый раз пошевелится и т.п. Ведь в течение 40 недель малыш растёт и развивается, и нужно не упустить какие-либо отклонения в развитии плода. Для этого нужно вовремя делать УЗИ, проходить скрининг и сдавать анализы.
Когда нужно становиться на учёт в женскую консультацию
Чтобы получать квалифицированную помощь врача в течение всей беременности будущая мама должна стать на учет в женскую консультацию. Так она обеспечит постоянный контроль за развитием ребёнка и протеканием беременности. Посещения врача и выполнение всех его рекомендаций помогут выявить патологию или заболевание плода на ранних сроках, вовремя начать лечение или провести профилактику.
Встав на учёт до 12 недели беременности, будущая мама также получит единоразовую помощь по рождению ребёнка от государства. Это поможет семье в первое время после рождения малыша. Для этого женщина должна обратить в женскую консультацию по месту прописки или проживания и подать следующие документы:
Это поможет семье в первое время после рождения малыша. Для этого женщина должна обратить в женскую консультацию по месту прописки или проживания и подать следующие документы:
- Паспорт.
- Полис обязательного медицинского страхования.
- Копию УЗИ о подтверждении факта беременности.
- Страховое свидетельство ПФ РФ.
Так женщина обеспечит постоянный контроль за своим здоровьем и здоровьем своего ребёнка.
Ранняя беременность или беременность до 12 недель
Однако в странах Европы беременность до 12 недель не сохраняют. Считается, что ребёнок должен сам бороться за своё будущее. И если у женщины случается выкидыш, значит у плода какое-то генетическое заболевание, например синдром Дауна, и организм матери сам избавляется от эмбриона. Поэтому врачи западных стран не вмешиваются в процесс протекания беременности до 12 недели.
Более лояльны врачи России. Они борются за каждого будущего человечка страны. Если у плода нет отклонений, то женщину кладут на сохранение и назначают лечение. На ранних сроках беременности отклонения могут быть из-за отслойки плаценты, тонуса матки или недостатка гормона прогестерона. Беременной женщине назначается соответствующее лечение.
На ранних сроках беременности отклонения могут быть из-за отслойки плаценты, тонуса матки или недостатка гормона прогестерона. Беременной женщине назначается соответствующее лечение.
Вообще 12 неделя беременности свидетельствует об окончании первого триместра беременности. С этого периода снижается проявление токсикоза, а эмбрион внутри женщины теперь называют плодом.
ЭКО оплодотворение
Каждая женщина мечтает стать мамой, однако не у всех это получается. Некоторые женщины в силу разных причин не могут забеременеть естественным путём, тогда врачи прибегают к ЭКО оплодотворению.
Когда у пары не получается самостоятельно забеременеть на помощь приходит ЭКО оплодотворение
Чем старше становится женщина, тем ниже эффективность проводимого искусственного оплодотворения. Согласно статистике ЭКО завершилось долгожданной беременностью у женщин в зависимости от возраста:
- до 29 лет — 83%;
- до 34 лет — 61%;
- до 40 лет — 34%;
- после 40 лет — 27%.

Говорить о том, что ЭКО прошло успешно можно лишь спустя две недели после последней проведённой процедуры ЭКО. Для этого женщина сдаёт анализ крови на ХГЧ, и врач по результатам анализов определяет — наступила беременность или нет.
Видео: как происходит ЭКО (экстракорпоральное оплодотворение)
Скрининг
Для контроля течения беременности и развития плода женщине проводят скрининги — комплексное обследование. В них входит УЗИ и биохимический анализ венозной крови. Однако в нашей стране это не обязательная процедура. Скрининг могут назначить, если наблюдается какая-то патология или отклонения от нормы.
Существует ряд случаев, когда без скрининга не обойтись. Он обязателен:
- беременным старше 35 лет, а также в том случае, если возраст отца превышает 40 лет;
- при наличии генетических патологий у членов семьи;
- при наличии в прошлом замершей беременности, выкидышей или преждевременных родов;
- беременным, которые перенесли в первом триместре какое-либо инфекционное заболевание;
- женщинам, вынужденным принимать лекарства, которые могут быть опасными для плода и влиять на развитие беременности;
- женщинам, работающим на вредных производствах и/или тем, у кого есть вредные привычки.

За всё время беременности скрининг проводят три раза: в первом, втором и третьем триместре:
- Первый скрининг проводят между 11 и 13 неделями и включает в себя УЗИ и анализ крови.
- Второй скрининг — между 16 и 20 неделями. Также состоит из УЗИ и анализа крови.
- Третий скрининг — между 30 и 40 неделями. Включает только УЗИ. Врач определяет как будет проходить родоразрешение: естественное или кесарево сечение.
Общие для всех беременных анализы и диагностические процедуры
Забеременев, женщина должна быть готова, что в течение 9 месяцев ей предстоит сдать много разнообразных анализов. Одни она будет сдавать постоянно, другие сдаст всего один раз за всю беременность.
При первом посещении гинеколога и постановке на учёт в женскую консультацию, обычно это происходит до 12 недели беременности, нужно будет сдать следующие анализы:
- общий анализ мочи — помогает выявить воспалительные заболевания мочеполовой системы и почек;
- бак посев мочи — выявляет инфекционные заболевания мочеполовой системы;
- общий анализ крови — определяет гемоглобин, свёртываемость, СОЭ;
- биохимический анализ крови — определяет уровень сахара, а также нарушения в обмене белков и углеводов;
- анализ крови на группу и резус — для исключения резус-конфликта с ребёнком, а также при возникновении осложнений для возможного переливания крови матери;
- мазки из влагалища;
- анализы на: Torch-инфекции;
- на ВИЧ;
- сифилис;
- гепатиты В и С.

Все анализы сданы, женщину поставили на учёт в женскую консультацию и теперь при каждом посещении гинеколога женщина обязательно сдаёт общий анализ крови и мочи, также при посещении ей измеряют вес и артериальное давление.
Таблица: анализы и диагностические процедуры беременной женщине по неделям
| Анализы | 1 триместр | 2 триместр | 3 триместр |
| Клинический анализ крови | При каждом посещении | При каждом посещении | При каждом посещении |
| Клинический анализ мочи | При каждом посещении | При каждом посещении | При каждом посещении |
| Анализ крови на сахар | 8–10 недель | 30 недель | |
| Мазок на флору | 8–10 недель | 20 недель | 38 недель |
| Анализ крови на ВИЧ, сифилис, гепатиты В и С | 8–10 недель | 30 и 38 недель | |
| Анализ на свёртываемость крови | При постановке на учёт | 30 недель | |
| УЗИ | 10–14 недель | 20–24 недели | 32–36 недели |
| Пренатальная диагностика | Двойной тест (анализ крови на ХГЧ и РАРР) 8–13 недель | Тройной тест (анализ крови на ХГЧ, АФП, свободный эстриол) 16–18 недель | |
| Осмотр шейки матки на ИЦН | 16–18 недель | ||
| Тест на шевеления | с 28 недели | ||
| КТГ (кардиотокограмма) | еженедельно с 32 недели | ||
| Допплер-исследование | 30–32 недели |
С какой недели готовиться в роддом
Женщина, став на учёт в женскую консультацию, также получит информацию от врача о вещах, необходимых в роддом и сроке, к которому их необходимо собрать.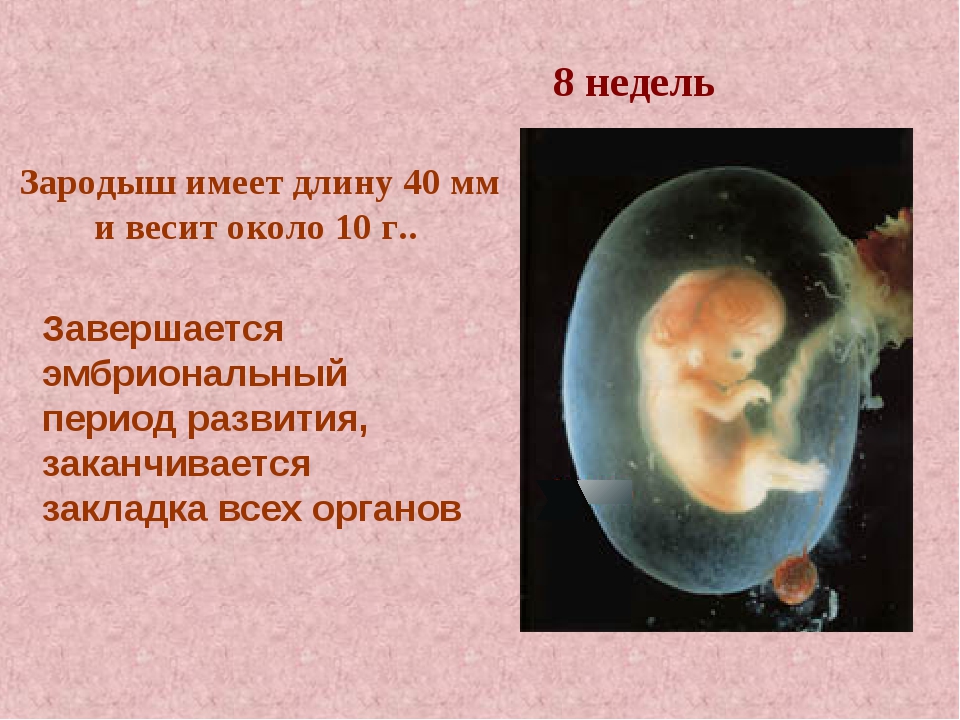
Обычно врачи рекомендуют, чтобы сумка была собрана к 32 неделе беременности, когда уже может произойти родоразрешение.
У меня трое деток. Сумки я начинала собирать постепенно, начиная с 20 недели. Это и не так затратно, и есть время ещё обдумать, что необходимо. К 35 неделе сумки у меня уже были наготове.
А вообще каждая женщина индивидуальность, поэтому и подход к приготовлению вещей у всех разный. Кто-то начинает готовиться лишь узнав о беременности, а кто-то наоборот, тянет до последнего и в 38 недель бегает в поисках нужных вещей.
Каждый раз собираю на сроке 10- 14 недель … Не спрашивайте зачем! Бзик! И потом самое развлекательное- растет животик и растет сумка!!! Перед самым роддомом муж смеясь уточняет: ты решила забрать детей и по тихому от меня уйти?! ….. Ну или : а рояль ты не берешь? Странно, а как же развитие чувства прекрасного в ребенке?! ……. Вот так
Шунечка
https://sovet.kidstaff.com.ua/question-162319
39 неделя — схватки — а я летаю по квартире сумки собираю, детские вещи еще не успела перестирать… в итоге я уже в род.
зале, а детские вещи сестра дома доглаживает, еле успели передать их мне в род.зал. Так что лучше уж как девушка выше писала… с роялем, зато спокойно!
Бабайко
https://sovet.kidstaff.com.ua/question-162319
Роды
Встреча с вашим ребенком в первый раз — это так интересно! Но к этому моменту следует хорошо подготовиться. Учитывайте все рекомендации вашего врача, узнайте как можно больше информации, касающейся периода родов и прочее. Все в ваших руках.
Вернуться к списку историй лечения
Как обратится к Николаю Борисовичу
Информация на сайте носит ознакомительный характер, собрана из открытых источников. При копировании материалов гиперссылка на обязательна!
Самые опасные недели беременности
В течение беременности женщина может столкнуться с такими опасными моментами, как выкидыш или преждевременные роды:
- Первый самый опасный период беременности приходится на 2–3 неделю. В это время происходит прикрепление плодного яйца к слизистой матки.
 Многие женщины ещё даже не догадываются, что находятся в интересном положении, а их различные гинекологические заболевания могут привести к выкидышу.
Многие женщины ещё даже не догадываются, что находятся в интересном положении, а их различные гинекологические заболевания могут привести к выкидышу. - Второй опасный период беременности приходится на 8–12 неделю. В этот период происходит формирование плаценты, у женщины усиленно выделяются гормоны, необходимые для её роста и развития. Недостаточная выработка гормонов также может привести к выкидышу.
- Третий опасный период приходится на 18–22 неделю беременности. В этот период происходит усиленный рост матки. Неправильное расположение плаценты, инфекционные заболевания, ослабленное положение шейки матки — всё это во втором триместре может привести к выкидышу.
- Четвёртый опасный период беременности приходится на 28–32 неделю. В этот период появляется опасность преждевременных родов. Причинами их возникновения может быть: поздний гестоз, отслойка или недостаточность плаценты. Существует большой риск гибели плода.
Развитие ребенка во втором триместре беременности
Мнение эксперта
Елена Иванова
Практикующий Акушер-гинеколог. Стаж более 20 лет. Опыт работы за рубежом.
Стаж более 20 лет. Опыт работы за рубежом.
Задать вопрос
К началу второго триместра у плода есть зачатки всех органов и систем. Теперь они активно развиваются, меняясь с каждым днем. В этот период с помощью УЗИ можно рассмотреть, как протекает беременность по неделям, увидеть развитие плода и даже сделать фото на память.
- 14-я. Укрепляется позвоночник, возрастает активность движений малыша. Работают слюнные железы, начинают функционировать почки и плод уже умеет выделять мочу. Тело ребенка в этот период покрыто мягкими волосками (лануго). Малыш начинает хорошо различать звуки и может воспринимать музыку, которую слушает мама.
- 15-я. Мышцы ребенка становятся сильнее, он сжимает кулаки, пробует различные выражения лица. Усиливается шевеление в утробе. Начинают формироваться извилины головного мозга, активно развивается психика.
- 16-я. Положение головы выравнивается, малыш учится поворачивать ее. На лице появились брови, ресницы, оформлен рот, уши, глаза.
 На шестнадцатой неделе рекомендован скрининг для выявления болезни Дауна. На этом сроке можно определить резус-фактор и группу крови плода.
На шестнадцатой неделе рекомендован скрининг для выявления болезни Дауна. На этом сроке можно определить резус-фактор и группу крови плода. - 17-я. На семнадцатой неделе почти все системы сформированы. Легкие дышат амниотической жидкостью, кровь циркулирует. Почки фильтруют мочу. Формируется иммунитет, начинается стадия выработки гормонов, появляется предстательная железа или матка, в зависимости от пола.
- 18-я. На восемнадцатой неделе пренатального периода ребенок сгибает руки и ноги, и мама чувствует активные движения. У девочек развивается влагалище и маточные трубы, у мальчика — пенис.
- 19-я. Рост ребенка составляет около 15 см. Руки и ноги плода находятся в правильной пропорции с его телом. Идет процесс формирования мозгом отдельных областей, которые будут отвечать за обоняние, вкус, слух, зрение и осязание.
- 20-я. Тело полностью сформировано. Это решающее время для развития органов чувств ребенка. Нервные клетки, которые помогут ему понять окружающий мир, развиваются в специализированных областях его мозга.
 Формируется сетчатка: малыш начинает реагировать на световые стимулы.
Формируется сетчатка: малыш начинает реагировать на световые стимулы. - 21-я. Формируется эндокринная система, начинается активная секреция гормонов. Развиваются вкусовые рецепторы, кишечник производит меконий. Костный мозг наращивает выработку эритроцитов.
- 22-я. Рост плода достигает 30 см, вес стремительно растет. Полностью сформированы клетки мозга, увеличивается сердце, печень начинает выводить токсины.
- 23-я. Легкие готовятся к дыханию, используя пока для этой функции околоплодные воды. Мозг ребенка создает необходимые нейронные связи.
- 24-я. Ребенок теперь достиг жизнеспособности. Это означает, что при преждевременных родах малыш выживет с помощью искусственной вентиляции легких. Заполняясь жиром, разглаживаются складки на коже.
- 25-я. Будущей маме отчетливо слышно сердцебиение или икота ребенка. Плод вдыхает и выдыхает амниотическую жидкость, которая помогает развивать легкие. Эти движения являются хорошей практикой для первого вдоха.
- 26-я.
 Впервые с тех пор, как у эмбриона появились веки, они открылись, обнажив голубоватые глаза. Однако цвет изменится в первые месяцы жизни.
Впервые с тех пор, как у эмбриона появились веки, они открылись, обнажив голубоватые глаза. Однако цвет изменится в первые месяцы жизни. - 27-я.Малыш теперь спит и регулярно просыпается, а его мозг очень активен.
Этот период завершает развитие эмбриона по неделям второго триместра
На какой неделе чаще всего рожают
Сроки родов у женщин разнятся по ряду причин. Так, у первородящих женщин роды происходят позже чем у повторнородящих. Это происходит в связи с тем, что родовые пути первородок ещё не подготовлены, шейка матки раскрывается медленно, и роды наступают позже.
Также бытует мнение, что девочки более активные и рождаются раньше мальчиков.
Полностью с этим не согласна. Двух своих мальчиков я родила на сроке 38 недель, тогда как принцесса не спешила знакомиться с нами. Дочурку я родила на сроке 41 неделя.
При исследовании 11000 родов была составлена статистика родов по неделям:
- в 37 недель роды произошли у 5% здоровых беременных женщин;
- в 38 недель — у 13% женщин;
- в 39 недель — у 20% женщин;
- в 40 недель — у 35% женщин;
- в 41 неделю — у 17% женщин;
- в 42 недели — у 10% женщин.

Какие изменения происходят в организме женщины в первом триместре
В первом триместре беременная испытывает ощущение усталости, возможны позывы к рвоте, утренняя тошнота, изжога, физическое недомогание. Организм перестраивается и готовится к выполнению новых функций.
Гормональные изменения приводят резким перепадам настроения. Учащается сердцебиение и дыхание, увеличивается грудь.
Растущая матка оказывает давление на мочевой пузырь, из-за чего учащается мочеиспускание. Живот на этом сроке небольшой и незаметен для окружающих.
Развитие плода и ощущения женщины по неделям
Каждая неделя беременности несёт что-то новое в ощущениях женщины и развитии плода.
Как происходит развитие плода каждую неделю
Таблица: изменения в организме беременной женщины каждую неделю и развитие плода
| Неделя | Изменения, происходящие каждую неделю в организме беременной женщины | Развитие плода |
| 1 | Происходит созревание яйцеклетки и подготовка её к выходу из яичника. | |
| 2 | Яйцеклетка активно развивается. К концу второй недели происходит овуляция. | |
| 3 | Оплодотворение яйцеклетки. К концу третьей недели происходит имплантация эмбриона и формируется плацента. | |
| 4 | Проявляются первые признаки беременности: набухание молочных желез, тошнота, тянущие боли внизу живота | Эмбрион активно развивается. Закладываются внутренние органы и нервная система. Формируется пуповина. |
| 5 | Тесты на 100% подтверждают беременность. У женщины появляются признаки токсикоза, усталость, сонливость. | Развивается плацента и оболочка плодного яйца. Формируются половая, нервная и кровеносная системы. А также верхние дыхательные пути, печень и поджелудочная железа. |
| 6 | Женщине пора обратиться к врачу и стать на учёт в женскую консультацию. | Нервная трубка затягивается и начинает формироваться мозг, развиваются черты лица, формируются ручки и ножки. |
| 7 | Женщину продолжает беспокоить токсикоз. Из-за гормональных перестроек ухудшается состояние кожи и волос. Матка увеличивается в размерах и это влечёт учащённое мочеиспускание. | Происходит активное развитие внутренних органов ребёнка: сердце становится двухкамерным, развиваются лёгкие, закладывается тонкий кишечник, развивается пищевод и трахея. |
| 8 | У женщины усиливаются признаки токсикоза, а также добавляются слабость и усталость. | В этом сроке почти все важные органы сформированы. Далее они только совершенствуются, растут и развиваются. |
| 9 | Токсикоз ещё сильнее мучает беременную женщину, что может привести к потере веса. Наблюдается набухание молочных желез. | Заканчивается эмбриональная стадия развития малыша. У ребёнка закладывается гипофиз и мозжечок. |
| 10 | Если токсикоз у женщины сопровождается рвотой, то она теряет в весе. Если же токсикоз отсутствует — женщина прибавляет в весе 1,5–2 кг. | Часть органов у ребёнка уже работает — это кишечник, почки, печень и поджелудочная железа. Также малыш может двигаться и глотать. |
| 11 | Гормональный баланс приходит в норму, усиливаются обменные процессы, увеличивается объём циркулирующей крови. | У малыша развивается хватательный рефлекс, завершается формирование грудины, диафрагмы и гениталий. Начинает работать кишечник малыша, а его печень уже производит кровь. |
| 12 | Может возникнуть пигментация, тёмная линия от пупка до лобка, которая после родов пройдет. | Ребёнок активно развивается. Умеет переворачиваться, открывать рот и шевелить пальцами. Оформляются половые органы, печень начинает вырабатывать желчь. |
| 13 | Матка увеличивается в размерах и поднимается в брюшную полость. | Активно формируется костная система, а дыхательная уже хорошо сформирована. Хорошо развита щитовидная железа, а поджелудочная вырабатывает первый инсулин. |
| 14 | Организм женщины готовится к роли матери, и просыпается желание приготовить уголок для малыша. | Личико уже похоже на новорождённого. Развиваются вкусовые рецепторы малыша. |
| 15 | Токсикоз отступает, нормализуется мочеиспускание, однако могут начаться судороги ног, что может свидетельствовать о недостатке кальция, магния или калия. | Формируется кора головного мозга, центральная нервная система, развиваются железы внутренней секреции плода, развивается дыхательная система, сформированы вкусовые рецепторы. |
| 16 | В связи с изменением гормонального фона, а именно в связи повышением гормона эстрогена, который провоцирует набухание слизистых носа, у 30% женщин может возникнуть ринит беременных. | Выполняют свои функции печень, почки и мочевой пузырь. В состав крови входят все необходимые элементы: эритроциты, лимфоциты и моноциты. |
| 17 | Женщина набирает от 3 до 6 кг. В связи с этим увеличивается нагрузка на ноги, которые начинают отекать и болеть. | Сформирован орган слуха, завершается образование проводящей системы сердца, развивается глотательный рефлекс. Кожа покрывается специальным пушком. Кожа покрывается специальным пушком. |
| 18 | Прибавка в весе провоцирует появление болей в спине и пояснице. Могут появиться выделения из влагалища. | Сформирована иммунная система малыша и органы слуха, активно работает сердце. |
| 19 | В связи с тем, что для полноценного развития малыша необходимо много кальция, а при его недостатке он берётся из зубов женщины, будущая мама должна обратить внимание на их состояние. Желательно посещение стоматолога. | Развивается головной мозг, налаживаются связи между нервной системой и мышцами. Создаётся дыхательная система малыша, которая включает легкие, бронхи и бронхиолы. |
| 20 | Увеличиваются выделения из влагалища. Возможно развитие варикоза | У ребёнка формируется подкожная жировая клетчатка. |
| 21 | Увеличенная матка может спровоцировать появление изжоги, а растущий живот — боли в спине и растяжки. | Эндокринные железы выполняют свои функции, развивается нервная система, работает пищеварительный тракт.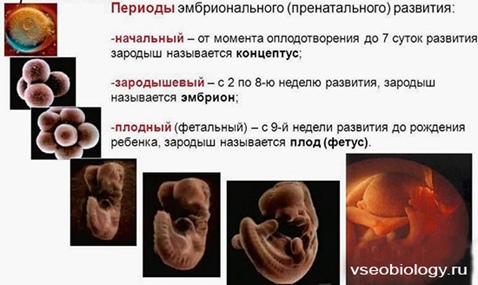 Начинает работать селезёнка. Начинает работать селезёнка. |
| 22 | У женщины меняется походка, появляются отёки и варикоз. Справиться с ними помогут ванночки из травяных настоев или массаж. | Все внутренние органы малыша слаженно работают, а печень начинает вырабатывать разнообразные ферменты. |
| 23 | Женщине следует начать подготовку к родам и уделить достаточно внимания своему физическому состоянию. | Поджелудочная железа начинает вырабатывать гормоны, в том числе главный из них — инсулин. |
| 24 | Появляется риск развития анемии, в связи с чем женщине нужно уделить внимание своему питанию. Оно должно быть полноценным и содержать достаточное количество витаминов и минералов. | Сформированы все органы чувств. Малыш начинает подготавливаться к появлению на свет. |
| 25 | Будущая мама набирает вес, усиливается проявление пигментации: околососковая зона темнеет и чётче проявляется полоска от пупка до лобка. | Завершается развитие костного мозга, однако костная ткань формируется и дальше. Частота сердцебиений плода 140–150 ударов в минуту. Частота сердцебиений плода 140–150 ударов в минуту. |
| 26 | Не лишним будет приобрести дородовой бандаж. Он поможет снять нагрузку с позвоночника. | Формируются зачатки зубов, укрепляется костный аппарат, увеличиваются мышцы. |
| 27 | Часто женщину преследуют запоры. У многих повышается давление, а также может быть ощущение жара или чрезмерная потливость. | Малыш пропорционально развит, его внешность, как у новорожденного ребёнка |
| 28 | Из-за увеличения веса появляются боли в пояснице, которые охватывают бедро, иногда даже доходят до лодыжки. Нехватка кальция в организме будущей матери может спровоцировать возникновение судорог. | Малыш продолжает расти и развиваться. Дыхательная система полностью сформирована. |
| 29 | Увеличение веса будущей мамы и сдавливание нижней тазовой вены провоцируют нарушение оттока крови от нижней части тела женщины. Это в свою очередь ведёт к варикозу, геморрою и запору. А увеличенная матка может вызвать появление отдышки и изжоги. А увеличенная матка может вызвать появление отдышки и изжоги. | Кровь включает все необходимые вещества, она может переносить кислород, защищать от инфекций и кровотечения. |
| 30 | Скопившийся в организме беременной женщины высокий уровень прогестерона провоцирует сверхчувствительность и нагрубание молочных желез. | Дыхательная система сформирована, теперь ребёнок тренирует лёгкие, чтобы при рождении он смог дышать. |
| 31 | Женщинам следует обратить внимание на регулярность стула, у многих он нарушается и сопровождается метеоризмом. Значительно увеличенная матка не даёт женщине отдыхать на спине. В таком положении у неё кружится голова и становится плохо. | Активно развивается головной мозг. Вес внутренних органов увеличивается. |
| 32 | Малыш достаточно вырос и теперь ворочаясь в животике доставляет маме неудобства. Многие беременные женщины ворочаются всю ночь, так и подобрав удобную позу для сна. | Формируется иммунная система малыша.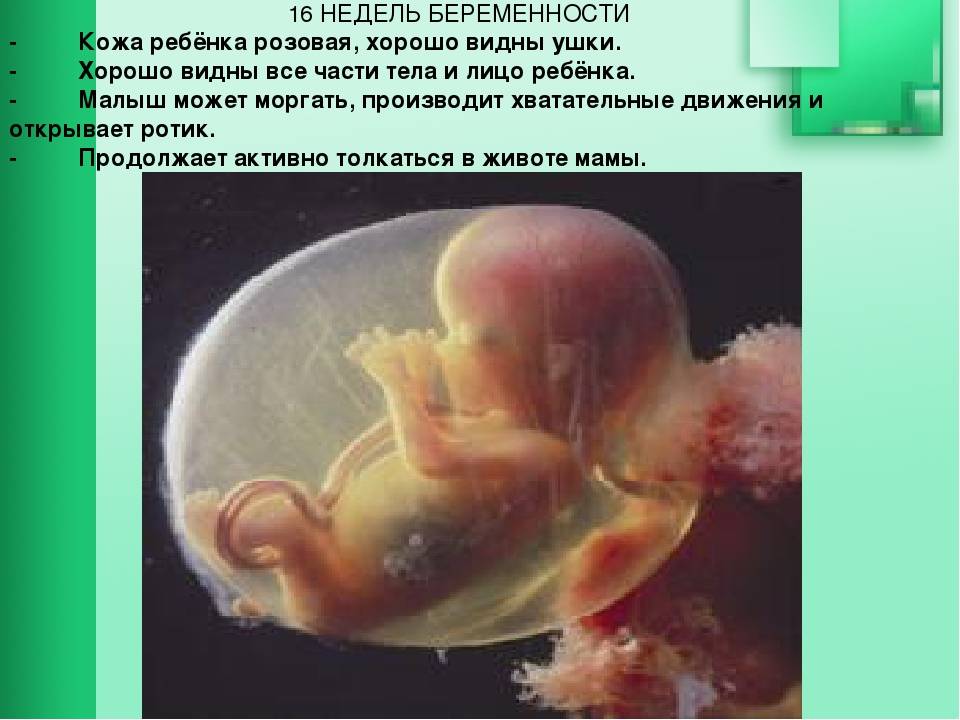 Сейчас при получении иммуноглобулинов от мамы органы малыша начинают вырабатывать антитела, создавая себе защиту на первые месяцы после рождения. Сейчас при получении иммуноглобулинов от мамы органы малыша начинают вырабатывать антитела, создавая себе защиту на первые месяцы после рождения. |
| 33 | Теперь все мысли женщины занимают предстоящие роды. Она становится тревожной и беспокойной. Недостаток кальция, а также накопленная лишняя жидкость в организме провоцируют появление судорог. | Малыш уже достаточно вырос и достаточно жизнеспособен. Если вдруг у женщины начнутся преждевременные роды — новорождённый сможет самостоятельно существовать. |
| 34 | У многих женщин случаются маточные сокращения, их ещё называют ложными схватками. Матка будущей мамы в несколько десятков раз увеличилась. | Малыш уже готов получить первую пищу, а пока его кишечник получает только околоплодные воды, которые перерабатываются в первородный кал — меконий. При рождении меконий выйдет из организма новорождённого. |
| 35 | Огромная нагрузка ложится на организм женщины в течении беременности.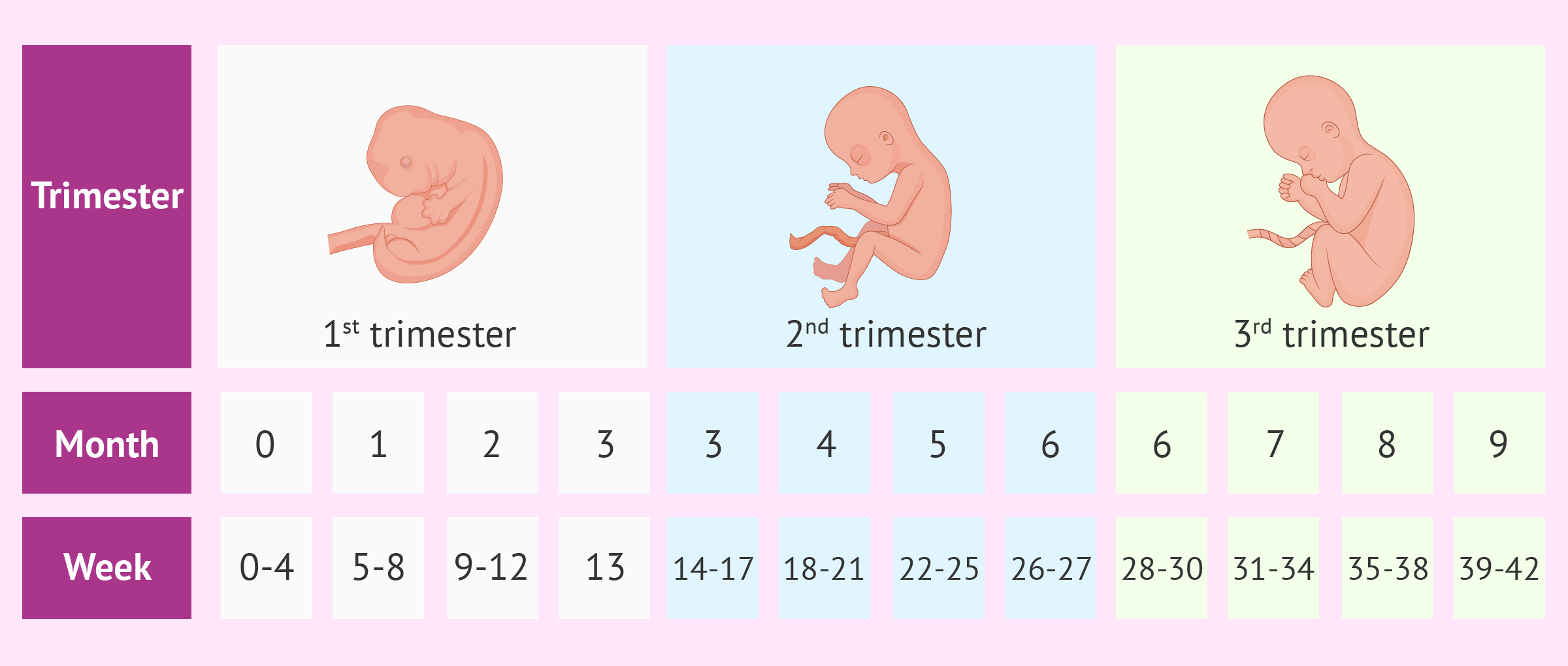 И она не только физическая, но и психологическая. Женщины рассеяны, забывчивы, им тяжело сосредоточиться. И она не только физическая, но и психологическая. Женщины рассеяны, забывчивы, им тяжело сосредоточиться. | Наблюдается развитие надпочечников, которые содержат гормоны, отвечающие за водно-солевой и минеральный обмен. |
| 36 | Происходит постепенное старение плаценты. Интенсивное старение плаценты может вызвать гипоксию плода (кислородное голодание), что в свою очередь приведёт к нарушению развития и роста. | Ребёнок уже достаточно подрос и ему уже тесно в утробе матери. Движения его скованны, а толчки и повороты болезненны для мамы. |
| 37 | Начинает выделяться слизистая пробка. В течении беременности она играла защитную роль. Шейка матки начинает подготавливаться к расширению. | Малыш уже готов встретиться с мамой. Нервная система продолжает развиваться. |
| 38 | Плод начинает продвигаться вниз, и оказывает давление на кости таза. Это вызывает боль у женщины. Грудь женщины наливается, а соски становятся очень чувствительными. | Мышцы у ребёнка в необходимом тонусе. Малыш продолжает ждать встречи. |
| 39 | Боль в спине и пояснице, отёки и запоры, варикоз и изжога продолжают беспокоить беременную женщину. | В ожидании встречи малыш продвигается в полость таза матери. |
| 40 | Идеальный вариант — роды. Даже если они не произошли на этой неделе, матка всё-таки уже опустилась, тем самым облегчив состояние беременной женщины. Теперь будущей маме легче дышится, а активно заработавший желудок устраняет проявление изжоги. Опустившийся плод давит на половые органы, и женщина испытывает тяжесть и давление в промежности. | Значительно состарившаяся плацента уже не в состоянии выполнять возложенные на неё функции. Это очень опасно для будущего малыша, так как недостаток кислорода приводит к проблемам с работой мозга и внутренних органов. |
| 41 | В идеале женщина уже должна была родить. Организм постоянно к этому готовится. Если женщина не сделала этого раньше, то в срочном порядке нужно приступить к подготовке груди к вскрамливанию. | Малыш готов родиться, ему не хватает места в животике, он не может даже пошевелиться. |
И вот долгожданная встреча наступила.
Самые незабываемые впечатления — объятия новорождённого ребёнка
Я, как мама троих детей, могу сказать только хорошее от беременности. Несмотря на токсикоз на ранних сроках, мне нравилось ощущение зарождаемой жизни. Чтобы сильно не поправляться, я ходила на работу пешком. Это занимало где-то 40 минут ходьбы. Во-первых, свежий воздух, во-вторых, такие необходимые во время беременности физические нагрузки. А какое счастье, когда малыш шевелится. Ни с чем не сравнимые ощущения. Очень понимаю женщин, у которых много детей. Эти маленькие человечки дарят огромную радость и счастье.
31-40 недели
31 неделя
Весить ребенок может уже больше 1,5 кг. Печень приобретает способность очищать кровь.
Выработка сурфактанта продолжается. Налаживается связь между периферическими нервными клетками и головным мозгом.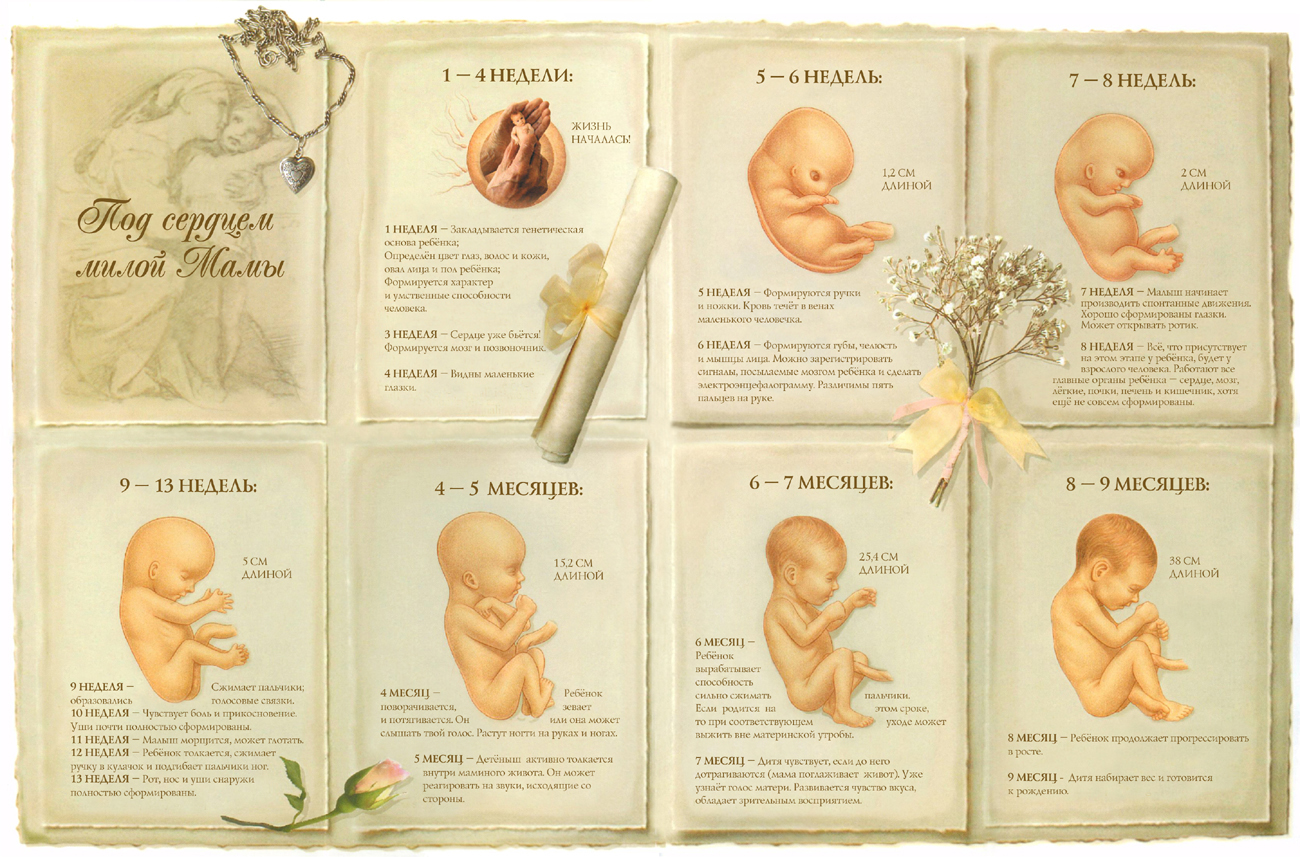 Дотронувшись до роговицы, малыш обязательно зажмурится. Календарь внутриутробного развития постепенно завершается.
Дотронувшись до роговицы, малыш обязательно зажмурится. Календарь внутриутробного развития постепенно завершается.
32 неделя
Фаза активного роста продолжается. Органы, системы полноценно работают. Кожа и внешность приобретают знакомый облик. Постепенно исчезает лануго – первородный пушок.
Малыш окончательно занимает положение для родов. Череп остается мягким.
33 неделя
На это время вес достигает 2000 г. Продолжают наращиваться мышцы и подкожный жир. Части тела становятся более пропорциональными, многие системы тела работают полноценно. Ребенок способен выражать эмоции. Почки подготавливаются к своей главной функции – фильтрации.
34 неделя
Развитие плода подходит к концу. Индивидуальные черты становятся все явнее. Тренировки желудочно-кишечного тракта проходят активнее.
35 неделя
К этим дням органы практически не развиваются. Активность наблюдается в плане наращивания мышечной и жировой ткани. Еженедельно малыш набирает до 220 г. Кожный покров лишается лануго, полностью разглаживается. Плечи округляются.
Еженедельно малыш набирает до 220 г. Кожный покров лишается лануго, полностью разглаживается. Плечи округляются.
36 неделя
Организм продолжает совершенствоваться. В печени продолжает накапливаться железо, отлаживаются жизненно важные системы. Ребенок активно сосет палец, подготавливаясь к предстоящему сосанию груди. Большая часть детей занимает головное предлежание, то есть головкой вниз.
37 неделя
Плод полностью сформировался. Желудочно-кишечный тракт готов к приему, перевариванию пищи, активизируется перистальтика. Налажены теплообменные процессы. Легкие созревшие. В печени накапливается железо. Рост и вес увеличиваются еженедельно.
38 неделя
Ребенок готов к появлению на свет. У детей мужского пола яички опускаются в мошонку. Кожа приобретает розовый оттенок.
39 неделя
Плод полностью сформирован, его органы и системы готовы к самостоятельному функционированию. Развита реакция на звуки, свет. Первородной смазки на поверхности кожи нет.
Ваш ребенок в утробе матери: развитие плода по неделям
Редакция BabyCenter стремится предоставить самую полезную и достоверную информацию о беременности и воспитании детей в мире. При создании и обновлении контента мы полагаемся на достоверные источники: уважаемые организации здравоохранения, профессиональные группы врачей и других экспертов, а также опубликованные исследования в рецензируемых журналах. Мы считаем, что вы всегда должны знать источник просматриваемой информации. Узнайте больше о наших редакционных правилах и правилах медицинского обзора.
Открытые источники: AAFP. 2011a. Развитие вашего ребенка: первый триместр. Американская академия семейных врачей. https://familydoctor.org/your-babys-development-the-first-trimester/ [дата обращения: декабрь 2021 г.]
AAFP. 2011b. Развитие вашего ребенка: второй триместр. Американская академия семейных врачей. https://familydoctor.org/your-babys-development-the-second-trimester/ [дата обращения: декабрь 2021 г. ]
]
AAFP. 2011c. Развитие вашего ребенка: третий триместр.Американская академия семейных врачей. https://familydoctor.org/your-babys-development-the-third-trimester/ [дата обращения: декабрь 2021 г.]
ACOG. 2015. FAQ156. Пренатальное развитие: как растет ваш ребенок во время беременности. Американский колледж акушеров и гинекологов. [Доступ в декабре 2021 г.]
Клиника Мэйо. 2015. Развитие плода: 2 триместр. https://www.mayoclinic.org/healthy-lifestyle/pregnancy-week-by-week/in-depth/fetal-development/art-20046151 [по состоянию на декабрь 2021 г.]
Клиника Мэйо.2014a. Развитие плода: I триместр. https://www.mayoclinic.org/healthy-lifestyle/pregnancy-week-by-week/in-depth/prenatal-care/art-20045302 [по состоянию на декабрь 2021 г.]
Клиника Мэйо. 2014b. Развитие плода: третий триместр. https://www.mayoclinic.org/healthy-lifestyle/pregnancy-week-by-week/in-depth/fetal-development/art-20045997 [по состоянию на декабрь 2021 г.]
MedlinePlus (ADAM).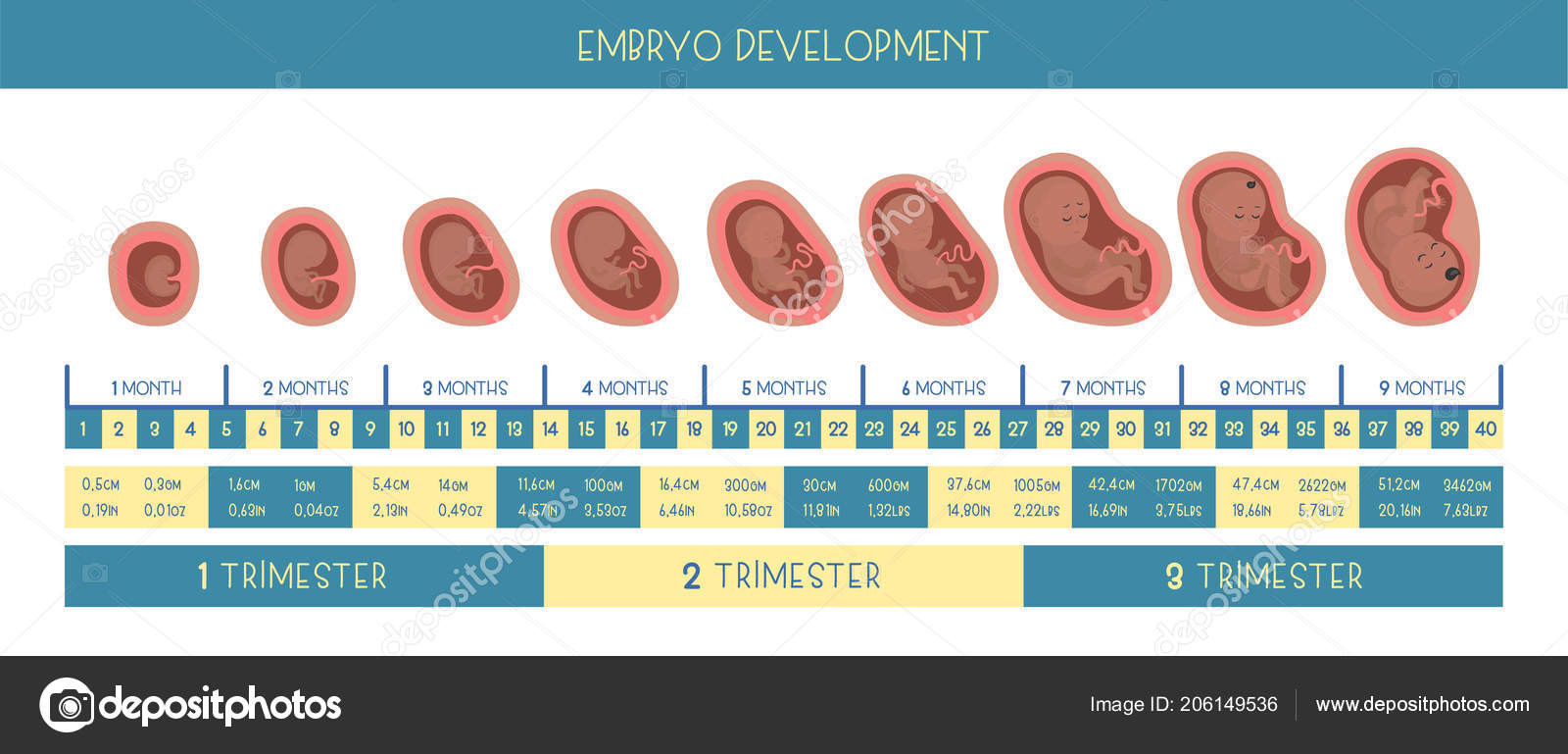 2015. Развитие плода. https://medlineplus.gov/ency/article/002398.htm [по состоянию на декабрь 2021 г.]
2015. Развитие плода. https://medlineplus.gov/ency/article/002398.htm [по состоянию на декабрь 2021 г.]
OWH.2010. Этапы беременности. Управление США по охране здоровья женщин. https://www.womenshealth.gov/pregnancy/youre-pregnant-now-what/stages-pregnancy [по состоянию на декабрь 2021 г.]
7 недель беременности: развитие ребенка, симптомы и признаки
Знайте признаки
Даже если вы еще никому не говорите, что беременны, ваш ребенок обязательно скажет вам. Не так много слов, но так много симптомов беременности. Например, тянущая тошнота при беременности, которая преследует вас днем и ночью, или весь этот избыток слюны, скапливающийся у вас во рту (я истекаю слюнями?).
Есть еще один признак ранней беременности, который нельзя пропустить, особенно когда вы изо всех сил пытаетесь застегнуть блузку на своей постоянно растущей груди (это действительно мои?).
Ваша опухшая грудь Хотя ваш ребенок размером с чернику, ваша грудь, вероятно, больше похожа на дыню. Некоторые женщины на седьмой неделе беременности выросли на полный размер чашки — это было бы хорошей новостью, если бы эти сиськи не были такими неприятно нежными, покалывающими и болезненными. Виновник? Опять эти непослушные, но необходимые гормоны беременности, эстроген и прогестерон.
Некоторые женщины на седьмой неделе беременности выросли на полный размер чашки — это было бы хорошей новостью, если бы эти сиськи не были такими неприятно нежными, покалывающими и болезненными. Виновник? Опять эти непослушные, но необходимые гормоны беременности, эстроген и прогестерон.
В груди также накапливается жир, и кровоток в этой области увеличивается. Ваши соски могут выступать немного больше, чем обычно, но они настолько чувствительны и нежны, что могут причинить боль при прикосновении.
Ареола, темная область вокруг соска, уже стала темнее и больше — и в ближайшие месяцы будет продолжать расти и становиться более яркой.
Вы также заметите маленькие пятна, похожие на мурашки по коже на ареоле. Эти бугорки, называемые бугорками Монтгомери, представляют собой сальные железы, снабжающие ареолу смазкой.
И если вам интересно, почему происходят все эти изменения, вот ваш ответ: все они необходимы для важной задачи грудного вскармливания вашего новорожденного примерно через 33 недели!
Как справиться с отвращением к еде
Если один взгляд на куриную грудку в наши дни заставляет вас вылететь за дверь — или если запах швейцарского сыра заставляет ваш пищеварительный тракт йодль страдать, — вы в хорошей компании.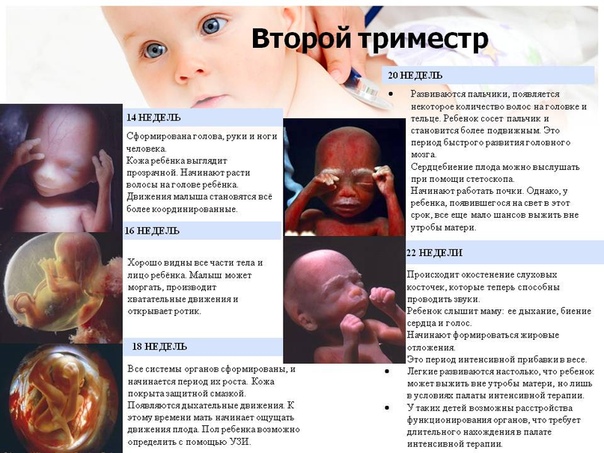 Отвращение к пище во время беременности не только очень распространено, но и сбивает с толку, особенно когда некогда любимая еда внезапно оставляет вас холодным и вызывает тошноту.
Отвращение к пище во время беременности не только очень распространено, но и сбивает с толку, особенно когда некогда любимая еда внезапно оставляет вас холодным и вызывает тошноту.
Лучший совет: всегда учитывайте свои новые вкусы. Придерживайтесь скучной и скучной еды, ищите заменители той еды, к которой вы испытываете отвращение — подумайте о лебеде вместо белка, если вы не переносите вид или запах мяса — и радуйтесь, если вы испытываете отвращение к продуктам, которых следует избегать так или иначе.
Беременность неделя за неделей
Проведите до
заранее
Узнайте, как растет ваш ребенок каждую неделю во время беременности. Выберите свою неделю.
1-2 недели
Зачатие (также называемое оплодотворением) обычно происходит примерно через 2 недели после начала вашего последнего менструального цикла (также называемого LMP).
 Зачатие — это когда мужская сперма оплодотворяет женскую яйцеклетку. Зачатие происходит в одной из ваших маточных труб.Это трубки между яичниками и маткой.
Зачатие — это когда мужская сперма оплодотворяет женскую яйцеклетку. Зачатие происходит в одной из ваших маточных труб.Это трубки между яичниками и маткой.Вы можете не знать точный день беременности. Вот почему медицинские работники используют ваш LMP, чтобы узнать, как долго вы беременны.
3-4 недели
Оплодотворенная яйцеклетка движется по маточным трубам к матке и прикрепляется к слизистой оболочке матки (это называется имплантацией).После имплантации она начинает расти и формируется плацента. Плацента прорастает в матке и снабжает ребенка пищей и кислородом через пуповину.

5 неделя
Формируется нервная трубка вашего ребенка.Нервная трубка становится головным, спинным мозгом и позвоночником вашего ребенка. Начинают появляться крошечные бутоны, которые становятся ручками и ножками вашего ребенка. Сердце и легкие вашего ребенка развиваются, и сердце вашего ребенка начинает биться.
6 неделя
Сердце вашего ребенка бьется примерно 105 раз в минуту.
 Ее нос, рот, пальцы рук, ног и уши формируются и начинают принимать форму.
Ее нос, рот, пальцы рук, ног и уши формируются и начинают принимать форму.7 неделя
Кости вашего ребенка начинают формироваться, но остаются мягкими. Они затвердевают по мере того, как вы продвигаетесь во время беременности.У нее теперь есть веки, но они остаются закрытыми. Гениталии вашего ребенка начинают формироваться.
8 неделя
Все основные органы и системы вашего ребенка развиваются.
 Плацента работает.
Плацента работает.9 неделя
Появляются крошечные бутоны, которые становятся зубами вашего ребенка. Ваш ребенок сейчас приближается к ½ дюйма в длину.
10 неделя
Пальцы рук и ног продолжают развиваться, а ногти у ребенка растут.Вы можете услышать сердцебиение вашего ребенка во время дородового осмотра.
11 неделя
Кости вашего ребенка начинают твердеть.
 Ее кожа все еще тонкая и прозрачная, но со временем она становится все менее прозрачной.Ее голова составляет примерно половину ее размера.
Ее кожа все еще тонкая и прозрачная, но со временем она становится все менее прозрачной.Ее голова составляет примерно половину ее размера.12 неделя
Руки вашего ребенка развиваются быстрее, чем ноги. Она двигается, но вы, возможно, еще не чувствуете ее движения. Она около 2 дюймов в длину и весит около ½ унции.
13 неделя
Это начало вашего второго триместра! Ваш ребенок быстро растет. Ее органы полностью сформированы и продолжают развиваться.
 На УЗИ это может выглядеть как дыхание и глотание вашего ребенка.
На УЗИ это может выглядеть как дыхание и глотание вашего ребенка.14 неделя
Ваш ребенок начинает двигать глазами. У нее развиваются нос и вкусовые рецепторы. Ее кожа начинает уплотняться, и под кожей начинают расти волосяные фолликулы. Ваш ребенок открывает и закрывает руки и подносит их ко рту.
15 неделя
Ваш малыш очень активен! Она переворачивается и крутится внутри вас. Вы можете почувствовать ее движение. Ее кости крепнут, и вы сможете увидеть их во время УЗИ.
 Почки вашего ребенка производят мочу, а его сердце перекачивает кровь.
Почки вашего ребенка производят мочу, а его сердце перекачивает кровь.16 неделя
Веки, верхняя губа и уши вашего ребенка развились. Она тебя слышит! Говорите или пойте с ней сколько угодно.Ваш ребенок составляет около 5 дюймов в длину и весит около 5 унций.
17 неделя
Ваш ребенок начинает добавлять жир в свое тело! Жир дает вашему ребенку энергию и помогает ему согреться после рождения.
 Верникс появляется на коже вашего ребенка. Это восковое или жирное водостойкое покрытие. Он защищает кожу вашего ребенка в утробе матери.
Верникс появляется на коже вашего ребенка. Это восковое или жирное водостойкое покрытие. Он защищает кожу вашего ребенка в утробе матери.18 неделя
Возможно, вам сделают первое УЗИ на этой неделе — это первый раз, когда вы можете «увидеть» своего ребенка! Возможно, вы сможете определить, мальчик или девочка у вашего ребенка, поэтому обязательно сообщите об этом своему врачу, если не хотите знать.
Ваш ребенок засыпает и просыпается в течение дня. Громкий шум и ваши движения могут разбудить ее. В ее коже есть лануго. Это мягкие тонкие волосы, которые помогают ей согреться в утробе матери.
19 неделя
Пинки и движения вашего малыша становятся сильнее! Если вы думаете, что чувствовали их раньше, вы действительно можете почувствовать ее движение сейчас.
 Она учится сосать, что ей нужно для кормления после рождения. Она может даже сосать большой палец в утробе матери.
Она учится сосать, что ей нужно для кормления после рождения. Она может даже сосать большой палец в утробе матери.20 неделя
Ногти вашего ребенка растут к кончикам пальцев.Ваш ребенок около 10 дюймов в длину и весит около 1 фунта.
21 неделя
Пальцы рук и ног вашего ребенка полностью сформированы, включая отпечатки пальцев рук и ног. Ваш ребенок теперь может глотать, а время от времени может даже икать! Вы можете ощущать это как регулярные резкие движения.

22 неделя
Веки вашего ребенка по-прежнему закрыты, но глаза движутся за ними. У нее начинают развиваться слезные протоки, и могут появляться брови. Ваш ребенок может резко пошевелиться, когда услышит громкие звуки.
23 неделя
Ваш ребенок может распознавать звуки, например ваш голос. Если вы поговорите с малышом, вы можете почувствовать его движение!
24 неделя
Мышцы вашего ребенка продолжают расти.
 У нее могут появиться волосы на голове. Ее легкие полностью сформированы, но она еще не готова дышать вне матки. Она около 12 дюймов в длину и может весить чуть больше фунта.
У нее могут появиться волосы на голове. Ее легкие полностью сформированы, но она еще не готова дышать вне матки. Она около 12 дюймов в длину и может весить чуть больше фунта.25 неделя
Ваш ребенок быстро растет, когда вы начинаете свой третий триместр! У нее быстро развивается нервная система.Нервная система — это головной, спинной мозг и нервы. Это помогает вашему малышу двигаться, думать и чувствовать. Ваш ребенок добавляет больше жира на свое тело, благодаря чему его кожа выглядит гладкой и менее морщинистой.
26 неделя
Тело вашего ребенка вырабатывает меланин — вещество, которое придает цвет ее коже и защищает ее от солнца после рождения.
 Ее легкие начинают вырабатывать сурфактант. Это вещество помогает легким вашего ребенка подготовиться к дыханию.
Ее легкие начинают вырабатывать сурфактант. Это вещество помогает легким вашего ребенка подготовиться к дыханию.27 неделя
Ваш ребенок много пинается и растягивается. Ее легкие и нервная система продолжают развиваться.
28 неделя
У вашего ребенка есть ресницы, и он может открывать и закрывать глаза. Ваш ребенок около 14 дюймов в длину и весит около 2,5 фунтов.
29 неделя
Ваш малыш начинает быстро полнеть! За последние 2,5 месяца беременности ваш ребенок набирает примерно половину своего веса при рождении.
 Обязательно ешьте здоровую пищу, чтобы у вашего ребенка были питательные вещества, необходимые для роста.
Обязательно ешьте здоровую пищу, чтобы у вашего ребенка были питательные вещества, необходимые для роста.30 неделя
Ваш ребенок начинает терять лануго, мягкие тонкие волосы, покрывающие его тело. У нее также может быть много волос на голове.
31 неделя
Мозг вашего ребенка быстро растет и развивается. Теперь ее мозг может помочь контролировать тепло ее тела.
32 неделя
По мере того как ваш ребенок набирает жир на теле, его кожа перестает быть прозрачной.
 Ваш ребенок около 18 дюймов в длину и может весить около 5 фунтов.
Ваш ребенок около 18 дюймов в длину и может весить около 5 фунтов.33 неделя
Ваш ребенок все еще набирает вес и растет. По мере приближения срока родов она набирает около ½ фунта в неделю.
34 неделя
Верникс, восковое жирное покрытие, которое защищает кожу вашего ребенка в утробе матери, начинает становиться толще. Большинство младенцев принимают позу вниз головой, чтобы подготовиться к схваткам и родам.
 Это может произойти на этой неделе или в ближайшие несколько недель.
Это может произойти на этой неделе или в ближайшие несколько недель.неделя 35
Мозг и легкие вашего ребенка все еще развиваются. Мозг ребенка в 35 недель весит всего две трети от того, что он будет весить в 39-40 недель.Если ваша беременность протекает нормально, подождите, пока роды начнутся сами по себе. Если вы планируете запланировать кесарево сечение или индукцию родов до 39 недель, это должно быть сделано только по медицинским показаниям.
36 неделя
В утробе начинает тесниться! Хотя вашему ребенку не хватает места, чтобы делать много сальто или перекатывания, вы все равно чувствуете, как он пинается и растягивается.
 Если вы заметили изменения в том, как часто ваш ребенок двигается, позвоните своему врачу. Ваш ребенок весит от 6 до 7 фунтов.
Если вы заметили изменения в том, как часто ваш ребенок двигается, позвоните своему врачу. Ваш ребенок весит от 6 до 7 фунтов.37 неделя
Важные органы, такие как мозг, легкие и печень вашего ребенка, все еще развиваются.Ваш ребенок все еще набирает вес. Если ваша беременность протекает нормально, лучше оставаться беременной не менее 39 недель. Роды, запланированные до 39 недель, должны происходить только по медицинским показаниям.
38 неделя
Мозг вашего ребенка все еще развивается.
 Ее печень и легкие все еще растут. Размер вашего ребенка может вызывать у вас дискомфорт. Повесить там! Если ваша беременность протекает нормально, подождите, пока роды начнутся сами по себе.
Ее печень и легкие все еще растут. Размер вашего ребенка может вызывать у вас дискомфорт. Повесить там! Если ваша беременность протекает нормально, подождите, пока роды начнутся сами по себе.неделя 39
Вы и ваш ребенок дожили до 39 недель! Отлично! Ваш ребенок доношен.Она сообщит вам, когда будет готова родиться. Позвоните своему врачу, если вам кажется, что у вас роды.
40 неделя
Поздравления с 40 неделями! Ваш ребенок готов родиться.
 Ваш ребенок успел полностью развиться и готов встретиться с вами лицом к лицу.Позвоните своему врачу, если вам кажется, что у вас роды. Ваш ребенок от 18 до 20 дюймов в длину и весит от 6 до 9 фунтов.
Ваш ребенок успел полностью развиться и готов встретиться с вами лицом к лицу.Позвоните своему врачу, если вам кажется, что у вас роды. Ваш ребенок от 18 до 20 дюймов в длину и весит от 6 до 9 фунтов.
Узнайте, как растет ваш ребенок и как меняется ваше тело во время беременности. И узнайте, почему, если у вас здоровая беременность, для вашего ребенка лучше всего быть беременным в течение как минимум 39 недель.
Щелкните изображение ниже, чтобы просмотреть нашу инфографику. Узнайте, почему беременность в течение как минимум 39 недель дает вашему ребенку время, необходимое для роста и развития. Узнайте о признаках и симптомах преждевременных родов и о том, что вы можете сделать, если они у вас есть.
Узнайте о признаках и симптомах преждевременных родов и о том, что вы можете сделать, если они у вас есть.
Питание, вес и фитнес
‘) документ.write (») }Фотографии бластоцисты ЭКО и фотографии эмбрионов на стадии бластоцисты
Определение бластоцисты:
Изображение высококачественного увеличенного эмбриона бластоцисты человека через 5 дней после оплодотворения
Группа клеток в области от 10 до 12 часов представляет собой внутреннюю клеточную массу (ICM), которая становится плодом
Клетки трофэктодермы (TE), которые будут формироваться плацента окружает полость для жидкости
Заполненная жидкостью полость бластоцеля находится в центре
Развитие бластоцисты и оценка качества бластоцисты (или оценка)
- Бластоциста состоит из 3 различных частей — двух типов клеток и полости для жидкости (см.
 Рисунок выше)
Рисунок выше) - По мере развития бластоцист клетки в двух компонентах делятся, и полость для жидкости увеличивается
- При продолжающемся развитии бластоцисты эмбрион расширяется, оболочка истончается, и он вылупляется из оболочки
- После этого может начаться имплантация бластоцисты в слизистую оболочку матки
Наша клиника ЭКО и многие другие клиники, которые проводят культивирование и перенос бластоцист, используют систему оценки бластоцист, первоначально разработанную и опубликованную доктором.Дэвид Гарднер в конце 1990-х. Доктор Гарднер известен тем, что первым разработал коммерчески доступную систему сред для культивирования эмбрионов, которая поддерживает высокие темпы развития жизнеспособных бластоцист. Существуют и другие системы оценки бластоцист, но эта наиболее широко используется.
Система оценки бластоцист Гарднера присваивает 3 отдельных балла качества каждому эмбриону бластоцисты:
- Стадия развития бластоцисты — статус разрастания и вылупления
- Оценка внутренней клеточной массы (ICM) или качество
- Оценка Trophectoderm (TE) или качество
| Расширение класса | Развитие и стадия бластоцисты |
| 1 | Полость бластоцеля меньше половины объема эмбриона |
| 2 | Полость бластоцеля более половины объема |
| 3 | Полная бластоциста, полость полностью заполняет эмбрион |
| 4 | Расширенная бластоциста, полость больше эмбриона |
| 5 | Вылет из скорлупы |
| 6 | Вылупившийся из скорлупы |
| Марка ICM | Качество внутренней клеточной массы |
| А | Много ячеек, плотно упакованных |
| B | Несколько ячеек, свободно сгруппированных |
| С | Очень мало ячеек |
| Класс TE | Качество трофэктодермы |
| А | Множество ячеек, образующих связный слой |
| B | Мало клеток, образующих рыхлый эпителий |
| С | Очень мало крупных ячеек |
Бластоцистам дается оценка качества для каждого из 3 компонентов, и оценка выражается с указанием степени расширения на первом месте, степени внутренней клеточной массы на втором и третьего уровня на уровне трофэктодермы.
Например, оценка качества бластоцисты 4AB означает, что бластоциста расширена (степень 4), имеет много плотно упакованных клеток во внутренней клеточной массе (степень A) и имеет трофэктодерму с небольшим количеством клеток, образующих рыхлый эпителий (степень B ). См. Примеры изображений оценки бластоцисты ниже.
Существуют и другие системы оценки бластоцист, в том числе оценка, которую мы используем в нашей программе ЭКО (см. Ниже). Некоторые используют больше буквенных оценок, чем система Гарднера. Например, некоторые клиники присваивают составным клеткам оценки D или даже E в дополнение к оценкам A, B и C, описанным выше.
Мы видели записи из некоторых лабораторий, в которых бластоцистам присваивается однобуквенная оценка, а не числа вообще. Например, взрывы просто классифицируются как A, B или C и т. Д. Эта система легче справляется персоналу лаборатории, но за счет того, что она менее наглядна. Также наблюдается некоторая потеря корреляции между классификацией бластоцист и ожиданиями успешного исхода беременности.
Оценка эмбрионов бластоцисты полезна. Однако способность эмбриона продолжить нормальное развитие, имплантировать и привести к рождению здорового ребенка трудно предсказать, основываясь только на оценке.
Оценка хромосомного статуса эмбриона с использованием доимплантационного генетического тестирования на анеуплоидию (PGT-A) вместе со стандартной морфологической оценкой является текущим золотым стандартом для выбора «лучшего» эмбриона для переноса.
Ранняя бластоциста Полость Ранняя бластоциста 1AB
очень маленький = не могу еще оценить полость очень маленькая = не могу еще оценить полость <1/2 объема эмбриона = 1
внутренняя клеточная масса = не могу еще оценить внутреннюю клеточную массу = не могу еще оценить внутреннюю клеточную массу = A
Trophectoderm = Не могу еще оценить Trophectoderm = Не могу еще оценить Trophectoderm = B
Промежуточных изображений бластоцисты:
2BB 2BC 3BB
Полость> Полость> Полость
1/2 объема эмбриона = 2 1/2 объема эмбриона = 2 полностью заполняет эмбрион = 3
Масса внутренних клеток = B Масса внутренних клеток = B Масса внутренних клеток = B
Трофэктодерма = B Трофэктодерма = C Трофэктодерма = B
Большие расширенные изображения бластоцисты:
4AA 4AB 4BB
Лунка расширена = 4 Лунка расширена = 4 Лунка расширена = 4
Масса внутренних клеток = A Внутренняя масса клеток = A Внутренняя масса клеток = B
Трофэктодерма = A Трофэктодерма = B Трофэктодерма = B
Вылупившихся и вылупившихся изображений бластоцист:
| 5AA |
| Вылупление бластоцисты из оболочки = 5 Внутренняя масса клетки = A Трофэктодерма = A |
Изображение вылупившейся бластоцисты на 6-й день культивирования in vitro
Он почти полностью вылупился из своей раковины (см.
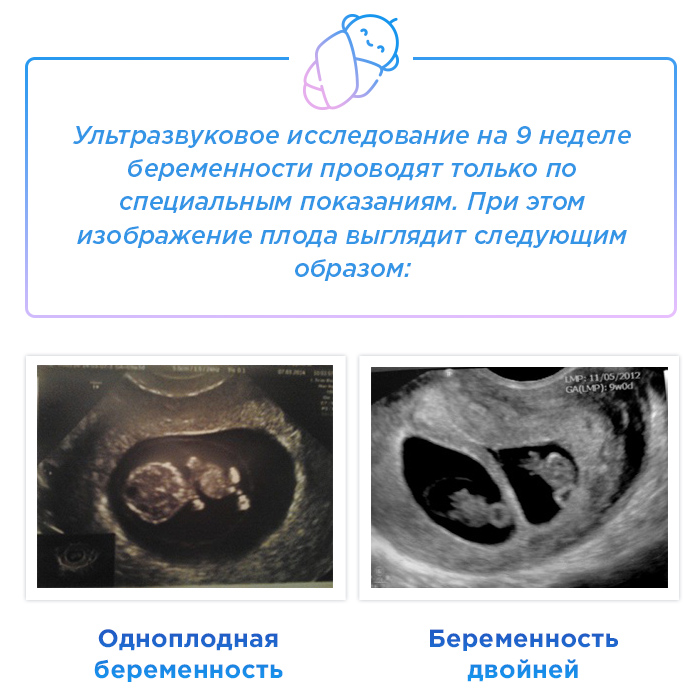 В нижнем левом углу изображения).
В нижнем левом углу изображения).После вылупления бластоциста она начинает вторгаться в слизистую оболочку матки для «имплантации».
Этот эмбрион имеет оценку качества 5AA (внутренняя клеточная масса, видимая внизу, находится вне плоскости фокуса).
Темные области вверху и внизу справа на фотографии — это тени в капле питательной среды.
| 6AA |
| Вылупление бластоцисты из оболочки = 6 Внутренняя клеточная масса = A Трофэктодерма = A |
Полностью вылупившаяся бластоциста
Этот эмбрион имеет оценку качества 6AA
Плотно упакованная внутренняя клеточная масса, видимая на 3–4 часах на этом рисунке
Здоровая бластоциста имплантируется в течение одного-четырех дней после переноса на пятый день, при этом инвазия клеток в слизистую оболочку матки происходит вскоре после вылупления бластоцисты.
Наша система оценки бластоцист в Advanced Fertility Center в Чикаго
- Мы используем модифицированную версию системы классификации Гарднера, потому что наши эмбриологи не могут ограничиваться только тремя уровнями классификации для клеток ICM и TE
- Степень расширения такая же, как и у Gardner .
- Мы используем 4 степени, A-D для ICM и TE.
- A — то же, что и Gardner A .
- B — это «не совсем А, но все же неплохо»
- C — это «не совсем B, но неплохо»
- D предназначен для очень небольшого количества ячеек и / или ячеек низкого качества
В чем разница между эмбрионом, плодом и младенцем?
Эта статья также доступна на следующих языках: português, español, Deutsch, français
Что нужно знать
Эмбриональная стадия начинается с оплодотворения и длится восемь недель
С 10-й недели беременности (если вы отсчитывают от начала последнего периода) до рождения — это стадия плода
При рождении происходит быстрый и сложный переход от зависимого плода к независимому новорожденному
Хотя вы, вероятно, слышите, как люди говорят о «младенце» «Когда кто-то беременен, существуют определенные термины, которые описывают разные стадии беременности. Когда яйцеклетка и сперматозоид встречаются, образуется зигота, которая быстро начинает делиться, превращаясь в эмбрион. По мере развития беременности эмбрион становится плодом. При рождении плод становится новорожденным или новорожденным. Может быть, нечасто слышать, как беременный человек говорит о своем эмбрионе или плоде в таких терминах, но мы все можем использовать те слова, которые нам наиболее удобны. Лучшее понимание эмбрионального и внутриутробного развития может расширить наш выбор слов.
Когда яйцеклетка и сперматозоид встречаются, образуется зигота, которая быстро начинает делиться, превращаясь в эмбрион. По мере развития беременности эмбрион становится плодом. При рождении плод становится новорожденным или новорожденным. Может быть, нечасто слышать, как беременный человек говорит о своем эмбрионе или плоде в таких терминах, но мы все можем использовать те слова, которые нам наиболее удобны. Лучшее понимание эмбрионального и внутриутробного развития может расширить наш выбор слов.
Как далеко я продвинулся?
Во-первых, примечание о том, как измеряется время этих различных стадий беременности.Гестационный возраст — это возраст (обычно в неделях) эмбриона или плода. Когда кто-то говорит, что у него 15 неделя беременности, например, это срок беременности его плода.
В клинических условиях, например, когда вы посещаете своего врача, гестационный возраст оценивается с первого дня последней менструации (LMP), потому что это обычно легко определить для беременной женщины (1, 2). Для эмбриологов (людей, изучающих развитие эмбрионов) гестационный возраст основан на сроках оплодотворения (2).
Для эмбриологов (людей, изучающих развитие эмбрионов) гестационный возраст основан на сроках оплодотворения (2).
Точную дату оплодотворения обычно труднее определить (за исключением случаев вспомогательных репродуктивных технологий, таких как экстракорпоральное оплодотворение или ЭКО). Оплодотворение обычно происходит в течение 12 часов после овуляции (2). Время овуляции во время менструального цикла может варьироваться, но клинический метод определения гестационного возраста предполагает, что она происходит на 14-й день 28-дневного цикла (1). Конечно, это предположение может быть неточным, потому что существует диапазон типичной продолжительности менструального цикла, а день овуляции может колебаться от цикла к циклу даже для одного и того же человека.
Это создает двухнедельное несоответствие между фактическим возрастом эмбриона или плода (который начинается с оплодотворения) и тем, как мы его оцениваем на основе чьей-то последней менструации. В этой статье мы будем использовать гестационный возраст, основанный на времени, прошедшем с последнего менструального цикла, что означает, что вы беременны на две недели в день, когда вы забеременели, если не указано иное.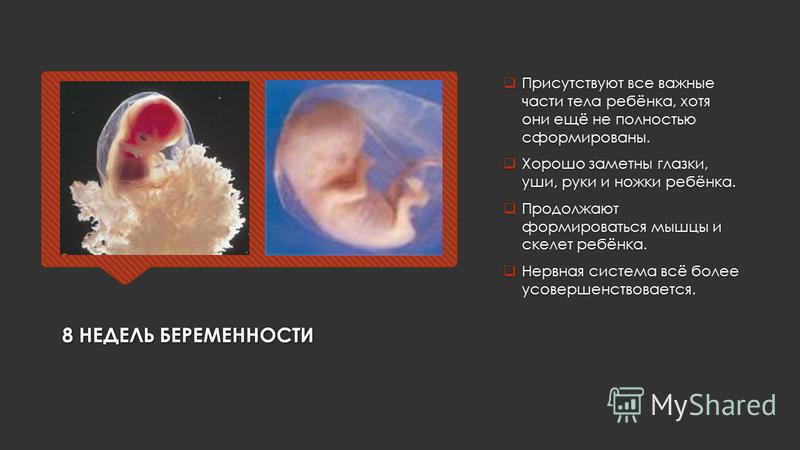
Загрузите Clue и включите режим беременности с помощью Clue Plus
4.8
2M + рейтинги
Что такое эмбрион?
Оплодотворение происходит, когда сперматозоид попадает в зрелый ооцит (яйцеклетка) (2). ДНК этих двух клеток объединяются, образуя зиготу (2). Зигота многократно делится на более мелкие эмбриональные клетки.
Если эмбрион содержит от 12 до 16 клеток, он называется морулой (2). Примерно через четыре дня после оплодотворения морула приближается к полости матки (внутри матки), в ней образуется жидкостный карман, называемый бластоцеле, формирующий карман жидкости, окруженный клетками (3).Эмбрион теперь называется бластоцистой (2).
Примерно через шесть дней после оплодотворения бластоциста обычно прикрепляется к эндометрию (слизистая оболочка матки) и в течение следующих нескольких дней проникает через эндометрий, чтобы принимать питательные вещества из окружающей среды (2). При успешной беременности обычно происходит прорастание норы или имплантация во время окна имплантации , которое является рецептивной фазой эндометрия. Это происходит через 5-6 дней после овуляции и закрывается через 3-4 дня (3).К концу 3-й недели беременности (при отсчете от последней менструации) эмбрион получает питательные вещества из кровоснабжения беременной (2). Эмбрион (а позже и плод) зависит от крови беременной (которая переносит кислород и питательные вещества) через плаценту . Плацента — это орган, специально образованный из слоя клеток бластоцисты, который называется трофэктодермой (3). Плацента — важный орган, образующийся внутри матки во время беременности, который выполняет несколько функций, например, доставляет питательные вещества и кислород к эмбриону или плоду и отводит отходы и углекислый газ через пуповину (2).Плацента также вырабатывает гормоны, которые поддерживают беременность, влияют на изменения в организме и обеспечивают плод, необходимый для роста и развития (3).
При успешной беременности обычно происходит прорастание норы или имплантация во время окна имплантации , которое является рецептивной фазой эндометрия. Это происходит через 5-6 дней после овуляции и закрывается через 3-4 дня (3).К концу 3-й недели беременности (при отсчете от последней менструации) эмбрион получает питательные вещества из кровоснабжения беременной (2). Эмбрион (а позже и плод) зависит от крови беременной (которая переносит кислород и питательные вещества) через плаценту . Плацента — это орган, специально образованный из слоя клеток бластоцисты, который называется трофэктодермой (3). Плацента — важный орган, образующийся внутри матки во время беременности, который выполняет несколько функций, например, доставляет питательные вещества и кислород к эмбриону или плоду и отводит отходы и углекислый газ через пуповину (2).Плацента также вырабатывает гормоны, которые поддерживают беременность, влияют на изменения в организме и обеспечивают плод, необходимый для роста и развития (3). Плацента обычно сохраняется на протяжении всей беременности, и ее либо выталкивают из матки при естественных родах, либо удаляют во время кесарева сечения при рождении плода.
Плацента обычно сохраняется на протяжении всей беременности, и ее либо выталкивают из матки при естественных родах, либо удаляют во время кесарева сечения при рождении плода.
Эмбриональная стадия длится восемь недель после оплодотворения (2). Это то же самое, что сказать, что эмбриональная стадия длится до десяти недель беременности, если считать с начала последней менструации.
Основные вехи на эмбриональной стадии (2):
Неделя 3: происходит имплантация
Неделя 4: зародыши центральной нервной системы образуются
Неделя 5: сердечная деятельность начинается в том, что станет сердце, глаза, уши и зачатки верхних конечностей (руки)
Неделя 6: зачатки нижних конечностей (ноги) начинают формироваться, руки и ступни начинают формироваться
Неделя 7: пальцы появляется
Неделя 8: веки образуются
Неделя 9: наружные гениталии начинают дифференцироваться
Что такое плод?
Стадия плода начинается на 10 неделе от последней менструации и длится до рождения (2). К началу этой стадии все основные системы органов сформированы, но еще не созрели (2). С этого момента плод в первую очередь будет расти, а ткани — созревать.
К началу этой стадии все основные системы органов сформированы, но еще не созрели (2). С этого момента плод в первую очередь будет расти, а ткани — созревать.
Не существует точных сроков «жизнеспособности» плода (или способности выживать вне матки), но плод, которому не менее 24 недель, может быть жизнеспособным, если ему будет оказана интенсивная терапия после рождения (2). До 30 недель беременности вероятность выживания плода ниже, чем у плода более старшего возраста, поскольку его легкие и мозг еще не созрели (2).
Основные вехи на стадии плода (2):
Недели 10-13: плод быстро растет, почки начинают вырабатывать мочу
Недели 14-17: сформировались наружные гениталии, скоординированные движения конечностей, кости затвердевают, начинается движение глаз
Неделя 18-21: видны брови и волосы на голове, формирование матки и влагалища плода
Неделя 22-26: плод набирает вес, есть ногти
Недели 27-30: легкие и мозг развиты до такой степени, что плод, скорее всего, выжил бы, если бы родился в этот момент и получил бы интенсивную терапию; веки открыты, ногти на ногах видны, плод набирает жир
Неделя 31-35: зрачки реагируют на свет
Недели 36-40: крепко сжимает, добавляет 14 граммов (около ½ унции) жира в день
Что такое новорожденный?
Переход от плода к новорожденному (также называемый новорожденным), который происходит при рождении, является сложным и должен происходить быстро, чтобы новорожденный смог выжить самостоятельно (4).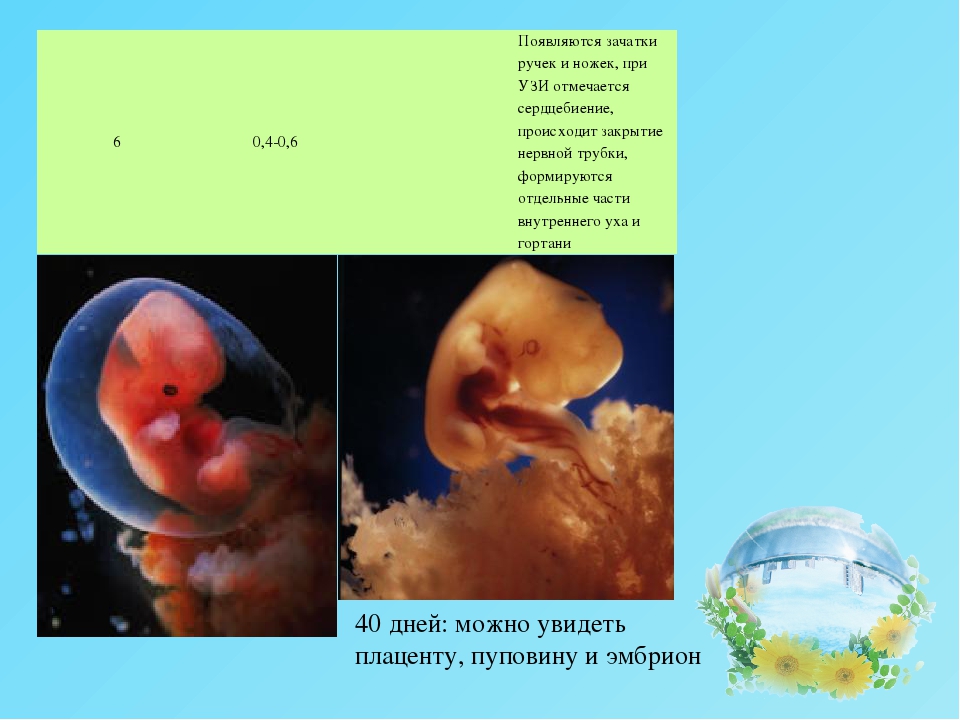 Плод готовится к переходному периоду, вырабатывая гормоны (такие как кортизол, адреналин и гормоны щитовидной железы), которые резко увеличиваются при рождении, позволяя новорожденному быстро начать поддерживать нормальный уровень сахара в крови, температуру тела и артериальное давление (5, 6).
Плод готовится к переходному периоду, вырабатывая гормоны (такие как кортизол, адреналин и гормоны щитовидной железы), которые резко увеличиваются при рождении, позволяя новорожденному быстро начать поддерживать нормальный уровень сахара в крови, температуру тела и артериальное давление (5, 6).
Сердечно-сосудистая и дыхательная системы новорожденного претерпевают сложные изменения. Система кровообращения плода имеет дополнительные связи, которые позволяют большему количеству насыщенной кислородом крови, которую он получает через пуповину от плаценты, достигать развивающегося мозга и сердца и в основном обходить легкие.После рождения, когда новорожденный начинает дышать самостоятельно, эти дополнительные сердечно-сосудистые связи закрываются (6). Приток крови к легким увеличивается, поскольку новорожденный или новорожденный должен дышать, чтобы получить собственный кислород в легких (5).
Вехи первого года жизни
Развитие продолжается быстрыми темпами в течение первого года жизни. Новорожденные обладают рефлексами, некоторые из которых способствуют их способности находить сосок, сосать и глотать и выжить (5). В первые два месяца жизни младенец начинает улыбаться, ворковать и булькать, поворачивать голову на звуки, обращать внимание на лица и поднимать голову, лежа на животе (6).А к концу первого года у младенца могут быть любимые вещи и люди, он может дать вам книгу для чтения, сказать несколько слов и предпринять шаги (7).
Новорожденные обладают рефлексами, некоторые из которых способствуют их способности находить сосок, сосать и глотать и выжить (5). В первые два месяца жизни младенец начинает улыбаться, ворковать и булькать, поворачивать голову на звуки, обращать внимание на лица и поднимать голову, лежа на животе (6).А к концу первого года у младенца могут быть любимые вещи и люди, он может дать вам книгу для чтения, сказать несколько слов и предпринять шаги (7).
Почему важны слова, которые мы используем
Язык, который мы используем для описания беременности и развивающегося эмбриона или плода, очень важен. К сожалению, язык стал частью борьбы за доступ к абортам. Средства массовой информации выпустили руководство для своих журналистов о том, как использовать определенные термины при освещении абортов, отмечая, что языком можно манипулировать в политических целях, а не в медицинских целях (11, 12).
Язык, который мы используем, может повлиять на наше отношение к абортам. В одном исследовании студенты польских колледжей приняли участие в опросе о развитии плода. Примерно половине группы были случайным образом заданы вопросы, в которых использовался термин «плод», а другая половина ответила на вопросы, в которых использовался термин «ребенок». Группа, которой задавали вопросы, в которых для описания плода использовалось слово «ребенок», меньше шансов поддержать аборт при опросе в конце исследования (10).
Примерно половине группы были случайным образом заданы вопросы, в которых использовался термин «плод», а другая половина ответила на вопросы, в которых использовался термин «ребенок». Группа, которой задавали вопросы, в которых для описания плода использовалось слово «ребенок», меньше шансов поддержать аборт при опросе в конце исследования (10).
Несколько законопроектов о так называемом «сердцебиении плода» были введены на государственном уровне в США в 2019 году (13).Хотя ни один из этих законов не вступил в силу с 1 мая 2021 года (14), этот закон направлен на запрет аборта после того, как может быть обнаружена сердечная деятельность эмбриона (что наиболее рано обнаруживается на УЗИ примерно на 6 неделе беременности) (2). Многие люди могут не знать о своей беременности на столь раннем сроке беременности, и их возможности ограничены таким законодательством.
Некоторые люди считают, что термин «сердцебиение плода» использовался законодателями не только для того, чтобы вызвать внутреннюю реакцию на «сердцебиение», но и в попытке переопределить жизнеспособность, предположив, что сердечная деятельность эмбриона является признаком жизнеспособности (15) . На самом деле истинное определение жизнеспособности означает, что плод может выжить вне матки и, как правило, невозможен в течение следующих 18 недель после обнаружения сердечной деятельности эмбриона (около 24 недель беременности) (2), и только тогда, при интенсивной терапии.
На самом деле истинное определение жизнеспособности означает, что плод может выжить вне матки и, как правило, невозможен в течение следующих 18 недель после обнаружения сердечной деятельности эмбриона (около 24 недель беременности) (2), и только тогда, при интенсивной терапии.
Clue Pregnancy Mode использует точную с медицинской точки зрения терминологию при обращении к эмбрионам, зародышам (feti) и младенцам , но вы можете использовать понятный для вас язык, когда говорите о своей беременности.Некоторые люди могут назвать свой эмбрион или плод «младенцем», потому что это помогает им чувствовать себя более привязанными, в то время как другие люди могут предпочесть более научный язык. Не стесняйтесь сообщать людям, какие термины вы бы хотели, чтобы они использовали в отношении вашей беременности.
Обновите до Clue Plus , чтобы отслеживать свою беременность от эмбриона до плода и новорожденного.
Если вы думаете об аборте и вам нужна дополнительная информация, прочитайте нашу статью о , чего ожидать до, во время и после аборта.
Пренатальное развитие — вопросы воспитания и семейного разнообразия
Рисунок 1. Стадии беременностиКак вы стали тем, кто вы есть? С момента зарождения одноклеточной структуры до вашего рождения ваше пренатальное развитие происходило в упорядоченной и деликатной последовательности. Существует три стадии пренатального развития: зародышевый, эмбриональный и фетальный. Имейте в виду, что это отличается от трех триместров беременности.
Пренатальное развитие
Давайте посмотрим на некоторые изменения, которые происходят во время каждого из трех периодов пренатального развития: зародышевого периода, эмбрионального периода и внутриутробного периода.
Зародышевый период (1-2 недели)
Рисунок 2. Сперма и яйцеклетка при зачатииЗачатие происходит, когда сперматозоид оплодотворяет яйцеклетку и образует зиготу , , которая начинается как одноклеточная структура. ДНК матери и отца передается ребенку в момент зачатия. На этом этапе устанавливаются генетический состав и пол ребенка. Зародышевый период (около 14 дней) длится от зачатия до имплантации зиготы (оплодотворенной яйцеклетки) в слизистую оболочку матки.
В течение первой недели после зачатия зигота делится и размножается, переходя от одноклеточной структуры к двум клеткам, затем четырем, затем восьми клеткам и так далее. Процесс деления клеток называется митоз . После четвертого деления также начинает происходить дифференцировка клеток. Дифференцированные клетки становятся более специализированными, образуя разные органы и части тела. После 5 дней митоза насчитывается 100 клеток, а через 9 месяцев — миллиарды клеток.Митоз — это хрупкий процесс, и менее половины всех зигот выживают после первых двух недель.
После того, как зигота делится в течение 7–10 дней и насчитывает 150 клеток, она перемещается по фаллопиевым трубам и имплантируется в слизистую оболочку матки. Подсчитано, что около 60 процентов естественных зачатий не могут имплантироваться в матку. Этот показатель выше для зачатий in vitro. Когда зигота прикрепляется к матке, начинается следующий этап.
Эмбриональный период (недели 3-8)
Рисунок 3. Эмбрион человекаЭмбриональный период начинается после имплантации зиготы в стенку матки. Длится с третьей по восьмую неделю после зачатия. После имплантации этот многоклеточный организм получил название эмбрион . Теперь кровеносные сосуды разрастаются, образуя плаценту. Плацента представляет собой структуру, соединенную с маткой, которая обеспечивает питание и кислород от матери к развивающемуся эмбриону через пуповину.
В этот период клетки продолжают дифференцироваться.Основные структуры эмбриона начинают развиваться в области, которые станут головой, грудью и животом. Во время эмбриональной стадии сердце начинает биться, а органы формируются и начинают функционировать. Через 22 дня после зачатия нервная трубка формируется вдоль спины эмбриона, переходя в спинной и головной мозг.
Рост во время пренатального развития происходит в двух основных направлениях: от головы к хвосту (головное развитие) и от средней линии кнаружи (проксимодистальное развитие).Это означает, что те структуры, которые расположены ближе всего к голове, развиваются раньше, чем те, что ближе всего к ступням, а те, что ближе всего к туловищу, развиваются раньше, чем те, которые находятся вдали от центра тела (например, руки и пальцы).
Голова развивается на четвертой неделе, и предшественник сердца начинает пульсировать. На ранних стадиях эмбрионального периода видны жабры и хвост. Но к концу этого этапа они исчезают, и организм приобретает более человеческий вид. Эмбрион составляет около 1 дюйма в длину и весит около 4 граммов в конце этого периода.В это время эмбрион может двигаться и реагировать на прикосновения.
Около 20 процентов организмов терпят поражение в эмбриональном периоде, обычно из-за грубых хромосомных аномалий. Как и в случае зародышевого периода, часто мать еще не знает, что беременна. Именно на этой стадии формируются основные структуры тела, в результате чего эмбриональный период является временем, когда организм наиболее уязвим для наибольшего ущерба при воздействии вредных веществ. Потенциальные матери часто не осознают риски, которые они представляют для развивающегося ребенка в это время.
Период плода (9-40 недели)
Рисунок 4 . Плод на 10 неделе развития.Когда организму исполняется около девяти недель, эмбрион называется плод . На этом этапе плод размером с фасоль и начинает принимать узнаваемую форму человека, а «хвост» начинает исчезать.
С 9–12 недель половые органы начинают дифференцироваться. К 12 неделе у плода есть все части тела, включая наружные гениталии.В следующие недели у плода разовьются волосы, ногти, зубы, а выделительная и пищеварительная системы будут продолжать развиваться. В конце 12-й недели плод достигает 3 дюймов в длину и весит около 28 граммов.
Примерно в 16 недель плод составляет примерно 4,5 дюйма в длину. Пальцы рук и ног полностью развиты, на них видны отпечатки пальцев. В течение 4-6 месяцев глаза становятся более чувствительными к свету, развивается слух. Дыхательная система продолжает развиваться. Такие рефлексы, как сосание, глотание и икота, развиваются в течение 5-го месяца.В это время также присутствуют циклы сна и бодрствования. На протяжении всей внутриутробной стадии мозг продолжает расти и развиваться, увеличиваясь в размерах почти вдвое с 16 по 28 неделю. Большинство нейронов в головном мозге развилось к 24 неделе, хотя они все еще находятся в зачаточном состоянии, а глиальные или питательные клетки, поддерживающие нейроны продолжают расти. В 24 недели плод может почувствовать боль.
Первый шанс на выживание вне матки, известный как возраст жизнеспособности , достигается примерно в 22–26 недель.К тому времени, когда плод достигает шестого месяца развития (24 недели), он весит до 1,4 фунта. Слух развился, поэтому плод может реагировать на звуки. Внутренние органы, такие как легкие, сердце, желудок и кишечник, сформировались достаточно, чтобы плод, рожденный преждевременно на этом этапе, имел шанс выжить вне утробы матери.
Между 7-м и 9-м месяцами плод в первую очередь готовится к рождению. Он тренирует свои мышцы, его легкие начинают расширяться и сжиматься.Под кожей образуется жировая прослойка. Плод набирает около 5 фунтов и 7 дюймов в течение последнего триместра беременности, что включает в себя слой жира, накопленный в течение 8-го месяца. Этот слой жира служит изоляцией и помогает ребенку регулировать температуру тела после рождения.
Примерно через 36 недель плод почти готов к рождению. Он весит около 6 фунтов и имеет длину около 18,5 дюймов, а к 37 неделе все системы органов плода достаточно развиты, чтобы он мог выжить за пределами матки без многих рисков, связанных с преждевременными родами.Плод продолжает набирать вес и расти в длину примерно до 40 недель. К тому времени у плода остается очень мало места для движения, и рождение становится неизбежным.
Рисунок 5 . На стадии плода развивается мозг, и тело увеличивается в размерах и весе, пока плод не достигнет полноценного развития.В этом видео о пренатальном развитии рассказывается о многих этапах развития и изменениях, которые происходят в течение каждого месяца развития эмбриона и плода.
Экологические риски
Тератология
Очень важен качественный дородовой уход.Развивающийся эмбрион подвергается наибольшему риску возникновения некоторых из самых серьезных проблем в течение первых трех месяцев развития. К сожалению, в это время большинство женщин даже не подозревают о своей беременности. Подсчитано, что 10% всех врожденных дефектов вызваны пренатальным воздействием тератогена . Тератогены — это факторы, которые могут способствовать возникновению врожденных дефектов, включая некоторые материнские заболевания, наркотики, алкоголь и стресс. Эти воздействия могут также включать воздействие на окружающую среду и на рабочем месте.Сегодня мы знаем множество факторов, которые могут поставить под угрозу здоровье развивающегося эмбриона и плода. Некоторые врожденные дефекты, вызванные тератогенами, потенциально можно предотвратить.
Изучение факторов, способствующих врожденным дефектам, называется тератологией. Тератогены обычно обнаруживаются после учащения случаев определенного врожденного дефекта. Например, в начале 1960-х годов для лечения утреннего недомогания использовалось лекарство, известное как талидомид. Воздействие на плод на этой ранней стадии развития привело к случаям фокомелии, врожденного порока развития, при котором руки и ноги прикрепляются к сокращенным рукам и ногам.
Взгляд на некоторые тератогены
Спирт
Рисунок 6 . Некоторые отличительные характеристики расстройств алкогольного спектра у плода включают более узкие отверстия для глаз, гладкий желобок, означающий гладкую область между верхней губой и носом, и тонкую верхнюю губу.Одним из наиболее часто используемых тератогенов является алкоголь. Поскольку половина всех беременностей в США является незапланированной, женщинам детородного возраста рекомендуется проявлять большую осторожность в отношении употребления алкоголя, когда они не используют противозачаточные средства, и во время беременности.Употребление алкоголя, особенно в течение второго месяца внутриутробного развития, но на любом этапе беременности, может привести к нейрокогнитивным и поведенческим трудностям, которые могут длиться всю жизнь.
Не существует приемлемого безопасного предела употребления алкоголя во время беременности, но чрезмерное употребление алкоголя (5 или более порций за один раз) или 7 или более порций в течение одной недели подвергает эмбрион и плод особенно высокому риску. В крайних случаях употребление алкоголя может привести к гибели плода, но более часто это может привести к расстройству алкогольного спектра плода (FASD) .Эта терминология теперь используется при рассмотрении последствий воздействия и заменяет термин алкогольный синдром плода. Он предпочтителен, поскольку учитывает, что симптомы проявляются по разному спектру и что не все люди обладают одинаковыми характеристиками. У детей с ФАСН есть общие физические особенности, такие как уплощенный нос, маленькие глазницы, маленькие головы, задержка интеллектуального развития и поведенческие проблемы. Люди с ФАСН больше подвержены риску пожизненных проблем, таких как преступное поведение, психиатрические проблемы и безработица.
Термины «неврологическое расстройство, связанное с алкоголем» (ARND) и врожденные дефекты, связанные с алкоголем (ARBD) заменили термин «Влияние алкоголя на плод» для обозначения лиц с менее выраженными симптомами FASD. ARBD включает проблемы с почками, костями и сердцем.
Несколько медицинских экспертов развенчивают распространенные мифы о безопасности употребления алкоголя во время беременности.
//plugin.3playmedia.com/show?mf=3935252&p3sdk_version=1.10.1&p=20361&pt=375&video_id=pvFqjU43Odo&video_target=tpm-plugin-z36ohj3l-pvFqjU43Odo
ТабакКурение также считается тератогеном, потому что никотин проходит через плаценту к плоду.Когда беременная женщина курит, у развивающегося плода снижается уровень кислорода в крови. Употребление табака во время беременности связано с низкой массой тела при рождении, предлежанием плаценты, врожденными дефектами, преждевременными родами, задержкой роста плода и синдромом внезапной детской смерти. Курение за месяц до беременности и на протяжении всей беременности увеличивает вероятность этих рисков. Лучше всего бросить курить до того, как забеременеет. Однако для уже беременных женщин как можно более ранний отказ от курения может помочь защитить мать и ребенка от некоторых проблем со здоровьем.
НаркотикиРецептурные, отпускаемые без рецепта или рекреационные препараты могут иметь серьезные тератогенные эффекты. В общем, если требуется лекарство, следует использовать самую низкую возможную дозу. Следует избегать комбинированной лекарственной терапии и воздействия в первом триместре. Почти три процента беременных женщин употребляют запрещенные наркотики, такие как марихуана, кокаин, экстази и другие амфетамины, а также героин. Эти препараты могут вызывать низкую массу тела при рождении, абстинентный синдром, врожденные дефекты или проблемы с обучением или поведением.Младенцы, рожденные с героиновой зависимостью, нуждаются в героине, как и взрослые наркоманы. Ребенка нужно будет постепенно отучать от героина под наблюдением врача; в противном случае у ребенка могут возникнуть судороги и он может умереть. Посетите эту ссылку для получения дополнительной информации об употреблении опиоидов во время беременности.
Экологические химикаты
Экологические химические вещества могут включать воздействие широкого спектра агентов, включая загрязнение, органические соединения ртути, гербициды и промышленные растворители. Некоторые загрязнители окружающей среды, вызывающие серьезную озабоченность, включают отравление свинцом, которое связано с низкой массой тела при рождении и замедлением неврологического развития.Известно, что дети, живущие в домах для пожилых людей, в которых использовались краски на основе свинца, поедают отслаивающиеся кусочки краски, подвергаясь воздействию свинца. Химические вещества в некоторых гербицидах также потенциально опасны. Радиация — еще одна опасность для окружающей среды, о которой следует знать беременной женщине. Если женщина подвергается облучению, особенно в течение первых трех месяцев беременности, ребенок может страдать некоторыми врожденными деформациями. Также существует повышенный риск выкидыша и мертворождения.Воздействие ртути на беременную женщину также может привести к физическим уродствам и умственной отсталости.
Инфекции, передаваемые половым путем
Инфекции, передаваемые половым путем (ИППП), могут осложнить беременность и могут иметь серьезные последствия как для беременной женщины, так и для развивающегося плода. В настоящее время в большинстве случаев дородовой уход включает тестирование на ИППП, и раннее выявление очень важно. ИППП, такие как хламидиоз, гонорея, сифилис, трихомониаз и бактериальный вагиноз, можно лечить с помощью антибиотиков, которые можно безопасно принимать во время беременности.ИППП, вызванные вирусами, такими как генитальный герпес, гепатит В или ВИЧ, не поддаются лечению. Однако в некоторых случаях эти инфекции можно лечить с помощью противовирусных препаратов или других профилактических мер, которые могут быть приняты для снижения риска передачи инфекции ребенку.
Материнские болезни
Материнские заболевания увеличивают вероятность того, что ребенок родится с врожденным дефектом или будет иметь хронические проблемы со здоровьем. Некоторые из болезней, которые, как известно, потенциально могут оказывать неблагоприятное воздействие на плод, включают диабет, цитомегаловирус, токсоплазмоз, краснуху, ветряную оспу, гипотиреоз и Strep B.Если беременная женщина заразится краснухой в течение первых трех месяцев беременности, это может повредить глаза, уши, сердце или мозг развивающегося плода. Положительным моментом является то, что краснуха почти ликвидирована в промышленном мире благодаря вакцине, созданной в 1969 году. Ранняя диагностика этих заболеваний и получение соответствующей медицинской помощи могут помочь улучшить результаты. Плановая дородовая помощь теперь включает скрининг на гестационный диабет и Strep B
.Материнский стресс
Стресс представляет собой действие любого фактора, способного угрожать гомеостазу организма; Эти реальные или предполагаемые угрозы называются «факторами стресса» и включают длинный список потенциально неблагоприятных факторов, которые могут быть эмоциональными или физическими.Из-за связи в кровоснабжении беременной женщины и ее плода было обнаружено, что стресс может оказывать длительное воздействие на развивающийся плод даже до рождения. Наиболее изученными результатами воздействия на плод пренатального стресса матери являются преждевременные роды и низкая масса тела при рождении. Материнский пренатальный стресс также считается причиной различных изменений в мозгу ребенка и фактором риска таких состояний, как поведенческие проблемы, нарушения обучения, высокий уровень тревожности, синдром дефицита внимания с гиперактивностью, аутизм и шизофрения.Кроме того, материнский пренатальный стресс был связан с более высоким риском различных иммунных и метаболических изменений у ребенка, таких как астма, аллергические расстройства, сердечно-сосудистые заболевания, гипертония, гиперлипидемия, диабет и ожирение.
Факторы, влияющие на внутриутробные риски
При определении типа и размера ущерба, который может возникнуть в результате воздействия определенного тератогена, необходимо учитывать несколько факторов. К ним относятся:
- Время воздействия : Структуры в теле уязвимы для самых серьезных повреждений, когда они формируются.Если вещество вводится в критический период конкретной конструкции (время развития), повреждение этой конструкции может быть больше. Например, уши и руки достигают критического периода примерно через 6 недель после зачатия. Если беременная женщина подвергает эмбрион воздействию определенных веществ в этот период, руки и уши могут деформироваться.
- Степень воздействия: Некоторые вещества не являются вредными, если их количество не достигает определенного уровня. Критический уровень частично зависит от размера и метаболизма матери.
- Генетика: Генетический состав также играет роль в воздействии определенного тератогена после рождения ребенка. Об этом свидетельствуют исследования разнояйцевых близнецов, которые находятся в одной и той же пренатальной среде, но не испытывают таких же тератогенных эффектов. Генетический состав матери также может иметь влияние; Некоторые матери могут быть более устойчивы к тератогенным эффектам, чем другие.
- Биологический пол: Самцы с большей вероятностью пострадают от тератогенов, чем самки.Считается, что Y-хромосома, которая содержит меньше генов, чем X, может иметь влияние.
Знаете ли вы, что беременные женщины могут улучшить результаты для себя и своих детей с помощью сбалансированной диеты и адекватных физических упражнений? Щелкните этот интерактивный пример, чтобы узнать больше о важности материнского здоровья.
Посетите эту ссылку, чтобы получить дополнительную информацию о том, как предотвратить врожденные дефекты.
Осложнения беременности и родов
Рисунок 8 . Беременность по-разному влияет на женщин; некоторые замечают мало побочных эффектов, другие испытывают сильный дискомфорт или развиваются более серьезные осложнения.Есть ряд общих побочных эффектов беременности. Не все переживают все это, и женщины не переживают их в одинаковой степени. И хотя они считаются «второстепенными», эти проблемы потенциально очень неудобны. Эти побочные эффекты включают тошноту (особенно в первые 3-4 месяца беременности из-за повышенного уровня эстрогена в организме), изжогу, газы, геморрой, боль в спине, судороги ног, бессонницу, запор, одышку или варикозное расширение вен. (в результате переноски большой нагрузки на живот).Какое лекарство? Доставка!
Серьезные осложнения
Ниже приведены некоторые серьезные осложнения беременности, которые могут представлять опасность для здоровья матери и ребенка и часто требуют особого ухода.
- Гестационный диабет — это когда у женщины без диабета во время беременности повышается уровень сахара в крови.
- Hyperemesis gravidarum — это наличие сильной и стойкой рвоты, вызывающей обезвоживание и потерю веса.Это более серьезное заболевание, чем более распространенное утреннее недомогание.
- Преэклампсия — гестационная гипертензия. Тяжелая преэклампсия включает артериальное давление выше 160/110 с дополнительными признаками. Эклампсия — это судороги у пациента с преэклампсией.
- Тромбоз глубоких вен — это образование сгустка крови в глубокой вене, чаще всего в ногах.
- Беременная женщина более восприимчива к инфекциям. Этот повышенный риск вызван повышенной иммунной толерантностью во время беременности для предотвращения иммунной реакции против плода.
- Послеродовая кардиомиопатия — это снижение сердечной деятельности, которое происходит на последнем месяце беременности или до шести месяцев после беременности.
Материнская смертность
Материнская смертность недопустимо высока. Ежедневно в мире от осложнений, связанных с беременностью или родами, умирают около 830 женщин. По оценкам, в 2015 году около 303 000 женщин умерли во время и после беременности и родов. Почти все эти смерти произошли в условиях ограниченных ресурсов, и большинство из них можно было предотвратить.Большое количество материнских смертей в некоторых регионах мира отражает неравенство в доступе к услугам здравоохранения и подчеркивает разрыв между богатыми и бедными. Почти все материнские смерти (99%) происходят в развивающихся странах. Более половины этих смертей происходит в Африке к югу от Сахары и почти одна треть — в Южной Азии.
Практически все случаи материнской смертности можно предотвратить, о чем свидетельствуют огромные различия между самыми богатыми и беднейшими странами. Риск материнской смерти на протяжении всей жизни в странах с высоким уровнем дохода составляет 1 из 3300 по сравнению с 1 из 41 в странах с низким уровнем дохода.
Несмотря на то, что материнская смертность в Соединенных Штатах сегодня относительно редка из-за передового медицинского обслуживания, это все еще проблема, требующая решения. Центры по контролю и профилактике заболеваний определяют смерть, связанную с беременностью, , как смерть женщины во время беременности или в течение 1 года после окончания беременности — независимо от исхода, продолжительности или места беременности — по любой причине. связанные или усугубленные беременностью или ее ведением, но не по случайным или случайным причинам.Причины общего увеличения смертности от беременности неясны. Как вы думаете, какие причины такого удивительного роста в Соединенных Штатах? Что можно сделать, чтобы изменить эту статистику?
В Соединенных Штатах чернокожие женщины несоразмерно чаще умирают от осложнений, связанных с беременностью или родами, чем женщины любой другой расы; у них в три или четыре раза больше шансов умереть из-за смерти, связанной с беременностью, чем у белых женщин, и они с большей вероятностью получат худшую материнскую помощь.Темнокожие женщины из групп с более высоким доходом и с высоким уровнем образования также подвержены повышенному риску — даже у суперзвезды тенниса Серены Уильямс были почти смертельные осложнения во время рождения дочери Олимпии. Почему это так в нашем современном мире? Посмотрите это видео, чтобы узнать больше:
//plugin.3playmedia.com/show?mf=3935255&p3sdk_version=1.10.1&p=20361&pt=375&video_id=VYc-Eq-vDuA&video_target=tpm-plugin-ex4sdo7y-VYc-Eq-vDuA
Выкидыш
Самопроизвольный аборт или выкидыш случается примерно в 20-40 процентах недиагностированных беременностей и еще в 10 процентах диагностированных беременностей.Обычно выкидыши в организме происходят из-за хромосомных аномалий, и это обычно происходит до 12-й недели беременности. Спазмы, кровотечение и нормальные менструации возвращаются через несколько месяцев. У некоторых женщин вероятность повторных выкидышей выше из-за хромосомных, амниотических или гормональных проблем; но выкидыш также может быть результатом дефектной спермы.
28.2 Эмбриональное развитие — анатомия и физиология
Задачи обучения
К концу этого раздела вы сможете:
- Различают стадии эмбрионального развития до имплантации
- Опишите процесс имплантации
- Перечислить и описать четыре эмбриональных оболочки
- Объясните гаструляцию
- Опишите, как формируется плацента, и определите ее функции
- Объясните, как эмбрион трансформируется из плоского диска клеток в трехмерную форму, напоминающую человека
- Обобщите процесс органогенеза
В этой главе мы будем выражать эмбриональный и плодный возраст в неделях от оплодотворения, обычно называемого зачатием.Период времени, необходимый для полного развития плода в утробе матери, обозначается как гестация (gestare = «нести» или «вынашивать»). Его можно подразделить на отдельные периоды беременности. Первые 2 недели внутриутробного развития называются преэмбриональной стадией. Развивающийся человек обозначается как эмбрион в течение 3-8 недель и плод с девятой недели беременности до рождения. В этом разделе мы рассмотрим преэмбриональные и эмбриональные стадии развития, которые характеризуются делением, миграцией и дифференцировкой клеток.К концу эмбрионального периода все системы органов структурируются в рудиментарной форме, хотя сами органы либо нефункциональны, либо частично функционируют.
После оплодотворения зигота и связанные с ней мембраны, вместе именуемые conceptus , продолжают проецироваться к матке за счет перистальтики и биения ресничек. Во время своего путешествия к матке зигота претерпевает пять или шесть быстрых митотических делений клеток. Хотя каждое расщепление приводит к появлению большего количества клеток, это не увеличивает общий объем концептуса (Фигура 28.2.1). Каждая дочерняя клетка, образующаяся в результате расщепления, называется бластомером (бластос = «зародыш» в смысле семени или ростка).
Примерно через 3 дня после оплодотворения 16-клеточный концептус достигает матки. Клетки, которые до этого были сгруппированы, теперь уплотнены и больше похожи на сплошную массу. Название, данное этой структуре, — morula (morula = «маленькая шелковица»). Попав внутрь матки, концептус свободно плавает еще несколько дней. Он продолжает делиться, образуя клубок примерно из 100 клеток и потребляя питательные выделения эндометрия, называемые маточным молоком, в то время как слизистая оболочка матки утолщается.Сгусток плотно связанных теперь клеток начинает выделять жидкость и организовываться вокруг заполненной жидкостью полости, бластоцеля . На этой стадии развития концептус обозначается как бластоциста . Внутри этой структуры группа клеток образует внутреннюю клеточную массу , которой суждено стать эмбрионом. Клетки, образующие внешнюю оболочку, называются трофобластами (trophe = «кормить» или «кормить»). Эти клетки разовьются в хорионический мешок и плодную часть плаценты (орган обмена питательными веществами, отходами и газами между матерью и развивающимся потомством).
Внутренняя масса эмбриональных клеток тотипотентна на этой стадии, а это означает, что каждая клетка может дифференцироваться в любой тип клеток в человеческом теле. Тотипотентность длится всего несколько дней, прежде чем судьбы клеток будут определены как предшественники определенной линии клеток.
Рисунок 28.2.1 — Преэмбриональные расщепления: Преэмбриональные расщепления используют обильную цитоплазму концептуса, поскольку клетки быстро делятся без изменения общего объема.По мере формирования бластоцисты трофобласт выделяет ферменты, которые начинают разрушать пеллюцидную оболочку. В процессе, называемом «штриховкой», концептус освобождается от блестящей оболочки при подготовке к имплантации.
Внешний веб-сайт
Посмотрите это покадровое видео концептуса, начиная с дня 3. Какую структуру вы видите в первую очередь? В какой момент фильма впервые появляется бластоцель? Какое событие происходит в конце фильма?
В конце первой недели бластоциста контактирует со стенкой матки и прикрепляется к ней, внедряясь в слизистую оболочку матки через клетки трофобласта.Таким образом начинается процесс имплантации , который сигнализирует об окончании доэмбриональной стадии развития (рис. 28.2.2). Имплантация может сопровождаться незначительным кровотечением. Бластоциста обычно имплантируется на дно матки или на заднюю стенку. Однако, если эндометрий не полностью развит и не готов к приему бластоцисты, бластоциста отделится и найдет место получше. Значительный процент (50–75 процентов) бластоцист не имплантируется; когда это происходит, бластоциста отделяется от эндометрия во время менструации.Высокая частота неудач имплантации — одна из причин, по которой для достижения беременности обычно требуется несколько циклов овуляции.
Рисунок 28.2.2 — Преэмбриональное развитие: Овуляция, оплодотворение, преэмбриональное развитие и имплантация происходят в определенных местах женской репродуктивной системы в течение приблизительно 1 недели.Когда имплантация проходит успешно и бластоциста прилипает к эндометрию, поверхностные клетки трофобласта сливаются друг с другом, образуя синцитиотрофобласт , многоядерное тело, которое переваривает клетки эндометрия, чтобы прочно прикрепить бластоцист к стенке матки.В ответ слизистая оболочка матки восстанавливается и покрывает бластоцисту (рис. 28.2.3). Трофобласт секретирует хорионический гонадотропин человека (ХГЧ) , гормон, который заставляет желтое тело выживать, увеличиваться и продолжать вырабатывать прогестерон и эстроген для подавления менструации. Эти функции ХГЧ необходимы для создания среды, подходящей для развивающегося эмбриона. В результате этого повышенного производства ХГЧ накапливается в кровотоке матери и выводится с мочой.Имплантация завершается к середине второй недели. Всего через несколько дней после имплантации трофобласт выделил достаточно ХГЧ, чтобы домашний тест на беременность в моче дал положительный результат.
Рисунок 28.2.3 — Имплантация: Во время имплантации клетки трофобласта бластоцисты прикрепляются к эндометрию и переваривают клетки эндометрия, пока он не прикрепится надежно.Чаще всего эмбрион имплантируется в тело матки в месте, которое может поддерживать рост и развитие.Однако в 1-2% случаев эмбрион имплантируется либо вне матки (внематочная беременность , ), либо в области матки, что может создать осложнения для беременности. Если эмбрион имплантируется в нижнюю часть матки, плацента потенциально может вырасти над отверстием шейки матки, это состояние называется предлежанием плаценты .
Заболевания…
Развитие эмбриона
В подавляющем большинстве случаев внематочной беременности эмбрион не завершает свой путь к матке и имплантатам в маточной трубе, что называется трубной беременностью.Однако бывают также внематочные беременности яичников (при которых яйцеклетка никогда не покидает яичник) и внематочные беременности брюшной полости (при которых яйцеклетка «теряется» в брюшной полости во время переноса из яичника в маточную трубу или при которых эмбрион выходит из матки. трубная беременность, повторно имплантированная в брюшную полость). Попав в брюшную полость, эмбрион может имплантироваться в любую хорошо васкуляризованную структуру — прямокишечно-маточную полость (мешок Дугласа), брыжейку кишечника и большой сальник.
Трубная беременность может быть вызвана рубцовой тканью внутри трубки после бактериальной инфекции, передающейся половым путем. Рубцовая ткань препятствует продвижению эмбриона в матку — в некоторых случаях «цепляет» зародыш, а в других случаях полностью блокирует трубку. Примерно половина случаев трубной беременности разрешается самопроизвольно. Имплантация в маточную трубу вызывает кровотечение, которое, по-видимому, стимулирует сокращение гладких мышц и изгнание эмбриона. В остальных случаях необходимо медицинское или хирургическое вмешательство.Если внематочная беременность обнаружена на ранней стадии, развитие эмбриона можно остановить путем введения цитотоксического препарата метотрексата, который подавляет метаболизм фолиевой кислоты. Если диагноз установлен поздно и маточная труба уже разорвана, необходимо хирургическое вмешательство.
Даже если эмбрион успешно попал в матку, он не всегда имплантируется в оптимальном месте (на дне или задней стенке матки). Предлежание плаценты может возникнуть, если эмбрион имплантируется близко к внутреннему зеву матки (внутреннему отверстию шейки матки).По мере роста плода плацента может частично или полностью закрывать отверстие шейки матки (рис. 28.2.4). Хотя это происходит только в 0,5% беременностей, предлежание плаценты является основной причиной дородового кровотечения (обильного вагинального кровотечения после 24 недели беременности, но до родов).
Рисунок 28.2.4 — Предлежание плаценты: Эмбрион, который имплантируется слишком близко к отверстию шейки матки, может привести к предлежанию плаценты, состоянию, при котором плацента частично или полностью покрывает шейку матки.Во время второй недели развития, когда эмбрион имплантируется в матку, клетки внутри бластоцисты начинают организовываться в слои. Некоторые из них растут, образуя внеэмбриональные мембраны, необходимые для поддержки и защиты растущего эмбриона: амнион, желточный мешок, аллантоис и хорион.
В начале второй недели клетки внутренней клеточной массы образуют двухслойный диск из эмбриональных клеток, и между ним и трофобластом открывается пространство — амниотическая полость (Рисунок 28.2.5). Клетки из верхнего слоя диска (эпибласт ) распространяются вокруг амниотической полости, образуя перепончатый мешок, который к концу второй недели превращается в амнион . Амнион наполняется околоплодными водами и в конечном итоге разрастается, чтобы окружить эмбрион. На ранних этапах развития околоплодные воды почти полностью состоят из фильтрата материнской плазмы, но когда почки плода начинают функционировать примерно на восьмой неделе, они добавляют мочу к объему околоплодных вод.Плавая в околоплодных водах, эмбрион, а позже и плод, защищен от травм и резких перепадов температуры. Он может свободно перемещаться в жидкости и может подготовиться к глотанию и выдоху через матку.
Рисунок 28.2.5 — Развитие зародышевого диска: При образовании зародышевого диска с обеих сторон остаются пространства, которые переходят в амниотическую полость и желточный мешок.На вентральной стороне эмбрионального диска, напротив амниона, клетки нижнего слоя эмбрионального диска (гипобласт ) проходят в полость бластоцисты и образуют желточный мешок .Желточный мешок поставляет некоторые питательные вещества, абсорбированные трофобластом, а также обеспечивает примитивное кровообращение развивающемуся эмбриону на второй и третьей неделе развития. Когда плацента начинает питать эмбрион примерно на 4-й неделе, желточный мешок значительно уменьшается в размерах, и его основная функция — служить источником клеток крови и половых клеток (клеток, дающих начало гаметам). В течение 3-й недели из желточного мешка, похожего на пальцы, развивается аллантоис , примитивный выводной проток эмбриона, который станет частью мочевого пузыря.Вместе стебли желточного мешка и аллантоиса определяют внешнюю структуру пуповины.
Последней из внеэмбриональных мембран является хорион , который является единственной мембраной, окружающей все остальные. Более подробно о развитии хориона мы поговорим чуть позже, поскольку это связано с ростом и развитием плаценты.
Когда начинается третья неделя развития, двухслойный диск клеток становится трехслойным диском в процессе гаструляции , во время которой клетки переходят от тотипотентности к мультипотентности.Эмбрион, имеющий форму диска овальной формы, образует углубление, называемое примитивной полосой , вдоль дорсальной поверхности эпибласта. Узел на каудальном или «хвостовом» конце примитивной полоски испускает факторы роста, которые направляют клетки к размножению и миграции. Клетки мигрируют к примитивной полосе и сквозь нее, а затем перемещаются в боковом направлении, создавая два новых слоя клеток. Первый слой — это энтодерма , лист клеток, который смещает гипобласт и прилегает к желточному мешку.Второй слой клеток заполняет как средний слой, мезодерма . Клетки эпибласта, которые остались (не мигрировавшие через примитивную полоску), становятся эктодермой (рис. 28.2.6).
Рисунок 28.2.6 — Зародышевые слои: Формирование трех первичных зародышевых листков происходит в течение первых 2 недель развития. Эмбрион на этом этапе составляет всего несколько миллиметров в длину.Каждый из этих зародышевых листков разовьется в определенные структуры в эмбрионе.В то время как эктодерма и энтодерма образуют тесно связанные эпителиальные листы, мезодермальные клетки менее организованы и существуют как слабо связанное клеточное сообщество. Эктодерма дает начало клеточным линиям, которые дифференцируются, чтобы стать центральной и периферической нервной системой, органами чувств, эпидермисом, волосами и ногтями. Мезодермальные клетки в конечном итоге становятся скелетом, мышцами, соединительной тканью, сердцем, кровеносными сосудами и почками. Энтодерма формирует эпителиальную выстилку желудочно-кишечного тракта, печени и поджелудочной железы, а также легких (Рисунок 28.2.7).
Рисунок 28.2.7 — Судьба зародышевых слоев в эмбрионе: После гаструляции эмбриона на третьей неделе эмбриональные клетки эктодермы, мезодермы и энтодермы начинают мигрировать и дифференцироваться в клеточные линии, которые дадут начало зрелым органам. и системы органов у младенца.В течение первых нескольких недель развития клетки эндометрия, называемые децидуальными клетками, питают зарождающийся эмбрион. В течение пренатальных недель 4–12 развивающаяся плацента постепенно берет на себя роль питателя эмбриона, и децидуальные клетки больше не нужны.Зрелая плацента состоит из тканей эмбриона, а также материнских тканей эндометрия. Плацента соединяется с концепцией через пуповину , по которой дезоксигенированная кровь и отходы плода проходят через две пупочные артерии; питательные вещества и кислород переносятся от матери к плоду по единственной пупочной вене. Пуповина окружена амнионом, а пространства внутри пуповины вокруг кровеносных сосудов заполнены желе Уортона, слизистой соединительной тканью.
Материнская часть плаценты развивается из самого глубокого слоя эндометрия, decidua basalis. Чтобы сформировать эмбриональную часть плаценты, синцитиотрофобласт и лежащие в основе клетки трофобласта (клетки цитотрофобласта) начинают пролиферировать вместе со слоем внеэмбриональных клеток мезодермы. Они образуют хорионическую мембрану , которая охватывает весь концептус как хорион. Хорионическая оболочка образует пальцеобразные структуры, называемые ворсинками хориона , которые проникают в эндометрий, как корни деревьев, составляя плодную часть плаценты.Клетки цитотрофобласта перфорируют ворсинки хориона, проникают дальше в эндометрий и ремоделируют материнские кровеносные сосуды, чтобы увеличить кровоток матери, окружающий ворсинки. Между тем, мезенхимные клетки плода, происходящие из мезодермы, заполняют ворсинки и дифференцируются в кровеносные сосуды, включая три пупочных кровеносных сосуда, соединяющих эмбрион с развивающейся плацентой (рис. 28.2.8).
Рисунок 28.2.8 — Поперечное сечение плаценты: В плаценте компоненты крови матери и плода проходят через поверхность ворсинок хориона, но потоки крови матери и плода никогда не смешиваются напрямую.Плацента развивается на протяжении всего эмбрионального периода и в течение первых нескольких недель внутриутробного периода плода; Плацентация завершается к 14–16 неделям. Как полностью развитый орган, плацента обеспечивает питание, выделение, дыхание и эндокринную функцию (таблица 28.1 и рисунок 28.2.9). Он получает кровь от плода через пупочные артерии. Капилляры ворсинок хориона фильтруют отходы плода из крови и возвращают чистую, насыщенную кислородом кровь плоду через пупочную вену.Питательные вещества и кислород передаются из материнской крови, окружающей ворсинки, через капилляры в кровоток плода. Некоторые вещества перемещаются через плаценту путем простой диффузии. По этому пути поступают кислород, углекислый газ и любые другие жирорастворимые вещества. Другие вещества перемещаются за счет облегченной диффузии. Сюда входит водорастворимая глюкоза. У плода высокая потребность в аминокислотах и железе, и эти вещества перемещаются через плаценту посредством активного транспорта.
Кровь матери и плода не смешивается, потому что клетки крови не могут перемещаться через плаценту.Это разделение не позволяет цитотоксическим Т-клеткам матери достичь и впоследствии уничтожить плод, который несет «чужие» антигены. Кроме того, это гарантирует, что эритроциты плода не попадают в кровоток матери и не вызывают выработку антител (если они несут «чужие» антигены) — по крайней мере, до последних стадий беременности или родов. Это причина того, что даже при отсутствии профилактического лечения мать с Rh — не вырабатывает антител, которые могли бы вызвать гемолитическую болезнь у ее первого плода с Rh + .
Хотя клетки крови не обмениваются, ворсинки хориона обеспечивают достаточную площадь поверхности для двустороннего обмена веществами между кровью матери и плода. Скорость обмена увеличивается на протяжении всей беременности, поскольку ворсинки становятся тоньше и разветвляются. Плацента проницаема для жирорастворимых фетотоксических веществ: алкоголя, никотина, барбитуратов, антибиотиков, некоторых патогенов и многих других веществ, которые могут быть опасными или фатальными для развивающегося эмбриона или плода.По этим причинам беременным следует избегать употребления фетотоксичных веществ. Например, употребление алкоголя беременными женщинами может привести к ряду аномалий, называемых расстройствами алкогольного спектра плода (ФАСН). К ним относятся пороки развития органов и лица, а также когнитивные и поведенческие расстройства.
| Функции плаценты (таблица 28.1) | ||
|---|---|---|
| Питание и пищеварение | Дыхание | Эндокринная функция |
|
|
|
После гаструляции зачатки центральной нервной системы развиваются из эктодермы в процессе нейруляции (рис. 28.2.10). Специализированные нейроэктодермальные ткани по длине эмбриона утолщаются в нервную пластинку . В течение четвертой недели ткани по обе стороны от пластины складываются вверх в нервную складку . Две складки сходятся, образуя нервную трубку .Трубка лежит на стержнеобразной хорде , происходящей из мезодермы, , которая в конечном итоге становится пульпозным ядром межпозвонковых дисков. Блокообразные структуры, называемые сомитами , образуются по обе стороны от трубки, в конечном итоге дифференцируясь на осевой скелет, скелетные мышцы и дерму. В течение четвертой и пятой недель передняя нервная трубка расширяется и подразделяется, образуя пузырьки, которые станут структурами мозга.
Фолат, один из витаминов группы В, важен для здорового развития нервной трубки.Дефицит фолиевой кислоты у матери в первые недели беременности может привести к дефектам нервной трубки, включая расщелину позвоночника — врожденный дефект, при котором ткань позвоночника выступает через позвоночный столб новорожденного, который не может полностью закрыться. Более серьезным дефектом нервной трубки является анэнцефалия, частичное или полное отсутствие мозговой ткани.
Рисунок 28.2.10 — Нейруляция: Эмбриональный процесс нейруляции устанавливает зачатки будущей центральной нервной системы и скелета.Эмбрион, который начинается как плоский лист клеток, начинает приобретать цилиндрическую форму в процессе складывания эмбриона (рис. 28.2.11). Эмбрион складывается в стороны и снова на обоих концах, образуя С-образную форму с отчетливыми концами головы и хвоста. Эмбрион обволакивает часть желточного мешка, который вместе с пуповиной выступает из того, что станет брюшной полостью. Складывание по существу создает трубку, называемую примитивной кишкой, которая выстлана энтодермой. Амниотический мешок, который находился на вершине плоского эмбриона, окружает эмбрион, когда он складывается.
Рисунок 28.2.11 — Эмбриональное складывание: Эмбриональное складывание превращает плоский лист клеток в полую трубчатую структуру.В течение первых 8 недель беременности развивающийся эмбрион формирует рудиментарные структуры всех своих органов и тканей из эктодермы, мезодермы и энтодермы. Этот процесс называется органогенез .
Как и центральная нервная система, сердце также начинает свое развитие в эмбрионе как трубчатая структура, соединенная через капилляры с ворсинками хориона.Клетки примитивного сердца трубчатой формы способны к электрической проводимости и сокращению. Сердце начинает биться в начале четвертой недели, хотя на самом деле оно не перекачивает эмбриональную кровь до недели спустя, когда слишком большая печень начинает вырабатывать красные кровяные тельца. (Это временная ответственность эмбриональной печени, которую костный мозг возьмет на себя во время развития плода.) В течение 4–5 недель формируются глазные ямки, проявляются зачатки конечностей и формируются зачатки легочной системы.
На шестой неделе начинают происходить неконтролируемые движения конечностей плода. Желудочно-кишечная система развивается слишком быстро, и брюшная полость эмбриона не может вместить ее, и кишечник временно входит в пуповину. Лопаткообразные руки и ноги развивают пальцы рук и ног в процессе апоптоза (запрограммированной гибели клеток), который вызывает распад тканей между пальцами. К 7 неделе строение лица становится более сложным и включает ноздри, наружные уши и линзы (Рисунок 28.2.12). К восьмой неделе голова становится почти такой же большой, как остальная часть тела эмбриона, и все основные структуры мозга находятся на своих местах. Внешние гениталии видны, но на этом этапе мужские и женские эмбрионы неотличимы. Кость начинает замещать хрящ в скелете эмбриона в процессе окостенения. К концу эмбрионального периода эмбрион составляет примерно 3 см (1,2 дюйма) от макушки до крупа и весит примерно 8 г (0,25 унции).
Рисунок 28.2.12 — Эмбрион в 7 недель: Эмбрион в конце 7 недель развития составляет всего 10 мм в длину, но его развивающиеся глаза, зачатки конечностей и хвост уже видны.(Этот эмбрион произошел от внематочной беременности.) (Фото: Эд Усман)Внешний веб-сайт
Используйте этот интерактивный инструмент для просмотра процесса эмбриогенеза с точки зрения концепта (левая панель), а также развития плода с точки зрения материнского поперечного сечения (правая панель). Можете ли вы определить, когда у эмбриона возникает нейруляция?
Обзор главы
По мере продвижения к матке зигота подвергается многочисленным расщеплениям, в которых количество клеток удваивается (бластомеры).Достигнув матки, концептус становится плотно упакованной сферой клеток, называемой морулой, которая затем превращается в бластоцисту, состоящую из внутренней клеточной массы в заполненной жидкостью полости, окруженной трофобластами. Имплантаты бластоцисты в стенке матки, трофобласты сливаются, образуя синцитиотрофобласт, и концептус покрывается эндометрием. Формируются четыре эмбриональные оболочки, поддерживающие растущий эмбрион: амнион, желточный мешок, аллантоис и хорион. Ворсинки хориона переходят в эндометрий, образуя плодную часть плаценты.Плацента снабжает растущий эмбрион кислородом и питательными веществами; он также удаляет углекислый газ и другие метаболические отходы.
После имплантации эмбриональные клетки подвергаются гаструляции, при которой они дифференцируются и разделяются на эмбриональный диск и устанавливают три первичных зародышевых листка (энтодерму, мезодерму и эктодерму). В процессе складывания эмбриона плод начинает принимать форму. Нейруляция запускает процесс развития структур центральной нервной системы, а органогенез устанавливает основной план для всех систем органов.
Вопросы по интерактивной ссылке
Посмотрите это покадровое видео концептуса, начиная с дня 3. Какую структуру вы видите в первую очередь? В какой момент фильма впервые появляется бластоцель? Какое событие происходит в конце фильма?
Первая показанная структура — это морула. Бластоцель появляется примерно через 20 секунд. Фильм заканчивается штриховкой концептуса.
Используйте этот интерактивный инструмент для просмотра процесса эмбриогенеза с точки зрения концепта (левая панель), а также развития плода с точки зрения материнского поперечного сечения (правая панель).Можете ли вы определить, когда у эмбриона возникает нейруляция?
Невруляция начинается на 4 неделе.
Вопросы о критическом мышлении
1. Примерно через 3 недели после последней менструации у сексуально активной женщины кратковременный приступ спазмов в брюшной полости и незначительное кровотечение. Какое может быть объяснение?
2. Совет по пищевым продуктам и питанию Института медицины рекомендует всем женщинам, которые могут забеременеть, потреблять не менее 400 мкг фолиевой кислоты в день из добавок или обогащенных продуктов.Почему?
Глоссарий
- аллантоис
- пальцеобразная выемка желточного мешка образует примитивный выводной проток зародыша; предшественник мочевого пузыря
- амнион
- прозрачный перепончатый мешок, охватывающий развивающийся плод и заполняющий околоплодные воды
- амниотическая полость
- полость, открывающаяся между внутренней клеточной массой и трофобластом; превращается в амнион
- бластоцель
- Заполненная жидкостью полость бластоцисты
- бластоциста
- термин для концепта на стадии развития, который состоит из примерно 100 клеток, сформированных во внутреннюю клеточную массу, которой суждено стать эмбрионом, и внешний трофобласт, которому суждено стать связанными с ней мембранами плода и плацентой
- бластомер
- дочерняя клетка дробления
- хорион Мембрана
- , которая развивается из синцитиотрофобласта, цитотрофобласта и мезодермы; окружает эмбрион и образует плодную часть плаценты через ворсинки хориона
- хорионическая мембрана
- предшественник хориона; формы из внеэмбриональных клеток мезодермы
- ворсинки хориона
- выступы хорионической оболочки, которые проникают в эндометрий и развиваются в плаценту
- спайность
- форма митотического деления клетки, при которой клетка делится, но общий объем остается неизменным; этот процесс служит для производства все меньших и меньших ячеек
- концепт
- Стадия до имплантации оплодотворенной яйцеклетки и связанных с ней оболочек
- эктодерма
- первичный зародышевый листок, который развивается в центральную и периферическую нервную систему, органы чувств, эпидермис, волосы и ногти
- внематочная беременность
- имплантация эмбриона вне матки
- эмбрион
- человек, развивающийся в течение 3–8 недель
- складывание эмбрионов
- процесс, с помощью которого эмбрион превращается из плоского диска клеток в трехмерную форму, напоминающую цилиндр
- эндодерма
- первичный зародышевый листок, который формирует желудочно-кишечный тракт, печень, поджелудочную железу и легкие
- эпибласт
- верхний слой клеток зародышевого диска, образующийся из внутренней клеточной массы; дает начало всем трем зародышевым листкам
- плод
- человек, развивающийся за время от конца эмбрионального периода (9 неделя) до рождения
- гаструляция
- процесс миграции и дифференцировки клеток в три первичных зародышевых листка после расщепления и имплантации
- беременность
- в человеческом развитии — период, необходимый для внутриутробного развития эмбриона и плода; беременность
- хорионический гонадотропин человека (ХГЧ)
- гормон, который заставляет желтое тело выживать, увеличиваться в размерах и продолжать вырабатывать прогестерон и эстроген для подавления менструаций и обеспечения среды, подходящей для развивающегося эмбриона
- гипобласт
- нижний слой клеток эмбрионального диска, которые простираются в бластоцель и образуют желточный мешок
- имплантация
- процесс встраивания бластоцисты в эндометрий матки
- внутренняя масса клеток
- кластер клеток в бластоцисте, которому суждено стать эмбрионом
- мезодерма
- первичный зародышевый листок, который становится скелетом, мышцами, соединительной тканью, сердцем, кровеносными сосудами и почками
- морула
- плотно упакованная сфера бластомеров, достигшая матки, но еще не имплантированная
- нервная пластинка
- утолщенный слой нейроэпителия, который проходит продольно вдоль дорсальной поверхности эмбриона и дает начало ткани нервной системы
- нервная складка
- приподнятый край нервной борозды
- нервная трубка
- предшественник структур центральной нервной системы, образованный инвагинацией и отделением нейроэпителия
- нейруляция
- Эмбриональный процесс, определяющий центральную нервную систему
- нотокорд
- стержнеобразная структура на основе мезодермы, обеспечивающая опору для растущего плода
- Органогенез
- Развитие рудиментарных структур всех органов эмбриона из зародышевых листков
- плацента
- орган, который формируется во время беременности для питания развивающегося плода; также регулирует обмен веществ и газов между матерью и плодом
- предлежание плаценты
- низкое расположение плода внутри матки приводит к тому, что плацента частично или полностью закрывает отверстие шейки матки по мере ее роста
- плацентация
- формирование плаценты; завершено к 14–16 неделям беременности
- примитивная полоса
- углубление вдоль дорсальной поверхности эпибласта, через которое клетки мигрируют с образованием энтодермы и мезодермы во время гаструляции
- сомит
- один из парных повторяющихся блоков ткани, расположенных по обе стороны от хорды у раннего эмбриона
- синцитиотрофобласт
- Поверхностные клетки трофобласта, которые сливаются, образуя многоядерное тело, которое переваривает клетки эндометрия, чтобы прочно прикрепить бластоцисту к стенке матки
- трофобласт
- заполненная жидкостью оболочка из плоских клеток, предназначенная для того, чтобы стать ворсинками хориона, плацентой и связанными с ними оболочками плода
- пуповина
- связь между развивающимся понятием и плацентой; переносит дезоксигенированную кровь и отходы плода и возвращает питательные вещества и кислород от матери
- желточный мешок
- мембрана, связанная с первичной циркуляцией к развивающемуся эмбриону; источник первых клеток крови и половых клеток и способствует структуре пуповины
Решения
Ответы на вопросы о критическом мышлении
- Время появления этого дискомфорта и кровотечения предполагает, что это, вероятно, вызвано имплантацией бластоцисты в стенку матки.

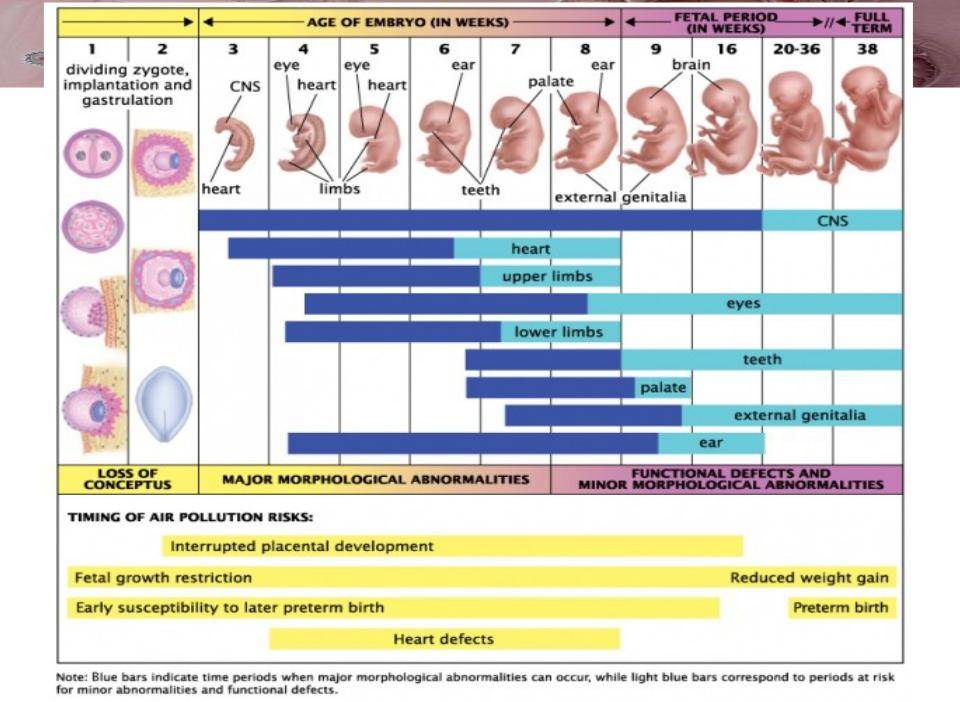
 На этой стадии 10% его веса занимает печень. В организме уже работают почки – произведенной мочой пополняются околоплодные воды.
На этой стадии 10% его веса занимает печень. В организме уже работают почки – произведенной мочой пополняются околоплодные воды.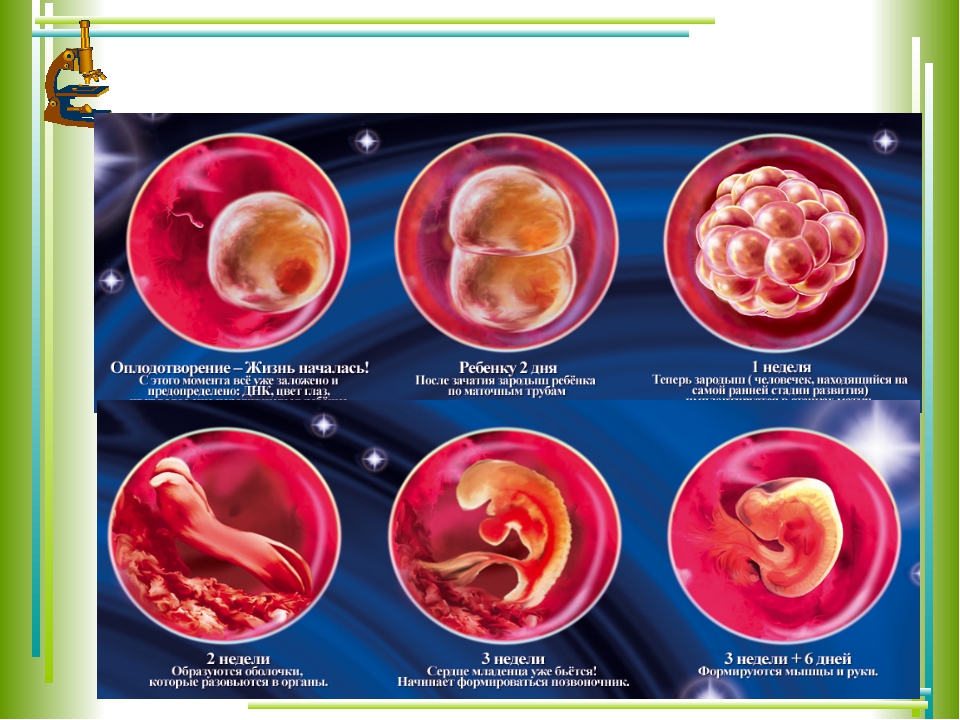
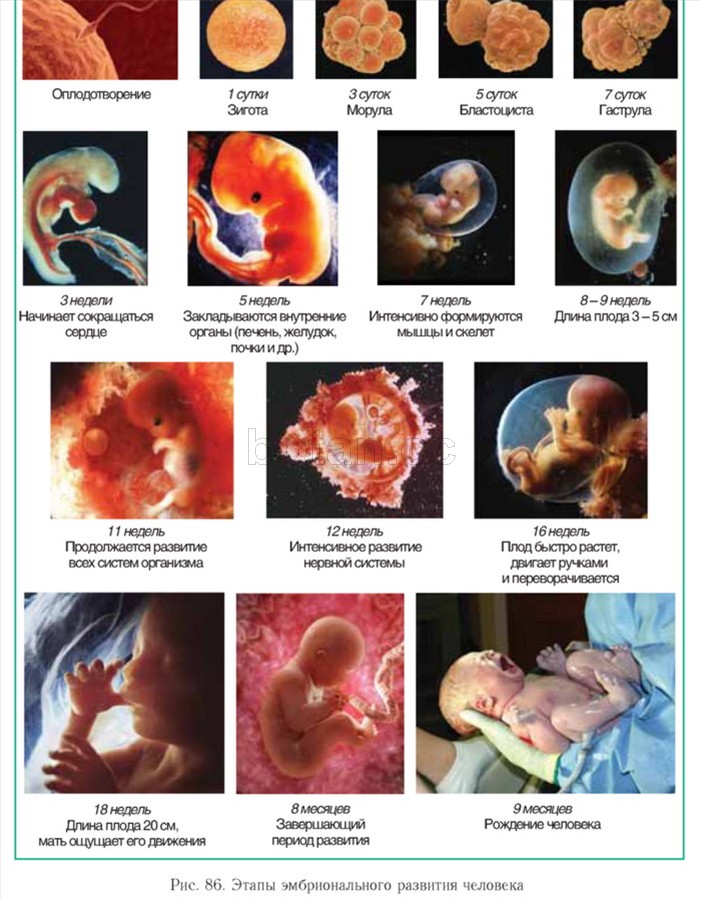
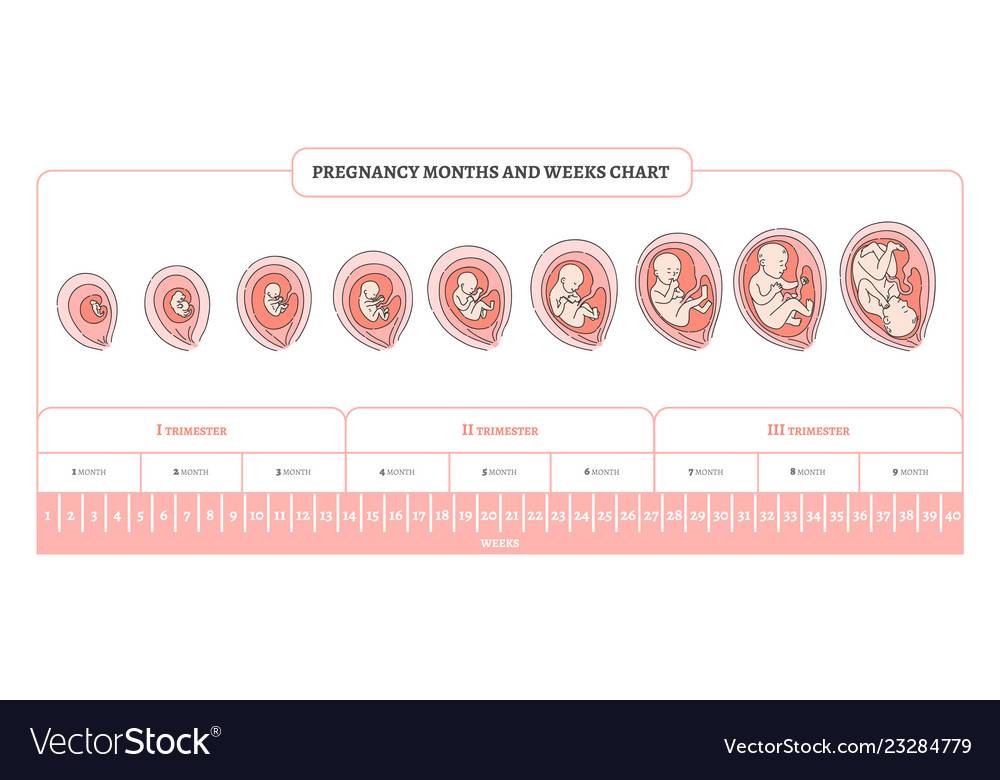

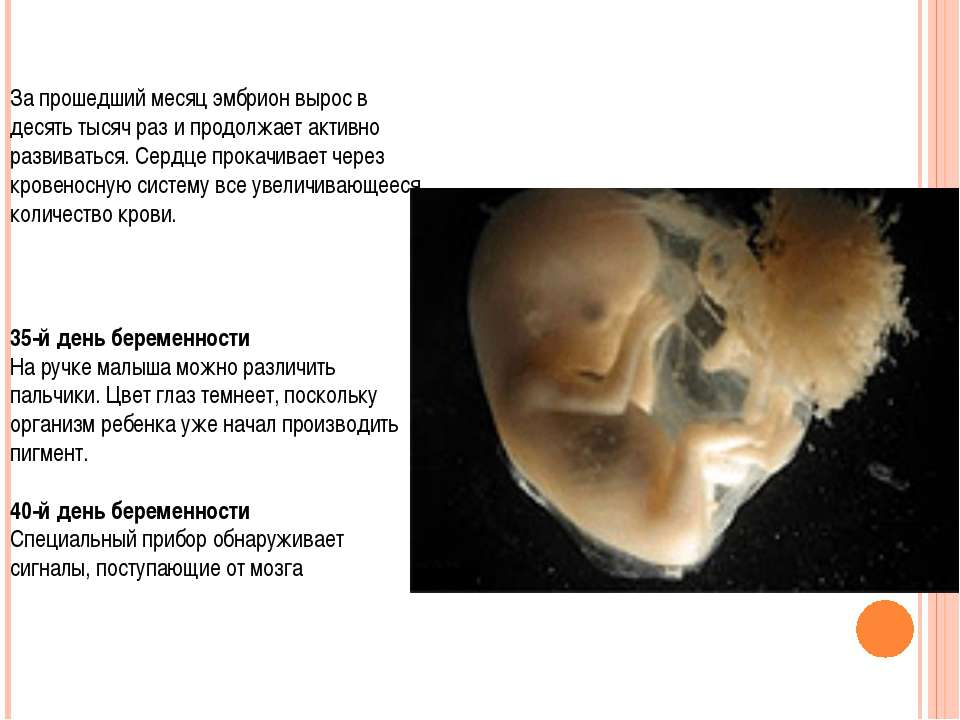
 )
)

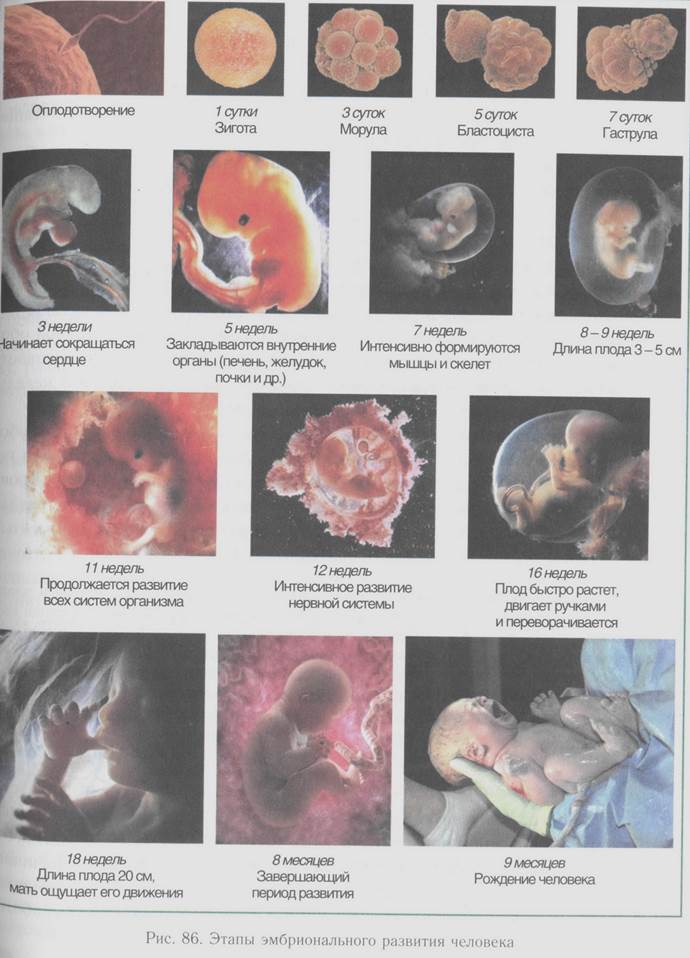
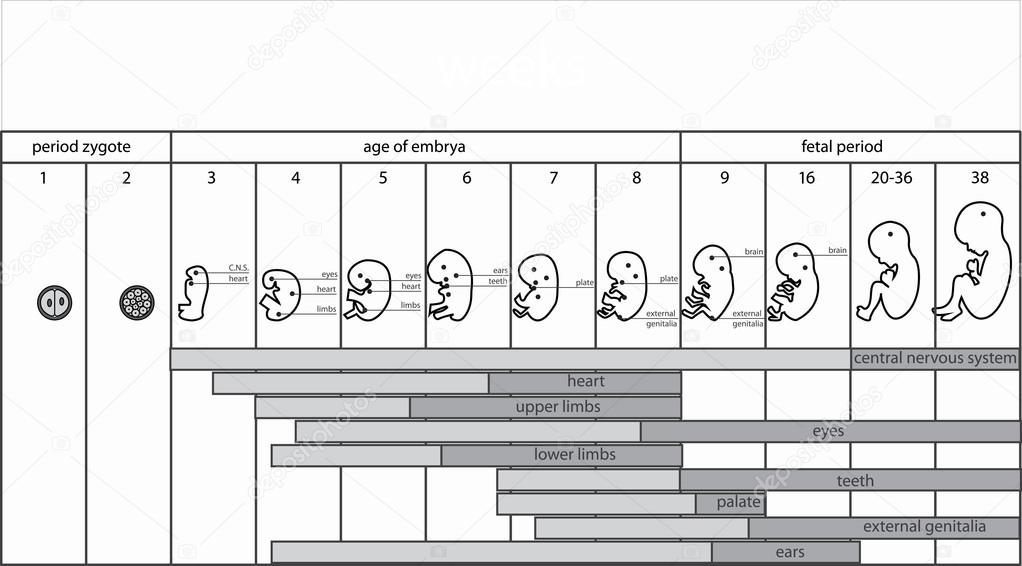
 От первого дня последних месячных отсчитывают 40 недель и получают приблизительную дату родов малыша.
От первого дня последних месячных отсчитывают 40 недель и получают приблизительную дату родов малыша.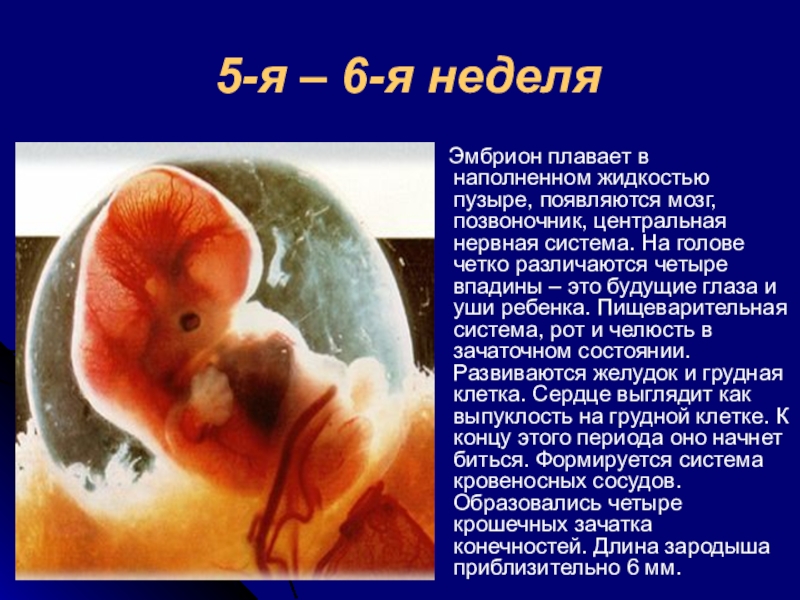
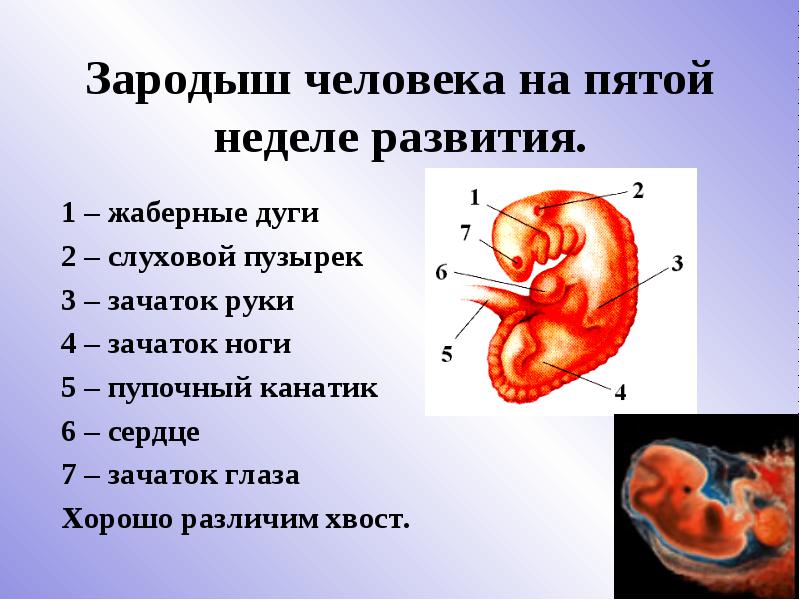
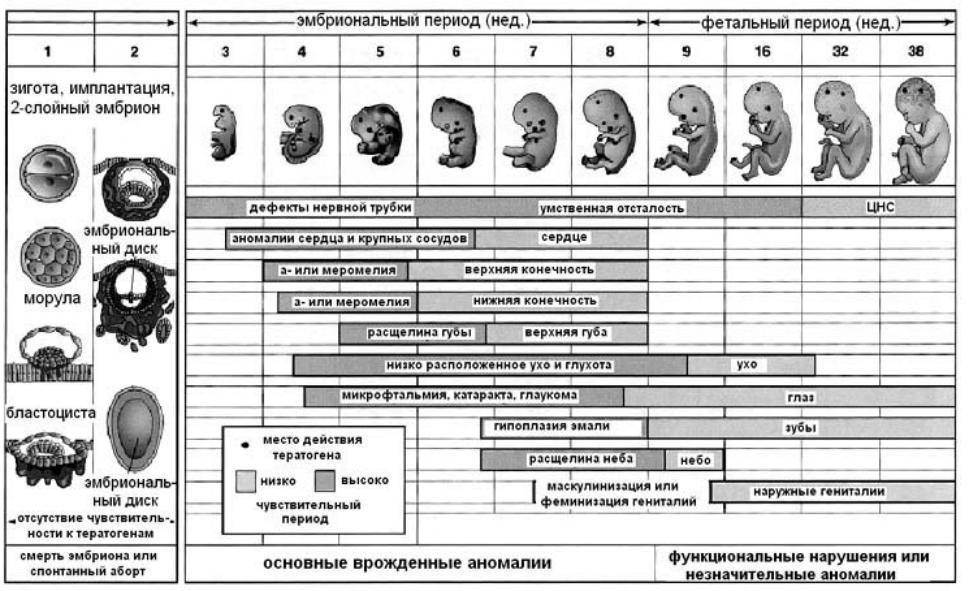
 зале, а детские вещи сестра дома доглаживает, еле успели передать их мне в род.зал. Так что лучше уж как девушка выше писала… с роялем, зато спокойно!
зале, а детские вещи сестра дома доглаживает, еле успели передать их мне в род.зал. Так что лучше уж как девушка выше писала… с роялем, зато спокойно!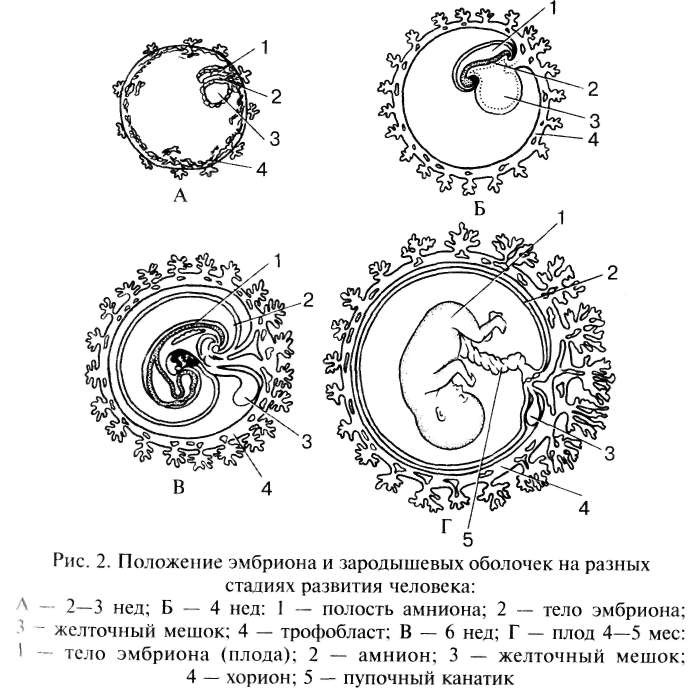 Многие женщины ещё даже не догадываются, что находятся в интересном положении, а их различные гинекологические заболевания могут привести к выкидышу.
Многие женщины ещё даже не догадываются, что находятся в интересном положении, а их различные гинекологические заболевания могут привести к выкидышу.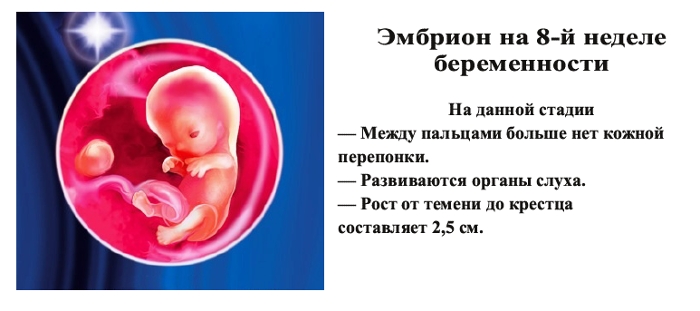 На шестнадцатой неделе рекомендован скрининг для выявления болезни Дауна. На этом сроке можно определить резус-фактор и группу крови плода.
На шестнадцатой неделе рекомендован скрининг для выявления болезни Дауна. На этом сроке можно определить резус-фактор и группу крови плода.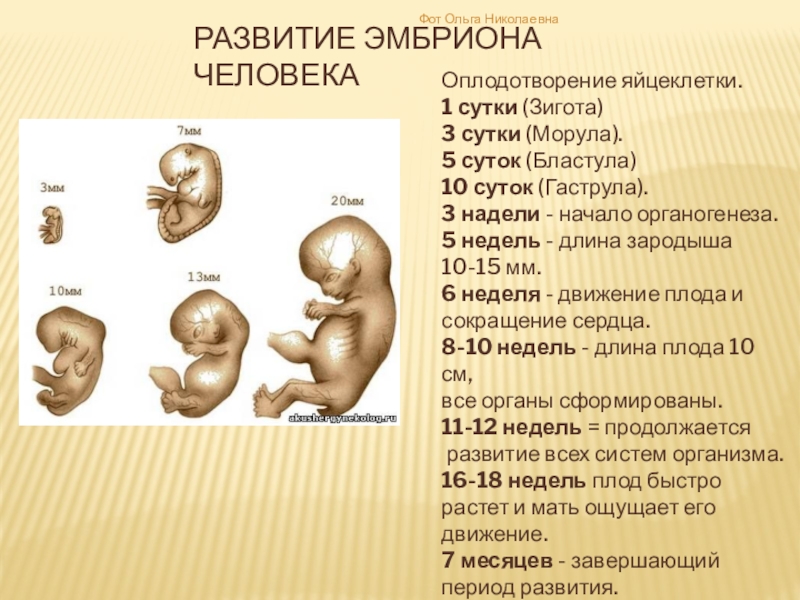 Формируется сетчатка: малыш начинает реагировать на световые стимулы.
Формируется сетчатка: малыш начинает реагировать на световые стимулы.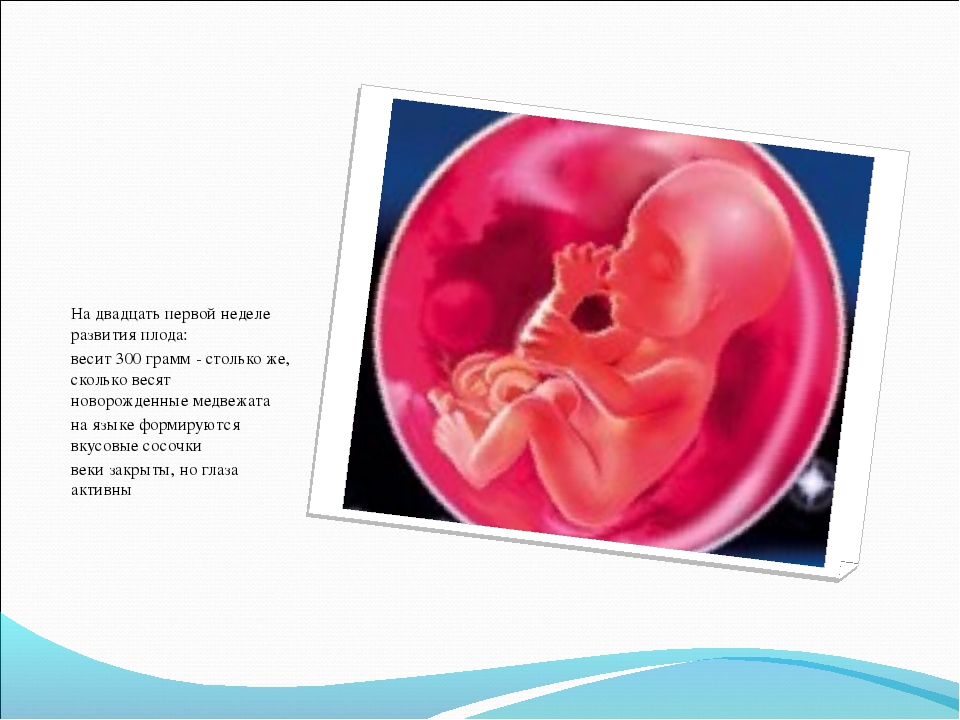 Впервые с тех пор, как у эмбриона появились веки, они открылись, обнажив голубоватые глаза. Однако цвет изменится в первые месяцы жизни.
Впервые с тех пор, как у эмбриона появились веки, они открылись, обнажив голубоватые глаза. Однако цвет изменится в первые месяцы жизни.
 Зачатие — это когда мужская сперма оплодотворяет женскую яйцеклетку. Зачатие происходит в одной из ваших маточных труб.Это трубки между яичниками и маткой.
Зачатие — это когда мужская сперма оплодотворяет женскую яйцеклетку. Зачатие происходит в одной из ваших маточных труб.Это трубки между яичниками и маткой.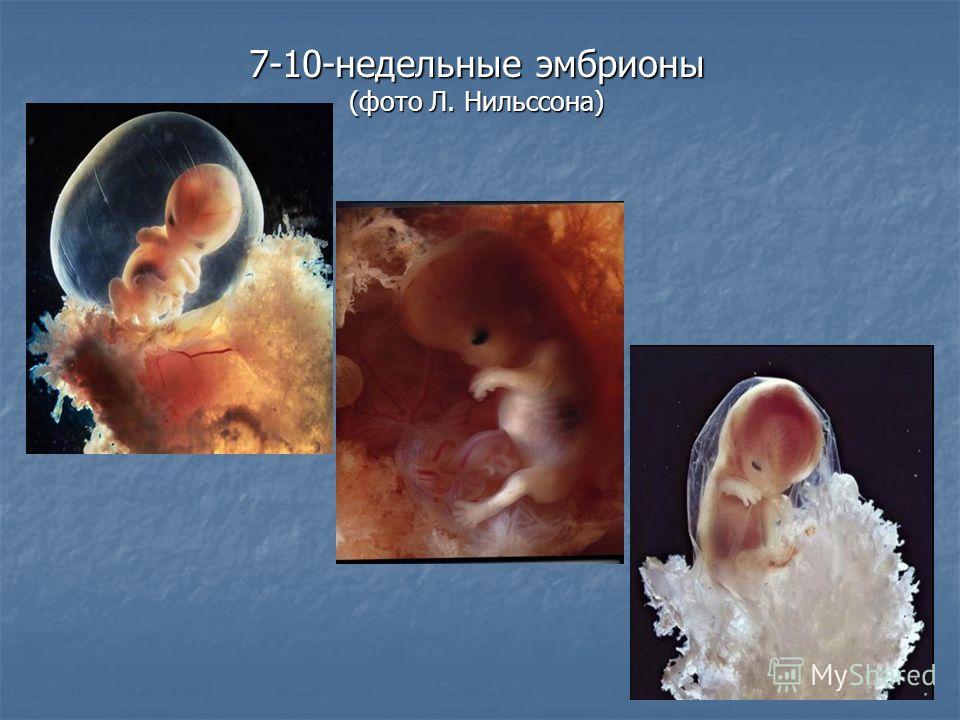
 Ее нос, рот, пальцы рук, ног и уши формируются и начинают принимать форму.
Ее нос, рот, пальцы рук, ног и уши формируются и начинают принимать форму. Плацента работает.
Плацента работает.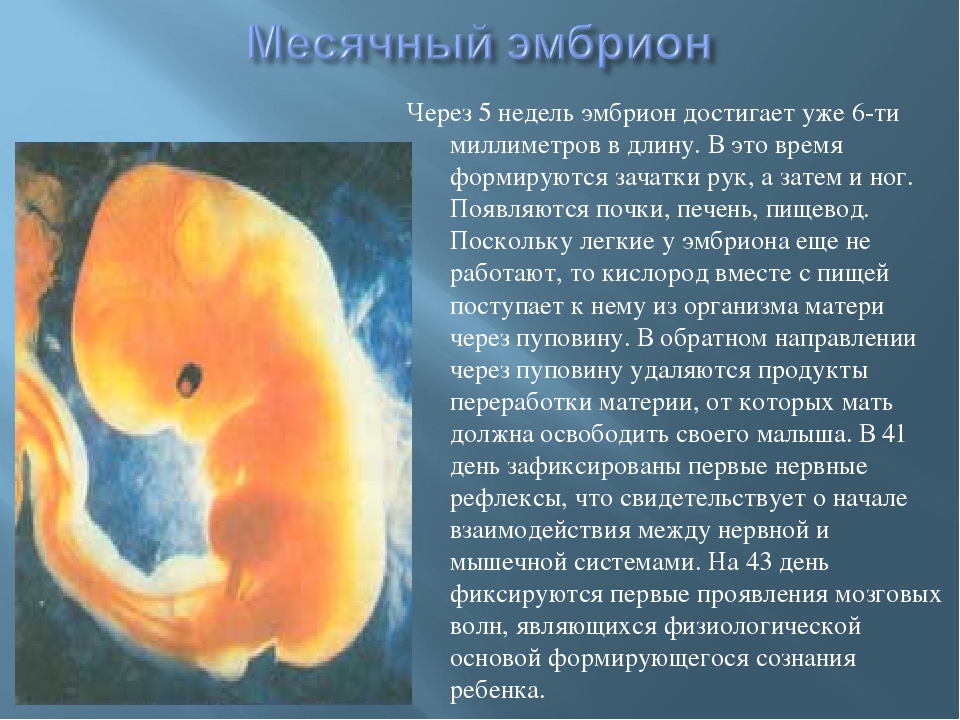 Ее кожа все еще тонкая и прозрачная, но со временем она становится все менее прозрачной.Ее голова составляет примерно половину ее размера.
Ее кожа все еще тонкая и прозрачная, но со временем она становится все менее прозрачной.Ее голова составляет примерно половину ее размера. На УЗИ это может выглядеть как дыхание и глотание вашего ребенка.
На УЗИ это может выглядеть как дыхание и глотание вашего ребенка. Почки вашего ребенка производят мочу, а его сердце перекачивает кровь.
Почки вашего ребенка производят мочу, а его сердце перекачивает кровь. Верникс появляется на коже вашего ребенка. Это восковое или жирное водостойкое покрытие. Он защищает кожу вашего ребенка в утробе матери.
Верникс появляется на коже вашего ребенка. Это восковое или жирное водостойкое покрытие. Он защищает кожу вашего ребенка в утробе матери.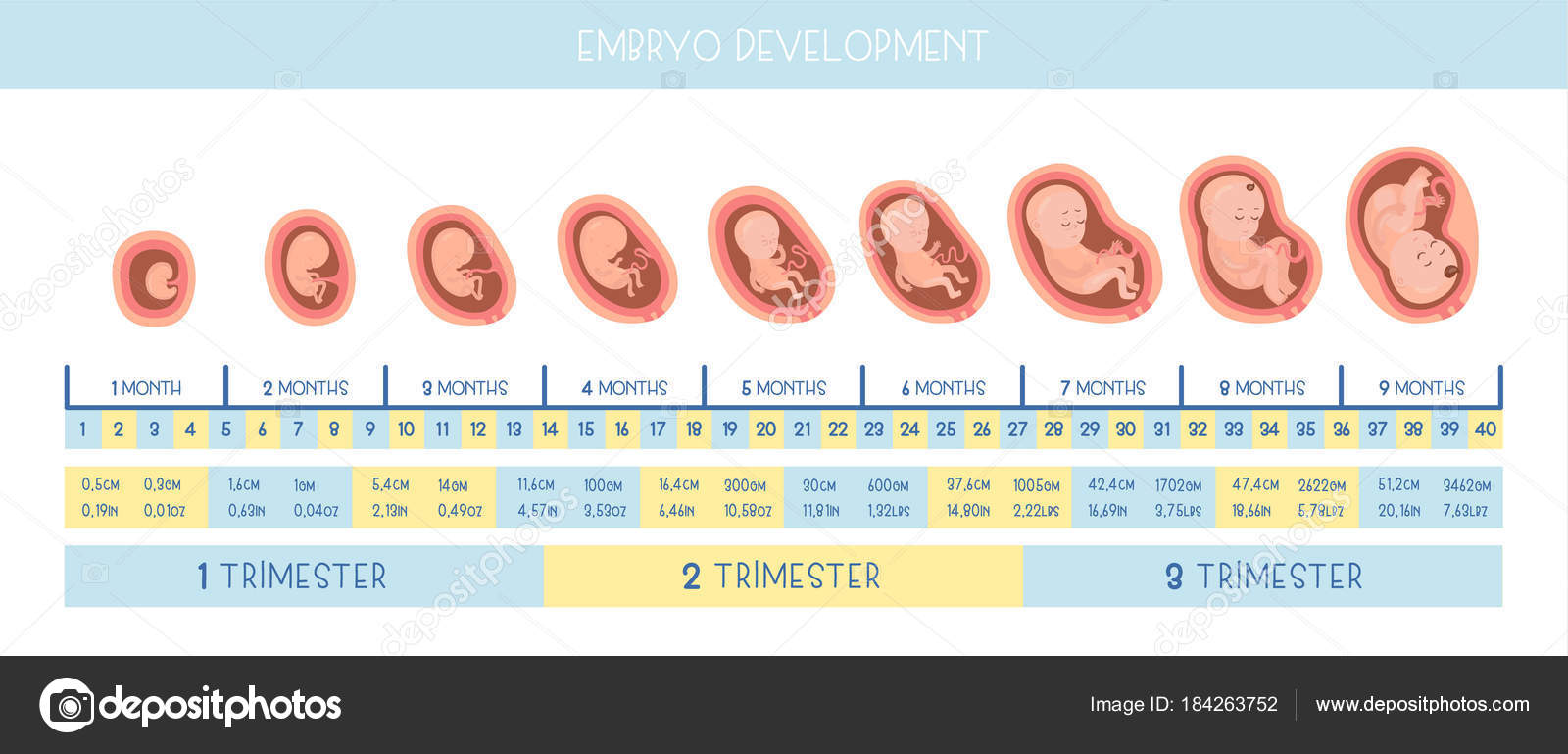 Она учится сосать, что ей нужно для кормления после рождения. Она может даже сосать большой палец в утробе матери.
Она учится сосать, что ей нужно для кормления после рождения. Она может даже сосать большой палец в утробе матери.
 У нее могут появиться волосы на голове. Ее легкие полностью сформированы, но она еще не готова дышать вне матки. Она около 12 дюймов в длину и может весить чуть больше фунта.
У нее могут появиться волосы на голове. Ее легкие полностью сформированы, но она еще не готова дышать вне матки. Она около 12 дюймов в длину и может весить чуть больше фунта.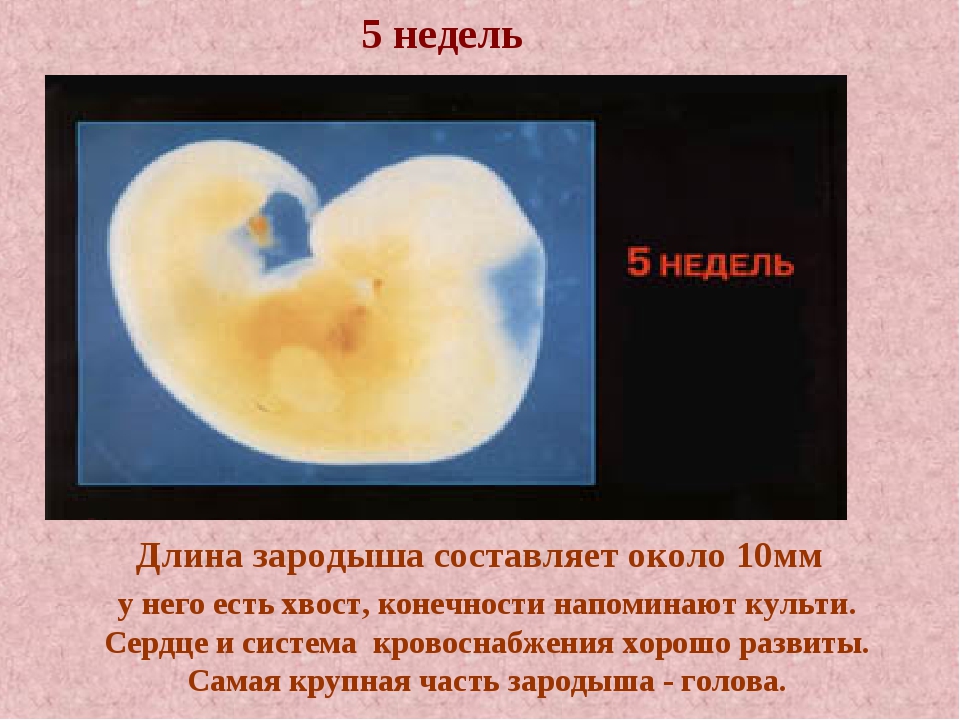 Ее легкие начинают вырабатывать сурфактант. Это вещество помогает легким вашего ребенка подготовиться к дыханию.
Ее легкие начинают вырабатывать сурфактант. Это вещество помогает легким вашего ребенка подготовиться к дыханию. Обязательно ешьте здоровую пищу, чтобы у вашего ребенка были питательные вещества, необходимые для роста.
Обязательно ешьте здоровую пищу, чтобы у вашего ребенка были питательные вещества, необходимые для роста.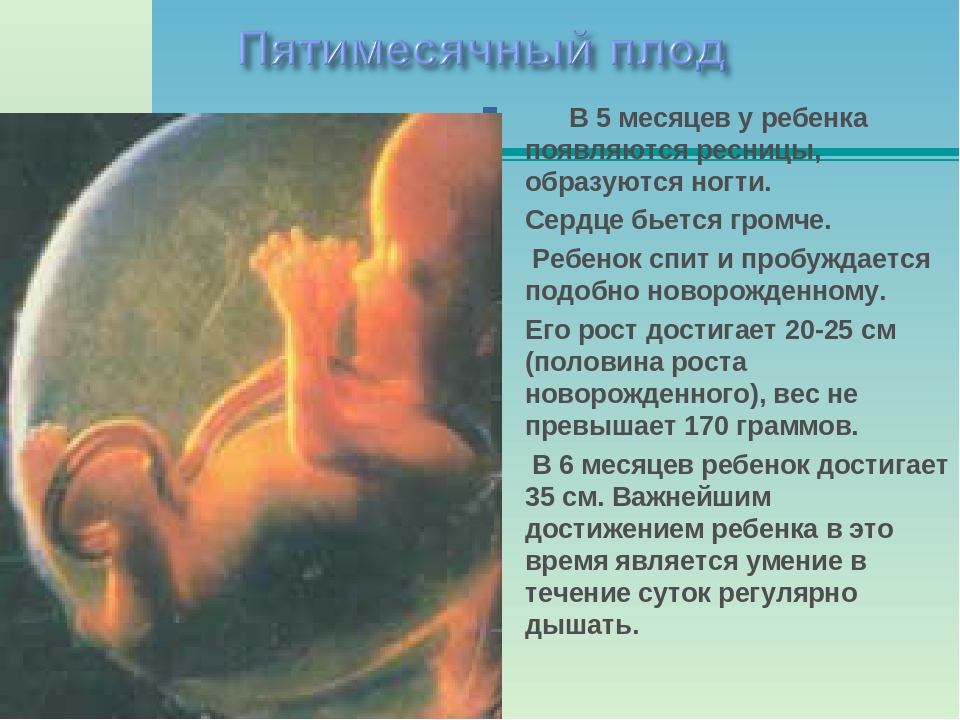 Ваш ребенок около 18 дюймов в длину и может весить около 5 фунтов.
Ваш ребенок около 18 дюймов в длину и может весить около 5 фунтов. Это может произойти на этой неделе или в ближайшие несколько недель.
Это может произойти на этой неделе или в ближайшие несколько недель.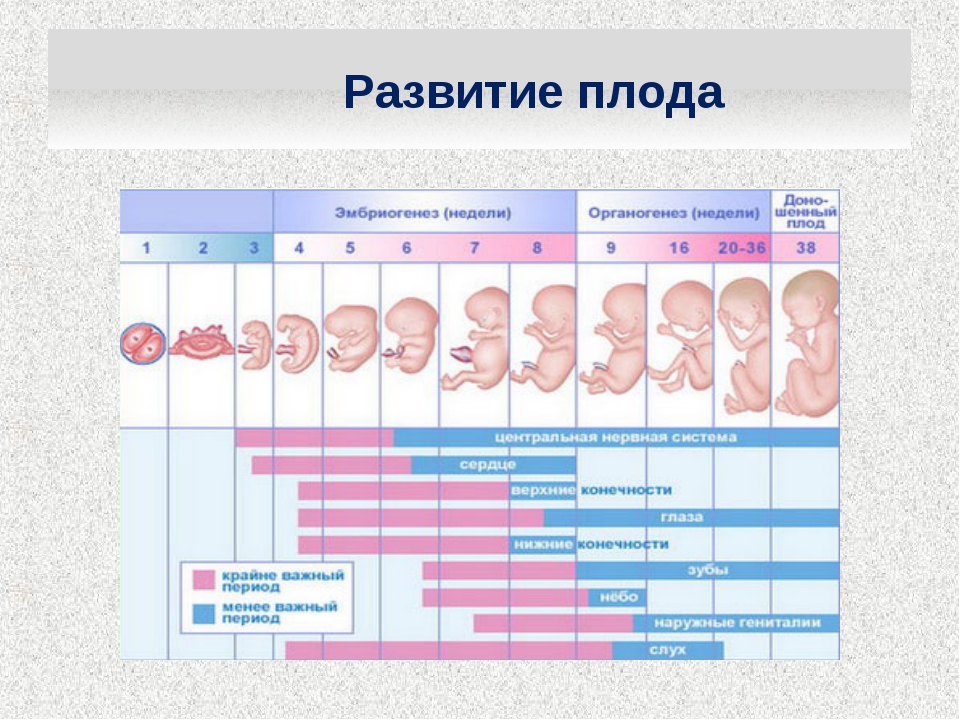 Если вы заметили изменения в том, как часто ваш ребенок двигается, позвоните своему врачу. Ваш ребенок весит от 6 до 7 фунтов.
Если вы заметили изменения в том, как часто ваш ребенок двигается, позвоните своему врачу. Ваш ребенок весит от 6 до 7 фунтов. Ее печень и легкие все еще растут. Размер вашего ребенка может вызывать у вас дискомфорт. Повесить там! Если ваша беременность протекает нормально, подождите, пока роды начнутся сами по себе.
Ее печень и легкие все еще растут. Размер вашего ребенка может вызывать у вас дискомфорт. Повесить там! Если ваша беременность протекает нормально, подождите, пока роды начнутся сами по себе.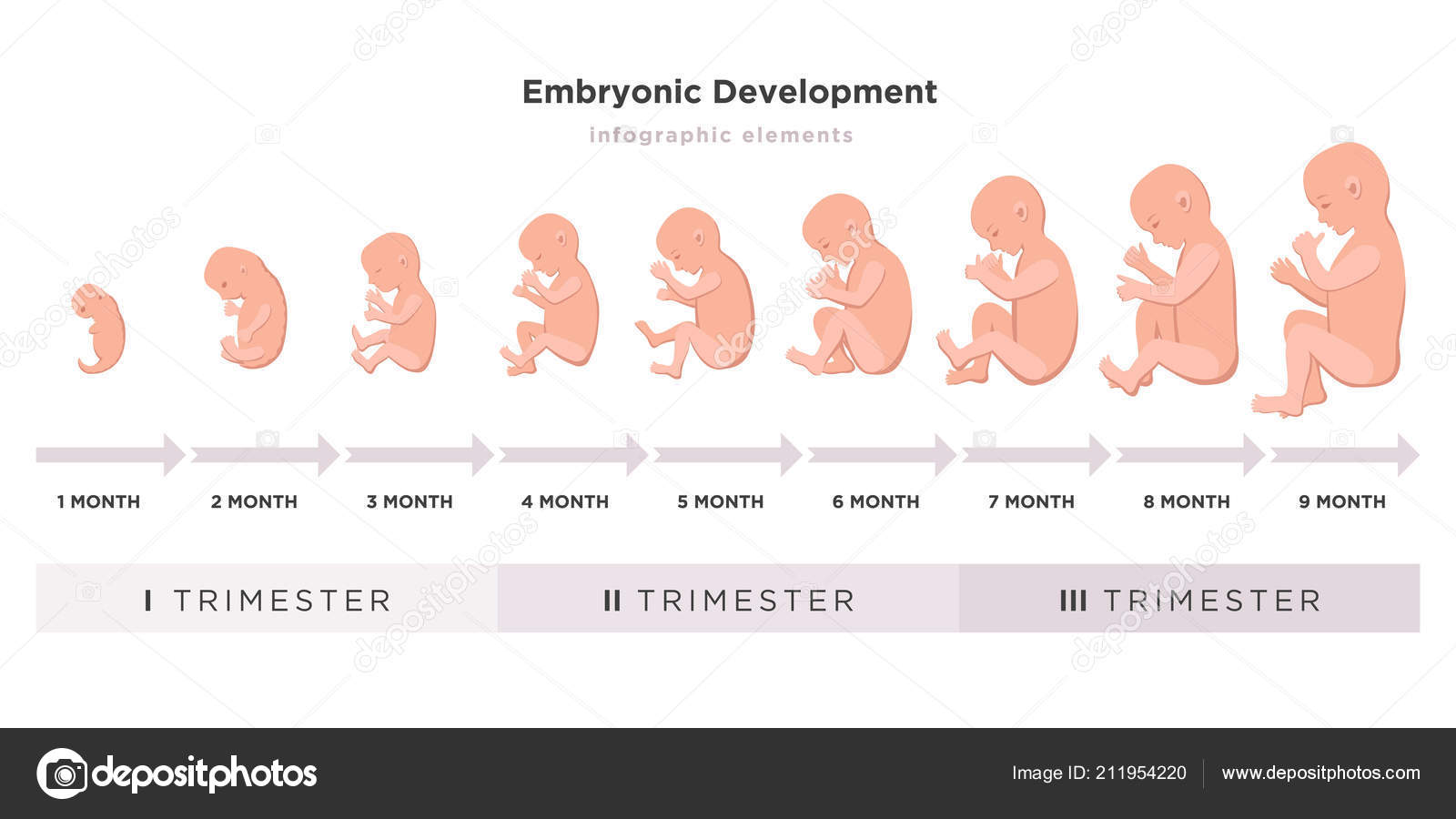 Ваш ребенок успел полностью развиться и готов встретиться с вами лицом к лицу.Позвоните своему врачу, если вам кажется, что у вас роды. Ваш ребенок от 18 до 20 дюймов в длину и весит от 6 до 9 фунтов.
Ваш ребенок успел полностью развиться и готов встретиться с вами лицом к лицу.Позвоните своему врачу, если вам кажется, что у вас роды. Ваш ребенок от 18 до 20 дюймов в длину и весит от 6 до 9 фунтов.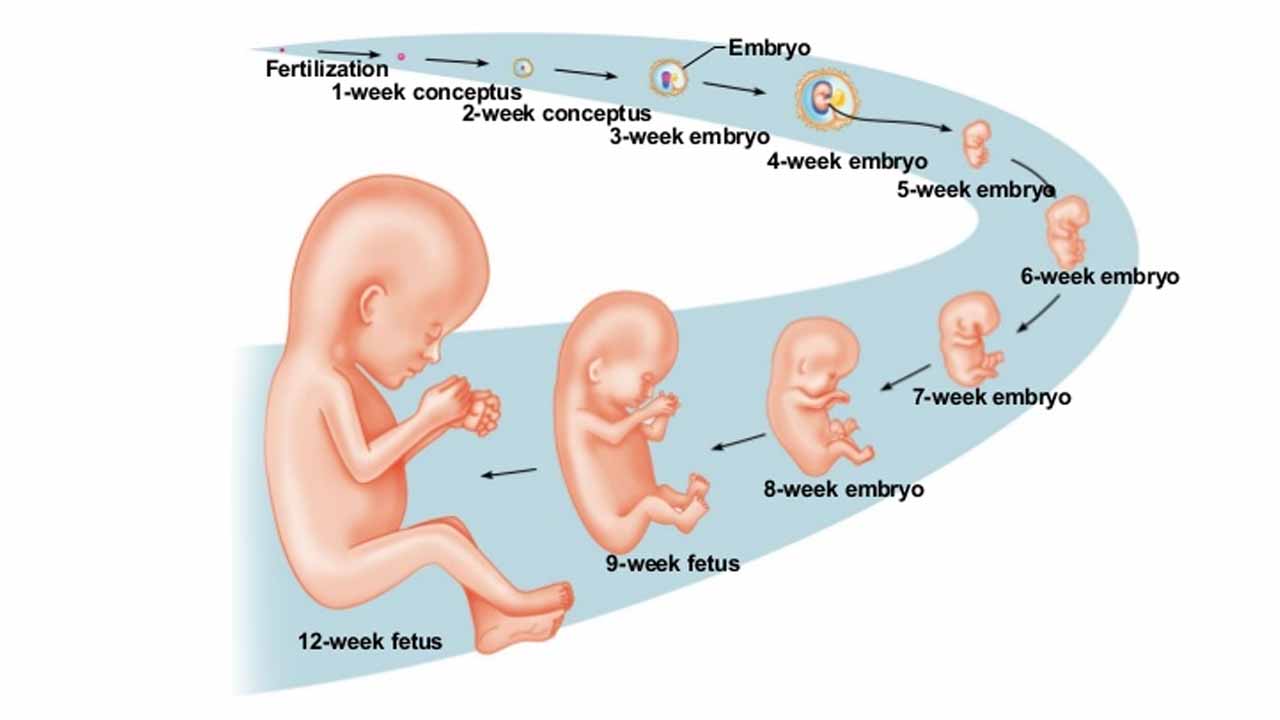 Рисунок выше)
Рисунок выше)