Роды после 30 — статьи от специалистов клиники «Мать и дитя»
Бройтман Евгения Викторовна
Репродуктолог
Клинический госпиталь «АВИЦЕННА» ГК «Мать и дитя»
По мнению психологов, рождение ребенка в более зрелом возрасте благоприятнее, чем в молодости. Как правило, в паре, где родители старше 30, к появлению первенца готовятся заранее, и ребенок появляется на свет желанным.
Кроме того, именно к 30 годам появляется жизненный опыт, мудрость, психологическая зрелость. Все эти качества позволяют спокойно относится к своему состоянию, принимать обдуманные решения. Психологический комфорт малышу в такой семье обеспечен.
Медицинские аспекты поздней беременности и родов также за последние годы стали благоприятнее.
Ранее существовало мнение, что с увеличением возраста прямо пропорционально возрастает количество возможных осложнений как беременности, так и родов.
Однако в последние годы такая точка зрения была опровергнута большинством проведенных исследований.
Широко известно, что частота развития заболеваний внутренних органов, таких как артериальная гипертензия, сахарный диабет, ожирение, метаболический синдром, после 30 лет, к сожалению, увеличивается. Однако уровень развития современной медицины позволяет своевременно диагностировать и лечить такие состояния на этапе подготовке к беременности и во время ее.
Необходимым условием в такой ситуации является тщательное наблюдение за течением беременности, состоянием внутренних органов. При необходимости, врач назначает лечение (как медикаментозное, так и немедикаментозное), которое не оказывает отрицательного влияния на состояние малыша, и при этом способствует нормализации функции органов будущей мамы.
При необходимости, врач назначает лечение (как медикаментозное, так и немедикаментозное), которое не оказывает отрицательного влияния на состояние малыша, и при этом способствует нормализации функции органов будущей мамы.
У женщин в возрасте 35 лет и старше значительно увеличивается риск рождения детей с генетической патологией (например, синдромом Дауна, синдром Эдвардса, синдром Патау и т.д.). Однако на современном этапе развития медицинской генетики большинство таких заболеваний можно диагностировать еще на ранних сроках беременности.
Уже в 11 — 12 недель беременности при ультразвуковом исследовании можно говорить о некоторых пороках развития и выявить изменения, которые могут свидетельствовать о наличии хромосомной патологии плода.
Так, наличие утолщения воротниковой зоны у плода в 11 — 12 недель беременности в большинстве случаев позволяет выявить синдром Дауна. Второе ультразвуковое исследование проводится в 20-22 недели беременности. В эти сроки возможно определение анатомии всех органов плода, выявить отклонения в развитии.
Еще одним важным методом диагностики генетических заболеваний являются биохимические маркеры хромосомной патологии. Они определяются в крови будущей мамы в 11-12 недель и в 16-20 недель беременности.
В 1 триместре смотрят концентрацию в крови протеина, связанного с беременностью, и хорионического гонадотропина, во втором триместре — комбинацию альфафетопротеина и хорионического гонадотропина. Чтобы удостовериться в правильности подозрений применяются так называемые инвазивные методы диагностики.
Это биопсия хориона (получение клеток из будущей плаценты), которая проводится в 8 — 12 недель беременности, амниоцентез (аспирация околоплодных вод в 16-24 недели), кордоцентез — пункция пуповины плода (выполняется в 22-25 недель беременности).
Эти методики позволяют точно определить хромосомный набор будущего ребенка и с уверенностью говорить о наличии или отсутствии у него генетических заболеваний. Все исследования проводятся под контролем УЗИ, что позволяет свести степень осложнений к минимуму.
Ранее считалось, что первые роды в возрасте старше 30 лет являются показанием к кесареву сечению. Сейчас такая позиция безнадежно устарела. Большинство женщин зрелого возраста рожают самостоятельно. Конечно, следует помнить, что у пациенток этой возрастной категории несколько чаще, чем в общей популяции встречаются такие осложнения родов, как развитие слабости родовой деятельности, острой гипоксии плода.
При возникновении таких ситуаций врач, ведущий роды, может принять решение об экстренной операции. Но шанс родить самостоятельно есть практически у всех женщин, которые рожают первенца после 30 лет.
Для благополучного течения беременности и родов важно более тщательно, чем молодым мамам, следить за состоянием своего здоровья, тщательно соблюдать все рекомендации врача. Желательно также, чтобы беременность и роды вел один доктор, который детально знает все особенности течения беременности и может заранее предвидеть возможные осложнения родов и своевременно их предупреждать.
Записаться на приём
к доктору — Бройтман Евгения Викторовна
Клинический госпиталь «АВИЦЕННА» ГК «Мать и дитя»
Анализ связываемости сперматозоидов с гиалуроновой кислотой (HBA-тест)Анализ спермограммы и другие исследования эякулята Банк донорской спермыБиопсия придатка яичкаБиопсия яичка в лечении бесплодияВ каких случаях прибегают к ЭКОВнутриматочная инсеминацияГидросонографияДиагностика беременности после ЭКОДонорские программы и суррогатное материнствоДонорство яйцеклетокЖенское бесплодиеИКСИИМСИИногородним пациентамИногородним пациентамИскусственная (внутриматочная) инсеминацияКак стать донором спермы? Как стать донором яйцеклетки?Когда ЭКО противопоказано?Криобанк спермыКриоконсервация единичных сперматозоидовКриоконсервация эмбрионовКриоконсервация эмбрионов, яйцеклеток, спермыЛечение невынашивания беременностиМетоды ПГДМифы о ВРТМорфологическое исследование сперматозоидов по строгим критериям КрюгераМужское бесплодиеМужское бесплодиеОбследования и диагностикаПГД последнего поколения: метод NGSПИКСИПеред началом лечения необходимо знать что.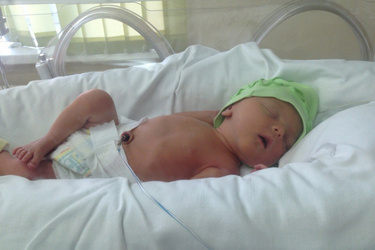
Нажимая на кнопку отправить, я даю согласие на обработку персональных данных
▶Преждевременные роды: что их провоцирует ✅ МЦ ADONIS
Ежегодно более 15 млн. детей рождаются раньше срока. В разных странах они составляют от 5 до 18% от общего числа новорожденных. Известно, что преждевременные роды несут угрозу для здоровья ребенка из-за неполного внутриутробного созревания. Сегодня мы попросили акушера-гинеколога высшей категории клиники ADONIS Александра Владимировича Богомаза рассказать, о причинах преждевременных родов, их особенностях и методах пролонгации беременности.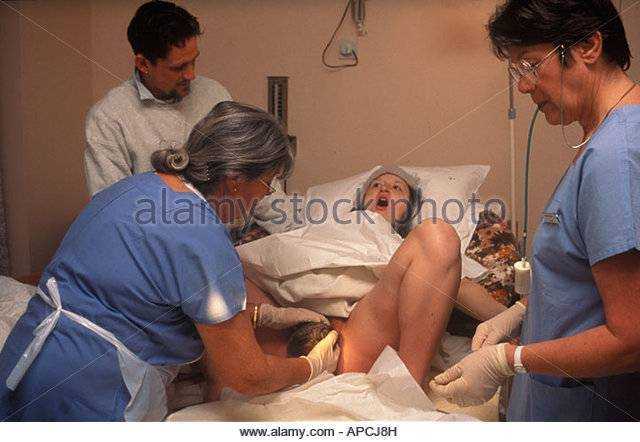
Александр Владимирович, скажите, какие роды считаются преждевременными?
– Преждевременными считаются роды до 37 недели беременности, но критичным порогом является 34 неделя. Дети, которые рождаются раньше этого срока, крайне незрелые. Они нуждаются в интенсивной терапии и длительном выхаживании. Если у женщины есть риск преждевременных родов или определенные патологии, желательно, чтобы беременность все же была пролонгирована хотя бы до 34 недели, но лучше до 37.
Расскажите о причинах преждевременных родов. Почему одни женщины рожают в срок, а другие значительно раньше?
– Причин преждевременных родов достаточно много, но в ряде случаев их установить не удается. В число основных входят хронические заболевания женщины, гормональные нарушения в ее организме, патологии беременности и травмы. Часто роды раньше срока происходят из-за внутриутробного инфицирования плода. Если у женщины еще до беременности были скрытые инфекции мочеполовой системы, то в период вынашивания плода они могут обостряться и передаваться ему.
Можно ли заранее выявить риск преждевременных родов и пролонгировать беременность?
– Да, сейчас есть возможность прогнозировать преждевременные роды и пролонгировать беременность. Для этого проводят контроль гормонального фона и измерение шейки матки. В случае укорочения на нее накладывают шов или устанавливают акушерский пессарий. Мы используем разные методы для пролонгации беременности в зависимости от причин, которые повышают риск преждевременных родов. С их помощью мы стараемся помочь женщине доносить малыша хотя бы до 37 недель.
Если у женщины все же начались преждевременные роды, то чем они, с точки зрения акушера-гинеколога, отличаются от родов в срок?
– Недоношенные детки, как правило, очень слабые, поэтому нужно стараться, чтобы роды проходили максимально легко и естественно. Врач должен использовать щадящую тактику родовспоможения с минимальным вмешательством в естественный процесс.
Если роды происходят до 34 недели, беременной назначают курс уколов дексаметазона. Он необходим для профилактики дыхательных нарушений у ребенка. Препарат способствует ускорению созревания плаценты и внутренних органов недоношенных деток. Благодаря этому снижаются риски развития патологий у новорожденных.
Он необходим для профилактики дыхательных нарушений у ребенка. Препарат способствует ускорению созревания плаценты и внутренних органов недоношенных деток. Благодаря этому снижаются риски развития патологий у новорожденных.
Скажите, при преждевременных родах женщины чаще рожают естественным путем или с помощью кесарева сечения?
– Преждевременные роды не являются показанием для кесарева сечения, поэтому при отсутствии других показаний к проведению операции, женщинам рекомендуют рожать самостоятельно. Чаще всего именно так все и происходит.
Преждевременные роды сопряжены с рядом рисков для ребенка. А для женщины они имеют какие-либо особенности?
– Физиологический процесс преждевременных родов и произошедших в срок никак не отличается. Для женщины не имеет значения, на которой неделе она рожает, однако это сильно влияет на состояние ребенка. Недоношенные дети нуждаются в выхаживании и большей заботе со стороны родителей.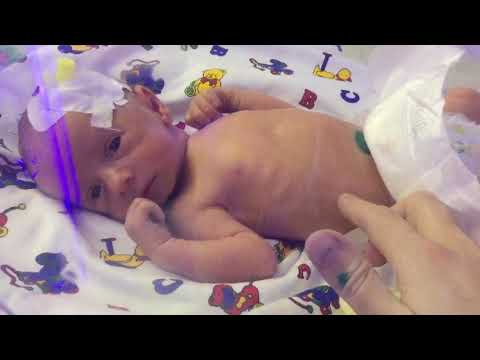 Они должны психологически подготовиться к тому, что ребенок может находиться в палате интенсивной терапии и долгое время наблюдаться у неонатологов.
Они должны психологически подготовиться к тому, что ребенок может находиться в палате интенсивной терапии и долгое время наблюдаться у неонатологов.
Ребенок, рожденный в 30 недель: что нужно знать
На 30-й неделе беременности у вас могут быть следующие 10 недель в вашем календаре с обедами, украшением детской и предродовыми занятиями до того, как наступит большой день рождения. Но у вашего ребенка могут быть другие идеи!
Недоношенные дети — то есть дети, рожденные до того, как станут доношенными в возрасте 39 недель — в 2019 году составляли всего 10% рождений в США, так что это довольно редкое явление.
Но мысль о том, что у нас будет недоношенный ребенок, может быть пугающей.
К счастью, современная медицина постоянно совершенствуется, чтобы обеспечить лучший уход за недоношенными детьми, поэтому даже у самых маленьких недоношенных детей есть шанс прожить долгую и здоровую жизнь.
Как и во всей информации, связанной с детьми, существует огромный диапазон «нормальных» результатов.
Помните, что вы и ваш ребенок уникальны, и используйте это как руководство к тому, с чем вы можете столкнуться, если ваш ребенок решит родиться раньше.
Итак, какие осложнения следует учитывать и какова 30-недельная выживаемость?
Мы здесь, чтобы рассказать вам о детях, рожденных в 30 недель.
В этой статье 📝
- Как выглядит ребенок, родившийся в 30 недель?
- Что произойдет, если ребенок родится в 30 недель?
- Нужна ли детям, рожденным в 30 недель, отделение интенсивной терапии?
- Будет ли ребенок, родившийся в 30 недель, в порядке?
- Могут ли дети, рожденные в 30 недель, дышать самостоятельно?
Как выглядит ребенок, родившийся в 30 недель?
Если вы введете запрос «младенец, родившийся в 30 недель, фото», вы не увидите типичного пухлощекого новорожденного, которого мы все ожидаем при рождении.
Вместо этого у ребенка, рожденного в 30 недель, под кожей не так много жира, поэтому его кожа может выглядеть полупрозрачной, и он будет очень, очень нежным.
Они будут намного меньше, чем ребенок, родившийся в 40 недель, хотя их голова может быть непропорционально большой по сравнению с их телом.
Средний вес ребенка, рожденного в 30 недель, составляет около 3 фунтов, а его длина может составлять всего около 15,5 дюймов.
Что произойдет, если ребенок родится в 30 недель?
Ребенок, рожденный на 30-й неделе беременности, классифицируется в медицинском мире как «очень недоношенный» и, вероятно, нуждается в немедленной медицинской помощи после рождения.
Все их конечности и внешние части тела будут сформированы, поэтому любые осложнения, которые у них могут возникнуть, будут связаны с недоразвитостью их внутренних систем.
Вероятно, им потребуется помощь при дыхании, кормлении, борьбе с инфекциями и согревании.
Нужна ли детям, рожденным в возрасте 30 недель, отделение интенсивной терапии?
Конкретный уход, который им потребуется, будет индивидуальным, но они проведут как минимум несколько недель в отделении интенсивной терапии новорожденных (ОИТН), пока они растут и становятся сильнее.
Ребенка, рожденного в возрасте 30 недель, обычно выписывают из больницы непосредственно перед или около первоначальной даты родов, как только они достигают определенных показателей здоровья и развития, определенных вашим врачом.
Будет ли ребенок, родившийся в 30 недель, в порядке?
Недавнее американское исследование показало, что выживаемость детей, рожденных в 30 недель, достигает 98,5%, поэтому велики шансы, что с вашим малышом, рожденным в 30 недель, все будет в порядке.
Несмотря на то, что у них отличная выживаемость, у них может быть больше шансов на задержку развития в дальнейшем или проблемы со зрением или слухом, чем у детей, рожденных ближе к сроку.
Могут ли дети, рожденные в 30 недель, дышать самостоятельно?
В некоторых случаях могут.
Но одной из самых больших забот врачей недоношенных детей являются проблемы с дыханием.
Если ваш ребенок изо всех сил пытается дышать самостоятельно, ему поможет аппарат ИВЛ, который может выглядеть пугающе, но это именно то, что ему нужно, чтобы начать жить в огромном мире.
Развиваются ли легкие ребенка в 30 недель?
Примерно на 26-й неделе беременности развиваются нижние отделы легких и формируются небольшие воздушные мешочки, называемые альвеолами, но они полностью не формируются примерно до 36-й недели беременности.
Таким образом, в 30 недель легкие могут быть недостаточно большими или сильными, чтобы дышать самостоятельно.
Детей, рожденных в возрасте 30 недель, также часто кормят через зонд и используют различные внутривенные капельницы для введения жидкостей и лекарств для борьбы с инфекциями.
Рождение ребенка в отделении интенсивной терапии может быть пугающим и изолирующим опытом, но общение с другими недоношенными Peanut Mamas может помочь.
Ваш ребенок, рожденный в 30 недель, может быть крошечным и хрупким, и ваше начало материнского детства может быть не таким, как вы планировали, но велики шансы, что с вашим ребенком все будет в порядке.
Вот это.
Вас также может заинтересовать:
Ребенок, родившийся в 31 неделю: что нужно знать
Ребенок, родившийся в 32 недели: что нужно знать
Ребенок, родившийся в 33 недели: что нужно знать
Ребенок, родившийся в 34 недели: что нужно знать Знать
Ребенок, родившийся в 35 недель: что нужно знать
Ребенок, родившийся в 36 недель: что нужно знать
Ребенок, родившийся в 37 недель: что нужно знать
Что искать в пустышке Preemie
Мой 30-недельник — история Лизы
Прошло 13 недель, и когда я оглядываюсь назад на сумасшедшие, меняющие жизнь, эмоциональные американские горки, связанные с рождением недоношенного ребенка, я чувствую оцепенение.
В отличие от здоровой доношенной беременности, когда вы можете планировать рождение ребенка, нет ничего, что могло бы подготовить вас к тому, чтобы вас увезли в больницу на машине скорой помощи, к тому, чтобы оказаться в реанимации с командой врачей, борющихся за спасение вашей жизни, а также жизни вашего ребенка, или за то, что вы проникли через крошечные дверцы инкубатора и впервые коснулись нежной кожи вашего ребенка.
Никто не расскажет вам о боли после кесарева сечения, когда вы не можете встать с постели и чувствуете, что ваш кишечник вот-вот окажется на полу, или о том, что всего через несколько часов после родов милая акушерка предложит помочь вам сцедить и начинает массировать грудь — оставляя вас в шоке и ощущении, что это должен делать ваш муж, а не чужой человек! Никто не говорит вам.
Эмоции, чувства и опыт работы в отделении интенсивной терапии Мамочка не похожи ни на что, что вы испытывали раньше.
Одна вещь, которая помогала мне и моему мужу пережить эти мрачные дни, — это чтение хороших новостей о других детях, которые были вывешены на стенах отделения, или общение с другими родителями, пережившими то же самое.
Наша прекрасная Эйприл Элеонора Роуз; мой нежный маленький цветок родился в 30 недель, 24 октября 2015 года, весом всего 2 фунта 5 унций.
У моей беременности было несколько взлетов и падений — обычное утреннее недомогание, беготня в туалет и обратно в течение всего дня, усталость и высокое кровяное давление, вызванное беременностью. Однако, когда мне исполнилось 28 недель, мое кровяное давление повысилось, и вскоре стало очевидно, что у меня есть все симптомы преэклампсии. Мои руки, ноги и лицо начали опухать, у меня появились сильные головные боли, в моче появился белок, а тромбоциты в крови были низкими.
Следующие две недели я провел в трех разных больницах, так как мое состояние стало труднее контролировать, и мне стало хуже. Я был напуган. Коктейль из лекарств, который я принимал, становился все менее эффективным, и мне оставалось только доставить его.
В тот момент это казалось таким реальным, когда меня перевели в другую больницу; пришло время экстренного кесарева. Я так крепко держала руку мужа, и он гладил меня по волосам, пока я лежала в театре, не зная, что будет дальше. Когда мы услышали «это девочка», мы оба расплакались, а тем более, когда услышали небольшой плач нашей малышки. Мы действительно ничего не ожидали услышать, поэтому мы были вне себя от радости, услышав жизнь в ее маленькой душе. Эйприл кратко показали нам и увезли в отделение интенсивной терапии.
Лежа в реанимации, я оцепенел. Я не чувствовал, что только что пережил один из самых счастливых моментов в своей жизни. Я чувствовал себя так, словно только что перенес ужасную операцию. Остаток дня прошел в тумане. Акушерки собирались отвезти меня в реанимацию, но я был измотан, и это звучит ужасно, но я не очень хотел. Я жил в кошмаре, и я просто хотел побыть один. Я была так эмоциональна и не знала, что должна чувствовать — конечно же, я должна была чувствовать себя счастливее — у меня родился ребенок!
Я чувствовал себя так, словно только что перенес ужасную операцию. Остаток дня прошел в тумане. Акушерки собирались отвезти меня в реанимацию, но я был измотан, и это звучит ужасно, но я не очень хотел. Я жил в кошмаре, и я просто хотел побыть один. Я была так эмоциональна и не знала, что должна чувствовать — конечно же, я должна была чувствовать себя счастливее — у меня родился ребенок!
На следующий день меня пронзила ужасная боль — я не могла подняться, не могла встать с постели и чувствовала себя бесполезной. Однако я была готова встретить своего ребенка, и меня отвезли в отделение интенсивной терапии на больничной койке. Я очень беспокоился. Весь этот опыт был не похож ни на что, что я знал раньше, эти эмоции были не похожи ни на что, что я когда-либо испытывал раньше, и я просто не знал, что чувствовать.
Когда меня везли в отделение интенсивной терапии, я чувствовал, что все смотрят на меня. Думаю, я ожидала почувствовать этот непреодолимый прилив любви — это то, что вы должны чувствовать, когда рожаете, верно? Я просто смотрел через пластиковый инкубатор и плакал.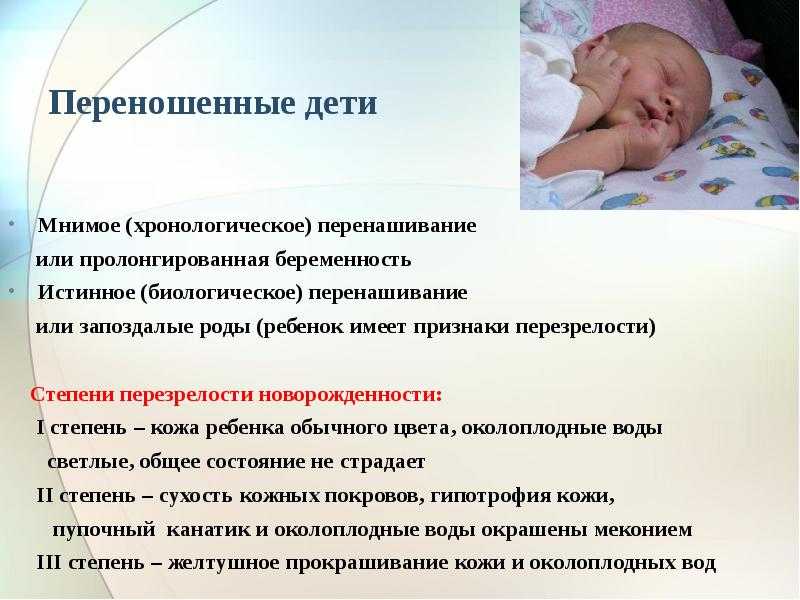 Мне не казалось, что она моя; она была такая крошечная и маленькая, как новорожденный котенок. Я просунул руку в дверцы, и она схватила меня за палец; она как будто знала, что ее мамочка была там. Я все еще был очень сонным и не знал, чего от меня ждут — не то чтобы я мог взять ее на руки и обнять. Ситуация все еще не казалась реальной, и я чувствовал себя совершенно ошеломленным.
Мне не казалось, что она моя; она была такая крошечная и маленькая, как новорожденный котенок. Я просунул руку в дверцы, и она схватила меня за палец; она как будто знала, что ее мамочка была там. Я все еще был очень сонным и не знал, чего от меня ждут — не то чтобы я мог взять ее на руки и обнять. Ситуация все еще не казалась реальной, и я чувствовал себя совершенно ошеломленным.
Когда я впервые взял Эйприл на руки, когда ей было два дня от роду, это был самый драгоценный момент в моей жизни. Она была такой крошечной и хрупкой; мой чудо-ребенок. Каждый раз, когда я прижимал ее к груди, это было похоже на терапию. Это то, что заставляло меня переживать то время, когда мы были в отделении интенсивной терапии, и каждый раз, когда мне приходилось оставлять ее, чтобы вернуться в палату, было так тяжело. Хотя то, через что мы прошли, было ужасно, оно не разорвало ту особую связь, которую мы разделяли в течение шести месяцев.
Каждый день был борьбой. Я был так взволнован, и мы были в двух часах езды от дома, поэтому чувствовали себя очень изолированными без близких вокруг нас. Я стала очень замкнутой и не хотела ни видеться, ни разговаривать ни с кем, кроме мужа и родителей. Я не мог ответить на все вопросы.
Я стала очень замкнутой и не хотела ни видеться, ни разговаривать ни с кем, кроме мужа и родителей. Я не мог ответить на все вопросы.
Через две недели мы получили потрясающую новость: Эйприл поправилась достаточно, чтобы ее перевели ближе к дому. Отделение интенсивной терапии было стерильным и клиническим местом с множеством мониторов; Я бы описал это как научную лабораторию, тогда как SCBU управлялась медсестрой; более спокойная и спокойная обстановка, как в детской. Это было так по-другому.
Прошло еще шесть долгих недель. Нам сказали, что мы можем ожидать возвращения Эйприл домой к ее сроку, который был 29 декабря, так что Рождество мы встретили в больнице. Я пытался оставаться позитивным, но это было похоже на День сурка. Будь то вторник или воскресенье, я каждый день выполняла один и тот же ритуал, сидя у кроватки моей девочки.
Успехи Эйприл во всем этом поразили нас. Переход от крошечного мешочка из кожи и костей, чья жизнь была на волоске, к крошечному, прекрасно сформировавшемуся ребенку, который прошел все испытания, научился самостоятельно есть, дышать самостоятельно и развивать маленькую индивидуальность, был удивительным. Несмотря на ситуацию, в которой мы оказались, мы всегда старались оставаться позитивными, рассказывать друг другу плохие шутки и помнить, что наша малышка (и я) все еще живы! Я чувствовал себя привилегированным, потому что мы были свидетелями того, как Эйприл развивалась вне утробы. То, что не многие родители могут сказать. Мы увидели самое естественное и удивительное – наблюдать, как человек растет и развивается на наших глазах.
Несмотря на ситуацию, в которой мы оказались, мы всегда старались оставаться позитивными, рассказывать друг другу плохие шутки и помнить, что наша малышка (и я) все еще живы! Я чувствовал себя привилегированным, потому что мы были свидетелями того, как Эйприл развивалась вне утробы. То, что не многие родители могут сказать. Мы увидели самое естественное и удивительное – наблюдать, как человек растет и развивается на наших глазах.
12 декабря мы привезли Эйприл домой. Только когда я вошла в парадную дверь нашего дома, меня все поразило. Словно тяжесть мира свалилась с моих плеч. Моя малышка наконец-то вернулась домой, на несколько недель раньше, чем мы ожидали. Теперь могла начаться жизнь, и я могла стать настоящей мамочкой.
Когда в семье появляется новорожденный ребенок, мир переворачивается с ног на голову. Приход Эйприл в мир, безусловно, сделал это, но дал нам новый взгляд на жизнь, заставил нас больше ценить друг друга и заставил нас быть благодарными за все мелочи в жизни, поскольку все это было почти отнято у нас.
