Беременность по триместрам: 2 и 3 триместр
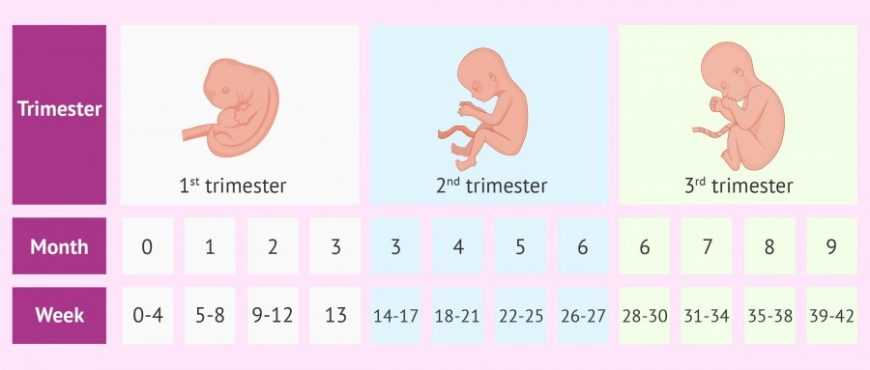
Вот и позади первый триместр с его тревогами, утренней тошнотой, постоянной сонливостью и другими проблемами. Если считать по неделям, II триместр начинается с 13-й недели и считается наиболее легким и спокойным. Будущая мама и психологически, и физически уже адаптировалась к своему статусу, но до материнства, похоже, еще не близко. Однако и обследований тоже ждет немало.
В ДІЛА доступен полный спектр лабораторных исследований: Программа 185 «Обследование беременной на 22-24 неделе беременности», пренатальный скрининг II триместра, пренатальный неинвазивный скрининг (NIPT, базовый), а также ряд других скрининговых программ и моноисследований. Все они направлены на определение общего состояния здоровья, работы основных систем и органов беременной женщины во втором и третьем триместре беременности. Регулярное наблюдение позволит на ранних стадиях выявить различные осложнения, которые могут возникнуть, и предоставить необходимое лечение. Таким образом, повышаются шансы на нормальную беременность и рождение здорового ребенка.
Таким образом, повышаются шансы на нормальную беременность и рождение здорового ребенка.
Второй (II) триместр беременности включает в себя период между 13 и 26 неделями. Именно в этот временной отрезок, ближе к 16-й неделе, уже окончательно закладываются, но продолжают развиваться все органы и системы плода, формируется плацента, а после 23-й недели плод уже считается полностью жизнеспособным и сформированным. Клиническая лабораторная диагностика ряда биохимических показателей этого периода отображает не только состояние здоровья беременной женщины и особенности работы основных органов и систем, но и дает возможность обнаружить заболевания и возможные осложнения.
Так, Программа 185 «Обследование беременной на 22-24 неделе беременности» включает следующие исследования:
- Общий развернутый анализ крови. Направлен на базовую оценку общего состояния здоровья: системы кроветворения, наличия воспалительных, инфекционных (включая вирусные), онкологических заболеваний, а также аллергических процессов в организме.

- Общий анализ мочи. Позволяет оценить состояние мочевыводящих путей и некоторых внепочечных заболеваний, выявить наличие гестоза.
- Глюкозотолерантный тест, который дает возможность оценить нарушения углеводного обмена (включая скрытые формы).
- ВИЧ 1/1о/2 для выявления ВИЧ-инфекции.
Общий развернутый анализ крови с лейкоцитарной формулой и СОЭ (скоростью оседания эритроцитов) и общий анализ мочи желательно выполнять 1 раз в месяц.
Клинический анализ крови дает возможность исследовать качественный и количественный состав крови по ключевым показателям: эритроцитам и их специфическим показателям, лейкоцитам и их разновидностям в абсолютном и процентом соотношении, тромбоцитам. Обнаружение отклонений в этих маркерах может указывать на наличие патологических процессов в организме беременной женщины. Снижение уровня эритроцитов и гемоглобина в эритроцитах является признаком анемии беременных. Это может привести к плацентарной недостаточности — основной причине, из-за которой происходит невынашивание, рождение маловесных детей и гибель плода.
Изменения в лейкоцитарной формуле могут указывать на широкий спектр изменений в организме беременных женщин на 2-ом триместре. Они могут выступать лабораторными признаками не диагностированных ранее воспалительных и инфекционных процессов, что требует более обширного дообследования – как инструментального, так и лабораторного. Содержание тромбоцитов при физиологичной беременности может незначительно снижаться, но существенные изменения в данном показателе, включая развивающуюся тромбоцитопению, нуждаются в особом наблюдении, поскольку могут быть косвенными признаками нарушения свертывающей системы крови, а также ДВС-синдрома (синдром диссеминированного внутрисосудистого свертывания), которые являются тяжелыми осложнениями беременности.
Изменение скорости оседания эритроцитов (СОЭ), может наблюдаться при острых и хронических воспалительных патологиях, инфекционных заболеваниях, а также онкологических и аутоиммунных процессах. При этом у беременных в норме скорость оседания эритроцитов незначительно возрастает.
Общий анализ мочи позволяет оценить общие свойства мочи, её физико-химические свойства, наличие продуктов обмена веществ, обнаружить количественное и качественное содержание определенных органических соединений. Это исследование отображает функциональное состояние почек, мочевыводящих путей, позволяет оценивать общие метаболические процессы, предполагать наличие инфекционных и воспалительных процессов. Выявление глюкозы и кетоновых тел в моче может указывать на развитие нарушения толерантности к углеводам, сахарный диабет, «диабет беременных». Если в моче обнаруживается белок, это может быть свидетельством развивающейся патологии почек у беременных, а также признаком развития тяжелого осложнения во время беременности – преэклампсии на сроке более 20 недель.
Глюкозотолерантный тест позволяет выявить гестационный диабет («диабет беременных»). Если обнаруживается это отклонение, женщине необходимо контролировать уровень сахара в течение всей беременности и после родов.
Исследование на ВИЧ. Чтобы снизить риски заражения плода, очень важно своевременно обнаружить вирус иммунодефицита человека у беременной женщины. Выявление ВИЧ-инфекции является показанием к проведению профилактики передачи ВИЧ от матери к ребенку, а не к прерыванию беременности. Без проведения профилактических мер риски передачи ВИЧ-инфекции от матери плоду составляют 20-40%, применение же специальных профилактических мероприятий снижает вероятность передачи инфекции до 1-2%. Большинство случаев заражения происходит при прохождении плода через естественные родовые пути. К тому же существует высокая вероятность инфицирования во время грудного вскармливания.
Мы описали возможности одной только Программы 185 «Обследование беременной на 22-24 неделе беременности», но существует еще ряд других важных исследований.
Пренатальный скрининг II триместра – «тройной тест», включающий определение общей единицы бета-ХГЧ, АФП и неконъюгированного (свободного) эстриола. Он проводится с целью биохимического скрининга беременной женщины для оценки рисков некоторых хромосомных аномалий плода:
- Синдром Дауна. Нарушение сопровождается характерными особенностями внешности, умственной отсталостью, пороками внутренних органов, низкорослостью.
- Синдром Эдвардса. Большинство детей с этим синдромом умирают в возрасте до 3 месяцев, лишь 5-10% доживает до года. У оставшихся в живых наблюдается глубокая умственная отсталость.
- Синдром Патау. Сопровождается тяжёлыми врождёнными пороками развития.
Также, пренатальный скрининг II триместра даёт возможность оценить риск пороков развития нервной трубки плода.
Исследование выполняется между 14 и 21 неделями, оптимально от 16 до 18 недели беременности. Синдромы Дауна, Эдвардса и Патау – наиболее распространенные хромосомные нарушения.
Альтернативой биохимическому пренатальному скринингу служит исследование NIPT. Оно более точное, чем биохимическое, а на его результаты не влияют ни течение беременности, ни принимаемые препараты, ни соматические заболевания женщины. Отличие от биохимического скрининга заключается в том, что NIPT является прямым методом, который позволяет исследовать ДНК плода, в то время как биохимия – косвенная методика. У биохимического скрининга точность составляет 70-80%, а у НИПТ – более 99,9%.
Еще одним важным лабораторным маркером на 2-ом триместре является тиреотропный гормон (ТТГ). Этот гормон вырабатывается гипофизом и отвечает за регулировку синтеза гормонов щитовидной железы тироксина и трийодтиронина по «системе обратной связи», позволяющей поддерживать стабильную концентрацию этих гормонов в крови. Несмотря на то, что системы тиреоидных гормонов беременной и плода не зависят друг от друга, от нормального функционирования тиреоидной системы женщины зависит её здоровье и, соответственно, течение всей беременности.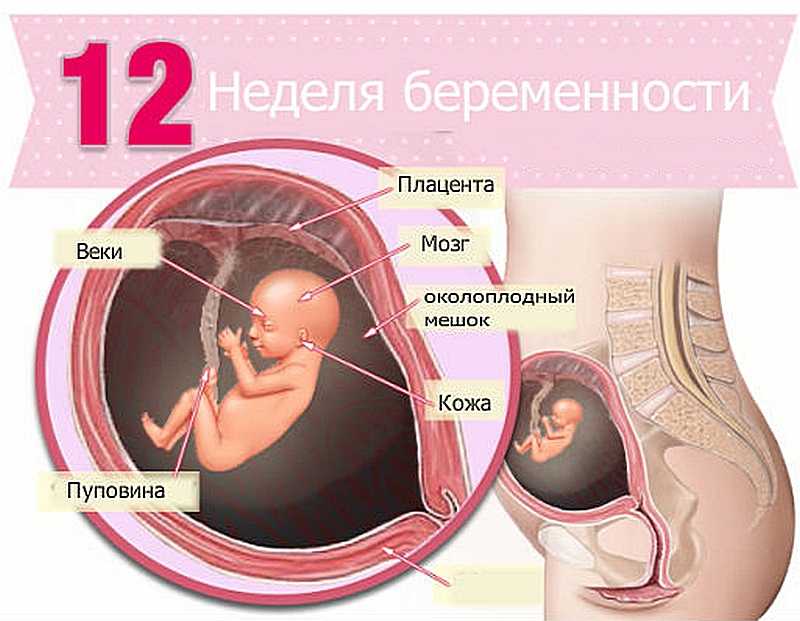
Во втором и третьем триместре беременности важно оценить риск одного из самый серьезных осложнений беременности – преэклампсии. Плацентарный фактор роста (PLGF), маркер преэклампсии обладает ангиогенными свойствами, необходим для нормального развития сосудистой системы плаценты. В норме концентрация PlGF постепенно увеличивается до 30 недель беременности. В случае преэклампсии наблюдается снижение PLGF. Своевременное выявление повышенного риска позволяет спрогнозировать оптимальную тактику ведения беременности и родов.
Третий триместр беременности включает в себя период между 27 и 40 неделями. Этот период характеризуется активным ростом плода, совершенствованием систем органов, в частности дыхательной системы, развитием органов чувств, созреванием нервной системы. Клиническая лабораторная диагностика III триместра направлена на оценку работы основных органов и систем, в частности печени, почек, свертывающей системы крови, эндокринной системы беременной женщины, а также на контроль инфицирования во время беременности.
Клиническая лабораторная диагностика III триместра направлена на оценку работы основных органов и систем, в частности печени, почек, свертывающей системы крови, эндокринной системы беременной женщины, а также на контроль инфицирования во время беременности.
Для проверки состояния здоровья на 3-м триместре в ДІЛА доступны комплексные исследования Программа 186 «Обследование беременной на 28 -29 неделе беременности» и Программа 187 «Обследование беременной на 32-35 неделе беременности», а также отдельные программы.
Риски кровотечений. В III триместре беременности важно контролировать состояние системы свертывания крови и фибринолиза. Для оценки внешнего пути коагуляции применяется тест на протромбиновое время. Результатами теста служат протромбиновое время по Квику и международное нормализованное отношение. Эти показатели дают возможность оценить состояние печени, основные пути свертывающей системы крови и функциональное состояние её базовых компонентов. Определение этих маркеров имеет высокую диагностическую ценность для прогнозирования тромбозов во время беременности, диагностики ДВС-синдрома – опасного осложнения, сопровождающегося массивной кровопотерей.
В норме уровни протромбина и фибриногена в III-м триместре беременности незначительно повышаются, но существенное повышение этих показателей требует пристального наблюдения и назначения необходимого лечения. Концентрация D-димера также возрастает при физиологическом течении беременности, особенно на 35-40 неделях, однако резкое повышение концентрации этого белка может свидетельствовать о большом количестве тромбов в крови, что зачастую связано с венозной тромбоэмболией или ДВС-синдромом.
Инфекции. В III триместре беременности также рекомендуется повторно провести обследование на:
- гепатит В;
- гепатит С;
- ВИЧ-инфекцию;
- сифилис — антитела к Treponema pallidum.
Поскольку инкубационный период некоторых инфекционных заболеваний сильно варьируется, отрицательные результаты исследований, проведенных в начале беременности, могут измениться к 3-му триместру или также остаться отрицательными. Это необходимо, чтобы предотвратить заражение плода во время родов, назначить необходимое лечение или плановое проведение кесарева сечения.
Это необходимо, чтобы предотвратить заражение плода во время родов, назначить необходимое лечение или плановое проведение кесарева сечения.
Обследование на стрептококк группы В на сегодняшний день является обязательным исследованием, крайне необходимым в сроке 36+0-37+6 недель беременности.
Существует группа инфекций, которые очень опасны для беременных – это TORCH-инфекции. Их особенность заключается в том, что при первичном инфицировании (если женщина до этого ими еще не переболела) во время беременности они могут пагубно влиять на все системы и органы плода, особенно на его центральную нервную систему. Заражение инфекциями TORCH-группы увеличивает вероятность выкидыша, мертворождения и врожденных пороков развития малыша, вплоть до инвалидности. Программа 134 «Расширенный скрининг TORCH-инфекций» от ДІЛА позволяет оценить иммунный статус (наличие иммунной памяти) к возбудителям, которые входят в группу TORCH-комплекса. Скрининг поможет адекватно оценить риски развития внутриутробных инфекций, получить рекомендации касательно последующего ведения беременности и изменения способа жизни для снижения вероятности первичного инфицирования в этот ответственный период.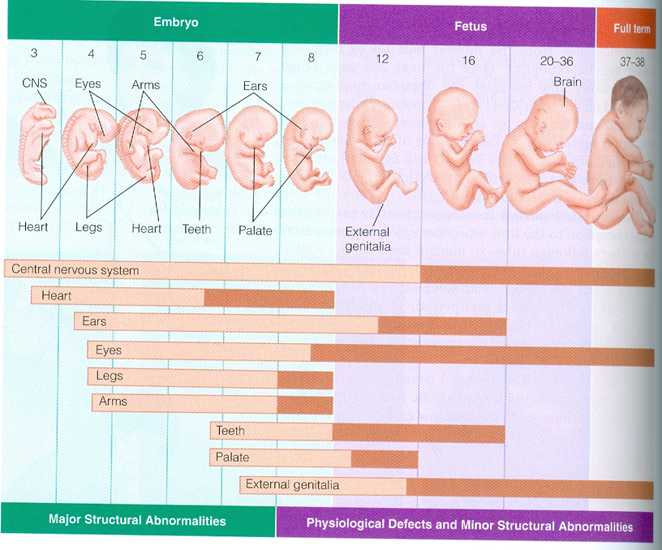
Биохимические показатели (аланинаминотрансфераза, аспартатаминотрансфераза билирубин общий и фракция прямого билирубина, белок общий в сыворотке), входящие в состав Программы 151 «Биохимия крови», позволяют оценить функциональное состояние печени. Существенное повышение содержания трансаминаз в крови может указывать на наличие поражения печени, гепатита, развитие преэклампсии. Снижение уровня общего белка в сыворотке крови наряду с потерей белка с мочой и при повышении артериального давления также может являться признаком развивающейся преэклампсии. Чтобы исключить гестационный диабет и развитие осложнений, в частности диабетической нефропатии, важно определять уровень глюкозы в плазме крови. Оценить функциональное состояние почек поможет определение концентрации мочевины и креатинина, а также оценка скорости клубочковой фильтрации. Важно, что у беременных женщин количество креатинина снижено почти наполовину из-за увеличения объема крови, повышения кровотока в почках и, следовательно, возрастающей степени фильтрации. Также повышение почечной фильтрации приводит к снижению количества мочевины у беременных.
Также повышение почечной фильтрации приводит к снижению количества мочевины у беременных.
Во время II и III триместров беременности женщине необходимо все так же тщательно контролировать состояние своего здоровья и проходить лабораторную диагностику. Скрининговые программы и отдельные исследования от ДІЛА помогут врачу оценить работу внутренних органов, своевременно определить нарушения свертываемости крови женщины, диагностировать опасные инфекции, обнаружить возможные генетические аномалии плода, а также вовремя выявить риск преэклампсии.
Другие новости
0 0
ВЫ ЖДЕТЕ РЕБЕНКА (III ТРИМЕСТР)
Последний этап беременности, III триместр, начинается с 28 недели беременности и завершается родами.
Продолжительность нормальной беременности обычно составляет 40 недель (10 лунных или 9 календарных месяцев). Колебания в пределах двух недель в ту или иную сторону считаются физиологической нормой и не отражаются на состоянии новорожденного.
Каковы же особенностиIII-го триместра беременности? К концу 28-й недели (7-й лунный месяц) плод достигает массы 1000 г при росте 35 см. С этого момента внутриутробное развитие плода находится в той стадии, когда все его физиологические системы готовы к самостоятельному функционированию. Если роды происходят начиная с 28-й недели, они носят название преждевременных, а ребенок считается недоношенным. Недоношенный плод чрезвычайно чувствителен к воздействию различных неблагоприятных факторов.
Не менее опасно и для матери и для плода перенаивание беременности. К сожалению, бытует мнение, что чем продолжительнее беременность, тем лучше. Это неверно.
Обычно переношенной считают ту беременность, при которой роды задерживаются на 2 и более недели после ожидаемого срока. При больших сроках перенашивания масса плода может постепенно уменьшаться, а кости черепа становятся очень плотными. Такой плод более чувствителен к недостатку кислорода. Даже при незначительных отклонениях в течении родов, у ребенка могут наблюдаться серьезные нарушения мозгового кровообращения, из-за плотных костей черепа могут возникнуть значительные травмы родовых путей матери. Переношенность отражается и на функции детского места; появляются участки кровоизлияний, уменьшается доступ кислорода к плоду, к недостатку которого он особенно чувствителен. У переношенного новорожденного наблюдается замедленное развитие, снижение защитных реакций, ребенок чаще болеет инфекционными заболеваниями. Однако перенашивание беременности во многих случаях можно предупредить при своевременном поступлении в родильный дом, где врачи примут меры для быстрого родоразрешения.
Переношенность отражается и на функции детского места; появляются участки кровоизлияний, уменьшается доступ кислорода к плоду, к недостатку которого он особенно чувствителен. У переношенного новорожденного наблюдается замедленное развитие, снижение защитных реакций, ребенок чаще болеет инфекционными заболеваниями. Однако перенашивание беременности во многих случаях можно предупредить при своевременном поступлении в родильный дом, где врачи примут меры для быстрого родоразрешения.
Таким образом и преждевременные роды, и перенашивание беременности, и рождение крупного плода могут явиться причиной осложнений как для Вас, так и для ребенка. (Крупным принято считать новорожденного массой от 4000 г до 5000 г, а гигантским — свыше 5000 г).
Оптимальные условия для рождения здорового ребенка создаются только в том случае, когда полностью закончились процессы внутриутробного созревания. Отклонения от этого биологического закона, т. е. наступление родов досрочно или с запозданием, представляют собой нарушение, которое может отразиться на здоровье будущего ребенка.
В III-м триместре беременности Вы должны посещать женскую консультацию как можно чаще, но не менее 1 раза в 8-10 дней. Это поможет своевременно установить появление отклонений в развитии плода.
Во время беременности, и особенно к концу III-го триместра беременности, органы и системы женщины работают с повышенной нагрузкой. Хорошее самочувствие не всегда означает, что все в организме благополучно, поэтому при каждом посещении врача Вы должны сдавать анализы мочи, крови. Врач следит за артериальным давлением и изменениями массы тела.
В III-м триместре беременности происходит перераспределение жидкости в тканях организма и могут появляться отеки, которые сначала, незаметны. Это — скрытые отеки, которые выявляются только систематическим взвешиванием. Еженедельная прибавка в массе не должна превышать 350-400 г, а за всю беременность масса женщины должна увеличиться на 10—12 кг (сюда входит масса плода, увеличившейся матки, детского места, околоплодных вод и т. д). Дополнительные 10-12 кг — это постоянный груз, с которым женщине приходится выполнять физическую работу, поэтому она нуждается в более размеренном образе жизни и более спокойном режиме. В 32 недели беременности работающей женщине предоставляется дородовый декретный отпуск. Тяжелая домашняя физическая работа беременным не рекомендуется, не советуем стирать сразу много белья, заниматься генеральной уборкой, а также долгое время гладить, мыть полы, шить на ножной машинке. Необходимо почаще отдыхать, спать следует не менее 8-10 часов, можно спать и днем, но не более-1,5 часов. Иногда в перерыве между какой-то физической работой следует немного полежать. Не забывайте чаще проветривать помещение, где Вы находитесь, и в любую погоду находите время для прогулок. Если плод начинает усиленно шевелиться, как правило, это связано с недостатком кислорода. Известно, что наибольшее количество кислорода плод получает при медленной ходьбе матери во время прогулки на свежем воздухе. Используйте для таких прогулок каждый свободный час, вечером и утром, независимо от времени года.
Дополнительные 10-12 кг — это постоянный груз, с которым женщине приходится выполнять физическую работу, поэтому она нуждается в более размеренном образе жизни и более спокойном режиме. В 32 недели беременности работающей женщине предоставляется дородовый декретный отпуск. Тяжелая домашняя физическая работа беременным не рекомендуется, не советуем стирать сразу много белья, заниматься генеральной уборкой, а также долгое время гладить, мыть полы, шить на ножной машинке. Необходимо почаще отдыхать, спать следует не менее 8-10 часов, можно спать и днем, но не более-1,5 часов. Иногда в перерыве между какой-то физической работой следует немного полежать. Не забывайте чаще проветривать помещение, где Вы находитесь, и в любую погоду находите время для прогулок. Если плод начинает усиленно шевелиться, как правило, это связано с недостатком кислорода. Известно, что наибольшее количество кислорода плод получает при медленной ходьбе матери во время прогулки на свежем воздухе. Используйте для таких прогулок каждый свободный час, вечером и утром, независимо от времени года. Сейчас, в декретном отпуске, у Вас достаточно, времени, можно его распланировать таким образом, чтобы его хватило на нетяжелую домашнюю работу, на прогулки, на отдых и на посещение женской консультации. В консультации, помимо занятий в «школе молодой матери», Вы будете посещать специальные занятия, связанные с подготовкой к родам (физио-психопрофилактическая подготовка).
Сейчас, в декретном отпуске, у Вас достаточно, времени, можно его распланировать таким образом, чтобы его хватило на нетяжелую домашнюю работу, на прогулки, на отдых и на посещение женской консультации. В консультации, помимо занятий в «школе молодой матери», Вы будете посещать специальные занятия, связанные с подготовкой к родам (физио-психопрофилактическая подготовка).
Не забывайте и о физических упражнениях, делайте зарядку по утрам, если возможно, на свежем воздухе и, уж во всяком случае, при открытой форточке. Комплекс рекомендованных физических упражнений укрепляет мышцы тазового дна (для профилактики разрывов промежности), а дыхательные упражнения обеспечат достаточное поступление кислорода к плоду, т. к. в этот период беременности потребность плода в кислороде увеличивается на 30%.
Также, как и в более ранние сроки беременности, каждый день принимайте душ. Это помогает легким усваивать кислород и является профилактикой инфекций. Ходить в баню и принимать ванну не рекомендуется. Не допускайте появления гнойничков на коже, нагноившихся ссадин и царапин. Смазывайте поврежденные места йодом или раствором бриллиантовой зелени.
Не допускайте появления гнойничков на коже, нагноившихся ссадин и царапин. Смазывайте поврежденные места йодом или раствором бриллиантовой зелени.
Особенно внимательно необходимо следить за чистотой половых органов. Утром и вечером подмывайтесь кипяченой проточной водой, ежедневно меняйте трусики (их следует проглаживать горячим утюгом). Постельное белье меняйте не реже 1-го раза в неделю, а нательное — через 2—3 дня. Ваша одежда должна быть просторной, легкой и удобной, не затруднять движений. Обувь следует носить на низком каблуке. Лифчик рекомендуется менять ежедневно, т. к. иногда из сосков начинает выделяться молозиво, поверхность соска загрязняется и при отсутствии необходимого гигиенического ухода может возникнуть инфекция. Утром и на ночь следует обмывать соски кипяченой водой и протирать жестким полотенцем.
Если соски втянуты или неправильной формы, большим и указательным пальцем вытягивайте сосок в течение 3-5 минут, после этой процедуры промойте грудь кипяченой водой и с мылом. В III-м триместре беременности необходимо постоянно носить бандаж.
В III-м триместре беременности необходимо постоянно носить бандаж.
При посещении женской консультации носите с собой обменную карту, в ней отмечены различные процедуры и результаты анализов.
В III-м триместре еще раз необходимо показаться врачу-стоматологу. Перед родами также следует проверить миндалины-при наличии гнойничков их нужно срочно вылечить.
В конце III-го триместра, за 1- 1,5 месяца до родов половые сношения необходимо прекратить.
Разумеется, что курение для беременной недопустимо. Дети курящих матерей родятся слабыми, недоношенными, развиваются значительно медленнее и более подвержены различным инфекционным заболеваниям. Нельзя курить в комнате, где находится беременная.
Запрещается употребление любых алкогольных напитков.
В рационе питания в конце беременности должна преобладать молочно-растительная пища. И в зимнее время морковь, капуста, настой шиповника, клюква, гранаты могут заменить летние и осенние овощи и фрукты.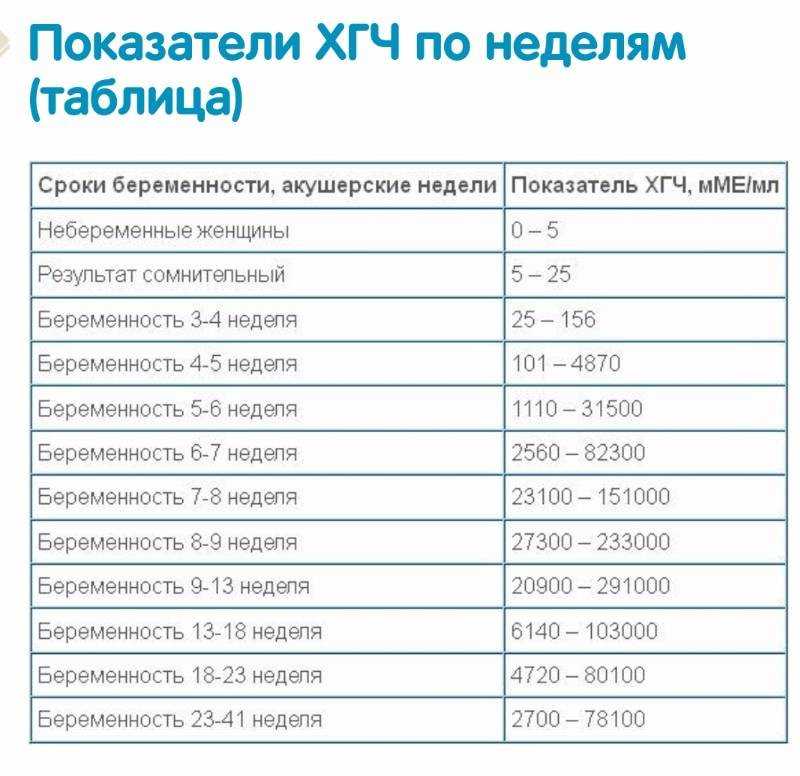 В III-м триместре, даже если беременность протекает благополучно, имеются некоторые ограничения в питании, о которых Вы должны знать.
В III-м триместре, даже если беременность протекает благополучно, имеются некоторые ограничения в питании, о которых Вы должны знать.
Для предупреждения возможных отеков необходимо ограничить потребление жидкости (до1200—1500 мл в сутки, включая супы, компоты и соки). Следует уменьшить употребление соли (не более 7—8 г в сутки, т. е. не более 1,5 чайных ложек). Не рекомендуется сельдь, маринованные и соленые огурцы и помидоры и т. д. Уксус, хрен, различные копчености, сало, жирные наваристые супы вызывают дополнительную нагрузку на печень и поэтому их следует в конце беременности полностью исключить из рациона питания.
Избыточное количество сладкого отрицательно сказывается на функции поджелудочной железы. По возможности исключайте из рациона варенье, конфеты (количество сахара следует ограничить до 4-х кусков в сутки), мучные продукты, торты, пирожные, сдобное тесто, белый хлеб. Сливочное масло ограничьте до 30—40 г в сутки.
Основная Ваша диета — молочно-растительная, с добавлением ограниченного количества вареного мяса, вареной рыбы и яиц. Мясо и рыбу предпочтительно есть в первой половине дня (завтрак, обед), бульон (лучше куриный) – 1-2 раза в неделю. Супы в основном должны быть вегетарианские, а на второе — вареные и тушеные овощи. В рацион питания включайте гречневую и овсяную каши, а также молоко. При появлении отеков постарайтесь ежедневно пить горячее молоко (2-3 раза по 150-200 г), оно способствует ускорению выведения жидкости из организма. Свежие овощи, ягоды и фрукты— должны быть в рационе ежедневно. Включайте в рацион питания сухофрукты: курагу, изюм, чернослив. Можно съесть 1—2 грецких ореха в день. Для предупреждения запоров по утрам натощак пейте морковный сок, рекомендуются винегреты с постным маслом и черным хлебом, чернослив, яблоки, на ночь кефир. В конце беременности организм женщины особенно нуждается в витамине С, который играет большую роль в предупреждении кровотечений в родах. Он содержится во многих овощах и фруктах — салате, шпинате, смородине, крыжовнике, малине, землянике, яблоках, вишне.
Мясо и рыбу предпочтительно есть в первой половине дня (завтрак, обед), бульон (лучше куриный) – 1-2 раза в неделю. Супы в основном должны быть вегетарианские, а на второе — вареные и тушеные овощи. В рацион питания включайте гречневую и овсяную каши, а также молоко. При появлении отеков постарайтесь ежедневно пить горячее молоко (2-3 раза по 150-200 г), оно способствует ускорению выведения жидкости из организма. Свежие овощи, ягоды и фрукты— должны быть в рационе ежедневно. Включайте в рацион питания сухофрукты: курагу, изюм, чернослив. Можно съесть 1—2 грецких ореха в день. Для предупреждения запоров по утрам натощак пейте морковный сок, рекомендуются винегреты с постным маслом и черным хлебом, чернослив, яблоки, на ночь кефир. В конце беременности организм женщины особенно нуждается в витамине С, который играет большую роль в предупреждении кровотечений в родах. Он содержится во многих овощах и фруктах — салате, шпинате, смородине, крыжовнике, малине, землянике, яблоках, вишне.
Кроме того, к концу беременности следует чаше включать в рацион продукты, содержащие соли фосфора и магния (рыбу, морскую капусту и т. д.). Избегайте консервированных продуктов, особенно мясных и рыбных.
Возьмите за правило: все продукты, которые можно есть сырыми — ешьте в большем, чем обычно, количестве.
В течение последних месяцев беременности Вы должны быть особенно внимательны к своему здоровью. Если у Вас появятся длительные тянущие боли внизу живота и в пояснице, кровянистые выделения, головная боль, ухудшение зрения, подтекание околоплодных вод—.немедленно обращайтесь к врачу или непосредственно в родильный дом.
Иногда в конце беременности могут появляться периодические боли в пояснице, которые через некоторое время проходят, это так называемые схватки-предвестники. Значит, роды уже близко, хотя эти схватки могут возникнуть даже за 10—14 дней до начала родов.
Регулярные схватки обычно повторяются через 15—20 минут, постепенно их сила нарастает, а промежуток времени между схватками уменьшается. С начала родовых схваток Вам необходимо собираться в родильный дом.
С начала родовых схваток Вам необходимо собираться в родильный дом.
Итак, для Вас наступает ответственный период — роды.
Желаем всего наилучшего!
Медовый месяц. Чего ожидать
Второй триместр беременности длится с 13 по 28 неделю, или 4, 5 и 6 месяцев. Это средняя фаза беременности, когда вы можете начать видеть свой животик. и почувствуйте, как ваш ребенок шевелится в первый раз.
С началом второго триместра беременности утренняя тошнота и усталость, которые вы могли ощущать в течение последних 3 месяцев, должны исчезнуть.
Второй триместр для многих женщин — самые легкие 3 месяца беременности. Потратьте время сейчас, пока вы чувствуете себя лучше и у вас есть силы, чтобы начать планировать рождение вашего ребенка.
Во втором триместре ваш ребенок быстро растет. Между 18-й и 22-й неделями беременности вам сделают УЗИ, чтобы ваш врач мог увидеть, как развивается ваш ребенок. Вы также можете узнать пол своего ребенка, если только не хотите удивиться.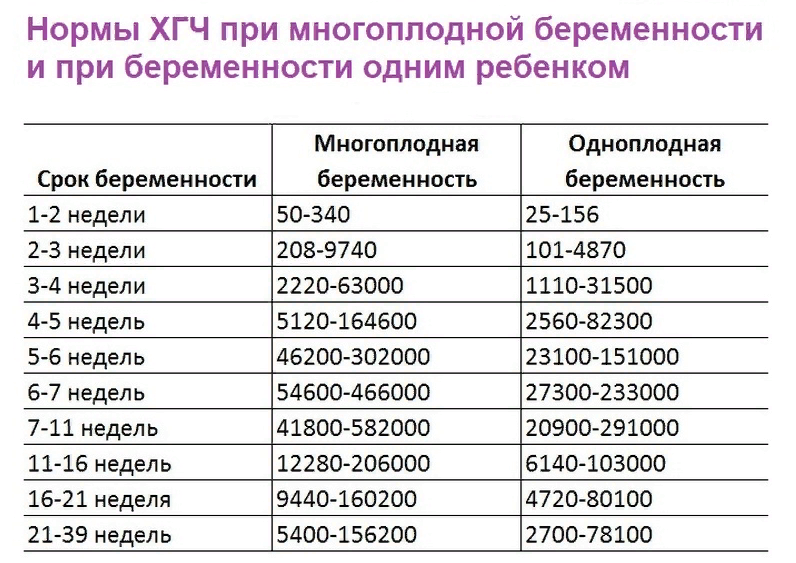 И если у вас будут близнецы, вы можете узнать об этом в этом триместре.
И если у вас будут близнецы, вы можете узнать об этом в этом триместре.
Хотя сейчас вы должны чувствовать себя лучше, внутри вашего тела все еще происходят большие изменения. Вот что вы можете ожидать.
Изменения в вашем теле
Боли внизу живота. Во втором триместре вы можете заметить спазмы или боли в нижней части живота. Судороги возникают из-за того, что матка увеличивается во время беременности и оказывает давление на близлежащие мышцы и связки. Во втором триместре круглая связка часто испытывает судороги при растяжении. Вы чувствуете это как тупую боль в нижней части живота, но вы также можете чувствовать острую боль. Незначительные судороги – это нормально, они могут быть вызваны запором, газами или даже сексом. Чтобы облегчить боль, попробуйте теплую ванну, упражнения на расслабление, изменение положения тела или приложите к нижней части живота грелку, завернутую в полотенце.
Боль в спине. Дополнительный вес, который вы набрали за последние несколько месяцев, начинает давить на вашу спину, делая ее больной и болезненной. Чтобы уменьшить давление, сядьте прямо и используйте стул с хорошей поддержкой спины. Спите на боку с подушкой между ног. Не поднимайте и не переносите ничего тяжелого. Носите удобную обувь на низком каблуке с хорошей поддержкой свода стопы. Если боль действительно доставляет дискомфорт, попросите партнера растереть больные места или побалуйте себя массажем для беременных.
Чтобы уменьшить давление, сядьте прямо и используйте стул с хорошей поддержкой спины. Спите на боку с подушкой между ног. Не поднимайте и не переносите ничего тяжелого. Носите удобную обувь на низком каблуке с хорошей поддержкой свода стопы. Если боль действительно доставляет дискомфорт, попросите партнера растереть больные места или побалуйте себя массажем для беременных.
Кровоточивость десен . Примерно у половины беременных женщин появляются опухшие и чувствительные десны. Гормональные изменения посылают больше крови к деснам, делая их более чувствительными и вызывая более легкое кровотечение. Ваши десны должны вернуться в нормальное состояние после рождения ребенка. В то же время используйте более мягкую зубную щетку и будьте осторожны, когда пользуетесь зубной нитью, но не экономьте на гигиене полости рта. Исследования показывают, что беременные женщины с заболеванием десен (пародонтитом) могут с большей вероятностью начать преждевременные роды и родить ребенка с низкой массой тела при рождении.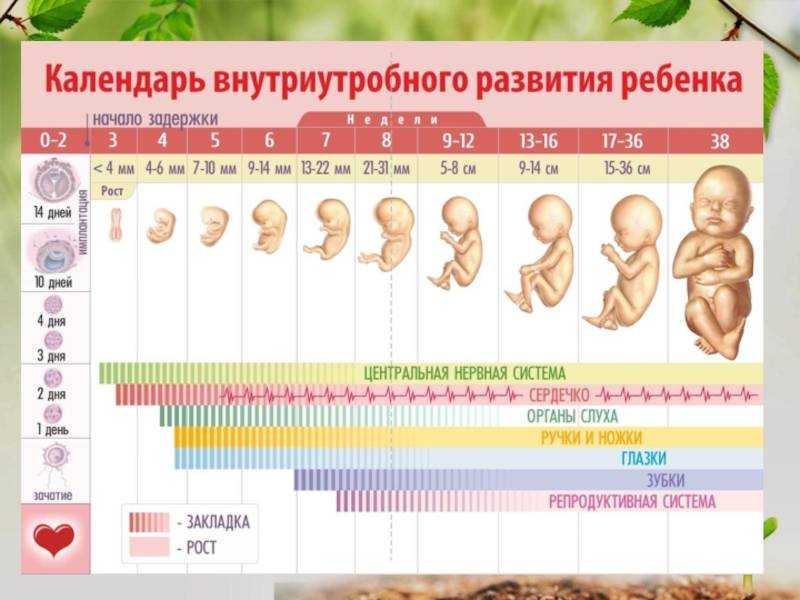
Схватки Брекстона-Хикса. Во втором триместре вы можете почувствовать, как напрягаются мышцы матки на минуту или две. Это не настоящие схватки или признаки родов, а нормальный симптом. Они могут появляться и исчезать случайным образом, и их ритм и сила могут ощущаться неравномерно. Эти мышечные сокращения часто вызывают дискомфорт больше, чем боль. Секс, интенсивные физические упражнения, обезвоживание, полный мочевой пузырь или даже прикосновение к вашему животику могут вызвать схватки Брэкстона-Хикса. Вы можете использовать эти сокращения, чтобы практиковать технику дыхания во время родов. Чтобы помочь себе расслабиться, примите теплую ванну, выпейте немного теплого травяного чая, измените положение тела или выпейте больше воды.
Увеличение груди. Болезненность молочных желез, которую вы испытывали в течение первого триместра, должна пройти, но ваша грудь все еще растет, готовясь к кормлению вашего ребенка. Увеличив размер бюстгальтера (или больше) и надев хороший поддерживающий бюстгальтер, вы почувствуете себя более комфортно.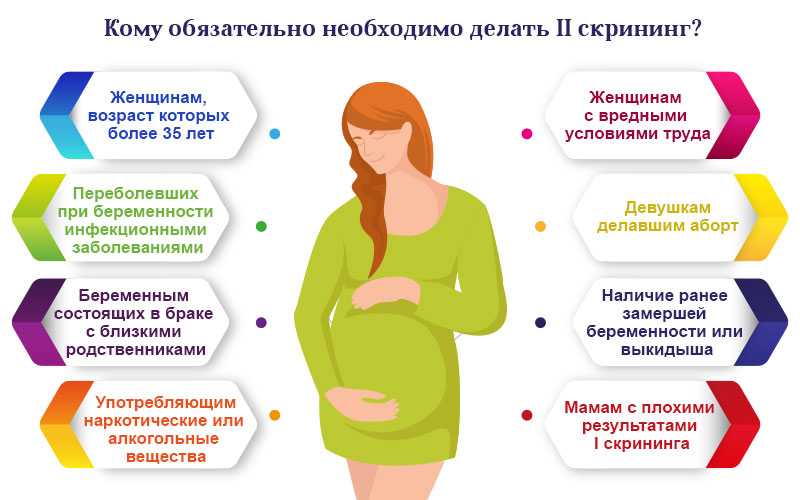
Заложенность носа и кровотечение из носа . Гормональные изменения вызывают отек слизистых оболочек носа, что может привести к заложенности носа и храпу по ночам. Эти изменения также могут привести к более легкому кровотечению из носа. Перед использованием деконгестанта проконсультируйтесь с врачом. Солевые капли и другие естественные методы могут быть более безопасными способами устранения заложенности носа во время беременности. Вы также можете попробовать использовать увлажнитель, чтобы воздух оставался влажным. Чтобы остановить кровотечение из носа, держите голову прямо (не запрокидывайте ее назад) и надавите на ноздрю на несколько минут, пока кровотечение не прекратится.
Выписка. Жидкие молочно-белые выделения из влагалища (так называемые лейкореи) на ранних сроках беременности — это нормально. Вы можете носить ежедневную прокладку, если она позволяет вам чувствовать себя более комфортно, но не используйте тампон, потому что он может занести микробы во влагалище. Если выделения имеют неприятный запах, зеленые или желтые, кровянистые или обильные прозрачные выделения, позвоните своему врачу.
Если выделения имеют неприятный запах, зеленые или желтые, кровянистые или обильные прозрачные выделения, позвоните своему врачу.
Головокружение. По мере увеличения матки во втором триместре она сдавливает кровеносные сосуды и иногда вызывает у вас головокружение. Другими причинами являются низкий уровень сахара в крови или гормональные изменения во время беременности. Старайтесь не стоять слишком долго. Медленно поднимитесь со стула или кровати. Ешьте регулярные блюда и закуски. Оставайтесь увлажненными. Носите свободную одежду, избегайте горячего душа или ванны и старайтесь не лежать на спине до конца беременности. Позвоните своему врачу, если вы чувствуете слабость или потеряли сознание, или если у вас также есть вагинальное кровотечение или боль в животе.
Частое мочеиспускание . Во втором триместре матка поднимется из полости малого таза, что даст вам небольшой перерыв от походов в туалет. Однако не расслабляйтесь. Желание пойти вернуться вернется в течение последнего триместра вашей беременности.
Желание пойти вернуться вернется в течение последнего триместра вашей беременности.
Рост волос. Гормоны беременности могут стимулировать рост волос — и не всегда там, где вам этого хочется. Волосы на голове станут гуще. Вы также можете увидеть волосы там, где их раньше не было, включая лицо, руки и спину. Бритье и выщипывание могут быть не самыми простыми вариантами, но они, вероятно, являются вашими самыми безопасными ставками прямо сейчас. Многие эксперты не рекомендуют лазерную эпиляцию, электроэпиляцию, эпиляцию воском или депиляторы во время беременности, потому что исследования до сих пор не доказали их безопасность для ребенка. Проверьте, что рекомендует ваш врач.
Головная боль . Головные боли являются одной из наиболее частых жалоб беременных. Старайтесь больше отдыхать и практикуйте техники релаксации, например глубокое дыхание. Аспирин и ибупрофен не следует принимать во время беременности, но ваш врач может разрешить вам принимать ацетаминофен, если вам действительно некомфортно.
Изжога и запор . Это вызвано тем, что ваш организм вырабатывает больше гормона под названием прогестерон. Этот гормон расслабляет определенные мышцы, в том числе кольцо мышц в нижней части пищевода, которое обычно удерживает пищу и кислоты в желудке, и те, которые продвигают переваренную пищу по кишечнику. Чтобы облегчить изжогу, старайтесь есть чаще и небольшими порциями в течение дня и избегайте жирной, острой и кислой пищи (например, цитрусовых). При запорах употребляйте больше клетчатки и пейте больше жидкости, чтобы все шло более гладко. Физическая активность также поможет двигаться вперед.
Геморрой . Геморрой на самом деле представляет собой варикозное расширение вен — опухшие синие или фиолетовые вены, которые образуются вокруг заднего прохода. Эти вены могут увеличиваться во время беременности, потому что по ним течет лишняя кровь и увеличивается давление на них со стороны растущей матки. Варикозное расширение вен может вызывать зуд и дискомфорт. Чтобы облегчить их, попробуйте посидеть в теплой ванне или сидячей ванне. Спросите своего врача, можете ли вы использовать безрецептурную мазь от геморроя.
Варикозное расширение вен может вызывать зуд и дискомфорт. Чтобы облегчить их, попробуйте посидеть в теплой ванне или сидячей ванне. Спросите своего врача, можете ли вы использовать безрецептурную мазь от геморроя.
Судороги ног. Во втором триместре вы можете почувствовать сокращение мышц ног и судороги. Это часто происходит ночью. Непонятно, чем они вызваны. Чтобы предотвратить судороги, старайтесь растягивать мышцы ног перед сном, регулярно занимайтесь физическими упражнениями, ешьте продукты, богатые магнием, такие как бобы или цельнозерновые, пейте много жидкости, получайте рекомендуемое количество кальция и носите удобную обувь. Чтобы облегчить приступ судорог в ногах, могут помочь растяжка, лед, тепло или массаж.
Ускорение. К середине срока беременности (20 недель) вы, вероятно, начнете ощущать первые легкие трепетания в животе, которые часто называют «учащением». Если вы еще не чувствуете движений ребенка, не беспокойтесь. Некоторые женщины не испытывают ускорения до шестого месяца беременности.
Изменения кожи. Беременные женщины часто выглядят так, как будто они «светятся», потому что из-за изменения уровня гормонов кожа на лице кажется покрасневшей. Увеличение количества пигмента меланина также может привести к появлению коричневых пятен на лице (часто называемых «маской беременности») и темной линии (linea nigra) посередине живота. Все эти изменения кожи должны исчезнуть после рождения ребенка. А пока вы можете использовать косметику, чтобы скрыть их. Ваша кожа также более чувствительна к солнцу прямо сейчас, поэтому обязательно наносите солнцезащитный крем широкого спектра действия (защита от UVA/UVB) с SPF не менее 30 всякий раз, когда вы выходите на улицу. Ограничьте время пребывания на солнце, особенно с 10:00 до 14:00, носите одежду с длинными рукавами, брюки, широкополую шляпу и солнцезащитные очки. Вы также можете заметить тонкие красновато-фиолетовые линии на животе, груди или бедрах. Эти растяжки появляются, когда ваша кожа расширяется, чтобы вместить растущий живот. Хотя многие кремы и лосьоны утверждают, что предотвращают или устраняют растяжки, существует мало доказательств того, что они на самом деле это делают. Использование увлажняющего крема поможет смягчить кожу и уменьшить зуд. Большинство растяжек должны исчезнуть сами по себе после родов.
Хотя многие кремы и лосьоны утверждают, что предотвращают или устраняют растяжки, существует мало доказательств того, что они на самом деле это делают. Использование увлажняющего крема поможет смягчить кожу и уменьшить зуд. Большинство растяжек должны исчезнуть сами по себе после родов.
Паук и Варикозное расширение вен . Ваше кровообращение увеличилось, чтобы дать больше крови вашему растущему ребенку. Этот избыточный кровоток может вызвать появление на коже крошечных красных вен, известных как сосудистые звездочки. Эти вены должны в конечном итоге исчезнуть, как только ваш ребенок родится. Давление растущего ребенка на ноги также может замедлить приток крови к нижней части тела, в результате чего вены на ногах опухнут и станут синими или фиолетовыми. Это так называемые варикозные вены. Хотя нет никакого способа избежать варикозного расширения вен, вы можете предотвратить его ухудшение, вставая и двигаясь в течение дня и опираясь ногами на табурет, когда вам приходится сидеть в течение длительного периода времени. Носите поддерживающий шланг для дополнительной поддержки. Варикозное расширение вен должно пройти в течение 3 месяцев после родов.
Носите поддерживающий шланг для дополнительной поддержки. Варикозное расширение вен должно пройти в течение 3 месяцев после родов.
Инфекции мочевыводящих путей. Бактериальные инфекции в мочевыводящих путях или мочевом пузыре, расположенном над маткой, распространены во втором триместре. Они вызваны изменениями в мочевыводящих путях или растущей маткой, что затрудняет опорожнение мочевого пузыря. У вас могут быть такие симптомы, как боль или жжение при мочеиспускании, частые позывы к мочеиспусканию, мутная или вонючая моча, боль во время секса, боль внизу живота или следы крови или слизи в моче. Инфекции мочевого пузыря могут распространяться на почки и вызывать ранние роды или рождение детей с низким весом, поэтому немедленно обратитесь к врачу. Вам проведут анализ мочи и посев мочи для диагностики инфекции и назначат антибиотики для ее лечения.
Прибавка в весе. Утренняя тошнота обычно уменьшается к концу первого триместра. После этого ваш аппетит должен вернуться и, вероятно, усилится.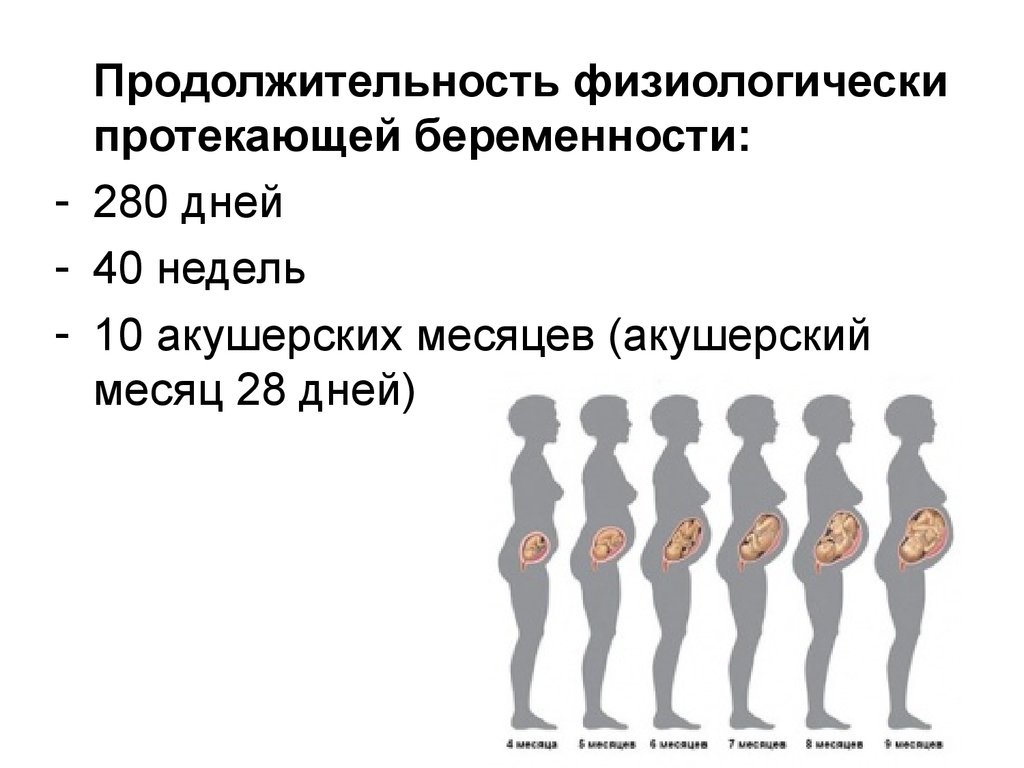 Хотя еда выглядит намного аппетитнее, следите за тем, сколько вы едите. Во втором триместре вам нужно всего лишь от 300 до 500 дополнительных калорий в день, и вы должны набирать от 1/2 до 1 фунта в неделю.
Хотя еда выглядит намного аппетитнее, следите за тем, сколько вы едите. Во втором триместре вам нужно всего лишь от 300 до 500 дополнительных калорий в день, и вы должны набирать от 1/2 до 1 фунта в неделю.
Экстренные симптомы
Любой из этих симптомов может быть признаком того, что с вашей беременностью что-то не так. Не ждите дородового визита, чтобы поговорить об этом. Немедленно позвоните своему врачу, если у вас есть:
- Сильная боль или спазмы в животе
- Кровотечение
- Сильное головокружение
- Быстрое увеличение веса (более 6,5 фунтов в месяц) или слишком незначительное увеличение веса (менее 10 фунтов на 20-й неделе беременности)
- Желтуха
- Желтуха
- Рвота
- Обильная потливость
Рост ребенка во втором триместре
Во втором триместре ваш ребенок вырастает до 3 фунтов в весе и до 16 дюймов в длину. Их мозг и другие органы сильно растут и развиваются. Их сердце перекачивает 100 пинт крови в день.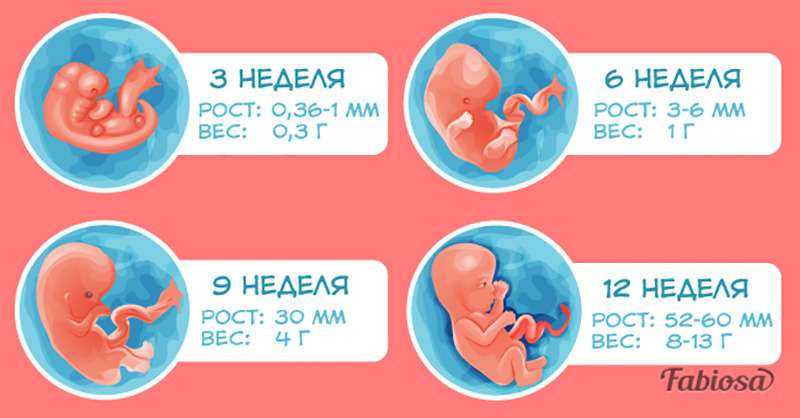 Их легкие полностью сформированы, но не совсем готовы дышать. И ваш ребенок может пинаться, двигаться, поворачиваться в вашей утробе, глотать, сосать и слышать ваш голос.
Их легкие полностью сформированы, но не совсем готовы дышать. И ваш ребенок может пинаться, двигаться, поворачиваться в вашей утробе, глотать, сосать и слышать ваш голос.
Глаза и уши вашего ребенка занимают правильное положение на голове. Их веки могут открываться и закрываться. Ребенок спит и просыпается в обычном цикле. У них растут ресницы и брови.
У вашего ребенка растут ногти на руках и ногах. Крошечные пальцы рук и ног расходятся. У них появляются отчетливые отпечатки пальцев и пальцев ног.
На голове вашего ребенка растут волосы. У них также растут пушистые тонкие волосы, называемые лануго. Их тело покрыто кремовым белым защитным покрытием, называемым первородной смазкой, которая со временем впитывается в их кожу.
Плацента вашего ребенка к этому времени также полностью сформировалась. Плацента – это орган, который обеспечивает плод кислородом и питательными веществами. Он также удаляет отходы. Во втором триместре ваш плод также начинает накапливать жир на теле.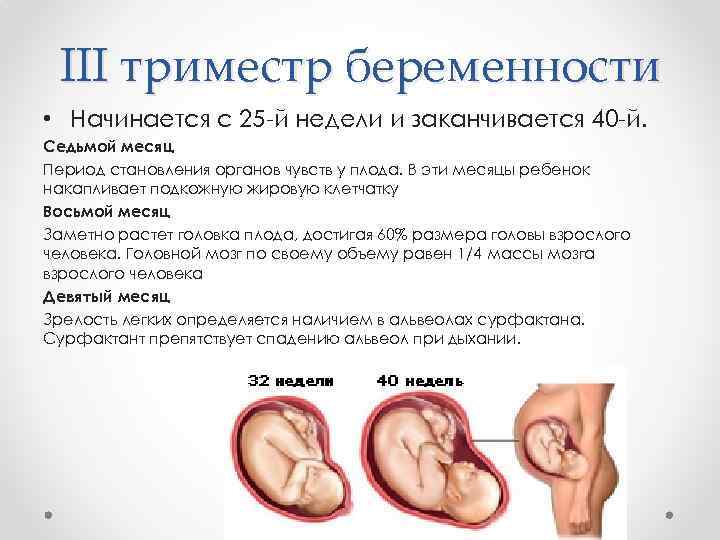
Советы для близнецов во втором триместре
Вынашиваете двоих? Вот о чем следует подумать:
- Выберите врача. Спросите своего акушера о посещении врача-гинеколога (MFM), акушера, который специализируется на родах высокого риска.
- Давай, вздремни! Не чувствуйте себя виноватым, если вздремнете, если вы устали. Даже во время отдыха вы расходуете на 10% больше энергии, чем женщина, вынашивающая одного ребенка!
- Получайте омега-3 жирные кислоты. Получение достаточного количества омега-3 жирных кислот особенно важно, когда у вас близнецы. Нравится рыба? Получайте омега-3 из лосося, сельди, сардин и форели.
- Получаете достаточно витаминов? Спросите своего врача, дает ли вам один витамин для беременных все, что вам нужно, так как вы вынашиваете двоих.
- Не удваивайте все. Прежде чем покупать по две штуки каждого детского гаджета, подождите и посмотрите, что понравится вашим малышам.
 Некоторым детям нравятся качели и надувные сиденья, а другим нет. Вам также не понадобится дополнительная кроватка — по крайней мере, на первых порах. Ваши дети могут лучше спать, когда они вместе.
Некоторым детям нравятся качели и надувные сиденья, а другим нет. Вам также не понадобится дополнительная кроватка — по крайней мере, на первых порах. Ваши дети могут лучше спать, когда они вместе. - Ешьте на троих. Вам нужно около 500 дополнительных калорий в день — примерно столько же, сколько в двух мисках хлопьев с нежирным молоком и банане.
- Сократить физические нагрузки? Через 20 или 24 недели узнайте у своего врача, нужно ли вам сократить какие-либо виды упражнений, и если да, то какие еще безопасные действия.
- Посмотрите на молокоотсос. Если ваши близнецы какое-то время находятся в отделении интенсивной терапии, вам может потребоваться сначала сцедить молоко. Наличие готового насоса облегчит эту задачу.
- Создайте план родов. Это сообщит вашей бригаде родовспоможения о ваших пожеланиях в родах. Просто постарайтесь оставаться гибким, если что-то пойдет не так, как планировалось.

- Не ждите, чтобы найти уход за детьми. Лучшие опекуны и центры часто имеют лист ожидания. Начните искать присмотр за детьми заранее, тем более что вам понадобится два слота вместо одного.
Второй триместр беременности.
Второй триместр беременности. беременность длится около 40 недель. Недели сгруппированы в три триместра. Второй триместр включает в себя период с 13 по 27 неделю беременности.Во втором триместре ребенок становится крупнее и сильнее, и у многих женщин начинает увеличиваться живот. Большинство женщин считают, что второй триместр проходит намного легче, чем первый, но все же важно получать информацию о своей беременности во втором триместре. Понимание вашей беременности по неделям может помочь вам принимать обоснованные решения и подготовиться к грядущим большим переменам.
Во втором триместре беременности симптомы, которые вы могли испытывать в первом триместре, начинают уменьшаться. Многие женщины сообщают, что тошнота и усталость начинают уменьшаться, и они считают второй триместр самой легкой и самой приятной частью своей беременности.
Возможны следующие изменения и симптомы:
- матка увеличивается
- у вас начинает увеличиваться живот
- головокружение или предобморочное состояние из-за снижения артериального давления
- ощущение шевеления ребенка
- растяжки на животе, груди, бедрах или ягодицах
- кожные изменения, такие как потемнение кожи вокруг сосков или участки потемнения кожи
- зуд
- отек лодыжек или кистей рук
Позвоните своему врачу, если вы испытываете какие-либо из следующих симптомов:
- тошнота
- рвота
- желтуха (пожелтение белков глаз)
- резкое увеличение массы тела
Органы ребенка полностью развиваются во втором триместре. Ребенок также может начать слышать и глотать. Мелкие волоски становятся заметными. Позже, во втором триместре, ребенок начнет двигаться. У него разовьются циклы сна и бодрствования, которые начнет замечать беременная женщина.
По данным Американской ассоциации беременных, к концу второго триместра ребенок будет около 14 дюймов в длину и весит немногим более двух фунтов.
Женщины должны посещать врача каждые две-четыре недели во втором триместре беременности. Анализы, которые врач может провести во время визита, включают:
- измерение артериального давления
- проверку веса
- УЗИ
- скрининг диабета с анализами крови
- врожденные дефекты и другие генетические скрининговые тесты
- амниоцентез
Во втором триместре ваш врач может использовать ультразвуковое исследование, чтобы определить, будет ли ваш ребенок мальчиком или девочкой. Решение о том, хотите ли вы узнать пол ребенка до родов, является вашим собственным выбором.
Важно знать, что делать и чего избегать во время беременности. Это поможет вам позаботиться о себе и своем развивающемся ребенке.
Что делать
- Продолжайте принимать витамины для беременных.
- Регулярно занимайтесь спортом.
- Тренируйте мышцы тазового дна, выполняя упражнения Кегеля.
- Соблюдайте диету, богатую фруктами, овощами, нежирными формами белка и клетчаткой.

- Пейте много воды.
- Ешьте достаточно калорий (примерно на 300 калорий больше, чем обычно).
- Поддерживайте здоровье зубов и десен. Плохая гигиена зубов связана с преждевременными родами.
Чего следует избегать 9
Обратитесь к врачу, если они у вас есть опасения по поводу отпускаемых по рецепту лекарств или добавок, которые вы принимаете.
Хотя до беременности осталось еще несколько недель, вы можете запланировать роды раньше, чтобы сделать третий триместр менее напряженным. Вот что вы можете сделать уже сейчас, чтобы подготовиться к родам:
- Запишитесь на курсы дородового обучения, которые предлагаются на местном уровне.
- Подумайте о занятиях по грудному вскармливанию, сердечно-легочной реанимации младенцев, оказанию первой помощи и воспитанию детей.
- Получите образование с помощью онлайн-исследований.
- Смотрите естественные и не пугающие видеоролики о родах на YouTube.
- Посещение больницы или родильного дома, где вы будете рожать.
- Подготовьте детскую комнату или место в своем доме или квартире для новорожденного.
Подумайте, хотите ли вы принимать обезболивающие во время родов.
Последний медицинский осмотр 14 ноября 2017 г. медицинские ассоциации. Мы избегаем использования третичных ссылок. Вы можете узнать больше о том, как мы обеспечиваем точность и актуальность нашего контента, прочитав нашу редакционную политику.
- Развитие плода во втором триместре. (2016).
americanpregnancy.org/while-pregnant/second-trimester/ - Персонал клиники Мэйо. (2017). Беременность по неделям.
mayoclinic.org/healthy-living/pregnancy-week-by-week/in-depth/fetal-development/art-20046151?pg=2 - Симптомы второго триместра и скрининг. (2017).
northshore.org/акушерство-гинекология/беременность/второй триместр/ - Стадии беременности. (2010).
womenshealth.gov/pregnancy/you-are-pregnant/stages-of-pregnancy.html
Наши специалисты постоянно следят за состоянием здоровья и хорошего самочувствия, и мы обновляем наши статьи по мере поступления новой информации.
Текущая версия
14 ноября 2017 г.
Написано
Jacquelyn Cafasso
Под редакцией
Frank Crook
Поделиться этой статьей
Медицинский обзор Дебры Роуз Уилсон, доктора философии, MSN, RN, IBCLC, AHN-BC, CHT — Жаклин Кафассо, 14 ноября 2017 г.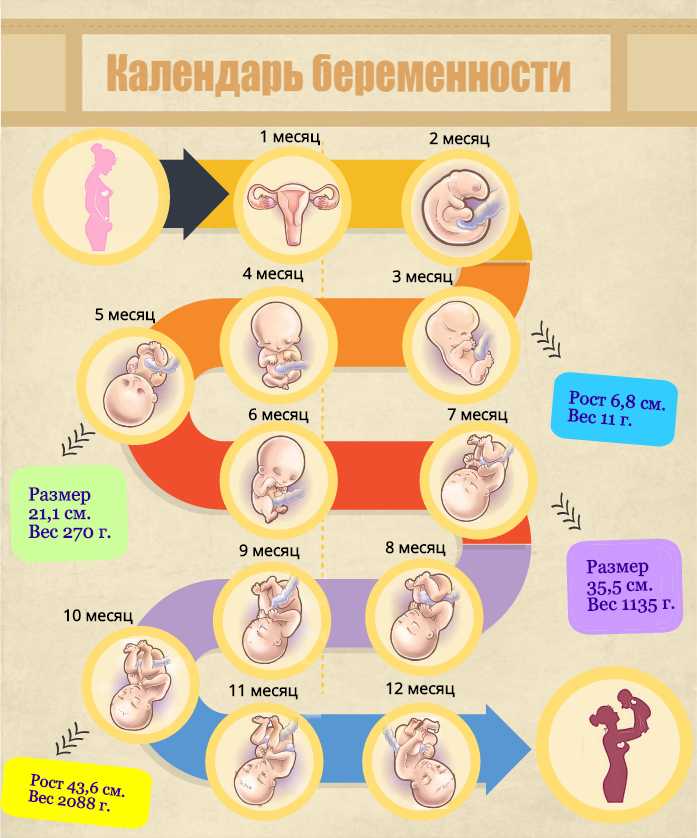 0003
0003
Связанные истории
Второе триместр. Осложнения беременности
Второй триместр беременности: увеличение веса и другие изменения
Во втором триместре: обеспокоенность и советы
Первый триместр беременности
Читать далее
Осложнения беременности во втором триместре
Медицинский осмотр Дебры Роуз Уилсон, доктора философии, MSN, RN, IBCLC, AHN-BC, CHT
Ко второму триместру беременности вы должны чувствовать себя лучше, чем в первом триместре. Однако каждая беременность индивидуальна…
ПОДРОБНЕЕ
Второй триместр беременности: набор веса и другие изменения неделя 28. Узнайте о прибавке в весе, изменениях кожи и общих недомоганиях.
ПОДРОБНЕЕ
Второй триместр: проблемы и советы
Медицинское заключение Джанин Кельбах, RNC-OB
Прочтите советы, которые помогут вам решить некоторые проблемы, которые могут возникнуть у вас во втором триместре беременности.

ПОДРОБНЕЕ
Важность осмотров во втором триместре
Медицинский обзор Дебры Салливан, доктора философии, MSN, RN, CNE, COI второй триместр.
ПОДРОБНЕЕ
Первый триместр беременности
Медицинский обзор Дебры Роуз Уилсон, доктора философии, MSN, RN, IBCLC, AHN-BC, CHT принимать обоснованные решения и готовиться к грядущим грядущим переменам.
ПОДРОБНЕЕ
Руководство по безопасному для беременных уходу за кожей
Когда вы беременны, безопасный для беременных уход за кожей может помочь обеспечить здоровье вам и вашему ребенку. Мы расскажем вам, чего следует избегать — и кое-что полезного…
ПОДРОБНЕЕ
Можно ли диагностировать внематочную беременность с помощью УЗИ?
Медицинское заключение Valinda Riggins Nwadike, MD, MPH
Внематочная беременность — серьезное заболевание, требующее точной и быстрой диагностики.


 Некоторым детям нравятся качели и надувные сиденья, а другим нет. Вам также не понадобится дополнительная кроватка — по крайней мере, на первых порах. Ваши дети могут лучше спать, когда они вместе.
Некоторым детям нравятся качели и надувные сиденья, а другим нет. Вам также не понадобится дополнительная кроватка — по крайней мере, на первых порах. Ваши дети могут лучше спать, когда они вместе.