Воспаление уха у ребенка: как не допустить осложнений
Отит — одно из самых распространенных заболеваний в детском возрасте. По международной статистике, 98% детей переносят воспаление уха как минимум один раз, 60% — сталкиваются с болезнью дважды. Что является эффективной профилактикой и, как лечится отит, рассказал врач-оториноларинголог Морозовской детской больницы, кандидат медицинских наук, обладатель статуса «Московский врач» Александр Михайлович Иваненко.
Почему возникает отит?
В зависимости от локализации воспалительного процесса отит может быть наружным, средним или внутренним. Наружный отит вызывается микробами и грибами, чаще всего проявляется поражением кожи слухового прохода и фурункулами в области ушной раковины.
Острый средний отит — острое воспаление слизистой оболочки полости среднего уха. Развивается на фоне респираторных инфекций. Инфицирование уха происходит через слуховую трубу, когда слизь из носоглотки попадает в среднее ухо и вирусы, бактерии, грибковая флора беспрепятственно проникают из носоглотки через устье слуховой трубы в барабанную полость.
В силу анатомических особенностей, чем меньше ребенок — тем короче и шире слуховая труба, соединяющая полость уха с носоглоткой. Поэтому у грудного ребенка, который большую часть времени проводит лежа, и у ребенка младшего возраста, который не умеет чистить нос, затекание слизи возможно в любой момент. У детей подросткового возраста слуховая труба представляет извилистую узкую трубочку, поэтому заброс инфекции из носоглотки в среднее ухо менее возможен.
Развитию воспаления уха способствуют также аденоидные вегетации. Это разрастание носоглоточной миндалины, являющейся основным очагом бактериальной инфекции в носоглотке.
Как проявляется заболевание?
Основной симптом отита — боль в ухе. Дети до года, как правило, отказываются от еды, ведь сосательные движения вызывают боль. Малыши часто трогают ухо, трут его, плачут. Заподозрить отит можно, нажав на козелок ушной раковины ребенка.
Ключевым методом диагностики среднего отита является отоскопия — осмотр врачом наружного слухового прохода и барабанной перепонки с применением специального инструмента.
Как лечить отит?
Если воспалительный процесс находится на первоначальном этапе, проводится амбулаторное лечение. Терапия подбирается педиатром или оториноларингологом в зависимости от состояния ребенка. Обязательно используются сосудосуживающие капли в нос.
Если своевременно не оказать медицинскую помощь, воспалительный процесс переходит в острый средний катаральный отит, а затем в острый средний гнойный отит, характеризующийся появлением гнойных выделений из уха. В некоторых случаях при неадекватном оттоке содержимого или его отсутствии ребенку в стационаре проводится парацентез — разрез барабанной перепонки. Вмешательство выполняется под анестезией. Затем продолжается медикаментозное консервативное лечение.
Какие меры профилактики наиболее эффективны?
Среди многих родителей бытует мнение, что предупредить отит можно, если «закрывать ваткой ухо на улице» или «надевать ребенку несколько шапок». Подобные рекомендации не застрахуют от отита.
В связи с тем, что инфицирование уха происходит через слуховую трубу, сообщающуюся с носоглоткой, необходимо тщательно ухаживать за полостью носа, если у ребенка появился насморк. Иначе происходит затекание слизи из носоглотки в среднее ухо, что приводит к воспалительному процессу в ухе.
При чрезмерном разрастании носоглоточной миндалины, рекомендовано ее удаление.
виды, симптомы, лечение, сколько держится, что делать в домашних условиях
Отитом называется воспаление тканей, составляющих органы слуха. Отитом болеют как взрослые, так и дети. Разбираемся, какой бывает отит, как его распознать на ранних стадиях и какое лечение назначают врачи.
Виды отита у ребенка
В зависимости от локализации воспалительного процесса отит подразделяется на наружный и средний.
Наружный
При наружном отите развитию воспалительного процесса способствует попадание инфекции на кожу ушной раковины и наружного слухового прохода. Такое часто может возникать у ребенка в следующих ситуациях:
- При переохлаждении ребенка;
- При травме или механическом повреждении слухового прохода;
- При попадании воды с слуховой проход, например, при купании в бассейне или в душе.

Наружный слуховой проход является хорошей средой для размножения грибков и бактерий. Ушная сера выполняет бактерицидную функцию и защищает от развития инфекции. Ее удаление может привести к отиту, за исключением тех случаев, когда сера выделяется в больших количествах.
Средний
Средний отит или воспаление среднего уха развивается при воспалении полости, расположенной за барабанной перепонкой. В ней расположены 3 слуховые косточки, которые передают звуковые колебания от барабанной перепонки нервным рецепторам, расположенным во внутреннем ухе.
В полость среднего уха инфекция попадает через евстахиеву трубу, которая связывает эту полость с носоглоткой. Именно поэтому отит у детей очень часто развивается в виде осложнения фарингита, ларингита, тонзиллита.
Гнойный
По характеру течения средний отит подразделяется на несколько форм: гнойную, экссудативную и катаральную.
Гнойный отит отличается наиболее тяжелым течением. Основным симптомом заболевания является выделение гноя, скапливающегося в барабанной полости.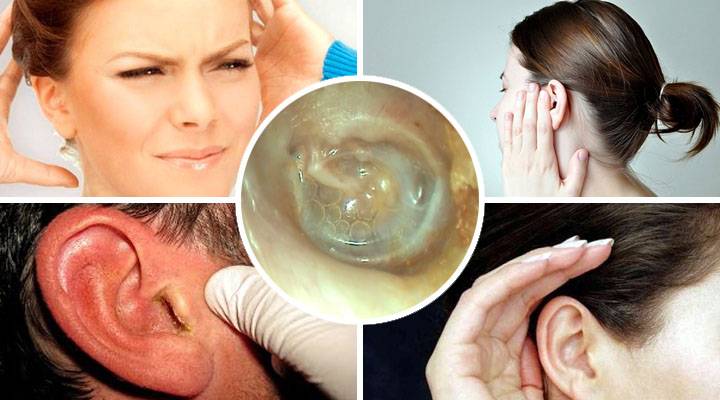 При этом гнойный процесс задействует и барабанную перепонку. Ее поверхность истончается, в ней образуется отверстие, через которое гной вытекает наружу в наружный слуховой проход. Гнойный процесс сопровождается повышением температуры до 38-39° C. Однако вытекание гноя оказывает благоприятное воздействие, температура тела снижается, постепенно начинается заживление барабанной перепонки.
При этом гнойный процесс задействует и барабанную перепонку. Ее поверхность истончается, в ней образуется отверстие, через которое гной вытекает наружу в наружный слуховой проход. Гнойный процесс сопровождается повышением температуры до 38-39° C. Однако вытекание гноя оказывает благоприятное воздействие, температура тела снижается, постепенно начинается заживление барабанной перепонки.
Экссудативный
Экссудативным называется средний отит, при котором в полости среднего уха происходит накопление жидкости (экссудата). При этом целостность барабанной перепонки не нарушается и при отсутствии воспалительного процесса в глотке и гортани инфицирование среднего уха не происходит.
Катаральный
При катаральном среднем отите имеет место воспаление слизистой оболочки евстахиевой трубы и полости среднего уха. Однако, накопление жидкости и гноя при этом не возникает.
Однако, накопление жидкости и гноя при этом не возникает.
Острый
По длительности течения отит может быть:
- Острым – представляет собой острое воспаление полости среднего уха. Эта форма отита часто возникает у детей в связи с особенностями строения органа слуха. Длительность острого отита составляет до 3 недель;
- Хронический отит часто является осложнением острого отита, при отсутствии его адекватного лечения. Продолжительность заболевания при этом может составлять до 3 –х месяцев.
Двухсторонний
При распространении воспалительного процесса на оба уха развивается двусторонний отит. Такая форма заболевания часто встречается у детей в младшем возрасте. Это происходит в связи с тем, что евстахиева труба у них широкая и короткая и расположена горизонтально между носоглоткой и полостью среднего уха. Эта особенность способствует попаданию инфекции из носоглотки в евстахиеву трубу и барабанную полость. В некоторых случаях при кормлении грудью в евстахиеву трубу может забрасываться молоко, поэтому после кормления рекомендуется подержать ребенка в вертикальном положении.
Симптомы отита у ребенка
К симптомам отита у ребенка относят:
- Резкие стреляющие боли в области уха;
- Повышение температуры до 38-39° С;
- Шум в ушах;
- Ухудшение слуха;
- Плачь и раздражительность у маленьких детей;
- Гнойное отделяемое из уха при гнойном отите;
- Запрокидывание и мотание головой из стороны в сторону.
Диагностика отита у маленьких детей затруднена, поскольку они не могут сообщить нам о том, что у них болит. Для этого применяется диагностический прием – необходимо слегка надавить на хрящик в ушной раковине. Если это вызывает у ребенка резкую боль и он начинает плакать, необходимо сразу же обратиться к врачу-оториноларингологу (ЛОРу), который после осмотра с помощью специального оборудования поставит точный диагноз.
Лечение отита у ребенка
Лечение отита у ребенка направлено на:
- Снятие болевого синдрома;
- Устранение инфекционно-воспалительного процесса;
- Снижение температуры.

Для снятия болей рекомендуется закапывание ушных капель с противовоспалительным и обезболивающим эффектом, таких как Отипакс, Отинум. Можно также прикладывать к ушной раковине согревающие спиртовые компрессы.
Можно ли принимать антибиотики
Антибиотики составляют основу медикаментозной терапии среднего отита бактериального происхождения. Назначение антибиотиков позволяет устранить инфекционно-воспалительный процесс, в результате чего температура тела снижается, уменьшается выраженность болевых симптомов. Наиболее эффективными при среднем отите являются азитромицин, амоксициллин. Однако, подбор того или иного антибиотика осуществляется только врачом. Самостоятельное назначение антибиотиков противопоказано.
Восстановление в домашних условиях
Лечение отита происходит в основном дома. Госпитализацию ребенка рассматривают при развитии осложнений. Восстановление ребенка после перенесенного отита должно быть направлено на укрепление иммунитета. Для этого необходимо назначить витаминотерапию, употреблять здоровую пищу. Также важно регулярно гулять на свежем воздухе. Возможно назначение физиотерапии в виде УВЧ, ультрафиолетового облучения, лекарственного электрофореза.
Также важно регулярно гулять на свежем воздухе. Возможно назначение физиотерапии в виде УВЧ, ультрафиолетового облучения, лекарственного электрофореза.
Сколько дней проходит
Продолжительность острого отита составляет до 3 недель, хронического – до 3 месяцев.
Что делать при температуре
При повышении температуры до 38 °С и выше рекомендовано назначение жаропонижающих средств (Нурофен, Парацетамол).
Профилактика отита у ребенкаПрофилактика отита необходимо остерегаться переохлаждения ребенка, например, не гулять при сильном ветре, низкой температуре воздуха. При выходе на улицу в холодное время года обязательно надевать теплую шапку. Важно вовремя лечить воспалительные заболевания носоглотки, гортани, ротовой полости. При купании в бассейне желательно надевать шапочку, а после принятия душа очищать слуховой проход от воды.
Ушные инфекции у младенцев и детей младшего возраста
Избранный эксперт:
Ушные инфекции у младенцев и детей ясельного возраста чрезвычайно распространены.
«Многие родители обеспокоены тем, что ушная инфекция необратимо повлияет на слух их ребенка или что ушная инфекция останется незамеченной и нелеченной», — говорит Дэвид Тункель, доктор медицинских наук, детский отоларинголог (ЛОР) Johns Hopkins Medicine. «Хорошая новость заключается в том, что большинство ушных инфекций проходят сами по себе, а те, которые не проходят, обычно легко поддаются лечению».
Объяснение детских ушных инфекций
Если у вашего ребенка боль в горле, простуда или инфекция верхних дыхательных путей, бактерии могут попасть в среднее ухо через евстахиевы трубы (каналы, соединяющие среднее ухо с горлом).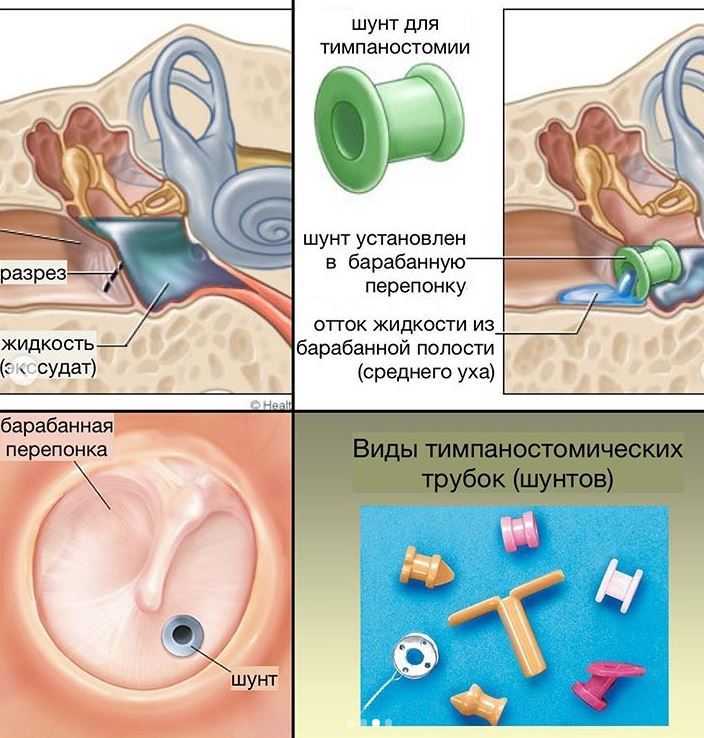 В ответ на инфекцию за барабанной перепонкой скапливается жидкость.
В ответ на инфекцию за барабанной перепонкой скапливается жидкость.
Дети чаще страдают от ушных инфекций, чем взрослые, по двум причинам:
- Их иммунная система недостаточно развита и менее приспособлена для борьбы с инфекциями.
- Их евстахиевы трубы меньше и расположены более горизонтально, что затрудняет отток жидкости из уха.
«В некоторых случаях жидкость остается в среднем ухе в течение длительного времени или неоднократно возвращается, даже если нет инфекции», — объясняет Тункель.
Признаки и симптомы инфекции уха
Характерным признаком инфекции уха является боль в ухе и вокруг него. У маленьких детей могут развиться ушные инфекции, прежде чем они станут достаточно взрослыми, чтобы говорить. Это означает, что родители часто остаются в догадках, почему их ребенок страдает. Если ваш ребенок не может сказать «у меня болит ухо», следующие признаки указывают на то, что причиной может быть ушная инфекция:
- Тягание за ухо
- Плач и раздражительность
- Проблемы со сном
- Лихорадка, особенно у детей младшего возраста
- Истечение жидкости из уха
- Потеря равновесия
- Трудности со слухом или реакцией на слуховые сигналы
Признаки, требующие немедленного внимания, включают высокую температуру, сильную боль или кровянистые или гнойные выделения из ушей.
Детская отоларингология
Наши детские отоларингологи оказывают сострадательную и всестороннюю помощь детям с распространенными и редкими заболеваниями уха, носа и горла. В составе Детского центра Джонса Хопкинса у вас есть доступ ко всем специализированным ресурсам детской больницы.
Узнайте больше о детской отоларингологии
Лечение ушных инфекций
Большинство ушных инфекций проходят без лечения. «Если ваш ребенок не испытывает сильной боли, ваш врач может предложить выжидательную тактику в сочетании с безрецептурными болеутоляющими средствами, чтобы увидеть, исчезнет ли инфекция сама по себе», — говорит Тункель.
Причина: лечение инфекции антибиотиками может привести к тому, что бактерии, вызывающие инфекции, станут устойчивыми к этим антибиотикам, что усложнит лечение будущих инфекций. Не менее важно и то, что в большинстве случаев антибиотики не нужны. Средний отит имеет тенденцию выздоравливать без них. Хотя у вас может возникнуть соблазн лечить ушную инфекцию вашего ребенка гомеопатическими или натуральными лекарствами, Тункель предупреждает, что они недостаточно изучены.
Средний отит имеет тенденцию выздоравливать без них. Хотя у вас может возникнуть соблазн лечить ушную инфекцию вашего ребенка гомеопатическими или натуральными лекарствами, Тункель предупреждает, что они недостаточно изучены.
Лучше всего проконсультироваться с лечащим врачом вашего ребенка, чтобы определить соответствующий план действий. Почти в каждом случае решения о лечении зависят от возраста ребенка, степени боли и имеющихся симптомов.
До 6 месяцев
Дети до 6 месяцев почти всегда получают антибиотики. В этом возрасте детей полностью не вакцинируют. Не менее важно и то, что нет исследований безопасности пропуска антибиотиков для детей в возрасте до 6 месяцев, а осложнения от ушных инфекций могут быть более серьезными, если они возникают у маленьких детей. Бактерии, попавшие за барабанную перепонку, могут распространяться на другие части тела и вызывать серьезные инфекции.
от 6 месяцев до 2 лет
Для детей в возрасте от 6 месяцев до 2 лет Американская академия педиатрии (AAP) рекомендует совместное принятие решений родителями и медицинскими работниками о том, следует ли лечить нетяжелые ушные инфекции.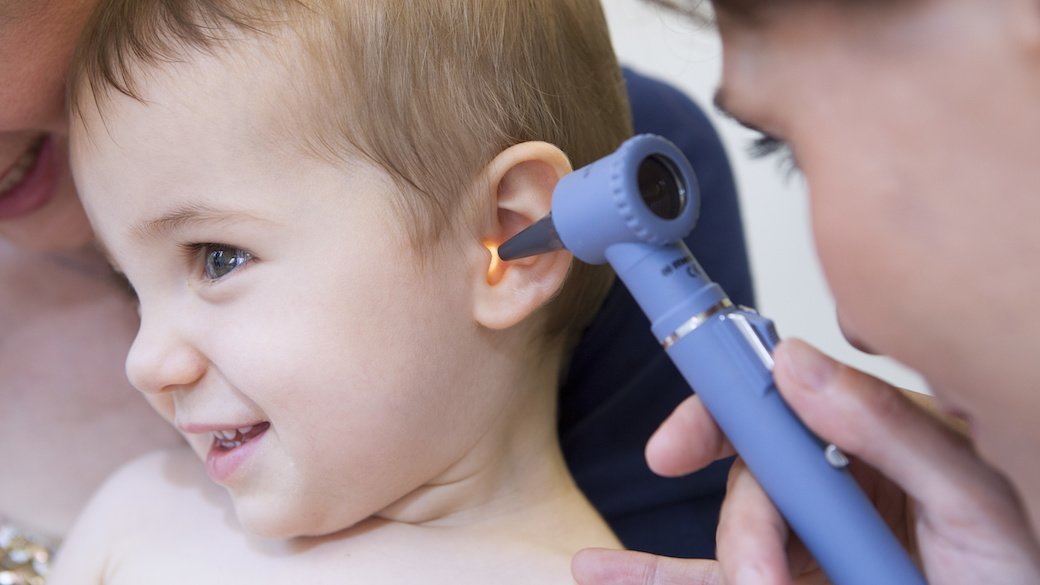 Лучше всего наблюдать за ребенком в течение двух-трех дней, прежде чем назначать лечение антибиотиками. Если ребенок испытывает боль или ушная инфекция запущена, врач может предложить немедленное лечение антибиотиками.
Лучше всего наблюдать за ребенком в течение двух-трех дней, прежде чем назначать лечение антибиотиками. Если ребенок испытывает боль или ушная инфекция запущена, врач может предложить немедленное лечение антибиотиками.
Старше 2 лет
У детей старше 2 лет нетяжелые ушные инфекции, как правило, проходят сами по себе, без лечения. «Тем временем вы можете лечить боль безрецептурными лекарствами, такими как ибупрофен или ацетаминофен», — говорит Тункель. Если нет улучшения через два-три дня, антибиотики могут быть оправданы.
К сожалению, некоторые дети страдают рецидивирующими ушными инфекциями, иногда до пяти-шести в год. Детям с повторными инфекциями может помочь хирургическая процедура, при которой врачи вставляют небольшие трубки в барабанные перепонки, чтобы улучшить поток воздуха и предотвратить скопление жидкости. «Трубки не предотвращают все ушные инфекции, но они значительно облегчают их лечение», — объясняет Тункель.
Профилактика ушных инфекций
Существует несколько шагов, которые вы можете предпринять, чтобы снизить риск развития ушных инфекций у вашего ребенка, в том числе:
- Вакцинируйте своего ребенка:
 13-валентная пневмококковая конъюгированная вакцина (PCV13) защищает от 13 видов инфекционных бактерий.
13-валентная пневмококковая конъюгированная вакцина (PCV13) защищает от 13 видов инфекционных бактерий. - Подумайте о грудном вскармливании: Грудное молоко содержит антитела, которые могут помочь снизить риск ушных инфекций и множества других заболеваний. Независимо от того, кормите ли вы молоком или смесью, убедитесь, что ваш ребенок сидит во время кормления, чтобы предотвратить попадание жидкости в среднее ухо.
- Часто мойте руки:
- Держитесь подальше от больных людей: Не позволяйте ребенку проводить время с больными детьми или взрослыми.
- Избегайте пассивного курения: Исследования показывают, что у детей, подвергающихся пассивному курению, вероятность развития ушных инфекций в три раза выше, чем у тех, кто не подвергается такому воздействию.

Независимо от того, есть у вашего ребенка ушные инфекции или нет, важно убедиться, что он хорошо слышит. «Ни один ребенок не слишком мал для проверки слуха, — говорит Тункель. «Мы используем различные методы для проверки слуха младенцев и можем выявить проблемы со слухом даже у новорожденных».
Ушные инфекции у детей, младенцев и малышей
Что такое ушная инфекция?
Инфекция уха — это воспаление среднего уха, обычно вызываемое бактериями, которое возникает, когда за барабанной перепонкой скапливается жидкость. Заболеть ушной инфекцией может любой, но дети болеют ею чаще, чем взрослые. У пяти из шести детей к третьему дню рождения будет по крайней мере одна ушная инфекция. Фактически, ушные инфекции являются наиболее распространенной причиной, по которой родители приводят своего ребенка к врачу. Научное название ушной инфекции — средний отит (СО).
Каковы симптомы ушной инфекции?
Существует три основных типа ушных инфекций. Каждый из них имеет различное сочетание симптомов.
Каждый из них имеет различное сочетание симптомов.
- Острый средний отит (ОСО) является наиболее распространенной ушной инфекцией. Части среднего уха инфицированы и отечны, а жидкость скапливается за барабанной перепонкой. Это вызывает боль в ухе, обычно называемую болью в ухе. У вашего ребенка также может быть жар.
- Средний отит с выпотом (OME) иногда возникает после того, как ушная инфекция прошла, и жидкость остается за барабанной перепонкой. У ребенка с OME может не быть никаких симптомов, но врач сможет увидеть жидкость за барабанной перепонкой с помощью специального инструмента.
- Хронический средний отит с выпотом (COME) возникает, когда жидкость остается в среднем ухе в течение длительного времени или возвращается снова и снова, даже при отсутствии инфекции. COME затрудняет борьбу детей с новыми инфекциями, а также может повлиять на их слух.
Как узнать, есть ли у моего ребенка ушная инфекция?
 Если ваш ребенок еще недостаточно взрослый, чтобы сказать: «У меня болит ухо», вот несколько вещей, на которые следует обратить внимание:
Если ваш ребенок еще недостаточно взрослый, чтобы сказать: «У меня болит ухо», вот несколько вещей, на которые следует обратить внимание:- Дергать или тянуть за ухо (уши)
- Суетливость и плач
- Проблемы со сном
- Лихорадка (особенно у младенцев и детей младшего возраста)
- Истечение жидкости из уха
- Неуклюжесть или проблемы с балансом
- Проблемы со слухом или реакцией на тихие звуки
Что вызывает ушную инфекцию?
Инфекция уха обычно вызывается бактериями и часто начинается после ангины, простуды или другой инфекции верхних дыхательных путей у ребенка. Если инфекция верхних дыхательных путей носит бактериальный характер, эти же бактерии могут распространиться на среднее ухо; если инфекция верхних дыхательных путей вызвана вирусом, например простудой, бактерии могут попасть в благоприятную для микробов среду и попасть в среднее ухо в качестве вторичной инфекции. Из-за инфекции за барабанной перепонкой скапливается жидкость.
Изображение
Источник: NIH/NICDDУхо состоит из трех основных частей: наружного уха, среднего уха и внутреннего уха. Наружное ухо, также называемое ушной раковиной, включает в себя все, что мы видим снаружи — изогнутую створку уха, ведущую вниз к мочке уха, — но оно также включает слуховой проход, который начинается от отверстия в ухе и доходит до барабанной перепонки. . Барабанная перепонка представляет собой мембрану, которая отделяет наружное ухо от среднего уха.
Среднее ухо, где возникают ушные инфекции, расположено между барабанной перепонкой и внутренним ухом. Внутри среднего уха находятся три крошечные кости, называемые молоточком, наковальней и стремечком, которые передают звуковые колебания от барабанной перепонки во внутреннее ухо. Кости среднего уха окружены воздухом.
Внутреннее ухо содержит лабиринт, который помогает нам сохранять равновесие. Улитка, часть лабиринта, представляет собой орган в форме улитки, преобразующий звуковые колебания среднего уха в электрические сигналы.
Другие близлежащие части уха также могут быть вовлечены в ушные инфекции. Евстахиева труба представляет собой небольшой проход, соединяющий верхнюю часть глотки со средним ухом. Его работа заключается в подаче свежего воздуха в среднее ухо, отводе жидкости и поддержании давления воздуха на постоянном уровне между носом и ухом.
Аденоиды представляют собой небольшие подушечки ткани, расположенные за спинкой носа, над горлом и рядом с евстахиевой трубой. Аденоиды в основном состоят из клеток иммунной системы. Они борются с инфекцией, улавливая бактерии, которые проникают через рот.
Почему дети чаще, чем взрослые, заболевают ушными инфекциями?
Существует несколько причин, по которым дети чаще, чем взрослые, заболевают ушными инфекциями.
Евстахиевы трубы меньше и более ровные у детей, чем у взрослых. Это затрудняет отток жидкости из уха даже в нормальных условиях. Если евстахиевы трубы опухли или заблокированы слизью из-за простуды или другого респираторного заболевания, жидкость может не вытекать.
Иммунная система ребенка не так эффективна, как у взрослого, потому что она все еще развивается. Это затрудняет борьбу детей с инфекциями.
Являясь частью иммунной системы, аденоиды реагируют на попадание бактерий через нос и рот. Иногда бактерии попадают в аденоиды, вызывая хроническую инфекцию, которая затем может перейти на евстахиевы трубы и среднее ухо.
Как врач диагностирует инфекцию среднего уха?
Первое, что сделает врач, это спросит вас о здоровье вашего ребенка. У вашего ребенка недавно был насморк или боль в горле? У него проблемы со сном? Она тянет за уши? Если ушная инфекция кажется вероятной, врач может определить это с помощью инструмента с подсветкой, называемого отоскопом, для осмотра барабанной перепонки. Красная выпуклая барабанная перепонка указывает на инфекцию.
Врач также может использовать пневматический отоскоп, который вдувает струю воздуха в слуховой проход, чтобы проверить наличие жидкости за барабанной перепонкой. Нормальная барабанная перепонка будет двигаться вперед и назад легче, чем барабанная перепонка с жидкостью позади нее.
Нормальная барабанная перепонка будет двигаться вперед и назад легче, чем барабанная перепонка с жидкостью позади нее.
Тимпанометрия, при которой используются звуковые сигналы и давление воздуха, является диагностическим тестом, который может использовать врач, если диагноз все еще не ясен. Тимпанометр — это небольшой мягкий штекер, который содержит крошечный микрофон и динамик, а также устройство, которое изменяет давление воздуха в ухе. Он измеряет, насколько эластична барабанная перепонка при различном давлении.
Как лечить острую инфекцию среднего уха?
Многие врачи назначают антибиотики, такие как амоксициллин, которые следует принимать в течение семи-десяти дней. Ваш врач также может порекомендовать безрецептурные болеутоляющие средства, такие как ацетаминофен или ибупрофен, или ушные капли, чтобы помочь при лихорадке и боли. (Поскольку аспирин считается основным предотвратимым фактором риска развития синдрома Рея, ребенку с лихорадкой или другими гриппоподобными симптомами не следует давать аспирин, если это не рекомендовано врачом. )
)
Если ваш врач не может поставить точный диагноз ОМ и у вашего ребенка нет сильной боли в ухе или лихорадки, ваш врач может попросить вас подождать день или два, чтобы посмотреть, исчезнет ли боль в ухе. В 2013 году Американская академия педиатрии выпустила рекомендации, которые призывают врачей наблюдать и внимательно следить за детьми с ушными инфекциями, которые не могут быть точно диагностированы, особенно в возрасте от 6 месяцев до 2 лет. Если в течение 48–72 часов с момента появления симптомов улучшения не наблюдается, врачи рекомендуют начать антибактериальную терапию. Иногда боль в ушах не вызвана инфекцией, а некоторые ушные инфекции могут проходить без антибиотиков. Использование антибиотиков с осторожностью и по уважительной причине помогает предотвратить развитие бактерий, которые становятся устойчивыми к антибиотикам.
Если ваш врач прописывает антибиотик, важно убедиться, что ваш ребенок принимает его точно по назначению и в течение всего времени. Несмотря на то, что вашему ребенку может показаться лучше через несколько дней, инфекция из уха еще не полностью исчезла. Слишком раннее прекращение приема лекарства может привести к рецидиву инфекции. Также важно прийти на повторный прием вашего ребенка, чтобы врач мог проверить, исчезла ли инфекция.
Слишком раннее прекращение приема лекарства может привести к рецидиву инфекции. Также важно прийти на повторный прием вашего ребенка, чтобы врач мог проверить, исчезла ли инфекция.
Сколько времени потребуется моему ребенку, чтобы поправиться?
Ваш ребенок должен почувствовать себя лучше через несколько дней после посещения врача. Если прошло несколько дней, а ваш ребенок все еще кажется больным, позвоните своему врачу. Вашему ребенку может понадобиться другой антибиотик. После исчезновения инфекции в среднем ухе все еще может оставаться жидкость, но обычно она исчезает в течение трех-шести недель.
Что произойдет, если мой ребенок продолжит болеть ушными инфекциями?
Чтобы воспрепятствовать рецидиву инфекции среднего уха, рекомендуется ограничить некоторые факторы, которые могут подвергнуть вашего ребенка риску, например, не находиться рядом с курящими людьми и не ложиться спать с бутылочкой. Несмотря на эти меры предосторожности, у некоторых детей могут продолжаться инфекции среднего уха, иногда до пяти-шести случаев в год. Ваш врач может захотеть подождать несколько месяцев, чтобы увидеть, станет ли все лучше само по себе, но, если инфекции продолжают возвращаться, а антибиотики не помогают, многие врачи рекомендуют хирургическую процедуру, при которой небольшая вентиляционная трубка помещается в барабанную перепонку, чтобы улучшить поток воздуха и предотвратить скопление жидкости в среднем ухе. Наиболее часто используемые трубки остаются на месте от шести до девяти месяцев и требуют последующих посещений, пока они не выпадут.
Ваш врач может захотеть подождать несколько месяцев, чтобы увидеть, станет ли все лучше само по себе, но, если инфекции продолжают возвращаться, а антибиотики не помогают, многие врачи рекомендуют хирургическую процедуру, при которой небольшая вентиляционная трубка помещается в барабанную перепонку, чтобы улучшить поток воздуха и предотвратить скопление жидкости в среднем ухе. Наиболее часто используемые трубки остаются на месте от шести до девяти месяцев и требуют последующих посещений, пока они не выпадут.
Если установка труб по-прежнему не предотвращает инфекции, врач может рассмотреть возможность удаления аденоидов, чтобы предотвратить распространение инфекции на евстахиевы трубы.
Можно ли предотвратить ушные инфекции?
В настоящее время лучший способ предотвратить ушные инфекции — снизить связанные с ними факторы риска. Вот некоторые вещи, которые вы, возможно, захотите сделать, чтобы снизить риск ушных инфекций у вашего ребенка.
- Сделайте ребенку прививку от гриппа.
 Убедитесь, что ваш ребенок ежегодно получает прививку от гриппа.
Убедитесь, что ваш ребенок ежегодно получает прививку от гриппа. - Рекомендуется вакцинировать ребенка 13-валентной пневмококковой конъюгированной вакциной (ПКВ13). PCV13 защищает от большего количества типов возбудителей инфекции, чем предыдущая вакцина PCV7. Если ваш ребенок уже начал вакцинацию против ПКВ7, проконсультируйтесь со своим врачом о том, как перейти на вакцину против ПКВ13. Центры по контролю и профилактике заболеваний (CDC) рекомендуют вакцинировать детей в возрасте до 2 лет, начиная с 2-месячного возраста. Исследования показали, что вакцинированные дети гораздо реже болеют ушными инфекциями, чем непривитые дети. Вакцина настоятельно рекомендуется для детей в детском саду.
- Чаще мойте руки. Мытье рук предотвращает распространение микробов и помогает уберечь ребенка от простуды или гриппа.
- Не подвергайте ребенка воздействию сигаретного дыма. Исследования показали, что дети, находящиеся в окружении курильщиков, чаще болеют ушными инфекциями.
- Никогда не укладывайте ребенка спать или на ночь с бутылочкой.

- Не позволяйте больным детям проводить время вместе. Насколько это возможно, ограничьте контакт вашего ребенка с другими детьми, когда ваш ребенок или его товарищи по играм больны.
Какие исследования проводятся в отношении инфекций среднего уха?
Исследователи, спонсируемые Национальным институтом глухоты и других коммуникативных расстройств (NIDCD), изучают многие области, чтобы улучшить профилактику, диагностику и лечение инфекций среднего уха. Например, поиск лучших способов предсказать, какие дети подвержены более высокому риску развития ушной инфекции, может привести к успешной тактике профилактики.
Еще одна область, требующая изучения, — почему у одних детей ушные инфекции возникают чаще, чем у других. Например, у детей коренных американцев и латиноамериканцев больше инфекций, чем у детей других этнических групп. Какие превентивные меры можно предпринять для снижения рисков?
Врачи также начинают больше узнавать о том, что происходит в ушах у детей с повторяющимися ушными инфекциями. Они выявили колонии устойчивых к антибиотикам бактерий, называемых биопленками, которые присутствуют в средних ушах большинства детей с хроническими ушными инфекциями. Понимание того, как атаковать и уничтожать эти биопленки, было бы одним из способов успешного лечения хронических инфекций уха и предотвращения хирургического вмешательства.
Они выявили колонии устойчивых к антибиотикам бактерий, называемых биопленками, которые присутствуют в средних ушах большинства детей с хроническими ушными инфекциями. Понимание того, как атаковать и уничтожать эти биопленки, было бы одним из способов успешного лечения хронических инфекций уха и предотвращения хирургического вмешательства.
Понимание влияния ушных инфекций на речевое и языковое развитие ребенка является еще одной важной областью исследования. Создание более точных методов диагностики инфекций среднего уха поможет врачам назначать более целенаправленные методы лечения. Исследователи также оценивают лекарства, которые в настоящее время используются для лечения ушных инфекций, и разрабатывают новые, более эффективные и простые способы введения лекарств.
Исследователи, поддерживаемые NIDCD, продолжают изучать вакцины против некоторых наиболее распространенных бактерий и вирусов, вызывающих инфекции среднего уха, таких как нетипируемая Haemophilus influenzae (NTHi) и Moraxella catarrhalis .



 13-валентная пневмококковая конъюгированная вакцина (PCV13) защищает от 13 видов инфекционных бактерий.
13-валентная пневмококковая конъюгированная вакцина (PCV13) защищает от 13 видов инфекционных бактерий.
 Убедитесь, что ваш ребенок ежегодно получает прививку от гриппа.
Убедитесь, что ваш ребенок ежегодно получает прививку от гриппа.