В Калининграде расследуют смерть ребенка, заболевшего скарлатиной
28 марта 2012 06:59
В Калининграде проводят расследование по факту гибели четырехлетнего ребенка. Сначала медики не смогли поставить правильный диагноз, а затем не нашли места в больнице.
В Калининграде проводят расследование по факту гибели четырехлетнего ребенка. Сначала медики не смогли поставить правильный диагноз, а затем не нашли места в больнице. Мальчика возили по клиникам до тех пор, пока не стало слишком поздно. Впрочем, сами врачи во всем винят мать ребенка.
— Последние слова его были: мама, не плачь!
Сегодня она пытается вспомнить все подробности четырех страшных дней, когда металась с сыном от больницы к больнице и не могла понять, что с Сережей. И хотя врачи каждый раз успокаивали и направляли из одного лечебного учреждения в другое, температура у четырехлетнего ребенка упорно продолжала расти, а сыпь на теле становилась все ярче.
«Я была в трех больницах, и в одной из этих больниц мы могли бы спасти ребенка. Может, надо было умолять, просить. Я не понимала тогда, насколько это серьезно. Врачи смотрели мне в глаза и говорили: все нормально, можете лечить амбулаторно. Я верила врачам», — вспоминает Ольга Барболина.
Сережа почувствовал недомогание во время прогулки. Фельдшер скорой помощи сообщила, что у мальчика обычное ОРВИ и, несмотря на температуру и слабовыраженную сыпь, ехать в больницу не обязательно. Сославшись на предписание, она попросила Ольгу написать отказ от госпитализации. После этого на очередной вызов «неотложка» уже не отреагировала.
Терапевт посоветовала Ольге самостоятельно отвезти ребенка в Калининград. В областной детской клинике предположили, что у мальчика скарлатина, но ребенка не приняли, перенаправив в инфекционную больницу. Там уставшего, больного малыша госпитализировать тоже не захотели.
«У нас нет мест, у вас легкая форма. Когда ее отправили лечиться амбулаторно, она была в шоке: «Как я буду ребенку колоть уколы — я не медик!» Ее врачи успокоили. А на следующий день ребенок умер», — говорит подруга Ольги Барболиной Екатерина Гахова.
А на следующий день ребенок умер», — говорит подруга Ольги Барболиной Екатерина Гахова.
Следственный комитет возбудил уголовное дело по статье «Причинение смерти по неосторожности вследствие ненадлежащего исполнения профессиональных обязанностей». По предварительным данным, причиной гибели мальчика стал инфекционно-токсический шок при скарлатине тяжелой формы. Это значит: болезнь вовремя не начали лечить и в организме стали происходить необратимые процессы. Следствие пытается разобраться и в том, почему врачи реанимации не уведомили о смерти ребенка правоохранительные органы сразу, как обычно.
«Устанавливаются конкретные лица из числа медперсонала, по вине которых скончался мальчик. По одной из версий следствия, как раз таки несвоевременная госпитализация и привела к таким тяжелым последствиям», — говорит старший помощник руководителя Следственного управления Следственного комитета РФ по Калининградской области Марианна Андрюшина.
В районной клинике Зеленоградска объясняют, что для спасения Сережи сделали все возможное. Его экстренно перевели на аппаратное дыхание, сделали закрытый массаж сердца, но было уже слишком поздно. В потере драгоценного времени здесь, скорее, склонны винить саму Ольгу.
Его экстренно перевели на аппаратное дыхание, сделали закрытый массаж сердца, но было уже слишком поздно. В потере драгоценного времени здесь, скорее, склонны винить саму Ольгу.
«Участковый врач смотрел на дому, давал назначения — мать их не выполняла. Есть течение болезни, которое мы предсказать не в состоянии — по объективным причинам. Медицина не всемогуща», — говорит заместитель главного врача Зеленоградской центральной районной больницы Михаил Друкер.
Свое расследование проводят и в областном Минздраве, но пока все заседания с участием врачей проходят за закрытыми дверями. Ни чиновники, ни представители лечебных учреждений, куда за помощью обращалась Ольга Барболина с больным сыном, комментировать ситуацию не хотят.
общество новости
Гепатит А
Гепатит А- Вопросы здравоохранения »
- A
- Б
- В
- Г
- Д
- Е
- Ё
- Ж
- З
- И
- К
- Л
- М
- Н
- О
- П
- Р
- С
- Т
- У
- Ф
- Х
- Ц
- Ч
- Ш
- Щ
- Ъ
- Ы
- Ь
- Э
- Ю
- Я
- Популярные темы
- Загрязнение воздуха
- Коронавирусная болезнь (COVID-19)
- Гепатит
- Данные и статистика »
- Информационный бюллетень
- Факты наглядно
- Публикации
- Найти страну »
- А
- Б
- В
- Г
- Д
- Е
- Ё
- Ж
- З
- И
- Й
- К
- Л
- М
- Н
- О
- П
- Р
- С
- Т
- У
- Ф
- Х
- Ц
- Ч
- Ш
- Щ
- Ъ
- Ы
- Ь
- Э
- Ю
- Я
- ВОЗ в странах »
- Репортажи
- Регионы »
- Африка
- Америка
- Юго-Восточная Азия
- Европа
- Восточное Средиземноморье
- Западная часть Тихого океана
- Центр СМИ
- Пресс-релизы
- Заявления
- Сообщения для медиа
- Комментарии
- Репортажи
- Онлайновые вопросы и ответы
- События
- Фоторепортажи
- Вопросы и ответы
- Последние сведения
- Чрезвычайные ситуации »
- Новости »
- Новости о вспышках болезней
- Данные ВОЗ »
- Приборные панели »
- Приборная панель мониторинга COVID-19
- Основные моменты »
- Информация о ВОЗ »
- Генеральный директор
- Информация о ВОЗ
- Деятельность ВОЗ
- Где работает ВОЗ
- Руководящие органы »
- Всемирная ассамблея здравоохранения
- Исполнительный комитет
- Главная страница/
- Центр СМИ/
- Информационные бюллетени/
- Подробнее/
- Гепатит А
Основные факты
- Гепатит А является воспалительным заболеванием печени, которое может протекать в легкой или тяжелой форме.

- Передача вируса гепатита А (ВГА) происходит в результате употребления зараженных продуктов питания и воды или при непосредственном контакте с инфицированным лицом.
- Почти у всех пациентов с гепатитом А достигается полное излечение и формируется пожизненный иммунитет. Однако в очень редких случаях заражение вирусом гепатита А может приводить к фульминантному гепатиту с летальным исходом.
- Риск заражения гепатитом А возникает в условиях отсутствия безопасного водоснабжения, в плохих санитарно-гигиенических условиях и при несоблюдении правил гигиены (например, инфицирование и загрязнение рук).
- Для профилактики гепатита А существует безопасная и эффективная вакцина.
Обзор
Гепатит А — это воспалительное заболевание печени, вызываемое вирусом гепатита А (ВГА). Вирус распространяется главным образом в результате употребления неинфицированным (и невакцинированным) лицом пищевых продуктов или воды, загрязненных фекалиями инфицированного человека. Это заболевание тесно связано с некачественным водоснабжением или заражением продуктов питания, плохими санитарными условиями, несоблюдением правил личной гигиены и орально-анальным сексом.
Это заболевание тесно связано с некачественным водоснабжением или заражением продуктов питания, плохими санитарными условиями, несоблюдением правил личной гигиены и орально-анальным сексом.
В отличие от гепатитов B и C, гепатит А не вызывает хронических заболеваний печени, но может сопровождаться тяжелыми симптомами и иногда протекать в фульминантной форме (с острой печеночной недостаточностью), часто заканчивающейся летальным исходом. По оценкам ВОЗ, в 2016 г. гепатит А во всем мире унес жизни 7134 человек (что составляет 0,5% общей смертности от вирусного гепатита).
Гепатит А присутствует во всем мире и возникает как в виде единичных случаев, так и в виде эпидемий, которые имеют тенденцию к цикличности. Эпидемии, обусловленные заражением продуктов питания или питьевой воды, могут иметь взрывной характер, как, например, эпидемия в Шанхае в 1988 г., в результате которой пострадали примерно 300 000 человек (1). Эпидемии также могут носить затяжной характер и затрагивать целые населенные пункты на протяжении нескольких месяцев в результате передачи инфекции от человека к человеку. Вирус гепатита А долго сохраняется в окружающей среде и может оставаться жизнеспособным даже после процессов обработки пищевых продуктов, обычно используемых для борьбы с бактериальными патогенами или их инактивации.
Вирус гепатита А долго сохраняется в окружающей среде и может оставаться жизнеспособным даже после процессов обработки пищевых продуктов, обычно используемых для борьбы с бактериальными патогенами или их инактивации.
Географическое распределение
Районы распространения вируса гепатита А можно подразделить на районы с высокими, средними или низкими показателями инфицирования. При этом показатель инфицирования не всегда является тождественным заболеваемости, поскольку у детей раннего возраста инфекция протекает со слабо выраженной симптоматикой.
В странах с низким и средним уровнем дохода, для которых характерны неудовлетворительные санитарные условия и низкий уровень соблюдения санитарно-гигиенических норм, инфекция имеет широкое распространение, и большинство детей (90%) заражается вирусом гепатита А до достижения возраста 10 лет, чаще всего с бессимптомным течением инфекции (2). В странах с высоким уровнем дохода, для которых характерны хорошие санитарно-гигиенические условия, показатели инфицирования являются низкими. Заболевание может возникать среди подростков и взрослых из групп высокого риска, таких как лица, употребляющие инъекционные наркотики, мужчины, имеющие половые контакты с мужчинами, и лица, посещающие районы с высокой эндемичностью по гепатиту А, а также среди изолированных групп населения, таких как закрытые религиозные группы. В Соединенных Штатах Америки крупные вспышки гепатита А отмечаются среди лиц без определенного места жительства. В странах со средним уровнем дохода и районах с неоднородными санитарно-гигиеническими условиями большая доля населения не переносит инфекцию в раннем детстве и достигает взрослого возраста без сформировавшегося иммунитета.
Заболевание может возникать среди подростков и взрослых из групп высокого риска, таких как лица, употребляющие инъекционные наркотики, мужчины, имеющие половые контакты с мужчинами, и лица, посещающие районы с высокой эндемичностью по гепатиту А, а также среди изолированных групп населения, таких как закрытые религиозные группы. В Соединенных Штатах Америки крупные вспышки гепатита А отмечаются среди лиц без определенного места жительства. В странах со средним уровнем дохода и районах с неоднородными санитарно-гигиеническими условиями большая доля населения не переносит инфекцию в раннем детстве и достигает взрослого возраста без сформировавшегося иммунитета.
Передача инфекции
Основным механизмом передачи вируса гепатита А является фекально-оральный, при котором заражение вирусом происходит в результате употребления неинфицированным лицом продуктов питания или воды, загрязненной фекалиями зараженного человека. На уровне домохозяйств заражение может иметь место в случаях, когда инфицированное лицо не соблюдает правила гигиены рук при приготовлении пищи для других членов семьи.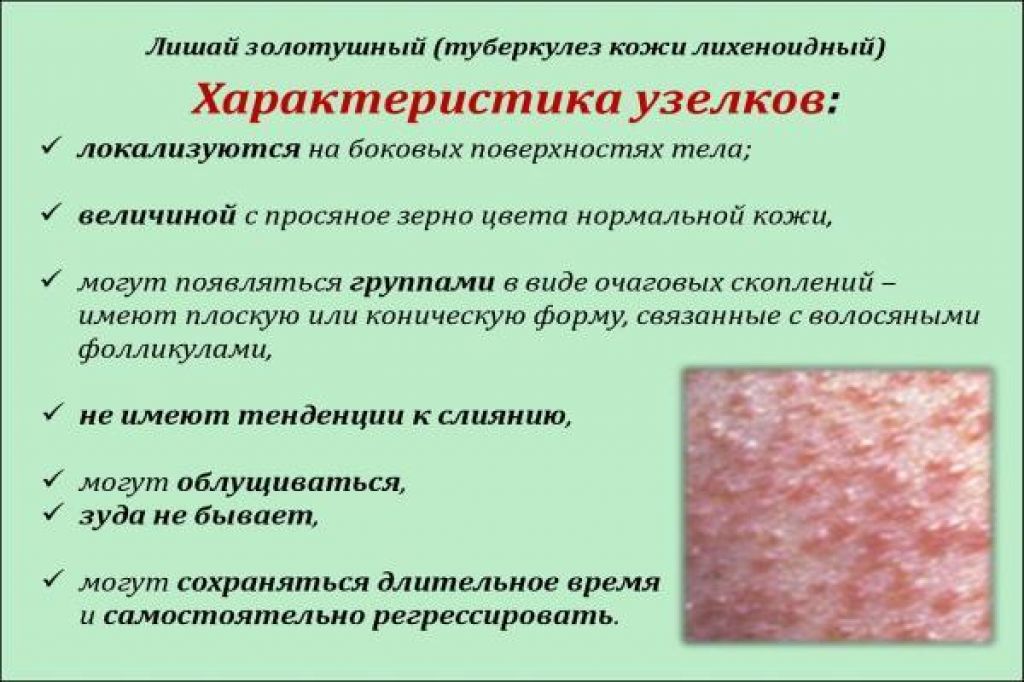 Вспышки заболеваний, передаваемых через воду, хотя и редки, обычно связаны с употреблением загрязненной сточными водами или недостаточно очищенной воды.
Вспышки заболеваний, передаваемых через воду, хотя и редки, обычно связаны с употреблением загрязненной сточными водами или недостаточно очищенной воды.
Вирус может также передаваться при тесном физическом контакте (например, при орально-анальном сексе) с инфицированным лицом, при этом при обычных бытовых контактах вирус не передается.
Симптомы
Продолжительность инкубационного периода гепатита А обычно составляет 14–28 дней.
Симптомы гепатита А могут варьироваться от легких до тяжелых и могут включать в себя повышение температуры тела, недомогание, потерю аппетита, диарею, тошноту, ощущение дискомфорта в абдоминальной области, потемнение мочи и желтуху (пожелтение глаз и кожных покровов). Весь спектр симптомов проявляется не у всех инфицированных.
Клинические симптомы заболевания отмечаются чаще у взрослых, чем у детей. Распространенность тяжелых форм заболевания и смертность являются более высокими среди представителей старших возрастных групп. У детей в возрасте до 6 лет инфекция обычно протекает со слабо выраженной симптоматикой, и желтуха развивается лишь в 10% случаев.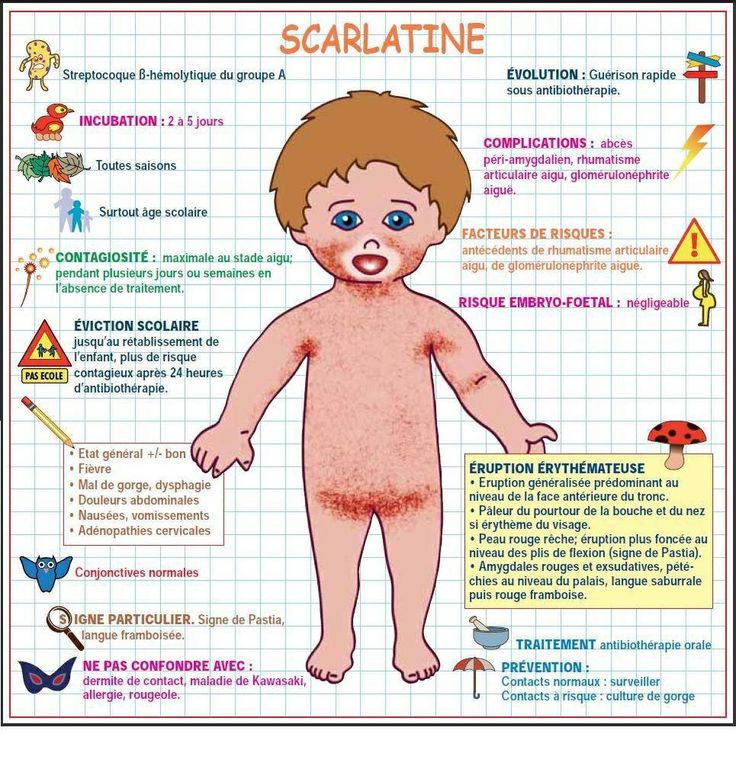 У некоторых пациентов гепатит А рецидивирует, и только что выздоровевший человек заболевает снова в острой форме. После этого заболевание обычно заканчивается полным выздоровлением.
У некоторых пациентов гепатит А рецидивирует, и только что выздоровевший человек заболевает снова в острой форме. После этого заболевание обычно заканчивается полным выздоровлением.
Кто находится в группе риска?
Заразиться вирусом гепатита А может каждый, кто не был вакцинирован или не переболел этой болезнью в прошлом. В районах с широкой циркуляцией вируса (высокой эндемичностью) большинство случаев инфицирования гепатитом А происходит в раннем детстве. К факторам риска относятся:
- неудовлетворительные санитарные условия;
- отсутствие безопасного водоснабжения;
- наличие инфицированного человека среди членов семьи;
- половые контакты с лицом, страдающим острым гепатитом А;
- рекреационное использование психоактивных веществ;
- однополые половые контакты у мужчин; и
- поездки в районы с высокой эндемичностью без предварительной иммунизации.
Диагностика
По клинической картине гепатит А не отличается от других типов острого вирусного гепатита. Точный диагноз подтверждается путем анализа крови на наличие специфичных для ВГА иммуноглобулинов М (IgM). В дополнение к этому может проводиться диагностика методом полимеразной цепной реакции с обратной транскрипцией (ОТ-ПЦР), позволяющая обнаружить РНК вируса гепатита А, для выполнения которой может потребоваться обращение в специализированную лабораторию.
Точный диагноз подтверждается путем анализа крови на наличие специфичных для ВГА иммуноглобулинов М (IgM). В дополнение к этому может проводиться диагностика методом полимеразной цепной реакции с обратной транскрипцией (ОТ-ПЦР), позволяющая обнаружить РНК вируса гепатита А, для выполнения которой может потребоваться обращение в специализированную лабораторию.
Лечение
Специфического лечения гепатита А не существует. Процесс выздоровления может быть медленным и занимать несколько недель или месяцев. Важно воздерживаться от неоправданного назначения лекарственных препаратов. Не следует назначать ацетаминофен, парацетамол и противорвотные препараты.
При отсутствии острой печеночной недостаточности госпитализация пациентов не требуется. Лечение направлено на поддержание комфорта и сбалансированного питания, включая восполнение потерь жидкости, вызываемых рвотой и диареей.
Профилактика
Наиболее эффективными средствами борьбы с гепатитом А являются улучшение санитарных условий, повышение безопасности пищевых продуктов и расширение охвата вакцинацией.
Распространенность гепатита А можно снизить при помощи следующих мер:
- обеспечение достаточных объемов снабжения безопасной питьевой водой;
- организация в населенных пунктах надлежащей утилизации сточных вод; и
- соблюдение правил личной гигиены, таких как регулярное мытье рук перед едой и после посещения туалета.
На мировом рынке имеется несколько инъекционных инактивированных вакцин против гепатита А. Все они обеспечивают сопоставимый уровень защиты от вируса и имеют схожие побочные эффекты. Ни одна из вакцин не лицензирована для детей младше одного года. В Китае применяется также аттенуированная живая вакцина.
Деятельность ВОЗ
В мае 2016 г. Всемирная ассамблея здравоохранения приняла первую Глобальную стратегию сектора здравоохранения по вирусному гепатиту на 2016–2021 гг. В ней подчеркивается важнейшая роль обеспечения всеобщего охвата услугами здравоохранения и сформулированы целевые показатели, согласованные с Целями в области устойчивого развития.
Для оказания поддержки странам в достижении глобальных целей по борьбе с гепатитом в рамках Повестки дня в области устойчивого развития на период до 2030 г.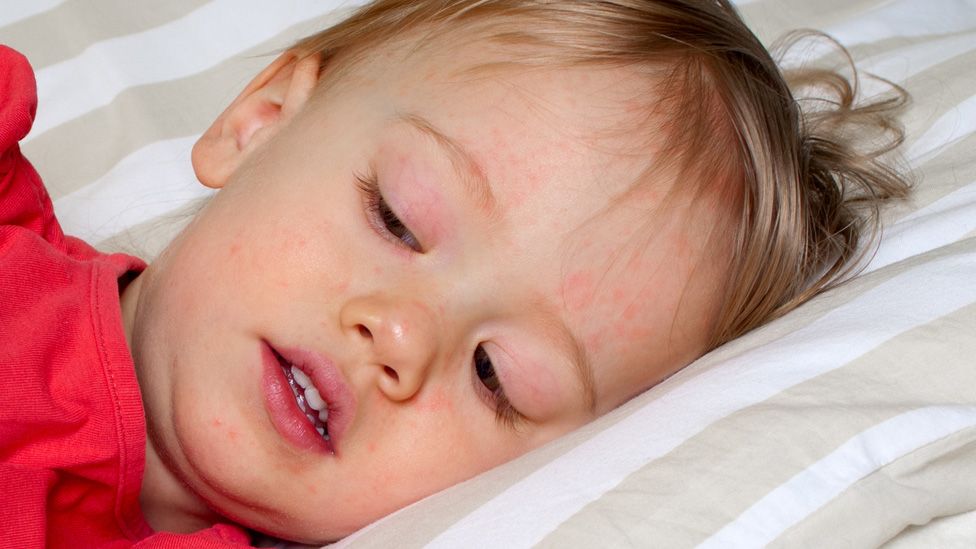
- повышение осведомленности, содействие созданию партнерств и мобилизация ресурсов;
- разработка научно обоснованных мер политики и сбор фактических данных для принятия мер;
- обеспечение соблюдения принципа справедливости в отношении здоровья в рамках борьбы с гепатитом;
- профилактика распространения инфекции; и
- расширение охвата услугами по скринингу, оказанию помощи и лечению.
ВОЗ проводит ежегодные мероприятия, приуроченные ко Всемирному дню борьбы с гепатитом (в рамках одной из девяти главных ежегодных кампаний по вопросам здравоохранения), направленные на повышение осведомленности о проблеме вирусного гепатита и понимание ее значимости. В 2022 г. ВОЗ проводит Всемирный день борьбы с гепатитом под лозунгом «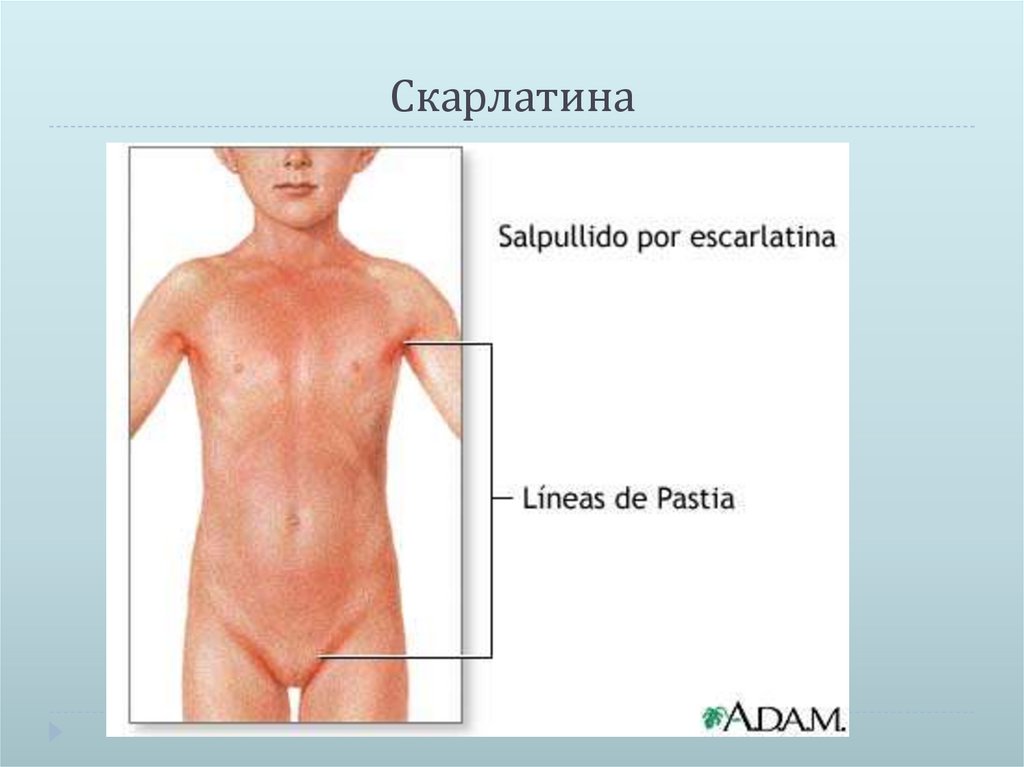
Ревматическая болезнь сердца | Johns Hopkins Medicine
Что такое ревматическая болезнь сердца?
Ревматическая болезнь сердца — это состояние, при котором сердечные клапаны необратимо повреждены ревматической лихорадкой. Повреждение сердечного клапана может начаться вскоре после нелеченной или недостаточно леченной стрептококковой инфекции, такой как острый фарингит или скарлатина. Иммунный ответ вызывает воспалительное состояние в организме, которое может привести к продолжающемуся повреждению клапана.
Что вызывает ревматическую болезнь сердца?
Ревматическая болезнь сердца вызывается ревматической лихорадкой, воспалительным заболеванием, которое может поражать многие соединительные ткани, особенно сердце, суставы, кожу или мозг. Клапаны сердца могут воспаляться и со временем покрываться рубцами. Это может привести к сужению или протечке сердечного клапана, что затрудняет нормальное функционирование сердца. Это может занять годы, чтобы развиться и может привести к сердечной недостаточности.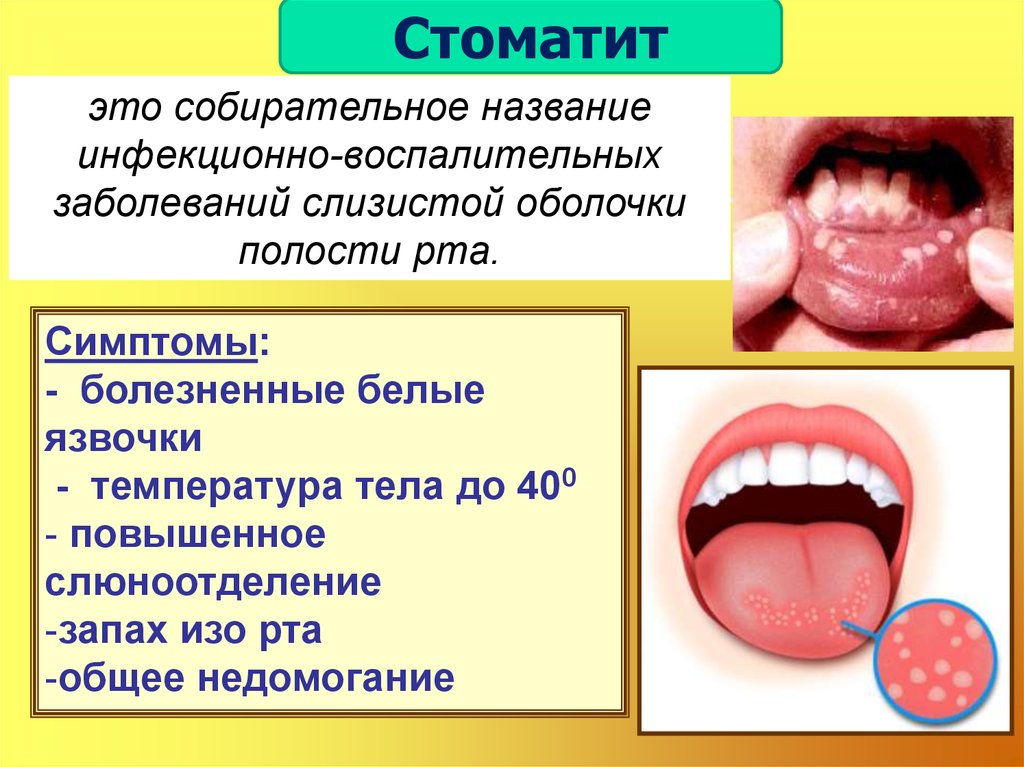
Ревматическая лихорадка может возникнуть в любом возрасте, но обычно встречается у детей в возрасте от 5 до 15 лет. Это редкость в развитых странах, таких как Соединенные Штаты.
Кто подвержен риску ревматической болезни сердца?
Невылеченные или недолеченные стрептококковые инфекции могут увеличить риск ревматических заболеваний сердца. Дети, перенесшие повторяющиеся стрептококковые инфекции горла, подвергаются наибольшему риску ревматизма и ревматической болезни сердца.
Каковы симптомы ревматической болезни сердца?
Недавняя история стрептококковой инфекции или ревматической лихорадки является ключом к диагностике ревматической болезни сердца. Симптомы ревматической лихорадки различаются и обычно проявляются через 1–6 недель после приступа ангины. В некоторых случаях инфекция может быть слишком легкой, чтобы ее можно было распознать, или она может исчезнуть к тому времени, когда человек обратится к врачу.
Наиболее распространенные симптомы ревматизма:
Лихорадка
Опухшие, чувствительные, красные и чрезвычайно болезненные суставы, особенно колени и лодыжки
Узелки (уплотнения под кожей)
Красная, приподнятая, решетчатая сыпь, обычно на груди, спине и животе
Одышка и дискомфорт в груди
Неконтролируемые движения рук, ног или мышц лица
Слабость
Симптомы ревматической болезни сердца зависят от степени поражения клапана и могут включать:
Как диагностируется ревматическая болезнь сердца?
Люди с ревматическим заболеванием сердца перенесли или недавно перенесли стрептококковую инфекцию. Для проверки на стрептококк можно использовать посев из горла или анализ крови.
Для проверки на стрептококк можно использовать посев из горла или анализ крови.
У них может быть шум или шум трения, которые можно услышать во время обычного медицинского осмотра. Шум вызван утечкой крови вокруг поврежденного клапана. Потертость возникает, когда воспаленные ткани сердца двигаются или трутся друг о друга.
Помимо полного медицинского анамнеза и физического осмотра, тесты, используемые для диагностики ревматической болезни сердца, могут включать:
Эхокардиограмма (эхо). Этот тест использует звуковые волны для проверки сердечных камер и клапанов. Эхо-звуковые волны создают изображение на экране, когда ультразвуковой датчик проходит над кожей над сердцем. Эхокардиография может показать повреждение створок клапана, обратный ток крови через негерметичный клапан, наличие жидкости вокруг сердца и увеличение сердца. Это наиболее полезный тест для диагностики проблем с сердечным клапаном.
Электрокардиограмма (ЭКГ).
 Этот тест регистрирует силу и время электрической активности сердца. Он показывает аномальные ритмы (аритмии или дисритмии) и иногда может выявить повреждение сердечной мышцы. К вашей коже прикрепляются маленькие датчики, которые улавливают электрическую активность.
Этот тест регистрирует силу и время электрической активности сердца. Он показывает аномальные ритмы (аритмии или дисритмии) и иногда может выявить повреждение сердечной мышцы. К вашей коже прикрепляются маленькие датчики, которые улавливают электрическую активность.Рентген грудной клетки. Может быть сделан рентген, чтобы проверить ваши легкие и увидеть, не увеличено ли ваше сердце.
МРТ сердца. Это визуализирующий тест, позволяющий получить подробные изображения сердца. Его можно использовать для более точного осмотра сердечных клапанов и сердечной мышцы.
Анализы крови. Определенные анализы крови могут быть использованы для выявления инфекций и воспалений.
Как лечится ревматическая болезнь сердца?
Лечение во многом зависит от степени повреждения сердечных клапанов. В тяжелых случаях лечение может включать операцию по замене или восстановлению сильно поврежденного клапана.
Лучшее лечение — профилактика ревматизма. Антибиотики обычно могут лечить стрептококковые инфекции и предотвращать развитие ревматизма. Противовоспалительные препараты могут быть использованы для уменьшения воспаления и снижения риска повреждения сердца. Для лечения сердечной недостаточности могут потребоваться другие лекарства.
Людям, перенесшим ревматическую лихорадку, часто ежедневно или ежемесячно назначают лечение антибиотиками, возможно, пожизненно, чтобы предотвратить повторные инфекции и снизить риск дальнейшего повреждения сердца. Для уменьшения воспаления могут быть назначены аспирин, стероиды или нестероидные препараты.
Каковы осложнения ревмокардита?
Некоторые осложнения ревматической болезни сердца включают:
Сердечная недостаточность. Это может произойти из-за сильно суженного или негерметичного сердечного клапана.
Бактериальный эндокардит. Это инфекция внутренней оболочки сердца, которая может возникнуть, когда ревматическая лихорадка повредила сердечные клапаны.

Осложнения беременности и родов вследствие поражения сердца. Женщины с ревматическим заболеванием сердца должны обсудить свое состояние со своим лечащим врачом, прежде чем забеременеть.
Разрыв сердечного клапана. Это неотложная медицинская помощь, требующая хирургического вмешательства по замене или восстановлению сердечного клапана.
Можно ли предотвратить ревматическую болезнь сердца?
Ревматическую болезнь сердца можно предотвратить, предотвращая стрептококковые инфекции или леча их антибиотиками, когда они возникают. Важно принимать антибиотики в соответствии с предписаниями и завершать их в соответствии с инструкциями, даже если через несколько дней вы почувствуете себя лучше.
Жизнь с ревматическим заболеванием сердца
Вам необходимо будет постоянно наблюдаться у своего поставщика медицинских услуг, чтобы проверить состояние вашего сердца. В зависимости от степени повреждения сердца у вас могут быть некоторые ограничения активности. Ваш поставщик медицинских услуг может порекомендовать вам принимать антибиотики в течение длительного периода, чтобы предотвратить повторное заражение ревматической лихорадкой.
В зависимости от степени повреждения сердца у вас могут быть некоторые ограничения активности. Ваш поставщик медицинских услуг может порекомендовать вам принимать антибиотики в течение длительного периода, чтобы предотвратить повторное заражение ревматической лихорадкой.
Когда мне следует позвонить своему лечащему врачу?
Если ваши симптомы ухудшаются или у вас появляются новые симптомы, позвоните своему поставщику медицинских услуг.
Ключевые точки
Ревматическая болезнь сердца — это состояние, при котором сердечные клапаны необратимо повреждены ревматической лихорадкой.
Ревматическая лихорадка — это воспалительное заболевание, которое может поражать многие соединительные ткани, особенно сердце.
Невылеченные или недолеченные стрептококковые инфекции подвергают человека повышенному риску. Дети, перенесшие повторяющиеся стрептококковые инфекции горла, подвергаются наибольшему риску ревматизма и ревматической болезни сердца.

Недавняя история стрептококковой инфекции или ревматической лихорадки является ключом к диагностике ревматической болезни сердца. Симптомы ревматической лихорадки различаются и обычно проявляются через 1–6 недель после приступа ангины.
У людей с ревматическим заболеванием сердца может быть шум или шум трения, который можно услышать во время обычного медицинского осмотра.
Лечение зависит от степени повреждения сердечных клапанов. Это может даже включать операцию по замене или ремонту сильно поврежденного клапана.
Поскольку ревматическая лихорадка является причиной ревматической болезни сердца, лучшим лечением является профилактика ревматической лихорадки с помощью антибиотиков для лечения стрептококковых инфекций.
Что стоит за недавним всплеском стрептококка А и скарлатины?
По крайней мере, пять европейских стран сообщили о росте инвазивных стрептококковых инфекций группы А (iGAS) в последние месяцы и, в некоторых случаях, о скарлатине. Центры США по контролю и профилактике заболеваний (CDC) также расследуют возможный рост заболеваемости iGAS в Соединенных Штатах. В некоторых из этих стран также было зарегистрировано увеличение числа смертей, связанных с iGAS. Во всех случаях наиболее пострадавшей возрастной группой были дети до десяти лет.
Центры США по контролю и профилактике заболеваний (CDC) также расследуют возможный рост заболеваемости iGAS в Соединенных Штатах. В некоторых из этих стран также было зарегистрировано увеличение числа смертей, связанных с iGAS. Во всех случаях наиболее пострадавшей возрастной группой были дети до десяти лет.
Несмотря на умеренный рост инфекций и смертей, связанных с iGAS, в некоторых странах, ВОЗ в настоящее время оценивает риск для населения в целом как «низкий».
Бактерии Streptococcus бывают разных форм и могут вызывать множество симптомов от легкой боли в горле до пневмонии или опасных для жизни инфекций крови и органов. Инфекции, вызванные стрептококком группы А, вызываются бактериями Streptococcus pyogenes — стрептококком А. Эти микроорганизмы часто безвредно живут на коже людей или в слизистой оболочке горла, но иногда могут вызывать легкие инфекции, такие как «ангина», или инфекции кожи и мягких тканей, включая импетиго и целлюлит.
Реже эти бактерии вырабатывают токсин, который вызывает характерную кожную сыпь – она выглядит как небольшие выпуклые бугорки и на ощупь шероховатая, как наждачная бумага. Когда это происходит, болезнь называют скарлатиной. Сыпь обычно начинается на груди и животе, а затем распространяется. У инфицированных людей также может появиться белый налет на языке, который отслаивается, оставляя язык красным, опухшим и покрытым небольшими бугорками. Скарлатина была частой причиной смерти в детском возрасте до 19 века.40-х годов, но теперь успешно лечится антибиотиками.
Бактерии стрептококка А также могут иногда попадать в кровоток или спинномозговую жидкость, окружающую головной и спинной мозг, где они могут вызывать опасные для жизни инфекции, такие как некротизирующий фасциит («плотоядная болезнь») или синдром стрептококкового токсического шока, при котором бактериальные токсины вызывают неконтролируемую и чрезмерную иммунную реакцию. Это заболевание известно как инвазивный стрептококк группы А (iGAS).
Насколько опасен стрептококк А?
Во всем мире стрептококк А считается одним из самых смертоносных патогенов на Земле. В странах с высоким уровнем дохода стрептококковую ангину — распространенную причину ангины, особенно у детей и подростков, — обычно лечат антибиотиками. Однако в странах, где доступ к медицинской помощи ограничен, невылеченные или повторные инфекции стрептококка А могут вызвать состояние, называемое острой ревматической лихорадкой, когда сверхактивный иммунный ответ на бактерию вызывает воспаление и рубцевание сердечных клапанов. Последующие инфекции, вызванные стрептококком А, могут спровоцировать дальнейшие эпизоды, что в конечном итоге приведет к ревматической болезни сердца, которая ежегодно уносит около 300 000 жизней. IGAS несет ответственность еще за 150 000 смертей в год.
Инфекции, вызванные стрептококком А, могут возникать в любое время года, но вспышки ангины и скарлатины чаще возникают зимой и весной. В этом году эта закономерность, по-видимому, была несколько нарушена: Франция, Ирландия, Нидерланды, Швеция и Великобритания сообщили об увеличении числа случаев iGAS и скарлатины в течение 2022 года, хотя это было особенно заметно во второй половине года. .
.
Почему эти инфекции происходят сейчас?
Многие из стран, которые в настоящее время сообщают о росте заболеваемости iGAS и скарлатины, также столкнулись с необычно ранними волнами гриппа и респираторно-синцитиального вируса (RSV) в течение 2022 г., в то время как COVID-19продолжает циркулировать. Такие инфекции могут изменить баланс иммунных клеток и бактериальной флоры в организме, потенциально позволяя стрептококковым бактериям колонизировать места, куда они обычно не попадают. Инфекции, вызванные стрептококком А, также более вероятны после ветряной оспы — еще одной вирусной инфекции.
В своем последнем обновлении ситуации Всемирная организация здравоохранения (ВОЗ) заявила: «наблюдаемый рост может отражать раннее начало сезона инфекции ГАС, совпадающее с увеличением циркуляции респираторных вирусов и возможной коинфекцией вируса, которая может увеличить риск инвазивной болезни GAS, Это происходит в контексте увеличения смешения населения после периода снижения циркуляции GAS во время COVID-19пандемия. »
»
Другая возможность заключается в том, что снижение подверженности инфекциям, вызванным стрептококком А, во время пандемии COVID-19 замедлило естественное наращивание уровней иммунитета у детей, что привело к увеличению числа восприимчивых людей.
Насколько мне следует беспокоиться
Передача стрептококка А происходит во время тесного контакта с инфицированным человеком и распространяется через кашель, чихание или контакт с раной Регулярное мытье рук, использование одноразовых салфеток для защиты от кашля и чихания, ношение маски для лица и соблюдение вдали от других, если вы плохо себя чувствуете, могут помочь снизить риск передачи Хорошая вентиляция в помещении также может помочь снизить передачу стрептококка А, не говоря уже о многочисленных респираторных вирусах, которые циркулируют в настоящее время. Инфекции легкие, и многие из нас безвредно переносят бактерии, и это никогда не вызывает никаких проблем.0005
Вы читали?
- Чем симптомы РСВ отличаются от симптомов гриппа, COVID-19 и других респираторных вирусов?
- COVID, грипп, РСВ – как эта тройная угроза респираторных вирусов может столкнуться этой зимой
- Респираторный вирус «убивает 100 000 детей в возрасте до пяти лет»
Несмотря на умеренный рост инфекций и смертей, связанных с iGAS, в некоторых странах, ВОЗ в настоящее время оценивает риск для населения в целом как «низкий».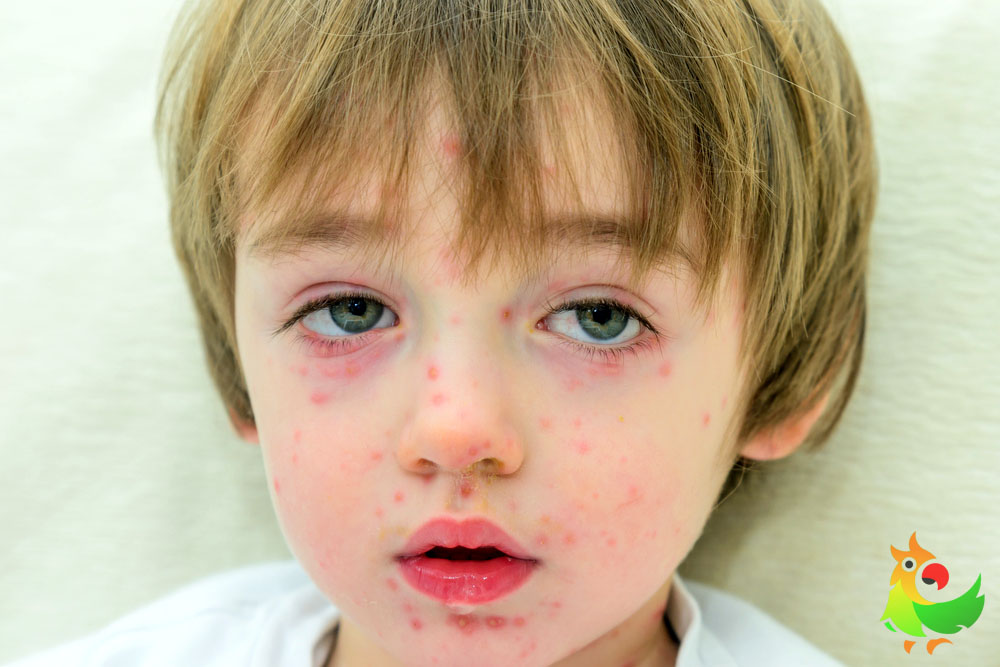 Нет ничего, что указывало бы на то, что бактерия существенно изменилась или стала более устойчивой к антибиотикам за последние месяцы.
Нет ничего, что указывало бы на то, что бактерия существенно изменилась или стала более устойчивой к антибиотикам за последние месяцы.
Несмотря на это, директор Европейского регионального бюро ВОЗ д-р Hans Henri P Kluge призвал страны «повысить бдительность в отношении случаев iGAS, особенно когда респираторные вирусы широко циркулируют среди детей».
Следует также продвигать вакцинацию против сезонного гриппа и COVID-19, заявили в ВОЗ.
Поскольку случаи iGAS можно легко лечить, если они обнаруживаются достаточно рано, родители также должны знать о возможных тревожных признаках и о том, когда следует обратиться к врачу.
Предупреждающие знаки
Боли в горле и головные боли распространены в зимние месяцы, но если у ребенка также появляется лихорадка, тошнота или рвота или мелкая розово-красная сыпь, напоминающая наждачную бумагу, это может быть признаком скарлатины, и вам следует проконсультироваться с врачом. медицинский работник за консультацией.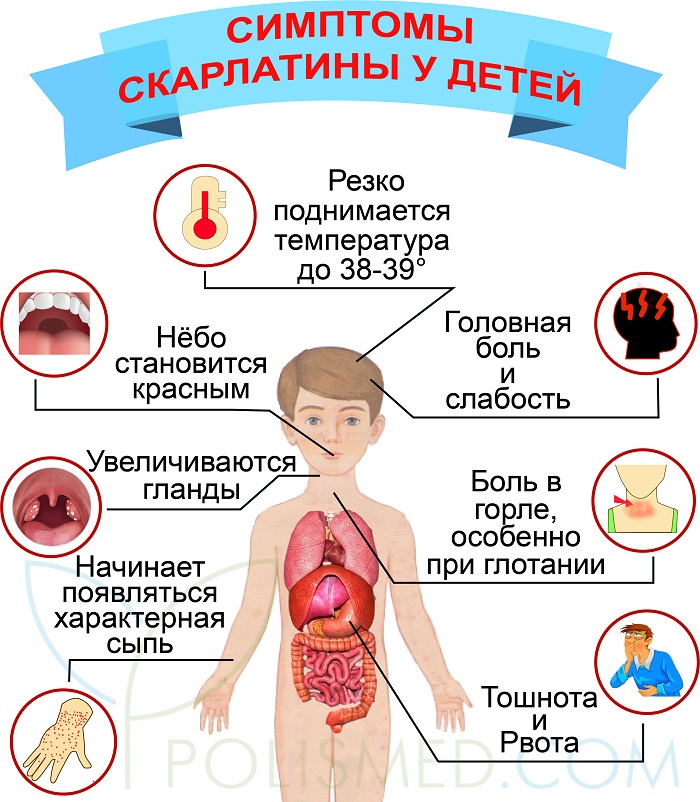


 Этот тест регистрирует силу и время электрической активности сердца. Он показывает аномальные ритмы (аритмии или дисритмии) и иногда может выявить повреждение сердечной мышцы. К вашей коже прикрепляются маленькие датчики, которые улавливают электрическую активность.
Этот тест регистрирует силу и время электрической активности сердца. Он показывает аномальные ритмы (аритмии или дисритмии) и иногда может выявить повреждение сердечной мышцы. К вашей коже прикрепляются маленькие датчики, которые улавливают электрическую активность.
