Скарлатина у детей | Аллегро
Скарлатина – инфекционное заболевание, которому наиболее подвержены дети от 3 до 10 лет. Вызывает его гемолитический стрептококк группы А. Новорожденных и детей до года защищают иммунные клетки матери, поэтому такие малыши болеют скарлатиной крайне редко. Изредка болезнь диагностируют и у взрослых. Их зрелый иммунитет успешно борется с инфекционными агентами. Скарлатина – опасная болезнь. Поэтому важно уметь вовремя распознать признаки заболевания и обратиться к врачу-педиатру.
Симптомы скарлатины у детей
- Признаки появляются не сразу после заражения. Инкубационный период составляет 2–7 суток. Но в редких случаях болезнь может проявиться и через несколько часов, и спустя 12 дней.
- Начало заболевания острое. Среди основных симптомов – повышение температуры до 39–40 °C, появление мелкой сыпи на фоне покраснения кожи.
- Ребенок чувствует слабость, головную боль, иногда могут наблюдаться единичные случаи рвоты.

- Становится больно глотать, миндалины увеличиваются, покрываются серым налетом, слизистая зева краснеет.
- Сыпь распространяется и по телу, и по лицу. Единственным «чистым» местом остается носогубный треугольник. Именно по этому признаку и можно точно распознать скарлатину.
- Высыпания бледнеют и исчезают спустя неделю, после них кожа шелушится.
- Еще один симптом скарлатины у детей – отсутствие зуда. Однако, если малыш болен атопическим дерматитом, места наибольшего скопления сыпи могут чесаться.
- Лимфоузлы увеличиваются, при надавливании становятся болезненными.
- В тяжелых случаях ребенок становится вялым, а при температуре выше 40°C отмечается спутанность сознания.
Причины заболевания

Инфекция передается воздушно-капельным путем. При разговоре, чихании и кашле бактерии переносятся вместе с незаметными глазу частицами слюны и слизи.
Заразиться можно и контактно-бытовым способом через игрушки, плохо вымытую посуду, постельное белье, предметы быта.
Если у ребенка снижен иммунитет или выработалось недостаточное количество антител, он может заразиться скарлатиной повторно. Болезнь иногда протекает в стертой бессимптомной форме. Заболевшие в таком случае становятся переносчиками скарлатины.
Диагностика
Если случай типичный, врач ставит диагноз, основываясь только на данных осмотра и жалобах. Однако, по международным рекомендациям перед назначением антибиотиков в любом случае нужно провести ряд лабораторных исследований:
- посев из зева, который нужно ждать до 2х дней, но его достоверность составляет 95%.
- экспресс-тест, который позволяет в течение 5 минут диагностировать наличие или отсутствие в горле опасного бета-гемолитического стрептококка группы А.

- общий анализ крови. Поможет отличить скарлатину от вирусной инфекции или аллергической реакции, а также вовремя увидеть осложнения.
Лечение скарлатины у детей
Лечением скарлатины у детей занимается врач-педиатр. В чем обычно заключается терапия:
- Ребенку стоит придерживаться постельного режима и больше отдыхать.
- Обильное питье поможет облегчить состояние при высокой температуре и рвоте.
- Питание должно быть легким, лучше придерживаться растительно-молочной диеты.
- Врач пропишет обязательный курс антибиотиков, который крайне важно пройти до конца.
- При боли в горле доктор посоветует местные анестетики и теплые напитки.
Что нужно знать родителям о скарлатине у детей
- Малыша стоит правильно подготовить к проведению экспресс-теста или посева из зева.
 Ребенок не должен чистить зубы, принимать пищу или пить. Если тест делается не ранним утром и малыш успел перекусить, исследование нужно проводить не раньше, чем через 2 часа.
Ребенок не должен чистить зубы, принимать пищу или пить. Если тест делается не ранним утром и малыш успел перекусить, исследование нужно проводить не раньше, чем через 2 часа. - Для облегчения состояния важно правильно ухаживать за больным малышом.
Воздух в комнате должен быть влажным. Уборку помещения стоит проводить регулярно. - Сыпь на теле обрабатывать ничем не нужно, но если есть гнойнички, применяют местные антисептические мази.
- Легкий гигиенический душ разрешается, но стоит помнить, что кожу после душа лучше не протирать полотенцем, а аккуратно промокать.
- Боль в горле также хорошо сгладят густые по консистенции напитки типа киселей или смузи.
- Не стоит делать обтирания холодной водой. Это способствует сужению кровеносных сосудов, что затрудняет теплоотдачу организма.
- Малыша стоит изолировать от других членов семьи маленького возраста, чтобы не допустить заражения.
Скарлатина у детей проходит бесследно и не вызывает осложнений, но только в том случае, если лечение начато вовремя и доведено до конца.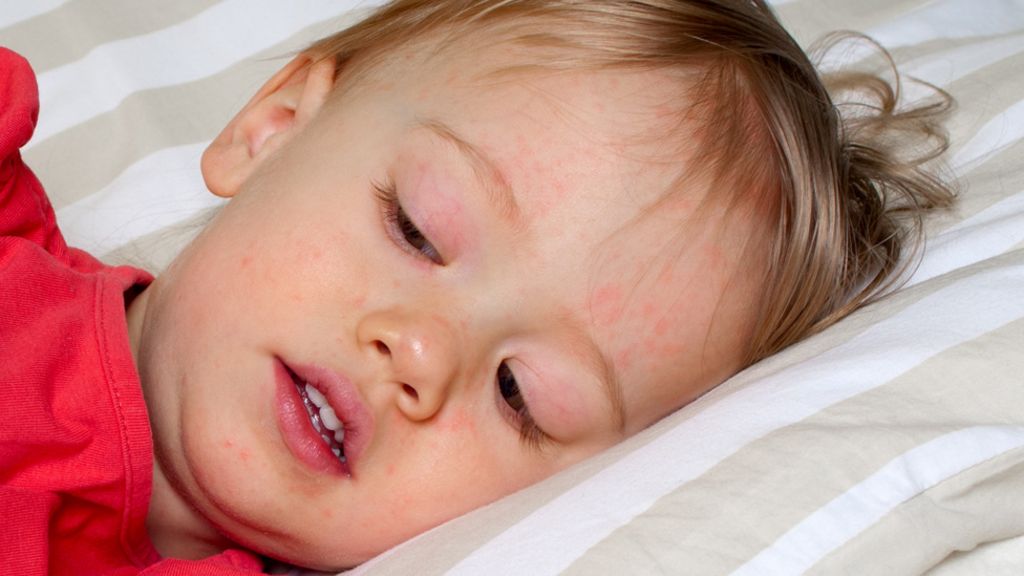 Поэтому при первых признаках заболевания нужно срочно показать ребенка врачу и сдать необходимые анализы. Против скарлатины нет вакцины, поэтому очень важны меры профилактики. Нужно мыть руки, обрабатывать игрушки, посуду и другие предметы быта, регулярно убираться в доме и проветривать комнаты, а также укреплять иммунитет малыша.
Поэтому при первых признаках заболевания нужно срочно показать ребенка врачу и сдать необходимые анализы. Против скарлатины нет вакцины, поэтому очень важны меры профилактики. Нужно мыть руки, обрабатывать игрушки, посуду и другие предметы быта, регулярно убираться в доме и проветривать комнаты, а также укреплять иммунитет малыша.
УЗНАТЬ ЦЕНЫ
Скарлатина: симптомы, диагностика и лечение
Характеристика возбудителя и пути заражения
Заболевание вызывает β-гемолитический стрептококк группы А. Это шаровидная или овальная грамположительная бактерия группы Streptococcaceae. Имеет высокий уровень патогенности для человеческого организма, так как полностью разрушает эритроциты. Инфекция устойчива в окружающей среде, к высушиванию. В биологических материалах (мокроте, гное, слизи) сохраняется несколько месяцев. Погибает под воздействием химических дезинфицирующих средств, пенициллинов, при температуре 60°С.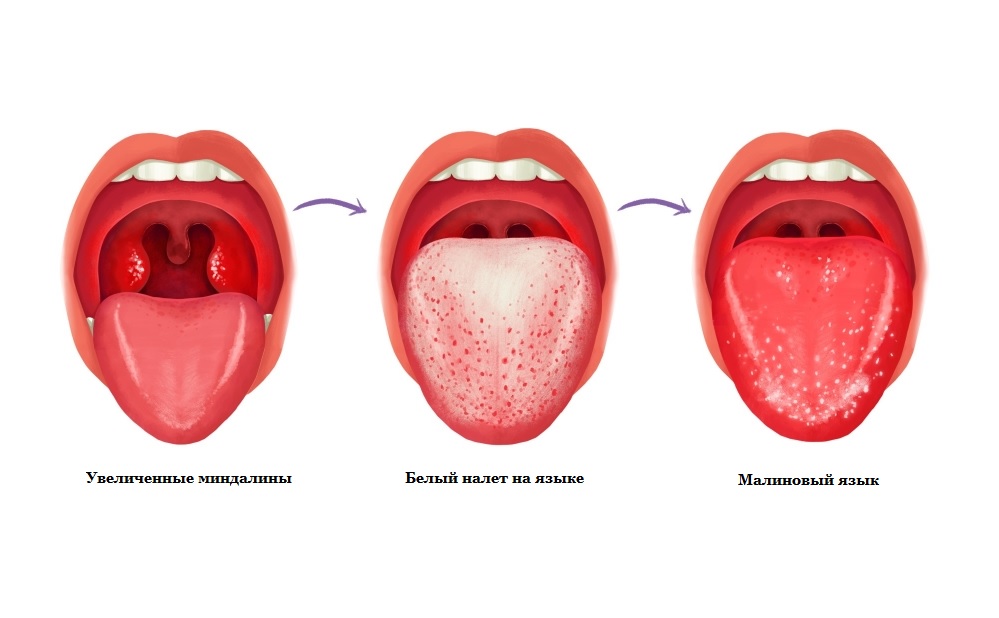
Источник распространения инфекции — здоровый носитель, реконвалесцент (человек, который перенес стрептококковую инфекцию) и больной. Вероятность передачи возбудителя увеличивается в первые несколько дней с начала заболевания и практически исчезает спустя 20–25 дней с момента появления первых симптомов.
Справка! 15–20% населения — бессимптомные носители, которые выделяют инфекцию на протяжении нескольких месяцев, и даже лет.
Основные механизмы передачи β-гемолитического стрептококка группы А:
-
Аэрогенный (воздушный) и воздушно-капельный. Возбудитель поступает в воздушную среду при кашле, чихании и внедряется в организм здорового человека при вдыхании зараженного воздуха.
-
Контактно-бытовой. Инфекция с кожи, слизистых оболочек ротовой полости выделяется на столовые приборы, бытовые предметы.
 Заражение происходит при непосредственном контакте с носителем инфекции при объятии, рукопожатии или через предметы обстановки.
Заражение происходит при непосредственном контакте с носителем инфекции при объятии, рукопожатии или через предметы обстановки.
После перенесенной инфекции формируется типоспецифический иммунитет, что не исключает возможность заражения другим фенотипом стрептококка.
Скарлатина — сезонное заболевания, уровень заболеваемости возрастает в осенне-зимний период.
Позвоните прямо сейчас
+7 (495) 215-56-90
Записаться
Патогенез скарлатины
У здорового человека стрептококковая инфекция проникает через верхние дыхательные пути, встречает препятствие в виде иммунной и мукоцилиарной системы, которые обеспечивают удаление микроорганизмов наружу, не допуская их размножения и повреждения слизистой оболочки ротоглотки.
У людей с ослабленным иммунитетом, хроническими заболеваниями β-гемолитический стрептококк группы А преодолевает защитный механизм, через дыхательные пути проникает в клетки респираторного тракта, запускает воспалительный процесс.
Токсические вещества в общем кровотоке активизируют расширение мелких сосудов в различных органах, в частности кожных покровах в виде специфической сыпи, оказывают аллергизирующее воздействие. Если в кровь попадает непосредственно сам возбудитель, то возрастает угроза повреждения других органов и систем: сердечных и мозговых оболочек, лимфатических узлов, слухового аппарата.
На следующем этапе постепенно формируется антитоксический иммунитет, аллергические реакции и признаки интоксикации стихают.
Справка! При атипичной форме скарлатины входными воротами для инфекции служит раневая и ожоговая поверхность, крайне редко — половые органы.
Симптомы
Инкубационный период продолжается от 2 до 12 дней, преимущественно длится 2–3 дня.
Болезнь начинается остро, и сопровождается признаками интоксикации:
Ощущается боль в горле, дискомфорт при глотании. При осмотре глотки выявляется гипертрофия и отек миндалин, дужек язычка, мягкого неба. В отдельных случаях миндалины покрыты белесым или слизисто-гнойным налетом. На 4–5 день заболевания язык становится зернистым, малинового цвета с гипертрофированными сосочками. Лимфатические узлы при пальпации болезненны, увеличены.
Типичный признак скарлатины — мелкоточечная сыпь. Появляется на 1–4 день болезни, и локализуется на лбу, щеках, верхней части туловища. При надавливании высыпания временно исчезают. Кожа носогубного треугольника чистая от сыпи, бледная. На локтевом и подколенном сгибе, в паху, подмышечной впадине сыпь сгущается, и образует большую эритему.
Спустя 4–5 дней общее состояние пациента стабилизируется, клинические проявления стихают, сыпь бледнеет. Полностью высыпания проходят через 7–10 дней, оставляют крупнопластинчатое шелушение на ладонях и стопах, и мелкочешуйчатое на коже.
Полностью высыпания проходят через 7–10 дней, оставляют крупнопластинчатое шелушение на ладонях и стопах, и мелкочешуйчатое на коже.
При проникновении инфекции в организм через раны, ссадины, ожоговые поверхности поражений в области зева не наблюдается. Вокруг места повреждения кожи образуется гнойно-некротический очаг, от которого распространяется сыпь.
В отдельных случаях у взрослых скарлатина протекает со стертой симптоматикой: слабовыраженный интоксикацией, умеренной отечностью покраснения зева, с бледной сыпью. Иногда, также у взрослых, заболевание имеет крайне тяжелое течение с развитием токсико-септического шока, сердечно-сосудистой недостаточности. Интенсивность клинических проявлений зависит от состояния иммунной системы, дозы возбудителя.
Осложнения
Нежелательные последствия скарлатины это токсикосептические, аллергические и аутоиммунные поражения внутренних органов и систем. Чаще всего заболевание на ранней стадии отягощает воспаление лимфатических узлов и уха.
Поздние осложнения:
-
кардит — воспалительное поражение различных оболочек миокарда;
-
артрит — воспаление суставов;
-
ревматизм — инфекционно-аллергическое поражение соединительной ткани, преимущественно сердца и сосудов;
-
нефрит и гломерулонефрит — иммуновоспалительный процесс в почках;
-
стрептококковый васкулит;
-
сепсис — заражение крови;
-
некротический миозит — воспаление скелетных мышц.
У 2–4% пациентов происходит повторное заражение возбудителем. Но во второй раз заболевание проходит в более легкой форме.
Диагностика
Специфические симптомы позволяют диагностировать скарлатину по клинической картине и жалобам пациента. Активность воспаления определяют с помощью клинического анализа крови. Для стрептококковой инфекции характерно высокое содержание нейтрофилов, повышенная скорость оседания эритроцитов, наличие незрелых палочкоядерных нейтрофилов.
Активность воспаления определяют с помощью клинического анализа крови. Для стрептококковой инфекции характерно высокое содержание нейтрофилов, повышенная скорость оседания эритроцитов, наличие незрелых палочкоядерных нейтрофилов.
При развитии осложнений пациенты нуждаются в консультации узких специалистов — ревматолога, кардиолога, инфекциониста, нефролога, отоларинголога. С учетом специфики симптомов назначают инструментальные исследования: УЗИ сердца, почек, отоскопию (осмотр уха), электрокардиограмму.
Как лечить скарлатину
Терапию проводят в домашних условиях. При тяжелой форме заболевания пациента госпитализируют в инфекционное отделение. На весь период лихорадки назначают постельный режим, обильное питье, щадящее питание. При наличии боли в горле и болезненности при глотании пациента переводят на пищу жидкой консистенции.
Для уничтожения стрептококковой инфекции назначают антибактериальные препараты пенициллинового ряда курсом 10–12 дней. При неэффективности пенициллина в течение пяти дней его меняют на макролиды, цефалоспорины.
При неэффективности пенициллина в течение пяти дней его меняют на макролиды, цефалоспорины.
В дополнение к этиотропному лечению назначают симптоматическую терапию:
-
Нестероидные противовоспалительные препараты хорошо снимают боль, прекращают воспаление, обладают жаропонижающим действием. Имеют побочные эффекты для сердечно-сосудистой и пищеварительной системы, поэтому дозировку, лекарственную форму, продолжительность курса определяет врач в индивидуальном порядке.
-
Антисептические средства обеззараживают слизистые оболочки, устраняют болезненность в горле. На выбор используют таблетки, пастилки для рассасывания, спрей для орошения горла, растворы для полоскания.
-
Противоаллергические препараты тормозят выработку медиаторов воспаления и боли, снижают выраженность симптомов.
-
Миорелаксанты снимают мышечный спазм, расслабляют гладкую мускулатуру.
 Их применение оправдано в случае мышечной, суставной и головной боли.
Их применение оправдано в случае мышечной, суставной и головной боли.
-
Витамины и иммуномодуляторы помогают восполнить дефицит витаминов, микро- и макроэлементов, стимулируют защитный механизм, ускоряют сроки выздоровления.
При выраженной интоксикации стафилококковой инфекцией, сильной рвоте, диарее внутривенно вводят солевые растворы для восстановления кислотно-щелочного равновесия, недопущения обезвоживания. Сердечно-сосудистые отклонения корректируют кардиологическими препаратами.
В подостром периоде хороший эффект оказывают физиопроцедуры: электрофорез с анестетиком, ингаляции с эфирными маслами и гормональными средствами, магнитотерапия, УВЧ.
При развитии гнойно-воспалительных процессов, образовании абсцессов проводят хирургическое лечение. Через небольшой надрез удаляют содержимое, промывают полость раны антибактериальными и антисептическими растворами.
Прогноз и профилактика
При раннем назначении антибактериальных препаратов удается уничтожить стрептококковую инфекцию, достичь полного выздоровления. Осложнения связаны с развитием токсической и септической формы заболевания.
Первичная профилактика скарлатины включает меры по предотвращению распространения инфекции и укреплению иммунитета:
-
соблюдение норм гигиены,
-
сбалансированное питание,
-
здоровый образ жизни,
-
ограничение алкоголя,
-
регулярные умеренные физические нагрузки,
-
профилактическую вакцинацию.
При посещении мест массового скопления людей необходимо прикрывать дыхательные пути марлевой повязкой. При уже существующих заболеваниях важно своевременно обращаться к врачу, строго выполнять все его назначения и рекомендации.
При уже существующих заболеваниях важно своевременно обращаться к врачу, строго выполнять все его назначения и рекомендации.
Общая профилактика предусматривает полномерный контроль над состоянием здоровья в коллективах: профилактические осмотры в дошкольных и школьных учреждениях, самоизоляцию больного.
Особого внимания требует профилактика внутрибольничного заражения. Пациенты находящиеся в стационаре с ослабленным иммунитетом больше подвержены инфицированию и тяжелее переносят заболевание.
Позвоните прямо сейчас
+7 (495) 215-56-90
Записаться
Сыпь при скарлатине: симптомы, диагностика и лечение
Люди заражаются скарлатиной от бактерии, называемой стрептококком группы А, который также известен как стрептококк группы А. Эта бактерия иногда может выделять яд, вызывающий сыпь. Болезнь получила свое название из-за возникающей сыпи, которая может быть алого цвета.
Стрептококковые бактерии группы А обычно обитают в носу и горле и могут распространяться, когда человек с инфекцией кашляет или чихает. Люди могут заразиться скарлатиной, вдыхая эти капли. Они также могут заразиться, прикоснувшись к загрязненной поверхности, выпив из того же стакана, что и больной, или прикоснувшись к язвам, вызванным стрептококком группы А.
Продолжайте читать, чтобы узнать больше о сыпи при скарлатине, в том числе о том, как она выглядит и как ее лечить.
Через несколько дней после того, как человек заболел стрептококком группы А, обычно появляется сыпь. Некоторые люди могут заметить сыпь до того, как у них разовьется лихорадка или боль в горле, в то время как у других сыпь может появиться только через 7 дней после появления первых других симптомов.
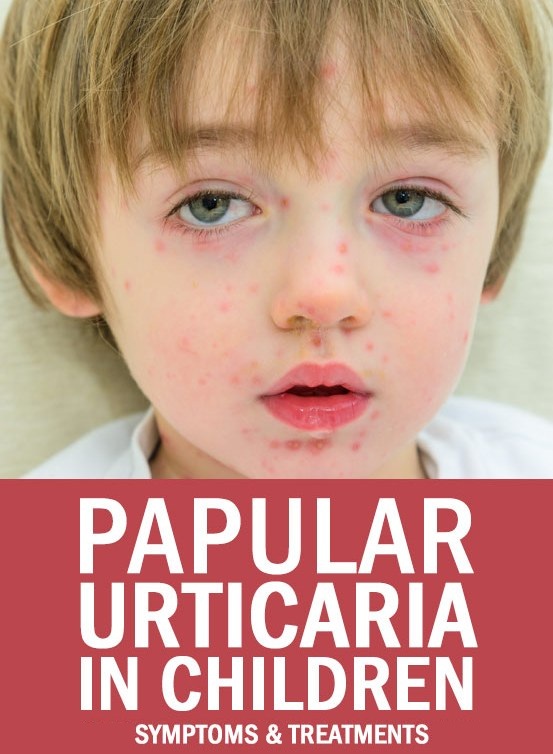
Сыпь вызвана стрептококком группы А, продуцирующим экзотоксин. Это ядовитое вещество вызывает воспалительную реакцию на коже, в результате чего появляется характерная алая сыпь, напоминающая наждачную бумагу.
Сначала сыпь может появиться на шее, в подмышечных впадинах и в паху, но со временем она может распространиться по всему телу. Сначала сыпь выглядит как маленькие плоские пятна, но они постепенно превращаются в мелкие бугорки, напоминающие наждачную бумагу. Кожа вокруг рта может побледнеть, а щеки покраснеть.
У людей со светлой кожей складки в области подмышек, локтей и паха также могут стать ярко-красными.
Сыпь от скарлатины может быть труднее увидеть на темной коже, но она все равно будет иметь характерную текстуру, напоминающую наждачную бумагу.
Примерно через 7 дней сыпь обычно исчезает. Когда сыпь начинает исчезать, кожа вокруг кончиков пальцев рук, ног и в паху может шелушиться. Шелушение может длиться несколько недель.
Хотя скарлатиной может заболеть каждый, некоторые люди более предрасположены к ней.
Скарлатина чаще встречается у детей в возрасте 5–15 лет. Некоторые взрослые, подверженные риску скарлатины, включают родителей и опекунов детей школьного возраста, а также взрослых, контактирующих с детьми, например воспитателей, учителей и других членов семьи.
Многолюдные места, такие как школы, детские сады и военные учебные центры, могут увеличить риск заражения.
Типичное представление Scarlet Fever:
- Высокая лихорадка
- Красные и боль в горле
- Клубничный язык
- Сыльья, похожая на наигранную бумагу
Другие симптомы могут включать в себя:
- Chills
- Пейсфун. Обоснование.
- боль в животе
Сыпь обычно появляется через 2–3 дня после заражения, но ее развитие может занять до 7 дней. Сыпь обычно начинается на туловище, подмышках и паху, а затем распространяется на конечности. Через некоторое время он начинает шелушиться на ладонях рук и подошвах ног.
Скарлатина обычно вспыхивает в начале учебного года и в зимние месяцы. В это время врачи должны проявлять особую осторожность при оценке симптомов лихорадки и сыпи у детей в возрасте от 5 до 15 лет.
Некоторые вирусные заболевания, такие как корь, ветряная оспа и болезни рук, ящура и рта, могут иметь сходные проявления со скарлатиной.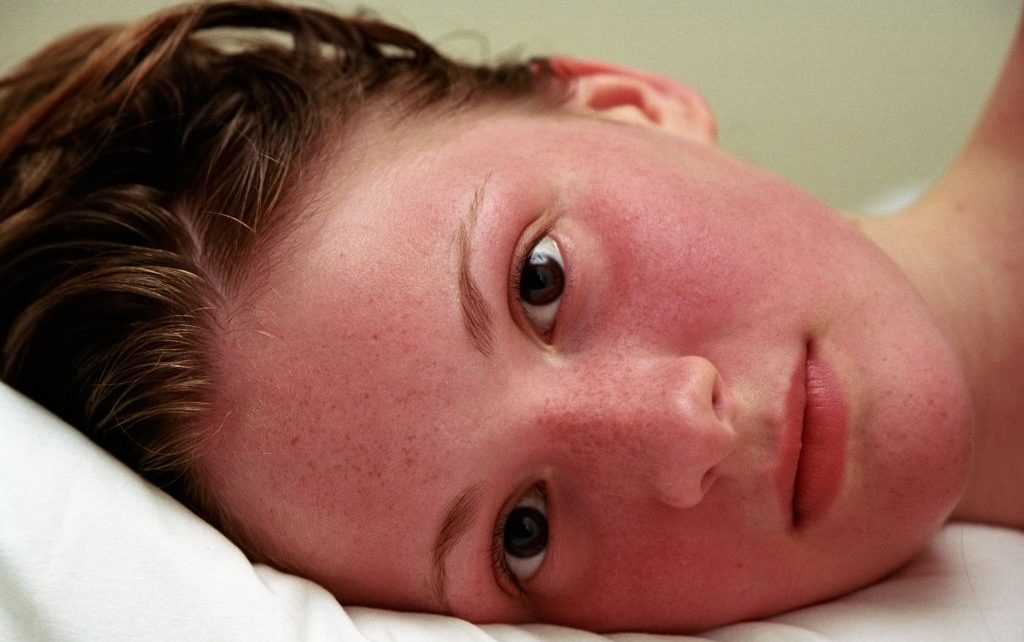 Однако они имеют специфические характеристики, которые помогают врачам их различать.
Однако они имеют специфические характеристики, которые помогают врачам их различать.
До появления антибиотиков скарлатина была опасна. Серьезные последствия скарлатины сегодня редкость, но могут возникнуть некоторые долгосрочные проблемы со здоровьем. К ним относятся:
- abscesses around the tonsils
- swollen lymph nodes in the neck
- ear, sinus, and skin infections
- pneumonia
- rheumatic fever
- poststreptococcal glomerulonephritis
- arthritis
Taking antibiotics early in the infection can prevent these осложнения.
Вакцины для предотвращения скарлатины не существует, и некоторые люди могут заразиться более одного раза, хотя это редко. Лучший способ контролировать распространение стрептококка группы А — соблюдать правила гигиены. Мытье рук является эффективной стратегией предотвращения распространения скарлатины, особенно после кашля или чихания в руку.
Скарлатина — легкое заболевание. Людям со скарлатиной обычно требуются антибиотики, потому что есть вероятность, что инфекция может распространиться на другие части тела и вызвать более серьезные проблемы. Если человек решает не принимать антибиотики, они могут быть заразными до 3 недель.
Людям со скарлатиной обычно требуются антибиотики, потому что есть вероятность, что инфекция может распространиться на другие части тела и вызвать более серьезные проблемы. Если человек решает не принимать антибиотики, они могут быть заразными до 3 недель.
Пенициллин и амоксициллин являются рекомендованными препаратами первой линии. Людям с аллергией на пенициллин могут помочь цефалоспорины. Примерно через 24 часа приема антибиотиков человек перестает быть заразным и может заметить улучшение своих симптомов.
Некоторые люди могут также принимать лекарства, отпускаемые без рецепта, такие как ацетаминофен и ибупрофен, от симптомов лихорадки и боли в горле. Замена жидкости также помогает людям с лихорадкой. Сыпь при скарлатине обычно не вызывает зуда и не требует местного лечения.
Больным скарлатиной требуется медицинская помощь. Любой, кто испытывает лихорадку и сыпь, должен немедленно обратиться к врачу. Поскольку скарлатина может напоминать другие инфекционные заболевания, очень важно правильно поставить диагноз.
Скарлатина требует рецептурных антибиотиков. Любой, у кого возникают осложнения скарлатины, даже при приеме антибиотиков, должен поговорить с врачом. Некоторые штаммы стрептококка группы А устойчивы к некоторым антибиотикам.
Сыпь при скарлатине является симптомом скарлатины. Другие симптомы включают боль в горле и лихорадку.
Дети и взрослые, часто контактирующие с детьми, подвергаются наибольшему риску заражения скарлатиной. Это очень заразная инфекция, которая обычно распространяется через дыхательные выделения при кашле и чихании.
Врачи лечат скарлатину антибиотиками. Прием антибиотиков может помочь контролировать распространение скарлатины и предотвратить осложнения.
Лихорадка с сыпью у детей: картины, причины и лечение
Многочисленные состояния могут вызвать лихорадку и сыпь у детей. К ним относятся:
Пятая болезнь
Вирус, называемый парвовирусом B19, вызывает распространенную детскую инфекцию, называемую пятой болезнью. Врачи также могут называть это заболевание «пощечиной», потому что сыпь часто вызывает красное или более темное пятно на щеке. Медицинский термин – инфекционная эритема.
Врачи также могут называть это заболевание «пощечиной», потому что сыпь часто вызывает красное или более темное пятно на щеке. Медицинский термин – инфекционная эритема.
Инфекция обычно начинается примерно через 2 недели после контакта с вирусом и сопровождается такими симптомами, как головная боль, лихорадка и насморк. Затем у ребенка может появиться сыпь, которая начинается на лице и распространяется. У некоторых детей также появляется боль в суставах, которая может длиться 1–3 недели.
Обычно сыпь появляется после нормализации лихорадки, а не одновременно с ней.
Пятая болезнь обычно проходит сама по себе. Иногда это может вызвать осложнения, такие как анемия, но они встречаются редко. Состояние заразно до тех пор, пока у ребенка есть лихорадка. Как только появляется сыпь, они перестают быть заразными.
Узнайте больше о пятой болезни здесь.
Розеола
Тип вируса из семейства герпесвирусов вызывает розеолу, вызывающую сыпь в виде небольших плоских пятен или крошечных бугорков. Некоторые бугорки может окружать ореол чуть более светлой или бледной кожи.
Некоторые бугорки может окружать ореол чуть более светлой или бледной кожи.
Дети с розеолой обычно имеют лихорадку и насморк, они могут быть раздражительными и усталыми. Сыпь часто начинается на лице, но со временем покрывает все тело.
Лихорадка и сыпь редко возникают одновременно. Вместо этого сыпь в виде розеолы обычно появляется вскоре после исчезновения лихорадки.
Розеола обычно проходит сама по себе в течение нескольких дней, и специального лечения не существует.
Узнайте больше о розеоле здесь.
Ветряная оспа
Ветряную оспу вызывает вирус ветряной оспы. Сейчас большинство детей получают прививку от ветряной оспы, которая очень эффективна, но некоторые все же заразятся вирусом. Дети, заболевшие ветряной оспой после вакцинации, как правило, переносят более легкую форму заболевания.
Ветряная оспа может начинаться с лихорадки, истощения, раздражительности или головной боли. Сыпь, как правило, появляется в течение дня или двух, представляя собой множество крошечных пузырьков, наполненных жидкостью, по всему телу. Волдыри чешутся, могут лопаться и кровоточить.
Волдыри чешутся, могут лопаться и кровоточить.
Большинству людей становится лучше примерно через неделю.
Узнайте о домашних средствах для облегчения симптомов ветряной оспы здесь.
Однако дети с серьезными заболеваниями или ослабленной иммунной системой могут сильно заболеть.
Узнайте больше о ветрянке здесь.
Скарлатина
Скарлатина возникает в результате инфекции группы A Streptococcus , такой как острый фарингит. Стрептококк — это бактериальная инфекция, и люди обычно заболевают в течение нескольких дней после заражения.
Сыпь при скарлатине может поражать грудь, шею или пах.
Узнайте больше о сыпи при скарлатине здесь.
Если у ребенка болит горло и появляется сыпь, или у него появляется сыпь после того, как боль в горле прошла, у него может быть скарлатина. У большинства детей также повышается температура, и у них могут покраснеть щеки.
Антибиотики могут лечить скарлатину. Однако у некоторых детей инфекция становится очень тяжелой. По этой причине, если через несколько дней ребенку не станет лучше, важно обратиться к врачу.
По этой причине, если через несколько дней ребенку не станет лучше, важно обратиться к врачу.
Узнайте больше о скарлатине здесь.
Заболевание рук, ящур и рот
Заболевание рук, ящур и рот (HFMD) обычно поражает младенцев и детей в возрасте до 5 лет. У детей обычно наблюдается лихорадка и гриппоподобные симптомы, такие как боли. В течение нескольких дней у них появляются язвы вокруг рта и на руках или ногах.
Вирус, вызывающий HFMD, очень заразен и может передаваться родителям или опекунам. У большинства детей симптомы выражены слабо и проходят в течение 7–10 дней.
Узнайте больше о HFMD здесь.
Менингококкемия
Менингококкемия — редкая, но опасная инфекция крови. Бактерии под названием Neisseria meningitidis , также известные как менингококки, вызывают инфекцию.
Менингококковая инфекция чаще всего встречается у детей в возрасте до 1 года. Ранние симптомы включают лихорадку, боль в суставах и мышцах, учащенное дыхание, утомляемость и рвоту.
Иногда одновременно на коже могут появляться крошечные красные, лиловые или коричневые точки, называемые петехиями. Чаще на более поздней стадии появляется темная сыпь.
Менингококкемия опасна и может вызвать серьезные осложнения, такие как септический шок. Необходимо немедленное лечение антибиотиками. Любой, кто подозревает, что у него или ребенка есть менингококковая инфекция, должен немедленно обратиться за медицинской помощью.
Узнайте больше о менингококкемии здесь.
Целлюлит
Целлюлит — это серьезная бактериальная кожная инфекция, поражающая более глубокие слои кожи. Обычно он появляется после повреждения кожи, такого как укус, укус или рана. Однако у некоторых людей целлюлит возникает даже при отсутствии видимых повреждений кожи.
Целлюлит вызывает очень нежную кожу вокруг области повреждения. Кожа обычно красная или обесцвеченная и опухшая. На месте сыпи могут появляться полоски, указывающие на распространение инфекции. У некоторых людей с целлюлитом развивается лихорадка. Лихорадка с целлюлитом может сигнализировать о тяжелой инфекции, которая требует немедленной медицинской помощи.
Лихорадка с целлюлитом может сигнализировать о тяжелой инфекции, которая требует немедленной медицинской помощи.
Антибиотики почти всегда необходимы для лечения целлюлита.
Узнайте больше о целлюлите здесь.
Реакция на лекарство
Иногда сыпь указывает на реакцию на лекарство. Если лихорадка возникает вместе с лекарственной сыпью, она часто имеет другую причину, например, основную инфекцию.
В редких случаях у ребенка может появиться сыпь через несколько дней после лихорадки в ответ на лекарство. Тяжелая кожная реакция, называемая синдромом Стивенса-Джонсона, может привести к повреждению кожи и органов, и большинство детей, у которых она возникает, должны оставаться в больнице.
Когда сыпь и лихорадка появляются только после приема лекарств, это может быть неотложным состоянием, поэтому важно вызвать врача.
Большинство сыпей, сопровождающихся лихорадкой, возникают из-за вирусных заболеваний. Антибиотики и другие лекарства не могут лечить вирусы. Вместо этого врачи сосредотачиваются на контроле симптомов. Они могут порекомендовать:
Вместо этого врачи сосредотачиваются на контроле симптомов. Они могут порекомендовать:
- как можно больше отдыхать
- пить много жидкости
- принимать лекарства для снижения температуры
В зависимости от причины симптомов, в тяжелых случаях, ребенку иногда может потребоваться оставаться в больница.
Антибиотики могут лечить целлюлит и подобные кожные инфекции, а также стрептококковые инфекции. Изредка вирусная сыпь инфицируется, особенно если ребенок ее много чешет. В этом случае ребенку могут понадобиться антибиотики. Антибиотики избавят от инфекции, но не вылечат сыпь.
Поскольку преждевременный отказ от антибиотиков может усугубить течение инфекции или даже вызвать лекарственно-устойчивые инфекции, важно проконсультироваться с врачом, прежде чем прекращать прием каких-либо лекарств. Родители и опекуны никогда не должны просто предполагать, что лекарство вызвало сыпь у ребенка.
Родители и опекуны должны вызывать врача каждый раз, когда у ребенка появляется сыпь с лихорадкой.

 Ребенок не должен чистить зубы, принимать пищу или пить. Если тест делается не ранним утром и малыш успел перекусить, исследование нужно проводить не раньше, чем через 2 часа.
Ребенок не должен чистить зубы, принимать пищу или пить. Если тест делается не ранним утром и малыш успел перекусить, исследование нужно проводить не раньше, чем через 2 часа. Заражение происходит при непосредственном контакте с носителем инфекции при объятии, рукопожатии или через предметы обстановки.
Заражение происходит при непосредственном контакте с носителем инфекции при объятии, рукопожатии или через предметы обстановки.
 Их применение оправдано в случае мышечной, суставной и головной боли.
Их применение оправдано в случае мышечной, суставной и головной боли.