Анемия при беременности
220045, г. Минск, ул. Семашко, 10
Этот адрес электронной почты защищён от спам-ботов. У вас должен быть включен JavaScript для просмотра.
Версия сайта для слабовидящих
Учреждение здравоохранения
Минский клинический консультативно-диагностический центр
КОЛЛ-ЦЕНТР(РЕГИСТРАТУРА)
| +375 17 311 10 19 (10 линий) | |
| +375 17 355 94 50 (7 линий) | |
| +375 29 238 00 90 (моб. МТС 4 линии) | |
| +375 44 550 00 90 (моб. А1 4 линии) |
Записаться онлайн
Минский клинический консультативно-диагностический центр
| +375 17 355 94 50 (Гор.) | |
| +375 29 238 00 90 (моб. МТС) | |
| +375 44 550 00 90 (моб. А1) | |
Записаться онлайн |
- Вы здесь:
- Информация
- Статьи
- Анемия при беременности
Под анемией понимают снижение уровня гемоглобина в крови.
Во время беременности в организме женщины увеличивается количество жидкости, а значит, и объем циркулирующей крови. За счет этого кровь «разжижается» и доля гемоглобина в ее общем объеме падает. Это считается нормальным явлением, в связи с чем нижняя граница количества гемоглобина при беременности установлена на уровне 110 г/л (при норме для небеременной женщины в 120–140 г/л). Но дальнейшее падение уровня гемоглобина является опасным для здоровья и даже жизни будущей матери.
В зависимости от значений этого показателя анемия при беременности может быть:
- легкой степени тяжести — 110–90 г/л;
- умеренно выраженной — 89–70 г/л;
- тяжелой — 69–40 г/л.
Наиболее частыми осложнениями при анемии во время беременности считаются:
- угроза прерывания беременности;
- гестоз;
- пониженное артериальное давление;
- преждевременная отслойка плаценты;
- задержка развития плода;
- преждевременные роды;
- анемия в первый год жизни ребенка.

Так что анемия при беременности — отнюдь не безобидное состояние. Оно имеет серьезные последствия и для матери, и для плода.
Во время беременности железо расходуется не только на кроветворение матери, но и на нужды плода. Особенно активно этот расход возрастает на 16–20-й неделях, когда запускается процесс кроветворения у плода. К концу беременности запасы железа истощаются у любой женщины и для их полного восстановления необходимо 2–3 года.
Другими причинами анемии при беременности являются:
- дефицит железа в пище главным образом из-за недостаточного количества мяса в рационе;
- дефицит витаминов группы B и C, необходимых для нормального усвоения железа;
- болезни, при которых возникает недостаток белков, участвующих в обмене железа, включая тяжелый гестоз;
- ранний гестоз (токсикоз), мешающий полноценно питаться;
- частые роды с небольшим интервалом.
Если же говорить о группах риска развитии анемии во время беременности, то к ним можно причислить женщин: с многоплодной беременностью и многорожавших; имевших до наступления беременности менструации длительностью более 5 дней; у которых были симптомы анемии во время предыдущей беременности; с гестозом; с хроническими заболеваниями желудочно-кишечного тракта, печени, хроническими инфекциями; вегетарианок.
Учитывая, что во время беременности потребность организма женщины в микроэлементе возрастает на 15–33%, на передний план обычно выходят симптомы, указывающие на гипоксию: слабость, быстрая утомляемость; нарушение сна: днем — сонливость, ночью — бессонница; головные боли; головокружения, шум в ушах; одышка; сердцебиение; обмороки.
Переносимость симптомов анемии индивидуальна: кто-то падает в обморок при относительно высоких значениях гемоглобина, кто-то отказывается от госпитализации с гемоглобином на уровне около 70 г/л, искренне не понимая всей тяжести анемии и ее опасности при беременности. Именно поэтому клинический анализ крови во время беременности проводится обязательно и несколько раз. Имеет значение и падение значений железа в сыворотке крови и сывороточного ферритина. Снижение количества последнего до 12 мкг/л говорит о дефиците железа, даже если гемоглобин еще в норме.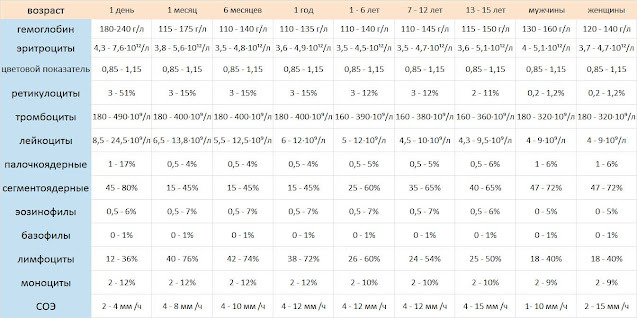
Лечение анемии в период ожидания малыша включат в себя диетотерапию. Одна из основ как профилактики, так и лечения анемии при беременности — правильное питание. Питание для профилактики анемии при беременности должно содержать в достаточном количестве вещества, необходимые для нормального кроветворения, — это мясо, рыба. В этих продуктах железо изначально двухвалентное, поэтому легко всасывается. Но одной диеты может быть недостаточно даже для профилактики.
Для лечения анемии назначаются препараты железа. Обычно ограничиваются средствами для перорального приема (т.е. внутрь) — препараты железа в инъекциях рекомендуют только в тяжелых случаях и только в условиях стационара.
Как российские, так и зарубежные эксперты отмечают, что профилактика анемии у беременных эффективней, чем ее лечение, и чем выше уровень гемоглобина, тем проще привести его к норме. Впрочем, о том же говорит и здравый смысл. Поэтому, планируя беременность и тем более уже ожидая ребенка, лучше заняться профилактикой анемии не дожидаясь, пока недостаток железа станет заметен.
Врач-гематолог (заведующий),
консультационным отделением Рачкова Т.А.
АНЕМИЯ и БЕРЕМЕННОСТЬ, АМБУЛАТОРНАЯ ПРАКТИКА
Анемии беременных – это ряд анемических состояний, возникающих во время беременности, осложняющих её течение и обычно исчезающих вскоре после родов или после её прерывания. Поскольку распространенность анемий у беременных женщин гораздо более высокая, чем у небеременных, логично предположить, что большинство этих анемий связано с самой беременностью. Выделение в МКБ-10 анемий беременных (это код О 99.0) в отдельную рубрику подчеркивает особенность этой группы анемий, заключающуюся в существовании характерных для беременности физиологических и патофизиологических изменений, которые способствуют развитию анемии.
Наиболее частыми последствиями анемий беременных являются – выкидыши, преждевременные роды, задержка внутриутробного развития плода и повышенный риск рождения маловесных новорожденных детей. Развитие анемии в 1 и 2 триместрах беременности ассоциируется с двухкратным увеличением риска преждевременных родов.
Развитие анемии в 1 и 2 триместрах беременности ассоциируется с двухкратным увеличением риска преждевременных родов.
Большинство исследователей считают, что запасы железа у плода не зависят от содержания железа в организме матери. Перенос железа от матери через плаценту регулируется потребностями плода, осуществляется даже против градиента концентрации и главным образом происходит в 3 триместре беременности. Вот почему развитие дефицита железа возможно лишь у недоношенных детей.
Указанные неблагоприятные последствия анемий беременных, как правило, ассоциируются с уровнем гемоглобина < 90г/л. При уровне гемоглобина 90-110г/л во второй половине беременности прогноз для женщины и ребенка благоприятный. В то же время повышение концентрации Нb выше 120г/л в этом периоде гестации чревато высоким риском развития осложнений (в частности преэклампсии).
Любая беременность приводит к увеличению объема плазмы, которое составляет в среднем 1250 мл. Это приблизительно в 1,5 раза превышает объем плазмы у небеременных женщин. Это состояние является одной из главных причин относительного снижения уровня Нb у беременных женщин.
Это состояние является одной из главных причин относительного снижения уровня Нb у беременных женщин.
На сегодняшний день нижней границей нормы концентрации Нb у беременных женщин считается 110 г/л, Нb от 90 до 110г/л – это анемия 1 ст., от 70 до 90 г/л – анемия 2 ст, < 70 г/л – анемия 3 ст.
Согласно данным ВОЗ ежегодно у 35-75% беременных женщин в мире выявляется анемия. В отечественной акушерской практике распространенность дефицита железа у беременных женщин принято считать высокой.
Анемии беременных имеют мультифакторный характер, а дефицит железа является важной, но далеко не единственной причиной развития анемии во время беременности.
ФОРМЫ АНЕМИИ.
Приобретенные | Наследственные |
1. Железодефицитная 2. Постгеморрагическая 3. Фолиеводефицитная 4. Анемия воспаления 5. Гемолитическая 6. Апластическая или гипопластическая | 1. Талассемии 2. 3. Анемии при других гемоглобинопатиях 4. Гемолитические анемии вне гемоглобинопатий |
К наиболее частым видам анемий беременных относятся железо-дефицитная анемия (ЖДА) и фолиево-дефицитная анемия, к менее частым – апластические, мегалобластные, гемолитические анемии и талассемии.
К развитию ЖДА у беременных предрасполагают такие факторы, как часто повторяющиеся кровотечения при предлежании плаценты; анемия, существовавшая у матери пациентки во время беременности и недоношенность пациентки, а также сезонность и связанные с нею изменения состава пищи (дефицит витаминов в зимнее-весенний период).
Анемия воспаления – в последние годы растет число женщин с урогенитальными инфекциями (кольпиты, цервициты, бактериальный вагиноз, пиелонефрит и т.д.), которые часто протекают латентно. При этом около 30% беременных женщин с урогенитальными инфекциями подходит к родам в состоянии анемии, несмотря на неоднократно проводимую коррекцию препаратами железа. Эта анемия определяется как «гипохромная анмия без дефицита железа» с нормальными или повышенными запасами железа в организме.
Эта анемия определяется как «гипохромная анмия без дефицита железа» с нормальными или повышенными запасами железа в организме.
Жалобы при анемиях во время беременности обычно выявляются редко, как правило, при наличии сопутствующей патологии. Наиболее характерными являются жалобы на слабость, головокружение, повышенную утомляемость, в более тяжелых случаях одышка, беспокойство и нарушения сознания.
Обследование и лечение на амбулаторном этапе пациенток с анемиями беременных осуществляется в соответствии с Приказом МЗ РФ от 01.11.2012г. № 572н.
Обследование на амбулаторном этапе:
1) Общеклинический анализ крови развернутый 1 раз в месяц с лейкоцитарной формулой, подсчетом ретикулоцитов и тромбоцитов.
2) ЭКГ в каждом триместре.
3) Биохимический анализ крови (общий белок, сывороточное железо, ферритин, трансферрин, билирубин общий и прямой).
4) Консультация врача-терапевта (врача-гематолога) и в дальнейшем динамическое наблюдение (1-2 раза в месяц).
5) Уточнение диагноза и решение вопроса о возможности продолжения беременности при сроке до 10 недель.
6) Пункция костного мозга (по назначению врача-гематолога).
7) КТГ и допплерометрия в динамике.
Лечение на амбулаторном этапе:
1) Диета, богатая белками, железом, витаминами и фоллатами.
2) Препараты, содержащие железо (в соответствии с Распоряжением Правительства РФ от 26 декабря 2015 г. N 2724-р, в котором указан перечень жизненно необходимых и важнейших лекарственных препаратов для медицинского применения на 2016 год) – это пероральные препараты железа 3 валентного – железа 3 гидроксид полимальтозат (мальтофер, фенюльс, феррум лек). Не рекомендуется прекращать прием препаратов железа после нормализации уровня гемоглобина.
3) Лечение основного и сопутствующих заболеваний.
Показания для госпитализации:
1) Ухудшение состояния беременной женщины, отсутствие эффекта от амбулаторного лечения осложнений беременности.
2) Плановая госпитализация для родоразрешения в сроке 38-39 недель.
Профилактика анемий беременных.
Для поддержания нормального баланса железа во время беременности необходимо, чтобы:
1. запасы железа в организме женщины к началу беременности были адекватными;
2. диета беременной содержала достаточное количество биодоступного железа для обеспечения высокого уровня кишечной абсорбции во 2 половине беременности.
Суточная потребность в железе беременной женщины оценивается как 27 мг. Более низкий уровень потребления у женщин с недостаточными запасами железа может приводить к развитию анемии. Всасывание железа значительно повышается в присутствии аскорбиновой кислоты. Поэтому наиболее полезно употребление продуктов, содержащих железо, в сочетании с пищей, обогащенной витамином С.
ВОЗ рекомендует назначение 60 мг железа в сутки всем беременным в местности, где распространенность ЖДА меньше 20% и 120 мг – там, где она превышает это значение.
Профилактика дефицита железа в период планирования беременности является идеальной формой профилактики ЖДА у беременных женщин.
Первичная профилактика ЖДА у беременных женщин направлена на уменьшение распространенности дефицита железа во время беременности и предупреждение тех неблагоприятных последствий для женщины и плода, которые он может вызывать.
Статистические данные по заболеваемости анемиями беременных в женской консультации ГБУ РО «Городской клинический родильный дом № 2» за 3 года.
Год | Закончили беременность | Анемии беременных | % |
2013 | 1792 | 475 | 26,5 |
2014 | 1803 | 382 | 21,2 |
2015 | 1782 | 462 | 26 |
Статистические данные по заболеваемости анемиями за 6 мес. 2015 года и 6 мес. 2016 г.
Закончили беременность | Анемии беременных | % | |
6 мес. | 845 | 155 | 18% |
6 мес. 2016 г. | 1118 | 250 | 22,3% |
Если проанализировать приведенные показатели заболеваемости анемией у беременных женщин за последние 3 года, то можно сказать следующее, что в 2013г. и в 2015г. % указанной патологии среди беременных женщин оставался приблизительно на одном уровне, в 2014 году отмечалось незначительное снижение данного показателя до 21,2%.
Ведение пациенток с анемией беременных в ж/к № 2.
1. Обследование пациенток с анемией беременных проводим в соответствии с Приказом МЗ РФ от 01.11.2012г. № 572н.
2. При установлении диагноза анемия беременных пациентка направляется на консультацию к врачу-терапевту ж/к.
3. При анемиях 2-3 ст. и не поддающейся коррекции анемии 1 ст. женщина направляется на консультацию к врачу-гематологу.
4. В рамках программы Родовой сертификат пациенткам с анемией беременных выписываем бесплатно пероральные препараты железа.
5. В соответствии с приказом МЗ РО от 21.01.2009г. № 54 «Об обеспечении полноценным питанием беременных женщин, кормящих матерей, а также детей в возрасте до 3 лет в Рязанской области» выдаем справки для получения ежемесячной денежной компенсации до родов беременным женщинам с диагнозом анемия 2-3 ст.
В целях профилактики анемии беременных при проведении предгравидарной подготовки, с учетом уровня исходного гемоглобина, пациенткам назначаются препараты железа.
А также в рамках занятий в «Школе беременных» женщинам с ранних сроков беременности рассказывают о необходимости полноценного, рационального питания при беременности в целях профилактики анемий.
Взаимосвязь гемоглобина и гематокрита в первой и второй половине беременности с исходом беременности
Иран J Nurs Midwifery Res. 2012 февраль; 17 (2 Приложение 1): S165–S170.
, MSc, 1 , MSc, 2 и , MSc 3
Информация об авторе Информация об авторских правах и лицензии Отказ от ответственности осложнений беременности, мы решили изучить их связь с исходом беременности. Это исследование также было направлено на изучение изменений показателей гемоглобина и гематокрита во второй и первой половине беременности и их связи с исходом беременности.
Это исследование также было направлено на изучение изменений показателей гемоглобина и гематокрита во второй и первой половине беременности и их связи с исходом беременности.
Материалы и методы:
В проспективном когортном исследовании 520 иранских беременных женщин в возрасте от 15 до 45 лет, получавших поддержку медицинских центров в Исфахане, Иран, были набраны с использованием метода квотной выборки. Критерии исключения включали 36 состояний, связанных с исходами для матери и ребенка. Гемоглобин и гематокрит измеряли у подходящих матерей в течение 6 th -11 th недель и 26 th -30 th недель беременности. За ними наблюдали до родов и собирали данные об исходе их беременности.
Результаты:
Низкий уровень гемоглобина в первой половине беременности был связан с преэклампсией (p = 0,024). Более того, низкий уровень гемоглобина во второй половине беременности был связан с риском преждевременного преждевременного излития плодных оболочек (р = 0,01). Кроме того, матери с более низким разжижением крови, как физиологическим процессом при беременности, были более склонны к преэклампсии (р = 0,04).
Кроме того, матери с более низким разжижением крови, как физиологическим процессом при беременности, были более склонны к преэклампсии (р = 0,04).
Выводы:
По уровню гемоглобина в первой и второй половине беременности можно прогнозировать преэклампсию и преждевременное преждевременное излитие плодных оболочек. Повышение уровня гематокрита во второй половине беременности или отсутствие снижения уровня гематокрита во второй половине по сравнению с первой половиной позволяет судить о преэклампсии.
Ключевые слова: Гемоглобин, гематокрит, исход беременности
За последние три десятилетия в основном изучалась взаимосвязь между материнским уровнем гемоглобина и гематокрита и исходом беременности. Материнская анемия рассматривалась как фактор риска нежелательного исхода беременности [1–3]. внутриутробная гибель плода также была показана в нескольких исследованиях. [4–7] Согласно исследованию Stove et al. проведенных на болгарских беременных женщинах, повышение гематокрита, гемоглобина и эритроцитарной массы на ранних сроках беременности можно рассматривать как фактор риска преэклампсии, задержки внутриутробного развития и гибели плода на поздних сроках беременности. [8]
[8]
Измерение гемоглобина и гематокрита является обычным делом во время беременности. Нормальный уровень гемоглобина составляет от 12 до 16 граммов на децилитр для женщин детородного возраста. Его минимальное нормальное значение составляет 11 граммов на децилитр в первом и третьем триместре беременности и 10,5 граммов на децилитр во втором триместре. Его количество становится ниже нормы из-за анемии и выше нормы из-за эритроцитоза. Установлены нормальные значения гематокрита от 36 до 48 процентов для женщин детородного возраста. Причиной его снижения у взрослых и при беременности является анемия, а причинами повышения — миелопролиферативные заболевания, хроническая обструктивная болезнь легких и другие гипоксические состояния легких.
И гемоглобин, и гематокрит измеряются в свежей цельной крови и зависят от объема плазмы. Таким образом, на результаты теста могут повлиять такие факторы, как обезвоживание, а также избыточная гидратация.[9] Фактически, гематокрит является более точным параметром, чем гемоглобин, для определения отношения объема эритроцитов к общему объему крови.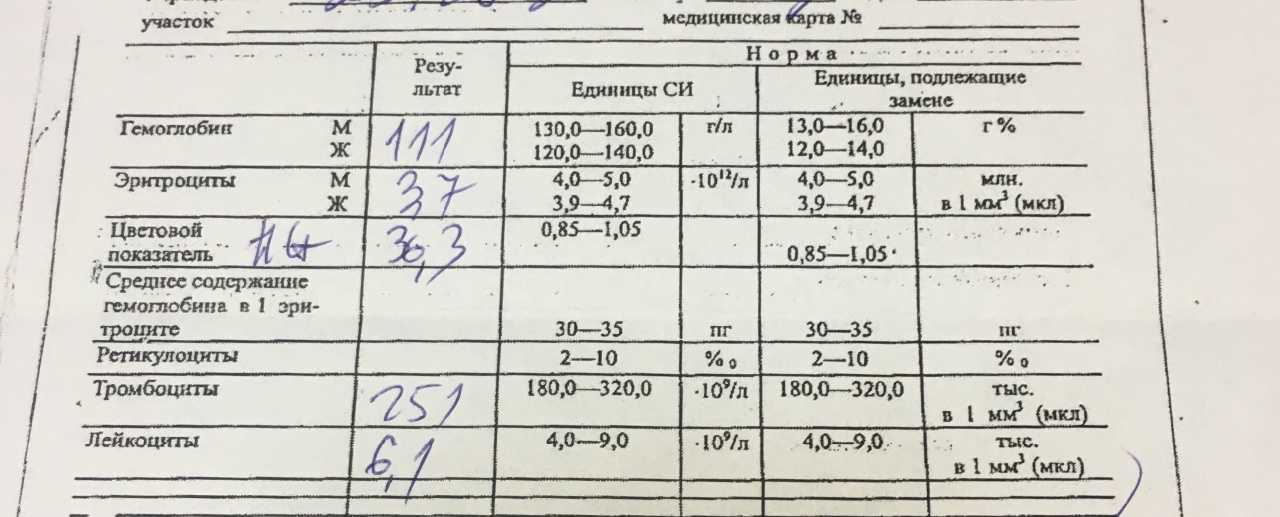 [10] Вязкость крови непостоянна, что связано с геометрией сосудов и уровнем кровотока, концентрацией плазмы крови, объемной концентрацией форменных элементов крови и гематокритом. Следовательно, изменение указанных параметров может быть предупреждением о беременности высокого риска.[11] Взаимосвязь между уровнем ферритина и исходом беременности, а также взаимосвязь между уровнями гематокрита дают основания для дополнительных исследований, особенно учитывая, что такое исследование еще не проводилось в Иране. [12,13] Нашей целью было изучить взаимосвязь гемоглобина. и гематокрита в первой и второй половине беременности с исходом беременности, включая преждевременное излитие плодных оболочек (ПРПО) до начала родов, преждевременное преждевременное излитие плодных оболочек (ПРПО) до завершения тридцать седьмой недели беременности, гестоз, тип родоразрешения антропометрические показатели при рождении. Мы также поставили цель изучить изменения показателей гемоглобина и гематокрита во второй половине беременности по сравнению с первой половиной и их связь с исходом беременности.
[10] Вязкость крови непостоянна, что связано с геометрией сосудов и уровнем кровотока, концентрацией плазмы крови, объемной концентрацией форменных элементов крови и гематокритом. Следовательно, изменение указанных параметров может быть предупреждением о беременности высокого риска.[11] Взаимосвязь между уровнем ферритина и исходом беременности, а также взаимосвязь между уровнями гематокрита дают основания для дополнительных исследований, особенно учитывая, что такое исследование еще не проводилось в Иране. [12,13] Нашей целью было изучить взаимосвязь гемоглобина. и гематокрита в первой и второй половине беременности с исходом беременности, включая преждевременное излитие плодных оболочек (ПРПО) до начала родов, преждевременное преждевременное излитие плодных оболочек (ПРПО) до завершения тридцать седьмой недели беременности, гестоз, тип родоразрешения антропометрические показатели при рождении. Мы также поставили цель изучить изменения показателей гемоглобина и гематокрита во второй половине беременности по сравнению с первой половиной и их связь с исходом беременности.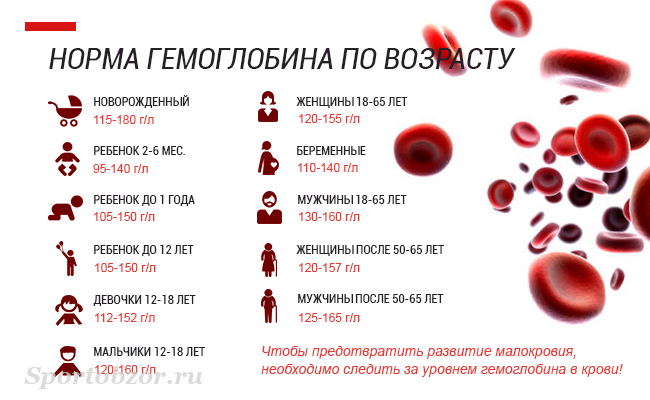
В проспективном когортном исследовании, проведенном с участием 520 беременных женщин, данные собирались в три этапа. Выборку составили иранские женщины в возрасте 15-49 лет, охваченные медицинскими центрами, роды которых в больнице привели к рождению живого и внешне здорового ребенка. Субъекты были отобраны из разных центров методом квотной выборки. Принимая во внимание возможность выпадения из наблюдения и исключения субъектов, дети которых страдали аномалиями, внутриутробной гибелью плода и смертью новорожденного, был определен больший размер выборки (около 50). Критериями исключения (36 пунктов) были состояния и состояния, влияющие на исход беременности. Эти состояния включали причины преждевременных родов, низкой массы тела при рождении, преэклампсии, преждевременного разрыва плодных оболочек, преждевременного преждевременного разрыва плодных оболочек, курения, наркомании, расстройств пищеварения, гемоглобинопатий, болезней питания, аллергии и психических расстройств. Для определения указанных критериев использовались результаты плановых обследований при беременности, а также результат, полученный при диспансеризации врача, и рекомендации специалиста в необходимых случаях. Беременные женщины с гестационным возрастом 6 недель или менее были опрошены во время их первого визита для дородового ухода, и в случае, если они имели право и были готовы участвовать в исследовании, они были набраны. Участники были направлены в лабораторию во время 6 -я — 11 -я и 26 -я -30 -я недель гестационного возраста и у них измеряли гемоглобин и гематокрит. Следует отметить, что 96 процентов испытуемых принимали препараты железа и фолиевой кислоты. Однако, чтобы повысить достоверность исследования, все пациенты были направлены в одну и ту же лабораторию, и все образцы были оценены одним и тем же лаборантом. Кроме того, за субъектами наблюдали до родов, и данные об исходе их беременности собирались с помощью файлов о рождении, файлов дородового ухода и телефонных звонков. Инструментом сбора данных были анкеты, которые заполнялись посредством интервью с подходящими матерями лично или по телефону. Достоверность содержания анкеты была подтверждена экспертами.
Беременные женщины с гестационным возрастом 6 недель или менее были опрошены во время их первого визита для дородового ухода, и в случае, если они имели право и были готовы участвовать в исследовании, они были набраны. Участники были направлены в лабораторию во время 6 -я — 11 -я и 26 -я -30 -я недель гестационного возраста и у них измеряли гемоглобин и гематокрит. Следует отметить, что 96 процентов испытуемых принимали препараты железа и фолиевой кислоты. Однако, чтобы повысить достоверность исследования, все пациенты были направлены в одну и ту же лабораторию, и все образцы были оценены одним и тем же лаборантом. Кроме того, за субъектами наблюдали до родов, и данные об исходе их беременности собирались с помощью файлов о рождении, файлов дородового ухода и телефонных звонков. Инструментом сбора данных были анкеты, которые заполнялись посредством интервью с подходящими матерями лично или по телефону. Достоверность содержания анкеты была подтверждена экспертами. Для определения надежности вопросника использовались данные из карт дородового ухода и родов, заполненные акушерками, акушерами и неонатологами. Стьюдентный критерий, корреляционный критерий Пирсона и регрессионный анализ использовались для анализа данных с помощью программного обеспечения SPSS версии 18. Численные значения были представлены как среднее (стандартное отклонение).
Для определения надежности вопросника использовались данные из карт дородового ухода и родов, заполненные акушерками, акушерами и неонатологами. Стьюдентный критерий, корреляционный критерий Пирсона и регрессионный анализ использовались для анализа данных с помощью программного обеспечения SPSS версии 18. Численные значения были представлены как среднее (стандартное отклонение).
Беременные женщины относились к возрастной группе от 15 до 41 года и имели среднее образование в 45,7% случаев, и около 60% беременных женщин пережили первую беременность. Гемоглобин в первой половине беременности составил 12,61 (1,06) г/дл, а средний гематокрит в первой половине беременности составил 38,19 (3,07) г-процента. Гемоглобин во второй половине беременности составил 11,91 (1,02) г/дл, а средний гематокрит — 36,28 (2,81) г/дл. Минимальное и максимальное количество гемоглобина составляло 7,4 и 16,1 г/дл в первой половине и 7 и 15 г/дл во второй половине соответственно. При этом минимальное и максимальное значения гематокрита в первой половине были рассчитаны как 26 и 48,7%, а во второй половине как 27 и 46% соответственно.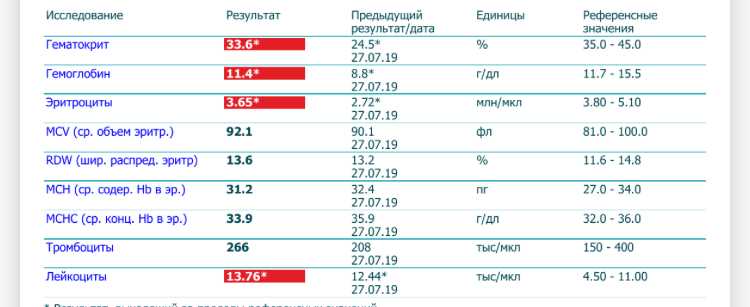 Средние показатели гемоглобина и гематокрита в две половины беременности у женщин, перенесших преждевременное излитие плодных оболочек (до начала родов и после 37 недель), не отличались от других матерей. Кроме того, не было статистически значимой разницы в среднем уровне гемоглобина и гематокрита в две половины беременности между теми, у кого были вагинальные роды и кесарево сечение (6). При этом не обнаружено связи между гемоглобином в две половины беременности и антропометрическими показателями при рождении (p > 0,05).
Средние показатели гемоглобина и гематокрита в две половины беременности у женщин, перенесших преждевременное излитие плодных оболочек (до начала родов и после 37 недель), не отличались от других матерей. Кроме того, не было статистически значимой разницы в среднем уровне гемоглобина и гематокрита в две половины беременности между теми, у кого были вагинальные роды и кесарево сечение (6). При этом не обнаружено связи между гемоглобином в две половины беременности и антропометрическими показателями при рождении (p > 0,05).
Таблица 1
Сравнение средних показателей гемоглобина и гематокрита в первой и второй половине беременности Исход
Открыто в отдельном окне
средний гемоглобин в первой и средний гематокрит во второй половине не различались в обеих группах. Однако средний показатель гемоглобина во второй половине беременности в группе, у которой в последующем развился преждевременный разрыв плодных оболочек, был достоверно ниже остальных (р = 0,01). Около 4 процентов субъектов имели признаки и симптомы преэклампсии.

Для изучения изменений показателей гемоглобина и гематокрита во второй половине беременности по сравнению с первой половиной у всех матерей определяли разницу между показателями гемоглобина и гематокрита в две половины беременности. У 381 (72,9%) матерей уровень гемоглобина и гематокрита во второй половине беременности снизился к первой половине беременности, а у 141 (27,0%) разница между гематокритом в две половины беременности была равна нулю и выше. На следующем этапе оценивали связь разницы между гемоглобином и гематокритом в двух половинах беременности с преждевременным излитием плодных оболочек и преждевременным преждевременным излитием плодных оболочек, типом родов, преэклампсией и гестационным возрастом. Разница между гематокритом в двух половинах была обратно пропорциональна гестационному возрасту (p = 0,006, r = -0,21). Кроме того, не выявлено достоверной зависимости различий гематокрита и гемоглобина в двух половинах беременности с преждевременным излитием плодных оболочек, преждевременным преждевременным излитием плодных оболочек и типом родов (р >
У 381 (72,9%) матерей уровень гемоглобина и гематокрита во второй половине беременности снизился к первой половине беременности, а у 141 (27,0%) разница между гематокритом в две половины беременности была равна нулю и выше. На следующем этапе оценивали связь разницы между гемоглобином и гематокритом в двух половинах беременности с преждевременным излитием плодных оболочек и преждевременным преждевременным излитием плодных оболочек, типом родов, преэклампсией и гестационным возрастом. Разница между гематокритом в двух половинах была обратно пропорциональна гестационному возрасту (p = 0,006, r = -0,21). Кроме того, не выявлено достоверной зависимости различий гематокрита и гемоглобина в двух половинах беременности с преждевременным излитием плодных оболочек, преждевременным преждевременным излитием плодных оболочек и типом родов (р >
В этом исследовании средний гемоглобин во второй половине был значительно ниже в группе, которая позже перенесла преждевременное преждевременное излитие плодных оболочек, чем у других матерей. Фергюсон и др. также показали, что преждевременное излитие плодных оболочек до 37 недель было значительно чаще у женщин с гемоглобином ниже 11 г/дл, чем у других. Они считали, что низкий уровень гемоглобина может быть признаком скрытой инфекции.[14] В своем исследовании Zhang et al. также обнаружили взаимосвязь между низким уровнем гемоглобина и увеличением риска преждевременного преждевременного разрыва плодных оболочек на более поздних сроках беременности.[15] С точки зрения этих исследователей, низкий уровень гемоглобина (анемия) на ранних сроках беременности или во время беременности, вызванный либо предшествующей анемией, либо анемией, возникшей во время беременности, может предрасполагать мать к инфекциям, гипоксии или окислительному стрессу и тем самым приводить к преждевременным родам. Доставка. Предлагаемое объяснение этой взаимосвязи заключалось в более низком социально-экономическом положении и состоянии питания этих матерей.[16] Кроме того, наши данные свидетельствуют о том, что гемоглобин в первой половине был значительно ниже у женщин, у которых развилась преэклампсия. В ходе исследования, проведенного с участием 162 беременных женщин, Karaflahin et al. сообщили, что низкий уровень гемоглобина связан с увеличением риска преэклампсии. Таким образом, было подчеркнуто, что планирование семьи и оценка до беременности необходимы для уменьшения неблагоприятных последствий.[17] Патра и др. также пришел к выводу, что низкий уровень гемоглобина на ранних сроках беременности связан с преэклампсией и эклампсией, и заявил, что короткие интервалы между беременностями и низкая пищевая поддержка приводят к низкому уровню гемоглобина и неблагоприятным осложнениям беременности, особенно у повторнородящих женщин.[18] Хотя причина связи низкого уровня гемоглобина с такими осложнениями, как преэклампсия, до сих пор полностью неизвестна, такие факторы, как нехватка других нутриентов у людей с низким уровнем гемоглобина, [19] интенсификация окислительного стресса,[20] дисфункция эндотелия, опосредование воспалительных реакций и функция инсулина входят в число предполагаемых причин, требующих дальнейшего изучения[21].
Доставка. Предлагаемое объяснение этой взаимосвязи заключалось в более низком социально-экономическом положении и состоянии питания этих матерей.[16] Кроме того, наши данные свидетельствуют о том, что гемоглобин в первой половине был значительно ниже у женщин, у которых развилась преэклампсия. В ходе исследования, проведенного с участием 162 беременных женщин, Karaflahin et al. сообщили, что низкий уровень гемоглобина связан с увеличением риска преэклампсии. Таким образом, было подчеркнуто, что планирование семьи и оценка до беременности необходимы для уменьшения неблагоприятных последствий.[17] Патра и др. также пришел к выводу, что низкий уровень гемоглобина на ранних сроках беременности связан с преэклампсией и эклампсией, и заявил, что короткие интервалы между беременностями и низкая пищевая поддержка приводят к низкому уровню гемоглобина и неблагоприятным осложнениям беременности, особенно у повторнородящих женщин.[18] Хотя причина связи низкого уровня гемоглобина с такими осложнениями, как преэклампсия, до сих пор полностью неизвестна, такие факторы, как нехватка других нутриентов у людей с низким уровнем гемоглобина, [19] интенсификация окислительного стресса,[20] дисфункция эндотелия, опосредование воспалительных реакций и функция инсулина входят в число предполагаемых причин, требующих дальнейшего изучения[21]. Это может быть связано с более низким социально-экономическим статусом этих женщин.
Это может быть связано с более низким социально-экономическим статусом этих женщин.
В этом исследовании стало ясно, что значимая обратная зависимость между гематокритом во второй половине и массой и ростом при рождении была затмевана гестационным возрастом, а на самом деле гестационный возраст является наиболее важной переменной, связанной со значениями гематокрита. Показатели массы тела при рождении, роста и окружности головы также в большей степени, чем другие переменные, зависят от гестационного возраста (p < 0,001). В качестве одного из других результатов, полученных в этом исследовании, можно отметить достоверную обратную связь между гематокритами в двух половинах беременности и гестационным возрастом. Соответственно, с увеличением срока беременности гематокрит снижался и физиологическое разведение крови становилось более заметным. По мере развития нормальной беременности масса эритроцитов увеличивается на 25%, а объем плазмы увеличивается на 40%, что увеличивает маточно-плацентарный кровоток за счет снижения гематокрита и вязкости крови, а также периферического сопротивления. С другой стороны, потребность в железе увеличивается во второй половине беременности (в среднем 6–7 мг в день), что, в свою очередь, снижает концентрацию гемоглобина и гематокрита у матери.[22]
С другой стороны, потребность в железе увеличивается во второй половине беременности (в среднем 6–7 мг в день), что, в свою очередь, снижает концентрацию гемоглобина и гематокрита у матери.[22]
Основной причиной повышения уровня гемоглобина и гематокрита во второй половине беременности в различных исследованиях [16,22–24] была концентрация в крови или, другими словами, отсутствие физиологического разведения крови у беременных. Так, у испытуемых определяли изменение показателей гемоглобина и гематокрита в две половины беременности путем изучения разницы между гемоглобином и гематокритом во второй половине беременности по сравнению с первой половиной беременности [16] и связи между полученными переменными. анализировали исходы беременности. В данном исследовании разница между гематокритами в две половины беременности достоверно коррелировала с риском преэклампсии, так что у пациенток с преэклампсией гематокрит во второй половине снижался меньше, чем у других матерей. Фон Темпельхофф и др. также показали, что отсутствие снижения гематокрита во второй половине беременности по сравнению с первой половиной достоверно коррелировало с риском преэклампсии.[24] Чанг и др. также показали взаимосвязь между значениями гематокрита выше 44 процентов в третьем триместре и неблагоприятным перинатальным исходом у женщин с преэклампсией.[25] В своем исследовании Стир также показал, что уровень гемоглобина выше 12 г/дл в конце второго триместра был связан с трехкратным увеличением риска преэклампсии.[26] Значения гематокрита, равные или превышающие 40 процентов, обусловлены увеличением количества эритроцитов или, что более вероятно, отсутствием физиологического увеличения объема плазмы.[10] Концентрация крови является одним из основных симптомов преэклампсии и, вероятно, обусловлена генерализованной вазоконстрикцией и эндотелиальной дисфункцией, связанной с повышенной проницаемостью сосудов. В зависимости от тяжести заболевания концентрация крови увеличивается при преэклампсии, в то время как у женщин с гипертонией, вызванной беременностью, объем крови обычно нормальный [7].
также показали, что отсутствие снижения гематокрита во второй половине беременности по сравнению с первой половиной достоверно коррелировало с риском преэклампсии.[24] Чанг и др. также показали взаимосвязь между значениями гематокрита выше 44 процентов в третьем триместре и неблагоприятным перинатальным исходом у женщин с преэклампсией.[25] В своем исследовании Стир также показал, что уровень гемоглобина выше 12 г/дл в конце второго триместра был связан с трехкратным увеличением риска преэклампсии.[26] Значения гематокрита, равные или превышающие 40 процентов, обусловлены увеличением количества эритроцитов или, что более вероятно, отсутствием физиологического увеличения объема плазмы.[10] Концентрация крови является одним из основных симптомов преэклампсии и, вероятно, обусловлена генерализованной вазоконстрикцией и эндотелиальной дисфункцией, связанной с повышенной проницаемостью сосудов. В зависимости от тяжести заболевания концентрация крови увеличивается при преэклампсии, в то время как у женщин с гипертонией, вызванной беременностью, объем крови обычно нормальный [7]. По-видимому, достоверная связь разницы гематокрита в две половины беременности с развитием преэклампсии была обусловлена концентрацией крови в данном исследовании.
По-видимому, достоверная связь разницы гематокрита в две половины беременности с развитием преэклампсии была обусловлена концентрацией крови в данном исследовании.
С помощью многофакторного регрессионного анализа показано, что связь между гестационным возрастом и разницей гематокрита в две половины беременности была сильнее. Амберджи и др. также предположили, что тесная взаимосвязь между уровнем гемоглобина и гестационным возрастом у женщин с преэклампсией и меньшим гестационным возрастом, вероятно, связана с более высокой концентрацией гемоглобина в крови у этих женщин по сравнению с женщинами с преэклампсией, но с большим гестационным возрастом [16]. В целом, по результатам данного исследования можно сделать вывод, что срок беременности является основным фактором, связанным со значениями гематокрита, так что увеличение срока беременности приводит к снижению гематокрита. Однако, хотя взаимосвязь между двумя переменными не была значимой в этом исследовании и при таком размере выборки, похоже, что уровень гемоглобина также снижается с увеличением гестационного возраста. Тем не менее гематокрит является параметром с большей точностью.
Тем не менее гематокрит является параметром с большей точностью.
В заключение, одним из результатов, полученных в этом исследовании, была достоверная связь разницы между гематокритом в двух половинах беременности с преэклампсией. Следовательно, отсутствие снижения гематокрита во второй половине у больных преэклампсией или у тех, у кого в ближайшие недели появятся признаки и симптомы преэклампсии, может иметь клиническое значение. Кроме того, достоверная связь между низким уровнем гемоглобина в первой половине беременности и преэклампсией, а также достоверная связь между низким уровнем гемоглобина во второй половине беременности и риском преждевременного преждевременного разрыва плодных оболочек могут быть полезны для выявления женщинам с риском развития этих осложнений и проводить профилактические мероприятия.
Исследовательская статья Исфаханского медицинского университета наук, №: 186060
Источник поддержки: Исфаханский университет медицинских наук
Конфликт интересов: Не объявлено.
1. Лу З.М., Гольденберг Р.Л., Кливер С.П., Каттер Г., Бланксон М. Связь между материнским гематокритом и исходом беременности. Акушерство Гинекол. 1991;77(2):190–4. [PubMed] [Google Scholar]
2. Гарн С.М., Риделла С.А., Петцольд А.С., Фолкнер Ф. Материнские гематологические уровни и исходы беременности. Семин Перинатол. 1981;5(2):155–62. [PubMed] [Google Scholar]
3. Мерфи Дж. Ф., О’Риордан Дж., Ньюкомб Р. Г., Коулз Э. С., Пирсон Дж. Ф. Связь уровня гемоглобина в первом и втором триместрах беременности с исходом беременности. Ланцет. 1986; 1 (8488): 992–5. [PubMed] [Google Scholar]
4. Chang SC, OBrien KO, Nathanson MS, Mancini J, Witter FR. Концентрация гемоглобина влияет на исход родов у беременных афроамериканских подростков. Дж Нутр. 2003; 133 (2 Приложение 1): 2348–55. [PubMed] [Google Scholar]
5. Huisman A, Aarnoudse JG. Повышение концентрации гемоглобина во 2-м триместре беременности при беременности, позднее осложнившейся артериальной гипертензией и задержкой роста. Ранние признаки уменьшения объема плазмы. Acta Obstet Gynecol Scand. 1986;65(6):605–8. [PubMed] [Google Scholar]
Ранние признаки уменьшения объема плазмы. Acta Obstet Gynecol Scand. 1986;65(6):605–8. [PubMed] [Google Scholar]
6. Stephansson O, Dickman PW, Johansson A, Cnattingius S. Концентрация материнского гемоглобина во время беременности и риск мертворождения. ДЖАМА. 2000;284(20):2611–7. [PubMed] [Google Scholar]
7. Cunningham FG, Leveno KJ, Bloom FL, Hauth JC, Wenstrom KD. В: Уильямс Акушерство. Гази Джахани Б., переводчик. Тегеран: Публикация Голбана; 2004. с. 884.с. 891. [Google Scholar]
8. Стоев С., Диков И., Иовчев С., Иванов С. Гемореологические показатели в прогнозе риска задержки развития плода при беременности с артериальной гипертензией. Акуш Гинеколь (София) 1996;35(4):23–4. [PubMed] [Google Scholar]
9. Уокер Х.К., Холл В.Д., Херст Дж.В. Клинические методы. 3-е изд. Бостон: Баттервортс; 1990. [Google Scholar]
10. Лу З.М., Гольденберг Р.Л., Кливер С.П., Каттер Г., Бланксон М. Связь между материнским гематокритом и исходом беременности. Акушерство Гинекол. 1991;77(2):190–4. [PubMed] [Google Scholar]
1991;77(2):190–4. [PubMed] [Google Scholar]
11. Ян Дж.М., Ван К.Г. Взаимосвязь между острым дистрессом плода и материнско-плацентарно-плодовым кровообращением при тяжелой преэклампсии. Acta Obstet Gynecol Scand. 1995;74(6):419–24. [PubMed] [Google Scholar]
12. Goodarzi M, Bashardoost N. Исследование взаимосвязи сывороточного ферритина и маточных сокращений у беременных обращаются в медицинские центры Исфахана. Иран J Nurs Акушерская рез. 2009;14(4):162–7. [Google Scholar]
13. Гударзи М., Яздан-Ник А., Башардост Н. Взаимосвязь уровня гематокрита в первом/третьем триместре беременности с массой тела при рождении и преэклампсией. Иран Дж. Нурс. 2008;21(54):41–9. [Google Scholar]
14. Ferguson SE, Smith GN, Salenieks ME, Windrim R, Walker MC. Преждевременный преждевременный разрыв плодных оболочек. Пищевые и социально-экономические факторы. Акушерство Гинекол. 2002;100(6):1250–6. [PubMed] [Академия Google]
15. Zhang Q Ananth CV, Li Z, Smulian JC. Материнская анемия и преждевременные роды: проспективное когортное исследование. Int J Эпидемиол. 2009;38(5):1380–9. [PubMed] [Google Scholar]
Материнская анемия и преждевременные роды: проспективное когортное исследование. Int J Эпидемиол. 2009;38(5):1380–9. [PubMed] [Google Scholar]
16. Amburgey OA, Ing E, Badger GJ, Bernstein IM. Концентрация материнского гемоглобина и ее связь с массой тела при рождении у новорожденных матерей с преэклампсией. J Matern Fetal Neonatal Med. 2009;22(9):740–4. [Бесплатная статья PMC] [PubMed] [Google Scholar]
17. Карафлахин Э., Джейхан С.Т., Гоктолга У., Кескин У., Бафлер С. Материнская анемия и перинатальный исход. Перинатальный журнал. 2007;15(3):127–30. [Академия Google]
18. Патра С., Пасрия С., Триведи С.С., Пури М. Материнские и перинатальные исходы у пациенток с тяжелой анемией во время беременности. Int J Gynaecol Obstet. 2005;91(2):164–5. [PubMed] [Google Scholar]
19. Creatsas G, Mastorakos G, Chrousos GP. Молодая женщина на пороге 21 века: гинекологические и репродуктивные проблемы здоровья и болезней. Нью-Йорк: Нью-Йоркская академия наук; 2000. [PubMed] [Google Scholar]
20. Yoo JH, Maeng HY, Sun YK, Kim YA, Park DW, Park TS, et al. Окислительный статус при железодефицитной анемии. Джей Клин Лаб Анал. 2009 г.;23(5):319–23. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Yoo JH, Maeng HY, Sun YK, Kim YA, Park DW, Park TS, et al. Окислительный статус при железодефицитной анемии. Джей Клин Лаб Анал. 2009 г.;23(5):319–23. [Бесплатная статья PMC] [PubMed] [Google Scholar]
21. Lu M, Lu JS. Материнское питание и младенческая смертность в контексте отношений [онлайн] 2005. Доступно по: URL: http://www.jointcenter.org/hpi/files/manual/IM-MaternalNutrition.LU.pdf/
22. Cunningham GF , Левено К.Дж., Блум С.Л., Хаут Дж., Роуз Д.Дж., Спонг В.Дж. В: Уильямс Акушерство. 23-е изд. Гази Джахани Б., переводчик. Тегеран: Публикация Голбана; 2010. с. 153. [Google Scholar]
23. Scanlon KS, Yip R, Schieve LA, Cogswell ME. Высокий и низкий уровень гемоглобина при беременности: дифференциальный риск преждевременных родов и малый для гестационного возраста. Акушерство Гинекол. 2000;96 (5 часть 1): 741–8. [PubMed] [Google Scholar]
24. von Tempelhoff GF, Heilmann L, Rudig L, Pollow K, Hommel G, Koscielny J. Средняя концентрация гемоглобина у матери во втором триместре и исход беременности: популяционное исследование.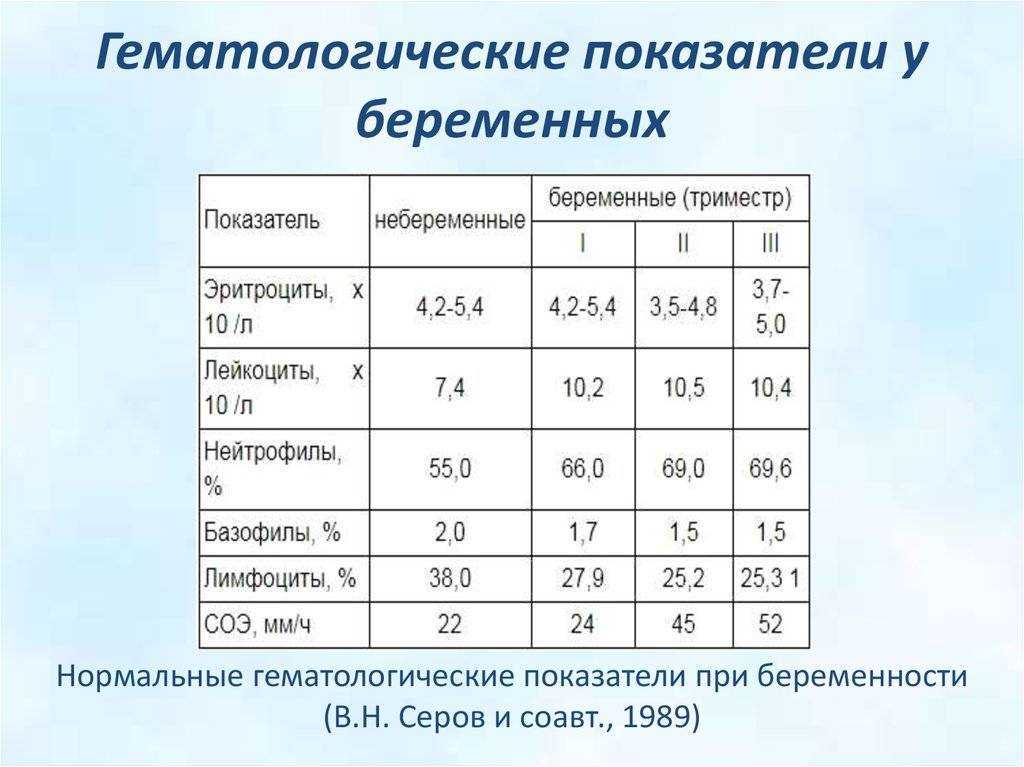 Клин Appl Thromb Hemost. 2008;14(1):19–28. [PubMed] [Google Scholar]
Клин Appl Thromb Hemost. 2008;14(1):19–28. [PubMed] [Google Scholar]
25. Chang CL, Yang JM, Wang KG. Какой материнский фактор может предсказать неблагоприятный перинатальный исход при тяжелой преэклампсии: исследование, основанное на допплеровской велосиметрии? Чжунхуа И Сюэ За Чжи (Тайбэй) 1995;56(6):404–10. [PubMed] [Google Scholar]
26. Steer PJ. Концентрация гемоглобина матери и масса тела при рождении. Am J Clin Nutr. 2000; 71 (5 Дополнение): 1285S–7S. [PubMed] [Google Scholar]
Анемия и беременность | Обучение пациентов
Во второй половине беременности ваше тело вырабатывает больше эритроцитов, чтобы обеспечить их достаточным количеством для вас и вашего ребенка. Каждый красный кровяной тельце использует железо в качестве своего ядра. Железо не может вырабатываться вашим телом и должно усваиваться из продуктов, которые вы едите.
Хотя железо содержится во многих продуктах, оно плохо усваивается, что затрудняет получение организмом достаточного количества железа для удовлетворения своих потребностей во время беременности. Когда в вашем рационе недостаточно железа, вы производите меньше эритроцитов, что называется анемией. Железодефицитная анемия очень распространена и легко поддается коррекции.
Когда в вашем рационе недостаточно железа, вы производите меньше эритроцитов, что называется анемией. Железодефицитная анемия очень распространена и легко поддается коррекции.
Ваше тело также нуждается в питательном веществе, называемом фолиевой кислотой, для создания здоровых клеток крови. Фолиевая кислота легко усваивается и содержится в большинстве зеленых овощей.
Причины анемии
- Плохое потребление продуктов, богатых железом и фолиевой кислотой
- Повышенное разрушение эритроцитов, которое может иногда происходить во время болезни
Признаки и симптомы анемии
Часто у женщин с анемией нет специфических симптомов. Если анемия тяжелая, вы можете чувствовать усталость и слабость.
Профилактика анемии
- Ешьте богатые железом продукты, такие как мясо, курица, рыба, яйца, сушеные бобы и обогащенные злаки. Форма железа в мясных продуктах, называемая гем, усваивается легче, чем железо в овощах. Если вы страдаете анемией и обычно едите мясо, увеличение количества потребляемого мяса — это самый простой способ увеличить поступление железа в организм.

- Ешьте продукты с высоким содержанием фолиевой кислоты, такие как сушеные бобы, темно-зеленые листовые овощи, зародыши пшеницы и апельсиновый сок.
- Ешьте продукты с высоким содержанием витамина С, такие как цитрусовые и свежие сырые овощи.
- При приготовлении пищи в чугунных кастрюлях количество железа в пище увеличивается на 80 процентов.
- Примите поливитаминно-минеральную таблетку для беременных, содержащую дополнительное количество фолиевой кислоты.
Продолжить чтение
Железосодержащие добавки
Поскольку трудно получить достаточное количество железа из пищи, вам может потребоваться прием железосодержащих добавок. Обычно в вашем витамине для беременных содержится достаточно железа, чтобы предотвратить анемию, но ваш лечащий врач может назначить дополнительную таблетку железа, если у вас анемия.
Если таблетка железа вызывает расстройство желудка, принимайте ее с небольшим количеством пищи.

 Серповидно-клеточные
Серповидно-клеточные 2015 г.
2015 г.