Порядок выдачи справки о постановке на учет в ранние сроки беременности \ Акты, образцы, формы, договоры \ КонсультантПлюс
- Главная
- Правовые ресурсы
- Подборки материалов
- Порядок выдачи справки о постановке на учет в ранние сроки беременности
Подборка наиболее важных документов по запросу Порядок выдачи справки о постановке на учет в ранние сроки беременности (нормативно–правовые акты, формы, статьи, консультации экспертов и многое другое).
- Пособие при постановке на учет в ранние сроки беременности:
- Выплаты беременным
- Пособие в ранние сроки беременности в 2019
- Пособия беременным
- Размер пособия при постановке на учет в ранние сроки беременности
- Справка о постановке на учет в ранние сроки беременности
- Показать все →
- Пособие при постановке на учет в ранние сроки беременности:
- Выплаты беременным
- Пособие в ранние сроки беременности в 2019
- Пособия беременным
- Размер пособия при постановке на учет в ранние сроки беременности
- Справка о постановке на учет в ранние сроки беременности
- Показать все →
Зарегистрируйтесь и получите пробный доступ
к системе КонсультантПлюс бесплатно на 2 дня
Постановление Четвертого арбитражного апелляционного суда от 27. 08.2020 N 04АП-3444/2020 по делу N А19-19795/2019
08.2020 N 04АП-3444/2020 по делу N А19-19795/2019
Требование: О признании незаконным решения о непринятии к зачету расходов на выплату страхового обеспечения по обязательному социальному страхованию.
Решение: Требование удовлетворено.Как правильно указывает суд первой инстанции, указание в справках, выданных медицинской организацией Александровой Н.А. о постановке на учет по беременности в строке12 недель, не свидетельствует о нарушении положений, установленных статьей 9 Федерального закона N 81-ФЗ и пунктом 19 Порядка, и не может свидетельствовать о соответствии срока беременности фактическому сроку беременности. Сам факт выдачи такой справки медицинским учреждением подтверждает постановку застрахованного лица на учет в ранние сроки беременности до 12 недель. Указанная позиция суда полностью согласуется с позицией Верховного Суда Российской Федерации, изложенной в Определении от 15.05.2017 N 302-КГ17-4354.
Зарегистрируйтесь и получите пробный доступ
к системе КонсультантПлюс бесплатно на 2 дня
Постановление Правительства РФ от 16. 12.2022 N 2330
12.2022 N 2330
«О порядке назначения и выплаты ежемесячного пособия в связи с рождением и воспитанием ребенка»
(вместе с «Правилами назначения и выплаты ежемесячного пособия в связи с рождением и воспитанием ребенка в части, не определенной Федеральным законом «О государственных пособиях гражданам, имеющим детей», «Перечнем документов (копий документов, сведений), необходимых для назначения ежемесячного пособия в связи с рождением и воспитанием ребенка»)30. В случае отсутствия у Фонда пенсионного и социального страхования Российской Федерации сведений о факте постановки беременной женщины на учет в медицинской организации в ранние сроки беременности, дате постановки заявителя на учет в медицинской организации в ранние сроки беременности, сроке беременности заявителя на момент постановки на учет в медицинской организации в ранние сроки беременности и сроке предполагаемой даты родов, а также сведений о медицинской организации, заключившей с Фондом пенсионного и социального страхования Российской Федерации договор об оплате услуг, оказанных женщине в период беременности, в соответствии с постановлением Правительства Российской Федерации от 31 декабря 2010 г. N 1233 «О порядке финансового обеспечения расходов на оплату медицинским организациям услуг, оказанных женщинам в период беременности (услуг по оказанию медицинской помощи и по оказанию правовой, психологической и медико-социальной помощи), услуг по медицинской помощи, оказанной женщинам и новорожденным в период родов и в послеродовой период, а также услуг по проведению профилактических медицинских осмотров ребенка в течение первого года жизни», орган, осуществляющий назначение и выплату ежемесячного пособия, направляет запрос, в том числе в электронной форме, в медицинскую организацию, указанную в заявлении о назначении ежемесячного пособия, о наличии указанных сведений, а также при необходимости о наличии сведений о посещении женщиной медицинской организации, родоразрешении, прерывании беременности.
N 1233 «О порядке финансового обеспечения расходов на оплату медицинским организациям услуг, оказанных женщинам в период беременности (услуг по оказанию медицинской помощи и по оказанию правовой, психологической и медико-социальной помощи), услуг по медицинской помощи, оказанной женщинам и новорожденным в период родов и в послеродовой период, а также услуг по проведению профилактических медицинских осмотров ребенка в течение первого года жизни», орган, осуществляющий назначение и выплату ежемесячного пособия, направляет запрос, в том числе в электронной форме, в медицинскую организацию, указанную в заявлении о назначении ежемесячного пособия, о наличии указанных сведений, а также при необходимости о наличии сведений о посещении женщиной медицинской организации, родоразрешении, прерывании беременности.
С 2023 года увеличится пособие для беременных
- org/ListItem»>
›
- ›
- С 2023 года увеличится пособие для беременных
В 2023 году пособия женщинам, вставшим на учет в ранние сроки беременности, будут рассчитываться по-новому: для ряда получателей размер пособия увеличится вдвое.
Напомним, беременные женщины могут рассчитывать на ежемесячное пособие при одновременном соблюдении двух условий:
- постановка на учет в женскую консультацию до 12 недель беременности;
- среднедушевой доход семьи не достигает регионального прожиточного минимума.
Для справки: получать пособие можно не раньше 6 недель беременности.
Сегодня размер пособия составляет 50% от величины прожиточного минимума, установленного на душу населения в регионе проживания беременной.
С 1 января 2023 года будет применяться дифференцированный подход – в зависимости от дохода конкретной семьи.
Так, если после выплаты пособия в размере половины прожиточного минимума, среднедушевой доход семьи не достигнет установленной величины (прожиточный минимум на душу населения), пособие будет увеличено до 75%. Если и после этого доход семьи останется ниже минимального – до 100%.
Внимание: у женщин, оформивших пособие до 01.01.2023, будет право выбрать, получать его по старым правилам или по новым. Остальные смогут получать пособие только по новым правилам.
Подробнее о выплатах беременным женщинам:
Статья по теме:
Пособия беременным в 2022 году
Будущие матери имеют право на целый ряд пособий от государства. Субсидии положены не только работающим, но и тем женщинам, которые в силу разных причин работы не имеют. Мы рассмотрим, какие выплаты полагаются беременным женщинам, в том числе и безработным.
Подробнее
Мы рассмотрим, какие выплаты полагаются беременным женщинам, в том числе и безработным.
Подробнее
Специализация: Уголовное право, уголовный процесс, административное право, финансовое право, таможенное право
16-летний опыт работы следователем органов внутренних дел, в настоящее время — преподаватель кафедры уголовно-правовых дисциплин в высшем и средне-специальном учебных заведениях г. Челябинска.
Посмотрите другие статьи и образцы документов раздела: Льготы и пособия
Сертификация — Ассоциация выкидышей
Для некоторых родителей печаль о потере беременности до 24 недель усугубляется тем фактом, что нет документов, подтверждающих потерю их ребенка. Мы рекомендуем, чтобы трасты NHS и советы по здравоохранению создали и предложили какую-либо форму сертификации для родителей, которые хотели бы этого.
Исходная информация
Законы Англии и Уэльса, Шотландии и Северной Ирландии требуют, чтобы рождение мертвого ребенка после 24 недель беременности регистрировалось как мертворождение. Ребенок, родившийся до или после 24 недель беременности, который проявляет признаки жизни, но впоследствии умирает в течение 28 дней, регистрируется как неонатальная смерть. Регистрация осуществляется в местном ЗАГСе в этой стране.
Но многие родители, потерявшие ребенка до 24 недель беременности, также приветствовали бы какую-либо форму сертификации. Это признак их утраты и может принести некоторое утешение в трудную минуту.
Я родила ребенка (узнаваемого) в больнице в 11 недель, и больница была достаточно любезна, чтобы выдать нам сертификат. Для нас очень много значило то, что мы смогли получить это как доказательство существования нашего ребенка и «трудов», через которые я только что прошла.
В Руководстве по эффективной практике Регистрация мертворождений и сертификация потери беременности до 24 недель беременности , опубликованная в 2005 г. , Королевский колледж акушеров и гинекологов отмечает:
, Королевский колледж акушеров и гинекологов отмечает:
Доверительные фонды NHS поощряются к разработке системы памятной сертификации плодов в больницах. которые не классифицируются как мертворождения. Это предоставит женщинам или парам справку о невынашивании беременности до 24 недель беременности.
Однако не все женщины или пары захотят получить эту справку после потери беременности.
Для меня это было бы слишком болезненным напоминанием о том, что я потерял.
Рекомендация
Ассоциация выкидышей рекомендует, чтобы всем женщинам, пережившим прерывание беременности до 24 недель беременности, была предложена та или иная форма сертификации, признавая при этом, что некоторые не захотят ее принимать. Некоторым родителям может показаться, что это неуместно, усиливает их страдания или вызывает чувство вины.
Следует отметить, что этот документ не будет иметь юридической силы, и его положение не может быть применено ни к какой больнице, ни к какому-либо пациенту. Однако это дало бы возможность повысить качество ухода за женщинами, потерявшими ребенка до достижения юридически признанного возраста жизнеспособности.
Однако это дало бы возможность повысить качество ухода за женщинами, потерявшими ребенка до достижения юридически признанного возраста жизнеспособности.
Примечания по созданию сертификатов
При разработке сертификата или сертификатов необходимо учитывать несколько моментов: вам может понадобиться несколько сертификатов.
КонсультацияВо всех случаях мы рекомендуем вам привлекать пациентов или группы пациентов, чтобы получить перекрестное мнение от людей, для которых это может быть важно. Может быть очень полезно поделиться идеями с коллегами на вашем рабочем месте и/или в другом месте. Используйте идеи и отзывы, чтобы направлять процесс проектирования — и помните, что вы, вероятно, услышите разные мнения и вам нужно будет найти компромисс.
Формулировка Язык важен, особенно во время повышенной чувствительности. Выражения или фразы, которые некоторые люди находят утешительными, такие как «Рожденный спать», могут раздражать других. Взгляните на примеры M.A.
Взгляните на примеры M.A.
Было бы разумно избегать ссылок на определенные религии или верования. Родители всегда могут запросить что-то более конкретное у священника своей веры и/или у капеллана больницы.
Возможно, вы захотите использовать разные формулировки для разных обстоятельств, таких как срок беременности или, возможно, причина потери (выкидыш, внематочная беременность, аборт).
ДизайнМы рекомендуем, чтобы любой документ был изготовлен на бумаге или карточке хорошего качества или в форме заметки. Если на нем указаны название, адрес и логотип больницы, треста, департамента здравоохранения или хирургического отделения, это может добавить ощущение официальности.
Возможно, вы захотите подумать об использовании изображений. Как и в случае с формулировками, то, что кажется абсолютно правильным для одного человека, может быть анафемой для другого. Возможно, лучше всего использовать изображение цветка — например, колокольчиков, незабудок или трехцветной виолы, также известной как Heartsease.
Не стесняйтесь обращаться к нам в Ассоциацию выкидышей, если вам нужна обратная связь.
Вы также можете прочитать наши комментарии к недавним сообщениям прессы о регистрации убытков до 24 недель.
Почему беременные женщины опаздывают на первую дородовую консультацию в Камеруне? | Материнское здоровье, неонатология и перинатология
- Научная статья
- Открытый доступ
- Опубликовано:
- Paul Nkemtendong Tolefac 1,2 ,
- Грегори Эди Хэлле-Экан 2,3 ,
- CARLSE NDIP AGBOR ,
- CARLSON BARBSO &
- …
- Пьер Мари Тебе 1
Материнское здоровье, неонатология и перинатология том 3 , номер статьи: 29 (2017) Процитировать эту статью
8930 доступов
29 цитирований
Сведения о показателях
Abstract
История вопроса
Раннее начало дородового наблюдения является важным компонентом услуг по улучшению здоровья матерей и новорожденных. Камерунское демографическое и медицинское обследование, проведенное в 2011 году, показало, что только 34% беременных женщин обращаются за дородовой помощью в первом триместре. Однако подробное исследование по выявлению факторов, связанных с поздним началом лечения, в Камеруне не проводилось. Цель этого исследования состояла в том, чтобы оценить распространенность поздней регистрации первого посещения ДРП среди посещаемости первого ДРП и детерминанты позднего первого посещения ДРП в больнице общего профиля Дуалы.
Камерунское демографическое и медицинское обследование, проведенное в 2011 году, показало, что только 34% беременных женщин обращаются за дородовой помощью в первом триместре. Однако подробное исследование по выявлению факторов, связанных с поздним началом лечения, в Камеруне не проводилось. Цель этого исследования состояла в том, чтобы оценить распространенность поздней регистрации первого посещения ДРП среди посещаемости первого ДРП и детерминанты позднего первого посещения ДРП в больнице общего профиля Дуалы.
Методы
Это было поперечное аналитическое исследование в течение 5 месяцев в больнице общего профиля Дуалы. Субъектами исследования были беременные женщины, впервые обратившиеся в лечебное учреждение во время исходной беременности. Данные были собраны с помощью предварительно протестированного вопросника. Был проведен логистический регрессионный анализ для выявления факторов, связанных с поздним первым ANC, с уровнем значимости, установленным на уровне 0,05.
Результаты
Всего в исследовании приняли участие 293 женщины; 129(44,0%) из них пришли на свое первое посещение ДРП поздно, после 12 недель беременности. Наиболее частыми причинами опоздания на первую ДРП были финансовые трудности (34,5%, 45) и большое расстояние до больницы (34,5%, 45). Факторами, связанными с поздним началом первой ДРП после логистической регрессии, были: размер семьи более 4 человек (ОШ = 2, 95% ДИ = 1,25–3,19, значение p = 0,004), большое расстояние до больницы (ОШ = 1,84, 95). % ДИ = 1,1–3,07, значение p = 0,02) и низкий уровень месячного дохода менее 200 долларов США (OR = 3,2, 95% ДИ = 1,33–3,54, значение p = 0,002).
Заключение
Около половины беременных женщин не начинают ДРП в начале первого триместра в основном из-за большого размера семьи, низкого ежемесячного дохода и большого расстояния до больницы.
Справочная информация
Уровень материнской смертности (КМС) во всем мире снизился почти на 44 % за последние 25 лет и составил примерно 216 случаев материнской смертности на 100 000 живорождений в 2015 году. На развивающиеся регионы пришлось примерно 99 % (302 000) этого показателя. расчетная глобальная материнская смертность в 2015 г., при этом только на страны Африки к югу от Сахары приходится примерно 66% (201 000). В этом отчете за 2015 год MMR оценивается в Камеруне на уровне 59.6 материнских смертей на 100 000 живорождений [1, 2]. В 2015 году страны достигли и выдвинули ряд целей, известных как цели устойчивого развития (ЦУР). ЦУР 3 призывает к ускорению текущего прогресса, чтобы к 2030 году достичь глобальной КМС 70 материнских смертей на 100 000 живорождений [3]. Это глобальное снижение MMR и положительный исход беременности могут быть достигнуты только в том случае, если помощь, предлагаемая женщинам во время беременности, улучшится, и они начнут дородовую помощь (ANC) достаточно рано [4, 5]. Дородовой уход относится к уходу, который предоставляется будущей матери с момента подтверждения беременности до начала родов. Такой уход позволяет способствовать положительному исходу беременности.
На развивающиеся регионы пришлось примерно 99 % (302 000) этого показателя. расчетная глобальная материнская смертность в 2015 г., при этом только на страны Африки к югу от Сахары приходится примерно 66% (201 000). В этом отчете за 2015 год MMR оценивается в Камеруне на уровне 59.6 материнских смертей на 100 000 живорождений [1, 2]. В 2015 году страны достигли и выдвинули ряд целей, известных как цели устойчивого развития (ЦУР). ЦУР 3 призывает к ускорению текущего прогресса, чтобы к 2030 году достичь глобальной КМС 70 материнских смертей на 100 000 живорождений [3]. Это глобальное снижение MMR и положительный исход беременности могут быть достигнуты только в том случае, если помощь, предлагаемая женщинам во время беременности, улучшится, и они начнут дородовую помощь (ANC) достаточно рано [4, 5]. Дородовой уход относится к уходу, который предоставляется будущей матери с момента подтверждения беременности до начала родов. Такой уход позволяет способствовать положительному исходу беременности. Компоненты ANC включают: идентификацию риска; профилактика и лечение связанных с беременностью или сопутствующих заболеваний; санитарное просвещение и укрепление здоровья [4]. Недавно, в 2016 г., ВОЗ рекомендует как минимум восемь контактов в рамках ДРП во время беременности, причем первый контакт должен быть осуществлен до 12-й недели беременности [4, 6]. Планирование безопасных родов является неотъемлемой частью ДРП.
Компоненты ANC включают: идентификацию риска; профилактика и лечение связанных с беременностью или сопутствующих заболеваний; санитарное просвещение и укрепление здоровья [4]. Недавно, в 2016 г., ВОЗ рекомендует как минимум восемь контактов в рамках ДРП во время беременности, причем первый контакт должен быть осуществлен до 12-й недели беременности [4, 6]. Планирование безопасных родов является неотъемлемой частью ДРП.
По данным ВОЗ, ранняя ДРП относится к началу дородовой помощи как можно раньше после подтверждения беременности и/или в течение первых 12 недель беременности, тогда как поздняя ДРП – это начало ДРП после 12 недель беременности [4]. Раннее начало дородовой помощи играет важную роль в выявлении и лечении некоторых осложнений беременности и создает хорошую основу для надлежащего ведения во время родов и после родов. Несвоевременное обращение за дородовой помощью приводит к возможным осложнениям во время беременности, родов и послеродового периода и, следовательно, к увеличению MMR [6, 7]. Существующие данные из большинства развивающихся стран указывают на то, что лишь немногие женщины обращаются за услугами ДРП на ранних сроках беременности [8,9].,10,11]. Позднее начало ДРП было связано с: образованием матери, безработицей, отсутствием знаний или неправильным представлением о ценности/цели дородовой помощи, семейным положением, социально-экономическим статусом, финансовыми ограничениями [10]. Частота ранних посещений ДРП в Камеруне низкая, о чем свидетельствует отчет Медико-демографического обследования (DHS) в 2011 г., согласно которому только 34% беременных женщин обращались за медицинской помощью в течение первого триместра [12]. Халле и др. сообщили об аналогичной распространенности 27,2% в медицинском центре в Буэа [13]. Таким образом, эти результаты показывают, что позднее начало посещения ДРП является серьезной проблемой общественного здравоохранения в Камеруне. Насколько нам известно, не проводилось никаких исследований для выявления детерминант позднего первого бронирования ДРП в Камеруне.
Существующие данные из большинства развивающихся стран указывают на то, что лишь немногие женщины обращаются за услугами ДРП на ранних сроках беременности [8,9].,10,11]. Позднее начало ДРП было связано с: образованием матери, безработицей, отсутствием знаний или неправильным представлением о ценности/цели дородовой помощи, семейным положением, социально-экономическим статусом, финансовыми ограничениями [10]. Частота ранних посещений ДРП в Камеруне низкая, о чем свидетельствует отчет Медико-демографического обследования (DHS) в 2011 г., согласно которому только 34% беременных женщин обращались за медицинской помощью в течение первого триместра [12]. Халле и др. сообщили об аналогичной распространенности 27,2% в медицинском центре в Буэа [13]. Таким образом, эти результаты показывают, что позднее начало посещения ДРП является серьезной проблемой общественного здравоохранения в Камеруне. Насколько нам известно, не проводилось никаких исследований для выявления детерминант позднего первого бронирования ДРП в Камеруне. Это исследование направлено на определение распространенности и детерминант позднего начала ДРП среди дежурных по ДРП, впервые обратившихся в больницу общего профиля Дуалы (DGH).
Это исследование направлено на определение распространенности и детерминант позднего начала ДРП среди дежурных по ДРП, впервые обратившихся в больницу общего профиля Дуалы (DGH).
Методы
Дизайн и условия исследования
Это перекрестное аналитическое исследование, проведенное в период с января по май 2017 года в больнице общего профиля Дуалы (DGH), Камерун. DGH — это университетская учебная больница третичного уровня, расположенная в экономической столице Камеруна, Дуала. Это одна из самых быстрорастущих больниц в субрегионе Центральной Африки. В этой больнице есть служба акушерства и гинекологии. Эта служба управляет амбулаторной клиникой дородовой помощи (АНП) с командой, состоящей из семи акушеров и гинекологов. Клиника ANC принимает пациентов из Дуалы и ее окрестностей, в том числе направленных из других больниц.
Участники
Все давшие согласие участницы, явившиеся на первое посещение ДРП с подтвержденной беременностью, были последовательно набраны, независимо от гестационного возраста. Участницы, чей гестационный возраст не удалось определить, и те, кто отказался дать свое информированное согласие, были исключены из исследования.
Участницы, чей гестационный возраст не удалось определить, и те, кто отказался дать свое информированное согласие, были исключены из исследования.
Переменные
Данные были собраны с использованием структурированного вопросника, который был разработан на основе инструмента сбора данных Камерунского демографического и медицинского обследования (DHS) и другой соответствующей литературы. Анкета была сначала разработана на английском языке, а затем переведена на французский язык. Собранная информация включала социально-демографическое происхождение матерей (например, возраст, семейное положение, уровень образования, удаленность от больницы, уровень дохода и профессиональный акушерский анамнез (статус беременности, паритет, срок беременности) и причины позднего обращения. После сбора , данные были введены в эпиданные, а затем экспортированы в SPSS версии 20.0 для анализа.
Размер выборки и выборка
Минимальный размер выборки был рассчитан с использованием формулы Лоренца [14] и распространенности женщин, которые начали ДРП поздно после 12 недель в Камеруне, на уровне 66% в соответствии с DHS Камеруна 2011 года [12], этот минимум размер выборки оценивался в 345 участников. В этом индексном исследовании, описанном в настоящем документе, использовался последовательный и удобный метод недостоверной выборки, при котором были набраны все беременные женщины, обратившиеся за первой дородовой помощью.
В этом индексном исследовании, описанном в настоящем документе, использовался последовательный и удобный метод недостоверной выборки, при котором были набраны все беременные женщины, обратившиеся за первой дородовой помощью.
Статистические методы
Эти данные были проанализированы с использованием SPSS версии 20.0. Непрерывные переменные были представлены в виде средних значений и стандартных отклонений, а категориальные переменные — в виде частот и процентов. Была определена доля поздних первых обращений в ДРП, и был рассчитан 95% доверительный интервал основной переменной результата, чтобы показать степень позднего начала посещения ДРП в точке отсечения 12 недель. Связь независимых переменных с поздним началом ANC была исследована путем расчета отношения шансов. Девять переменных были исследованы независимо друг от друга с использованием двумерного анализа.
Этические соображения
Этическое и административное одобрение было получено от больницы общего профиля Дуалы. От всех лиц, принимавших участие в исследовании, было получено письменное информированное согласие.
От всех лиц, принимавших участие в исследовании, было получено письменное информированное согласие.
Результаты
Мы обратились к 308 женщинам во время их бронирования ANC. Пятнадцать женщин были исключены, как показано на блок-схеме набора на рис. 1 ниже. В конце концов, мы выбрали для исследования 293 женщины. Средний срок беременности при бронировании составлял 14 недель ± 1,2 недели. В то время как в Таблице 1 показаны исходные характеристики женщин, посещающих ДРП в этой больнице, в Таблице 2 показаны причины, по которым эти женщины часто объявляли о позднем начале ДРП.
Рис. 1Блок-схема, показывающая набор участников
Полноразмерное изображение
Таблица 1 Исходные характеристики исследуемой популяцииПолноразмерная таблица
Таблица 2 Причины поздней первой ДРП у 129 участников, начавших запись ДРП через 12 недельПолноразмерная таблица
Детерминанты позднего первого ДРП
Как показано в Таблице 3, детерминанты позднего первого ДРП включали: размер семьи более 4 (OR = 2, 95% ДИ = 1,25–3,19, p value = 0,004), большое расстояние до больницы (OR = 1,84, 95% CI = 1,1–3,07, p value = 0,02) и низкий уровень месячного дохода менее 200 долларов США (OR = 3,2, 95% ДИ = 1,33–3,54, p значение = 0,002).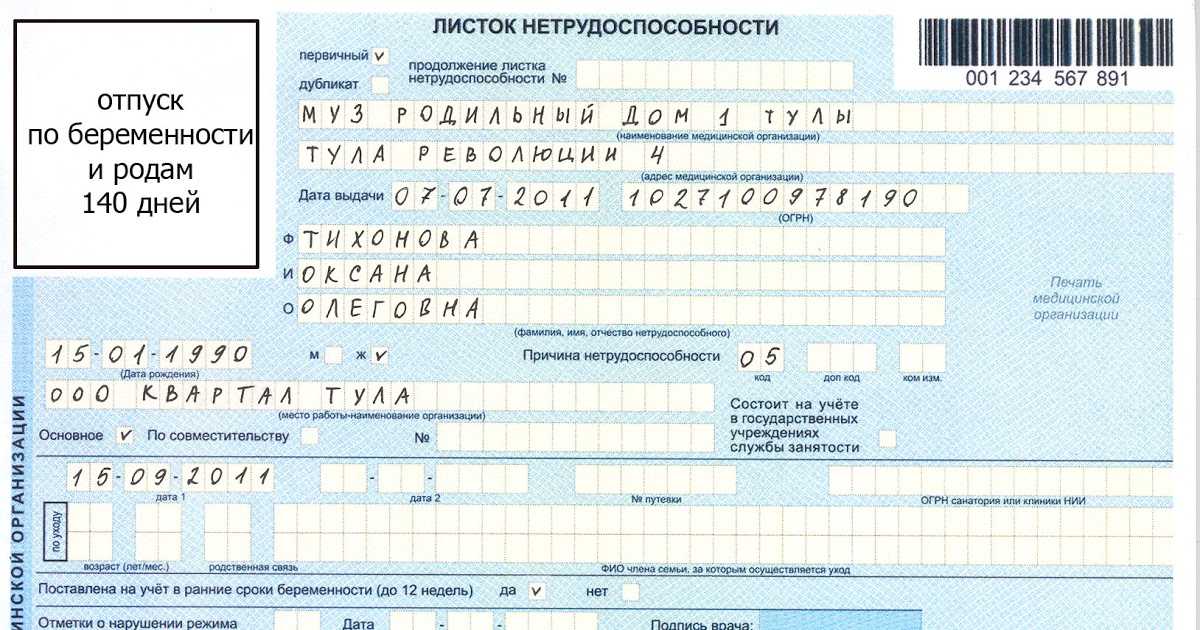
 Очень высокая распространенность 73%, полученная Halle et al. [13] также можно объяснить тем фактом, что их распространенность в 73% была получена среди всех дежурных по ДРП, тогда как наша была только среди первых дежурных ДРП. Результаты также отличаются от отчета DHS Камеруна за 2011 г., где процент беременных женщин, начавших первую ДРП в первом триместре, составил 34% по сравнению с 66%, начавших первую ДРП поздно [12]. Это можно объяснить пятилетней разницей во времени между двумя исследованиями и, следовательно, возможным улучшением. Результаты аналогичны результатам, полученным недавно в 2016 и 2017 годах авторами в других странах Африки к югу от Сахары, где распространенность позднего первого ДНР колеблется от 42 до 56% [6, 15, 16].
Очень высокая распространенность 73%, полученная Halle et al. [13] также можно объяснить тем фактом, что их распространенность в 73% была получена среди всех дежурных по ДРП, тогда как наша была только среди первых дежурных ДРП. Результаты также отличаются от отчета DHS Камеруна за 2011 г., где процент беременных женщин, начавших первую ДРП в первом триместре, составил 34% по сравнению с 66%, начавших первую ДРП поздно [12]. Это можно объяснить пятилетней разницей во времени между двумя исследованиями и, следовательно, возможным улучшением. Результаты аналогичны результатам, полученным недавно в 2016 и 2017 годах авторами в других странах Африки к югу от Сахары, где распространенность позднего первого ДНР колеблется от 42 до 56% [6, 15, 16]. Для поздней дородовой записи выдвигались различные причины, включая финансовые трудности, большие расстояния до больницы и напряженный график, причем наиболее распространенной причиной были финансовые трудности (34,5%) и плотный график (34,5%). Эти причины аналогичны исследованиям, проведенным в 2010 и 2017 годах в Нигерии и Эфиопии соответственно, где финансовые ограничения были среди наиболее распространенных причин позднего первого ДРП [11, 16]. Другие причины, отмеченные в других сериях, но не обнаруженные в нашем исследовании, включали такие причины, как начало ДРП в другом месте [9].]. Средний гестационный возраст при первом посещении ДРП, составляющий 14 ± 1,2 недель, означает, что большинство женщин поздно обращаются за первым ДРП. Принимая во внимание, что первичная регистрация ДРП очень важна для локализации беременности, скрининга распространенных аномалий и предотвращения дефектов нервной трубки с помощью фолиевой кислоты, эти незначительные аномалии могут быть пропущены, поскольку средний гестационный возраст поступления находится после периода окна 8–8 лет. 12 недель. Этот средний срок беременности аналогичен 15,9 ± 3,7 недели и 17 ± 5,3 недели, полученным Girum et al. и Ш и др. соответственно [6, 17].
Эти причины аналогичны исследованиям, проведенным в 2010 и 2017 годах в Нигерии и Эфиопии соответственно, где финансовые ограничения были среди наиболее распространенных причин позднего первого ДРП [11, 16]. Другие причины, отмеченные в других сериях, но не обнаруженные в нашем исследовании, включали такие причины, как начало ДРП в другом месте [9].]. Средний гестационный возраст при первом посещении ДРП, составляющий 14 ± 1,2 недель, означает, что большинство женщин поздно обращаются за первым ДРП. Принимая во внимание, что первичная регистрация ДРП очень важна для локализации беременности, скрининга распространенных аномалий и предотвращения дефектов нервной трубки с помощью фолиевой кислоты, эти незначительные аномалии могут быть пропущены, поскольку средний гестационный возраст поступления находится после периода окна 8–8 лет. 12 недель. Этот средний срок беременности аналогичен 15,9 ± 3,7 недели и 17 ± 5,3 недели, полученным Girum et al. и Ш и др. соответственно [6, 17].
Вероятность позднего начала ДРП была примерно в 2 раза выше, если участник жил на расстоянии более 10 км от больницы. Это означает, что чем дальше пациент живет от больницы, тем выше вероятность того, что пациент поздно начнет первую ДРП. Это означает, что пациенты в сельской местности, которые с большей вероятностью будут преодолевать большие расстояния, прежде чем попасть в больницу, в большинстве случаев будут опаздывать на первую ДРП. Недавние исследования в Африке к югу от Сахары ранее показали, что шансы опоздать на первую ДРП были в 2–5 раз выше, если пациент прибыл из сельской местности [6, 8, 18]. Кроме того, вероятность опоздания на первое ДРП была в два раза больше, если размер семьи был больше или равен 4 человекам. Это означает, что по мере того, как размер дома увеличивается, вероятность раннего посещения ДРП падает. Это можно объяснить финансовыми ограничениями, которые увеличиваются по мере увеличения размера семьи. Ранее это было продемонстрировано в этом исследовании, поскольку примерно треть тех, кто опоздал, были связаны с финансовыми трудностями. Недавние исследования в Африке к югу от Сахары продемонстрировали аналогичные результаты, где шансы были в 2–4 раза выше, если размер семьи был 3–5 [6, 8, 18].
Это означает, что чем дальше пациент живет от больницы, тем выше вероятность того, что пациент поздно начнет первую ДРП. Это означает, что пациенты в сельской местности, которые с большей вероятностью будут преодолевать большие расстояния, прежде чем попасть в больницу, в большинстве случаев будут опаздывать на первую ДРП. Недавние исследования в Африке к югу от Сахары ранее показали, что шансы опоздать на первую ДРП были в 2–5 раз выше, если пациент прибыл из сельской местности [6, 8, 18]. Кроме того, вероятность опоздания на первое ДРП была в два раза больше, если размер семьи был больше или равен 4 человекам. Это означает, что по мере того, как размер дома увеличивается, вероятность раннего посещения ДРП падает. Это можно объяснить финансовыми ограничениями, которые увеличиваются по мере увеличения размера семьи. Ранее это было продемонстрировано в этом исследовании, поскольку примерно треть тех, кто опоздал, были связаны с финансовыми трудностями. Недавние исследования в Африке к югу от Сахары продемонстрировали аналогичные результаты, где шансы были в 2–4 раза выше, если размер семьи был 3–5 [6, 8, 18]. Вероятность позднего начала первой ДРП была в 3 раза выше, если женщина имела ежемесячный доход менее 200 долларов США. 200 долларов США составляют около 100 000 франков, что является минимальной суммой денег, необходимой для регистрации ДРП и первоначальных пренатальных обследований. Это значение намного превышает минимальную заработную плату в Камеруне, составляющую 28 000 франков в месяц. Это означает, что большинство людей, чья заработная плата в Камеруне намного превышает минимальную заработную плату, могут по-прежнему поздно начинать ДРП. Это также подтверждается тем фактом, что в настоящем исследовании около трети тех, кто явился с опозданием, имели финансовые трудности. Это похоже на исследования, полученные ранее в Эфиопии Girum et al. [6] и Gebremeskel et al. [8], где месячный низкий уровень дохода был значимо связан с поздним началом первого ДРП [6, 8].
Вероятность позднего начала первой ДРП была в 3 раза выше, если женщина имела ежемесячный доход менее 200 долларов США. 200 долларов США составляют около 100 000 франков, что является минимальной суммой денег, необходимой для регистрации ДРП и первоначальных пренатальных обследований. Это значение намного превышает минимальную заработную плату в Камеруне, составляющую 28 000 франков в месяц. Это означает, что большинство людей, чья заработная плата в Камеруне намного превышает минимальную заработную плату, могут по-прежнему поздно начинать ДРП. Это также подтверждается тем фактом, что в настоящем исследовании около трети тех, кто явился с опозданием, имели финансовые трудности. Это похоже на исследования, полученные ранее в Эфиопии Girum et al. [6] и Gebremeskel et al. [8], где месячный низкий уровень дохода был значимо связан с поздним началом первого ДРП [6, 8].
Несмотря на то, что в этом исследовании были сделаны важные выводы в отношении поздней регистрации на первое посещение ДРП, здесь следует упомянуть определенные ограничения. Из-за перекрестного характера исследования временные отношения установить не удалось. Другая проблема заключалась в том, что беременные женщины, посещавшие ДРП в частных медицинских учреждениях и проживающие в сельской местности, не были включены в исследование. Кроме того, срок беременности определялся на основании сообщений женщин об их последней менструации. Кроме того, наш небольшой размер выборки и одноцентровое исследование ограничивают его применение. Поэтому мы рекомендуем провести более крупное многоцентровое когортное исследование, чтобы лучше описать детерминанты позднего первого обращения в ДРП.
Из-за перекрестного характера исследования временные отношения установить не удалось. Другая проблема заключалась в том, что беременные женщины, посещавшие ДРП в частных медицинских учреждениях и проживающие в сельской местности, не были включены в исследование. Кроме того, срок беременности определялся на основании сообщений женщин об их последней менструации. Кроме того, наш небольшой размер выборки и одноцентровое исследование ограничивают его применение. Поэтому мы рекомендуем провести более крупное многоцентровое когортное исследование, чтобы лучше описать детерминанты позднего первого обращения в ДРП.
Заключение
Исследование показало, что почти половина женщин начинает свою первую запись на ДРП позже рекомендованного ВОЗ времени. Финансовые ограничения и большие расстояния до больницы были основными причинами, выдвинутыми примерно третью тех, кто поздно обратился во время первой ДРП. Отъезд на расстояние более 10 км от больницы, наличие семьи, превышающей или равной 4 человекам, и более низкий ежемесячный доход менее 200 долларов США были факторами, в значительной степени связанными с поздним первым обращением за дородовой помощью. Поэтому решение проблемы и расширение прав и возможностей женщин посредством повышения экономического потенциала и эффективного планирования семьи являются важными мерами по решению этой проблемы.
Поэтому решение проблемы и расширение прав и возможностей женщин посредством повышения экономического потенциала и эффективного планирования семьи являются важными мерами по решению этой проблемы.
Сокращения
- ANC:
Дородовая помощь
- DGH:
Больница общего профиля Дуалы
- ММР:
Ссылки
Всемирная организация здравоохранения, ЮНИСЕФ, Организация Объединенных Наций, Департамент по экономическим и социальным вопросам, Отдел народонаселения, Всемирный банк. Тенденции материнской смертности: 19с 90 до 2015 г.: оценки ВОЗ, ЮНИСЕФ, ЮНФПА, Группы Всемирного банка и Отдела народонаселения ООН [Интернет]. 2015 [цитировано 18 июня 2017 г.
 ]. Доступно по адресу: http://www.who.int/reproductivehealth/publications/monitoring/maternal-mortality-2015/en/.
]. Доступно по адресу: http://www.who.int/reproductivehealth/publications/monitoring/maternal-mortality-2015/en/.Alkema L, Chou D, Hogan D, Zhang S, Moller AB, Gemmill A, et al. Глобальный, региональный и национальный уровни и тенденции материнской смертности в период с 1990 по 2015 год со сценарными прогнозами до 2030 года: систематический анализ межведомственной группы ООН по оценке материнской смертности. Ланцет. 2016;387(10017):462–74.
Артикул пабмед Google Scholar
Нино ФС. Цели устойчивого развития — Организация Объединенных Наций [Интернет]. Устойчивое развитие Организации Объединенных Наций. [цитировано 22 ноября 2016 г.]. Доступно по адресу: http://www.un.org/sustainabledevelopment/sustainable-development-goals/.
Всемирная организация здравоохранения, редактор. Рекомендации ВОЗ по дородовому наблюдению для положительного опыта беременности.
 Женева: Всемирная организация здравоохранения; 2016. с. 152.
Женева: Всемирная организация здравоохранения; 2016. с. 152.Google Scholar
Толефак П.Н., Тамамбанг РФ, Ейка Э., Мбуагбау Л., Эгбе Т.О. Десятилетний анализ мертворождений в больнице третичного уровня в Африке к югу от Сахары: исследование случай-контроль. Заметки об исследованиях BMC. 2017;10(1). doi: 10.1186/s13104-017-2787-2.
Гирум Т. Оценка сроков первого посещения дородовой помощи и сопутствующих факторов среди беременных женщин, посещающих дородовую помощь в государственных учреждениях здравоохранения города Дилла, Южная Эфиопия. Альтерн Интегр Мед 5:220. дои: 10.4172/2327-5162.1000220.
Carroli G, Rooney C, Villar J. Насколько эффективна дородовая помощь в предотвращении материнской смертности и серьезных заболеваний? Обзор доказательств. Педиатр Перинат Эпидемиол. 2001; 15:1–42.
Артикул пабмед Google Scholar
Кисууле И., Кайе Д.К., Наджука Ф., Сематимба С.К., Аринда А., Накитенде Г. и др. Сроки и причины опоздания беременных женщин на первое посещение дородовой помощи в больнице Мулаго, Кампала, Уганда. BMC Беременность Роды. 2013;13:121.
Артикул пабмед ПабМед Центральный Google Scholar
Гудаю Т.В., Волдейоханнес С.М., Абдо А.А. Сроки и факторы, связанные с обращением за первой дородовой помощью среди беременных женщин г. Гондэр; северо-запад Эфиопии. BMC Беременность Роды. 2014;14:287.
Артикул пабмед ПабМед Центральный Google Scholar
«>Национальный статистический институт. Enquête Démographique et de Santé et à Indicateurs Multiples (EDS-MICS) 2011 [Интернет]. Яунде, Камерун; 2011 [цитировано 20 июня 2017 г.]. Доступно по адресу: http://dhsprogram.com/pubs/pdf/FR260/FR260.pdf.
Halle-Ekane GE, Obinchemti TE, J-LN N, Mokube NM, Njie MM, Njamen TN, et al. Оценка содержания и использования услуг дородового ухода в сельской общине в Камеруне: перекрестное исследование. Откройте J Obstet Gynecol. 2014;04(14):846.
Артикул Google Scholar
Eng J. Оценка размера выборки: сколько человек следует обследовать? Радиология.
 2003;227(2):309–13.
2003;227(2):309–13.Артикул пабмед Google Scholar
Aung TZ, Oo WM, Khaing W, Lwin N, Dar HT. Позднее начало дородовой помощи и ее детерминанты: стационарное перекрестное исследование. Int J Community Med Public Heal. 2017;3(4):900–5.
Google Scholar
Гулема Х., Берхане Ю. Время первого визита к врачу в дородовой период и связанные с ним факторы среди беременных женщин, посещающих государственные медицинские учреждения в Аддис-Абебе, Эфиопия. Эфиоп J Heal Sci. 2017;27(2):139–46.
Артикул Google Scholar
Sh H, Es M, Mg D. Своевременное начало первого дородового наблюдения беременных женщин, обращающихся в службу дородовой помощи. J Women’s Heal Care. 2016; 29:1–8.
Google Scholar
«>
Гебремескель Ф., Дибаба Ю., Адмассу Б. Сроки первого обращения за дородовой помощью и сопутствующие факторы среди беременных женщин в городе Арба-Минч и районе Арба-Минч, зона Гамо-Гофа, Южная Эфиопия. J Окружающая среда Общественное здравоохранение. 2015;2015:e971506.
Артикул Google Scholar
Ндиди Е.П., Осеремен И.Г. Причины позднего обращения беременных женщин за дородовой помощью в дельте Нигера, Нигерия. Ghana Med J. 2010;44(2):47–51.
ПабМед ПабМед Центральный Google Scholar
Конго ДР. Детерминанты поздней частоты служб дородового обслуживания в зонах санитарии экваториальной области и Катанги в Демократической Республике Конго. Энн Афр Мед. 2011;4(4):845.
Google Scholar
Скачать ссылки
Благодарности
Мы выражаем искреннюю благодарность всем пациентам, принявшим участие в этом исследовании. Большое спасибо также всем акушеркам, которые участвовали в наблюдении за этими пациентками во время родов.
Финансирование
Отсутствует
Доступность данных и материалов
Наборы данных, подтверждающие заключение этого исследования, доступны главному редактору по обоснованному запросу.
Author information
Authors and Affiliations
Faculty of Medicine and Biomedical Sciences, University of Yaounde 1, Yaounde, Cameroon
Paul Nkemtendong Tolefac & Pierre Marie Tebeu
Obstetric and Gynaecology service, Douala General Hospital, Дуала, Камерун
Paul Nkemtendong Tolefac & Gregory Edie Halle-Ekane
Факультет медицинских наук, Университет Буэа, Буэа, Камерун
Грегори Эди Халле-Экан
IBAL Sub-Divisional Hospital, Оку, Северо-Западный регион, Камерун
Valirie Ndip Agbor
Galactic Corps Research Group (GCRG), Buea, Cameroon
Carlsh.

Окружная больница Муюка, Муюка, Камерун
Calypse Ngwasiri
Авторы
- Paul Nkemtendong Tolefac
Просмотреть автора этой публикации Вы также можете искать эту публикацию
3 900 PubMed Google Академия
- Gregory Edie Halle-Ekane
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
- Valirie Ndip Agbor
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
- Carlson Barbila Sama
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Академия
- Calypse Ngwasiri
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
- Pierre Marie Tebeu
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
Вклады
PNT написала протокол и разработала исследование; GEH исправил протокол; PNT & CN собрали и проанализировали данные и написали первоначальную рукопись; CBS, VAN, GEH и PMT исправили и предоставили интеллектуальную поддержку первоначальной рукописи; все авторы одобрили окончательную рукопись и несут за нее ответственность.
Автор, ответственный за переписку
Переписка с Пол Нкемтендонг Толефак.
Декларация этики
Одобрение этики и согласие на участие
Одобрение этики получено от этического комитета больницы общего профиля Дуалы. Копия доступна для ознакомления по запросу главного редактора этого журнала. От пациентов получено письменное согласие на участие.
Согласие на публикацию
Неприменимо
Конкурирующие интересы
«Авторы заявляют об отсутствии конкурирующих интересов» в этом разделе.
Примечание издателя
Springer Nature остается нейтральной в отношении юрисдикционных претензий в опубликованных картах и институциональной принадлежности.
Права и разрешения
Открытый доступ Эта статья распространяется в соответствии с условиями международной лицензии Creative Commons Attribution 4.0 (http://creativecommons.org/licenses/by/4.0/), которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии вы должным образом указываете автора (авторов) и источник, предоставляете ссылку на лицензию Creative Commons и указываете, были ли внесены изменения.

 ]. Доступно по адресу: http://www.who.int/reproductivehealth/publications/monitoring/maternal-mortality-2015/en/.
]. Доступно по адресу: http://www.who.int/reproductivehealth/publications/monitoring/maternal-mortality-2015/en/. Женева: Всемирная организация здравоохранения; 2016. с. 152.
Женева: Всемирная организация здравоохранения; 2016. с. 152. 2003;227(2):309–13.
2003;227(2):309–13.