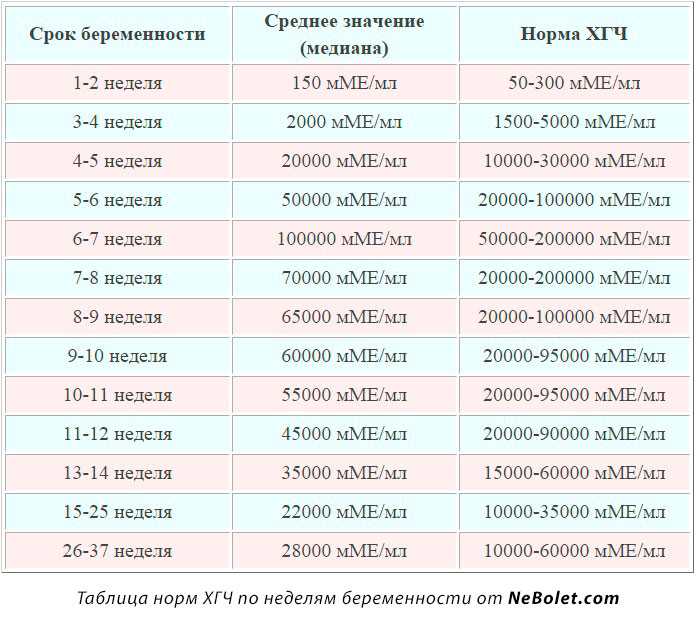
Соответствует гестационному возрасту (AGA) Информация | Гора Синай
Внутриутробный возраст; Беременность; Разработка — АГА; Рост — АГА; Уход за новорожденными — AGA; Уход за новорожденными — AGA
Беременность — это период времени между зачатием и рождением. В это время ребенок растет и развивается в утробе матери.
Если данные о гестационном возрасте ребенка после рождения совпадают с календарным возрастом, говорят, что ребенок соответствует гестационному возрасту (AGA).
Младенцы с АГА имеют более низкий уровень проблем и смертности, чем дети, которые малы или велики для своего гестационного возраста.
Можно контролировать развитие плода, чтобы проверить нормальные модели роста.
Информация
Гестационный возраст можно определить до или после рождения.
- Перед родами ваш лечащий врач будет использовать ультразвук для измерения размера головы, живота и бедренной кости ребенка. Это дает представление о том, насколько хорошо ребенок растет в утробе матери.
- После рождения срок беременности можно определить, посмотрев на ребенка. Оцениваются масса тела, длина тела, окружность головы, жизненные показатели, рефлексы, мышечный тонус, осанка, состояние кожи и волос.
Имеются графики, показывающие верхние и нижние пределы нормы для разных сроков беременности, начиная примерно с 25 недель беременности и заканчивая 42 неделями.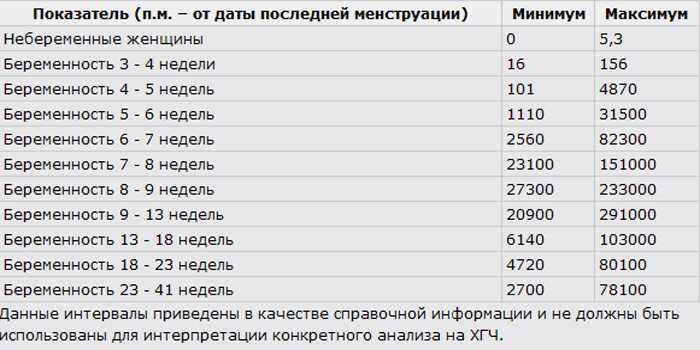
Ожидаемый вес доношенных детей, родившихся с AGA, чаще всего составляет от 2500 граммов (около 5,5 фунтов или 2,5 кг) до 4000 граммов (около 8,75 фунтов или 4 кг).
- Младенцы с меньшим весом считаются маленькими для гестационного возраста (SGA)
- Младенцы с большим весом считаются большими для гестационного возраста (LGA)
Болл Дж. В., Дейнс Дж. Э., Флинн Дж. А., Соломон Б. С., Стюарт Р. В. Рост и питание. В: Болл Дж. В., Дейнс Дж. Э., Флинн Дж. А., Соломон Б. С., Стюарт Р. В., ред. Руководство Зиделя по физикальному обследованию . 9-е изд. Сент-Луис, Миссури: Elsevier; 2019: глава 8.
Нок М.Л., Оликер А.Л. Таблицы нормальных значений. В: Мартин Р.Дж., Фанарофф А.А., Уолш М.К., ред. Неонатальная и перинатальная медицина Фанарова и Мартина . 11-е изд. Филадельфия, Пенсильвания: Elsevier; 2020: Приложение B, 2028–2066 годы.
Ричардс Д.С. Акушерское УЗИ: визуализация, датировка, рост и аномалии. В: Landon MB, Galan HL, Jauniaux ERM и др., ред. Акушерство Габбе: нормальная и проблемная беременность . 8-е изд. Филадельфия, Пенсильвания: Elsevier; 2021:глава 9.
Последнее рассмотрение: 10.12.2021
Рецензировал: Нил К. Канеширо, доктор медицины, магистр здравоохранения, клинический профессор педиатрии Медицинской школы Вашингтонского университета, Сиэтл, Вашингтон. Также рассмотрены Дэвидом Зивом, доктором медицины, MHA, медицинским директором, Брендой Конауэй, редакционным директором, и A.D.A.M. Редакционная коллегия.
Какой оптимальный срок беременности для родов?
Какой оптимальный срок беременности для родов?
Скачать PDF
Скачать PDF
- Опубликовано:
- А Б Коги 1
7193 Доступы
2 Цитаты
Сведения о показателях
В последнем Техническом бюллетене по переношенной беременности Американский колледж акушеров и гинекологов подтвердил порог 42 недель беременности в качестве определения переношенной беременности.
До 41 недели беременности число осложнений беременности, как материнских, так и неонатальных, увеличивается с увеличением недели беременности. 4, 5, 6 Имеющиеся данные свидетельствуют о том, что большинство осложнений беременности сводятся к минимуму примерно на 39 неделе беременности. Если это так, то почему бы просто не стимулировать всех женщин на 39-й неделе беременности? До этого момента основной проблемой было потенциальное увеличение риска кесарева сечения у женщин, подвергающихся индукции родов. Поскольку кесарево сечение при текущей беременности повышает риск осложнений у матери
Если это так, то почему бы просто не стимулировать всех женщин на 39-й неделе беременности? До этого момента основной проблемой было потенциальное увеличение риска кесарева сечения у женщин, подвергающихся индукции родов. Поскольку кесарево сечение при текущей беременности повышает риск осложнений у матери
В текущем выпуске Журнала перинатологии Nicholson et al. 10 оценка оптимального гестационного возраста при родах с учетом исходов для матери и новорожденного. Несмотря на то, что они имеют возможность рассматривать только несколько возможных результатов, они постоянно обнаруживают, что общий оптимальный срок беременности составляет менее 40 недель беременности. В группе беременностей с низким риском, по их оценкам, он составляет от 38 до 39 лет.недели беременности. У женщин в возрасте 35 лет и старше оптимальный срок беременности определяют сразу на 39-й неделе беременности.
Этот документ дополняет существующие доказательства того, что роды до гестационного возраста 41 или 42 недель приводят к улучшению материнских и неонатальных исходов. Однако как насчет повышенного риска кесарева сечения, связанного со индукцией родов? Интересно, что доказательства в основном получены из ретроспективных исследований. 11, 12 В таких исследованиях сравнивают женщин, которых стимулировали, с женщинами, у которых начались спонтанные роды. В исследованиях с контролем гестационного возраста женщин, подвергшихся индукции, сравнивали с женщинами, у которых были спонтанные роды в том же гестационном возрасте.
В нескольких проспективных рандомизированных исследованиях индукции родов у женщин с диабетом 13 или приближающейся макросомией, 14 проспективные исследования не продемонстрировали повышенный риск кесарева сечения. Другое исследование, в котором сравнивали женщин, индуцированных в более раннем гестационном возрасте, с женщинами в более позднем гестационном возрасте, также не показало повышенного риска кесарева сечения у женщин, перенесших индукцию родов.  16
16
Учитывая эти существующие исследования и их результаты, крайне важно провести более масштабные исследования для изучения этого вопроса. Доказательства в пользу индукции родов на 41 неделе беременности и позже. Похоже, что до 41 недели беременности исходы для матери и новорожденного можно было бы улучшить при доношенной беременности, если бы был способ вызвать роды без увеличения риска кесарева сечения, но текущие данные по этому вопросу в основном ретроспективны. Хотя индукция родов может стоить дороже, чем ожидание спонтанных родов, 17 Вопрос экономической эффективности также может быть решен в ходе крупного проспективного рандомизированного исследования. Такое исследование должно также решить вопрос о том, можно ли добиться оптимального ухода за различными подгруппами риска с помощью индукции родов в разном гестационном возрасте. До тех пор, пока не будут получены ответы на эти вопросы, каждый врач обязан использовать существующие данные для ведения беременности в срок.
Ссылки
Американский колледж акушеров и гинекологов. Ведение переношенной беременности: Технический бюллетень ACOG № 55. Акушерство Гинекол 2004; 103 : 639–645.
Ханна М.Э., Ханна В.Дж., Хеллманн Дж., Хьюсон С., Милнер Р., Уиллан А. . Индукция родов по сравнению с серийным антенатальным мониторингом при переношенной беременности. N Engl J Med 1992; 326 : 1587–1592.
Артикул КАС Google Scholar
Санчес-Рамос Л., Оливье Ф., Делке И., Кауниц А.М. Индукция родов в сравнении с выжидательной тактикой при переношенной беременности: систематический обзор с метаанализом. Акушерство Гинекол 2003; 101 : 1312–1318.
ПабМед Google Scholar
Хильдер Л., Костело К.
 , Тилаганатан Б. Пролонгированная беременность: оценка рисков внутриутробной и младенческой смертности, характерных для гестации. Br J Obstet Gynaecol 1998; 105 : 169–173.
, Тилаганатан Б. Пролонгированная беременность: оценка рисков внутриутробной и младенческой смертности, характерных для гестации. Br J Obstet Gynaecol 1998; 105 : 169–173.Артикул КАС Google Scholar
Caughey AB, Musci TJ . Осложнения доношенной беременности после 37 недель гестации. Акушерство Гинекол 2004; 103 : 57–62.
Артикул Google Scholar
Caughey AB, Washington AE, Laros RK . Неонатальные осложнения при доношенной беременности: показатели увеличиваются непрерывно, а не пороговым образом. Am J Obstet Gynecol 2005; 192 : 185–190.
Артикул Google Scholar
Минкофф Г., Червенак Ф.А. Плановое первичное кесарево сечение. N Engl J Med 2003; 348 : 946–950.
Артикул Google Scholar
Гетахун Д.
 , Ойелесе Ю., Салиху Х.М., Анант К.В. Кесарево сечение в анамнезе и риск предлежания плаценты и отслойки плаценты. Акушерство Гинекол 2006; 107 : 771–778.
, Ойелесе Ю., Салиху Х.М., Анант К.В. Кесарево сечение в анамнезе и риск предлежания плаценты и отслойки плаценты. Акушерство Гинекол 2006; 107 : 771–778.Артикул Google Scholar
Смит Г.К., Пелл Дж.П., Добби Р. Кесарево сечение и риск необъяснимого мертворождения при последующей беременности. Ланцет 2003; 362 : 1779–1784.
Артикул Google Scholar
Николсон Дж. М., Келлар Л. С., Келлар Г. М. . Влияние взаимодействия между увеличением гестационного возраста и акушерским риском на исходы родов: свидетельство различных оптимальных сроков родов. J Peri 2006 г. (в печати).
Вахратян А., Чжан Дж., Троендле Дж. Ф., Шишоне А. С., Хоффман М. К. . Прогрессирование родов и риск кесарева сечения у первородящих, искусственно индуцированных по выбору. Акушерство Гинекол 2005; 105 : 698–704.

Артикул Google Scholar
Люти Д.А., Мальмгрен Дж.А., Зингхейм Р.В. Кесарево сечение после плановой индукции у нерожавших женщин: эффект врача. Am J Obstet Gynecol 2004; 191 : 1511–1515.
Артикул Google Scholar
Кьос С.Л., Генри О.А., Монторо М., Бьюкенен Т.А., Местман Д.Х. Инсулинозависимый диабет во время беременности: рандомизированное исследование активной стимуляции родов и выжидательной тактики. Am J Obstet Gynecol 1993; 169 : 611–615.
Артикул КАС Google Scholar
Гонен О., Розен Д.Дж., Долфин З., Теппер Р., Марков С., Фейгин М.Д. Индукция родов по сравнению с выжидательной тактикой при макросомии: рандомизированное исследование. Акушерство Гинекол 1997; 89 : 913–917.


 , Тилаганатан Б. Пролонгированная беременность: оценка рисков внутриутробной и младенческой смертности, характерных для гестации. Br J Obstet Gynaecol 1998; 105 : 169–173.
, Тилаганатан Б. Пролонгированная беременность: оценка рисков внутриутробной и младенческой смертности, характерных для гестации. Br J Obstet Gynaecol 1998; 105 : 169–173. , Ойелесе Ю., Салиху Х.М., Анант К.В. Кесарево сечение в анамнезе и риск предлежания плаценты и отслойки плаценты. Акушерство Гинекол 2006; 107 : 771–778.
, Ойелесе Ю., Салиху Х.М., Анант К.В. Кесарево сечение в анамнезе и риск предлежания плаценты и отслойки плаценты. Акушерство Гинекол 2006; 107 : 771–778.