как начинается (фото), чем лечить болезнь
Стрептодермия – разновидность пиодермии, поражающая кожный покров. Возбудитель заболевания, для которого характерно покраснение кожи, формирование пятен, пузырьков и гнойных корочек – стрептококковая инфекция.
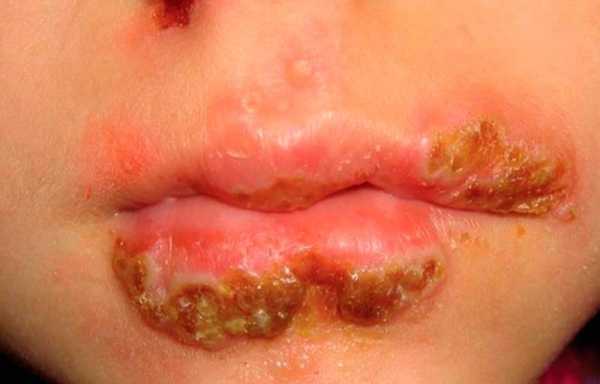
Стрептодермия формирует на поражённых участках кожи гнойные корочки
Разновидности стрептодермии
В международной классификации болезней (Код по МКБ-10) пиодермии присвоен номер L08.0. Туда включены гноеродные патологии, в том числе и стрептодермия. Стрептококковая инфекция на коже может иметь хроническую, острую форму и делится на поверхностную и глубокую.
Виды заболевания в таблице
| Форма | Дополнительные сведения |
| Сухая стрептодермия | Поражает лицо, уши и постепенно переходит на руки, ноги и другие участки тела. Является поверхностной инфекцией, которая не проникает глубокие слои кожи |
| Эктима стрептококковая | Глубокая форма локализуется на ягодицах, в области поясницы, на ногах. В запущенной стадии переносится на верхние конечности |
| Интертригинозная стрептодермия | Второе название патологии — стрептококковая опрелость. Диагностируют в складках на животе, на попе, на половых губах, под мышками. Чаще всего болезнь наблюдается у детей, но может поразить и взрослых, страдающих сахарным диабетом и чрезмерной полнотой |
| Диффузная стрептодермия. | Рецидивирующее заболевание, локализующееся возле порезов, травм. Часто появляется на ногах и руках |
| Стрептококковое импетиго
| Формируется на подбородке, щеках, верхних и нижних конечностях |
| Буллезное импетиго | На начальной стадии образуется на кистях рук и голенях. Может переходить на другие участки тела, в том числе на лицо. При буллезной стрептодермии поражает поверхностный слой эпидермиса. Если не расчёсывать корочки, после выздоровления не остаётся следов |
| Щелевидное импетиго | Располагается на губах, в носу, на подбородке |
| Стрептококковый стоматит | Возникает у ребёнка во рту и провоцирует небольшие язвочки, ранки, пузырьки. В редких случаях диагностируют у взрослых |
Если эпидермис одновременно поражают стрептококки и стафилококки, развивается стрептостафилодермия – смешанная форма болезни.
Важно!
На голове в волосах появляются золотистые корки, под которыми находятся гнойные ранки. Инфекция переходит на лицо, шею и может захватить всё тело.
Причины возникновения стрептококковой инфекции
Инфекционное заболевание вызывают стрептококки (Streptococcus) — бактерии, живущие на кожном покрове, слизистых и в желудке человека в небольшом количестве. В обычных условиях число возбудителей не превышает норму или быстро уничтожаются иммунными клетками. При нарушении защитной функции бактерии стремительно размножаются, и начинается воспалительный процесс.
Заражение происходит на фоне сниженного иммунитета.
Болезнь передаётся через:
- тесный контакт с больным человеком;
- использование его личных вещей;
- попадание биологической жидкости больного на слизистую оболочку и кожу здорового.
Стрептококковым дерматитом дети чаще всего заражаются в детских садах и школах, а взрослые – в местах большого скопления народа.
Способствует инфицированию:
- отклонения кислотно-щелочного баланса кожного покрова. Он ухудшает защитный слой эпидермиса, и стафилококк быстрее размножается:
- царапины, незаживающие ранки. В них с лёгкостью проникают возбудители;
- гормональные сбои, вызывающие сухость покровов или чрезмерную выработку кожного сала;
- нарушение правил личной гигиены.

Нарушение личной гигиены приводит к инфицированию
У взрослых людей сопутствующими факторами заразного заболевания являются:
- затяжной стресс;
- сбои эндокринной системы;
- хронический гастрит;
- дисфункция венозного кровообращения;
- сердечно-сосудистые патологии.
Симптомы стрептодермии
Первые симптомы появляются по окончании инкубационного периода, который составляет 7 дней. Вначале формируются красные пятна средних размеров. Кожа сохнет, через 2 дня выскакивает пузырчатая сыпь. Прозрачное содержимое медленно смешивается с гноем и меняет цвет на тёмно-серый. Отличительные признаки заражения зависят от формы заболевания.
- При буллезном импетиго появляется мелкая сыпь, заполненная серозным содержимым. Постепенно пузырьки лопаются, образовывается незаживающая рана, наполняющаяся гноем. Сверху она прикрывается коркой жёлтого цвета.
- Стрептококковое импетиго приводит к возникновению крупных пузырей, объём которых достигает 1-2 см. Через 3-4 дня гнойно-серозная жидкость вытекает и рана закрывается потной золотистой коркой.
- Щелевидное импетиго характеризуется болезненными трещинами, которые постепенно покрываются чешуйками.
- При опрелости в складках тела наблюдаются небольшие пузыри, имеющие свойство увеличиваться в размере и сливаться друг с другом. Когда плёнка лопается, появляются красные пятна, вызывающие зуд.
- Эктима провоцирует глубокое поражение кожи. Проявляется плотными корками, под которым находятся язвы, заполненные гноем. После заживления остаются рубцы.
- При сухой стрептодермии высыпания напоминают лишай. Это округлые воспалённые пятна средних размеров, покрытые белыми чешуйками.
- Диффузная инфекция становится причиной незаживающих язв. Постепенно на них нарастают серозные корки, тревожит шелушение и зуд. При неправильном лечении болезнь переходит в хроническую форму. Поражаются сальные железы и волосяные фолликулы кожного покрова. Язвы становятся больше и трансформируются в эрозии.
Сопутствующими признаками стрептококка на коже выступают увеличение лимфоузлов, повышение температуры тела, общая слабость, зуд, головные боли.
Когда стрептодермия только начинается, её симптомы легко спутать с проявлением ветрянки.
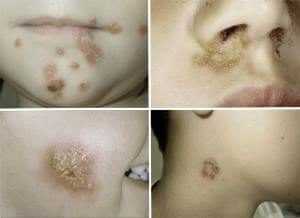
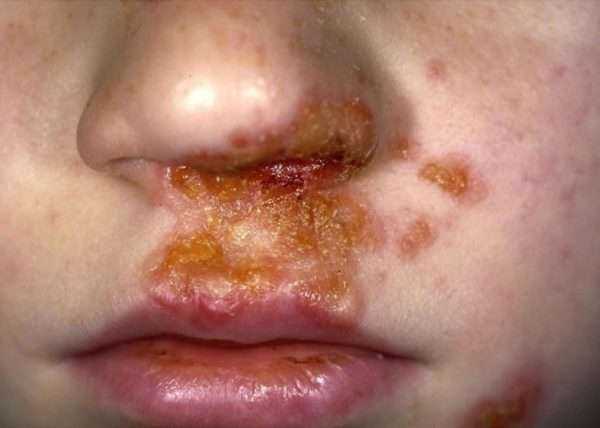
Отличительной чертой пиодермии является симптом «медовых» плотных корок, чешуйки слегка возвышаются над телом, сообразной шляпкой прикрывая язвы с кровоточащим дном.
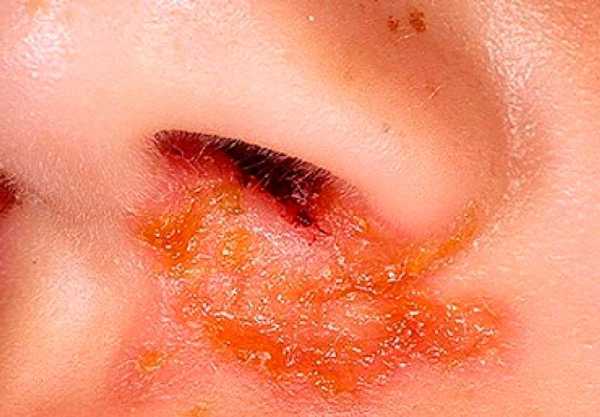
Стрептодермия под носом — корочка медового цвета
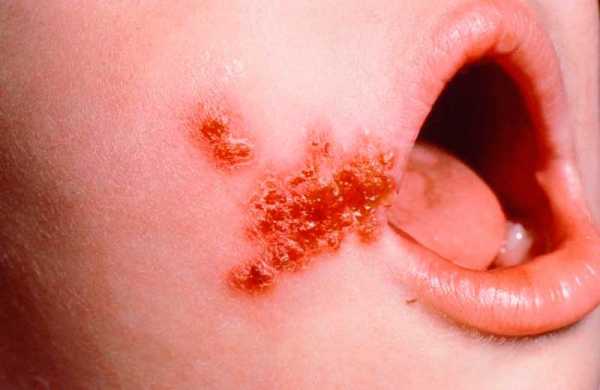
Корочка возле рта у ребёнка
Как выглядит стрептодермия на теле у детей и взрослых, можно рассмотреть на фото выше.
К какому врачу обратиться?
Если беспокоят высыпания на коже, обратитесь к дерматологу. Специалист проведёт визуальный осмотр, направит пациента на анализы и поставит окончательный диагноз. При необходимости к лечению могут подключить миколога и инфекциониста.
Диагностика
В первую очередь специалист осматривает пациента, выясняет жалобы, бытовые условия жизни и то, какие заболевания перенёс он в ближайшее время.
Определить возбудителя поможет соскоб с поражённого участка, также проводят бактериологическое исследование. На основании результатов прописывают антибактериальную терапию. Дополнительно кожные покровы просвечивают лампой Вуда.
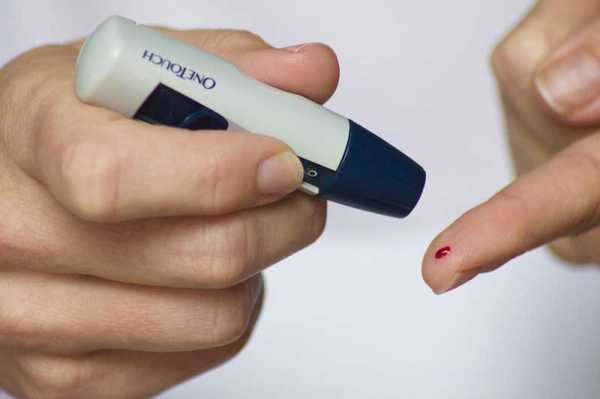
Для диагностирования болезни сдают кровь на сахар и другие анализы
В процессе обследования человек сдаёт:
Чтобы дифференцировать стрептодермию от туберкулёза кожи и язв, формирующихся при сифилисе, делают пробу Манту и берут кровь на РВ.
Лечение стрептодермии
Терапия заболевания осуществляется в стационаре. В домашних условиях проводить лечение можно с разрешения врача, строго соблюдая рекомендации.
Ускорить процесс выздоровления, пациенту поможет гипоаллергенная диета и исключение из рациона:
- сладостей;
- жирных блюд;
- копчёностей;
- экзотических фруктов и овощей;
- газированную воду.

Для лечения соблюдайте диету, которая исключает сладости
Пищу лучше готовить на пару. Ее можно разнообразить запечёнными яблоками, тыквой, тушёной рыбой, лёгкими мясными бульонами. Полезно пить ромашковый чай.
- Во время купания стрептококки с лёгкостью разносятся по телу и количество поражённых участков увеличивается. Во избежание этого в течение 10 дней с начала лечения нельзя мыться.
- Протирайте пузырьковую сыпь и язвы 2-3 раза в день салициловым спиртом, а здоровые участки кожи аккуратно очищайте смоченной в воде салфеткой. Вместо воды можно использовать настой ромашки, череды, календулы.
- Не допускайте расчёсывания пузырьков. Если тревожит сильный зуд, принимайте антигистаминные препараты. Любые повреждения сразу заливайте перекисью водорода и обрабатывайте зелёнкой.
- Ежедневно осуществляйте влажную уборку квартиры и проветривайте помещение. Нательные вещи проглаживайте с двух сторон. Если заболел ребёнок, обязательно продезинфицируйте игрушки.
Больному требуется выделить индивидуальную посуду, полотенце. Постельные принадлежности менять раз в несколько дней.
Лекарства при инфекционном заболевании
Чтобы блокировать активность стрептококков, кожный покров обрабатывают антисептическими средствами:
- Мирамистином;
- Хлоргексидином;
- концентрированным раствором марганца;
- Фукорцином;
- Перекисью водорода;
- раствором бриллиантовой зелени.

Для блокировки инфекции используют антисептики в виде хлоргексидина или перекиси водорода
Смазывают корочки и кожу вокруг них, проведение обработки 2-3 раза в день, предотвращает распространение инфекции.
Через 30 минут после антисептиков высыпания смазывают мазями на основе антибиотиков и глюкокортикостероидов:
- Тридерм;
- Банеоцин;
- Левомеколь;
- Резорцин;
- Эритромицин.
Крупные пузыри вскрывают в стерильных условиях, дезинфицируют и наносят заживляющие мази под повязку.
Препараты для системного лечения
| Наименование | Действие |
| Антибиотики | |
| Амоксициллин, Флемоксин, Агументин, Ципрофлоксацин | Препараты разрушают клеточную структуру возбудителей, ускоряют регенерацию тканей, предупреждают скопление гноя и осложнения. Назначают индивидуально, основываясь на результатах обследования. |
| Иммуномодуляторы | |
| Левамизол, Пирогенал | Средства укрепляют защитные силы организма, устраняют воспаление, стимулируют заживление ран. |
| Антигистаминные лекарства | |
| Травегил, Супрастин, Цетиризин
| Убирают отёчность, кожный зуд, снижают выраженность симптомов. |
| Витаминные комплексы | |
| Никотиновая кислота, Ниацинамид, витамины А, С, Д | Укрепляют иммунитет, способствуют очищению кожи, ускоряют выздоровление |
Супрастин убирает кожный зуд и отёчность
Лечение длится около 14 дней. В процессе терапии могут быть использованы физиотерапевтические методы: очистка крови ультрафиолетом, УФ-облучение кожи. Для улучшения иммунитета ребёнка востребована гомеопатия: препараты Афлубин, Энгистол, Эхинацея.
Народные средства
Во время лечения стрептодермии применение медикаментозных средств можно комбинировать с народными рецептами, если врач считает это целесообразным.

Из отвара аптечной ромашки делают примочки на места инфицирования
- Отмерьте 1 ст. л. аптечной ромашки или шалфея. Залейте 250 мл воды. Доведите до кипения на водяной бане и томите на огне 10 минут. Остывшую жидкость отцедите. Делайте примочки на раны 2 раза в день.
- По 2 ст. л. череды или дубовой коры залейте 500 мл воды и закипятите. Проварите на медленном огне 5 минут, остудите и пропустите через марлю. Используйте для протираний ран на голове, теле и для накладывания примочек.
- Измельчите листья эвкалипта и наполните банку объёмом 250 мл. Залейте сырьё маслом холодного отжима, закройте крышкой и поставьте в шкаф на 3 дня. Положите в духовку частички коры дуба и запекайте в течение часа. Измельчите в порошок и смешайте с процеженным эвкалиптовым маслом 1:1. Мажьте раны на коже 3 раза в сутки. Через час убирайте остатки антисептиком.
- Выдавите из недозрелого граната сок. Соедините с натуральным мёдом в одинаковой пропорции. Средством требуется мазать пятна 3-4 раза в день.
- Достаньте живицу сибирской сосны. Наносите ее на гнойнички. Через 30 минут аккуратно убирайте ватным диском, смоченным в салициловом спирте.
Возможные последствия и осложнения
Начинайте лечение стрептодермии как можно раньше. Если заболевание долго не проходит, то перетекает в хроническую форму. Она характеризуется увеличением размеров поражённых участков, появлением глубоких язвенных колодцев и развитием экземы.
Прогрессирующее кожное заболевание опасно для взрослых и детей. Оно провоцирует гломерулонефрит, миокардит, частые рецидивы и присоединение вторичной инфекции: герпеса, сикоза, фурункулов.
Профилактика стрептококковой пиодермии
Заболевание заразно, от инфицирования не застрахован ни один человек.

Прогулки на свежем воздухе и здоровый образ жизни в целом оградят от инфекций
Если вести здоровый образ жизни и соблюдать гигиенические правила, можно снизить риск заражения.
- Ежедневно меняйте нательное бельё.
- Принимайте душ 2 раза в день.
- Используйте для водных процедур антибактериальное мыло.
- Регулярно подстригайте ногти.
- Часто делайте влажную уборку в квартире.
- Каждый день гуляйте на свежем воздухе.
- По утрам делайте зарядку.
Закаливание полезно для укрепления иммунитета. Начинайте тренировать организм постепенно, строго придерживаясь инструкций, сбалансируйте питание. Включите в него овощи, фрукты, зелень, мясные и молочные продукты.
Важно!
Внимательно относитесь к здоровью и контролируйте течение хронических заболеваний. Любые повреждения кожного покрова незамедлительно обрабатывайте антисептиками.
Как отличить стрептодермию от герпеса?
Отличительной чертой стрептодермии от герпеса является то, что стрептококковая инфекция развивается медленнее. Вначале на коже появляются красные пятна и только через 2 дня выскакивают пузыри, размер которых варьируется от 2 мм до 3 см. Герпес возникает стремительно. После непродолжительного жжения и покалывания появляются мелкие пузырьки, которые чешутся и болят.
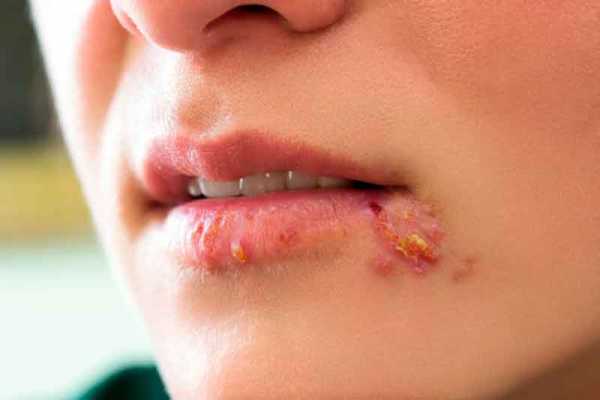
Герпес развивается быстрей стрептококковых инфекций
Чтобы избавиться от стрептодермии, необходим комплексный подход, включающий лечение системными препаратами, наружную обработку высыпаний, строгое соблюдение гигиенических правил. После выздоровления укрепляйте иммунитет и сразу дезинфицируйте царапин – это поможет предотвратить рецидив и сохранить здоровье кожного покрова.
Кожа, ногти, волосы
lechusdoma.ru
Классификация стрептодермии по МКБ-10
Редактор статьи
Статья прошла строгую редактуру эксперта! Это означает, что информация проверена на соответствие медицинским практикам. Мы заботимся о вас!
Написано статей
Время чтения: 2 мин.Термин «стрептодермия» объединяет целую группу дерматологических заболеваний, возбудителем которых являются гноеродные бактерии стрептококки. Проникая в подкожное пространство, они приводят к развитию гнойно-воспалительного процесса, который при отсутствии лечения может вызвать серьезные осложнения.
Стрептодермия у детей встречается гораздо чаще, чем у взрослых, поскольку их иммунная система недостаточно развита и не может оказать сопротивление инфекции. Кроме того, на тонкой и нежной коже ребенка легче образуются ссадины, царапины и другие повреждения, через которые просачиваются патогенные микроорганизмы.
Причины заболевания
 На коже каждого человека всегда присутствует большое количество микроорганизмов, в том числе условно-патогенных, к которым относятся стрептококки. До тех пор, пока кожный покров в достаточной мере выполняет барьерные функции, стрептококки находятся в латентном (спящем) состоянии, не причиняя никакого вреда.
На коже каждого человека всегда присутствует большое количество микроорганизмов, в том числе условно-патогенных, к которым относятся стрептококки. До тех пор, пока кожный покров в достаточной мере выполняет барьерные функции, стрептококки находятся в латентном (спящем) состоянии, не причиняя никакого вреда.
Снижение защитных сил может появиться вследствие следующих факторов:
- перенесенные вирусные инфекции;
- глистные инвазии;
- переохлаждение или перегрев организма;
- гиповитаминоз;
- нервное перенапряжение;
- наличие хронических заболеваний.
Повреждения кожи и различные дерматологические заболевания способствуют проникновению стрептококков в подкожную клетчатку. Немалую роль в возникновении стрептодермии играет несоблюдение личной гигиены.
Пути заражения
Все формы стрептодермии относятся к инфекционным заболеваниям, которые легко передаются от больного человека к здоровому. Заразиться при этом можно следующим образом:
- при близком общении через пожатия рук, поцелуи, оьъятия;
- через дверные ручки, поручни в транспорте, прилавки в магазинах, предметы личного пользования;
- воздушно-капельным путем, когда человек кашляет или чихает.
В детских коллективах заболевание стрептодермией может привести к эпидемиологической вспышке. Поэтому при обнаружении первых признаков заболевший ребенок должен быть изолирован, а в детском саду или яслях объявляется карантин на весь инкубационный период (10-12 дней).
Разновидности стрептодермии
Для упрощения системы статистического учета причин обращения населения в медицинские учреждения, а также осуществления общего методического подхода к различным заболеваниям, была создана Международная классификация болезней (МКБ).
Каждое десятилетие перечень заболеваний, внесенных в МКБ пересматривается и уточняется компетентной комиссией. В настоящее время действует десятый пересмотр Международной классификации МКБ -10, принятый в 1989 году.
Согласно данному классификатору, стрептодермия включена в раздел «Другие местные инфекции кожи и подкожной клетчатки» и ей присвоен код L08. Кроме того, самая часто диагностируемая форма стрептодермии – импетиго, выделена в отдельный подраздел с кодом L01.
Основные формы стрептодермии и их основные симптомы представлены в следующей таблице:
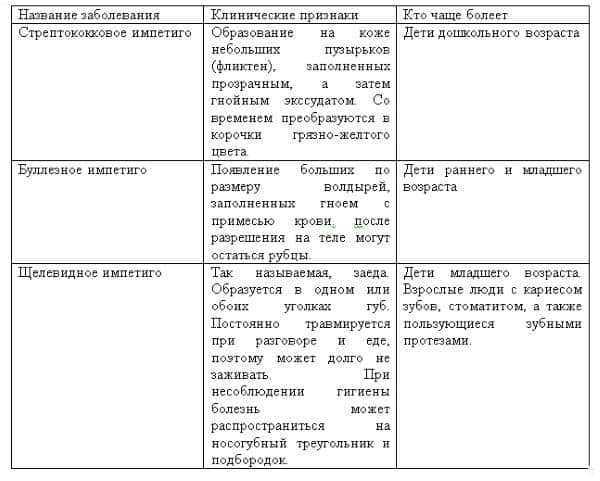
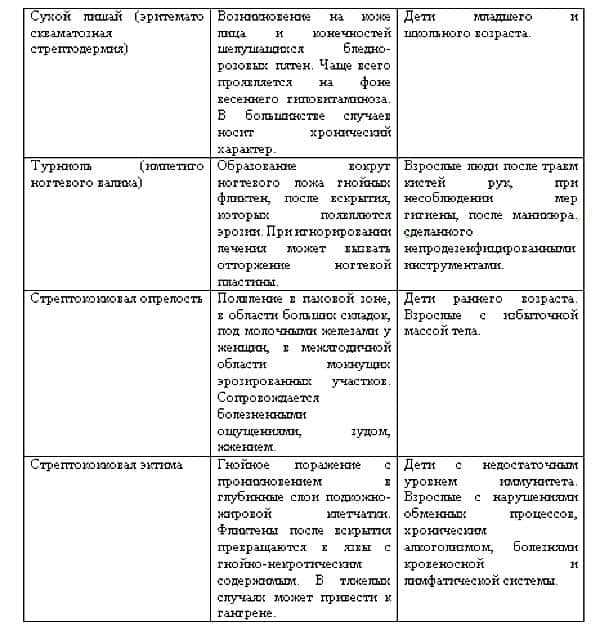
Каждая разновидность стрептодермии требует тщательного лечения, поэтому при появлении признаков заболевания нужно записаться на консультацию к дерматологу.
kozhaexpert.ru
Болезнь заразна, передается при телесном контакте, через игрушки и предметы общего пользования в детских садах, школах и летних лагерях, где не соблюдены санитарные нормы.
Откуда берется стрептодермия?
Бактерии стрептококка можно встретить везде, но заражаются стрептодермией далеко не все. Почему это происходит? Дело в том, что болезнь свидетельствует о нарушениях в работе иммунной системы ребенка, неспособной справиться с инфекцией. Немаловажным фактором также является несоблюдение гигиенических норм. Риск заражения повышается, если нерегулярно менять малышу подгузники, плохо стирать его одежду и постельное белье, неправильно вводить прикорм. У более старших детей заболевание может появиться из-за нерегулярного мытья рук и волос, расчесывание или выдавливания акне, ношения чужой одежды. Разновидности стрептодермии у детей
Существует несколько видов стрептодермии, каждый из которых имеет свои особенности течения и локализации.
|
pharmspravka.com
Пиодермии > Клинические рекомендации РФ (Россия) > MedElement
Стафилодермии
Остиофолликулит (импетиго Бокхарта)
Возбудителем является S. aureus, реже — S. epidermidis. Характеризуется появлением остроконечной желтовато-белой пустулы размером с булавочную головку, пронизанной волосом. Возникает в результате воспаления устья волосяного фолликула. Наиболее часто высыпания локализуются на лице в области бороды, усов, груди, на конечностях в местах волосяного покрова. На 3–4-е сутки пустула ссыхается с образованием желтоватой корки, после которой остается розовое пятно.
Фолликулит – гнойное воспаление всего волосяного фолликула. Возбудителем заболевания является S. aureus. Заболевание характеризуется возникновением ограниченного воспалительного инфильтрата в виде узелка ярко-красного цвета, болезненного при пальпации. На 2–3-й день формируется пустула, наполненная желтовато-зеленым содержимым, в центре которой виден волос или устье фолликула. Через 5–7 суток пустула ссыхается с образованием желтоватой корочки. После разрешения остифолликулитов и фолликулитов рубцов не образуется.
Сикоз вульгарный (сикоз стафилококковый, сикоз непаразитарный) – хроническое рецидивирующее воспаление фолликулов в зоне роста щетинистых волос (борода, усы, брови, лобок, подмышечные ямки). Возбудителем заболевания является S. aureus или ассоциации разных штаммов стафилококков. Заболевание характеризуется появлением очагов с выраженной инфильтрацией кожи синюшно-бурого цвета, на которых имеются пустулы, эрозии, серозно-гнойные корки.
Везикулопустулез (перипорит, остеопорит) – гнойное воспаление устьев мерокринных потовых желез. Возбудителем является S. aureus. Заболевание часто встречается у новорожденных. Появлению везикулопустулеза предшествует потница. Вначале появляется красная потница в виде множественных красных точечных пятен, затем на их поверхности появляются пузырьки с молочно-белым содержимым. Высыпания локализуются на туловище, в складках кожи, на волосистой части головы.
Эпидемическая пузырчатка новорожденных (пиококковый пемфигоид, пиококковый пемфигус) – поверхностное гнойное поражение кожи, появляющееся на 3-5-й день, реже – на 8-15-й день после рождения. Характеризуется появлением диссеминированных «вялых» пузырей (фликтен) размером от горошины до лесного ореха с мутным содержимым на неинфильтрированной коже. На месте вскрывшихся пузырей наблюдаются влажные эрозии с остатками покрышки из отслоившегося эпидермиса, на поверхности которых корки не образуются. Период высыпания пузырей длится от нескольких дней до 2–3 недель. Высыпания локализуются на коже в области пупка, нижней части живота, аногенитальной области, области естественных складок, при обширном поражении – на коже груди, спины, конечностях, редко – на ладонях и подошвах. Заболевание протекает с повышением температуры тела. Эпидемическая пузырчатка высоко контагиозна для новорожденных детей. Заражение новорожденных происходит от матерей и медицинских работников, страдающих пиодермией.
Эксфолиативный дерматит Риттера (эпидермолиз новорожденных острый) является наиболее тяжелой формой стафилодермии новорожденных и рассматривается как тяжелый вариант эпидемической пузырчатки новорожденных. Вызывается стафилококком II фаговой группы, фаготипом 71 или 55/71. Заболевание развивается у недоношенных детей, тяжелее протекает у детей 2–4-го дня жизни, чем у детей на 2–3-ей неделе после рождения. Выделяют три стадии болезни – эритематозную, эксфолиативную и регенеративную. Заболевание начинается с покраснения кожи, появления трещин, слущивания верхних слоев эпидермиса вокруг рта или около пупка. Затем появляется серозное пропитывание кожи и возникает эпидермолиз, напоминающий ожог II степени, симптом Никольского положительный. На различных участках кожного покрова появляются дряблые пузыри. Процесс в течение 6–12 часов распространяется от головы по всему кожному покрову. В течение 8–15 дней высыпания разрешаются с последующим шелушением. Рубцов не образуется. Общее состояние больных тяжелое, заболевание протекает с высокой температурой тела до 40–41ºС, возможно развитие токсико-септического состояния и сепсиса.
Синдром стафилококковой обожженной кожи (Staphylococcal Scalded Skin Syndrome) – поражение кожи аналогичное эксфолиативному дерматиту, наблюдающееся у детей в возрасте от 1 месяца до 5 лет. Заболевание связано со стафилококковой инфекцией, относящейся к фаговой группе II, которая обуславливает выработку токсина (эксфолиатин А или В). Он вызывает отслойку эпидермиса непосредственно под зернистым слоем. Клинически характеризуется появлением распространенных эритематозных пятнистых высыпаний, чаще всего после гнойного конъюнктивита, отита или инфекций верхних дыхательных путей. В паховых и подмышечных складках отмечаются очаги мацерации. Вокруг естественных отверстий скапливаются импетигинозные корки. Поражение кожи прогрессирует в течение 24–48 часов от скарлатиноподобной сыпи до спонтанных крупных пузырей. Отмечается положительный симптом Никольского. В течение 5–7 дней отмечается эпителизация эрозий с последующим отшелушиванием.
Синдром стафилококкового токсического шока (TSS) характеризуется внезапным повышением температуры тела, артериальной гипотонией, покраснением кожи и слизистых оболочек и полиорганной недостаточностью. Возбудителем является S. aureus (фагогруппа I, типы 16, 29, 35, 36, 52), продуцирующий токсин TSST-1. Факторами риска являются использование тампонов во время менструации, инфекции хирургических ран, ожоги, язвы, травмы кожи, послеродовые инфекции. Заболевание характеризуется появлением мелкоточечной пятнистой сыпи по всему кожному покрову, более выраженной вокруг очагов инфекции, редко наблюдается петехии, пузыри. Отмечается плотный отек, более выраженный на лице, кистях, стопах, в последующем (через 10–20 дней от начала заболевания) – шелушение и слущивание эпидермиса на ладонях и подошвах. Язык малинового цвета, отмечается нарушение общего состояния в виде мышечной слабости, боли в мышцах, головной боли, судорог, диареи, рвоты, одышки. Возможен летальный исход (у 5% больных).
Фурункул – гнойно-некротическое воспаление волосяного фолликула и окружающей подкожно-жировой клетчатки. Характеризуется образованием конусовидной пустулы с формированием некротического стержня и зоной воспаления, отека, болезненности при пальпации кожи вокруг очага. На месте отделившегося некротического стержня формируется язва.
Фурункулез характеризуется появлением множественных фурункулов на ограниченных участках, может иметь диссеминированный характер. Возможны рецидивы заболевания на протяжении от нескольких недель до нескольких лет.
Карбункул – конгломерат фурункулов, объединенных общим инфильтратом. Представляет собой плотный узел темно-красного или багрового цвета диметром 5–10 см, нечетко отграниченный от окружающей ткани, на поверхности которого имеется несколько пустул. После вскрытия этих пустул формируется глубокий некроз подлежащих тканей с образованием глубокой обширной язвы.
Абсцесс кожи – отграниченное гнойное воспаление, сопровождающееся некрозом. Возбудителем заболевания является S. aureus. Локализуется в дерме и подкожной клетчатке, может поражаться мышечная ткань. Характеризуется появлением болезненного узла с последующим образованием в центре элемента полости, заполненной гноем. Для сформировавшегося абсцесса характерна флюктуация.
Псевдофурункулез (множественные абсцессы новорожденных) встречается у детей первых месяцев жизни, нередко на фоне дистрофии, при сопутствующих тяжелых заболеваниях (пневмония, анемия). Возбудителем заболевания является S. aureus или его ассоциация с другими возбудителями. Характеризуется возникновением подкожных узлов величиной от горошины до лесного ореха багрово-красного с синюшным оттенком. Высыпания локализуются в области затылка, спины, ягодиц, задней поверхности бедер. В центре узлов наблюдается флюктуация, при вскрытии узлов выделяется желто-зеленый сливкообразный гной. Некротического стержня не образуется. После разрешения процесса остаются рубчики, так как поражается вся эккринная потовая железа.
Гидраденит – гнойное воспаление апокриновых желез. Локализуется гидраденит чаще в подмышечной области, вокруг сосков, пупка, половых органов и заднего прохода. В толще кожи образуются небольшие инфильтраты размером с горошину, которые постепенно увеличиваются, спаиваются между собой и с окружающими тканями, образуя сплошной болезненный воспалительный инфильтрат синюшно-багрового цвета. Через 4–5 суток появляется флюктуация, узлы вскрываются с образованием фистул и появлением гнойного отделяемого. Для заболевания характерно торпидное хроническое рецидивирующее течение.
Стрептодермии
Стрептодермии характеризуются чаще поверхностным поражением гладкой кожи и складок со склонностью к периферическому росту очагов поражения. Придатки кожи не поражаются.
Импетиго стрептококковое наблюдается у детей разных возрастных групп. Является высоко контагиозным заболеванием. Характеризуется образованием фликтен с серозным или серозно-гнойным содержимым. В результате вскрытия пузырей образуются эрозии. Гнойное содержимое ссыхается с образованием желтоватых корок, отпадающих через 3–4 суток. Рубцов и атрофии не образуется. Преимущественная локализация заболевания – кожа лица (область вокруг носа, рта).
Буллезное импетиго характеризуется пузырными высыпаниями, наполненными серозно-гнойным содержимым и окруженными розовым венчиком. После вскрытия пузырей образуются эрозии, покрытые тонкими листовидными корочками. Преимущественная локализация заболевания – нижние конечности, тыл кистей.
Щелевое импетиго (заеда) характеризуется наличием фликтен, быстро вскрывающихся с образованием неглубоких щелевидных линейных трещин и эрозий и мацерированным эпидермисом по периферии. Локализуется в углах рта, области наружных углов глазных щелей, основании крыльев носа.
Паронихия (поверхностный панариций) представляет собой фликтену на воспаленном основании, локализующуюся вокруг ногтевой пластинки.
Папуло-эрозивная стрептодермия наблюдается у детей грудного возраста. Локализуется на коже ягодиц, задней и внутренней поверхности бедер, в области промежности, мошонки. Характеризуется наличием плотных папул синюшно-красного цвета, окруженных островоспалительным венчиком. На поверхности папул образуются фликтены, которые быстро вскрываются с образованием эрозий и корочек.
Интертригинозная стрептодермия локализуется на соприкасающихся поверхностях крупных складок: паховых, подмышечных, шейной, ягодичной областей, за ушными раковинами. Характеризуется наличием фликтен, быстро вскрывающихся с образованием мокнущих эрозий с резкими фестончатыми границами и пиококковыми отсевами по периферии. Данная форма стрептодермии часто встречается у детей с избыточной массой тела, сахарным диабетом, повышенной потливостью.
Рожа представляет собой острое воспаление кожи. Возбудителями заболевания являются стрептококки группы А (Streptococcus pyogenes), а также Staphylococcus aureus, Haemophilus influenzae, пневмококки. Чаще болеют дети в возрасте до 3 лет и пожилые люди. Преимущественная локализация заболевания у взрослых лиц– голени, верхние конечности, туловище (в месте операционных ран), лицо (осложнения ринита и конъюнктивита), у детей – щеки, периорбитальная область, голова, шея, конечности. Воспаление представлено эритемой с приподнятыми краями, четкими границами, неправильных очертаний, различных размеров. Очаг воспаления отечный, блестящий, горячий на ощупь, болезненный при пальпации. Иногда на поверхности очага образуются пузыри, подкожные абсцессы, некроз.
Синдром стрептококкового токсического шока (STSS) характеризуется острым развитием шока и мультисистемной органной недостаточностью. Возбудителем заболевания является Streptococcus pyogenes группы А 3, 12 и 28 типов штамма М 1, которые продуцируют стрептококковый экзотоксин А и В (SPE-A, SPE-B). Заболевание может развиваться у здоровых людей, чаще в месте травмы кожи, которые являются входными воротами для инфекции. Факторами риска развития заболевания являются сахарный диабет, заболевания периферических сосудов. У пациента быстро развивается гипотензивный шок с почечной недостаточностью. Инфекция мягких тканей развивается у 80% больных и в большинстве случаев (у 70% больных) протекает по типу тяжелых подкожных инфекций (некротический фасциит, миозит). Везикулы и пузыри на поверхности воспалительного очага появляются позднее, у 5-7% больных, и являются неблагоприятным прогностическим признаком. У пациентов без инфекции мягких тканей наблюдаются очаги фокальной инфекции: остеомиелит, миозит, пневмония, перитонит, миокардит. Ранними признаками STSS могут быть гиперемия конъюнктивы и слизистой оболочки ротоглотки, малиновый язык. Другие кожные признаки включают петехиальные, пятнисто-папулезные и диффузные скарлатиноподобные высыпания. Высыпания могут появляться как в начале болезни, так и через 1–2 недели после окончания болезни (у 20–30% пациентов), одновременно с десквамацией. Летальность достигает 30%.
Стрептодермия острая диффузная – острое диффузное поражение кожи. Чаще встречается у взрослых лиц. Характеризуется наличием фликтен, склонных к периферическому росту и слиянию с образованием больших поверхностных эрозий, окаймленных венчиком отслоившегося рогового слоя эпидермиса с фестончатыми очертаниями. Отмечается выраженный отек, гиперемия, обильное мокнутие, серозные корки. Процесс локализуется, в основном, на нижних конечностях, а также вокруг инфицированных ран, свищей, ожогов.
Целлюлит – острое инфекционное воспаление дермы и подкожно-жировой клетчатки. Возбудителями являются Streptococcus pyogenes группы А, а также Staphylococcus aureus. Наиболее подвержены инфекции больные сахарным диабетом, циррозом печени, почечной недостаточностью, онкологической патологией. Целлюлит развивается на местах повреждения кожи, вблизи хирургических ран, а также на видимо здоровой коже. Воспалительный очаг ярко-красного цвета, с нечеткими контурами, отечный, инфильтрированный, горячий и болезненный при пальпации. В пределах очага воспаления могут наблюдаться везикулы, пузыри, геморрагии, абсцесс. Целлюлит может проявляться на любом участке кожного покрова, но чаще локализуется на коже нижних конечностей и лица. Отмечается недомогание, повышение температуры тела. Осложнениями целлюлита могут быть абсцессы, остеомиелит, септический артрит, тромбофлебит, бактериемия, некротизирующий фасциит, а также лимфангиит и гломерулонефрит. Рецидивирующая инфекция нижних конечностей может осложниться развитием фиброза дермы, лимфоотеком и утолщением эпидермиса.
Эктима (стрептодермия язвенная) – глубокое поражение тканей с изъязвлением на ограниченном участке. Возбудителем является Streptococcus pyogenes. Развитие заболевания начинается с появления фликтены с гнойным содержимым, которое в течение нескольких дней ссыхается в корку. Под коркой выявляется глубокая язва с отечными воспаленными мягкими краями и дном. Дно покрыто некротическим, гнойно-слизистым налетом. В течение 2–4 недель язва рубцуется. Процесс локализуется чаще всего на коже нижних конечностей. Факторами риска служат хронические заболевания, зудящие дерматозы.
Стрептостафилодермии
Импетиго стрептостафилококковое проявляется фликтенами, располагающимися на эритематозном фоне. Содержимое фликтен ссыхается с образованием рыхлых корок медово-желтого цвета. Отмечается рост элементов по периферии. Высыпания обычно диссеминированные, захватывают обширные участки кожного покрова. Длительность существования одного элемента импетиго в среднем составляет 7 дней. Заболевание высоко контагиозно. Стрептостафилококковое импетиго нередко осложняет зудящие кожные заболевания (экзема, чесотка, атопический дерматит и др.).
diseases.medelement.com
Стрептодермия у детей: причины, симптомы и лечение
Стрептодермия у детей – включает в себя целую группу кожных заболеваний, имеющих инфекционную и аллергическую природу. Наиболее часто такая болезнь диагностируется у малышей в возрастной категории от 2 до 7 лет. Опасность заключается в том, что патологический процесс передаётся от человека к человеку.
Онлайн консультация по заболеванию «Стрептодермия у детей».
Задайте бесплатно вопрос специалистам: Дерматолог.Исходя из названия становится понятно, что основным источником недуга становится стрептококк, который выделяет специфические вещества, отравляющие человеческий организм. Вторым важным фактором формирования выступает какое-либо нарушение целостности кожи. Кроме этого, существует несколько путей передачи болезнетворного агента.
Симптоматическая картина стрептодермии будет отличаться в зависимости от того, в какой форме она протекает. Однако есть несколько общих признаков – появление пузырьков, заполненных жидкостью различной локализации на теле, зуд и покраснение больного участка.
Поставить правильный диагноз и провести дифференциальную диагностику можно при помощи лабораторного изучения отделяемого из папул и соскоба с кожи. На разновидность болезни также может указать информация, полученная при физикальном осмотре.
Лечение заключается в пероральном приёме медикаментов и использовании местных лекарственных средств, а также в соблюдении гигиенических правил.
Стрептодермия у детей в международной классификации заболеваний имеет отдельный шифр. Из этого следует, что код по МКБ-10 – L08.0.
Этиология
Главным провокатором возникновения такой болезни у ребёнка выступает гемолитический стрептококк, однако нередко, во время лабораторной диагностики, вместе с ним обнаруживают стафилококков. Такие микроорганизмы относятся к категории условно-патогенных бактерий – это означает, что они мирно живут на поверхности кожи каждого человека, но под влиянием неблагоприятных факторов начинают активно увеличивать свою численность и провоцирую формирование различных кожных недугов.
Возникновению характерной при стрептодермии симптоматики всегда предшествуют такие провоцирующие элементы:
- нарушение структурной целостности кожного покрова, даже самое минимальное;
- снижение сопротивляемости иммунной системы.
Именно по этим причинам подобное заболевание наиболее часто поражает детей.
Педиатры и детские дерматологи выделяют такие пути передачи источника инфекции:
- контактно-бытовой – в таких ситуациях большое количество возбудителя попадает через совместное пользование игрушками или предметами быта, посудой или банными принадлежностями с пациентом, которому был поставлен подобный диагноз;
- воздушно-капельный – реализуется наиболее редко. При этом провокатор недуга попадает на повреждённую кожу во время сильного кашля или чихания как больного, так и бессимптомного носителя инфекции;
- контактный – заключается в непосредственном контакте ребёнка с кожей заражённого человека. Это может произойти в процессе игры, при объятьях и поцелуях;
- воздушно-пылевой – стрептококк попадает на кожу вместе с загрязнённой пылью.
Наиболее ярко проявляются признаки стрептодермии у детей, которые страдают от хронических кожных болезней – к ним стоит отнести:
Кроме этого, тяжёлое течение наблюдается также при протекании:
Не только первичному возникновению, но и частым рецидивам патологического процесса могут способствовать:
- появление малыша на свет раньше положенного срока;
- невыполнение гигиенических правил;
- плохой уход за ребёнком;
- продолжительное влияние на организм чрезмерно низких или высоких температур;
- полное отсутствие терапии;
- наличие лишней массы тела;
- иммунодефицитные состояния;
- нерациональное питание, например, продолжительное голодание или вегетарианство;
- передозировка лекарственными препаратами;
- регулярный контакт повреждённых участков кожного покрова с водой.
Очень часто клиницисты слышат вопрос – заразна ли стрептодермия? Такое заболевание передаётся от человека к человеку. Более того, в детских коллективах недуг развивается эпидемиологическими вспышками, что требует назначения длительного карантина.
Классификация
Как было указано выше, подобное заболевание считается собирательным термином – это значит, что включает в себя целую группу патологических состояний. Таким образом, стрептодермия у детей существует в таких формах:
- стрептококковое импетиго – представляет собой наиболее распространённую разновидность патологии и характеризуется тем, что поражает только верхний слой кожи. В таких ситуациях высыпания зачастую локализуются в носовой полости и во рту, на верхних и нижних конечностях, на лице и иных открытых участках кожи;
- буллезное импетиго – отличается тяжёлым протеканием, нежели предыдущая форма, в частности формируются большие пузырьки или буллы, наполненные жидкостью. Такой тип болезни требует тщательного и длительного лечения;
- щелевидное импетиго – выражается в том, что локализуется в местах образования щелей, например, в уголках ротовой полости, на крыльях носа и в области глаз;
- поверхностный панариций – формируется на фоне отсутствия лечения стрептококкового импетиго;
- стрептококковая опрелость – очаги поражения кожи находятся в областях естественных складок и в заушной зоне;
- эритемато-сквамозная стрептодермия – характеризуется медленным распространением и доставляет значительно меньше дискомфорта, в сравнении с другими формами;
- вульгарная эктима – наиболее тяжёлый тип недуга, поскольку негативное влияние стрептококка распространяется на глубокие слои кожи.
Во время проведения диагностики клиницисты также опираются на характер высыпаний, отчего существует:
- сухая стрептодермия – основу симптоматики составляет появление пятен и шелушение кожи;
- экссудативная стрептодермия – является таковой, если происходит образование пузырьков различных размеров, наполненных жидкостью. При их вскрытии наблюдается мокнутие, отёчность и покраснение окружающего кожного покрова.
По способу протекания такая патология делится на:
- острую – обладает ярко выраженными симптомами, довольно легко поддаётся терапии и приводит к быстрому выздоровлению пациента;
- хроническую – протекает вяло, диагностика возможна только в фазу обострения клинических признаков и требует длительного лечения. Нередко приводит к осложнениям. Иногда ребёнок может страдать от болезни на протяжении всей жизни.
В зависимости от глубины поражения кожного покрова стрептодермия бывает:
- поверхностной – не может проникнуть в организм, т. е. инфекция ограничивается повреждением верхних слоёв кожи;
- глубокой – через эпидермис внедряется во внутренние органы, вызывает нарушение их функционирования и осложнения, связанные с этим.
По распространённости патологического процесса различают:
- диффузную стрептодермию – болезнь поражает большие участки тела;
- ограниченную стрептодермию – пузыри и высыпания локализуются в каком-либо определённом месте. Так, бывает, стрептодермия на голове, в носу, в ротовой полости, на верхних ли нижних конечностях.
Классификация в зависимости от причины стрептодермии у детей:
- первичная – инфицирование происходит на фоне травмирования кожи или контакта с больным человеком;
- вторичная – является следствием иных недугов.
Симптоматика
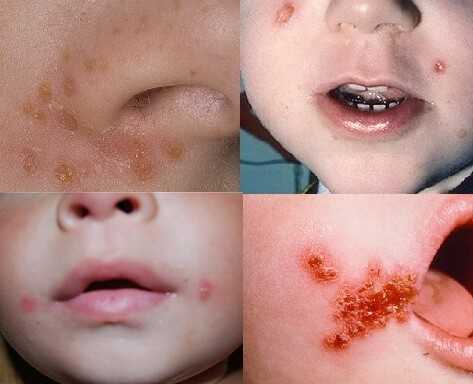
Симптомы стрептодермии у детей
Поскольку подобное заболевание имеет инфекционную природу, то, естественно, оно обладает инкубационным периодом. Промежуток времени с момента проникновения патологического агента до появления первых внешних проявлений зачастую варьируется от 2 до 10 суток.
Каждый из вариантов протекания инфекционного процесса характеризуется собственными признаками. Например, стрептококковое импетиго вызывает:
- незначительное покраснение кожи – это будущие участки появления пятен;
- формирование фликтенов, которые по размерам не превышают 3 сантиметра. Они могут быть единичными или сливаться между собой;
- появление вокруг пузырьков воспалительного ореола;
- постепенное увеличение узлов, зачастую наполненных светлой серозной жидкостью, которая со временем трансформируется в гнойную или мутную;
- вскрытие пузырьков и образование корочек желтоватого оттенка. После отшелушивания они оставляют после себя розовый след.
Продолжительность протекания болезни составляет примерно один месяц.
Для щелевидного импетиго свойственны такие симптомы:
- появление заеды в уголках ротовой полости, реже отмечается появление сыпи в уголках глаз или стрептодермия в носу;
- возникновение неглубоких трещин на местах вскрывшихся пузырей;
- покрытие новообразований корочками жёлтого цвета;
- зуд и жжение в поражённом участке;
- обильное слюноотделение.
Кроме этого, такая форма недуга вызывает формирование кариеса, ринита и конъюнктивита.
Простой лишай или эритемато-сквамозная стрептодермия характеризуется:
- локализацией на лице, в частности периоральной области, щеках и подбородке. В несколько раз реже наблюдаются очаги на туловище и конечностях;
- появлением чётко отграниченных очагов, имеющих круглую или овальную форму;
- приобретением пятнами розоватого оттенка;
- шелушением повреждённой кожи.
Симптомы стрептококковой опрелости представлены:
- возникновением воспалительных элементов в складках передней стенки брюшной полости, на ягодицах, в подмышечных впадинах, за ушными раковинами и в пахово-бедренной зоне;
- мокнущими эрозированными пузырьками;
- ярко-розовым окрасом очагов поражения;
- расположением отсевов вокруг основного скопления сыпи, которыми могут выступать везикулы, пустулы и корки;
- появлением болезненных трещин и эрозий.
Стрептодермия в форме вульгарной эктимы выражается в следующих признаках:
- глубокое поражение кожных покровов;
- локализация элементов на голенях и бёдрах, в области поясницы и на ягодицах, на руках и туловище;
- формирование фликтен или пустул, наполненных серозно-кровянистой или серозно-гнойной жидкостью;
- самопроизвольное вскрытие пузырьков приводит к тому, что содержимое подсыхает и образует корочку желтовато-бурого оттенка;
- после удаления корки обнажается глубокая язва, вызывающая сильные боли;
- образование на месте язвы пигментированного рубца.
Помимо этого, стрептодермию у ребёнка, в независимости от типа, сопровождают такие клинические проявления:
- возрастание температурных показателей или лихорадка;
- слабость и вялость;
- головные боли;
- расстройство сна;
- понижение аппетита или полное отвращение к пище;
- раздражительность и плаксивость;
- частая смена настроения;
- увеличением размеров региональных лимфатических узлов, болезненных при пальпации.
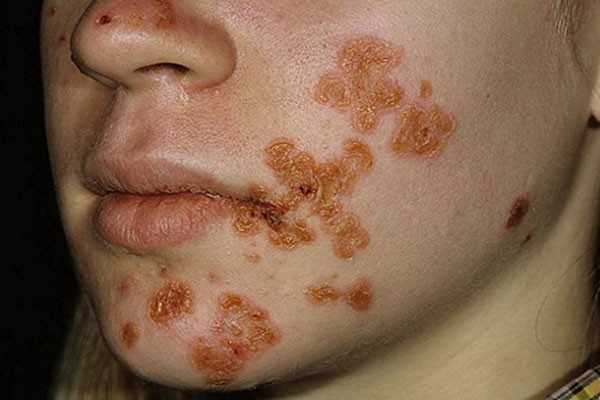
Стрептодермия на лице у подростка
Диагностика
Провести диагностические мероприятия и составить тактику того, как лечить такое заболевание знает либо педиатр, либо детский дерматолог. Поставить правильный диагноз врач может уже во время первичного осмотра, однако для установления формы болезни могут потребоваться иные манипуляции.
В первую очередь клиницисту следует:
- изучить историю болезни пациента – для выявления базовой болезни при вторичной стрептодермии;
- собрать и проанализировать жизненный анамнез – для установления пути инфицирования;
- тщательно осмотреть поражённые участки кожного покрова;
- детально опросить родителей маленького пациента – для выяснения степени выраженности симптомов и тяжести течения недуга.
Лабораторные исследования ограничиваются осуществлением:
- бактериального посева, отделяемого из пузырей;
- микроскопического изучения соскоба с повреждённой кожи;
- общеклинического анализа и биохимии крови;
- туберкулиновых проб;
- копрограммы.
В случаях подозрения врача на тяжёлое течение стрептодермии с поражением внутренних органов, потребуются общие инструментальные процедуры, среди которых – УЗИ, рентгенография, КТ и МРТ.
Дифференцировать такую болезнь необходимо от:
Лечение
Вылечить патологию можно при помощи таких консервативных методик:
- пероральный приём медикаментов;
- применение местных лекарственных средств – мазей и антисептиков;
- физиотерапевтические процедуры;
- соблюдение диеты;
- использование рецептов народной медицины.
Лечение стрептодермии у детей при помощи лекарственных препаратов включает в себя приём:
- антибактериальных веществ;
- антигистаминных средств;
- поливитаминов;
- иммуномодуляторов.
Для местного использования показаны такие антисептики:
- перекись водорода;
- фукорцин;
- салициловый спирт;
- борная кислота;
- зелёнка.
Список того, чем лечится стрептодермия у детей при помощи мазей:
Наиболее эффективными физиотерапевтическими процедурами выступают:
- УФОК;
- УФО и УВЧ;
- лазеротерапия.
Лечение в домашних условиях может проводиться только после одобрения лечащего врача и направлено на применение в качестве примочек:
- животного жира;
- отвара на основе конского щавеля, крапивы и тысячелистника;
- настоя из верблюжьей колючки;
- гриба-дождевика;
- отвара из коры дуба и кислицы;
- присыпки из малахита, волосистой ястребки и полевого хвоща.
Помимо этого, очень важно соблюдать такие правила гигиены:
- не смачивать повреждённые участки на протяжении 4 суток;
- аккуратно протирать больные места влажным полотенцем;
- не допускать, чтобы ребёнок расчёсывал высыпания;
- применение индивидуального полотенца, посуды и столовых приборов для пациента;
- раз в день менять постельное белье ребёнка.
Профилактика и прогноз
Для снижения вероятности возникновения стрептодермии на лице или любой другой локализации следует придерживаться таких правил:
- не допускать микротравмы кожи;
- содержание в чистоте кожных покровов детей;
- своевременное устранение любых инфекционных процессов и кожных заболеваний, а также тех недугов, которые могут привести к подобной болезни;
- полное исключение переохлаждений и перегревов;
- избегание контакта с больным, вещами и предметами к которым он прикасался.
В подавляющем большинстве ситуаций стрептодермия у ребёнка имеет благоприятный прогноз – пациенты полностью выздоравливают.
simptomer.ru
Стрептодермия по МКБ-10: обозначение кода, признаки, лечение
Стрептодермия – инфекционное заболевание кожи, вызванное деятельностью бактерий рода стрептококков. В большинстве случаев от него страдают дети младше 12 лет. У взрослых людей оно встречается редко.
Передается болезнь 2 способами:
- Прямой или косвенный контакт с больным: объятия, прикосновения, использование общих предметов (посуда, полотенца, игрушки).
- Воздушно-капельным, то есть через общий воздух.
Стрептодермия в международной классификации болезней (МКБ-10) обозначается кодом L01.1.
Причины
Основная причина заболевания – деятельность различных штаммов стрептококка. Эту бактерию можно найти на любом участке кожи человека, включая слизистые оболочки глаз, носа, пищеварительной системы и репродуктивных органов. У здорового человека она подавляется местным иммунитетом. Но при некоторых обстоятельствах она получает возможность проникнуть в организм и начать свою вредоносную активность:
- Повреждения кожи: царапины, ссадины, раны, язвы, ожоги, потёртости.
- Слабый иммунитет по причине возраста, плохого питания, в котором преобладают легкие углеводы (сладости) и отсутствуют в нужном количестве витамины, длительных психологических перегрузок.
- Плохая гигиена или её отсутствие.
Главную роль в появлении стрептодермии играют только первые 2 причины. Третья является дополнительным источником инфекции и отягчает лечение заболевания.
Разновидности заболевания и симптоматика
Медицинская литература предлагает следующую классификацию стрептодермии:
- стрептококковое импетиго,
- буллезное или пузырьковое импетиго,
- щелевидное импетиго,
- поверхностный панариций,
- стрептококковая эктима,
- сухая стрептодермия.
Стрептококковое импетиго встречается чаще остальных видов стрептодермии и считается её классической формой. Её характерный симптом – округлые покраснения, в дальнейшем переходящие в везикулы, появляющиеся на голове, спине, руках и ногах. Является самой легкой формой заболевания.
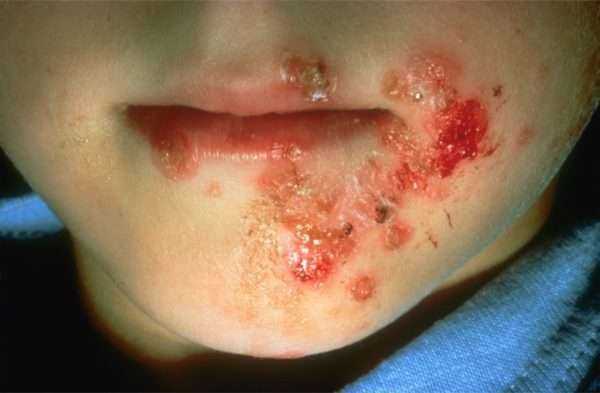
Пузырьковое импетиго характерно глубоким поражением кожи и, как следствие, длительным лечением. Высыпания у этой формы заболевания имеют вид крупных пузырей, наполненных гнойной или серозной жидкостью. Чаще всего они расположены на конечностях. На их месте после самопроизвольного или намеренного вскрытия появляются мокнущие раны.
Щелевидное импетиго или «заеда» представляет собой один или несколько гнойничков, возникающих в углах рта, глаз или под носом. Эта разновидность болезни опасности не представляет и легко лечится. Иногда переходит в хроническую форму при нарушении обмена веществ.
Поверхностный панариций – сопутствующее стрептококковой стрептодермии заболевание. Оно возникает из-за переноса под кожу вокруг ногтя возбудителя основной болезни. Это происходит из-за расчесывания сыпи. Она проявляется отеками и воспалениями кожи в месте проникновения стрептококка, а также появлением аналогичной сыпи или эрозий. Не начатое вовремя лечение может лишить больного ногтевой пластины.
Стрептококковая эк
mfarma.ru
Стрептодермия
Содержание:
Определение
Стрептодермия — это поражение кожи, вызванное стрептококками. Заболевание вызывается различными штаммами стрептококков (наиболее часто группы Д).
Причины
Причиной возникновения стрептодермии является стрептококк. Стрептококки проникают в кожу в области микротравм эпидермиса и вызывают воспалительный процесс преимущественно поверхностного характера, однако при наличии предрасполагающих факторов возможно развитие глубоких стрептодермий.
Другие причины стрептодермии могут включать в себя:
- снижение апетита;
- гипо-, авитаминозы, диспротеинемия;
- нарушения обмена веществ;
- острые и хронические заболевания;
- физическое переутомление;
- нервно-психическое переутомление, вегетоневроз;
- изменения реактивности организма;
- переохлаждения и перегревания организма;
- местные нарушения кровоснабжения и иннервация кожи;
- изменения рН кожи;
- микротравмы;
- чрезмерное загрязнение кожи;
- наличие заболеваний кожи.
Симптомы
Среди основных симптомов можно выделить образование на лице, ягодицах, на спине светло-розовых пятен различных размеров (1-3 см.), которые покрываются чешуйками. Обычно возникает небольшой зуд и сухость кожи, иногда возможно повышение температуры тела, увеличение лимфоузлов, появляется зудящая сыпь. Также формируются фликтены — поверхностные пузырьки, серозное содержимое которых быстро мутнеет, а сами фликтены быстро вскрываются, образуя эрозию, либо покрываясь коркой.
Также иногда появляется в области складок стрептококковая опрелость, характерные трещины, пеленочный дерматит. Через 2–3 дня образуются гнойно-кровянистые корки. После отторжения корок обнаруживается округлая язва с отвесными краями, сочным, кровоточащим дном, покрытым грязно-серым налетом. Заживление происходит медленно — до 3 недель и заканчивается образованием пигментированного рубца.
Однако, как и любое другое инфекционное заболевание, стрептодермия может дать осложнения на внутренние органы, особенно часто происходит повреждения сердечной мышцы (миокардит) и почек (гломерулонефрит).
Классификация
поверхностные | стрептококковое импетиго |
белый лишай (простой лишай) | |
поверхностный панариций (турниоль) | |
стрептококковая опрелость | |
сифилоподобное папулезное импетиго детей | |
острая и хроническая диффузная поверхностная стрептодермия | |
глубокие стрептодермии | эктима: вульгарная, проникающая |
рупия |
Диагностика
Диагностика производится на основании данных анамнеза и клинической картины.
Бактериологические методы исследования (забор материала из инфекционного очага с последующим посевом с целью выделения этиологически значимых микроорганизмов и определения их чувствительности к антибактериальным препаратам).
Следует сделать анализы на наличие грибов при исследовании соскоба и провести дополнительную диагностику для исключения экземы.
Профилактика
Чтобы не провоцировать повторное возникновения болезни следует избегать попадание воды или влаги на пораженные участки.
Стрептодермию необходимо устранять подсушиванием для образования корочки. Как средство можно использовать спиртовые настойки, салициловый спирт. После локализации инфекции ранка заживет и корочка отпадает.
Если заболевания активно прогрессирует его нужно лечить дезинфицирующими средствами. Они удаляют вредные микроорганизмы, микробы, устраняют неприятный запах и предотвращают распространение новых.
При серьезном развитии болезни следует обратиться к специалисту. Лечить стрептодермию нужно медикаментозными препаратами. Гормональные мази и антибиотики используют для снятия особенно болезненных и сложных случаев.
После перенесенной болезни часто случаются повторные вспышки. Для профилактики рецидивов необходимо устранять предрасполагающие факторы:
- трещины на коже;
- травмы, расчесы;
- нагноительные процессы и др.
Стрептодермия в МКБ классификации:
Галина:30.04.2014
Подскажите, пожалуйста, как можно гарантированно вылечить оникомихоз? Проявляется у меня больше всего на ногтях больших пальцев рук и ног. Он у меня давно , уже года четыре. Поначалу я обратилась к дерматологу и мне прописали и мазь размягчающую со спиливанием верхнего слоя ногтя и лак батрафен, и таблетки (уже точно не помню — по моему термикон, но не уверена, давно принимала). После приема этих таблеток — принимала месяца 3-4 у меня были большие проблемы с пищеварением, из-за чего я прекратила лечение. Правда потом лечилась всякими маслами и пр. «околонародными» методами (посоветовали), и думала, что он у меня прошел, но потом опять все вернулось. Но т.к. была беременна. потом кормила грудью, за лечением не обращалась. Сейчас ребенок подрос, проблема моя опять проявилась. К врачу идти опасаюсь, т.к. боюсь. что мне опять назначат такие же таблетки, а пищеварение потом наладить очень трудно. Скажите, что можно сделать?? Буду Очень благодарна за ответ!!
Здравствуйте. Перед назначением лечения Вас необходимо осмотреть. Обратитесь к другому специалисту или попросите лечащего врача назначить заместительную терапию.
med36.com

 Стрептодермия – опасное инфекционное заболевание, вызываемое стрептококками. Чаще всего оно поражает именно детей. На поверхности кожи появляются пузырьки разного размера (фликтены), заполненные гноем. Они довольно легко лопаются, образуют ранку, которая покрывается корочкой. После отшелушивания на коже ребенка остаются красные пятна, а нормальная пигментация не восстанавливается довольно долго.
Стрептодермия – опасное инфекционное заболевание, вызываемое стрептококками. Чаще всего оно поражает именно детей. На поверхности кожи появляются пузырьки разного размера (фликтены), заполненные гноем. Они довольно легко лопаются, образуют ранку, которая покрывается корочкой. После отшелушивания на коже ребенка остаются красные пятна, а нормальная пигментация не восстанавливается довольно долго. 