Запор после кесарева сечения – что делать| МИКРОЛАКС®
Количество просмотров: 27 231
Дата последнего обновления: 20.12.2021 г.
Среднее время прочтения: 4 минуты
Содержание:
Причины появления запора после кесарева сечения
Типы запоров после кесарева сечения
Как бороться с запорами после кесарева сечения
МИКРОЛАКС®: помощь при запорах после кесарева сечения
Такая проблема, как запор после кесарева сечения, встречается довольно часто. Какова бы ни была причина этого явления, оно приносит сильный дискомфорт и может привести к серьезным проблемам со здоровьем.
Причины появления запора после кесарева сечения
Причины развития запора могут быть физиологическими или психологическими. Прежде всего каждая женщина переживает из-за состояния швов после операции, в частности появляются опасения, что при натуживании они могут разойтись.
- резкую гормональную перестройку организма после родов;
- нерационально подобранная диета для кормящей мамы и недостаточное потребление жидкости;
- растягивание и ослабление брюшных мышц;
- изменение положения кишечника и снижение его перистальтики;
- влияние анестезии при операции;
- развившийся во время беременности геморрой;
- сдавливание кишечника увеличенной маткой, что после родов наблюдается еще около 8 недель.
Наверх к содержанию
Типы запоров после кесарева сечения
Чаще всего женщин после кесарева сечения мучают атонические запоры, которые могут возникать из-за слабости мышечного слоя кишечной стенки, в результате чего передвижение каловых масс затрудняется. Кал постепенно скапливается, становится твердым и начинает провоцировать другие проблемы со здоровьем, и прежде всего интоксикацию организма.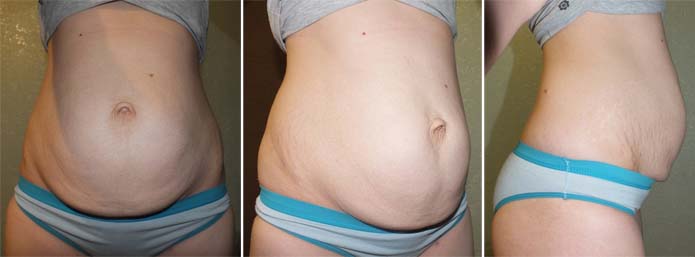
При акте дефекации после атонического запора обычно выходит большое количество каловых масс. Первая часть из них твердая и спрессованная, последняя – более мягкая. Процесс сопровождается неприятными ощущениями. Он несколько болезненный, на кале могут присутствовать следы крови и слизи.
Спастические
Спастические запоры чаще возникают по психологическим причинам. В таких случаях повышается мышечный тонус на отдельных участках толстой кишки. Этот спазм не дает нормально продвигаться каловым массам, в результате чего они начинают скапливаться, попутно препятствуя отхождению газов.
Стул при таких запорах напоминает небольшие твердые камушки округлой формы. У женщины часто возникает желание сходить в туалет, но опорожнение кишечника может быть неполным, малыми порциями.
Наверх к содержанию
Как бороться с запорами после кесарева сечения
Молодых мам часто мучает вопрос: что делать с запором после кесарева сечения? Прежде чем приступить к лечению, необходимо проконсультироваться с терапевтом и педиатром (если ребенок находится на грудном вскармливании).
Прежде всего для нормализации работы кишечника, особенно при атонических запорах, необходимо пересмотреть питание молодой мамы и ее питьевой режим, который должен составлять не менее 1,5–2 л¹ жидкости в сутки. В диетическое питание кормящей женщины специалисты рекомендуют включить злаки, овощи, фрукты, кисломолочные продукты, напитки, растительное масло. При послеоперационном запоре нужно ограничить употребление манной каши, белых сортов хлеба, риса, картофеля, груш, орехов. Полностью придется отказаться от крепкого чая и кофе.
Медикаментозное лечение запора после кесарева сечения может назначить только врач с учетом особенностей организма и способа вскармливания новорожденного.
Наверх к содержанию
МИКРОЛАКС
®: помощь при запорах после кесарева сеченияМИКРОЛАКС® – микроклизма, которая способствует мягкому устранению запора. Это препарат с высоким профилем безопасности, не имеющий возрастных ограничений по применению. Активные вещества в течение 5–15 минут¹ способствуют размягчению каловых масс, в результате чего они легче выводятся из организма. Благодаря локальному применению компоненты микроклизмы не попадают в общий кровоток.
Это препарат с высоким профилем безопасности, не имеющий возрастных ограничений по применению. Активные вещества в течение 5–15 минут¹ способствуют размягчению каловых масс, в результате чего они легче выводятся из организма. Благодаря локальному применению компоненты микроклизмы не попадают в общий кровоток.
Наверх к содержанию
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
1Диетология. Руководство. Под редакцией А. Ю. Барановского. 4-е издание; Питер 2012
2 В соответствии с инструкцией по медицинскому применению препарата МИКРОЛАКС® средство способствует наступлению действия через 5–15 минут после использования.
Стул после кесарева сечения, проблемы и пути их решения, профилактика
Подавляющее большинство женщин, родивших с помощью кесарева сечения, сталкиваются с трудностями опорожнения кишечника в послеоперационный период. Попробуем разобраться в причинах и способах устранения деликатной проблемы.
Попробуем разобраться в причинах и способах устранения деликатной проблемы.
Почему больно ходить в туалет?
Многие женщины после операции кесарева сечения жалуются, что им больно ходить в туалет «по большому». В первые дни после операции боль может быть реакцией как травмированных брюшных мышц, которые необходимо напрягать для выполнения акта дефекации, так и обострением уже присутствовавших во время беременности геморроя или анальных трещин, либо появлением таковых после родов.
Также боль может носить психологический характер из-за страха тужиться. Женщина при этом панически боится расхождения швов и итогом становится спазм анального сфинктера, вызывающего боль в районе прямой кишки при попытке сходить в туалет.
Спустя непродолжительное время после родов болезненно ходить в туалет становится по причине запоров. Выход твердого кала затруднен, он мешает отхождению газов и портит жизнь ощущением тяжести. Многим женщинам сложно избавиться от этой проблемы даже спустя 2-3 месяца после проведенной операции кесарева сечения.
Распространенные причины запоров
- В раннем послеоперационном периоде может возникнуть парез кишечника (его деятельность «замирает» и ограничивается двигательная активность). Кишечник рефлекторно реагирует подобным образом на любые хирургические манипуляции на органах брюшной полости, особенно проведенные под общим наркозом.
Распознать такую кишечную паралитическую непроходимость несложно — отсутствуют отхождение газов, кала, происходит ассиметричное вздутие живота, возникают схваткообразные боли. В первые трое суток после кесарева сечения парез кишечника не вызывает опасений.
Перед родами в настоящее время практикуется его освобождение от содержимого с помощью клизмы, исключение в первые сутки после операции приема пищи. Если на третьи сутки после кесарева сечения не произошло опорожнение, то врач в роддоме назначит проведение повторной клизмы.
- Одно из осложнений, ухудшающих перистальтику кишечника после операции на органах брюшной полости — образование спаек, подобно рубцам состоящих из соединительной ткани между органами, расположенными в месте проведения операции.
 Как считают медики, такой процесс — своеобразная защитная реакция организма на постороннее вмешательство, и никто от него не застрахован.
Как считают медики, такой процесс — своеобразная защитная реакция организма на постороннее вмешательство, и никто от него не застрахован.
Если все методы нормализации стула после операции бездейственны и преследуют болезненные ощущения, то можно заподозрить наличие ярко выраженного спаечного процесса, требующего повторного хирургического вмешательства. Но спешим вас успокоить, что такие запущенные спаечные образования встречаются редко и являются следствием некачественно проведенной операции кесарева сечения.
Способы профилактики такого малоприятного явления «срастания» органов — ранняя двигательная активность в послеоперационный период (через 6-8 часов после операции) и физиотерапевтические процедуры, которые наблюдающий вас врач может рекомендовать еще в роддоме.
- Ослабленный беременностью тонус мышц брюшного пресса, имеющий место быть при любом способе родоразрешения, не позволяет создавать необходимое для выхода каловых масс внутрибрюшное давление. В случае с кесаревым сечением эта проблема усугубляется более длительным периодом восстановления и противопоказанием к физической нагрузке проблемных мышц.
- Неправильное питание, пожалуй, самая главная причина запоров. Кушая на бегу бутерброды и запивая их чашечкой чая, к трудностям в виде ослабленных мышц, вялой перистальтики кишечника добавятся проблемы с пищеварением и поход в туалет превратится в пытку.
Как правильно питаться, чтобы не допустить запоров?
Доказана польза клетчатки для нормального функционирования пищеварительной системы и регулярного стула. Клетчатка — компонент большинства растительной пищи. Она не расщепляется ферментами человеческого организма, но оказывает положительное влияние на моторику кишечника и служит пищей для населяющей его микрофлоры.
Лучше всего для борьбы с запорами подойдет клетчатка с грубыми растительными волокнами. Содержится она в отрубях из цельного зерна, шелухе бобов, кожуре овощей и фруктов. Овощи и фрукты с неочищенной кожурой нужно съедать в сыром виде. Избегайте растительных продуктов, провоцирующих вздутие — бананов, винограда, белокочанной капусты, бобовых и фиников.
Положительно воздействуют на полезную микрофлору кишечника кисломолочные продукты — йогурты, ряженка, кефир, нежирный творог.
Привычные макароны, рис и картофель замените на гречку, просо, ячмень, овсяные хлопья.
Откажитесь от выпечки и хлеба из муки высших сортов. Ешьте хлеб из муки грубого помола с добавлением отрубей.
Про шашлыки, колбасные изделия, копчености, жирное мясо лучше на время забыть.
Если у вас совсем срочная ситуация, то можно воспользоваться слабительными свечами, например, глицериновыми. Клизма не рекомендуется, так как она вымывает полезную бактериальную флору кишечника, что пагубно отражается на пищеварительных процессах. Также после консультации с врачом для нормализации стула может быть рекомендован прием слабительных, безвредных при грудном вскармливании на основе лактулозы.
Увлекаться слабительными не стоит. Иначе получится эффект, противоположный ожидаемому и вы получите «ленивый кишечник». Использовать их желательно только как средство экстренной помощи, попутно занимаясь организацией правильного питания.
Как запор вредит организму
Запор — прямая дорога к таким заболеваниям, как геморрой и анальные трещины. Ко всем прочим «приятностям» присоединяется интоксикация организма.
Ведь кал содержит множество ядов, и задерживаясь в кишечнике более чем на 48 часов, токсины поступают в кровоток и отравляют весь организм.
Идет повышенная нагрузка на печень, что отражается на общем самочувствии и внешнем виде. Одолевают чувство усталости, головной боли, бледнеет и становится сухой кожа, начинают выпадать волосы. Такое состояние не может не отразиться на ребенке, если вы кормите его грудью.
Проблемы со стулом — частые спутники женщин, перенесших операцию кесарева сечения. Надеемся, что наша статья хоть как-то помогла вам в понимании сути происходящих с вами явлений и решении столь деликатной проблемы.
Рекомендуется к ознакомлению:
Загрузка…
7 проблем после родов
Все самое тяжелое уже позади: прошли роды, и счастливая мама с малышом вернулась домой. Но тут ее могут поджидать новые сложности – от сильного недосыпа и болезненности сосков при кормлении крохи до обострения разных болезней. Паниковать, конечно, не стоит, а важно сохранить спокойствие и сделать все возможное для нормализации состояния.
Боли в животе после родов – нормальное явление, не нужно их пугаться. Они могут быть тянущими или схваткообразными. Это говорит о том, что увеличенная матка сокращается и постепенно возвращается к прежним размерам. Особенно интенсивными боли становятся во время лактации, так как в этот момент вырабатывается гормон окситоцин, способствующий маточному сокращению. Поэтому у женщин, кормящих грудью, сокращение и восстановление матки идет быстрее. Боли в животе могут ощущаться от нескольких дней до 1 недели с момента родов.
Они могут быть тянущими или схваткообразными. Это говорит о том, что увеличенная матка сокращается и постепенно возвращается к прежним размерам. Особенно интенсивными боли становятся во время лактации, так как в этот момент вырабатывается гормон окситоцин, способствующий маточному сокращению. Поэтому у женщин, кормящих грудью, сокращение и восстановление матки идет быстрее. Боли в животе могут ощущаться от нескольких дней до 1 недели с момента родов.
Боли в животе после родов также возникают после кесарева сечения. В роддоме обезболивающие препараты применяются не более 3–4 суток и строго по показаниям. Обычно к 4–5-м суткам острые неприятные ощущения практически исчезают, и послеродовый период в целом продолжается так же, как у женщин, родивших естественным путем, хотя на восстановление матки после кесарева сечения требуется больше времени – 2–3 недели.
2. Боли в промежности после родов Ведь при рождении ребенка, как правило, имеет место растяжение, сжатие, могут появляться микротрещины.
Ведь при рождении ребенка, как правило, имеет место растяжение, сжатие, могут появляться микротрещины.Если женщине делали разрез промежности (эпизиотомию), то боли в промежности после родов сохраняются несколько дольше, до нескольких недель или месяцев, усиливаясь при напряжении (кашле, чихании, смехе, натуживании, наклонах вперед, приседании на корточки).
После эпизиотомии не рекомендуется сидеть в течение месяца, но на 5–7-е сутки разрешается присаживаться на унитаз, жесткий стул на ягодицу, противоположную направлению разреза: маме нужно уточнить у доктора, на какой стороне был разрез. Вставая с кровати, необходимо сначала повернуться на бок, чтобы избежать положения сидя, не торопиться и не совершать резких движений. Кормить ребенка после наложения швов лучше лежа на боку. Также нежелательно поднимать тяжести в течение первых двух месяцев после родов. При наличии выделений необходимо вовремя менять гигиенические прокладки – не реже чем 1 раз в 3 часа, не допуская возникновения «парникового эффекта».
Если выделения сопровождаются неприятным запахом, боли в промежности значительно усилились как в покое, так и при движениях, повысилась температура тела, появилась тошнота или рвота – нужно немедленно обратиться к врачу.
Беременность и роды являются одним из основных факторов развития геморроя у женщин, что связано с увеличением давления на стенки кишки со стороны беременной матки, повышением внутрибрюшного давления, нарушением кровенаполнения вен из-за замедления венозного оттока. При этом расширенная вена образует «мешок с кровью» – собственно геморроидальный узел. Во время родов головка плода сдавливает сосуды, в том числе и вены прямой кишки. Чем продолжительнее роды, тем более выражен застой крови. После родов анальное отверстие и геморроидальные узлы постепенно сокращаются и могут совсем пропасть, но иногда они сохраняются.
Геморрой после родов бывает наружным и внутренним. Наружный геморрой после родов протекает легче, реже возникают осложнения.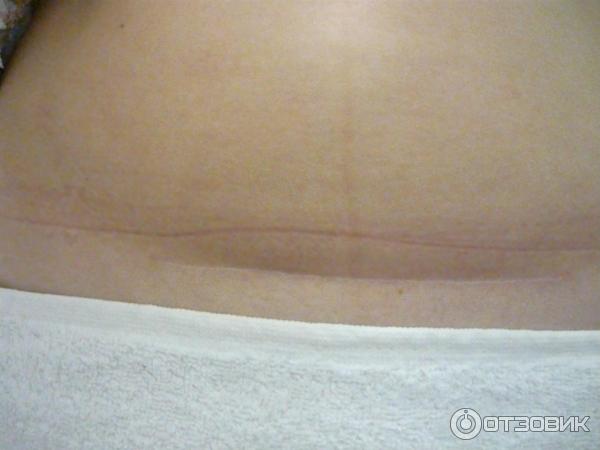 Наружные геморроидальные узлы меньше беспокоят женщину, но могут вызывать неприятные ощущения в заднем проходе, зуд, реже кровотечение. Внутренние геморроидальные узлы чаще вызывают боль, могут выпадать при дефекации, кашле, раздражать кожу вокруг ануса. Выпавшие шишки могут ущемляться, и тогда боль становится нестерпимой, происходит омертвление слизистой, температура тела повышается до 38 °С, может произойти и тромбирование варикозных вен. В такой ситуации необходимо немедленно обратиться к врачу.
Наружные геморроидальные узлы меньше беспокоят женщину, но могут вызывать неприятные ощущения в заднем проходе, зуд, реже кровотечение. Внутренние геморроидальные узлы чаще вызывают боль, могут выпадать при дефекации, кашле, раздражать кожу вокруг ануса. Выпавшие шишки могут ущемляться, и тогда боль становится нестерпимой, происходит омертвление слизистой, температура тела повышается до 38 °С, может произойти и тромбирование варикозных вен. В такой ситуации необходимо немедленно обратиться к врачу.
Важную роль играет правильное питание. Надо наладить работу кишечника так, чтобы не было запоров и дефекация происходила без натуживания. Полезно кушать побольше фруктов, овощей (брокколи, кукурузу, морковь, спелые яблоки, свеклу, цветную капусту, картофель, изюм, чернослив, курагу) и каш (особенно перловую, овсяную). Следует исключить острую, соленую, пряную пищу, маринады, так как эти продукты усиливают кровенаполнение геморроидальных вен. Рекомендуется ограничить жирную пищу: она замедляет переваривание пищи, создавая условия для развития запора.
Налаживанию работы толстого кишечника и уменьшению застойных явлений в венах малого таза способствует легкая гимнастика, направленная на укрепление мышц живота и улучшение кровотока. Комплекс разрешенных упражнений может порекомендовать лечащий врач.
Желательно также 2–3 раза в день по 15 минут лежать на спине с приподнятым тазом – положив ягодицы, например, на небольшую подушку. Очень важно избегать переохлаждения (особенно нижней части тела), не сидеть на холодной поверхности, отказаться от длительных (более 1 часа) пеших прогулок и длительной работы в положении стоя и сидя, так как это может привести к замедлению кровотока, увеличению застоя в геморроидальных венах и, следовательно, обострению геморроя.
Существуют консервативные методы лечения геморроя после родов: теплые ванночки, мазевые аппликации и свечи, содержащие новокаин, анестезин, белладонну. Эти препараты обладают противовоспалительным, вяжущим, подсушивающим и местноанестезирующим действием. В острый период применяют свинцовые примочки, примочки с буровской жидкостью, фурацилином, оказывающие вяжущее, антисептическое и противовоспалительное действие.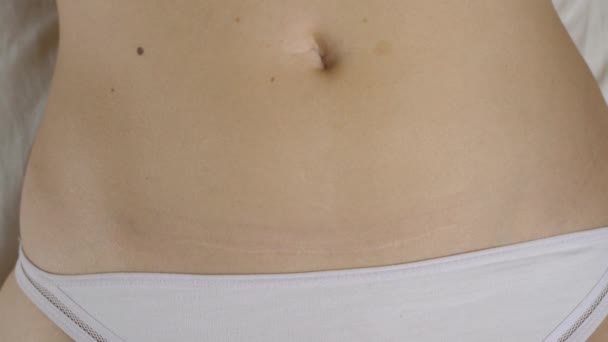 Часто прописывают мази, обладающие венотонизирующими, ангиопротективными свойствами (уменьшается отек, боль, кровоточивость), и другие средства.
Часто прописывают мази, обладающие венотонизирующими, ангиопротективными свойствами (уменьшается отек, боль, кровоточивость), и другие средства.
Оперативное лечение показано при длительных периодических умеренных кровотечениях или возникающих временами обильных кровотечениях, развитии анемии, при инфицировании, тромбировании, образовании трещин и свищей прямой кишки.
Особое внимание следует обратить на гигиену. В острый период заболевания нужно принимать прохладный душ 2–3 раза в сутки, а также ополаскивать промежность после каждого стула либо пользоваться влажными салфетками.
4. Запоры после родовЗапоры после родов являются наиболее распространенной проблемой, что связано с физиологическими сдвигами в системе пищеварения еще во время беременности, особенно во второй ее половине. Кишечник постепенно сдавливается увеличенной беременной маткой, нарушается кровообращение (происходит венозный застой в сосудах малого таза), изменяется иннервация, что приводит к ослаблению перистальтики. Процессы брожения и метеоризма усиливаются, возникают запоры, попутно обостряется геморрой. Кроме того, гормон прогестерон, который выделяется во время беременности, способствует расслаблению гладкой мускулатуры, в том числе кишечника, что уменьшает его перистальтику.
Процессы брожения и метеоризма усиливаются, возникают запоры, попутно обостряется геморрой. Кроме того, гормон прогестерон, который выделяется во время беременности, способствует расслаблению гладкой мускулатуры, в том числе кишечника, что уменьшает его перистальтику.
Регуляцию деятельности кишечника обеспечивают центральная и вегетативная нервная система, которые также претерпевают изменения во время беременности и родов. После родов часто возникают страхи, что во время дефекации разойдутся швы. Кроме того, мышцы живота становятся более дряблыми, растянутыми, и, чтобы прийти в тонус, им требуется время.
Для нормализации стула важно соблюдать основные диетические рекомендации. Необходимо достаточное содержание в рационе пищевых волокон, ежедневно следует употреблять не менее 400 г овощей и фруктов (сырых или в любом приготовленном виде), замоченные сухофрукты (особенно чернослив), отруби, кисломолочные продукты.
Желательно исключить продукты, приводящие к повышенному газообразованию (бобовые, капуста, недозревшие фрукты).
Рекомендуется употреблять 1,5–2 л жидкости в сутки.
Если запоры после родов продолжают беспокоить, врач может назначить медикаментозные средства. Наиболее безопасны для решения данной проблемы препараты лактулозы.
5. Нарушение мочеиспускания и недержание мочиМочевой пузырь недавно родившей женщины, так же как и ее кишечник, ощутил на себе влияние беременной матки, что привело к временному снижению его чувствительности. Это пройдет через 3–5 дней после родов: у одних женщин могут отсутствовать позывы к мочеиспусканию, у других они есть, но освободить мочевой пузырь новоиспеченные мамы не могут. Связано данное явление с атонией мочевого пузыря или, наоборот, со спазмом его сфинктера. Однако опорожнить мочевой пузырь необходимо в течение 6–8 часов после родов – и если сделать это самостоятельно не получается, женщине ставят катетер, так как наполненный мочевой пузырь может мешать матке нормально сокращаться.
Дома необходимо опорожнять мочевой пузырь не реже чем 1 раз в 4 часа. Если появились рези, боли при мочеиспускании, это признак воспалительного процесса мочевого пузыря, поэтому необходимо сразу обратиться к врачу.
Если появились рези, боли при мочеиспускании, это признак воспалительного процесса мочевого пузыря, поэтому необходимо сразу обратиться к врачу.
Также может обнаружиться недержание мочи после родов. Оно возникает при напряжении (кашле, чихании, смехе), возможно непроизвольное подтекание мочи перед, между или после мочеиспускания, рефлекторное недержание мочи, например, при звуках льющейся воды. Причина происходящего – ослабление мышц тазового дна, растяжение связочного аппарата мышц малого таза, нарушения функции сфинктера уретры.
Чаще данное явление наблюдается у повторнородящих женщин, женщин, перенесших тяжелые травматичные роды. Однако бывает недержание мочи и у женщин, роды которых протекали без каких-либо осложнений. Связано это с тем, что мышцы тазового дна испытывают повышенное давление, чрезмерное сдавливание мягких тканей во время беременности и родов, в результате чего могут возникнуть нарушения иннервации, кровообращения и, как следствие, нарушение функции мочевыводящих органов.
Недержания мочи после родов не надо стесняться. Важно вовремя обратиться к врачу, который назначит соответствующее лечение. Оно может быть как консервативным, так и оперативным (в тяжелых случаях). Консервативную терапию обычно начинают со специальных упражнений, направленных на укрепление мышц тазового дна: в течение определенного времени необходимо удерживать мышцами во влагалище специально разработанные «грузики», сокращать мышцы во время мочеиспускания и т. д.
Также прописывают медикаментозные препараты, которые снижают сократительную активность мочевого пузыря, подавляют непроизвольное выделение мочи, увеличивают интервал между мочеиспусканиями, увеличивают объем выделяемой мочи, способствуют исчезновению или ослаблению императивных (ложных) позывов. Консервативное лечение может длиться до 1 года. При отсутствии эффективности консервативного лечения применяются хирургические методы
6. Болезненность сосковЭта проблема часто сопровождает начало кормления ребенка грудью. Нежная кожа сосков еще пока очень чувствительна, и мама может испытывать сильные боли при кормлении грудью. Трещины и повреждения сосков часто возникают при неправильном прикладывании ребенка к груди. Необходимо, чтобы малыш захватывал не только сосок, но и ареолу.
Нежная кожа сосков еще пока очень чувствительна, и мама может испытывать сильные боли при кормлении грудью. Трещины и повреждения сосков часто возникают при неправильном прикладывании ребенка к груди. Необходимо, чтобы малыш захватывал не только сосок, но и ареолу.
Для облегчения болезненного состояния можно использовать специальные накладки для сосков в период кормления, обрабатывать их мазью, содержащей декспантенол, – ее можно не смывать перед каждым кормлением. Кроме того, рекомендуется чаще оставлять грудь открытой.
Нет необходимости мыть молочные железы с мылом перед каждым кормлением, достаточно принимать душ 2 раза в день, можно просто омывать грудь теплой водой – желательно, кипяченой, пока не зажили трещины, во избежание инфицирования.
Когда установится лактация (это произойдет примерно в течение 1 месяца), кожа сосков несколько огрубеет, и кормление грудью не будет приносить дискомфорта.
7. Швы после кесарева сеченияВ настоящее время в современной акушерской практике для наложения швов после кесарева сечения используется рассасывающийся шовный материал (полностью он исчезает на 40–45-е сутки).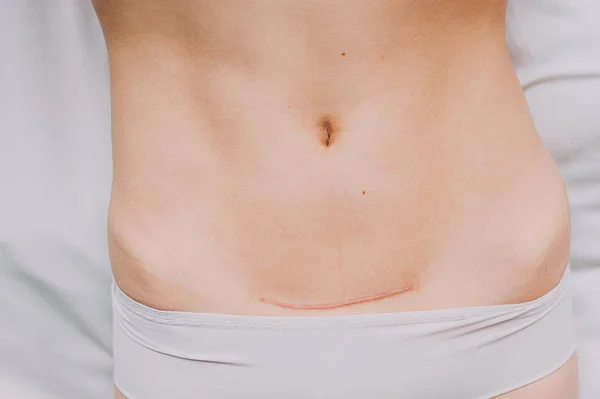 В зависимости от особенностей роддома, иногда применяются нерассасывающиеся швы, которые снимаются перед выпиской на 7–10-е сутки. В особом уходе шов не нуждается. В большинстве роддомов послеоперационные повязки на область шва не накладываются, делается лишь местная обработка 2 раза в сутки спиртом или зеленкой. Дома обрабатывать шов и носить повязки не нужно. Принимать душ можно на вторые сутки, область шва, естественно, не следует интенсивно тереть мочалкой. А вот лежание в ванне лучше отложить на 1–1,5 месяца.
В зависимости от особенностей роддома, иногда применяются нерассасывающиеся швы, которые снимаются перед выпиской на 7–10-е сутки. В особом уходе шов не нуждается. В большинстве роддомов послеоперационные повязки на область шва не накладываются, делается лишь местная обработка 2 раза в сутки спиртом или зеленкой. Дома обрабатывать шов и носить повязки не нужно. Принимать душ можно на вторые сутки, область шва, естественно, не следует интенсивно тереть мочалкой. А вот лежание в ванне лучше отложить на 1–1,5 месяца.
Если же вы заметили выделения из области шва, появилась краснота, повысилась температура или же стали беспокоить нарастающие интенсивные боли, необходимо немедленно обратиться к врачу.
В области послеоперационного рубца может долго сохраняться чувство онемения, дискомфорт (до нескольких месяцев), зуд, жжение – и это нормально. Для облегчения состояния можно носить бандаж.
Проблемы со стулом после кесарева сечения, лечение
Автор Наталья Романова На чтение 8 мин Просмотров 639
У большинства кесаренных женщин после операции возникали определенные сложности с кишечником. Появление проблем со стулом после кесарева сечения часто сопряжено с прочими послеоперационными осложнениями, что только усложняет период послеродовой реабилитации.
Появление проблем со стулом после кесарева сечения часто сопряжено с прочими послеоперационными осложнениями, что только усложняет период послеродовой реабилитации.
Почему после кесарева возникают запоры
Пациентки нередко жалуются врачам, что попытка дефекации заканчивается серьезной болью, которая после кесарева может обуславливаться травматическим повреждением мышечных тканей брюшины. Иногда причины болей сводятся к психологическим факторам т. е. родильница из-за страха расхождения шва провоцирует спазм анальных мышц, что и вызывает боль при дефекации. Иногда причины болезненной дефекации обуславливаются таким явлением, как запор, который существенно портит первую радость материнства и мешает прохождению кишечных газов. У некоторых мамочек подобная проблема сохраняется на протяжении достаточно длительного послеоперационного срока.
Специалисты называют несколько причин, объясняющих возникновение подобного осложнения:
- Кишечный парез, для которого характерно замирание кишечной деятельности и замедление двигательной активности.
 Такая реакция кишечных структур вполне логична и закономерна при проведении оперативных хирургических вмешательств в брюшной полости, особенно с использованием общего обезболивания. Дополнительными признаками кишечного пареза являются схваткоподобные болезненные ощущения, отсутствие выхода каловых масс и газов, неравномерное вздутие области живота и пр. Подобное состояние характерно для первых послеоперационных дней. Подобная картина неопасна, если наблюдается в первые 3 дня после кесарева, потому как еще до операции женщине делают очистительную клизму и запрещают кушать в этот период. В норме послеоперационного опорожнения нужно ждать примерно на третий день послеродового периода, а если подобного не происходит, то женщине снова делают клизму.
Такая реакция кишечных структур вполне логична и закономерна при проведении оперативных хирургических вмешательств в брюшной полости, особенно с использованием общего обезболивания. Дополнительными признаками кишечного пареза являются схваткоподобные болезненные ощущения, отсутствие выхода каловых масс и газов, неравномерное вздутие области живота и пр. Подобное состояние характерно для первых послеоперационных дней. Подобная картина неопасна, если наблюдается в первые 3 дня после кесарева, потому как еще до операции женщине делают очистительную клизму и запрещают кушать в этот период. В норме послеоперационного опорожнения нужно ждать примерно на третий день послеродового периода, а если подобного не происходит, то женщине снова делают клизму. - На поздних послеоперационных сроках проблемы с кишечником могут обуславливаться спаечным процессом, который заметно ухудшает кишечную перистальтику. Спайки состоят из тех же тканей, что и рубцы, т. е. имеют соединительнотканную основу. Они располагаются между внутриорганическими структурами в брюшной локализации и являются следствием защитной реакции, возникающей у организма на хирургическое вмешательство.
 Спайки фактически ограничивают возможность распространения воспалений в полости, где проводилось вмешательство. Но и у таких, вроде бы благих намерений спаечного процесса имеются свои минусы. Неэластичность и плотность таких спаек приводит к нарушениям деятельности сросшихся малотазовых органов. Подобное сращивание кишечных отделов может привести к их непроходимости, спровоцировать запор, диарею, метеоризм и прочие кишечные неприятности.
Спайки фактически ограничивают возможность распространения воспалений в полости, где проводилось вмешательство. Но и у таких, вроде бы благих намерений спаечного процесса имеются свои минусы. Неэластичность и плотность таких спаек приводит к нарушениям деятельности сросшихся малотазовых органов. Подобное сращивание кишечных отделов может привести к их непроходимости, спровоцировать запор, диарею, метеоризм и прочие кишечные неприятности.
Дополнительные факторы
Если врачи предпринимали несколько способов нормализации стула и ни один из них не дал нужного результата, то есть все основания подразумевать развитие активного спаечного процесса, устранить который можно только с помощью хирургических манипуляций. Однако именно в такой запущенной форме подобное явление встречается достаточно редко. Избежать такого срастания можно посредством двигательной активности, чем раньше мама встанет с постели и будет двигаться, тем скорее произойдет восстановление и осуществиться профилактика спаечных процессов.
Еще одной причиной запоров после кесарева являются ослабленные мышечные ткани брюшины, которые наблюдаются во всех родах, вне зависимости от их тактики. В результате пациентка не может создать в кишке необходимое давление для продвижения кала.
Но самым основным фактором подобного осложнения является неправильный подход к формированию рациона родильницы. Пища вроде бутербродов и прочей сухомятки не может положительно отразиться на кишечной перистальтике, поэтому при таком подходе каждая попытка дефекации заканчивается буквально пыткой.
Спровоцировать развитие запоров могут чересчур ослабленные мышцы, геморрой, отсутствие активности, низкая моторика кишечника, недостаточное употребление воды и нарушения рациональности питания, смена расположения кишечника и пр.
Признаки развития проблемы
Как уже говорилось, причиной подобной проблемы обычно выступает неправильно составленный и нерегулярный рацион. Но если проблемы с дефекацией сопровождаются дополнительными проявлениями, то питание здесь вовсе ни при чем. К подобным признакам относят отсутствие опорожнения кишечника на протяжении 2 и более суток. Подтверждает патологическую этиологию запора и дискомфорт в брюшине слева или ее полости в целом, метеоризм, чувством переполненности и распирания кишечных структур.
К подобным признакам относят отсутствие опорожнения кишечника на протяжении 2 и более суток. Подтверждает патологическую этиологию запора и дискомфорт в брюшине слева или ее полости в целом, метеоризм, чувством переполненности и распирания кишечных структур.
Признаком серьезного запора является болезненность и прочие затруднения с дефекацией вроде излишне маленьких или слишком больших порций и пр. Отрыжка, отсутствие аппетита, тошнотные приступы, апатия и усталость, раздражительность, болезненность ануса, трещины и кровотечения из заднепроходного отверстия -все это указывает на сложное происхождение кишечной проблемы.
Клиническая картина запора обуславливается его формой, которых бывает 2 вида: атонический и спастический. Атонические запоры наиболее характерны для кесарева. Они отличаются редким желанием к дефекации. Кал застаивается в кишечных структурах и затвердевает, отчего в дальнейшем его выход сопровождается интенсивными болями. Спастический запор имеет психологические причины развития и обуславливается наличием перед предстоящим кишечным опорожнением. Пациентке кажется, что при натуживании она может повредить послеоперационные швы. Поэтому при желании опорожнить кишечник происходит самопроизвольное сжатие сфинктера.
Пациентке кажется, что при натуживании она может повредить послеоперационные швы. Поэтому при желании опорожнить кишечник происходит самопроизвольное сжатие сфинктера.
Опасность запоров
Запоры напрямую приводят к возникновению анальных трещин и геморроя, поэтому подобные состояния нужно устранять в максимально короткие сроки. При развитии геморроя в образовавшиеся ранки проникают различные токсины. Откуда они берутся? Из кала, в котором образуются из-за длительной внутрикишечной задержки. Оттуда токсические вещества проникают в кровоток и вызывают общеорганическую интоксикацию.
Подобные состояния перегружают печень, что незамедлительно отражается на внешности и общем состоянии здоровья. Женщина пребывает в постоянном состоянии усталости и обессиленности, ее кожа бледна, пересушена, могут наблюдаться признаки выпадения волосяного покрова. Если в подобной ситуации женщина кормит грудью малыша, то токсины с молоком могут попасть и в его организм. Поэтому неприятности с кишечником нужно решать сразу после родов, до наступления полноценной лактации.
Способы восстановления кишечной деятельности
Для начала, при первых признаков запора, маме можно попытаться решить проблему самостоятельно. Если же справиться с запором не получится, то придется обращаться за врачебной помощью, иначе организм серьезно пострадает из-за токсического воздействия. Постоянное переживание и дискомфорт в кишечнике, болезненные ощущения в животе – все это неуклонно ведет к полному прекращению лактации и усугублению общей картины состояния. Для восстановления полноценной кишечной деятельности могут использоваться традиционные медикаментозные препараты, коррекция питания и домашние хитрости.
Традиционная медицина
Подход к лечению традиционными медикаментозными средствами требует внимательного отношения при назначении препаратов лактирующим женщинам, потому как не все он разрешены для их применения. В целом назначаются такие медикаменты:
- Фортранс или Форлакс. Порошок для приготовления питьевого раствора с основным действующим веществом в виде макрогола.
 Препарат разжижает каловые отложения и способствует их естественному выходу. Прием совершают в дозировке 1 пакетик в сутки.
Препарат разжижает каловые отложения и способствует их естественному выходу. Прием совершают в дозировке 1 пакетик в сутки. - Дюфалак, Нормазе, Порталак. Это препараты, имеющие в составе лактулозный компонент, стимулирующие кишечную деятельность, размягчающие и выводящие каловые массы вместе с токсинами наружу. Принимать такой препарат нужно в дозировке 1-3 пакетика в сутки.
Если женщина не кормит малыша грудью, то можно для лечения использовать медикаментозные препараты вроде Гуталакса, Регулакса, Доктор Тайсс или Бисакодила. Также для лечения стула можно применять ректальные суппозитории вроде Глицелакса, свечей с облепихой, Кальциолакса или Ферролакса. Свечки вводят ежедневно, соблюдая инструкцию. Главное, не переусердствовать, строго соблюдая рекомендованные дозировки, иначе запор может плавно перейти в понос, что тоже довольно неприятное состояние.
Питание
Важно в процессе послеродового восстановления соблюдать принципы специального диетического питания, которое поможет нормализовать все органические функции. Подобная диета предполагает употребление пищи, обогащенной клетчаткой, например, овощей на пару, отрубного хлеба, диетического мяса или кисломолочной продукции. Жидкие каши на водной основе, кефир, запеченные в духовке яблоки – все это нужно кушать чаще. Послабляющим эффектом обладает и оливковое масло. А вот жареных блюд и белого хлеба нужно избегать.
Подобная диета предполагает употребление пищи, обогащенной клетчаткой, например, овощей на пару, отрубного хлеба, диетического мяса или кисломолочной продукции. Жидкие каши на водной основе, кефир, запеченные в духовке яблоки – все это нужно кушать чаще. Послабляющим эффектом обладает и оливковое масло. А вот жареных блюд и белого хлеба нужно избегать.
Домашние способы
Есть немало способов против запоров, которые основаны на знаниях народной медицины. Послабляющим эффектом обладают отвары инжира или смеси из тмина, аниса и фенхеля. Также помогает справиться с запором травяной сбор из компонентов вроде ромашковых цветков и земляники, мяты и аниса, крапивных листиков. Но без фанатизма. Нужно обязательно обсудить рецепт с врачом, ведь все, что вы съедите или выпьете, проникнет к малышу в организм. Когда шов заживет и перестанет мокнуть, можно выполнять специальный массаж для зоны живота.
Профилактика запоров после хирургического родоразрешения
Начинать мероприятия по предупреждению послеоперационных запоров родильнице нужно еще до перевода в послеродовое отделение. Для этого рекомендуется выпивать достаточные объемы жидкости, которые в сутки составляют не менее 2л/сут. Питание нужно распланировать по часам. Взяв за основу рациона отварные овощные культуры.
Для этого рекомендуется выпивать достаточные объемы жидкости, которые в сутки составляют не менее 2л/сут. Питание нужно распланировать по часам. Взяв за основу рациона отварные овощные культуры.
Начинайте вставать как можно раньше, подобная активность поможет быстрее восстановиться. Полезны для кишечника и постоянные тренировки, т.е. специальные упражнения. Нужно прилечь на правый бок, нижнюю конечность вытянуть, а верхнюю согнуть в коленке и прижать к груди. Если почаще принимать подобную позу, то будет усиливаться внутрикишечное давление, что стимулирует кишечную активность.
Стесняться проблем не нужно, даже таких деликатных, как запоры, ведь они могут свидетельствовать о спайках, опухолевых процессах или злокачественной кишечной непроходимости.
Особенности стула после кесарева сечения
После кесарева сечения большинству женщин бывает сложно сходить в туалет. Это не столько больно, сколько страшно, ведь тужиться нельзя. Проблемы с дефекацией, а порой и с мочеиспусканием, встречаются примерно у 75% новоиспеченных мамочек, роды которых проходили в операционной. В этой статье мы расскажем о том, почему такие деликатные проблемы возникают и как с ними справиться.
Это не столько больно, сколько страшно, ведь тужиться нельзя. Проблемы с дефекацией, а порой и с мочеиспусканием, встречаются примерно у 75% новоиспеченных мамочек, роды которых проходили в операционной. В этой статье мы расскажем о том, почему такие деликатные проблемы возникают и как с ними справиться.
Причины боли
Во время проведения хирургических родов мышцы брюшной полости травмируются. На их восстановление уходит время, а потому в первые дни после кесарева женщине так больно ходить «по-большому», ведь для совершения акта дефекации нужно напряжение определенных мышц живота.
Иногда проблемы усугубляются развитием послеродового геморроя, который может проявиться не только после физиологических родов, но и после кесарева, ведь он не является следствием того, что в родах женщине пришлось тужиться, а напрямую происходит из-за беременности, когда нижние вены, в том числе геморроидальные, страдали от нарушений кровообращения и давления тяжелой матки.
Всем женщинам после операции тужиться страшно. Страх, что швы разойдутся, а также страх перед болью в травмированной брюшине становится труднопреодолимым препятствием в задаче нормализовать стул. А задача это архиважная. Дело в том, что переполненный при запоре или раздраженный кишечник при жидком стуле может негативно сказаться на заживлении внутренних швов на матке, на сокращении матки до прежних размеров.
После операции ни в коем случае нельзя допускать переполнения кишечника или его вздутия, поэтому до хирургического вмешательства женщине в обязательном порядке делают очистительную клизму, а после операции в течение двух суток предписывают строгую диету.
Страх является главной причиной нарушений стула после операции. На психосоматическом уровне страх возможной боли и нарушения швов вызывает спазм анального сфинктера. В результате сходить в туалет по большой нужде не получается.
На психосоматическом уровне страх возможной боли и нарушения швов вызывает спазм анального сфинктера. В результате сходить в туалет по большой нужде не получается.
Причины
Запоры – настоящий бич женщин после оперативных родов. Некоторым не удается до конца справиться с этой проблемой не только в первые дни и недели после хирургического вмешательства, но и через 2-3 месяца. Причины запора кроются не только в психологическом страхе.
Нередко причина кроется во временном физиологическом парезе кишечника. Он просто перестает сокращаться. Это происходит в качестве ответной реакции на хирургическое вмешательство в брюшной полости. Кстати, таким же точно образом кишечник может отреагировать и на любую другую операцию в этой части тела. Наиболее часто парез развивается после перенесенного общего наркоза.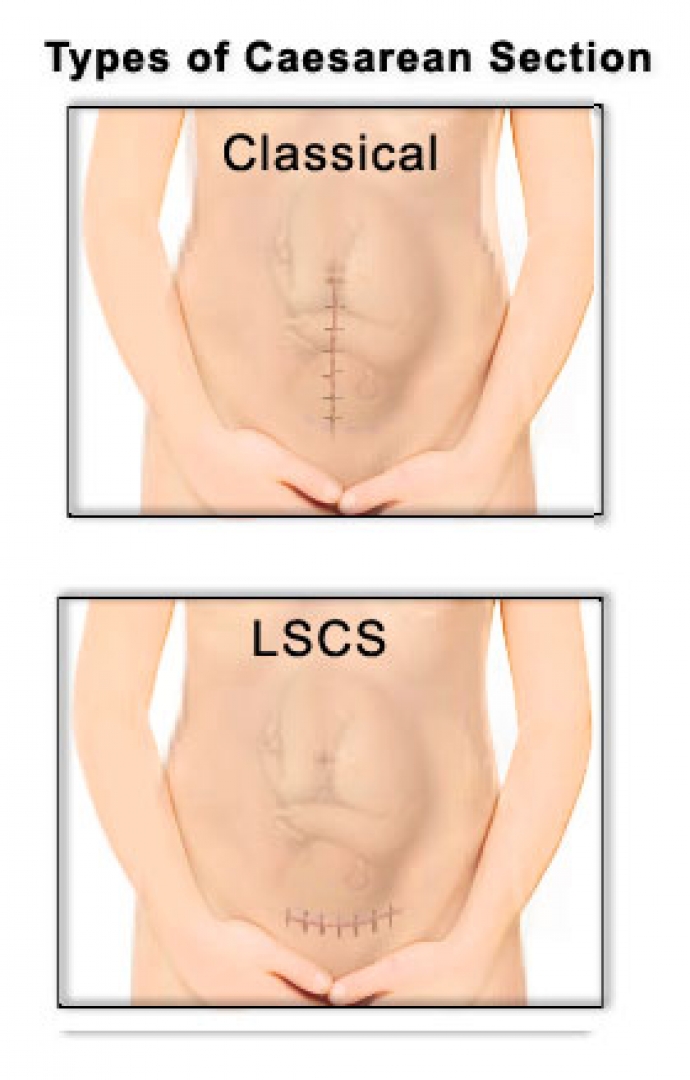
Помимо трудностей с дефекацией, при этом практически не наблюдается других признаков работы кишечника – не отходят газы, время от времени женщина испытывает спастические боли, живот асимметрично вздувается. Если патология выявляется в первые три дня после оперативных родов, повода для волнений нет, но если проблема сохраняется дольше, обязательно нужна консультация врача.
Причиной запора и боли при дефекации могут стать спайки. При этом некоторые части внутренних органов «спаиваются» друг с другом тонкими пленками. Так организм человека пытается защититься от распространения инфекций после грубого вмешательства извне.
Если спайки наблюдаются в области петель кишечника, проблемы со стулом неизбежны.
Может потребоваться хирургическая помощь в рассечении спаек.
Мышцы брюшины растянуты и расслаблены после вынашивания малыша. Внутри брюшной полости не создается необходимого давления для выталкивания каловых масс. И это еще одна очень распространенная причина запора после операции.
К тому же кишечник «ленится» – перед операцией его искусственно очистили, потом женщина почти ничего не ела, следуя ограничительной диете. Если она при этом еще и постоянно лежала, мало двигалась, то перистальтика кишечника будет сведена к минимуму.
Для борьбы с запорами после операции на третий день врач назначает еще одну клизму, если до этого времени женщине не удалось сходить в туалет самостоятельно. Альтернативой малоприятной процедуре промывания кишечника могут быть свечи со слабительным эффектом, разрешенные при грудном вскармливании, микроклизмы.
Опасность поноса также недооценивать также не стоит. Диарея может привести к обезвоживанию женского организма, тем более что не так давно имела место большая кровопотеря, и выделение послеродовых лохий еще продолжается. Понос может негативно отразиться на выработке грудного молока.
Жидкий стул в первые после операции дни – редкость. Чаще всего такое кишечное расстройство «стартует» уже после выписки домой. Причиной может быть дисбактериоз. Баланс кишечной флоры нарушается у родильниц, которым для профилактики послеоперационных осложнений провели курс антибиотикотерапии.
Причиной может стать нарушение перистальтики кишечника, неправильное питание, психологическое состояние – при послеродовой депрессии и подавленности у женщин почти всегда нарушается работа кишечника.
Иммунитет женщин, которые перенесли хирургическое вмешательство, существенно снижен, а потому не исключено, что диарея – проявление кишечной инфекции. Если понос длится более суток, желательно посоветоваться с врачом, тем более что все противодиарейные средства противопоказаны женщинам, которые кормят малыша грудью.
Если понос длится более суток, желательно посоветоваться с врачом, тем более что все противодиарейные средства противопоказаны женщинам, которые кормят малыша грудью.
Помогут рисовый отвар, нормализация питания, особенно его режима – пищу нужно принимать регулярно, не пропуская ни ужинов, ни обедов, продукты должны быть свежими.
При дисбактериозе врач может назначить пробиотики, хотя их эффективность находится под большим сомнением. Последние исследования ученых показали, что пробиотики – пустышка, и на работу кишечника они мало влияют.
Проблемы с мочеиспусканием
Боль и резь при походах в туалет «по-маленькому» могут проявиться как в первые дни после операции, так и после выписки. Причина может крыться в механическом травмировании мочевого пузыря во время операции (такое происходит нечасто, но порой случается). Гораздо чаще причиной неприятностей с мочеиспусканием является снижение иммунитета, свойственное всем людям после хирургических операций.
Причина может крыться в механическом травмировании мочевого пузыря во время операции (такое происходит нечасто, но порой случается). Гораздо чаще причиной неприятностей с мочеиспусканием является снижение иммунитета, свойственное всем людям после хирургических операций.
Слабый иммунитет не может адекватно давать отпор болезнетворным бактериям, а потому проявляются циститы.
Цистит может быть и реакцией мочевыводящих путей на введение катетера, которое является обязательным в момент проведения операции и в раннем послеоперационном периоде, когда родильница еще не может вставать и ходить в туалет самостоятельно.
Если у женщины ранее были проблемы с почками, мочевыводящими путями, то после операции по причине снижения иммунной защиты они могут обостриться, что также проявится характерной клинической картиной – болью при мочеиспускании, изменением цвета мочи, количества, отеками, болями в животе и пояснице.
Большинство таких осложнений требуют врачебной консультации и начала применения антибиотиков. Но для начала нужно обязательно сделать общий анализ мочи, чтобы точно знать, в какой части мочевыводящей системы возникло воспаление.
Профилактика
Поскольку проблемы с кишечником после операции – дело повсеместное и привычное, врачи сразу предупреждают пациентку, что встать с постели после операции нужно как можно раньше. Не нужно бояться боли, нужно адекватно двигаться, чтобы исключить такие неприятные осложнения, как образование спаек, парез кишечника, его чрезмерную расслабленность.
Через 7-8 часов после кесарева женщина может поворачиваться набок, делать круговые движения ступнями, через 10 часов можно садиться и вставать. Ходить нужно осторожно, придерживая живот рукой. Облегчить процесс обретения физической активности может специальный ортопедический послеродовый бандаж, который будет бережно поддерживать расслабленные и травмированные мышцы живота.
Ходить нужно осторожно, придерживая живот рукой. Облегчить процесс обретения физической активности может специальный ортопедический послеродовый бандаж, который будет бережно поддерживать расслабленные и травмированные мышцы живота.
Для того чтобы наладить работу кишечника, после операции новые продукты нужно вводить постепенно. В первые сутки можно пить только воду, а к вечеру – небольшое количество яблочного сока. На второй день женщине можно куриный бульон, при условии, что он вторичный, то есть сварен на второй воде. К вечеру вторых суток допускается небольшое количество картофельного пюре без сливочного масла полужидкой консистенции. На третий день женщине разрешаются отварные и тушеные овощи, мясные пюре для детского питания в баночках, каши-размазни.
К полноценному столу, адаптированному для кормящих мам, можно переходить с четвертого дня после операции.
Важно пить достаточное количество жидкости. Восстановить кишечник будет довольно просто, если с первых дней женщина будет следовать всем врачебным рекомендациям. В питании после выписки должно быть достаточно грубой клетчатки, которая содержится в овощах и фруктах. Сахар, густая пища, большое количество соли, пища с консервантами и красителями, бобовые и капуста, которые вызывают повышенное газообразование, а также газированные напитки после кесарева сечения запрещаются.
Восстановить кишечник будет довольно просто, если с первых дней женщина будет следовать всем врачебным рекомендациям. В питании после выписки должно быть достаточно грубой клетчатки, которая содержится в овощах и фруктах. Сахар, густая пища, большое количество соли, пища с консервантами и красителями, бобовые и капуста, которые вызывают повышенное газообразование, а также газированные напитки после кесарева сечения запрещаются.
Клизмами и слабительными средствами в домашних условиях также не нужно злоупотреблять. С их применением кишечник становится более «ленивым» и проблема усугубляется. Такие меры хороши в качестве разовой помощи кишечнику, но непригодны для систематического использования.
Прогулки пешком, умеренная активность, правильное питание помогут не допустить запоров и диареи. При проблемах с «малой нуждой» нужно сразу обращаться к врачу.
Более подробно о восстановлении кишечника после родов вы узнаете из следующего видео.
Кишечник после родов — восстанавливаем работу . Проблемы со стулом после родов и кесарева
Как только ребенок появляется на свет, матка роженицы уменьшается в размерах, и органы брюшной полости начинают привыкать к новому состоянию. О том, как правильно питаться и каких правил лучше придерживаться в первые дни после родов, рассказывает врач-гинеколог Александр Шлычков.
К концу срока беременности кишечник находятся в сжатом состоянии. Это значительно затрудняет проходимость пищи и может являться одной из причин запоров во время вынашивания малыша. Обычно в роддоме роженицам делают очистительные клизмы (для того, чтобы не было непроизвольных выбросов из кишечника во время родоразрешения). Именно поэтому в первый, второй дни после родов стула у женщин не наблюдается. Если женщина не была подготовлена подобным образом, ей не делали никаких клизм, то ее кишечник начинает работать сразу после родов в обычном режиме.
Именно поэтому в первый, второй дни после родов стула у женщин не наблюдается. Если женщина не была подготовлена подобным образом, ей не делали никаких клизм, то ее кишечник начинает работать сразу после родов в обычном режиме.
Это важно! Вода в больших количествах просто необходима в первые дни после родов. Она восстанавливает водный баланс кишечника и нормализует его работу.
Естественные роды
Если во время родов у женщины произошли разрывы во влагалище, или ей была сделана эпизиотомия (рассечение тканей промежности), врачам не обойтись без наложения швов. В подобных случаях чаще всего наблюдается спастический запор: кишечник находится в сжатом состоянии, иногда все сопровождается болями в животе.
Что делать?
- Молодой маме нельзя сидеть (только стоять или лежать), также не рекомендуется тужиться.
- Принимать спазмолитические препараты.
- Придерживаться специальной диеты, которая улучшает перистальтику кишечника.

Рацион питания после родов
Рацион женщины в первые 2-3 дня должен состоять только из жидкой пищи: минеральная вода без газа в больших количествах, бульоны. Затем постепенно молодая мама должна перейти на более твердые продукты, ограничивая употребление хлеба и мучных изделий.
Главное, чтобы пища содержала большое количество клетчатки — она активно помогает работе кишечника и избавляет от проблем со стулом. Как известно, клетчатка содержится в овощах и фруктах. Учитывая, что почти все женщины кормят малышей грудью, и крайне важно не вызвать у крохи аллергию, выбирайте «универсальные» фрукты и овощи. Причем этот список может меняться в зависимости от сезона.
Овощи и фрукты, универсальные для кормящих и некормящих мам:
- Кабачок, тыква, брокколи, вареная морковь, баклажан, свекла.
- Яблоки, груши, бананы, сливы, смородина, крыжовник, вишня.
На работу кишечника в первые дни после родов благотворно влияет инжир, чернослив (а вот со сливами стоит быть предельно аккуратными). А также оливковое или подсолнечное масло (1 ст.л. в день). Стоит утешить кормящих матерей, страдающих запорами: на качество грудного молока дисбаланс в работе кишечника никак не влияет.
А также оливковое или подсолнечное масло (1 ст.л. в день). Стоит утешить кормящих матерей, страдающих запорами: на качество грудного молока дисбаланс в работе кишечника никак не влияет.
А некормящие мамы могут восстановить свой обычный рацион питания уже через неделю после родов.
После естественных родов часто встречаются запоры на почве страха. Молодой маме, пока не заживут швы, кажется, что во время дефекации может что-то случиться. Это не так: если врачи сделали операцию и наложили швы на 6 дней — это не значит, что за нужно терпеть и не ходить в туалет, пока все не заживет! Если женщина не может справиться со своими страхами, медсестры в роддоме помогут сделать очистительную клизму.
Кесарево сечение
На работе кишечника хуже сказывается кесарево сечение, чем естественные роды, так как во время операции женщине вводят определенный препарат, который «затормаживает» работу кишечника. Это вызывает атонический запор. При атонических запорах применяют определенный препарат, который стимулирует работу кишечника.
Как следствие и крайняя степень атонических запоров у женщины могут наблюдаться вздутие живота и вспучивание. Такое случается, если во время родов произошел разрыв матки, или если у роженицы был перитонит.
Иногда возникновению атонических запоров способствуют осложнения, вызванные долгим пребыванием под наркозом. Но сейчас в российских клиниках проводится политика, направленная на то, чтобы молодые мамы после родов сразу начинали активно двигаться: это отражается на работе кишечника — он начинает функционировать гораздо лучше. Так, через 6-8 часов после операции кесарева сечения женщине предлагают подняться, походить — с каждым днем больше и больше.
Эпидуральная анестезия
Эпидуральную анестезию делают и при естественных родах, и при кесаревом сечении. По большому счету, она никак не влияет на работу кишечника. Но иногда возможна легкая атония кишечника из-за воздействия введенного обезболивающего препарата: перистальтика ухудшается, кишечник становится вялым, пища проходит с трудом.
Говоря о сроках восстановления работы кишечника, трудно что-то спрогнозировать, так как это индивидуальный процесс. Но все же, в среднем, в течение 7-10 дней организм молодой мамы восстанавливается. Вообще, как только женщина начинает что-то есть, кишечник активизирует свои функции.
Стоит помнить, что помимо запоров, крайне редко, но все же встречаются такие проблемы с кишечником, как диарея или нарушение микрофлоры кишечника. Диарея, то есть понос, жидкий стул, возникает только тогда, когда женщина переусердствует с «расслабляющей» пищей. Не допустить этого просто: придерживайтесь послеродовой диеты.
Микрофлора может нарушиться в случае, если роженице делали очистительные клизмы. Подобный процесс очищения кишечника все-таки не является естественным. Чтобы привести все в норму и не допустить дисбактериоза, врач назначит препараты с бифидобактериями, нормализующие работу кишечника.
Информация на сайте имеет справочный характер и не является рекомендацией для самостоятельной постановки диагноза и назначения лечения. По медицинским вопросам обязательно проконсультируйтесь с врачом.
По медицинским вопросам обязательно проконсультируйтесь с врачом.
Статья предоставлена сайтом «Медзапрос»
https://www.7ya.ru/Bauskas iela 58A — 7RīgaLV-1004После родов важно не забывать про себя
Безусловно, приём к врачу, контрольное УЗИ и несколько позже мазки это все важно и нужно…
НО не стоит забывать и про поливитамины:
- йод, если он вам не противопоказан
- Омега тоже нам пригодится. Есть поливитамины уже с ней, очень даже удобно, все в одной таблетке
- по поводу витамина Д отдельно. Здесь необходимо учитывать, что сейчас малышам его дают практически с рождения и если мы его будем принимать, то для него это будет излишек, так что его подключаем для себя несколько позже
- Относительно кальция, чтобы не пить горсть таблеток, с его суточной дозировкой вы вполне можете справиться правильным питанием.
Физические упражнения, спорт. Здесь есть особенности для тех, у кого был разрез на промежности в родах и кесарево сечение. После кесарева сечения можно только через 6 месяцев.
Здесь есть особенности для тех, у кого был разрез на промежности в родах и кесарево сечение. После кесарева сечения можно только через 6 месяцев.
Важна гигиена в первые 2 месяца. Любая мамочка после родов сталкивается с выделениями разными по интенсивности и характеру — это так называемые послеродовые ЛОХИИ.
- их продолжительность около 1,5-2 месяцев
- сначала они обильные и ярко красные, как будто начались месячные
- через 3-4 дня они становятся более тёмными и меньше по объему
- через 7 дней они светлеют, становятся серовато-белыми или желтовато-белыми и более водянистыми
- в момент кормления грудью выделений может быть несколько больше
Запомните главное — выделения должны быть, это нормально, т.к. маточка сокращается и восстанавливается. У кормящих грудью выделения заканчиваются быстрее, а после кесарева сечения немного дольше. ⠀
Пользуйтесь только прокладками с гладкой поверхностью (не сетчатой), никаких тампонов. Избегайте поднятия тяжестей, желательна гигиена после посещения туалета, принимайте только душ, строго исключить интимные отношения.
Избегайте поднятия тяжестей, желательна гигиена после посещения туалета, принимайте только душ, строго исключить интимные отношения.
Обязательно обратитесь к врачу если выделения:
- длятся более 2-х месяцев
- имеют неприятный запах
- приобретают желтовато-зелёный оттенок
- прекращаются слишком быстро ( раньше 1,5 месяцев )
При половых контактах часто бывает сухость. Не волнуйтесь, это за счёт гормона, который в норме повышен в период лактации. Относительно менструации, то ее отсутствие в первые 6 месяцев после родов норма. Когда вы начинаете меньше кормить грудью и вводится прикорм, то они могут потихоньку начаться. На их регулярность в этот период не обращаем внимание, как только прекратите кормить, то все станет, как обычно и в срок.
Есть вопросы? Напишите доктору.
Необычный случай непроходимости тонкой кишки после кесарева сечения
J Surg Case Rep. 2011 Ноябрь; 2011 (11): 7.
2011 Ноябрь; 2011 (11): 7.
Родильный дом Университета Корка, Корк, Ирландия
Эта статья цитируется в других статьях в PMC.Abstract
Непроходимость тонкой кишки (SBO) — очень редкое осложнение после кесарева сечения (CS). Грыжа тонкой кишки через прямую мышцу с неповрежденным влагалищем встречается крайне редко. Мы представляем случай SBO после неосложненного кесарева сечения и протекания без осложнений в раннем послеоперационном периоде.
ВВЕДЕНИЕ
Заболеваемость SBO после CS очень низкая (0,1%) (1). SBO вторичный по отношению к грыже сегмента тонкой кишки между интактным влагалищем прямой мышцы живота и прямой мышцей встречается крайне редко. Этот феномен, по которому в опубликованной литературе существуют только два сообщения (2, 3), может быть связан с незаращением париетальной брюшины. Несмотря на то, что незакрытие париетальной брюшины при КС стало стандартной практикой (4), многие пожилые акушеры продолжают выступать за закрытие брюшины, поскольку оно традиционно ассоциировалось с низкой заболеваемостью. Здесь мы представляем случай тяжелой послеоперационной заболеваемости, которая потенциально может быть связана с незаращением париетальной брюшины при КС.
Здесь мы представляем случай тяжелой послеоперационной заболеваемости, которая потенциально может быть связана с незаращением париетальной брюшины при КС.
СЛУЧАЙ ИЗЛУЧЕНИЯ
34-летняя женщина европеоидной расы (ИМТ 24,6) при первой беременности перенесла плановую КС на 39 неделе беременности по поводу тазового предлежания. Ее дородовой курс прошел без осложнений. Операция была проведена под обезболиванием позвоночника через нижний поперечный разрез, и был доставлен младенец мужского пола весом 3,15 кг. Произведено плановое ушивание матки и живота, париетальная брюшина не ушита.Кратковременное послеоперационное выздоровление пациентки прошло без осложнений, и она была выписана на 4-й день на простом обезболивании.
Осевой разрез, показывающий расширенные петли тонкой кишки и сегмент тонкой кишки, прикрепленный к передней брюшной стенке.
Сагиттальный разрез, показывающий расширенные петли тонкой кишки и сегмент тонкой кишки, прикрепленный к передней брюшной стенке.
На 8 день она обратилась в отделение неотложной помощи с пятичасовым анамнезом сильной боли внизу живота с сопутствующей тошнотой, рвотой и одним эпизодом диареи.У нее не было лихорадки, физикальное обследование показало общую болезненность живота и хорошо зажившую рану. Матка была болезненной и пальпировалась на 24-й неделе. Вагинальное исследование без особенностей. Результаты лабораторных исследований показали нейтрофильный лейкоцитоз (13) и слегка повышенный уровень СРБ — 14,8. Первоначальным рабочим диагнозом был эндометрит, пациентка была госпитализирована и начала принимать антибиотики внутривенно (амоксициллин плюс клавулановая кислота и метронидазол).
На следующий день у нее появились гипертермия (38 ° C) и тахикардия (103 ударов в минуту).При осмотре обнаружен болезненный живот с настораживающими и отсутствующими звуками кишечника. Ее нейтрофильный лейкцитоз увеличился с 13 до 27, а уровень СРБ увеличился до 159. Ей было начато лечение гентамицином, и была назначена компьютерная томография брюшной полости / таза. Радиологи сообщили о тяжелой острой SBO, вторичной по отношению к грыже сегмента тонкой кишки в дефект передней брюшной стенки. При лапаротомии был выявлен сегмент ущемленной тонкой кишки, лежащий над прямыми мышцами и зажатый под неповрежденным влагалищем прямой мышцы живота.Было резецировано 34 см некротизированной тонкой кишки и наложен анастомоз конец в конец. Пациентка после операции выздоровела и была выписана через 9 дней.
Радиологи сообщили о тяжелой острой SBO, вторичной по отношению к грыже сегмента тонкой кишки в дефект передней брюшной стенки. При лапаротомии был выявлен сегмент ущемленной тонкой кишки, лежащий над прямыми мышцами и зажатый под неповрежденным влагалищем прямой мышцы живота.Было резецировано 34 см некротизированной тонкой кишки и наложен анастомоз конец в конец. Пациентка после операции выздоровела и была выписана через 9 дней.
Операционные изображения, показывающие некротическую петлю тонкой кишки и расширенную проксимальную часть тонкой кишки.
Операционные изображения, показывающие некротическую петлю тонкой кишки и расширенную проксимальную часть тонкой кишки.
ОБСУЖДЕНИЕ
Общая частота СБО после гинекологических процедур составляет примерно 11% и 0,1% после кесарева сечения (1).Наиболее частыми причинами послеоперационного СБО являются спайки и отеки. Внутренняя грыжа — необычная этиология.
В настоящее время практикуется закрытие штифта париетальной брюшины КС. По данным национального исследования практики в Великобритании, 66% хирургов не закрывают париетальную брюшину при КС (5). Рекомендации NICE предполагают, что ни висцеральная, ни париетальная брюшина не должны ушиваться на CS. Это основано на относительно слабых доказательствах, предполагающих более короткое время операции, меньшее послеоперационное использование анальгетиков и повышение удовлетворенности матерей (4).Согласно недавнему Кокрановскому обзору, более короткая продолжительность операции может иметь клинические преимущества с точки зрения снижения риска инфекции и послеоперационных осложнений, таких как паралитическая кишечная непроходимость, из-за более короткого воздействия на брюшную полость (6).
По данным национального исследования практики в Великобритании, 66% хирургов не закрывают париетальную брюшину при КС (5). Рекомендации NICE предполагают, что ни висцеральная, ни париетальная брюшина не должны ушиваться на CS. Это основано на относительно слабых доказательствах, предполагающих более короткое время операции, меньшее послеоперационное использование анальгетиков и повышение удовлетворенности матерей (4).Согласно недавнему Кокрановскому обзору, более короткая продолжительность операции может иметь клинические преимущества с точки зрения снижения риска инфекции и послеоперационных осложнений, таких как паралитическая кишечная непроходимость, из-за более короткого воздействия на брюшную полость (6).
Однако недавно опубликованное исследование CAESAR, которое было крупнейшим рандомизированным исследованием хирургических методов кесарева сечения, проведенным на сегодняшний день, демонстрирует отсутствие различий в краткосрочных исходах фебрильной заболеваемости, связанных с закрытием брюшины по сравнению с закрытием брюшины при кесаревом сечении (7). Кроме того, недавний метаанализ показал, что закрытие брюшины было связано со снижением образования спаек (8).
Кроме того, недавний метаанализ показал, что закрытие брюшины было связано со снижением образования спаек (8).
Этот случай является примером серьезной послеоперационной заболеваемости, которой потенциально можно было бы избежать путем закрытия брюшины. Ранее опубликованные два аналогичных клинических случая (2, 3) поднимают вопрос о целесообразности незамедлительного закрытия брюшины. Правильно спланированные испытания долгосрочной заболеваемости усилили бы дискуссию о закрытии париетальной брюшины после кесарева сечения по сравнению с незашиванием.
ССЫЛКИ
1. Barmparas G, Branco BC, Schnuriger B, Lam L, Inaba K, Demetriades D. Заболеваемость и факторы риска спаечной непроходимости тонкого кишечника после лапаротомии. J Gastrointest Surg, г. 2010. [Epub перед печатью] [PubMed] [Google Scholar] 2. Оуэн Р., Полсон Д. Два случая значительной послеоперационной заболеваемости после закрытия брюшины при кесаревом сечении. J Obstet Gynaecol 2009 г. 29 (1): 65–6 [PubMed] [Google Scholar] 3. Ван дер Валь К., Махараджан ПА, Николлс Дж. С.
Послеоперационная обструкция после кесарева сечения, возможно, из-за того, что брюшина не ушита.J Obstet Gynaecol
2008 г.
28 (2): 239–40 [PubMed] [Google Scholar] 4. Национальный центр сотрудничества по охране здоровья женщин и детей, созданный по заказу Национального института клинического совершенствования. Кесарево сечение — Клинические рекомендации, апрель 2004 г. [PubMed] 5. Талли Л., Гейтс С., Броклхерст П., Маккензи-МакХарг К., Эйерс С.
Хирургические методы, используемые во время операций кесарева сечения: результаты национального исследования практики в Великобритании.
Eur J Obstet Gynecol Reprod Biol
2002; 102: 120–6 [PubMed] [Google Scholar] 6.Бамигбойе AA, Hofmeyr GJ.
Закрытие брюшины при кесаревом сечении по сравнению с незашиванием (обзор). Кокрановская база данных систематического обзора, июль 2010 г. [PubMed] [Google Scholar] 7. Совместная группа исследования CAESAR
Хирургические методы кесарева сечения: рандомизированное факторное исследование (CAESAR).
Ван дер Валь К., Махараджан ПА, Николлс Дж. С.
Послеоперационная обструкция после кесарева сечения, возможно, из-за того, что брюшина не ушита.J Obstet Gynaecol
2008 г.
28 (2): 239–40 [PubMed] [Google Scholar] 4. Национальный центр сотрудничества по охране здоровья женщин и детей, созданный по заказу Национального института клинического совершенствования. Кесарево сечение — Клинические рекомендации, апрель 2004 г. [PubMed] 5. Талли Л., Гейтс С., Броклхерст П., Маккензи-МакХарг К., Эйерс С.
Хирургические методы, используемые во время операций кесарева сечения: результаты национального исследования практики в Великобритании.
Eur J Obstet Gynecol Reprod Biol
2002; 102: 120–6 [PubMed] [Google Scholar] 6.Бамигбойе AA, Hofmeyr GJ.
Закрытие брюшины при кесаревом сечении по сравнению с незашиванием (обзор). Кокрановская база данных систематического обзора, июль 2010 г. [PubMed] [Google Scholar] 7. Совместная группа исследования CAESAR
Хирургические методы кесарева сечения: рандомизированное факторное исследование (CAESAR). BJOG. 2010. Октябрь, 117 (11): 1366–76; [PubMed] [Google Scholar] 8. Ши Зи, Ма Л, Ян Йи и др.
Образование спаек после предыдущего кесарева сечения — метаанализ и систематический обзор.
BJOG
2011; 118: 410–422 [PubMed] [Google Scholar]
BJOG. 2010. Октябрь, 117 (11): 1366–76; [PubMed] [Google Scholar] 8. Ши Зи, Ма Л, Ян Йи и др.
Образование спаек после предыдущего кесарева сечения — метаанализ и систематический обзор.
BJOG
2011; 118: 410–422 [PubMed] [Google Scholar]10 причин, по которым первые испражнения после родов причиняют больше боли, чем роды!
Наша цель FirstCry Parenting — предоставить вам наиболее полную, точную и актуальную информацию.Каждая статья, которую мы публикуем, соответствует строгим правилам и включает несколько уровней рецензирования как нашей редакционной командой, так и экспертами. Мы приветствуем ваши предложения по повышению полезности этой платформы для всех наших пользователей. Напишите нам по адресу [email protected]
Последнее обновление:
Если у вас никогда не было проблем с опорожнением кишечника до беременности, есть вероятность, что вы можете испытать некоторые изменения во время беременности! Но если вы думаете, что ваши беды могут закончиться, как только вы родите ребенка, что ж, вы можете быть разочарованы, узнав, что это может быть не так. Многие женщины сталкиваются с проблемами при первом дефекации после родов (послеродовой стул). В этой статье обсуждаются первые неприятности, с которыми может столкнуться большинство женщин после родов.
Многие женщины сталкиваются с проблемами при первом дефекации после родов (послеродовой стул). В этой статье обсуждаются первые неприятности, с которыми может столкнуться большинство женщин после родов.
Почему первая корма после родов причиняет больше боли, чем роды?
Итак, что это за шумиха после первых послеродовых какашек? Что ж, есть много причин, по которым может быть больно при дефекации после родов. Вот несколько распространенных:
1. Вагинальные слезы
Большинству женщин можно сделать разрез или разрез (также известный как эпизиотомия) между влагалищной и анальной областью, чтобы облегчить роды через естественные родовые пути и расширить родовой канал.Иногда во время нормальных родов у женщин также может наблюдаться разрыв промежности и вульвы. Все эти разрывы в области влагалища могут вызывать боль, когда женщина пытается опорожнить первый стул после рождения ребенка.
2. Набухание
Удачливые могут не испытать там никаких разрушений. Однако после родов может появиться отек. Этот отек также может вызывать сильную боль и дискомфорт при дефекации.
Однако после родов может появиться отек. Этот отек также может вызывать сильную боль и дискомфорт при дефекации.
3. Боль в швах
Первый стул после кесарева сечения может стать проблемой сам по себе, потому что мать может испытывать нежность и боль в месте наложения швов.Она может бояться надавить, чтобы освободить кишечник, потому что давление может вызвать боль и в швах. Кроме того, если ей сделали эпизиотомию, ей могут наложить швы для более быстрого заживления. Эти швы также могут вызывать боль.
4. Обезвоживание
Вода необходима на протяжении всей беременности и даже после родов! Ваше тело будет терять жидкость во время родов. Вы должны пить много жидкости, чтобы восполнить потерю жидкости. Однако, если обезвоживание происходит из-за нехватки жидкости в организме, это может затруднить ваш первый стул или превратиться в гигантскую задачу.
5. Отсутствие движения
Мы понимаем, что ваше тело нуждается в отдыхе и восстановлении утраченной энергии после родов. Убедитесь, что вы двигаетесь. Именно по этой причине даже женщин, перенесших кесарево сечение, заставляют двигаться в течение 24 часов после операции. Это помогает организму начать нормальные функции. Если вы один ленивый бомж или слишком устали, чтобы двигаться, возможно, вам придется столкнуться с основной тяжестью боли во время какающих после родов.
Убедитесь, что вы двигаетесь. Именно по этой причине даже женщин, перенесших кесарево сечение, заставляют двигаться в течение 24 часов после операции. Это помогает организму начать нормальные функции. Если вы один ленивый бомж или слишком устали, чтобы двигаться, возможно, вам придется столкнуться с основной тяжестью боли во время какающих после родов.
6. Недостаток волокна
Здоровое питание имеет первостепенное значение для будущей мамы, потому что оно полезно для ее ребенка, а также для ее собственного благополучия.А чтобы кишечник после родов оставался гладким, важно, чтобы на последнем месяце беременности у вас была хорошая, богатая клетчаткой диета. Диета с высоким содержанием клетчатки не только предотвращает запоры, но также может помочь в обеспечении гладкости кишечника после родов.
7. Прием сильных болеутоляющих
Как бы иронично это ни звучало, но обезболивающие тоже могут вызывать боль. Если вам сделали кесарево сечение или эпизиотомию, ваш врач прописал бы вам обезболивающие. Иногда эти обезболивающие могут вызвать запор и затруднение отхождения первых фекалий после кесарева сечения.Однако врачи могут прописать вам смягчители стула, чтобы облегчить ваши неприятности с фекалиями.
Иногда эти обезболивающие могут вызвать запор и затруднение отхождения первых фекалий после кесарева сечения.Однако врачи могут прописать вам смягчители стула, чтобы облегчить ваши неприятности с фекалиями.
8. Ослабленные мышцы тазового дна и брюшной полости
Мышцы брюшного пресса и тазового дна расслабляются, чтобы приспособиться к ребенку. После того, как ваш ребенок выйдет на свет, этим мышцам может потребоваться некоторое время, чтобы вернуться в нормальное положение. Однако до тех пор это может вызвать у вас проблемы во время дефекации, особенно первого.
9. Страх или психическая блокировка
Вы не поверите, но иногда боль, связанная с дефекацией после родов, бывает больше психической, чем физической.Это связано с тем, что мать, только что родившая ребенка, может все еще испытывать эмоциональный стресс и травмы. Отказ от первого испражнения может показаться повторением того же опыта, и это может напугать молодых мам. Вы напрягаетесь, и ваши мышцы тоже напрягаются, отчего первые испражнения становятся еще более болезненными и неудобными.
10. Отложить
Вы можете испугаться и не захотеть ехать в первый день или отложите до следующего дня. Однако вы должны знать, что в конце концов стул у вас не будет.Чем больше вы откладываете, тем больнее становится. Следовательно, если вы отложили свой первый стул, велика вероятность, что вы испытаете еще большую боль во время дефекации, потому что он имеет тенденцию становиться тяжелее.
Советы по упрощению работы
Беременность и роды могут сказаться на вашем здоровье, но при должном уходе вы сможете преодолеть все испытания, и в этом случае вы можете воспользоваться некоторыми из следующих советов, чтобы сделать первый испражнения более легким и менее болезненным.
- Убедитесь, что вы неукоснительно принимаете лекарства для смягчения стула. Они прописаны не зря, и вы должны принимать их вовремя. Несоблюдение этого правила может вызвать затруднения при дефекации.
- Каждый раз, когда вы в первый раз пытаетесь покакать после родов, убедитесь, что рядом с вами есть кто-нибудь.
 У вас может быть мало энергии, и ваше тело может болеть после родов, и поэтому вам может потребоваться помощь, чтобы сесть или встать.
У вас может быть мало энергии, и ваше тело может болеть после родов, и поэтому вам может потребоваться помощь, чтобы сесть или встать.
- Убедитесь, что вы пьете много воды и соблюдаете правильную диету.Включите в свой рацион фрукты и овощи. Все это поможет вам облегчить первое опорожнение кишечника.
- Положите руку на живот, оказывая давление. Это потому, что женщины боятся давления, думая, что их внутренности могут выскочить, если они окажут давление, особенно после кесарева сечения. Тем не менее, противодействие может помочь вам почувствовать себя лучше и покакать.
- Если после пары попыток вы не можете удалить свой первый какашку, вам следует обратиться за помощью.Ваш врач может назначить лекарства для облегчения кишечника.
- Не бойтесь двигаться после родов и попытайтесь это сделать. Это может показаться немного неудобным, но может помочь вам пройти первый стул с меньшим дискомфортом.
- Попробуй, пока не добьешься успеха! Да, это верно даже в этом случае.
 Если вы потерпели неудачу с первой попытки, вам следует попробовать через некоторое время и так далее, пока вы, наконец, не преодолеете свое первое послеродовое испытание фекалиями.
Если вы потерпели неудачу с первой попытки, вам следует попробовать через некоторое время и так далее, пока вы, наконец, не преодолеете свое первое послеродовое испытание фекалиями.
Опорожнение кишечника через некоторое время после родов может стать затруднительным по всем причинам, указанным выше. Помните об этих советах, чтобы облегчить дефекацию. Если ничего не помогает, обратитесь к врачу!
Также читают:
Послеродовая боль в животе: причины и лечение
Геморрой (геморрой) после родов
Здоровое питание после родов
Общие состояния — После родов — Акушерство — UR Medicine Акушерство и гинекология
Общие условия
Запор
Обычно дефекация возобновляется в течение первых нескольких дней после рождения ребенка.Запор может возникнуть после рождения ребенка. Если вы испытываете послеродовой запор, вот несколько советов:
- Выпивайте не менее восьми-десяти больших стаканов жидкости в день.

- Попробуйте есть чернослив — это естественное слабительное средство.
- Больше отдыхайте каждый день.
- Пейте теплые жидкости каждое утро.
- Ешьте такие продукты, как отруби, фрукты, зеленые овощи, цельнозерновые крупы и хлеб.
- Если другие меры не помогли, можно использовать мягкое слабительное или пищевые добавки.
- Позвоните своему врачу, если у вас нет дефекации на третий или четвертый день после рождения ребенка.
Геморрой (сваи)
Геморрой — это болезненное набухание вены в прямой кишке. После родов, особенно после естественных родов, у многих женщин развивается геморрой. Симптомы включают боль, ректальный зуд, кровотечение после дефекации или опухшую область вокруг ануса.
Как лечить:
- Вы можете использовать сидячую ванну (таз, наполненный теплой водой) или ванну, чтобы погрузиться в теплую воду. Это поможет уменьшить геморрой. Делайте это два-четыре раза в день.
- Нанесите гамамелис на геморрой, чтобы успокоить его.
 Держите гамамелис прохладным в холодильнике, затем нанесите ватными тампонами.
Держите гамамелис прохладным в холодильнике, затем нанесите ватными тампонами. - Сядьте на подушку или вафельную подушку, чтобы уменьшить давление на прямую кишку. Сидеть в кресле-качалке или кресле-качалке также может быть удобнее, чем в прямом кресле.
- Кремы, мази, суппозитории или спреи от геморроя доступны без рецепта и могут принести краткосрочное облегчение. Ваш лечащий врач может порекомендовать вам лучший бренд.
- Увеличьте потребление пищевых волокон и жидкости. Это поможет предотвратить запор.
- Вам могут назначить смягчитель стула, и это может занять несколько дней. Дополнительное питье воды также поможет сохранить мягкий стул.
- Если боль не проходит в течение нескольких дней, обратитесь за помощью к своему врачу.
Вагинальное кровотечение
Каждая женщина испытывает послеродовые выделения — лохии — после рождения ребенка. Первоначально кровотечение будет ярко-красным с несколькими небольшими сгустками — похоже на обильные менструации. Это должно продолжаться только в течение первой недели. В течение первых двух-шести недель после рождения цвет изменится с ярко-красного на розовато-коричневый, а затем исчезнет до кремового или белого.
Это должно продолжаться только в течение первой недели. В течение первых двух-шести недель после рождения цвет изменится с ярко-красного на розовато-коричневый, а затем исчезнет до кремового или белого.
В больнице медсестры предоставят вам гигиенические прокладки. Во время пребывания в больнице вы можете оставить более красивое нижнее белье (трусики и ночные рубашки) дома на случай, если у вас возникнут какие-либо протечки.
Это кровотечение обычно останавливается через три-шесть недель. Дома продолжайте пользоваться гигиеническими прокладками и обязательно мойте руки после смены прокладки. НЕ используйте тампоны для спринцевания или порошки — они могут занести бактерии в вашу заживающую матку и вызвать инфекцию.
После родов вам дадут пери-бутылку (пластиковую бутылку), чтобы полить теплой водой промежность (область входа во влагалище), чтобы она оставалась чистой. Это не только сохраняет чистоту в этой области, но также может быть очень успокаивающим после родов через естественные родовые пути и / или эпизиотомии. Наполните пери-бутылку теплой водой и используйте ее после каждого посещения туалета. Распылите воду спереди назад, затем аккуратно вытрите себя (также спереди назад). Ежедневно принимайте душ или ванну с мылом.Не используйте пенную ванну в это время заживления.
Наполните пери-бутылку теплой водой и используйте ее после каждого посещения туалета. Распылите воду спереди назад, затем аккуратно вытрите себя (также спереди назад). Ежедневно принимайте душ или ванну с мылом.Не используйте пенную ванну в это время заживления.
Сообщите своему врачу о сильном вагинальном кровотечении (замачивание более одной прокладки в час), больших сгустках, неприятном запахе или необычной болезненности живота.
Послеродовой блюз (или «Бэби-блюз»)
Рождение ребенка — это радостное и счастливое время, но по разным причинам многие женщины (60–80%) испытывают легкую и временную форму депрессии, обычно называемую «бэби-блюз».»Возможные триггеры включают внезапные гормональные изменения после родов, стресс и недосыпание, возникающие при уходе за новорожденным.
Симптомы бэби-блюза обычно появляются в течение первой или двух недель после родов и могут длиться несколько недель после родов. Симптомы включают: чувство усталости; перепады настроения; чувство потери, разочарования или гнева; необъяснимый плач; раздражительность; неспособность заснуть.
Как вам справиться с этими чувствами? Во-первых, постарайтесь помочь с младенцем и немного отдохните.Многие матери обнаруживают, что эти чувства проходят после адекватного отдыха. Поделитесь своими чувствами с партнером и найдите друга или члена семьи, с которым можно поговорить. В большинстве случаев главное, что вам нужно, — это объятие и плечо, на котором можно поплакать.
Если вы не почувствуете себя лучше в течение нескольких недель или если вас беспокоит самочувствие, обязательно позвоните своему врачу.
Послеродовая депрессия
Хотя многие женщины испытают послеродовой блюз («бэби-блюз»), у некоторых женщин это чувство депрессии будет сохраняться — послеродовая депрессия (ППД).Если эти чувства сохраняются или усиливаются, вам потребуется медицинская помощь, чтобы помочь вам пережить это время.
Некоторые симптомы PPD похожи на Baby Blues, но становятся более интенсивными. Другие симптомы включают: бессонницу; стойкая грусть; отсутствие интереса практически ко всем видам деятельности; беспокойство; изменение аппетита; стойкое чувство вины; мысли о причинении вреда себе или ребенку.
Вы или член семьи должны осознавать, что иногда чувство вины удерживает некоторых матерей от признания в их депрессии.Партнерам или другим членам семьи, возможно, потребуется связаться с вашим лечащим врачом.
Так как же узнать, когда бэби-Блюз превратился в PPD, и вам нужно обратиться за медицинской помощью? Свяжитесь с вашим лечащим врачом:
- Если вы или члены вашей семьи подозреваете, что у вас послеродовая депрессия;
- Если «блюз» не проходит через две-три недели после родов или ощущения усиливаются;
- Если вы не хотите быть с малышом;
- Если вы так разозлились или разочаровались, что беспокоитесь о том, что можете навредить себе или своему ребенку;
- Если вы переедаете или совсем не едите;
- Если вам трудно справляться с повседневными разочарованиями;
- Если вы не испытываете особого удовлетворения и удовольствия от материнства.
Острая псевдообструкция толстой кишки с разрывом кишечника после кесарева сечения при синдроме HELLP: клинический случай | BMC для беременных и родов
ACPO был впервые описан в 1948 году сэром Уильямом Огилви. Он характеризуется функциональной обструкцией толстой кишки по причинам, которые остаются малоизученными [4]. Смертность от этого синдрома достигает 45%, а его признаки и симптомы, если их быстро не распознать, могут привести к перфорации кишечника, фекальному перитониту и смерти [5, 7].Многие условия связаны с ACPO. Широко сообщается о распространенных факторах риска тяжелых осложнений или инфекций, включая критическое заболевание, недавнюю операцию на руке, метаболический дисбаланс и другие нехирургические причины [3, 6, 8], у пожилых пациентов и стационарных пациентов [5, 9, 10] . У женщин наиболее частыми причинами являются кесарево сечение и беременность, за которыми следуют хирургия органов малого таза и травмы [11, 12]. Аналогичным образом Clayman et al. предположили, что наиболее частой причиной было кесарево сечение, за которым следовала урологическая операция [13].
Он характеризуется функциональной обструкцией толстой кишки по причинам, которые остаются малоизученными [4]. Смертность от этого синдрома достигает 45%, а его признаки и симптомы, если их быстро не распознать, могут привести к перфорации кишечника, фекальному перитониту и смерти [5, 7].Многие условия связаны с ACPO. Широко сообщается о распространенных факторах риска тяжелых осложнений или инфекций, включая критическое заболевание, недавнюю операцию на руке, метаболический дисбаланс и другие нехирургические причины [3, 6, 8], у пожилых пациентов и стационарных пациентов [5, 9, 10] . У женщин наиболее частыми причинами являются кесарево сечение и беременность, за которыми следуют хирургия органов малого таза и травмы [11, 12]. Аналогичным образом Clayman et al. предположили, что наиболее частой причиной было кесарево сечение, за которым следовала урологическая операция [13].
Возникновение ACPO после кесарева сечения связано с травмой, анестезией или употреблением наркотиков, влияющих на вегетативную нервную систему; однако точный механизм неясен. Патогенные факторы включают длительные сроки родов, утомляемость матери, потерю веса матери, плохое общее состояние здоровья, потерю жидкости, гипоальбуминемию, послеоперационную анальгезию, а также электролитный дисбаланс или нарушение кислотно-щелочного баланса [14]. Высокие уровни прогестерона, глюкагона и простагландина во время беременности также считаются возможными факторами риска ACPO у акушерских пациентов [15].ACPO может быть вызван в сочетании с острыми физиологическими расстройствами, такими как преэклампсия и послеродовое кровотечение. Недавнее систематическое исследование показало, что у пациенток с преэклампсией, многоплодной беременностью, послеродовым кровотечением или предлежанием плаценты выше вероятность развития ОХКП после кесарева сечения [16]. Наш случай сопровождался синдромом HELLP, гиперпротеинемией, гипертонией, повышенными ферментами печени и тромбоцитопенией.
Патогенные факторы включают длительные сроки родов, утомляемость матери, потерю веса матери, плохое общее состояние здоровья, потерю жидкости, гипоальбуминемию, послеоперационную анальгезию, а также электролитный дисбаланс или нарушение кислотно-щелочного баланса [14]. Высокие уровни прогестерона, глюкагона и простагландина во время беременности также считаются возможными факторами риска ACPO у акушерских пациентов [15].ACPO может быть вызван в сочетании с острыми физиологическими расстройствами, такими как преэклампсия и послеродовое кровотечение. Недавнее систематическое исследование показало, что у пациенток с преэклампсией, многоплодной беременностью, послеродовым кровотечением или предлежанием плаценты выше вероятность развития ОХКП после кесарева сечения [16]. Наш случай сопровождался синдромом HELLP, гиперпротеинемией, гипертонией, повышенными ферментами печени и тромбоцитопенией.
Поставить точный диагноз по-прежнему сложно [5, 17, 18].Симптомы ACPO обычно проявляются в течение 48 часов после операции и не позднее 12 дней [19]. Наиболее частыми симптомами были вздутие живота и болезненность, за которыми следовала рвота. Рентгенограмма брюшной полости или КТ в основном показали расширение слепой и восходящей ободочной кишки. Очевидная болезненность живота, лихорадка, лейкоцитоз и расширение слепой кишки> 12 см — факторы, которые могут указывать на ишемию или перфорацию толстой кишки [3, 5].
Наиболее частыми симптомами были вздутие живота и болезненность, за которыми следовала рвота. Рентгенограмма брюшной полости или КТ в основном показали расширение слепой и восходящей ободочной кишки. Очевидная болезненность живота, лихорадка, лейкоцитоз и расширение слепой кишки> 12 см — факторы, которые могут указывать на ишемию или перфорацию толстой кишки [3, 5].
Лечение ACPO — это, по сути, декомпрессия толстой кишки.Предпочтительно консервативное лечение, при отсутствии перитонита лапаротомия противопоказана [20]. Если постоянное обследование и рентгенография брюшной полости не указывают на ишемию толстой кишки, перфорацию или надвигающуюся перфорацию, лечение можно проводить консервативно в течение нескольких дней. Успешность консервативного лечения составляет от 77 до 96%, а ремиссия обычно наступает в течение 3-5 дней [3, 21, 22]. Это включает в себя отказ от опиоидов и других лекарств для подавления перистальтики кишечника, коррекцию гиперпротеинемии, электролитного нарушения и кислотно-щелочного дисбаланса, продолжение желудочно-кишечной декомпрессии, назначение клизм с барием, лечение других потенциальных заболеваний или инфекций [5, 7, 23, 24] и при необходимости применение неостигмина [10]. Неостигмин является ингибитором холинэстеразы, и его терапевтическая цель заключается в улучшении перистальтики толстой кишки, вызванной симпатической стимуляцией или парасимпатической дисфункцией. Из-за риска брадикардии его применение следует тщательно контролировать и при необходимости корректировать атропином [25]. Бариевые клизмы могут не только облегчить болезнь, но также указать на расширение толстой кишки и помочь устранить механическую кишечную непроходимость. Однако это увеличивает риск перфорации кишечника.Неожиданно было высказано предположение, что жевательная резинка может способствовать восстановлению функции кишечника [26], поэтому следует избегать раздражающих слабительных, которые могут усугубить растяжение толстой кишки [27]. Bargiela et al. сообщили о случае облегчения симптомов хронической обструктивной болезни легких (ХОБЛ) после лечения калийсберегающим препаратом [28]. Если диаметр слепой кишки> 9 см, ее можно декомпрессировать с помощью колоноскопии, если консервативное лечение неэффективно [29].
Неостигмин является ингибитором холинэстеразы, и его терапевтическая цель заключается в улучшении перистальтики толстой кишки, вызванной симпатической стимуляцией или парасимпатической дисфункцией. Из-за риска брадикардии его применение следует тщательно контролировать и при необходимости корректировать атропином [25]. Бариевые клизмы могут не только облегчить болезнь, но также указать на расширение толстой кишки и помочь устранить механическую кишечную непроходимость. Однако это увеличивает риск перфорации кишечника.Неожиданно было высказано предположение, что жевательная резинка может способствовать восстановлению функции кишечника [26], поэтому следует избегать раздражающих слабительных, которые могут усугубить растяжение толстой кишки [27]. Bargiela et al. сообщили о случае облегчения симптомов хронической обструктивной болезни легких (ХОБЛ) после лечения калийсберегающим препаратом [28]. Если диаметр слепой кишки> 9 см, ее можно декомпрессировать с помощью колоноскопии, если консервативное лечение неэффективно [29]. Некоторые считают колоноскопию лучше, чем лечение неостигмином, и даже предлагают ее в качестве лечения первой линии [30].Это связано с тем, что эффективность декомпрессии при колоноскопии и лечения неостигмином составила 74 и 29% соответственно. Тем не менее, около 10% пациентов испытывают определенную степень ишемии толстой кишки во время колоноскопии; поэтому показания должны строго контролироваться, учитывая частоту перфорации 1–3% [9, 31].
Некоторые считают колоноскопию лучше, чем лечение неостигмином, и даже предлагают ее в качестве лечения первой линии [30].Это связано с тем, что эффективность декомпрессии при колоноскопии и лечения неостигмином составила 74 и 29% соответственно. Тем не менее, около 10% пациентов испытывают определенную степень ишемии толстой кишки во время колоноскопии; поэтому показания должны строго контролироваться, учитывая частоту перфорации 1–3% [9, 31].
Каждые 12–24 ч рекомендуется контролировать показатели жизнедеятельности и снимок брюшной полости, а также выполнять непрерывное обследование брюшной полости [32], ранним признаком ACPO является анальное истощение или дефекация.Однако дефекация не означает восстановления нормальной функции кишечника, и у некоторых пациентов все еще есть шанс испытать дальнейшее ухудшение. Визуализация и обследование брюшной полости имеют важное значение для прогноза заболевания [33].
При неэффективности консервативного лечения необходимо своевременное хирургическое лечение. Необходимость в хирургическом лечении обычно наблюдается при отсутствии реакции на симптомы или прогрессирующем обострении, особенно когда диаметр слепой кишки> 12 см или вздутие живота продолжается более 6 дней и имеется раздражение брюшины или воздух под диафрагмой [3, 22].Согласно закону Лапласа, диаметр слепой кишки является наиболее важным, потому что это наиболее вероятная область для перфорации. Некоторые исследования показали необходимость хирургического лечения, когда диаметр слепой кишки превышает 9 см и сопровождается ишемией кишечника [34]. При диаметре слепой кишки> 14 см [3] частота осложнений составляет 23%. Согласно ретроспективному анализу 66 пациентов, перфорация кишечника произошла у всех пациентов с диаметром слепой кишки> 12 см, а у 3 из 17 пациентов, диаметр слепой кишки которых был <9 см, большая часть перфорации произошла с третьего по пятый день. .Если диаметр слепой кишки> 12 см, а время дилатации превышает 6 дней, частота некроза или перфорации толстой кишки составляет 3–10% [35].
Необходимость в хирургическом лечении обычно наблюдается при отсутствии реакции на симптомы или прогрессирующем обострении, особенно когда диаметр слепой кишки> 12 см или вздутие живота продолжается более 6 дней и имеется раздражение брюшины или воздух под диафрагмой [3, 22].Согласно закону Лапласа, диаметр слепой кишки является наиболее важным, потому что это наиболее вероятная область для перфорации. Некоторые исследования показали необходимость хирургического лечения, когда диаметр слепой кишки превышает 9 см и сопровождается ишемией кишечника [34]. При диаметре слепой кишки> 14 см [3] частота осложнений составляет 23%. Согласно ретроспективному анализу 66 пациентов, перфорация кишечника произошла у всех пациентов с диаметром слепой кишки> 12 см, а у 3 из 17 пациентов, диаметр слепой кишки которых был <9 см, большая часть перфорации произошла с третьего по пятый день. .Если диаметр слепой кишки> 12 см, а время дилатации превышает 6 дней, частота некроза или перфорации толстой кишки составляет 3–10% [35].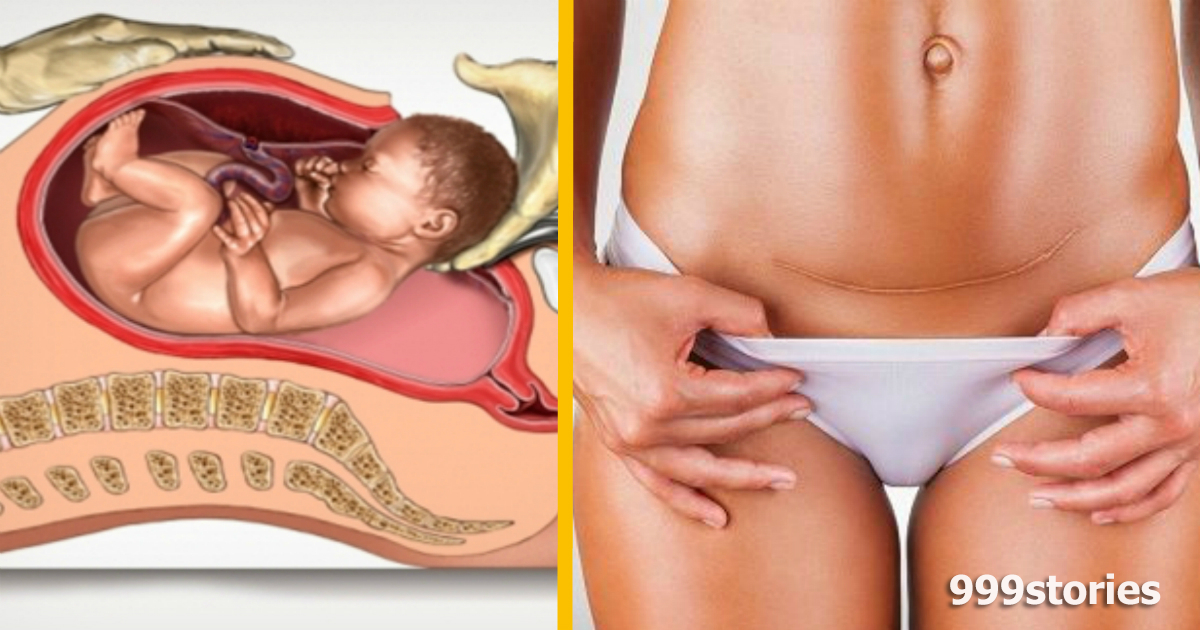 Анализ 221 пациента с ACPO показал, что летальность ACPO составила 15%. Когда диаметр слепой кишки был> 14 см, смертность увеличивалась вдвое, а задержка декомпрессии составляла более 7 дней. По сравнению с 4-дневной задержкой смертность увеличилась в 4 раза [2]. Факторами риска смерти от ACPO были пожилой возраст (> 60 лет), диаметр слепой кишки> 14 см и большая продолжительность дилатации толстой кишки (> 4 дней) [3].Однако некоторые исследования аналогичным образом продемонстрировали, что для экстренной хирургии это больше зависит от срочности симптомов пациента, чем от диаметра толстой кишки. Многие пациенты имеют размеры больше этого значения (12 см для слепой кишки) без последствий. Острота заболевания и продолжительность непрерывного расширения могут влиять на риск перфорации [36].
Анализ 221 пациента с ACPO показал, что летальность ACPO составила 15%. Когда диаметр слепой кишки был> 14 см, смертность увеличивалась вдвое, а задержка декомпрессии составляла более 7 дней. По сравнению с 4-дневной задержкой смертность увеличилась в 4 раза [2]. Факторами риска смерти от ACPO были пожилой возраст (> 60 лет), диаметр слепой кишки> 14 см и большая продолжительность дилатации толстой кишки (> 4 дней) [3].Однако некоторые исследования аналогичным образом продемонстрировали, что для экстренной хирургии это больше зависит от срочности симптомов пациента, чем от диаметра толстой кишки. Многие пациенты имеют размеры больше этого значения (12 см для слепой кишки) без последствий. Острота заболевания и продолжительность непрерывного расширения могут влиять на риск перфорации [36].
Хирургические методы включают колостомию, восстановление перфорации кишечника или колэктомию, а конкретные хирургические методы выбираются в зависимости от наличия некроза толстой кишки и общей ситуации пациента. Вероятность успеха варьируется от 95 до 100%. В настоящее время нет сравнительных данных, позволяющих предложить колостомию в качестве терапии первой линии [3, 18].
Вероятность успеха варьируется от 95 до 100%. В настоящее время нет сравнительных данных, позволяющих предложить колостомию в качестве терапии первой линии [3, 18].
Таким образом, результаты нашего исследования показывают, что ACPO после кесарева сечения при HELLP-синдроме является редким и тяжелым послеоперационным осложнением, которое следует выявлять и лечить как можно раньше. Для лучшего результата лечение ACPO требует междисциплинарного подхода.
Сокращения
- AI
- недержание мочи
- CI
- доверительный интервал
- CS
- кесарево сечение
- FI
- недержание кала
- ОХОТА 3
- Исследование здоровья Nord-Trøndelag в Норвегии
- IBS
- Синдром раздраженного кишечника
- МБРН
- Норвежский медицинский регистр новорожденных
- ОАЗИС
- акушерские травмы анального сфинктера
- VD
- вагинальные роды
Ключевое сообщение
- Это популяционное когортное исследование показывает, что риск анального недержания повышается только при естественных родах, осложненных акушерским повреждением анального сфинктера, и что роды исключительно посредством кесарева сечения не защищают от анального недержания в долгосрочной перспективе.

1 ВВЕДЕНИЕ
Роды через естественные родовые пути (ВД) считаются фактором риска травм тазового дна, включая разрыв анального сфинктера и нарушение функции полового нерва.1-3 Это повреждение может иметь краткосрочные и долгосрочные последствия, такие как анальные недержание мочи (AI), включая утечку газа или непреднамеренную потерю твердого или жидкого стула.4-6 Остается неизвестным, может ли плановое кесарево сечение (CS) предотвратить потенциальное влияние родов на здоровье женщины в будущем.1, 7 Однако вера в то, что CS может помешать развитию ИИ, может быть одной из причин увеличения запросов на CS.8
Воздержание анального канала — сложный физиологический механизм, зависящий от таких факторов, как заболевание кишечника, привычки кишечника, осведомленность коры, целостность мышц тазового дна и, в частности, мышц анального сфинктера, а также от ряда психологических факторов. недержание мочи (FI) и AI определяются как непроизвольная потеря твердого или жидкого стула и потеря стула или газов, соответственно.Срочность кала определяется как затруднение отсрочки внезапного или непреодолимого позыва к дефекации.11 В предыдущих исследованиях сообщалось, что нарушение привычки кишечника и расстройства тазового дна, такие как ИА, позывы на фекалии, запор и пролапс тазовых органов, часто возникают одновременно, и это влияет на качество жизни женщин, страдающих более чем одним заболеванием тазового дна.2, 12, 13 Кроме того, другие исследования показали, что ИИ, в частности, может оказывать разрушительное влияние на социальную, эмоциональную и физическую активность женщин, а также качество их жизни.14, 15 ИИ связан с возрастом, ожирением, беременностью, инструментальной ВД и акушерским повреждением анального сфинктера (ОАЗИС) .5, 14, 16-20 Роль планового КС в предотвращении ОАЗИСа, ИИ и потенциального воздействия Влияние родов на здоровье женщины в будущем остается неясным1, 7, 21 Кокрановский обзор пришел к выводу, что плановая КС не показала никакой пользы в профилактике ИИ у женщин в послеродовом периоде.
недержание мочи (FI) и AI определяются как непроизвольная потеря твердого или жидкого стула и потеря стула или газов, соответственно.Срочность кала определяется как затруднение отсрочки внезапного или непреодолимого позыва к дефекации.11 В предыдущих исследованиях сообщалось, что нарушение привычки кишечника и расстройства тазового дна, такие как ИА, позывы на фекалии, запор и пролапс тазовых органов, часто возникают одновременно, и это влияет на качество жизни женщин, страдающих более чем одним заболеванием тазового дна.2, 12, 13 Кроме того, другие исследования показали, что ИИ, в частности, может оказывать разрушительное влияние на социальную, эмоциональную и физическую активность женщин, а также качество их жизни.14, 15 ИИ связан с возрастом, ожирением, беременностью, инструментальной ВД и акушерским повреждением анального сфинктера (ОАЗИС) .5, 14, 16-20 Роль планового КС в предотвращении ОАЗИСа, ИИ и потенциального воздействия Влияние родов на здоровье женщины в будущем остается неясным1, 7, 21 Кокрановский обзор пришел к выводу, что плановая КС не показала никакой пользы в профилактике ИИ у женщин в послеродовом периоде. 7
7
Целью этого исследования было выяснить, подвергаются ли женщины, родившие только естественным путем, большему риску развития ИИ, чем женщины, перенесшие только кесарево сечение, или женщины, никогда не рожавшие.
2 МАТЕРИАЛЫ И МЕТОДЫ
Информация об ИИ была ранее собрана в рамках третьего раунда обследования состояния здоровья населения, проведенного в Норд-Трёнделаг в период с октября 2006 г. по июнь 2008 г. (Исследование здоровья Норд-Трёнделаг в Норвегии 3) .22 Данные по ИИ из этого исследования были связаны с информацией о способах родов, полученной из Норвежского медицинского регистра родов (рис. 1). В исследовании Nord-Trøndelag Health Study 3 вопросы ИИ, а также широкий спектр связанных со здоровьем тем были заданы женщинам в возрасте 30 лет и старше.Женщин попросили указать, испытывали ли они непроизвольные утечки (никогда / редко, еженедельно или ежедневно) в течение месяца, предшествующего участию в исследовании. 20 Информация обо всех рождениях в Норвегии была зарегистрирована в общей базе данных Norwegian Medical Birth. Регистрационный номер с 1967 г. 23
20 Информация обо всех рождениях в Норвегии была зарегистрирована в общей базе данных Norwegian Medical Birth. Регистрационный номер с 1967 г. 23
Блок-схема процесса набора и включения на каждом этапе настоящего исследования. ХАНТ, исследование состояния здоровья Норд-Трёнделаг 3; MBRN: Норвежский медицинский регистр рождений; AI: недержание мочи
Были включены только женщины, родившие до исследования здоровья Nord-Trøndelag 3.Были исключены: те, кто родил до 1967 (n = 3370), те, кто родил как вагинально, так и с помощью CS (n = 1274), с многоплодной беременностью (n = 514), и те, кто родил более четырех (n = 4). = 299). Кроме того, мы исключили женщин, у которых отсутствовала информация об ИИ (n = 4662), беременных на момент участия в 3-м исследовании Nord-Trøndelag Health Study 3 (n = 111) и женщин в возрасте 80 лет и старше на момент участия. в исследовании здоровья Nord-Trøndelag 3 (n = 1003).
Недержание мочи определялось как непроизвольное выделение кала или газов еженедельно или чаще в течение предыдущего месяца.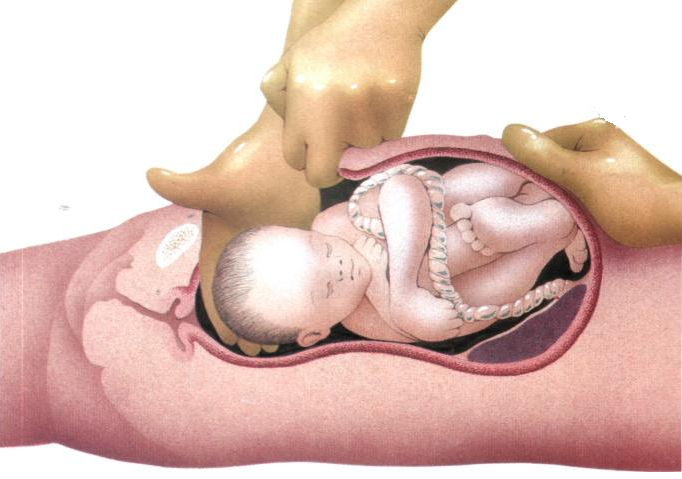 Недержание кала определяли как любую непроизвольную потерю кала еженедельно или чаще в течение предыдущего месяца. Недержание газов определялось как любое непроизвольное выделение газов (газов) еженедельно или чаще в течение предыдущего месяца. Женщины отрицательно ответили на вопрос: «Можете ли вы отложить дефекацию и посещение туалета на 15 минут после того, как впервые почувствовали потребность пойти?» были отнесены к категории с неотложным калом.Любой ИИ был определен как испытывающий один или несколько симптомов ИИ11
Недержание кала определяли как любую непроизвольную потерю кала еженедельно или чаще в течение предыдущего месяца. Недержание газов определялось как любое непроизвольное выделение газов (газов) еженедельно или чаще в течение предыдущего месяца. Женщины отрицательно ответили на вопрос: «Можете ли вы отложить дефекацию и посещение туалета на 15 минут после того, как впервые почувствовали потребность пойти?» были отнесены к категории с неотложным калом.Любой ИИ был определен как испытывающий один или несколько симптомов ИИ11
Женщины были разделены на четыре группы в зависимости от паритета, способа родов и OASIS; нерожавшие женщины, женщины, родившие только с помощью CS, женщины с одним или несколькими ВБ без ОАЗИСа и женщины с одним или несколькими ВБ с ОАЗИСом. Возраст был разделен на 10-летние группы (30-39, 40-49, 50-59, 60 и старше). Индекс массы тела (кг / м 2 ) был рассчитан на основе измерений веса и роста в исследовании Nord-Trøndelag Health Study 3. Нерожавшие женщины были определены по их ответам на вопросы о паритете в исследовании здоровья Nord-Trøndelag 3. Информация о возрасте женщин при первых родах и годах с момента последних родов была разделена на 5-летние категории, а масса тела при рождении, зарегистрированная при первых родах, была разбита на категории. как ≤2499 г, 2500-3999 г и ≥4000 г. Информация об образовании была получена из Норвежской национальной базы данных по образованию и классифицирована в соответствии с Норвежской стандартной классификацией образования: низкий (уровень ≤10-го класса), средний (уровень 11-14-го класса) и высокий (уровень> 14-го класса) .
Нерожавшие женщины были определены по их ответам на вопросы о паритете в исследовании здоровья Nord-Trøndelag 3. Информация о возрасте женщин при первых родах и годах с момента последних родов была разделена на 5-летние категории, а масса тела при рождении, зарегистрированная при первых родах, была разбита на категории. как ≤2499 г, 2500-3999 г и ≥4000 г. Информация об образовании была получена из Норвежской национальной базы данных по образованию и классифицирована в соответствии с Норвежской стандартной классификацией образования: низкий (уровень ≤10-го класса), средний (уровень 11-14-го класса) и высокий (уровень> 14-го класса) .
2.1 Статистический анализ
Сравнение средних значений между двумя группами было проанализировано с использованием теста независимых выборок t для непрерывных данных, теста хи-квадрат (линейно-линейный) при сравнении градуированных категориальных данных и теста Манна-Уитни U для категориальных данных. . Связь между основными критериями исхода (любой AI и срочность кала) как зависимыми переменными и различными независимыми переменными, такими как возраст, образование, паритетность, способ родоразрешения, диарея и запор, оценивалась с использованием многомерного анализа логистической регрессии.Переменные со значением P <0,10 в одномерном анализе были включены в многомерный анализ. Результаты представлены в виде отношения шансов (ОШ) с 95% доверительным интервалом (ДИ). Из-за мультиколлинеарности между возрастом, годами с момента последних родов и состоянием менопаузы последние две переменные не были включены в окончательные многомерные модели. Уровень значимости был установлен на P <0,05 (двусторонний). Расчеты распространенности с 95% доверительным интервалом использовались для проверки различий между пропорциями внутри групп.Данные анализировали с помощью SPSS версии 23 (IBM, Армонк, Нью-Йорк, США) и Microsoft Excel для Windows 2010 (Microsoft, Редмонд, Вашингтон, США).
. Связь между основными критериями исхода (любой AI и срочность кала) как зависимыми переменными и различными независимыми переменными, такими как возраст, образование, паритетность, способ родоразрешения, диарея и запор, оценивалась с использованием многомерного анализа логистической регрессии.Переменные со значением P <0,10 в одномерном анализе были включены в многомерный анализ. Результаты представлены в виде отношения шансов (ОШ) с 95% доверительным интервалом (ДИ). Из-за мультиколлинеарности между возрастом, годами с момента последних родов и состоянием менопаузы последние две переменные не были включены в окончательные многомерные модели. Уровень значимости был установлен на P <0,05 (двусторонний). Расчеты распространенности с 95% доверительным интервалом использовались для проверки различий между пропорциями внутри групп.Данные анализировали с помощью SPSS версии 23 (IBM, Армонк, Нью-Йорк, США) и Microsoft Excel для Windows 2010 (Microsoft, Редмонд, Вашингтон, США).
2.2 Этическое разрешение
Исследование было одобрено Региональным комитетом по этике медицинских и медицинских исследований Центральной Норвегии (№ 2009/1214) и проводилось в соответствии с Хельсинкской декларацией.
3 РЕЗУЛЬТАТЫ
После исключения в исследование было включено 12 567 женщин (рис. 1).В таблице 1 представлены характеристики исследуемой популяции. Более 80% (10 340) включенных женщин имели один или несколько ВБ без ОАЗИСа, а 2,2% (276) имели один или несколько ВБ с ОАЗИС. Нерожавшие женщины и женщины с VD, но без OASIS были значительно старше и имели более высокий уровень образования, чем женщины, родившие исключительно с помощью CS. У женщин с ВД с ОАЗИСом или без него было значительно больше родов, чем у женщин с КС. Не было статистически значимых различий в каких-либо симптомах ИИ между первородящими женщинами, только с КС ( P =.448) и женщины с ВД и без ОАЗИСа ( P = 0,210). Среди женщин с ВД и ОАЗИС 72% были континентальными, по сравнению с более чем 82% у других рожавших и первородящих женщин. В целом, немногие женщины сообщили, что испытывали только FI. Приблизительно 15% сообщили о недержании газов только у первородящих женщин и женщин с только CS и VD без OASIS. Однако среди женщин в группе с ВД и ОАЗИС более 20% сообщили о недержании газов только, а 5,8% сообщили о наличии ИИ, комбинации FI и недержания газов по сравнению только с 0.3% в группе CS ( P <0,001).
Среди женщин с ВД и ОАЗИС 72% были континентальными, по сравнению с более чем 82% у других рожавших и первородящих женщин. В целом, немногие женщины сообщили, что испытывали только FI. Приблизительно 15% сообщили о недержании газов только у первородящих женщин и женщин с только CS и VD без OASIS. Однако среди женщин в группе с ВД и ОАЗИС более 20% сообщили о недержании газов только, а 5,8% сообщили о наличии ИИ, комбинации FI и недержания газов по сравнению только с 0.3% в группе CS ( P <0,001).
| Роженицы | Роженицы | |||
|---|---|---|---|---|
| Кесарево сечение | Роды через естественные родовые пути | |||
| Нет OASIS | С OASIS | |||
| (n = 1288) | (n = 663) | (n = 10 340) | (n = 276) | |
| Возраст y, среднее (стандартное отклонение) [диапазон] a | 52. 2 (14,1) [30,79] 2 (14,1) [30,79] | 45,3 (8,8) [30,79] | 50,0 (9,4) [30,79] | 43,7 (8,6) [30,73] |
| 30-39b | 25.2 (325) | 29,6 (196) | 17,7 (1834) | 40,2 (111) |
| 40-49 | 22. 0 (283) 0 (283) | 43,0 (285) | 28,9 (2986) | 35,9 (99) |
| 50-59 | 20.3 (262) | 21,4 (142) | 37,7 (3903) | 18,5 (51) |
| 60 и старше | 32. 5 (418) 5 (418) | 6,0 (40) | 1617 (15,6) | 5,4 (15) |
| Educationc | ||||
| Первичный | 60.6 (781) | 76,2 (505) | 61,2 (6332) | 78,6 (217) |
| Средний | 30. 2 (389) 2 (389) | 19,2 (127) | 33,9 (3501) | 18,1 (50) |
| Высшее | 1,9 (24) | 3.5 (23) | 4,7 (490) | 2,2 (6) |
| Индекс массы тела, кг / м 2 среднее (СО) а | 27,2 (5,6) | 28,0 (5,3) | 26. 8 (4,6) 8 (4,6) | 26,6 (4,9) |
| Год с момента последней поставки, среднее (стандартное отклонение) a | – | 14,2 (8,9) | 20.6 (10,4) | 12,4 (8,8) |
| Постменопауза | 50,9 (656) | 30,0 (199) | 53. 4 (5524) 4 (5524) | 28,6 (79) |
| Четность, среднее (стандартное отклонение) a | – | 1,9 (0,8) | 2,4 (0,8) | 2.3 (0,8) |
| 1 | – | 229 (34,5) | 1054 (10,2) | 47 (17,0) |
| 2 | – | 279 (42. 1) 1) | 5009 (48,4) | 117 (42,4) |
| 3 | – | 136 (20,5) | 3515 (34.0) | 92 (33,3) |
| 4 | – | 16 (2,4) | 762 (7,4) | 20 (7. 2) 2) |
| Масса при рождении, г, среднее (стандартное отклонение) a | ||||
| 1-й | – | 3392 (781) | 3462 (525) | 3690 (501) |
| 2-я | – | 3467 (712) | 3629 (528) | 3792 (497) |
| 3-й | – | 3486 (584) | 3691 (540) | 3928 (489) |
| 4 га | – | 3310 (446) | 3740 (524) | 3821 (829) |
| Диарея, предыдущий годc | ||||
| Нет | 48. 2 (621) 2 (621) | 52,9 (351) | 52,8 (5458) | 48,2 (133) |
| Некоторые | 37,7 (485) | 36,0 (239) | 34.0 (3520) | 42,4 (117) |
| Лот | 4,0 (52) | 4,2 (28) | 4,3 (447) | 4,3 (12) |
| Запор, предыдущий годc | ||||
| Нет | 45. 6 (587) 6 (587) | 47,4 (314) | 46,5 (4808) | 48,6 (134) |
| Некоторые | 38,1 (491) | 35,3 (236) | 37.1 (3832) | 38,8 (107) |
| Лот | 7,8 (101) | 10,4 (69) | 8,1 (838) | 6,9 (19) |
| недержание мочиc | 16. 8 (217) 8 (217) | 15,8 (105) | 17,8 (1836) | 27,9 (77) |
| Только недержание кала | 0,5 (7) | 0.3 (2) | 0,5 (48) | 1,8 (5) |
| Только недержание газов | 14,1 (182) | 14,3 (95) | 15.8 (1637) | 20,3 (56) |
| Недержание мочи (сочетание кала и газов) | 2,2 (28) | 1,2 (8) | 1,5 (151) | 5.8 (16) |
| Continentc | 82,5 (1063) | 83,9 (556) | 81,9 (8472) | 71,7 (198) |
| Позывы на фекалииc | 11.6 (149) | 11,0 (73) | 10,7 (1105) | |
- Значения представлены как% (n), если не указано иное. Жирным шрифтом выделена статистически значимая разница ( P <.05) из группы кесарева сечения.
- ОАЗИС, акушерские травмы анального сфинктера.
Не было обнаружено связи между AI или срочностью кала и способом родоразрешения, когда ВД не были отнесены к ВБ с OASIS и без него в какой-либо статистической модели (данные не показаны). Таблицы 2-4 показывают приблизительные и скорректированные OR для AI и срочности фекалий.Переменными, включенными в многомерные модели с любым ИИ в качестве зависимой переменной, были возраст, индекс массы тела, диарея, образование, срочность кала, запор, способ родоразрешения, паритет, включая нерожавших женщин, и вес при рождении.
Таблица 2. Факторы риска анального недержания (ИА) после родов как у нерожавших, так и у рожавших женщин. Результаты многомерного анализа логистической регрессии и обратного отбора| AI | Срочность кала | |||
|---|---|---|---|---|
| Сырая OR (95% ДИ) | Скорректированное ОШ (95% ДИ) | OR (95% ДИ) | Скорректированное ОШ (95% ДИ) | |
| Форма поставки | ||||
| нерожавшие | 1.1 (0,8–1,4) | 1,1 (0,3–3,6) | 1,1 (0,8–1,4) | |
| Только кесарево сечение | 1 | 1 | 1 | |
| Роды через естественные родовые пути, нет OASIS | 1.2 (0,9–1,4) | 1,1 (0,9–1,4) | 1,0 (0,8–1,3) | |
| Роды через естественные родовые пути, OASIS | 2,1 (1,5–2,9) | 2.2 (1,5–3,2) | 1,5 (0,9–2,2) | |
| Возраст (лет) | ||||
| 30-39 | 1 | 1 | 1 | 1 |
| 40-49 | 1.2 (1,0–1,4) | 1,2 (1,1–1,5) | 1,2 (0,9–1,5) | 1,2 (1,0–1,5) |
| 50-59 | 1.4 (1,2–1,6) | 1,4 (1,1–1,6) | 1,8 (1,5-2,1) | 2,1 (1,7–2,6) |
| 60 и старше | 1.6 (1,4–1,9) | 1,4 (1,1–1,8) | 2,1 (1,7–2,5) | 2,8 (2,2-3,5) |
| Индекс массы тела, кг / м 2 | 1.0 (1,0–1,0) | – | 1,1 (1,1-1,1) | 1,0 (1,0–1,0) |
| Образование | ||||
| Первичный | 1 | 1 | 1 | 1 |
| Средний | 1.2 (1.1–1.4) | 1,1 (0,9–1,3) | 1,3 (1,2–1,5) | 0,8 (0,7-0,9) |
| Высшее | 1.5 (1,2–1,8) | 1,6 (1,2-2,1) | 0,9 (0,7-1,2) | 0,5 (0,4-0,7) |
| Четность | ||||
| нерожавшие | 1 | 1 | ||
| 1 | 0.9 (0,8-1,2) | 0,9 (0,8-1,2) | ||
| 2 | 1,1 (0,9-1,2) | 0,9 (0,8-1,2) | ||
| 3 | 1.1 (0,9–1,3) | 0,9 (0,7-1,1) | ||
| 4 | 1,3 (0,9–1,6) | 0,8 (0,6–1,1) | ||
| Масса при рождении при первых родах (г) | ||||
| До 2499 | 1 | 1` | 1 | |
| 2500-3999 | 1.1 (0,9–1,4) | 1,3 (0,9–1,7) | 0,9 (0,7-1,2) | |
| 4000 и старше | 1,3 (1,0–1,8) | 1.6 (1.1–2.1) | 0,9 (0,7–1,3) | |
| Диарея в предыдущем году | ||||
| Нет | 1 | 1 | 1 | 1 |
| Некоторые | 1.8 (1,6–2,0) | 1,7 (1,5–1,9) | 2,0 (1,8–2,3) | 2,0 (1,8–2,3) |
| Лот | 5.0 (4,2-6,0) | 4,3 (3,4-5,3) | 7,3 (6,0-9,0) | 7,6 (6,2-9,3) |
| Запор в предыдущем году | ||||
| Нет | 1 | 1 | 1 | |
| Некоторые | 1.5 (1,4–1,7) | 1,5 (1,3–1,7) | ||
| Лот | 3,1 (2,7–3,6) | 3.4 (2,9–4,1) | ||
| Срочность кала | 3,1 (2,8-3,5) | 2,6 (2,3–3,1) | – | – |
| Любой AI | – | – | 3.1 (2,1-3,5) | 2,5 (2,2–2,9) |
- Жирным шрифтом выделен статистически значимый фактор риска любого ИА или срочности кала ( P <0,05).
- ДИ — доверительный интервал; ОАЗИС, акушерская травма анального сфинктера; ИЛИ, отношение шансов; -, переменная удалена после обратного выбора из-за несущественной связи с независимыми переменными.
| AI | Срочность кала | |||
|---|---|---|---|---|
| Сырая OR (95% ДИ) | Скорректированное ОШ (95% ДИ) | OR (95% ДИ) | Скорректированное ОШ (95% ДИ) | |
| Форма поставки | ||||
| Только кесарево сечение | 1 | 1 | 1 | |
| Роды через естественные родовые пути, нет OASIS | 1.2 (0,9–1,4) | 1,1 (0,8–1,4) | 0,9 (0,8–1,3) | |
| Роды через естественные родовые пути, OASIS | 2,1 (1,5–2,9) | 2.1 (1.5-3.1) | 1,5 (1,0–2,2) | |
| Возраст (лет) | ||||
| 30-39 | 1 | 1 | 1 | 1 |
| 40-49 | 1.2 (0,9–1,4) | 1,2 (1,1–1,5) | 1,2 (0,9–1,4) | 1,1 (0,9–1,4) |
| 50-59 | 1,4 (1,2–1,6) | 1.4 (1,1–1,6) | 1,8 (1,5-2,2) | 1,9 (1,5–2,4) |
| 60 и старше | 1.6 (1,3–1,9) | 1,4 (1,1–1,8) | 2,0 (1,7–2,5) | 2,4 (1,9–3,3) |
| Индекс массы тела, кг / м 2 | 1.0 (1,0–1,0) | – | 1,0 (1,0–1,1) | – |
| Образование | ||||
| Первичный | 1 | 1 | 1 | 1 |
| Средний | 1.3 (1,1–1,4) | 1,1 (0,9–1,3) | 1,4 (1,2–1,6) | 0,9 (0,7-1,1) |
| Высшее | 1.5 (1,2–1,8) | 1,6 (1,2-2,1) | 0,9 (0,6–1,2) | 0,5 (0,3-0,7) |
| Четность | ||||
| 1 | 1 | 1 | ||
| 2 | 1.1 (0,9-1,2) | 1,1 (0,9–1,3) | ||
| 3 | 1,1 (0,9–1,3) | 1,2 (0,9–1,4) | ||
| 4 | 1.3 (1,0–1,6) | 1,4 (1,1–1,8) | ||
| Масса при рождении первых родов (г) | ||||
| До 2499 | 1 | 1 | 1 | |
| 2500-3999 | 1.1 (0,9–1,4) | 1,3 (0,9–1,7) | 0,9 (0,7-1,2) | |
| 4000 и старше | 1,3 (1,0–1,8) | 1.6 (1,2–2,2) | 0,9 (0,7–1,3) | |
| Понос в прошлом году | ||||
| Нет | 1 | 1 | 1 | 1 |
| Некоторые | 1.8 (1,7–2,0) | 1,7 (1,5–1,9) | 2,0 (1,8–2,3) | 1,8 (1,6-2,1) |
| Лот | 5.2 (4,2-6,3) | 4,3 (3,5-5,4) | 7,5 (6,1-9,4) | 5,8 (4,7-7,3) |
| Запор в прошлом году | ||||
| Нет | 1 | 1 | 1 | |
| Некоторые | 1.5 (1,3–1,7) | 1,5 (1,3–1,7) | 0,9 (0,8–1,0) | |
| Лот | 3,1 (2,7–3,6) | 3.5 (2,9–4,1) | 1,1 (0,9–1,3) | |
| Срочность кала | 3,2 (2,8–3,6) | 2,6 (2,3-3.1) | – | – |
| Любой AI | – | – | 3.1 (2,8–3,6) | 2,6 (2,2–3,0) |
- Жирным шрифтом выделен статистически значимый фактор риска любого ИА или срочности кала ( P <0,05).
- ДИ — доверительный интервал; ОАЗИС, акушерская травма анального сфинктера; ИЛИ, отношение шансов; -, переменная удалена после обратного выбора из-за несущественной связи с независимой переменной.
| AI | Срочность кала | |||
|---|---|---|---|---|
| Сырая OR (95% ДИ) | Скорректированное ОШ (95% ДИ) | OR (95% ДИ) | Скорректированное ОШ (95% ДИ) | |
| Форма поставки | ||||
| Только кесарево сечение | 1 | 1 | 1 | |
| Роды через естественные родовые пути, нет OASIS | 1.1 (0,7–1,6) | 1,1 (0,7–1,6) | 0,8 (0,5–1,3) | |
| Роды через естественные родовые пути, OASIS | 3,2 (1,6-6,3) | 3.2 (1,5-6,9) | 1,5 (0,6-3,5) | |
| Возраст (лет) | ||||
| 30-39 | 1 | 1 | 1 | |
| 40-49 | 1.3 (0,8–1,9) | 1,4 (0,9–2,2) | 1,2 (0,7-2,0) | |
| 50-59 | 1,3 (0,8–1,9) | 1,6 (1,0–2,6) | 1.4 (0,8-2,2) | |
| 60 и старше | 1,6 (1,0–2,6) | 1,8 (1,1–3,2) | 1,5 (0,8–2,6) | |
| Индекс массы тела, кг / м 2 | 1.0 (0,9–1,0) | 1,0 (1,0–1,1) | 1,0 (1,0–1,1) | |
| Образование | ||||
| Первичный | 1 | 1 | ||
| Средний | 1.3 (0,9–1,7) | 0,9 (0,6–1,3) | ||
| Высшее | 1,2 (0,6–2,4) | 0,9 (0,4–2,1) | ||
| Масса при рождении первых родов (г) | ||||
| До 2499 | 1 | 1 | – | |
| 2500-3999 | 1.1 (0,6–1,9) | 0,6 (0,3–1,1) | – | |
| 4000 и старше | 1,2 (0,6–2,3) | 0,9 (0,5–2,1) | – | |
| Диарея в предыдущем году | ||||
| Нет | 1 | 1 | 1 | 1 |
| Некоторые | 2.0 (1,4–2,7) | 1,8 (1,3–2,6) | 2,0 (1,3-2,9) | 1,7 (1,2–2,6) |
| Лот | 7.4 (4,3–12,5) | 6,5 (3,6–12,0) | 6,5 (3,6-11,7) | 4,7 (2,5-8,8) |
| Запор в предыдущем году | ||||
| Нет | 1 | 1 | 1 | |
| Некоторые | 1.9 (1,3–2,6) | 1,7 (1,2–2,5) | 1,0 (0,6–1,5) | |
| Лот | 3,1 (1,9-5,0) | 3.3 (2,0-5,5) | 0,9 (0,5–1,7) | |
| Срочность кала | 2,8 (1,9-4,1) | 2,2 (1,4-3.0) | – | – |
| Любой AI | – | – | 2.7 (1.9-4.1) | 2,2 (1,4–3,4) |
- Жирным шрифтом выделен статистически значимый фактор риска любого недержания мочи или срочности кала ( P <0,05).
- ДИ — доверительный интервал; ОАЗИС, акушерская травма анального сфинктера; ИЛИ, отношение шансов; -, переменная удалена после обратного выбора из-за несущественной связи с независимыми переменными.
Любой ИИ был связан с возрастом, тяжестью симптомов диареи и запора. Женщины с высшим образованием и те, кто родил ребенка с массой тела при рождении ≥4000 г при первых родах, имели на 60% более высокие шансы столкнуться с любым ИИ по сравнению с женщинами с начальным или средним уровнем образования или женщинами с младенцами с массой тела при рождении менее 4000 г. По сравнению с женщинами, перенесшими только кесарево сечение, единственная значимая связь между любым ИИ и способом родоразрешения, в том числе нерожавшим, была обнаружена у женщин с ВД и ОАЗИС, у которых риск любого ИИ был более чем в два раза выше (95% ДИ: 1.5-3.2). Отношение шансов также сообщить о срочном позывах к калу составило 2,6 у женщин, страдающих ИИ (95% ДИ: 2,3–3,1) (Таблица 2). В отдельных многомерных анализах логистической регрессии, включая только рожавших женщин, аналогичные результаты были получены для любого ИИ; однако у женщин с четырьмя родами риск любого ИИ в два раза выше, чем у женщин с меньшим числом родов (Таблица 3). Такая же картина наблюдалась и при включении только первородящих женщин; однако образование и вес при рождении не были связаны с повышенным риском ИИ в этой группе (таблица 4).
Увеличение возраста, усиление симптомов, тяжесть диареи и наличие любого ИИ увеличивали шансы испытывать позывы к фекалиям в анализах, включая как нерожавших, так и рожавших женщин, а также в отдельных анализах, включая только рожавших женщин. Интересно, что наличие более высокого уровня образования снижает риск позывов к калу (Таблицы 2 и 3).
4 ОБСУЖДЕНИЕ
В этом крупном популяционном когортном исследовании мы не обнаружили связи между AI или срочностью кала и способом родоразрешения, когда женщин с CS сравнивали с общей группой женщин с VD.Тем не менее, больше женщин с ВД, осложненным ОАЗИСом, сообщили об ИИ, чем нерожавшие женщины и другие родившие женщины. Женщины в возрасте 40 лет и старше подвергались повышенному риску ИИ и срочности кала, когда в анализ были включены все участвующие женщины или все роженицы. Среди первородящих женщин только женщины в возрасте 50 лет и старше подвергались повышенному риску ИИ. В этой группе не было обнаружено связи между возрастом и срочностью кала. Другими факторами, не связанными с родами, связанными с сообщением о любом ИИ, были уровень образования, срочность кала и сообщения о диарее или запоре в течение последнего года.ОАЗИС и макросомия (масса первого ребенка при рождении ≥4000 г) повышали риск любого ИИ у всех участвовавших женщин, тогда как паритет был значительно связан с повышенным риском любого ИИ только среди всех рожавших женщин. Факторов, связанных с родами, не было обнаружено, связанных с срочностью кала. Диарея и сообщение о ИИ повышали риск позывов к калу, в то время как у женщин, достигших более высокого уровня образования, риск позывов к фекалиям снижался.
Имеются противоречивые данные о пользе КС в профилактике послеродового ИИ.7 Некоторые исследования предполагают, что выбор времени КС, и, в частности, КС на поздних сроках, может повлиять на механизм удержания мочи.24 В недавнем обзоре было показано, что КС имеет защитный эффект на послеродовой ИИ в краткосрочной перспективе. . Однако через 6 месяцев после родов не было обнаружено значимой связи между способом родоразрешения и AI.3 Guise et al (2009) исследовали риск FI в послеродовом периоде, и среди включенных 6152 первородящих женщин ВД была связана с больший риск FI, чем CS.Однако при оценке подгруппы женщин с ВД и без разрыва промежности или инструментальной помощи не было обнаружено значительных различий между ВБ и КС. нет связи между способом родоразрешения и долгосрочным ФИ при сравнении женщин только с КС и тех, у кого был хотя бы один ВД. 26 В настоящем исследовании мы не обнаружили связи между ИИ и срочностью кала, когда способ родоразрешения был отнесен к категории нерожавших. , CS или VD.Однако, когда ВД с ОАЗИСом или без него были включены в скорректированный статистический анализ, было обнаружено двукратное увеличение риска ИИ только у женщин с ВД, осложненным ОАЗИСом. Кроме того, среди первородящих женщин с ВБ, осложненным ОАЗИСом, риск ИИ был трехкратным. Эти результаты совпадают с данными Evers et al (2012), которые обнаружили, что ОАЗИС был связан с повышенным риском ИИ более чем через 5 лет после первых родов, а распространенность послеродового ИИ была аналогичной у женщин, родивших исключительно с помощью КС, и те, у кого был ВД без ОАЗИСа.27 Американское популяционное обследование показало, что у женщин более высокая вероятность позывов к калу перед эпизодом утечки, чем у мужчин, что указывает на дефицит внешней мышцы анального сфинктера.13 Более того, некоторые исследования предполагают, что степень ОАЗИСа связана с увеличение риска ИИ как в краткосрочной4, так и в долгосрочной перспективе.5, 6 У нас не было информации о степени ОАЗИСа в наших данных, и поэтому мы не могли исследовать эту связь дальше. Предыдущие исследования показали, что факторы, связанные с родами, такие как количество детей при рождении, масса тела при рождении и инструментальные роды, увеличивают риск ОАЗИСа и послеродового ИИ в долгосрочной перспективе.2, 5, 17, 28 В настоящем исследовании только женщины с четырьмя родами подвергались повышенному риску ИИ, и, в отличие от других исследований, мы не обнаружили связи между доставкой щипцами и ИА или срочностью кала. MacLennan et al (2000) показали, что увеличение паритета было связано с повышенным риском заболеваний тазового дна, включая AI. Однако ни паритет, ни ВД с наложением швов (OASIS не указан) не были связаны с серьезностью симптомов в австралийском поперечном исследовании.2 Наши результаты показывают, что нормальная ВБ, не осложненная OASIS, не увеличивает риск ИИ. в долгосрочной перспективе.Однако часть сложного физиологического механизма удержания мочи может быть нарушена из-за повреждения мышц анального сфинктера, и в случае возникновения одного или нескольких факторов риска во время родов комбинация этих факторов риска, связанных с родами, может потенциально привести к синергетическому эффекту. влияние на развитие симптомов ИИ после родов и в долгосрочной перспективе 3, 27
Возраст и диарея были одними из наиболее постоянных факторов, связанных с увеличением риска ИИ в недавних систематических обзорах.3, 29 Эффект старения включает снижение податливости прямой кишки, снижение ректальной чувствительности и слабость промежности.13, 30 В настоящем исследовании риск ИА и позывов к калу повышен у женщин в возрасте 50 лет и старше. Однако средний возраст исследуемой популяции (49,9 года) был относительно низким, а женщины, которые родили исключительно с помощью CS или имели один или несколько ВБ, осложненных OASIS, были на 5-10 лет моложе других участвовавших женщин. Впоследствии только одна треть в этих группах находилась в постменопаузе по сравнению с более чем 50% женщин, которые не рожали, или женщин с ВД и без ОАЗИСа.Обязательное уведомление в Норвежском медицинском регистре рождений было инициировано в 1967 году, и самые старые женщины-участницы исследования здоровья Nord-Trøndelag 3, у которых не было данных о родах, зарегистрированных в Норвежском медицинском регистре рождений, были исключены из дальнейшего анализа, поскольку у нас не было другой доступный источник информации о переменных, связанных с доставкой. Эта систематическая ошибка отбора могла повлиять на наши результаты.
В соответствии с нашими выводами, предыдущие исследования показали сильную связь между ИИ и желудочно-кишечными факторами, такими как диарея и запор, а также консистенцией стула и синдромом раздраженного кишечника.12, 13, 20 Доннелли и др. (1998) обнаружили, что женщины с синдромом раздраженного кишечника имеют повышенный риск послеродовых позывов к фекалиям и недержания газов, но не ОАЗИС по сравнению с первородящими женщинами без синдрома раздраженного кишечника.31 Другие пришли к выводу, что среди женщин при синдроме раздраженного кишечника ВД является приемлемым способом родоразрешения, за исключением женщин с синдромом раздраженного кишечника, которые подвержены высокому риску ОАЗИС.21 Связь между диареей и запором была сильной как в анализах, включающих нерожавших женщин, так и в анализах, включающих только первородящих, что подтверждает база знаний о том, что ИИ в более позднем возрасте связан с факторами, не зависящими от способа доставки.Кроме того, наши результаты показывают тесную связь между любыми ИИ и срочностью кала во всех статистических моделях. Это согласуется с предыдущими данными, указывающими на то, что женщины с одним заболеванием тазового дна с большей вероятностью будут испытывать и другие заболевания тазового дна.12 Более того, предыдущие исследования показали, что женщины, у которых наблюдаются симптомы недержания мочи до беременности и родов, подвергаются повышенному риску послеродового периода. AI.28, 32, 33 Датское популяционное когортное исследование пришло к выводу, что женщины, у которых был ОАЗИС при первых родах и у которых были симптомы ИИ до второй беременности, подвергались повышенному риску длительного ИИ независимо от способа их развития. вторая доставка.Тем не менее, женщины, у которых был второй ВБ, подвергались более высокому риску ухудшения симптомов ИИ, чем женщины с запланированным КС во время вторых родов28. К сожалению, у нас не было информации о симптомах ИИ до участия в Nord-Trøndelag Health Study 3, и мы были таким образом, мы не можем включить это в наш анализ.
Отчеты о распространенности послеродового ИИ в краткосрочной и долгосрочной перспективе различаются в зависимости от популяции, определения и используемого инструмента измерения. Чтобы соответствовать анкете исследования здоровья Nord-Trøndelag, основные показатели результатов, AI и срочность кала были основаны на модифицированной версии оценки недержания по шкале St Mark, включая варианты ответа никогда / редко, еженедельно или ежедневно.20 Следовательно, женщины с симптомами, возникающими реже, чем еженедельно, были включены в категорию континентов, и была применена консервативная оценка FI, утечки стула или метеоризма еженедельно или чаще. Кроме того, исследование Nord-Trøndelag Health Study 3 не включало никаких вопросов об использовании прокладок или заглушек, а также об использовании останавливающих лекарств, и мы не смогли рассчитать общую оценку недержания мочи по шкале St Mark. В крупном популяционном исследовании США 14% сообщили о FI в прошлом, а 33% сообщили о FI в течение последней недели.Подобно распространенности ИА у первородящих и рожавших женщин без ОАЗИСа в настоящем исследовании, каждая пятая из почти 400 женщин с двумя ВБ и без ОАЗИСа сообщила о ИИ или позывах к фекалии через 10 лет после их первых родов14. % и 50% женщин с ОАЗИС после первых родов сообщили о симптомах ИИ после вторых вагинальных и кесарева сечения, соответственно, и каждая третья сообщила о позывах к фекалиям28. Это выше, чем 27%, сообщивших о любых ИИ, и 10-15%. сообщают о срочности кала в настоящем исследовании.
Сила настоящего исследования заключается в том, что оно основано на популяциях и включает большое количество первородящих, а также рожавших женщин. Кроме того, данные о родах были собраны из Норвежского медицинского регистра родов. Уведомление в Норвежский медицинский регистр рождений является обязательным, и все роды регистрируются лечащей акушеркой или акушером. Предыдущие исследования показали, что материнская память о ОАЗИСе оставляет желать лучшего.27 Однако другие указывают на то, что сообщенные данные о беременности, первых родах и появлении симптомов ИИ связаны с такими значительными событиями в жизни, что маловероятно, что на собранные данные повлияли отзыв смещения.34 Считается, что данные о OASIS, собранные из Норвежского медицинского регистра родившихся, имеют высокое качество 23, что снижает риск систематической ошибки в настоящем исследовании.
Процент ответивших в исследовании Nord-Trøndelag Health Study 3 среди женщин в возрасте 30–80 лет был относительно высоким (61%). Однако недавнее исследование показало, что, по сравнению с неучастниками, участники исследования здоровья Nord-Trøndelag 3 имели значительно более высокий социально-экономический статус, а также более низкую смертность и распространенность ряда хронических заболеваний.35 Эта ошибка отбора может считаться одним из основных ограничений в нашем исследовании и, возможно, повлияла на наши показатели распространенности, но вряд ли повлияла на связь между ИИ и способом родоразрешения. Кроме того, в 1967 году было введено обязательное уведомление в Норвежский медицинский регистр рождений, и у нас не было другого доступного источника информации о переменных, связанных с родами. Поэтому самые старые женщины-участницы исследования здоровья Nord-Trøndelag, не имеющие данных о родах, зарегистрированных в Норвежском медицинском регистре рождений, были исключены из нашего анализа данных.Эта систематическая ошибка отбора в сочетании со значительными различиями в уровне образования, рождении и весе при рождении между группами, возможно, повлияла на наши выводы, и поэтому наши результаты следует интерпретировать с осторожностью.
5 ЗАКЛЮЧЕНИЕ
Это крупное популяционное исследование рожавших и нерожавших женщин показало, что CS не защищает от развития ИИ ни в краткосрочной, ни в долгосрочной перспективе. Однако, когда ВД был осложнен ОАЗИСом, мы обнаружили значительно повышенный риск ИИ.Наши результаты также показывают, что причиной ИИ в более позднем возрасте являются факторы, не зависящие от способа родоразрешения.
БЛАГОДАРНОСТИ
Авторы благодарят Катрин Рёммен и Анн Кьерсти Дальтвейт за вклад в подготовку данных и предварительный анализ. Предоставление данных и связывание были выполнены Медицинским регистром рождений Норвегии и Исследовательским центром здоровья Норд-Трёнделаг в сотрудничестве между Центром медицинских исследований Норд-Трёнделаг (факультет медицины и медицинских наук, Норвежский университет науки и технологий), Совет графства Норд-Трёнделаг, Управление здравоохранения Центральной Норвегии и Норвежский институт общественного здравоохранения.
КОНФЛИКТ ИНТЕРЕСОВ
Авторы не сообщают об отсутствии конфликта интересов.
ССЫЛКИ
- 1Лукач Е.С., Лоуренс Дж. М., Контрерас Р., Нагер С. В., Любер К. М.. Паритет, способ родоразрешения и нарушения тазового дна. Акушерский гинекол . 2006; 107: 1253-1260.
- 2Макленнан А.Х., Тейлор А.В., Уилсон Д.Х., Уилсон Д.Распространенность нарушений тазового дна и их связь с полом, возрастом, паритетом и способом родов. Br J Obstet Gynaecol . 2000; 107: 1460–1470.
- 3Milsom I, Altman D, Cartwright R et al. Эпидемиология недержания мочи (UI) и других симптомов нижних мочевых путей (LUTS), пролапса тазовых органов (POP) и анального недержания (AI). В: P Abrams, L Cardozo, A Wagg, A Wein, ред. Недержание мочи.1. 6-е изд. Токио, Япония; Международная консультация по недержанию мочи; 2017: 1–142.
- 4Роос А.М., Такар Р., Султан А.Х. Результат первичного лечения акушерских повреждений анального сфинктера (ОАЗИС): имеет ли значение степень разрыва слезы? Ультразвуковой акушерский гинеколь . 2010; 36: 368-374.
- 5Rojas R, Salvesen KÅ, Volløyhaug I.Дефекты анального сфинктера и недержание кала через 15-24 лет после первых родов: поперечное исследование. Ультразвуковой акушерский гинеколь . 2018; 51: 677-683.
- 6Jango H, Langhoff-Roos J, Rosthoj S, Saske A. Длительное недержание мочи после акушерской травмы анального сфинктера — имеет ли значение степень слезы? Am J Obstet Gynecol . 2018; 218: 232.e1- 232.e10.
- 7Nelson RL, Furner SE, Westercamp M, Farquhar C.Кесарево сечение для профилактики недержания мочи. Кокрановская база данных Syst Rev . 2010: CD006756. https://doi.org/10.1002/14651858.CD006756.pub2
- 8Гриттен Дж., Монкеруд Л., Хаген Т. П., Соренсен Р., Эскилд А., Скау И. Влияние доходов больниц на увеличение числа операций кесарева сечения в Норвегии. Панельный анализ данных больниц 1976-2005 гг. BMC Health Serv Res . 2011; 11: 267.
- 9Shin GH, Toto EL, Schey R.Беременность и послеродовые изменения кишечника: запор и недержание кала. Ам Дж. Гастроэнтерол . 2015; 110: 521-529.
- 10Brown HW, Wexner SD, Segall MM, Brezoczky KL, Lukacz ES. Случайное опорожнение кишечника в исследовании здоровья зрелых женщин: распространенность и предикторы. Int J Clin Pract . 2012; 66: 1101–1108.
- 11Султан А.Х., Монга А., Ли Дж. И др.Совместный отчет Международной урогинекологической ассоциации (IUGA) и Международного общества по недержанию мочи (ICS) о терминологии аноректальной дисфункции у женщин. Neurourol Urodyn . 2017; 36: 10-34.
- 12Meinds RJ, van Meegdenburg MM, Trzpis M, Broens PM. О распространенности запоров и недержания кала и их совместном возникновении в Нидерландах. Int J Colorectal Dis . 2017; 32: 475-483.
- 13Менеес С.Б., Альмарио К.В., Шпигель Б.М., Чей В.Д. Распространенность и факторы, связанные с недержанием кала: результаты обследования населения. Гастроэнтерология . 2018; 154: 1672–1681. E3.
- 14Persson L, Sakse A, Langhoff-Roos J, Jango H. Недержание мочи после двух вагинальных родов без акушерского разрыва анального сфинктера. Arch Gynecol Obstet . 2017; 295: 1399–1406.
- 15Johannessen HH, Morkved S, Stordahl A, Sandvik L, Wibe A. Недержание мочи и качество жизни на поздних сроках беременности: перекрестное исследование. Br J Obstet Gynaecol . 2014; 121: 978-987.
- 16Pretlove SJ, Radley S, Toozs-Hobson PM, Thompson PJ, Coomarasamy A, Khan KS.Распространенность анального недержания в зависимости от возраста и пола: систематический обзор и мета-регрессионный анализ. Int Urogynecol J Нарушение функции тазового дна . 2006; 17: 407-417.
- 17MacArthur C, Wilson D, Herbison P, et al. Недержание кала, сохраняющееся после родов: 12-летнее продольное исследование. БЖОГ . 2013; 120: 169–179.
- 18Cornelisse S, Arendsen LP, van Kuijk S, Kluivers KB, van Dillen J, Weemhoff M.Акушерское повреждение анального сфинктера: последующее анкетное исследование долгосрочных результатов. Int Urogynecol J . 2016; 27: 1591–1596.
- 19Halle TK, Salvesen KÅ, Volløyhaug I. Акушерское повреждение анального сфинктера и недержание мочи через 15–23 года после родов через естественные родовые пути. Acta Obstet Gynecol Scand . 2016; 95: 941-947.
- 20 Роммен К., Шей Б., Риднинг А. и др.Распространенность анального недержания мочи среди норвежских женщин: кросс-секционное исследование. BMJ Открыть . 2012; 2; e001257.
- 21 Фулон А., Дупас Дж. Л., Саббаг С. и др. Определение наиболее подходящего способа доставки у женщин с воспалительным заболеванием кишечника: систематический обзор. Воспаление кишечника . 2017; 23: 712-720.
- 22Krokstad S, Langhammer A, Hveem K, et al.Профиль когорты: исследование HUNT, Норвегия. Int J Epidemiol . 2013; 42: 968–977.
- 23Baghestan E, Bordahl PE, Rasmussen SA, Sande AK, Lyslo I, Solvang I. Подтверждение диагноза акушерских разрывов сфинктера в двух норвежских базах данных, Медицинском реестре рождений и Системе управления пациентами. Acta Obstet Gynecol Scand . 2007; 86: 205-209.
- 24Файнс М., Доннелли В.С., О’Коннелл П.Р., О’Херлихи К.Кесарево сечение и травма анального сфинктера. Акушерский гинекол . 1998; 92: 496-500.
- 25Guise JM, Boyles SH, Osterweil P, Li H, Eden KB, Mori M. Защищает ли кесарево сечение от недержания кала у первородящих женщин? Int Urogynecol J Нарушение функции тазового дна . 2009; 20: 61-67.
- 26MacArthur C, Glazener C, Lancashire R, Herbison P, Wilson D.Учебная группа ProLong. Эксклюзивное кесарево сечение и последующее недержание мочи и кала: 12-летнее продольное исследование. БЖОГ . 2011; 118: 1001-1007.
- 27Evers EC, Blomquist JL, McDermott KC, Handa VL. Акушерский разрыв анального сфинктера и недержание мочи через 5-10 лет после родов. Am J Obstet Gynecol . 2012; 207: 425.e1- 425.e6.
- 28Jangö H, Langhoff-Roos J, Rosthøj S, Sakse A.Способ родов после акушерской травмы анального сфинктера и риск длительного анального недержания. Am J Obstet Gynecol . 2016; 214: 733: e1- 733.e13.
- 29Ng K-S, Sivakumaran Y, Nassar N, Gladman MA. Недержание кала: распространенность в сообществе и связанные факторы — систематический обзор. Диск прямой кишки . 2015; 58: 1194–1209.
- 30Fox JC, Fletcher JG, Zinsmeister AR, Seide B, Riederer SJ, Bharucha AE.Влияние старения на функции аноректального и тазового дна у женщин. Диск прямой кишки . 2006; 49: 1726-1735.
- 31Donnelly VS, O’HerlihyC, CampbellDM, et al. Послеродовое недержание кала чаще встречается у женщин с синдромом раздраженного кишечника. Диск прямой кишки . 1998; 41: 586-589.
- 32Gartland D, MacArthur C, Woolhouse H, McDonald E, Brown SJ.Частота, тяжесть и факторы риска недержания мочи и кала через 4 года после родов: проспективная когорта. БЖОГ . 2016; 123: 1203-1211.
- 33Johannessen HH, Wibe A, Stordahl A, Sandvik L, Morkved S. Недержание мочи у рожениц впервые — что происходит во время беременности и в первый год после родов? Acta Obstet Gynecol Scand . 2015; 94: 1005-1013.
- 34Schraffordt Koops SE, Vervest HA, OostvogelHJ.Аноректальные симптомы после различных способов вагинальных родов. Int Urogynecol J Нарушение функции тазового дна . 2003; 14: 244-249.
- 35Langhammer A, Krokstad S, Romundstad P, Heggland J, Holmen J. Исследование HUNT: участие связано с выживанием и зависит от социально-экономического статуса, болезней и симптомов. Методология BMC Med Res . 2012; 12: 143.
Передача фекалий от мам к младенцам после кесарева сечения: результаты испытаний
Состав кишечных микробов у детей, рожденных с помощью кесарева сечения, имеет тенденцию отличаться от таковых у младенцев, рожденных естественным путем, что вызывает предположения о том, что это может иметь долгосрочные последствия для здоровья.Чтобы обогатить живот ребенка полезными микробами после кесарева сечения, исследователи выполнили трансплантацию микробов от матери к ребенку, описанную сегодня (1 октября) в ячейке Cell . В клиническом испытании, в котором семерым детям, родившимся после кесарева сечения, давали крошечные количества фекалий их матерей, было обнаружено, что кишечник младенцев стал колонизированным видами бактерий, обычно присутствующих у младенцев, рожденных естественным путем. Хотя процедура не вызвала никаких побочных эффектов у младенцев, нет данных о том, приносит ли она какую-либо пользу ребенку, и эксперты предупреждают, что для матери может быть опасно пытаться такое лечение самостоятельно.
«Это очень хорошо сбалансированный, важный и клинически значимый вклад в эту область с действительно хорошими, четкими выводами», — говорит исследователь кишечных микробов Тине Раск Лихт из Технического университета Дании, которая не принимала участия в исследовании. исследовательская работа. «У них очень хорошие данные. . . [показывает, что] с фекальным переносом они получают модель микробного развития, которая намного больше похожа на таковую у детей, рожденных естественным путем ».
Когда ребенок выходит из матки и проходит по родовым путям, он купается в микробах своей матери — опыт, которого нет у младенцев, рожденных кесаревым сечением.В результате существуют различия в бактериях, колонизирующих кишечник новорожденных, в зависимости от способа их доставки.
Эпидемиологические данные указывают на то, что пропуск этого бактериального крещения, как некоторые его называют, также может иметь последствия для более поздней жизни. Недавнее исследование показало, что дети, рожденные после кесарева сечения, имеют более высокую вероятность развития иммунных расстройств, таких как воспалительное заболевание кишечника, ревматоидный артрит и глютеновая болезнь. Растущая распространенность кесарева сечения вызывает растущую озабоченность в связи с этими потенциальными последствиями.
Таким образом, в настоящее время проводятся многочисленные испытания для проверки безопасности и долгосрочной пользы мазков с мазков из влагалища их матерей у младенцев, рожденных после кесарева сечения. Но опубликованных данных не так много, чтобы предположить, что микробиомы кишечника этих младенцев, которым взяты мазки, соответствуют таковым у младенцев, рожденных естественным путем, говорит микробиолог и иммунолог Виллем де Вос из Университета Хельсинки и Университета Вагенингена, который руководил исследованием. Кроме того, добавляет он, «бактерии, которые вы обнаруживаете в кишечнике ребенка, не обнаруживаются во влагалище, поэтому маловероятно, что они являются их источником», — говорит он.«Более вероятно, что во время родов происходит фекально-оральный перенос», — говорит он, потому что роды через естественные родовые пути — это «грязное дело».
См. «Младенческий микробиом и приобиотики, которые работают».
Действительно, по неподтвержденным данным, большинство женщин, рожающих естественным путем, действительно испражняются во время родов. «Кал всегда является частью процесса доставки», — соглашается акушер Бо Якобссон из Гетеборгского университета, не входивший в исследовательскую группу. Он говорит, что поэтому считает, что «с научной точки зрения [исследователи] поступили правильно», даже если на первый взгляд процедура кажется «неприятной».
Микробы в фекалиях матери, в отличие от микробов из влагалища, «приспособлены к тому, чтобы фактически поселиться и колонизировать кишечник [ребенка], потому что они происходят из кишечника», — объясняет Лихт. Так что то, что сделали де Вос и его коллеги, по ее словам, «имеет смысл».
Команда набрала 17 матерей, которые должны были пройти плановое кесарево сечение, и взяла у них образцы стула и крови примерно за три недели до родов. Это дало команде время подготовить образцы и проверить их на инфекционные патогены, включая ВИЧ, гепатит, Clostridium difficile , Helicobacter pylori , норовирус, лекарственно-устойчивые бактерии, стрептококки группы B и длинный список других.На основе этих экранов только семь матерей были отобраны для продолжения процедуры.
Каждому недавно родившемуся ребенку давали дозу живых фекальных бактерий (несколько миллионов клеток) при первом кормлении молоком (через бутылочку), и в течение двух дней наблюдали за их здоровьем в родильном отделении с последующими посещениями через четыре недели. и три месяца. Ни один из младенцев не испытал неблагоприятных последствий для здоровья.
Образцы стула младенцев собирали через два дня, затем каждую неделю в течение четырех недель и затем снова через 12 недель.Анализ этих образцов, а также контрольных образцов, собранных у 29 новорожденных, рожденных естественным путем, и 18 детей, не подвергавшихся лечению путем кесарева сечения, показал, что в то время как микробиота кишечника пролеченных и рожденных естественным путем детей различалась в первые дни, через неделю они были значительно больше. похожи друг на друга, и оба отличались от микробиоты необработанных детей после кесарева сечения. Используя ранее опубликованные данные о микробиоте младенцев после кесарева сечения, получивших вагинальные мазки, команда показала, что они также отличаются от микробиоты младенцев, рожденных естественным путем или вскармливаемых фекалиями.
Основные различия, наблюдаемые между детьми, не получавшими кесарево сечение, и детьми, рожденными через естественные родовые пути или вскармливаемыми фекалиями, заключались в том, что у контрольных младенцев было более низкое содержание комменсальных видов Bacteroides и Bifidobacteria , но большее количество более патогенных таксонов в соответствии с предыдущими результаты.
Хотя исследование предоставило доказательство концепции процедуры, необходимы более масштабные и долгосрочные исследования, чтобы подтвердить безопасность и определить, есть ли какие-либо преимущества для здоровья, — говорит Якобссон.Из-за этих неизвестных обстоятельств и он, и де Вос предупреждают матерей, перенесших кесарево сечение, не пытаться делать это сами.
«[Существует] большой риск того, что люди прочитают об этом и сделают ошибку сами, — говорит Якобссон, — но вы можете подвергнуть опасности своего ребенка, если начнете делать домашнюю версию».
К. Корпела и др., «Трансплантация материнской фекальной микробиоты младенцам, рожденным после кесарева сечения, быстро восстанавливает нормальное микробное развитие кишечника: исследование, подтверждающее концепцию», Cell , doi: 10.1016 / j.cell.2020.08.047, 2020.
Попытка какать после того, как меня чуть не убили кесарево сечение
Как известно каждому, кто когда-либо перенес серьезную операцию, они никогда не отпускают домой, пока у вас не будет дефекации. Они должны убедиться, что анестетик не повлиял на кишечник, и поэтому, даже когда вы готовы выбраться из этих ужасных больничных коек и перерывов в полночь, вас будят, чтобы убедиться, что вы спите нормально, если вы не какали … ты не уйдешь. Каждая часть вас готова уйти, но нет … вы ждете этого особенного момента, этого неуловимого BM, чтобы вы могли выбраться оттуда и в комфорте своего собственного дома.Когда это происходит, это почти похоже на гонку на Nascar, и вы делаете свой победный круг. Серьезно, никогда не принимайте какать как должное, потому что не поехать — буквально худшее.
Пытаться какать после того, как меня чуть не убило кесарево сечение
Когда я родила дочь с помощью кесарева сечения, я знала, что буду в больнице пару дней, поэтому знала, что в ближайшее время не выбегу оттуда. Кроме того, когда вы вынули большую часть своих внутренностей и положили их в миску, они определенно захотят убедиться, что все снова на своих местах и функционирует должным образом.Цель первого дня заключалась в том, чтобы поднять меня и начать ходить… никаких проблем, кроме того факта, что я боялся, что мои внутренности вот-вот вывалятся. Тем не менее, я доверился этим скобам и закончил круг. Каждый раз, вставая на прогулку, я заканчивал каждый круг немного быстрее и чувствовал, что делаю большой прогресс. Но… нет БМ.
На второй день разрешили принять душ. О, сладкая, теплая роскошь душа! Я не могу припомнить (вторая после недели похода) так много в жизни наслаждался душем.Конечно, они должны заклеить вас пластиковым скотчем, чтобы рана не промокла, но тем не менее душ был великолепен. Но все же… нет БМ.
К третьему дню я начал чувствовать дискомфорт от того, что мои миски не работают. Вот я, кормлю грудью своего новорожденного, наслаждаясь тем, что я молодая мать, посещаю друзей и родственников и задаю вопрос: «Когда ты пойдешь домой?»
Мой робкий ответ: «Когда я какаю».
Моя семья, конечно, подбодрила бы меня: «Иди сюда и попробуй старый колледж!» Благослови их за поддержку, но все мои попытки были тщетны.
К четвертому дню боль стала увеличиваться вдвое. Медсестры вызвали доктора, который опасался, что мой кишечник может быть перекручен, когда все будет возвращено на место, или, возможно, возникнет какая-то закупорка. В этот момент мне было так больно, что я отворачивался от компании и держал дочь на руках только тогда, когда она была голодна. Я думал, что могу умереть, я имею в виду … Я буквально думал, что мои внутренности вот-вот взорвутся, и я умру от фекального отравления. Никогда за всю свою жизнь я так не хотел какать.Доктор вызвала УЗИ, чтобы проверить мой кишечник. Они не нашли ни блокировки, ни поворотов, ни причин моей неспособности иметь хороший здоровый BM. Что ж, это хорошо, по крайней мере, это не значит, что меня нужно открывать заново, но что теперь? Я просто хочу какать, народ! После долгих обсуждений между доктором и медсестрами они выбрали клизму. О, боже. Как будто весь этот процесс был таким забавным с самого начала, теперь я с нетерпением жду, когда мне в задницу введут воду. Но, эй, в этот момент мне было так больно, что я сказал: «Какого черта, давай попробуем.”
Следующие два часа медсестры продолжали проверять меня каждые 20-30 минут. «Ничего такого?» они бы спросили.
«Нет, даже бензин не проходит».
«Хм, что ж, мы поговорим с доктором еще раз и посмотрим, какими должны быть наши следующие шаги».
«Да, ты это делаешь, потому что я не уверен, что ты в курсе… но я умираю здесь».
Некоторое время спустя, когда я лежал в позе эмбриона и испытывал боль, сравнимую с схватками при родах, вошла медсестра и сообщила мне, что доктор назначил еще одну клизму. Еще одна долбаная клизма. Могу только представить, что на моем лице было выражение полного и крайнего уныния. «Еще один? Действительно?»
Медсестра, которую я любил называть «медсестрой Рэтчед», просто посмотрела на меня и со злой ухмылкой сказала: «Ага».
Клянусь, она получала удовольствие от всего этого дискомфорта, я почти слышал ее хихиканье. И снова, лежа на боку, я прошел унизительную процедуру своей второй клизмы. Молясь, Дай бог, позволь этой работе, дай мне покакать.
Снова в течение следующего часа медсестра Рэтчед продолжала меня проверять. Хотя я прошел немного газа, это не принесло мне почти того облегчения, которого я так жаждал. На ее лице было такое выражение, как будто она просто не могла понять, почему это не работает, а на моем лице было выражение: Если я умру, я заберу тебя с собой. Она ушла. Через несколько минут вошла милая медсестра с маленькой чашкой белого рыхлого дерьма. «Вот, выпей это», — сказала она, протягивая мне чашку.
«Что это?»
«Это молоко магнезии.”
Я выпил его, хотя понятия не имел, что он должен делать. Даже за 10 минут этого не произошло! Я почувствовал, как все в моем кишечнике сдвинулся, услышал ворчание, спрыгнул с больничной койки, побежал в ванную и прошел свой победный круг.
Когда я вышла из туалета, чувствуя себя совершенно новой женщиной, я спросила себя: Какого черта они не сделали мне это сначала перед не одной, а двумя клизмами? Первый усвоенный урок. Второй урок, который я усвоил: НИКОГДА не принимайте способность какать как должное.

 Как считают медики, такой процесс — своеобразная защитная реакция организма на постороннее вмешательство, и никто от него не застрахован.
Как считают медики, такой процесс — своеобразная защитная реакция организма на постороннее вмешательство, и никто от него не застрахован.

 Такая реакция кишечных структур вполне логична и закономерна при проведении оперативных хирургических вмешательств в брюшной полости, особенно с использованием общего обезболивания. Дополнительными признаками кишечного пареза являются схваткоподобные болезненные ощущения, отсутствие выхода каловых масс и газов, неравномерное вздутие области живота и пр. Подобное состояние характерно для первых послеоперационных дней. Подобная картина неопасна, если наблюдается в первые 3 дня после кесарева, потому как еще до операции женщине делают очистительную клизму и запрещают кушать в этот период. В норме послеоперационного опорожнения нужно ждать примерно на третий день послеродового периода, а если подобного не происходит, то женщине снова делают клизму.
Такая реакция кишечных структур вполне логична и закономерна при проведении оперативных хирургических вмешательств в брюшной полости, особенно с использованием общего обезболивания. Дополнительными признаками кишечного пареза являются схваткоподобные болезненные ощущения, отсутствие выхода каловых масс и газов, неравномерное вздутие области живота и пр. Подобное состояние характерно для первых послеоперационных дней. Подобная картина неопасна, если наблюдается в первые 3 дня после кесарева, потому как еще до операции женщине делают очистительную клизму и запрещают кушать в этот период. В норме послеоперационного опорожнения нужно ждать примерно на третий день послеродового периода, а если подобного не происходит, то женщине снова делают клизму. Спайки фактически ограничивают возможность распространения воспалений в полости, где проводилось вмешательство. Но и у таких, вроде бы благих намерений спаечного процесса имеются свои минусы. Неэластичность и плотность таких спаек приводит к нарушениям деятельности сросшихся малотазовых органов. Подобное сращивание кишечных отделов может привести к их непроходимости, спровоцировать запор, диарею, метеоризм и прочие кишечные неприятности.
Спайки фактически ограничивают возможность распространения воспалений в полости, где проводилось вмешательство. Но и у таких, вроде бы благих намерений спаечного процесса имеются свои минусы. Неэластичность и плотность таких спаек приводит к нарушениям деятельности сросшихся малотазовых органов. Подобное сращивание кишечных отделов может привести к их непроходимости, спровоцировать запор, диарею, метеоризм и прочие кишечные неприятности. Препарат разжижает каловые отложения и способствует их естественному выходу. Прием совершают в дозировке 1 пакетик в сутки.
Препарат разжижает каловые отложения и способствует их естественному выходу. Прием совершают в дозировке 1 пакетик в сутки.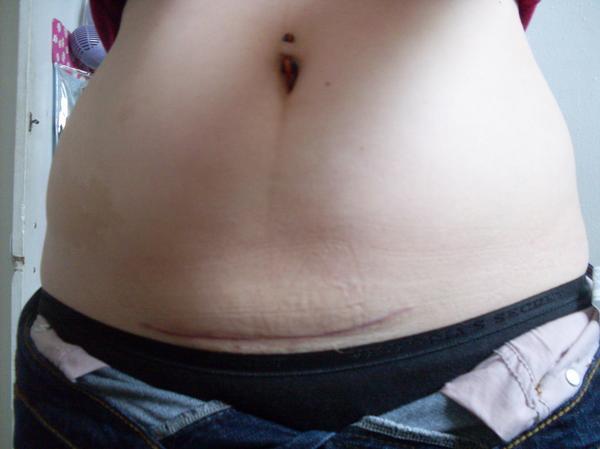 Может потребоваться хирургическая помощь в рассечении спаек.
Может потребоваться хирургическая помощь в рассечении спаек.
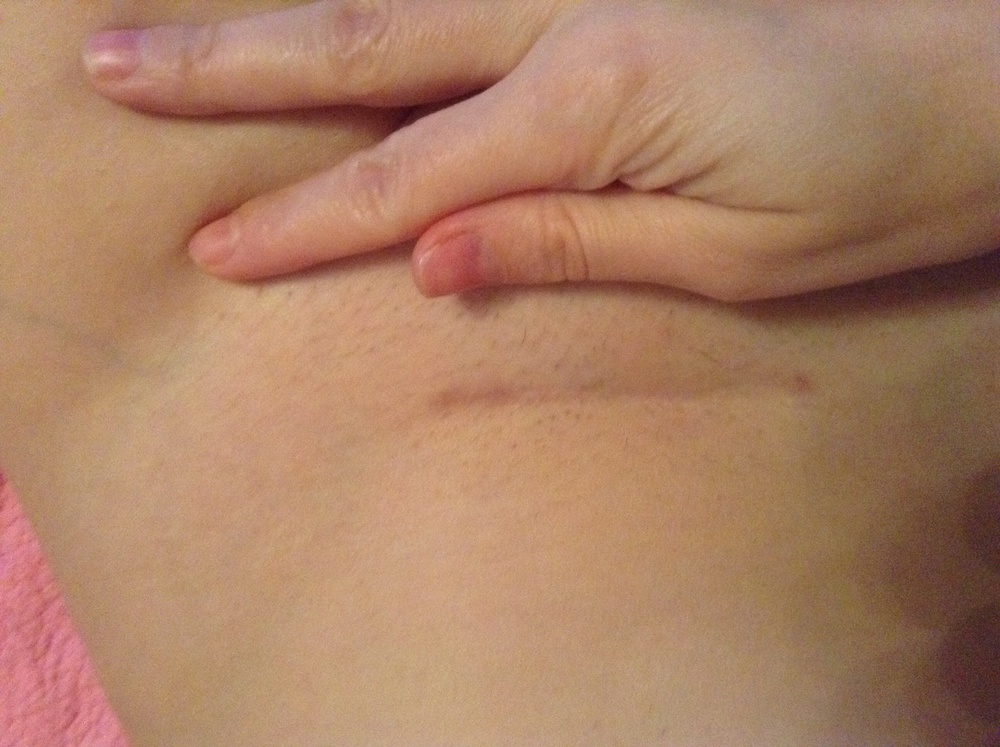
 У вас может быть мало энергии, и ваше тело может болеть после родов, и поэтому вам может потребоваться помощь, чтобы сесть или встать.
У вас может быть мало энергии, и ваше тело может болеть после родов, и поэтому вам может потребоваться помощь, чтобы сесть или встать. Если вы потерпели неудачу с первой попытки, вам следует попробовать через некоторое время и так далее, пока вы, наконец, не преодолеете свое первое послеродовое испытание фекалиями.
Если вы потерпели неудачу с первой попытки, вам следует попробовать через некоторое время и так далее, пока вы, наконец, не преодолеете свое первое послеродовое испытание фекалиями.
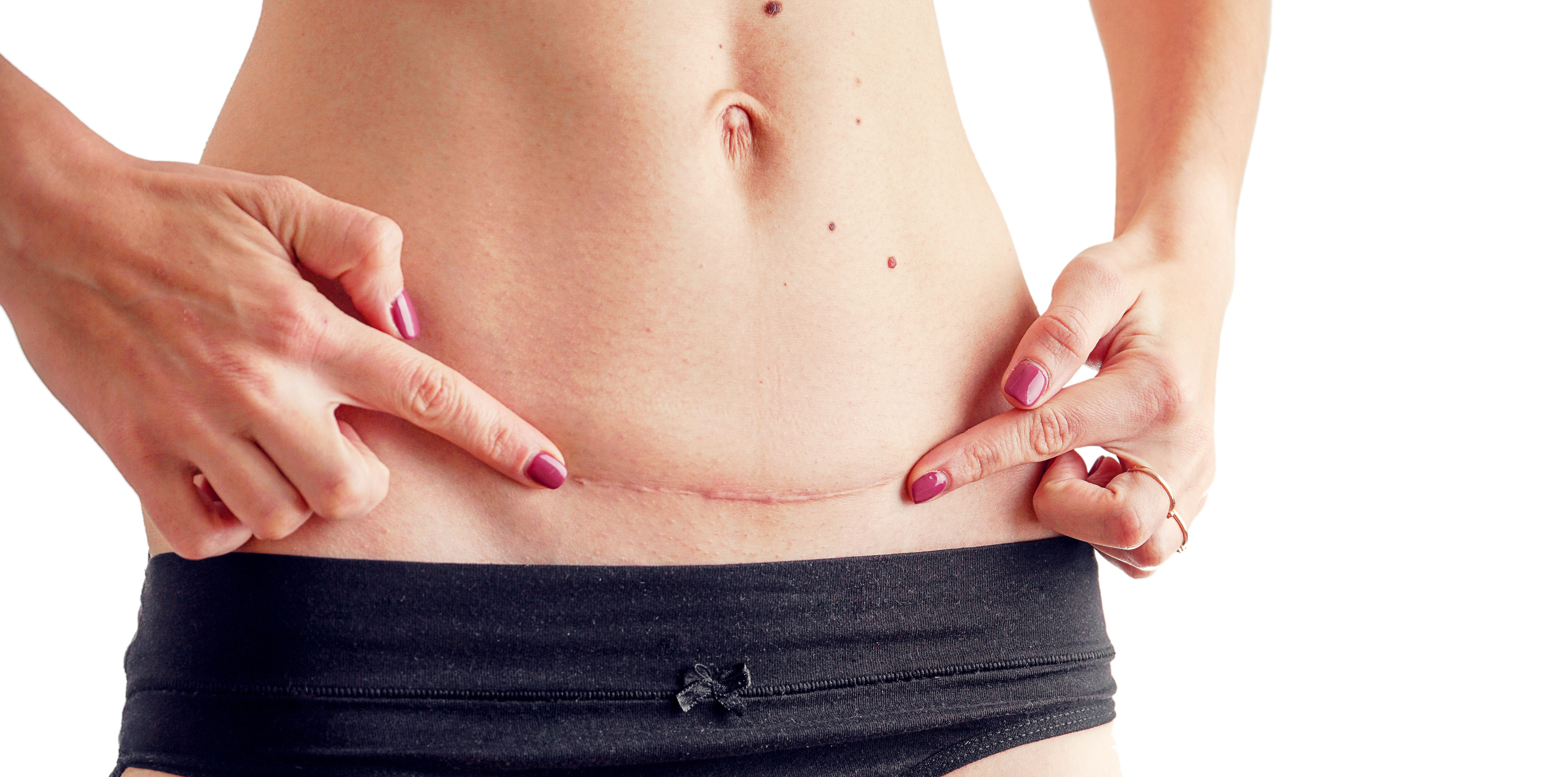 Держите гамамелис прохладным в холодильнике, затем нанесите ватными тампонами.
Держите гамамелис прохладным в холодильнике, затем нанесите ватными тампонами.