шагинян.рф — Акушерство и Гинекология
ВЗРОСЛЫЕ (репродуктивный период)
| Параметр | Нормальное значение |
|
Размеры тела матки: длина толщина ширина |
42-61 мм 28-42 мм 42-60 мм |
|
Эндометрий: Сразу после менструации в 1-ую фазу цикла на 5-7 день цикла в периовуляторный период во 2-ую фазу цикла перед менструацией менопауза (стойкая) менопауза на фоне ЗГТ |
1-6 мм до 9 мм до 7 мм 10-12 мм 12-13 мм до 15 мм до 5 мм до 10 мм |
|
Шейка матки: длина цервикальный канал в периовуляторный период |
до 30-40 мм до 4-5 мм |
|
Яичники: длина толщина ширина объём на 5-7 день цикла (неовулирующего) объём овулирующего объём в постменопаузе антральные фолликулы доминантный фолликул |
20-39 мм 15-25 мм 20-30 мм 3-9 см3 до 15 см3 до 4,5 см3 / до 2,2 см3 4-10 шт до 10 мм в d 15-25 мм |
СВД плодного яйца и срок беременности* (A.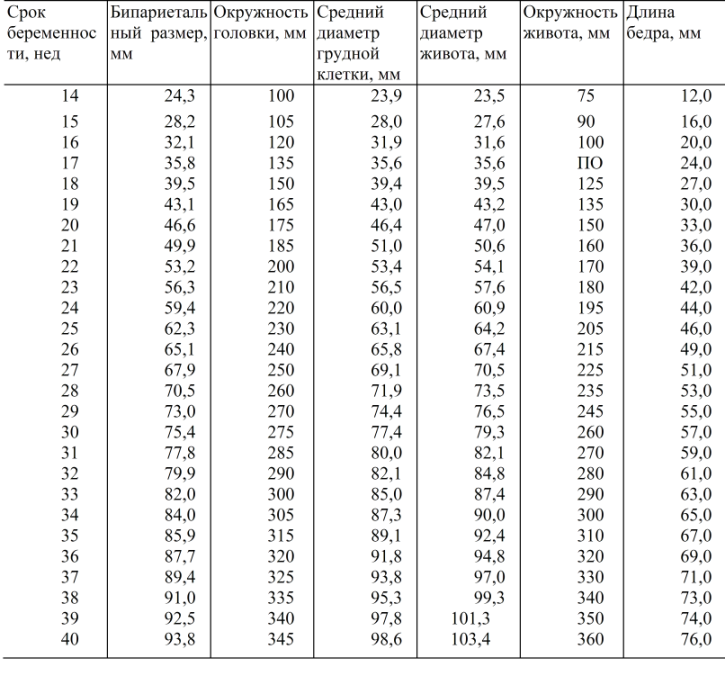 Rempen, ± 10 дней)
Rempen, ± 10 дней)
| СВД плодного яйца | Срок, нед./дн. | СВД плодного яйца | Срок, нед./дн. |
| 1 мм | — | 26 мм | 7/4 |
| 2 мм | 4/6 | 27 мм | 7/5 |
| 3 мм | 5/0 | 28 мм | 7/6 |
| 4 мм | 5/1 | 29 мм | 8/0 |
| 5 мм | 5/2 | 30 мм | 8/1 |
| 6 мм | 5/2 | 31 мм | 8/2 |
| 7 мм | 5/3 | 32 мм | 8/3 |
| 8 мм | 5/4 | 33 мм | 8/3 |
| 9 мм | 5/5 | 34 мм | 8/4 |
| 10 мм | 5/5 | 35 мм | 8/5 |
| 11 мм | 5/6 | 36 мм | 8/6 |
| 12 мм | 37 мм | 9/0 | |
| 13 мм | 6/1 | 38 мм | 9/1 |
| 14 мм | 6/2 | 39 мм | 9/2 |
| 15 мм | 6/2 | 40 мм | 9/3 |
| 16 мм | 6/3 | 41 мм | 9/4 |
| 17 мм | 6/4 | 42 мм | 9/5 |
| 18 мм | 6/5 | 43 мм | 9/6 |
| 19 мм | 6/6 | 44 мм | 9/6 |
| 20 мм | 6/6 | 45 мм | 10/0 |
| 21 мм | 7/0 | 52 мм | 11/0 |
| 22 мм | 7/1 | 59 мм | 12/0 |
| 23 мм | 7/2 | 66 мм | 13/0 |
| 24 мм | 7/3 | 72 мм | 14/0 |
| 25 мм | 7/4 | 73 мм | 14/1 |
КТР эмбриона/плода и срок беременности* (Hadlock, ± 5 дней)
| КТР эмбриона/плода | Срок, нед. |
КТР эмбриона/плода | Срок, нед./дн. |
| 2,0 мм | 5/5 | 34,7 мм | 10/3 |
| 2,4 мм | 5/6 | 36,1 мм | 10/4 |
| 3,2 мм | 6/0 | 37,5 мм | 10/5 |
| 4,0 мм | 6/1 | 39,0 мм | 10/6 |
| 4,9 мм | 6/2 | 40,5 мм | 11/0 |
| 5,7 мм | 6/3 | 42,1 мм | 11/1 |
| 6,6 мм | 6/4 | 11/2 | |
| 7,5 мм | 6/5 | 45,4 мм | 11/3 |
| 8,3 мм | 6/6 | 47,1 мм | 11/4 |
| 9,2 мм | 7/0 | 48,9 мм | 11/5 |
| 10,1 мм | 7/1 | 50,7 мм | 11/6 |
| 11,0 мм | 7/2 | 52,6 мм | 12/0 |
| 11,9 мм | 7/3 | 12/1 | |
| 12,8 мм | 7/4 | 56,4 мм | 12/2 |
| 13,7 мм | 7/5 | 58,4 мм | 12/3 |
| 14,6 мм | 7/6 | 60,3 мм | 12/4 |
| 15,6 мм | 8/0 | 62,3 мм | 12/5 |
| 16,5 мм | 8/1 | 64,3 мм | 12/6 |
| 17,5 мм | 8/2 | 66,3 мм | 13/0 |
| 18,5 мм | 8/3 | 68,2 мм | 13/1 |
| 19,5 мм | 8/4 | 70,1 мм | 13/2 |
| 20,5 мм | 8/5 | 72,0 мм | 13/3 |
| 21,5 мм | 8/6 | 73,9 мм | 13/4 |
| 22,6 мм | 9/0 | 75,7 мм | |
| 23,7 мм | 9/1 | 77,5 мм | 13/6 |
| 24,8 мм | 9/2 | 79,3 мм | 14/0 |
| 25,9 мм | 9/3 | 81,0 мм | 14/1 |
| 27,1 мм | 9/4 | 82,7 мм | 14/2 |
| 28,2 мм | 9/5 | 84,4 мм | 14/3 |
| 29,5 мм | 9/6 | 86,0 мм | 14/4 |
| 30,7 мм | 10/0 | 87,6 мм | 14/5 |
| 32,0 мм | 10/1 | 89,2 мм | 14/6 |
| 33,3 мм | 10/2 | 90,7 мм | 15/0 |
* Указаны акушерские сроки беременности. Срок от зачатия = минус 2 недели.
Срок от зачатия = минус 2 недели.
УЗИ при беременности
Первое ультразвуковое исследование (УЗИ), первое документальное подтверждение беременности, первая фотография Вашего будущего ребенка, пока еще в виде плодного яйца в полости матки — вот с чего на самом деле начинается беременность для будущей мамы.
Однако есть и другие причины, просто обязывающие и врачей, и пациенток к проведению УЗИ при задержке менструации и первых признаках беременности раннего срока (БРС). Основные из них таковы:
- необходимо исключить внематочную беременность и убедиться, что она — маточная;
- необходимо исключить пузырный занос, по всем клиническим и лабораторным признакам похожий на беременность, однако являющийся опасным заболеванием;
- при наличии маточной беременности необходимо определить качество гестационного процесса, в случае выявления патологии беременности необходимо своевременно выяснить причины патологии и своевременно начать лечение;
- УЗИ с достоверностью определяет срок беременности: эта информация определяет и срок родов;
- в том случае, если задержка менструации происходит, но беременность не выявлена, УЗИ поможет определить гинекологическое заболевание, явившееся причиной задержки месячных.

Таким образом, УЗИ при беременности на раннем сроке совершенно необходимо, однако до сих пор бытуют представления о вреде УЗИ. Тем не менее, безопасность медицинского ультразвука доказана и отражена в международных документах. Рекомендации к сокращению продолжительности каждого исследования БРС, носят этический характер, учитывающий опасения будущих мам в отношении УЗИ.
Итак, каковы же возможности ультразвука? При задержке месячных всего на 3-5 дней ультразвуковой сканер с трансвагинальным датчиком может зарегистрировать маточную беременность сроком 2,5-3 недели от момента зачатия. УЗИ при беременности на раннем сроке позволяет определить эмбриологический срок беременности, т.е. срок, исчисляемый от момента слияния половых клеток.
Принятый в акушерстве отсчет от первого дня последней менструации может быть неточным, по нему сложно определить предполагаемый момент родов. Чтобы перевести эмбриологический срок беременности в акушерский, необходимо к эмбриологическому сроку прибавить 2-2,5 недели. В сроке 2,5-3 недель завершается процесс имплантации бластоцисты в слизистую оболочку матки.
В сроке 2,5-3 недель завершается процесс имплантации бластоцисты в слизистую оболочку матки.
С этого момента она называется плодным яйцом и становится доступной для исследования. В этом сроке бластоциста или эмбриональная камера выглядит как темное округлое или каплевидное образование, 4-5 мм в диаметре. Эмбриональная камера окружена оболочкой и не отражает ультразвуковых волн, т.е. она эхонегативна. Эмбрион и внезародышевые органы имеют микроскопическое строение и пристеночную локализацию, поэтому пока не видны при помощи ультразвука: в этом сроке плодное яйцо выглядит как однородная жидкость. Место имплантации плодного яйца чаще всего находится в области одного из трубных углов, но иногда локализация плодного яйца расположена низко, ближе к перешейку. Такая проксимальная локализация происходит в том случае, если бластоциста перемещается в полости матки в течение нескольких дней после выхода из маточной трубы и лишь потом имплантируется в стенку матки.
Если при задержке менструации в матке с помощью УЗИ не обнаруживается плодное яйцо, необходимо пройти обследование через одну-две недели, чтобы плодное яйцо увеличилось в размерах. Отсутствие плодного яйца при повторном обследовании должно насторожить врача: в таком случае возможна внематочная беременность. Однако диагноз внематочной беременности невозможно установить только лишь с помощью УЗИ, необходимо более тщательное обследование.
Отсутствие плодного яйца при повторном обследовании должно насторожить врача: в таком случае возможна внематочная беременность. Однако диагноз внематочной беременности невозможно установить только лишь с помощью УЗИ, необходимо более тщательное обследование.
В некоторых случаях, когда в полости матки обнаруживается округлое жидкостное образование, но лабораторные и клинические данные не подтверждают наличие беременности, повторное обследование поможет диагностировать наличие железистого полипа, кисты или миоматозного узелка, выдающегося в полость матки. Округлое жидкостное образование может оказаться небольшим. Подобные проблемы необходимо решать только в специализированном учреждении, имеющим лицензию на работу с беременными. Там же необходимо проходить и УЗИ БРС (и любого другого срока беременности).
В женской консультации, родильном доме, перинатальном центре только профессионал – врач-эхоскопист – компетентен в области физиологии и патологии женской половой сферы, акушерства и прикладной эмбриологии. В настоящее время очень распространены центры, оказывающие услуги по принципу «УЗИ всего на свете» – эти центры не обеспечивают профессиональное обследование на должном уровне и допускают большое количество ошибок при постановке диагноза.
В настоящее время очень распространены центры, оказывающие услуги по принципу «УЗИ всего на свете» – эти центры не обеспечивают профессиональное обследование на должном уровне и допускают большое количество ошибок при постановке диагноза.
Итак, беременность обнаружена, плодное яйцо имплантировалось в стенку матки и очень быстро увеличивается в размерах. 17-20 мм – такой диаметр плодного яйца в четыре недели беременности. Плодное яйцо становится овальным, размеры матки немного увеличиваются, и появляется асимметрия ее стенок — одна стенка становится толще другой. Эмбрион станет виден только в 5 недель беременности, а пока хорошо различается желточный мешок, в котором хранится запас питательных веществ для развивающегося эмбриона. Продолговатый 5-недельный эмбрион имеет в длину несколько мм, к внутренней поверхности плодного яйца от эмбриона тянется амниотическая ножка – будущая пуповина. С этого момента эмбрион может свободно передвигаться в жидкости эмбриональной камеры – он покидает свое пристеночное положение.
При 5-недельной беременности уже можно определить, один эмбрион или два поселились в эмбриональной камере. Количество и строение амниотических оболочек и хориона — будущей плаценты – определяют вид будущей двойни. Если зародышевый материал в бластоцисте удвоен – развивается однояйцевая (монохориальная) двойня с полностью идентичным набором хромосом. Дети из такой двойни всегда однополые и абсолютно похожи друг на друга.
Но если перед зачатием в разных яичниках овулируют два фолликула, то сливаются две пары половых клеток и образуются две бластоцисты, которые имплантируются и формируется два плодных яйца с двумя эмбрионами. В таком случае образуется разнояйцевая двойня – бихориальная или дихориальная. Такие дети не являются близнецами в строгом смысле слова, потому что у них разные наборы хромосом, они могут быть разного пола и ничуть не похожими друг на друга. 70% родившихся двоен являются разнояйцевыми. Но, кроме двоен, существуют еще тройни, и вообще многоплодная беременность. Возможны различные варианты сочетаний амниотических оболочек и хорионов: так, тройня может состоять их двух близнецов и одного разнояйцевого с ними ребенка. УЗИ БРС легко идентифицирует тип двойни или тройни, но на поздних сроках это сделать труднее, т.к. эмбриональные камеры заполнят всю полость матки. Но кроме двоен и троен такого типа (каждый эмбрион находится в отдельной эмбриональной камере), существует патологический вариант многоплодной беременности (монамниотическая монохориальная беременность), когда эмбрионы не разделены межамниотической перегородкой. В этом случае возможен вариант появления сросшихся (сиамских) близнецов и развития генетически неполноценного плода. Такую беременность необходимо прервать на самом раннем сроке и предотвратить развитие подобной катастрофы. Именно УЗИ БРС позволяет предвидеть и предотвращать трагическое развитие беременности.
Возможны различные варианты сочетаний амниотических оболочек и хорионов: так, тройня может состоять их двух близнецов и одного разнояйцевого с ними ребенка. УЗИ БРС легко идентифицирует тип двойни или тройни, но на поздних сроках это сделать труднее, т.к. эмбриональные камеры заполнят всю полость матки. Но кроме двоен и троен такого типа (каждый эмбрион находится в отдельной эмбриональной камере), существует патологический вариант многоплодной беременности (монамниотическая монохориальная беременность), когда эмбрионы не разделены межамниотической перегородкой. В этом случае возможен вариант появления сросшихся (сиамских) близнецов и развития генетически неполноценного плода. Такую беременность необходимо прервать на самом раннем сроке и предотвратить развитие подобной катастрофы. Именно УЗИ БРС позволяет предвидеть и предотвращать трагическое развитие беременности.
Поскольку развитие би-двойни происходит вследствие овуляции двух фолликулов, в яичниках находится два желтых тела (ЖТ).
Что же такое желтое тело?
ЖТ возникает в яичнике на месте овулировавшего фолликула: ЖТ — это временный гормональный орган. ЖТ отвечает за продукцию прогестерона – основного гормона беременности, при УЗИ ЖТ выглядит как округлое образование из неоднородных мягких тканей. По изображению, полученному при УЗИ, невозможно определить прогестероновую недостаточность, однако клинические, лабораторные исследования вполне дают возможность диагностировать эту недостаточность.
При развитии беременности в ЖТ иногда могут образовываться кисты. Причина образования кист заключается в том, что желтое тело вырабатывает небольшие количества жидкости. Часть этой жидкости резорбируется кровеносными сосудами яичника, а часть — остается внутри яичника, образуя пузырьки, которые и формируют кисты (от греческого корня «cyst» — «пузырек»). К 10-15 неделе беременности киста ЖТ полностью рассасывается, поскольку уменьшается и само ЖТ. Кисты ЖТ не представляют угрозы для беременности, но иногда женщина может ощущать боли внизу живота, принимая их за симптом угрожающего выкидыша.
Может ли УЗИ определить признаки угрожающего выкидыша?
При выкидыше происходит отслоение плодного яйца от внутренней стенки матки и в результате сокращения миометрия изгнание его из полости матки. Этот процесс делится на фазы: угрожающий выкидыш, начавшийся, «в ходу» и свершившийся. Избыточное напряжение (гипертонус) мышц матки определяются УЗИ.
Каковы УЗ-признаки начинающегося выкидыша?
- УЗ-признак, показывающий утолщение одной из стенок матки, может быть обманчив, так как существует физиологическая асимметрия стенок матки, обнаруживаемая еще при УЗИ БРС. Кратковременное сокращение матки может возникнуть из-за давления вагинального датчика на область перешейка матки. Такое кратковременное сокращение может быть принято за признак угрожающего выкидыша. Длительный гипертонус от кратковременного различается с помощью трансабдоминального датчика с пустым мочевым пузырем. Застойный гипертонус, свидетельствующий об угрозе выкидыша, существует долго, а кратковременный скоро исчезает.

- Изменение конфигурации плодного яйца, превращение ее формы в ладьевидную или каплеобразную, изменение наружного контура матки (над ровным контуром матки приподнят бугорок над сократившимся участком миометрия).
- Самый грозный признак угрожающего и начавшегося выкидыша – кровянистые выделения, образующиеся из-за того, что в полость матки изливается некоторое количество крови рядом с плодным яйцом — субхориальная гематома (гравидарная гематометра). Плодное яйцо при инвазии в стенку матки разрушает мелкие сосуды, при этом увеличивающаяся гематома оказывает давление на плодное яйцо, в результате чего теряется связь меж ним и стенкой матки. УЗИ определяет объем и локализацию гравидарной гематометры, время ее образования и тенденцию к прогрессированию. Таким образом, причина болей и кровянистых выделений при угрожающем выкидыше может быть определена ультразвуком, что поможет спланировать стратегию лечения (при гипертонусе матки с гематомой и без нее она будет разной и даже взаимоисключающей).
 Но при отсутствии болей внизу живота, кровянистых выделений и других признаков угрожающего выкидыша ультразвуковые данные, свидетельствующие об угрозе, необходимо интерпретировать, как чисто аппаратный феномен. Аналогом выражения «угроза по УЗИ» может быть выражение «головная боль по анализу мочи».
Но при отсутствии болей внизу живота, кровянистых выделений и других признаков угрожающего выкидыша ультразвуковые данные, свидетельствующие об угрозе, необходимо интерпретировать, как чисто аппаратный феномен. Аналогом выражения «угроза по УЗИ» может быть выражение «головная боль по анализу мочи».
Однако самопроизвольный выкидыш бывает без болей и гипертонуса. Этот случай носит название несостоявшийся выкидыш («анэмбриония», «неразвивающаяся» или «замершая беременность»). При замершей беременности жизнедеятельности эмбриона прекращается, а сократительная деятельность матки, направленная на изгнание нежизнеспособного плодного яйца из ее полости, отсутствует.
Эмбрион и все элементы эмбрионального комплекса при УЗИ на 5 неделе беременности в случае анэмбрионии не визуализируются. Это свидетельствует о том, что развитие зародыша прекратилось до того, как эмбрион достиг размеров в 1-2 мм. Повторное исследование с интервалом в неделю при подозрении на анэмбрионию позволит уточнить диагноз. Когда эмбрион отчетливо виден (например, при короткой амниотической ножке и пристеночном расположении эмбриона), возникает возможность исключить анэибрионию, при которой плодное яйцо растет из-за накапливающейся в нем жидкости, но изображения эмбриона получить по-прежнему не удается.
Когда эмбрион отчетливо виден (например, при короткой амниотической ножке и пристеночном расположении эмбриона), возникает возможность исключить анэибрионию, при которой плодное яйцо растет из-за накапливающейся в нем жидкости, но изображения эмбриона получить по-прежнему не удается.
В случае анэмбрионии одного из плодных яиц при двойне, так называемой биамниотической монэмбриональной беременности, один из эмбрионов не развивается (несостоявшаяся двойня). Рядом с нормальной обнаруживается «пустая» амниотическая полость, затем, по мере роста плодного яйца, она серповидно огибает изображение нормальной амниотической полости и затем сливается с ней полностью. УЗ-феномен, описывающийся как «двойной контур плодного яйца» или «амниотическая нить в полости матки» – это признак несостоявшейся двойни. Этот признак не нарушает течения одноплодной беременности.
Несостоявшийся выкидыш в сроке 5 и более недель носит название замершей беременности. При замершей беременности эмбриональный комплекс виден (в отличие от анэмбрионии). Однако эмбриональный комплекс состоит из слабодифференцируемых линейных объектов, в котором отсутствуют признаки жизнедеятельности — сердцебиение и двигательная активность, характерные для нормального эмбриона при прогрессирующей беременности.
Однако эмбриональный комплекс состоит из слабодифференцируемых линейных объектов, в котором отсутствуют признаки жизнедеятельности — сердцебиение и двигательная активность, характерные для нормального эмбриона при прогрессирующей беременности.
В норме при 5-недельной беременности эмбрион достигает размеров 7-8 мм, при 6-недельной — 12-13 мм и 18-19 мм — при 7 недельной беременности. «Рост» эмбриона называется копчико-теменным размером (КТР). Увеличивается и «окружность талии» эмбриона — от 2-3 мм до 6-8 за две недели. «Пульсация эмбриона» — сердечные сокращения определяются, начиная от 5 недели, но сердце на экране пока различить невозможно. На 5-6 неделе беременности частота сокращений — 120-130 уд/мин, к 7-8 неделе она достигает до 200 уд/мин. В этом сроке при УЗИ уже видны разгибательные движения эмбриона.
Головной конец от тазового можно отличить уже к 5 неделе от зачатия, а к 6 неделе на месте будущих конечностей появляются бугорки. После 8 недели беременности видны внутренние органы плод, позвоночник и кости черепа видны к концу 7 недели. Живой, здоровый и подвижный эмбрион встретится с будущей мамой и врачом в кабинете УЗ-диагностики в сроке 10-14 акушерских недель (то есть 8-12 неделе от зачатия). Рассказ об этой встрече еще впереди. В течение беременности эмбриона ждет много событий и опасностей, которых он успешно избежит с помощью помощи мамы, врача и, конечно, медицинского ультразвука. Вскоре он станет не эмбрионом, а плодом, а несколько позже — и новорожденным!
Живой, здоровый и подвижный эмбрион встретится с будущей мамой и врачом в кабинете УЗ-диагностики в сроке 10-14 акушерских недель (то есть 8-12 неделе от зачатия). Рассказ об этой встрече еще впереди. В течение беременности эмбриона ждет много событий и опасностей, которых он успешно избежит с помощью помощи мамы, врача и, конечно, медицинского ультразвука. Вскоре он станет не эмбрионом, а плодом, а несколько позже — и новорожденным!
Наше оборудование
В своей работе мы используем последние достижения мировой практики. Наши врачи проводят УЗИ исследования на аппаратах экспертного уровня, таких как GE LOGIQ E9, GE VIVID 9, GE VOLUSON E8, GE VOLUSON E10.
УЗИ-аппарат VOLUSON E10 оснащен особым электронным датчиком, позволяющим докторам с максимальной точностью проводить диагностику пороков развития плода, оценку риска наследственной патологии, осложнений беременности.
Уже с самых ранних сроков, используя уникальные режимы Radience Flow, можно с максимальной точностью оценить структуры сердца плода, исключить пороки развития, а широчайший спектр возможностей 3D и 4D, в том числе, режим HD life визуализации, дает возможность не только детально оценить анатомию внутренних органов плода, но и с максимальной реалистичностью увидеть своего малыша с самого начала беременности.
Наши врачи
Цены на услуги:
Услуга доступна
Отделение «Северное»
Санкт-Петербург, 197372, ул. Ильюшина, 4/1
Комендантский проспект
Режим работы
пн-сб: 8:00 — 21:00
вс: 9:00 — 21:00
травмпункт: круглосуточно
Прием анализов
пн-вс: с 8:00 до 20:00
Отделение «Озерки»
Санкт-Петербург, 194354, Учебный пер. , 2
, 2
Озерки
Режим работы
Ежедневно с 09:00 до 21:00
Отделение травматологии: с 08:00 до 21:00
Прием анализов
пн-вск: с 8:00 до 20:00
Отделение «Центральное»
Санкт-Петербург, 191014, Литейный пр., 55А
Гостиный двор
Маяковская
Режим работы
пн-сб: c 8:00 до 21:00
вс: c 9:00 до 21:00
травмпункт: пн-вс: c 8:00 до 21:00
отделение косметологии:
пн-сб: c 9:00 до 21:00
вс: c 10:00 до 18:00 (с 20. 06.21 по 15.08.21 вс. выходной)
06.21 по 15.08.21 вс. выходной)
отделение стоматологии:
пн-сб: с 09:00 — 21:00
вс: с 10:00 — 18:00
Прием анализов
пн-вс 08:00-20:00
Отделение «Московское»
Санкт-Петербург, 196066, Московский пр., 193/2
Московская
Режим работы
пн-вс: с 09:00 до 21:00
отделение стоматологии:
пн-сб: с 09:00 — 21:00
вс: с 10:00 — 18:00
Прививочный кабинет:
пн, вт, ср, пт, сб, вс с 9:00 до 15:00
чт с 9:00 до 20:00
Прием анализов
пн.-вс: с 08:00 до 20:00
Неразвивающаяся беременность на ранних сроках. / Новости / РДЦ
Основными нерешенными на сегодняшний день проблемами в акушерстве и гинекологии, вносящими значительный отрицательный вклад в репродуктивные потери, являются отсутствие уменьшения числа преждевременных родов (прерывания беременности после 22 нед) и увеличение частоты самопроизвольных выкидышей (до 22 нед).
В настоящее время неразвивающуюся беременность принято рассматривать как полиэтиологическое осложнение беременности, в основе которого лежит патологический симптомокомплекс: отсутствие жизнедеятельности эмбриона, дисфункция эндометрия и нарушения в системе гемостаза беременной женщины. Еще в 1995 г. профессор Stuart Campbell заявил, что: «Гибели эмбриона на ранних сроках должно придаваться такое же значение, как и гибели плода на поздних сроках». К сожалению, в настоящее время эта фраза приобрела особое звучание, так как мы живем в эпоху «эпидемии» неразвивающихся беременностей. Их частота среди случаев самопроизвольных выкидышей на ранних сроках возросла за прошедшие 30 лет с 10—20 % в конце 90-х годов прошлого века до 45-88,6 % в последние годы. Поэтому чрезвычайно актуальными становятся вопросы максимально ранней и максимально точной диагностики неразвивающейся беременности.
По клиническим признакам поставить этот диагноз на ранних сроках весьма затруднительно, так как его симптомы не являются специфичными. Так, например, незначительные мажущие кровянистые выделения из половых путей могут появляться через определенный интервал после прекращения ее развития, а могут вообще отсутствовать. Далеко не в каждом случае возникают боли внизу живота. Общее недомогание, слабость, головокружение, повышение температуры тела отмечаются только у 10 % женщин при задержке мертвого плода в матке свыше 3—4 нед. Наиболее характерные и давно известные субъективные признаки гибели плодного яйца в I триместре беременности — это исчезновение тошноты, рвоты, слюнотечения. Однако все перечисленное нельзя считать достоверными симптомами замершей беременности. Использование биохимических тестов, таких как сывороточный уровень β-ХГЧ, является вспомогательным методом для проведения дифференциальной диагностики в ранние сроки беременности между такими состояниями, как нормальная развивающаяся маточная беременность, неразвивающаяся маточная беременность, беременность «неясной локализации» и внематочная беременность. Однако на сегодняшний день рекомендуется определять сывороточный уровень β-ХГЧ только в случае «беременности неясной локализации». Не существует показаний для взятия сывороточного β-ХГЧ, если плодное яйцо четко визуализируется в полости матки и нам необходимо подтвердить диагноз беременности, остановившейся в развитии. Именно поэтому приоритет сегодня отдается ультразвуковому исследованию, которое позволяет выявить неразвивающуюся беременность задолго до появления клинических симптомов.
Диагностические критерии неразвивающейся беременности на ранних сроках:
- отсутствие сердечного ритма при копчико – теменном размере эмбриона 7 мм и более;
- отсутствие эмбриональной структуры при среднем диаметре (среднее арифметическое 3 диаметров) плодного яйца больше или равно 25 мм.
При наличии хотя бы одного из указанных признаков диагноз считается окончательным. В этом случае проведение повторных ультразвуковых исследований не требуется. Вероятность того, что в сроке 12 нед. плод окажется жизнеспособным равна нулю.
Есть еще несколько критериев, которые позволяют диагностировать неразвивающуюся беременность:
- у эмбриона отсутствует сердцебиение через 14 после того, как при ультразвуковом исследовании выявлено плодное яйцо без желточного мешка при первичном приеме;
- у эмбриона отсутствует сердцебиение через 11 дней после того, как при ультразвуковом исследовании выявлено плодное яйцо с желточным мешком при первичном приеме.
Остальные признаки, которые описываются в медицинской литературе, являются прогностическими. Они не дают 100 % гарантии, а лишь позволяют заподозрить замершую беременность. При этом требуется проведение дополнительных ультразвуковых исследований для подтверждения или опровержения диагноза «неразвивающаяся беременность».
К прогностическим критериям неразвивающейся беременности относятся:
- КТР эмбриона < 7 мм, сердцебиение отсутствует;
- средний диаметр плодного яйца (среднее арифметическое 3 диаметров) — 16—24 мм, эмбрион отсутствует;
- отсутствие эмбриона с сердцебиением через 7—10 дней после того, как при ультразвуковом исследовании обнаружено плодное яйцо без желточного мешка;
- отсутствие эмбриона с сердцебиением через 7—10 дней после того, как обнаружено плодное яйцо с желточным мешком;
- отсутствие эмбриона через 6 нед. после первого дня последней менструации;
- аномальное строение желточного мешка (неправильная форма, гиперэхогенная структура), размеры более 7 мм или менее 3 мм;
- маленькое плодное яйцо относительно размеров эмбриона (разница в размерах между вышеуказанными структурами составляет менее 5 мм), так называемый олигогидрамнион I триместра;
- аномальные контуры плодного яйца;
- появление желточного стебля без регистрации сердечной деятельности у эмбриона;
- измененная амниотическая полость;
- прирост КТР менее 0,2 мм/день;
- брадикардия эмбриона (частота сердечных сокращений в М-режиме менее 80—90 уд/мин.
При проведении ультразвукового исследования в ранние сроки необходимо соблюдать как четкие методологические подходы, так и принципы безопасности исследования. Необходимо провести оценку следующих структур: плодного яйца, амниотической полости, желточного мешка и эмбриона с регистрируемой в режиме реального времени (В-режиме) или М-режиме сердечной деятельности. До 10 нед. гестации не следует использовать цветовое допплеровское картирование (ЦДК) для регистрации сердечной деятельности, так как при этом тепловой индекс (TI) увеличивается до 2,5—4,2, а согласно принципам ALARA, регламентирующим безопасность ультразвукового исследования, проводить сканирование в ранние сроки беременности не рекомендуется при ТI, превышающем пороговое значение 3,0.
Важным вопросом в ультразвуковой диагностике неразвивающейся беременности является вопрос повторных ультразвуковых обследований. Необходим выбор оптимального интервала для повторения исследования, поскольку необоснованные исследования при подозрении на неразвивающуюся беременность увеличивают нагрузку на кабинеты ультразвуковой диагностики и акушера-гинеколога и приводят к излишней невротизации пациенток, столкнувшихся с этой проблемой. Разумно придерживаться следующих рекомендаций.
- Если при первом ультразвуковом исследовании визуализируется эмбрион менее 7 мм и при этом отсутствует сердцебиение, то повторное исследование назначают не ранее чем через 7 дней. Если при повторном исследовании не регистрируется сердечная деятельность, то врач правомочен поставить диагноз «неразвивающаяся беременность».
- Если при первом ультразвуковом исследовании визуализируется пустое плодное яйцо или плодное яйцо с желточным мешком внутри и его размеры > 12 мм, то повторное исследование назначают не ранее чем через 7 дней. Если при повторном обследовании эхографическая картина не меняется, то тогда правомочно ставить диагноз «неразвивающаяся беременность».
- Если при первом ультразвуковом исследовании визуализируется пустое плодное яйцо или плодное яйцо с желточным мешком внутри и его размеры <12 мм, то повторное исследование назначают не ранее чем через 14 дней. Если при повторном обследовании ситуация не меняется, то врач правомочен поставить диагноз «неразвивающаяся беременность».
Если средний диаметр плодного яйца (среднее арифметическое 3 диаметров) > 16 мм и эмбрион не визуализируется, то существует 10%-ныШ шанс того, что мы имеем дело с нормальной развивающейся маточной беременностью. Если при первом трансвагинальном ультразвуковом исследовании определяется пустое плодное яйцо, а при повторном обследовании появляется изображена желточного мешка, то существует 27%-ный шанс развивающейся беременности.
При суммировании представленных данных становится очевидным, что соблюдение диагностических ультразвуковых критериев является необходимым фактором при оценке жизнедеятельности эмбриона в ранние сроки беременности. Только стандартизация методологически! подходов к диагностике, использование одни и тех же референсных шкал, правильная интерпретация полученных результатов позволит избежать ошибочного диагноза «неразвивающаяся беременность» и, как следствие, необоснованного прерывания большого количества желанных беременностей на ранних сроках.
Статьи :: Плодное яйцо
При проведении самого первого УЗИ, которое делают при задержке менструации и для того, чтобы точно диагностировать маточную беременность, можно увидеть плодное яйцо. Именно в это время, увидев на мониторе это крохотное образование, врач уже сообщает Вам, что Вы скоро станете мамой. На фото Вы сможете рассмотреть плодное яйцо — небольшое овальное образование. На раннем сроке эмбрион, который будет развиваться в плодном яйце, еще не визуализируется, но скоро он подрастет и будет хорошо виден. Пустое плодное яйцо — это яйцо без эмбриона, когда беременность не развивается. Эмбрион обычно виден уже с пяти недель беременности, но иногда бывают ситуации, когда и на этом сроке врач УЗИ не видит эмбриона, в этом случае назначается повтор УЗИ. Очень часто повторное УЗИ показывает и эмбрион, и сердцебиение. Если после шести-семи недель эмбрион не виден, то, к сожалению, высока вероятность того, что беременность не развивается.Диаметр плодного яйца
На УЗИ оценивается средний внутренний диаметр плодного яйца – СВД. В нашей таблице указан СВД в мм, характерный срок беременности для этого размера СВД (50 процентиль), а также возможные нормальные колебания (сроки беременности, для которых может быть возможным такой показатель СВД, 5 и 95 процентиль). Диаметр плодного яйца считается вариабельной величиной, именно поэтому существует погрешность в определении срока беременности только по этому фетометрическому показателю. Погрешность в среднем составляет 1, 5 недели. Только по величине плодного яйца обычно не определяют срок беременности, дополнительно всегда смотрят КТР из-за меньшей вариабельности этого размера. Следует учесть, что после 16 недели КТР обычно не измеряют, а при определении срока беременности ориентируются другие показатели.| СВД мм | Срок беременности, характерный для этой величины, недели и дни
| Возможные колебания, недели и дни
|
| 6 | 5 нед и 3 дня | 3 нед 6 дней – 6 нед 6 дней |
| 7 | 5 нед и 3 дня | 4 нед – 7 нед |
| 8 | 5 нед и 4 дня | 4 нед 1 день – 7 нед 1 день |
| 9 | 5 нед и 5 дней | 4 нед 2 дня – 7 нед 1 день |
| 10 | 5 нед и 6 дней | 4 нед 3 дня – 7 нед 2 дня |
| 11 | 6 нед | 4 нед 3 дня – 7 нед 3 дня |
| 12 | 6 нед и 1 день | 4 нед 4 дня – 7 нед 4 дня |
| 13 | 6 нед и 2 дня | 4 нед 5 дней – 7 нед 5 дней |
| 14 | 6 нед и 3 дня | 4 нед 6 дней – 7 нед 6 дней |
| 15 | 6 нед и 4 дня | 5 нед – 8 нед |
| 16 | 6 нед и 5 дней | 5 нед 1 день – 8 нед 1 день |
| 17 | 6 нед и 5 дней | 5 нед 2 дня – 8 нед 2 дня |
| 18 | 6 нед и 6 дней | 5 нед 3 дня – 8 нед 3 дня |
| 19 | 7 нед | 5 нед 4 дня – 8 нед 4 дня |
| 20 | 7 нед и 1 день | 5 нед 5 дней – 8 нед 5 дней |
| 21 | 7 нед 2 дня | 5 нед 5 дней – 8 нед 5 дней |
| 22 | 7 нед и 3 дня | 5 нед 6 дней – 8 нед 6 дней |
| 23 | 7 нед и 4 дня
| 6 нед – 9 нед |
| 24 | 7 нед 5 дней | 6 нед 1 день – 9 нед 1 день |
| 25 | 7 нед и 5 дней | 6 нед 2 дня – 9 нед 2 дня |
| 26 | 7 нед и 6 дней | 6 нед 3 дня – 9 нед 3 дня |
| 27 | 8 нед | 6 нед 4 дня – 9 нед 4 дня |
| 28 | 8 нед и 1 день | 6 нед 5 дней – 9 нед 5 дней |
| 29 | 8 нед и 2 дня | 6 нед 5 дней – 9 нед 5 дней |
| 30 | 8 нед и 3 дня | 6 нед 6 дней – 9 нед 6 дней |
| 31 | 8 нед и 3 дня | 7 нед – 10 нед |
| 32 | 8 нед и 4 дня | 7 нед 1 ден – 10 нед 1 день |
| 33 | 8 нед и 5 дней | 7 нед 2 дня – 10 нед 1 день |
| 34 | 8 нед и 6 дней | 7 нед 3 дня – 10 нед 2 дня |
| 35 | 9 нед
| 7 нед 3 дня – 10 нед 3 дня |
| 36 | 9 нед и 1 день | 7 нед 4 дня – 10 нед 4 дня |
| 37 | 9 нед и 1 день | 7 нед 5 дней – 10 нед 5 дней |
| 38 | 9 нед и 2 дня | 7 нед 5 дней – 10 нед 5 дней |
| 39 | 9 нед и 3 дня | 7 нед 6 дней – 10 нед 6 дней |
| 40 | 9 нед и 4 дня | 8 нед – 11 нед |
| 41 | 9 нед и 4 дня | 8 нед 1 день – 11 нед 1 день |
| 42 | 9 нед и 5 дней | 8 нед 2 дня – 11 нед 2 дня |
| 43 | 9 нед и 6 дней
| 8 нед 3 дня – 11 нед 3 дня |
| 44 | 10 нед
| 8 нед 3 дня – 11 нед 3 дня |
| 45 | 10 нед и 1 день | 8 нед 4 дня – 11 нед 4 дня |
| 46 | 10 нед и 1 день | 8 нед 5 дней – 11 нед 5 дней |
| 47 | 10 нед и 2 дня | 8 нед 5 дней – 11 нед 5 дней |
| 48 | 10 нед и 3 дня | 8 нед 6 дней – 11 нед 6 дней |
| 49 | 10 нед и 3 дня | 9 нед – 12 нед |
| 50 | 10 нед и 4 дня
| 9 нед 1 день – 12 нед 1 день |
Плодное яйцо на УЗИ
5 недель беременности
6 недель беременности
8 недель беременности
Синдром вегетативной дисфункции. Лечение вегетативной дисфункции в Краснодаре
Само слово «синдром» напоминает о том, что это не заболевание, а некая совокупность симптомов, возникающая при наличии определенных патологических процессов в организме. «Дисфункция» обозначает нарушение работы, правильного функционирования органа или системы. В данном случае речь идет о вегетативной нервной системе, представляющей собой один из отделов нервной системы организма.
Вегетососудистая дистония является достаточно часто встречающимся состоянием. Около 80% взрослого населения имеют подтвержденный диагноз ВСД, при этом число женщин с данным диагнозом значительно превышает количество мужчин с этой же проблемой.
Но синдром вегетативной дисфункции нельзя считать чисто взрослой патологией. В различных регионах цифра школьников, которым ставят диагноз вегетативной дисфункции колеблется от 50% до 65%, а это уже повод серьезно задуматься над проблемой и причинами ее возникновения.
Причины синдрома вегетативной дисфункции
Синдром вегетативной дисфункции известен многим из нас как вегетососудистая дистония (ВСД).Причины возникновения этого состояния:
- Наследственность (вероятность возникновения заболевания у человека, чьи родственники имели или имеют такой диагноз, на 20% выше, чем у остальных людей, в роду у которых такого не наблюдалось).
- Родовые травмы и беременность матери
- Слабая двигательная активность с детского возраста.
- Напряженное психоэмоциональное состояние на работе и в семье в течение продолжительного времени.
- Систематическое переутомление, как умственное, так и физическое.
- Постоянные стрессы на работе и дома, нервное перенапряжение.
- Предменструальный синдром и мочекаменная болезнь
ЗАПИСАТЬСЯ НА ПРИЕМ
При дисфункции вегетативной системы органы и сосуды утрачивают способность правильно реагировать на подаваемые организмом или поступающие извне сигналы. Сосуды начинают то расширяться, то сужаться без особой на то причины, что вызывает дискомфорт и ухудшение самочувствия.
Несмотря на то, что само состояние вегетативной дисфункции в целом не опасно, оно вызывает множество неприятных ощущений, отрицательно влияющих на качество жизни человека и возможность полноценного занятия трудовой деятельностью.
Симптомы синдрома вегетативной дисфункции
Наиболее частыми симптомами ВСД являются: головокружение и головная боль, гипергидроз (усиленная потливость) ладоней и стоп, частые позывы к мочеиспусканию не связанные с болезнями мочеполовой системы, незначительное повышение температуры без каких-либо причин, лихорадка. Кроме того: нарушения в половой сфере, усиленное сердцебиение, беспричинный страх, состояния, близкие к обморочным, бледность кожных покровов, скачки АД, кажущаяся нехватка воздуха из-за неполноценного вдоха. А также со стороны ЖКТ: тошнота, частая отрыжка, проблемы со стулом (диарея), бурление в животе и др.
Симптоматика ВСД настолько широка, что описать все ее проявления просто невозможно.
Диагностика синдрома вегетативной дисфункции
Для постановки правильного диагноза очень важно исключить или подтвердить наличие других серьезных заболеваний с подобными симптомами. Именно с этой целью врачи Центра восстановления здоровья «КБЛ» проведут инструментальную диагностику, измерят АД и пульса, направят при необходимости на дополнительное обследование: биохимические анализы мочи и крови, ЭКГ, электроэнцефалограмма или допплерография, УЗИ и даже томографии.
Лечение СВД методами физиотерапии в Центре восстановления здоровья «КБЛ»
Неизменно хорошие результаты дает физиотерапевтическое лечение в виде массажных процедур, иглоукалывания, электросон (действие на мозг импульсного тока малой частоты), гальванизация (воздействие на организм постоянным током слабой силы и напряжения), электрофорез с успокоительными препаратами.
Положительное действие при СВД оказывают бальнеологические процедуры:
минеральные ванны, жемчужные и ванны с фитопрепаратами.
Прекрасно успокаивает нервную систему и тонизирует организм массажное действие струи воды при использовании душа Шарко.
Кроме этого пациентам с синдромом вегетативной дисфункции показаны плавание в бассейне и лечебная физкультура .
Основная часть методов физиотерапии направлена на снятие нервного напряжения, последствий стресса, страхов, помогают пациенту успокоиться и расслабиться, чтобы организм мог отдохнуть и активизировать свои силы на борьбу с патологией. Ведь при диагнозе ВСД зачастую достаточно успокоиться и отдохнуть, чтобы симптомы вегетативного синдрома исчезли.
Будьте здоровы!
размеры по неделям, виды УЗИ, СВД и КТР / Mama66.ru
Если врач во время УЗИ обнаружил в полости матки плодное яйцо, то можно поздравить женщину с наступлением беременности. Это образование в полости матки – самый первый и важнейший признак развития беременности.
Формирование вмещает в себя эмбрион, а также околоплодные воды. В зависимости от того, какую форму, величину и расположение имеет структура, врач определяет характер течения беременности.
Как выглядит плодное яйцо
Узнав о своей беременности, многие любопытные будущие мамы начинают задавать врачу вопросы, как и на каком сроке видно плодное яйцо и как оно выглядит. Постараемся ответить на них.
Плодное яйцо, диаметр которого в первые дни беременности весьма мал, можно разглядеть уже через две-три недели после задержки менструации. Сформированная структура в большинстве случаев располагается в верхней части полости матки, имеет темный (серый) оттенок и круглую или оваловидную форму. Эмбрион в это время имеет еще микроскопические размеры, поэтому при ультразвуке он не выявляется.
Развитие и строение
Рост плодного яйца начинается с момента зачатия. Оплодотворенная яйцеклетка начинает движение по маточной трубе, во время которого происходит дробление клеток. Проделывая путь до матки, оплодотворенному дробящемуся яйцу необходимы питательные вещества и кислород, поэтому спустя неделю сверху начинает образовываться хорион, который впоследствии трансформируется в плаценту.
Поверхность хориона имеет ворсинки, которые помогают формированию прикрепиться к матке. В дальнейшем эти ворсинки содержаться только в месте имплантации образования в стенку матки. Остальная часть структуры теряет ворсинки и остается гладкой. Хорион обеспечивает плод всеми жизненно важными функциями, одна из которых — защита от инфекций.
Спустя двадцать дней после менструации на аппаратном обследовании можно разглядеть желточный мешок, который призван обеспечить плод питательными элементами. Наличие желточного мешка в плодном яйце не гарантирует нормальную беременность, однако если его нет, то это указывает на патологию. Внутри оболочки, окружающей зародыш, имеется амнион – полый мешок, вырабатывающий оптимальную среду и околоплодные воды для развития ребенка.
Нередко во время обследования врач-узист может обнаружить второе плодное яйцо. В этом случае женщину можно поздравить, так как у нее будет рождение двойни. Такая беременность развивается, когда происходит одновременное оплодотворение двух яйцеклеток или развитие двух зигот из одного и того же яйца.
Если женщина ожидает двойню, то плодное яйцо в момент деления может сформировать одну или две плаценты.
Если момент прикрепления яйца к матке происходит после 8-13 суток от дня оплодотворения, то формируются 2 плода и одна плацента на двоих. Это значит, что оба плода будут развиваться в одном плодном пузыре. Если же деление происходит ранее этого срока, то каждый эмбрион будет развиваться в своем плодном яйце.
Размеры плодного яйца по неделям
Узнать размеры плодного яйца по неделям беременности поможет таблица, по которой врач акушер-гинеколог сверяет размеры плода с нормами для предполагаемого срока. Указанные в данной таблице параметры являются важнейшими показателями формирования беременности, поэтому, когда уже видно плодное яйцо, врач обязан определить их.
УЗИ плодного яйца на 4 неделе определяет размер всего-навсего 1 мм. Женщина в это время может вовсе и не знать о зарождении новой жизни, но аппаратное исследование уже выявит и даже покажет, как выглядит плодное яйцо в 4 недели. В это время формируются клетки всех будущих органов малыша.
Размер плодного яйца увеличивается ежедневно примерно на 1 мм. Когда яйцо достигает величины в 3 мм, в нем уже имеется желточный мешок, обеспечивающий кроветворную функцию и питание эмбриона. Все элементы плодного яйца в рамках четвертой недели позволяют с уверенностью установить наличие беременности. Рассмотреть зародыш в этот период уже можно. Бывает так, что при данных размерах структуры эмбриона не видно. Паниковать не нужно, так как в индивидуальных случаях зародыш в это время может еще только формироваться.
Вопрос, когда появляется эмбрион в плодном яйце, интересует многих будущих мам. В норме, примерно в период пятой недели вынашивания на мониторе УЗИ уже визуализируется эмбрион и даже регистрируется сердцебиение. Для уточнения прогрессирования беременности дополнительно осуществляется контроль уровня ХГЧ.
Величина меньше 7 мм указывает на наступление середины пятой недели. Это один из важнейших периодов, когда происходит активное формирование сосудов, сердца и нервной системы. Размеры зародыша обычно составляют 2 мм.
Когда на УЗИ видно плодное яйцо величиной 10 мм – это свидетельствует о том, что сердечко и сосуды уже полностью сформированы и у зародыша имеется нервная трубка с небольшим утолщением на конце (будущий мозг).
6 акушерская неделя визуализирует величину 12 мм. На 6 акушерской неделе плодное яйцо размером 12 мм, обладает сферической формой, эмбрион выглядит как белая полоска длиной около 5-6 мм. К этому моменту частота ударов сердца составляет 110-130 в минуту. При выявлении какого-либо отклонения во время шестой недели рекомендуется повторное исследование через неделю.
Во время первых двух дней 7-й недели определяется величина 19-20 мм. В данный период у малыша формируется мозг, половые органы, на мониторе УЗИ можно увидеть ручки, ножки, ротик и ноздри.
Размеры структуры 21-22 мм указывает на середину седьмой недели. В это время продолжается развитие головного мозга, лица. С этого периода ребенка нельзя считать зародышем, так как это уже полноценный плод размером около 10-13 мм.
Нарушения и патологии
Если плодное яйцо развивается неправильно, на УЗИ специалист заметит отклонения от норм.
Отклонения от параметров
Рост и размеры плодного яйца и эмбриона должны соответствовать сроку беременности. Если плод имеет размер менее 2 мм при сроке 5 недель, можно утверждать об отклонении в развитии. Размер плода менее 4 мм при сроке семь недель так
же указывает на нарушение. При таких параметрах необходимо убедиться, что установленный срок верный.
Большое по размерам плодное яйцо с маленьким эмбрионом часто говорит о замершей беременности. Но для подтверждения необходимо повторное обследование. На замерзшую беременность также может указать слишком маленькое плодное яйцо. Однако опять же нужно наблюдать динамику развития.
Неправильная форма
О нарушении можно говорить и тогда, когда структура, окружающая зародыш, имеет нестандартную форму. Если углы у оболочки неровные, тогда специалист может заподозрить повышенный тонус матки. Во многих случаях данное состояние безобидное, однако, если имеются боли, темные выделения из влагалища, раскрытие шейки матки, тогда есть вероятность выкидыша.
Для исправления ситуации врачи снимают тонус матки, после чего яйцо принимает правильную форму. Как выглядит плодное яйцо при выкидыше, зависит от срока вынашивания. На сроке 1-2 недель выкидыш может выглядеть, как кровяное выделение менструации. На более поздних сроках формирование выглядит как сгусток крови. Если выкидыш происходит на сроке 7-9 недель, то женщина может обнаружить кусочки тканей плода.
Если структура имеет овальную и в то же время плоскую форму – это также может указывать на замершую беременность. Однако при отсутствии боли и других недомоганий имеет смысл продолжать наблюдать за беременностью. Повторное обследование позволит врачу сделать правильный вывод.
Неправильное расположение
Низкое плодное яйцо не говорит о серьезной патологии, но требует более внимательного наблюдения в течение всей беременности. Если образование находится очень близко к шейке матки, тогда может наступить шеечная беременность, что чревато удалением матки.
Пустое плодное яйцо
При внематочной беременности можно обнаружить пустое плодное яйцо, когда внутри полости содержится только жидкость или сгусток крови.
Виды УЗИ. Что такое СВД и КТР?
Для определения параметров плодного яйца проводятся различные виды УЗИ:
- Трансабдоминальное – обследование происходит через наружную брюшную стенку.
- Трансвагинальное – обследование осуществляется через влагалище.
При ТА-обследовании отчетливое выявление формирования возможно начиная с 5 акушерской недели. В это время плодное яйцо имеет размер 5-8 мм. Применяя второй метод исследования, определить размер плодного яйца можно на 3-6 день задержки менструации, а это 4-5 неделя вынашивания.
Подробнее о первом УЗИ при беременности →
Эмбрион визуализируется начиная с 5-й недели беременности при ТВ-обследовании, а при ТА – с 6-й недели в виде линейного образования.
Для оценки размеров и роста образования и эмбриона используются такие показатели, как:
- СВД – средний внутренний диаметр плодного яйца.
- КТР – копчико-теменной размер зародыша/плода.
СВД показывает размеры плодного яйца по неделям и измеряется в миллиметрах. Так показатель размера плодного яйца по неделям беременности постоянно варьируется, более точным для определения достоверного срока вынашивания является показатель КТР.
При данном исследовании ошибка может составить три дня в большую или меньшую сторону. В основном исследование проводится до 12 недель вынашивания плода.
Величина плодного яйца помогает быстро определить, на каком сроке находится беременность и как развивается плод в утробе.
Первые три месяца развития являются самыми важными, ведь именно в это время активно закладываются все органы и системы будущего малыша. Соответственно, важно вовремя проходить плановое УЗИ, которое помогает выявить возможные отклонения и провести оптимальную коррекцию сложившейся ситуации.
Автор: Людмила Морозова,
специально для Mama66.ru
Полезное видео об УЗИ на раннем сроке беременности
Медицинская редакция:
Эксперты сайта
Администрация сайта не осуществляет деятельность в сфере медицинских услуг. Консультации и рекомендации носят информационный характер и не являются полноценной медицинской помощью. Любая медицинская помощь осуществляется только в специализированных медицинских учреждениях. При любых недомоганиях обратитесь к врачу.
Психовегетативный синдром: трудности диагностики и эффективного лечения | Котова
1. Вейн А.М. с соавт. Вегетативные расстройства: клиника, диагностика, лечение. М.: МИА, 1998. 752 с.
2. Котова О.В. Возможности терапии психовегетативного синдрома. Трудный пациент. 2011; 12(9): 24-27.
3. Вейн А.М. с соавт. Неврология для врачей общей практики. Эйдос Медиа, 2001. 504 с.
4. Акарачкова Е.С., Котова О.В., Вершинина С.В., Рябоконь И.В. Стресс и расстройства адаптации. Лечащий врач. 2014; 6: 61-65.
5. Акарачкова Е.С. К вопросу диагностики и лечения психовегетативных расстройств в общесоматической практике. Лечащий врач. 2010; 10: 5-8.
6. Торопина Г.М. Кардиалгии в структуре психовегетативного синдрома: автореф. дисс. … канд. мед. наук. М., 1992. 24 с.
7. Воробьева О.В., Акарачкова Е.С. Фитопрепараты в профилактике и терапии психовегетативных расстройств. Врач. Специальный выпуск, 2007: 57-58.
8. Вейн А.М., Молдовану И.В. Нейрогенная гипервентиляция. Кишинев: «Штиинца», 1988, 184 с.
9. Вейн А.М., Соловьева А.Д., Акарачкова Е.С. Лечение гипервентиляционного синдрома препаратом Магне-В6. Лечение нервных болезней. 2003; 4, 3(11): 20-22.
10. Оганов Р.Г., Ольбинская Л.И., Смулевич А.Б. и др. Депрессии и расстройства депрессивного спектра в общемедицинской практике. Результаты программы КОМПАС. Кардиология. 2004; 1: 48-54.
11. Котова О.В., Максимова Л.Н. Пациент с психовегетативным синдромом: помогает врач общей практики. Фарматека. 2012; 19(252): 36-41.
12. Котова О.В., Беляев А.А. Взгляд невролога на терапию предменструального синдрома. Фарматека. 2011; 9: 50-54.
13. Козырев В.Н. Организация психиатрической помощи больным с психическими расстройствами в учреждениях общемедицинской сети (принципы и модели интегративной медицины). М., 2000.
14. Аведисова А.С. Тревожные расстройства. В кн: Психические расстройства в общемедицинской практике и их лечение. Ю.А. Александровский. М.: ГЭОТАР-МЕД, 2004: 66-73.
15. Мороз С.М. Применение малых нейролептиков в клинике внутренних болезней. Сучасна гастроентерологія. 2007; 5(37): 71–73.
16. Плотникова Е.Ю., Селедцов А.М., Шамрай М.А., Талицкая Е.А., Борщ М.В., Краснов О.А. Психосоматические аспекты в гастроэнтерологии. Лечащий врач. 2012; 10: 96-99.
17. Mestre T.A., Zurowski M., Fox S.H. 5BHydroxytryptamine 2A receptor antagonists as potenB tial treatment for psychiatric disorders. Expert Opin Investig Drugs. 2013; 22(4): 411–421.
18. Морозов П.В. Зелдокс (зипрасидон) – новый атипичный нейролептик. Психиатрия и психофармакотерапия. 2005; 7(5): 264–268.
19. Labbate L.A., Ayd F.J. Ziprasidone: The Latest FDA-Approved Atypical Antipsychotic. International Drug Therapy Newsletter. 2001 April; 36(4): 25–32.
20. Nemeroff C.B. et al. From clinical research to clinical practice: a 4Byear review of ziprasiB done. CNS Spectr. 2005; 10, 11(Suppl 17): 1–20.
21. Daniel D.G., Zimbroff D.L., Potkin D.G., Reeves K.R., Harrigan E.P., Lakshminarayanan M. and the Ziprasidone Study Group. Ziprasidone 80 mg/day and 160 mg/day in the acute exacerbatieon of schizophrenia and schizoaffective disorder: a 6-week placebo-controlled trial. Neuropsychophsrmacolohy. 1999; 20: 491–505.
22. Park S.W. et al. Differential effects of ziprasidone and haloperidol on immobilization stressB induced mRNA BDNF expression in the hippocampus and neocortex of rats. J Psychiatr Res. 2009; 43(3): 274–281.
23. Kaengkan P. et al. Administration of mesenchymal stem cells and ziprasidone enhanced amelioration of ischemic brain damage in rats. Mol Cells. 2013; 36(6): 534–541.
24. Benninghoff J. et al. Ziprasidone – Not Haloperidol – Induces more deBnovo Neurogenesis of Adult Neural Stem Cells Derived from Murine Hippocampus. Pharmacopsychiatry. 2012; 46(1): 10–15.
25. Ушкалова Е.А., Ушкалова А. В. Зипрасидон – высокоэффективный атипичный нейролептик с улучшенным профилем безопасности. Фарматека. 2005; 17: 10-19.
Связь между первым кесаревым сечением и неблагоприятными исходами при последующей беременности: ретроспективное когортное исследование
Основные результаты
Наши результаты показывают, что наличие КС при первой одноплодной беременности связано с повышенным риском неблагоприятных исходов для матери и новорожденного при последующей одноплодной беременности беременность по сравнению с исходной СВД. Результаты включали более высокий риск PIH, GDM, ICP, многоводия, предлежания плаценты, приращения плаценты, повторного кесарева сечения у матери и преждевременных родов, LBW, макросомии, госпитализации в неонатальное отделение, TTN и желтухи у ребенка.Примечательно, что у женщин без показаний к КС при первых родах все еще наблюдался значительно повышенный риск ПВГ, ГСД, многоводия, предлежания плаценты, срастания плаценты, повторных родов кесарева сечения и недоношенных, маловесной массы тела, макросомии и желтухи новорожденных.
Сильные стороны и ограничения
Насколько нам известно, это одно из немногих эпидемиологических исследований, изучающих связь между КС при первых родах и перинатальными осложнениями при последующей беременности.У нашего исследования есть несколько преимуществ. Во-первых, проанализированные данные были взяты из географически стабильной популяции и собраны во время доставки из историй болезни, тем самым минимизируя систематическую ошибку выбора и отзыва. Во-вторых, изменения в клинической практике вряд ли повлияют на результаты, поскольку данные двух групп были записаны в один и тот же период. И последнее, но не менее важное: мы ограничили наш анализ женщинами со вторыми одноплодными родами, что устранило потенциальные мешающие эффекты от рождения ребенка и многоплодия, и мы также провели анализ подгрупп между предыдущим не показанным CS и предыдущим SVD, чтобы избежать риска CS показания при следующей беременности.Тем не менее, мы должны отметить, что наличие пропущенных значений и ретроспективный характер сбора данных могли в некоторой степени смещать результаты. Вкратце, отсутствие неблагоприятных исходов для матери при первых родах, таких как PROM, предлежание плаценты и APH, которые могут быть факторами риска, которые необходимо скорректировать с учетом неблагоприятных исходов при следующей беременности, могло повлиять на результаты. Подтвердить показания к КС ретроспективными данными затруднительно. Требуются дальнейшие проспективные исследования, чтобы уменьшить искажение информации.Кроме того, поскольку исследование было ограничено одним центром в Шанхае, результаты могут быть обобщены только на этот район в Китае.
Интерпретация
В нашей исследуемой популяции 45,7% субъектов испытали КС при первых одноплодных родах, а у 33,7% из них не было показаний. Основная причина высокого уровня КС и отсутствия показаний КС может быть связана с Политикой одного ребенка китайского правительства в период с 1978 по 2015 годы. При втором рождении одиночкой показатель КС достиг 52.3%, что примерно в три раза больше, чем рекомендовано ВОЗ. Этот вывод согласуется с исследованиями, опубликованными ранее в Китае [9, 34]. Мы подтвердили, что некоторые из известных исходных характеристик были связаны со способом родов, включая возраст матери, рост, ИМТ матери, образовательный уровень пары, беременность и интервал между беременностями, но эти факторы не являются специфическими и были связаны с некоторыми из них. неблагоприятные акушерские исходы. Результаты нашего настоящего исследования показывают, что CS при первых родах связан с неблагоприятными исходами для матери и новорожденного при следующей беременности.Влияние предыдущего КС на риск предлежания и приросшей плаценты согласуется с результатами предыдущих исследований [24, 26, 27, 35–39]. Эти статьи подтвердили связь между предлежанием плаценты и предыдущим КС и обнаружили, что OR для предлежания плаценты с одним или несколькими предыдущими кесаревыми сечениями составляли 1,47–1,66, но объединенное OR 2,2 из метаанализа [37] согласуется с OR. 2,11 в наших результатах. Кроме того, риск приросшей плаценты в нашем исследовании был аналогичен результатам предыдущих исследований [27, 38].Возможные механизмы предлежания и приращения плаценты после предыдущего КС, предложенные предыдущими исследователями, включали отсутствие видимой миграции плаценты, нарушение дифференциального роста нижнего сегмента матки и недостаточность базальной децидуальной оболочки при наличии ранее перенесенной хирургической травмы [24, 40–42]. В настоящем исследовании мы сосредоточились на неблагоприятных исходах при вторых родах, и наше исследование представляет собой однородную выборку, затронутую предыдущим CS, что исключило влияние паритета. Хотя в предыдущих исследованиях существуют разногласия относительно связи предыдущего CS с более высоким риском отслойки плаценты во второй беременности [24, 26, 27, 36, 38, 39], наше исследование показывает, что предыдущее CS не увеличивает риск отслойка плаценты.Кроме того, частота разрыва матки (0,1%) в предыдущей когорте CS в нашем исследовании была меньше, чем та, о которой сообщалось в предыдущих исследованиях [26, 27, 43–46], что может быть связано с более низкой частотой пробных родов у женщины с первым CS в нашей стране. Риски APH и PPH в нашем исследовании не были связаны с первоначальным кесаревым сечением, что не согласуется с предыдущими исследованиями [26, 47]. Даже в анализе подгрупп не было статистически значимых различий для APH. Однако OR были больше единицы в одномерном анализе.Есть несколько возможных факторов, способствующих этому открытию: во-первых, недостающая информация при первых родах может быть смешивающими факторами, и мы не можем быть уверены, привели ли они к результатам во вторых родах; во-вторых, отслойка плаценты, которая является основной причиной APH, не была увеличена у первых женщин с CS в нашем исследовании; в-третьих, повторная CS уменьшила частоту возникновения ПРК.
Наше исследование, кажется, первое, в котором задокументирована связь между предыдущим анамнезом КС и повышенным риском ПВГ, ГСД, ВЧД и многоводия при следующей беременности.Особенно у женщин без показаний к предыдущему КС риски были намного выше для ПВГ, ГСД и многоводия. Аналогичное исследование показало связь между первым КС и повышенным риском ПЭ [27, 48, 49], но в нашем исследовании не было обнаружено никаких различий. Было показано, что предшествующий КС является важным фактором риска последующих осложнений, включая плацентарные васкулопатии [50], которые могут привести к высокому риску ПВГ. Беременные женщины с ПВГ и / или ГСД во время первой беременности очень подвержены рецидиву во время следующей беременности [51, 52].Таким образом, в нашем исследовании высокая доля PIH и GDM при первых родах в группе CS может быть причиной повышенного риска PIH и GDM при следующей беременности. Интересно, что когда мы рассматривали PIH и GDM при первых родах как смешивающие факторы и корректировали их, высокий риск PIH и GDM все еще существовал при следующей беременности для женщин с первым CS, особенно у женщин без показаний для первого CS. Более того, изменения матки, вызванные предшествующим CS, могут мешать нормальной трофобластической инвазии и маточно-плацентарному кровотоку при последующих беременностях, что приводит к аномальной функции плаценты и последующим гестационным осложнениям, включая PIH и GDM [53, 54].
По сравнению с женщинами с предшествующей ВЗД, риски PROM, дистресс плода, окрашивание меконием околоплодных вод и дородовая лихорадка при следующих родах были ниже у женщин с первоначальным CS, что может быть связано с отсутствием смешивания фактор (PROM) при первых родах. Женщины с PROM чаще выбирали вагинальные роды при первых родах. Исследования, проведенные в Великобритании [31] и США [55], показали, что история ПРОП в анамнезе была связана с увеличением в 6,6–20,6 раз риска рецидивов ПРО.Кроме того, снижение риска дистресса плода, окрашивания околоплодных вод меконием и дородовой лихорадки у женщин с первичным КС при вторых родах также может быть связано с рисками этих факторов при первых родах.
Частота мертворождений составляла 2,0 / 1000 как в предыдущей группе CS, так и в предыдущей группе SVD, что соответствовало предыдущим отчетам [26, 56], но в нашем исследовании не было различий между двумя группами. Наши данные о влиянии первого КС на риск преждевременных родов, малой массы тела, макросомии, госпитализации в неонатальное отделение, TTN младенцев и желтухи новорожденных во второй беременности согласуются с предыдущими исследованиями [26, 43, 57, 58] .Есть несколько опубликованных исследований, подтверждающих наши выводы; поэтому трудно интерпретировать риск кесарева сечения по этим исходам. Хотя был более высокий риск госпитализации в неонатальное отделение новорожденных от первой женщины с CS во время следующей беременности, это не увеличивало уровень их неонатальной смертности. Кроме того, в анализе подгрупп не было различий в поступлении в неонатальное отделение и TTN в двух группах.
С внедрением в Китае «политики двух детей», все большее число семей выбирают воспитывать двоих детей.Чтобы контролировать общую частоту КС, важно снизить частоту первичного КС, особенно планового КС без медицинских показаний. Эти результаты исследования помогут женщинам и клиническим врачам сделать выбор и сбалансировать риски и преимущества кесарева сечения при первых и последующих родах. Решение о плановом первичном кесаревом сечении следует тщательно обдумать, так как оно повлияет на будущие роды.
Ассистированные вагинальные роды | ACOG
Анус : отверстие пищеварительного тракта, через которое испражнения покидают тело.
Вспомогательные вагинальные роды : Использование щипцов или отсасывающего устройства для вывода головки плода из родовых путей. Также называется вспомогательными вагинальными родами.
Шейка матки : нижний узкий конец матки в верхней части влагалища.
Кесарево сечение: Рождение плода из матки через разрез (разрез), сделанный в брюшной полости женщины.
Осложнения : Заболевания или состояния, возникшие в результате другого заболевания или состояния.Примером может служить пневмония, возникшая в результате гриппа. Осложнение также может возникнуть в результате такого состояния, как беременность. Пример осложнения беременности — преждевременные роды.
Щипцы : инструмент, помещаемый вокруг головы плода, чтобы помочь ему выйти из родовых путей во время родов.
Недержание кала : Непроизвольная потеря контроля над кишечником. Это состояние может привести к утечке твердого стула, жидкого стула, слизи или газов.Также называется случайным опорожнением кишечника.
Врач акушер-гинеколог (акушер-гинеколог) : Врач со специальной подготовкой и образованием в области женского здоровья.
Промежуточный разрыв: Разрыв, возникающий в области между влагалищем и анусом. Разрыв может произойти во время вагинальных родов.
Промежность : область между влагалищем и анусом.
Региональная анестезия : Использование лекарств для блокирования чувствительности в определенной области тела.
Самопроизвольные вагинальные роды: Вагинальные роды, которые происходят без помощи щипцов или отсасывающего устройства.
Вакуумный прибор: Присоска, которую прикладывают к голове плода для помощи при родах.
Вагина : трубчатая структура, окруженная мускулами. Влагалище выходит из матки наружу тела.
Недержание мочи : Непроизвольная потеря мочи.
Вагинальные роды после кесарева сечения (VBAC)
Обзор
Если вы родили ребенка путем кесарева сечения и снова беременны, у вас может быть возможность выбрать между планированием повторного кесарева сечения или вагинальными родами после кесарева сечения (VBAC).
Для многих женщин возможны пробные роды после кесарева сечения (ТОЛАК). В 2013 году доля успешных женщин в США, которые пытались роды после одного предыдущего кесарева сечения, составила 70%.
Однако VBAC подходит не всем. Определенные факторы, такие как рубец на матке с высоким риском, могут снизить вероятность VBAC и сделать этот вариант неприемлемым. Некоторые больницы не предлагают VBAC , потому что у них нет персонала или ресурсов для оказания неотложной помощи.Если вы подумываете о VBAC , ваш лечащий врач может помочь вам понять, являетесь ли вы кандидатом и в чем дело.
Продукты и услуги
Показать больше товаров от Mayo ClinicПочему это делают
Распространенные причины выбора пробных родов после кесарева сечения:
- Влияние на будущую беременность. Если вы планируете иметь больше детей, VBAC может помочь вам избежать рисков множественных родов с помощью кесарева сечения, таких как предлежание плаценты или прирастание плаценты.
- Снижение риска хирургических осложнений. Successful VBAC ассоциируется с более низкими показателями чрезмерного кровотечения, инфекций и свертывания крови в одной или нескольких глубоких венах тела (тромбоз глубоких вен). VBAC также может снизить риск хирургического удаления матки (гистерэктомия) и повреждения органов брюшной полости, таких как мочевой пузырь или кишечник.
- Меньшее время восстановления. У вас будет более короткое пребывание в больнице после VBAC , чем после повторного кесарева сечения.Избегание операции поможет вам скорее вернуться к нормальной деятельности.
- Возможность составления индивидуального плана родов. Некоторым женщинам важно родоразрешение через естественные родовые пути.
Вы можете быть кандидатом на VBAC , если вы:
- Беременная одним ребенком, у нее в анамнезе было одно или два низких поперечных кесарева сечения, и у нее нет проблем, которые могли бы предотвратить ее VBAC
- Беременна одним ребенком, имеет в анамнезе одно предыдущее кесарево сечение с неизвестным типом разреза матки и не имеет проблем, которые могли бы предотвратить VBAC — если только не подозревается, что у вас ранее был высокий вертикальный (классический) разрез матки
- Беременна двойней, в анамнезе имела одно нижнее поперечное кесарево сечение и в противном случае является кандидатом на роды через естественные родовые пути
Одним из главных предикторов успеха VBAC являются предшествующие роды через естественные родовые пути.
Вы не являетесь кандидатом на получение VBAC , если у вас есть какое-либо заболевание, которое может препятствовать вагинальным родам, или если у вас были:
- Предварительный высокий вертикальный (классический) разрез матки
- Неизвестный тип предыдущего разреза матки; есть подозрение, что это был высокий вертикальный (классический) разрез
- Предыдущий разрыв матки, при котором рубец после кесарева сечения на матке разрывается
- Некоторые виды предшествующих хирургических вмешательств на матке, например удаление миомы
Многие поставщики медицинских услуг не будут предлагать VBAC , если у вас было более двух предыдущих кесарева сечения или у вас индекс массы тела 50 или выше на момент родов, и у вас никогда не было родов через естественные родовые пути . VBAC также обычно не подходит, если вы беременны тройней или тройней.
Факторы, снижающие вероятность VBAC , включают:
- Заблокированные рабочие
- Пожилой возраст матери
- Беременность, продолжающаяся более 40 недель
- Индекс массы тела 40 и выше
- Чрезмерная прибавка в весе во время беременности
- Преэклампсия
- Предыдущая поставка в течение 18 месяцев
- Анамнез двух или более предшествующих кесарева сечения и отсутствия вагинальных родов
- Необходимость индукции родов при начале закрытой шейки матки
Риски
В то время как успешный VBAC связан с меньшим количеством осложнений, чем плановое повторное кесарево сечение, неудачные роды после кесарева сечения связаны с большим количеством осложнений, включая, в редких случаях, разрыв матки.Если шрам на матке от предыдущего кесарева сечения открылся во время пробных родов, необходимо экстренное кесарево сечение, чтобы предотвратить опасные для жизни осложнения для вас и вашего ребенка. Лечение может включать хирургическое удаление матки (гистерэктомия). Если у вас удалена матка, вы не сможете снова забеременеть.
Как вы готовитесь
Если вам ранее делали кесарево сечение и вы беременны, вы можете начать говорить о VBAC во время вашего первого дородового визита.Обсудите свои опасения и ожидания со своим врачом. Убедитесь, что у него или нее есть полная история болезни, включая записи о вашем предыдущем кесаревом сечении и любых других процедурах на матке. Ваш лечащий врач может использовать вашу историю болезни, чтобы рассчитать вероятность того, что у вас будет успешный VBAC .
Кроме того, запланируйте роды в учреждении, которое оборудовано для проведения экстренного кесарева сечения. Продолжайте обсуждать риски и преимущества VBAC на протяжении всей беременности, особенно при возникновении определенных факторов риска.
Что вас может ожидать
Если вы выберете VBAC , когда вы начнете роды, вы будете следовать тому же процессу, который используется при любых родах через естественные родовые пути. Ваш лечащий врач, вероятно, порекомендует непрерывно контролировать частоту сердечных сокращений вашего ребенка и будет готов сделать повторное кесарево сечение, если это необходимо.
Послеродовой уход: после естественных родов
Послеродовой уход: чего ожидать после естественных родов
Ваш новорожденный может быть вашим приоритетом, но послеродовой уход тоже имеет значение.От болезненности до выделений — чего ожидать, выздоравливая после вагинальных родов.
Персонал клиники МэйоБеременность меняет ваше тело во многих отношениях, чем вы могли ожидать, и она не прекращается с рождением ребенка. Вот чего ожидать физически и эмоционально после родов через естественные родовые пути.
Болезненность влагалища
Если во время родов у вас произошел разрыв влагалища или ваш врач сделал разрез, рана может болеть в течение нескольких недель. Сильные слезы заживают дольше.Чтобы облегчить дискомфорт во время выздоровления:
- Сядьте на подушку или мягкое кольцо.
- Охладите эту область пакетом со льдом или поместите охлажденную подушечку из гамамелиса между гигиенической салфеткой и областью между входом во влагалище и анусом (промежность).
- При мочеиспускании используйте бутылочку для выжимания, чтобы поливать промежность теплой водой.
- Сядьте в теплую ванну, достаточно глубокую, чтобы покрыть ягодицы и бедра на пять минут. Используйте холодную воду, если она более успокаивает.
- Примите безрецептурное обезболивающее. При необходимости спросите своего врача о обезболивающем спрее или креме.
- Поговорите со своим врачом об использовании смягчителя стула или слабительного средства для предотвращения запора.
Сообщите своему врачу, если вы испытываете сильную, постоянную или усиливающуюся боль, что может быть признаком инфекции.
Выделения из влагалища
После родов у вас начнется удаление поверхностной слизистой оболочки, которая выстилала матку во время беременности.В течение нескольких недель у вас будут выделения из влагалища, состоящие из этой оболочки и крови. Первые несколько дней выделения будут красными и обильными. Затем он будет сужаться, становиться все более водянистым и менять цвет с розовато-коричневого на желтовато-белый.
Обратитесь к своему врачу, если у вас сильное вагинальное кровотечение — замачивание прокладки менее чем за час — особенно если оно сопровождается тазовой болью, лихорадкой или болезненностью.
схватки
В течение первых нескольких дней после родов вы можете ощущать периодические схватки, иногда называемые послеродовой болью.Эти сокращения, которые часто напоминают менструальные спазмы, помогают предотвратить чрезмерное кровотечение за счет сжатия кровеносных сосудов в матке. Во время кормления грудью часто возникают послеродовые боли из-за выделения гормона окситоцина. Ваш лечащий врач может порекомендовать безрецептурное обезболивающее.
Недержание мочи
Беременность, роды и естественные роды могут растягивать или травмировать мышцы тазового дна, которые поддерживают матку, мочевой пузырь и прямую кишку. Это может привести к утечке нескольких капель мочи при чихании, смехе или кашле.Эти проблемы обычно проходят в течение нескольких недель, но могут сохраняться долгое время.
А пока носите гигиенические прокладки и выполняйте упражнения для мышц тазового дна (Кегеля), чтобы помочь тонизировать мышцы тазового дна и контролировать мочевой пузырь. Чтобы выполнить упражнение Кегеля, представьте, что вы сидите на мраморе и напрягаете мышцы таза, как будто поднимаете мрамор. Попробуйте делать это по три секунды за раз, затем расслабьтесь, считая до трех. Работайте над выполнением упражнения 10-15 раз подряд, по крайней мере, трижды в день.
Геморрой и дефекация
Если вы замечаете боль во время дефекации и чувствуете припухлость возле анального отверстия, возможно, у вас опухшие вены в анусе или нижней части прямой кишки (геморрой). Чтобы облегчить дискомфорт во время заживления геморроя:
- Нанесите безрецептурный крем или свечи от геморроя, содержащие гидрокортизон.
- Используйте подушечки, содержащие гамамелис или обезболивающее.
- Замочите анальную область в простой теплой воде на 10–15 минут два-три раза в день.
Если вы обнаружите, что избегаете испражнения из-за страха повредить промежность или усугубить боль при геморрое или эпизиотомической ране, примите меры, чтобы стул оставался мягким и регулярным. Ешьте продукты с высоким содержанием клетчатки, включая фрукты, овощи и цельнозерновые продукты, и пейте много воды. При необходимости спросите своего врача о смягчителе стула.
нежная грудь
Через несколько дней после рождения вы можете почувствовать полные, твердые, нежные груди (набухание).Чтобы избежать или свести к минимуму нагрубание груди, рекомендуется частое кормление обеими грудями.
Если ваша грудь, включая темные круги кожи вокруг сосков, набухла, у вашего ребенка могут возникнуть проблемы с захватом груди. Чтобы помочь ребенку сосать грудь, вы можете сцеживать вручную или использовать молокоотсос, чтобы сцеживать небольшое количество грудного молока перед кормлением ребенка. Чтобы облегчить дискомфорт в груди, нанесите теплые мочалки или примите теплый душ перед кормлением грудью или сцеживанием, что может облегчить удаление молока.Между кормлениями кладите на грудь холодные мочалки. Также могут помочь безрецептурные обезболивающие.
Если вы не кормите грудью, носите поддерживающий бюстгальтер, например спортивный. Не сцеживайте грудь и не сцеживайте молоко, иначе в груди будет вырабатываться больше молока.
Выпадение волос и изменения кожи
Во время беременности повышенный уровень гормонов означает, что волосы растут быстрее, чем выпадают. В результате часто получается очень пышная шевелюра, но теперь пришло время расплачиваться за это.После родов у вас будет выпадение волос на срок до пяти месяцев.
Растяжки не исчезнут после доставки, но со временем они меняют цвет с красного на серебристый. Ожидайте, что любая кожа, которая потемнела во время беременности, например темные пятна на лице, также медленно исчезнет.
Изменения настроения
Роды вызывают массу сильных эмоций. Многие молодые мамы переживают период подавленности или беспокойства, который иногда называют детской хандрой. Симптомы включают перепады настроения, приступы плача, беспокойство и проблемы со сном.Детская хандра обычно проходит в течение двух недель. А пока позаботьтесь о себе. Поделитесь своими чувствами и попросите помощи у партнера, близких или друзей.
Если вы испытываете резкие перепады настроения, потерю аппетита, сильную усталость и отсутствие радости в жизни вскоре после родов, у вас может быть послеродовая депрессия. Обратитесь к своему врачу, если вы считаете, что можете быть в депрессии, особенно если симптомы не исчезают сами по себе, у вас проблемы с уходом за ребенком или выполнение повседневных задач, или у вас есть мысли причинить вред себе или ребенку.
Похудание
После родов вы можете выглядеть так, как будто все еще беременны. Это нормально. Большинство женщин теряют 6 килограммов во время родов, включая вес ребенка, плаценты и околоплодных вод. Через несколько дней после родов вы похудеете из-за остатков жидкости. После этого здоровая диета и регулярные упражнения помогут вам постепенно вернуться к весу, который был до беременности.
Послеродовое обследование
Американский колледж акушеров и гинекологов рекомендует, чтобы послеродовой уход был непрерывным процессом, а не разовым посещением после родов.Свяжитесь со своим врачом в течение первых трех недель после родов. В течение 12 недель после родов обратитесь к своему врачу для всестороннего послеродового обследования.
Во время этого приема ваш лечащий врач проверит ваше настроение и эмоциональное благополучие, обсудит контрацептивы и интервалы между родами, изучит информацию об уходе за младенцами и кормлении, расскажет о ваших привычках сна и проблемах, связанных с усталостью, и проведет физический осмотр. Это может включать осмотр вашего живота, влагалища, шейки матки и матки, чтобы убедиться, что вы хорошо выздоравливаете.Это прекрасное время, чтобы поговорить о любых проблемах, которые могут у вас возникнуть, в том числе о возобновлении сексуальной активности и о том, как вы приспосабливаетесь к жизни с новым ребенком.
11 марта 2020 г. Показать ссылки- Cunningham FG, et al., Eds. Послеродовой период. В: Акушерство Уильямса. 25-е изд. McGraw-Hill Education; 2018. https://accessmedicine.mhmedical.com. По состоянию на 29 января 2020 г.,
- Упражнения Кегеля. Национальный институт диабета, болезней органов пищеварения и почек. https: // www.niddk.nih.gov/health-information/urologic-diseases/bladder-control-problems-women/kegel-exercises. Доступ 30 января 2020 г.
- DeCherney AH, et al., Eds. Нормальный послеродовой период. В: Современная диагностика и лечение: акушерство и гинекология. 12-е изд. McGraw-Hill Education; 2019. https://accessmedicine.mhmedical.com. По состоянию на 29 января 2020 г.,
- Беренс П. Обзор послеродового периода: физиология, осложнения и забота о матери. https://www.uptodate.com/contents/search.По состоянию на 29 января 2020 г.,
- Gabbe SG, et al., Eds. Послеродовой уход и долгосрочные аспекты здоровья. В кн .: Акушерство: нормальная и проблемная беременность. 7-е изд. Эльзевир; 2017. https://www.clinicalkey.com. Доступ 31 января 2020 г.
- Berkowitz LR, et al. Послеродовой уход за промежностью и лечение осложнений. https://www.uptodate.com/contents/search. Доступ 31 января 2020 г.
- Часто задаваемые вопросы. Роды, роды и послеродовой уход FAQ091. Послеродовая депрессия.Американский колледж акушеров и гинекологов. https://www.acog.org/Patients/FAQs/Postpartum-Depression. По состоянию на 29 января 2020 г.,
- Президентская рабочая группа Американского колледжа акушеров и гинекологов по пересмотру определения послеродового визита и Комитет по акушерской практике. Мнение Комитета № 736: Оптимизация послеродового ухода. Акушерство и гинекология. 2018; DOI: 10.1097 / AOG.0000000000002633.
Продукты и услуги
- Книга: Руководство клиники Мэйо по здоровой беременности
.
В чем разница? Естественные роды или кесарево сечение
У будущих родителей есть много вариантов. Как зовут ребенка? Будет ли у ребенка соска? Ткань или одноразовые подгузники?
Одна вещь, которую родители могут выбирать, а может и нет, — это вагинальные роды или кесарево сечение (кесарево сечение).
Безопасность мамы и ребенка является приоритетом во время родов. Хотя обычно предпочтительнее вагинальные роды (два из трех родов — вагинальные), если вагинальные роды являются чрезмерно рискованными по медицинским показаниям, врач может обсудить кесарево сечение с родителями.
- Кесарево сечение может быть рекомендовано, если родители ожидают многоплодных родов, например, близнецов, или если мама страдает таким заболеванием, как диабет, высокое кровяное давление, ВИЧ или активный герпес.
- Кесарево сечение может быть рекомендовано, если ребенок находится не в опущенном положении головой и попытки изменить его положение не увенчались успехом.
- Родители могут выбрать кесарево сечение, если они хотят спланировать, когда ребенок родится или когда у мамы были роды через естественные родовые пути, которые привели к медицинским осложнениям.
Кесарево сечение может быть вызвано неотложной медицинской помощью, например, когда существует угроза жизни ребенка или матери. Примеры этого: если ребенок не получает достаточно кислорода или если роды не прогрессируют.
Риски кесарева сечения
Важно отметить, что кесарево сечение имеет риски. Это серьезная операция, при которой в брюшной полости беременной женщины делают разрез (надрез) и извлекают ребенка из матки.
Когда матери делают кесарево сечение при первых родах, ее желания и планы на последующие роды необходимо обсудить с врачом.
Преимущества вагинальных родов для мамы
Рождение — это нормальный физиологический процесс.
Преимущество вагинальных родов заключается в том, что восстановление и пребывание в больнице после вагинальных родов обычно короче, чем после кесарева сечения. При естественных родах пребывание в больнице обычно составляет от 24 до 48 часов. При кесаревом сечении пребывание может составлять до четырех дней.
После естественных родов мама обычно может держать ребенка на руках и начать кормить грудью раньше, чем роды.
Недостатки вагинальных родов для мамы
Во время родов через естественные родовые пути кожа и ткани вокруг влагалища растягиваются и могут рваться, когда ребенок движется вниз по родовым путям. Если происходит разрыв, маме могут понадобиться наложения швов. Без наложения швов слезотечение может негативно повлиять на функцию мочи и кишечника, что чаще происходит после вагинальных родов.
Вагинальные роды могут вызвать у мамы некоторую боль в промежности — области между влагалищем и анусом.
Влияние вагинальных родов на ребенка
Мама и ребенок смогут контактировать друг с другом раньше после вагинальных родов.Контакт кожа к коже и кормление грудью обычно могут начаться раньше после родов, чем при кесаревом сечении.
Вагинальные роды могут помочь выжать жидкость из легких ребенка. Это снижает частоту возникновения проблем с дыханием у ребенка.
Во время естественных родов ребенок получает полезную дозу полезных бактерий. Это помогает укрепить иммунную систему ребенка и защищает кишечник.
Потенциальным, но редким недостатком вагинальных родов является то, что ребенок (особенно если он крупный) может получить травму, например, временный синяк на голове или перелом ключицы во время родов.
Преимущества кесарева сечения для мамы
Преимущества кесарева сечения ограничены. Одно из преимуществ заключается в том, что роды можно запланировать заранее, что позволяет контролировать и предсказывать время.
Недостатки кесарева сечения для мамы
После первого кесарева сечения вероятность повторного кесарева сечения необходимо будет обсудить с врачом. Некоторые мамы пытаются роды через естественные родовые пути с последующей беременностью, что называется испытанием родов после кесарева сечения.
Пребывание в больнице после кесарева сечения дольше, чем после родов через естественные родовые пути.
Время восстановления после кесарева сечения больше. Риск дискомфорта после родов выше из-за нормальной и ожидаемой хирургической боли вдоль разреза и болезненности живота. Эти неудобства могут длиться несколько месяцев.
Существует повышенный риск разрыва рубца кесарева сечения во время последующих родов и последующих беременностей. Также существует повышенный риск аномалий плаценты.
При кесаревом сечении у мамы повышен риск кровопотери и инфекции. Также повышается риск повреждения кишечника или мочевого пузыря и образования тромбов. Риск смерти мамы из-за тромбов, инфекций и осложнений от анестезии в три раза выше при кесаревом сечении, чем при естественных родах.
Мамы с кесаревым сечением обычно начинают контакт кожа к коже и кормить грудью позже.
Влияние кесарева сечения на ребенка
Существует повышенный риск мертворождения, связанный с кесаревым сечением.
Риск проблем с дыханием, таких как астма, выше, и продолжается с младенчества до детства.
Исследования выявили возможную связь между родами с использованием кесарева сечения и риском ожирения у детей и взрослых, что может быть результатом более высокой частоты кесарева сечения среди матерей, страдающих ожирением или страдающих диабетом, связанным с беременностью.
Интересные тенденции доставки
Какой вид доставки у вас будет? Тенденции показывают, что около 32 процентов родов осуществляются кесаревым сечением.
В какое время дня приедет ребенок? Самый высокий процент родов происходит утром и в полдень.
По сравнению с вагинальными родами, роды с использованием кесарева сечения реже происходили вечером и ранним утром.
Больше вариантов, чтобы сделать
Если вы подумываете о рождении ребенка, важно получить консультацию квалифицированного специалиста в области здравоохранения. Выберите врача, который поможет вам чувствовать себя комфортно и с самого начала будет работать с вами, чтобы обеспечить здоровую беременность.
Если вы не выбрали специалиста по уходу за здоровьем во время беременности, мы можем помочь вам найти поставщика, который соответствует вашим личным потребностям.
Все большее число женщин выбирают акушерку для оказания гинекологической помощи, планирования семьи, контроля рождаемости, дородового ухода, родовспоможения и послеродового ухода. Акушерка обеспечивает индивидуальный инструктаж и поддержку на протяжении всей беременности и после нее.
Выбор места для рождения ребенка — это родильный дом.Это может создать комфортную, заботливую атмосферу для вашего труда и родов. Родильный дом может стать уютным местом для встречи вашего нового члена семьи.
Если вы планируете рожать или беременны, и у вас есть какие-либо вопросы по поводу этого процесса, обязательно посетите своего врача. Доступно множество ресурсов, чтобы помочь вам!
Информация, представленная на этом сайте, предназначена для общих информационных и образовательных целей. Он не заменяет совет вашего врача.Обратитесь к врачу, если считаете, что у вас проблемы со здоровьем.
Осложнения при родах: 10 распространенных проблем
Роды и родовой процесс обычно протекают легко, но иногда возникают осложнения, которые могут потребовать немедленного внимания.
Осложнения могут возникнуть на любом этапе родов.
По данным Национального института здоровья детей и развития человека Юнис Кеннеди Шрайвер, специализированная помощь с большей вероятностью потребуется, если беременность длится более 42 недель, если в прошлом уже было кесарево сечение или если у матери пожилой возраст.
В этой статье будут рассмотрены десять проблем, которые могут возникнуть, причины их возникновения, доступные методы лечения и некоторые меры, которые могут помочь их предотвратить.
Поделиться на PinterestЕсли доставка занимает больше времени, чем ожидалось, это можно охарактеризовать как «неуспех». Это может произойти по ряду причин.Продолжительные роды, труд, который не прогрессирует, или отсутствие прогресса — это когда роды длятся дольше, чем ожидалось. Исследования показывают, что это затрагивает около 8 процентов рожающих.Это может произойти по ряду причин.
Американская ассоциация беременных определяет длительные роды как продолжающиеся более 20 часов, если это первые роды. Для тех, кто ранее рожал, задержка в развитии наступает, когда роды продолжаются более 14 часов.
Если продолжительные роды происходят в ранней или латентной фазе, они могут утомлять, но обычно не приводят к осложнениям.
Однако, если это происходит во время активной фазы, может потребоваться медицинское обследование и вмешательство.
Причины продолжительных родов включают:
- медленное раскрытие шейки матки
- медленное сглаживание
- крупный ребенок
- малые родовые пути или таз
- рождение нескольких детей
- эмоциональные факторы, такие как беспокойство, стресс и страх
Обезболивающие также могут замедлять или ослаблять сокращения матки.
Если роды не продвигаются, первый совет — расслабиться и подождать. Американская ассоциация беременных советует прогуляться, поспать или принять теплую ванну.
На более поздних стадиях медицинские работники могут прописать лекарства, вызывающие роды, или порекомендовать кесарево сечение.
«Неутешительный статус плода», ранее известный как дистресс плода, используется для описания нездоровья плода.
Новый термин рекомендован Американским колледжем акушеров и гинекологов (ACOG), поскольку «дистресс плода» неспецифичен и может привести к неточному лечению.
Неутешительный статус плода может быть связан с:
- нерегулярным сердцебиением у ребенка
- проблемами с мышечным тонусом и движением
- низким уровнем околоплодных вод
Основные причины и условия могут включать:
- недостаточный уровни кислорода
- материнская анемия
- гипертензия у матери, вызванная беременностью
- задержка внутриутробного развития (ЗВУР)
- околоплодные воды, окрашенные меконием
Это более вероятно при беременности, которая длится 42 недели или дольше.
Стратегии, которые могут помочь во время эпизодов неутешительного состояния плода, включают:
- изменение положения матери
- увеличение материнской гидратации
- поддержание оксигенации матери
- амниоинфузия, при которой жидкость вводится в амниотическую полость для облегчения давление на пуповину
- токолиз, временная остановка сокращений, которая может отсрочить преждевременные роды
- внутривенное введение гипертонической декстрозы
В некоторых случаях может потребоваться кесарево сечение.
Перинатальная асфиксия определяется как «неспособность инициировать и поддерживать дыхание при рождении».
Это может произойти до, во время или сразу после родов из-за недостаточной подачи кислорода.
Это неспецифический термин, связанный со сложным кругом проблем.
Это может привести к:
- гипоксемии или низкому уровню кислорода
- высокому уровню углекислого газа
- ацидозу или слишком большому количеству кислоты в крови
Могут возникнуть сердечно-сосудистые проблемы и нарушение функции органов.
Перед родами симптомы могут включать низкую частоту сердечных сокращений и низкий уровень pH, что указывает на высокую кислотность.
При рождении может быть низкий балл по шкале APGAR от 0 до 3 в течение более 5 минут.
Другие показания могут включать:
- плохой цвет кожи
- низкий пульс
- слабый мышечный тонус
- одышка
- слабое дыхание
- околоплодные воды, окрашенные меконием
Лечение перинатальной кислородной асфиксии может включать обеспечение матери, или при проведении кесарева сечения.
После родов может потребоваться искусственное дыхание или лекарства.
Дистоция плеча — это когда голова рождается вагинально, но плечи остаются внутри матери.
Это нечасто, но чаще встречается у женщин, которые ранее не рожали, и на него приходится половина всех кесарева сечения в этой группе.
Медицинские работники могут применять определенные маневры для освобождения плеч:
К ним относятся:
- изменение положения матери
- поворот плеч ребенка вручную
Для выполнения эпизиотомии или хирургического расширения влагалища может потребоваться место для плеч.
Осложнения обычно поддаются лечению и временны. Однако, если также присутствует неутешительная частота сердечных сокращений плода, это может указывать на другие проблемы.
Возможные проблемы включают:
- Повреждение плечевого сплетения плода, повреждение нерва, которое может повлиять на плечо, руки и кисть, но обычно заживает вовремя
- Перелом плода, при котором ломается плечевая кость или ключица, которые обычно заживают без проблем
- гипоксически-ишемическое повреждение головного мозга или недостаточное поступление кислорода в мозг, что в редких случаях может быть опасным для жизни или приводить к повреждению головного мозга
Осложнения со стороны матери включают разрыв матки, влагалища, шейки матки или прямой кишки и сильное кровотечение после родов.
В среднем женщины теряют 500 миллилитров (мл) крови во время естественных родов одного ребенка. Во время кесарева сечения для одинокого ребенка средняя потеря крови составляет 1000 мл.
Это может произойти в течение 24 часов после родов или до 12 недель спустя в случае вторичного кровотечения.
Около 80 процентов случаев послеродовых кровотечений происходит из-за недостаточного тонуса матки.
Кровотечение происходит после изгнания плаценты, потому что сокращения матки слишком слабые и не могут обеспечить достаточное сжатие кровеносных сосудов в том месте, где плацента была прикреплена к матке.
Это может привести к низкому кровяному давлению, отказу органов, шоку и смерти.
Определенные медицинские условия и методы лечения могут увеличить риск развития послеродового кровотечения:
- отслойка плаценты или предлежание плаценты
- чрезмерное растяжение матки
- многоплодная беременность
- гипертензия, вызванная беременностью
- несколько предшествующих родов использование щипцов или вакуумных родов. или разрывы кровеносных сосудов матки
- гематома вульвы, влагалища или таза
- нарушения свертываемости крови
- приросшая, инкрементная или перкрета плаценты
- разрыв матки
Лечение направлено на то, чтобы остановить кровотечение как можно скорее.
Варианты включают:
- использование лекарств
- массаж матки
- удаление задержанной плаценты
- тампон матки
- перевязка кровоточащих кровеносных сосудов
- операция, возможна лапаротомия, чтобы найти причину кровотечения, или гистерэктомия для удаления матки
Чрезмерное кровотечение может быть опасным для жизни, но при быстрой и соответствующей медицинской помощи прогноз обычно хороший.
Поделиться на PinterestЕсли положение ребенка препятствует родам, может потребоваться кесарево сечение, эпизиотомия или родоразрешение с помощью щипцов.Не все дети будут в лучшем положении для вагинальных родов. Лицом вниз является наиболее распространенная поза плода при рождении, но младенцы могут быть и в других позах.
К ним относятся:
- лицом вверх
- ягодицами вперед (открытый таз) или ступнями вперед (полный таз)
- лежа боком, горизонтально поперек матки, а не вертикально
В зависимости от положения ребенка В данной ситуации может потребоваться:
- вручную изменить положение плода
- использовать пинцет
- выполнить эпизиотомию, хирургическим путем увеличить отверстие
- выполнить кесарево сечение
Пуповина
Проблемы с пуповина включает:
- обвивается вокруг ребенка
- сжимается
- появляется до ребенка
Если он оборачивается вокруг шеи, сжимается или выходит раньше ребенка, медицинская помощь, вероятно, будет нужный.
Когда плацента закрывает отверстие шейки матки, это называется предлежанием плаценты. Обычно необходимо кесарево сечение.
Поражает примерно 1 из 200 беременностей в третьем триместре.
Это наиболее вероятно у тех, кто:
- имел предыдущие роды, и особенно четыре или более беременностей
- предыдущее предлежание плаценты, кесарево сечение или операции на матке
- имели многоплодную беременность
- были в возрасте старше 35 лет
- есть миома
- дым
Основной симптом — кровотечение без боли в третьем триместре.Это может быть от легкого до тяжелого.
Другие возможные показания включают:
- ранние схватки
- ребенок в тазовом предлежании
- большой размер матки для стадии беременности
Лечение обычно:
- постельный режим или контролируемый отдых в больнице, в тяжелых случаях
- переливание крови
- немедленное кесарево сечение, если кровотечение не прекращается или если показания сердца плода неутешительны
Это может увеличить риск состояния, известного как приросшая плацента, потенциально опасного для жизни состояние, при котором плацента становится неотделимой от стенки матки.
Врач может порекомендовать избегать полового акта, ограничить поездки и избегать гинекологических осмотров.
Головно-тазовая диспропорция (ЦФД) — это когда голова ребенка не может пройти через таз матери.
По данным Американского колледжа медсестер-акушерок, головно-тазовая диспропорция возникает в 1 из 250 беременностей.
Это может произойти, если:
- ребенок большой или с большой головой
- ребенок находится в необычном положении
- таз матери маленький или необычной формы
Обычно кесарево сечение нужно.
Если у кого-то ранее было кесарево сечение, есть небольшая вероятность того, что шрам может открыться во время будущих родов.
Если это произойдет, у ребенка может возникнуть кислородная недостаточность, и может потребоваться кесарево сечение. У матери может возникнуть сильное кровотечение.
Помимо предыдущего кесарева сечения, к другим возможным факторам риска относятся:
- индукция родов
- размер ребенка
- возраст матери 35 лет и старше
- использование инструментов при естественных родах
Женщины, планирующие роды через естественные родовые пути после ранее перенесенного кесарева сечения, должны стремиться к родам в медицинском учреждении.Это обеспечит доступ к помещениям для кесарева сечения и переливания крови, если они понадобятся.
Признаки разрыва матки включают:
- аномальную частоту сердечных сокращений у ребенка
- боль в животе и болезненность шрамов у матери
- медленное прогрессирование родов
- вагинальное кровотечение
- учащенное сердцебиение и низкое кровяное давление в мать
Надлежащий уход и наблюдение могут снизить риск серьезных последствий.
Вместе три стадии родов обычно длятся от 6 до 18 часов, но иногда длится всего от 3 до 5 часов.
Это известно как быстрый труд или стремительный труд.
Шансы на быстрые роды увеличиваются, если:
- ребенок меньше среднего
- матка сокращается эффективно и сильно
- родовые пути соответствуют
- есть история быстрых родов
Быстрые роды могут начните с внезапной серии быстрых интенсивных сокращений.Это может оставить мало времени для отдыха. Они могут напоминать одно непрерывное сокращение.
Недостатки быстрых родов:
- это может привести к тому, что мать потеряет контроль над собой
- может не хватить времени, чтобы добраться до медицинского учреждения
- это может увеличить риск разрыва и разрыва шейки матки и влагалище, кровотечение и послеродовой шок
Риски для ребенка включают:
- аспирация околоплодных вод
- более высокая вероятность инфицирования, если роды происходят в нестерильном месте
При наличии признаков быстрого начала родов , важно:
- обратиться к врачу или акушерке.
- используйте дыхательные техники и успокаивающие мысли, чтобы чувствовать себя лучше.
- оставайтесь в стерильном месте
Может помочь лежа на спине или боку.
Осложнения во время беременности могут быть опасными для жизни в тех частях мира, где отсутствует надлежащая медицинская помощь.
По данным Всемирной организации здравоохранения (ВОЗ), в 2015 году ожидается гибель 303 000 человек во всем мире.
В США эта цифра составляет около 700 ежегодно.
Основными причинами являются:
- кровотечение
- инфекция
- небезопасное прерывание
- эклампсия, приводящая к высокому кровяному давлению и судорогам
- осложнения беременности, которые ухудшаются во время родов
Соответствующая медицинская помощь может предотвратить или разрешить большинство из этих проблем.
Очень важно посещать все дородовые посещения во время беременности и следовать советам и инструкциям врача относительно беременности и родов.
Настойчивость — акушерское мастерство
Я впервые встретился с Элисон для ведения ее последней беременности.
Я взял ее прошлый акушерский анамнез…
2003 14 недель MC D&C
2003 12 недель MC D&C
2004 36 недель Кровотечение во время беременности, самопроизвольные роды, SVD *, здоровый мальчик Вес при рождении 3515 граммов.
2005 8 недель MC нет D&C
2005 6 недель MC нет D&C
2006 39 недель Кровотечение во время беременности, индуцированные роды, СВД *, здоровая девочка Вес при рождении 2920 граммов.
2008 8 недель MC нет D&C
2008 8 недель MC нет D&C
2009 10 недель MC D&C
2009 8 недель MC Нет D&C
2010 39 недель Кровотечение во время беременности, самопроизвольное начало родов, SVD *, здоровый мальчик Вес при рождении 3685 г.
* самопроизвольные роды через естественные родовые пути
Было 11 беременностей с 3 успешными исходами и 8 выкидышами!
Я восхищался ее решимостью и настойчивостью.
У меня не было предыстории, и не было проведено никаких «исследований», чтобы попытаться установить, почему у нее продолжался выкидыш.
Она впервые встретилась со мной, когда она была на пятой неделе беременности, из-за ее акушерского анамнеза.
Я начал проверять ее количественный уровень ХГЧ и уровень прогестерона.
У нее был низкий уровень прогестерона, поэтому я назначил ей вагинальные пессарии с прогестероном. Иногда яичники не вырабатывают достаточно прогестерона для поддержания здоровья слизистой оболочки матки.Это предрасполагает беременную к выкидышу. Это можно исправить с помощью прогестероновых пессариев.
Я попросил Элисон дважды в неделю сдавать анализ крови на ХГЧ и прогестерон. Повышение уровня ХГЧ — хороший показатель благополучия ребенка. Проверка на прогестерон — это руководство относительно того, какая прогестероновая поддержка необходима.
В следующий раз я увидела ее, когда она была на 6 неделе беременности. Я сделала ей первое сканирование беременности. Ребенок был подходящего размера, и его сердцебиение было 128 ударов в минуту.
Я продолжал видеться с ней каждые две недели, пока она не вышла из периода высокого риска выкидыша.
Она продолжала прием прогестероновых пессариев до 11 недели беременности. Именно во время дородового визита на УЗИ была отчетливо видна плацента. Как только плацента сформировалась и начала функционировать, яичники закрываются, и поэтому они больше не поддерживают беременность гормонально. В этом случае нет необходимости в дополнительной поддержке пессария с прогестероном, поскольку беременность будет поддерживать плацента, а не яичники.
Элисон не прошла обследование НИПТ. Это произошло потому, что она сказала, что продолжит беременность независимо от хромосомного результата.Я поддержал ее решение. У меня были пациенты, которые проходили скрининг НИПТ, хотя они решили, что продолжат беременность с аномальным результатом по хромосомам. Они хотели пройти обследование НИПТ, чтобы убедиться, что с хромосомами ребенка все в порядке. Таких пациентов успокаивает нормальный результат НИПТ, но не аномальный результат НИПТ. Когда есть ненормальный результат НИПТ, у них наступает тревожная беременность. Действительно, обычно более тревожные женщины хотят пройти обследование НИПТ, даже если они не будут действовать в зависимости от результата.
У Элисон также был диагностирован гестационный диабет. Оно было мягким, и его можно было контролировать, соблюдая диету. Инсулин не требовался.
Было три случая, когда кровотечение было минимальным. В остальном ее беременность протекала без осложнений.
Я стимулировал роды Элисон, когда ей было 39 недель из-за ее акушерского анамнеза. Я не хотел рисковать возможностью ухудшения функции плаценты из-за того, что она опаздывает. Роды длились три часа. У нее были самопроизвольные роды через естественные родовые пути здорового мальчика весом 3718 граммов.Она смогла быть выписана домой, успешно вскармливая своего маленького сына.
В следующий раз я увидел Элисон во время ее шестинедельного послеродового визита. У матери и ребенка все было хорошо.
Элисон сказала, что очень благодарна мне за заботу. Управлять ею было абсолютным удовольствием, и я была так рада, что у меня все хорошо с беременностью.
Акушерская история Элисон — это история решимости, настойчивости и надежды. Я разделяю это с разрешения Элисон, чтобы дать надежду, особенно женщинам, у которых были выкидыши.
Женщина так скорбит о потере ребенка. В ее сердце всегда есть печаль по потерянному ребенку. Также здесь есть опасение повторить попытку, если это не сработает.
У каждой женщины свой путь к беременности. У некоторых женщин нет выкидышей и проблем во время беременности.



 Но при отсутствии болей внизу живота, кровянистых выделений и других признаков угрожающего выкидыша ультразвуковые данные, свидетельствующие об угрозе, необходимо интерпретировать, как чисто аппаратный феномен. Аналогом выражения «угроза по УЗИ» может быть выражение «головная боль по анализу мочи».
Но при отсутствии болей внизу живота, кровянистых выделений и других признаков угрожающего выкидыша ультразвуковые данные, свидетельствующие об угрозе, необходимо интерпретировать, как чисто аппаратный феномен. Аналогом выражения «угроза по УЗИ» может быть выражение «головная боль по анализу мочи».