2-4 нед. 12 мес. 2-3 мес. 3-4 мес. 4-5 мес. 5-6 мес. 6-7 мес. 7-8 мес. 8-9 мес. 9-0 мес. 10-11 мес. 11 мес.-1 год 1-2 года 2-3 года 3-4 года 4-5 лет 5-6 лет 6-7 лет 7-8 лет 8-9 лет 9-10 лет 10-11 лет 11-12 лет 12-13 лет 13-14 лет 14-15 лет | 5,31 4,49 4,26 4,45 4,55 4,22 4,56 4,58 4,79 4,69 4,67 4,82 4,76 4,83 4,89 5,08 4,89 5,1 4,84 4,9 4,91 4,83 5,12 5,02 4,98 | 170,0 142,8 132,6 129,2 129,2 132,6 129,2 130,9 127,5 134,3 125,8 129,2 127,5 132,6 129,2 136,0 139,4 136,0 132,6 137,7 136,0 144,5 141,1 132,4 144,5 146,2 | 10,25 12,1 12,4 11,89 11,7 10,9 10,9 11,58 11,8 12,3 13,2 10,5 10,8 11,0 9,9 10,2 8,9 10,6 9,98 9,88 8,6 8,2 7,9 8,1 8,3 7,65 | 26,0 25,25 23,5 27,5 27,5 27,0 25,0 26,0 25,0 26,5 31,5 32,0 34,5 36,5 38,0 45,5 43,5 46,5 49,5 51,5 50,0 52,5 53,5 56,5 60,5 | 58,0 61,25 62,5 59,0 57,75 58,5 60,75 60,0 62,0 61,5 57,0 54,5 50,0 51,5 49,0 44,5 46,0 42,0 45,0 39,5 38,5 36,0 36,0 35,0 32,0 28,0 | 12,0 10,3 10,5 10,0 11,0 10,5 10,5 11,0 10,0 9,0 9,0 11,5 11,5 10,0 10,5 9,0 10,0 9,5 8,5 8,0 9,5 9,0 8,5 8,5 9,0 | 3,0 2,5 2,5 2,5 2,5 3,0 3,0 2,0 2,0 2,0 1,5 1,5 2,5 1,5 2,0 1,0 0,5 1,5 1,0 2,0 2,5 2,0 2,5 2,5 2,0 | 0,5 0,5 0,5 0,5 0,5 0,5 0,25 0,5 0,5 0,5 0,25 0,5 0,5 0,5 0,5 0,5 0,25 0,5 0,5 0,25 0,5 0,5 0,5 0,5 0,5 |
studfiles.net
Особенности гемограммы у детей: показатели «красной крови» (лекция) — Педиатрия №03 2013
Клинический анализ крови – один из основных и обязательных лабораторных скринингов во врачебной практике [1, 2]. В последние годы практически во всех детских лечебно-профилактических учреждениях анализ крови стали выполнять с помощью автоматических гематологических анализаторов. Однако результаты тестирования врачей-педиатров свидетельствуют о недостаточной их подготовке к корректной трактовке показателей клинического анализа крови, выполненного с помощью анализатора. Это и определило необходимость рассмотрения указанных вопросов в настоящей публикации.К показателям «красной крови» относят гемоглобин (Hb), гематокрит (Ht), эритроциты (RBC), ретикулоциты и эритроцитарные индексы: цветовой показатель (ЦП), MCH (Mean Corpuscular Hemoglobin, характеризует среднее содержание Hb в эритроцитах), MCHC (Mean Corpuscular Hemoglobin Сoncentration, показатель средней концентрации Hb в эритроцитах), MCV (Mean Сorpusculare Volume, средний объем эритроцитов), RDW (Red cell Distribution Wide, показатель вариабельности – по объему – популяции эритроцитов периферической крови).
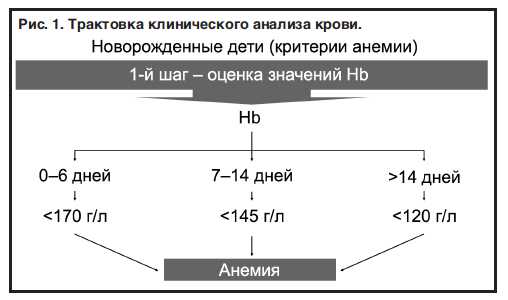
Трактовку гемограммы начинают с анализа показателей «красной крови», которую проводят шаг за шагом.
Первый шаг – оценка уровней Hb и Ht, отклонение которых от нормативных значений позволяет констатировать анемию (при их снижении) или полицитемию (при их увеличении). При этом особо следует подчеркнуть, что снижение уровня Hb ниже возрастной нормы (рис. 1–2), даже без одновременного уменьшения количества эритроцитов, должно рассматриваться в качестве лабораторного критерия анемии.
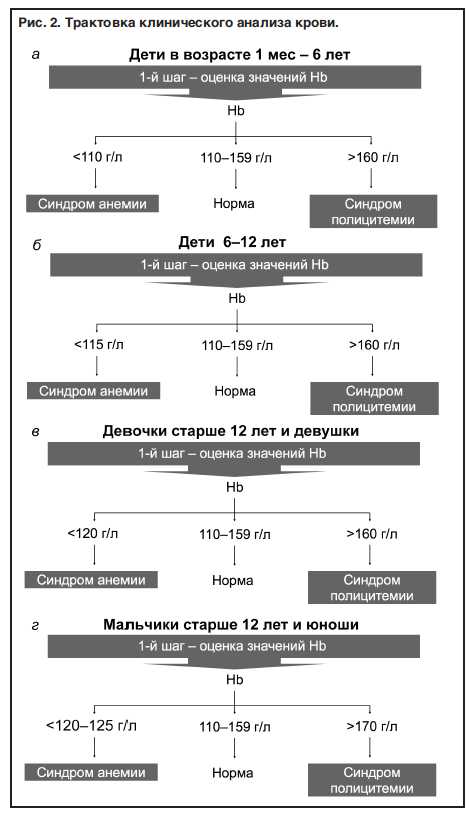
Нижняя граница нормы Hb для детей раннего неонатального периода находится в пределах 170 г/л. На 2-й неделе жизни концентрация Hb у новорожденных не должна опускаться ниже 145 г/л, а в возрасте 3–4 нед – 120 г/л (см. рис. 1). У детей дошкольного возраста нижняя граница нормы Hb находится на уровне 110 г/л (см. рис. 2), у школьников младших классов – 115 г/л. В возрасте 13–15 лет и старше появляются половые различия в нормативных значениях Hb. При этом у девушек нижней границей нормы считают концентрацию Hb 120 г/л, юношей – 125–130 г/л [4–11].
Критерии тяжести анемии основаны на оценке степени регресса концентрации Hb в капиллярной крови. При этом у детей, начиная с месячного возраста, снижение уровня Hb до 90 г/л является признаком анемии легкой степени. Регресс Hb до 70 г/л трактуют как среднетяжелую анемию. Дальнейшее падение уровня Hb свидетельствует о тяжелой анемии (рис. 3).
При оценке уровней Hb и/или Ht необходимо обращать внимание не только на те случаи, когда имеет место снижение их концентрации. Повышение Hb и/или Ht сверх нормативных значений является лабораторным признаком полицитемии (эритроцитоза). При этом следует помнить о возрастных особенностях верхних интервалов нормы. Так, если в ранний неонатальный период верхней нормативной границей уровня Hb является концентрация 220 г/л, то уже начиная с 3–4-й недели жизни и до подросткового возраста – 160 г/л (см. рис. 2). У мальчиков-подростков и у юношей в ряде случаев повышение Hb до 165–170 г/л может быть также расценено как вариант возрастной нормы.
Таким образом, на первом этапе расшифровки гемограммы, корректный анализ изменений уровней Hb и Ht позволяет своевременно диагностировать анемию и полицитемию. При этом, поскольку полицитемия в педиатрической практике встречается редко, ее выявление может стать причиной диагностических трудностей. В связи с этим целесообразно напомнить, что во всех случаях превышения нормативных значений Hb и/или Ht необходимо уточнить генез данного феномена. Среди полицитемий выделяют первичные и вторичные формы. К первичным относят истинную полицитемию (болезнь Вакеза), являющуюся миелопролиферативным заболеванием, манифестация которого, как правило, отмечается во взрослом периоде жизни. Значительно шире представлены вторичные (симптоматические) полицитемии, причинами которых являются «синие» пороки сердца, тяжелые поражения легких, карбоксигемоглобинемия, продолжительное пребывание в условиях высокогорья, стеноз почечных артерий, эксикоз и др. При этом в случаях, когда развивается тяжелая хроническая тканевая гипоксия в результате циркуляторной гипоксемии (при «синих» пороках сердца и др.) либо без нее (гемоглобинопатии с высоким сродством к кислороду), генез полицитемии носит компенсаторный характер. В случаях стеноза почечных артерий полицитемия вызвана повышенной продукцией эритропоэтина, синтез которого значительно возрастает из-за почечной ишемии. Транзиторные полицитемии обусловлены существенным снижением объема жидкости в кровеносном русле при эксикозе (кишечные инфекции и т.д.), адекватная коррекция которого приводит к быстрой нормализации уровней Hb и Ht.
Второй шаг. На следующем этапе расшифровки гемограммы оценивают количество эритроцитов и их соответствие уровню Hb. Нормативные значения эритроцитов у детей, достигших 1-месячного возраста и старше, находятся в пределах 3,75×1012–5,0×1012/л. Для адекватного осуществления газообмена эритроциты должны содержать оптимальное количество Hb. Степень насыщения эритроцитов Hb оценивают при определении ЦП и эритроцитарных индексов (третий этап расшифровки гемограммы). Обычно ЦП вычисляют с использованием специальных номограмм. Кроме этого, ЦП может быть подсчитан с помощью эмпирической «формулы тройки»:
ЦП=(Hb¥3)/первые 3 цифры эритроцитов (без запятой).
Нормативные значения ЦП=0,85–1,05.
Для оценки степени насыщение эритроцитов Hb, кроме ЦП, используют также и другие индексы – МСНС и МСН.
В нормальных условиях МСНС=0,32–0,38% (или 320–360 в другой размерности).
МСН в отличие от ЦП и МСНС является абсолютным показателем. МСН позволяет определить весовой эквивалент (массу) Hb в эритроците. В нормальных условиях МСН=0,26–0,34 пг. Следует напомнить, что 1 пг=1×10-12 г.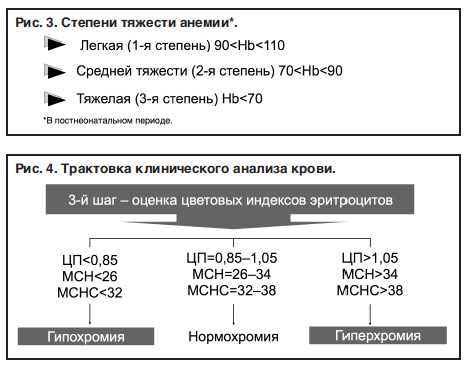
В зависимости от насыщенности эритроцитов Hb выделяют их нормохромию, гипо- и гиперхромию
(рис. 4). При этом указание на гипохромию эритроцитов свидетельствует о преимущественном нарушении процессов образования Hb, в то время как при гиперхромии более значимо нарушен непосредственно эритропоэз. В целом анализ адекватности насыщения эритроцитов Hb является очень важным этапом расшифровки показателей «красной крови», так как позволяет определить направление диагностического поиска. Так, при гипохромной анемии дифференциальный диагноз проводят между железодефицитной анемией, причинами сидеробластной анемии и талассемией. В свою очередь при гиперхромной анемии необходимо исключить витаминодефицитные состояния и т.д.
Для адекватной оценки насыщения эритроцитов Hb целесообразно анализировать все ранее рассмотренные эритроцитарные индексы (ЦП, МСН и МСНС) одновременно c MCV, а не ограничиваться трактовкой одного из них. Следует обратить особое внимание на то, что значение МСНС зависит не только от содержания Hb, но и во многом определяется объемом эритроцитов. Так, в случаях, когда низкий уровень Hb сочетается с микроцитозом эритроцитов, значения МСНС могут быть в пределах нормативных. И, наоборот, даже при нормальном уровне Hb значительный макроцитоз эритроцитов может привести к снижению значений МСНС. Все это объясняется тем, что при вычислении данного индекса объем эритроцита, независимо от его абсолютных значений, принимается за 100%, а непосредственно МСНС характеризует ту часть объема (в процентах от общего объема эритроцита), которую занимает Hb. Поэтому один и тот же уровень Hb может быть по-разному оценен в МСНС, так как зависит от объема эритроцитов. Таким образом, анализируя ЦП, МСН, МСНС, целесообразно обращать внимание и на значение других эритроцитарных индексов, в первую очередь MCV, который имеет возрастные особенности, что необходимо учитывать в первую очередь у детей первого полугодия жизни (см. таблицу). Микроцитоз эритроцитов встречается при железодефицитной анемии, талассемиях, наследственных гемолитических анемиях и др. При выявлении макроцитарной анемии необходимо проводить дифференциальный диагноз между витаминодефицитными и апластическими анемиями, дизэритропоэзом и миелодиспластическим синдромом.
В нормальных условиях значения RDW не превышают 14%. При увеличении уровня RDW>14% констатируют анизоцитоз эритроцитов.
Третий шаг. Очень важным этапом в расшифровке показателей «красной крови» является оценка уровня ретикулоцитов – предшественников зрелых эритроцитов. В нормальных условиях уровень циркулирующих ретикулоцитов не превышает 2–3%. Следует отметить, что у новорожденных детей, особенно при патологических родах и с неблагоприятным течением адаптационного периода, может быть транзиторный ретикулоцитоз как реакция организма на перинатальную гипоксию. Когда выявляется анемия с ретикулоцитозом (гиперрегенераторная анемия), необходимо исключать гемолиз и кровотечение. В редких случаях гемолиз может протекать без ретикулоцитоза. Речь идет о тех патологических состояниях, когда происходит разрушение предшественников эритроцитов непосредственно в костном мозге – парвовирус В19-ассоциированная транзиторная аплазия костного мозга у иммунодефицитных пациентов, а также редкие случаи иммунного гемолиза. Существенное снижение уровня ретикулоцитов (менее 0,4%) встречается при витаминодефицитных и апластических анемиях.
Следует отметить, что если анемия характеризуется значительным снижением количества эритроцитов, то обычного подсчета уровня ретикулоцитов оказывается недостаточно. В этих случаях необходимо вычислять нормализованное количество ретикулоцитов (НКР):
НКР = ретикулоциты (%)×(Ht пациента/Ht возрастной нормы).
В нормальных условиях НКР=1,5–3,0. Снижение значений НКР ниже 1,5 свидетельствует о гипорегенерации костного мозга, повышение более 3 – о гиперрегенерации.
Выявление отклонений от нормативных уровней одного из индексов «красной крови» требует обязательного уточнения значений всех остальных показателей гемограммы. Учитывая, что наиболее частыми изменениями показателей эритроидного ростка является анемия, рассмотрим рекомендуемый диагностический алгоритм на примере ее расшифровки. Так, при одновременном выявлении анемии и лейкопении или анемии и тромбоцитопении, а тем более трехростковой цитопении, необходимо как можно быстрее привлечь гематолога к курации данного пациента.
Если анемия характеризуется гипохромией эритроцитов и нормальным уровнем ретикулоцитов, то проводят дифференциальный диагноз между железодефицитным состоянием и сидеробластозом. При этом для железодефицитной анемии характерен микроцитоз эритроцитов, который значительно реже встречается при сидеробластных анемиях. Таким образом, дефицит железа в качестве причины развития анемии можно рассматривать в тех случаях, когда анемия характеризуется как гипохромная, норморегенераторная, микроцитарная [1, 4, 6, 11]. Следует отметить, что из-за выраженного микроцитоза такой показатель насыщенности эритроцитов Hb, как МСНС, может иметь нормативные значения. В то же время, поскольку на уровень ЦП и МСН объем эритроцитов не влияет, их значения при железодефицитной анемии всегда снижены. Конечно, в идеале железодефицитное состояние требует подтверждения (снижение значений сывороточного железа, ферритина и насыщения трансферрина), однако на практике, особенно в амбулаторных условиях, это выполняется редко. В связи с этим при выявлении гипохромной, норморегенераторной, микроцитарной анемии, как правило, ее расценивают как железодефицитную и начинают терапию ферропрепаратами.
В подавляющем большинстве случаев для лечения железодефицитной анемии используют пероральные лекарственные средства [1, 4, 6, 11–17]. При этом суточную дозу препарата рассчитывают индивидуально в соответствии с существующими рекомендациями: 5 мг элементарного железа на 1 кг массы тела. В последнее десятилетие предпочтение отдается препаратам, содержащим железо в виде гидроксид полимальтозного комплекса (Мальтофер® и др.). Входящий в состав препарата
Мальтофер® комплекс чрезвычайно стабилен и не выделяет свободных ионов в желудочно-кишечном тракте.
В отличие от препаратов, содержащих простые соли железа, Мальтофер® не обладает прооксидантным эффектом. Структура входящего в Мальтофер® комплекса сходна со структурой ферритина – естественного соединения железа. Благодаря этому железо из кишечника всасывается путем активной абсорбции, а ее степень определяется тяжестью железодефицита. Результаты многочисленных исследований свидетельствуют, что Мальтофер® является эффективным и безопасным лекарственным средством, имеющим две педиатрические формы выпуска в виде раствора для капель (1 капля содержит 2,5 мг элементарного железа) и в виде сиропа
(1 мл содержит 10 мг элементарного железа) [17]. При правильно установленном диагнозе, адекватном выборе препаратов железа и корректно подобранной дозе в клиническом анализе крови на 10–14-й день терапии отмечается увеличение ретикулоцитов, а к концу 3–4-й недели лечения – прирост Hb. Нормализация уровня Hb достигается через 4–6 нед от начала терапии, при этом сроки зависят от тяжести железодефицита. В тех же случаях, когда на фоне адекватно проводимой терапии нет позитивных сдвигов гемограммы в декретируемые сроки, следует усомниться в корректности диагноза. Учитывая, что гипохромия эритроцитов встречается не только при железодефицитной анемии, но и сидеробластозе, талассемиях и дизэритропоэзе, необходимо исключить указанные патологические состояния (рис. 5).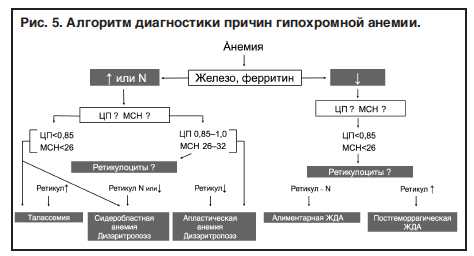
Сидеробластная анемия нередко является причиной диагностических трудностей, так как зачастую ее ошибочно трактуют как железодефицитную. Однако при сидеробластной анемии уровень железа в организме не снижен, а наоборот, нормальный или даже повышен, что на последующих этапах развития заболевания становится причиной развития гемосидероза. Причиной сидеробластной анемии является нарушение метаболизма железа в эритроидных клетках в результате наследственного дефекта или развившегося из-за разных приобретенных заболеваний и патологических состояний (инфекции, хронические воспалительные процессы, системные заболевания органов кроветворения, интоксикация медикаментами или солями свинца и др.). Из-за нарушения процессов включения железа в структуру Hb происходит избыточное его накопление в организме. Следовательно, если на первоначальном этапе выявления гипохромной анемии исследование ферростатуса проведено не было и отсутствует эффект от терапии, обязательно должны быть исследованы сывороточное железо, ферритин и насыщение трансферрина (см. рис. 5).
Гипохромная анемия с нормальным или повышенным уровнем сывороточного железа, ферритина и насыщения трансферрина характерна также и для талассемий. Кроме этого, талассемии характеризуются микроцитозом, а при клинически манифестных формах мишеневидностью и умеренным ретикулоцитозом. Талассемии – группа наследственных заболеваний, обусловленных нарушением синтеза a- или b-цепей Hb. Установлено, что талассемия имеет четкую этническую связь.
b-Талассемия чаще всего встречается у выходцев из Средиземноморья, Среднего Востока и Индии, а a-талассемия – у выходцев из Африки и Юго-Восточной Азии
[1, 2, 4]. Таким образом, выявление гипохромной микроцитарной анемии у ребенка из семьи азербайджанцев, евреев, таджиков и других, наследственность которых отягощена анемическим синдромом, гепатоспленомегалией, холелитиазом в молодом возрасте, определяет необходимость проведения исследования ферростатуса и осмотической резистентности эритроцитов. При этом нормальный или повышенный уровень сывороточного железа, ферритина и насыщения трансферрина, а также увеличение осмотической резистентности эритроцитов являются основанием для консультации гематолога и проведения специального обследования (электрофорез Hb, молекулярно-генетическое исследование).
Дизэритропоэтическая анемия развивается из-за неэффективного эритропоэза, при котором активность костного мозга повышена, но выход созревших эритроцитов в периферическую кровь снижен из-за усиленного их разрушения непосредственно в костном мозге. Для дизэритропоэтической анемии характерна нормо- или гипорегенерация, нормо- или гипохромия, повышение уровня сывороточного железа, ферритина и насыщения трансферрина (см. рис. 5). Накопление железа в организме при дизэритропоэзе приводит к развитию гемохроматоза в дальнейшем [1–4].
При выявлении анемии с высоким уровнем насыщения эритроцитов Hb (гиперхромные анемии) в первую очередь необходимо исключить дефицит фолиевой кислоты и витамина В12. Для витаминодефицитных анемий, помимо гиперхромии, характерны макроцитоз эритроцитов, а также нормо- или гипорегенерация.
В тех случаях, когда отсутствуют типичные анамнестические данные (для дефицита фолиевой кислоты – это вскармливание исключительно козьим молоком, терапия ко-тримоксазолом, вальпроатами, карбомезепином; для дефицита витамина В12 – патология желудочно-кишечного тракта), показано определение содержания данных витаминов в организме [1, 2, 4].
Остро развившаяся тяжелая гиперрегенераторная анемия требует исключения гемолиза и кровотечения. При иктеричности и повышении непрямого билирубина необходимы консультация гематолога и проведение специальных обследований (проба Кумбса, исследование аутоэритроцитарных антител, активности глюкозо-6-фосфатдегидрогеназы, пируваткиназы и др.), так как при этом очень высока вероятность гемолитической анемии [1, 4].
Таким образом, корректная трактовка показателей «красной крови», наряду с детализаций анамнестических данных и оценкой клинических особенностей, позволяют верифицировать заболевание или определить круг наиболее вероятных его причин уже на самых ранних этапах обращения за медицинской помощью. Аналогичные подходы должны использоваться и при расшифровке других показателей гемограммы («белая кровь», гемостаз).
Список исп. литературыСкрыть список
1. Руководство по гематологии. В 2 т. Под ред. А.А.Воробьева. М.: Медицина, 1985.
2. Oski FA. Hematology of infant and childhood, 4th ed Philadelphia: Saunders Company, 1992.
3. Вейн А. Болезни крови. В кн.: Педиатрия. Под ред. Д.Грефа. Пер. с англ. М.: Практика, 1997.
4. Румянцев А.Г., Токарев Ю.Н. Анемии у детей: диагностика и лечение. Практическое пособие для врачей. М.: МАКС Пресс, 2000.
5. Бисярина В.П., Казакова Л.М. Железодефицитные анемии у детей раннего возраста. М.: Медицина, 1976.
6. Коровина Н.А., Заплатников А.Л., Захарова И.Н. Железодефицитные анемии у детей. М.: Посад, 1998.
7. Папаян А.В., Жукова Л.Ю. Анемии у детей. СПб.: Питер, 2001.
8. Воробьев П.А. Анемический синдром в клинической практике. М.: Ньюдиамед, 2000.
9. Диагностика и лечение железодефицитной анемии у детей. Пособие для врачей. Под ред. А.Г.Румянцева, Н.А.Коровиной. М., 2004.
10. Торубарова Н.А., Кошель И.В., Яцык Г.В. Кроветворение плода и новорожденного. М.: Медицина, 1993.
11. Захарова И.Н., Заплатников А.Л. Железодефицитные состояния у детей и их коррекция. Клиническая диетология детского возраста. Руководство для врачей. Под ред. Т.Э.Боровик, К.С.Ладодо. М.: Мед. информ. агентство, 2008; с. 48–76.
12. Захарова И.Н., Заплатников А.Л., Малова Н.Е. Выбор препаратов железа для ферротерапии железодефицитной анемии у детей. РМЖ. 2003; 11; 1 (173): 38–41.
13. Казюкова Т.В., Самсыгина Г.А., Калашникова Г.В. и др. Новые возможности ферротерапии железодефицитной анемии. Клин. фармакология и терапия. 2000; 2 (9): 88–91.
14. Казюкова Т.В., Самсыгина Г.А., Левина А.Л. Проблемы терапии железодефицитной анемии у детей. Педиатрия. 2002; 6: 4–10.
15. Jacobs P, Wood L, Bird AR. Better tolerance of iron polymaltose complex compared with ferrous sulphate in the treatment of anaemia. Hematology 2000; 5: 77–83.
16. Jacobs PL. Wormald. The biovailability of an iron polymaltose complex for treatment of iron polimaltose complex for treatment of iron deficiency. J Med 1979; 10 (4): 279–85.
17. Соболева М.К. Железодефицитная анемия у детей и кормящих матерей и ее лечение и профилактика Мальтофером и Мальтофером-Фол. Педиатрия. 2001; 6: 27–32.
con-med.ru
Биохимические показатели | Единицы измерения | Нормы у детей | Нормы у взрослых |
Белок | г/л | Новорожд.- 46-68 Дети до 1 года -50-73 | 65-85 |
Билирубин общий | мкмоль/л | По Шабалову в пуповинной крови до 51 3-4 день доношен.- до 256; недоношенные до 171 почасовой прирост — менее 6,8 | 1,7-20,5 |
Билирубин прямой | мкмоль/л | По Шабалову до 10 % от общего при ГБН | 0-5 |
Глюкоза | ммоль/л | Новорожд. доношен.- 2,2-3,3 До 1 месяца — 2,8-4,4 макс до 6,5 Дети до 1 года — 3,3-5,5 | 3,3-5,5 |
Калий | ммоль/л | Новорожд.- 3,6-6,1 Дети до 1 года — 3,5-5,8 | 3,5-5,1 |
Натрий | ммоль/л | Новорожд. — 132-147 Дети до 1 года 130-143 | 135-145 |
Кальций общий | ммоль/л | Новорожд. — 1.75-2,73 Дети — 2,0-2,6 | 2,0-2,6 |
Кальций ионизированный | ммоль/л | Составляет около 50% от общего | 1,0-1,23 |
Фосфор | ммоль/л | Новорожд.-1,6-3,0 Дети до 1 года- 1,45-2,26 | 0,86-1,62 |
Магний | ммоль/л | Новорожд.-0,7-1,0 Дети до 1 года-0,8-1,0 | 0,8-1,0 |
Хлориды | ммоль/л | Новорожд-95-110 Дети до 1 года-93-112 | 95-110 |
Железо | мкмоль/л | Новорожд. 17,8-34 | Ж-8,8-27 |
Дети-8,9-21,4 | М-9,5-30 | ||
Общая железосвязывающая cпособность (ОЖСС) | мкмоль/л | До 2-х месяцев-27-61 | Ж-49-89 |
Дети до 1 года — 52-78 | М-52-77 | ||
Коэффициент насыщения Fe 2++ | % | 25-40% | 20-55% |
Аланинаминотрансфераза (АЛАТ) | ЕД/л | 6 суток-6 мес. до 60 7-12 мес. до 57 | до 42 |
Аспарагинаминотрансфераза (АСАТ) | ЕД/л | 6 суток-6 мес. до 84 7-12 мес. до 89 | до 37 |
Гаммаглутаминтрансфераза (ГГТ) | ЕД/л | 6 суток-6 мес- до 204 7-12 мес- до 34 | до 47 |
Щелочная фосфатаза (ЩФ) | ЕД/л | 6 суток-6 мес. — до 1076 7-12 месяцев — до 1107 | До 306 |
Лактатдегидрогеназа (ЛДГ) | ЕД/л | 6 суток-6 мес. — до 975 7-12 месяцев — до 1100 | До 450 |
Альфа-амилаза | ЕД/л | В сыворотке — до 220 В моче-до 1000 | до 220 до 1000 |
Холестерин общий | ммоль/л | Новорожд. — 1,3-3,5 Дети до 1 года — 1,8-4,5 | 3,6-6,0 подозрительные >5,2 |
Триглицериды | ммоль/л | Дети 0,4-1,29 | 0,57-2,2 подозрительные > 1,7 |
Бета-липопротеиды | Ед. | До 50 ед. | 35-55 ед. |
Мочевина | ммоль/л | Новорожд. — до 7,0 До 6 месяцев — до 7,2 | 1,7-8,1 |
Креатинин | мкмоль/л | Новорожд.недонош. -до 115 До 1 недели — до 88 2-4 недели — до 44 дети до 1 года до 62 | М. -53-97 Ж.- 44-80 |
Тимоловая проба | ед | 0-5 единиц | 0-6 единиц, подозрительные>5 |
studfiles.net
Гемограмма норма у детей — Лечение гипертонии
Нормальное состояние: давление 120 на 80
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день…
Читать далее »
Все знают о том, что давление 120 на 80 является нормой для человека. Но так ли это на самом деле? Медики не дают однозначного ответа на данный вопрос. При определении нормы АД учитываются возрастные и личностные особенности людей. В случае наблюдения других показателей кровяного давления при хорошем общем состоянии, это не является основанием для беспокойства. Рекомендуется только периодически измерять АД, пульс и температуру тела.
Описание
Артериальное давление обозначает натиск крови на сосуды. Медик должен учитывать, что присущи свои нормы в зависимости от его возраста. Давление 120 на 80 пульс 80 выступает нормой для людей от шестнадцати до сорока лет, для стариков и детей наилучшими будут иные показатели. Всегда учитывают особенности каждого организма, что влияют на работу сердечной и сосудистой систем.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
От чего зависит изменение цифр АД?
На кровяное давление влияет скорость и сила сокращений сердца, а также объем крови, что оно прокачивает за одну минуту, свойства самой крови и сопротивление стенок сосудов. Считается, что давление 120 на 80 – нормальное. Но на самом деле на цифры АД влияют следующие факторы:
- Способность мышцы сердца сокращаться, обеспечивая выброс крови в сосуды;
- Состояние и свойства крови;
- Эластичность сосудов;
- Нарушение размеров сосудов из-за эмоционального напряжения или гормонального дисбаланса.
Совершенно ли давление 120/80 мм. рт. ст.?
Цифры АД подчиняются многим факторам, что меняются с возрастом человека. Также важно учитывать пол человека, а также личностные особенности организма. В современное время в медицине нормой принято считать давление 115 на 75 или близкие к нему показатели для всех людей. Этот показатель выступает признаком, что говорит о состоянии организма человека, изменения которого могут свидетельствовать о развитии различных заболеваний. Поэтому так важно уметь измерять свое кровяное давление и знать, какая норма у него должна быть.
Постоянное 120 на 80 давление — это нормально, но не всегда можно наблюдать такие показатели при нормальном здоровье. Эти параметры могут изменяться под влияние разных ситуаций. Сюда относят физические нагрузки, стрессы, состояние покоя или сна. Так, в детском возрасте наблюдаются низкие показатели кровяного давления, с возрастом оно повышается. Также нечасто присутствует давление 120 на 80 при беременности, в подростковом возрасте и во время гормональной перестройки организма. Но меняется оно незначительно, обычно показатели не сильно снижаются или поднимаются.
Методики повышения и понижения АД
Как было сказано выше, показатели кровяного давления могут меняться под воздействие многих факторов. В медицинской практике существуют методики, при помощи которых его можно нормализовать, если это причиняет дискомфорт. К ним относят:
- Отдых. Для увеличения показателей Ад врачи рекомендуют спать ночью по 8 часов, чтобы снизить показатели, необходимо расслабить тело и дыхание, приняв позу лежа.
- Физические нагрузки. При понижении давления рекомендуется выполнить физические упражнения, выйти на свежий воздух или совершить пешую прогулку можно при повышенном АД.
- Водные процедуры. В зависимости от показателей кровяного давления рекомендуется посещать сауну или принять контрастный душ.
- Диета. Для поднятия давления можно выпить кофе или сладкий черный чай. Чтобы опустить показатели, рекомендуется в рацион включить бобовые, орехи и чеснок.
- Эмоциональное состояние. Медики рекомендуют в любом случае избегать стрессов, депрессивных состояний, эмоциональных переутомлений.
Отклонения от нормы
К проявлению патологии относится АД, показатели которого выше 135/85 мм. рт. ст. Если показатели более, чем 145/90, то речь идет о развитии гипертонии. Аномально низкими показателями принято считать у взрослого человека 100/60 мм. рт. ст. Разница между цифрами верхнего и нижнего давления не должна быть больше 55 мм. и меньше 30 мм. В противном случае, это может свидетельствовать о развитии патологических процессов в организме.
Важно помнить о том, что кровяное давление и пульс напрямую не связаны между собой. Например, давление 120 на 80 пульс 100 может говорить только о тахикардии, но не о гипертонической болезни. Кроме этого, при снижении АД пульс нередко увеличивается вследствие стремления организма возместить нарушение кровотока, и наоборот.
Норма АД по возрастным категориям
В детском возрасте показатели АД ниже, чем людей взрослых. Около двенадцати лет его показатели близится к взрослым. Ниже описаны показатели давления по возрастам:
- Новорожденный ребенок — 90/45 мм. рт. ст.;
- Годовалый малыш – 105-65 мм. рт. ст.;
- Пятилетний ребенок – 110/60 мм. рт. ст.;
- В десять лет АД равняется 115/70 мм. рт. ст.;
- Больше десяти лет – 120/70 мм. рт. ст.;
- В 20-30 лет у женщин 110/80, а мужчин давление 120 на 80 пульс 90;
- В период 30-40 лет у женщин 120/75, а мужчин 125/80 мм. рт. ст.;
- В период от 40 до 50 лет у мужчин Ад 13080, у женщин 130/70;
- У людей от 50 до 60 лет независимо от пола кровяное давление составляет в норме 135/85 мм. рт. ст.;
- В 60-65 лет показатели АД не меняются в здоровом организме;
- После 65 лет артериальное давление в норме составляет 135/90 мм. рт. ст.
Причины изменения кровяного давления
АД повышается по таким причинам:
- Наличие в крови высокого уровня холестерина;
- Патология почек, позвоночника, сосудов и сердца;
- Стрессы и неврозы;
- Болезни эндокринной системы;
- Ожирение и малоподвижный образ жизни;
- ВСД;
- Беременность;
- Наличие пагубных привычек.
Пониженные показатели АД могут наблюдаться из-за таких причин:
- Наличие кровотечений;
- Обезвоживание;
- Заболевания сердца или щитовидной железы;
- Переутомление, нехватка витаминов;
- ВДС, гипогликемия.
Измерение кровяного давления
Перед тем как расшифровать давление 120 на 80, нужно правильно его зафиксировать. Для этого применяют тонометры, которые могут быть ручными, автоматическими и полуавтоматическими. Манжетой тонометра обматывается плечо левой руки, в нее закачивается воздух, который потом медленно выпускают. Для фиксации показателей применяют метод Короткова, что заключается в установлении шумов, что появляются в сосудах во время изменения давления. Верхнее давление при этом соответствует тому, что и в манжете, когда совпадает с моментом появления шума. С моментом окончания шума совпадает нижнее давление.
Рекомендации и правила диагностирования давления
Давление требуется измерять в положении сидя, человек должен находиться в расслабленном состоянии. Здесь необходимо учитывать, что некоторые люди имеют боязнь врачей, поэтому у них присутствует эмоциональное перенапряжение, которое провоцирует увеличение кровяного давления. Таким людям рекомендуется проводить процедуру в привычной для них обстановке, например, дома.
Перед процессом нельзя употреблять кофеин, алкогольные напитки и заниматься физической активностью. Плечо, куда фиксируется манжета, должно размещаться на уровне груди, поэтому руку размещают на стол. При фиксации давления нельзя делать никаких движений.
Людям с сердечно-сосудистыми патологиями проводят фиксирование артериального давления два раза в сутки для снижения риска появления критического его повышения.
Определение нормы артериального давления по возрастам
Многие состояния в организме, связанные с плохим самочувствием, определяются давлением, при его измерении важно понимать, какая существует норма артериального давления по возрастам.
Вопросы, связанные с нормальными показателями этого параметра волнуют ученых всего мира. Ведь именно от этого зависит тактика лечения больных с патологией сердца или сосудов — заболеваниями, которые стоят на первом месте по причине смертности во всем мире.
Нормы давления по Волынскому
Существует система расчета АД по формуле Волынского. Она применяется у людей с 17 летнего возраста. Согласно ей определение нормальных показателей зависит от возраста и веса человека.
Согласно этой формуле величина систолического давления (САД) в норме рассчитывается так: к числу 109 прибавляется цифра возраста, умноженная на 0,5 и результат, получаемый при умножении 0,1 на вес в килограммах.
Диастолическое давление (ДАД) получаем прибавлением цифры 63 к возрасту, умноженному на 0,1 и весу, помноженному на 0,15.
К примеру, если человеку 48 лет и вес его составляет 70 кг, то нормальное САД получается: 109 + (48 х 0,5) + (70 х 0,1) = 109 + 24 + 7 = 140 мм рт ст.; а нормальное ДАД 63 + (48 х 0,1) + (70 х 0,15) = 63 + 4,8 + 10,5 = 78,3 мм рт ст.
От 7 до 20 лет формула расчета выглядит так: 83 + (возраст х 1,7), для САД и 42 + (возраст х 1,6) для ДАД.
Нормальное АД согласно ВОЗ
Ниже приводится таблица, в которой указано определение нормы АД, согласно утвержденным стандартам ВОЗ:
Некоторые специалисты не могут согласиться с такими данными, поскольку всех людей невозможно подвести под один стандарт. К тому же с возрастом изменяется структура всего организма, в том числе и сосудов, а это не может не отражаться на изменении параметров АД.
Что такое нормальное давление для каждого человека?
У каждого человека существует понятие «рабочего» давления. Это такой показатель, при котором отмечается хорошее самочувствие и сохраняется высокая работоспособность. Для того чтобы определить индивидуальную норму, следует в течение определенного времени проводить измерения и записывать их. Такие же записи рекомендуется делать людям с гипертонией или гипотонией. Это позволит корректировать лечение и правильно определить причины, которые могут ухудшать состояние здоровья.
У спортсменов, например, оно может быть гораздо ниже возрастной нормы. Если сравнить двух женщин одного возраста и разного телосложения, то становится понятно, что для того, чтобы обеспечить питанием все органы и ткани при большем весе, необходима усиленная работа сердца, и АД у полного человека в норме будет более высоким.
Возрастные нормы артериального давления приводятся для среднестатистического человека, но слишком большое отклонение от этих показателей является поводом для обращения к врачу, даже при условии хорошего самочувствия и полного отсутствия жалоб.
Нормальным считается также такое давление, которое может незначительно изменять свои параметры в течение дня и при некоторых обстоятельствах. В период ночного отдыха оно снижается, а во время физической или эмоциональной нагрузки, поднимается. Реакция также происходит во время употребления кофе или крепкого чая, некоторых медикаментозных средств.
Величина давления у здорового человека даже после влияния этих факторов, быстро возвращается к своему изначальному значению. В случае развития патологических изменений любая причина может привести к резкому скачку АД и развитию инфаркта или инсульта.
Нормы у детей
У новорожденных давление может составлять около 80/50, но уже к 17 годам оно становится таким же, как у взрослого человека — 120/80 мм рт ст. В этом возрасте сердечно-сосудистая система становится полностью сформированной.
Детям также необходимо определять этот показатель. Лучше всего это делать перед сном или сразу после пробуждения. Во время подвижной игры цифры не могут быть показательными, поскольку давление будет выше обычного.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Норма у беременных
Во время беременности у женщины может подниматься АД, происходит это по причине увеличения количества крови в организме, поэтому с 3 по 6 месяц оно может увеличиваться в норме на 20−30 единиц. Далее оно несколько снижается, а после родов приходит в обычное состояние.
У маленького ребёнка сердце бьётся очень быстро, со скоростью не менее 140 ударов в минуту. С годами пульс урежается практически в два раза. Но в пожилом возрасте сердце снова начинает стучать быстрее. Поэтому чтобы определить, работает ли сердце правильно, необходимо знать возрастные нормы, причины, по которым с годами частота сердечных сокращений (ЧСС) изменяется.
- Почему пульс изменяется с возрастом
- Какой пульс считается нормальным
- Чтобы пульс был в норме
Почему пульс изменяется с возрастом
В спокойном состоянии желудочек за одну минуту должен выталкивать в аорту большой объём крови. У новорожденных сердце маленькое, весит всего 20-24 г и способно протолкнуть не более 2,5 мл крови. У взрослого сердце весит 200-300 г, за одно сокращение способно проталкивать 70 мл крови. Поэтому у детей оно должно биться чаще.
С увеличением сердечной массы пульс становится реже. Кроме того, у детей до 7 лет нервный центр, регулирующий работу сердца, только развивается, а это способствует усиленному сердцебиению.
Пока ребёнок растёт, развивается, ЧСС тоже изменяется. В норме:
| Возраст | Пульс (норма) |
| до 1 года | 100–140 |
| 10 лет | 85–95 |
| 20–60 лет | 60–80 |
| после 60 | 90–95 |
Если в детстве усиленное сердцебиение связано с ростом и развитием ребёнка, то в пожилом возрасте это происходит из-за необратимого физиологического процесса – старения. Поэтому после 60 лет нормальным считается ЧСС 90–95 ударов в минуту. Ведь из-за старения в организме происходят необратимые изменения в сердечной мышце, сосудистом русле:
- Снижается способность миокарда сокращаться из-за того, что клетки растягиваются.
- Сердце уже не может выбрасывать в аорту необходимый минимальный объём крови.
- Снижается количество функционирующих капилляров. Они растягиваются, становятся извилистыми, длина сосудистого русла изрядно увеличивается.
- Сосуды становятся менее эластичными, через них в клетки передаётся меньше необходимых веществ.
- Повышается чувствительность рецепторов к адреналину, незначительное его количество усиливает ЧСС и артериальное давление.
Недостаток кровообращения, вызванный всеми этими изменениями, компенсируется учащением пульса, а это приводит к ускорению изнашивания сердца. В пожилом возрасте желудочки растянуты, иногда мышечные клетки замещаются жировыми, что приводит к сердечным заболеваниям. Учащённое сердцебиение только усугубляет состояние здоровья.
Важно знать! Все болезни сердечно-сосудистой системы сильно помолодели. Если 20 лет тому назад инфаркт миокарда в 50 лет считался чем-то необычным, то сейчас 30-летние кардиологические пациенты с таким диагнозом уже никого не удивляют. Чтобы избежать болезней сердца, нужно следить за своим пульсом, при малейших отклонениях от нормы следует обратиться к врачу.
Какой пульс считается нормальным

У взрослого ЧСС в спокойном состоянии составляет 60–80 ударов в минуту. При физических нагрузках у нетренированного человека она возрастает до 100. Происходит это потому, что для обеспечения организма необходимыми веществами должен увеличиться минутный объём циркулирующей крови. У тренированного человека сердце способно протолкнуть за одно сокращение нужное количество крови в аорту, поэтому ЧСС не увеличивается.
Также сердцебиение усиливается из-за нервного напряжения. Когда человек волнуется, переживает, происходит возбуждение симпатической нервной системы, у него учащается дыхание, увеличивается ЧСС.
На работу сердца помимо нагрузок и стрессов влияет множество факторов:
- У женщин ЧСС может учащаться из-за гормональных изменений, связанных с менструальным циклом, беременностью.
- У мужчин после 40, при нарушениях выработки тестостерона происходят необратимые изменения в сердечной мышце.
- Лишний вес приводит к тому, что не только бицепсы, трицепсы становятся дряхлыми. Гладкая мускулатура сердца тоже замещается жировыми клетками.
- У подростков нормальной считается дыхательная аритмия, когда на вдохе пульс учащается, а на выдохе – замедляется.
- Увеличивается ЧСС при различных болезнях. Пульс учащается при повышенной температуре тела. Особенно негативно влияет на работу сердца патологии нервной и эндокринной систем.
- В душных помещениях, на высоте, где мало кислорода, его нехватка компенсируется увеличением ЧСС.
- Чрезмерное употребление кофеинсодержащих напитков, приём препаратов, стимулирующих сердечную активность.
- Токсины, соли тяжёлых металлов негативно влияют на работу сердца.
Хоть при нагрузках пульс до 100 ударов в минуту считается нормальным, но такая ЧСС неблагоприятно сказывается на сердце, приводит к развитию:
- гипертрофии желудочка;
- аритмии;
- кардиомиопатии;
- инфаркту миокарда;
- сердечной недостаточности.
ЧСС менее 60 ударов в минуту также негативно влияет на здоровье. Ведь в таком случае сердце не перегоняет необходимый объём крови, и все органы начинают страдать от нехватки питательных веществ и кислорода. А это приводит к самым разным болезням, начиная от нарушения функций эндокринных желёз и заканчивая энцефалопатией.
Чтобы прожить долго и не болеть, следует следить за собой, обращать внимание, если пульс отклоняется от нормы. А чтобы сердце билось с необходимой частотой, нужно следовать определённым правилам.
Чтобы пульс был в норме
Дабы сердце не износилось ранее положенного срока, чтобы работало ритмично и правильно, лет эдак до 100 минимум, не нужно ничего особенного. Достаточно следовать простым правилам:
- Гулять на свежем воздухе. Это и физическая нагрузка, и организм получает необходимое количество кислорода.
- Следить за своим весом. К ожирению приводит не только неправильное питание, масса тела увеличивается при болезнях эндокринной системы. Вес у взрослого, здорового человека изменяться может в пределах нескольких сотен грамм. Понижение веса также свидетельствует о различных патологиях.
- Делать зарядку. Физические нагрузки тренируют не только бицепсы, но и сердечную мышцу.
- Не курить, не злоупотреблять алкоголем.
- Кофе пить можно, но только в первой половине дня и в небольших количествах. Специальные, маленькие кофейные чашки придуманы не только для того, чтобы покрываться пылью в серванте.
Ну и самое главное правило:
Держите руку на пульсе, при отклонении ЧСС от нормы обращайтесь к врачу.
stenokardiya.lechenie-gipertoniya.ru
Гемограмма крови норма таблица у детей
Содержание статьи
Нормальное давление человека по годам и возрастам: таблица
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день…
Читать далее »
Нормальное давление взрослого человека составляет 120/80 мм. Первая цифра – систолическое АД, характеризует функциональность сердца. Второй показатель – почечное значение (диастолическое), определяет работу кровеносных сосудов.
Норма АД у взрослых людей зависит от возраста. В медицине используются усредненные значения, так как идеальное давление 120/80 встречается редко. Допустимо отклонение верхнего параметра до 139, а нижнего – до 89.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Отклонения считаются нормой, если пациент не чувствует ухудшения самочувствия. В других ситуациях – это патология. При АД 140/90 и выше говорят о гипертонической болезни, которая требует адекватного лечения.
С годами артериальное давление увеличивается. Те показатели, которые считались патологией в молодые годы, в пожилом возрасте абсолютно допустимы.
Норма АД у детей
Параметры кровяного «напора» различаются в зависимости от возраста человека. У новорожденного ребенка они значительно меньше, чем у детей, которые ходят в школу или детский сад.
По мере взросления человека увеличиваются показатели АД. Это обусловлено тем, что с годами развиваются кровеносные сосуды, возрастает их тонус, окончательно формируется сердечно-сосудистая система.
Таблица показывает нормальное кровяное давление у детей в зависимости от возрастной группы:
| Возраст | Минимальная норма | Предельная норма |
| До двух недель | 60/40 | 96/50 |
| 2-4 недели | 80/40 | 112/74 |
| От 2 месяцев до года | 90/50 | 113/75 |
| От года до полутора лет | 100/60 | 113/74 |
| От 3 до 5 лет | 100/60 | 117/77 |
| От 6 до 9 лет | 101/61 | 123/79 |
Если у детей наблюдается незначительное снижение от представленных данных, это говорит о медленном формировании сердечно-сосудистой системы. В большинстве случаев ребенок «перерастает», поэтому консервативная терапия не требуется. Достаточно проходить профилактическое обследование один раз в 12 месяцев.
При этом рекомендуется здоровый образ жизни, витаминизированное питание, прием дополнительных витаминов группы В, которые необходимы для нормального развития кровеносных сосудов и сердца.
При возрастании цифр на тонометре, отклоняющихся от допустимых пределов, не всегда говорят о патологии. Это может быть обусловлено чрезмерной физической активностью. Например, если дети профессионально занимаются спортом.
В ситуации, когда систолическое и диастолическое значение будет расти, необходимо снизить физические нагрузки. Возможно, от серьезных занятий спортом придется отказаться.
Пульс с годами становится реже. Если в тридцать лет показатель выше, то в пятьдесят частота сердечных сокращений замедляется. Это базируется на том, что с годами снижается тонус сосудов, сердце сокращается быстрее, чтобы обеспечить все внутренние органы и системы необходимыми веществами.
В таблице представлены нормы пульса в детском возрасте:
| Возраст | Минимальная норма | Предельная норма |
| До двух недель | 101 | 150 |
| 3-6 месяцев | 90 | 120 |
| 6-12 месяцев | 80 | 120 |
| 1-10 лет | 70 | 120 |
Патологическое отклонение от допустимой границы свидетельствует об эндокринных нарушениях, дефиците минеральных веществ в организме, сердечно-сосудистых заболеваниях.
Норма давления и пульса у подростков
Нормальное давление и пульс у взрослого человека и подростка практически не отличаются. В подростковом возрасте часто регистрируется повышение или уменьшение АД – это связано с гормональной перестройкой в организме вследствие пубертатного периода.
Норма давления подростков по возрастной группе:
| Возраст | Минимальная норма | Предельная норма |
| 10-12 лет | 111/71 | 125/81 |
| 13-15 лет | 111/71 | 135/85 |
| 15-17 лет | 111/71 | 131/91 |
Если в период полового созревание артериальное давление скачет – периодически снижается или повышается, необходимо пройти обследование. В частности, проверить состояние сердца и сосудов, эндокринной системы. При отсутствии патологий терапия не требуется, АД придет в норму самостоятельно с течением времени.
Норма пульса в подростковом возрасте:
| Возраст | Минимальное значение | Максимальное значение |
| 10-12 лет | 75 | 125 |
| 13-17 лет | 65 | 115 |
В подростковом возрасте наблюдается увеличение ЧСС. Это связано с тем, что сердца адаптируется к быстро развивающемуся и растущему организму.
Редким пульс может быть только у молодых спортсменов, так как сердечная система у них работает в режиме «энергосбережения».
Нормальное АД у взрослых людей
С годами в организме взрослого человека наблюдаются многочисленные изменения. И нормы артериального давления у взрослых и пульса изменяются. Наблюдается увеличение систолического параметра.
При этом диастолическое значение понижается – становится меньше допустимого в большинстве случаев, так как сосуды становятся менее прочными и эластичными.
Однако отклонение на 10 мм ртутного столба в соответствии с медицинской информацией, не является патологией.
Нормальное давление человека по годам и половой принадлежности:
| Возраст | Норма для мужчин | Норма для женщин |
| 18-25 лет | 127/78 | 120/75 |
| 30-39 лет | 128/80 | 126/80 |
| 40-49 лет | 134/82 | 137/84 |
| 50-59 лет | 141/84 | 144/85 |
| 60-69 лет | 145/81 | 158/84 |
| 70-79 лет | 146/81 | 157/83 |
| От 80 и старше | 145/78 | 150/79 |
Как показывает таблица у взрослых, артериальные показатели изменяются с годами. Однако следует помнить, что для каждого человека имеется своя цифра. Например, некоторые люди гипотоники, всю жизнь живут с низким давлением. Если его повысить, у них наблюдаются тревожные симптомы – ухудшается самочувствие, появляется слабость.
Иными словами, имеется такой термин, как рабочее давление. Оно предстает отклонением от представленных значений, но не считается патологией, если человек не жалуется на ухудшение своего состояния.
У женщин и мужчин границы отличаются. У представителей сильного пола в молодые годы АД несколько выше, но по исполнению пятидесяти лет снижаются, при этом для женщин, повышаются.
Глазное и внутричерепное давление с возрастом изменяются незначительно. Если выявлено сильное превышение от усредненных значений, то это свидетельствует о развитии серьезной патологии.
У взрослого человека пульс колеблется от 60 до 100 ударов в минуту.
Учащенное или замедленное биение пульса – высокая вероятность проблем с сердечно-сосудистой и эндокринной системой.
Какие заболевания приводят к понижению и повышению СД и ДД?
При хронически сниженном АД диагностируется гипотония или артериальная гипотензия. При повышении показателей говорят об артериальной гипертензии или гипертонической болезни. ГБ означает постоянно повышенный кровяной напор свыше нормы. Требуется соответствующее лечение.
Гипертензия предстает симптомом какого-либо другого заболевания. Если устранить источник, показатели придут в норму.
Гипотония свидетельствует о возможных заболеваниях: нарушение циркуляции крови в головном мозге, аневризма аорты, левожелудочковая недостаточность, ИБС, спазмы кровеносных сосудов, хронические неврозы.
При артериальной гипертензии подозревают остеохондроз шейного отдела, язву желудка, панкреатит, сердечную недостаточность, эндокринные нарушения, анемию, гепатит любого типа и др. патологии.
Какая норма пульсовой разницы?
Пульсовая разница определяется: систолическое значение минус диастолический показатель. В норме вариабельность составляет от 30 до 50 мм ртутного столба. Аномальное отклонение приводит к ухудшению самочувствия и развитию заболеваний.
Например, при давлении 160/90, пульсовая разница составляет 70 мм – это не нормально. Большой разрыв говорит о нарушении работы сердечно-сосудистой системы, требуется консервативное лечение. Когда артериальное давление поднимается свыше 140/90, ставят диагноз гипертония 1 степени.
Хронически высокий кровяной «напор», приводящий к большой разнице между СД и ДД, ухудшает состояние кровеносных сосудов, нарушается функциональность многих органов и систем, что ведет к осложнениям и преждевременному изнашиванию сердца.
Причины большой разницы:
- Нарушение крупных артерий.
- Блокада сердца.
- Эндокардит.
- Анемия.
- Увеличение внутричерепного давления.
- Тяжелая форма сердечной недостаточности.
На величину пульсового давления не влияет возраст человека, его половая принадлежность – нормы едины как для новорожденных детей, так и подростков, людей средней возрастной группы, пожилых пациентов.
Лучшее современное средство от гипертонии и высокого давления. 100% гарантия контроля давления и отличная профилактика!
ЗАДАТЬ ВОПРОС ДОКТОРУ
как к вам обращаться?:
Email (не публикуется)
Тема вопроса:
Вопрос:
Последние вопросы специалистам:
- Помогают ли капельницы при гипертонии?
- Если принимать элеутерококк, это понижает или повышает давление?
- Можно ли голоданием лечить гипертонию?
- Какое давление нужно сбивать у человека?
Норма иммуноглобулина у детей в зависимости от возраста
Для того чтобы читать иммунограмму ребенка необходимо знать что такое иммуноглобулин, норма у детей — таблица. На сегодняшний день это один из самых популярных методов диагностики. Он позволяет определиться с диагнозом при заболевании с размытой клинической картиной.
Иммуноглобулин норма у детей может колебаться в зависимости от возраста, степени инфицированности организма, стойкости иммунитета и многих других причин. Чтобы разобраться с этим, нужно понять, какую роль играет иммуноглобулин в организме ребенка.
Значение иммуноглобулина
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Иммуноглобулин (Ig) – это особые белковые соединения, отвечающие за выработку антител.
Защитный механизм заключается в следующих функциях:
- распознание антигена;
- формирование иммунного ответа;
- выработка иммунитета к повторному инфицированию;
- отторжение чужеродных тканей.
Выделяют следующие группы иммуноглобулинов: lgА, lgЕ, lgD, lgG, lgM.
Иммуноглобулин А отвечает за защиту слизистой оболочки дыхательной и мочеполовой системы. Большое количество IgА обнаружено в слюне, молозиве, слезах и секреции мочеполовых органах.
Повышение иммуноглобулина А отмечается при онкологических заболеваниях, аутоиммунных патологиях, заболеваниях пищеварительного тракта. Снижение IgА у ребенка может быть обосновано нарушением работы почек или анемией.
Основная задача Ig Е – формирование адекватной реакции на аллерген. Его выработка начинается уже при внутриутробном развитии плода. Повышенный уровень IgЕ характерен для сенной лихорадки, крапивницы, гельминтоза. Снижение этого показателя может свидетельствовать о возможном онкологическом новообразовании.
Ig G. Основная задача – выработка иммунного ответа при бактериальных и вирусных заболеваниях. Особое значение исследование IgG имеет при частых рецидивирующих заболеваниях ребенка. Повышенное значение характерно для хронических инфекций, вирусного поражения печени (гепатит), аутоиммунных заболеваний. Понижение Ig G отмечается при отравлениях, мышечной дистрофии, поражении лимфатической системы.
Иммуноглобулин М совместно с IgG отвечает за развитие иммунного ответа при бактериальном поражении. Но в отличие от IgG иммуноглобулин М формирует первичный ответ на инфекцию. Увеличение концентрации IgM отмечается при начальном скрытом этапе развития бактериальной инфекции, грибкового поражения, заболевания вирусной этиологии. Низкий уровень иммуноглобулина отмечается в восстановительный послеоперационный период.
Уровень иммуноглобулина у детей
Нормы количественного значения уровня Ig у детей в зависимости от возраста представлены в таблице.
| Возраст ребенка
| IgА | IgЕ | IgG | Ig М |
| До года
| менее 0,8 кЕ/л | 2 – 10 кЕ/л | 2,3-14,1 кЕ/л | 1,45 кЕл |
| 1 год – 5 лет
| 1 – 1,5 кЕ/л | 10-40 кЕ/л | 4,5-9,1 кЕ/л | 0,19 – 1,5 кЕ/л |
| 5 – 10 лет
| 0,2 – 3,75 кЕ/л | 40 – 60 кЕ/л | 5,7 – 14,7 кЕ/л | 0,3 – 2,1 кЕ/л |
| 10 – 15 лет
| 0,5 – 3,78 кЕ/л | 60 кЕ/л | 7,6-15,5 кЕ/л | 0,4 – 2,4 кЕ/л |
| Старше 15 лет
| 4,0 кЕ/л | до 100 кЕ/л | 8 – 16 кЕ/л | 0,5 – 3 кЕ/л |
Нередко возникают ситуации, когда полученные результаты исследования оказываются неточными.
Для того чтобы этого избежать, необходимо знать правила подготовки к сдаче анализов:
- Сдача крови проводится утром, натощак. Ужин накануне не должен быть позднее 18 часов вечера.
- Перед обследованием рекомендуется выдержать строгую диету. Из рациона исключается жареная и жирная пища, газированные напитки, приправы.
- Известно, что нормальный уровень иммуноглобулина искажается при сильной физической усталости и нервном стрессе. По этой причине не рекомендуется сдавать кровь после спортивной тренировки или сдачи экзаменов.
- Искажение результатов анализов возможно при временном снижении иммунитета после перенесенного ОРЗ и вирусной инфекции. Между полным выздоровлением и контролем иммунограммы должно быть не менее 15 дней.
Окончательный диагноз никогда не ставится на основании результатов проверки уровня иммуноглобулина. В случае получения подозрительного заключения клинического исследования назначается дополнительное обследование. В первую очередь это проверка на гельминты, которые могут давать завышенное значение Ig Е и М. При проверке общего и биохимического анализов крови выявляется наличие инфекции в организме (лейкоцитоз в ОАК) и работа внутренних органов (печень, почки).
Инструментальные методы диагностики (УЗИ) помогут обнаружить очаги воспаления. Большой процент искажения иммунограммы наблюдается при заболеваниях мочеполовой и пищеварительной систем.
Если при детальном обследовании не были обнаружены заболевания, характеризующиеся изменением уровня Ig, то следует уделить внимание повышению иммунитета ребенка. Для этого необходим здоровый образ жизни с длительным пребыванием на свежем воздухе, прием поливитаминных и иммуностимулирующих препаратов. В рацион должно быть включено большое количество овощей и фруктов, спирулины. Рекомендуется исключить продукты, считающиеся классическими аллергенами (мед, цитрусовые, яичный желток). Искажение IgE во многих случаях бывает вызвано скрытой пищевой аллергией.
Через месяц после начала такого лечения проводится повторная проверка иммунограммы. Если показатели не меняются, то проводится более детальная диагностика всего организма, включающая в себя магнитно-резонансную и компьютерную томографию.
Контроль уровня иммуноглобулинов нередко помогает поставить точный диагноз в ситуации, когда стандартные методы исследования не приносят должного результата.
davlenie.mygipertoniya.ru
общий анализ крови у детей
Нормальный общий анализ крови у детей свидетельствует об отсутствии изменений со стороны картины крови, что означает либо полное здоровье ребенка, либо наличие состояний которые не сопровождаются изменениями со стороны крови. Норма показателей анализа крови у детей зависит от таких факторов, как возраст и физиологические состояния исследования (например, прививки, прием перед сдачей анализа большого количества воды, а также переживание ребенка).
Показатели общего анализа крови ребенка имеет ряд отличий от нормальных значений показателей у взрослого. Это связано в первую очередь со спецификой развития органов кроветворения и системы крови во внутриутробном периоде развития. При рождении ребенка, в особенности в первые месяцы жизни, активное образование всех видов клеток крови происходит в структурах костного мозга всех костей малыша. Относительное количество массы крови по отношению к массе тела составляет: у новорожденных детей 14%, у грудничков 11%, ну а у взрослого 7%.
Довольно сильно общий анализ крови у детей отличается своей лейкоцитарной формулой, в которой отмечается 2 так называемых перекреста – повышение уровня нейтрофилов и лимфоцитов. Только после семилетнего возраста лейкоформула ребенка становится такой же как в анализе взрослых.
Ребенок рождается с повышенным уровнем как эритроцитов, так и гемоглобина, который также отличается и по своим физиологическим характеристикам. Детский — так называемый, — фетальный гемоглобин с течением времени замещается взрослым. И поэтому, уровень гемоглобина 225г/л в анализе крови новорожденного является нормальным. Для растущего детского организма фетальный гемоглобин довольно вреден, так как он медленно отдает кислород тканям, вследствие чего препятствует их развитию. В случае, если детский гемоглобин не заместился взрослым, то говорят о патологии — гемоглобинопатии.
Гематокрит в первые дни жизни ребенка достигает уровня в 45-65%. А более высокий цветовой показатель в анализе крови обусловлен усиленным насыщением эритроцитов гемоглобином, в целях преодоления гипоксических явлений после рождения. В анализе крови детей он достигает 1,2.
Регенераторные способности клеток крови ребенка в периоде новорожденности повышены. На этот факт указывают и высокие показатели ретикулоцитов крови до 28 ‰.
Уровень вязкости крови оказывает значительное влияние на скорость оседания эритроцитов (СОЭ). У новорожденного СОЭ составляет около 0-2 мм/час.
Норма анализа крови у ребенка может варьировать в зависимости от присутствия некоторых хронических заболеваний. Например, у детей с системной красной волчанкой будет повышен уровень лимфоцитов, а при врожденных пороках сердца – отмечаются более высокие уровни эритроцитов и гемоглобина. А такой показатель как гематокрит значительно зависит от количества выпитой ребенком жидкости. Перед проведением анализа ребенок выпил воды – вот уровень гематокрита и понизился. А в случае, если кровь сдается во время пищевой токсикоинфекции, сопровождающейся поносом, рвотой, повышенной температурой тела – гематокрит повышается, по причине потери части воды из крови.
Расшифровка анализа крови у детей нужно проводить индивидуально и одновременно соотносить их с симптомами заболевания. Если все показатели анализа крови у ребенка находятся в пределах нормы, но все же есть какие-либо жалобы, то анализ необходимо пересдать через несколько суток и дополнить его более узкими исследованиями, к примеру, на антитела при вирусной инфекции.
Если выявлены значительные сдвиги в анализе крови ребенка, это требует незамедлительного обращения к педиатру для выяснения причины. Необходимо помнить, что картина крови очень динамична и изменяется в среднем каждые 5-6 дней, а под влиянием заболевания или факторов среды – ёще быстрее, практически в считанные часы. Так что если заболевший ребенок сдал анализ крови неделю назад, а лечащий врач рекомендует повторно сдать анализ, лучше – сдайте. Так будет спокойнее вам и вашему малышу.
Вообще, каждая лаборатория имеет свои собственные нормы анализа крови, соответствующие каждому периоду жизни ребенка. По этой причине результаты, полученные в разных лабораториях, могут быть незначительно, но все же, различными.
Расшифровка анализа крови у детей может также отличатся в различных лабораториях, потому что каждая использует свою определенную аппаратуру в процессе исследования крови. К этим «индивидуальным» показателям относятся эритроцитарные, лейкоцитарные, а также тромбоцитарные индексы которые определяют на автоматических гематологических анализаторах.
По этим причинам к приведенным ниже нормам анализа крови у детей необходимо относиться очень аккуратно, надеюсь на понимание родителями того факта, что понятие нормы — весьма условно в данной ситуации.
Показатели Возраст новорожденные 1-3 года 4-6 лет 7-12 лет Гемоглобин, г/л 145-225 108-133 113-130 120-136 Гематокрит, % 45-65 33-42 34-40 Эритроциты, 1012/л 4,4-7,2 3,7-4,95 3,7-4,6 4,0-4,7 Цветовой показатель 1,2 0,75-0,96 0,81-0,99 0,8-0,94 Ретикулоциты, ‰ 28 1,8-6,0 2,3-7,0 1,6-6,6 Тромбоциты, 10% 268 218-317 220-317 227-313 Лейкоциты, 109/л 9-30 7,0-11,5 6,1-10,5 4,8-9,0 Сегментоядерные нейтрофилы, % 51-80 32-50 36-52 43-59 Палочкоядерные нейтрофилы, % 6-10 0-1 0-2 Эозинофилы, % 1-4 Базофилы, % 0-1 Лимфоциты, % 21 38-58 33-50 32-46 Моноциты, % 11 8
Общий анализ крови у детей позволяет врачу выявить обширный ряд заболеваний на ранних этапах их развития. По этой причине анализ всегда производят при всех профилактических осмотрах. А проведение повторного анализа крови у детей позволяет оценить эффективность проводимого лечения.
pathanatom.ru
Особенности органов кроветворения у детей. Становление гемопоэза в антенатальном и постнатальном периодах. Особенности гемограммы и коагулограммы новорожденного ребенка.
Становление гемопоэза в антенатальном и постнатальном периодах.
Процесс внутриутробного кроветворения включает 3 этапа:
1. Желточный этап (мезобластический, ангиобластический).Начинается с 3-й продолжается до 9-й недели. Гемопоэз происходит в сосудах желточного мешка (из стволовых клеток образуются примитивные первичные эритробласты (мегалобласты), содержащие HbP.
2. Печеночный(гепатолиенальный) этап. Начинается с 6-й недели и продолжается почти до рождения. Вначале в печени происходит как мегалобластический, так и нормобластический эритропоэз, а с 7-го месяца происходит только нормобластический эритропоэз. Наряду с этим происходит гранулоцито-, мегакариоцито-, моноцито- и лимфоцитопоэз. С 11-й недели по 7-й месяц в селезенке присходит эритроцито-, гранулоцито-, моноцито- и лимфоцитопоэз.
3. Костно-мозговой (медуллярный, миелоидный) этап.Начинается с конца 3-го месяца и продолжается в постнатальном онтогенезе. В костном мозге всех костей (начиная с ключицы) из стволовых клеток происходит эритропоэз по нормобластическому типу, гранулоцито-, моноцито-, мегакариоцитопоз и лимфопоэз. Роль органов лимфопоэза в этот период выполняют селезенка, тимус, лимфоузлы, небные миндалины и пейеровы бляшки.
В постнатальной жизни основным кроветворным органом становится костный мозг. В нем содержится основная масса стволовых кроветворных клеток и осуществляется образование всех клеток крови. Интенсивность гемопоэза в остальных органах после рождения быстро снижается.
Особенности гемопоэза у ребёнка.
Особенности эритропоэза у ребенка.
У новорожденного ребёнка преобладает HbF, он обладает большим сродством к кислороду и легко отдаёт его тканям. Начиная с первых недель постнатальной жизни происходит резкое увеличение синтезаHbА, тогда как образование HbF резко снижается (приблизительно на 3% в неделю). К полугодовалому возрасту содержаниеHbAв крови составляет 95-98% (то есть, как у взрослого), тогда как концентрацияHbFне превышает 3%.
Содержание эритроцитов и уровень гемоглобина в пуповинной крови как доношенных, так и недоношенных детей колеблется в очень широких пределах (эритроцитов от 3,0 до 7,4х 1012/л, а гемоглобина от 101 до 241 г/л).
У новорожденного ребенка число эритроцитов в периферической крови достигает 71012/л, а уровень гемоглобина – 220 г/л. Повышенное число эритроцитов у новорожденного объясняется тем, что плод в утробе матери и во время родов испытывает состояние гипоксии, вызывающей в его крови увеличение содержания эритропоэтинов. Однако после рождения у ребенка возникает гипероксия (так как устанавливается внешнее дыхание), что приводит к снижению интенсивности эритропоэза (за счёт снижения выработки эритропоэтина), хотя в первые дни он остается на достаточно высоком уровне. Через несколько часов после рождения число эритроцитов и уровень гемоглобина даже возрастают, главным образом за счет сгущения крови, но уже к концу первых суток количество эритроцитов начинает падать. В дальнейшем содержание эритроцитов уменьшается на 5-7-й, а гемоглобина – на 10-й день жизни ребенка после массового гемолиза эритроцитов, сопровождающегося так называемой транзиторной гипербилирубинемией новорожденных, проявляющейся у части детей «физиологической желтухой». Столь быстрое снижение числа эритроцитов у новорождённого ребенка объясняется очень коротким периодом жизни красных кровяных телец плода (с ними ребенок появляется на свет) – всего 10-14 дней – и очень высокой степенью их разрушения, в 5-7 раз превышающей интенсивность гибели эритроцитов у взрослого. Однако в эти сроки происходит и быстрое образование новых эритроцитов.
Число ретикулоцитов у доношенных новорожденных детей колеблется в широких пределах и составляет от 0,8 до 4%. Более того, в периферической крови могут встречаться единичные нормобласты. Однако к 10 дню жизни ребёнка содержание ретикулоцитов не превышает 2%. К этому сроку в периферической крови нормобласты исчезают.
К 3 месяцу жизни ребёнка уровень гемоглобина и количество эритроцитов снижаются, достигая 100-130 г/л и 3,0 — 4,51012/л соответственно. Столь низкие цифры числа эритроцитов и уровня гемоглобина у грудных детей представляют так называемую «физиологическую анемию» или «эритробластопению младенцев» и редко сопровождаются клиническими проявлениями гипоксии. Резкое уменьшение содержания эритроцитов отчасти связано с гемолизом фетальных эритроцитов, срок жизни которых приблизительно в 2 раза меньше, чем у взрослого человека. Кроме того, у грудного ребёнка по сравнению с взрослыми интенсивность эритропоэза значительно снижена, что связано с пониженным образованием в этот период основного фактора эритропоэза – эритропоэтина. В дальнейшем содержание эритроцитов и гемоглобина может слегка возрастать или падать, или оставаться на одном и том же уровне до трёхлетнего возраста. Несмотря на то, что к десяти годам число эритроцитов и уровень гемоглобина постепенно растёт, колебания как в ту, так и в другую сторону сохраняются вплоть до полового созревания. К этому моменту отмечаются половые различия в нормативах красной крови.
Особенно резкие индивидуальные вариации в количестве эритроцитов и уровне гемоглобина наблюдаются в возрастные периоды от 1 года до 2-х лет, от 5 до 7 и от 12 до 15-ти лет, что, по-видимому, связано со значительными вариациями в темпах роста детей.
Значительно отличаются эритроциты новорождённого по размеру и форме: с первых часов жизни и до 5-7-го дня у детей отмечается макроцитоз и пойкилоцитоз. В крови выявляется много молодых незрелых крупных форм эритроцитов. В течение первых часов жизни у ребенка наблюдается резкое повышение количества ретикулоцитов (ретикулоцитоз) до 4-6%, что в 4-6 раз превышает число этих форм у взрослого. Кроме того, у новорождённого можно обнаружить эритробласты и нормобласты. Всё это указывает на интенсивность эритропоэза в первые дни жизни ребенка.
Эритроциты плода и новорожденного ребёнка, по сравнению с эритроцитами взрослых, более чувствительны к оксидантам, что может приводить к нарушению структуры мембраны, гемолизу и сокращению сроков их жизни. Эти явления объясняются снижением в эритроцитах сульфгидрильных групп и уменьшением содержания антиоксидантных ферментов. Однако к концу 1 недели жизни ребёнка функция антиоксидантной системы усиливается, возрастает активность таких ферментов, как глютатионпероксидаза, глютатионкаталаза, супероксиддисмутаза, что защищает структуры мембраны эритроцитов ребёнка от окисления и возможности дальнейшего разрушения. К этому сроку у большинства новорожденных заканчивается физиологическая желтуха.
На эритропоэз плода и особенно развивающегося ребёнка оказывают влияние те же факторы, что и у взрослого человека. В частности, железов организме плода накапливается на всём протяжении его развития, но особенно интенсивно этот процесс осуществляется в третьем триместре беременности. Материнское железо, переходя через плаценту, связывается с трансферрином плода и транспортируется в основном в печень. У плода имеется положительный запас железа, что обусловлено совершенными механизмами плаценты, позволяющими обеспечивать будущего ребёнка достаточным количеством железа даже при наличии железодефицитной анемии у беременной. К таким механизмам относится более высокая способность фетального трансферрина насыщаться железом, а также замедленный расход ферритина в связи с низкой активностью ксантиноксидазы.
Следовательно, у плода имеется положительный баланс железа. Транспорт железа является активным процессом, идущим против градиента концентрации в пользу плода без обратной передачи в плаценту и к матери. К моменту рождения ребёнка общий запас железа в его организме составляет 75 мг/кг массы тела. Эта величина является константной как у доношенного, так и у недоношенного ребёнка.
У ребёнка в желудочно-кишечном тракте абсорбция железа осуществляется значительно интенсивнее, чем у взрослых. Так, у детей первых месяцев жизни, находящихся на грудном вскармливании, может всасываться до 57% потребляемого железа, в возрасте 4-5 месяцев – до 40-50%, а в 7-10 лет – до 8-18%. У взрослого человека в среднем в желудочно-кишечном тракте утилизируется от 1 до 2% железа, поступаемого с пищей.
Суточные нормы поступления железа, необходимого для развития эффективного эритропоэза, следующие: до 4-х месячного возраста — 0,5 мг, от 5 месяцев до года – 0,7 мг, от 1 года до 12 лет – 1,0 мг, от 13 до 16 лет – 1,8 мг для мальчиков и 2,4 мг для девочек.
Поскольку ребёнок растёт, и общее содержание гемоглобина у него резко возрастает, то для образования последнего требуется усиленное поступление железа с пищей. Особенно велика потребность в железе в подростковом и юношеском возрасте. При наступлении менструаций у девочек потребность в железе значительно увеличивается, и оно может быть компенсировано лишь полноценным питанием.
Начиная с 12 недели, у плода в очагах кроветворения можно обнаружить кобальт, что подчёркивает его важную роль в процессах кроветворения. В дальнейшем с 5-го месяца внутриутробного развития, когда появляется нормобластическое кроветворение, кобальт у плода выявляется в печени. В эритропоэзе участвует такжемарганец, медь, селени другие микроэлементы.
Важную роль в регуляции эритропоэза у плода и ребёнка играют витамин В12 и фолиевая кислота. У плода кобаламин поступает в печень через плаценту от матери будущего ребёнка. У доношенных детей запасы витамина В12составляют 20-25 мкг. Суточная потребность ребёнка в витамине В12составляет 0,1 мкг. В то же время в 100 мл молока матери содержится приблизительно около 0,11 мкг кобаламина. В сыворотке доношенного новорожденного ребёнка содержание кобаламина колеблется в очень больших пределах и в среднем составляет 590 нг/л. В дальнейшем концентрация витамина В12в крови снижается и достигает к шестинедельному возрасту нормы, характерной для взрослого человека (в среднем 440 нг/л). Суточная потребность в фолиевой кислоте у грудных детей колеблется от 20 до 50 мкг. Содержание фолата в грудном молоке матери составляет в среднем 24 мкг/литр. Следовательно, грудное кормление полностью обеспечивает ребёнка необходимым количеством не только витамина В12, но и фолиевой кислотой.
В антенатальном периоде эритропоэтинобразуется сначала в желточном мешке, а затем в печени. Его синтез в этом органе, как и у взрослого человека, регулируется напряжением кислорода в тканях и резко возрастает при гипоксии. Вместе с тем, в последнем триместре беременности образование эритропоэтина у плода переключается с печени на почки, которые к 40 дню после рождения ребёнка становятся основным органом синтеза эритропоэтина. Действие эритропоэтина у плода также осуществляется через рецепторы, которые находятся на гемопоэтических стволовых клетках эмбриона. Кроме того, рецепторы к эритропоэтину обнаружены в клетках плаценты, благодаря чему эритропоэтический фактор может быть перенесён от матери к плоду. Содержание эритропоэтина к моменту рождения как у доношенных, так и недоношенных детей значительно выше, чем у взрослых. В то же время у недоношенных детей его концентрация варьирует в широких пределах. В первые две недели после рождения ребёнка содержание эритропоэтина резко снижается (особенно у недоношенных) и даже к тридцатому дню жизни оказывается ниже, чем в среднем у взрослых. На втором месяце жизни ребёнка наблюдается существенное увеличение уровня эритропоэтина, и его концентрация приближается к цифрам, характерным для взрослых (5 – 35 МЕ/мл).
Особенности лейкопоэза у ребенка
Сразу после рождения ребенка число лейкоцитов очень велико и может достигать 20109/л и даже больше. Этот физиологический лейкоцитоз обусловлен тяжелейшим стрессом, который ощущает ребенок, переходя во время родов в новую среду обитания. На протяжении 1 дня число лейкоцитов может даже возрастать и достигать 30109/л, что связано со сгущением крови. Затем постепенно происходит уменьшение количества лейкоцитов (у части детей наблюдается их небольшой подъем между 4 и 9 днями). В грудном возрасте в разные месяцы уровень лейкоцитов колеблется в очень широких пределах – от 6 до 12109/ л. Нормы, характерные для взрослого человека, устанавливаются в возрасте 9-10 лет.
Лейкоцитарная формулановорожденного очень напоминает таковую у взрослых, хотя и отмечается явный сдвиг влево за счет преобладания, в основном, палочкоядерных нейтрофилов. Со 2-го дня число нейтрофилов начинает падать, а лимфоцитов – возрастать. На 5-7 день число нейтрофилов и лимфоцитов равняется 40-45% для каждой популяции. Это так называемый «первый перекрест» относительного содержания нейтрофилов и лимфоцитов. В дальнейшем число нейтрофилов продолжает уменьшаться, а число лимфоцитов повышаться более медленными темпами и к 3 –5-му месяцу лейкоцитарная формула представляет собой зеркальное отражение для взрослого человека. При этом число нейтрофилов достигает 25-30%, а лимфоцитов – 60–65%. Такое соотношение нейтрофилов и лимфоцитов с небольшими колебаниями сохраняется до 9-10-ти месячного возраста, после чего начинается планомерный подъем числа нейтрофилов и падения количества лейкоцитов, что приводит к появлению «второго перекреста» в возрасте 5-6 лет. После этого число лимфоцитов постепенно снижается, а количество нейтрофилов нарастает и к моменту полового созревания становится таким же, как у взрослого человека. Следует, однако, указать, что у детей одного и того же возраста, особенно в первые дни и месяцы жизни, отмечается чрезвычайный разброс в процентном содержании как нейтрофилов, так и лимфоцитов.
Что касается других клеток белой крови (эозинофилов, базофилов и моноцитов), то их относительное количество претерпевает на всем протяжении развития ребенка лишь незначительные колебания и мало отличается от показателей лейкоцитарной формулы взрослого человека
Примечание. В 5 дней и 5 лет содержание нейтрофилов и лимфоцитов в периферической крови примерно одинаково (45%). Чем младше ребенок, тем больше в периферической крови лимфоцитов. Соотношение лимфоцитов и нейтрофилов можно ориентировочно определить по формуле:
до 5 лет: нейтрофилы (%) = 45-2(5-п), лимфоциты(%) = 45+2(5-п), где п – число лет;
после 5 лет: нейтрофилы (%) = 45+2(п-5), лимфоциты (%) = 45-2(п-5)
Тромбоциты у ребенка
У новорождённого в первые часы жизни содержание кровяных пластинок не отличается от величин, характерных для детей более позднего возраста и для взрослых. В то же время у разных детей оно колеблется в очень широких пределах от 100109/л до 400109/л и в среднем равно около 200109/л. В первые часы после рождения количество тромбоцитов возрастает, что может быть связано со сгущением крови, а к концу суток снижается и достигает цифр, характерных для ребенка, только что появившегося на свет. К концу 2-х суток количество тромбоцитов вновь увеличивается, приближаясь к верхней границе нормы взрослого человека. Однако к 7-10 дню число кровяных пластинок резко падает и достигает 150-200109/л. Вполне возможно, что тромбоциты, как и эритроциты, подвергаются на первой неделе жизни массовому разрушению. У ребенка в возрасте 14 дней количество тромбоцитов соответствует приблизительно величине, характерной для новорождённого. В дальнейшем содержание тромбоцитов изменяется незначительно в ту или другую сторону, не отличаясь существенно от общепринятых норм для взрослых людей (150 — 400109/л).
Особенности гемостаза у детей
У всех здоровых доношенных новорожденных первых пяти дней жизни имеется сопряженное снижение уровня прокоагулянтов, основных физиологических антикоагулянтов и плазминогена (табл. 32). Подобное соотношение свидетельствует о сбалансированности между отдельными звеньями системы гемостаза, хотя и на более низком функциональном уровне, чем в последующие возрастные периоды жизни. Характерная для раннего периода адаптации транзиторная гипокоагуляция обусловлена преимущественной гипопродукцией факторовIXиX, связанной с К-гиповитаминозом, хотя и не исключён механизм их потребления в процессе свёртывания крови. Примечательно, что в первые минуты и дни жизни, несмотря на фоновый дефицит витамина К, в плазме здоровых детей существенно повышается содержание РФМК – продуктов усиленной ферментативной деятельности тромбина. В динамике этот показатель быстро и прогрессивно увеличивается (по сравнению с нормой в 4,2 раза), достигая максимума к 3 – 5 дням. В последующем количество этих промежуточных продуктов фибринообразования заметно снижается и к концу периода новорождённости становится практически нормальным.
У детей с хронической гипоксией, недоношенностью отмечается более позднее формирование равновесия участников гемостатических реакций (табл. 33). Эти дети уже до родов, в родах и сразу после рождения проявляют склонность к кровоточивости и данная тенденция увеличивается в первые дни жизни («геморрагическая болезнь новорождённых»). У некоторых из них геморрагический синдром сочетается с тромбозами из-за низкой активности фибринолиза и антикоагулянтов, развитием ДВС-синдрома.
Время свертывания по Ли-Уайту: 5-12 мин.
Длительность кровотечения: 1-2 мин.
Схема анализа гемограммы
Оценка эритрограммы: содержания гемоглобина, эритроцитов, величины цветного показателя (ц.п.), количества ретикулоцитов, морфологических особенностей эритроцитов.
Снижение гемоглобина и эритроцитов – анемия, повышение – эритроцитоз
Ц.п. = (Нв в г/л х 0,3) : 2 первые цифры эритроцитов
Пример: Нв – 120г/л, эритроциты – 3,6*10.12/л, ц.п.=(120 х 0,3):36 = 1,0
Норма: 0,8 – 1,1
Ниже 0,8 – гипохромия, выше1,1 – гиперхромия
Снижение ретикулоцитов – ретикулоцитопения – гипорегенерация
Повышение ретикулоцитов – ретикулоцитоз – гиперрегенерация
Анизоцитоз – большие разбросы колебания размеров эритроцитов, микроцитоз – преобладание эритроцитов размером менее 7 микрон, макроцитоз – преобладание эритроцитов размером более 8 микрон
Оценка лейкограммы: количества лейкоцитов, соотношения разных форм лейкоцитов
Снижение количества лейкоцитов – лейкопения, увеличение – лейкоцитоз.
Снижение количества эозинофилов – эозинопения, повышение – эозинофилия
Снижение количества нейтрофилов – нейтропения, повышение – нейтрофилия. Если в периферической крови увеличивается содержание молодых форм гранулоцитов, говорят о сдвиге лейкоцитарной формулы влево.
Снижение лимфоцитов – лимфопения, повышение – лимфоцитоз
Снижение моноцитов – моноцитопения, повышение – моноцитоз
Снижение тромбоцитов – тромбоцитопения, повышение – тромбоцитоз.
Пример оценки гемограммы.
Ребенку 5 день жизни.
Нв – 150 г/л, эритроциты – 51012/л, ретикулоциты – 0,5%, лейкоциты – 12109/л, эозинофилы – 1%, нейтрофилы палочкоядерные – 4%, нейтрофилы сегментоядерные – 41%, лимфоциты – 45%, моноциты – 9%, тромбоциты –109/л, СОЭ – 5 мм/ч
Оценка. Эритрограмма. Ц.п.=(150х0,3):50 = 0,9
Физиологический эритроцитоз новорожденного, ц.п., содержание ретикулоцитов в норме.
Лейкограмма. Физиологический лейкоцитоз новорожденного, соотношение нейтрофилов и лимфоцитов можно определить как «первый перекрест» в 5 дней Содержание эозинофилов, моноцитов в пределах нормы.
Содержание тромбоцитов, СОЭ в пределах нормы.
Заключение. Нормальная гемограмма здорового ребенка в 5 дней.
alexmed.info
