нормальные показатели и динамика по неделям
Пожаловаться
Обновлено
Содержание:
Чем опасна внематочная беременность?
Концентрация гормона
Лабораторное выявление концентрации ХГЧ
Нормальные концентрации ХГЧ
Дополнительные симптомы внематочной беременности
Видео
Точно установить факт беременности можно при помощи УЗИ (через 2,5–3 недели после оплодотворения, когда зародыш уже прикрепился) и анализа на ХГЧ. ХГЧ, или хорионический гонадотропин человека, – это особый гормон, который вырабатывается оплодотворенной яйцеклеткой. Его часто называют «гормон беременности», потому что он подает женскому организму сигнал готовиться к предстоящему вынашиванию ребенка. При наступлении беременности концентрация ХГЧ резко повышается. Домашние экспресс-тесты определяют наличие ХГЧ в моче, поэтому они могут сообщить о беременности не сразу, а примерно через неделю.
Уровень ХГЧ при внематочной беременности в среднем имеет значение выше 1500 мЕд/мл. Если уровень ХГЧ ниже этого показателя, то через 48 часов назначается анализ крови.
Чем опасна внематочная беременность?
Внематочная беременность означает, что зародыш прикрепился не к стенке матки, а к стенке фаллопиевой трубы. В таком случае после выхода из яичника яйцеклетка, вместо того чтобы пройти по трубе в матку, задерживается внутри трубы и прикрепляется там. Причиной этого часто бывают воспалительные заболевания, после которых структура труб нарушается, складки сглаживаются и трубы не могут нормально сокращаться. Также бывают случаи, хотя и реже (всего 2% от всех внематочных беременностей), когда яйцеклетка прикрепляется к яичнику, брюшине или рудиментарному рогу матки – во всех этих случаях нормальная беременность невозможна.
Внематочная беременность – крайне опасное состояние! Стенки фаллопиевых труб не предназначены для растяжения и при развитии эмбриона разрываются. При этом открывается сильное кровотечение, часто приводящее к смерти женщины. Эмбрион после разрыва стенки трубы гибнет, попадает в брюшную полость и разлагается, провоцируя инфицирование.
Критический момент может наступить уже на 4–6-й неделе.
Внематочную беременность невозможно сохранить. Чтобы устранить угрозу для жизни женщины, необходимо удалить яйцеклетку, закрепившуюся в трубе, пока это не привело к трагическим последствиям.
Нежелательные последствия внематочной беременности могут развиться и при удачном своевременном удалении эмбриона. После подобного оперативного вмешательства нарушается структура труб и ухудшается их работоспособность, из-за чего у женщин могут быть проблемы с последующей беременностью.
Нормальная беременность после внематочной возможна, но следует проконсультироваться с врачами и выполнять их рекомендации.
Развитие оплодотворенной яйцеклетки после прикрепления в трубах происходит так же, как при расположении в матке.
Яйцеклетка, закрепившаяся в маточной трубе, начинает делиться и расти, но при этом концентрация ХГЧ будет ниже и изменение концентрации по неделям будет иным, нежели при нормальной беременности.
Концентрация гормона
Уровень гонадотропина при неправильном прикреплении оплодотворенной яйцеклетки все-таки повышается, а патологию можно заподозрить именно по динамике изменения показателя.
При внематочной беременности вторая полоска теста будет бледной из-за малого количества гормона в моче. Диагноз «внематочная беременность» обычно ставится на 2–4-й неделе, а разрыв трубы происходит на 4–6-й неделе, поэтому медлить нельзя. Выявить точную концентрацию ХГЧ можно только в лаборатории. Обычно гинекологи назначают несколько анализов ХГЧ с перерывом в несколько дней, чтобы наблюдать динамику.
Лабораторное выявление концентрации ХГЧ
Если домашний тест, сделанный после задержки менструации, показал бледную вторую полоску – это повод насторожиться и обратиться к врачу. Проверить, где именно закрепилась яйцеклетка, можно при помощи УЗИ через 2,5–3 недели после оплодотворения. Косвенно можно сделать выводы по концентрации ХГЧ. В домашнем экспресс-тесте используется моча, но он может показать неверный результат, если женщина перед этим выпила много воды. В лабораторных условиях для точного определения делается анализ крови. В случае удачного прикрепления яйцеклетки в матке анализ покажет высокую концентрацию ХГЧ, при внематочной же беременности концентрация ХГЧ будет гораздо ниже. Перед анализом следует воздержаться от пищи не менее восьми часов, поэтому кровь лучше сдавать утром натощак. Помимо внематочной беременности, анализ динамики ХГЧ может рассказать и о других проблемах с беременностью.
Уровень ХГЧ при внематочной беременности превышает 1500 мЕд/мл, если динамика ХГЧ указывает на внематочную беременность, врач назначает УЗИ, чтобы поставить окончательный диагноз. Если эмбрион не обнаружен в матке, то исследуют фаллопиевы трубы, а в случае необходимости – яичники и другие области, где может имплантироваться яйцеклетка. При обнаружении внематочной беременности назначается операция.
Если эмбрион не обнаружен в матке, то исследуют фаллопиевы трубы, а в случае необходимости – яичники и другие области, где может имплантироваться яйцеклетка. При обнаружении внематочной беременности назначается операция.
Нормальные концентрации ХГЧ
В таблице показана динамика ХГЧ по неделям в случае нормальной беременности.
| Показатель (п.м. — от даты последней менструации | Минимум | Максимум |
|---|---|---|
| Небеременные женщина | 0 | 5,3 |
| Беременность 3-4 недели | 16 | 156 |
| Беременность 4-5 недель | 101 | 4870 |
| Беременность 5-6 недель | 1110 | 31500 |
| Беременность 6-7 недель | 2560 | 82300 |
| Беременность 7-8 недель | 23100 | |
| Беременность 8-9 недель | 27300 | 233000 |
| Беременность 9-13 недель | 20900 | 291000 |
| Беременность 13-18 недель | 6140 | 103000 |
| Беременность 18-23 недели | 4720 | 80100 |
| Беременность 23-41 недели | 2700 | 78100 |
Однако следует иметь в виду, что пониженные значения гормона беременности могут быть признаком и других патологий – замирания эмбриона, угрозы прерывания, плацентарной недостаточности, задержки развития.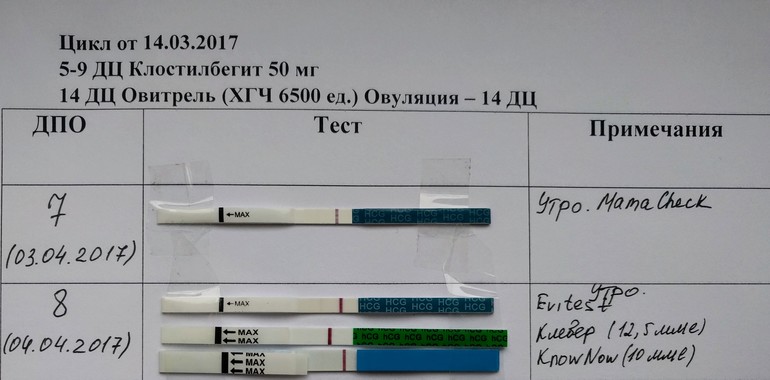
Чтобы правильно интерпретировать полученные значения и нормальные показатели таблицы, нужно иметь в виду следующее:
- Срок беременности в таблицах рассчитывается от момента зачатия, то есть с середины женского цикла, в отличие подсчета срока беременности и даты родов, где за начальную точку отсчета берут дату последней менструации. Если вы будете считать сроки беременности от последних критических дней, можете получить заниженные значения ХГЧ, которые будут неправильными.
- Конкретные показатели и границы допустимых интервалов могут отличаться в зависимости от лаборатории. При определении ХГЧ более важным является изменение динамики. Повторное исследование необходимо проводить в той же лаборатории, в которой делалось первое.
Дополнительные симптомы внематочной беременности
После получения положительного результата домашнего теста многие женщины не спешат посещать гинеколога.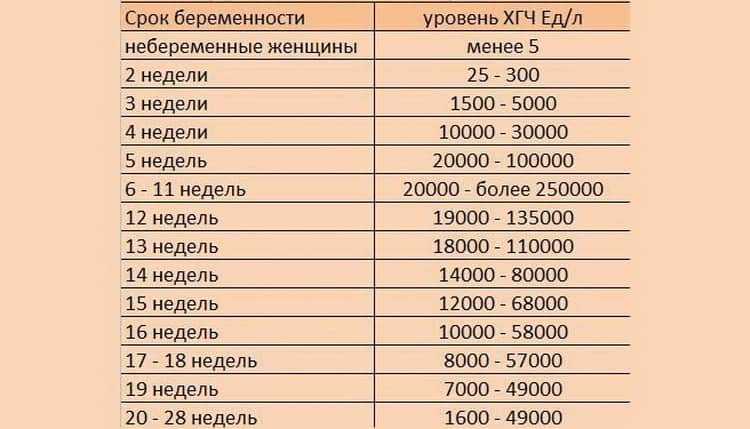 Однако если правильная имплантация эмбриона не подтверждается УЗИ, нельзя быть уверенной, что беременность протекает нормально. Если оплодотворенная яйцеклетка прикрепилась в фаллопиевых трубах, через некоторое время женщина почувствует патологические симптомы. Определить динамику роста ХГЧ будущая мама самостоятельно не может, поэтому нужно внимательно следить за собственным самочувствием и обращать внимание на настораживающие признаки:
Однако если правильная имплантация эмбриона не подтверждается УЗИ, нельзя быть уверенной, что беременность протекает нормально. Если оплодотворенная яйцеклетка прикрепилась в фаллопиевых трубах, через некоторое время женщина почувствует патологические симптомы. Определить динамику роста ХГЧ будущая мама самостоятельно не может, поэтому нужно внимательно следить за собственным самочувствием и обращать внимание на настораживающие признаки:
- В дни предполагаемой менструации происходит задержка, однако на белье появляются мажущие кровянистые выделения. При этом вторая диагностическая полоска на экспресс-тесте окрашена нечетко. Такой результат невозможно трактовать однозначно.
- Появление тянущих ощущений внизу живота (часто с одной стороны) при отсутствии менструации в срок и слабом проявлении второй полоски на тесте.
- Ухудшение общего самочувствия или нестандартные ощущения – потеря аппетита, сонливость, резкие перепады настроения. При внематочной беременности эти признаки появляются значительно раньше, чем при стандартном развитии эмбриона.

- Если проблема обнаружилась несвоевременно, развивающийся эмбрион будет растягивать стенки фаллопиевых труб, провоцируя воспаление, боль, повышение температуры тела и даже потерю сознания.
К сожалению, от внематочной беременности не застрахована ни одна женщина. Во многих случаях причины этого состояния остаются неясными. Однако внимательное отношение к своему здоровью (особенно если есть конкретные планы завести ребенка) и своевременное обращение к квалифицированному врачу поможет избежать трагических ситуаций.
Читайте также: признаки внематочной беременности
Видео
Фото: ©Depositphotos
* Представленная информация не может быть использована для самостоятельной постановки диагноза, определения лечения и не заменяет обращение к врачу!РубрикаАнализы крови при беременности
Почему появляются месячные при беременности
Норма СОЭ у женщин по возрастам и причины повышения
Новости СМИ2
Комментарии
‘ + ‘
‘ + tooltips[tooltip][0] + ‘
‘ + » + tooltips[tooltip][1] + » + ‘
‘ + ‘Узнавай и участвуй
Клубы на Бэби.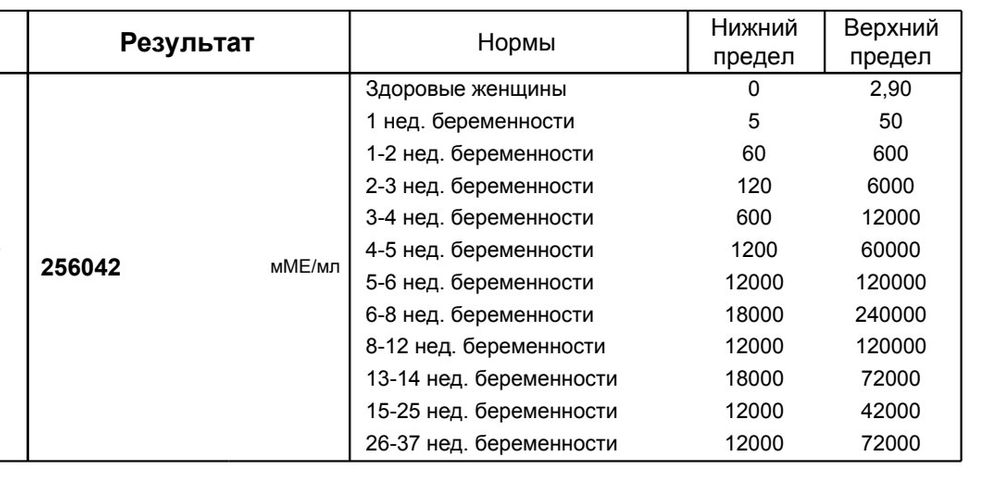 ру — это кладезь полезной информации
ру — это кладезь полезной информации
«Мужские» профессии: женщине сюда нельзя?Как часто вы ходите в кино с детьми?Новые законы – в помощь родителямКак сэкономить силы и время молодой мамеКак грамотно подружить ребёнка с ИнтернетомСаморазвитие в декрете не мифОсобенные дети в семье?Узнай, как справиться с чувством виныПобеди тревогу здесьКакая у тебя суперспособность?Узнай, далеко ли ты от депрессииУстала быть хорошей мамой?
Какой будет ХГЧ при внематочной беременности?
Статьи › ИНВИТРО › Анализ на ХГЧ как расшифровать беременность ИНВИТРО
Если уровень ХГЧ превышает 1500 мМЕ\мл, а плодное яйцо в полости матки не определяется, это может говорить о внематочной беременности. Если уровень ХГЧ ниже 1500мМЕ\мл, то целесообразно повторение анализа через 48 часов.
- Какой уровень ХГЧ на 3 неделе при внематочной беременности?
- Какой ХГЧ при маточной беременности?
- Как падает ХГЧ при внематочной?
- Как удваивается ХГЧ при внематочной?
- Как понять что у меня внематочная беременность?
- Можно ли увидеть внематочную беременность на 4 неделе?
- Как можно исключить внематочную беременность?
- Какой у вас был ХГЧ на 4 недели?
- Какой результат показывает тест на беременность при внематочной?
- Сколько должен быть ХГЧ на 2 неделе беременности?
- Какие боли при внематочной беременности?
- На каком сроке нужно делать УЗИ чтобы исключить внематочную беременность?
- Как отличить нормальную беременность от внематочной?
- Кто виноват при внематочной беременности?
- На каком сроке перестает расти ХГЧ при внематочной?
- На каком сроке внематочная беременность дает о себе знать?
- Как ведет себя ХГЧ при замершей беременности?
- Какой будет прогестерон при внематочной беременности?
- Какой у вас был ХГЧ на 2 неделе?
- Какой будет результат теста при внематочной беременности?
Какой уровень ХГЧ на 3 неделе при внематочной беременности?
Уровень ХГЧ по неделям
Неделя | Концентрация, мЕД/мл |
|---|---|
Со 2 до 3 | От 1500 до 5000 |
С 3 до 4 | От 10 до 30 тысяч |
С 4 до 5 | От 20 до 95 тысяч |
С 5 до 6 | От 50 до 100 тысяч |
Какой ХГЧ при маточной беременности?
Уровень ХГЧ при беременности Уровень ХГЧ менее 5 мМЕ/мл говорит об отсутствии беременности или о том, что анализ сдан слишком рано.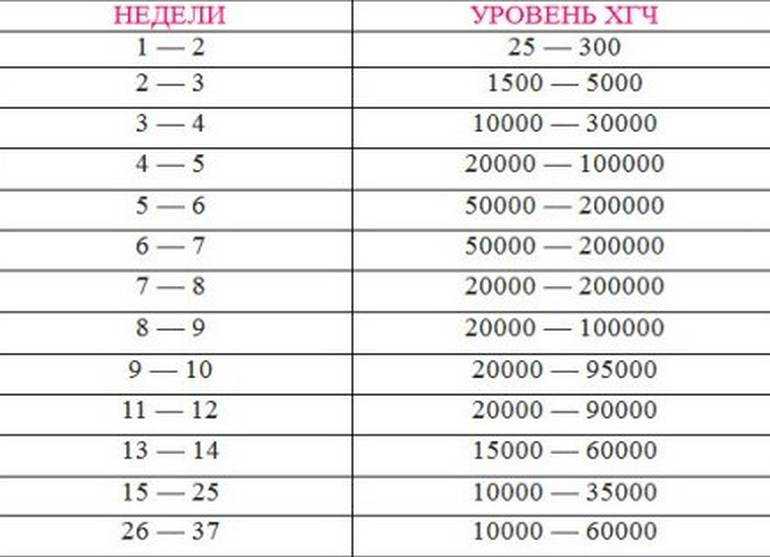 Уровень ХГЧ выше 25 мМЕ/мл — о наличии беременности. В среднем удвоение уровня ХГЧ происходит каждые 36-72 часа.
Уровень ХГЧ выше 25 мМЕ/мл — о наличии беременности. В среднем удвоение уровня ХГЧ происходит каждые 36-72 часа.
Как падает ХГЧ при внематочной?
Концентрация ХГЧ при внематочной беременности будет ниже цифр при естественной беременности, так как он будет медленнее накапливаться в организме по сравнению с маточной локализацией эмбриона.
Как удваивается ХГЧ при внематочной?
Во время нормально развивающейся беременности уровень бета-ХГЧ удваивается каждые 48 часов. В то время как при внематочной беременности уровень этого гормона не удваивается каждые 48 часов.
Как понять что у меня внематочная беременность?
Основные симптомы — боль и патологические выделения из половых путей. Боль обычно ноющая, беспокоит внизу живота, в пояснице. Выделения скудные мажущие. Они темно-коричневого или кровянисто-красного цвета.
Можно ли увидеть внематочную беременность на 4 неделе?
На каком сроке может проявляться внематочная беременность
Обычно, первые признаки появляются при увеличении размеров плодного яйца.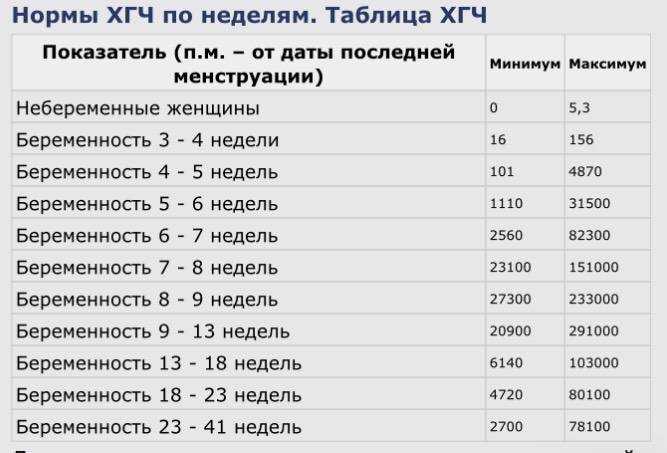 Поэтому, на каком сроке проявляется внематочная беременность можно установить при помощи УЗИ. Обычно плодное яйцо визуализируется на сроке 4,5-5 недель беременности.
Поэтому, на каком сроке проявляется внематочная беременность можно установить при помощи УЗИ. Обычно плодное яйцо визуализируется на сроке 4,5-5 недель беременности.
Как можно исключить внематочную беременность?
Самый полезный единственный тест для дифференцирования маточной беременности от внематочной ─ это ультразвуковое исследование в сочетании с анализом крови β-чХГ. Первоначальный диагностический тест у женщин с подозрением на эктопическую беременность ─ измерение в сыворотке уровня β-чХГ.
Какой у вас был ХГЧ на 4 недели?
Примерные нормы ХГЧ в зависимости от срока беременности представлены в таблице ниже, эти данные носят справочный характер.Таблица. Уровень ХГЧ при беременности в зависимости от срока
Недели от зачатия | Акушерские недели | Уровень ХГЧ, мМЕ/мл |
|---|---|---|
1-2 | 3-4 | 25-155 |
2-3 | 4-5 | 101-4870 |
3-4 | 5-6 | 1110-31500 |
4-5 | 6-7 | 2560-82300 |
Какой результат показывает тест на беременность при внематочной?
Обычный тест на беременность при внематочной беременности положительный, так как по механизму направлен на определение ХГЧ (хорионического гонадотропина — гормона, свидетельствующего о том, что беременность наступила). Тест может быть более слабым, чем при маточной беременности (т. е. тусклая вторая полоска).
Тест может быть более слабым, чем при маточной беременности (т. е. тусклая вторая полоска).
Сколько должен быть ХГЧ на 2 неделе беременности?
Референсные значения уровня ХГЧ в динамике по срокам беременности
Срок беременности (недели от момента зачатия) | Уровень ХГЧ (мЕд/мл) |
|---|---|
2 | 25–300 |
3 | 1500–5000 |
4 | 10000–30000 |
5 | 20000–100000 |
Какие боли при внематочной беременности?
При внематочной беременности боль может возникать внизу живота с правой или левой стороны. Она может усиливаться во время ходьбы и изменениях положения тела. Мажущие кровяные выделения или обильное кровотечение также может быть симптомом внематочной беременности.
На каком сроке нужно делать УЗИ чтобы исключить внематочную беременность?
Поэтому на первый план выступает ранняя диагностика внематочной беременности (при ранней задержке менструации до 10 дней — определение ХГЧ теста, а после 10 дней задержки — проведение УЗИ).
Как отличить нормальную беременность от внематочной?
Основной метод диагностики внематочной беременности — ультразвуковое исследование (УЗИ) органов малого таза. Гинеколог может заметить уплотнение в маточной трубе и другие отклонения. Чтобы подтвердить диагноз, проводят анализы крови на хорионический гонадотропин человека (ХГЧ) и другие лабораторные исследования.
Кто виноват при внематочной беременности?
Как правило, виноваты маточные трубы, неспособные выполнять свои функции. Клинический опыт показывает, что внематочной беременности почти всегда предшествуют воспалительные либо инфекционные заболевания гениталий, аборты, тяжелые роды, осложнившиеся воспалительным процессом.
На каком сроке перестает расти ХГЧ при внематочной?
Динамика: какой она должна быть
Уровень гормона достигает максимальных цифр к концу первого триместра — к 12 неделе. После этого цифры снижаются. Рост ХГЧ при внематочной беременности на ранних сроках незначителен, хотя бывают исключения.
На каком сроке внематочная беременность дает о себе знать?
Чаще всего на первых неделях внематочная беременность протекает бессимптомно. И только примерно на 8 неделе дает о себе знать характерной симптоматикой. В этот период плодное яйцо увеличивается настолько, что начинает давить на окружающие ткани, что и вызывает симптомы.
Как ведет себя ХГЧ при замершей беременности?
При замершей беременности уровень ХГЧ не соответствует сроку, перестает расти, либо начинает постепенно снижаться. Необходим контрольный повтор анализа в динамике. Тест на беременность. Надо понимать, что положительный результат может сохраняться еще несколько недель после гибели плода.
Какой будет прогестерон при внематочной беременности?
Касаемо прогестерона ситуация аналогична, при нормальном течении беременности в ранние сроки уровень прогестерона в крови определяется свыше 25 нг/мл, при внематочной беременности — меньше 5 нг/мл.
Какой у вас был ХГЧ на 2 неделе?
Таблица средних норм ХГЧ:
Срок гестации | HCG в мЕд/мл | HCG в мМе/мл |
|---|---|---|
1-2 недели | 25-156 | 5-25 (сомнительный результат) |
2-3 недели | 101-4870 | 5-25 (сомнительный результат) |
3-4 недели | 1100 — 31500 | 25-156 |
4-5 недель | 2560 — 82300 | 101-4870 |
Какой будет результат теста при внематочной беременности?
Обычный тест на беременность при внематочной беременности положительный, так как по механизму направлен на определение ХГЧ (хорионического гонадотропина — гормона, свидетельствующего о том, что беременность наступила).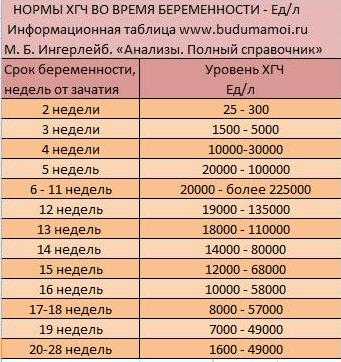 Тест может быть более слабым, чем при маточной беременности (т. е. тусклая вторая полоска).
Тест может быть более слабым, чем при маточной беременности (т. е. тусклая вторая полоска).
Разрыв яичников при беременности у женщины с низким уровнем бета-ХГЧ
На этой странице
РезюмеВведениеПрезентация делаОбсуждениеСсылкиАвторское правоСтатьи по теме
История вопроса . Яичниковая беременность является редкой формой внематочной беременности. Часто ее трудно отличить от трубной беременности, а диагностика и лечение часто представляют собой сложную задачу. Чемодан . 33-летняя нерожавшая женщина поступила с легким вагинальным кровотечением и двусторонней болью в нижних квадрантах живота. Уровень бета-хорионического гонадотропина человека (бета-ХГЧ) (592 мМЕ/мл), а также клинические и ультразвуковые данные (УЗИ) подозревали трубную беременность. На третий день, несмотря на снижение уровня бета-ХГЧ (364 мМЕ/мл), она жаловалась на сильную боль внизу живота, при физикальном обследовании выявлена болезненность в области живота. УЗИ показало большое количество жидкости в брюшной полости. В связи с нестабильным клиническим состоянием произведена экстренная лапароскопия и резекция левого яичника при внематочной беременности. Гистология подтвердила беременность яичников. Вывод . Этот случай показывает, что разрыв внематочной беременности может произойти, несмотря на низкий уровень бета-ХГЧ. Гемоперитонеум не является противопоказанием к лапароскопии.
УЗИ показало большое количество жидкости в брюшной полости. В связи с нестабильным клиническим состоянием произведена экстренная лапароскопия и резекция левого яичника при внематочной беременности. Гистология подтвердила беременность яичников. Вывод . Этот случай показывает, что разрыв внематочной беременности может произойти, несмотря на низкий уровень бета-ХГЧ. Гемоперитонеум не является противопоказанием к лапароскопии.
1. Введение
Яичниковая беременность является одним из самых редких вариантов эктопической имплантации, и ее частота оценивается в 3% диагностированных внематочных беременностей [1]. Диагностика яичниковой беременности затруднена. Мы сообщаем о случае беременности с разрывом яичника, ошибочно диагностированной как трубная беременность, которая вызвала значительный гемоперитонеум и была успешно вылечена с помощью консервативной лапароскопии.
2. Описание клинического случая
33-летняя нерожавшая женщина поступила в гинекологическое отделение нашего отделения с жалобами на легкое вагинальное кровотечение и двустороннюю боль в нижних квадрантах живота без признаков и симптомов нестабильности кровообращения.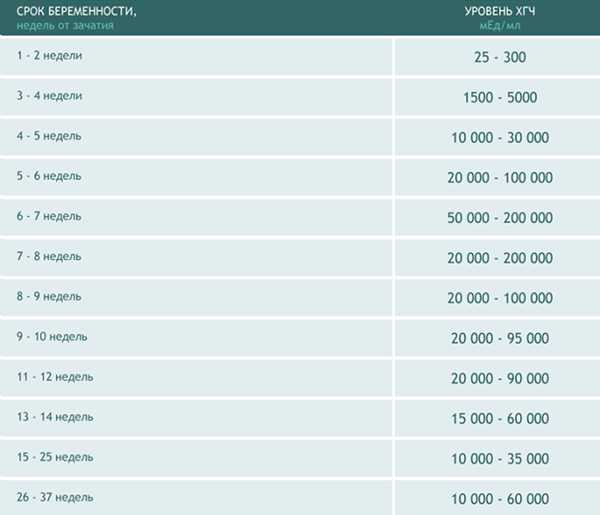 Она сообщила о 5-недельной аменорее в анамнезе, и ее предыдущие менструальные циклы были регулярными. У нее не было венерических заболеваний или воспалительных заболеваний органов малого таза, а также предшествующих гинекологических операций. При физикальном обследовании: исходное артериальное давление 110/70 мм рт.ст., пульс 80 уд/мин, температура тела 37,5°С. При осмотре в зеркале во влагалище небольшое количество крови, но зев шейки матки закрыт. При бимануальном клиническом осмотре у нее были обнаружены нормальный размер матки в антевертированном положении и отсутствие болезненности при движении шейки матки. Левый придаток был болезненным при пальпации, но придаточное образование не оценивалось. Тест мочи на беременность был положительным, а уровень бета-хорионического гонадотропина (бета-ХГЧ) в сыворотке крови был 59.2 мМЕ/мл. Трансвагинальное ультразвуковое исследование (УЗИ) показало пустую матку, желтое тело в левом яичнике и гиперэхогенное образование диаметром 25 мм с центральной гипоэхогенной тенью в левом придатке, что свидетельствует о трубной беременности (рис.
Она сообщила о 5-недельной аменорее в анамнезе, и ее предыдущие менструальные циклы были регулярными. У нее не было венерических заболеваний или воспалительных заболеваний органов малого таза, а также предшествующих гинекологических операций. При физикальном обследовании: исходное артериальное давление 110/70 мм рт.ст., пульс 80 уд/мин, температура тела 37,5°С. При осмотре в зеркале во влагалище небольшое количество крови, но зев шейки матки закрыт. При бимануальном клиническом осмотре у нее были обнаружены нормальный размер матки в антевертированном положении и отсутствие болезненности при движении шейки матки. Левый придаток был болезненным при пальпации, но придаточное образование не оценивалось. Тест мочи на беременность был положительным, а уровень бета-хорионического гонадотропина (бета-ХГЧ) в сыворотке крови был 59.2 мМЕ/мл. Трансвагинальное ультразвуковое исследование (УЗИ) показало пустую матку, желтое тело в левом яичнике и гиперэхогенное образование диаметром 25 мм с центральной гипоэхогенной тенью в левом придатке, что свидетельствует о трубной беременности (рис.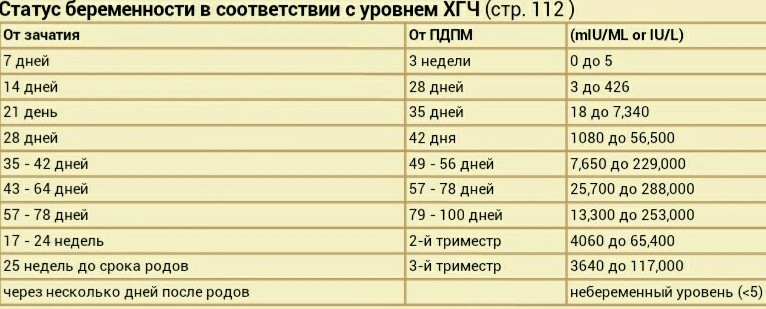 1). Структуры, имитирующей желточный мешок или плодный полюс, не обнаружено. Правые придатки в норме, признаков свободной жидкости в брюшной полости нет. Ее первоначальные лабораторные результаты были следующими: лейкоциты (WBC): 4,6 × 10 9 /л, гемоглобин (Hb): 12 г/дл, гематокрит (Hct): 34%, тромбоциты (Plt): 216 × 10 9 /л и эритроциты (эритроциты): 4,2 × 10 12 /л. Больная поступила в гинекологическое отделение с подозрением на трубную беременность. Проводились ежедневные рутинные исследования крови, включая сывороточный бета-ХГЧ и УЗИ, показывающие, что пациент находится в стабильном клиническом состоянии.
1). Структуры, имитирующей желточный мешок или плодный полюс, не обнаружено. Правые придатки в норме, признаков свободной жидкости в брюшной полости нет. Ее первоначальные лабораторные результаты были следующими: лейкоциты (WBC): 4,6 × 10 9 /л, гемоглобин (Hb): 12 г/дл, гематокрит (Hct): 34%, тромбоциты (Plt): 216 × 10 9 /л и эритроциты (эритроциты): 4,2 × 10 12 /л. Больная поступила в гинекологическое отделение с подозрением на трубную беременность. Проводились ежедневные рутинные исследования крови, включая сывороточный бета-ХГЧ и УЗИ, показывающие, что пациент находится в стабильном клиническом состоянии.
На третий день госпитализации, несмотря на снижение бета-ХГЧ до 364 мМЕ/мл, пациентка жаловалась на сильную боль внизу живота, при физикальном обследовании отмечалась болезненность в области живота. Частота пульса у больного 90/мин, артериальное давление 95/60 мм рт. Уровень Hb снизился до 8,5 г/дл, количество эритроцитов уменьшилось до 3,17×10 12 /л, а Hct до 23,5%. Трансвагинальное УЗИ показало большое количество жидкости в мочевом пузыре и брюшной полости. Больная доставлена в операционную с предположительным диагнозом: прервавшаяся внематочная беременность и гемоперитонеум. Выполнена экстренная лапароскопия. При лапароскопии из брюшной полости эвакуировано 600 мл свежей крови с темными кровяными сгустками. Левая маточная труба в норме. Активное кровотечение наблюдалось из левого яичника, где присутствовала геморрагическая масса, свидетельствующая о разрыве внематочной беременности (5 см × 4,5 см × 3,5 см). Гестационный мешок легко отделялся от окружающей ткани яичника (рис. 2). Патологоанатомический анализ подтвердил беременность левого яичника с наличием некротических ворсинок хориона и желтого тела в ткани яичника. После лапароскопии уровень гемоглобина составил 8,1 г/дл, переливание крови не потребовалось. Послеоперационный период протекал без осложнений, через два дня выписан.
Трансвагинальное УЗИ показало большое количество жидкости в мочевом пузыре и брюшной полости. Больная доставлена в операционную с предположительным диагнозом: прервавшаяся внематочная беременность и гемоперитонеум. Выполнена экстренная лапароскопия. При лапароскопии из брюшной полости эвакуировано 600 мл свежей крови с темными кровяными сгустками. Левая маточная труба в норме. Активное кровотечение наблюдалось из левого яичника, где присутствовала геморрагическая масса, свидетельствующая о разрыве внематочной беременности (5 см × 4,5 см × 3,5 см). Гестационный мешок легко отделялся от окружающей ткани яичника (рис. 2). Патологоанатомический анализ подтвердил беременность левого яичника с наличием некротических ворсинок хориона и желтого тела в ткани яичника. После лапароскопии уровень гемоглобина составил 8,1 г/дл, переливание крови не потребовалось. Послеоперационный период протекал без осложнений, через два дня выписан.
3. Обсуждение
Яичниковая беременность – редкий вариант внематочной беременности. Ранняя диагностика яичниковой беременности необходима во избежание более серьезных осложнений и экстренных инвазивных вмешательств [2]. Тем не менее, предоперационная диагностика остается сложной задачей, и обычно ее диагностируют во время операции [3]. Правильный диагноз внематочной беременности часто можно поставить на основании анамнеза, признаков и симптомов, уровня бета-ХГЧ в сыворотке крови и результатов УЗИ органов малого таза. В нашем случае яичниковая беременность была неправильно диагностирована как трубная беременность, поскольку УЗИ не было полезным для различения яичниковой и трубной беременности. Низкие уровни бета-ХГЧ могут вводить в заблуждение, и в случаях со снижением бета-ХГЧ сообщалось о разрывах маточных труб [4]. Точная дифференциальная диагностика важна при внематочной беременности, так как ведение пациенток часто различается в зависимости от типа и точного места беременности [5]. Медикаментозная терапия метотрексатом была невозможна из-за возникновения массивного кровотечения.
Ранняя диагностика яичниковой беременности необходима во избежание более серьезных осложнений и экстренных инвазивных вмешательств [2]. Тем не менее, предоперационная диагностика остается сложной задачей, и обычно ее диагностируют во время операции [3]. Правильный диагноз внематочной беременности часто можно поставить на основании анамнеза, признаков и симптомов, уровня бета-ХГЧ в сыворотке крови и результатов УЗИ органов малого таза. В нашем случае яичниковая беременность была неправильно диагностирована как трубная беременность, поскольку УЗИ не было полезным для различения яичниковой и трубной беременности. Низкие уровни бета-ХГЧ могут вводить в заблуждение, и в случаях со снижением бета-ХГЧ сообщалось о разрывах маточных труб [4]. Точная дифференциальная диагностика важна при внематочной беременности, так как ведение пациенток часто различается в зависимости от типа и точного места беременности [5]. Медикаментозная терапия метотрексатом была невозможна из-за возникновения массивного кровотечения.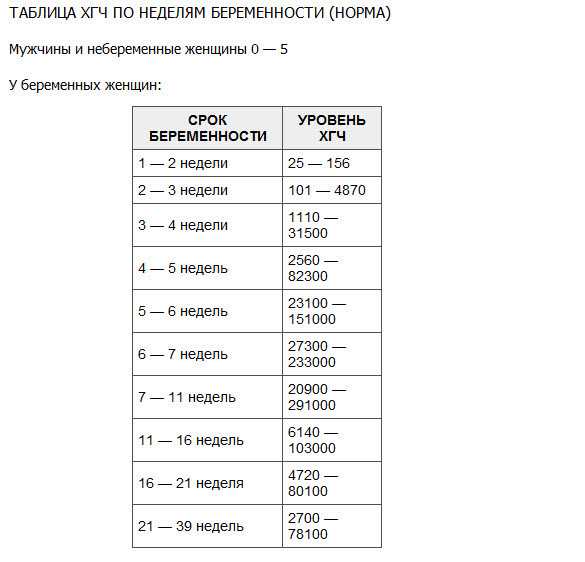 Как правило, при гемоперитонеуме большинство хирургов предпочитают выполнять лапаротомию. Сообщалось о нескольких случаях лапароскопического лечения у женщин с гемоперитонеумом [6]. В нашем случае яичниковая беременность легко была удалена лапароскопически после эвакуации крови из брюшной полости. Этот консервативный метод позволил сохранить яичники и репродуктивную способность.
Как правило, при гемоперитонеуме большинство хирургов предпочитают выполнять лапаротомию. Сообщалось о нескольких случаях лапароскопического лечения у женщин с гемоперитонеумом [6]. В нашем случае яичниковая беременность легко была удалена лапароскопически после эвакуации крови из брюшной полости. Этот консервативный метод позволил сохранить яичники и репродуктивную способность.
В заключение, яичниковая беременность является редким событием, которое трудно обнаружить, и количественный уровень бета-ХГЧ может быть ненадежным предиктором развития внематочной беременности. Гемоперитонеум не всегда является противопоказанием к лапароскопии.
Ссылки
F. Odejinmi, M.I. Rizzuto, R. MacRae, O. Olowu и M. Hussain, «Диагностика и лапароскопическое лечение 12 последовательных случаев яичниковой беременности и обзор литературы», Journal of Minimally Invasive Гинекология , том. 16, нет. 3, стр. 354–359, 2009 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
Ф.
 Плотти, А. Ди Джованни, К. Олива, Ф. Батталья и Г. Плотти, «Двусторонняя яичниковая беременность после внутриматочной инсеминации и контролируемой стимуляции яичников», Fertility and Sterility , vol. 90, нет. 5, стр. 2015.e3–2015.e5, 2008.
Плотти, А. Ди Джованни, К. Олива, Ф. Батталья и Г. Плотти, «Двусторонняя яичниковая беременность после внутриматочной инсеминации и контролируемой стимуляции яичников», Fertility and Sterility , vol. 90, нет. 5, стр. 2015.e3–2015.e5, 2008.Посмотреть по адресу:
Сайт издателя | Google Scholar
С. Панда, Л. М. Дарлонг, С. Сингх и Т. Бора, «История болезни первичной яичниковой беременности у первобеременной», Journal of Human Reproductive Sciences , vol. 2, нет. 2, стр. 90–92, 2009 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
Д. Ф. Бреннан, С. Кватра, М. Келли и М. Данн, «Хроническая внематочная беременность — два случая острого разрыва, несмотря на отрицательный результат β ХГЧ», Journal of Emergency Medicine , vol. 19, нет. 3, стр. 249–254, 2000.
Посмотреть по адресу:
Сайт издателя | Google Scholar
Д.
 Юркович и Д. Маврелос, «Поймай меня, если просканируешь: ультразвуковая диагностика внематочной беременности», стр. Ультразвук в акушерстве и гинекологии , вып. 30, нет. 1, стр. 1–7, 2007 г.
Юркович и Д. Маврелос, «Поймай меня, если просканируешь: ультразвуковая диагностика внематочной беременности», стр. Ультразвук в акушерстве и гинекологии , вып. 30, нет. 1, стр. 1–7, 2007 г.Посмотреть по адресу:
Сайт издателя | Google Scholar
F. Odejinmi, M. Sangrithi и O. Olowu, «Оперативная лапароскопия как основной метод лечения гемодинамически нестабильных пациентов с внематочной беременностью», Journal of Minimally Invasive Gynecology , vol. 18, нет. 2, стр. 179–183, 2011.
Посмотреть по адресу:
Сайт издателя | Академия Google
Copyright
Copyright © 2012 Serena Resta et al. Это статья с открытым доступом, распространяемая в соответствии с лицензией Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии надлежащего цитирования оригинальной работы.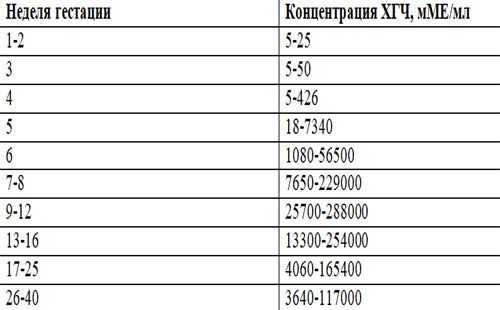
Сонографическая оценка внематочной беременности
Введение
Частота внематочной беременности неуклонно возрастала с 4,5/1000 в 1970 г. до 20/1000 в 1992 (NCHS, 1992). Хотя это увеличение по большей части является реальным, более ранняя диагностика также играет роль, выявляя внематочную беременность, которая разрешилась бы спонтанно. Количественные уровни B-ХГЧ и трансвагинальная сонография были ответственны за сдвиг в представлении внематочной беременности от состояния, требующего неотложной медицинской помощи, к более доброкачественному состоянию. До 1978 г. только 28% (Kim, 1987) эктопий диагностировались до разрыва; эта цифра изменилась до 85% к 1988 г. (Senterman, 1988). Несмотря на эти улучшения, внематочная беременность по-прежнему составляет 9 случаев.% всех материнских смертей в США (NCHS, 1992). Материнская смертность, связанная с внематочной беременностью, в десять раз выше, чем при родах (Filly, 1987).
Факторы риска
Факторы риска, связанные с внематочной беременностью, обычно очевидны. Наличие в анамнезе внематочной беременности повышает риск для пациентки до 12-18% (Stabile, 1990). У женщин, подвергающихся экстракорпоральному оплодотворению, частота внематочной беременности составляет от 3% до 4% (Назари, 19 лет).93; Стабиле, 1990). Частота гетеротопических беременностей после вспомогательных репродуктивных технологий приближается к 1% (Frates, 1995)
Наличие в анамнезе внематочной беременности повышает риск для пациентки до 12-18% (Stabile, 1990). У женщин, подвергающихся экстракорпоральному оплодотворению, частота внематочной беременности составляет от 3% до 4% (Назари, 19 лет).93; Стабиле, 1990). Частота гетеротопических беременностей после вспомогательных репродуктивных технологий приближается к 1% (Frates, 1995)
(рис. 1). Другие факторы риска перечислены в таблице 1.
Рисунок 1 . Гетротопическая беременность (внутриматочная беременность и
левая внематочная) на сроке 7,2 недели
Таблица 1
Факторы риска внематочной беременности0129 Внутриматочное противозачаточное средство
Курение сигарет
Многократный половой контакт
Воспалительные заболевания органов малого таза
Эндометриоз
Место внематочной беременности
Приблизительно 80% эктопических беременностей приходится на фаллиево-трубную часть; 10% находятся в перешейке; 5% имеют фимбриальное расположение и 2-4% — роговое. Яичниковая, цервикальная и брюшная беременность встречаются редко (Breen, 1970).
Яичниковая, цервикальная и брюшная беременность встречаются редко (Breen, 1970).
Клинические данные
Исторически тазовая боль была наиболее частым симптомом внематочной беременности. Вначале боль может быть локализована на стороне эктопии. После разрыва боль становится более разлитой. При более раннем диагнозе внематочной беременности пропуск менструального цикла или кровянистые выделения в начале первого триместра могут быть единственной первоначальной жалобой пациентки. Классическая триада вагинального кровотечения, болезненности придатков и образования в придатках присутствует менее чем в 30% случаев внематочной беременности (Kim, 1987).
Количественные уровни B-hCG
B-hCG в сыворотке можно обнаружить через 6 дней после зачатия (Daya, 1987). Хотя B-ХГЧ при внематочной беременности обычно ниже, чем при нормальной беременности, существует значительное совпадение. Уровень В-ХГЧ при неразорвавшейся (1190 мМЕ/мл) и прервавшейся (4160 мМЕ/мл) внематочной беременности значительно различается (Ackerman, 1982). Внематочная беременность с очень низким уровнем B-hCG вряд ли разорвется и может спонтанно рассосаться (Hay, 1989). Однако в случаях, когда срок гестации неясен, следует учитывать хроническую внематочную беременность. Повторяющиеся небольшие эпизоды кровотечения приводят к постепенному распаду стенки трубы; в конечном итоге формируется тазовая масса. Поскольку трофобластическая ткань могла погибнуть, уровень B-ХГЧ может быть низким или отсутствовать (Абрамов, 19 лет).97).
Внематочная беременность с очень низким уровнем B-hCG вряд ли разорвется и может спонтанно рассосаться (Hay, 1989). Однако в случаях, когда срок гестации неясен, следует учитывать хроническую внематочную беременность. Повторяющиеся небольшие эпизоды кровотечения приводят к постепенному распаду стенки трубы; в конечном итоге формируется тазовая масса. Поскольку трофобластическая ткань могла погибнуть, уровень B-ХГЧ может быть низким или отсутствовать (Абрамов, 19 лет).97).
Существует прямая корреляция между размером плодного яйца и экспоненциальным ростом B-ХГЧ в течение первых 5 недель беременности. Следовательно, путем сравнения результатов УЗИ с уровнями B-hCG была разработана концепция «дискриминационной зоны». При трансвагинальной сонографии гестационный мешок обычно визуализируется при уровне сывороточного B-hCG от 1000 до 2000 мМЕ/мл. Однако технические факторы (многоплодная беременность, лейомиомы, субхориальные кровоизлияния) и биологическая изменчивость при одноплодной беременности могут привести к тому, что нормальное внутриматочное плодное яйцо не будет обнаружено до тех пор, пока не будет получен более высокий уровень B-ХГЧ.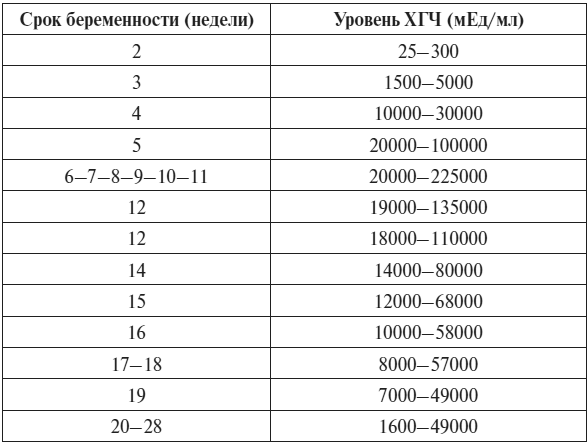 В общем 95% доверительный интервал для обнаружения нормального внутриматочного плодного яйца составляет 3000 мМЕ/мл (Kadar, 1994; Shapiro, 1992).
В общем 95% доверительный интервал для обнаружения нормального внутриматочного плодного яйца составляет 3000 мМЕ/мл (Kadar, 1994; Shapiro, 1992).
Данные УЗИ
Нормальный внутриматочный гестационный мешок располагается ниже средней линии эндометрия. Гормональные изменения, связанные с беременностью, приводят к скоплению жидкости в эндометрии (псевдо-мешок) в 8% случаев внематочной беременности (Hill, 1990) (рис. 2). Эхо-паттерн низкого уровня может наблюдаться в псевдогестационном мешке, особенно у пациенток с высоким уровнем B-hCG (Thorsen, 19).90).
Рисунок 2. Псевдогестационный мешок, заполненный мусором, связанный с внематочной беременностью
.
Наличие эмбриона с сердечной активностью вне матки является диагностическим признаком внематочной беременности (рис. 3). В прошлом такие проявления внематочной беременности происходили в 8-26% случаев (Timor-Tritsch, 1989; Atri, 1992). Сегодня чаще сообщалось об «эхогенном кольце» (рис.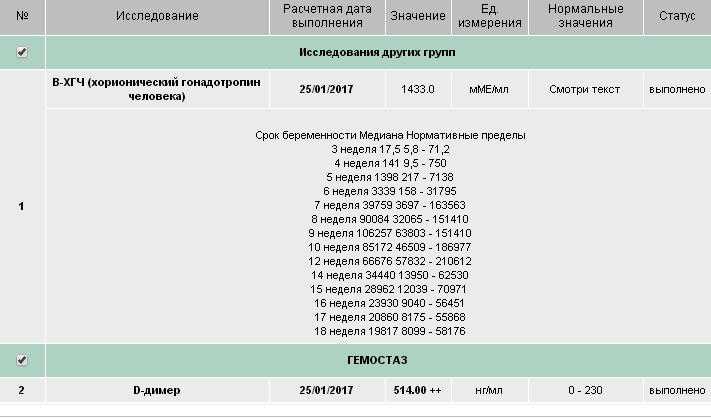 4); происходит в 40-70% случаев внематочной беременности (Atri 1992; Флейшер, 1990). Из-за такого сближения иногда бывает трудно отличить эктопическое «эхогенное кольцо», прилегающее к яичнику, от желтого тела. Трансвагинальный датчик можно использовать для определения того, движется ли «эхогенное кольцо» вместе с яичником или независимо от него.
4); происходит в 40-70% случаев внематочной беременности (Atri 1992; Флейшер, 1990). Из-за такого сближения иногда бывает трудно отличить эктопическое «эхогенное кольцо», прилегающее к яичнику, от желтого тела. Трансвагинальный датчик можно использовать для определения того, движется ли «эхогенное кольцо» вместе с яичником или независимо от него.
Рисунок 3. Внематочная беременность с частотой сердечных сокращений 115 ударов в минуту.
Рисунок 4. Характерное эхогенное кольцо внематочной беременности
(стрелки). В-ХГЧ у пациентки был 2100 мМЕ/мл.
После разрыва внематочной беременности можно визуализировать сложное образование смешанной эхогенности в придатках (рис. 5). Частичная жидкость из тупикового мешка указывает на сопутствующее внутрибрюшинное кровотечение (Nyberg, 1991).
Из-за окружающего миометрия роговые эктопии могут вырасти до больших размеров, прежде чем проявятся симптомы. Поскольку роговая беременность не локализуется в полости эндометрия, трансвагинальная эхография выявит «интерстициальную линию», которая проходит от полости матки до рогового плодного мешка (рис. 6) (Frates, 19).95).
Поскольку роговая беременность не локализуется в полости эндометрия, трансвагинальная эхография выявит «интерстициальную линию», которая проходит от полости матки до рогового плодного мешка (рис. 6) (Frates, 19).95).
Рисунок 5. Внематочная беременность в виде сложного образования правого придатка
(u = матка)
Рисунок 6. Левороговая беременность на 11 неделе беременности (стрелка =
полость эндометрия).
Для диагностики шеечной беременности эмбрион/плод не должен находиться в полости матки, а плацента должна быть прикреплена к шейке матки (рис. 7). Дифференциальный диагноз будет включать надвигающийся выкидыш. Наличие сердечной активности в шейном отделе плодного яйца подтверждает диагноз. При отсутствии сердечной деятельности последующее сканирование через 24 часа исключает диагноз неминуемого выкидыша. Эктопия шейки матки чаще возникает после экстракорпорального оплодотворения (Parente 19).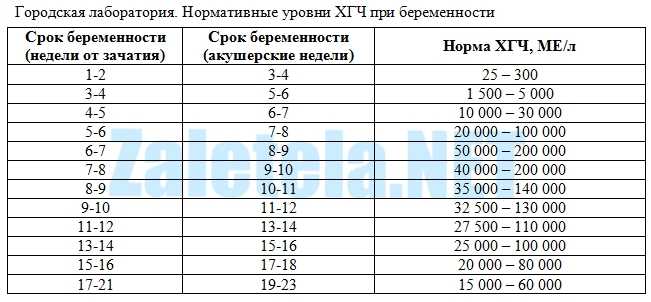 83; Гинзбург, 1994).
83; Гинзбург, 1994).
Рисунок 7. Внематочная шеечная беременность 2 см от внутренней шейки матки
os. Внутри плодного яйца визуализируется желточный мешок (стрелка).
Яичниковая беременность возникает либо в результате оплодотворения яйцеклетки в яичнике (первичная), либо в результате имплантации трубного аборта в яичник (вторичная). Эхографическая картина яичниковой беременности может варьироваться от «эхогенного кольца», прикрепленного к яичнику, до сложной массы придатков, вовлекающей яичник. Поэтому бывает трудно отличить геморрагическую кисту яичника от яичниковой беременности (Malinger, 19 лет).88). Поскольку маточная труба не поражена, яичниковая беременность не является фактором риска повторной внематочной беременности.
Абдоминальная беременность возникает, когда трубный аборт имплантируется в брюшную полость и продолжает расти. Несмотря на то, что ангидрамнион встречается часто, он не является неизменной находкой при брюшной беременности. Дополнительные сонографические признаки включают неспособность визуализировать стенку матки вокруг беременности; ненормальная ложь плода; и пустая матка с соседним плодом. Беременность в одном роге двурогой или двурогой матки может имитировать брюшную беременность (Ombelet, 19).88; Стэнли 1986).
Дополнительные сонографические признаки включают неспособность визуализировать стенку матки вокруг беременности; ненормальная ложь плода; и пустая матка с соседним плодом. Беременность в одном роге двурогой или двурогой матки может имитировать брюшную беременность (Ombelet, 19).88; Стэнли 1986).
Цветной доплер
Сосудистый кровоток вокруг внематочной беременности напрямую зависит от количества присутствующей жизнеспособной трофобастической ткани. В классическом случае эктопию окружает «огненное кольцо» (рис. 8). Желтое тело может иметь аналогичный сонографический вид. Существует больше потока вокруг установленной внематочной беременности. Однако в этих случаях «эхогенное кольцо» будет наиболее заметно при стандартной двухмерной сонографии. В 1 из 65 случаев цветная допплерография выявила внематочную беременность, которая не была идентифицирована с помощью серой шкалы (Pellerito, 19 лет).92). Хотя цветовая допплерография была полезным дополнением, она не изменила диагностической точности, достигаемой при сочетании уровней B-hCG и трансвагинальной сонографии (Tekay, 1992; Bourne, 1991).
Рисунок 8. «Огненное кольцо» (энергетическая допплерография), связанное с
внематочной беременностью.
Ведение
Традиционным лечением внематочной беременности является хирургическое вмешательство, т.е. сальпингэктомия или линейная сальпингостомия. При последнем подходе могут остаться остаточные ворсинки хориона. Распространенность персистирующей внематочной беременности составляет 2–5 % при линейной сальпингостомии при лапаротомии в отличие от 3–20 % при лапароскопии (Seifer, 19).93). Профилактический прием метотрексата в течение 24 часов после сальпингостомии значительно снижает частоту персистирующей внематочной беременности (Graczykowski, 1997).
Медикаментозное лечение внематочной беременности заключается в системном введении метотрексата (50 мг/м2 площади поверхности тела, в/м). Снижение уровня B-ХГЧ > 15% между 4 и 7 днями после лечения считается успешным лечением; Затем еженедельно отслеживают уровни B-ХГЧ, пока они не перестанут обнаруживаться. Когда уровень B-ХГЧ не снижается на 15% либо изначально, либо при достижении последующих еженедельных контрольных уровней, вводят повторную дозу метотрексата. Успешное лечение внематочной беременности метотрексатом было зарегистрировано в 85,7–9% случаев.4,2% избранных случаев (Brumsted, 1996). Не все отчеты были такими успешными. В систематическом обзоре однократного внутримышечного введения метотрексата при внематочной беременности Parker et al (1998) сообщают об общем показателе успеха в 71%. После терапии метотрексатом по поводу внематочной беременности произошли серьезные осложнения, в том числе 1 случай смерти матери. При успешном применении метотрексата гистеросальпингограммы после лечения показали проходимость маточных труб на стороне эктопии у 82,3% пациенток (Стовал, 19 лет).93).
Когда уровень B-ХГЧ не снижается на 15% либо изначально, либо при достижении последующих еженедельных контрольных уровней, вводят повторную дозу метотрексата. Успешное лечение внематочной беременности метотрексатом было зарегистрировано в 85,7–9% случаев.4,2% избранных случаев (Brumsted, 1996). Не все отчеты были такими успешными. В систематическом обзоре однократного внутримышечного введения метотрексата при внематочной беременности Parker et al (1998) сообщают об общем показателе успеха в 71%. После терапии метотрексатом по поводу внематочной беременности произошли серьезные осложнения, в том числе 1 случай смерти матери. При успешном применении метотрексата гистеросальпингограммы после лечения показали проходимость маточных труб на стороне эктопии у 82,3% пациенток (Стовал, 19 лет).93).
Список литературы
1. Абрамов Ю., Наджар М., Шушан А., Прус Д., Антеби С.О. Результаты допплерографии при хронической внематочной беременности: клинический случай. УЗИ Obstet Gynecol 1997;9:344-346.
УЗИ Obstet Gynecol 1997;9:344-346.
2. Ackerman R, Deutsch S, Krumholz B. Уровни хорионического гонадотропина человека при неразорвавшейся и прерванной внематочной беременности. Obstet Gynecol 1982;60:13-14.
3. Atri M, deStempel J, Bret P. Точность трансвагинального УЗИ для выявления гематосальпинкса при внематочной беременности. J Clin Ультразвук 1992;20:255-61.
4. Борн Т.Х. Трансвагинальная цветная допплерография в гинекологии. УЗИ Obstet Gynecol 1991;1:359-73.
5. Брин Дж.Л. 21-летний обзор 654 внематочных беременностей. Am J Obstet Gynecol 1970;106:1004-19.
6. Брамстед Дж.Б. Ведение внематочной беременности без хирургического вмешательства. Cont Ob Gyn 1996;41:43-56.
7. Daya S. Увеличение хорионического гонадотропина человека при нормальной беременности. Am J Obstet Gynecol 1987;156:286-90.
8. Филли Р.А. Внематочная беременность: роль УЗИ. Радиология 1987;162:661-668.
9. Fleischer AC, Pennell RG, McKee MS, Worrell JA, Keefe B, Herbert CM, Hill GA, Cartwright PS, Kept DM. Внематочная беременность: особенности трансвагинальной эхографии. Радиология 1990;174:375-8.
Внематочная беременность: особенности трансвагинальной эхографии. Радиология 1990;174:375-8.
10. Фрейтс МС, Лэнг ФК. Сонографическая оценка внематочной беременности: обновление. АЖД 1995; 165:251-9.
11. Гинзбург Э.С., Фрейтс М.С., Рейн М.С., Фокс Дж.Х., Хорнштейн М.Д., Фридман А.Дж. Ранняя диагностика и лечение шеечной беременности в рамках программы экстракорпорального оплодотворения. Ферт Стерил 1994;61:966-969.
12. Graczykowski JW, Mishell DR Jr. Профилактика метотрексатом стойкой внематочной беременности после консервативного лечения сальпингостомией. Obstet Gynecol 1997;89:118-122.
13. Hay DL, DeCrespigny L, McKenna M. Мониторинг ранней беременности с помощью трансвагинального УЗИ и уровня хориогонадотропина. Aust NZ J Obstet Gynecol 1989; 29:165-67.
14. Хилл Л.М., Кислак С., Мартин Дж.Г. Трансвагинальное сонографическое обнаружение псевдогестационного мешка, связанного с внематочной беременностью. Акушерство Гинекол 1990;75:986-88.
15. Кадар Н., Борер М., Кемманн Э., Шелден Р. Дискриминационная зона хорионического гонадотропина человека для эндовагинальной сонографии: проспективное рандомизированное исследование. Фертил Стерил 1994;61:1016-20.
Кадар Н., Борер М., Кемманн Э., Шелден Р. Дискриминационная зона хорионического гонадотропина человека для эндовагинальной сонографии: проспективное рандомизированное исследование. Фертил Стерил 1994;61:1016-20.
16. Ким Д.С., Чанг С.Р., Пак М.И., Ким Ю.П. Сравнительный обзор диагностической точности трубной беременности: 14-летнее исследование 1040 случаев. Obstet Gynecol 1987;70:547-54.
17. Малинджер Г., Ачирон Р., Трещан О., Закут Х. Яичниковая беременность — ультразвуковая диагностика. Acta Obstet Gynecol Scand 1988;67:561-563.
18. Назари А., Аскари Х.А., Чек Дж.Х., О’Шонесси А. Техника переноса эмбрионов как причина внематочной беременности при экстракорпоральном оплодотворении. Фертил Стерил 1993;60:919-21.
19. NCHS: Расширенный отчет об итоговой статистике смертности за 1992 г. (Отчет № 43, приложение). Hyattsville, MD, Министерство здравоохранения и социальных служб США, Служба общественного здравоохранения, CDC, 1994.
20. Nyberg DA, Hughes MP, Mack LA, Wang KY.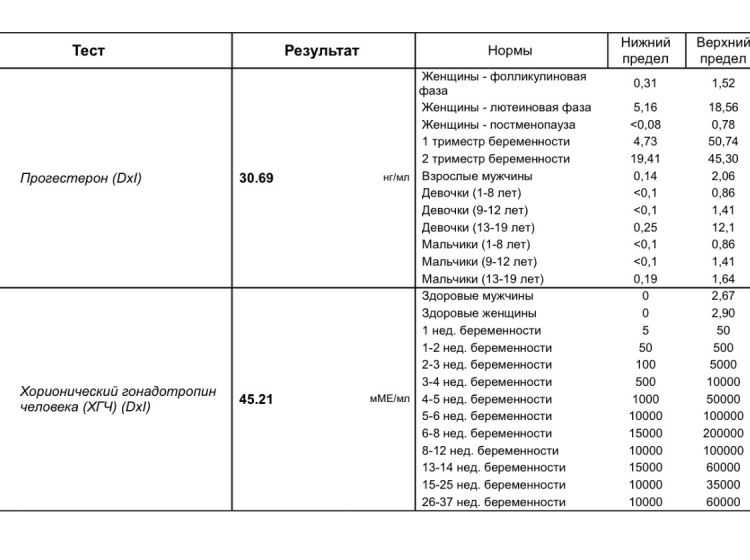 Внематочные признаки внематочной беременности при трансвагинальном УЗИ: значение эхогенной жидкости. Радиол 1991;178:823-6.
Внематочные признаки внематочной беременности при трансвагинальном УЗИ: значение эхогенной жидкости. Радиол 1991;178:823-6.
21. Омбелет В., Вандермерве Дж.В., Ван Аш Ф.А. Внематочная беременность на поздних сроках: описание 38 случаев с обзором литературы. Obstet Gynecol Surv 1988;43:386-397.
22. Parente JT, Ou C-S, Levy J, Legatt E. Анализ цервикальной беременности: обзор и отчет о пяти случаях. Obstet Gynecol 1983;62:79-82.
23. Паркер Дж., Биситс А., Пройетто А.М. Систематический обзор однократного внутримышечного введения метотрексата для лечения внематочной беременности. Aust NZJ Акушерство Гинекол 1998;38:145-150.
24. Pellerito JS, Taylor KJ, Quedens-Case C, Hammers LW, Scoutt LM, Ramos IM, Meyer W. Внематочная беременность: оценка с помощью эндовагинальной визуализации цветового потока. Радиология 1992;183:407-11.
25. Seifer DB, Gutman JN, Grant WD, Kamps CA, DeCherney AH. Сравнение стойкой внематочной беременности после лапароскопической сальпингостомии и сальпингостомии при лапаротомии при внематочной беременности. Obstet Gynecol 1993;81:378-382.
Obstet Gynecol 1993;81:378-382.
26. Сентерман М., Джибот Р., Туланди Т. Гистопатологическое исследование ампулярной и истмической трубной внематочной беременности. Am J Obstet Gynecol 1988;159:939-41.
27. Шапиро Б.С., Эскобар М., Макуч Р., Лави Г., ДеЧерни А.Х. Модельный прогноз трансвагинальной ультрасонографической идентификации ранней внутриматочной беременности. Am J Obstet Gynecol 1992;166:1495-500.
28. Стабиле И., Градзинскас Ю.Г. Внематочная беременность: обзор заболеваемости, этиологии и диагностических аспектов. Obstet Gynecol Surv 1990;45:335-47.
29. Стэнли Дж.Х., Хоргер Э.О. III, Фаган С.Дж., Андриол Дж.Г., Флейшер А.С. Эхографические данные при брюшной беременности. АЖД 1986;147:1043-1046.
30. Стовалл Т.Г., Линг Ф.В. Однократная доза метотрексата: расширенное клиническое исследование. Am J Obstet Gynecol 1993;168:1759-65.
31. Tekay A, Jouppila P. Цветной допплеровский поток как индикатор трофобластической активности при трубной беременности, обнаруженный с помощью трансвагинального УЗИ.


 Плотти, А. Ди Джованни, К. Олива, Ф. Батталья и Г. Плотти, «Двусторонняя яичниковая беременность после внутриматочной инсеминации и контролируемой стимуляции яичников», Fertility and Sterility , vol. 90, нет. 5, стр. 2015.e3–2015.e5, 2008.
Плотти, А. Ди Джованни, К. Олива, Ф. Батталья и Г. Плотти, «Двусторонняя яичниковая беременность после внутриматочной инсеминации и контролируемой стимуляции яичников», Fertility and Sterility , vol. 90, нет. 5, стр. 2015.e3–2015.e5, 2008. Юркович и Д. Маврелос, «Поймай меня, если просканируешь: ультразвуковая диагностика внематочной беременности», стр. Ультразвук в акушерстве и гинекологии , вып. 30, нет. 1, стр. 1–7, 2007 г.
Юркович и Д. Маврелос, «Поймай меня, если просканируешь: ультразвуковая диагностика внематочной беременности», стр. Ультразвук в акушерстве и гинекологии , вып. 30, нет. 1, стр. 1–7, 2007 г.