Современный взгляд на проблему истмико-цервикальной недостаточности | Кузнецова О.В., Зарубеева Е.В.
Введение
Истмико-цервикальная недостаточность (ИЦН) — это укорочение длины шейки матки до менее чем 25 мм и/или расширение цервикального канала до более чем 10 мм
на всем протяжении ранее 37 нед. беременности. Как правило, ИЦН сопровождается пролабированием плодного пузыря [1, 2]. Недостаточность шейки матки вызывают структур-ные и функциональные изменения истмического отдела матки, размеры которого зависят от циклических изменений в организме женщины. ИЦН является самостоятельным и значимым фактором риска невынашивания беременности, во II триместре встречается в 40% случаев, а в III триместре — в каждом 3-м случае [3]. В свою очередь каждый 3-й случай преждевременных родов (ПР) обусловлен ИЦН [4, 5].
Усилия научного и практического акушерства в последние годы не приводят к значительному снижению частоты ПР. Либо мы достигли того самого порога, когда развитие медицины уже не улучшает статистические показатели, либо до сих пор остаются малоизученными области, начиная с факторов риска и этиологии невынашивания и ПР и заканчивая организацией акушерской и перинатальной служб.
Патогенетическими факторами ИЦН могут быть функциональный или структурный дефекты шейки матки, соответственно ИЦН классифицируется на функциональную и анатомическую (органическую) формы. Функциональная ИЦН является результатом эндокринных нарушений и определяется раздражением α-рецепторов и торможением β-адренорецепторов. При гиперэстрогении увеличиваются чувствительность и активация α-рецепторов, что приводит к сокращению шейки матки и расширению цервикального канала. Соответственно при увеличении концентрации прогестерона увеличивается чувствительность β-рецепторов, и структурных изменений шейки матки в сторону формирования ИЦН не наблюдается.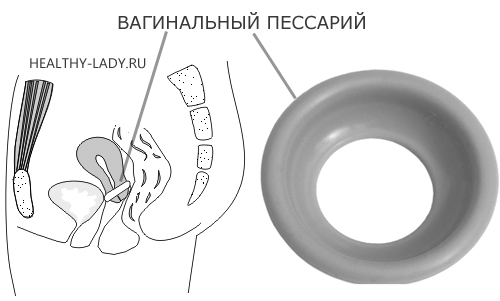
Анатомическая (органическая) ИЦН — это результат посттравматических изменений структуры шейки матки: механическое расширение цервикального канала перед выскабливанием матки, разрывы шейки матки в родах, особенно невосстановленные, формирующие рубцовую деформацию шейки матки.
Для пациенток с ИЦН также характерно наличие неоднократных внутриматочных вмешательств, ПР, прерывание беременности в поздние сроки в анамнезе, хирургическое лечение шейки матки, а течение наступившей беременности с ИЦН характеризуется значительно чаще клиникой угрозы прерывания беременности и/или ПР [8].
В современной литературе ключевым звеном в патогенезе ИЦН является дисплазия соединительной ткани в результате дефекта синтеза коллагена [9]. Шейка матки является фиброзным органом и на протяжении всей беременности переживает структурные изменения, которые влекут за собой ее созревание (преждевременное или своевременное), что и определяет начало родовой деятельности. При наличии дисплазии соединительной ткани (ДСТ), особенно ее недифференцированных форм (НДСТ), созревание шейки матки происходит преждевременно и формируется ИЦН. В патогенезе ДСТ ведущее место занимает недостаточность магния. При дефиците магния фибробласты теряют способность продуцировать коллаген. Ионы магния входят в состав соединительной ткани и участвуют в регуляции ее метаболизма, являясь кофактором в ремоделировании соединительной ткани. Этим обстоятельством, возможно, и обусловлено включение препаратов магния в схему профилактики и лечения угрозы прерывания беременности [10].
Шейка матки является фиброзным органом и на протяжении всей беременности переживает структурные изменения, которые влекут за собой ее созревание (преждевременное или своевременное), что и определяет начало родовой деятельности. При наличии дисплазии соединительной ткани (ДСТ), особенно ее недифференцированных форм (НДСТ), созревание шейки матки происходит преждевременно и формируется ИЦН. В патогенезе ДСТ ведущее место занимает недостаточность магния. При дефиците магния фибробласты теряют способность продуцировать коллаген. Ионы магния входят в состав соединительной ткани и участвуют в регуляции ее метаболизма, являясь кофактором в ремоделировании соединительной ткани. Этим обстоятельством, возможно, и обусловлено включение препаратов магния в схему профилактики и лечения угрозы прерывания беременности [10].
Своевременные диагностика и коррекция ИЦН во многих случаях решают проблему невынашиваниия беременности и ПР. Традиционно диагностика основана на появлении сократительной активности матки, приводящей к укорочению, размягчению и открытию шейки матки, а также на результатах объективного гинекологического осмотра и трансвагинальной ультразвуковой цервикометрии.
В качестве критерия выделения группы риска по ПР принята длина шейки матки у первородящих <35 мм, у повторнородящих — <30 мм, для определения длины шейки матки предпочтительно использовать трансвагинальную эхографию [13]. При многоплодной беременности длина шейки матки не является критерием оценки риска невынашивания, поскольку патогенез ПР при многоплодии не связан с ИЦН [14, 15].
Диагностика ИЦН должна проводиться уже в самом начале II триместра беременности при ультразвуковом скрининге [16]. При этом обязательно должны соблюдаться правила исследования: измерение проводится только трансвагинальным доступом, с пустым мочевым пузырем и без надавливания датчиком на шейку матки (т. к. в этом случае искусственно удлиняется шейка матки), измеряется длина закрытой части шейки матки [2, 17].
к. в этом случае искусственно удлиняется шейка матки), измеряется длина закрытой части шейки матки [2, 17].
Приказ Минздрава России № 572н «Об утверждении порядка оказания медицинской помощи по профилю «акушерство и гинекология» (за исключением использования вспомогательных репродуктивных технологий)» устанавливает порядок проведения скринингового ультразвукового обследования во время беременности: в I триместре — в 11–14 (13 нед. 6 дней) нед. гестации, во II триместре — в 18–21 нед. (в 16–18 нед. при многоплодной беременности) и в III триместре — в 30–34 нед. гестации. Длина шейки матки, по данным трансвагинального ультразвукового исследования (УЗИ), является наиболее информативным прогностическим маркером ПР, более значимым, чем оценка факторов риска (например, прерывание беременности в анамнезе). Скрининговое измерение длины цервикального канала матки предупреждает ПР при наиболее распространенной их причине — ИЦН, в 30–40% случаев ПР их причиной становится укорочение шейки матки до менее чем 25 мм.
Положительный тест на фетальный фибронектин и укорочение шейки матки, по данным УЗИ, могут говорить о повышенном риске ПР, особенно у пациенток, имеющих прерывание беременности в анамнезе. Получение двух подряд отрицательных результатов теста свидетельствует о крайне малой вероятности (~1%) ПР в ближайшие 2 нед. [20, 21].
Структурные изменения в шейке матки (укорочение, размягчение, централизация по оси таза, раскрытие цервикального канала), характерные для ИЦН, чаще всего возникают во II триместре беременности. Вопрос коррекции ИЦН всегда требует от акушера-гинеколога незамедлительного решения с целью предупреждения ПР и ставит вопрос выбора хирургического или консервативного ведения.
Для пациенток с одноплодной беременностью и ИЦН, имеющих в анамнезе три и более потери беременности во II триместре или ранние ПР, показано наложение швов на шейку матки (серкляж), оптимальным для выполнения профилактического серкляжа является срок 12–14 нед., в отдельных случаях хирургическая коррекция проводится до 26 нед. Существует более 20 методик хирургической коррекции шейки матки, включая лапароскопический (абдоминальный) серкляж. Абдоминальный серкляж должен рассматриваться как альтернативный метод лечения ИЦН у пациенток с неэффективностью вагинального серкляжа в предыдущую беременность, а также при трахелэктомии в анамнезе [2].
У пациенток с многоплодной беременностью не рекомендуется проведение хирургической коррекции ИЦН, а также нет доказательств ожидаемой эффективности влагалищного применения прогестерона. Литературные данные об эффективности хирургической ИЦН при многоплодной беременности немногочисленны, выводы спорны [23–25].
К консервативным методам лечения ИЦН относят установку акушерского пессария. После 24 нед. пессарий является альтернативным методом коррекции ИЦН. Устанавливается пессарий с профилактической целью и с целью коррекции ИЦН в сроки от 16 до 34 нед. беременности, удаляется в плановом порядке при доношенной беременности в 37–38 нед. [1]. Акушерский пессарий изменяет ось шейки матки, тем самым смещает давление с матки на внутренний зев, в результате чего уменьшаются вероятность дальнейшего прогрессирования ИЦН и риск ПР.
Коррекция ИЦН акушерским пессарием имеет длительную историю применения. При этом форма пессариев не претерпела значительных изменений, но при изготовлении камень, дерево и стекло заменены на гибкий и легкий силикон. Главными достоинствами силиконового пессария являются безопасность и способность адаптироваться под любые индивидуальные особенности [26]. В конце прошлого века в Германии H. Arabin разработал конусообразный круглый пессарий из гибкого силикона. Многоцентровое рандомизированное исследование, проведенные в 2012 г., показало, что установка акушерского пессария Arabin беременным с укорочением шейки матки <25 мм в сроки 18–22 нед. позволило снизить частоту ПР по сравнению с группой беременных, получавших только токолитическую терапию (с 27 до 6%) [27].
Главными достоинствами силиконового пессария являются безопасность и способность адаптироваться под любые индивидуальные особенности [26]. В конце прошлого века в Германии H. Arabin разработал конусообразный круглый пессарий из гибкого силикона. Многоцентровое рандомизированное исследование, проведенные в 2012 г., показало, что установка акушерского пессария Arabin беременным с укорочением шейки матки <25 мм в сроки 18–22 нед. позволило снизить частоту ПР по сравнению с группой беременных, получавших только токолитическую терапию (с 27 до 6%) [27].
В обзоре A.L. Zimerman et al. (2011–2012) описан опыт применения акушерского пессария совместно с микронизированным интравагинальным прогестероном. В исследование были включены беременные с одноплодной и многоплодной беременностями в сроках 16–22 нед. В группе беременных с одноплодной беременностью частота ПР достоверно снизилась в сравнении с группой беременных с многоплодием (в этой группе, несмотря на одновременное применение с акушерским пессарием микронизированного прогестерона, сохранялся высокий риск ПР) [28].
В работе коллег Алтайского государственного медицинского университета проанализирован опыт нехирургической коррекции ИЦН при многоплодной беременности, в работе использовался акушерский разгружающий пессарий. Коррекция ИЦН путем установки акушерского пессария проводилась в сроках с 19 до 32 нед., после подтверждения диагноза с помощью ультразвуковой цервикометрии. В результате проведенного исследования удалось снизить частоту ПР при многоплодной беременности до 20% [29].
Таким образом, установка акушерского пессария является безопасным и эффективным методом лечения и профилактики ИЦН и угрозы прерывания беременности во II и III триместрах, что позволяет снизить частоту ПР в 2–3 раза и улучшить перинатальные исходы [1, 26].
Течение беременности после хирургической коррекции ИЦН часто (в 87,9% случаев) сопровождается угрозой прерывания беременности [30], ввиду чего дальнейшее ведение беременности требует продолжения токолитической терапии и/или прогестероновой поддержки. В этой связи в дополнение к серкляжу и акушерскому пессарию в сроки до 34 нед. часто применяется вагинальный микронизированный прогестерон в дозе 200 мг. Насколько оправдано продолжение терапии микронизированным прогестероном? Вопрос о назначении и об отмене препарата после коррекции ИЦН следует решать индивидуально, с учетом данных анамнеза, факторов риска и клинических симптомов [31]. Однако нет доказательств повышения эффективности комбинированных методов профилактики ПР. Любой из указанных выше методов коррекции ИЦН с доказанной эффективностью применяется в формате монотерапии. Возможно сочетание препарата прогестерона с акушерским пессарием индивидуально, исходя из факторов риска и данных анамнеза. При этом во избежание высокого риска инфекционных осложнений не рекомендовано сочетание серкляжа и акушерского пессария [2].
В этой связи в дополнение к серкляжу и акушерскому пессарию в сроки до 34 нед. часто применяется вагинальный микронизированный прогестерон в дозе 200 мг. Насколько оправдано продолжение терапии микронизированным прогестероном? Вопрос о назначении и об отмене препарата после коррекции ИЦН следует решать индивидуально, с учетом данных анамнеза, факторов риска и клинических симптомов [31]. Однако нет доказательств повышения эффективности комбинированных методов профилактики ПР. Любой из указанных выше методов коррекции ИЦН с доказанной эффективностью применяется в формате монотерапии. Возможно сочетание препарата прогестерона с акушерским пессарием индивидуально, исходя из факторов риска и данных анамнеза. При этом во избежание высокого риска инфекционных осложнений не рекомендовано сочетание серкляжа и акушерского пессария [2].
Ввиду повышения значимости амбулаторного звена в ведении пациенток с акушерской патологией и одновременно расширения области применения гестагенных препаратов потребовалось создание препарата прогестеронового ряда с минимальными побочными эффектами и, главное, удобного для применения самими пациентками [7, 32].
Микронизированный прогестерон, зарегистрированный в 35 странах под различными коммерческими названиями, впервые был разработан во Франции в 1980 г. По химической структуре он идентичен эндогенному прогестерону, продуцируемому яичниками, выпускается в мягких капсулах, содержащих 100 мг прогестерона в арахисовом масле.
Данные литературы о сроках гестации, в которые целесообразно назначение прогестерона, разнообразны. Имеются данные о назначении прогестерона при угрозе ПР в основном в I триместре [31–35], другие же авторы рекомендуют использовать его и в более поздние сроки [7, 36, 37].
В настоящее время натуральный прогестерон одобрен для сохранения беременности в I триместре у пациенток, беременность которых наступила в результате вспомогательных репродуктивных технологий [2, 38].
Использование натурального прогестерона более обосновано у беременных, имеющих осложнения от применения β-миметиков и антипростагландинов или противопоказания к их назначению. В случаях сочетанного применения β-миметиков и антипростагландинов с микронизированным прогестероном дозы препаратов и курс лечения значительно снижаются или назначается монотерапия прогестероном. Российские исследования применения натурального микронизированного прогестерона в форме вагинальных капсул подтверждают его высокую эффективность в лечении угрожающего и начавшегося аборта. Микронизированный прогестерон может также использоваться и с профилактической целью у пациенток с привычным невынашиванием беременности эндокринного генеза. Побочных реакций при применении препарата не наблюдается. Препарат рекомендован для лечения угрозы прерывания беременности и ПР у больных с экстрагенитальной патологией, когда имеются противопоказания для токолитической терапии [31].
В случаях сочетанного применения β-миметиков и антипростагландинов с микронизированным прогестероном дозы препаратов и курс лечения значительно снижаются или назначается монотерапия прогестероном. Российские исследования применения натурального микронизированного прогестерона в форме вагинальных капсул подтверждают его высокую эффективность в лечении угрожающего и начавшегося аборта. Микронизированный прогестерон может также использоваться и с профилактической целью у пациенток с привычным невынашиванием беременности эндокринного генеза. Побочных реакций при применении препарата не наблюдается. Препарат рекомендован для лечения угрозы прерывания беременности и ПР у больных с экстрагенитальной патологией, когда имеются противопоказания для токолитической терапии [31].
В решении клинической задачи предупреждения ПР можно руководствоваться рекомендациями международных организаций: SOGS (Society of Obstetricians and Gynaecologists of Canada — Общество акушеров и гинекологов Канады, 2008), EAPM (European Associationof Perinatal Medicine — Европейская ассоциация перинатальной медицины, 2011), ACOG (American College of Obstetricians and Cynecologists — Американский колледж акушерства и гинекологии) и SFMF (Society formaternal fetal medicine — Общество материнской и фетальной медицины, 2012–2013, США), а также резолюцией FIGO-2015 по короткой шейке матки, где регламентируется использование вагинального прогестерона в виде капсул в суточной дозе 200 мг или геля в дозе 90 мг для профилактики ПР при одноплодной беременности и длине шейки матки 25 мм и менее [38].
По данным отечественных и зарубежных клинических исследований известно, что вагинальное применение прогестерона у женщин с длиной шейки матки ≤25 мм приводит к снижению частоты спонтанных ПР до 33 нед. на 45%, а также снижает частоту респираторного дистресс-синдрома и неонатальную заболеваемость [2, 32, 39].
На кафедре акушерства и гинекологии лечебного факультета ФГАОУ ВО РНИМУ им. Н.И. Пирогова Минздрава России проведен анализ осложнений и течения беременности при угрозе ПР и представлен алгоритм ведения беременности после коррекции ИЦН. На основании проанализированных случаев сделано заключение о высокой эффективности применения хирургической коррекции ИЦН в сочетании с вагинальным введением микронизированного прогестерона, в 93% случаев лечение невынашивания беременности с использованием данного метода лечения угрозы ПР родоразрешение произошло ближе к сроку доношенной беременности. Таким образом, назначение микронизированного прогестерона беременным с ИЦН позволяет пролонгировать срок гестации и улучшить перинатальные исходы [39].
При наличии НДСТ как вероятной причины формирования ИЦН, кроме хирургической коррекции, показана заместительная терапия препаратами магния как ключевого кофактора метаболизма соединительной ткани [9].
Ионы магния играют существенную роль в ранние сроки беременности. Дефицит ионов магния может стать причиной осложнений беременности в эти сроки, включая угрозу прерывания беременности. Своевременная диагностика дефицита макроэлементов и его коррекция современными лекарственными средствами предупреждают развитие патологических симптомов. Ионы магния относят к универсальным регуляторам биохимических и физиологических процессов в организме, они участвуют в пластическом, энергетическом и электролитном обмене. Магний является кофактором более 350 ферментов и необходим для многих метаболических реакций организма, в т. ч. для синтеза белков, энергетического внутриклеточного обмена, воспроизводства РНК и ДНК, поддержания электролитного баланса, стабилизации клеточных мембран и митохондрий. Ионы магния участвуют в передаче нервного импульса, регуляции сердечной и нервно-мышечной возбудимости, нервно-мышечной проводимости, мышечного сокращения, тонуса мышц. Дефицит магния во время беременности сопряжен со многими осложнениями беременности и родов. При недостатке магния у беременных повышаются АД, тонус миометрия, приводящий к преждевременной родовой деятельности, происходит задержка внутриутробного развития плода и ухудшается его жизнеспособность [40].
Ионы магния участвуют в передаче нервного импульса, регуляции сердечной и нервно-мышечной возбудимости, нервно-мышечной проводимости, мышечного сокращения, тонуса мышц. Дефицит магния во время беременности сопряжен со многими осложнениями беременности и родов. При недостатке магния у беременных повышаются АД, тонус миометрия, приводящий к преждевременной родовой деятельности, происходит задержка внутриутробного развития плода и ухудшается его жизнеспособность [40].
При постановке диагноза ИЦН врачом всегда принимается решение о возможности и методе ее коррекции [41]. В случае клинически выраженной угрозы ПР перед коррекцией ИЦН целесообразно использовать токолиз. Токолитическая терапия не всегда предупреждает ПР, особенно при укорочении шейки матки, однако дает время, необходимое для проведения профилактики синдрома дыхательных расстройств у новорожденного, если речь идет о сроках 24–34 нед., а также на этапе маршрутизации пациентки в акушерский стационар III уровня [42, 43]. В литературе имеются данные успешного применения атозибана в комплексном лечении угрозы ПР, сопровождающегося ИЦН в сроках 24–26 нед., и предотвращении реализации очень ранних ПР. Анализ клинических исследований показал эффективность использования атозибана на этапе подготовки к хирургической коррекции ИЦН при пролабировании плодного пузыря в цервикальный канал или верхнюю треть влагалища. После учета всех противопоказаний проводились токолиз атозибаном, антибиотикотерапия, затем хирургическая коррекция ИЦН с заправлением плодного пузыря за область внутреннего зева. В 82,7% случаев беременность завершилась своевременными родами в сроках 37–39 нед. [44]. Бесспорно, случаи пролабирования плодного пузыря и последующая хирургическая коррекция ИЦН — это всегда риск септических осложнений. И врачу необходимо каждый раз взвесить все «за» и «против», прежде чем принять решение.
В литературе имеются данные успешного применения атозибана в комплексном лечении угрозы ПР, сопровождающегося ИЦН в сроках 24–26 нед., и предотвращении реализации очень ранних ПР. Анализ клинических исследований показал эффективность использования атозибана на этапе подготовки к хирургической коррекции ИЦН при пролабировании плодного пузыря в цервикальный канал или верхнюю треть влагалища. После учета всех противопоказаний проводились токолиз атозибаном, антибиотикотерапия, затем хирургическая коррекция ИЦН с заправлением плодного пузыря за область внутреннего зева. В 82,7% случаев беременность завершилась своевременными родами в сроках 37–39 нед. [44]. Бесспорно, случаи пролабирования плодного пузыря и последующая хирургическая коррекция ИЦН — это всегда риск септических осложнений. И врачу необходимо каждый раз взвесить все «за» и «против», прежде чем принять решение.
В связи с вышесказанным приоритетной задачей является профилактика ИЦН. В настоящее время активно обсуждается вопрос о возможности прогнозирования ИЦН на этапе прегравидарной подготовки [6, 45, 46]. Комплексное обследование состояния репродуктивного здоровья в прегравидарный период, реабилитация супружеской пары после потери беременности значительно улучшают течение вновь наступившей беременности и увеличивают срок гестации к моменту родоразрешения, а значит, способствуют снижению частоты ПР и перинатальных осложнений.
Комплексное обследование состояния репродуктивного здоровья в прегравидарный период, реабилитация супружеской пары после потери беременности значительно улучшают течение вновь наступившей беременности и увеличивают срок гестации к моменту родоразрешения, а значит, способствуют снижению частоты ПР и перинатальных осложнений.
Исследование, проведенное на кафедре акушерства и гинекологии ФГБОУ ВО ВолгГМУ Минздрава России, доказало целесообразность проведения пациенткам с угрозой формирования ИЦН метросальпингографии с использованием гормональной пробы и, если возможно, проведения пайпель-биопсии эндометрия и иммуногистохимического исследования. Метросальпингография проводилась на 18–20-й день менструального цикла. При выявлении расширения внутреннего зева на 5 мм проводилась прогестероновая проба (внутримышечное введение 1 мл 12,5% р-ра 17-оксипрогестерона капроната), через 3 дня повторно проводилась метросальпингография. В случае смыкания внутреннего зева ИЦН имеет природу дисфункции, если же расширение внутреннего зева остается, то речь идет об анатомической ИЦН. В соответствии с этим на этапе прегравидарной подготовки пациенткам с дисфункциональной ИЦН назначалась гормональная терапия (с 3 по 17-й день менструального цикла — эстрадиола валерат по 2 мг 2 р./сут, с 16-го по 25-й день менструального цикла — прогестерон по 200 мг 2 р./сут), пациенткам с анатомической ИЦН гормональная терапия проводилась только при недостаточности лютеиновой фазы. При наступлении беременности пациенткам с анатомической ИЦН проводились серкляж в сроки 12–14 нед. и терапия прогестероном по 200 мг 2 р./сут до 34 нед. при ранее выявленной недостаточности лютеиновой фазы. Результатом данной методики явилось снижение в 4 раза доли ПР и самопроизвольных выкидышей в группе пациенток с описанным алгоритмом прегравидарной подготовки [4].
В соответствии с этим на этапе прегравидарной подготовки пациенткам с дисфункциональной ИЦН назначалась гормональная терапия (с 3 по 17-й день менструального цикла — эстрадиола валерат по 2 мг 2 р./сут, с 16-го по 25-й день менструального цикла — прогестерон по 200 мг 2 р./сут), пациенткам с анатомической ИЦН гормональная терапия проводилась только при недостаточности лютеиновой фазы. При наступлении беременности пациенткам с анатомической ИЦН проводились серкляж в сроки 12–14 нед. и терапия прогестероном по 200 мг 2 р./сут до 34 нед. при ранее выявленной недостаточности лютеиновой фазы. Результатом данной методики явилось снижение в 4 раза доли ПР и самопроизвольных выкидышей в группе пациенток с описанным алгоритмом прегравидарной подготовки [4].
Своевременное определение факторов риска, ранняя диагностика, профилактика и эффективное лечение ИЦН — это путь к снижению ПР, перинатальной заболеваемости и смертности, в первую очередь за счет снижения количества очень ранних ПР и рождения детей с экстремально низкой массой тела.
Каждое научное исследование, а также анализ литературных данных следует рассматривать как движение вперед на пути снижения частоты невынашивания беременности, ПР, перинатальной заболеваемости и смертности. Научный поиск решения проблемы ИЦН и невынашивания беременности способствует появлению новых данных, позволяющих совершенствовать профилактику, диагностику и лечение указанного осложнения беременности.
Сведения об авторе:
1Кузнецова Ольга Викторовна — к.м.н., доцент кафедры акушерства и гинекологии лечебного факультета, ORCID iD 0000-0003-0842-859X;
2Зарубеева Екатерина Васильевна — ординатор, ORCID iD 0000-0002-5778-8762.
1ФГАОУ ВО РНИМУ им. Н.И. Пирогова Минздрава России. 117997, Россия, Москва, ул. Островитянова, д. 1.
2ГБУЗ «НИИ СП им. Н.В. Склифосовского ДЗМ». 129090, Россия, Москва, Б. Сухаревская площадь, д. 3, стр. 9.
3, стр. 9.
Контактная информация: Кузнецова Ольга Викторовна, e-mail: [email protected]. Прозрачность финансовой деятельности: автор не имеет финансовой заинтересованности в представленных материалах или методах. Конфликт интересов отсутствует. Статья поступила 14.08.2019.
About the author:
1Olga V. Kuznetsova — MD, PhD, Associate Professor of the Department of Obstetrics and Gynecology, ORCID iD 0000-0003-0842-859X;
2Ekaterina V. Zarubeeva — MD, resident, ORCID iD 0000-0002-5778-8762.
1Pirogov Russian National Research Medical University. 1, Ostrovityanov str., Moscow, 117437, Russian Federation.
2N.V. Sklifosovsky Research Institute of First Aid. 3/9, B. Sukharevskaya square, Moscow, 129090, Russian Federation.
Contact information: Olga V. Kuznetsova, e-mail: [email protected].
Kuznetsova, e-mail: [email protected].
Financial Disclosure: author has no a financial or property interest in any material or method mentioned. There is no conflict of interests. Received 14.08.2019.
Истмико-цервикальная недостаточность — что это такое
Автор статьи:
БАТАЕВА РОЗА САИДОВНА
ГЛАВНЫЙ ВРАЧ ЦЕНТРА МЕДИЦИНЫ ПЛОДА В МОСКВЕ, СПЕЦИАЛИСТ ПО ПРЕНАТАЛЬНОЙ ДИАГНОСТИКЕ (МЕДИЦИНЕ ПЛОДА), ВРАЧ УЛЬТРАЗВУКОВОЙ ДИАГНОСТИКИ, КАНДИДАТ МЕДИЦИНСКИХ НАУК.
Содержание
- Причины истмико-цервикальной недостаточности
- Симптомы и диагностика ИЦН
- Способы лечения ИЦН
- Прогноз лечения ИЦН
- Профилактика истмико-цервикальной недостаточности
Невынашивание беременности является серьезной проблемой в современном акушерстве. Около 10-20 % беременностей заканчиваются самопроизвольными выкидышами или преждевременными родами. Возможных причин невынашивания беременности множество. Это и гормональные расстройства, и заболевания матери, и генетические нарушения, и воздействие факторов внешней среды. Одной из серьезных проблем, приводящих к невынашиванию беременности, является так называемая истмико-цервикальная недостаточность.
Возможных причин невынашивания беременности множество. Это и гормональные расстройства, и заболевания матери, и генетические нарушения, и воздействие факторов внешней среды. Одной из серьезных проблем, приводящих к невынашиванию беременности, является так называемая истмико-цервикальная недостаточность.
Матка по форме напоминает грушу. В ее строении выделяют тело и шейку. Во время беременности плод находится внутри тела матки, а благодаря наличию мышечных клеток, тело матки значительно увеличивается в течение беременности. Шейка матки имеет форму цилиндра. Со стороны тела матки она ограничена внутренним зевом, в области которого кроме мышечных клеток находится большое количество соединительной ткани, и формируется кольцо, способствующее удержанию плода в матке (сфинктер). Участок перехода тела матки в шейку называется перешейком (истмус). Во влагалище шейка матки открывается наружным зевом. Во время родов происходит сглаживание шейки матки, расслабление мышечных клеток и открытие шейки матки, которая формирует родовой канал.
При нарушении целостности или функции сфинктера и внутреннего зева шейки матки, недостаточной замыкательной функции истмуса, развивается так называемая истмико-цервикальная недостаточность.
При истмико-цервикальной недостаточности во время беременности происходит самопроизвольное сглаживание и раскрытие шейки матки, не связанное с сократительной активностью матки. Плодное яйцо при этом лишается необходимой опоры в нижнем маточном сегменте. При увеличении давления внутри матки плодные оболочки начинают выпячиваться в расширенный канал шейки матки, что приводит к преждевременным родам. Обычно роды начинаются с преждевременного излития околоплодных вод. Это происходит потому, что выбухающие в канал шейки матки плодные оболочки могут инфицироваться бактериями, находящимися в составе микрофлоры влагалища. Вследствие этого оболочки теряют эластичность, происходит их самопроизвольный разрыв, излитие околоплодных вод и инфицирование малыша внутриутробно бактериями, находящимися во влагалище беременной женщины.
Причины истмико-цервикальной недостаточности
Предшествующие травмы
Прежде всего, это предшествующие травмы. Они приводят к так называемой травматической или органической ИЦН. Чаще всего это травматичные роды, при которых происходит разрыв шейки матки, предшествующие аборты или диагностические выскабливания полости матки, во время которых производится инструментальное расширение шейки матки. При этом возможно нарушение целостности истмического кольца шейки и формирование в месте травмы грубой рубцовой ткани.
Гормональные нарушения
Функциональная истмико-цервикальная недостаточность формируется в результате гормональных нарушений в организме беременной женщины. Это могут быть выраженное недоразвитие внутренних половых органов, дефицит половых гормонов, снижение нормальной функции яичников, иногда ИЦН формируется при повышенном уровне мужских половых гормонов в крови. Все перечисленные причины приводят к нарушению соотношения мышечной и соединительной ткани в перешейке и шейке матки, изменяется реакция мышечных клеток шейки матки на нервные импульсы.
Врожденная истмико-цервикальная недостаточность
В редких случаях, при пороках развития матки может встречаться врожденная истмико-цервикальная недостаточность.
Симптомы и диагностика ИЦН
Специфических симптомов истмико-цервикальной недостаточности нет. Беременную женщину могут беспокоить тяжесть внизу живота или в поясничной области, могут участиться позывы к мочеиспусканию за счет давления плода на мочевой пузырь. Однако чаще всего будущую маму ничего не беспокоит.
Постановка диагноза истмико-цервикальной недостаточности производится преимущественно во время беременности, поскольку только во время беременности имеются объективные условия оценки функции шейки матки и ее истмического отдела. Вне беременности врачи предпринимают ряд специальных проб для выявления ИЦН. Проводится рентгенологическое исследование матки на 18-20 день цикла, производится оценка степени расширения канала шейки матки во вторую фазу менструального цикла с помощью специальных инструментов.
Во время беременности в качестве мониторинга состояния шейки матки используется трансвагинальное ультразвуковое исследование. При этом измеряется длина шейки матки. Длина шейки матки менее 3 см при сроке беременности менее 20 недель требует отнесения женщины в группу высокого риска по ИЦН и тщательного наблюдения за такой пациенткой.
У женщин, вынашивающих двойню или тройню до 28 недель беременности нормальной считается длина шейки матки более 37 мм у первобеременных и более 45 мм у повторнобеременных пацеинток. У многорожавших женщин длина шейки матки в сроке 17-20 недель беременности должна быть более 29 мм.
Абсолютным признаком наличия истмико-цервикальной недостаточности является укорочение шейки матки до 2 см и менее. На измерение длины шейки матки влияют различные факторы – к примеру, тонус матки и высота расположения плаценты. Кроме того, важно каким способом врач ультразвуковой диагностики оценивает длину шейки матки. Наиболее правильные результаты получаются при трансвагинальном (то есть осмотре датчиком, введенным во влагалище пациентки) доступе. Этот способ осмотра шейки матки абсолютно безопасен для дальнейшего течения беременности и не может вызывать угрозу прерывания или другие осложнения.
Этот способ осмотра шейки матки абсолютно безопасен для дальнейшего течения беременности и не может вызывать угрозу прерывания или другие осложнения.
При осмотре шейки матки через брюшную стенку, то есть трансабдоминально, измерения длины шейки примерно на полсантиметра превышают таковые при трансвагинальном осмотре, кроме того, на изменение ее длины влияет степень наполнения мочевого пузыря. Кроме длины шейки матки, при проведении ультразвукового исследования оценивается состояние внутреннего зева, имеется ли открытие зева и выбухание в канал шейки матки плодного пузыря.
Однако ставить диагноз истмико-цервикальной недостаточности только по результатам ультразвукового исследования не правильно. Более точную информацию дает осмотр шейки матки врачом-гинекологом. Осмотр производится в гинекологическом кресле. При этом врач оценивает длину влагалищной части шейки матки, ее плотность, степень открытия канала шейки матки.
Способы лечения ИЦН
С целью профилактики преждевременных родов при истмико-цервикальной недостаточности с 20 по 34 недели беременности назначаются препараты прогестерона (ДЮФАСТОН, УТРОЖЕСТАН) – гормона, вырабатывающегося в плаценте и поддерживающего беременность.
Существуют два способа лечения истмико-цервикальной недостаточности. Это нехирургические методы и хирургические.
Нехирургические методы
К нехирургическим методам относят введение во влагалище специальных акушерских пессариев – колец, которые надеваются на шейку матки и препятствуют ее дальнейшему раскрытию, поддерживая предлежащую часть плода. Нехирургические методы имеют ряд преимуществ – они не требую госпитализации в стационар, введения наркоза и просты в использовании. Применяют пессарии обычно после 28 недель беременности. Перед введением кольца обязательно берут мазок на флору для выявления и лечения возможного воспалительного процесса. После введения акушерского пессария необходимо каждые 2-3 недели проводить обработку влагалища и кольца антисептическими растворами для профилактики развития инфекции. Однако не всегда этот метод может быть применим.
Хирургические методы
При выраженной истмико-цервикальной недостаточности применение колец неэффективно.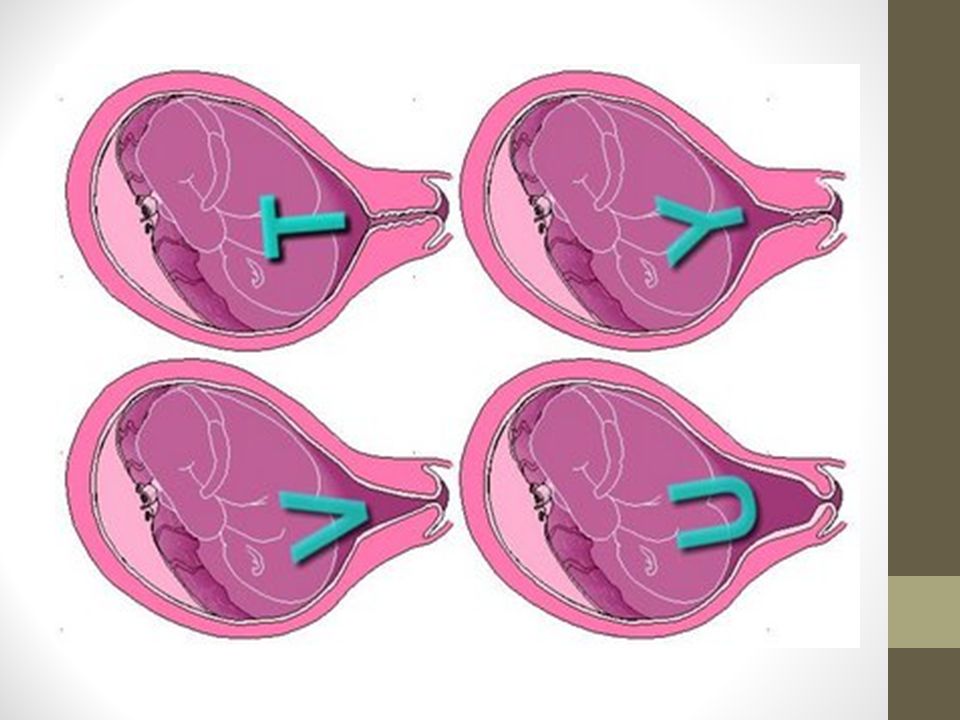 Не используют их также при выбухании плодного пузыря в канал шейки матки. В этих случаях лечение осуществляется путем зашивания шейки матки.
Не используют их также при выбухании плодного пузыря в канал шейки матки. В этих случаях лечение осуществляется путем зашивания шейки матки.
Показания к хирургической коррекции ИЦН:
- наличие ранее самопроизвольных выкидышей и преждевременных родов во 2-3 триместрах
- прогрессирующая по данным клинического обследования недостаточность шейки матки, длина шейки матки менее 25 мм по данным трансвагинального УЗИ.
Противопоказания к хирургическому лечению:
- повышенная возбудимость матки, тонус
- заболевания, являющиеся противопоказанием для сохранения беременности, например тяжелые заболевания печени, сердечно-сосудистой системы, инфекционные, генетические заболевания,
- кровотечение,
- пороки развития плода,
- наличие патогенной флоры во влагалище, воспаление влагалища.
Наложение швов на шейку матки обычно проводится с 13 до 27 недели беременности. Сроки проведения операции определяются индивидуально лечащим врачом.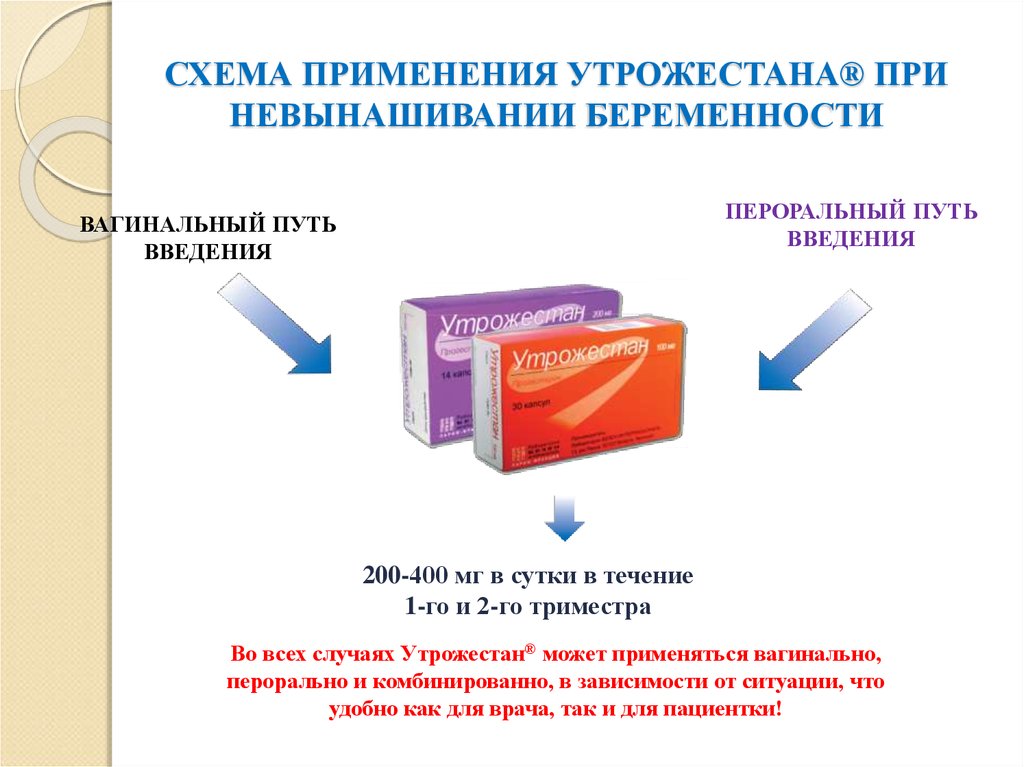 Наиболее благоприятны для оперативного лечения срок с 15 по 19 неделю беременности, когда открытие шейки матки не очень выражено и плодный пузырь не выбухает в канал.
Наиболее благоприятны для оперативного лечения срок с 15 по 19 неделю беременности, когда открытие шейки матки не очень выражено и плодный пузырь не выбухает в канал.
Наложение швов на шейку матки производят под общим наркозом. В ряде случаев, например при выбухании нижнего полюса плодного яйца в канал шейки матки, после операции, в целях профилактики возможного инфицирования плодных оболочек, назначаются курс антибиотиков. При неосложненном течении послеоперационного периода беременная выписывается домой через 5-7 дней после операции. Однако каждые 2 недели врач женской консультации должен осматривать шейку матки и брать мазки на флору.
Самым частым осложнением после хирургической коррекции истмико-цервикальной недостаточности является прорезывание тканей шейки матки нитью. Это может наступить, если шейка поражена воспалительным процессом или если начинаются сокращения матки, то есть родовая деятельность. Чтобы избежать сокращений матки после наложения швов многим пациенткам назначаются токолитики – препараты снимающие тонус матки.
Швы с шейки матки снимают в 37 – 38 недель беременности. Это производят при осмотре шейки матки в гинекологическом кресле. Процедура снятия швов обычно совершенно безболезненна.
Прогноз лечения ИЦН
Своевременная диагностика истмико-цервикальной недостаточности и своевременная хирургическая или нехирургическая коррекция данного состояния способствуют пролонгированию беременности и прогноз для вынашивания плода благоприятный.
Профилактика истмико-цервикальной недостаточности
Профилактика ИЦН включает ведение здорового образа жизни, отказ от абортов, профилактику воспалительных заболеваний влагалища и шейки матки.
BBFarma srl - Фармацевтическая торговля: G03DA04
База дона
Поиск
| / | Индекс |
|---|---|
| Г | СИСТЕМА ПОЛОВОЙ МОЧИ И ПОЛОВЫХ ГОРМОНОВ |
| G03 | ПОЛОВЫЕ ГОРМОНЫ И МОДУЛЯТОРЫ ПОЛОВОЙ ФУНКЦИИ |
| G03D | ПРОГЕСТИНИЧНЫЕ [ИТ] |
| G03DA | ПРОИЗВОДНЫЕ ПРЕГНЕНА (4) [ IT ] |
| G03DA04 | ПРОГЕСТЕРОН |
Результат итальянской продукции: 13 Résultat produit russes trouvé: 15
Список продуктов
| УВД | № | Форма |
|---|---|---|
| G03DA04 | BELGEST NATURAL капсула, мягкая 100 мг | Капсула, мягкая |
| G03DA04 | Капсула FEMICARE, мягкая, 100 мг | Капсула, мягкая |
| G03DA04 | Мягкая капсула FIRM UP 200 мг | Капсула, мягкая |
| G03DA04 | ПРОГЕСТЕРОН раствор для инъекций 25 мг/1 мл | Раствор для инъекций |
| G03DA04 | ПРОГЕСТИН ДЕПО раствор для инъекций 250 мг/2 мл | Раствор для инъекций |
| G03DA04 | ПРОГЕСТОЛ раствор для кожи 0,5% | Кожный раствор |
| G03DA04 | ВАГЕСТОН капсула, мягкая 200 мг | Капсула, мягкая |
| G03DA04 | X GEST вагинальная капсула, мягкая 200 мг | Вагинальная капсула, мягкая |
| G03DA04 | Вагинальная капсула с прогестероном, мягкая 200 мг | Вагинальная капсула, мягкая |
| G03DA04 | GENEGEST капсулы, мягкие 200 мг | Капсула, мягкая |
| G03DA04 | ЦЕЛОГЕСТ капсула, мягкая 200 мг | Капсула, мягкая |
| G03DA04 | БИОСТЕРОНА капсула, мягкая 200 мг | Капсула, мягкая |
| G03DA04 | FASELUT ICN капсула, мягкая 100 мг | Капсула, мягкая |
| G03DA04 | ЦЕЛОГЕСТ раствор для инъекций 200 мг/2 мл | Раствор для инъекций |
| G03DA04 | MAA N капсула, мягкая 100 мг | Капсула, мягкая |
| G03DA04 | Крем вагинальный ESOLUT 2,5% | Вагинальный крем |
| G03DA04 | Капсула EOCON, мягкая, 100 мг | Капсула мягкая |
| G03DA04 | Капсулы FEMICARE, мягкие, 200 мг | Капсула, мягкая |
| G03DA04 | ФЕМИГЕСТ капсулы, мягкие 200 мг | Капсула, мягкая |
| G03DA04 | Капсула MACGEST, мягкая, 200 мг | Капсула, мягкая |
| G03DA04 | ФЕМИГЕСТ капсулы, мягкие 100 мг | Капсула, мягкая |
| G03DA04 | АРЕФАМ капсула, мягкая 200 мг | Капсула, мягкая |
| G03DA04 | CAP VORANIN капсула, мягкая 200 мг | Капсула, мягкая |
| G03DA04 | БЕЛГЕСТ раствор для инъекций 250 мг/1 мл | Раствор для инъекций |
| G03DA04 | Капсула NATPREG, мягкая 200 мг | Капсула, мягкая |
| G03DA04 | НАТРОН раствор для инъекций 200 мг/2 мл | Раствор для инъекций |
| G03DA04 | НАТРОН капсула, мягкая 100 мг | Капсула, мягкая |
| G03DA04 | ДУБАГЕСТ Капсула мягкая 400 мг | Капсула мягкая |
| G03DA04 | ДЕЛЬТРОН раствор для инъекций 100 мг/1 мл | Раствор для инъекций |
| G03DA04 | LPD раствор для инъекций 100 мг/1 мл | Раствор для инъекций |
| G03DA04 | ПРОГЕФФИК капсула мягкая 100 мг | Капсула, мягкая |
| G03DA04 | ПРОГЕСТЕРОНА БИОСАНО раствор для инъекций 25 мг/1 мл | Раствор для инъекций |
| G03DA04 | ПРОГЕСТЕРОН LCH раствор для инъекций 50 мг/2 мл | Раствор для инъекций |
| G03DA04 | PROGESTERONE RETARD PHARLON раствор для инъекций 500 мг/2 мл | Раствор для инъекций |
| G03DA04 | ПРОМЕТРИУМ капсула, мягкая 100 мг | Капсула, мягкая |
| G03DA04 | БИОСТЕРОНА капсула, мягкая 100 мг | Капсула, мягкая |
| G03DA04 | MAA N капсула, мягкая 200 мг | Капсула, мягкая |
| G03DA04 | ГЕСТОРИН раствор для инъекций 200 мг/2 мл | Раствор для инъекций |
| G03DA04 | Капсула NAMGEM, мягкая, 200 мг | Капсула, мягкая |
| G03DA04 | ПРОЛЮТЕКС порошок для приготовления раствора для инъекций 25 мг | Порошок для приготовления раствора для инъекций |
| G03DA04 | FORGEST капсула мягкая 100 мг | Капсула, мягкая |
| G03DA04 | ФЕМОГЕСТ капсулы, мягкие 200 мг | Капсула, мягкая |
| G03DA04 | ГЕСТОН раствор для инъекций 100 мг/2 мл | Раствор для инъекций |
| G03DA04 | ГЕСТОН раствор для инъекций 200 мг/2 мл | Раствор для инъекций |
| G03DA04 | GESTOVIN капсулы, мягкие 200 мг | Капсула, мягкая |
| G03DA04 | ФОРГЕСТ раствор для инъекций 100 мг/1 мл | Раствор для инъекций |
| G03DA04 | ФОРГЕСТ раствор для инъекций 200 мг/1 мл | Раствор для инъекций |
| G03DA04 | МЕНАЭЛЬ капсула, мягкая 100 мг | Капсула, мягкая |
| G03DA04 | Вагинальная система доставки FERTIRING 1 г | Вагинальная система доставки |
| G03DA04 | LPD раствор для инъекций 200 мг/1 мл | Раствор для инъекций |
| G03DA04 | FORGEST капсула, мягкая 200 мг | Капсула, мягкая |
| G03DA04 | ЛЮТЕИНА диспергируемые таблетки 50 мг | Диспергируемая таблетка |
| G03DA04 | БЕЛГЕСТ раствор для инъекций 500 мг/2 мл | Раствор для инъекций |
| G03DA04 | ФУЛГЕСТ капсула, мягкая 200 мг | Капсула, мягкая |
| G03DA04 | C HOP капсула, мягкая 300 мг | Капсула, мягкая |
| G03DA04 | ESTIMA Капсулы молле 100 мг | Капсула, мягкая |
| G03DA04 | Капсула ETS, мягкая, 100 мг | Капсула, мягкая |
| G03DA04 | GES ONE раствор для инъекций 100 мг/2 мл | Раствор для инъекций |
| G03DA04 | GES ONE раствор для инъекций 200 мг/4 мл | Раствор для инъекций |
| G03DA04 | капсулы GESLUTIN PNM, мягкие 200 мг | Капсула, мягкая |
| G03DA04 | Капсула GESRY, мягкая, 100 мг | Капсула, мягкая |
| G03DA04 | GESTER NP раствор для инъекций 100 мг/4 мл | Раствор для инъекций |
| G03DA04 | N Капсулы SANIGEST, мягкие 200 мг | Капсула, мягкая |
| G03DA04 | GESTONE таблетка 10 мг | Планшет |
| G03DA04 | GESTORIN капсулы, мягкие 100 мг | Капсула, мягкая |
| G03DA04 | GESTMATE капсулы, мягкие 200 мг | Капсула, мягкая |
| G03DA04 | GESTONE капсулы, мягкие 200 мг | Капсула, мягкая |
| G03DA04 | ГЕСТОН раствор для инъекций 50 мг/мл | Раствор для инъекций |
| G03DA04 | GESTONE таблетка 25 мг | Планшет |
| G03DA04 | GESTORIN капсулы, мягкие 200 мг | Капсула, мягкая |
| G03DA04 | PROGEBEL капсула, мягкая 100 мг | Капсула, мягкая |
| G03DA04 | ПРОГЕСТЕРОН MYLAN капсулы, мягкие 100 мг | Капсула, мягкая |
| G03DA04 | PROGESTERONE ORALE Vaginale капсула, мягкая 100 мг | Капсула, мягкая |
| G03DA04 | PROGESTERONE ORALE Vaginale капсула, мягкая 400 мг | Капсула, мягкая |
| G03DA04 | Прогестероновый пессарий 400 мг | Пессарий |
| G03DA04 | ПРОГЕСТЕРОН раствор для инъекций 50 мг/мл | Раствор для инъекций |
| G03DA04 | PROGESTERONE STREULI эмульсия для инъекций 25 мг/1 мл | Эмульсия для инъекций |
| G03DA04 | ДЖИПРОГЕСТ Капсула мягкая 100 мг | Капсула, мягкая |
| G03DA04 | HYSTROGEST капсулы, мягкие 200 мг | Капсула, мягкая |
| G03DA04 | Капсула GESTER, мягкая, 100 мг | Капсула, мягкая |
| G03DA04 | ГЕСЛУТИН таблетки 100 мг | Планшет |
| G03DA04 | BELGEST NATURAL капсулы, мягкие 200 мг | Капсула, мягкая |
| G03DA04 | ФЕМОГЕСТ капсулы, мягкие 100 мг | Капсула, мягкая |
| G03DA04 | КРИНОН гель вагинальный 8% | Вагинальный гель |
| G03DA04 | ГЕПРОМИ Капсула мягкая 100 мг | Капсула, мягкая |
| G03DA04 | GES ONE капсула, мягкая 100 мг | Капсула, мягкая |
| G03DA04 | ГЕСТОН раствор для инъекций 50 мг/1 мл | Раствор для инъекций |
| G03DA04 | JOPREST капсулы, мягкие 100 мг | Капсула мягкая |
| G03DA04 | АРЕФАМ капсула, мягкая 100 мг | Капсула, мягкая |
| G03DA04 | JOPREST капсулы, мягкие 200 мг | Капсула, мягкая |
| G03DA04 | ЦЕЛОГЕСТ капсула, мягкая 400 мг | Капсула, мягкая |
| G03DA04 | Вагинальная система доставки PROGERING 10 мг | Вагинальная система доставки |
| G03DA04 | ПРОГЕСТАН твердые капсулы 100 мг | Капсула, твердая |
| G03DA04 | ПРОГЕСТЕРОНА КОЛМЕД капсула, мягкая 200 мг | Капсула, мягкая |
| G03DA04 | ПРОГЕСТЕРОН ДАК суппозиторий 200 мг | Суппозиторий |
| G03DA04 | ПРОГЕСТЕРОНА БЕСТФАРМА раствор для инъекций 25 мг/1 мл | Раствор для инъекций |
| G03DA04 | ПРОГЕСТЕРОН BIOGARAN Капсула molle 200 мг | Капсула, мягкая |
| G03DA04 | PROGIM капсула, мягкая 100 мг | Капсула, мягкая |
| G03DA04 | ПРОГИРОН Раствор для инъекций 25 мг | Раствор для инъекций |
| G03DA04 | ПРЕМАСТАН гель 1% | Гель |
| G03DA04 | ДАРСТИН гель 1 % | Гель |
| G03DA04 | PROCHIEVE вагинальный гель 4% | Вагинальный гель |
| G03DA04 | ПРОГЕСТЕРОНА БЕСТФАРМА раствор для инъекций 50 мг/2 мл | Раствор для инъекций |
| G03DA04 | PROGEBEL капсула, мягкая 200 мг | Капсула, мягкая |
| G03DA04 | Капсула NATRON, мягкая 200 мг | Капсула, мягкая |
| G03DA04 | ПРОНТОГЕСТ пессарий 400 мг | Пессарий |
| G03DA04 | ПРОСФЕРА раствор для инъекций 100 мг/1 мл | Раствор для инъекций |
| G03DA04 | ENVOCANIL капсула, мягкая 100 мг | Капсула, мягкая |
| G03DA04 | N Капсула SANIGEST, мягкая, 100 мг | Капсула, мягкая |
| G03DA04 | PROGENDO капсула, мягкая 400 мг | Капсула, мягкая |
| G03DA04 | PROGENDO капсула, мягкая 200 мг | Капсула, мягкая |
| G03DA04 | PROGESTERONA COLMED капсула, мягкая 100 мг | Капсула, мягкая |
| G03DA04 | НАТУРОГЕСТ капсулы, мягкие 200 мг | Капсула, мягкая |
| G03DA04 | CICLOSTERONA капсула, мягкая 200 мг | Капсула, мягкая |
| G03DA04 | N ГЭСТ капсула, мягкая 200 мг | Капсула, мягкая |
| G03DA04 | ГОРМОРАЛ капсула мягкая 100 мг | Капсула, мягкая |
| G03DA04 | ЦЕЛОГЕСТ раствор для инъекций 100 мг/1 мл | Раствор для инъекций |
| G03DA04 | Капсула ETS, мягкая, 400 мг | Капсула, мягкая |
| G03DA04 | Лютеиновый пессарий 50 мг | Пессарий |
| G03DA04 | ПРОГЕСТЕРОН гель вагинальный 8% | Вагинальный гель |
| G03DA04 | УТРОГЕСТАН Капсула молле 200 мг | Капсула, мягкая |
| G03DA04 | УТРОГЕСТАН капсула мягкая 200 мг | Капсула, мягкая |
| G03DA04 | UTROGESTAN VAGINAAL вагинальные капсулы, мягкие 100 мг | Вагинальная капсула, мягкая |
| G03DA04 | ЛЮГЕСТЕРОН капсула, мягкая 100 мг | Капсула, мягкая |
| G03DA04 | ПРОНТОГЕСТ пессарий 200 мг | Пессарий |
| G03DA04 | ПРОГЕСТЕРОН САНДЕРСОН раствор для инъекций 25 мг/1 мл | Раствор для инъекций |
| G03DA04 | ПРОГЕСТЕРОН капсула, мягкая 100 мг | Капсула, мягкая |
| G03DA04 | ПРОГЕСТЕРОН раствор для кожи 0,5% | Кожный раствор |
| G03DA04 | ПРОГЕСТЕРОН МАЙЛАН Капсула молле 100 мг | Капсула, мягкая |
| G03DA04 | ЭВАГЕСТ таблетка 100 мг | Планшет |
| G03DA04 | PROGESTERONE ORALE Vaginale капсула, мягкая 200 мг | Капсула, мягкая |
| G03DA04 | ПРОГЕСТЕРОН раствор для инъекций 25 мг/1 мл | Раствор для инъекций |
| G03DA04 | ПРОГЕСТЕРОН САНДЕРСОН раствор для инъекций 50 мг/2 мл | Раствор для инъекций |
| G03DA04 | Вагинальная капсула с прогестероном, мягкая 100 мг | Вагинальная капсула, мягкая |
| G03DA04 | Вагинальный гель ПРОГЕСТЕРОН 8% | Вагинальный гель |
| G03DA04 | Капсула MACGEST, мягкая, 100 мг | Капсула, мягкая |
| G03DA04 | ПРОГЕСТИН раствор для инъекций 100 мг/2 мл | Раствор для инъекций |
| G03DA04 | ФУЛГЕСТ капсула, мягкая 100 мг | Капсула, мягкая |
| G03DA04 | ЭВАГЕСТ таблетки 200 мг | Планшет |
| G03DA04 | Капсула EVAPAUSE, мягкая, 100 мг | Капсула, мягкая |
| G03DA04 | ПРОМЕТРИУМ капсулы, мягкие 200 мг | Капсула, мягкая |
| G03DA04 | ENVOCANIL капсулы, мягкие 200 мг | Капсула, мягкая |
| G03DA04 | ДУБАГЕСТ капсула мягкая 200 мг | Капсула, мягкая |
| G03DA04 | ПРОНТОГЕСТ раствор для инъекций 100 мг/1 мл | Раствор для инъекций |
| G03DA04 | ДУБАГЕСТ капсулы, мягкие 100 мг | Капсула, мягкая |
| G03DA04 | Вагинальный гель CRINONE UNIDOSE 8% | Вагинальный гель |
| G03DA04 | КРИНОН Гель вагинальный 8% | Вагинальный гель |
| G03DA04 | УТРОГЕСТАН капсула мягкая 100 мг | Капсула, мягкая |
| G03DA04 | CRINONE вагинальный гель 4% | Вагинальный гель |
| G03DA04 | ЛЮГЕСТЕРОН капсула, мягкая 200 мг | Капсула мягкая |
| G03DA04 | Капсула FIRM UP, мягкая, 100 мг | Капсула, мягкая |
| G03DA04 | ПРОГЕСТЕРОН РЕКТАЛЬНЫЙ ВАГИНАЛЬНЫЙ пессарий 400 мг | Пессарий |
| G03DA04 | ПРОГЕСТЕРОН вагинальная таблетка 100 мг | Вагинальная таблетка |
| G03DA04 | ПРОГЕСТОГЕЛЬ гель 1% | Гель |
| G03DA04 | ПРОГЕСТ капсула, мягкая 100 мг | Капсула, мягкая |
| G03DA04 | ПРОГЕСТАН Капсула молле 100 мг | Капсула, мягкая |
| G03DA04 | ПРОЛЮТЕКС раствор для инъекций 25 мг | Раствор для инъекций |
| G03DA04 | ДЕЛЬТРОН раствор для инъекций 200 мг/2 мл | Раствор для инъекций |
| G03DA04 | ПРОСФЕРА раствор для инъекций 200 мг/2 мл | Раствор для инъекций |
| G03DA04 | ДУРОДЕСТ раствор для инъекций 100 мг/2 мл | Раствор для инъекций |
| G03DA04 | ЭНДОГЕСТ раствор для инъекций 100 мг/2 мл | Раствор для инъекций |
| G03DA04 | ДУБАГЕСТ раствор для инъекций 100 мг/2 мл | Раствор для инъекций |
| G03DA04 | ПРОГЕФФИК капсула мягкая 200 мг | Капсула, мягкая |
| G03DA04 | PROGENDO капсула, мягкая 100 мг | Капсула мягкая |
| G03DA04 | ПРОГЕСТАН Капсула молле 200 мг | Капсула, мягкая |
| G03DA04 | ПРОГЕСТЕРОН капсулы, мягкие 200 мг | Капсула, мягкая |
| G03DA04 | ЭНДОГЕСТ раствор для инъекций 200 мг/4 мл | Раствор для инъекций |
| G03DA04 | ПРОГЕСТЕРОН РЕКТАЛЬНЫЙ ВАГИНАЛЬНЫЙ пессарий 200 мг | Пессарий |
| G03DA04 | ПРОГЕСТЕРОН САНДОЗ Капсула molle 100 мг | Капсула, мягкая |
| G03DA04 | ПРОГЕСТЕРОН раствор для инъекций 10 мг/мл | Раствор для инъекций |
| G03DA04 | ГОРМОРАЛЬНАЯ капсула, мягкая 200 мг | Капсула, мягкая |
| G03DA04 | ПРОГЕСТЕРОН раствор для инъекций 25 мг/1,119 мл | Раствор для инъекций |
| G03DA04 | X GEST вагинальная капсула, мягкая 100 мг | Вагинальная капсула, мягкая |
| G03DA04 | ДЖИПРОГЕСТ капсулы, мягкие 200 мг | Капсула, мягкая |
| G03DA04 | ДУБАГЕСТ капсулы, мягкие 300 мг | Капсула, мягкая |
| G03DA04 | УТРОГЕСТ капсулы, мягкие 100 мг | Капсула, мягкая |
| G03DA04 | ПРОМЕТРИУМ капсулы, мягкие 300 мг | Капсула, мягкая |
| G03DA04 | ДУБАГЕСТ раствор для инъекций 200 мг/2 мл | Раствор для инъекций |
| G03DA04 | E ГЭСТ таблетка 200 мг | Планшет |
| G03DA04 | CRINONE вагинальный гель 90 мг/доза | Вагинальный гель |
| G03DA04 | ФИДОГЕСТ таблетка 200 мг | Планшет |
| G03DA04 | ГЕСТОН раствор для инъекций 10 мг/1 мл | Раствор для инъекций |
| G03DA04 | PROCHIEVE вагинальный гель 8% | Вагинальный гель |
| G03DA04 | Гель вагинальный ПРОГЕСТЕРОН 4% | Вагинальный гель |
| G03DA04 | ПРОГЕСТЕРОН BIOGARAN Капсула molle 100 мг | Капсула, мягкая |
| G03DA04 | ПРОГЕСТЕРОН CYTEX раствор для инъекций 50 мг/мл | Раствор для инъекций |
| G03DA04 | ПРОГЕСТЕРОН гель 1% | Гель |
| G03DA04 | ПРОГЕСТЕРОН раствор для инъекций 50 мг/1 мл | Раствор для инъекций |
| G03DA04 | ПРОНТОГЕСТ раствор для инъекций 100 мг/2 мл | Раствор для инъекций |
| G03DA04 | DUROGEST капсулы, мягкие 200 мг | Капсула, мягкая |
| G03DA04 | Пессарий CYCLOGEST 400 мг | Пессарий |
| G03DA04 | ЦИКЛОТРОНА капсулы, мягкие 200 мг | Капсула, мягкая |
| G03DA04 | C HOP капсула, мягкая 200 мг | Капсула, мягкая |
| G03DA04 | CRINONE вагинальный гель 80 мг/г | Вагинальный гель |
| G03DA04 | ЭНДОГЕСТ капсула, мягкая 100 мг | Капсула, мягкая |
| G03DA04 | C HOP капсула, мягкая 100 мг | Капсула, мягкая |
| G03DA04 | ESTIMA Капсула молле 200 мг | Капсула, мягкая |
| G03DA04 | ДУРОДЕСТ раствор для инъекций 200 мг/4 мл | Раствор для инъекций |
| G03DA04 | Капсула EOCON, мягкая, 200 мг | Капсула, мягкая |
| G03DA04 | ЛЮТИНУС вагинальная таблетка 100 мг | Вагинальная таблетка |
| G03DA04 | LUTOGYNESTRYL FUERTE эмульсия для инъекций 50 мг/1 мл | Эмульсия для инъекций |
| G03DA04 | ГЕСЛУТЕАЛ раствор для инъекций 50 мг/1 мл | Раствор для инъекций |
| G03DA04 | DELTRON капсула, мягкая 200 мг | Капсула, мягкая |
| G03DA04 | ГЕСЛУТИН капсула, мягкая 200 мг | Капсула, мягкая |
| G03DA04 | капсулы GESLUTIN PNM, мягкие 100 мг | Капсула, мягкая |
| G03DA04 | ГЕСПРОГЕН раствор для инъекций 100 мг/2 мл | Раствор для инъекций |
| G03DA04 | GESRY капсула, мягкая 200 мг | Капсула, мягкая |
| G03DA04 | ВАГЕСТОН капсула, мягкая 400 мг | Капсула, мягкая |
| G03DA04 | GESTONE капсулы, мягкие 100 мг | Капсула, мягкая |
| G03DA04 | ГЕСТОВИН капсула мягкая 100 мг | Капсула, мягкая |
| G03DA04 | ЛУТОН раствор для инъекций 25 мг/1 мл | Раствор для инъекций |
| G03DA04 | C HOP капсула, мягкая 400 мг | Капсула, мягкая |
| G03DA04 | C HOP вагинальная таблетка 200 мг | Вагинальная таблетка |
| G03DA04 | ESOLUT пессарий 200 мг | Пессарий |
| G03DA04 | ЦЕЛОГЕСТ, капсула, мягкая, 100 мг | Капсула, мягкая |
| G03DA04 | Капсула CAP VORANIN, мягкая, 100 мг | Капсула, мягкая |
| G03DA04 | CYCLOGEST гель вагинальный 8% | Вагинальный гель |
| G03DA04 | ЦИКЛОТРОН суппозиторий 200 мг | Суппозиторий |
| G03DA04 | ЭНДОГЕСТ капсула, мягкая 200 мг | Капсула, мягкая |
| G03DA04 | ЭНДОМЕТРИН вагинальная таблетка 100 мг | Вагинальная таблетка |
| G03DA04 | CUERPO AMARILLO FUERTE раствор для инъекций 50 мг/2 мл | Раствор для инъекций |
| G03DA04 | МАКГЕСТ раствор для инъекций 200 мг/1 мл | Раствор для инъекций |
| G03DA04 | MACGEST раствор для инъекций 100 мг/1 мл | Раствор для инъекций |
| G03DA04 | GES ONE капсула, мягкая 200 мг | Капсула, мягкая |
| G03DA04 | ГЕСЛУТИН капсулы, мягкие 100 мг | Капсула, мягкая |
| G03DA04 | ГЕСЛУТИН таблетка 200 мг | Планшет |
| G03DA04 | GESTER NP таблетка 200 мг | Планшет |
| G03DA04 | ГЕСТОФИТ раствор для инъекций 100 мг/2 мл | Раствор для инъекций |
| G03DA04 | ГЕСТОРИН раствор для инъекций 100 мг/2 мл | Раствор для инъекций |
| G03DA04 | УТРОГЕСТАН Капсула molle 100 мг | Капсула, мягкая |
| G03DA04 | E ГЭСТ таблетка 100 мг | Планшет |
| G03DA04 | Капсула ETS, мягкая, 200 мг | Капсула, мягкая |
| G03DA04 | ETS раствор для инъекций 100 мг/2 мл | Раствор для инъекций |
| G03DA04 | ETS раствор для инъекций 200 мг/4 мл | Раствор для инъекций |
| G03DA04 | Пессарий CYCLOGEST 200 мг | Пессарий |
Основные Фарма | ГЛИКВИН XM FPS15 28 САШЕ
Основные Фарма | ГЛИКВИН XM FPS15 28 САШЕВольтар
GLYQUIN XM FPS15 28 ПАКЕТОВ
Клуб Оферта
99,38
Produto sem estoque
Код: №10936 | Марка: ICN FCEUTICA LT
* Preços де produtos pesáveis podem sofrer variação де acordo ком о песо.
* Иллюстративное изображение.
* Sujeito à disponibilidade de estoque.
Compartilhar
PRODUTOS VISTOS POR QUEM PROCURA ESTE ПУНКТ
Оферта Клуб
ATACAND HCT 16+2,5MG CX 30CP
107,62 реалов
АТИНГИУ О ЛИМИТЕ МАКСИМО
Оферта Клуб
DORIL ENXAQUECA CX 18CPR
33,93 реалов
АТИНГИУ О ЛИМИТЕ МАКСИМО
Оферта Клуб
Трезор 20 мг CX 30CP
72,44 реалов
АТИНГИУ О ЛИМИТЕ МАКСИМО
Оферта Клуб
MYLANTA LIQ FR 240ML СО МОРАНГО
40,92 реалов
АТИНГИУ О ЛИМИТЕ МАКСИМО
Оферта Клуб
ОФОЛАТО CX 30CP
64,90 реалов
АТИНГИУ О ЛИМИТЕ МАКСИМО
Оферта Клуб
BRASART 320MG CX 30CP
55,20 реалов
АТИНГИУ О ЛИМИТЕ МАКСИМО
Оферта Клуб
Трезете 20+10мг CX 30CPR
108,64 реалов
АТИНГИУ О ЛИМИТЕ МАКСИМО
Оферта Клуб
ГАЛВУС 50MG CX 56CP
214,9 реалов5
АТИНГИУ О ЛИМИТЕ МАКСИМО
Оферта Клуб
ENTEROGERMINA CX 10 FLAC
49,20 реалов
АТИНГИУ О ЛИМИТЕ МАКСИМО
Оферта Клуб
ПЕНВИР 125 мг CX 10CP
100,35 реалов
АТИНГИУ О ЛИМИТЕ МАКСИМО
Оферта Клуб
СУМАКС 50 мг CX 2CP
22,34 реалов
АТИНГИУ О ЛИМИТЕ МАКСИМО
Оферта Клуб
ПАСАЛИКС CX 20 ДРГ
47,68 реалов
ATINGIU O LIMITE MÁXIMO
Ver mais produtos do departamento Medicamentos Referência
Общественный общественный транспорт
© Эссенциал Фарма /
CNPJ: 13. 384.096/0001-80
384.096/0001-80
Diga o nome de algum produto, marca ou departamento…
Não conseguimos ouvir, verifique seu microfone.
Новый тентар
Horários de retirada
Segunda-feira 08:00 в 14:00
15:00 в 22:00
Терса-фейра 08:00 в 14:00
15:00 в 22:00
Кварта-фейра 08:00 в 14:00
15:00 в 22:00
Quinta-feira 08:00 в 14:00
15:00 в 22:00
Sexta-feira 08:00 в 14:00
15:00 в 22:00
Сабадо 08:00 в 14:00
15:00 в 22:00
Доминго 09:00 до 21:00
Горарио де Энтрега
Информировать КЭП:Бэм виндо!
Em qual das lojas deseja comprar?
Ver TodasEssencyal Farma
Não encontrou a loja? No momento, o serviço de delivery está atendendo à algumas regiões.
