УЗИ селезенки в Казани — цены, специалисты
Ультразвуковое исследование селезенки – это метод диагностики болезней селезенки с помощью ультразвуковых волн. Селезенка является важной частью организма человека: с ней связано состояние иммунитета, она играет важную роль в процессе кроветворения. УЗИ по праву считается оптимальным и даже незаменимым методом для изучения врожденных и приобретенных болезней селезенки, а также системных заболеваний, отражающихся на состоянии данного органа.
Что показывает УЗИ селезенки
С помощью ультразвука врач определяет:
- локацию, форму, размер селезенки;
- однородность органа;
- воспалительные процессы;
- наличие новообразований;
- перекручивание ножки селезенки;
- разрыв капсулы селезенки при травме.
Диагностируют, как правило, такие заболевания:
- инфаркт селезенки;
- абсцесс;
- кисту;
- опухоли селезенки;
- «плавающую» селезенку;
- спленомегалию (увеличение сезеленки);

Когда нужно сделать УЗИ селезенки
Исследование назначается лечащим врачом в следующих случаях:
- при подозрении на пороки развития органа;
- если пациент перенес опасные инфекционные болезни (сифилис, туберкулез, брюшной тиф, сепсис, инфекционный мононуклеоз) или при подозрении на наличие перечисленных заболеваний;
- при заболеваниях печени или крови (гепатит, цирроз, лейкоз и т.д.);
- при травмах, ранениях.
Где сделать ультразвуковое исследование селезенки в Казани?
Если Вам необходимо сделать УЗИ селезенки, обращайтесь в лечебно-диагностический центр ФАРМ-Т. Вас примут врачи диагносты высшей квалификации с огромным опытом работы, подтвержденными званиями и сертификатами.
Стоимость услуг
|
УЗИ селезенки |
450. |
|
УЗИ селезенки с допплерографией сосудов |
1000.00р. |
|
УЗИ органов брюшной полости (печени, поджелудочной железы, селезенки, желчного пузыря) |
800.00р. |
В нашем центре прием ведут кандидаты наук и врачи высшей категории:
Глухова Татьяна Степановна – врач УЗИ, высшей категории, к.м.н.
Филимонова Людмила Юрьевна – врач УЗИ, высшей категории
УЗИ органов брюшной полости – узнать об услуге, записаться на приём. Клиника МЕДСИ в Волгограде
Что такое УЗИ органов брюшной полости?
Современная методика обследования реализуется с помощью специального аппарата. Он обеспечивает проникновение в ткани через кожу ультразвуковых волн и их отражение.
Современная технология направлена на выявление отклонений параметров различных тканей от норм. На полученном в рамках диагностики изображении врач видит все органы, легко определяет их размеры, формы, плотность и иные важные показатели. Диагносту удается обследовать все забрюшинное пространство, почки и область малого таза.
Принцип работы УЗИ
Ультразвуковая диагностика основана на способности УЗ-волн «просвечивать» ткани организма человека. Информация, полученная в рамках обследования, передается на специальный аппарат, на экране которого в режиме реального времени транслируется изображение (двух- или трехмерная «картинка»).
Максимально четкая визуализация во время УЗИ обеспечивается специальным гелем. Он устраняет прослойку воздуха между датчиком аппарата и кожей пациента. Гель является безопасным и легко удаляется сразу же после проведения процедуры.
Какие органы обследуются во время диагностики?
УЗИ позволяет изучить состояние:
- желудка
- желчного пузыря
- поджелудочной железы
- селезенки
- почек
- печени
- сосудов и аорты в брюшине
- межклеточных пространств
- При обследовании желудка определяется его размер, наличие или отсутствие опухолей и др.
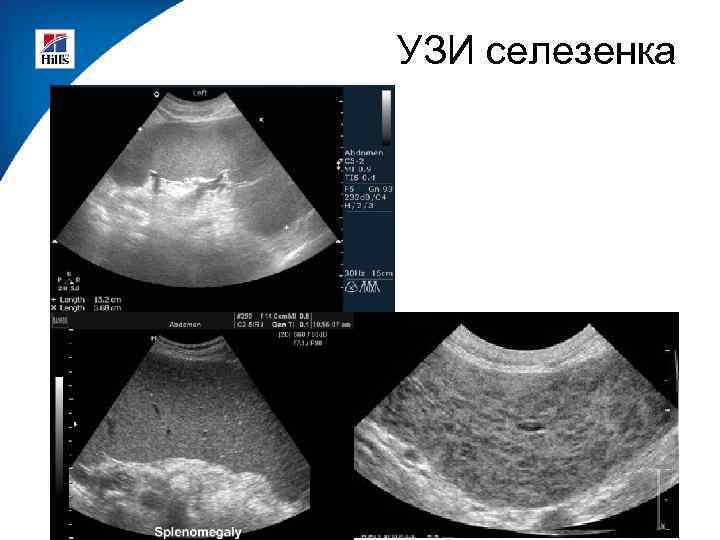
- Селезенка исследуется на предмет увеличения, внутренних кровотечений и разрывов. Измеряются толщина, длина и ширина органа, его общая площадь
- При исследовании мочевого пузыря определяется наличие или отсутствие в нем камней, свищей, опухолей стенок. Также фиксируются размеры и другие показатели
- Поджелудочная железа измеряется целиком и отдельными элементами: головка, тело и хвостовая часть. Также проверяется и панкреатический проток
- При исследовании почек определяют их размеры, состояние лоханок и чашек. Специалист может зафиксировать и сократительную способность органов
- Диагностируется состояние желчных протоков печени, вен и сосуды, структуры паренхимы.
 Также врач определяет размеры органа, расположение его краев, долей и отдельных фрагментов
Также врач определяет размеры органа, расположение его краев, долей и отдельных фрагментов
Какие именно параметры подвергаются исследованию и на что обратить внимание, хорошо известно специалисту. Проведение УЗИ брюшины в Волгограде у опытного врача позволяет пациенту получить подробную информацию о состоянии множества внутренних органов.
Что показывает исследование?
УЗИ органов брюшной полости показывает различные патологические изменения во внутренних органах, сосудах и тканях. Данная методика дает возможность обнаружения опухолей.
Важно! Их тип (добро- или злокачественный) определить невозможно. Также диагностика позволяет выявить отеки и изменения органов в размерах.
Начинают УЗИ с визуализации печени и правой почки. Затем оцениваются просвет и форма желчного пузыря, особенности стенок воротной вены и их расположение, а также положение желчного протока. После этого исследуется строение селезенки, поджелудочной железы, крупных артерий и вен.
Важно! Полые органы брюшины не изучаются подробно.
УЗИ позволяет выявлять следующие патологии:
- цирроз и гепатит печени, жировой гепатоз и фиброз
- портальную гипертензию селезенки, спленомегалию, кальцинаты и опухоли
- перегибы и перетяжки желчного пузыря, нарушения оттока желчи, дискинезию желчных протоков, хронический холецистит
- панкреатит, кисты, жировую инфильтрацию и опухоли поджелудочной железы
- сосудистые патологии: тромбоз вен, стеноз артерий, аневризмы аорты, экстравазальную компрессию чревного ствола
Важно! УЗИ органов брюшной полости подвергается оценке в комплексе с жалобами пациентов и данными объективного осмотра. Также обязательно изучаются и результаты других лабораторных исследований и инструментальных обследований. Это позволяет поставить точный диагноз и назначить адекватную терапию.
При необходимости пациент направляется на фиброгастроскопию, колоноскопию, рентгенографию внутренних органов. Также может проводиться компьютерная и магнитно-резонансная томография.
Основные показания для диагностики
УЗИ брюшной полости проводится при обнаружении признаков различных патологий во время анализов крови, кала и мочи.
Также на обследование врач может направить пациента при жалобах на:
- боль в области желудка или поясницы
- тошноту и рвоту
- отрыжку
- чрезмерное газообразование
- пульсацию в области живота отеки
- появление неприятного привкуса (в том числе сразу после еды)
- повышенное артериальное давление (после обследования сердечно-сосудистой системы или одновременно с ним)
- болезненность мочеиспускания
- диарею
- запор
Диагностика проводится пациентам с хроническим панкреатитом, повреждениями внутренних органов, всеми видами гепатита, подозрениями на кисты, при желтухе, после автомобильных аварий и иных травм.
Направить на УЗИ врач может при стабильном повышении температуры, не связанном с простудами, тяжести под ребрами, ощущением распирания желудка после еды и других признаках различных патологий.
Ультразвуковое сканирование выполняют при подозрении на наличие новообразований и в период беременности.
Важно! В качестве профилактической меры УЗИ органов брюшной полости проводится 2 раза в год. Диагностика не занимает много времени и доступна для всех категорий пациентов.
Особенно важно проходить его лицам, которые когда-либо сталкивались с заболеваниями желудочно-кишечного тракта либо имеют родственников, страдающих от таких патологий (генетическую предрасположенность).
Записаться на УЗИ брюшной полости также следует:
- при неправильном питании
- после оперативных вмешательств (особенно если назначалось парентеральное питание)
- при нарушении режима работы и отдыха
- при наличии вредных привычках
- при стрессах
В некоторых случаях УЗИ органов брюшной полости проводится для подтверждения диагноза или его опровержения. В этом случае сравниваются результаты нескольких проведенных диагностических мероприятий.
В этом случае сравниваются результаты нескольких проведенных диагностических мероприятий.
Преимущества прохождения обследования в МЕДСИ
- Опытные врачи. Наши специалисты располагают всеми знаниями и навыками для быстрого выявления патологий. УЗИ проводится максимально внимательно и грамотно, с ориентацией на международные стандарты и нормы. Это позволяет зафиксировать признаки даже скрытых заболеваний
- Современное оборудование. Использование такого оборудования позволяет достичь высокой точности обследований. Аппараты позволяют заметить малейшие изменения в размерах и структуре большого количества внутренних органов
- Консультации специалистов из Москвы. В сложных случаях к работе с пациентом привлекаются столичные гастроэнтерологи и другие врачи узкого профиля. Они могут быстро поставить точный диагноз и назначить необходимую терапию
- Комфорт проведения процедуры. Подготовка к проведению УЗИ органов брюшной полости и само исследование не занимают много времени.
 Немаловажно и то, что мы позаботились об отсутствии очередей. Пройти обследование всегда можно в удобное время
Немаловажно и то, что мы позаботились об отсутствии очередей. Пройти обследование всегда можно в удобное время - Возможность терапии широкого перечня профильных патологий. Лечение всегда проводится комплексно и индивидуально, с учетом особенностей пациента, его текущего состояния, выявленных заболеваний. Для терапии применяются современные медикаментозные препараты и инновационные методики, дающие максимально выраженный результат в короткие сроки
Чтобы сделать УЗИ брюшной полости в Волгограде, уточнить цену обследования, достаточно позвонить по номеру +7 (8442) 59-51-01. Наш специалист ответит на все вопросы и запишет на прием в удобное время.
УЗИ органов брюшной полости в Москве, цены на исследования
Ультразвуковое исследование (УЗИ) – информативное, неинвазивное, практически безопасное исследование внутренних органов человека.
Главное препятствие для проведения УЗИ – наличие воздуха. Поэтому главная задача подготовки к ультразвуковому исследованию состоит в том, чтобы удалить весь лишний воздух из кишечника. Особенно важна подготовка к УЗИ для тучных людей, так как жир – второе по значимости препятствие на пути ультразвука.
Особенно важна подготовка к УЗИ для тучных людей, так как жир – второе по значимости препятствие на пути ультразвука.
Подготовка:
Диета:
2–3 дня не употреблять черный хлеб, молоко, газированные воду и напитки, овощи, фрукты, соки, кондитерские изделия, алкоголь.
При отсутствии противопоказаний также можно принимать какой-либо энтеросорбент (полисорб, полифепан, «белый уголь», энтеросгель) в стандартной дозировке, также желательно за 1,5–2 часа до исследования сделать очистительную клизму.
Исследование проводится строго натощак (как минимум через 6, а лучше – через 12 часов после приема пищи). Например, поджелудочная железа у живого человека располагается позади желудка, и при наполненном желудке она практически не видна на УЗИ.
Ультразвуковое исследование органов брюшной полости.
С помощью ультразвука можно исследовать паренхиматозные органы, а также полые органы, наполненные жидкостью. В брюшной полости к таковым относятся печень, желчный пузырь, поджелудочная железа и селезенка, желчные протоки. Почки анатомически расположены в забрюшинном пространстве, но обычно их исследуют вместе с вышеназванными органами брюшной полости.
В брюшной полости к таковым относятся печень, желчный пузырь, поджелудочная железа и селезенка, желчные протоки. Почки анатомически расположены в забрюшинном пространстве, но обычно их исследуют вместе с вышеназванными органами брюшной полости.
Кишечник и желудок – полые органы, в которых практически всегда присутствует воздух, поэтому исследовать их крайне сложно. И хотя очень хорошая подготовка пациента к УЗИ позволяет частично осмотреть стенки желудка и толстой кишки, эти методики крайне сложны, занимают много времени и мучительны для пациентов (толстую кишку сначала полностью опорожняют с помощью сифонных клизм, а затем заполняют жидкостью). Поэтому для исследования кишечника используют более простой и информативный метод – колоноскопию.
УЗИ производят в положении пациента лежа на спине. Иногда доктор для получения лучшей картинки просит пациента повернуться на правый или левый бок, глубоко вдохнуть, задержать дыхание.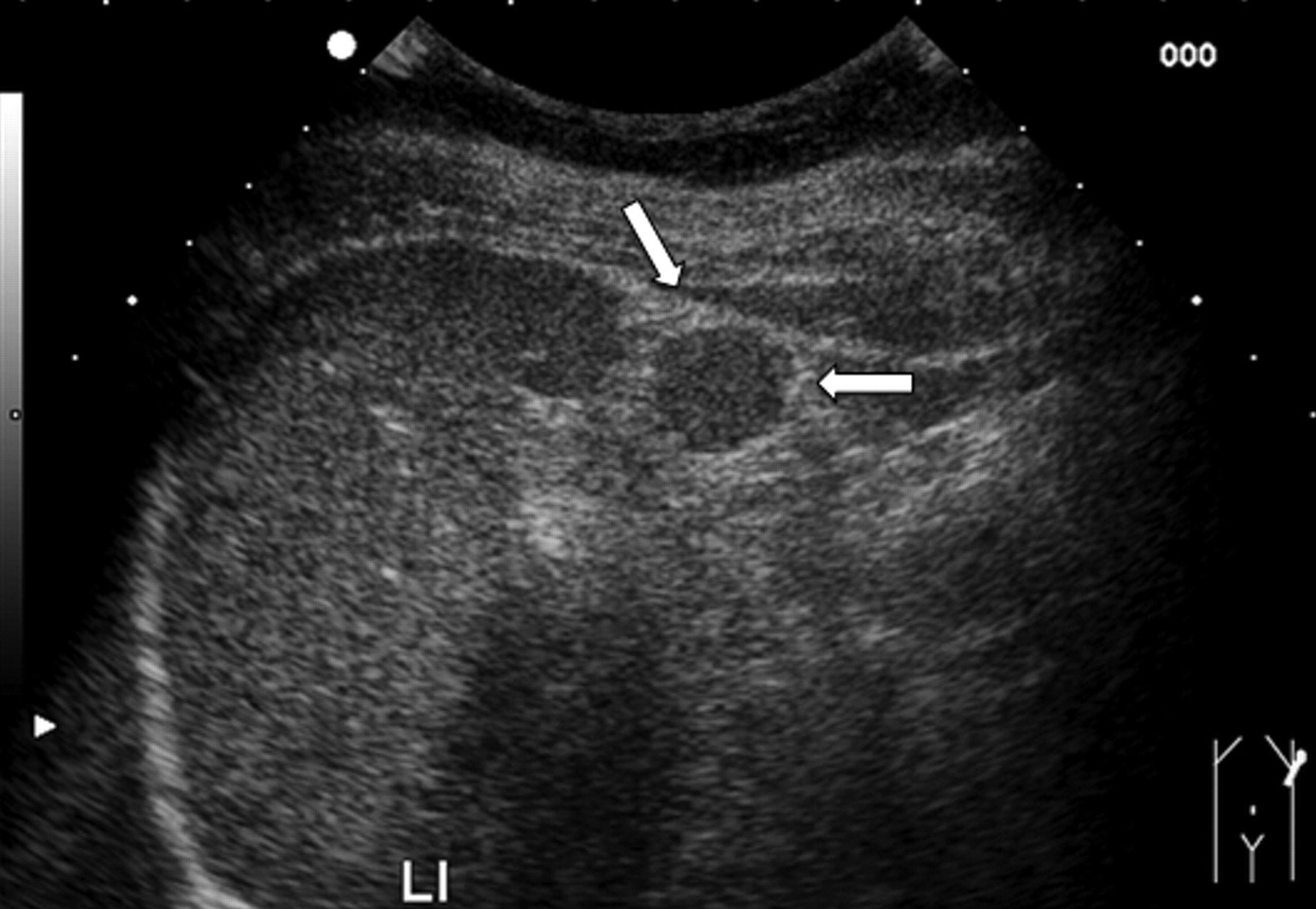 Некоторых пациентов с индивидуальными особенностями (например, при высоком положении селезенки) приходится исследовать сидя или даже стоя.
Некоторых пациентов с индивидуальными особенностями (например, при высоком положении селезенки) приходится исследовать сидя или даже стоя.
В процессе УЗИ оценивают размеры печени, ее положение, форму, способность пропускать ультразвуковые волны, структуру, состояние сосудов и желчных протоков, наличие посторонних включений (например, камней), форму, состояние стенок, размеры желчного пузыря, его положение, состояние желчи, наличие посторонних включений, структуру, форму, положение, способность пропускать ультразвуковые волны, состояние протока поджелудочной железы, изучают состояние желчевыводящих путей (с измерением их просвета), воротной, нижней полой и селезеночной вен. По такой же схеме оценивают поджелудочную железу, селезенку, почку. В завершение исследования оценивают общее состояние верхнего этажа брюшной полости.
По результатам УЗИ доктор пишет протокол исследования с заключением.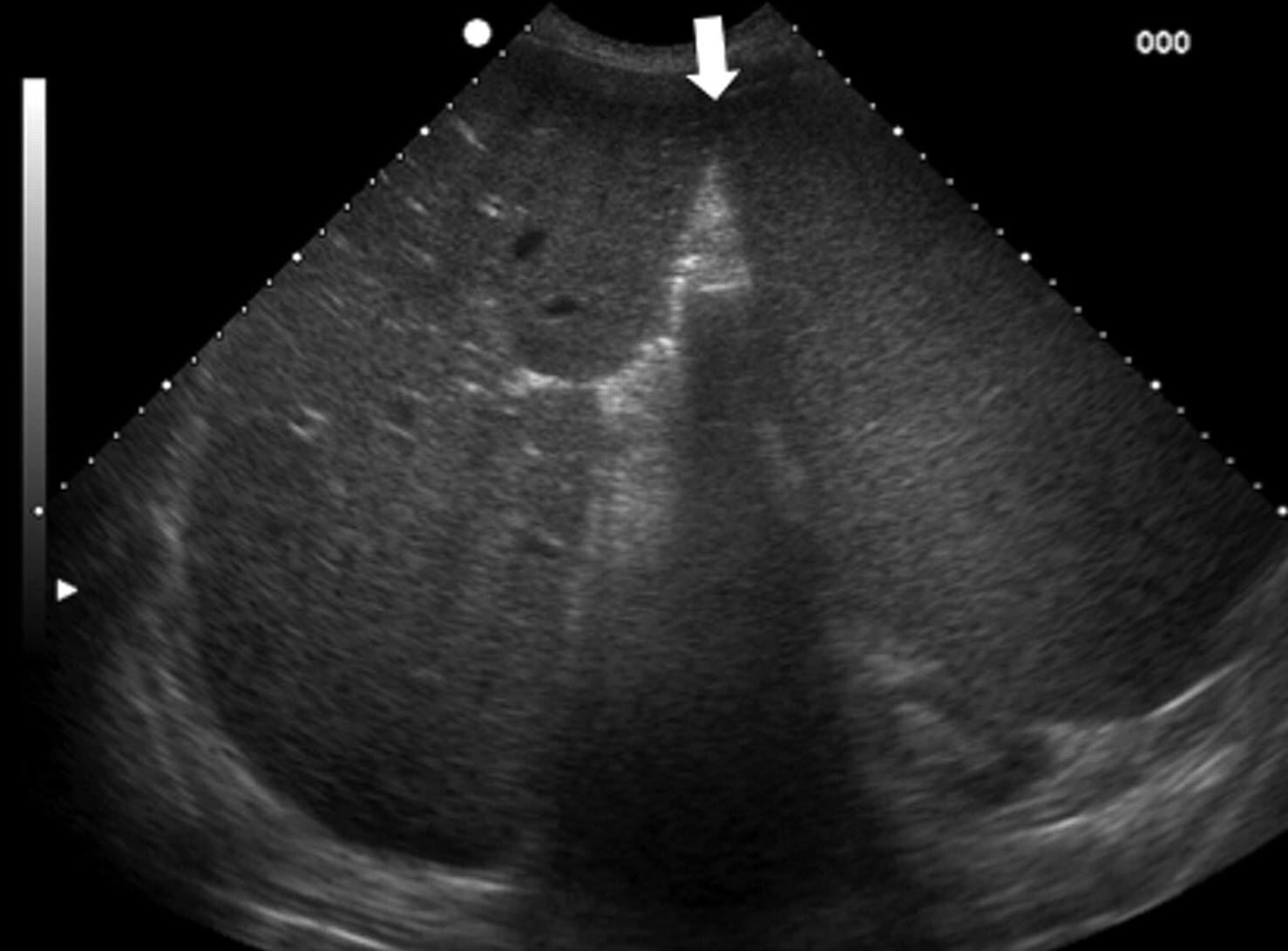
Важное замечание. Все мы видели фотографии внутренних органов, полученные с помощью ультразвукового аппарата – эхограммы. Предметом изучения они не являются, не комментируются и служат лишь дополнительным, необязательным приложением к протоколу ультразвукового исследования.
Вы можете сделать УЗИ органов брюшной полости по доступной цене в Москве в Инвитро. Обратите внимание, что стоимость выполнения исследований в региональных медицинских офисах отличается.
УЗИ брюшной полости (печени, селезенки, поджелудочной) в клинике «Оксфорд Медикал Киев»
Ультразвуковое исследование органов брюшной полости – очень точный, доступный и абсолютно безопасный метод обследования организма. Использование ультразвуковой диагностики позволяет быстро и точно определить, какое именно заболевание беспокоит пациента.
ПОКАЗАНИЯ К УЗИ ОРГАНОВ БРЮШНОЙ ПОЛОСТИ
УЗИ органов брюшной полости необходимо:
- практически при всех болезненных ощущениях в верхней части живота;
- при чувстве тяжести в правом подреберье;
- если чувствуется горечь во рту;
- при вздутии живота;
- при повышенном газообразовании;
- при острых приступах боли в области живота;
- при опоясывающих болях.

УЗИ брюшной полости длится не более 15-20 минут, во время которых опытные врачи при помощи высококлассного ультразвукового аппарата определят причину недомогания.
Во время УЗИ органов брюшной полости проверяется печень, поджелудочная железа, желчный пузырь, желчные протоки и селезенка, позволяя всесторонне оценить их состояние.
УЗИ печени дает возможность выявить признаки гепатита, цирроза, застойных явлений (которые обуславливаются болезнями сердца), абсцессов, доброкачественных (кисты, гемангиомы) или злокачественных новообразований (рак печени, холангиокарцинома).
УЗИ поджелудочной железы определяет наличие аномалий в её развитии, панкреатита, кист, абсцессов, камней и опухолей (как доброкачественных, так и злокачественных). Также изучаются возрастные изменения в железе.
УЗИ желчного пузыря и желчных проток позволяет выявить аномалии в их развитии, наличие камней, нарушение оттока желчи, холецистит, холестероз, полипы, доброкачественные или злокачественные опухоли и паразитов.
УЗИ селезенки позволяет выявить сепсис, мононуклеоз, травматические повреждения селезенки, увеличение органа (вызывается системными заболеваниями крови и панкреатитом), а также кисты, абсцессы и опухоли.
В своей работе врачи отделения ультразвуковой диагностики используют аппарат Toshiba Nemio XG – новейшую систему УЗИ премиум-класса с полностью цифровым формированием луча. Благодаря этому удается получить максимально четкую и достоверную картинку.
4 ПРЕИМУЩЕСТВА КЛИНИКИ ОКСФОРД МЕДИКАЛ
Пациенты к нам обращаются, потому что в клинике:
- лучшая цена;
- внимательные и квалифицированные врачи;
- современное высокоточное оборудование премиум-класса;
- возможность пройти исследование в удобное время.
Записывайтесь на УЗИ органов брюшной полости при помощи формы на сайте или по телефону
УЗИ внутренних органов в Тюмени
УЗИ внутренних органов – комплексное ультразвуковое обследование, позволяющее сделать заключение о работе сразу нескольких органов: печени, желчного пузыря, поджелудочной железы и селезенки. Данный метод доступный, недорогой, безопасный и при этом весьма эффективный.
Данный метод доступный, недорогой, безопасный и при этом весьма эффективный.
УЗИ органов брюшной полости показывает наличие или отсутствие патологий и заболеваний нескольких органов, поэтому данное обследование может проводится как в комплексе с другими, более узконаправленными исследованиями, так и самостоятельно для проверки состояния здоровья пациента (скажем, при регулярном осмотре).
УЗИ органов брюшной полости длится всего лишь около 20-30 минут, и после процедуры вы можете спокойно отправляться по своим делам: диагностика не нарушает ваш привычный образ жизни.
Основные показания к проведению УЗИ органов брюшной полости:
- Подозрение на аномалии развития органов
- Острые и хронические заболевания
- Хронический холецистит
- Панкреатит
- Доброкачественные и злокачественные опухоли.
Расшифровку результатов УЗИ осуществляет непосредственно врач, проводивший ультразвуковую диагностику: расшифровка не занимает много времени и дает возможность практически сразу сформулировать заключение врача.
Подготовка к УЗИ брюшной полости:
- Специальная диета, назначаемая пациенту за несколько дней до процедуры: из рациона необходимо исключить продукты, которые могут вызвать повышенное газообразование и затруднить ультразвуковое исследование (молоко и молочные продукты, черный хлеб, бобовые, свежие овощи и фрукты, газированные и алкогольные напитки).
- УЗИ органов брюшной полости проводится натощак, идеальное время для проведения – утренние часы.
- Перед УЗИ нельзя курить: курение вызывает сокращение желчного пузыря, что может ввести в заблуждение врача и привести к неверной постановке диагноза.
Сделать УЗИ органов брюшной полости можно в клинике “Кардиологика”: высококвалифицированные врачи и современное оборудование гарантируют надежность и достоверность результатов.
Возврат к списку
УЗИ органов брюшной полости в Санкт-Петербурге у м. Пр. Просвещения, Озерки, Парнас
Симптомы и показания для проведения УЗИ брюшной полости
Показаниями для УЗИ являются резкие боли в области живота, почечнокаменная и желчнокаменная болезнь, сахарный диабет, другие острые либо хронические заболевания внутренних органов.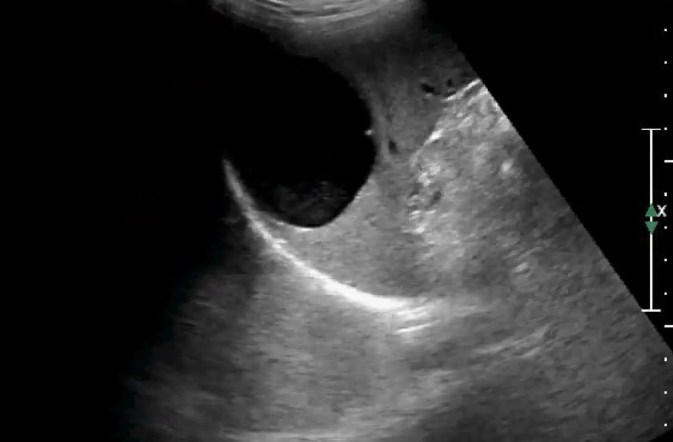 Также УЗИ назначают, если пациента необходимо подготовить к оперативному вмешательству либо проявляются такие симптомы, как:
Также УЗИ назначают, если пациента необходимо подготовить к оперативному вмешательству либо проявляются такие симптомы, как:
- горький, неприятный привкус во рту
- ощущение дискомфорта после приема пищи, повышенное газообразование
- травмы в области брюшной полости
- боли в правом подреберье
- подозрения на наличие опухолей по результатам других анализов.
Правильная подготовка к УЗИ
Обычно УЗИ проводится натощак, то есть не ранее, чем через 6 часов после последнего приема пищи. Продукты, способствующие газообразованию, такие как молоко, бобовые, сырые овощи, соки, черный хлеб, газированные напитки лучше исключить из своего рациона за два дня до проведения анализа. Если у пациента все равно повышенное газообразование, необходимо за сутки до проведения исследования принимать активированный уголь (от 5 до 10 таблеток) и, соответственно, перейти на такую легкую пищу, как каши, бульон, кисломолочные продукты.
Если УЗИ назначается больным сахарным диабетом, то допустимо съесть немного подсушенного белого хлеба и чай. Однако курить пациенту нельзя ни в коем случае, ведь тогда очень вероятно сокращение желудка, что может привести к неверному диагнозу.
Однако курить пациенту нельзя ни в коем случае, ведь тогда очень вероятно сокращение желудка, что может привести к неверному диагнозу.
Если пациент принимает какие-либо лекарственные препараты, об этом обязательно должен знать врач. В очистительной клизме необходимости нет.
Для чего необходимо УЗИ брюшной полости?
Что показывает УЗИ печени?
УЗИ печени позволяет диагностировать:
- диффузные заболевания (цирроз, жировая инфильтрация, острый и хронический гепатит)
- очаговые доброкачественные образования (киста, гемангиома, аденома, очаговая узловая гиперплазия)
- очаговые злокачественныеобразования (первичный рак печени, метастазы).
Что показывает УЗИ желчного пузыря?
УЗИ желчного пузыря показывает:
- неправильное развитие пузыря и желчевыводящих протоков
- желчнокаменную болезнь
- хронический или острый холецистит
- полипы
- доброкачественные опухоли
- злокачественные опухоли.

Что показывает УЗИ поджелудочной железы?
Исследование поджелудочной железы:
- аномалии развития
- панкреатит
- острый и хронический панкреатит
- псевдокиста, абсцесс
- киста, жировая инфильтрация
- опухолевые поражения (доброкачественные и злокачественные).
Что показывает УЗИ селезенки?
УЗИ селезенки:
- пороки развития
- повреждения при травмах брюшной полости
- воспалительные процессы
- киста
- инфаркт
- абсцесс.
Ультразвуковое исследование органов брюшной полости имеет ряд преимуществ перед другими видами исследований. Не доставляя пациенту дискомфорта, связанного с введением медицинских приборов внутрь, можно определить состояние внутренних органов, находящихся в зоне действия ультразвука, с любого ракурса, определить кровоток сосудов. Специалисты нашей клиники после проведения ультразвукового исследования с помощью самого современного оборудования диагностируют заболевание и назначат соответствующую терапию.
Часто вместе с УЗИ брюшной полости проводят УЗИ почек.
Смотрите также: прием гастроэнтеролога, комплексное УЗИ, УЗИ малого таза, УЗИ предстательной железы, УЗИ сердца (ЭхоКГ), УЗИ сосудов, УЗИ щитовидной железы, УЗИ молочных желез.
УЗИ печени – что это и что оно показывает?
Ультразвуковое исследование – основной метод диагностики, применяемый в качестве скрининга (первичного обследования) пациентов с неалкогольной жировой болезнью печени (НАЖБП). Среди основных преимуществ УЗИ – безопасность, относительно невысокая стоимость, безболезненность и неинвазивность1,2.
Что такое УЗИ печени?
Ультразвуковое исследование печени (эхография или сонография) – это инструментальный метод, в основе которого лежит применение звуковой волны с частотой более 20 000 Гц. В основе данного метода лежит свойство тканей организма отражать или преломлять ультразвуковые волны. Это свойство тканей называется эхогенность. Эхогенность исследуемых органов сравнивается с эхогеностью коркового вещества почек, на основании чего делается вывод о том, повышена или понижена эхогенность данного органа.
Эхогенность исследуемых органов сравнивается с эхогеностью коркового вещества почек, на основании чего делается вывод о том, повышена или понижена эхогенность данного органа.
Для УЗИ желчного пузыря и желчевыводящих путей печени обычно используют аппараты с частотой от 3,5 до 5 МГц. Датчики, работающие с различной частотой, позволяют получить изображение на различной глубине (например, максимальная глубина для датчика с частотой 3,5 МГц – 28 см, 5 МГц – 15 см).2 У пациентов с ожирением и толщиной брюшной стенки более 28 см данная методика может быть не информативна. Применение дополнительных методик исследования может помочь в оценке других характеристик тканей организма, например, применение специальных методик для оценки скорости кровотока в тканях и органах.2
Как с помощью УЗИ выявляют жировой гепатоз?
Часто НАЖБП (стеатоз, жировой гепатоз) выявляется случайно при проведении ультразвукового исследования брюшной полости по другому поводу. Случайное выявление жировой дистрофии печени также обусловлено тем, что НАЖБП может длительное время протекать практически бессимптомно.4
Случайное выявление жировой дистрофии печени также обусловлено тем, что НАЖБП может длительное время протекать практически бессимптомно.4
Что может оценивать специалист при проведении УЗИ печени?
- положение органа, его размеры, контуры, оценку размеров долей
- структуру и эхогенность ткани
- сосудистый рисунок печени в целом, особенности структуры конкретных сосудов и желчевыводящих путей;
Исследование проводится врачом функциональной диагностики. Интерпретация результатов исследования проводится лечащим врачом пациента.
Когда важно исключение жирового гепатоза?
Поводом к проведению УЗИ могут стать жалобы пациента на тяжесть или дискомфорт в правом подреберье, тошноту, общую слабость. Обследование пациента с данными жалобами также может включать в себя также определение уровня трансаминаз в биохимическом анализе крови4. Стеатоз по данным УЗИ даже при неповышенных значениях печеночных трансаминаз является достаточным критерием для постановки диагноза
НАЖБП, поскольку результаты биохимического анализа крови не всегда информативны в отношении наличия или отсутствия стеатоза. 4
4
Проведение ультразвукового исследования печени в целях скрининга жирового гепатоза представляется целесообразным также у пациентов с метаболическими нарушениями, такими как ишемическая болезнь сердца, сахарный диабет 2-го типа, артериальная гипертензия, гипотиреоз, холелитиаз и т.д. 4
Как подготовиться к УЗИ печени?
УЗИ органов пищеварительной системы назначают натощак, то есть пациенту необходимо воздержаться от приема пищи за 6-12 часов до исследования.
Предварительная подготовка кишечника проводится с целью уменьшения газообразования. Не рекомендуется в течение нескольких дней употреблять черный хлеб, молоко, газированные напитки, овощи и фрукты, соки, кондитерские изделия, алкоголь. При необходимости назначается очистительная клизма или сорбенты7. Со всеми рекомендациями по подготовке к УЗИ может помочь ознакомиться врач или сотрудники диагностического центра, где проводится исследование. Необходимо учитывать, что результаты проведенного исследования могут быть неинформативными в случае, если не соблюдаются рекомендации по подготовке к исследованию.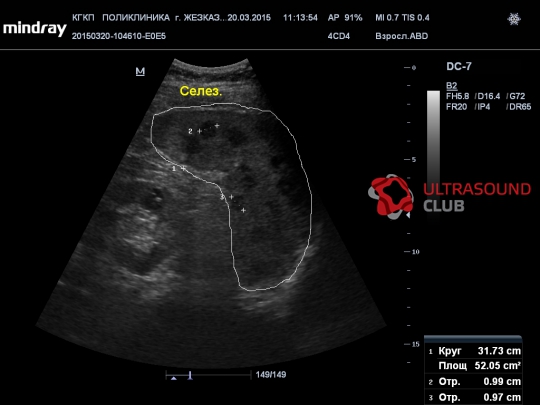
Как делают УЗИ печени?
УЗИ проводится через брюшную стенку со стороны правого подреберья с использованием специального геля, который облегчает скольжение датчика и облегчает проведение сигнала через разнородные среды. Специалист исследует все доли печени – правую, левую, квадратную и хвостатую. Проводиться ультразвуковое исследование печени через разные плоскости, накладывая датчик на разные точки, а также в различные фазы дыхания. Иногда может понадобиться дополнительный доступ через межреберье. 2
Какие показатели считаются нормальными?
В норме печень имеет однородную структуру средней эхогенности (сопоставима с эхогенностью почек), четкие контуры и неувеличенные размеры.2 Объемные образования в норме не выявляются.
Основные ультразвуковые показатели печени2:
При выявлении признаков жировой инфильтрации печени, начальной стадии неалкогольной жировой болезни печени (НАЖБП), или других заболеваний, назначается соответствующее лечение. Оно может быть немедикаментозным и медикаментозным.
Оно может быть немедикаментозным и медикаментозным.
Среди лекарственных препаратов можно обратить внимание на группу гепатопротекторов, например, на основе эссенциальных фосфолипидов, способствующих восстановлению поврежденных печеночных клеток. Эссенциале® форте Н — препарат на основе эссенциальных фосфолипидов, которые были изучены более чем в 200 исследованиях.5
Дата публикации материала: 17 ноября 2020 года
MAT-RU-2003445-1.00-11/2020
Другие статьи
Биохимический анализ крови – один из эффективных способов оценки состояния здоровья пациента. Узнайте, какие показатели могут помочь в диагностике болезни печени
Печень, как настоящий атлет, который постоянно в действии, должна быть в отличной форме. Но что будет, если атлет начнет набирать лишний вес и накапливать жир? Узнайте в нашей статье
Терапия жирового гепатоза — комплексный процесс, который включает в себя, прежде всего, изменение образа жизни. Почему так важна ранняя диагностика заболевания, а также как его лечить – читайте в нашем материале.
Почему так важна ранняя диагностика заболевания, а также как его лечить – читайте в нашем материале.
Фиброз печени характеризуется накоплением волокон соединительной ткани. Прогрессирование этого состояния может приводить к циррозу и нарушению функции печени.
Читать все статьиПройдите тест
Жировой гепатоз важно диагностировать как можно раньше, чтобы он не повлиял на работу других органов. Наш тест позволит Вам больше узнать о факторах риска этого заболевания.
что должен знать врач
Singapore Med J. 2015 Mar; 56(3): 133–144.
, MD, 1 , MD, 2 , MD, 1 , MD, PCD, 1 и MD, PhD 2, 3, 4Thomas Vancauwenberghe
1 Отделение радиологии, университетская больница Лёвен, Левен, Бельгия
Annemiek Snoeckx
2 Отделение радиологии, университетская больница Антверпена, Эдегем, Бельгия
Dirk Vanbeckevoort
5 , Левен, Бельгия
Стивен Dymarkowski
1
1 Департамент радиологии, Лейвенская университетская больница, Левен, Бельгия
Filip M Vanhoenacker
2 Департамент радиологии, Университет Антверпен, Эдегема, Бельгия
3 Кафедра радиологии, Аризона Синт-Мартен, Дюффель-Мехелен, Бельгия
4 Факультет медицины и медицинских наук, Гентский университет, Гент, Бельгия
1 Отделение радиологии, Университетская больница Лёвен, Лёвен, Бельгия
2 Отделение радиологии, Университетская больница Антверпена, Эдегем, Бельгия
3 Отделение радиологии, AZ Синт-Мартен, Дюффель , Бельгия
4 Факультет медицины и медицинских наук, Гентский университет, Гент, Бельгия
Эта статья цитировалась другими статьями в PMC.
Abstract
Селезенка считается «забытым органом» среди радиологов и клиницистов, хотя она хорошо визуализируется при компьютерной томографии брюшной полости и магнитно-резонансной томографии. Более того, селезенка обычно вовлекается в широкий спектр патологических расстройств. К ним относятся врожденные аномалии, инфекционно-воспалительные заболевания, сосудистые заболевания, доброкачественные и злокачественные опухоли, системные заболевания. В этом обзоре мы сосредоточимся на ключевых результатах визуализации нормальной селезенки, ее вариантов, а также соответствующих врожденных и приобретенных аномалиях.Чрезвычайно важно распознать и правильно интерпретировать вариабельный спектр аномалий, которые могут затрагивать селезенку, чтобы избежать ненужных инвазивных процедур и назначить адекватное лечение.
Ключевые слова:
Ключевые слова:
Ключевые слова:
Ключевые слова: Spreenic Infarction , Свенно-инфекция — воспаление селенки , Spreenic Опухоли , Spreenic Varants , Sprenomegaly
Введение
По сравнению с оценкой визуализации других верхних органов брюшной полости, запросы на визуализацию селезенки относительно редко встречаются в повседневной клинической практике.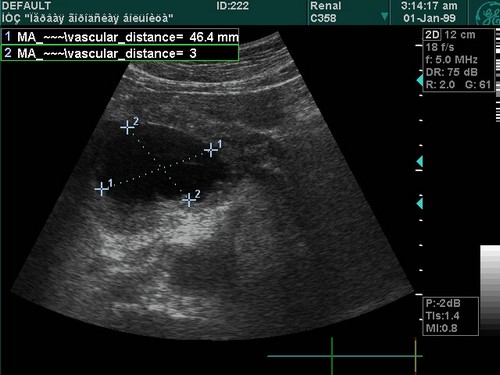 Однако селезенка может быть вовлечена в большое разнообразие врожденных и приобретенных заболеваний. Видно значительное совпадение характеристик изображений среди этих различных состояний; поэтому клиническая информация важна. Цель этой статьи — дать всесторонний обзор изображений селезенки.
Однако селезенка может быть вовлечена в большое разнообразие врожденных и приобретенных заболеваний. Видно значительное совпадение характеристик изображений среди этих различных состояний; поэтому клиническая информация важна. Цель этой статьи — дать всесторонний обзор изображений селезенки.
НОРМАЛЬНАЯ СЕЛЕЗЕНКА
Микроскопическая анатомия
Паренхима селезенки состоит из лимфатических фолликулов и ретикулоэндотелиальных клеток, окружающих артерии («белая пульпа»), и разбросанной сети сосудистых синусоидов («красная пульпа»).(1) Соотношение белой и красной пульпы увеличивается с возрастом из-за накопленного антигенного воздействия и стимуляции. В пульпе селезенки есть два пути кровообращения: открытый и закрытый. При закрытом «быстром» кровообращении кровь дренируется непосредственно в венозные синусоиды, которые сливаются вместе, образуя трабекулярные вены. (2) При открытом «медленном» кровообращении кровь поступает в ретикулярно-волокнистый каркас красной пульпы и/или через маргинальная зона лимфатической ткани до достижения синусоидов. (3) Эти изменчивые пути кровообращения через пульпу селезенки могут объяснить уникальную неоднородную картину раннего усиления селезенки при компьютерной томографии (КТ) и магнитно-резонансной (МРТ) визуализации. (4) УЗИ) часто является первым методом визуализации, используемым для оценки селезенки. На УЗИ селезенка гомогенна, немного более эхогенна, чем нормальная кора почки, и изо- или чуть более гиперэхогенна, чем паренхима печени.Цветной допплер полезен при оценке сосудистой патологии в воротах селезенки. Очаговые поражения селезенки часто малозаметны и часто неспецифичны, проявляются в виде гипоэхогенных поражений. (5) Таким образом, каждая фокальная неоднородность, обнаруженная при УЗИ, должна быть дополнительно оценена с помощью КТ или МРТ. (2)
(3) Эти изменчивые пути кровообращения через пульпу селезенки могут объяснить уникальную неоднородную картину раннего усиления селезенки при компьютерной томографии (КТ) и магнитно-резонансной (МРТ) визуализации. (4) УЗИ) часто является первым методом визуализации, используемым для оценки селезенки. На УЗИ селезенка гомогенна, немного более эхогенна, чем нормальная кора почки, и изо- или чуть более гиперэхогенна, чем паренхима печени.Цветной допплер полезен при оценке сосудистой патологии в воротах селезенки. Очаговые поражения селезенки часто малозаметны и часто неспецифичны, проявляются в виде гипоэхогенных поражений. (5) Таким образом, каждая фокальная неоднородность, обнаруженная при УЗИ, должна быть дополнительно оценена с помощью КТ или МРТ. (2)
Нормальная селезенка при УЗИ. (а) Корональная и (б) аксиальная проекции левого верхнего квадранта показывают нормальную селезенку. Черная линия представляет ширину селезенки, белая линия на (а) представляет длину селезенки, а белая линия на (б) указывает глубину селезенки.
Компьютерная томография
На КТ без усиления селезенка однородна со значениями затухания в диапазоне от 40 до 60 единиц Хаунсфилда (HU). Неусиленные изображения в основном используются для обнаружения кальцификации селезенки. После внутривенного введения контраста нормальная селезенка увеличивается пятнистым узором во время артериальной и ранней портальной венозной фаз. Паттерны усиления вариабельны и включают змеевидную, фокальную и диффузную неоднородность. Как упоминалось ранее, картина усиления вызвана переменными скоростями потока через открытую и закрытую циркуляцию.Эту неоднородную картину усиления не следует путать с болезнью селезенки. Средние и поздние фазы портального венозного контрастирования показывают гомогенное усиление нормальной селезенки. Сканирование с отсроченной фазой через 3 минуты после введения контраста полезно для исключения разрывов селезенки у посттравматических пациентов.(6)
Нормальная картина усиления селезенки на КТ. Аксиальные КТ-изображения (а) до и (б и в) после внутривенного введения йодсодержащего контрастного вещества показывают гетерогенное контрастирование паренхимы селезенки во время артериальной фазы (как видно на рис. ).(c) В портальной фазе наблюдается гомогенное усиление.
).(c) В портальной фазе наблюдается гомогенное усиление.
Магнитно-резонансная томография
На Т1-взвешенных изображениях (ВИ) селезенка в норме имеет однородный малоинтенсивный сигнал, несколько меньший, чем у печени и мышц. На Т2-ВИ интенсивность сигнала выше, чем у паренхимы печени. Интенсивность сигнала селезенки, однако, зависит от возраста пациента. (1) У новорожденных белая пульпа еще не созрела, что приводит к более гипоинтенсивному сигналу, чем нормальная паренхима печени на Т2-ВИ, и более изоинтенсивному сигналу на Т1-ВИ.В течение первых месяцев жизни характеристики воображения эволюционируют до нормального взрослого образца. Импульсные последовательности, используемые для МРТ селезенки, аналогичны тем, которые используются для рутинной визуализации печени. На МРТ-изображениях, полученных после динамического введения контрастного вещества на основе гадолиния, во время артериальной фазы может наблюдаться неоднородная картина усиления контраста, сходная с картиной усиления контраста на КТ (4).
Таблица I
Последовательности визуализации, используемые для оценки селезенки.
Нормальная картина усиления селезенки на МРТ.(а) На изображении T1-W с подавлением жира селезенка (звездочка) показана как изоинтенсивная или слегка гипоинтенсивная по отношению к мышце. (b) Во время артериальной фазы после внутривенного контрастирования гадолинием селезенка имеет вид змеевидного шнура. (c) В портальную фазу наблюдается равномерное усиление по всей селезенке.
ЗНАЧИТЕЛЬНЫЕ ВАРИАЦИИ СЕЛЕЗЕНКИ
Селезеночные щели, выемки и дольки
Селезеночные дольки представляют собой остатки долек селезенки плода, сохраняющиеся во взрослой жизни в виде вариаций нормальной формы.Они чаще всего видны вдоль медиальной части селезенки и иногда кровоснабжаются ветвью селезеночной артерии. (7) Селезеночные выемки или расщелины на краях селезенки распространены и представляют собой остатки бороздок, которые разделяли дольки плода (7). . Обычно они имеют четкие границы и могут достигать 2–3 см в глубину. (6) Дольки селезенки не имеют клинического значения, но их не следует ошибочно интерпретировать как разрыв селезенки у пациентов с травмой живота в анамнезе. Отсутствие свободной брюшной или периселезеночной жидкости и нормальное контрастирование селезенки являются ключевыми признаками визуализации, которые отличают эти варианты от области разрыва.
(6) Дольки селезенки не имеют клинического значения, но их не следует ошибочно интерпретировать как разрыв селезенки у пациентов с травмой живота в анамнезе. Отсутствие свободной брюшной или периселезеночной жидкости и нормальное контрастирование селезенки являются ключевыми признаками визуализации, которые отличают эти варианты от области разрыва.
Селезеночная долька. Корональное КТ с контрастированием показывает дольку селезенки (черная стрелка) и две расщелины латеральнее (белые стрелки).
Добавочная селезенка
Добавочные селезенки также известны как добавочные селезенки, спленункулы или спленулы. Они представляют собой нормальную селезеночную ткань, отделенную от основного тела селезенки, происходящую из-за несращения селезеночного «зачатка» и являющуюся одиночной или многоочаговой (8,9). Размер варьирует от нескольких миллиметров до нескольких сантиметров.Добавочная селезенка выявляется у 10-15% пациентов и обычно располагается вблизи ворот селезенки, хвоста поджелудочной железы и желудочно-селезеночной или селезеночно-почечной связок. Однако они также могут быть обнаружены в любом месте брюшной полости. (1) Из-за тесной взаимосвязи в развитии селезенки и зачатка левой гонады добавочные селезенки редко можно обнаружить рядом с левым яичником или в мошонке, и это называется «спленогонадным слиянием». (3) При всех методах визуализации добавочная селезенка демонстрирует такие же визуальные характеристики, как и нормальная селезенка, поскольку она состоит из нормальной паренхимы селезенки.(6) Важно распознавать спенулы и сообщать о них, поскольку они могут быть причиной рецидива заболевания после спленэктомии по поводу гематологических или аутоиммунных заболеваний. (7) Сцинтиграфия с коллоидом серы Tc-99m или денатурированными эритроцитами является наиболее чувствительным методом обнаружения спленул. 3)
Однако они также могут быть обнаружены в любом месте брюшной полости. (1) Из-за тесной взаимосвязи в развитии селезенки и зачатка левой гонады добавочные селезенки редко можно обнаружить рядом с левым яичником или в мошонке, и это называется «спленогонадным слиянием». (3) При всех методах визуализации добавочная селезенка демонстрирует такие же визуальные характеристики, как и нормальная селезенка, поскольку она состоит из нормальной паренхимы селезенки.(6) Важно распознавать спенулы и сообщать о них, поскольку они могут быть причиной рецидива заболевания после спленэктомии по поводу гематологических или аутоиммунных заболеваний. (7) Сцинтиграфия с коллоидом серы Tc-99m или денатурированными эритроцитами является наиболее чувствительным методом обнаружения спленул. 3)
Добавочная селезенка, прилегающая к хвосту поджелудочной железы, имитирующая объемное образование поджелудочной железы. (а) Аксиальная КТ с контрастированием; б – аксиальный Т1-З; и (c) изображения T2-W показывают фокальную массу (стрелки), прилегающую к хвосту поджелудочной железы, с такой же интенсивностью сигнала и характером усиления, что и селезенка, что соответствует добавочной селезенке.
Аспления и полиспления
Полное отсутствие селезенки («аспления») или множественные дискретные селезенки («полиспления») — врожденные синдромы, связанные с аномалиями висцеро-предсердного расположения. При лечении этих синдромов важно искать сопутствующие абдоминальные и торакальные пороки развития. Следует также отметить, что в действительности эти синдромы очень сложны, так как не имеют фиксированного набора характеристик, присутствующих во всех случаях.(10) Полисплению обычно диагностируют в раннем детстве из-за сердечных аномалий. Большинство пациентов умирают в возрасте до 5 лет. (7) Селезенки обычно одинакового размера и могут быть левосторонними или правосторонними вдоль большой кривизны желудка (7). Иногда к одной или двум большим селезенкам примыкают множественные маленькие селезенки. (11) Аспления связана с тяжелым врожденным пороком сердца, что приводит к очень высокому уровню смертности, достигающему 95% в первый год жизни. (1) Селезенка. отсутствует практически у всех больных аспленией. В редких случаях может быть обнаружена рудиментарная селезенка. (10)
В редких случаях может быть обнаружена рудиментарная селезенка. (10)
Полиспления у 37-летней женщины. На КТ-изображении с контрастным усилением в осевом направлении видно положение брюшной полости inversus с множественными круглыми спленулами (S) в правом верхнем квадранте, латеральнее желудка. Печень левосторонняя, увеличена. Внутрипеченочный сегмент нижней полой вены (стрелка) находится слева от аорты. Обратите внимание на слегка увеличенную непарную вену (А) и гемиазиготную вену (HA).
Спленоз
Спленоз представляет собой эктопические селезеночно-брюшинные имплантаты.(12) В отличие от добавочной селезенки, спленоз является приобретенным состоянием, вторичным по отношению к засеву и имплантации селезеночных клеток после травмы селезенки или спленэктомии (7,13). некоторая защита от инфекции. Обычно имплантаты бывают множественными, размером от нескольких миллиметров до нескольких сантиметров в диаметре. Иногда они возникают внебрюшинно, например, в грудной клетке. Для выявления спленоза можно использовать УЗИ, КТ и МРТ.На всех этих методах визуализации спленоз показывает те же характеристики визуализации, что и нормальная селезенка. Важно распознавать спленулы и сообщать о них, поскольку они могут имитировать объемные образования, такие как метастатическая лимфаденопатия или лимфома. Как и в случае добавочной селезенки, сцинтиграфия с коллоидом серы Tc-99m или денатурированными эритроцитами является наиболее чувствительным методом для выявления эктопических перитонеальных имплантатов селезенки. или истинные кисты) и вторичные (или ложные кисты).В то время как истинные кисты имеют эпителиальную клеточную выстилку, стенка ложных кист состоит из фиброзной ткани. Хотя надежная дифференциация между истинными и ложными кистами с помощью визуализации обычно невозможна и представляет скорее академический интерес, чем клиническое значение, существуют определенные особенности визуализации, которые могут указывать на предположительный диагноз (3). Отличие доброкачественного кистозного поражения от злокачественного.
Для выявления спленоза можно использовать УЗИ, КТ и МРТ.На всех этих методах визуализации спленоз показывает те же характеристики визуализации, что и нормальная селезенка. Важно распознавать спленулы и сообщать о них, поскольку они могут имитировать объемные образования, такие как метастатическая лимфаденопатия или лимфома. Как и в случае добавочной селезенки, сцинтиграфия с коллоидом серы Tc-99m или денатурированными эритроцитами является наиболее чувствительным методом для выявления эктопических перитонеальных имплантатов селезенки. или истинные кисты) и вторичные (или ложные кисты).В то время как истинные кисты имеют эпителиальную клеточную выстилку, стенка ложных кист состоит из фиброзной ткани. Хотя надежная дифференциация между истинными и ложными кистами с помощью визуализации обычно невозможна и представляет скорее академический интерес, чем клиническое значение, существуют определенные особенности визуализации, которые могут указывать на предположительный диагноз (3). Отличие доброкачественного кистозного поражения от злокачественного.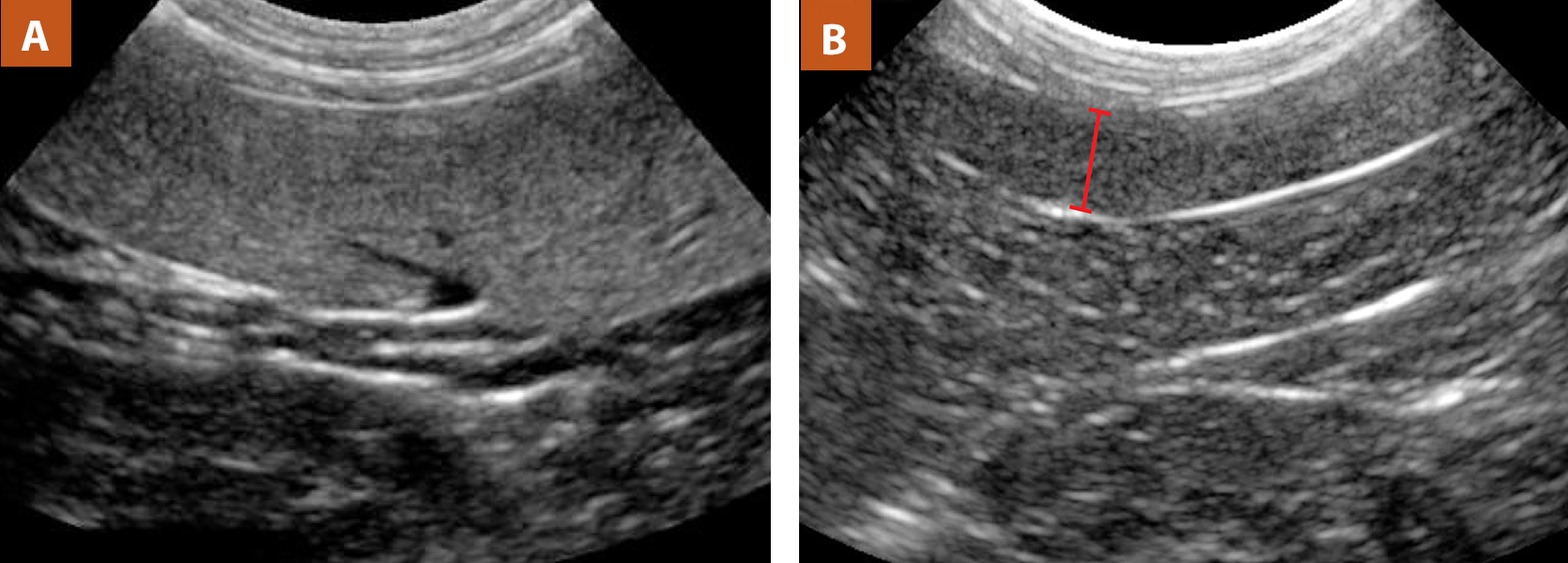 однако это более важно, чем различение истинной и ложной кисты. Отсутствие утолщения стенки, солидных компонентов внутри поражения или усиления контраста говорит в пользу доброкачественных поражений.(14)
однако это более важно, чем различение истинной и ложной кисты. Отсутствие утолщения стенки, солидных компонентов внутри поражения или усиления контраста говорит в пользу доброкачественных поражений.(14)
Таблица II
Полезные дифференциально-диагностические критерии для визуализации кист селезенки.
Врожденные кисты
Врожденные кисты, также называемые эпидермоидными или эпителиальными кистами, составляют примерно 10% всех истинных кист селезенки во всем мире. (3) При УЗИ большинство кист являются однокамерными и гомогенно анэхогенными, с тонкой стенкой (). На КТ эти кисты выглядят как четко очерченные, гиподенсивные и неконтрастирующие очаги (1). На МРТ кисты селезенки гипоинтенсивны на Т1-ВИ и резко гиперинтенсивны на Т2-ВИ.Интенсивность сигнала на Т1-ВИ может быть увеличена из-за белкового или геморрагического содержимого. (15)
Врожденная киста. (а) На УЗИ 20-летней женщины с хронической болью в животе видно тонкостенное анэхогенное поражение возле ворот селезенки (стрелка). (b) На КТ с контрастным усилением в осевом направлении у того же пациента видно круглое тонкостенное гиподенсивное образование (стрелка).
(b) На КТ с контрастным усилением в осевом направлении у того же пациента видно круглое тонкостенное гиподенсивное образование (стрелка).
Ложные кисты
Ложные кисты составляют примерно 80% всех кист селезенки.(16) Они возникают в результате предшествующей травмы, инфекции или инфаркта.(17) При визуализации ложные кисты, как правило, небольшого размера, четко очерченные и в основном многокамерные. Обычно они располагаются близко к капсуле селезенки. Ложные кисты могут быть неоднородными из-за внутриочагового дебриса. На КТ кальцификации стенок видны в 50% случаев (14). МРТ обычно показывает очень высокий сигнал на Т2-ВИ и переменную интенсивность сигнала на Т1-ВИ в зависимости от содержания поражения (серозного, геморрагического, белковая или некротическая).(15,16)
Ложная киста. На КТ-изображении с контрастным усилением визуализируется однокамерное кистозное гиподенсивное образование селезенки с кальцификациями стенок (стрелка).
ДОБРОКАЧЕСТВЕННЫЕ ОПУХОЛИ
Гемангиома
Гемангиомы представляют собой сосудистые разрастания, состоящие из каналов, заполненных медленно текущей кровью. (1) В зависимости от размера этих каналов гемангиомы делятся на капиллярные и кавернозные. капиллярная гемангиома выглядит как гиперэхогенное образование, в то время как кавернозная гемангиома гетерогенно гипоэхогенна, иногда с кальцификациями или множественными кистозными участками (18). Обильный кровоток можно продемонстрировать с помощью цветной допплерографии.На КТ без усиления большинство гемангиом изо- или гипоплотны по сравнению с нормальной тканью селезенки. После введения контраста кавернозные гемангиомы демонстрируют диффузное крапчатое или периферическое узловатое усиление, распространяющееся к центру. (19) Капиллярные гемангиомы демонстрируют однородное контрастное усиление. (1) Могут возникать кальцификации, либо периферические криволинейные, либо крапчатые в центре (18)
(1) В зависимости от размера этих каналов гемангиомы делятся на капиллярные и кавернозные. капиллярная гемангиома выглядит как гиперэхогенное образование, в то время как кавернозная гемангиома гетерогенно гипоэхогенна, иногда с кальцификациями или множественными кистозными участками (18). Обильный кровоток можно продемонстрировать с помощью цветной допплерографии.На КТ без усиления большинство гемангиом изо- или гипоплотны по сравнению с нормальной тканью селезенки. После введения контраста кавернозные гемангиомы демонстрируют диффузное крапчатое или периферическое узловатое усиление, распространяющееся к центру. (19) Капиллярные гемангиомы демонстрируют однородное контрастное усиление. (1) Могут возникать кальцификации, либо периферические криволинейные, либо крапчатые в центре (18)
Кавернозная гемангиома. (а) На неусиленном КТ-изображении в осевом направлении видно аморфное обызвествление спереди от селезенки (стрелка).Аксиальные изображения T1-W после внутривенного введения гадолиниевого контраста в артерии (б); в) портовенозный; и (d) отсроченные фазы показывают, что кальцификация расположена в центре округлого поражения, представляющего собой кавернозную гемангиому. Обратите внимание на типичное неравномерное периферическое усиление в артериальной фазе, распространяющееся центростремительно во время портовенозной фазы и объединяющееся в отсроченной фазе.
Обратите внимание на типичное неравномерное периферическое усиление в артериальной фазе, распространяющееся центростремительно во время портовенозной фазы и объединяющееся в отсроченной фазе.
На МРТ гемангиомы либо гипо-, либо изоинтенсивны на Т1-ВИ и гетерогенно гиперинтенсивны на Т2-ВИ.(3) Высокая интенсивность сигнала на Т1-ВИ свидетельствует о наличии подострых кровоизлияний или белкового содержимого. (16) Наложенный инфаркт и тромбоз в более крупных гемангиомах могут вызывать различную картину на МРТ (20). В последнем случае дифференциация от злокачественного болезнь может протекать тяжело. Как и на КТ, кавернозные гемангиомы имеют периферическое усиление, распространяющееся к центру (рис. -). Капиллярные гемангиомы, однако, имеют более однородное усиление контраста.
Лимфангиома
Лимфангиомы представляют собой пороки развития лимфатической системы, состоящие из кистозных расширений различных размеров, содержащих лимфу.Множественные лимфангиомы могут быть частью системного лимфангиоматоза. Были идентифицированы три гистологических подтипа, в зависимости от размера лимфатических каналов, а именно капиллярные, кавернозные и кистозные лимфангиомы. расположен близко к капсуле селезенки. Могут быть обнаружены гиперэхогенные перегородки и внутрикамерный эхогенный мусор. (18) На КТ иногда могут быть идентифицированы крошечные криволинейные периферические кальцификации.Контрастное усиление отсутствует. (19) На МРТ многоочаговые очаги гомогенно гиперинтенсивны на Т2-ВИ и гипоинтенсивны на Т1-ВИ (19). Области высокой интенсивности сигнала могут быть видны на Т1-ВИ из-за внутрикистозного белкового содержимого или внутреннего кровоизлияния. (3) Фиброзные перегородки выглядят как гипоинтенсивные полосы как на Т1-, так и на Т2-ВИ. МРТ более чувствительна, чем КТ, при обнаружении солидных элементов в просвете кисты. (20) Последняя находка является редкой, но важной, поскольку в этих случаях следует исключить злокачественное перерождение.
Были идентифицированы три гистологических подтипа, в зависимости от размера лимфатических каналов, а именно капиллярные, кавернозные и кистозные лимфангиомы. расположен близко к капсуле селезенки. Могут быть обнаружены гиперэхогенные перегородки и внутрикамерный эхогенный мусор. (18) На КТ иногда могут быть идентифицированы крошечные криволинейные периферические кальцификации.Контрастное усиление отсутствует. (19) На МРТ многоочаговые очаги гомогенно гиперинтенсивны на Т2-ВИ и гипоинтенсивны на Т1-ВИ (19). Области высокой интенсивности сигнала могут быть видны на Т1-ВИ из-за внутрикистозного белкового содержимого или внутреннего кровоизлияния. (3) Фиброзные перегородки выглядят как гипоинтенсивные полосы как на Т1-, так и на Т2-ВИ. МРТ более чувствительна, чем КТ, при обнаружении солидных элементов в просвете кисты. (20) Последняя находка является редкой, но важной, поскольку в этих случаях следует исключить злокачественное перерождение.
Лимфангиоматоз. (а) МРТ-изображение T2-W в осевом направлении показывает множественные многокамерные кистоподобные образования (указатели стрелок).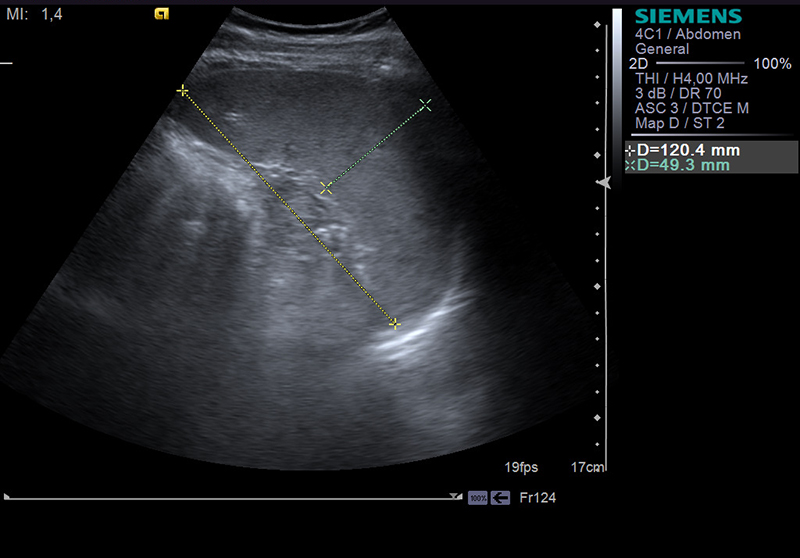 (b) МРТ-изображение T1-W показывает, что кистозные поражения кажутся гипоинтенсивными (стрелки). (c) МРТ-изображение T1-W после введения гадолиниевого контраста в отсроченной фазе показывает усиление перегородок.
(b) МРТ-изображение T1-W показывает, что кистозные поражения кажутся гипоинтенсивными (стрелки). (c) МРТ-изображение T1-W после введения гадолиниевого контраста в отсроченной фазе показывает усиление перегородок.
Литорально-клеточная ангиома
Литорально-клеточная ангиома представляет собой очень редкую доброкачественную сосудистую опухоль селезенки, состоящую из анастомозирующих сосудистых каналов.(18) У большинства пациентов симптомы отсутствуют.Клинические проявления на УЗИ варьируют от спленомегалии с пятнистой эхотекстурой до множественных солидных изо-, гипо- или гиперэхогенных узлов (20). Когда поражения гиперэхогенны, дифференциация от гемангиом может быть затруднена (20). множественные гиподенсивные узелки разного размера. Иногда наблюдается одиночное большое поражение (). Они показывают пролонгированное усиление контраста из-за их гистологической структуры множественных сосудистых каналов на КТ и МРТ. (14) Литорально-клеточная ангиома имеет заметно низкую интенсивность сигнала как на Т1, так и на Т2-ВИ из-за содержания гемосидерина. Однако, поскольку гемосидерин присутствует не всегда, отсутствие очагов слабого сигнала не исключает диагноз литорально-клеточной ангиомы. (21)
Однако, поскольку гемосидерин присутствует не всегда, отсутствие очагов слабого сигнала не исключает диагноз литорально-клеточной ангиомы. (21)
Литорально-клеточная ангиома у 35-летней женщины с анемией и тромбоцитопенией. (а) На аксиальном УЗ-изображении селезенки выявляется спленомегалия с фокальным гетерогенным гиперэхогенным образованием. (b) Аксиальное КТ-изображение с контрастным усилением в портовенозной фазе подтверждает увеличение селезенки, содержащее неоднородное контрастирующее образование с неровными очертаниями (звездочка).
ЗЛОКАЧЕСТВЕННЫЕ ОПУХОЛИ
Лимфома
Ходжкинские и неходжкинские лимфомы представляют собой наиболее распространенные злокачественные новообразования селезенки.(14) Может возникать первичное и вторичное поражение селезенки. Первичное поражение встречается редко, составляя менее 1% всех лимфом, большинство из которых являются неходжкинскими лимфомами. (18) При вторичном поражении экстраселезеночное заболевание, такое как увеличение забрюшинных лимфатических узлов, часто предполагает правильный диагноз (19)
США. Лимфома селезенки имеет вариабельный визуализационный вид, варьирующийся от нормального вида, гомогенной или гетерогенной спленомегалии, множественных мелких (милиарных) гипоэхогенных узелков (1) до одиночного образования или множественных крупных гипоэхогенных образований (1–10 см).(19) Узелки демонстрируют внутреннюю васкуляризацию и могут выходить за пределы капсулы селезенки. (21) Реже видны мишени и внутриочаговые кальцификаты (22). к фиброзу (). (22) На КТ узелки имеют низкое затухание и редко усиливаются; таким образом, наилучшая видимость поражения наблюдается после введения контраста. (18) Некроз, возникающий в больших поражениях, может вызывать кистозную форму неправильной формы, напоминающую абсцесс (18).(19) Различия в размерах поражений более показательны для лимфоматозного поражения, чем для многоочаговых абсцессов. Инфаркт селезенки в результате лимфомы не редкость. Лимфомы обычно гипоинтенсивны или почти изоинтенсивны нормальной паренхиме селезенки на Т1-ВИ и гиперинтенсивны на Т2-ВИ.
Лимфома селезенки имеет вариабельный визуализационный вид, варьирующийся от нормального вида, гомогенной или гетерогенной спленомегалии, множественных мелких (милиарных) гипоэхогенных узелков (1) до одиночного образования или множественных крупных гипоэхогенных образований (1–10 см).(19) Узелки демонстрируют внутреннюю васкуляризацию и могут выходить за пределы капсулы селезенки. (21) Реже видны мишени и внутриочаговые кальцификаты (22). к фиброзу (). (22) На КТ узелки имеют низкое затухание и редко усиливаются; таким образом, наилучшая видимость поражения наблюдается после введения контраста. (18) Некроз, возникающий в больших поражениях, может вызывать кистозную форму неправильной формы, напоминающую абсцесс (18).(19) Различия в размерах поражений более показательны для лимфоматозного поражения, чем для многоочаговых абсцессов. Инфаркт селезенки в результате лимфомы не редкость. Лимфомы обычно гипоинтенсивны или почти изоинтенсивны нормальной паренхиме селезенки на Т1-ВИ и гиперинтенсивны на Т2-ВИ.
Многоочаговое поражение селезенки при лимфоме. (а) УЗ-изображение показывает несколько небольших гипоэхогенных отложений в селезенке у пациента с гистологически подтвержденной мантийно-клеточной лимфомой (стрелки). (b) Аксиальное КТ-изображение с контрастным усилением, полученное во время портовенозной фазы, показывает множественные поражения с низким затуханием в увеличенной селезенке (указатели стрелок).Различия в размерах поражений более показательны для лимфоматозного поражения, чем для многоочаговых абсцессов.
Вовлечение селезенки при лимфоме. (а) Аксиальное КТ-изображение с контрастным усилением, полученное во время артериальной фазы, показывает большое гетерогенное поражение (звездочка). (b) Аксиальное изображение T1-W, полученное после введения контраста гадолиния в артериальную фазу, показывает жизнеспособные (черная стрелка) и некротические (белая стрелка) части опухоли. Обратите также внимание на то, что нормальная паренхима почти полностью замещается очагом поражения.
Метастазы
Метастазы в селезенку наблюдаются у 2-9% пациентов с метастатическим раком на терминальной стадии. (14) Гематогенное распространение из молочной железы, легких, яичников, желудка, карциномы предстательной железы и меланомы кожи встречаются наиболее часто (15). ) Обычно присутствуют признаки метастатического распространения, такие как метастазы в печень или другие органы. Перитонеальные имплантаты на поверхности селезенки часто наблюдаются у больных с первичными опухолями яичника, аденокарциномой желудочно-кишечного тракта и раком поджелудочной железы (1).(15)
Метастазы перитонеального имплантата селезенки у пациентки с метастатической карциномой яичника. На аксиальной КТ с контрастированием в портовенозную фазу видны два четко очерченных полилобулярных и гиподенсивных очага на дорсальной поверхности селезенки (белые стрелки). Обратите внимание на еще два подобных поражения на дорсальной поверхности печени (черные стрелки).
При УЗИ метастазы кажутся гипоэхогенными, иногда смешанными или гиперэхогенными. Кистозные изменения наблюдаются при некрозе или из-за муцинозной природы первичной опухоли (т.г. карцинома яичника). (19) На КТ метастазы в селезенку выглядят как четко очерченные кистозные или солидные массы с низким затуханием. (15) Кальциноз встречается необычно, если только первичная опухоль не является муцинозной аденокарциномой. В большинстве поражений наблюдается периферическое или септальное усиление (15, 16). Перитонеальные метастазы вызывают фестончатость поверхности селезенки. (15) МРТ показывает умеренную гиперинтенсивность на Т2-ВИ и изоинтенсивность на Т1-ВИ по сравнению с паренхимой селезенки. Присутствие продуктов крови или других парамагнитных веществ, таких как меланин в метастатической меланоме, может привести к высокой интенсивности сигнала на Т1-ВИ.(16)
Кистозные изменения наблюдаются при некрозе или из-за муцинозной природы первичной опухоли (т.г. карцинома яичника). (19) На КТ метастазы в селезенку выглядят как четко очерченные кистозные или солидные массы с низким затуханием. (15) Кальциноз встречается необычно, если только первичная опухоль не является муцинозной аденокарциномой. В большинстве поражений наблюдается периферическое или септальное усиление (15, 16). Перитонеальные метастазы вызывают фестончатость поверхности селезенки. (15) МРТ показывает умеренную гиперинтенсивность на Т2-ВИ и изоинтенсивность на Т1-ВИ по сравнению с паренхимой селезенки. Присутствие продуктов крови или других парамагнитных веществ, таких как меланин в метастатической меланоме, может привести к высокой интенсивности сигнала на Т1-ВИ.(16)
Метастатическое поражение селезенки карциномой легкого. На аксиальных изображениях с контрастным усилением (а) и Т1-W (б) видны два очага с низким затуханием и тонким периферическим усилением (белая стрелка). Обратите внимание на аналогичное поражение сзади в печени (черная стрелка), представляющее собой метастаз в печень.
Обратите внимание на аналогичное поражение сзади в печени (черная стрелка), представляющее собой метастаз в печень.
Ангиосаркома
Ангиосаркома селезенки является наиболее распространенным злокачественным первичным сосудистым новообразованием селезенки.(20) Симптомы включают потерю веса, боль в животе, недомогание, лихорадку, пальпируемое образование в брюшной полости и гиповолемический шок вследствие разрыва селезенки.(21) При визуализации ангиосаркома селезенки проявляется в виде плохо очерченной гетерогенной массы с внутренними участками кровоизлияния и некроза. (21) Неоднородный сигнал до и после введения контраста отражает геморрагический характер опухоли. (14) Отличие от большой гемангиомы с наложенным инфарктом и тромбозом могут быть затруднены. (20)
ИНФАРКТ СЕЛЕЗЕНКИ
Инфаркты селезенки распространены и могут быть артериального или венозного происхождения. Артериальный инфаркт возникает вторично по отношению к окклюзии селезеночной артерии («глобальный инфаркт») или одной из ее несообщающихся ветвей («сегментарный инфаркт»). (2) Тромбоз синусоидов селезенки может вызвать венозный инфаркт. (16) Осложнения инфаркта включают разрыв селезенки, образование псевдокисты селезенки, кровотечение и наложенную инфекцию с образованием абсцесса. (3)
(2) Тромбоз синусоидов селезенки может вызвать венозный инфаркт. (16) Осложнения инфаркта включают разрыв селезенки, образование псевдокисты селезенки, кровотечение и наложенную инфекцию с образованием абсцесса. (3)
При УЗИ острый инфаркт селезенки обычно проявляется в виде клина. гипоэхогенные очаги в форме -образной формы, направленные в сторону ворот селезенки. (1) На неусиленной КТ инфаркты плохо визуализируются. После внутривенного введения йодного контраста типичными визуализирующими находками являются периферические клиновидные неконтрастирующие дефекты.Однако этот типичный вид присутствует только менее чем в половине всех острых инфарктов селезенки. (2) В менее типичных случаях инфаркты могут имитировать другие поражения селезенки, включая абсцессы или опухоли, что требует клинической корреляции или, при необходимости, чрескожной тонкоигольной инъекции. аспирационная биопсия. (13) Если поражена вся селезенка, это приводит к диффузной гиподенсивности селезенки, оставляя остаточный ободок контрастирующей капсулы, снабжаемый мелкими капсулярными сосудами. Это известно как «симптом обода». (13) Хронические инфаркты уменьшаются в размерах, что приводит к фиброзной ретракции капсулы селезенки (13).(2) В случае гемоглобинопатии криволинейные или точечные кальцификации могут возникать как последствия повторных инфарктов (1). На МРТ интенсивность сигнала областей инфаркта варьирует в зависимости от давности поражения и степени кровоизлияния. (2) Недавние области геморрагии имеют высокую интенсивность сигнала на Т1-ВИ. В подострой или хронической стадии может наблюдаться разжижение, что приводит к снижению сигнала на Т1-ВИ и увеличению на Т2-ВИ. Картина усиления контраста на МРТ аналогична таковой на КТ.
Это известно как «симптом обода». (13) Хронические инфаркты уменьшаются в размерах, что приводит к фиброзной ретракции капсулы селезенки (13).(2) В случае гемоглобинопатии криволинейные или точечные кальцификации могут возникать как последствия повторных инфарктов (1). На МРТ интенсивность сигнала областей инфаркта варьирует в зависимости от давности поражения и степени кровоизлияния. (2) Недавние области геморрагии имеют высокую интенсивность сигнала на Т1-ВИ. В подострой или хронической стадии может наблюдаться разжижение, что приводит к снижению сигнала на Т1-ВИ и увеличению на Т2-ВИ. Картина усиления контраста на МРТ аналогична таковой на КТ.
Инфаркт селезенки у 79-летнего мужчины с известной мерцательной аритмией. На коронарном КТ-изображении с контрастным усилением видна четко очерченная клиновидная область пониженного усиления с утратой паренхимы и ретракцией капсулы селезенки, что указывает на хронический характер инфаркта (стрелка).
Аутоспленэктомия у взрослого с серповидноклеточной анемией. На аксиальном КТ-изображении с контрастным усилением видна небольшая сморщенная селезенка с диффузными кальцификациями из-за повторяющихся микроинфарктов (стрелка).
На аксиальном КТ-изображении с контрастным усилением видна небольшая сморщенная селезенка с диффузными кальцификациями из-за повторяющихся микроинфарктов (стрелка).
ИНФЕКЦИОННЫЕ ЗАБОЛЕВАНИЯ
Абсцесс селезенки является довольно необычным поражением.(23) Однако его частота увеличивается из-за широкого применения иммунодепрессантов и химиотерапии. Абсцессы селезенки могут быть гнойными, паразитарными, грибковыми или туберкулезными. (23)
Пиогенные абсцессы
При УЗИ абсцессы выглядят как нечетко очерченные гипо- или анэхогенные поражения, в зависимости от степени белковой жидкости и некроза. Могут быть видны обломки, уровни жидкости и внутренние перегородки различной толщины.(3) Внутриочаговый газ, вызывающий эхогенные очаги с «грязным» затемнением, в высокой степени указывает на гнойную инфекцию, хотя большинство абсцессов селезенки не содержат воздуха. (3) КТ является наиболее чувствительным методом выявления небольших количеств газа внутри очага поражения. (16) На МРТ пиогенные абсцессы селезенки выглядят как очаги с интенсивностью жидкостного сигнала, гипоинтенсивные по сравнению с нормальной тканью селезенки на Т1-ВИ и гиперинтенсивные. на Т2-ВИ.Периферическое усиление можно увидеть как на КТ с контрастным усилением, так и на МРТ. (3,24)
(16) На МРТ пиогенные абсцессы селезенки выглядят как очаги с интенсивностью жидкостного сигнала, гипоинтенсивные по сравнению с нормальной тканью селезенки на Т1-ВИ и гиперинтенсивные. на Т2-ВИ.Периферическое усиление можно увидеть как на КТ с контрастным усилением, так и на МРТ. (3,24)
Пиогенные абсцессы. На аксиальном КТ-изображении с контрастным усилением, полученном во время портально-венозной фазы, видны множественные очаги без контрастирования с неравномерными краями (звездочки).
Грибковые абсцессы
Грибковые абсцессы чаще всего возникают у лиц с ослабленным иммунитетом.(15) Наиболее распространенными инфекционными микроорганизмами являются Candida albicans , Aspergillus fumigatus и Cryptococcus neoformans .(3) Грибковые абсцессы, как правило, мультифокальны и имеют диаметр всего несколько миллиметров. (19) На УЗИ они видны как поражения с «мишенью» или «бычьем глазом» из-за центрального гиперэхогенного воспалительного ядра, окруженного гипоэхогенным фиброзом. ткани. (3) Гиперэхогенная часть может стать частично некротизированной и гипоэхогенной, что приводит к картине «колесо в колесе». (3) КТ обычно демонстрирует множественные поражения с низким затуханием, обычно размером 5–10 мм () . Иногда на КТ может быть продемонстрирован центральный гиперплотный очаг («мишень»).На МРТ грибковые поражения селезенки демонстрируют промежуточную интенсивность сигнала на Т1-ВИ и высокую интенсивность сигнала на Т2-ВИ по сравнению с нормальной тканью селезенки. (15) После внутривенного введения контраста усиление либо отсутствует, либо наблюдается только слабое кольцевидное усиление. .(15) Из-за этого частого отсутствия контрастного усиления и их небольшого размера грибковые абсцессы могут быть легко упущены из виду при визуализации поперечного сечения.
ткани. (3) Гиперэхогенная часть может стать частично некротизированной и гипоэхогенной, что приводит к картине «колесо в колесе». (3) КТ обычно демонстрирует множественные поражения с низким затуханием, обычно размером 5–10 мм () . Иногда на КТ может быть продемонстрирован центральный гиперплотный очаг («мишень»).На МРТ грибковые поражения селезенки демонстрируют промежуточную интенсивность сигнала на Т1-ВИ и высокую интенсивность сигнала на Т2-ВИ по сравнению с нормальной тканью селезенки. (15) После внутривенного введения контраста усиление либо отсутствует, либо наблюдается только слабое кольцевидное усиление. .(15) Из-за этого частого отсутствия контрастного усиления и их небольшого размера грибковые абсцессы могут быть легко упущены из виду при визуализации поперечного сечения.
Грибковые абсцессы. На аксиальном КТ-изображении с контрастным усилением, полученном в портально-венозную фазу, видны множественные небольшие очаги в селезенке без усиления (белые стрелки).Обратите также внимание на множественные похожие небольшие очаги без усиления в печени, представляющие собой грибковые абсцессы печени (черные стрелки).
Туберкулезная инфекция
Существует два основных морфологических подтипа туберкулеза печени и селезенки – микронодулярный и макронодулярный.(25) Микронодулярная (или милиарная форма) является наиболее распространенной. На УЗИ микронодулярная форма туберкулеза печени и селезенки обычно представлена гиперэхогенной спленомегалией («светлая селезенка»). Редко наблюдаются множественные крошечные гипоэхогенные, а иногда и гиперэхогенные фокальные очаги.(25) Макронодулярная форма может быть как одиночной, так и множественной, диаметром 1–3 см. При УЗИ гипоэхогенность является правилом, хотя некоторые очаги могут быть гиперэхогенными. Эти различия в эхогенности, вероятно, представляют собой другую фазу заболевания: гиперэхогенные очаги представляют более раннюю стадию, тогда как эхонегативные очаги соответствуют стадии казеозного некроза. (25)
Туберкулез селезенки. (а) Сагиттальное УЗ-изображение показывает увеличенную селезенку с множественными гипоэхогенными узелками разного размера (стрелки). (b) КТ с контрастным усилением показывает широко распространенные гипоконтрастные узлы, представляющие милиарный туберкулез селезенки (стрелки).
(b) КТ с контрастным усилением показывает широко распространенные гипоконтрастные узлы, представляющие милиарный туберкулез селезенки (стрелки).
Несмотря на то, что разрешение микронодулярных поражений обычно ниже разрешения КТ, иногда по всей селезенке обнаруживаются крошечные очаги низкой плотности (). Кальцинаты могут возникать на поздних стадиях заболевания. (25) Однако кальцинаты селезенки неспецифичны и могут возникать при многих других заболеваниях. Абдоминальная лимфаденопатия с низким центральным ослаблением из-за казеозного некроза, гепатомегалией, асцитом с высоким ослаблением (25–45 HU) с узловатым утолщением брюшины, плевральными выпотами и очаговыми поражениями печени являются частыми сопутствующими находками.(15) МРТ-признаки очаговых микро- и макронодулярных туберкулезных поражений обычно неспецифичны, гипоинтенсивны на Т1-ВИ и гиперинтенсивны на Т2-ВИ. (25) Как на КТ, так и на МРТ может обнаруживаться слабое усиление периферических очагов.
ВОСПАЛИТЕЛЬНОЕ ЗАБОЛЕВАНИЕ
Саркоидоз
Саркоидоз — мультисистемная гранулематозная болезнь неизвестной этиологии, которая гистологически характеризуется множественными неспецифическими неказеозными гранулемами. (3) Наиболее часто поражаются легкие, медиастинальные и внутригрудные лимфатические узлы.Селезенка поражается в 59% случаев. (3) При УЗИ саркоидоз селезенки чаще всего представляет собой однородное увеличение селезенки с ассоциированной лимфаденопатией в воротах селезенки и забрюшинном пространстве. Узловая форма поражения наблюдается только в 15% случаев. (21) Эти узелки могут быть обнаружены как дискретные гипоэхогенные очаги различного размера, в пределах от 1 мм до 3 см (3, 21). На КТ эти узелки плохо очерчены и слегка гиподенсивны по сравнению с нормальной тканью селезенки. Гиповаскуляризация является правилом с минимальным усилением и/или отсроченным усилением.(21) Вовлечение печени присутствует примерно у 50% пациентов с саркоидозом селезенки. (19) На МРТ узловой саркоидоз обычно имеет низкий уровень сигнала на всех МРТ, и это наиболее заметно на Т2-ВИ с подавлением жира. Узелки гиповаскулярны на изображениях с контрастным усилением.
(3) Наиболее часто поражаются легкие, медиастинальные и внутригрудные лимфатические узлы.Селезенка поражается в 59% случаев. (3) При УЗИ саркоидоз селезенки чаще всего представляет собой однородное увеличение селезенки с ассоциированной лимфаденопатией в воротах селезенки и забрюшинном пространстве. Узловая форма поражения наблюдается только в 15% случаев. (21) Эти узелки могут быть обнаружены как дискретные гипоэхогенные очаги различного размера, в пределах от 1 мм до 3 см (3, 21). На КТ эти узелки плохо очерчены и слегка гиподенсивны по сравнению с нормальной тканью селезенки. Гиповаскуляризация является правилом с минимальным усилением и/или отсроченным усилением.(21) Вовлечение печени присутствует примерно у 50% пациентов с саркоидозом селезенки. (19) На МРТ узловой саркоидоз обычно имеет низкий уровень сигнала на всех МРТ, и это наиболее заметно на Т2-ВИ с подавлением жира. Узелки гиповаскулярны на изображениях с контрастным усилением.
Саркоидоз селезенки. (а) УЗ-изображение показывает селезенку нормального размера с неоднородной эхогенной текстурой и бесчисленными небольшими гипоэхогенными образованиями (стрелки). (b) Корональное КТ-изображение с контрастным усилением, полученное во время портовенозной фазы у 50-летнего мужчины, показывает множественные четко очерченные узелки со сниженным усилением по всей селезенке, представляющие собой небольшие неказеозные гранулемы (черные стрелки).Обратите внимание на медиастинальные и внутригрудные аденопатии, которые дают ключ к постановке диагноза (белые стрелки).
(b) Корональное КТ-изображение с контрастным усилением, полученное во время портовенозной фазы у 50-летнего мужчины, показывает множественные четко очерченные узелки со сниженным усилением по всей селезенке, представляющие собой небольшие неказеозные гранулемы (черные стрелки).Обратите внимание на медиастинальные и внутригрудные аденопатии, которые дают ключ к постановке диагноза (белые стрелки).
СПЛЕНОМЕГАЛИЯ
Спленомегалия является частым неспецифическим проявлением многих заболеваний.(3) Наиболее частой причиной является портальная гипертензия, часто связанная с циррозом печени.(13) Для подтверждения спленомегалии и поиска экстраселезеночных проявлений можно использовать различные методы визуализации. заболевания, что позволяет установить правильную причину. (1) Визуализация может выявить осложнения, включая разрыв селезенки и инфаркт (1).Верхний предел определяется как 15 см в длину (краниокаудально), 10 см в ширину (латеро-латерально) и 6 см в глубину (передне-задне). , также был предложен в качестве индикатора для оценки размера селезенки. (27) Нормальный диапазон составляет 160–440 см³. (26) Полезные эмпирические правила для быстрой оценки увеличения селезенки включают расширение селезенки за пределы нижнего полюса левой почка, медиальное расширение аорты и потеря ее нижне-медиальной вогнутости.(1,3)
, также был предложен в качестве индикатора для оценки размера селезенки. (27) Нормальный диапазон составляет 160–440 см³. (26) Полезные эмпирические правила для быстрой оценки увеличения селезенки включают расширение селезенки за пределы нижнего полюса левой почка, медиальное расширение аорты и потеря ее нижне-медиальной вогнутости.(1,3)
Спленомегалия, осложненная спонтанным разрывом. На аксиальном КТ-изображении с контрастированием видны свободная периселезеночная жидкость (звездочки) и увеличенная селезенка с неоднородным участком (стрелки), представляющая собой область рваной раны.
Тельца Гамна-Ганди
Тельца Гамна-Ганди представляют собой небольшие кровоизлияния в селезенку, вызванные различными заболеваниями, как описано в . Чаще всего они вторичны по отношению к портальной гипертензии. Эти поражения содержат гемосидерин, различное количество фиброзной ткани и кальций.(2) Если поражения содержат достаточное количество кальция, при УЗИ могут быть обнаружены гиперэхогенные области с акустической тенью. На КТ некальцифицированные очаги выглядят как множественные небольшие очаги с низким затуханием (2), в то время как кальцифицированные очаги выглядят гиперплотными. МРТ обычно демонстрирует множественные небольшие фокусы с низкой интенсивностью сигнала на всех импульсных последовательностях из-за отложения железа (14). На последовательностях градиент-эхо виден «цветущий артефакт» из-за парамагнитного эффекта гемосидерина (14).
На КТ некальцифицированные очаги выглядят как множественные небольшие очаги с низким затуханием (2), в то время как кальцифицированные очаги выглядят гиперплотными. МРТ обычно демонстрирует множественные небольшие фокусы с низкой интенсивностью сигнала на всех импульсных последовательностях из-за отложения железа (14). На последовательностях градиент-эхо виден «цветущий артефакт» из-за парамагнитного эффекта гемосидерина (14).
Таблица III
Этиология телец Гамна-Ганди.
Тельца Гамна-Ганди у 68-летнего мужчины с циррозом печени и портальной гипертензией. (а) МРТ-изображение T1-W, полученное после введения гадолиниевого контраста, показывает множественные гипоинтенсивные очаги по всей селезенке, представляющие гемосидерин (стрелки). (b) Градиентное эхо-изображение T1-W показывает «артефакт цветения» из-за парамагнитного эффекта гемосидерина. Обратите внимание на узловой вид паренхимы печени, что совместимо с циррозом.
РЕЗЮМЕ
Селезенка может быть поражена различными состояниями. УЗИ, КТ и МРТ являются дополнительными инструментами для неинвазивной характеристики и оценки заболеваний селезенки. Многие из этих состояний могут поражать селезенку и иметь сходные визуализационные проявления. Таким образом, результаты визуализации за пределами селезенки, наряду с историей болезни пациента, могут помочь сузить дифференциальный диагноз. Если неопределенность диагноза сохраняется, может быть рассмотрена чрескожная биопсия.
УЗИ, КТ и МРТ являются дополнительными инструментами для неинвазивной характеристики и оценки заболеваний селезенки. Многие из этих состояний могут поражать селезенку и иметь сходные визуализационные проявления. Таким образом, результаты визуализации за пределами селезенки, наряду с историей болезни пациента, могут помочь сузить дифференциальный диагноз. Если неопределенность диагноза сохраняется, может быть рассмотрена чрескожная биопсия.
ССЫЛКИ
1. Hilmes MA, Strouse PJ. Педиатрическая селезенка. Семин УЗИ КТ МР.2007; 28:3–11. [PubMed] [Google Scholar]2. Vanhoenacker FM, Op de Beeck B, De Schepper AM и др. Сосудистое заболевание селезенки. Семин УЗИ КТ МР. 2007; 28:35–51. [PubMed] [Google Scholar]3. Патерсон А., Фруш Д.П., Доннелли Л.Ф. и др. Паттерн-ориентированный подход к визуализации селезенки у младенцев и детей. Рентгенография. 1999;19:1465–85. [PubMed] [Google Scholar]4. Урбан Б.А., Фишман Э.К. Спиральная КТ селезенки. AJR Am J Рентгенол. 1998; 170:997–1003. [PubMed] [Google Scholar]5. Каталано О., Сандоменико Ф., Валлоне П., Д’Эррико А.Г., Сиани А.Контрастное УЗИ селезенки. Семин УЗИ КТ МР. 2006; 27: 426–33. [PubMed] [Google Scholar]6. Фенчел С., Болл Д.Т., Флейтер Т.Р., Брамбс Х.Дж., Меркл Э.М. Мультиспиральная КТ поджелудочной железы и селезенки. Евр Дж Радиол. 2003; 45 (Приложение 1): S59–72. [PubMed] [Google Scholar]7. Гайер Г., Герц М., Штраус С., Зиссин Р. Врожденные аномалии селезенки. Семин УЗИ КТ МР. 2006; 27: 358–69. [PubMed] [Google Scholar]8. Доддс В.Дж., Тейлор А.Дж., Эриксон С.Дж., Стюарт Э.Т., Лоусон Т.Л. Рентгенологическое исследование аномалий селезенки.AJR Am J Рентгенол. 1990; 155:805–10. [PubMed] [Google Scholar]9. Мортеле К.Дж., Мортеле Б., Сильверман С.Г. КТ особенности добавочной селезенки. AJR Am J Рентгенол. 2004; 183:1653–7. [PubMed] [Google Scholar] 10. Фулчер А.С., Тернер М.А. Абдоминальные проявления аномалий положения у взрослых. Рентгенография. 2002; 22:1439–56. [PubMed] [Google Scholar] 11. Гайер Г., Зиссин Р., Аптер С. и соавт. Результаты КТ при врожденных аномалиях селезенки.
Каталано О., Сандоменико Ф., Валлоне П., Д’Эррико А.Г., Сиани А.Контрастное УЗИ селезенки. Семин УЗИ КТ МР. 2006; 27: 426–33. [PubMed] [Google Scholar]6. Фенчел С., Болл Д.Т., Флейтер Т.Р., Брамбс Х.Дж., Меркл Э.М. Мультиспиральная КТ поджелудочной железы и селезенки. Евр Дж Радиол. 2003; 45 (Приложение 1): S59–72. [PubMed] [Google Scholar]7. Гайер Г., Герц М., Штраус С., Зиссин Р. Врожденные аномалии селезенки. Семин УЗИ КТ МР. 2006; 27: 358–69. [PubMed] [Google Scholar]8. Доддс В.Дж., Тейлор А.Дж., Эриксон С.Дж., Стюарт Э.Т., Лоусон Т.Л. Рентгенологическое исследование аномалий селезенки.AJR Am J Рентгенол. 1990; 155:805–10. [PubMed] [Google Scholar]9. Мортеле К.Дж., Мортеле Б., Сильверман С.Г. КТ особенности добавочной селезенки. AJR Am J Рентгенол. 2004; 183:1653–7. [PubMed] [Google Scholar] 10. Фулчер А.С., Тернер М.А. Абдоминальные проявления аномалий положения у взрослых. Рентгенография. 2002; 22:1439–56. [PubMed] [Google Scholar] 11. Гайер Г., Зиссин Р., Аптер С. и соавт. Результаты КТ при врожденных аномалиях селезенки.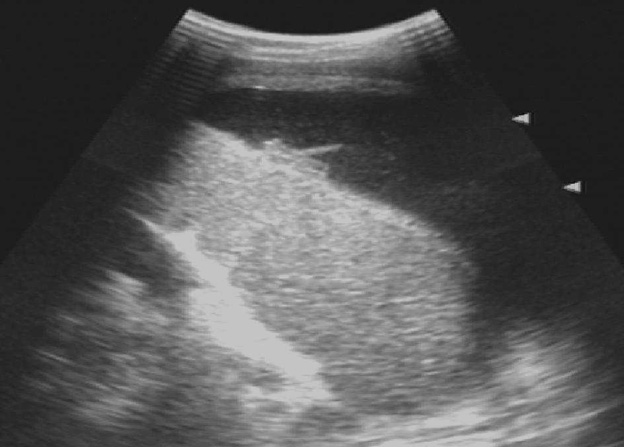 Бр Дж Радиол. 2001; 74: 767–72. [PubMed] [Google Scholar] 12. Фишман Э.К., Сойер П., Блисс Д.Ф., Блюмке Д.А., Девайн Н.Вовлечение селезенки при панкреатите: спектр данных КТ. AJRAm J Рентгенол. 1995; 164: 631–5. [PubMed] [Google Scholar] 13. Тейлор А.Дж., Доддс В.Дж., Эриксон С.Дж., Стюарт Э.Т. КТ приобретенных аномалий селезенки. AJR Am J Рентгенол. 1991; 157:1213–9. [PubMed] [Google Scholar] 14. Карло К.А., Штольцманн П., До Р.К., Алкадхи Х. Компьютерная томография селезенки: как интерпретировать гиподенсивное поражение. Инсайты. 2013;4:65–76. [Бесплатная статья PMC] [PubMed] [Google Scholar]15. Рабушка Л.С., Кавасима А., Фишман Э.К.Визуализация селезенки: КТ с дополнительным МР исследованием. Рентгенография. 1994; 14: 307–32. [PubMed] [Google Scholar] 16. Уррутия М., Мерго П.Дж., Рос Л.Х., Торрес Г.М., Рос П.Р. Кистозные образования селезенки: рентгенопатологическая корреляция. Рентгенография. 1996; 16: 107–29. [PubMed] [Google Scholar] 17. Ито К., Митчелл Д.Г., Хонджо К. и др. МРТ приобретенных аномалий селезенки.
Бр Дж Радиол. 2001; 74: 767–72. [PubMed] [Google Scholar] 12. Фишман Э.К., Сойер П., Блисс Д.Ф., Блюмке Д.А., Девайн Н.Вовлечение селезенки при панкреатите: спектр данных КТ. AJRAm J Рентгенол. 1995; 164: 631–5. [PubMed] [Google Scholar] 13. Тейлор А.Дж., Доддс В.Дж., Эриксон С.Дж., Стюарт Э.Т. КТ приобретенных аномалий селезенки. AJR Am J Рентгенол. 1991; 157:1213–9. [PubMed] [Google Scholar] 14. Карло К.А., Штольцманн П., До Р.К., Алкадхи Х. Компьютерная томография селезенки: как интерпретировать гиподенсивное поражение. Инсайты. 2013;4:65–76. [Бесплатная статья PMC] [PubMed] [Google Scholar]15. Рабушка Л.С., Кавасима А., Фишман Э.К.Визуализация селезенки: КТ с дополнительным МР исследованием. Рентгенография. 1994; 14: 307–32. [PubMed] [Google Scholar] 16. Уррутия М., Мерго П.Дж., Рос Л.Х., Торрес Г.М., Рос П.Р. Кистозные образования селезенки: рентгенопатологическая корреляция. Рентгенография. 1996; 16: 107–29. [PubMed] [Google Scholar] 17. Ито К., Митчелл Д.Г., Хонджо К. и др. МРТ приобретенных аномалий селезенки. AJR Am J Рентгенол. 1997; 168: 697–702. [PubMed] [Google Scholar] 19. Варшавер Д.М., Холл Х.Л. Солитарные поражения селезенки. Семин УЗИ КТ МР.2006; 27: 370–88. [PubMed] [Google Scholar] 20. Эбботт Р.М., Леви А.Д., Агилера Н.С., Гороспе Л., Томпсон В.М. Из архива AFIP: первичные сосудистые новообразования селезенки: рентгено-патологическая корреляция. Рентгенография. 2004; 24:1137–63. [PubMed] [Google Scholar] 21. Камая А., Вайнштейн С., Дессер Т.С. Множественные поражения селезенки: дифференциальная диагностика кистозных и солидных поражений. Семин УЗИ КТ МР. 2006; 27: 389–403. [PubMed] [Google Scholar] 22. Бхатия К., Сахдев А., Резнек Р.Х. Лимфома селезенки.Семин УЗИ КТ МР. 2007; 28:12–20. [PubMed] [Google Scholar] 23. Танос Л., Дайлиана Т., Папайоанну Г. и др. Чрескожное дренирование абсцесса селезенки под контролем КТ. AJR Am J Рентгенол. 2002; 179: 629–32. [PubMed] [Google Scholar] 24. Элсайес К.М., Нарра В.Р., Мукундан Г. и др. МРТ селезенки: спектр аномалий. Рентгенография. 2005; 25: 967–82.
AJR Am J Рентгенол. 1997; 168: 697–702. [PubMed] [Google Scholar] 19. Варшавер Д.М., Холл Х.Л. Солитарные поражения селезенки. Семин УЗИ КТ МР.2006; 27: 370–88. [PubMed] [Google Scholar] 20. Эбботт Р.М., Леви А.Д., Агилера Н.С., Гороспе Л., Томпсон В.М. Из архива AFIP: первичные сосудистые новообразования селезенки: рентгено-патологическая корреляция. Рентгенография. 2004; 24:1137–63. [PubMed] [Google Scholar] 21. Камая А., Вайнштейн С., Дессер Т.С. Множественные поражения селезенки: дифференциальная диагностика кистозных и солидных поражений. Семин УЗИ КТ МР. 2006; 27: 389–403. [PubMed] [Google Scholar] 22. Бхатия К., Сахдев А., Резнек Р.Х. Лимфома селезенки.Семин УЗИ КТ МР. 2007; 28:12–20. [PubMed] [Google Scholar] 23. Танос Л., Дайлиана Т., Папайоанну Г. и др. Чрескожное дренирование абсцесса селезенки под контролем КТ. AJR Am J Рентгенол. 2002; 179: 629–32. [PubMed] [Google Scholar] 24. Элсайес К.М., Нарра В.Р., Мукундан Г. и др. МРТ селезенки: спектр аномалий. Рентгенография. 2005; 25: 967–82. A!kC`%&
@lqRP;1#W#kZ9 yƓ)»N8w\iG&6’ey(aΓU/L;(cyvಔUg9YS;(
конечный поток
эндообъект
9 0 объект
>>>/BBox[0 0 603.А!кС`%&
@lqRP;1#W#kZ9 yƓ)»N8w\iG&6’ey(aΓU/L;(cyvಔUg9YS;(
конечный поток
эндообъект
11 0 объект
>поток
2014-07-14T11:31:50-04:002022-02-05T23:58:45-08:002022-02-05T23:58:45-08:00Adobe InDesign CC (Windows)uuid:fb75186f-0786-425b- ac7b-33cff6613a4cadobe: DocId: INDD: 89637412-0d7e-11de-b9ed-86c100e5e765xmp.id: d040609c-1980-f24e-b913-17e648e790dfproof: pdfxmp.iid: a1ce0b39-990d-194a-bc84-fa51df9cc55aadobe: DocId: INDD: 89637412- 0d7e-11de-b9ed-86c100e5e765adobe:docid:indd:89637412-0d7e-11de-b9ed-86c100e5e765default
A!kC`%&
@lqRP;1#W#kZ9 yƓ)»N8w\iG&6’ey(aΓU/L;(cyvಔUg9YS;(
конечный поток
эндообъект
9 0 объект
>>>/BBox[0 0 603.А!кС`%&
@lqRP;1#W#kZ9 yƓ)»N8w\iG&6’ey(aΓU/L;(cyvಔUg9YS;(
конечный поток
эндообъект
11 0 объект
>поток
2014-07-14T11:31:50-04:002022-02-05T23:58:45-08:002022-02-05T23:58:45-08:00Adobe InDesign CC (Windows)uuid:fb75186f-0786-425b- ac7b-33cff6613a4cadobe: DocId: INDD: 89637412-0d7e-11de-b9ed-86c100e5e765xmp.id: d040609c-1980-f24e-b913-17e648e790dfproof: pdfxmp.iid: a1ce0b39-990d-194a-bc84-fa51df9cc55aadobe: DocId: INDD: 89637412- 0d7e-11de-b9ed-86c100e5e765adobe:docid:indd:89637412-0d7e-11de-b9ed-86c100e5e765defaultРазмер селезенки — обзор
Типы A и B Болезнь Ниманна–Пика
Трансплантация костного мозга (ТКМ) была проведена у нескольких пациентов с НПД с дефицитом МАК. Отмечено уменьшение размеров печени и селезенки, хотя осложнения, вторичные по отношению к процедуре трансплантации, обычно тяжелые. 38 Влияние трансплантации костного мозга на неврологический фенотип пациентов с NPD типа А не было адекватно показано, хотя эта процедура была тщательно изучена на модели мышей ASMKO. 39 В целом, когда трансплантация проводилась этим мышам в период новорожденности и уровень приживления был высоким (90%), положительный эффект на органы РЭС был выраженным.Однако даже при таких «оптимальных» условиях трансплантации эффекты на центральную нервную систему были промежуточными, и животные погибали вторично по неврологическому фенотипу. Это могло быть улучшено путем прямой внутричерепной инъекции клеток костного мозга, чтобы обеспечить локальный источник ASM в центральной нервной системе, но даже в этих условиях прогрессирующее неврологическое заболевание не было предотвращено. 40
Отмечено уменьшение размеров печени и селезенки, хотя осложнения, вторичные по отношению к процедуре трансплантации, обычно тяжелые. 38 Влияние трансплантации костного мозга на неврологический фенотип пациентов с NPD типа А не было адекватно показано, хотя эта процедура была тщательно изучена на модели мышей ASMKO. 39 В целом, когда трансплантация проводилась этим мышам в период новорожденности и уровень приживления был высоким (90%), положительный эффект на органы РЭС был выраженным.Однако даже при таких «оптимальных» условиях трансплантации эффекты на центральную нервную систему были промежуточными, и животные погибали вторично по неврологическому фенотипу. Это могло быть улучшено путем прямой внутричерепной инъекции клеток костного мозга, чтобы обеспечить локальный источник ASM в центральной нервной системе, но даже в этих условиях прогрессирующее неврологическое заболевание не было предотвращено. 40
Эти и другие данные свидетельствуют о том, что трансплантацию костного мозга и трансплантацию пуповинной крови можно рассматривать для пациентов с неневрологическим (тип B) ASM-дефицитом NPD. Однако маловероятно, что BMT окажет серьезное влияние на неврологическое прогрессирование NPD типа A. Кроме того, осложнения, возникающие в результате этих процедур, могут быть серьезными и требуют тщательного рассмотрения. В дополнение к ТКМ у пациентов с NPD с дефицитом ASM также проводилась трансплантация печени и амниотических клеток, хотя результаты этих процедур полностью не описаны. 41–44
Однако маловероятно, что BMT окажет серьезное влияние на неврологическое прогрессирование NPD типа A. Кроме того, осложнения, возникающие в результате этих процедур, могут быть серьезными и требуют тщательного рассмотрения. В дополнение к ТКМ у пациентов с NPD с дефицитом ASM также проводилась трансплантация печени и амниотических клеток, хотя результаты этих процедур полностью не описаны. 41–44
В конечном счете, для адекватного лечения NPD с дефицитом ASM активность ASM должна быть направлена на клинически пораженные органы.Золотым стандартом достижения такой широко распространенной доставки ферментов является ферментозаместительная терапия (ФЗТ). Чтобы оценить ERT для ASM-дефицитной NPD, рекомбинантный человеческий ASM был получен в клетках яичника китайского хомячка и тщательно охарактеризован. 45 Рекомбинантный фермент (rhASM) использовался для лечения мышей ASMKO, и его эффекты хорошо задокументированы. 46 В целом, когда rhASM вводили внутривенно молодым мышам ASMKO, можно было эффективно предотвратить накопление липидов в органах РЭС. Кроме того, удалось предотвратить прогрессирование воспалительного заболевания в этих органах. Эффекты фермента зависели от дозы и были наиболее выражены в печени и селезенке, за которыми следовали легкие. Однако, несмотря на резкое улучшение состояния органов РЭС после ФЗТ, не наблюдалось влияния на прогрессирование неврологического заболевания, и животные, получавшие АСМКО, умирали в том же возрасте, что и нелеченые мыши.
Кроме того, удалось предотвратить прогрессирование воспалительного заболевания в этих органах. Эффекты фермента зависели от дозы и были наиболее выражены в печени и селезенке, за которыми следовали легкие. Однако, несмотря на резкое улучшение состояния органов РЭС после ФЗТ, не наблюдалось влияния на прогрессирование неврологического заболевания, и животные, получавшие АСМКО, умирали в том же возрасте, что и нелеченые мыши.
rhASM также использовался для лечения мышей ASMKO с установленным заболеванием. 46 В этих исследованиях, которые проводились в течение нескольких коротких недель (из-за сокращения продолжительности жизни пораженных животных), было отмечено значительное снижение запасов липидов и гистологическое улучшение органов РЭС.Опять же, это было наиболее выражено в печени и селезенке. Легкие также реагировали хорошо, но медленнее. Это было связано с тем, что, хотя доставка rhASM в легкие была быстрой после ФЗТ и приводила к существенному снижению воспалительных хемокинов, воспалительные клетки, уже присутствующие в дыхательных путях этих мышей, были долгоживущими, и поэтому клинические эффекты не могли быть выявлены.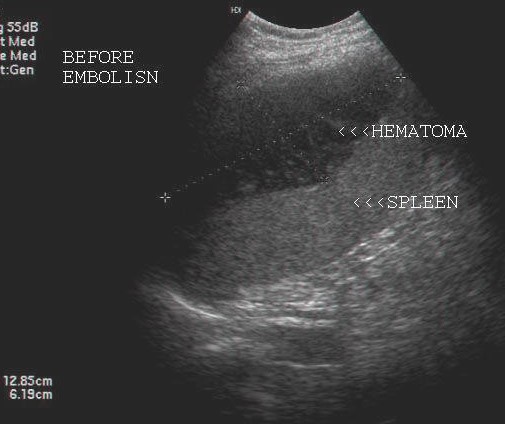 наблюдалось до тех пор, пока эти укоренившиеся клетки не погибли. Кроме того, биораспределение rhASM после внутривенного введения указывает на то, что только около 2% введенной дозы достигает легких.
наблюдалось до тех пор, пока эти укоренившиеся клетки не погибли. Кроме того, биораспределение rhASM после внутривенного введения указывает на то, что только около 2% введенной дозы достигает легких.
Эти и другие данные, касающиеся ФЗТ у мышей ASMKO, привели к началу клинических испытаний на взрослых пациентах с NPD типа B (от Genzyme/Sanofi). Сначала было проведено исследование безопасности фазы I. Одиннадцать пациентов получали однократное введение rhASM в возрастающих дозах каждые 2 недели. Серьезных нежелательных явлений не наблюдалось, а данные о безопасности включали только временное повышение уровня цитокинов и билирубина в сыворотке. На основании этих результатов было определено, что максимальная начальная доза rhASM у взрослых пациентов с NPD составляет 0.6 мг на кг. Затем было проведено исследование повторного дозирования фазы Ib у пяти взрослых пациентов с NPD типа B. 47 Была использована схема повышения дозы, при которой пациенты сначала получали несколько низких доз для «снижения объема» сфингомиелиновой нагрузки в тканях с последующим повышением до максимальной дозы 3 мг на кг. У всех пациентов была успешно повышена доза без серьезных побочных эффектов. Это испытание было недавно завершено, и данные анализируются. На основании этих результатов будут проведены дополнительные исследования повторного дозирования у взрослых и детей NPD типа B.
У всех пациентов была успешно повышена доза без серьезных побочных эффектов. Это испытание было недавно завершено, и данные анализируются. На основании этих результатов будут проведены дополнительные исследования повторного дозирования у взрослых и детей NPD типа B.
Другие доклинические терапевтические исследования, проведенные на модели мышей ASMKO, включают генную терапию аутологичными гемопоэтическими стволовыми клетками с использованием ретровирусных векторов, 48 направленную на печень генную терапию с использованием векторов AAV, 49 и прямую инъекцию векторов генной терапии и/или rhASM в головной мозг. 50
Ультразвуковое исследование селезенки с контрастированием: введение и иллюстрированный очерк | Insights in Imaging
Bolondi L, Correas JM, Lencioni R, Weskott HP, Piscaglia F (2007) Новые перспективы использования УЗИ печени с контрастным усилением в клинической практике.Dig Liver Dis 39: 187–195
PubMed КАС Статья Google Scholar
EFSUMB Study Group et al (2008) Руководство и рекомендации по надлежащей клинической практике для ультразвукового исследования с контрастным усилением (CEUS) – обновление 2008 г. Ultraschall Med 29:28–44
Статья Google Scholar
Correas JM, Bridal L, Lesavre A et al (2001) Ультразвуковые контрастные вещества: свойства, принципы действия, переносимость и артефакты.Eur Radiol 11:1316–1328
PubMed КАС Статья Google Scholar
Quaia E, D’Onofrio M, Palumbo A, Rossi S, Bruni S, Cova M (2006) Сравнение ультразвукового исследования с контрастным усилением по сравнению с исходным ультразвуковым исследованием и компьютерной томографией с контрастным усилением при метастатическом поражении печени: диагностическая эффективность и уверенность. Eur Radiol 16:1599–1609
PubMed Статья Google Scholar
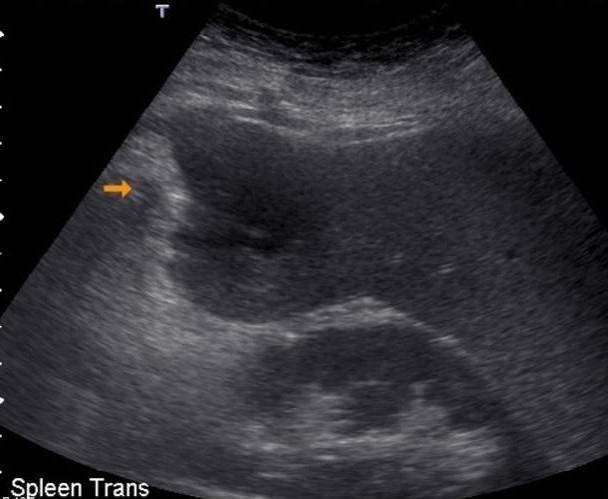
Lam KY, Tang V (2000) Метастатические опухоли в селезенку. Arch Pathol Lab Med 124(4):526–530
PubMed КАС Google Scholar
Кастеллино Р.А. (1986)Болезнь Ходжкина: практические концепции для рентгенолога-диагноста. Радиология 159:305–310
PubMed КАС Статья Google Scholar
Кастеллино Р.А. (1991)Неходжкинские лимфомы: практические концепции для рентгенолога-диагноста.Радиология 178:315–321
PubMed КАС Статья Google Scholar
Picardi M, Soricelli A, Pane F et al (2009)Гармоническое соединение селезенки с контрастным усилением для повышения точности стадирования у пациентов с лимфомой Ходжкина: проспективное исследование. Радиология 251(2):574–582
PubMed Статья Google Scholar
Görg C et al (2009) Ультразвуковое исследование с контрастным усилением при вовлечении лимфомы селезенки. Евр Дж Радиол. doi:10.1016/j.ejrad.2009.11.012
Евр Дж Радиол. doi:10.1016/j.ejrad.2009.11.012
PubMed Google Scholar
Stang A, Keles H, Hentschke S et al (2009) Дифференциация доброкачественных и злокачественных фокальных поражений селезенки с использованием микропузырьков, заполненных гексафторидом серы, контрастно-импульсно-инверсионной сонографии. AJR Am J Roengenol 193:709–721
Статья Google Scholar
Bachmann C, Gorg C (2005) Данные цветовой допплерографии при очаговых поражениях селезенки.Eur J Radiol 56: 386–390
PubMed Статья Google Scholar
Metser U, Miller E, Kessler A et al (2005) Твердые образования селезенки: оценка с помощью 18 F-FDG ПЭТ/КТ. J Nucl Med 46: 52–59
PubMed Google Scholar
Yu X, Yu J, Liang P, Liu F (2011) Ультразвуковое исследование с контрастным усилением в режиме реального времени в диагностике очаговых поражений селезенки. Евр Дж Радиол.doi:10.1016/j.erad.2010.12.052
Евр Дж Радиол.doi:10.1016/j.erad.2010.12.052
Google Scholar
Gorg C (2007) Забытый орган: УЗИ селезенки с контрастным усилением. Eur J Radiol 64: 189–201
PubMed Статья Google Scholar
von Herbay A, Barreiros AP, Ignee A et al (2009)Контрастное ультразвуковое исследование с ультразвуковым исследованием: дифференциация доброкачественных и злокачественных поражений селезенки.J Ультразвуковая медицина 28:421–434
Google Scholar
Chami L, Lassau N, Malka D, Ducreux M, Bidault S, Roche A, Elias D (2008) Преимущества сонографии с контрастным усилением для выявления поражений печени: сравнение с гистологическими данными. AJR Am J Roentgenol 190:683–690
PubMed Статья Google Scholar
Bhayana D, Kim TK, Jang HJ (2010)Гиперваскулярные образования в печени на УЗИ с контрастным усилением: важность вымывания.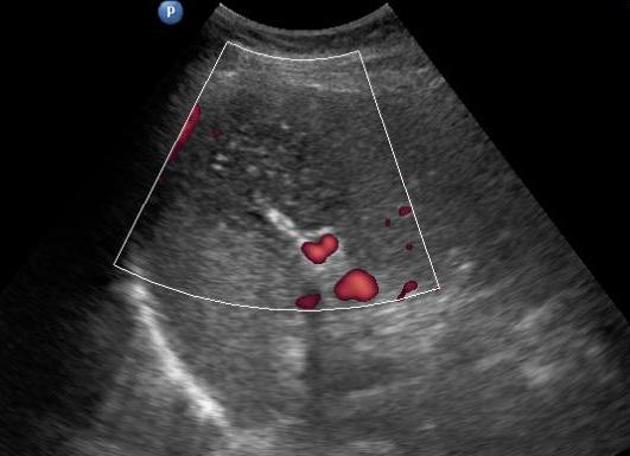 AJR Am J Roentgenol 194:977–983
AJR Am J Roentgenol 194:977–983
PubMed Статья Google Scholar
Benedetti E, Proietti A, Miccoli P et al (2009) Ультрасонография с контрастным усилением при узловой спленомегалии, связанной с болезнью Ниманна-Пика типа B: атипичная картина усиления гемангиомы. J Ультразвук 12:85–92
PubMed КАС ПабМед Центральный Статья Google Scholar
Gorg C, Weide R, Schwerk WB (1997) Злокачественная лимфома селезенки: сонографические модели, диагностика и последующее наблюдение. Clin Radiol 52(7):535–540
PubMed КАС Статья Google Scholar
Catalano O et al (2005) Ультразвуковое исследование селезенки с контрастным усилением. AJR Am J Roentgenol 184:1150–1156
PubMed Статья Google Scholar
Schon CA et al (2006) Метастазы в селезенку в большой невыбранной серии вскрытий. Pathol Res Pract 202(5):351–356
Pathol Res Pract 202(5):351–356
PubMed Статья Google Scholar
Okuyama T et al (2001) Изолированный метастаз рака сигмовидной кишки в селезенку: клинический случай. Jpn J Clin Oncol 31(7):341–345
PubMed КАС Статья Google Scholar
Tang H et al (2010) Изолированное метастазирование в селезенку от рака легкого: кольцевой лидер непрерывной лихорадки.Eur Respir Rev 19(117):253–256
PubMed КАС Статья Google Scholar
Liu GJ, Lu MD, Xie XY, Xu HX, Xu ZF, Zheng YL (2008) Ультразвуковая визуализация инфицированных очаговых поражений печени с контрастным усилением в режиме реального времени. J Ultrasound Med 27:657–666
PubMed Google Scholar
Warshauer DM, Dumbleton SA, Molina PL и коллеги (1994) Результаты КТ брюшной полости при саркоидозе: радиологическая и клиническая корреляция.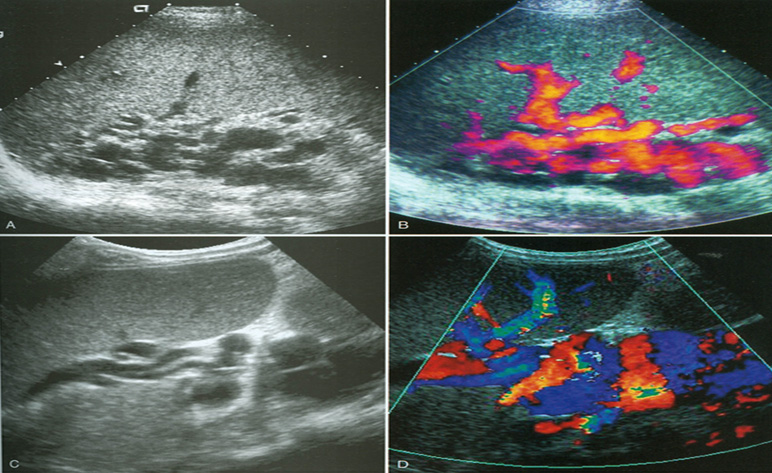 Радиология 192:93–98
Радиология 192:93–98
PubMed КАС Статья Google Scholar
Warshauer DM, Molina PL, Hamman SM et al (1995) Узловой саркоидоз печени и селезенки: анализ 32 случаев. Радиология 195:757–762
PubMed КАС Статья Google Scholar
Perez-Grueso MJ, Repiso A, Gomez R и др. (2007) Фокальные поражения селезенки как проявление саркоидоза: характеристика с контрастным УЗИ.J Clin Ultrasound 35(7):405–408
PubMed Статья Google Scholar
Визуализация селезенки Артикул
Введение
Селезенка является местом различных патологических процессов, в том числе врожденных, инфекционных, травматических, сосудистых, неопластических и др. Несколько модальностей полезны для изображения селезенки.
Анатомия
Селезенка — внутрибрюшинный орган, расположенный в левом верхнем квадранте живота. Селезенка удерживается в нормальном анатомическом положении двумя связками: желудочно-селезеночной и селезеночно-почечной. Без этих связочных опор селезенка может перемещаться по брюшной полости — состояние, известное как блуждающая селезенка. Блуждающая селезенка подвергается повышенному риску перекрута.[1]
Селезенка удерживается в нормальном анатомическом положении двумя связками: желудочно-селезеночной и селезеночно-почечной. Без этих связочных опор селезенка может перемещаться по брюшной полости — состояние, известное как блуждающая селезенка. Блуждающая селезенка подвергается повышенному риску перекрута.[1]
Нормальные размеры селезенки взрослого человека обычно не превышают 12 см x 7 см x 4 см. Спленомегалия приблизительно определяется как селезенка размером более 13–14 см в краниокаудальном измерении, хотя селезеночный индекс является наиболее точным показателем объема селезенки.Этот показатель представляет собой объемный индекс, рассчитываемый как произведение длины x ширины x высоты. К спленомегалии могут приводить различные патологические состояния, такие как портальная гипертензия и лимфома.[2]
Нормальные анатомические варианты обычно встречаются при визуализации селезенки. Расщелины селезенки представляют собой инвагинации капсулы селезенки, которые создают перегородки в паренхиме селезенки. Селезенки представляют собой круглые массы селезеночной ткани размером до нескольких сантиметров, которые отделены от селезенки, но регионарны по отношению к селезенке, чаще всего в воротах селезенки.Важно распознавать эти анатомические варианты, чтобы не принять их за патологии, такие как разрыв селезенки или увеличенный лимфатический узел.
Селезенки представляют собой круглые массы селезеночной ткани размером до нескольких сантиметров, которые отделены от селезенки, но регионарны по отношению к селезенке, чаще всего в воротах селезенки.Важно распознавать эти анатомические варианты, чтобы не принять их за патологии, такие как разрыв селезенки или увеличенный лимфатический узел.
Селезеночная артерия обычно отходит от чревного ствола и проходит вдоль верхней части поджелудочной железы, достигая ворот селезенки. Селезеночная вена берет начало от ворот селезенки и проходит вдоль задней части поджелудочной железы, соединяясь с верхней брыжеечной веной, образуя главную воротную вену. В условиях портальной гипертензии или окклюзии селезеночной вены имеются многочисленные коллатерали для оттока селезеночных вен, включая венозные соединения между короткой желудочной и коронарной веной, а также левой и правой желудочно-сальниковыми венами.Спленоренальный шунт представляет собой аномальное соединение селезеночной вены с левой почечной веной. Тромбоз селезеночной вены встречается примерно у 20% пациентов с хроническим панкреатитом.[4]
Тромбоз селезеночной вены встречается примерно у 20% пациентов с хроническим панкреатитом.[4]
Селезенка состоит из красной и белой пульпы. Белая пульпа является местом расположения лимфоидной ткани, а красная пульпа фильтрует кровь, удаляя старые или поврежденные эритроциты и патогены.[1]
Простые пленки
Обзорная рентгенограмма брюшной полости имеет ограниченное значение для оценки селезенки.Из этих исследований можно получить некоторую информацию, включая наличие или отсутствие кальцификации и размер селезенки.[2] В некоторых случаях видны сосудистые кальцификаты, например, при извитой кальцифицированной селезеночной артерии или обызвествленной аневризме селезеночной артерии [4].
Компьютерная томография
Компьютерная томография (КТ) является одним из основных методов, используемых для оценки селезенки наряду с ультразвуковым исследованием (УЗИ). Нормальная селезенка имеет размер примерно от 40 до 60 единиц Хаунсфилда (HU) на КТ без усиления, что примерно на 10 HU меньше, чем у печени.На КТ без усиления врач может легко оценить кальцификацию селезенки. Одиночные или множественные небольшие округлые кальцификаты обычно представляют собой кальцифицированные гранулемы.[5] Периферические кальцификации могут возникать после инфаркта селезенки. Видны криволинейные обызвествления вдоль капсулы со старыми рассосавшимися гематомами.
Нормальная селезенка имеет размер примерно от 40 до 60 единиц Хаунсфилда (HU) на КТ без усиления, что примерно на 10 HU меньше, чем у печени.На КТ без усиления врач может легко оценить кальцификацию селезенки. Одиночные или множественные небольшие округлые кальцификаты обычно представляют собой кальцифицированные гранулемы.[5] Периферические кальцификации могут возникать после инфаркта селезенки. Видны криволинейные обызвествления вдоль капсулы со старыми рассосавшимися гематомами.
На усиленной КТ селезенка демонстрирует змеевидную, тяжеобразную, нерегулярную картину усиления в артериальной фазе (примерно через 30 секунд после введения внутривенного контраста) из-за наличия открытой системы кровообращения в красной пульпе.При визуализации фазы портальной вены (через 60 секунд после введения внутривенного контраста) селезенка увеличивается однородно, поскольку контраст затемняет как красную, так и белую пульпу.[4]
Селезенка – наиболее часто повреждаемый орган брюшной полости. КТ с контрастированием необходима для полной оценки травмы селезенки. Нерасширенные исследования неоптимальны и могут пропустить тонкие разрывы. Травматические находки включают рваные раны, субкапсулярную или интрапаренхиматозную гематому, повреждение сосудов, разрушение селезенки и активное кровоизлияние.Американская ассоциация хирургии травм (AAST) является наиболее широко используемой системой классификации травм селезенки; особенности изображения являются основой системы оценок. Травма селезенки обычно связана с переломами вышележащих ребер.[2]
КТ с контрастированием необходима для полной оценки травмы селезенки. Нерасширенные исследования неоптимальны и могут пропустить тонкие разрывы. Травматические находки включают рваные раны, субкапсулярную или интрапаренхиматозную гематому, повреждение сосудов, разрушение селезенки и активное кровоизлияние.Американская ассоциация хирургии травм (AAST) является наиболее широко используемой системой классификации травм селезенки; особенности изображения являются основой системы оценок. Травма селезенки обычно связана с переломами вышележащих ребер.[2]
Инфаркт селезенки характерно представляет на КТ как периферическое клиновидное гиподенсивное образование. Причины инфарктов селезенки включают кардиоэмболические явления, васкулиты, гематологические явления, тромбоз селезеночной вены, панкреатит и ятрогенные причины.Хронический инфаркт приводит к выемке обычно гладкого контура селезенки и периферическим кальцификациям. У пациентов с серповидно-клеточной анемией многочисленные хронические инфаркты приводят к аутоспленэктомии, что видно на КТ как сморщенная селезенка с диффузным кальцинозом. [5]
[5]
Истинные кисты представляют собой врожденные выстланные эпителием структуры, заполненные жидкостью. На КТ они выглядят как округлые, неконтрастирующие гиподенсивные очаги с внутренним затуханием, подобным воде (0 HU). Гистологически они имеют тонкие стенки, но стенки в норме выходят за пределы разрешения КТ и поэтому незаметны.Ложные кисты не выстланы эпителием и возникают в результате предшествующей травмы, инфекции или инфаркта. На КТ они часто выглядят похожими на истинные кисты. Отличительные признаки, если они присутствуют, в том числе более высокая внутренняя плотность из-за присутствия дебриса или продуктов крови и периферических кальцинатов. Псевдокисты поджелудочной железы могут располагаться внутри селезенки.[5][6]
Пиогенный абсцесс чаще всего возникает в результате гематогенного распространения бактерий, особенно у пациентов с ослабленным иммунитетом. Эти поражения демонстрируют центральную гиподенсивность, как и кисты, но классически имеют нечетко очерченные, неровные, толстые, контрастирующие стенки. Дополнительный визуализирующий признак антизависимого газа в коллекции является диагностическим, но не всегда присутствует [5].
Дополнительный визуализирующий признак антизависимого газа в коллекции является диагностическим, но не всегда присутствует [5].
Наиболее часто встречающимся первичным новообразованием селезенки является гемангиома, представляющая собой доброкачественную опухоль сосудистого происхождения, выстланную эндотелием и заполненную эритроцитами. На неконтрастной КТ эти поражения могут выглядеть как кисты. Капиллярная форма обычно представляет собой четко очерченный гомогенно усиливающийся узелок.[7] В то время как гемангиомы в печени классически демонстрируют периферическое узловое усиление с центростремительным заполнением на более поздней фазе визуализации, кавернозные гемангиомы в селезенке не всегда демонстрируют этот паттерн и обычно демонстрируют гетерогенное усиление, учитывая их кистозные и солидные компоненты.Гемангиомы могут содержать кальцификации.[8]
Селезенка поражается примерно у трети пациентов с лимфомой, но первичная лимфома селезенки встречается редко. КТ-вид селезенки при этом патологическом процессе вариабелен. Лимфоматозная селезенка может казаться нормальной или увеличенной на КТ. Множественные гиподенсивные, неконтрастирующие поражения селезенки являются неспецифической находкой, наблюдаемой при лимфоме, саркоидозе, грибковых микроабсцессах и оппортунистических инфекциях.[2][5][9]
Лимфоматозная селезенка может казаться нормальной или увеличенной на КТ. Множественные гиподенсивные, неконтрастирующие поражения селезенки являются неспецифической находкой, наблюдаемой при лимфоме, саркоидозе, грибковых микроабсцессах и оппортунистических инфекциях.[2][5][9]
Ангиосаркома встречается крайне редко; однако это наиболее распространенная первичная злокачественная сосудистая опухоль селезенки.Он очень агрессивен и характеризуется плохим прогнозом, обычно с метастатическим поражением. Характеристики изображения разнообразны. На КТ множественные гиперваскулярные гетерогенные массы в селезенке с некрозом, кровоизлияниями и отдаленными метастазами будут совместимы с этим злокачественным новообразованием.
Магнитный резонанс
КТ и УЗИ являются основными методами визуализации селезенки. МРТ может помочь в отдельных случаях.
Нормальный сигнал селезенки взрослого человека на МРТ является гиперинтенсивным на Т2-взвешенных изображениях и гипоинтенсивным на Т1-взвешенных изображениях по сравнению с печенью. [11] Отклонения от этой картины могут отражать болезненные процессы, такие как гемохроматоз и гемосидероз. Селезенка имеет высокий уровень сигнала на диффузионно-взвешенном изображении. У новорожденных селезенка гипоинтенсивна по сравнению с печенью на Т1- и Т2-взвешенных изображениях.[12]
[11] Отклонения от этой картины могут отражать болезненные процессы, такие как гемохроматоз и гемосидероз. Селезенка имеет высокий уровень сигнала на диффузионно-взвешенном изображении. У новорожденных селезенка гипоинтенсивна по сравнению с печенью на Т1- и Т2-взвешенных изображениях.[12]
Гемангиомы идентифицируются на МРТ как гипоинтенсивные на Т1-взвешенных изображениях и гиперинтенсивные на Т2-взвешенных изображениях.Картины визуализации с контрастным усилением будут аналогичны КТ с контрастным усилением и могут показать периферическое усиление с центростремительным заполнением на более поздней фазе визуализации, хотя не все гемангиомы показывают эту картину [11]. Лимфангиома представляет собой доброкачественное поражение, выстланное эндотелием, заполненное простой лимфатической жидкостью; иногда жидкость может быть белковой. На МРТ они гиперинтенсивны на Т2, гипоинтенсивны на Т1, неконтрастные, многокамерные кистозные структуры, которые обычно появляются на периферии селезенки.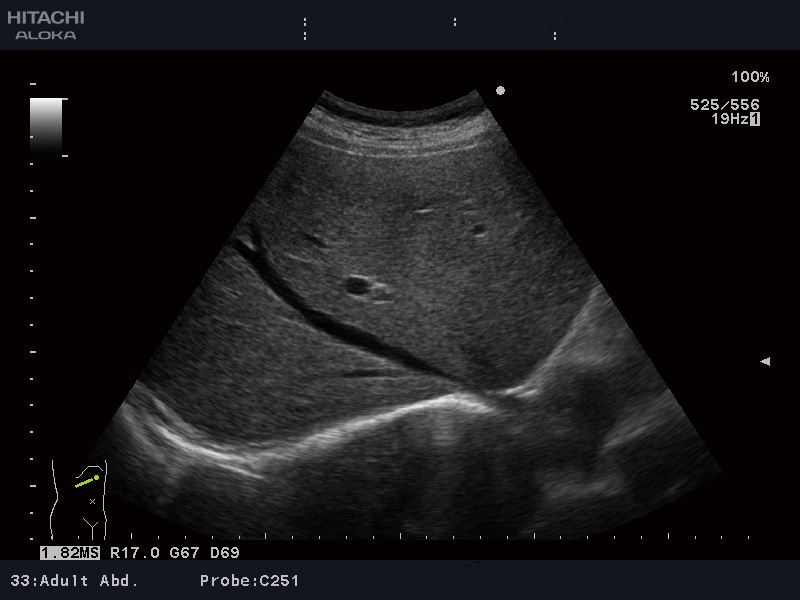 Простая киста будет казаться гиперинтенсивной на Т2 из-за присутствия воды.Отсутствие сложностей, включая тонкие стенки и минимальные перегородки, подтверждает диагноз.[6][11]
Простая киста будет казаться гиперинтенсивной на Т2 из-за присутствия воды.Отсутствие сложностей, включая тонкие стенки и минимальные перегородки, подтверждает диагноз.[6][11]
Различные типы лимфомы могут давать различные проявления в селезенке, в том числе спленомегалию, диффузную милиарную инфильтрацию селезенки, крупноочаговое образование и др. [13] Лимфоматозные инфильтраты обычно гипоконтрастны по сравнению с остальной паренхимой селезенки. МРТ иногда может вводить в заблуждение при идентификации очаговой инфильтрирующей лимфомы из-за небольшого тканевого контраста между нормальной паренхимой селезенки и лимфоматозной тканью на некоторых последовательностях.[5]
УЗИ
На УЗИ нормальная селезенка имеет равномерную эхогенность и гипоэхогенна по отношению к корковому веществу близлежащей почки.[2]
Простая киста похожа на кисты в других частях тела. Характерные особенности кист на УЗИ включают округлую форму, анэхогенную эхогенность и тонкие стенки. Дополнительными особенностями являются заднее акустическое усиление и отсутствие внутреннего допплеровского потока.[2][6] Ложные кисты чаще имеют внутреннее эхо из-за внутреннего дебриса и периферических эхогенных очагов, представляющих собой периферические кальцификации. Абсцессы выглядят как гипоэхогенные очаги с неровными стенками и иногда содержат эхогенный газ. Инфаркты селезенки на УЗИ выглядят как гипоэхогенные периферические клиновидные участки. Хронические инфаркты гиперэхогенны из-за рубцевания [2]. При ультразвуковом исследовании лимфангиомы выглядят как тонкостенные кистозные образования с перегородками и внутренним мусором. Цветная допплерография покажет кровоток вдоль стенок кисты.[10]
Дополнительными особенностями являются заднее акустическое усиление и отсутствие внутреннего допплеровского потока.[2][6] Ложные кисты чаще имеют внутреннее эхо из-за внутреннего дебриса и периферических эхогенных очагов, представляющих собой периферические кальцификации. Абсцессы выглядят как гипоэхогенные очаги с неровными стенками и иногда содержат эхогенный газ. Инфаркты селезенки на УЗИ выглядят как гипоэхогенные периферические клиновидные участки. Хронические инфаркты гиперэхогенны из-за рубцевания [2]. При ультразвуковом исследовании лимфангиомы выглядят как тонкостенные кистозные образования с перегородками и внутренним мусором. Цветная допплерография покажет кровоток вдоль стенок кисты.[10]
Ядерная медицина
Коллоид серы Tc-99m или поврежденные нагреванием эритроциты Tc-99m являются радиоиндикаторами, используемыми для идентификации ткани селезенки. В обоих случаях радиоактивный индикатор вводится внутривенно и попадает в селезенку, после чего для получения изображений используется гамма-камера. Основным показанием к исследованию является обнаружение ткани селезенки на фоне спленоза, представляющего собой гетеротопическую имплантацию ткани селезенки, возникающую в случаях травмы селезенки или спленэктомии.Другие показания включают дифференциацию образования, тесно связанного с полудиафрагмой, в качестве диагностического дополнения при синдромах сплено-гонадного слияния, аспления и полиспления, а также выявление блуждающей селезенки.
Основным показанием к исследованию является обнаружение ткани селезенки на фоне спленоза, представляющего собой гетеротопическую имплантацию ткани селезенки, возникающую в случаях травмы селезенки или спленэктомии.Другие показания включают дифференциацию образования, тесно связанного с полудиафрагмой, в качестве диагностического дополнения при синдромах сплено-гонадного слияния, аспления и полиспления, а также выявление блуждающей селезенки.
Ангиография
Ангиографию обычно выполняют при планировании вмешательства, такого как эмболизация псевдоаневризмы селезеночной артерии или эмболизация селезеночной артерии в условиях травмы селезенки. Пациенты с травмой являются кандидатами на эмболизацию селезеночной артерии, если они гемодинамически стабильны, имеют повреждение 3 степени по AAST или выше, активную экстравазацию контраста на КТ или повреждение сосудов селезенки.[15]
Клиническое значение
Многие поражения селезенки имеют перекрывающиеся визуализационные характеристики, что делает анамнез пациента, физикальное обследование и лабораторные данные полезными для уточнения дифференциальной диагностики. КТ является основным методом визуализации для оценки патологии селезенки. Травма селезенки является уникальным сценарием, при котором КТ играет важную роль в диагностике, а лечение требует тесного взаимодействия между клиницистом отделения неотложной помощи, хирургом, рентгенологом и интервенционным специалистом.Чаще аномалии селезенки обнаруживаются случайно при КТ, выполненной по другому показанию. Знание врачом нормальных и аномальных результатов предотвратит ненужное вмешательство или обследование при случайном или доброкачественном поражении. Системные поражения селезенки часто более клинически значимы, чем солитарные поражения селезенки.
КТ является основным методом визуализации для оценки патологии селезенки. Травма селезенки является уникальным сценарием, при котором КТ играет важную роль в диагностике, а лечение требует тесного взаимодействия между клиницистом отделения неотложной помощи, хирургом, рентгенологом и интервенционным специалистом.Чаще аномалии селезенки обнаруживаются случайно при КТ, выполненной по другому показанию. Знание врачом нормальных и аномальных результатов предотвратит ненужное вмешательство или обследование при случайном или доброкачественном поражении. Системные поражения селезенки часто более клинически значимы, чем солитарные поражения селезенки.
Что это такое, типы, детали
Обзор
Что такое УЗИ?
Ультразвук — это диагностический визуализирующий тест, в котором используется портативный датчик или зонд, называемый датчиком.Ультразвук использует звуковые волны, которые вы не слышите. Когда врач скользит зондом по специальному гелю, нанесенному на область тестирования, устройство делает снимки мягких тканей внутри тела.
Ультразвуковые изображения также называются сонограммами.
Что такое УЗИ брюшной полости?
Существует несколько видов УЗИ. В каждом из них используется датчик, предназначенный для визуализации определенных участков тела. УЗИ брюшной полости показывает органы и другие мягкие ткани (например, кровеносные сосуды) внутри брюшной полости (живота).
Как работает УЗИ брюшной полости?
Для проведения УЗИ органов брюшной полости квалифицированный медицинский работник (сонографист) наносит на живот специальный гель. Затем специалист по УЗИ перемещает зонд по гелю.
Звуковые волны зонда проходят через кожу и отражаются от мягких тканей (например, органов). Изображения в режиме реального времени (живые) отображаются на экране компьютера поблизости.
В чем разница между УЗИ брюшной полости и малого таза?
Медицинские работники считают УЗИ брюшной полости одним из видов УЗИ органов малого таза, поскольку оно оценивает ткани внутри таза (тазовые кости). Другие виды УЗИ органов малого таза включают трансвагинальное УЗИ и ректальное УЗИ.
Другие виды УЗИ органов малого таза включают трансвагинальное УЗИ и ректальное УЗИ.
Какие части тела оценивает УЗИ брюшной полости?
Ваш врач заказывает ультразвуковое исследование определенных областей брюшной полости. УЗИ правого подреберья исследует три органа пищеварительной системы:
- Печень.
- Поджелудочная железа.
- Желчный пузырь.
Полное УЗИ органов брюшной полости исследует эти три органа и добавляет:
- Почки.
- Селезенка.
- Мочевой пузырь.
- Кровеносные сосуды брюшной полости (такие как нижняя полая вена и аорта).
Зачем медицинские работники проводят ультразвуковое исследование брюшной полости?
УЗИ органов брюшной полости — распространенный тест для проверки состояния будущего ребенка на протяжении всей беременности. Медицинские работники часто называют этот тест пренатальным УЗИ.
Ультразвуковое исследование брюшной полости также может помочь определить причину необъяснимой боли в животе (желудке). Этот тест помогает диагностировать многие обычные проблемы (например, камни в почках) и более серьезные проблемы со здоровьем (например, тромбы).
Этот тест помогает диагностировать многие обычные проблемы (например, камни в почках) и более серьезные проблемы со здоровьем (например, тромбы).
Что еще может выявить УЗИ брюшной полости?
Медицинские работники используют ультразвуковое исследование брюшной полости для обнаружения:
Детали теста
Как мне подготовиться к УЗИ брюшной полости?
Член вашей группы по уходу даст вам полные инструкции перед обследованием. Следуйте их инструкциям, чтобы обеспечить наиболее точные результаты теста.
Ваш врач может попросить вас прекратить есть или пить за несколько часов до теста. В некоторых случаях вам может потребоваться выпить определенное количество воды прямо перед тестом.Или вообще не нужно готовиться.
Нужно ли голодать перед УЗИ брюшной полости?
Возможно. Наличие полного (или пустого) мочевого пузыря или желудка может иногда приводить к размытым ультразвуковым изображениям. Спросите своего врача, следует ли вам голодать перед УЗИ брюшной полости.
Как делается УЗИ брюшной полости?
Для проведения УЗИ брюшной полости вы ложитесь на спину на удобный стол. Вам нужно будет подтянуть или снять рубашку или надеть больничный халат.
Во время теста обученный специалист:
- Нанесение геля на живот: Водорастворимый гель покроет все области живота, которые будет осматривать врач. Этот гель может показаться холодным. Это не повредит вам и не повредит вашу одежду.
- Перемещает зонд по коже: Лаборант осторожно проводит портативным ультразвуковым зондом по коже поверх геля. Техник перемещает датчик вперед и назад, пока не увидит четко исследуемые области.
- Инструкции: Специалист, выполняющий этот тест, прошел обучение тому, как добиться максимально четкого изображения. Вас могут попросить повернуться на бок или задержать дыхание на несколько секунд.
- Очищает вашу кожу: Мастер вытирает остатки геля с вашей кожи.

Если ваш врач хочет исследовать ваши кровеносные сосуды, ваше исследование может включать ультразвуковую допплерографию. Звуковые волны допплера обнаруживают детали того, как кровь течет внутри ваших кровеносных сосудов.
Сколько времени занимает УЗИ брюшной полости?
Ультразвуковое исследование брюшной полости длится столько времени, сколько требуется лаборанту для получения четких изображений намеченных областей. Ультразвуковое исследование обычно занимает 30 минут (иногда меньше).
Болезненно ли УЗИ брюшной полости?
УЗИ брюшной полости обычно безболезненно. Вы можете почувствовать давление или легкий дискомфорт, если ультразвуковой зонд коснется чувствительной области. Любой дискомфорт, который вы чувствуете, должен пройти вскоре после процедуры.
Безопасны ли УЗИ?
Да, медицинское сообщество в целом согласно с тем, что УЗИ является точным и безопасным тестом, если его проводят обученные специалисты. В отличие от рентгеновских лучей, ультразвук не использует излучение (которое может вызвать проблемы со здоровьем при высоких дозах). Ультразвук не имеет известных побочных эффектов.
Ультразвук не имеет известных побочных эффектов.
Результаты и последующие действия
Когда следует узнать результаты УЗИ органов брюшной полости?
После обследования рентгенолог (врач, специализирующийся на чтении медицинских изображений) просматривает снимки УЗИ.Этот медицинский эксперт составляет отчет о результатах теста и отправляет его вашему врачу. Вы должны узнать о своих результатах от своего врача в течение одной недели.
Врачи иногда используют УЗИ для диагностики потенциально опасных для жизни проблем в экстренной ситуации. Если ваш врач заподозрит неотложную проблему, вы сразу же получите результаты.
Что мне следует спросить у своего поставщика медицинских услуг?
Если вам необходимо пройти ультразвуковое исследование, вы можете обратиться к своему врачу:
- Какой тип УЗИ мне нужен?
- Нужны ли мне другие тесты?
- Что нужно сделать, чтобы подготовиться к УЗИ?
- Когда следует ожидать результатов теста?
Записка из клиники Кливленда
Медицинские работники регулярно используют ультразвуковое исследование брюшной полости для диагностики рутинных и неотложных проблем со здоровьем. Ультразвук не требует облучения, в отличие от некоторых других тестов визуализации. Медицинские работники используют УЗИ брюшной полости для отслеживания состояния здоровья мам и детей во время беременности. Некоторые факторы (например, полный или пустой желудок) могут сделать ультразвуковые изображения размытыми или менее детальными. Внимательно следуйте всем инструкциям, которые ваш врач дает вам в отношении подготовки к тесту, чтобы обеспечить точные результаты.
Ультразвук не требует облучения, в отличие от некоторых других тестов визуализации. Медицинские работники используют УЗИ брюшной полости для отслеживания состояния здоровья мам и детей во время беременности. Некоторые факторы (например, полный или пустой желудок) могут сделать ультразвуковые изображения размытыми или менее детальными. Внимательно следуйте всем инструкциям, которые ваш врач дает вам в отношении подготовки к тесту, чтобы обеспечить точные результаты.
Диагностический подход к поражениям селезенки
Большинство поражений селезенки обнаруживаются случайно, что создает проблему как для интерпретирующих, так и для направляющих врачей при определении необходимости и типа дальнейшего обследования.Paluska et al. 1 обнаружили случайное поражение селезенки у 1% пациентов в отделении неотложной помощи, которым выполняли компьютерную томографию (КТ) по поводу боли в животе или травмы. 1 Большинство из них считались клинически доброкачественными. Однако у пациентов с известным злокачественным новообразованием или симптомами, связанными с возможной патологией селезенки, случайно обнаруженное поражение селезенки может быть более значительным. При оценке поражения селезенки необходимо принимать во внимание клинические факторы, в первую очередь боль, связанную с поражением селезенки, признаки и симптомы инфекции, иммунный статус, известные злокачественные образования в анамнезе, сопутствующие данные визуализации органов грудной клетки, брюшной полости или таза и наличие в анамнезе травма живота, недавняя или отдаленная.Некоторые лабораторные показатели, такие как количество лейкоцитов, также могут предоставить ценную информацию для уточнения дифференциальной диагностики. В этой статье авторы предлагают алгоритм, основанный на клинических факторах, для сужения дифференциальной диагностики случайного образования селезенки.
Однако у пациентов с известным злокачественным новообразованием или симптомами, связанными с возможной патологией селезенки, случайно обнаруженное поражение селезенки может быть более значительным. При оценке поражения селезенки необходимо принимать во внимание клинические факторы, в первую очередь боль, связанную с поражением селезенки, признаки и симптомы инфекции, иммунный статус, известные злокачественные образования в анамнезе, сопутствующие данные визуализации органов грудной клетки, брюшной полости или таза и наличие в анамнезе травма живота, недавняя или отдаленная.Некоторые лабораторные показатели, такие как количество лейкоцитов, также могут предоставить ценную информацию для уточнения дифференциальной диагностики. В этой статье авторы предлагают алгоритм, основанный на клинических факторах, для сужения дифференциальной диагностики случайного образования селезенки.
Особенности гистологии и визуализации селезенки
Селезенка представляет собой инкапсулированный орган, состоящий из сосудистых синусов, составляющих красную пульпу, и вкрапленных тяжей лимфатической ткани, составляющих белую пульпу. 2 КТ демонстрирует неоднородное усиление селезенки при визуализации в артериальную фазу из-за изменения кровотока через синусы и тяжи. В портальную венозную фазу усиление селезенки становится гомогенным. На магнитно-резонансной томографии (МРТ) нормальная селезенка демонстрирует меньшую интенсивность сигнала, чем печень на Т1-взвешенных изображениях (Т1ВИ), и более высокую интенсивность сигнала, чем печень на Т2-взвешенных изображениях (Т2ВИ). Паттерн усиления аналогичен его внешнему виду на КТ, с гетерогенным усилением в артериальной фазе и однородным усилением в портальной венозной фазе.
2 КТ демонстрирует неоднородное усиление селезенки при визуализации в артериальную фазу из-за изменения кровотока через синусы и тяжи. В портальную венозную фазу усиление селезенки становится гомогенным. На магнитно-резонансной томографии (МРТ) нормальная селезенка демонстрирует меньшую интенсивность сигнала, чем печень на Т1-взвешенных изображениях (Т1ВИ), и более высокую интенсивность сигнала, чем печень на Т2-взвешенных изображениях (Т2ВИ). Паттерн усиления аналогичен его внешнему виду на КТ, с гетерогенным усилением в артериальной фазе и однородным усилением в портальной венозной фазе.
Вопросы диагностики
Дифференциальную диагностику очаговых поражений селезенки можно разделить на несколько категорий. К ним относятся кистозные поражения, первичные сосудистые новообразования, инфекционные или воспалительные процессы, лимфопролиферативные заболевания и метастазы. Примеры первичных новообразований включают гемангиому, гамартому, лимфангиому, литорально-клеточную ангиому, гемангиоэндотелиому и ангиосаркому. Инфекционная этиология включает бактериальные, грибковые и микобактериальные абсцессы.Саркоидоз является мультисистемным воспалительным процессом, который может проявляться поражением селезенки в дополнение к поражению других органов, таких как легкие и средостение. Сочетание результатов визуализации с клинической оценкой облегчает постановку более подходящего дифференциального диагноза. Предлагаемый нами алгоритм, основанный на клинической картине, показан на рис. 1. Пациентов первоначально сортируют по одной из трех категорий: бессимптомные, симптоматические с болью, связанной с селезенкой, или симптоматические с системным поражением.Последующие рисунки демонстрируют полезность предложенного алгоритма у бессимптомных и симптоматических пациентов с вовлечением дополнительных органов (рис. 23-26).
Инфекционная этиология включает бактериальные, грибковые и микобактериальные абсцессы.Саркоидоз является мультисистемным воспалительным процессом, который может проявляться поражением селезенки в дополнение к поражению других органов, таких как легкие и средостение. Сочетание результатов визуализации с клинической оценкой облегчает постановку более подходящего дифференциального диагноза. Предлагаемый нами алгоритм, основанный на клинической картине, показан на рис. 1. Пациентов первоначально сортируют по одной из трех категорий: бессимптомные, симптоматические с болью, связанной с селезенкой, или симптоматические с системным поражением.Последующие рисунки демонстрируют полезность предложенного алгоритма у бессимптомных и симптоматических пациентов с вовлечением дополнительных органов (рис. 23-26).
Бессимптомный
Как отмечалось ранее, большинство поражений селезенки обнаруживаются случайно. Большинство этих образований доброкачественные и клинически незначимые. Heller и соавт.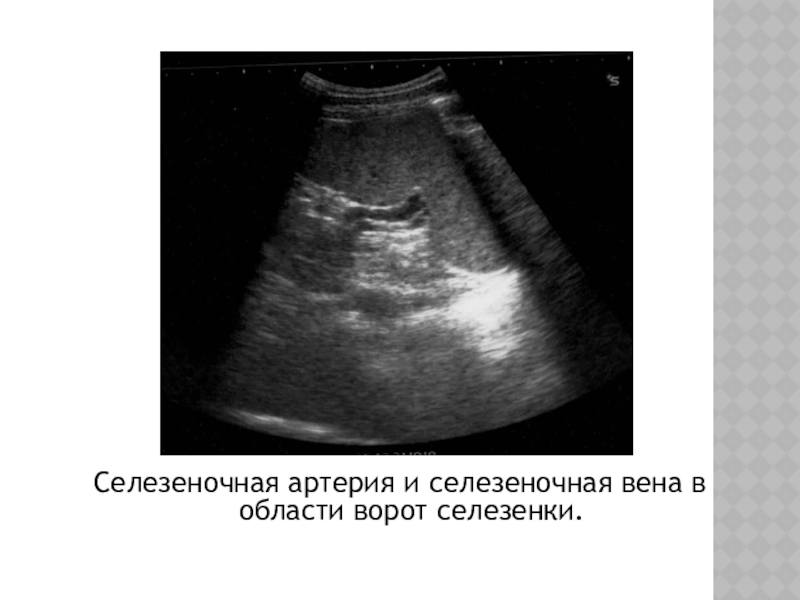 описали алгоритм ведения, основанный на характеристиках визуализации, предшествующих исследованиях визуализации и клиническом анамнезе. 3 Если у бессимптомного пациента обнаруживается поражение селезенки с доброкачественными визуализирующими характеристиками (киста или гомогенная, с низким затуханием, без контраста и ровными краями), последующая визуализация не требуется.Если признаки изображения не являются диагностическими, стабильность, основанная на предшествующем изображении, также сводит на нет дальнейшее исследование. Однако, если особенности визуализации не являются диагностическими и нет доступных для сравнения предшествующих исследований визуализации, необходима дальнейшая оценка или последующая визуализация на основании либо клинической истории злокачественного новообразования, либо наблюдаемых результатов визуализации. Наш алгоритм отделяет простые кисты от сложных кист/солидных образований. Дифференциальный диагноз простых кист включает псевдокисты, врожденные или эхинококковые кисты.
описали алгоритм ведения, основанный на характеристиках визуализации, предшествующих исследованиях визуализации и клиническом анамнезе. 3 Если у бессимптомного пациента обнаруживается поражение селезенки с доброкачественными визуализирующими характеристиками (киста или гомогенная, с низким затуханием, без контраста и ровными краями), последующая визуализация не требуется.Если признаки изображения не являются диагностическими, стабильность, основанная на предшествующем изображении, также сводит на нет дальнейшее исследование. Однако, если особенности визуализации не являются диагностическими и нет доступных для сравнения предшествующих исследований визуализации, необходима дальнейшая оценка или последующая визуализация на основании либо клинической истории злокачественного новообразования, либо наблюдаемых результатов визуализации. Наш алгоритм отделяет простые кисты от сложных кист/солидных образований. Дифференциальный диагноз простых кист включает псевдокисты, врожденные или эхинококковые кисты. Кистозные поражения не требуют дальнейшей оценки или последующей визуализации.
Кистозные поражения не требуют дальнейшей оценки или последующей визуализации.
Простые кисты
Кисты селезенки являются наиболее распространенными доброкачественными очаговыми образованиями селезенки. Они обычно бессимптомны, но могут увеличиваться и становиться болезненными. Различают два типа кист: настоящие кисты и псевдокисты. Псевдокисты встречаются гораздо чаще, составляя 80% всех кист селезенки. Эти кисты, также известные как посттравматические кисты, не содержат эпителиальной выстилки и могут развиваться как последствия предшествующей травмы, инфаркта или инфекции.Пристеночная кальцификация возникает в стенке в 30-40% случаев. 4 Остальные 20% кист имеют эпителиальную выстилку и считаются истинными кистами. 5 Они могут быть врожденными или вызваны паразитарными инфекциями, такими как Echinooccocus . Эхинококковые кисты могут быть неотличимы от посттравматических и врожденных кист, но в Северной Америке они чрезвычайно редки. Когда они присутствуют, эти пациенты обычно имеют симптомы и обсуждаются ниже. На КТ кисты селезенки имеют четкие границы, обычно однокамерные и гипоаттенуирующие (рис. 2А) и не увеличиваются после введения контраста (рис. 2А и 3).Они могут демонстрировать более высокую аттенуацию, если содержат белок, кровоизлияние или наложенную инфекцию. Стенки кист тонкие, если они не инфицированы или не связаны с недавним кровотечением. Кисты на МРТ обычно гипоинтенсивны по отношению к паренхиме селезенки на Т1-ВИ и гиперинтенсивны на Т2-ВИ, хотя интенсивность сигнала также может варьироваться в зависимости от наличия белка или кровоизлияния (рис. 2В). Как и на КТ, кисты не усиливаются (рис. 2С). Если на КТ или МРТ определяются простые кисты, последующая визуализация не требуется.
Когда они присутствуют, эти пациенты обычно имеют симптомы и обсуждаются ниже. На КТ кисты селезенки имеют четкие границы, обычно однокамерные и гипоаттенуирующие (рис. 2А) и не увеличиваются после введения контраста (рис. 2А и 3).Они могут демонстрировать более высокую аттенуацию, если содержат белок, кровоизлияние или наложенную инфекцию. Стенки кист тонкие, если они не инфицированы или не связаны с недавним кровотечением. Кисты на МРТ обычно гипоинтенсивны по отношению к паренхиме селезенки на Т1-ВИ и гиперинтенсивны на Т2-ВИ, хотя интенсивность сигнала также может варьироваться в зависимости от наличия белка или кровоизлияния (рис. 2В). Как и на КТ, кисты не усиливаются (рис. 2С). Если на КТ или МРТ определяются простые кисты, последующая визуализация не требуется.
Сложные кистозные или солидные образования
Другой категорией фокальных поражений селезенки у бессимптомных пациентов являются сложные кистозные или солидные образования. В этой группе для дальнейшей оценки необходима МРТ с контрастным усилением. Если поражение имеет характеристики сигнала и усиления гемангиомы или геморрагической кисты, последующая визуализация не требуется. Однако, если данные МРТ неопределенны, рекомендуется повторная визуализация через 6-12 месяцев для контроля стабильности. Дифференциальный диагноз неопределенных солидных образований включает гамартому, лимфангиому, литорально-клеточную ангиому и ангиосаркому.Большинство пациентов с ангиосаркомами имеют системные проявления из-за вовлечения дополнительных органов и обсуждаются ниже.
Если поражение имеет характеристики сигнала и усиления гемангиомы или геморрагической кисты, последующая визуализация не требуется. Однако, если данные МРТ неопределенны, рекомендуется повторная визуализация через 6-12 месяцев для контроля стабильности. Дифференциальный диагноз неопределенных солидных образований включает гамартому, лимфангиому, литорально-клеточную ангиому и ангиосаркому.Большинство пациентов с ангиосаркомами имеют системные проявления из-за вовлечения дополнительных органов и обсуждаются ниже.
Геморрагические кисты
Возможным, хотя и редким, осложнением кисты селезенки является кровотечение. На КТ геморрагические кисты могут быть гиперплотными и могут показывать уровни жидкости. На МРТ геморрагические кисты обычно демонстрируют высокий сигнал на Т1-ВИ от внутреннего содержимого и могут показывать уровни жидкости. Улучшения нет, и эти поражения не требуют последующего наблюдения.
Гемангиома
Наиболее частым доброкачественным первичным новообразованием селезенки является гемангиома. Эти опухоли образуются путем пролиферации сосудистых каналов, начиная от мелких капилляров до крупных кавернозных типов. 5 Чаще всего наблюдаются изолированные гемангиомы, хотя иногда могут присутствовать и множественные. Большинство гемангиом протекают бессимптомно и обнаруживаются случайно. Эти поражения являются гипоаттенуирующими на бесконтрастной КТ. После введения контраста возникает однородное или периферическое усиление (рис. 4А), которое со временем прогрессирует на более поздних постконтрастных фазах.Прерывистое, периферическое, центростремительное усиление, наблюдаемое при других гемангиомах, например, в печени, менее характерно для гемангиом селезенки. Гемангиомы гипо- или изоинтенсивны паренхиме селезенки на Т1ВИ и гиперинтенсивны на Т2ВИ (рис. 4). Паттерны усиления на МРТ аналогичны таковым на КТ (рис. 4, 5). Множественная гемангиома селезенки может быть связана с синдромом Казабаха-Мерритта или синдромом Клиппеля-Треноне-Вебера. 6 Гемангиомы селезенки являются доброкачественными и не требуют последующего наблюдения для контроля стабильности.
Эти опухоли образуются путем пролиферации сосудистых каналов, начиная от мелких капилляров до крупных кавернозных типов. 5 Чаще всего наблюдаются изолированные гемангиомы, хотя иногда могут присутствовать и множественные. Большинство гемангиом протекают бессимптомно и обнаруживаются случайно. Эти поражения являются гипоаттенуирующими на бесконтрастной КТ. После введения контраста возникает однородное или периферическое усиление (рис. 4А), которое со временем прогрессирует на более поздних постконтрастных фазах.Прерывистое, периферическое, центростремительное усиление, наблюдаемое при других гемангиомах, например, в печени, менее характерно для гемангиом селезенки. Гемангиомы гипо- или изоинтенсивны паренхиме селезенки на Т1ВИ и гиперинтенсивны на Т2ВИ (рис. 4). Паттерны усиления на МРТ аналогичны таковым на КТ (рис. 4, 5). Множественная гемангиома селезенки может быть связана с синдромом Казабаха-Мерритта или синдромом Клиппеля-Треноне-Вебера. 6 Гемангиомы селезенки являются доброкачественными и не требуют последующего наблюдения для контроля стабильности.
Хамартома
Гамартомы селезенки представляют собой смесь дезорганизованных сосудистых каналов и фиброзных красных или белых элементов пульпы. 5 Часто это врожденные, хотя иногда и приобретенные поражения, протекающие по типу пролиферативного или опухолевого процесса. Большинство гамартом протекают бессимптомно, но если они достаточно большие, у пациентов может наблюдаться пальпируемое образование или боль из-за масс-эффекта и растяжения капсулы селезенки. В крайне редких случаях гамартомы селезенки могут проявляться симптомами, вторичными по отношению к разрыву.Они могут быть связаны с туберозным склерозом и синдромом Вискотта-Олдрича 5 . На КТ гамартомы обычно представляют собой изоаттенуирующие выбухающие образования, вызывающие фокальную контурную деформацию селезенки. Они могут усиливаться диффузно или гетерогенно. На Т1-ВИ гамартомы изоинтенсивны паренхиме селезенки и умеренно гиперинтенсивны и гетерогенны на Т2-ВИ (рис. 6А, 6В). Усиление может быть диффузным или гетерогенным, как на КТ (рис. 6C, 6D). При отсроченной постконтрастной визуализации гамартома может проявлять гиперконтрастирование или изоинтенсивность с паренхимой селезенки (рис. 7).Для гамартом селезенки не требуется последующее визуализирующее наблюдение, если с помощью визуализации можно поставить уверенный диагноз.
6C, 6D). При отсроченной постконтрастной визуализации гамартома может проявлять гиперконтрастирование или изоинтенсивность с паренхимой селезенки (рис. 7).Для гамартом селезенки не требуется последующее визуализирующее наблюдение, если с помощью визуализации можно поставить уверенный диагноз.
Симптоматические поражения: Боль, связанная с селезенкой
В этой группе очаговых поражений селезенки пациенты предъявляют жалобы на боль в левом подреберье из-за масс-эффекта и растяжения капсулы селезенки. Как показано на рисунке 1, в этой категории в группе бессимптомных солидных образований несколько очагов перекрываются. Часто эти поражения бессимптомны, когда они маленькие, и могут стать болезненными по мере их увеличения.Хирургическая консультация должна рассматриваться, когда боль в животе потенциально может быть связана с опухолью селезенки. Если это клинически оправдано, дальнейшая характеристика с помощью МРТ может быть полезной для уточнения дифференциальной диагностики или оценки агрессивных особенностей визуализации, которые могут изменить тактику лечения.
Лимфангиома
Лимфангиома — врожденная аномалия лимфатической ткани. Существуют различные подтипы лимфангиом, в том числе капиллярные, кавернозные и кистозные типы: последний является наиболее распространенным.В селезенке они могут быть одиночными, рассеянными или диффузными. Пациенты могут быть бессимптомными или иметь симптомы, связанные с масс-эффектом. Осложнения включают кровотечение, коагулопатию, гиперспленизм и портальную гипертензию. У детей эти опухоли могут быть частью синдрома системного лимфангиоматоза, который поражает средостение, легкие, печень, почки, желудочно-кишечный и мочеполовой тракты. 5 Хирургическая резекция необходима только при симптоматических лимфангиомах. На КТ они выглядят как гипоаттенуирующие массы, которые не усиливаются при контрастировании (рис. 8А).КТ может обнаружить кальцификацию периферической стенки, которая чаще всего присутствует при кистозном типе. На T2WI они гиперинтенсивны с гипоинтенсивными перегородками (рис. 8В). МРТ-характеристики лимфангиомы включают низкий сигнал T1, если только он не геморрагический (рис. 8C). На постконтрастной визуализации наблюдается усиление тонких перегородок (рис. 8D-G).
8В). МРТ-характеристики лимфангиомы включают низкий сигнал T1, если только он не геморрагический (рис. 8C). На постконтрастной визуализации наблюдается усиление тонких перегородок (рис. 8D-G).
Литорально-клеточная ангиома
Литорально-клеточная ангиома представляет собой редкое сосудистое новообразование селезенки, возникающее из литоральных клеток, которые выстилают синусы красной пульпы селезенки и, как считается, играют роль в иммунном ответе. 5 Многие из этих опухолей содержат геморрагические продукты. Пациенты могут быть бессимптомными, хотя чаще у пациентов отмечаются боли в животе, спленомегалия, анемия, тромбоцитопения и конституциональные симптомы. Литорально-клеточная ангиома обычно доброкачественная, но редко сообщалось о злокачественном поведении, включая метастатическое заболевание. 7 Часто эти опухоли удаляют из-за их неспецифических визуализационных характеристик или из-за их симптоматического проявления. Большинство опубликованных исследований описывают множественные массы как более распространенное проявление, но, по нашему опыту, они имеют тенденцию проявляться как одиночные массы. Как правило, литоральные ангиомы гиподенсируют к паренхиме селезенки на бесконтрастной КТ. Они остаются гипоаттенуирующими в артериальную или раннюю портальную венозную фазу, но становятся изоинтенсивными по отношению к паренхиме селезенки при отсроченной визуализации. 5,7-9 На МРТ они гипоинтенсивны на Т1-ВИ и имеют переменную интенсивность сигнала на Т2-ВИ в зависимости от наличия геморрагических продуктов (рис. 9А и В). Они гипоинтенсивны на T1 на ранних изображениях после контрастирования и изо- или гиперинтенсивны на отсроченных изображениях (рис. 9C-E).Эти поражения могут иметь перекрывающийся визуальный вид с гамартомой.
Как правило, литоральные ангиомы гиподенсируют к паренхиме селезенки на бесконтрастной КТ. Они остаются гипоаттенуирующими в артериальную или раннюю портальную венозную фазу, но становятся изоинтенсивными по отношению к паренхиме селезенки при отсроченной визуализации. 5,7-9 На МРТ они гипоинтенсивны на Т1-ВИ и имеют переменную интенсивность сигнала на Т2-ВИ в зависимости от наличия геморрагических продуктов (рис. 9А и В). Они гипоинтенсивны на T1 на ранних изображениях после контрастирования и изо- или гиперинтенсивны на отсроченных изображениях (рис. 9C-E).Эти поражения могут иметь перекрывающийся визуальный вид с гамартомой.
Симптоматика: системные проявления
Определенные клинические и лабораторные данные могут помочь сузить дифференциальную диагностику поражений селезенки. Пациенты с саркоидозом могут иметь гиперкальциемию или ранее существовавшее заболевание легких/средостения. У пациентов с лимфомой могут быть В-симптомы (лихорадка, ночная потливость и потеря веса) или лимфаденопатия при физикальном обследовании. Инфекция имеет широкий спектр клинических проявлений, не ограничиваясь лихорадкой и лейкоцитозом.Эти пациенты могут быть септическими и часто имеют ослабленный иммунитет. Наличие поражений в других органах помимо селезенки должно вызвать подозрение на метастазы или метастатическую первичную ангиосаркому селезенки. В редких случаях у пациентов с доброкачественными новообразованиями могут быть аномальные лабораторные показатели, такие как тромбоцитопения или анемия. Дифференциальный диагноз для этого включает гамартому, гемангиому, лимфангиому и литорально-клеточную ангиому. Кроме того, литорально-клеточная ангиома может проявляться лихорадкой и конституциональными симптомами.У пациентов с поражением селезенки и системными проявлениями дальнейшая визуализация обычно не требуется, и лечение направлено на основное заболевание, а при доброкачественных опухолях используется консервативное лечение.
Инфекция имеет широкий спектр клинических проявлений, не ограничиваясь лихорадкой и лейкоцитозом.Эти пациенты могут быть септическими и часто имеют ослабленный иммунитет. Наличие поражений в других органах помимо селезенки должно вызвать подозрение на метастазы или метастатическую первичную ангиосаркому селезенки. В редких случаях у пациентов с доброкачественными новообразованиями могут быть аномальные лабораторные показатели, такие как тромбоцитопения или анемия. Дифференциальный диагноз для этого включает гамартому, гемангиому, лимфангиому и литорально-клеточную ангиому. Кроме того, литорально-клеточная ангиома может проявляться лихорадкой и конституциональными симптомами.У пациентов с поражением селезенки и системными проявлениями дальнейшая визуализация обычно не требуется, и лечение направлено на основное заболевание, а при доброкачественных опухолях используется консервативное лечение.
Саркоидоз
Саркоидоз характеризуется неказеозной гранулемой при гистологическом исследовании. Это заболевание в первую очередь поражает легкие с симптомами одышки, хрипов и дискомфорта в груди. Вовлечение других органов встречается гораздо реже, только у 10% пациентов обнаруживаются исключительно внелегочные проявления. 5 Изолированное заболевание селезенки встречается довольно редко. Саркоидоз селезенки может быть связан с поражением печени и/или лимфаденопатией средостения и верхних отделов брюшной полости. Большинство пациентов с поражением селезенки протекают бессимптомно, хотя иногда у пациентов могут быть симптомы, связанные с гиперкальциемией. Те, которые протекают бессимптомно, обычно не требуют какого-либо терапевтического вмешательства. На КТ могут быть диффузные гипоаттенуирующие узлы без явного усиления (рис. 10А). 2,10,11 МРТ может показать множественные крошечные гиповаскулярные и гипоинтенсивные узлы на всех последовательностях, которые могут демонстрировать минимальное периферическое усиление на отсроченных последовательностях (рис.
Это заболевание в первую очередь поражает легкие с симптомами одышки, хрипов и дискомфорта в груди. Вовлечение других органов встречается гораздо реже, только у 10% пациентов обнаруживаются исключительно внелегочные проявления. 5 Изолированное заболевание селезенки встречается довольно редко. Саркоидоз селезенки может быть связан с поражением печени и/или лимфаденопатией средостения и верхних отделов брюшной полости. Большинство пациентов с поражением селезенки протекают бессимптомно, хотя иногда у пациентов могут быть симптомы, связанные с гиперкальциемией. Те, которые протекают бессимптомно, обычно не требуют какого-либо терапевтического вмешательства. На КТ могут быть диффузные гипоаттенуирующие узлы без явного усиления (рис. 10А). 2,10,11 МРТ может показать множественные крошечные гиповаскулярные и гипоинтенсивные узлы на всех последовательностях, которые могут демонстрировать минимальное периферическое усиление на отсроченных последовательностях (рис. 10B-H). 2,12 Одиночное образование в селезенке является очень необычным проявлением саркоидоза селезенки (Рисунок 11).
10B-H). 2,12 Одиночное образование в селезенке является очень необычным проявлением саркоидоза селезенки (Рисунок 11).
Лимфома
Наиболее частым злокачественным новообразованием селезенки является лимфома. Диссеминированное лимфоматозное заболевание с поражением селезенки встречается чаще, чем первичная лимфома селезенки. Часто в селезенке обнаруживаются множественные или диффузные узлы, и лишь изредка обнаруживается одиночное образование в селезенке. Забрюшинная лимфаденопатия является частым сопутствующим признаком, но может отсутствовать при первичной селезеночной или экстранодальной лимфоме.На КТ селезенка выглядит диффузно увеличенной, с участками низкой плотности или без них (рис. 12-14). 2 Характеристики МРТ аналогичны нормальной паренхиме селезенки, если только она не кистозная, некротическая или геморрагическая. Лимфома обычно изоинтенсивна на Т1-ВИ и изо- или гипоинтенсивна на Т2-ВИ (рис. 12В и 12С). Вскоре после введения контраста узелки становятся гипоинтенсивными, а затем становятся изоинтенсивными паренхиме селезенки при отсроченной постконтрастной визуализации (рис. 12C и 12D). 12
12C и 12D). 12
Инфекция
Инфекция редко локализуется в селезенке, но чаще всего наблюдается при сопутствующих абсцессах печени.У пациентов может быть лихорадка и общее недомогание, положительный посев крови и лимфаденопатия при физикальном обследовании. Грибковые микроабсцессы являются наиболее распространенной формой инфекции селезенки у пациентов с ослабленным иммунитетом, включая Candidiasis , Aspergillus , Cryptococcus и Histoplasmosis (рис. 15). 13 Туберкулез селезенки характеризуется милиарным заболеванием неправильной формы или сливающимися микроузелками, которые по мере увеличения в размерах становятся фокальными массами (рис. 16). 14 Гипоаттенюация узлов на КТ свидетельствует о некрозе. На КТ могут быть клиновидные области с низким затуханием, соответствующие инфарктам, связанным с септическими эмболами. Когда абсцессы организованы и инкапсулированы, на постконтрастных изображениях может быть периферическое усиление, а также могут усиливаться перегородки.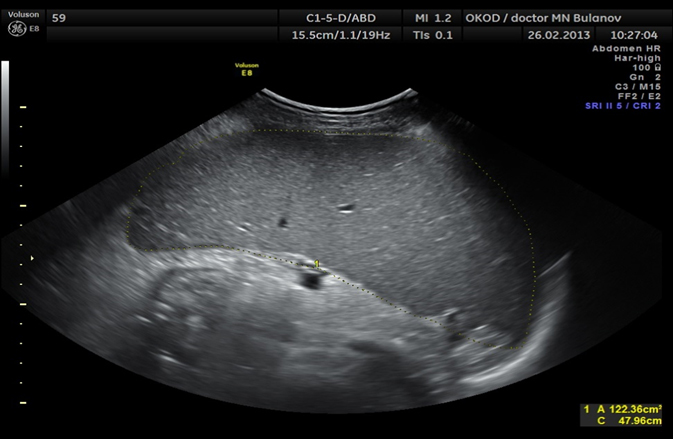 Наличие внутреннего газа является диагностическим, но нечастым. МРТ выполняется редко, учитывая диагностическую ценность КТ в сочетании с анамнезом (рис. 17). Может иметь значение, если клиническая картина неясна и если другие методы визуализации, такие как КТ, неопределенны.Инфекционные поражения, как правило, гипоинтенсивны или изоинтенсивны на Т1-ВИ и гиперинтенсивны на Т2-ВИ (рис. 17). 2 Как и на КТ, может быть усиление капсулы или перегородок, если они есть. Вовлечение селезенки у пациентов с эхинококковой болезнью встречается редко (менее 2%). Пациенты обычно обращаются с болью в животе, лихорадкой и спленомегалией. Эхинококковая киста состоит из доминирующей материнской кисты, содержащей более мелкие, периферически расположенные дочерние кисты. Обыкновенная кольцеобразная кальцификация стенок материнской и дочерней кист является обычным явлением.Их обычно лечат хирургическим путем из-за риска разрыва.
Наличие внутреннего газа является диагностическим, но нечастым. МРТ выполняется редко, учитывая диагностическую ценность КТ в сочетании с анамнезом (рис. 17). Может иметь значение, если клиническая картина неясна и если другие методы визуализации, такие как КТ, неопределенны.Инфекционные поражения, как правило, гипоинтенсивны или изоинтенсивны на Т1-ВИ и гиперинтенсивны на Т2-ВИ (рис. 17). 2 Как и на КТ, может быть усиление капсулы или перегородок, если они есть. Вовлечение селезенки у пациентов с эхинококковой болезнью встречается редко (менее 2%). Пациенты обычно обращаются с болью в животе, лихорадкой и спленомегалией. Эхинококковая киста состоит из доминирующей материнской кисты, содержащей более мелкие, периферически расположенные дочерние кисты. Обыкновенная кольцеобразная кальцификация стенок материнской и дочерней кист является обычным явлением.Их обычно лечат хирургическим путем из-за риска разрыва.
Ангиосаркома
Ангиосаркома гистологически характеризуется дезорганизованными сосудистыми каналами. 5 Чрезвычайно редкая опухоль, составляет менее 2% сарком мягких тканей. Ангиосаркомы агрессивны, проявляются поздно, с диффузными метастазами в печень, легкие, кости и лимфатическую систему. Они были связаны с предшествующей химиотерапией лимфомы или рака молочной железы. 15,16 Также известна связь с предшествующим использованием торотраста, радиоактивного контрастного вещества, использовавшегося для церебральной ангиографии с 1930-1960 гг., биологический период полураспада которого составляет несколько сотен лет и сохраняется в ретикулоэндотелиальной системе. 17 Клинически пациенты проявляют боль в животе, лихорадку, утомляемость, потерю веса, анемию, тромбоцитопению и коагулопатию с риском спонтанного разрыва опухоли в 30%. 18 На МРТ они неоднородны как на Т1-ВИ, так и на Т2-ВИ из-за наличия кровоизлияний и некрозов (рис. 18) с различной степенью усиления 2 . Массы неоднородно усиливаются на КТ с гиперослабляющими участками кровоизлияния (рис.
5 Чрезвычайно редкая опухоль, составляет менее 2% сарком мягких тканей. Ангиосаркомы агрессивны, проявляются поздно, с диффузными метастазами в печень, легкие, кости и лимфатическую систему. Они были связаны с предшествующей химиотерапией лимфомы или рака молочной железы. 15,16 Также известна связь с предшествующим использованием торотраста, радиоактивного контрастного вещества, использовавшегося для церебральной ангиографии с 1930-1960 гг., биологический период полураспада которого составляет несколько сотен лет и сохраняется в ретикулоэндотелиальной системе. 17 Клинически пациенты проявляют боль в животе, лихорадку, утомляемость, потерю веса, анемию, тромбоцитопению и коагулопатию с риском спонтанного разрыва опухоли в 30%. 18 На МРТ они неоднородны как на Т1-ВИ, так и на Т2-ВИ из-за наличия кровоизлияний и некрозов (рис. 18) с различной степенью усиления 2 . Массы неоднородно усиливаются на КТ с гиперослабляющими участками кровоизлияния (рис. 19). 2
19). 2
Метастазы в селезенку
Селезенка является редким местом для метастатического заболевания, с частотой только 3% в большой серии аутопсий. 19 Некоторые теории низкой заболеваемости включают острый угол селезеночной артерии, отсутствие афферентных лимфатических сосудов и высокую концентрацию лимфатической ткани. Когда метастазы в селезенку действительно возникают, они обычно возникают на поздних стадиях болезни, после вовлечения множества других систем органов. Наиболее частыми первичными новообразованиями, связанными с метастазами в селезенку, являются карцинома легкого, меланома и карцинома молочной железы, учитывая более высокую частоту этих злокачественных новообразований в целом. Наибольшая частота метастазирования в селезенку наблюдается при герминогенных опухолях, меланоме и мелкоклеточном раке легкого. 20 На КТ метастатические очаги обычно гиподенсивны, часто имеют «целевой» вид и могут демонстрировать гомогенное или гетерогенное усиление (рис. 20, 21). Изолированные метастазы в селезенку встречаются гораздо реже и были зарегистрированы у пациентов с меланомой, колоректальным раком и раком яичников (рис. 22). МРТ демонстрирует гипо- и изоинтенсивность очагов на Т1-ВИ и умеренную гиперинтенсивность на Т2-ВИ, за исключением случаев геморрагического компонента, в этом случае метастатические очаги могут быть гиперинтенсивными на Т1 и гипо-изоинтенсивными на Т2.На постконтрастной визуализации метастазы демонстрируют гетерогенное усиление или контрастирование по краю. 12 Метастазы меланомы могут быть гиперинтенсивными на Т1-ВИ вследствие кровоизлияния или собственных парамагнитных свойств меланина, а на постконтрастных изображениях они имеют тенденцию быть гиперваскулярными.
20, 21). Изолированные метастазы в селезенку встречаются гораздо реже и были зарегистрированы у пациентов с меланомой, колоректальным раком и раком яичников (рис. 22). МРТ демонстрирует гипо- и изоинтенсивность очагов на Т1-ВИ и умеренную гиперинтенсивность на Т2-ВИ, за исключением случаев геморрагического компонента, в этом случае метастатические очаги могут быть гиперинтенсивными на Т1 и гипо-изоинтенсивными на Т2.На постконтрастной визуализации метастазы демонстрируют гетерогенное усиление или контрастирование по краю. 12 Метастазы меланомы могут быть гиперинтенсивными на Т1-ВИ вследствие кровоизлияния или собственных парамагнитных свойств меланина, а на постконтрастных изображениях они имеют тенденцию быть гиперваскулярными.
Роль биопсии селезенки
Чрескожная биопсия селезенки технически осуществима с частотой осложнений, сравнимой с биопсией других интраабдоминальных органов. 21 Биопсию следует рассматривать при неизвестном первичном диагнозе, подозрении на абсцесс и/или нетипичных или неспецифических для данного диагноза результатах визуализации. На рис. 27 обобщены результаты МРТ, обычно наблюдаемые при различных патологиях селезенки. Как отражено в этом обзоре, характеристики МРТ могут быть очень ценными для дифференциации сложных образований селезенки, хотя существуют значительные совпадения. В таких обстоятельствах биопсию следует проводить с осторожностью, особенно у пациентов с аномальными параметрами свертывания крови. В случае вовлечения нескольких органов разумной альтернативой является исследование очага в менее сосудистом органе.
На рис. 27 обобщены результаты МРТ, обычно наблюдаемые при различных патологиях селезенки. Как отражено в этом обзоре, характеристики МРТ могут быть очень ценными для дифференциации сложных образований селезенки, хотя существуют значительные совпадения. В таких обстоятельствах биопсию следует проводить с осторожностью, особенно у пациентов с аномальными параметрами свертывания крови. В случае вовлечения нескольких органов разумной альтернативой является исследование очага в менее сосудистом органе.
Полезность FDG-PET/CT
ПЭТ/КТ с 18-фтордезоксиглюкозой (ФДГ) используется для оценки очаговых поражений селезенки, особенно у пациентов со злокачественными новообразованиями в анамнезе. 22 У пациента с известным злокачественным новообразованием ФДГ ПЭТ/КТ может быть полезна для дифференциации злокачественных новообразований от доброкачественных. Если образование гиперметаболическое, его следует считать злокачественным. И наоборот, если новообразование не зависит от ФДГ, оно, скорее всего, доброкачественное и может сопровождаться КТ или МРТ для оценки стабильности. Однако у пациента без известного злокачественного новообразования ФДГ-ПЭТ практически бесполезна для дифференциации доброкачественных образований от злокачественных. В этих сценариях ФДГ-ПЭТ может быть полезна, если опухоль селезенки увеличивается в размерах.Если увеличивающаяся масса является гиперметаболической, рекомендуется забор ткани. Если нет, следует провести тщательный осмотр сопутствующей КТ, чтобы найти очаги, не связанные с ФДГ, в других местах, чтобы предположить диссеминированный процесс, и в этом случае рекомендуется биопсия любого поражения. Если дополнительных результатов КТ не выявлено, дальнейшее наблюдение считается целесообразным.
Однако у пациента без известного злокачественного новообразования ФДГ-ПЭТ практически бесполезна для дифференциации доброкачественных образований от злокачественных. В этих сценариях ФДГ-ПЭТ может быть полезна, если опухоль селезенки увеличивается в размерах.Если увеличивающаяся масса является гиперметаболической, рекомендуется забор ткани. Если нет, следует провести тщательный осмотр сопутствующей КТ, чтобы найти очаги, не связанные с ФДГ, в других местах, чтобы предположить диссеминированный процесс, и в этом случае рекомендуется биопсия любого поражения. Если дополнительных результатов КТ не выявлено, дальнейшее наблюдение считается целесообразным.
Крайне редкие диагнозы
Воспалительная псевдоопухоль
Есть несколько чрезвычайно редких диагнозов в селезенке, которые представляют собой очаговые поражения.Одной из них является воспалительная псевдоопухоль, которая гистологически характеризуется воспалительными фибробластическими изменениями с гранулематозным компонентом. 5 Этиология воспалительной псевдоопухоли неясна.
5 Этиология воспалительной псевдоопухоли неясна.
Пелиоз
Пелиоз — еще один чрезвычайно редкий диагноз. Присутствуют множественные заполненные кровью пространства без эндотелиальной выстилки. 5 Пелиоз связан с употреблением анаболических стероидов. Гемангиоперицитомы представляют собой опухоли, представляющие собой разрастание перицитов в сосудистых каналах.При визуализации они могут демонстрировать лобулярный контур со сателлитными поражениями. Наконец, гемангиоэндотелиомы имеют вариабельную гистологию и могут содержать некроз или кровоизлияние. Характеристики визуализации для этой редкой опухоли отражают эти характеристики.
Заключение
Очаговые образования в селезенке встречаются редко, и в литературе не описан стандартный протокол лечения. Большинство случайных поражений доброкачественные, и корреляция с клиническим анамнезом имеет неоценимое значение для диагностики и лечения.Алгоритм, предложенный в этой статье, обеспечивает систематический подход к случайно обнаруженным образованиям селезенки. Мы считаем, что использование этого поэтапного подхода при оценке новообразований селезенки не только помогает сузить дифференциальный диагноз, но также помогает направлять дальнейшее лечение за счет соответствующего использования дополнительных изображений, избегая при этом ненужного тестирования.
Мы считаем, что использование этого поэтапного подхода при оценке новообразований селезенки не только помогает сузить дифференциальный диагноз, но также помогает направлять дальнейшее лечение за счет соответствующего использования дополнительных изображений, избегая при этом ненужного тестирования.
Ссылки
- Paluska TR, Sise MJ, Sack DI, et al. Случайные находки КТ у пациентов с травмами: частота и последствия для ухода за пострадавшими. J Травма . 2007;62(1):157-161.
- Рабушка Л.С., Кавасима А., Фишман Е.К. Визуализация селезенки: КТ с дополнительным МР исследованием. Рентгенография . 1994;14(2):307-332.
- Heller MT, Harisinghani M, Neitlich JD, et al. Лечение случайных находок на КТ и МРТ брюшной полости и таза, часть 3: информационный документ Комитета по случайным находкам II ACR по находкам в селезенке и лимфоузлах. J Am Coll Radiol . 2013;10(11):833-839.
- Уэбб В.Р., Брант В.Е., майор Н.М. Основы кузова CT .
 Филадельфия: Сондерс; 2014.
Филадельфия: Сондерс; 2014. - Abbott RM, Levy AD, Aguilera NS, et al. Из архива AFIP: первичные сосудистые новообразования селезенки: рентгено-патологическая корреляция. Рентгенография. 2004;24(4):1137-1163.
- Ча С.Х., Ромео М.А., Нойце Дж.А. Висцеральные проявления синдрома Клиппеля-Треноне. Рентгенография . 2005;25(6):1694-1697.
- Falk S, Stutte HJ, Frizzera G. Ангиома литоральных клеток: новое поражение сосудов селезенки, демонстрирующее гистиоцитарную дифференцировку. Ам Дж. Сург Патол . 1991;15(11):1023-1033.
- Бхатт С., Хуанг Дж., Догра В. Литорально-клеточная ангиома селезенки. AJR Am J Рентгенол . 2007;188(5):1365-1366.
- Леви А.Д., Эбботт Р.М., Аббонданзо С.Л. Литорально-клеточная ангиома селезенки: особенности КТ с клинико-патологическим сравнением. Радиология . 2004;230(2):485-490.
- Prabhakar HB, Rabinowitz CB, Gibbons FK, et al. Особенности визуализации саркоидоза на МСКТ, ПЭТ с ФДГ и ПЭТ/КТ.
 AJR Am J Рентгенол .2008;190 (3_дополнение):S1-S6.
AJR Am J Рентгенол .2008;190 (3_дополнение):S1-S6. - Варшавер Д.М., Ли Дж.К. Визуализирующие проявления абдоминального саркоидоза. AJR Am J Рентгенол . 2004;182(1):15-28.
- Луна А., Рибес Р., Каро П. и др. МРТ очаговых поражений селезенки без динамического усиления гадолинием и с ним. AJR Am J Roentgenol .. 2006;186(6):1533-1547.
- Ахмед С., Хортон К.М., Фишман Э.К. Инциденталомы селезенки. Радиол Клин Норт Ам . 2011;49(2):323-347.
- Бин М.Дж., Хортон К.М., Фишман Э.К.Сопутствующие очаговые поражения печени и селезенки: наглядное руководство по дифференциальной диагностике. J Comput Assist Томогр . 2004;28(5):605-612.
- Фальк С., Кришнан Дж., Мейс Дж. Первичная ангиосаркома селезенки Клинико-патологическое исследование 40 случаев. Ам Дж. Сург Патол . 1993;17(10):959-970.
- Smith VC, Eisenberg BL, McDonald EC. Первичная ангиосаркома селезенки. Отчет о клиническом случае и обзор литературы.
 Рак . 1985;55(7):1625-1627.
Рак . 1985;55(7):1625-1627. - душ Сантос Сильва И., Мальвейро Ф., Джонс М.Э. и др.Смертность после радиологического исследования с радиоактивным торотрастом: последующее исследование продолжительностью до пятидесяти лет в Португалии. Радиат Рез . 2003;159(4):521-534.
- Autry JR, Weitzner S. Гемангиосаркома селезенки со спонтанным разрывом. Рак . 1975;35(2):534-539.
- Schön CA, Görg C, Ramaswamy A, et al. Метастазы в селезенку в большой невыбранной серии вскрытий. Патол Res Pract . 2006;202(5):351-356.
- Лам К., Танг В.Метастатические опухоли в селезенку: 25-летнее клинико-патологическое исследование. Arch Pathol Lab Med. 2000;124(4):526-530.
- Люси Б.К., Боланд Г.В., Махер М.М. и др. Чрескожное несосудистое вмешательство в селезенку: 10-летний обзор. AJR Am J Рентгенол . 2002;179(6):1591-1596.
- Метсер У., Миллер Э., Кесслер А. и др. Твердые образования селезенки: оценка с помощью ПЭТ/КТ с 18F-ФДГ.



 00р.
00р.  Также врач определяет размеры органа, расположение его краев, долей и отдельных фрагментов
Также врач определяет размеры органа, расположение его краев, долей и отдельных фрагментов Немаловажно и то, что мы позаботились об отсутствии очередей. Пройти обследование всегда можно в удобное время
Немаловажно и то, что мы позаботились об отсутствии очередей. Пройти обследование всегда можно в удобное время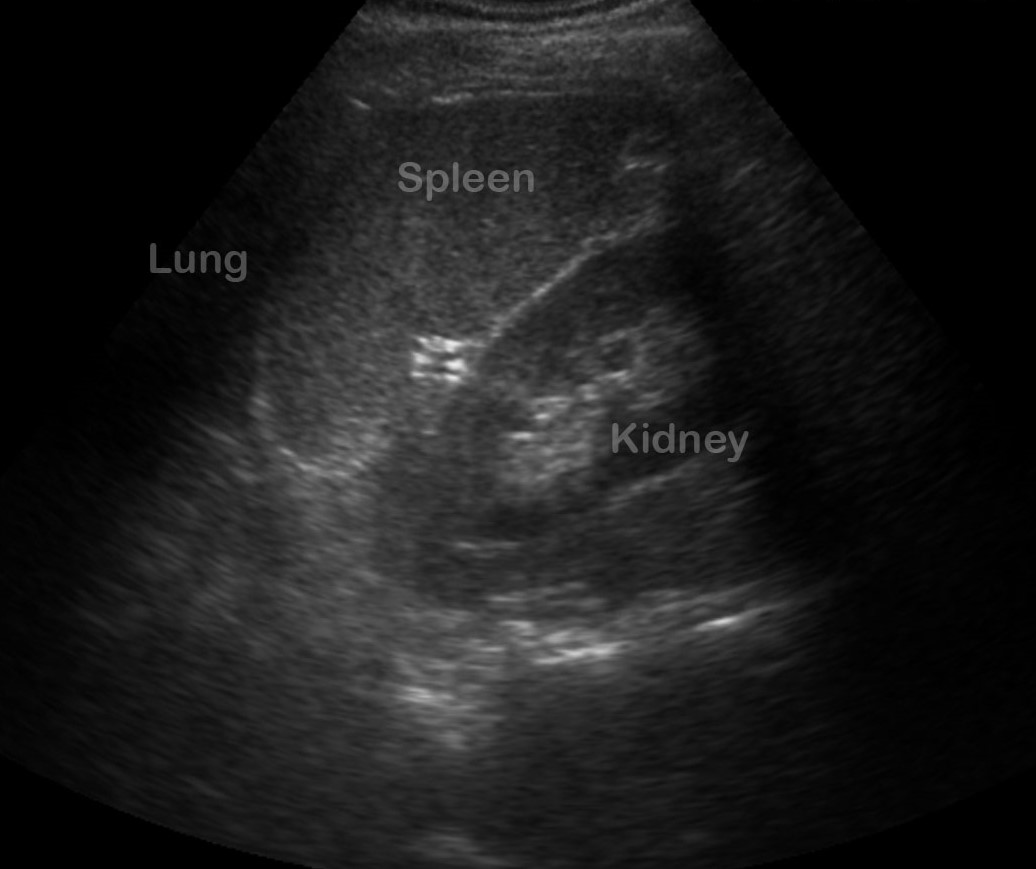
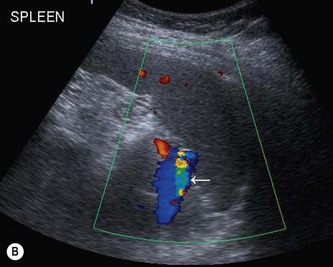

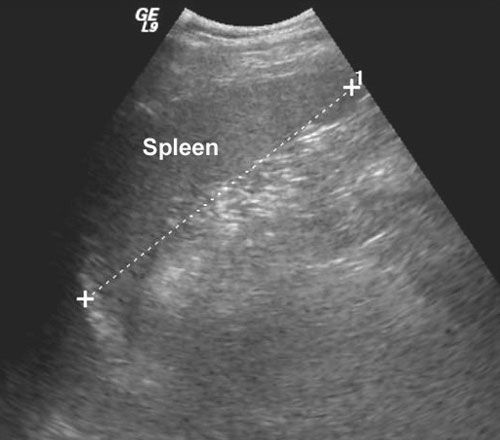 Филадельфия: Сондерс; 2014.
Филадельфия: Сондерс; 2014. AJR Am J Рентгенол .2008;190 (3_дополнение):S1-S6.
AJR Am J Рентгенол .2008;190 (3_дополнение):S1-S6. Рак . 1985;55(7):1625-1627.
Рак . 1985;55(7):1625-1627.