Плацента при беременности
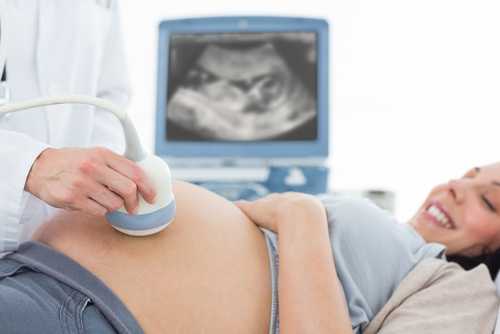
Современная семейная пара, ожидающая счастливого прибавления, существенно отличается от своих родителей. К услугам молодых – с десяток специальных журналов для беременных, столько же сайтов в Интернете, различного толка курсы, консультации врачей… Да, наш современник – продвинутый пользователь в этой области, и латынью его не запугаешь. Но, как говорили древние: «Во многой мудрости – много печали!» Ни для кого не секрет, какую важную роль играет плацента при беременности. И конечно, мы пугаемся, когда врачи говорят нам о различных отклонениях, связанных с ней. Опасаемся за благополучный исход беременности, волнуемся за малыша. И не всегда точно знаем, что делать.
Сегодня мы поговорим обо всем, что надо знать на эту тему грамотным родителям. Само слово «плацента» греческого происхождения и в переводе означает «лепешка». Такое прозаическое и, в общем-то, непочтительное название дано плаценте за ее внешний вид. Действительно, с виду она очень напоминает толстую и круглую лепешку. Но мы-то с вами знаем, сколь обманчива бывает внешность!
Что такое плацента

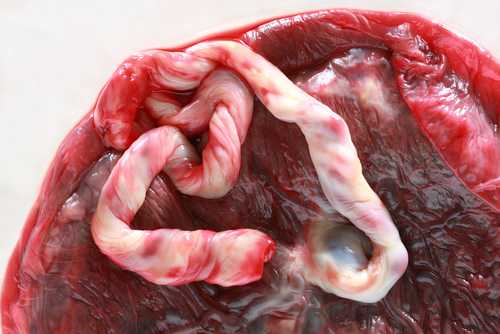
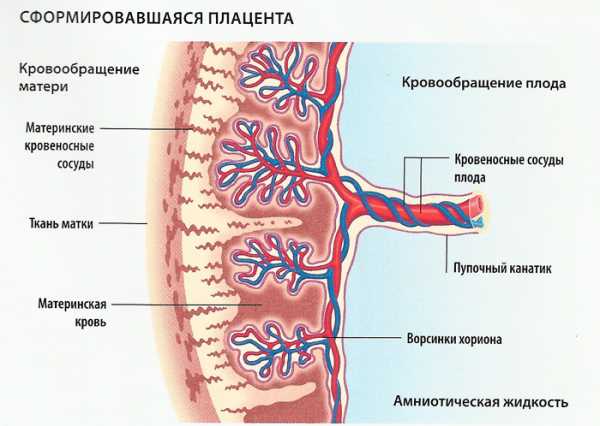
Строение плаценты, или, как ее еще называют, детского места, очень сложно. Она начинает формироваться практически с момента прикрепления зародыша к стенке матки, или, как говорят медики, с момента имплантации. Главную часть плаценты представляют ворсины, которые ветвятся в ней, создавая сходство с кроной могучего древнего дуба. Внутри ворсин протекает кровь малыша; снаружи они омываются кровью матери. Таким образом, становится ясно, что в плаценте присутствуют две системы кровеносных сосудов – плодовая и материнская, и именно здесь происходит постоянный обмен веществ между мамой и ребенком. Из маминой крови поступает кислород и питательные вещества, малыш «возвращает» углекислоту и продукты обмена, подлежащие выведению из организма. И, что особенно интересно, при этом кровь матери и ребенка нигде не смешивается! Дело в том, что две сосудистые системы разделены удивительной мембраной, способной пропускать одни вещества и препятствовать проникновению других. Называется она «плацентарный барьер».
Полноценно трудиться для защиты плода плацентарный барьер начинает к 12 неделям. Он задерживает содержащиеся в материнской крови бактерии, некоторые вирусы, антитела мамы, вырабатывающиеся при резус-конфликте, но беспрепятственно пропускает кислород и питательные вещества. О барьерной функции плаценты при беременности известно, что она очень избирательна. Одни и те же вещества по-разному пре одолевают этот рубеж в сторону плода и сторону мамы. Например, фтор прекрасно проходит через барьер от мамы к малышу, но совсем не пропускается в обратном направлении. Или бром: этот микроэлемент к малышу проникает гораздо быстрее, чем обратно.
Помимо защитной, выделительной, дыхательной (ведь она заменяет малышу легкие!) и прочих описанных функций есть у плаценты еще одна, не менее важная – гормональная. Представьте себе, плацента вырабатывает около 15 гормонов различного назначения! И среди них первое место занимают половые гормоны, призванные сохранять беременность.

Роль плаценты при беременности столь велика, что поначалу она даже растет быстрее, чем малыш. Действительно, в 12 недель плод весит 4 г, а плацента – до 30 г . В конце беременности, ближе к моменту родов, диаметр плаценты будет около 15-18 см, толщина – 2-3 см, вес – 500-600 г.
Плацента соединяется с ребенком пуповиной, в которой проходят сосуды (две артерии и вена). Пуповина, или пупочный канатик, может прикрепляться к плаценте тремя разными способами. Первый и самый распространенный – центральное прикрепление; реже встречается боковое и краевое прикрепление. И совсем редко пуповина крепится не к самой плаценте, а к плодным оболочкам. Этот тип прикрепления так и называется – оболочечный.
К сожалению, не всегда все складывается так, как нам бы хотелось. Любая система, даже самая слаженная, иногда дает сбои. В силу самых различных причин на разных сроках беременности происходят отклонения в развитии и функционировании плаценты. Изменения эти никогда не проходят бесследно для мамы и малыша, а зачастую имеют грозные последствия. Поэтому всем родителям необходимо знать причины и проявления аномалий плаценты. Мы расскажем вам о самых распространенных проблемах, с которыми приходится сталкиваться сегодня акушерам-гинекологам, и о методах профилактики и лечения патологии плаценты.
Плацента при беременности
Гипоплазия плаценты или изначально маленькое детское место, встречается нечасто. Говоря «маленькая плацента», мы подразумеваем значительное уменьшение ее размеров относительно нижней границы нормы, предполагаемой для данного срока беременности. Точное происхождение этой патологии неизвестно, но статистически доказано сочетание первичной гипоплазии плаценты с генетической патологией плода.
Сразу стоит оговориться: такой диагноз может быть выставлен только после длительного наблюдения. То есть одного ультразвукового исследования недостаточно для таких серьезных выводов. И конечно, не надо забывать о том, что существуют индивидуальные отклонения от общепринятых норм, которые не будут являться патологией для данной женщины и конкретной беременности. У маленькой изящной мамочки и плацента будет гораздо «субтильнее». Наконец, речь не идет о стопроцентном сочетании гипоплазии плаценты при беременности и генетических нарушений. При подтвержденном диагнозе родителям стоит пройти медико-генетическое обследование.

Во время беременности возможно вторичное уменьшение размеров плаценты, связанное с различными неблагоприятными факторами. Это стрессы, недостаточное питание, курение, алкоголизм, наркомания матери. Часто причиной вторичной гипоплазии плаценты является гипертоническая болезнь беременной, обострение хронических заболеваний, перенесенная во время беременности острая инфекция. Однако на первом месте остается гестоз беременных, проявляющийся отеками, повышением артериального давления и появлением белка в моче.
Гигантская или очень большая плацента при беременности чаще всего развивается при тяжелом течении сахарного диабета. Встречается также резкое увеличение размеров детского места при заболевании беременной женщины такими инфекционными заболеваниями, как сифилис или токсоплазмоз. Наконец, гигантская плацента может являться проявлением патологии почек малыша, резус-конфликта – ситуации, при которой эритроциты резус-положительного плода разрушаются антителами, выработанными в организме резус-отрицательной матери. Значительное увеличение размеров плаценты наблюдается при тромбозе ее сосудов, когда просвет сосуда закрывается тромбом, или патологическом разрастании мелких сосудиков в ворсинах.
Иногда встречается пленчатая – обширная и тонкая – плацента. Такое детское место имеет 30-40 см в диаметре (в норме его размер 18-20 см), а толщина его резко снижена. Причинами развития этой аномалии является хронический воспалительный процесс в матке, ведущий к истончению (дистрофии) ее слизистой оболочки – эндометрия.
Чем опасно значительное изменение размеров плаценты при беременности? В этом случае часто развивается функциональная недостаточность плаценты, та самая фетоплацентарная недостаточность – ФПН, о которой многие читатели уже слышали. Это означает, что плацента не справляется со своими задачами должным образом и малышу хронически не хватает кислорода и питательных веществ. Проблема растет как снежный ком: организм ребенка, страдающий дефицитом необходимых веществ, начинает отставать в развитии – формируется задержка внутриутробного развития плода (сокращенно – ЗВУРП или СЗРП – синдром задержки роста плода).
Ясно, что профилактикой в этом случае является лечение хронических заболеваний, причем лучше – заблаговременно, перед беременностью. При этом особое внимание следует уделить заболеваниям матки и придатков. Необходимы также коррекция показателей артериального давления, показателей сахара крови, максимальное ограждение беременной от вероятности инфицирования (поликлиники, больницы, общественный транспорт, детские учреждения и пр.), полноценное рациональное и сбалансированное питание, обязательный прием поливитаминных комплексов для беременных.

Для лечения фетоплацентарной недостаточности используют такие препараты, как АКТОВЕГИН, КУРАНТИЛ, ТРЕНТАЛ. Эти лекарства способны улучшать кровообращение в системе «мать – плацента – плод». Помимо основных препаратов, при задержке развития плода назначают внутривенное введение реополиглюкина, глюкозы, аскорбиновой кислоты, солевых растворов. Как и любая патология, и ФПН, и ЗВУРП бывают различной степени тяжести; от этого зависит тактика лечения. В любом случае, категорически нельзя заниматься самолечением. И патология, и применяемые препараты достаточно серьезны, поэтому строго следуйте предписаниям вашего врача!
Строение плаценты
В норме плацента имеет дольчатое строение. Вся она разделена на 15-20 долек, каждая из которых сформирована из ворсин и ткани, находящейся между ворсинами; дольки разделены между собой неполными перегородками.
При изменениях формирования плаценты при беременности возникают новые варианты дольчатого строения. Так, встречается плацента двухдольная, которая состоит из двух долей, связанных плацентарной тканью. Иногда формируется двойная или тройная плацента. Она представлена соответственно двумя или тремя равными частями, к одной из которых идет пуповина. У обычно сформированной плаценты может образоваться отдельно расположенная добавочная долька. Реже обнаруживается окончательная плацента, в которой есть покрытые оболочкой участки, напоминающие окна.
Причины возникновения изменений строения плаценты при беременности очень разнообразны. Чаще всего нарушение строения обусловлено генетически или является следствием воспаления слизистой оболочки матки; соответственно профилактикой также будет серьезное лечение воспалительных заболеваний половой сферы перед планируемой беременностью. Надо сказать, что отклонения строения в меньшей степени влияют на малыша во время беременности, зато способны доставить массу проблем и хлопот в родах и послеродовом периоде – такая плацента может с затруднением отделяться от стенки матки после рождения малыша, что потребует ручного обследования матки. Поэтому изменение строения плаценты не нуждается в лечении во время беременности, но требует повышенного внимания от врача во время рождения последа и особенно — в раннем послеродовом периоде. Если по результатам УЗИ вам известно о патологии строения плаценты, непременно предупредите об этом доктора, принимающего роды!
Созревание плаценты
За время своего существования плацента во время беременности последовательно проходит 4 стадии развития: формирования, роста, зрелости и старения. На каждую стадию природой отпущен свой срок. При нарушении нормального течения беременности возможно чересчур быстрое или замедленное созревание плаценты.
Преждевременное или ускоренное созревание бывает двух типов: равномерное и неравномерное. Равномерным ускорением созревания плаценты «грешат» мамочки с дефицитом веса, так что помните, «тонкие и звонкие», беременность -не время для диет! Последствием могут стать преждевременные роды.
Неравномерно созревание плаценты протекает при нарушении кровообращения в отдельных участках плаценты. Это осложнение встречается у беременных с ожирением, при длительном позднем токсикозе, чаще – при повторной беременности. При этом повышается риск выкидышей, мертворождений и преждевременных родов. Лечение сходно с таковым при ФПП, профилактика – предупреждение и коррекция позднего токсикоза. Задержка созревания плаценты наблюдается гораздо реже. Наиболее распространенные причины – сахарный диабет у матери, курение и алкоголизм. Последние две причины, вероятно, в комментариях не нуждаются!
Заболевания плаценты
Увы, плацента при беременности болеет, так же как и мы с нами! Она подвержена инфицированию, инфарктам, когда возникают участки, лишенные кровоснабжения; в сосудах плаценты могут возникать тромбы, плацента может подвергнуться даже опухолевому перерождению. К счастью, это бывает не часто. Все же коснемся и этой проблемы.
Плацентит или инфекционное поражение плаценты, вызывается различными микроорганизмами, которые силятся попасть в плаценту всеми мыслимыми путями. Они могут заноситься током крови, проникать по маточным трубам из придатков, «подниматься» из влагалища. И уж конечно, если микроб и так постоянно проживает в полости матки, ему не составит труда проникнуть в плаценту!
Воспаление может распространяться на всю плаценту или па отдельные ее составляющие. Безусловно, и здесь различают степени тяжести течения заболевания. Лечение будет специфическим, зависящим от вида возбудителя; конечно, из возможных препаратов ваш доктор выберет те, которые разрешены для беременных. Что же касается профилактики, то вы, вероятно, уже поняли: необходимо лечение хронической инфекции, в первую очередь – половых путей!
Плацентарный инфаркт, как и инфаркт миокарда, развивается в результате длительного спазма сосуда; участок плацентарной ткани, который кровоснабжался этим сосудом, испытывает ишемию – острый недостаток кислорода – и погибает. Инфаркт плацентарной ткани обычно является следствием тяжелого течения позднего токсикоза или гипертонической болезни у беременной, поэтому профилактика будет соответствующей. Оба названных осложнения способны вызывать плацентарную недостаточность и задержку развития малыша.
Внутриплацентарные тромбы возникают в сосудах плаценты как результат воспаления, повреждения стенки сосуда, нарушения вязкости крови при токсикозе или, элементарно, при движении малыша. О непосредственном влиянии тромбов на течение беременности и развитие ребенка ничего не известно.
Что касается опухолей плаценты при беременности, то не хотелось бы останавливаться на них подробно. Отметим, что они бывают доброкачественные и злокачественные, часто сопровождаются многоводием, пороками развития плода, мешают ему своими размерами и «крадут» у него питательные вещества.

Расположение плаценты
В идеале детское место располагается в верхних отделах матки. Однако существуют состояния и заболевания, препятствующие привычному местонахождению плаценты при беременности. К таким недугам относятся миомы матки (доброкачественные опухоли мышечной ткани), врожденные пороки развития матки, большое количество беременностей у мамы в прошлом, а главное – аборты и воспалительные процессы в матке.
Располагаясь на «нижнем этаже», плацента может краешком, частью или целиком закрывать выход из полости матки – внутренний зев. При последнем варианте расположения самостоятельные физиологические роды однозначно невозможны, при двух предыдущих – ставятся под сомнение; в большинстве случаев проводится операция кесарева сечения. Неправильное положение плаценты называется предлежанием и зачастую проявляется повторяющимися кровяными выделениями из половых путей. Последствиями кровотечений может стать значительная анемия (снижение гемоглобина в крови), кислородное голодание малыша, частичная и полная отслойка плаценты и гибель ребенка. Соответственно, лечение в этом случае будет серьезным, в условиях стационара. Даже при отсутствии кровотечений беременной с таким диагнозом необходим покой, в том числе и половой!
Противопоказаны занятия физкультурой, бассейн, длительные прогулки, разъезды, работа.
Расскажем сразу о преждевременной отслойке нормально расположенной плаценты. Как следует из названия, плацента в этом случае находится на положенном месте, но покидает его раньше, чем положено. В норме плацента отделяется только после рождения малыша – в третьем периоде родов. Если это случается раньше, необходима экстренная операция для спасения жизни мамы и ребенка! В тех случаях, когда отслойка происходит на незначительном участке, ее пытаются остановить и сохранить беременность; но даже при незначительном эпизоде кровотечения опасность возобновления отслойки остается до самых родов.
Причинами преждевременной отслойки плаценты могут служить травмы, удары в область живота, различные хронические заболевания беременной, приводящие к дефектам формирования и кровоснабжения плаценты (заболевания сердца, легких, почек и т.д.). К преждевременной отслойке плаценты могут приводить и различные осложнения беременности, чаще всего это гестоз – осложнение, при котором страдают все органы беременной и плод (оно проявляется повышением артериального давления, появлением белка в моче, отеков). В любом случае, преждевременная отслойка плаценты – очень грозное осложнение, и лечат ее только в условиях стационара!
Прикрепление плаценты
Плацента при беременности может находиться на своем месте, но неправильно прикрепляться к стенке матки. Обычно она связана со слизистой оболочкой матки и легко отделяется после рождения малыша. Но в результате воспалительных изменений в стенке матки или самой плаценте она может плотно прикрепляться к слизистой, прирастать к ней и даже врастать в мышечный слой. В последнем случае все очень серьезно: женщина может потерять способность рожать детей. При плотном прикреплении врач под наркозом вводит в полость матки руку и отделяет «прилипшую» плаценту.
Заканчивая разговор о плаценте, хочется подчеркнуть, что никакие несчастья не случаются с нами просто так. Патология плаценты, как говорили старые доктора, не возникает «среди полного здоровья». Дорогие будущие мамы! Относитесь серьезно к своему здоровью и перед наступлением беременности, и во время нее!
www.9months.ru
Низкая плацентация при беременности 2 триместр
Низкая плацентация при беременности
Плацента – уникальный орган, который формируется во время беременности, чтобы защищать растущую в материнском организме новую жизнь. Более того, плацента – это своеобразный канал, снабжающий плод «пищей», кислородом и избавляющий пространство вокруг малыша от продуктов его жизнедеятельности.
На исходе 12 недели вынашивания ребенка хорион преобразуется в плаценту – орган, пронизанный мириадами кровеносных сосудов. Окончательное созревание плаценты происходит на 16 неделе беременности, но на этом рост жизненно важной для плода оболочки не заканчивается: она активно увеличивается до 36 недели, не уставая обеспечивать малыша все большим количеством кислорода и полезных веществ. К сожалению, идеальные условия, необходимые для нормального развития плаценты, складываются не всегда, поэтому около 15% будущих мамочек сталкиваются с патологией, которую называют низкой плацентацией. Чаще всего диагноз подтверждается у женщин, которые принадлежат к возрастной категории 30 -35 лет.
Что значит низкая плацентация при беременности
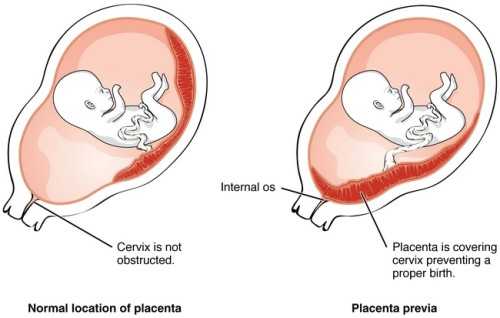
Что это за состояние и опасно ли оно для мамы и ее малыша? В строении матки выделяют шейку, тело и дно. Маточное дно находится в верхней части органа. Когда маточная труба выпускает зародыш в полость матки, он обычно крепится ближе к маточному дну, имплантируясь в толщу задней или передней стенки органа. Именно в этой части матки вокруг эмбриона и появится впоследствии плацента. Однако в некоторых случаях эмбрион по той или иной причине прикрепляется в районе зева, выхода из матки, который расположен в ее нижней части. О низкой плацентарности речь идет, когда расстояние от плаценты до маточного выхода не превышает 6 см. Этот диагноз не стоит путать с другим, который звучит как предлежание плаценты. В этом случае плацента сильно опущена книзу матки, поэтому практически перекрывает собою выход из нее. Низкая плацентарность и предлежание плаценты имеют похожие причины, но осложнения, которые они могут вызвать, в корне отличаются.
Причины низкого прикрепления плаценты
Достоверные причины патологии до сих пор не найдены. Большинство ученых склоняется к мнению, что низкая плацента может сформироваться на почве нарушенной целостности слизистой оболочки матки. Необратимые повреждения эндометрий может получить в результате абортов, выскабливания, острого или хронического инфекционного заболевания.
Кроме того, увеличить риск возникновения низкой плацентации при беременности могут такие факторы, как миома, анатомические особенности этого большого мышечного органа (например, недоразвитие матки), послеоперационные швы. Не случайно женщинам, у которых первая беременность закончилась операцией кесарева сечения, врачи рекомендуют заводить второго ребенка не раньше, чем через 2 – 3 года после родов.
А при многоплодной беременности в списке осложнений состояния будущей мамы числится не только анемия и поздний токсикоз, но и низко опущенная плацента.

Симптомы низкой плаценты при беременности
Если имеются все предпосылки к развитию патологии, но плацента расположена не критично близко к маточному зеву, то внешних симптомов низкая плацентация, как правило, не имеет. Обнаруживают эту особенность на плановой процедуре УЗИ на сроке 12 – 13 месяцев беременности.
Между тем, чем ближе находится плацента к выходу из матки, тем вероятнее проявление признаков низкой плацентации. Они такие же, как и при угрозе выкидыша. Это тянущие болезненные ощущения внизу живота, кровотечение из влагалища. Очень часто мажущие кровянистые следы на нижнем белье беременная обнаруживает после физических нагрузок.
Отметим, что скудное или сильное кровотечение – основополагающий признак низкого прикрепления плаценты, в то время как при ее отслойке женщина будет чувствовать тянущие боли в животе и в пояснице.

Как определяют низкую плацентацию при беременности
Первая процедура ультразвукового исследования матки предстоит будущей маме на 12 – 13 неделе беременности. С помощью УЗИ врач сможет исключить тяжелые патологии развития у маленького человечка. Как правило, низкую плацентацию на ранних сроках диагностируют в 80% случаев. Начиная с 30 недели беременности, может стартовать процесс постепенного подъема плаценты на более удобное с точки зрения физиологии место в матке.
Беременной, которой поставили диагноз «низкая плацентация», гинекологический осмотр противопоказан.
Чем грозит низкая плацента при беременности
Низкое расположение плаценты можно сравнить с подводным камнем: долгое время патология может не проявляться, но это не значит, что у нее нет возможных неприятных последствий для женщины и ребенка. Чтобы понять, какими осложнениями грозит низкая плацента при беременности, нужно обратить внимание на особенности физиологии будущей мамы.
С каждым месяцем беременности размеры плода увеличиваются, и его давление на нижнюю часть матки постепенно растет. Плацента, и так низко расположенная в силу стечения обстоятельств, не может справиться с весом малыша, поэтому она опускается еще ниже. В результате появляется риск выкидыша, так как вполне вероятно отслоение плаценты или появление вагинального кровотечения. Это, конечно, крайний случай, но даже если выкидыша не произойдет, ребенок в утробе матери все равно столкнется с определенными трудностями. При низкой плаценте плод получает гораздо меньше питательных веществ и кислорода, чем малыш, который на заре своего существования «выбрал» удачное место для имплантации. Дефицит полезных ресурсов плод, окруженный низкой плацентой, испытывает в связи с тем, что в нижней части матки кровоснабжение не такое активное, как в ее верхней стенке.

Подводя итог вышесказанному, перечислим осложнения, которые могут возникнуть при беременности с низкой плацентацией:
- Досрочное отслоение околоплодной оболочки, в результате которого начинается обильное кровотечение.
- Оперативные роды.
- Гипоксия плода (острый дефицит кислорода).
- Смерть плода в результате полной отслойки плаценты и прекращения кровоснабжения.
- Прерывание беременности.
Что делать при низкой плацентации
К сожалению, современная медицина еще не обладает такими возможностями, чтобы можно было как-то корректировать состояние плаценты, расположенной патологичным образом. Однако отчаиваться нельзя ни в коем случае: низкая плацентация при беременности на 20 неделе не является критичным положением, поэтому врачи не предпринимают каких-либо кардинальных действий. Все, что остается будущей маме – ждать, надеясь, что плацента самостоятельно примет удобное для малыша и последующих родов положение. В большинстве случаев именно так и происходит, ведь матка все время растет, меняется и ее положение. Это значит, что диагноз «низкая плацентация» при беременности в 20-21 неделю не такой уж безнадежный, как может сразу показаться. Врачебная практика свидетельствует о том, что плацента может подняться выше вплоть до 36 недели «интересного» положения.
В случае, когда плацента опущена к маточному зеву крайне низко, беременной рекомендуют постельный режим и назначают прием токолитиков, препаратов, понижающих тонус матки. Если врачи опасаются преждевременных родов, то выписывают будущей маме гормональные глюкокортикоиды, с помощью которых можно подготовить легкие ребенка к жизни вне материнской утробы.

Как вести себя беременной с низкой плацентой
Зная об особенностях течения своей беременности, женщина должна всячески оберегать себя. Противопоказаниями при таком диагнозе являются действия, способные усугубить положение низкой плаценты. Вот о каких запретах не стоит забывать будущей маме:
- нельзя делать резких движений;
- нельзя допускать излишних физических нагрузок;
- нельзя доводить себя до состояния нервного переутомления;
- в некоторых случаях нельзя заниматься сексом.
В минуты отдыха беременным с диагнозом «низкая плацентация» рекомендуют чаще принимать положение, в котором ноги слегка приподняты (под них кладут подушку): в результате в плаценте активизируется кровообращение, что может способствовать ее перемещению вверх, по направлению к маточному дну. А вот об излюбленной позе многих – сидеть нога на ногу — стоит забыть, так как это, наоборот, препятствует нормальному течению крови по сосудам. Кроме того, беременной с низкой плацентой положение лежа принимать нужно очень аккуратно, с такой же осторожностью и вставать после отдыха или сна. Даже сильный кашель может стать причиной появления крови! Кровянистые выделения из влагалища –серьезный повод срочно отправиться в женскую консультацию за советом.

Секс при низкой плацентации
Занятия любовью во время беременности при патологично прикрепленной плаценте возможны в том случае, когда не существует других противопоказаний (кровотечение, отслоение плодной оболочки). В целом низкая плацента не становится преградой для полноценной половой жизни пары, ожидающей малыша.
Во время секса супруги должны соблюдать закономерные для состояния женщины меры предосторожности. Речь идет, прежде всего, о характере полового акта – недопустимы резкие и сильные толчки, фрикции должны быть мягкими и неглубокими. Чтобы ослабить давление на матку, предпочтение нужно отдать позиции, в которой беременная лежит на боку.
Важнейшее значение в интимной жизни остается за гигиеной – занятия любовью возможны только после посещения ванной комнаты каждым из партнеров.

Низкая плацента и роды
Последствия низкой плаценты для плода мы уже обсудили, но у будущих мамочек всегда много вопросов, касающихся этого явления. Например, как проходят роды при низкой плацентации?
Сразу отметим, что акушеры не считают низкое прикрепление плаценты грубой патологией, тем не менее, состояние это требует тщательного врачебного контроля до наступления родовой деятельности.
Течение родов зависит от того, где именно прикрепилась плацента, а также от общего характера протекания беременности и от вероятности возникновения внутриматочного кровотечения. Надо отметить, что практически 50% случаев этой патологии заканчиваются естественным родоразрешением. Когда плацентарная оболочка расположена вплотную к маточному зеву, околоплодный пузырь акушер прокалывает заранее: тогда головка малыша прижимает плаценту к матке, что позволяет избежать отслоения плаценты. Процедуре планового кесарева сечения отдают предпочтение в том случае, когда плацента приближена к выходу из матки менее чем на 2 см. В результате хирургической операции ребенок появляется и в том случае, когда у беременной диагностировано предлежание плаценты или же плод в матке расположился неправильно (малыш сидит попой к выходу из матки).

Нельзя отрицать, что низкая плацентация осложняет естественное течение беременности и процесс родовой деятельности. К счастью, для мамы и ее малыша все заканчивается хорошо, если беременная вовремя заручиться поддержкой врача и будет внимательно прислушиваться ко всем его рекомендациям.
Низкая плацента при беременности. Видео
Низкая плацентация при беременности: причины, последствия и рекомендации.
Низкая плацентация во время беременности – это один из таких случаев. Вот только, услышав такой диагноз от доктора, не следует впадать в панику, поскольку это не патология, а пограничное состояние. Нередко к концу беременности уже нет никакой угрозы. Как показывает медицинская статистика, в 99% случаев роды с таким состоянием проходят благополучно.
Плацента и ее роль во время беременности
Что собой представляет плацента? Это детское место, масса которого достигает 1,5 кг, а диаметр – 15 см. Связь мамы и малыша обеспечивается разветвленной сетью многочисленных кровеносных сосудов, которые расположены в плаценте. Роль плаценты во время беременности просто огромна, ведь она выполняет очень важные функции. Именно она выделяет ряд гормонов, в том числе прогестерон. отвечающий за сохранение беременности. Через нее же плоду поступают минералы, питательные вещества, витамины, а также кислород – все то, что так необходимо для нормального развития малыша. Кроме того, выводить углекислый гад также будет плацента. Состояние и полноценное развитие ребенка напрямую зависит от функционирования плодовоплацентарной–фитоплацентарной системы.
Низкая плацентация при беременности: что это такое
После благополучного зачатия оплодотворенное яйцо–зародыш ищет для себя благоприятное и подходящее место для закрепления в теле матки. Зачастую этим место становится дно матки или же задняя стенка. Однако по целому ряду причин зародыш может искать себе «иное пристанище» для того, чтобы нормально закрепиться. Именно так и случается низкое формирование места для плода – плаценты. Поводом для постановки диагноза низкая плацентация при беременности становится расположение плаценты ниже 5,5 см внутреннего зева. Однако это не такое уж и редкое состояние. Так, в 15% случаев плацента крепится к нижней стороне матки. Увеличиваясь в размерах, она может перекрыть родовые пути. Но ситуация во время беременности может измениться в лучшую сторону. Когда растет плод и увеличивается в размерах матка, место крепления также поднимается выше, а значит, уже нет такой угрозы для плода. Стоит отметить, что такой диагноз – это серьезная ситуация, когда женщина вынуждена находиться под пристальным наблюдением своего доктора, поскольку есть риск гипоксии плода и отслойки плаценты. Чаще всего такой диагноз от врача могут услышать пациентки, у которых данная беременность не первая. Обнаружить такое состояние можно при обследовании – ультразвуковом исследовании. Делают УЗИ на 12—16 неделях, 22—25 неделях, 30—35 неделях беременности.
Назвать точные причины низкого расположения плаценты не берутся даже медики. Однако низкая плацентация не редкость для женщин, которые уже рожали. Зачастую этому состоянию способствуют воспалительные процессы, которые провоцируют изменения внутренних стенок матки. Существует ряд предрасполагающих факторов, которые могут привести к такому состоянию: осложненные первые роды, аборты, миома матки, хронический эндометрит, курение, многоплодная беременность, паритет (большое количество родов), кесарево сечение, а также возраст женщины (если она старше 35 лет).
не делать быстрых, резких движений, не бегать, не прыгать, а также избегать физических нагрузок; отказаться от половой жизни; придавать в положении лежа и сидя ногам возвышенное положение; свести к минимуму передвижение в общественном транспорте; при появлении кровотечения или кровомазания немедленно обратиться к доктору, а в том случае, когда кровотечение сильное, вызывать скорую помощь; не следует отказываться от стационарного лечения в отделении патологии беременности, если этот вариант предлагает лечащий врач. Особого лечения в таком состоянии роженице не требуется, однако пристально следить за своим состоянием будущая мама обязана.
Как проходят роды при таком диагнозе?
Если расстояние между шейкой матки и плацентой больше 6 см, роды проходят в нормальном режиме. Если расстояние немного меньше, то и в этом случае роды также, скорее всего, пройдут нормально. Если доктор решит, что низкое расположение плаценты нежелательно, то он проколет плодный пузырь. После этого головка малыша зафиксирует плаценту. Но в этом случае процесс родов должен проходить под наблюдение опытных специалистов. Если же плод расположен в неправильном положении (ножками вперед), то врачи сделают кесарево сечение во избежание осложнений. Если у женщины наблюдается низкая плацентация, может возникнуть ситуация полного перекрытия выхода из матки. В этом случае будет сделано на 38 неделе беременности кесарево сечение.
C ледует учитывать, что в большинстве случаев к 33—34 недели беременности плацента смещается – она поднимается вверх (за растущей маткой), а значит, пропадает всякая угроза для мамы или малыша.
Слышу всем сердцем
На языке прикосновений
Детская аллергия: что нужно знать?
Детское питание в паучах. Что вы о них знаете?
Конкурс «На языке счастья»
Тест-драйв детского органического питания. Читать отзывы!
Получите на пробу полезные снеки для малышей от 1 года
Этого о насекомых вы точно не знали!
Мама выходит на тропу исследований
Энциклопедия о насекомых: все самое интересное
Вкусный и полезный перекус для детей
Вот они, заветные полоски! А что делать дальше?
Похожие посты на тему «Низкая плацентация при беременности: причины, последствия и рекомендации.»
Низкая плацентация у беременных, предлежание плаценты, лечение.
Низкий гемоглобин у беременных — это здорово! А я и не знала.
Детская аллергия: что нужно знать маме?
А что ты делал в 2 года?
Дети в клетках. как в Лондоне 30х выгуливали малышей
Низкое расположение плаценты при беременности

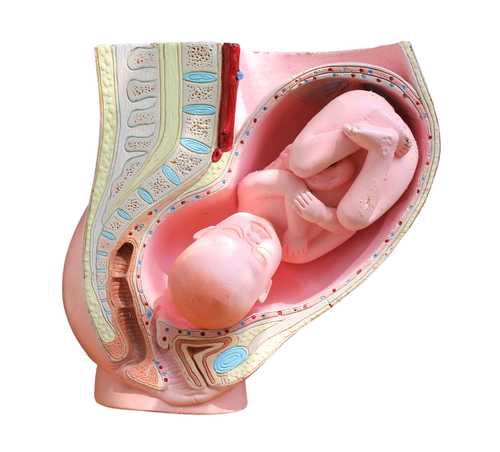
Плацента – орган, который будет питать ребенка, снабжать его кислородом, и служить своеобразным фильтром. Он призван защищать малыша от токсинов, вирусов и бактерий, которые могут проникнуть через кровь. От положения этого органа и его состояния прямо зависит нормальное и полноценное развитие малыша.
Низкая плацентация при беременности – это расположение детского места близко к внутреннему зеву шейки матки. Встречается такая патология у четверти беременных. И чем старше женщина, тем выше риск низкого положения плаценты. Женщины в возрасте от 35 лет находятся в группе риска в первую очередь – именно они часто сталкиваются с такой патологией.
Довольно часто пациентки путают плаценту, закрепившуюся слишком низко и опущение (пролапс) матки. Пролапс в данном случае – это патологическое состояние, связанное с изменением (смещением книзу) положения дна матки и ее шейки. К прикреплению детского места оно отношения не имеет.
Место формирования

Формируется детское место в месте внедрения эмбриона в стенку матки. Считается, что наиболее благоприятным является закрепление плодного яйца на задней стенке матки ближе к ее дну. Нормой также считается имплантация эмбриона и на передней стенке.
Именно задняя стенка матки, в сегменте, примыкающем к ее дну, самое благоприятное место для питания плаценты, а значит, и плода. Так считается по двум причинам:
- Благодаря наиболее интенсивному кровообращению в этом месте.
- Чем ближе ко дну матки крепится детское место, тем меньше будет растягиваться миометрий. Следовательно, тем медленнее будут растягиваться плацентарные ткани.
- Это также означает, что такое ее положение сводит на нет угрозу отслойки.
Чтобы исключить недоразумения, следует сказать, что дном матки называется верхняя ее часть, расположенная с противоположной стороны от внутреннего зева.
Какие этапы формирования плаценты:
- Активный процесс приходится на 5–6 неделю гестации.
- К 7–10 неделе плод переходит на плацентарное кровоснабжению.
- К 14–16 неделе этот процесс завершается.
В эти периоды важно подтвердить благополучие этого органа, его кровоснабжения и места закрепления:
- Низкое расположение плаценты при беременности диагностируется в результате УЗ-скрининга. Это может случиться при первом обязательном скрининге на 11, 12 или 13 неделе.
- При беременности 20 неделя (точнее, 20–24 неделя) – это время второго скрининга, когда может быть диагностирована данная патология.
- При третьем скрининге (30–34 неделя), если ситуация не меняется в лучшую сторону, женщине предложат госпитализацию и родоразрешение путем кесарева сечения на сроке в 37–38 недель.
В случае отслойки плаценты оперативное родоразрешение может быть рекомендовано в более ранние сроки.
Плацентация
Само слово «плацентация» звучит странно. Но на самом деле все просто – оно обозначает лишь место закрепления плаценты. Что значит при беременности низкая плацентация? Под этим подразумевают, что детское место сформировалась слишком близко к выходу, то есть к зеву матки. Близко – это менее чем в 6 сантиметрах.
Во II триместре беременности значительно больший процент беременных сталкиваются после УЗИ с этим диагнозом, чем в III триместре. Это объясняется таким понятием, как плацентарная миграция.
Конечно, мигрирует плацента условно. Фактически стенки беременной матки растягиваются по мере роста и развития плода, и плацента «отодвигается» от зева. При этом место своего образования она не меняет.
Если во II триместре по задней стенке матки низко расположена плацента, это считается относительно удачным расположением. И в большинстве случаев к родам ситуация выправляется.
Причины патологии
Причины для развития этой патологии могут быть разными. Достоверно известно, что эмбрион не может закрепиться в поврежденный эндометрий:
- Истонченный после выскабливаний.
- Пораженный спаечным процессом.
- Пораженный узлами миомы.
- При наличии рубцов после операции.
- При наличии каких-то врожденных дефектов.
Поэтому иногда эмбрион закрепляется в не самых подходящих для этого местах. То есть, плацента при беременности формируется не у дна матки, а близко к ее зеву либо вовсе перекрывая (частично или полностью) «выход» из матки. Последнее состояние называется предлежанием и относится к более тяжелому виду патологии, чем просто низкое расположение плаценты.
В группу риска по низкому закреплению плаценты попадают женщины:
- После 35 лет.
- Много рожавшие.
- Ранее перенесшие операцию на матке.
- С большим количеством абортов или самоабортов в анамнезе.
- С многоплодной беременностью.
- Часто болеющие инфекционными заболеваниями, передающимися половым путем, либо имеющие такие болезни в хронической форме и пренебрегающие лечением.
- Имеющие врожденные патологии развития матки, приведшие к изменению ее строения или нарушению структуры миометрия или эндометрия.
- Страдающие эндометриозом.
Все перечисленные факторы приводят к тому, что изменения в эндометриальном слое накапливаются, он становится либо слишком тонким, либо утолщается. Зародыш «выбирает» наименее измененный участок слизистого слоя, даже если он находится в непосредственной близости от зева.

Низкое прикрепление плаценты редко каким-то образом себя проявляет. Обычно его выявляют при ультразвуковом обследовании во время обязательного скрининга на 12–13 неделе, либо позднее. Если такая беда, как низкая плацентация при беременности сочетается с отслойкой плаценты, то:
- Женщина может ощущать дискомфорт в нижней части живота, тянущие боли в пояснице.
- В ее выделениях появляется примесь крови.
- Кроме описанных симптомов, считается, что для беременных с низким прикреплением плаценты характерна гипотония и развитие позднего гестоза.
Причиной отслойки и кровотечения в данном случае служит слишком быстрая «миграция». Матка в период беременности активно растет, каждое волокно ее миометрия растягивается. Беременный орган более всего подвержен растяжению в области зева. Неэластичная плацента не успевает адаптироваться к таким условиям, происходят разрывы (отрыв плаценты от эндометрия). Места разрывов кровоточат. Этим и объясняется присутствие крови во влагалищной слизи.
Срок, на котором у женщины начинается кровотечение, зависит от положения плаценты. Наиболее часто примесь крови женщины обнаруживают на сроке с 28 по 32 неделю. Объясняется тем, что в этот период миометрий наиболее активно готовится к родовой деятельности.
В одном случае из пяти кровотечения начинаются на более раннем сроке (в промежутке с 16 недели по 28). Могут быть и более ранние кровотечения на 10–13 неделе – все зависит от многих других факторов.
Последствия

Низкое расположение детского места само по себе не является угрожающим фактором для развития ребенка. Хотя считается, что на поздних сроках (на 32–36 неделе) такое положение плаценты может грозить плоду гипоксией. Это обосновано тем, что кровоснабжение в нижней части матки хуже, чем в области ее дна, а с течением беременности давление на ее нижнюю часть, в том числе на плаценту, усиливается.
Из-за такого местонахождения детского места снижается поступление кислорода к плоду. Поэтому женщины с подобным диагнозом находятся под неусыпным надзором акушера, ведущего беременность. Ультразвуковое исследование в этом случае может назначаться более часто, чем в норме (между скрининговыми сроками). Например, на 18-19 неделе.
Низкая плацентация при беременности в большинстве случаев не является основанием для проведения кесарева сечения. Угрозу таят в себе осложнения, которые влечет за собой такое положение этого важного органа.
Угрозы для матери
Как уже выяснилось, основной угрозой является отслойка плаценты (отделение ее части от стенки матки). Чем это чревато для девушки:
- При небольших отрывах процесс протекает безболезненно, и будущую маму могут насторожить лишь кровянистые выделения. Однако следует заметить, что отслойка плаценты не всегда сопровождается кровотечением – кровь может скапливаться в полости матки.
- Иногда отслаивается большой фрагмент плаценты, что сопровождается дискомфортом и обильным кровотечением. Такое состояние требует немедленной госпитализации.
При минимальных отрывах плаценты женщина должна постоянно находится под наблюдением специалиста, потому что процесс склонен к повторению. Количество отрывов увеличивается, что влечет за собой угрозу для развития малыша.
Для матери подобное состояние чревато тем, что кровь при отслойке не удаляется из полости матки, а скапливается в ней, пропитывая все ее слои, проникает сквозь стенки матки в брюшину. Формируется матка Кувелера. Это состояние именуется маточно-плацентарной апоплексией. Оно угрожает жизни самой беременной, и требует немедленного кесарева сечения ради спасения жизни женщины. К сожалению, в этом случае матка подлежит удалению.
Угрозы для плода
Низкая плацентация и отслойка плаценты также несет угрозу еще не родившемуся ребенку. И в первую очередь потому, что отделившийся участок плаценты уже не сможет принимать участие в процессе питания и защиты плода. Последствия же зависят от срока:
- Если эмбрион мал, то последствия будут минимальны.
- Если достаточно велик срок, то развитие плода может замедлиться, гипоксия будет ощутимой и приведет к серьезным последствиям.
- Тотальная отслойка влечет за собой гибель плода.
При выявлении низкого закрепления детского места впадать в панику не следует. Но если специалист порекомендует госпитализацию, отказывается не стоит.
Диагностика

Про диагностику данного состояния сказать можно довольно мало. Специальных методов и способов определения положения плаценты нет. Чаще всего такой диагноз выставляется на сроке 20 недель при плановом ультразвуковом скрининговом обследовании. После чего женщина по этому пункту берется под наблюдение.
Низкое расположение плаценты в более ранние сроки (на 12–13 неделе) определяется довольно часто. Но если первый скрининг выявил, что оно не критично, на таком раннем сроке лечение обычно не требуется. Большинство женщин уже при следующем скрининге узнают, что положение их плаценты изменилось в лучшую сторону.
Дифференцируют при диагностических процедурах низкую плацентацию со следующими патологиями:
- Угрозой срыва беременности и преждевременных родов. В данном случае, если низкое положение плаценты привело к отслойке, могут наблюдаться симптомы, характерные для прерывания беременности (кровотечение, боль).
- Предлежанием (полным/частичным) плаценты. Оно может определяться методом внутренней пальпации. При этом специалист четко пальпирует ткани плаценты, полностью или частично перекрывающие зев матки. В случае же плаценты, близкорасположенной к зеву, прощупываться могут лишь незначительные фрагменты плацентарных тканей.
Постоянный мониторинг состояния плаценты и плода, курс медицинских препаратов и постельный режим позволят избежать непоправимых последствий.
Лечение и профилактика
Медикаментозное лечение обычно применяется, если низкое положение плаценты влечет за собой ее отслойку. Как поднять плаценту при беременности? Изменить место внедрения эмбриона невозможно. Но если следовать указанным рекомендациям, начиная с 12 недель беременности (или с момента диагностирования патологии), то можно родить здорового ребенка.
Если диагноз поставлен на сроке в 13 недель, акушер порекомендует:
- Носить бандаж.
- Отказаться от аэробики (даже легкой) и любых спортивных занятий, заменив ее неспешными прогулками.
- Избегать подъема по лестнице.
- Не поднимать тяжести.
- Полноценно питаться, пить витаминные напитки.
- Отказаться от сексуальных контактов.
- Минимизировать поездки в транспорте (резкие движения могут стать причиной отслойки).
- Чихать и кашлять осторожно и в положении лежа или сидя.
- Избегать резких движений (не только прыжков, но и подъема рук вверх).
- Не сидеть в кресле закинув ногу на ногу.
- Избегать стрессов.
При низко расположенной плаценте на сроке 12–13 недель, если следовать указанным рекомендациям, к 30 неделе обычно ситуация приходит к норме. Но если этого не случилось, паниковать не нужно. Иногда УЗИ-диагност перед самыми родами информирует женщину, что положение плаценты допускает естественные роды.
Обнаружение низкой плацентации при беременности на 21 неделе – это так же не повод для паники. Все указанные рекомендации помогут сохранить нормальное состояние женщины. Если же начинается кровотечение, то в этом случае нужно обязательно лечь в стационар и пройти курс медикаментозной терапии.
Для лечения используют разные группы препаратов:
- Легкие седативные (Валериана).
- Гемостатики (Транексам) для предотвращения кровотечения при отслойке.
- Антибиотики (цефалоспорины III поколения, например, Цедекс, Цефтебутен), для предотвращения развития инфекции при образовании плацентарных гематом.
- Метаболитики (Актовегин) для профилактики недостаточности в системе матка-плацента.
Могут быть назначены и другие средства по усмотрению врача.
Похожие статьи
Невынашивание беременности на ранних сроках
Источники: http://new.beremennuyu.ru/nizkaya-placentaciya-pri-beremennosti, http://www.baby.ru/blogs/post/482081664-468515880/, http://flovit.ru/beremennost/oslozhneniya/nizkaya-placentaciya-pri-beremennosti.html
bydy-mamoy.ru
Низкая плацентация при беременности: опасна ли, ее причины и лечение
На имплантацию — внедрение плодного яйца в стенку матки — влияет множество факторов. Этот процесс начинается на четвертые-пятые сутки после оплодотворения и заканчивается после 30-32 недель. Но то, что произошло нормальное или патологическое формирование «детского места», понятно уже к 16-18 неделе. Поэтому диагноз «Низкая плацентация» чаще всего устанавливается в это время.
Куда внедряется плодное яйцо
В норме имплантация плодного яйца должна происходит в зоне выше 3-5 см от внутреннего зева. В идеале — по задней стенке с переходом на дно матки. Именно эти места наименее подвержены возбудимости во время вынашивания, здесь особая сосудистая сеть, которая необходима для нормального питания плода и функционирования «детского места».
Плодное яйцо «ищет» наиболее комфортную для своего дальнейшего развития область, используя некоторые ориентиры.
- Развитую сеть кровеносных сосудов. В норме в области нижнего сегмента матки (переход между телом и шейкой) сосуды не так близко подходят к эндометрию, как в других отделах. Но рубцы после операций (в том числе кесарева сечения), фибромиомы, эндометриоз, эрозия шейки матки имеют патологическую кровеносную сеть. Это своеобразная «ловушка» для плодного пузырька.
- Подготовленный эндометрий. Недостаточная степень зрелости внутреннего слоя матки по передней и задней стенкам подталкивает плодное яйцо на имплантацию в области нижнего сегмента. Часто такое случается при атрофических процессах в эндометрии на фоне воспаления, при генитальном инфантилизме.
Кроме того, сам плодный пузырек (до момента внедрения он находится в стадии бластоцисты) может иметь отклонения в развитии, которые приводят к имплантации именно вблизи шейки матки.
Низкая плацентация при беременности означает расположение плаценты ниже 3 см от внутреннего зева на 18-21 неделе, но для каждого срока есть свои нормы. Если «детское место» доходит до внутреннего зева, это принято считать частичным предлежанием, если перекрывает его — полным. Чем ближе расположена плацента к шейке матке, тем выше вероятность патологического течения беременности и родов.
Где должна быть в норме плацентация при беременности
На протяжении всего периода вынашивания матка растет, вслед за ней увеличивается в размерах плацента и несколько меняет свое месторасположение. Поэтому для каждого срока есть свои нормы в расположении «детского места» по отношению к внутреннему зеву шейки матки. Они описаны в таблице.
Таблица — Где в норме должна быть плацента в разных сроках гестации
| Срок гестации | Расстояние от внутреннего зева |
|---|---|
| До 12-16 недель | 2 см |
| От 17 до 24 недель | 3 см |
| От 25 до 30 недель | 4 см |
| От 30 до 42 недель | 7 см |
Самое удачное расположение плаценты — по задней стенке и у дна. Именно здесь она «застрахована» от лишней травматизации, имеет богатое кровоснабжение.
Если плацента располагается по передней стенке, такой вариант тоже допустим, но вероятность осложнений на протяжении беременности и в родах (особенно при выполнении кесарева сечения) несколько выше. Обычно расстояние плаценты от внутреннего зева оценивается при выполнении скринингового УЗИ в 18-21 неделю. При патологии возможно определение ее месторасположения раньше или в динамике.
Что провоцирует состояние
Основные причины низкой плацентации во время беременности кроются в изменении строения тела и шейки матки. Чаще всего происходит это в следующих случаях.
- Миома матки. Любые новообразования, особенно в области нижнего сегмента и шейки матки, провоцируют неправильное прикрепление хориона из-за аномального кровоснабжения этих участков и деформации полости матки при их подслизистом расположении.
- Рубец на матке. Чаще всего он остается после выполнения кесарева сечения или удаления миоматозных узлов. По мере заживления тканей в них формируется богатая кровеносная сосудистая сеть, что и «привлекает» плодное яйцо.
- Патология шейки. Хронические воспалительные процессы на шейке матки влекут перестройку тканей, в том числе, в нижних отделах тела. У каждой третьей женщины с низкой плацентацией во время беременности отсутствовало необходимое лечение эрозии, эктопии, рубцовых деформаций в период планирования.
- Хроническое воспаление. Инфекционные процессы внутри полости матки (эндометриты), в области придатков приводят к патологическим перестройкам эндометрия, в результате чего она становится «непривлекательным» для плодного пузырька.
- Внутриматочные вмешательства. Аборты или выкидыши в прошлом, внутриматочная спираль на протяжении некоторого времени, диагностические процедуры (например, выскабливание, гистероскопия) также повышают риск низкой плацентации.
- Нейроэндокринные нарушения. Гипоплазия (недоразвитие), нарушения в секреции гормонов яичниками, а также изменения работы гипофиза и гипоталамуса (структур головного мозга) приводят к тому, что эндометрий не успевает созреть к моменту имплантации оплодотворенной яйцеклетки, что приводит к ее фиксации в нижних отделах.
- Нарушение кровообращения в малом тазу. Все заболевания, связанные с застоем крови в сосудах малого таза, также провоцируют низкую плацентацию. К ним относится патология сердечной-сосудистой системы (например, сердечная недостаточность, артериальная гипертензия), заболевания печени, почек.
Чем угрожает
Низкое предлежание плаценты при беременности не притягивало бы такое внимание, если бы не угрожало благоприятному течению вынашивания. Однако каждый случай вынашивания индивидуален и процент осложнений разный.
- Риск кровотечения. Аномально расположенная плацента чаще подвергается механическому давлению со стороны мочевого пузыря, прямой кишки, при половых контактах и даже вагинальных осмотрах. Даже бережное отношение к себе и ограничение нагрузок не всегда предостережет от кровотечения.
- Тонус миометрия. Локализация плаценты в области нижнего сегмента матки способствует ее повышенному тонусу. Это влечет угрозы прерывания беременности, особенно на поздних сроках, и преждевременные роды.
- Отслойка плаценты. Локальный повышенный тонус миометрия ведет к формированию гематомы между плацентой и стенкой матки. Отслойка — грозное осложнение беременности, может представлять угрозу для жизни женщины и плода.
- Задержка роста ребенка. Плацента, расположенная в атипичном месте, не может обеспечивать все функциональные потребности плода. Это ведет к задержке роста, которая заметна уже во втором триместре. В большинстве случаев дети рождаются с небольшим весом, на границе нижней нормы.
- Нарушение функции плаценты. Из-за того, что миометрий в нижнем сегменте не предназначен для прикрепления «детского места», он в полной мере не может обеспечить его нормальный рост и развитие. Это приводит к хронической плацентарной недостаточности.
- Недостаточность шейки. Каждый третий случай низкой плацентации сопровождается нарушением замыкательной функции шейки матки с возникновением истмико-цервикальной недостаточности (ИЦН). Это ведет к родам раньше срока или поздним выкидышам.
- Врастание плаценты. Особенное строение матки в области нижнего сегмента может приводить к более глубокому врастанию ворсин «детского места». В результате плацента и миометрий настолько тесно переплетаются, что разделить их не удается. В этом случае необходимо удаление матки после родов, иначе женщина погибнет от кровотечения.
Женщины с подтвержденным аномальным расположением «детского места» на протяжении всего периода вынашивания должны находиться под постоянным наблюдением медиков, особенно в критические сроки — 10-12, 16-18, 26-28 и 32-35 недель.
Как выявить
Единственным безопасным и информативным способом диагностики состояния является УЗИ. Оно позволяет не просто обнаружить низкую плацентацию, но провести четкое измерение расстояния плаценты от шейки матки, и что очень важно, оценить динамику процесса. Использование других методов (КТ, МРТ) необоснованно, с точки зрения безопасности для плода.
Также расположение плаценты устанавливается во время кесарева сечения, например, если оно проводится в плановом порядке или в экстренном (в частности, при отслойке).
Может ли женщина заподозрить патологию сама
Учитывая опасность патологии, многие женщины интересуются, как беспокоит низкая плацентация при беременности и можно ли заподозрить состояние. Но до момента осложнений проблема никак себя не манифестирует. Нет болей и особенных выделений, шевеления плода как у всех остальных женщин, общее самочувствие женщины также не страдает.
При появлении осложнений клиническая картина соответствует им. Например, кровянистые выделения при отслойке, боли или схватки при угрозе и преждевременных родах. Поэтому важно регулярно проводить УЗИ у высококвалифицированного специалиста и на хорошем аппарате.
Когда срочно к врачу
Осложнения при низкой плацентации развиваются в большинстве случаев внезапно. Например, кровотечение появляется после покоя (ночного сна) и чаще не связано с физической нагрузкой. При этом внезапные кровянистые выделения не сопровождаются болью.
В следующих случаях необходимо срочно обратиться к врачу:
- при появлении даже незначительных бурых мажущих выделений;
- если резко усилились или прекратились шевеления плода;
- если появились острые боли в животе.
Женщинам с аномальным расположением плаценты следует бережно относиться к себе на протяжении всего периода вынашивания даже при нормальном самочувствии.
Как «поднять» «детское место»
Закономерно возникает вопрос, как поднять плаценту при низкой плацентации при беременности и можно ли это вообще сделать. Однозначных исследований по этому поводу нет, как и не доказана эффективность существующих методов. При расположении плаценты по задней стенке и близко к шейке ее «миграция» проходит намного медленнее, нежели при расположении по передней стенке.
Связано это с худшим кровоснабжением спереди, поэтому «детское место» мигрирует в поисках новых сосудов. Ворсины хориона (плаценты на раннем сроке) не так глубоко проникают в эндометрий по передней стенке, поэтому им легче впоследствии переместиться.
В перечень клинических рекомендаций для стимуляции «миграции плаценты» входят следующие мероприятия.
- Магнезиальная терапия. Считается, что препараты магния, а в особенности «Магния сульфат», способствуют расслаблению миометрия, чем благоприятствуют миграции плаценты. Также это является профилактикой преждевременных родов и задержки роста плода. Терапию препаратами магния можно проводить начиная со 2 триместра беременности.
- Лечение ИЦН. Считается, что если скорректировать цервикальную недостаточность, например, наложением акушерского шва или хотя бы пессарием, тем самым можно создать более благоприятные условия для перемещения плаценты. Однако не всегда это возможно сделать, так как из-за низкого расположения «детского места» такие манипуляции грозят кровотечением.
Примечательно, что в половине случаев данной патологии к 3 триместру плацента самостоятельно поднимается выше, часто достигая нормальных значений. Отзывы не только женщин, но и практикующих врачей это доказывают.
Дополнительное лечение
Даже тем женщинам, которые не предъявляют какие-либо жалобы и беременность протекает у них без осложнений, рекомендуется проходить профилактическое лечение по поводу низкой плацентации. Основные направления терапии следующие.
- Спазмолитики. Предпочтение им отдается на ранних сроках беременности, когда препараты магния нежелательны. Назначается «Но-шпа», «Дротаверин», свечи с папаверином.
- Токолитики. Используется не только магнезиальная терапия, но и бета-адреномиметики. Например, «Гинипрал».
- Препараты для коррекции нарушений работы плаценты. С учетом того, что в последствия низкой плацентации при беременности входят нарушение работы «детского места» и задержка роста плода, показаны сосудистые препараты, а также средства по улучшению метаболических процессов — «Актовегин», «Пентоксифиллин», «Дипиридамол», витамины А, Е, С, глюкоза.
- Антиагреганты. Их использование улучшает текучесть крови, уменьшает способность тромбоцитов к «склеиванию» и формированию тромбов. Это предотвращает отслойку, улучшает кровоток в плаценте. Таким свойством обладает «Трентал» (он же «Пентоксифиллин»).
Помимо основного лечения и наблюдения, женщины с низкой плацентацией нуждаются в комплексе профилактических мероприятий для улучшения работы «детского места» с атипичным расположением и предупреждения задержки роста плода.

Какие есть ограничения при вынашивании
Будущим мамам с низкой плацентацией желательно придерживаться на ранних и поздних сроках вынашивания рекомендаций, представленных в таблице.
Таблица — Что и как ограничить при патологии расположения плаценты
| Противопоказания | Краевое и центральное предлежание | Низкая плацентация |
|---|---|---|
| Интимные отношения | — Следует исключить половые контакты | — Ограничить количество и интенсивность половых актов; — если были эпизоды кровотечений — исключить половые контакты |
| Физические нагрузки | — Не перетруждаться; — стараться регулярно отдыхать; — не носить тяжести | — Не перетруждаться; — стараться регулярно отдыхать; — не носить тяжести |
| Вагинальные осмотры | — При центральном предлежании осмотр только в зеркалах; — при краевом бимануальное исследование желательно также исключить | — Обычные бимануальные осмотры и в зеркалах |
| Установка пессарий и наложение акушерского шва | — Противопоказано | — Возможно, но необходим индивидуальный подход |
Прогноз
В одних случаях женщина может на протяжении всей беременности не иметь никаких осложнений, связанных с патологией расположения плаценты. В других же кровотечения и угроза прерывания преследуют постоянно. Однозначно сказать, какой прогноз ожидает даже с учетом всех сопутствующих состояний, сложно. Чаще всего осложнения развиваются в 1 и 3 триместрах.
Роды при низкой плацентации и даже при краевом расположении плаценты могут проходить через естественные родовые пути. При полном предлежании — только путем операции кесарева сечения.
Патологическое расположение плаценты может принести немало беспокойств женщине, поставив под угрозу ее здоровье и жизнь малыша. Важно знать, чем опасно низкое предлежание плаценты, и вовремя проводить профилактические мероприятия, которые помогут сохранить беременность и избежать негативных последствий, создадут условия для максимально комфортного роста и развития плода.
Отзывы: «Надо себя беречь! Уменьшить нагрузки до минимума, избегать тепловых процедур»
Мне тоже поставили патологию — низкое прикрепление плаценты. Врач сказал, это очень распространено. Если этот диагноз ставят в первых 2-х триместрах, то сильно волноваться не стоит. Чаще всего к 3-му плацента поднимется, и не будет перекрывать зев. Надо себя беречь! Уменьшить нагрузки до минимума, избегать тепловых процедур… Еще я прочла (но врач мне не сказал про это ), что одним из противопоказаний для секса является диагноз — низкое прикрепление плаценты.
Poppy, https://rebenok.by/community/index.php?topic=102093.15
А у меня все наоборот… никто ничего не объяснил, ничем не напугали, ничего не запретили… а плацента не поднялась, в 34 недели отслоилась, слава богу, лежала на сохранении (не из-за плаценты, просто шейка палец пропускала), сделали экстренное кесарево. была б дома, не спасли бы никого(так хлестало(лучше перебдите, правда!
задерите ноги на диван и недель до 38 так живите)klyukva, https://mamochki.by/forum/4/63281/
Вот и у меня так было! всю бер говорили, что низкая плацентация, но ничего, мол страшного. а на третьем узи сказали если что, мол кого спасать будем? я врачу сказала, а она, ничего, за недельку до пдр ляжете в больничку. а через день у меня так кровь хлестанула, дома, не в больнице. выносили на носилках и везли с мигалками. ре недоношенный, короче весело. так что я бы сейчас трех врачей спросила, надо ли сразу сохраняться
oleka, https://mamochki.by/forum/4/63281/
У меня была низкая плацента (вроде бы на передней стенке). на первом УЗИ сказали, что закрывала внутренний зев, на втором — поднялась до края внутреннего зева. на 3ем сказали, что не поднялась, а раз так, то будет плановое кесарево сечение. Положили в больницу, когда уже было больше 38 недель. пока брали анализы, водили на УЗИ, начались схватки, мучилась целые сутки и только потом перевели в родовое отделение (воды не отошли и всё думали, что раз не сокращается интервал схваток до 7-10 минут, значит ложные схватки, дебилы блин:)). Потом прокололи пузырь, зав.отделением осмотрела и сказала, что плацента «ушла вверх» после прокола и что рожать буду сама. На тот момент было очень страшно — а вдруг ошиблись, но слава Богу, всё обошлось и родила сама.
victorino, https://ovuljashki.ru/viewtopic.php?t=185&start=10
Ну а у меня во время 2-ой беременности было полное предлежание-не поднялось, во время 3-ей-низкая плацентация, поднялось только на 1,5 см. Итог: 3 кесаревых. Мое мнение, что у меня за старые рубцы цеплялась, хорошо хоть не врастала, так что поберечься не мешает-к сожелению не у всех поднимается
Уже трое, https://www.u-mama.ru/forum/waiting-baby/pregnancy-and-childbirth/212737/
kids365.ru
7 вопросов о плаценте при беременности: всё, что надо знать будущим мамам — на сайте MamaExpert.ru
Все хотя бы раз в жизни слышали о плаценте. Но далеко не все представляют, что это такое, откуда она берется и какую функцию выполняет при беременности. Тем не менее в период ожидания малыша этому органу уделяется огромное внимание, ее подробно исследуют специальными способами и именно от нее во многом зависит исход беременности.
От своих «бывалых» подруг будущие мамочки часто слышат различные истории о плаценте: «У меня предлежание было. Боялась, не рожу», «А мне преждевременное старение плаценты ставили»… Давайте узнаем, что же в действительности кроется за всеми этими терминами и так ли все страшно на самом деле.
1. Что такое плацента?
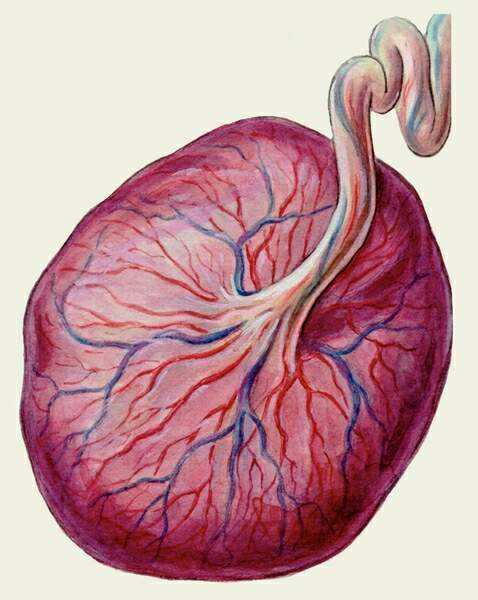
Название органа происходит от лат. placenta – пирог, лепешка, оладья. Формирующаяся при беременности плацента состоит из долек, в каждой из которых проходит множество мелких сосудиков. В этом органе сходятся две кровеносные системы – мамы и плода. Небольшие сосуды объединяются в более крупные и в итоге образуется пуповина – шнуровидное образование, соединяющее малыша и плаценту.
2. Какие функции выполняет плацента при беременности?
Плацента – это уникальный и очень важный орган, который является временным, то есть формируется и функционирует только в период беременности. Именно плацента обеспечивает нормальную жизнедеятельность плода. Это связь между мамой и крохой. Через нее происходит передача питательных веществ ребеночку. Плацента при беременности занимается транспортировкой кислорода к малышу и забирает от него углекислый газ. Помимо этого она вырабатывает некоторые необходимые гормоны. Плацентой осуществляется и важная защитная функция – она выполняет роль так называемого плацентарного барьера, который «выбирает», какие вещества могут проникнуть к малышу, а для каких «вход воспрещен».
3. Как должна быть расположена плацента при беременности в норме?
Обычно плацента при беременности располагается ближе к дну матки (так называется верхняя выпуклая часть матки) по одной из ее стенок. Однако у некоторых будущих мамочек в ранние сроки беременности плацента при беременности формируется ближе к нижней части матки. Тогда речь идет о ее низком расположении. Но если доктор вам сообщил о такой не очень правильной позиции плаценты, расстраиваться не стоит. Ведь ситуация еще вполне может измениться. Дело в том, что плацента при беременности может переместиться (как говорят врачи, «мигрировать»). Конечно, двигается она не в буквальном смысле этого слова. Просто ткани нижней части матки с увеличением срока беременности вытягиваются вверх, в результате этого плацента при беременности тоже смещается и принимает правильное положение.
4. Что такое «предлежание плаценты» при беременности?
Предлежание плаценты – это гораздо более серьезный диагноз, чем ее низкое расположение. Речь идет о ситуации, когда плацента при беременности целиком или частично закрывает выход из матки. Чем же опасна такая неправильная дислокация этого органа? Ткань плаценты не очень эластичная и не успевает приспособиться к быстро растягивающейся стенке нижней части матки, в результате в какой-то момент происходит ее отслойка и начинается кровотечение. Оно, как правило, безболезненно, начинается внезапно на фоне полного благополучия. Кровотечения повторяются с развитием беременности, причем невозможно предположить, когда произойдет и каким будет по силе и продолжительности следующее. Это опасно для жизни и мамы, и ребенка, и необходима госпитализация.
Даже если кровотечение прекратилось, беременная женщина остается в больнице под наблюдением врачей до самых родов. Диагностируют предлежание плаценты при беременности с помощью УЗИ, и окончательный диагноз может быть поставлен лишь после 24 недель – до этого есть шанс, что плацента самостоятельно изменит положение и сместится повыше.
Причинами для возникновения предлежания плаценты при беременности могут стать изменения слизистой матки как результат неоднократных абортов, воспалений или половых инфекций, перенесенных до этого осложненных родов. В случае полного предлежания плаценты роды обязательно проводят при помощи кесарева сечения, поскольку иные пути родоразрешения невозможны.
5. Что такое фетоплацентарная недостаточность?
Если при беременности плацента не выполняет в полной мере свою работу, то развивается фетоплацентарная недостаточность (ФПН) – нарушение кровообращения в системе «мать-плацента-плод». Если эти нарушения незначительны, то они не оказывают негативного влияния на малыша. Но может случиться и такое, что ФПН становится причиной гипоксии плода (нехватка кислорода), в результате которой малыш может отставать в росте и развитии. К моменту рождения такие детки часто бывают очень слабыми и могут пострадать во время родов, получив травму. Да и после появления на свет они больше подвержены различным заболеваниям. Определить ФПН «на глаз» практически невозможно. Для диагностики этого осложнения при беременности используют три основных метода – УЗИ, допплерометрию и кардиотокографию (КТГ). При любом малейшем подозрении на ФПН проведение всех этих обследований обязательно.
В настоящее время, к сожалению, возникшую плацентарную недостаточность при беременности вылечить полностью не представляется возможным. Но врачи стараются поддержать работу плаценты и по возможности продлить беременность до оптимального срока родоразрешения. Если даже при лечении этого осложнения состояние малыша ухудшается, то проводится экстренное кесарево сечение независимо от срока беременности.
6. Что означает преждевременное старение плаценты при беременности?
Еще одна патология плаценты – ее раннее созревание или, как чаще называют это состояние, преждевременное старение плаценты. Плацента проходит несколько стадий развития: формирование (0 степень: до 30-ти недель беременности), рост (I степень: с 27 по 34 неделю), зрелость плаценты (II степень: с 34 по 39 неделю) и с 39 и далее – III степень. Преждевременное старение плаценты – это появление в ней изменений, опережающих срок беременности. Причиной чаще всего являются перенесенные простудные заболевания, курение, токсикозы и угроза прерывания беременности, заболевания дыхательной и сердечно-сосудистой систем будущей мамы.
Признаки преждевременного старения плаценты при беременности определяются на УЗИ. Пугаться этого диагноза не надо, но необходимо пройти тщательное обследование: допплерометрию, которая даст дополнительную информацию о состоянии маточно-плацентарного кровотока, КТГ и сдать анализы на возможные инфекции. После проведенного обследования врач назначит необходимое лечение.
Обычно женщине рекомендуют покой, прогулки на свежем воздухе, витамины и препараты для профилактики плацентарной недостаточности при беременности. Если же избежать последней не удается, то решают вопрос о досрочном родоразрешении.
7. Как определяют состояние плаценты при беременности?
В период беременности состояние плаценты и ее работа – предмет пристального наблюдения врача. Положение, развитие и особенности строения этого органа позволяет оценить ультразвуковое исследование. При этом определяют локализацию и толщину плаценты, соответствие степени ее зрелости сроку беременности, объем околоплодных вод, строение пуповины, возможные патологические включения в структуре плаценты.
Для диагностики функции плаценты, кроме УЗИ, используются:
- лабораторные методы – они снованы на определении уровня гормонов плаценты (эстриол, хорионический гонадотропин, плацентарный лактоген), а также активности ферментов (окситоциназы и термостабильной щелочной фосфатазы) в крови беременных женщин.
- оценка работы сердца плода. Помимо простого прослушивания акушерским стетоскопом проводится кардиотокография (КТГ), которая основана на регистрации изменений частоты сердцебиений плода в зависимости от сокращений матки, действия внешних раздражителей или активности самого малыша.
- допплерометрия – это вариант УЗ-исследования, при котором определяется скорость кровотока в сосудах матки, пуповины и плода. n
Мнение специалиста
Татьяна Панова. К. м. н., врач акушер-гинеколог высшей категории
Плацента при беременности – удивительно сложная система, слаженный механизм, целая фабрика, выполняющая множество различных функций. Но, к сожалению, любая система, даже самая совершенная, иногда дает сбои. В силу самых различных причин на разных сроках беременности происходят отклонения в развитии и работе плаценты. Поэтому важно для профилактики нарушений ее функций проводить своевременное лечение хронических заболеваний и отказаться от вредных привычек, которые зачастую провоцируют проблемы, связанные с этим органом. Также важным является соблюдение правильного режима дня: полноценный отдых не менее 8–10 часов в сутки (предпочтительнее сон на левом боку – в таком положении улучшается приток крови к плаценте), устранение физических и эмоциональных нагрузок, ежедневные прогулки на свежем воздухе, сбалансированное питание. Нужно постараться оградить себя от возможного заражения вирусными инфекциями, а также принимать поливитамины для будущих мам.
Екатерина Подвигина
mamaexpert.ru
Плацента: строение, функции, зрелость, гиперплазия, предлежание, отслойка | Материнство
Сегодня о беременности многие мамочки знают ни в пример больше, чем знали наши родители. Поэтому многие женщины во время беременности переживают по поводу состояния своего здоровья, и очень сильно волнуются, если врач говорит о состоянии такого важного при беременности органа, как плацента. Этот орган выполняет важнейшие функции, и без него невозможно вынашивание беременности в принципе.
Отклонения в строении или функционировании плаценты могут грозить осложнениями для матери или плода, и нужно своевременно предпринимать определенные меры, чтобы все исправить. Но что же может произойти с плацентой, и чем это может быть опасно? Давайте вместе разбираться.
Что такое плацента?
Сам термин «плацента» происходит из греческого языка и переводится простым словом «лепешка». Действительно, по внешнему виду плацента напоминает большую и объемную лепешку с отходящим от нее «хвостиком» в виде пуповины. Но эта лепешка имеет крайне важное значение для каждой женщины, вынашивающей малыша, именно за счет существования плаценты возможно выносить и нормально родить ребенка.
По строению плацента, или, как по-другому ее могут называть в литературе, «детское место», является сложным органом. Начало ее формирования приходится на момент имплантации зародыша в стенку матки (с момента прикрепления зародыша к одной из стенок матки).
Как устроена плацента?
Основной частью плаценты являются особые ворсины, которые разветвляются в ней и формируются с начала беременности, напоминая ветви многовековых деревьев. Внутри ворсин циркулирует кровь малыша, а наружи ворсины активно омываются поступающей от матери кровью. То есть плацента сочетает в себе сразу две системы кровообращения – материнскую со стороны матки, и плодовую, со стороны околоплодных оболочек и малыша. Согласно этому различаются и стороны плаценты – гладкая, покрытая оболочками, с отходящей пуповиной – со стороны плода, и неровная дольчатая – со стороны матери.
Что такое плацентарный барьер?
Именно в области ворсин происходит активный и постоянный обмен веществами между малышом и его мамой. Из материнской крови к плоду поступает кислород и все необходимые питательные вещества для роста и развития, а малыш отдает матери продукты обмена веществ и углекислый газ, которые мама выводит из организма за двоих. И самое важное в том, что кровь матери и плода ни в какой части плаценты не смешивается. Две сосудистые системы – плода и матери – разделены уникальной мембраной, которая способна избирательно пропускать одни вещества, и задерживать другие, вредные вещества. Эта мембрана называется плацентарным барьером.
Постепенно формируясь и развиваясь вместе с плодом, плацента начинает полноценно функционировать примерно к двенадцати неделям беременности. Плацентой задерживается проникающие в материнскую кровь бактерии и вирусы, особые материнские антитела, которые могут вырабатываться при наличии резус-конфликта, но при этом плацента легко пропускает необходимые ребенку питательные вещества и кислород. Плацентарный барьер имеет свойство особой избирательности, разные вещества, поступающие с разных сторон плацентарного барьера, в разной степени проникают сквозь мембрану. Так, многие минералы от матери активно проникают к плоду, а вот от плода к матери практически не проникают. И также многие токсичные вещества от малыша активно проникают к матери, а от нее назад – практически не проходят.
Гормональная функция плаценты
Помимо выделительной функции, осуществления дыхания плода (так как плацента временно заменяет малышу легкие), и многих других функций, у плаценты имеется еще одна функция, важная для беременности в целом – гормональная. Плацента с началом своего полноценного функционирования, может вырабатывать до 15 различных гормонов, которые выполняют различные функции во время вынашивания малыша. Самыми первыми из них являются половые функции, которые помогают в сохранении и пролонгировании беременности. Поэтому гинекологи при угрозе прерывания беременности в раннем сроке всегда ждут 12-14 недель, помогая в ранние недели беременности гормонами извне (дюфастон или утрожестан). Затем плацента начинает активно работать и угроза пропадает.
Функции плаценты настолько велики, что в начальных этапах плацента растет и развивается даже скорее, чем растет ваш малыш. И это неспроста, плод к сроку 12 недель весит около 5 граммов, а плацента составляет до 30 граммов, к концу же беременности, на момент родов размеры плаценты будут составлять около 15-18 см, а толщину имеет до 3 см, при весе около 500-600 граммов.
Пуповина
Плацента со стороны плода соединена с малышом особым прочным канатиком – пуповиной, внутри которой проходят две артерии и одна вена. Пуповина может прикрепляться к плаценте несколькими способами. Первым и самым распространенным является центральное прикрепление пуповины, но может также встречаться боковое или краевое крепление пуповины. От способа крепления функции пуповины никак не страдают. Совсем редким вариантом прикрепления пуповины может быть крепление не к самой плаценте, а к ее плодным оболочкам, и такой тип прикрепления называют оболочечным.
Проблемы с плацентой
Чаще всего система плаценты и пуповины работает слаженно и снабжает малыша кислородом и питанием. Но иногда в плаценте могут возникать сбои из-за воздействия различных факторов – внешних или внутренних. Случаются разного рода нарушения в развитии или проблемы с функционированием плаценты. Такие изменения плаценты не проходят для матери и плода незамеченными, зачастую проблемы с плацентой могут иметь тяжелые последствия. Мы с вами поговорим об основных отклонениях в развитии и функционировании плаценты и способах их выявления и лечения.
Гипоплазия плаценты
Уменьшение размеров или утоньшение плаценты на медицинском языке носит название «гипоплазия плаценты». Этого диагноза не стоит пугаться, т.к. он встречается достаточно часто. На плод влияет только существенное уменьшение диаметра и толщины плаценты.
Существенно уменьшенная плацента, маленькое детское место, встречается нечасто. Такой диагноз ставится, если уменьшение размеров существенно по сравнению с нижней границей нормы для размера плаценты в данном сроке беременности. Причины этого вида патологии пока не выяснены, но по данным статистики, обычно маленькая плацента сопряжена с развитием тяжелых генетических отклонений у плода.
Хотелось бы сразу сделать оговорку, что диагноз «гипоплазия плаценты» не ставится по данным одного УЗИ, он может быть выставлен только в результате длительного наблюдения за беременной. Кроме того, всегда стоит помнить и о том, что могут существовать индивидуальные отклонения размеров плаценты от стандартных, общепринятых нормальных величин, которые не будут считаться патологией для каждой конкретной беременной женщины в каждую ее беременность. Так, для маленькой и субтильной женщины плацента по размерам должна быть меньше, чем для крупной и рослой. Кроме того, нет стопроцентного доказательства зависимости гипоплазии плаценты и наличия генетических нарушений у плода. Но при постановке диагноза «гипоплазия плаценты», родителям будет рекомендовано прохождение медико-генетического консультирования.
В течение беременности может происходить вторичное уменьшение плаценты по размерам, которое может быть связано с воздействием различных неблагоприятных факторов во время вынашивания малыша. Это могут быть хронические стрессы или голодание, употребление алкоголя или курение, наркомания. Также причинами недоразвития плаценты во время беременности могут стать гипертония у матери, резкое обострение хронической патологии, или развитие во время беременности некоторых острых инфекций. Но на первых местах при недоразвитии плаценты стоит гестоз с развитием сильных отеков, повышенным давлением и появлением белка в моче.
Случаются изменения в толщине плаценты. Истонченной считается плацента, которая имеет недостаточную массу при вполне нормальных для ее сроков размерах. Зачастую такие тонкие плаценты встречаются при врожденных пороках плода, и дети рождаются с проявлениями фето-плацентарной недостаточности, что дает серьезные проблемы со здоровьем новорожденного. Но в отличие от первично гипоплазированной плаценты такие дети не ассоциируются с рисками развития слабоумия.
Иногда образуется пленчатая плацента – она очень широкая и очень тонкая, имеет размеры до 40 см в диаметре, практически в два раза больше, чем в норме. Обычно причиной развития подобной проблемы является хронический воспалительный процесс в эндометрии, что приводит к дистрофии (истощению) эндометрия.
Гиперплазия плаценты
В противоположность этому случается вариант очень большой, гигантской плаценты, которая обычно возникает в случае тяжелого течения диабета беременных. Увеличение (гиперплазия) плаценты встречается также при таких заболеваниях беременных женщин, как токсоплазмоз или сифилис, но бывает это нечасто. Увеличение размеров плаценты может быть результатом патологии почек у будущего малыша, при наличии резус-конфликта, когда эритроциты плода с резус-белком начинают атаковать антитела матери. Плацента может значительно увеличиваться в случае тромбоза ее сосудов, если один из сосудиков будет закупорен, а также при патологических разрастаниях мелких сосудов внутри ворсинок.
Увеличение толщины плаценты больше нормы может связано с ее преждевременным старением. Утолщение плаценты также вызывается такими патологиями, как резус-конфликт, водянка плода, сахарный диабет беременной, гестоз, перенесенные в период беременности вирусные или инфекционные заболевания, отслойка плаценты. Утолщение плаценты является нормой при многоплодной беременности.
В первом и втором триместрах увеличение плаценты обычно говорит о перенесенном вирусном заболевании (или скрытом носительстве вируса). В этом случае плацента разрастается, чтобы предотвратить заболевание плода.
Быстрый рост плаценты приводит к ее преждевременному созреванию, и следовательно, старению. Структура плаценты становится дольчатой, на ее поверхности образуются кальцификаты, и плацента постепенно перестает обеспечивать плод необходимым количеством кислорода и питательных веществ. Страдает и гормональная функция плаценты, что приводит к преждевременным родам.
Лечение гиперплазии плаценты обычно состоит в тщательном наблюдении за состоянием плода.
Чем опасно изменение размеров плаценты?
Почему врачи так беспокоятся о значительном изменении плаценты в размерах? Обычно в случае изменения размеров плаценты может развиваться и функциональная недостаточность в работе плаценты, то есть будет формироваться так называемая фето-плацентарная недостаточность (ФПН), проблемы с поставкой кислорода и питания к плоду. Наличие ФПН может означать, что плацента не может полноценно справляться с возложенными на нее задачами, и ребенок испытывает хронический дефицит кислорода и поставки питательных веществ для роста. При этом проблемы могут нарастать снежным комом, организм ребенка будет страдать от недостатка питательных веществ, как результат – начнет отставать в развитии и будет формироваться ЗВУР (задержка внутриутробного развития у плода) или синдром задержки роста плода (СЗРП).
Чтобы подобного не происходило, лучше всего заранее заниматься профилактикой подобных состояний, лечением хронической патологии еще до наступления беременности, чтобы не случилось обострений во время вынашивания. В период беременности важно контролировать артериальное давление, уровень глюкозы крови и максимально оградить беременную от любых инфекционных заболеваний. Также необходимо полноценное питание с достаточным количеством белков и витаминов.
При постановке диагноза «гипоплазия плаценты» или «гиперплазия плаценты» требуется в первую очередь тщательное наблюдение за течением беременности и состоянием плода. Вылечить или исправить плаценту нельзя, но существует ряд препаратов, назначаемых врачом с целью помочь плаценте осуществлять свои функции.
В лечении формирующейся фето-плацентарной недостаточности применяют особые препараты – трентал, актовегин или курантил, которые способны улучшать кровообращение в системе плаценты как со стороны матери, так и плода. Кроме этих лекарств могут быть назначены внутривенные инфузии препаратов – реополиглюкина с глюкозой и аскорбиновой кислотой, солевыми растворами. Развитие ФПН может иметь разную степень тяжести и при ней нельзя заниматься самолечением, это может привести к потере ребенка. Поэтому необходимо соблюдать все назначения акушера-гинеколога.
Изменения в строении плаценты
Нормальная плацента имеет дольчатое строение, она разделена примерно на 15-20 долек равного размера и объема. Каждая из долек формируется из ворсин и особой ткани, которая находится между ними, а сами дольки отделены друг от друга перегородками, однако, не полными. Если происходят изменения в формировании плаценты, могут возникать новые варианты строения долек. Так, плацента может быть двухдольной, состоящей из двух равных частей, которые связаны межу собой особой плацентарной тканью, может формироваться также двойная или тройная плацента, к одной из частей будет присоединена пуповина. Также у обычной плаценты может быть сформирована небольшая добавочная долька. Еще реже может возникать так называемая «окончатая» плацента, у которой есть участки, покрытые оболочкой и напоминающие окошки.
Причин для подобных отклонений в строении плаценты может быть множество. Чаще всего это генетически заложенное строение, либо следствие проблем со слизистой матки. Профилактикой подобных проблем с плацентой может быть активное лечение воспалительных процессов в полости матки еще до беременности, в период планирования. Хотя отклонения в строении плаценты не столь сильно влияют на ребенка при беременности, и практически никогда не влияют на его развитие. А вот в родах такая плацента может причинить много хлопот врачам – такая плацента может очень трудно отделяться от стенки матки после рождения крохи. В некоторых случаях отделение плаценты требует ручного контроля матки под наркозом. Лечения аномального строения плаценты при беременности не требуется, но вот в родах нужно обязательно напомнить об этом врачу, чтобы все части плаценты были рождены, и не осталось кусочков плаценты в матке. Это опасно кровотечениями и инфекцией.
Степень зрелости плаценты
Плацента в процессе своего существования проходит четыре последовательных стадии созревания:
Степень зрелости плаценты 0 – в норме длится до 27-30 недели. Иногда на данных сроках беременности отмечается 1 степень зрелости плаценты, что может быть вызвано курением или употреблением алкоголя во время беременности, а также перенесенной инфекцией.
Степень зрелости плаценты 1 – с 30 по 34 неделю беременности. В этот период плацента перестает расти, ее ткани утолщаются. Это ответственный период, когда любые отклонения могут представлять опасность для здоровья плода.
Степень зрелости плаценты 2 – длится с 34 по 39 неделю беременности. Это стабильный период, когда некоторое опережение зрелости плаценты не должно вызывать опасений.
Степень зрелости плаценты 3 – в норме может диагностироваться, начиная с 37 недели беременности. Это стадия естественного старения плаценты, но если она сочетается с гипоксией плода, то врач может рекомендовать провести кесарево сечение.
Нарушения в созревании плаценты
Для каждой стадии формирования плаценты существуют нормальные сроки в неделях беременности. Слишком быстрое, либо замедленное прохождение плацентой определенных стадий является отклонением. Процесс преждевременного (ускоренного) созревания плаценты бывает равномерным и неравномерным. Обычно с равномерным преждевременным старением плаценты сталкиваются будущие мамы с дефицитом веса. Поэтому, важно помнить о том, что беременность – это не время для соблюдения различных диет, поскольку их последствиями могут стать преждевременные роды и рождение слабенького малыша. Неравномерно созревать плацента будет при проблемах с кровообращением в некоторых своих зонах. Обычно такие осложнения возникают у женщин с лишним весом, при длительном позднем токсикозе беременности. Неравномерное созревание плаценты чаще возникает при повторных беременностях.
Лечение, как и при фето-плацентарной недостаточности, направлено на улучшение кровообращения и обмена веществ в плаценте. Для профилактики преждевременного старения плаценты необходимо проводить мероприятия по предупреждению патологий и гестозов.
А вот задержки в созревании плаценты возникают намного реже, и наиболее распространенными причинами этого могут являться наличие сахарного диабета у беременной, употребление алкоголя и курение. Поэтому, стоит отказаться от вредных привычек во время вынашивания малыша.
Кальцинаты плаценты
Нормальная плацента имеет губчатое строение, но к концу беременности некоторые ее зоны могут каменеть, такие участки называются петрификатами или кальцинатами плаценты. Отвердевшие участки плаценты не способны выполнять свои функции, но обычно оставшиеся части плаценты отлично справляются с возложенной на них задачей. Как правило, кальцинаты возникают при преждевременном старении плаценты или перенашивании беременности. Врач будет в таких случаях подробно следить за беременной, чтобы исключать развитие гипоксии плода. Но обычно такая плацента вполне нормально функционирует.
Низкое прикрепление и предлежание плаценты
В идеале плацента должна располагаться в верхней части матки. Но существует ряд факторов, которые препятствуют нормальному расположению плаценты в полости матки. Это могут быть миомы матки, опухоли стенки матки, пороки ее развития, множество беременностей в прошлом, воспалительные процессы в матке или аборты.
Низко расположенная плацента требует более внимательного наблюдения. Обычно в течение беременности она имеет тенденцию подниматься. В этом случае препятствий для естественных родов не будет. Но случается, что край плаценты, ее часть или целиком вся плацента перекрывает внутренний зев матки. При частичном или полном перекрытии плацентой зева матки естественные роды невозможны. Обычно при аномальном расположении плаценты проводят кесарево сечение. Такие неправильные положения плаценты называют неполным и полным предлежанием плаценты.
На протяжении беременности у женщины с предлежанием плаценты могут возникать кровотечения из половых путей, что приводит к возникновению анемии, гипоксии плода. Наиболее опасна частичная или полная отслойка плаценты, которая ведет к гибели плода и угрозе для жизни матери. Беременной необходим полный покой, в том числе и сексуальный, нельзя заниматься физическими упражнениями, купаться в бассейне, много гулять и работать.
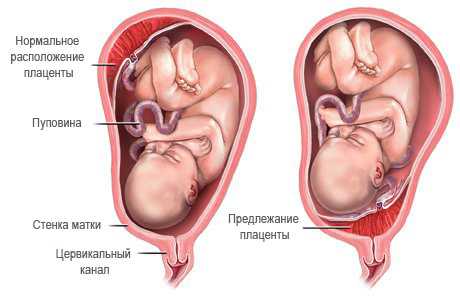
Что такое отслойка плаценты?
Что же такое преждевременная отслойка плаценты? Это состояние, когда плацента (нормально или аномально расположенная) покидает место своего крепления ранее положенного ей срока, то есть третьего периода родов. При отслойке плаценты для спасения жизни матери и плода необходима экстренная операция кесарева сечения. Если плацента отслоилась на незначительных участках, то врачи пытаются остановить этот процесс, сохраняя беременность. Но даже при незначительной отслойке плаценты и небольшом кровотечении опасность повторных эпизодов отслойки сохраняется вплоть до родов, и женщину тщательно наблюдают.
Причинами отслойки плаценты могут стать травмы или удары в живот, наличие хронических патологий у женщины, что приводит к проблемам с кровообращением, дефектам в формировании плаценты. Преждевременную отслойку плаценты могут вызвать осложнения во время беременности – чаще всего гестозы с повышением давления, белком в моче и отеками, при которых страдают все органы и системы матери и плода. Важно помнить, что преждевременная отслойка плаценты – это опаснейшее осложнение беременности!
Отслойка плаценты
Рис. 1 — полное предлежание плаценты;
Рис. 2 — краевое предлежание плаценты;
Рис. 3 — частичное предлежание плаценты
1 — цервикальный канал; 2 — плацента; 3 — пуповина; 4 — плодный пузырь
Плотное прикрепление и приращение плаценты
Порой возникают аномалии не только места, но и способа прикрепления плаценты к стенке матки. Очень опасной и серьезной патологией является приращение плаценты, при котором ворсинки плаценты крепятся не только к эндометрию (внутреннему слою матки, который в родах отслаивается), но и прорастают вглубь тканей матки, в ее мышечный слой.
Выделяют три степени тяжести приращения плаценты, в зависимости от глубины прорастания ворсинок. При самой тяжелой, третьей степени, ворсины прорастают матку на всю ее толщину и могут приводить даже к разрыву матки. Причиной приращения плаценты становится неполноценность эндометрия из-за врожденных дефектов матки или приобретенных проблем.
Основными факторами риска приращения плаценты являются частые аборты, кесаревы сечения, миомы, а также внутриматочные инфекции, пороки развития матки. Определенную роль может играть и низкая плацентация, так как в области нижних сегментов прорастание ворсин в более глубокие слои матки более вероятно.
При истинном приращении плаценты в подавляющем большинстве случаев требуется удаление матки с приросшей плацентой.
Более легкий случай – плотное прикрепление плаценты, от приращения отличающейся глубиной проникновения ворсинок. Плотное прикрепление случается при низком расположении плаценты или ее предлежании. Основной сложностью при таком прикреплении плаценты является задержка в ее рождении или полная невозможность самостоятельного отхождения последа в третий период родов. При плотном прикреплении прибегают к ручному отделению плаценты под наркозом.
Болезни плаценты
Плацента, как любой орган, может болеть. Она может подвергаться инфицирванию, в ней могут развиваться инфаркты (участки, лишенные кровообращения), внутри сосудов плаценты могут образовываться тромбы, и сама плацента может подвергаться даже опухолевым перерождениям. Но такое, к счастью, бывает нечасто.
Инфекционное поражение тканей плаценты (плацентит), вызывается различными микробами, которые могут проникать в плаценту различными способами. Так, они могут быть принесены с током крови, проникнуть из маточных труб, восходящим путем из влагалища, либо из полости матки. Процесс воспаления может быть распространен на всю толщу плаценты или протекать в отдельных ее участках. При этом лечение должно быть специфическим, и зависит оно от вида возбудителя. Из всех возможных препаратов будет выбран тот, который допустим у беременных в данном сроке. А с целью профилактики до беременности необходимо проводить полноценную терапию хронических инфекций, особенно в области половых путей.
Инфаркт плаценты обычно развивается, как и любой другой, в результате длительной ишемии (спазм сосудов плаценты), и тогда участки плаценты, которые получают кровь от этих сосудов, в результате дефицита кислорода погибают. Обычно инфаркты в плаценте возникают в результате тяжелого протекания гестоза или при развитии гипертонической болезни беременной. Плацентит и инфаркт плаценты могут вызывать ФПН и проблемы с развитием плода.
Иногда в результате воспаления или повреждения сосудистой стенки, при нарушении вязкости крови или при резких движениях плода внутри плаценты образуются тромбы. Но мелкие тромбы никак не влияют на течение беременности.
Дата публикации 10.02.2015
Автор статьи: Алена Парецкая
materinstvo.ru
Степень зрелости плаценты по неделям (таблица). Нормы и отклонения зрелости плаценты
Плацента – важный орган беременной женщины, который формируется и существует на протяжении всего времени роста плода. После появления новорождённого на свет детское место отторгается. Этот уникальный временный орган связывает мать и ребёнка во время беременности. Именно благодаря плаценте малыш получает необходимые питательные вещества.
Детское место, как и любой живой организм, формируется, созревает и стареет. Каждый из этих физиологических процессов должен происходить в своё время. В таком случае беременность будет протекать успешно, а ребёнок будет здоров. Если будущая мама хочет узнать, какой, к примеру, должна быть степень зрелости плаценты в 33 недели беременности, ей следует воспользоваться специальной таблицей с нормативными показателями. Такая схема будет приведена в статье ниже. Благодаря ей можно узнать, правильно ли развивается детское место.
Когда формируется плацента?
Слово placenta в переводе с латыни означает «лепёшка». Этот орган назвали так благодаря его дисковидной приплюснутой форме.
Примерно на десятый день после зачатия клетки, предназначением которых является обеспечение связи между мамой и плодом, начинают активно делиться. Вследствие этого происходит выработка специальных ферментов. Их задачей является создание в полости матки благоприятных условий для последующей возможности насыщения ребёнка питательными веществами из организма мамы. После этого формируется постоянный кровообмен между беременной и малышом. Рост плаценты становится настолько активным, что размеры этого органа на начальных стадиях даже превышают величину эмбриона.
 Далее происходит постоянное увеличение массы и рост ворсинчатого древа детского места. Продолжается разветвление кровеносных сосудов вследствие разделения каждого их отростка на несколько новых. Такой временный орган заканчивает процесс роста уже почти перед самыми родами. Правильность развития детского места характеризуется таким показателем, как степень зрелости плаценты по неделям. Таблица с соответствующим описанием характеристик будет представлена ниже.
Далее происходит постоянное увеличение массы и рост ворсинчатого древа детского места. Продолжается разветвление кровеносных сосудов вследствие разделения каждого их отростка на несколько новых. Такой временный орган заканчивает процесс роста уже почти перед самыми родами. Правильность развития детского места характеризуется таким показателем, как степень зрелости плаценты по неделям. Таблица с соответствующим описанием характеристик будет представлена ниже.
Для чего нужна плацента?
Основной задачей плаценты является обеспечение жизнедеятельности плода в течение всего периода беременности. Детское место выполняет следующие важные функции:
- обеспечивает иммунологическую защиту плода, пропуская необходимые антитела беременной женщины к малышу, но при этом удерживает определённые клетки иммунной системы матери, которые могли бы запустить механизм отторжения эмбриона, приняв его за чужеродный объект;
- выводит токсины;
- защищает малыша от негативного влияния окружающей среды, вредного воздействия бактерий и вирусов;
- выполняет функции железы внутренней секреции, синтезируя определённые гормоны, которые необходимы для удачного протекания беременности;
- снабжает плод кислородом и выводит образующийся углекислый газ;
- доставляет ребёнку питательные вещества и помогает избавиться от продуктов жизнедеятельности.
Состояние плаценты оказывает крайне важное влияние на состояние малыша и на процесс протекания беременности в целом. Для поддержания здоровья этого органа нужно беречь его от вредных воздействий различного характера. К примеру, рекомендуется избегать скоплений большого количества людей, ведь даже банальные ОРВИ или ОРЗ могут быть опасными. Будущей матери не следует курить. Если у женщины имеются половые инфекции, от них нужно избавляться.
Нормативная толщина плаценты
С самого начала беременности плацента активно растёт и развивается. К 16-18 неделе этот орган становится полностью функциональным. Толщина детского места незначительно увеличивается изо дня в день. Своего максимума этот показатель достигает к 34 неделе. Если беременность протекает благополучно, то ещё через пару недель рост и увеличение толщины плаценты останавливаются, а иногда даже идут на спад.
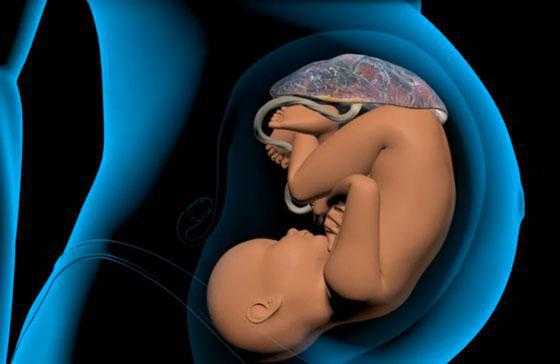 Этот показатель, характеризующий состояние детского места, может быть определён исключительно путём ультразвуковой диагностики. Измерять следует участок с наибольшей толщиной.
Этот показатель, характеризующий состояние детского места, может быть определён исключительно путём ультразвуковой диагностики. Измерять следует участок с наибольшей толщиной.
Если толщина детского места на конкретном сроке беременности не соответствует нормативным показателям, значит, функционирование этого органа нарушено. При этом может страдать и ребёнок.
Ещё одним показателем, с помощью которого можно оценить состояние детского места, является степень зрелости плаценты по неделям. Таблица с нормативными значениями поможет грамотно оценить ситуацию. А сейчас рассмотрим случаи, когда толщина детского места отличается от стандартной.
Если толщина плаценты больше нормы
Причиной чрезмерного утолщения плаценты у беременной женщины может быть анемия, гестоз, резус-конфликт, сахарный диабет. Также негативное влияние на состояние детского места оказывают инфекционные заболевания. Причём опасность существует даже в том случае, когда будущая мама является просто переносчиком бактерий. Если беременная курит, употребляет алкоголь или наркотические вещества, то толщина её плаценты также может быть увеличена.
Темпы старения детского места с такой патологией ускорены, а значит, этот орган справляется со своими функциями недостаточно эффективно. Если плацента утолщена, она отекает, структура её стенок становится другой, происходит нарушение гормонального фона. Результатом таких изменений является недостаточное обеспечение ребёнка кислородом и питательными веществами. Это может стать причиной задержки внутриутробного развития малыша, гипоксии, преждевременных родов или даже гибели плода.
Основываясь на результатах ультразвуковой диагностики, допплерографии или кардиотокографии, доктор назначает беременной женщине с утолщённым детским местом препараты, которые стимулируют маточно-плацентарный обмен и поддерживают нормальное развитие малыша. Если состояние плода не внушает опасений, врач может ограничиться более пристальным наблюдением за будущей мамой.
Тонкая плацента может свидетельствовать о гипоплазии детского места. Так называется состояние, когда этот орган недостаточно развит и не способен эффективно справляться со своими функциями.
Чрезмерное уменьшение толщины плаценты может быть как особенностью конституции беременной (чаще всего так происходит у женщин некрупного телосложения), так и являться следствием ряда других причин. К примеру, такая патология может возникнуть после того, как будущая мама перенесла инфекционное заболевание. Также могут сказаться гипертония, гемолитическая болезнь или атеросклероз.
Если недостаточная толщина плаценты является следствием какого-либо заболевания будущей мамы, на увеличение этого показателя можно повлиять путём излечения соответствующей болезни. В остальных случаях доктор применяет медикаментозную терапию, направленную на минимизацию возможных негативных последствий развития ребёнка.
Настало время рассмотреть такой важный показатель, как зрелость плаценты.
Что такое зрелость плаценты?
Созревание плаценты – естественный процесс, сопутствующий росту этого органа. Развитие детского места происходит таким образом, чтобы оно могло полноценно и своевременно обеспечивать потребности плода.
Степень зрелости детского места – это важнейший показатель. С его помощью можно оценить состояние плацентарного комплекса. Также эта характеристика помогает вовремя выявить патологические изменения в структуре детского места, которые могут оказать негативное влияние на плод.
Если беременность протекает нормально, то за её период плацента проходит 4 степени зрелости. Подробное описание каждой из них следует ниже.
Степень зрелости плаценты по неделям (таблица)
Различают 4 степени зрелости детского места. Каждая из них соответствует определённому периоду развития этого органа.
 Ниже приведена сводная схема, описывающая каждую степень зрелости плаценты по неделям. Таблица содержит характеристики структуры детского места и хориальной ткани на различных сроках беременности.
Ниже приведена сводная схема, описывающая каждую степень зрелости плаценты по неделям. Таблица содержит характеристики структуры детского места и хориальной ткани на различных сроках беременности.
Степень зрелости плаценты | Нормативный срок беременности | Структура плаценты | Характеристика прилегающей к плоду хориальной ткани | Наличие кальциевых отложений |
Нулевая | По 30 неделю | Однородная | Гладкая и ровная | Практически отсутствуют |
Первая | С 27 по 36 неделю | Имеется небольшое количество уплотнений | Присутствуют отдельные эхогенные включения. Хориальная пластина приобретает волнистость | Имеются в малом количестве |
Вторая | С 34 по 39 неделю | В большом количестве имеются ярко выраженные уплотнения | Имеются мелкие эхогенные включения в большом количестве. Хориальная пластина приобретает ещё большую волнистость | Присутствуют хорошо различимые участки |
Третья | После 36 недели | Возможно присутствие кист | Волнистость хориальной пластины ярко выражена. Плацента имеет дольчатую структуру | Имеются в большом количестве |
Из таблицы видно, что нулевая степень зрелости плаценты в 30 недель – показатель, который находится в пределах нормы. Если врач после обследования будущей мамы именно так оценил взросление детского места, значит, беременность протекает хорошо.
Подробное описание каждой из степеней зрелости плаценты
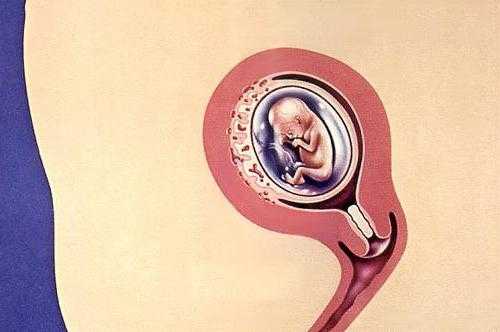 Следующий этап созревания плаценты в норме длится с 27 по 36 неделю беременности. В этот период размеры детского места останавливают свой рост, а вот его толщина постепенно увеличивается. Первая степень зрелости плаценты в 34 недели – это хороший показатель. Хотя на таком сроке после посещения доктора существует возможность узнать, что взросление детского места достигло второго уровня. И это тоже будет нормой.
Следующий этап созревания плаценты в норме длится с 27 по 36 неделю беременности. В этот период размеры детского места останавливают свой рост, а вот его толщина постепенно увеличивается. Первая степень зрелости плаценты в 34 недели – это хороший показатель. Хотя на таком сроке после посещения доктора существует возможность узнать, что взросление детского места достигло второго уровня. И это тоже будет нормой.
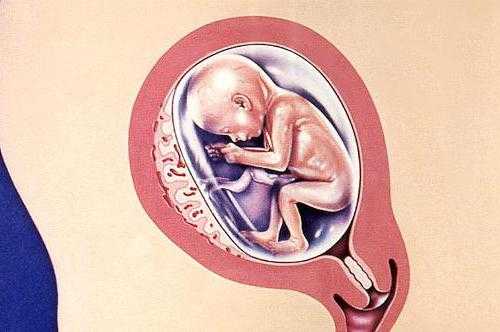 С 34 недели наступает самый спокойный и стабильный этап взросления детского места. Вторая степень зрелости плаценты в 39 недель – это граничный показатель. После этого срока развитие временного органа должно перейти на третий уровень. Если такой переход произойдёт раньше указанного срока, не следует волноваться. Чаще всего причин для тревоги в этом случае не существует.
С 34 недели наступает самый спокойный и стабильный этап взросления детского места. Вторая степень зрелости плаценты в 39 недель – это граничный показатель. После этого срока развитие временного органа должно перейти на третий уровень. Если такой переход произойдёт раньше указанного срока, не следует волноваться. Чаще всего причин для тревоги в этом случае не существует.
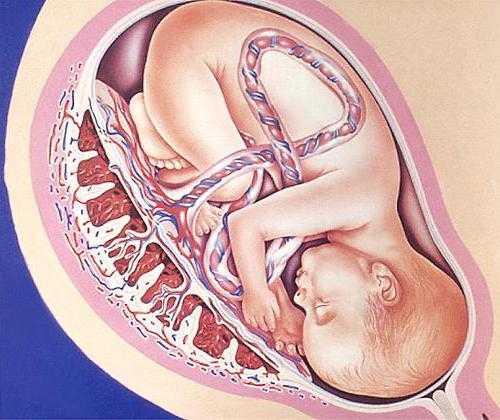 Далее наступает третья степень зрелости плаценты. В 36 недель и позже детское место входит в заключительную фазу своего развития. В течение такого периода происходит биологическое старение временного органа. Оно сопровождается сокращением обменной площади плаценты и появлением большого количества участков кальциевых отложений.
Далее наступает третья степень зрелости плаценты. В 36 недель и позже детское место входит в заключительную фазу своего развития. В течение такого периода происходит биологическое старение временного органа. Оно сопровождается сокращением обменной площади плаценты и появлением большого количества участков кальциевых отложений.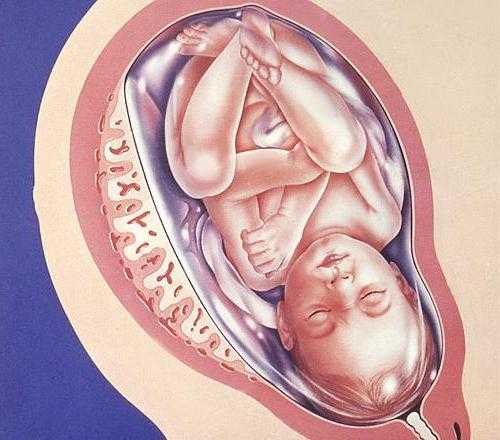
Если детское место опережает норму своего развития или, наоборот, отстаёт от неё, возможно развитие патологий. Такие ситуации рассмотрены ниже.
Несвоевременное развитие плаценты
Одной из проблем, связанных с детским местом, может стать его преждевременное созревание. О такой патологии можно вести речь, если 2 степень зрелости плаценты на 32 неделе беременности уже наступила. В этом случае за состоянием плода необходимо тщательно следить. Ведь такая ситуация свидетельствует о плацентарной недостаточности. Подробнее этот распространённый случай будет рассмотрен ниже.
Ещё одна проблема, которая встречается несколько реже предыдущей, – это позднее созревание детского места. Чаще всего такая патология характерна в том случае, когда существуют врождённые пороки развития плода. Дополнительными факторами риска является заболевание будущей мамы сахарным диабетом, резус-конфликт или наличие у беременной таких вредных привычек, как курение или употребление алкоголя. Если имеет место задержка созревания плаценты, то увеличивается степень риска рождения мёртвого ребёнка.
Преждевременное созревание плаценты
Преждевременным считается такое развитие, когда настаёт вторая степень зрелости плаценты в 32 недели беременности и раньше.
Причины возникновения такой патологии следующие:
- гестоз;
- нарушенный гормональный фон;
- заболевания сердечно-сосудистой системы или сахарный диабет у беременной;
- присутствие возбудителей инфекционных болезней;
- гипертония у будущей мамы;
- многоплодная беременность;
- избыточное содержание кальция в организме женщины;
- предлежание либо отслойка плаценты;
- резус-конфликт;
- употребление беременной алкоголя, никотина, наркотических веществ.
Также преждевременным считается взросление, когда третья степень зрелости плаценты настаёт раньше 36 недели беременности. Однако само по себе раннее старение детского места не является непосредственной угрозой здоровью или жизни плода. Опасна такая патология в случае, когда врач после обследования беременной выявил нарушения, которые могут привести к негативным последствиям. Это может быть гипоксия плода, его внутриутробная задержка развития, риск преждевременных родов.
Докторам следует удостовериться в наличии патологии, используя другие методы диагностики. Если опасения подтвердились, то беременной назначается соответствующее лечение, в отдельных случаях даже стационарное.
Заключение
Самым важным показателем состояния плаценты является степень её зрелости. Эта характеристика даёт возможность оценить как физиологические, так и патологические изменения временного органа. Используя приведённую в статье специальную таблицу, будущая мама может узнать для конкретного срока беременности соответствующую степень зрелости плаценты. 31 неделя, к примеру, должна характеризоваться первым уровнем развития детского места.
Если результаты диагностики лишь немного отличаются от нормативных показателей, не нужно волноваться. Доверьтесь своему доктору. Он проведёт дополнительные исследования, оценит состояние плода и при необходимости назначит соответствующее лечение.
fb.ru
Узнайте причины старения плаценты при беременности
Диагностике состояния плаценты во время беременности уделяется особое внимание потому, что именно она является центром жизнеобеспечения будущего ребенка. От состояния плаценты непосредственно зависит и состояние здоровья плода. В этом свете диагноз «старение плаценты» звучит для беременной как приговор.
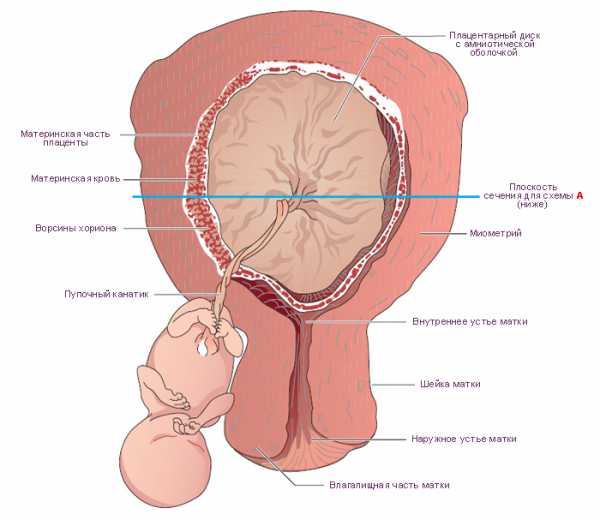
Эволюция плаценты
Плацента – уникальный орган, формирующийся и функционирующий исключительно за время беременности. За время беременности женщины, плацента проходит все стадии своей эволюции: формирование, рост, старение, самоликвидация.
Плацента образуется примерно на 10—12 день после зачатия, сразу же после имплантации оплодотворенной яйцеклетки в стенку матки. На протяжении следующих 1,5—2 месяцев идет активный процесс плацентации – то есть постепенного созревания плаценты. К окончанию первого триместра плацента уже имеет характерную дискообразную форму и в полном объеме выполняет возложенные на неё природой функции по защите и питанию будущего малыша.
Важно: до начала формирования плаценты, что значит в течение первых 14 дней после зачатия, оплодотворенная яйцеклетка не испытывает непосредственного влияния всех тех «вредностей», которые позволяет себе будущая мама. После того как плацента появилась, все употребляемые беременной токсичные вещества (никотин, спирт) напрямую влияют на состояние здоровья будущего ребенка.
Окончательно сформировавшись за первые три месяца беременности, плацента в дальнейшем лишь увеличивается в размерах пропорционально росту плода. К концу срока беременности её вес составляет примерно 17—18% от веса плода, а размер достигает 20 см в диаметре.
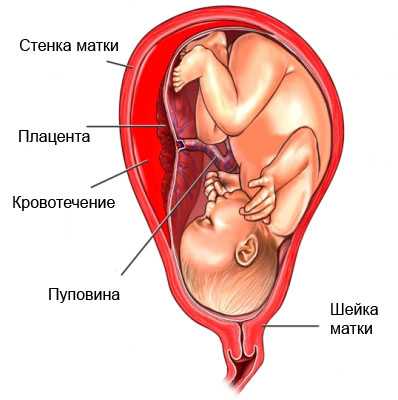
Во второй половине 3 триместра беременности плацента начинает «стареть», что обусловлено приближающимся родоразрешением. В норме плацента выполняет свои функции вплоть до момента появления малыша на свет, после чего её миссия по жизнеобеспечению младенца считается завершенной и плацента «умирает» – перестает функционировать и изгоняется из тела роженицы.
Старение плаценты: каким оно бывает
Различают 2 вида старения плаценты:
Физиологическое – нормальный этап эволюции плаценты, который начинается не раньше 36—37 акушерской недели. Плацента постепенно утрачивает свои функции за счет появления в ней кальцификатов (отложения солей), уменьшения площади, истончения.
Патологическое или преждевременное (раннее) – угрожает благополучию будущего ребенка и требует как можно более ранней диагностики и медицинского вмешательства. Диагноз «раннее старение плаценты» ставится только на основании УЗИ—диагностики. При этом врачи оценивают степень зрелости плаценты, которая в норме должна соответствовать следующим показателям:
Степень зрелости плаценты Характеристика плаценты Срок беременности (в неделях гестации) 0 Плацента выполняет свои функции в полном объеме до 30 1 Отклонения от нормы незначительные, в целом плацента выполняет свои функции практически в полном объеме 27-36 2 Имеются явные отклонения в функционировании плаценты 34-39 3 Плацента практически исчерпала свои ресурсы 37-42
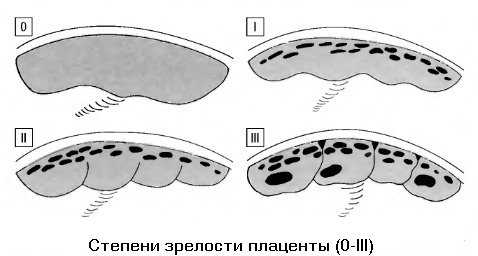
Важно: О патологически раннем созревании плаценты можно говорить только, если срок беременности явно не соответствует выявленной степени зрелости плаценты: например, раньше 26 недель выявлена 1 степень зрелости.
Как диагностируют состояние плаценты
Качественную оценку состоянию плаценты может дать только врач на основании УЗИ—исследования, во время которого изучаются такие её параметры:
- расположение в матке;
- структура или степень зрелости;
- размеры;
- толщина плаценты – до 36 недель беременности примерно равна сроку беременности в неделях (допустимы колебания в 2 мм в обе стороны).
Преждевременное созревание плаценты диагностируется, если:
- плацента более зрелая, чем должна быть на этом сроке беременности;
- было выявлено вторичное уменьшение размеров плаценты и её истончение.
Но любое из этих состояний плаценты может быть отнесено к физиологически нормальным, если оно никак не отражается на состоянии здоровья плода и не причиняет ему дискомфорта. Ведь именно будущий ребенок является «мишенью» в случае патологии функционирования плаценты. Поэтому любое подозрение на раннее старение плаценты – повод для того, чтобы провести дополнительные исследования методом допплерографии и кардиотокографии (КТГ), с помощью которых можно достоверно оценить состояние малыша и степень его внутриутробного страдания.

Важно: Самостоятельно определить раннее старение своей плаценты беременная женщина не может, потому что чаще всего это состояние протекает абсолютно бессимптомно.
В чем опасность несвоевременного старения плаценты
В норме эволюционирование плаценты должно соответствовать созреванию плода. Чем ближе момент родов, тем больше малыш готов к появлению на свет и тем «старше» становится плацента. Если же плацента созревает быстрее, чем развивается беременность – это значит, что вскоре она не сможет обеспечить потребности плода в питании и кислороде в полном объеме. В первую очередь это самым плачевным образом отразится на состоянии здоровья будущего ребенка. Самые распространенные последствия раннего старения плаценты:
- Ребенок рождается с недостаточной массой тела.
- Диагностируется фетоплацентарная недостаточность, из—за которой плод испытывает нехватку кислорода и питательных веществ. Из—за этого может серьезно пошатнуться здоровье будущего ребенка. В первую очередь от недостатка кислорода страдает нервная система и головной мозг малыша – в таком случае речь может идти о задержке внутриутробного развития ребенка.
- Преждевременно могут начаться роды.
- В тяжелых случаях может наступить внутриутробная гибель плода.
Важно: Для беременной женщины лучшей страховкой от всех неблагоприятных последствий патологического созревания плаценты является своевременное прохождение всех УЗИ—скринингов и точное соблюдение рекомендаций лечащего врача.
Причины не своевременного старения плаценты
Плацента – это богатое сосудами образование, в ней непрерывно происходит кровоток, обмен питательными веществами и кислородом между организмами плода и матери. Постепенно некоторые её участки как бы отмирают и перестают выполнять свои функции. Вследствие этого на соседние функционирующие участки плаценты ложится большая нагрузка и они, в свою очередь, быстрее изнашиваются. Так в норме происходит поступательное старение плаценты.
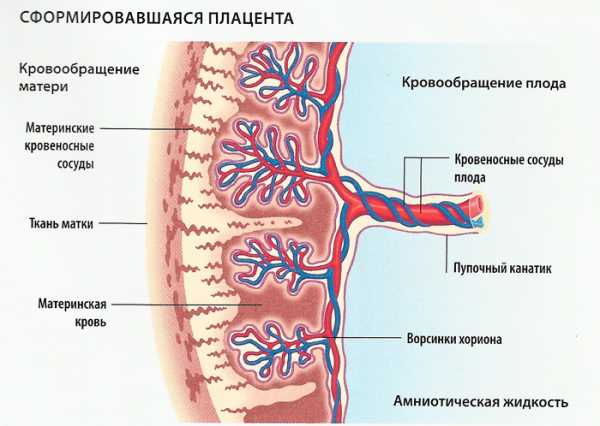
К преждевременному старению плаценты приводят, прежде всего, те факторы, которые негативно сказываются на состоянии сосудов, кровообращения и обмена веществ в целом:
- эндокринные заболевания – диабет, болезни щитовидки;
- хронические заболевания сердца или почек;
- предлежание плаценты – то есть её прикрепление вблизи внутреннего маточного зева;
- отслойка плаценты – в результате чего отслоившийся участок не выполняет свои функции.
Факторами, значительно повышающими риск возникновения синдрома патологического старения плаценты являются:
любые травмы матки извне: в результате ударов, падений;любые травмы стенок матки: в результате предшествующих абортов или осложненных предыдущих родов;вредные привычки будущей матери: курение и употребление алкогольных напитков;дефицит или избыток массы тела беременной;диагностированная анемия у беременной женщины;употребление некоторых лекарственных препаратов во время беременности;гестоз;многоплодная беременность;перенесенные инфекционные заболевания во время беременности.
Важно: Сочетание нескольких перечисленных факторов многократно повышает риск раннего созревания плаценты у беременной женщины.
Что делать, если поставлен диагноз «раннее старение плаценты»?

- Во—первых, необходимо уточнить, какой характер носит старение плаценты в данном конкретном случае. Быть может, речь идет о физиологическом старении плаценты – тогда это является вариантом нормы и не требует никакого вмешательства.
- Если же старение плаценты преждевременное, то самой беременной женщине делать ничего не нужно. Тактику и стратегию лечения определяет врач. Беременной важно в точности выполнять все медицинские рекомендации.
- Возможно, потребуется пройти дополнительные исследования с помощью допплерографии и кардиотокографии, чтобы оценить степень внутриутробного комфорта будущего ребенка. Это грамотный шаг со стороны врача – ведь все дальнейшее лечение (если оно потребуется) будет направлено именно на улучшение состояния плода.
- Следует внимательнее относиться к рекомендациям врачей, которые намерены «омолодить плаценту». Это в корне неграмотное выражение. Процесс старения плаценты необратим, можно лишь замедлить его и предотвратить пагубные последствия для ребенка.
- При легкой степени нарушений кровообращения в системе «мать—ребенок» возможно ограничиться амбулаторным лечением и постоянным наблюдением со стороны лечащего врача.
- В серьезных случаях беременной женщине врач может порекомендовать лечь в стационар, чтобы максимально устранить фетоплацентарную недостаточность. Не стоит рисковать здоровьем своего будущего ребенка и отказываться от лечения – в таком случае риск тяжелых последствий возрастает многократно.
- Во время стационарного лечения беременной женщине вводятся лекарственные препараты с целью улучшения кровоснабжения, насыщения крови питательными веществами и кислородом. При необходимости проводится лечение сопутствующих заболеваний.
- Экстренное родоразрешение – крайняя мера, которая применяется лишь в случае полной утраты плацентой своих функций. В такой ситуации кесарево сечение – единственный способ сохранить жизнь будущему ребенку.
Важно: При своевременном обнаружении раннего старения плаценты и грамотном дальнейшем ведении беременности можно избежать практически всех осложнений, связанных с этой патологией беременности.
Видео — что такое плацента и для чего она предназначена
Профилактика преждевременного старения плаценты
Специфической профилактики этого состояния не существует. Для того, чтобы максимально обезопасить себя и своего ребенка от всевозможных патологий беременности, будущей мамочке следует лишь:
- исключить или минимизировать все факторы риска раннего старения плаценты;
- вовремя проходить все медицинские обследования и УЗИ—скрининги;
- следовать рекомендациям лечащего врача.
moy-kroha.info
