Какой антибиотик при кашле для детей самый эффективный
Антибактериальные препараты часто входят в схему лечения серьёзных заболеваний дыхательных путей, протекающих с сильным кашлем. Эти медикаменты не предназначены для устранения неприятного синдрома. Антибиотик при кашле для детей используется с целью подавления жизнедеятельности и размножения болезнетворных бактерий, вызвавших воспалительный процесс в органах дыхания.
Когда назначают антибиотики при кашле
 Антибиотики назначаются в тех случаях, когда кашель развивается при наличии у пациента:
Антибиотики назначаются в тех случаях, когда кашель развивается при наличии у пациента:
- бронхита;
- трахеита;
- пневмонии;
- плеврита;
- респираторной инфекции;
- туберкулёза.
Незамедлительное назначение антибактериальных препаратов требуется при кашле, вызванном ангиной.
О бактериальной природе болезни свидетельствуют повышенная температура тела, не спадающая более 3-х суток; выраженная одышка, проявляющаяся даже при незначительной физической активности; увеличение количества нейтрофилов и лейкоцитов в крови.
Если кашель спровоцирован вирусной инфекцией, у больного наблюдаются насморк, головная боль, воспаление в ротоглотке, упадок сил. Подобное состояние может протекать с температурой или без неё. Несмотря на высокую эффективность, антибиотики не способны помочь организму в борьбе с вирусной инфекцией.
Также антибиотики детям при кашле не назначаются, если синдром вызван заболеваниями сердца. В противном случае возрастает риск развития нарушений в работе органов ЖКТ и привыкания патогенов к препарату, что в дальнейшем существенно усложняет процесс лечения. Нецелесообразно применять антибиотики при развитии сухого кашля у детей без температуры.
При кашле, вызванном вирусами, применяются другие виды лекарственных средств. К использованию антибиотиков прибегают, если вирусная простуда осложнена бактериальным воспалением.
Правильный подбор и приём лекарственного средства
 Перед назначением подходящего препарата часто проводится антибиотикограмма — лабораторное исследование, позволяющее оценивать степень чувствительности возбудителя болезни к различным видам антибиотиков. С этой целью выполняется посев мокроты, взятой у больного. После проведённого анализа удаётся с высокой точностью определить, какие препараты смогут принести пользу ребёнку, а какие станут малоэффективными, и их применение не поможет избавиться от кашля.
Перед назначением подходящего препарата часто проводится антибиотикограмма — лабораторное исследование, позволяющее оценивать степень чувствительности возбудителя болезни к различным видам антибиотиков. С этой целью выполняется посев мокроты, взятой у больного. После проведённого анализа удаётся с высокой точностью определить, какие препараты смогут принести пользу ребёнку, а какие станут малоэффективными, и их применение не поможет избавиться от кашля.
- пенициллинов;
- цефалоспоринов;
- макролидов;
- фторхинолонов.
Самыми действенными в устранении кашля бактериальной этиологии становятся препараты пенициллинового ряда. Остальные лекарственные средства относятся к резервным и назначаются в случае недостаточной эффективности основной терапии.
Принимая детские антибиотики от кашля, важно соблюдать некоторые правила:
- перед началом терапии проводить кожную пробу на наличие у больного аллергии к определённому препарату;
- соблюдать установленные специалистом режим дозирования и длительность лечебного курса;
- выдерживать оговорённый инструкцией временной интервал между приёмом очередных доз лекарства;
- придерживаться дополнительных рекомендаций, данных лечащим врачом.
Если выбор препарата сделан правильно, а также соблюдены все указания доктора, его применение обеспечивает положительную динамику уже в первые 2 суток антибиотикотерапии. В случае если в течение 48 часов изменения в лучшую сторону отсутствуют, необходимо пересмотреть схему лечения или сменить лекарственное средство.
Пенициллины при кашле у детей
 Чаще всего пациентам младшего возраста назначаются препараты пеницилиннового ряда со следующими названиями:
Чаще всего пациентам младшего возраста назначаются препараты пеницилиннового ряда со следующими названиями:
- Аугментин;
- Ампиокс;
- Флемоксин Солютаб;
- Амоксиклав;
- Амоксициллин.
Аугментин в форме порошка для приготовления суспензии для приёма внутрь назначается детям с рождения. Таблетированная форма может применяться у пациентов старше 1 года. Дозировка определяется индивидуально лечащим врачом в каждом конкретном случае.
Чтобы правильно приготовить суспензию, необходимо знать точный вес больного. Полученный состав принимают 2-3 раза в сутки.
Детям от 12 лет, имеющим телесную массу более 40 кг, назначается взрослая дозировка таблетированного препарата. В зависимости от тяжести патологического процесса больному рекомендуется принимать 2-3 таблетки Аугментина в течение дня (по 1 шт. на приём).
Ампиокс — детский антибиотик при кашле, назначаемый даже в младенческом возрасте. Препарат в капсулах или таблетках принимают в обозначенной специалистом дозировке четырежды в течение дня. Длительность терапии — 7-14 суток.
Инъекционное введение лекарственного средства продолжается около 2-х недель. Первые 5-7 суток препарат вводится внутривенно, после чего переходят к внутримышечному способу.
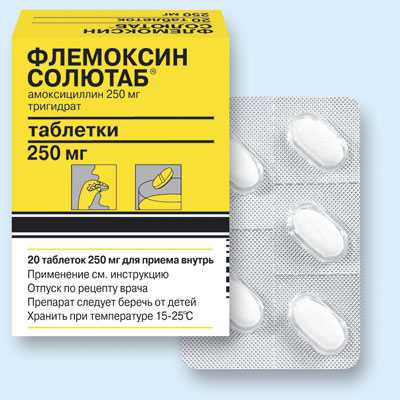 Флемоксин Солютаб — полусинтетический пенициллин, часто назначаемый детям. Дозировка таблеток новорождённым – 30-60 мг на один кг веса. Малыши в возрасте от 1 до 13 лет принимают 250-1000 мг в 24 часа. Суточная доза разделяется на 2 или 3 приёма. Лекарство пьют сразу после еды со стаканом чистой воды. Для детей раннего возраста таблетки растирают до получения порошкообразной консистенции.
Флемоксин Солютаб — полусинтетический пенициллин, часто назначаемый детям. Дозировка таблеток новорождённым – 30-60 мг на один кг веса. Малыши в возрасте от 1 до 13 лет принимают 250-1000 мг в 24 часа. Суточная доза разделяется на 2 или 3 приёма. Лекарство пьют сразу после еды со стаканом чистой воды. Для детей раннего возраста таблетки растирают до получения порошкообразной консистенции.
При тяжёлом течении заболевания, развитии сильного кашля или при частых рецидивах дневная дозировка может быть увеличена лечащим врачом. Курс терапии длится 5-10 суток.
Амоксиклав — эффективный антибиотик, оказывающий комплексное воздействие на организм ребёнка. Важное преимущество данного медикамента — способность быстро выводиться почками.
В педиатрии данное средство назначают пациентам старше 3-х месяцев. Для лечения детей, не достигших 14 лет, препарат выпускается в форме капель и порошка, используемого для приготовления суспензии.
Максимальная частота приёма антибактериального препарата — 4 раза на протяжении 24 часов. При необходимости пациенту может быть показано инъекционное введение Амоксиклава.
Амоксициллин предназначен только для внутреннего применения. Данное лекарственное средство выпускают в виде капсул и гранул для приготовления суспензии. Для лечения пациентов раннего возраста преимущественно используется гранулированная форма лекарства, разбавляемая холодной кипячёной водой. Полученная густая субстанция отличается приятным клубничным или малиновым вкусом, благодаря чему не возникает трудностей во время её приёма детьми.
Жидкое лекарство должно храниться при комнатной температуре, может употребляться на протяжении 14 дней, перед каждым приёмом требует взбалтывания.
Стандартная суточная дозировка препарата:
- до двух лет — 20 мг на 1 кг массы тела;
- 2-5 лет — 125 мг трижды в день;
- 5-10 лет — 250 мг троекратно в сутки.
Дозировка Амоксициллина новорождённым и недоношенным малышам определяется индивидуально. Между приёмами обязательны более длинные временные интервалы.
Антибиотики пенициллинового ряда не должны применяться при наличии у ребёнка крапивницы, бронхиальной астмы, непереносимости действующего вещества подобных препаратов.
Эффективные цефалоспорины
 При развитии кашля бактериальной природы терапия может проводиться с применением следующих цефалоспоринов:
При развитии кашля бактериальной природы терапия может проводиться с применением следующих цефалоспоринов:
- Цефуроксима;
- Цефотаксима;
- Цефтриаксона.
Эти антибиотики при кашле у детей назначают, если последние 2-3 месяца пациент получал другие лекарства, однако терапия оказалась малоэффективной. Такое становится возможным при поражении организма штаммами, устойчивыми к пенициллинотерапии.
Цефуроксим от кашля применяется в таблетированной форме и в виде порошка (для приготовления суспензии и инъекционного введения). Препарат не назначают грудничкам в первые 90 суток жизни. В возрасте от 3-х месяцев до 5 лет для лечения используется суспензия.
Препарат принимают 4 раза в сутки в дозировке 30-100 мг на каждый кг телесной массы. Для лечения пациентов постарше используются таблетированные и инъекционные формы лекарства.
 Цефуроксим относится к сильнодействующим препаратам. В период лечения данным средством обязателен медицинский контроль за деятельностью почечной системы. В первую очередь это правило распространяется на детей, получающих высокие дозы препарата.
Цефуроксим относится к сильнодействующим препаратам. В период лечения данным средством обязателен медицинский контроль за деятельностью почечной системы. В первую очередь это правило распространяется на детей, получающих высокие дозы препарата.
Цефотаксим — представитель цефалоспоринов, назначаемый детям в возрасте от 3-х лет. Препарат отличается низкой степенью токсичности, отсутствием негативного воздействия на печень и другие органы пищеварительной системы. При кашлевом синдроме, развивающемся на фоне бактериальной инфекции, применяют раствор для внутримышечных (внутривенных) инъекций.
Уколы Цефотаксима выполняют от 2 до 6 раз на протяжении суток. Дозировка колеблется в пределах 50-180 мг на 1 кг веса ребёнка. Инъекции препарата довольно болезненны, по причине чего суспензия для внутримышечного введения готовится с использованием Новокаина или Лидокаина.
Лечение кашля макролидами и фторхинолонами
 К числу часто применяемых антибиотиков для детей при кашле, насморке и температуре относятся следующие макролиды:
К числу часто применяемых антибиотиков для детей при кашле, насморке и температуре относятся следующие макролиды:
- Эритромицин;
- Кларитромицин;
- Сумамед.
Эритромицин эффективен в отношении большинства микроорганизмов. Некоторые из них способны вырабатывать иммунитет к данному препарату, в связи с чем назначать антибиотик должен только специалист.
Детям до 1 года показана суспензия. В возрасте 1-3 лет удобно лечить ребёнка с помощью сиропа. В этот период также могут применяться суппозитории с Эритромицином. Эффективность этого вида препарата сопоставима с эффектом от внутримышечных инъекций.
Таблетки рекомендованы детям с 4-х лет. В этом возрасте ребёнку удаётся проще проглотить её и не поперхнуться. Инъекции могут назначаться во всех возрастах, однако тяжело переносятся некоторыми маленькими пациентами.
Согласно предписаниям инструкции, дозировка препарата определяется следующим образом:
- Пациенты младше 4-х месяцев: внутрь — 20-40 мг на 1 кг веса 4 раза в сутки, внутривенно или внутримышечно — 12-15 мг на 1 кг массы тела трижды-четырежды в течение 24 часов.
- 4 месяца-18 лет: перорально — 30 — 50 мг на 1 кг телесной массы 4 раза в день, внутривенно или внутримышечно — по 15 — 20 мг 3 — 4 раза на протяжении суток.
Инъекции могут выполняться только в стерильных условиях квалифицированным медицинским работником.
 Кларитромицин для лечения детского кашля выпускается в виде порошка, из которого готовится суспензия, и имеет название Клацид. Данное средство представляет собой эффективное соединение, воздействующее угнетающе на возбудителей заболеваний верхних дыхательных путей. Таблетки Кларитромицина назначаются не ранее достижения пациентом 12 лет.
Кларитромицин для лечения детского кашля выпускается в виде порошка, из которого готовится суспензия, и имеет название Клацид. Данное средство представляет собой эффективное соединение, воздействующее угнетающе на возбудителей заболеваний верхних дыхательных путей. Таблетки Кларитромицина назначаются не ранее достижения пациентом 12 лет.
Для разведения порошка необходимо использовать чистую кипячёную воду. Режим дозирования Кларитромицина:
- до 2-летнего возраста — 2,5 мл;
- в 2-5 лет — 5 мл;
- от 5 до 8 лет — 7,5 мл;
- 8-12 лет — 10 мл.
Частота приёма суспензии – двукратно в 24 часа.
Готовый состав пригоден к использованию на протяжении 14 суток, после чего должен быть утилизирован. Хранят лекарство в условиях комнатной температуры, не забывая встряхивать, прежде чем дать ребёнку.
В каждом конкретном случае врач может вносить коррективы в схему приёма лекарства. По истечении нескольких дней лечения необходимо посетить с ребёнком педиатра. Это необходимо для осуществления контроля за эффективностью проводимой терапии и определения её точной длительности.
 Сумамед – популярный в педиатрии препарат, применяющийся для устранения инфекционного поражения органов дыхания. Данное средство отличается хорошей переносимостью и минимальным риском развития побочных эффектов в виде аллергических реакций или кишечного дисбактериоза.
Сумамед – популярный в педиатрии препарат, применяющийся для устранения инфекционного поражения органов дыхания. Данное средство отличается хорошей переносимостью и минимальным риском развития побочных эффектов в виде аллергических реакций или кишечного дисбактериоза.
С целью терапии кашля у пациентов младше 6 лет преимущественно применяется форма суспензии. Для лечения старших детей используют таблетки и капсулы Сумамеда. В случае необходимости больному назначают введение лекарства внутривенным способом. Такая процедура должна осуществляться только в условиях стерильности (в медицинском учреждении).
Препарат принимают в дозировке, рекомендованной специалистом, на протяжении 3-7 дней. Для получения положительного лечебного эффекта средство рекомендуется употреблять в одно и то же время суток.
Фторхинолоны не рекомендуются к применению у пациентов младше 18 лет. В редких случаях могут назначаться:
- Офлоксацин;
- Ципрофлоксацин;
- Пефлоксацин.
Ограниченное использование педиатрами фторхинолонов связано со способностью данной разновидности антибиотиков негативно воздействовать на хрящевую ткань растущего организма детей и подростков.
Возможные последствия лечения антибиотиками
 Антибиотики – важный этап лечения сухого кашля бактериального происхождения у детей. Отказ от антибиотикотерапии при диагностировании подобного состояния способен привести к тяжелейшим последствиям.
Антибиотики – важный этап лечения сухого кашля бактериального происхождения у детей. Отказ от антибиотикотерапии при диагностировании подобного состояния способен привести к тяжелейшим последствиям.
Перечисленные выше препараты эффективны в устранении патогенов и позволяют гарантированно победить болезнь. Однако существуют определённые минусы их применения, к каковым относятся:
- «Залеченный иммунитет» — состояние, при котором защитная функция организма становится малоэффективной, а бактерии приобретают способность противостоять используемым лекарственным средствам.
- Дисбактериоз — распространённая после приёма антибиотиков проблема, требующая назначения препаратов для восстановления кишечной микрофлоры.
- Рецидивы заболевания — частые обострения болезни, ослабляющие ребёнка и лишающие его возможности полноценно развиваться.
Токсическое воздействие на организм пациента возникает в случае слишком длительного использования антибиотиков. Чтобы избежать этого, не стоит проводить лечение дольше обозначенного специалистом срока.
pulmono.ru
Жидкий антибиотик для детей при бронхите —
Содержание статьи
6 причин для лечения бронхита антибиотиками и обзор препаратов, которые часто назначают педиатры
С простудными и вирусными заболеваниями сталкиваются все малыши, нередко болезнь сопровождается кашлем. Диагноз «бронхит» неоднократно звучит на приёме у педиатра – это часто встречающееся заболевание. Но, несмотря на свою распространенность, существует множество споров о правилах лечения недуга и необходимости применения антибактериальных средств.
Антибиотики при бронхите у детей назначаются педиатром с учетом состояния малыша, клинической картины болезни, чувствительности возбудителя. Родители в свою очередь должны понимать, когда и как следует давать антибиотик, как он повлияет на здоровье малыша. Следует осознавать, что бывают ситуации, при которых применение антибактериальных средств не только не улучшит состояние крохи, но и навредит ребёнку.
Почему возникает бронхит?
Бронхит – заболевание органов дыхания, которое сопровождается воспалением слизистой оболочки бронхов. К наиболее частым причинам развития недуга относится попадание вирусов в организм малыша. Повышенное образование слизи, отёчность и воспаление – защитная реакция бронхов на внедрение инфекционных агентов. Стимулируется кашлевой рефлекс ребёнка, поскольку кашель помогает крохе избавиться от скопившейся слизи.
Но не всегда кашель эффективно удаляет мокроту из бронхов, особенно если она вязкая и густая. В таких случаях развивается закупорка бронхов (обструкция), присоединяется бактериальная инфекция с развитием тяжелых осложнений: бронхоспазма и пневмонии. Малыша мучает навязчивый кашель с трудноотделяемой мокротой, одышка, общая слабость.
Иногда причиной бронхита является аллергия, несоответствие воздуха в помещении гигиеническим нормам, грибковые инфекции.
ckbmvdrf.ru
Антибиотики для детей при кашле и насморке
Насморк и кашель воспалительного характера находятся в числе наиболее часто встречающихся проявлений ЛОР патологии у детей.
Неправильная терапия острых состояний нередко приводит к затяжному течению болезни, развитию хронических заболеваний нижних и верхних дыхательных путей. Одним из важных аспектов лечения является использование препаратов, обладающих антимикробным действием – антибиотиков.
В каких случаях при кашле необходимы антибиотики?
Антибактериальные препараты избирательно подавляют деятельность микроорганизмов. Подразделяясь на несколько групп (пенициллины, макролиды, сульфаниламиды, цефалоспорины и др.), по характеру действия они могут являться:
- бактерицидными – ведущими к гибели бактерий;
- бактериостатическими – приостанавливающими размножение патогенной флоры.
Антибиотики для детей, используемые при кашле и насморке, должны назначаться исключительно врачом-педиатром при развитии инфекционного воспаления органов дыхания (бронхит, пневмония, аденоидит, синусит, острый ринофарингит) или других заболеваний, сопровождающихся кашлем (коклюш, туберкулез).
Правила приема антибиотиков при кашле у детей
Фармакокинетика и фармакодинамика антибиотиков имеет существенные различия в разный возрастной период: до 4 недель, до года, от года до трех-пяти лет. Выбор вида и формы препарата требует повышенной осмотрительности, особенно у новорожденных и детей раннего возраста, что обусловлено:
- более низкой скоростью всасывания веществ в желудочно-кишечном тракте;
- малой мышечной массой, влияющей на скорость всасывания препаратов при внутримышечном введении;
- легким проникновением веществ через кожу, что может приводить к тяжелым отравлениям;
- особенностями метаболизма, медленным созреванием рецепторных систем;
- более высоким объемом распределения из-за повышенного содержания жидкости в организме;
- сниженной функцией почек, вследствие чего выведение лекарственных средств происходит менее интенсивно.
Несмотря на небольшую разницу между клинико-фармакологическими параметрами у детей старше пяти лет и взрослых, педиатры назначают различные препараты детям данного возраста с осторожностью. Такой подход связан с уменьшением риска развития возможных осложнений из-за недостаточной изученности некоторых аспектов фармакологии у детей.
Антибиотики, предназначенные для маленьких пациентов, применяются в самых различных формах: спреях, суспензиях, таблетках, каждая из которой по-разному воздействует на фармакокинетику. Подбор необходимого антибактериального средства производится с учетом возраста, анамнеза, инфекционного возбудителя, резистентности к препарату выбора. Лечение может проводиться как одним препаратом (монотерапия), так и различными комбинациями антибиотиков.
Для профилактики развития устойчивости микроорганизмов к воздействию лекарственного средства, а также наилучшего эффекта от лечения, терапию необходимо проводить, соблюдая определенные правила:
- исключение бесконтрольного и/или необоснованного употребления.
- Соблюдение предписанного режима приема и длительности лечебного курса.
- Использование максимальных доз антибиотика, при этом дозировка может быть уменьшена только по согласованию с лечащим врачом.
- Замена препарата при необходимости дальнейшего лечения.
Важно также снизить до минимума профилактическое и местное применение антибиотиков (особенно, аэрозолей), поскольку такой прием способствует более быстрой выработке устойчивости к действующим веществам.
Видео
Когда нужны антибиотики
Антибиотики местного действия
Детский антибиотик, применяемый при кашле и насморке, должен обладать хорошей эффективностью, высокой безопасностью, низким риском развития побочных явлений. Этим требованиям соответствуют средства с местной антибактериальной активностью.
Среди наиболее известных подобных препаратов до недавнего времени фигурировал аэрозоль Биопарокс – полипептидный антибиотик с противовоспалительным эффектом, применяемый для лечения инфекционных поражений ротовой и носовой полости. Однако из-за высокого риска возникновения тяжелых аллергических реакций, вплоть до развития анафилактического шока, средство было отозвано сначала с рынков стран Евросоюза, а затем и России.
На сегодняшний день местная терапия при насморке у детей чаще всего проводится с использованием французских аэрозолей Изофра и Полидекса с фенилэфрином.
Изофра
Бактерицидный антибиотик содержит фрамицетин, относящийся к группе аминогликозидов. Интраназальное применение позволяет создавать терапевтические концентрации лекарственного вещества в слизистых оболочках носа, носовых пазухах. Это делает препарат эффективным при лечении насморка бактериальной этиологии, который нередко сопровождается кашлем,вызванном стеканием слизистого отделяемого по задней стенке носоглотки.
Полидекса с фенилэфрином
Комбинированный антибактериальный препарат в виде назального спрея, используемый в местной терапии острых или хронических ринитов, различных форм синуситов, ринофарингитов у детей от двух лет. Комплексное действие лекарства позволяет применять его примонотерапии воспалительных заболеваний носа и носовых пазух.
Суспензии
Антибиотики в форме суспензии назначаются детям при кашле и насморке наиболее часто. Обусловлено это легкостью их использования в детском возрасте и, зачастую, приятным вкусом.
Сумамед
Сумамед (российский аналог – Азитромицин) относится к азалидам – группе антибиотиков, близкой к макролидам, однако превосходящей их по влиянию. Легко распределяясь по тканям легких, в мокроте бронхов, пазухах носа,других органах, препарат достигает высоких бактерицидных концентраций. Наряду с таблетками и капсулами, сумамед производится в виде порошка для изготовления суспензии со вкусом клубники, не вызывающей отторжения у детей. Лечение препаратом показано детям старше 6 месяцев при заболеваниях дыхательных путей: насморке, вызванном различными формами синусита, пневмониях, бронхитах с выделением мокроты при кашле, ангине и пр.
Амоксиклав
Амоксициллин, входящий в состав лекарственного средства, относится к группе полусинтетических пенициллинов. Используется при лечении кашля и насморка на фоне острых инфекций дыхательных путей. У детей до 10 лет предпочтение отдается суспензии.
Оспамокс
Препарат пенициллинового ряда (действующее вещество – амоксициллин) в виде порошка и гранул для приготовления суспензии. Оспамокс применяется для лечения инфекционных заболеваний дыхательных путей у детей, начиная с рождения.
Аугментин
Кроме амоксициллина в состав Аугментина входит клавулановая кислота, благодаря которой расширяется лечебный спектр антибиотика. При лечении малышей в возрасте до года применяют препарат в каплях, детей до 12 лет – в виде сиропа (суспензии).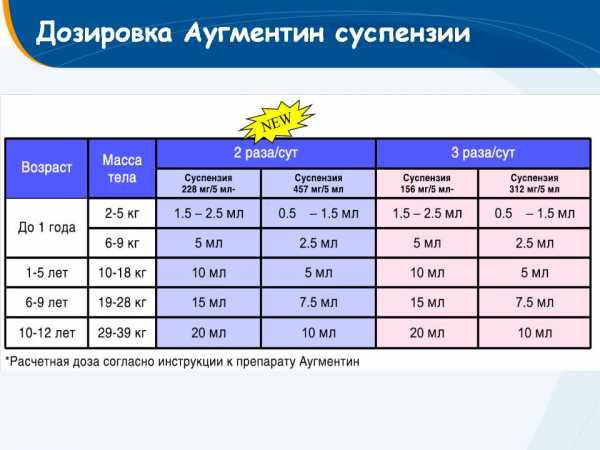
Цефалексин
Антибиотик группы оральных цефалоспоринов, применяемый при острых инфекциях дыхательных путей. Хорошо проникает в ткани, равномерно распределяется по организму, обладает быстрым периодом выведения. Цефалексин-суспензия назначается детям всех возрастов.
Бактрим
Бактрим представляет собой комбинацию лекарственных веществ, которая обеспечивает бактерицидный эффект. Суспензия используется для лечения кашля и насморка бактериальной природы у детей от 6 недель до 12 лет.
Препараты группы сульфаниламидов значительно уступают антибиотикам, поэтому обычно назначаются при непереносимости других антибактериальных препаратов или устойчивости к ним. Для предупреждения осложнений важно строго придерживаться соответствующих возрасту дозировок и интервалов между приемами.
Антибиотики в таблетированной форме
Среди используемых в детской практике противомикробных препаратов представлены также антибактериальные средства в виде таблеток. Чаще всего они назначаются детям дошкольного и школьного возраста, когда прием антибиотика подобной формы уже не вызывает затруднений.
Флемоксинсолютаб
Флемоксин эффективен в отношении большинства микроорганизмов, хорошо накапливается в пазухах носа и мокроте, поэтому используется для лечения острого синусита, бронхопневмонии. Легко всасывается при пероральном введении, не требует одновременного употребления с пищей. Таблетки имеют приятный фруктовый вкус, что играет немаловажную роль при использовании препарата у детей. При необходимости средство хорошо растворяется водой до состояния суспензии.
Амоксил
Еще одно антибиотическое средство из группы пенициллинов, используемое для лечения ЛОР-органов и легких, состав которого включает амоксициллин и клавулановую кислоту. Введение препарата осуществляется перорально (таблетированная форма) и инфузионно (внутривенно). В виде таблеток применяют у детей старше года. Не рекомендуется к использованию в комбинированной терапии совместно с бактериостатическими антибиотиками.
Эритромицин
Эритромицин – макролидный антибиотик. Обладая хорошей всасываемостью, он достаточно эффективен при лечении пневмоний, бронхитов, острых синуситов у детей с рождения, однако мало пригоден для проведения монотерапии. К препарату довольно быстро вырабатывается устойчивость, поэтому эритромицин обычно применяют в качестве «резервного» средства, а также в комбинированной терапии либо на этапе долечивания.
Бисептол
Лечебное воздействие сульфаниламидного средства Бисептол подобно суспензии Бактрим. Препарат имеет аналог – Септрин, выпускаемый, в том числе, в виде детских таблеток и суспензии. Бисептол показан при насморке, вызванном острым или хроническим синуситом, бронхите, пневмонии, коклюше, фарингите, особенно сочетающемся с острым ринитом. Не назначается новорожденным детям.
Побочные эффекты от использования
При лечении антибиотиками у родителей нередко возникают две крайности: использование антибактериальных препаратов при первых же симптомах простуды у ребенка (насморке, повышении температуры тела более 38 градусов, кашле) или полный отказ от терапии из-за опасений возникновения побочных эффектов. Оба варианта неприемлемы.
Антибиотики не являются средствами «на всякий случай». Бездумное их применение при вирусных заболеваниях является бесполезным, подрывает здоровье ребенка, вызывает резистентность организма к различным группам лекарственных препаратов. Назначение антибактериальных средств должно производиться только врачом.
Конечно, у некоторых детей системные антибиотики вызывают различные аллергические реакции, расстройства пищеварения. Однако при проявлениях аллергии достаточной мерой будет замена лекарства на препарат другой группы, а незначительные проявления дисбиоза, как правило, вообще не требуют лечения. Лишь длительный прием антибиотиков может приводить к дефициту витаминов группы В, сопровождаться подавлением нормальной флоры, развитием супер инфекции.
В то же время необоснованный отказ от необходимой терапии гораздо чаще приводит к развитию тяжелых осложнений, после чего лечение ребенка затягивается на длительный срок.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter. Мы исправим ошибку, а Вы получите + к карме 🙂
pnevmonet.ru
список препаратов, как правильно выбрать и принимать
Понос у детей случается часто. Пищеварительная система малыша еще несовершенна, поэтому реагирует таким образом на любой негативный внешний фактор. Если вовремя не принять меры, у детей может быстро развиться обезвоживание. Но делать это нужно правильно. Многие родители стараются сразу дать антибиотик при поносе у ребенка. Этого делать нельзя, так как понос, появившийся у малыша, может быть вызван не бактериальной инфекцией, а совершенно другими причинами, не имеющими отношения к микробам. В таком случае антибиотик навредит, а не окажет помощь.
Причины поноса у детей
Понос — это частый жидкий стул. Он может сопровождаться болезненными ощущениями в животе, рвотой, спазмами, частыми позывами к дефекации. Понос может появиться при сильном стрессе, простуде, введении нового продукта в рацион. При грудном вскармливании у малышей часто бывает жидкий стул, но это не всегда является патологией. Например, причиной поноса желтого цвета у ребенка может быть неправильно выбранная молочная смесь или введение прикорма.

Диарея может быть вызвана различными микроорганизмами, грибками, вирусами или гельминтами. Бактериальные инфекции, вызывающие понос, предаются в основном при несоблюдении правил гигиены. В развитых странах понос у детей чаще всего вызывается энтеровирусами или ротавирусами.
Есть и неинфекционные причины поноса у детей. Это могут быть врожденные аномалии строения органов ЖКТ, синдром мальабсорбции, непереносимость лактозы и другие патологии. Диарею может вызвать сильный стресс, перегревание ребенка, употребление несвежих продуктов или некипяченой воды, а также пищевая аллергия.
Целесообразность назначения антибиотиков
Многие мамы очень боятся жидкого стула у детей, поэтому при его появлении сразу дают им антибактериальные препараты. Но на самом деле необходимость в этом бывает не всегда. Нужно помнить, что антибактериальные препараты эффективны только против определенных видов микроорганизмов. Антибиотик при поносе у ребенка можно назначать в следующих случаях:
- При дизентерии. Она передается через грязные руки, немытые овощи или зараженную воду.
- При сальмонеллезе, которым можно заразиться при несоблюдении технологии приготовления блюд или от инфицированного человека.
- При поражении кишечной палочкой — эти микроорганизмы всегда присутствуют в организме человека, а при определенных условиях начинают слишком активно размножаться.
- При лямблиозе — это паразитарная инфекция.
- Реже встречаются ботулизм, холера, брюшной тиф.
Но понос у детей не всегда появляется из-за бактериальной инфекции. Его причиной могут быть вирусы, пищевое отравление, изменение рациона, стресс или прорезывание зубов. При этом применение антибиотиков будет бесполезным, даже может навредить. Ведь они вместе с патогенными бактериями убивают полезную микрофлору кишечника. При этом понос может только усилиться.

Поэтому при диарее у ребенка нужно сразу же обратиться к врачу. После обследования специалист определит причину поноса и выберет соответствующее лечение. Показания к применению антибиотиков — это бактериальная инфекция. Если она подтверждена, сразу назначают антибактериальные препараты. При диарее у детей нужно внимательно подходить к выбору таких средств, чтобы они не нарушили микрофлору и не вызвали серьезных побочных эффектов.
Когда нужно принимать антибиотики при поносе у детей
Не рекомендуется делать это с первого дня диареи. Сразу желательно обратиться к врачу, который назначит препараты против поноса. Это могут быть сорбенты, лекарства, влияющие на моторику кишечника, пробиотики, ферменты. Обязательно проводится регидрационная терапия, чтобы предотвратить обезвоживание, соблюдается специальная диета. Но есть определенные ситуации, когда необходимо скорректировать лечение, возможно, придется начать давать антибиотики. Поводом для этого могут стать такие симптомы:
- Повышение температуры.
- Рвота.
- Испражнения становятся пенистыми, имеют зловонный запах.
- В них присутствуют примеси слизи, крови или гноя.
- Цвет кала становится зеленым, черным или совсем светлым.
- Развиваются признаки обезвоживания.
- Понос продолжается дольше 3 дней, другие препараты не справляются с ним.
Когда нельзя принимать антибиотики
В большинстве случаев понос при правильном подходе проходит за несколько дней и без применения антибактериальных препаратов. Только в 20% случаев диареи оправдано применение антибиотиков. Прежде всего, довольно редко понос вызывается бактериями. Но даже бактериальная инфекция не всегда требует применения антибактериальной терапии. Например, при заражении бактерией E.Coli антибиотики приводят к ее массовой гибели, при этом вырабатывается энтеротоксин, который может привести к токсическому шоку, нарушается микрофлора кишечника.
Если же понос у ребенка вызван пищевым отравлением, аллергической реакцией или вирусной инфекцией, применение антибиотиков может быть опасным. Ведь эти препараты еще больше раздражают пищеварительный тракт и могут привести к усилению диареи. Особенно осторожно нужно подходить к применению антибиотиков при поносе у детей 1 года и младше. В этом возрасте микрофлора кишечника еще не сформирована, часто наблюдаются сбои в работе ЖКТ. Антибактериальные препараты могут негативно повлиять на пищеварение ребенка, вызвав усиление поноса.
Какие антибиотики при поносе назначают детям
Эти препараты нельзя выбирать самостоятельно. Такой подход может привести к нарушению микрофлоры кишечника и появлению штаммов бактерий, устойчивых к любым антибиотикам. Поэтому такое лечение должно назначаться только врачом. Не каждый антибиотик при поносе и температуре у детей будет эффективен. Его выбор зависит от типа возбудителя и возраста ребенка. Чаще всего назначается в таких случаях один из нескольких препаратов:
- «Фуразолидон» эффективен при сальмонеллезе, лямблиозе и многих других кишечных инфекциях.
- «Левомицетин» уже давно применяют при поносах, детям его назначают начиная с 3 лет.
- «Амоксициллин» безопасен даже для грудных детей, а эффективность его при кишечных инфекциях довольно высока.
- «Доксициклин» — более сильное средство, назначается только детям после 8 лет.
- «Ампициллин» эффективен при многих бактериальных инфекциях.
- «Интетрикс» назначается при дизентерии.
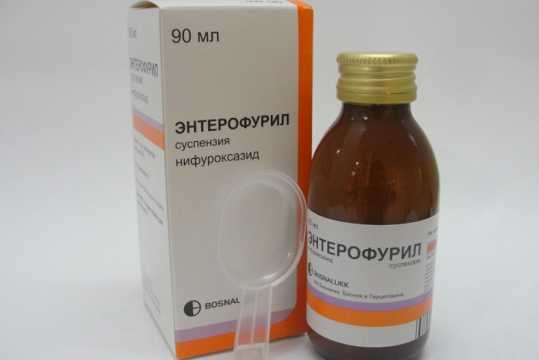
Более безопасными считаются препараты на основе противомикробных веществ нифуроксазида, энтерофурила и эрсефурила. Они выпускаются в форме суспензии или сиропа и разрешены к применению даже на первом году жизни ребенка.

«Амоксициллин» при поносе
Назначают этот препарат в том случае, когда диарея длится дольше 3 дней, в каловых массах есть примеси слизи или крови, у ребенка повышается температура. Эффективен «Амоксициллин» при брюшном тифе, сальмонеллезе, шигеллезе, дизентерии. Разрешено применять этот антибиотик малышам с рождения. Дозировка при этом высчитывается по массе тела. Детям обычно назначается 30-60 мг на килограмм веса. Лучше всего использовать для лечения суспензию, которая обладает приятным вкусом. Таблетки рекомендуется давать детям после 5 лет.
Применение «Левомицетина»

Чаще всего при обнаружении у ребенка бактериальной кишечной инфекции врачи назначают «Левомицетин». Детям дозировка этого препарата обязательно рассчитывается индивидуально. «Левомицетин» — это недорогой антибактериальный препарат широкого спектра действия. Он продается в аптеках без рецепта врача, но не стоит применять его самостоятельно. Действие препарата основано на подавлении активности бактерий. Их рост и размножение прекращаются.
При назначении «Левомицетина» детям необходимо строго придерживаться инструкции и соблюдать все рекомендации врача. Нужно поддерживать концентрацию антибактериального вещества на уровне, необходимом для подавления активности бактерий. При этом длительность лечения должна составлять не менее 10 дней, иначе может случиться рецидив и бактерии приобретут в препарату устойчивость. Кроме того, этот препарат может вызывать серьезные осложнения, например нарушение процесса кроветворения.
«Ампициллин» при поносе
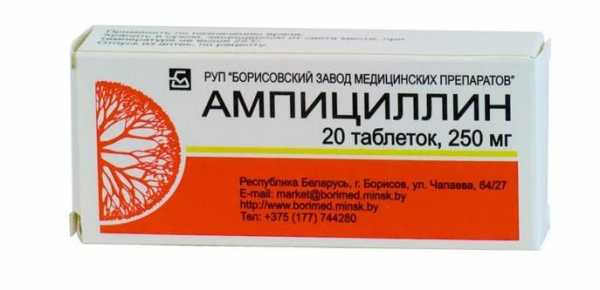
Это антибиотик широкого спектра действия, эффективен при сальмонеллезе, поносе, вызванном стафилококком, стрептококком или энетрококком. Инструкция по применению «Ампициллина» в таблетках разрешает его применение с месячного возраста при различных кишечных инфекциях. Но малышам лучше для лечения использовать суспензию, которую легче дозировать и давать ребенку. Не применяется «Ампициллин» при болезнях крови и нарушении работы печени. Стоит также учитывать, что понос у ребенка может быть вызван приемом антибиотиков, поэтому назначать препарат может только врач после обследования.
Инструкция по применению таблеток «Ампициллина» отмечает, что после их применения часто возникают побочные эффекты. Это могут быть головные боли, судороги, нарушение процесса кроветворения. Поэтому давать препарат ребенку можно только в дозировке, назначенной врачом. Высчитывается она из расчета массы тела малыша и тяжести его состояния. Обычно дозировка составляет от 50 до 100 мг на килограмм веса.
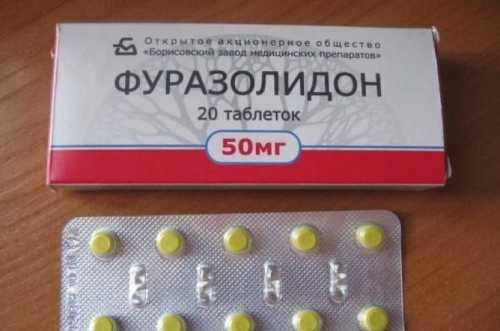
Это самый распространенный препарат, применяемый при различных кишечных инфекциях. Он обладает щадящим действием, поэтому широко используется в педиатрии для лечения детей после 1 года. Эффективен «Фуразолидон» при брюшном тифе, дизентерии, сальмонеллезе, лямблиозе. Применяют его даже при ротавирусной инфекции и пищевом отравлении, так как особенностью препарата является его способность улучшать защитные силы организма. Препарат хорошо переносится, а аллергические реакции на него возникают очень редко.
«Метронидазол» детям
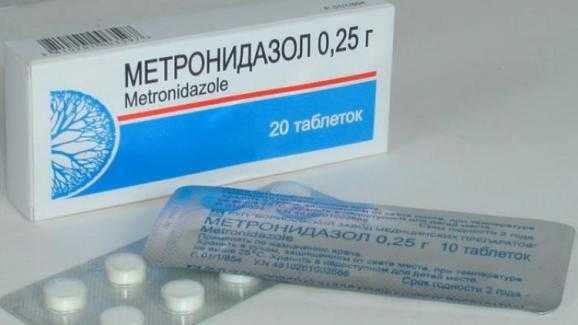
Этот противомикробный препарат является одним из самых популярных уже много лет. Однако можно ли детям «Метронидазол» давать при поносе любой этиологии? Препарат применяется с первого года жизни, так как является малотоксичным, но только при наличии показаний. Его назначают при лямблиозе, амебиазе, псевдомембранозном колите. Поэтому при обычном поносе этот препарат не назначается. Наоборот, применение «Метронидазола» может вызвать появление колик в кишечнике, диареи, тошноты.
Правила применения препаратов
Чтобы антибиотик при поносе у ребенка был эффективным, необходимо принимать его строго по инструкции. Особенно важно выдерживать одинаковые временные промежутки между приемом двух доз. Это поможет постоянно поддерживать определенную концентрацию антибактериального вещества в крови. Ни в коем случае нельзя изменять дозировку антибиотиков, уменьшать или увеличивать длительность лечения без рекомендации врача.
Антибиотики могут вызвать множество побочных эффектов. Прежде всего, это нарушение микрофлоры кишечника. Кроме того, все антибиотики ухудшают состояние иммунитета ребенка, в результате чего возрастает риск присоединения вторичной инфекции.
Понос после антибиотиков
Неправильное применение антибактериальных препаратов (при лечении различных заболеваний) может привести к возникновению антибиотикоассоциированной диареи. Эти средства уничтожают не только патогенные микроорганизмы, но и полезные бактерии. Поэтому микрофлора кишечника нарушается. Кроме того, часто развивается воспаление слизистой ЖКТ, меняется его моторика. В результате начинают размножаться патогенные бактерии, что и вызывает понос. Причиной диареи после приема антибиотиков может стать индивидуальная непереносимость препарата.
Такой понос часто сопровождается рвотой, болями в животе, повышенным газообразованием. Обычно при этом частота дефекации не очень высокая — до 5 раз в день. Понос даже может чередоваться с затрудненным опорожнением кишечника. В редких случаях понос у ребенка после антибиотиков становится слишком частым, повышается температура. Чтобы предотвратить такое состояние, прием антибактериальных препаратов всегда сочетают с пробиотиками. Если понос появился, лечение следует прекратить, а врач поможет подобрать другие лекарства для терапии.
fb.ru
Антибиотики для детей при кашле и насморке
При лечении детей антибиотики используются крайне редко, только тогда, когда кашель или насморк перешли в осложненную стадию, а применяемая до этого терапия не дала никакого результата в течение недели. Особенно показательно использование мощных противовирусных и противобактериальных препаратов при наличии высокой температуры более трех дней. Назначение подобных медикаментов происходит исключительно после очного осмотра ребенка.

Антибиотики для детей при кашле и насморке
Содержание материала
Антибиотики против насморка для детей в каплях и в виде спрея
Фрамицетин
Использование Фрамицитина возможно по достижению ребенка одного года жизни. Обычно пациентам лекарственное средство назначается в сочетании с другими препаратами для предотвращения сильного насморка, в том числе с гнойными вкраплениями или при развитии гайморита. Ребенку закапывают одну-две капли раствора в каждый носовой проход до шести раз в сутки. Заметное облегчение от использования Фрамицина должно прийти уже на вторые-третьи сутки. Продолжительность терапии не может превышать пяти дней, в сложных случаях – семи суток.
Изофра

Изофра — это один из самых популярных антибиотиков при наличии сильного насморка
Один из самых популярных антибиотиков при наличии сильного насморка. Перед использованием флакон с жидкостью тщательно встряхивают, после чего необходимо в каждую ноздрю однократно впрыснуть препарат. Количество рекомендованных повторений до пяти лет составляет три дозы, после этого возраста количество суточных дох можно увеличить до шести. Терапевтический курс может продолжаться в течение десяти дней, но при этом желательно закончить его на седьмые сутки.
Биопарокс
Препарат Биопарокс способен оказать быстрое противовоспалительное воздействие
В состав этого капельного раствора входит мощный антибиотик фузафунгин, который способен оказать быстрое противовоспалительное воздействие. Уже после одного-двух закапываний у ребенка проходит отечность, уменьшается слезотечение, снижается активность выработки мокроты в носу. Маленьким пациентам рекомендуется делать по одному впрыскиванию в каждый носовой проход три-четыре раза в сутки. При осложненном насморке с большим количеством гноя можно увеличить дозировку до двух впрыскиваний четыре раза в сутки.
Внимание! Перед закапыванием рекомендуется промывать каждый носовой проход физическим раствором или при помощи морской воды. Для этого можно использовать такие растворы, как Хьюмер или Аквамарис.
Антибиотики в форме таблеток или суспензии против насморка
Цефодокс

Препарат Цефодокс
Применять антибиотик можно после пятимесячного возраста пациента в форме суспензии. После 12 лет ребенок переводится на взрослую форму лекарственного средства в таблетках. Используют Цефодокс один раз в день строго во время еды. Классическая дозировка суспензии при насморке составляет 10 мг на каждый килограмм тела. Обязательно, чтобы между приемами соблюдался минимальный временной интервал в 12 часов. Перед принятием суспензии баночку встряхивают в течение одной минуты. Продолжительность терапии до 14 дней при осложненном диагнозе.
Аугментин

Препарат Аугментин для лечения насморка у детей
Также выпускается в форме таблеток и суспензии. После 12 лет или по достижению ребенком массы тела в 40 кг классическая дозировка препарата составляет 250 мг активного вещества трижды в сутки. С трех месяцев до 12 лет пациенты принимают по 5 мл суспензии трижды в сутки. Для приготовления раствора используется сразу весь порошок. Обязательно встряхивать бутылку перед принятием дозы. При лечении насморка Аугментин разрешается использовать до 14 дней, но желательно сократить терапию до 5-7 дней.
Внимание! Данные антибиотики допускается также использовать во время лечения кашля у ребенка. При этом не нужны никакие корректировки доз, но обязателен осмотр лечащего врача.
Антибиотики в форме суспензии против кашля
Сумамед
Сумамед — это порошок для приготовления раствора для внутреннего приема
Представляет собой порошок для приготовления раствора для внутреннего приема. Детская суспензия имеет выраженные вкус клубники, но при этом не вызывает чувства сильной сладости. Суммамед принадлежит к классу противовирусных медикаментов группы макролидов. Маленьким пациентам назначают средство строго один раз в отмеренной врачом дозировке после еды, допускается прием Суммеда перед основным приемом пищи. Сам порошок можно развести обычной кипяченой водой. Перед каждым приемом пузырек с жидкостью тщательно встряхивают, хранят готовый раствор в холодильнике. Курс терапии не может продолжаться больше десяти дней.
Азитромицин
Препарат Азитромицин применяется при осложненной форме кашля
Относится к классу достаточно сильных антибиотиков, которые назначаются при осложненной форме кашля, обычно сопровождающегося развитием пневмонии и бронхита. Азитромицин – антибиотик второго порядка, что означает возможность его назначения при неэффективности других лекарств данной группы. Классическая дозировка противобактериального средства составляет 10 мг на каждый килограмм тела. До пяти лет допускаются значительные корректировки доз, чтобы снизить побочные эффекты на детский организм. Суспензия применяет на детях, возраст которых достиг полугода.
Оспамокс

Препарат Оспамокс
Также выпускается в форме порошка, который разводится в полном объеме обычной кипяченой водой. При назначении препарата также учитывается вес и возраст ребенка. Пациентам с весом меньше 40 кг назначают классические дозировки в 60 мг на каждый килограмм тела трижды в стуки. Детям до трех лет дозировка может быть уменьшена в два раза. Если ребенок весит свыше 40 кг, он принимает взрослые дозы Оспамокса, что составляет от 750 мг до 3 г активного вещества. По достижению ребенком массы 40 кг имеет смысл вместо суспензии применять медикамент в форме таблеток.
Внимание! Все приведенные суспензии даются в дозировке ребенку, исходя из его текущего веса. Превышать дозу строго запрещено, чтобы не спровоцировать серьезные проблемы с желудком или аллергическую реакцию.
Антибиотики в форме таблеток для детей против кашля
Флемоксин Солютаб

Препарат Флемоксин Солютаб для лечения кашля у детей
Относится к амоксициллиновой группе и обычно назначается трех лет, когда ребенок может уже нормально проглотить таблетку. Так как лекарственное средство имеет ярко выраженный горький вкус, его разрешают растолочь и смешать с соком. Классических дозировок у препарата не существует, так как большую роль играет вес ребенка, осложнение кашля и переносимость амоксициллина. Нельзя использовать Флемоксин Солютаб, если кашель связан с горловым воспалением или аллергией.
Бисептол
Препарат Бисептол
Антибиотик, который традиционно назначают с четырех лет, но при значительных осложнениях его можно использовать деткам двухлетнего возраста. С двух до пяти лет врач назначает по 120 мг активного вещества два раза в день, желательно пить Бисептол после еды, запивая таблетки небольшим количеством воды. С шести до 12 лет пациенты пьют дозировку в 240 мг антибиотика также дважды в сутки. Продолжительность терапии зависит от состояния больного, но не может длиться свыше десяти дней.
Амоксил

Амоксил
Данные таблетки применяют с трех лет. Маленьким пациентам назначают по 375 мг дважды в стуки или же по 250 мг трижды в сутки. В таких дозировках препарат принимают до 10 лет. После этого возраста доза лекарственного средства увеличивается до 500-750 мг дважды в день. При необходимости проводится корректировка дозировки, но только в меньшую сторону. Продолжать лечение по заданной схеме можно в течение одной недели. Если за семь дней не достигли необходимого терапевтического эффекта, но имеются явные положительные сдвиги, длительность терапии может быть продлена до 14 дней.
Внимание! Так как прием пероральных антибиотиков отрицательно сказывается на желудке, стоит во время лечения также принимать медикаменты с пробиотиками.
Видео — Как ребенку быстро вылечить кашель
Побочные эффекты от использования антибиотиков
При использовании противовирусных лекарств даже в нормальных дозировках могут возникнуть следующие побочные эффекты:
- появление зуда и кожной сыпи;
- отечность горла, носа и ротовой полости;
- чувство тошноты, появление рвоты и функционального расстройства кишечника;
- отек по типу Квинке;
- дрожание рук, судороги;
- асептический менингит;
- повышенная сухость в ротовой полости;
- раздраженность и нервозность;
- проблемы со сном;
- нефрит интерстициального типа;
- сывороточная болезнь;
- сильный аллергический кашель или насморк.
Внимание! Если вы столкнулись с побочными эффектами, стоит сразу обратиться к педиатру. Он скорректирует терапию или полностью отменит определенный антибиотик, а также назначит симптоматическое лечение.
Стоимость лекарственных препаратов против кашля и насморка
Внимание! Из-за небольших особенностей в составе препаратов, произведенных в разных фармацевтических компаниях и на территории различных стран, стоимость медикамента может отличаться на 5-20%.
Длительное использование антибиотиков крайне опасно для детского организма. Дело не только в возможности развития передозировки и побочных эффектов. Самое опасное состояние при продолжительном применении противовирусных и противобактериальных препаратов у пациентов может возникнуть привыкание, что сделает невозможность его излечения в будущем. Только грамотный подход к лечению может быстро помочь ребенку и максимально снизить риск осложнений в стадии ремиссии.
Понравилась статья?
Сохраните, чтобы не потерять!
med-explorer.ru
Антибиотики при ОРВИ у детей: показания к назначению
Нынешнее поколение молодых родителей прекрасно знают, что антибиотики не назначаются для лечения вирусной инфекции. Почему же в 90% случаях педиатры прописывают детям при респираторных инфекциях антибиотик в профилактических целях? Как определить, действительно ли нужен сильный препарат или организм способен победить болезнь сам?
Признаки ОРВИ у ребенка
Обычно знакомиться с понятиями ОРВИ, ОРЗ и прочими туманными определениями мамы начинают после того, как ребенок идет в сад. Первый адаптационный год у большинства детей протекает довольно сложно: неделю в саду, две недели дома.
Чтобы не запутаться в терминологии:

ОРВИ или ОРЗ в детском возрасте
- ОРВИ — острая вирусная респираторная инфекция, в основном, инфекции верхних дыхательных путей (фарингит, ринит, синусит, тонзиллит, аденовирус)
- ОРЗ — болезни верхних и нижних дыхательных путей вирусной или бактериальной природы (ангина, бронхит, пневмония, грипп, парагрипп)
Симптомы вирусных и бактериальных инфекций в начале заболевания очень схожи, поэтому обычно педиатры предпочитают ставить ребенку неопределенный диагноз ОРЗ. Болезнь проходит несколько этапов: инкубационный и продромальный период. Вирусы поражают организм практически сразу: инкубационный период может составить несколько часов (максимум 5 дней). Бактерии не проявляют симптомов до 14 дней.
Для ОРВИ характерно:
- чихание
- насморк (выделения из носа прозрачные и жидкие, как вода)
- температура в большинстве случаев не превышает 38,5°
- кашель (сначала сухой, но при поражении вирусами кашель становится влажным и продуктивным спустя сутки-двое)
- отечность носоглотки
- общие признаки интоксикации: слабость, покраснение глаз, слезотечение
Реакция организма на вирус очевидна: отторжение слизи указывает на то, что тело пытается избавиться от чужака. Горло у детей во период ОРВИ становится красным, без гнойных налетов.
Болезнь, спровоцированная вирусом, обычно сходит на нет спустя 4-5 дней. К этому моменту в организме ребенка накапливаются белки-защитники (интерфероны), которые уничтожают инфекцию.
Максимально большое количество интерферонов вырабатываются на третий день от начала заболевания.
Поэтому, если после трех дней болезни ребенку не становится лучше, врачи назначают антибиотик, предполагая присоединение бактериальной инфекции.
Анализ на бактериальную инфекцию
Для надежной диагностики природы заболевания есть необходимость в клиническом анализе крови. Признаки, указывающие на вирус:
Результаты анализа крови
- количество эритроцитов при ОРВИ остается в допустимых нормой пределах или незначительно повышено из-за обезвоживания
- лейкоциты остаются либо на нижней границе нормы, либо снижены больше нормы
- количество нейтрофилов при ОРВИ снижено
- эозинофилы при поражении вирусами в крови вообще могут исчезнуть
- существенно повышается уровень лимфоцитов и моноцитов — специфичный признак при вирусе
Показатели в крови, характерные для бактериального заражения:
- на бактериальную инфекцию указывает скачок в крови лейкоцитов и нейтрофилов
- число лимфоцитов обычно снижено
- повышена скорость оседания эритроцитов (хотя при тяжелых формах ОРВИ показатели СОЭ также довольно высоки, поэтому этот показатель является неспецифичным признаком)
Анализ мочи и биохимия крови при вирусных инфекциях в основном остаются без изменений, поэтому в их проведении нет необходимости. Желательно сдать анализ крови на определение возбудителя в первый день болезни, но только, если болезнь протекает в тяжелой форме.
Если сдать анализы по каким-либо причинам невозможно, заподозрить осложнение ОРВИ можно при следующих признаках:
- выделения из носа или глаз, мокрота из легких становятся мутными и приобретают желтый или зеленый оттенок
- на 5 день улучшения не наступает, либо после стабилизации состояния ребенку снова становится хуже
- изменяется цвет мочи, она становится мутной, появляется видимый осадок
- возникновение в кале примесей крови или слизи указывает на поражение кишечника
Для подтверждения или опровержения бактериальной инфекции проводятся мазки из носа и горла, посев отделяемого миндалин.
Антибиотики: показания к назначению
Для назначения ребенку антибактериальных препаратов нужны веские причины. Злоупотребление лекарственными средствами грозит появлением устойчивости к антибиотикам. Часто использование медикаментов заставляет бактерии видоизменяться, поэтому они не реагируют на лечение.
Антибиотики бессмысленно назначать:
Антибиотики при гнойном отите
- при острых вирусных инфекциях (назофарингит, вирусный тонзиллит и конъюнктивит, трахеит, ринит, ларингит, грипп, бронхит в легкой форме)
- согласно указаниям ВОЗ, антибиотики бесполезны при острых кишечных инфекциях с жидким стулом
- для снижения температуры тела: препараты предназначены для подавления роста и размножения бактерий
- для профилактики бактериальной инфекции
Как правило, антибиотики при ОРВИ у детей могут применяться в следующих ситуациях:
- Если ребенок младше 3 месяцев, а температура выше 38° не падает дольше трех суток
- На 6 день после улучшения состояние здоровья снова ухудшается
- В случае увеличения подчелюстных лимфоузлов (вероятность дифтерии или ангины)
- Если сухой кашель длится больше 10 дней (подозрение на коклюш)
- В случае появления гнойных выделений из носа, гнусавого голоса, головных болей в области лба или гайморовых пазух (риск развития гайморита)
- Если обнаружен налет на миндалинах (скарлатина, инфекционный мононуклеоз, стрептококковая ангина)
- Если появилась стреляющая боль в ухе, надавливание на козелок доставляет боль, из больного уха вытекает жидкость (типичные признаки среднего отита)
При вирусной инфекции кашель появляется эпизодически, в легких не прослушиваются хрипы, отсутствует жесткое дыхание. Заложенность носа допускается до 14 дней, если носовое дыхание затруднено после этого срока, скорее всего, врач назначит антибиотик.
Назначение антибиотиков при ОРВИ может быть целесообразно детям с иммунодефицитом, с рецидивирующим отитом, врожденными пороками развития. От возраста ребенка и наличия сопутствующих хронических заболеваний зависит выбор медикамента.
При хорошем иммунитете детский организм справляется с вирусной инфекцией за 7 дней.
Правила применения
Антибиотики нельзя пить при первом чихе или насморке ребенка. Это серьезные лекарственные средства, разрешенные к применению только по назначению доктора. Назначать ребенку антибиотики самостоятельно, прислушиваясь к советам подруг или Интернет-ресурсов, крайне неразумно. У этой группы медикаментов есть четкие правила приема, которые не следует нарушать:
Правила применения антибиотиков
- запрещается употреблять одинаковый антибиотик в промежутке 2 -3 месяцев: чтобы не возникла резистентность к препарату, врач назначит лекарство с другим активным веществом
- нельзя повышать или понижать дозу лекарства игнорируя указаниям инструкции: она рассчитывается на информации о массе тела и возраста ребенка, при превышении дозы высок риск отравления, при понижении дозировки антибиотик может оказаться бесполезным
- перед введением инъекционного антибиотика рекомендуется провести аллергическую пробу
- для малышей, которые не в состоянии разжевать таблетки, существуют аналоги в сиропе или суспензии
- в случае аллергии на пенициллин или другой тип антибиотика об этом нужно предупредить врача
- употреблять лекарство лучше после приема пищи, запивая обычной водой
- необходимо пить антибиотик в одно и то же время через равные временные промежутки
- эффективность лечения сводится на нет, если лекарство прекратили пить до окончания полного курса, стандартный курс антибиотикотерапии 5-6 дней (некоторые лекарства пьют 3 дня)
- если по прошествии трех дней после начала курса ребенку не становится лучше, рекомендуется сменить вид антибиотика
Необоснованное лечение антибиотиками вызывает дисбактериоз, аллергию. Препарат губит не только вредные бактерии, но и микрофлору кишечника. Поэтому параллельно с приемом таблеток детям назначают пробиотики для поддержания работы кишечника (Лактовит, Бифиформ, Бифидумбактерин, Ацилакт, Аципол).
Детям, страдающим аллергией, показано употреблять антигистаминные средства: Эдем, Фенистил, Зиртек, Цетрин, Зодак.
Не нужно выпрашивать у врача назначить антибиотик: температура 38°, небольшой кашель, насморк — это характерные симптомы вируса и побороть его может только организм ребенка.
Популярные детские антибиотики
Макролиды
Азитромицин
Самые популярные антибиотики, которые прописывают педиатры при осложнениях вирусной инфекции —препараты из ряда макролидов. Они наносят минимальный токсический вред организму, поэтому их разрешено использовать в лечении детей старше 6 месяцев.
Чаще всего препараты макролидов применяются для лечения ЛОР-органов при заболеваниях дыхательных путей. В группу со сложной структурой входят лекарственные средства на основе следующих антибиотиков:
- Эритромицин
- Азитромицин
- Спирамицин
- Рокситромицин
- Кларитромицн
- Мидекамицин
- Джозамицин
Как и все медикаменты, макролиды могут вызвать побочные эффекты: потерю аппетита, тошноту, рвоту, боли в животе и расстройство желудка. Также макролиды запрещены при индивидуальной непереносимости компонентов лекарства.
Но у них есть преимущества перед представителями других антибиотиков:
- Действующее вещество лекарства накапливается в лимфатических клетках, где локализуются бактерии, вызвавшие заболевание. Поэтому, даже при малых дозах, макролиды оказывают мощный антибактериальный эффект.
- Макролиды блокируют размножение грибка. В отличие от других видов антибиотиков, после приема макролидов кандидоз встречается крайне редко.
- Если дозировка препарата случайно или намеренно превышена, риск интоксикации минимальный.
- Макролиды назначают пациентам с аллергией или непереносимостью пенициллина.
Наиболее популярные антибиотики:
- Суммамед
- Клацид
- Азитрокс
- Азимед
- Макропен
- Хемомицин
- Зитролид
Судя по отзывам молодых мам лидирующее место среди макролидов занимает Суммамед. Лекарство рекомендуется детям от 6 месяцев, производится в суспензии, курс лечения составляет всего 3 дня.
Суммамед часто назначают при ОРВИ, отягощенных осложнениями. Он показан при синусите, тонзиллите, отите, пневмонии и фарингите. Доза препарата — 10 мг на 1 кг веса ребенка.
При гайморите и затяжном бронхите часто назначают Клацид. Активное вещество Кларитромицин угнетает деятельность стрептококков, пневмококков и стафилококков. Курс лечения: от 7 до 10 дней. Разрешен детям старше 12 лет, принимается дважды в сутки с промежутком в 12 часов.
Макролиды желательно употреблять за 1 час до еды или спустя два часа после.
Цефалоспориновый ряд
Цефазолин
О цефалоспоринах знает каждый ребенок, который проходил лечение в больнице: при осложненных ОРВИ и бактериальных инфекциях в лечебных учреждениях детям поголовно назначают антибиотики цефалоспоринового ряда. При лечении в условиях стационара внутривенное введение этой группы антибиотиков снижает вероятность нарушений со стороны желудочно-кишечного тракта.
На сегодняшний день исследовано и разработано 4 поколения препаратов цефалоспориновой группы:
- Цефазолин, Цефалоридин
- Цефуроксим, Цефамандол
- Цефотаксим
- Цефепим
Отличительное качество этой группы: некоторые представители антибиотиков применяются новорожденным. Показания для назначения:
- Бактериальные инфекции верхних дыхательных путей — средний отит, острый синусит, фарингит, острый тонзиллит, фронтит, гайморит
- Инфекции мочевыводящих путей — цистит, уретрит
- Инфекционные заболевания нижних дыхательных путей — хронический и острый бронхит, воспаление легких, плеврит
Популярными представителями цефалоспоринов являются:
- Супракс
- Цефикс
- Зиннат
- Панцеф
- Зинацеф
- Иксим
- ЦефоралСолютаб
Препараты агрессивно воздействуют на микрофлору кишечника, поэтому при употреблении часто возникают побочные явления: жидкий стул, тошнота, сыпь. Есть вероятность появления головокружения или головной боли.
Детям младше 12 лет цефалоспорины разрешаются только в форме суспензии. Ребенку, страдающему нарушением работы почек, этот тип антибиотика не рекомендуется. Самостоятельное назначение антибиотика цефалоспоринового ряда категорически запрещено: его предназначение уничтожать серьезные патогенные бактерии.
Для назначения цефалоспориновых антибиотиков должны быть серьезные причины, обычно врач старается выбрать более щадящий препарат. Инъекционное введение препарата считается крайней мерой. К примеру, укол Цефтриаксона, который применяют в детских инфекционных отделениях, очень болезненная процедура.
Главный критерий эффективности препарата — нормализация температуры тела до 37-38°в течение 72 часов (при отсутствии положительных изменений антибиотик стоит заменить).
Группа пенициллинов
Амоксициллин
Пенициллины считаются препаратом первого ряда, особенно при обнаружении тонзиллита, который часто переходит в бактериальную ангину. Пенициллин обладает широким спектром действия, выводится с мочой, поэтому параллельно может ликвидировать инфекцию, которая содержится в почках.
Предпочтение отдается полусинтетическим пенициллинам (Амоксициллин, Флемоксин Солютаб) или защищенным (Амоксициллин в комбинации с клавулановой кислотой). Чаще всего они применяются:
- при гнойном тонзиллите
- при острых формах гайморита или фронтита
- для лечения гнойного лимфаденита
- при ларинготрахеите
- при гнойном отите среднего уха
Наиболее популярные средства:
- Амоксиклав
- Аугментин
- Флемоскин Солютаб
- Флемоклав
- Оспамокс
Препарат назначается при диагнозе:
- инфекционные болезни мягких тканей и кожи
- бронхит, трахеит, пневмония
- пиелонефрит, цистит
- перитонит
- инфекционные осложнения после хирургического вмешательства
Недостатком лекарственных средств пенициллинового ряда считаются побочные эффекты. У детей на фоне приема медикаментов проявляются сыпь, зуд, раздражение на коже, появляется отечность. Отмечались случаи развития кандидоза.
Из-за повышенной устойчивости бактерий к пенициллинам, педиатры предпочитают назначать препараты в комбинации с клавулановой кислотой. Это вещество блокирует свойство бактерий разрушать антибиотик. Представитель подобных препаратов —Амоксиклав или Флемоклав. Целесообразно их применять у детей, которые болеют чаще 8-10 раз в год, у которых часто вырабатывается устойчивость к антибиотику.
Однако, следует быть осторожным в дозировке: превышение суточной дозы может обернуться возникновением рвоты и диареи, в редких случаях отеком Квинке.
90% респираторных заболеваний вызваны вирусной инфекцией. Вирус не способен жить вне человеческого организма: попадая внутрь клетки, он создает свои копии. Бактерия — самостоятельный организм.
Антибиотики созданы для подавления роста и размножения бактерий, а не вирусов. С вирусами организм справляется сам, вырабатывая каждый раз индивидуальное противоядие.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Виолетта Лекарь
vselekari.com
Детские антибиотики суспензии: правила приема и противопоказания
Детские антибиотики в суспензии: дозировка и применение
0.0Оценка
Оценка посетителей: (0 Голосов)
Большинство лекарств выпускается в виде инъекций и таблеток, а если пациент мал, используются детские антибиотики суспензии – смесь порошка, растворенного в воде. Сначала лекарство производится в твердой форме, потом перемалывается в порошок и фасуется по бутылкам. Суспензии бывают разной дозировки, рассчитанные на то, чтобы давать лекарство детям разного возраста. Большинству маленьких деток суспензия подходит больше, но есть процент маленьких пациентов, которым проглотить таблетку не составляет труда, а жидкость не нравится. В какой форме будет лекарство – это не важно, но грудному ребенку суспензия – идеальный вариант.
Как подготовить суспензию
К каждой упаковке лекарства вместе с флаконом прилагается инструкция, согласно которой готовиться смесь для лечения. На флакончике есть рисочка возле горлышка, до этого места наливают жидкость, чтобы разбавить порошок. В качестве жидкости используется кипяченая вода комнатной температуры.
Запрещено в лекарство лить кипяток, это снизить леченый эффект. Жидкость вливается не сразу, а постепенно – по 1/3 рекомендованного объема. После каждого добавления воды флакон закрывается крошечкой и взбалтывается, так делается три раза, пока суспензия не станет однородной.
Когда назначают
Антибиотики – группа препаратов синтетического или природного происхождения, подавляющие рост или провоцирующие гибель бактерий. Ими лечат ангину, бронхит, гайморит, коклюш, менингит, отит, воспаление легких, тонзиллит и прочие болезни бактериального происхождения. Родителям следует понимать, что болезни, имеющие вирусное или токсикологическое происхождение антибиотик не лечит – они вызываются токсинами или вирусами. Антибиотик воздействует только на простейшие микроорганизмы, поэтому ими не лечат ветрянку, грипп, герпес и т. д.
Поэтому бесполезно и неразумно при начавшейся простуде давать малышу сразу антибиотик, он не убьет вирус, виноватый в болезненном состоянии. С этой точке зрения применение при гриппе или ОРВИ антибиотика бесполезно, но есть и вредный фактор. Дело в том, что когда человек проходит курс лечения, у него вырабатывается невосприимчивость частичная или полная к препаратам данного ряда. Поэтому при простуде антибиотик следует давать, если к вирусной инфекции присоединилась бактериальная, что случается обычно на третий-четвертый день заболевания.

Группы антибиотиков
Каждый препарат имеет свои схемы воздействия на бактерии, по схожести этих механизмов антибиотики условно объединяют в группы. Если назначается антибиотик широкого спектра действия для детворы, то наиболее часто препарат относится к одной из трех групп.
- Пенициллиновая группа – самые часто назначаемые препараты при ОРЗ. Пенициллин мешает синтезу веществ, входящих в строение клеток бактерий, это приводит к их гибели. Используют Аоксициллин, Флемоксин Солютаб, Аугментин, Амоксиклав.
- Цефалоспориновая группа – полусинтетические препараты, обладают повышенной устойчивостью к ферментам, вырабатывающимся бактериями. Лекарство подавляет рост микроорганизмов и их размножение. Обычно назначается при неэффективности пенициллинового ряда. Используют Цефуроксим, Аксетил, Зинацеф, Зиннат, Икзим, Супракс, Цефриаксон,
- Группа макролидов – самые мощные по своему действию, особенно эффективны при заболеваниях органов дыхания у деток. Используют сумамед, азитромицин, хемомицин, клацид.
Имеются и другие препараты, отлично справляющиеся с конкретным заболеванием. Чтобы проверить, к какому лекарству восприимчив возбудитель, берется анализ крови. Результаты такого анализа готовы через 3-5 дней. Не всегда есть время ждать, поэтому часто врачи приписывают лекарства широкого спектра действия для детей, из вышеозначенного списка.
Правила приема
Чтобы прием препаратов не навредил организму малыша, нужно придерживаться нескольких основных правил.
- Курс использования антибиотика длится от пяти до четырнадцати дней. Если пациенту стало лучше на второй-четвертый день, то прекращать прием препарата не нужно: следует продолжить его до наступления 5 дней. При неграмотном приеме, неправомерном уменьшении дозу, несоблюдении режима или неполном курсе лечения гибнут слабейшие бактерии, а временное улучшение здоровья ошибочно принимается за выздоровление. Выжившие после такого неполноценного лечения бактерии мутируют, становятся невосприимчивы к препарату. Чтобы исправить положение, приходится увеличивать дозу или пробовать антибиотик другой видовой группы.
- Принимать лекарство следует ежедневно по предписанию врача в одно время.
- Если лекарство дается малышам как суспензия или капельки, то флакон несколько раз встряхивается, чтобы осадок растворился в жидкости.
- Большинство антибиотиков (за редким исключением) следует принимать после еды или вовремя нее. Запивать нужно большим объемом воды (не молоком или чем-то еще!).
- Антибиотики воздействуют на бактерии, а в организме живет огромное количество таких микроорганизмов, без которых невозможна работа кишечника. Чтобы вместе с носителем заболевания не погибли все полезные бактерии, нужно одновременно с антибиотиком или после него принимать лакто- или бифидобактерии.
- Курс лечения подразумевает диету: нельзя кушать жирное, копченое, жареное, а также кислые фрукты. Препараты негативно действуют на функцию печени, а перечисленная пища усугубляет нагрузку.
- Суспензии-антибиотики можно принимать только по назначению врача. Дозировка рассчитывается по возрасту ребенка, состоянию его здоровья.
- Если улучшения нет на третьи сутки лечения, то нужно обратиться к врачу за корректировкой курса. Также следует поступить, если у ребенка обнаружилась аллергия на препарат.
Родителям следует записывать, какие антибиотики принимал ребенок, как на них реагировал. Эта информация пригодится при лечении последующих заболеваний.

Как часто можно использовать
Антибиотики – замечательные препараты, спасшие не одну жизнь, но их следует принимать редко. При частом приеме вырабатывается резистентность, которая мешает помочь пациенту в сложных случаях. Дополнительный минус – антибиотики плохо влияют на растущий организм, особенно на печень. Лечить несерьезные заболевания антибиотиками нежелательно.
Если раньше малыш не пил антибиотиков, то впервые ему назначаются самые слабые из них, о дозировке решает врач. После лечения приписываются пробиотики, восстанавливающие микрофлору ЖКТ, а также абсорбенты для выведения токсинов. При следующем заболевании назначается более мощный препарат. Если есть возможность выбирать, то нужно использовать в первую очередь антибиотики местного действия (капли, препараты для ингаляции).
Для грудных детей
- Детям не назначают препараты группы аминогликозидов, которые плохо воздействуют на органы слух и почки.
- До восьми лет не назначают антибиотики тетрациклиновой группы – они замедляют рост костей, разрушают эмаль зуба.
- Левомицитин иногда провоцирует развитие апластичной анемии у малышей.
- Детям запрещены фторированные хинолоны, нарушающие развитие хрящей и суставов.
Все эти препараты назначают несовершеннолетним только в условиях, когда вред от них меньше, чем опасность самого заболевания, а другого препарата подобрать невозможно. От любого антибиотика возможна аллергия или побочные эффекты в виде желудочных расстройств, головокружения.
Малышам до года антибиотики назначают в исключительно сложных случаях в форме капель или субсидий. Готовая суспензия имеет очень ограниченный срок действия, поэтому в аптечных пунктах ее реализуют как порошок для приготовления лекарства. После того, как лечение окончено – суспензию можно выбрасывать, для следующего раза он не пригодится. Отдельным детям назначают инъекции, если ввести препарат орально невозможно.

Восстановительный этап
Лечение нельзя считать полноценным без восстановительного периода, в котором прием специальных препаратов направлен на нормализацию кишечной флоры, пострадавшей от антибиотика вместе с возбудителями заболевания. Такими препаратами служат пробиотики (бифидобактерии, лактобактерии), которые обогащают флору кишечника, нормализуя ее работу. Популярные на сегодня пробиотики: линекс, бифиформ, бифидумбактерин, лактив-ратиофарм, хилак. Детям с пониженным иммунитетом дополнительно назначают иммуномодуляторы: интерферон, иммуноглобулин, анаферон, афлубин.
Родителям нельзя в самовольном порядке назначать антибиотики своему ребенку. Опасность такого самолечения высока в любом возрасте, а в детском и младенческом – особенно.
moypervenets.ru
