Отит вирусный или бактериальный, симптомы, лечение
- Бактериальные и вирусные инфекции становятся причиной развития различных ушных заболеваний. Одним из них является вирусный отит, по-иному именуемый буллезный отит. Это патологическое состояние среднего и наружного уха, которое сопровождается воспалительным процессом. Зачастую этот недуг возникает неожиданно, для него характерно быстрое протекание процесса и ярко выраженная симптоматика.
Причины заболевания
Люди с крепким иммунитетом болеют вирусными заболеваниями крайне редко, защитные силы организма борются с проникновением и действием болезнетворных бактерий. У кого иммунитет ослаблен, те подвержены частым болезням, которые, в свою очередь, еще больше ослабляют организм.
Нередко бактериальная микрофлора начинает развиваться после поражения слухового органа вирусами, что провоцирует скопление гноя в слуховом проходе и барабанной полости. Существует целый ряд заболеваний, которые становятся причиной инфекции в ушной полости:

- корь;
- грипп;
- парагрипп;
- краснуха;
- вирус Эпштейн-Барра.
Этот недуг может поразить любого человека, но в первую очередь в группе риска находятся лица, которые:
- страдают аденоидитом;
- злоупотребляют алкоголем и курением;
- имеют соматические заболевания;
- проживают в плохих экологических условиях;
- имеют слабый иммунитет;
- неправильно питаются;
- имеют аномальную структуру ЛОР — органов.
Если вирулентность высокая, инфекция может вызвать хронический отит, в результате чего начинает развиваться гнойный воспалительный процесс в среднем ухе.
Симптомы заболевания
Обычно местом локализации заболевания является один из слуховых органов, крайне редко, оба. Общее самочувствие пациента начинает ухудшаться постепенно, в результате чего установить болезнь на начальной стадии довольно сложно. Специалисты выделяют следующие симптомы вирусного отита:
- шум и звон в ушах;
- частичная потеря слуха;
- боль слуховом органе;
- частые головные боли;
- головокружение;
- гипертермия;
- отек слухового прохода;
- при нажатии на козелок, резкие прострелы в ухе.
Во время осмотра в ухе отчетливо просматриваются буллы — гнойные бугорки. Если булл лопается, из него начинает вытекать кровь, гной и серозная жидкость, сильная боль стихает. При осложнениях возникают следующие симптомы:
- из слухового прохода течет гной;
- больного мучают сильные боли в среднем ухе;
- появляется неприятный запах изо рта.
Вирусы воздействуют на нервные окончания вестибулярного аппарата, у взрослых возникает:
- тошнота и рвота;
- нарушение сна;
- плохой аппетит;
- нетвердая походка;
- общая слабость;
- повышенная температура.
У детей, особенно младенцев, с диагностированием болезни возникают сложности, ведь они не могут сказать, где и что у них болит. Поэтому следует обратить внимание на следующую симптоматику:
- беспокойное состояние;
- частый плач;
- плач при сосании бутылочки, пустышки;
- повышенная температура;
- плохой сон;
- болезненность при касании к козелку.
В некоторых случаях у детей и взрослых может появиться асимметрия лицевых мышц. Это вызвано поражением лицевого нерва.
Диагностирование заболевания
Диагноз устанавливается на основе внешнего осмотра и клинических симптомов, при этом учитывается анамнез пациента. Во время осмотра специалистом могут быть выявлены патологические изменения в состоянии барабанной перепонки.
По характеру внешних симптомов он с большой долей вероятности может установить, какая инфекция стала причиной вирусного отита.
Если возникает необходимость дифференцировать заболевание, больному могут назначаться следующие диагностические процедуры:
- рентген височной доли;
- анализ крови на антитела и вирусные ДНК;
- тимпанометрия;
- отомикроскопия;
- аудиометрия;
- камертонные пробы.
Довольно часто бывает, что признаки вирусного отита очень похожи с симптоматикой опоясывающего ушного лишая, мастоидита или неврита. Лечение этих заболеваний в корне отличается от лечения буллезного отита, поэтому для установления точного диагноза нужны эти процедуры.
Как лечится вирусный отит
Когда установлен диагноз, назначается медикаментозное лечение. Оно подразделяется на местное и общее, но используется всегда в комплексе. При общей терапии ликвидируется бактериальный и вирусный патогены, путем воздействия на них следующих препаратов:
- иммуностимуляторы ( Имунорикс) — повышают сопротивляемость организма, уничтожают патогенную флору;
- кортикостероиды (Полидекс) — снимают воспаление в тканях;
- НПВП ( Нурофен, Кеторол) — снимают болевые ощущения, устраняют отек ушного прохода и воспаление;
- антисептики (Лизоцим) — дезинфицируют барабанную полость;
- антибиотики (Цефуроксин) — уничтожают болезнетворные микробы, в результате чего проходят гнойные выделения и боль.
Для местной терапии применяются такие средства, как:
- Мирамистин — обрабатывается ухо после вскрытия булл;
- Отинум, Отипакс — это капли, обладающие противовоспалительным и болеутоляющим свойством;
- Жидкость Бурова — подсушивает, способствует быстрому заживлению, используется в качестве примочек.
Чтобы избежать частичной или полной потери слуха назначается капельное введение Преднизолона или Гемодеза. Уже через пару дней наблюдается уменьшение или исчезновение болевых ощущений и буллезной сыпи.
Профилактические меры
Чтобы избежать ушных заболеваний, следует знать и придерживаться некоторых важных правил:
- не переохлаждаться;
- принимать витамины;
- правильно питаться;
- отказаться от вредных привычек, таких как алкоголь и курение;
- тщательно соблюдать личную гигиену;
- при попадании воды, просушивать уши ватными палочками или тампонами;
- укреплять иммунитет путем закаливания и физических упражнений;
- вовремя лечить инфекционные заболевания.
Следует помнить, что лечить подобные недуги в домашних условиях без назначения врача категорически запрещено, только специалист может назначать препараты. Желаемый результат в лечении достигается только при условии комплексного подхода к решению проблемы.
Будьте здоровы!
uhogn.ru
Заразен ли отит уха у детей: гнойный, вирусный, бактериальный, грибковый
Воспаление уха – заболевание, которое может появиться в любом возрасте. Есть разные формы, но при отсутствии должного лечения последствия могут быть серьезными. Многих интересует – заразен ли отит. Все зависит от факторов, вызвавших заболевание, особенностей иммунитета каждого человека.
Этиология заболевания
В основе развития болезни лежит два фактора:
Слуховая труба выравнивает давление атмосферное и в барабанной полости. Реснички передвигают слизь по направлению от среднего уха к области носоглотки. При закупорке трубы происходит отек. При закупорке трубы развивается отрицательное давление. Это приводит к попаданию слизи в ухо.
Вызвать такую реакцию может аллергия, воспалительный процесс, инородное тело. В более редких случаях проблема бывает связана с травмами, генетической предрасположенностью или нехваткой определенного типа иммуноглобулинов.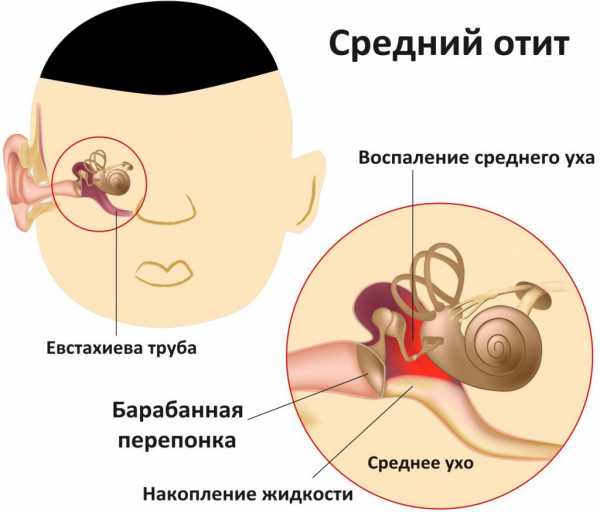
Виды возбудителей
Чаще всего возбудителями являются бактерии и вирусы. Первая группа представлена стрептококками, гемофильными палочками, моракселлами. Вторая группа представлена респираторными вирусами, риновирусами, аденовирусами.
Попадает вредоносная микрофлора разными путями:
Инфекционный
В большинстве случаев отит является следствием инфекционных болезней: гриппа, ангины, гайморита. Он может появиться сразу после появления симптомов этих недугов или возникнуть после стихания симптомов.
Привести к воспалению могут и переохлаждение, долгое время пребывания на ветру. В этом случае инфекция может развиться только на одной стороне, но при общем переохлаждении на фоне ослабленного иммунитета происходит двухстороннее воспаление.
Вирусный
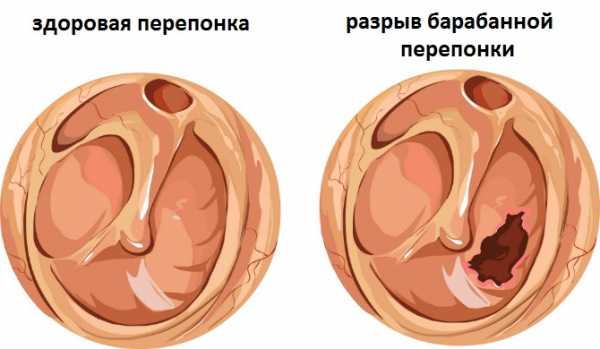
Эту форму отита называют буллезной. Заболевание начинается неожиданно, отличается скоростным течением. Предпосылкой обычно является ОРВИ или вирусная ангина. Для вирусного отита характерно появление кровяных пузырей, называющихся буллами. Они появляются на барабанной перепонке, но могут образоваться и на коже возле наружного слухового прохода.
Вирусом могут быть поражены вестибулярные нервы. Тогда кроме боли появляется головокружение, тошнота, нарушение вестибулярного аппарата. При поражении лицевого нерва дополнительно появляется асимметрия мышц.
Бактериальный
 В группу риска входят люди, имеющие узкий слуховой проход или с хронической формой отита. В редких случаях болезнь возникает на фоне дерматита и экземы. Наружную форму этого заболевания часто вызывают Pseudomonas aeraginosa.
В группу риска входят люди, имеющие узкий слуховой проход или с хронической формой отита. В редких случаях болезнь возникает на фоне дерматита и экземы. Наружную форму этого заболевания часто вызывают Pseudomonas aeraginosa.
Эта разновидность бактерии начинает активно размножаться во влажных условиях. Возбудителями служат также Staphylococcus aureus и Streptococcus spp, иногда энтеробактерии.
Бактериальный отит часто становится причиной сильной боли, особенно при пальпации. В некоторых случаях целесообразно назначение сильных обезболивающих препаратов.
Если бактериальная инфекция проникает в глубокие отделы, отоларинголог назначает антибиотики системного применения.
Другие причины
Грибки тоже могут привести к развитию заболевания. В этом случае речь идет об отомикозе. В зависимости от возбудителя наблюдается черное, белое или желтое отделяемое. К первому признаку относится сильный зуд.
Если боли нет, но наблюдается зуд без появления гнойных выделений, то причиной может стать аллергический контактный дерматит. При легких формах лечение не требует использования дорогостоящих препаратов.
На состояние среднего уха влияют анатомические аномалии и генетика. В первом случае велика вероятность развития болезни при короткой евстахиевой трубе и большом ее угле наклона. При синдроме Картагенера реснички в среднем ухе принимают неподвижное состояние, повышая накапливание жидкости.
О симптомах и причинах отита, подробнее в нашем видео:
Заразен ли отит
Для заражения этим заболеванием необходимо наличие двух факторов:
- Наличие инфекционного агента.
- Совокупность обстоятельств, при которых возбудитель может проникать и закрепляться в ухе человека.
Для заражения нужно, чтобы концентрация возбудителей в окружающей среде была достаточно высокая. Важен и способ распространения возбудителя: в наружное ухо он попадает через сл
gidmed.com
причины, симптомы, лечение и профилактика
Воспалительный процесс далеко не всегда может быть вызван бактериями: нередко его обуславливают различные вирусные инфекции, которых существует множество. Например, встречается вирусный отит — острая инфекционная патология, поражающая наружное, среднее или внутреннее ухо. Лечение данного заболевания нужно проводить своевременно, ведь оно сильно ослабляет местный иммунитет, чем провоцирует наслоение вторичного гнойного отита.

Особенности заболевания
Буллезный, или вирусный отит — ЛОР-заболевание, вызывающее поражение слизистой оболочки уха. Отит вирусного характера отличается от «классической» патологии возбудителем и характером течения, но так же, как и бактериальное воспаление, может охватывать разные области уха и провоцировать:
Чаще всего болеют буллезным отитом дети до 5 лет, а также люди с ослабленной иммунной системой. Заболевание характеризуется спонтанным стартом, скоростным развитием и яркими клиническими проявлениями. Буллезной патология именуется потому, что приводит к формированию булл (пузырей с кровью) на барабанной перепонке или коже слухового прохода, и в этом случае у больного диагностируется острый вирусный наружный отит.
Заболевание может поражать и среднее, и внутреннее ухо, но такое развитие событий встречается намного реже и почти всегда является односторонним. Вирусный лабиринтит очень опасен и способен привести к поражению улитки и возникновению внезапной нейросенсорной глухоты. В отличие от других типов внутреннего отита, вирусное заболевание провоцирует необратимую глухоту. Читайте о симптомах лабиринтита
Причины вирусного отита
Как и при других типах отита, вирусное воспаление уха практически не может быть первичным. Оно появляется как осложнение при различных вирусных заболеваниях верхних дыхательных путей — ОРВИ, гриппе, инфекционном мононуклеозе, кори, герпесе и т. д. Вначале у больного развивается катаральное вирусное воспаление, которое быстро ослабляет местный иммунитет, в результате чего на него наслаивается бактериальная инфекция. Именно поэтому вначале появления болезнь выражается в виде специфических симптомов (булл в ухе), а затем, без адекватной терапии, нарастает воспалительная реакция с появлением отека и гнойных процессов.
Вирусы — грипп, парагрипп, вирус Эпштейн-Бара, эпидемический паротит и прочие — попадают в ухо в результате гематогенного заноса. Впоследствии бактериальные возбудители легко проникают в полость среднего уха через слуховую трубу, а у детей этот процесс протекает еще быстрее и проще из-за большой ширины и малой длины слуховой трубы. При наличии нижеследующих факторов риска вирусный отит возникнет у больного с большой долей вероятности:
- иммунодефициты — врожденные, приобретенные;
- неразвитость иммунитета в раннем возрасте;
- соматические болезни;
- аномалии строения носа, пазух, уха, носоглотки;
- курение, алкоголизм;
- плохое питание;
- проживание в неблагоприятных экологических условиях;
- аденоиды;
- прочие очаги хронической инфекции в организме;
- частые респираторные заболевания с затяжным течением.
При высокой вирулентности инфекция способна вызывать хронизацию отита: после эпизода вирусного воспаления наружного или среднего уха у больного наблюдается бурное гнойное заболевание. В дальнейшем при некачественной терапии в барабанной полости остаются болезнетворные бактерии, постепенно повышающие свою стойкость к действию антибиотиков. Отоларингологи отмечают, что наиболее часто болезнь хронизируется после перенесенного гриппа или кори в сочетании со сниженной функцией иммунной системы.
Симптомы и осложнения
Как уже было отмечено, вирусный отит развивается быстро и начинается внезапно, чаще всего — на фоне протекающего ОРВИ как его симптом. В подавляющем большинстве случаев все признаки заболевания являются односторонними и довольно сильными. Вначале человека беспокоят:
- зуд в ухе;
- боль в слуховом проходе;
- сильная стреляющая боль внутри уха.
При осмотре уха можно отметить появление булл — пузырей с кровянистой жидкостью внутри. Они могут самопроизвольно разрываться, при этом наружу вытекает серозная жидкость с кровью, а боль при этом постепенно стихает. У некоторых больных, если воспалением охвачено только наружное ухо, боли бывают смазанными. Внешний вид уха является непривлекательным, а ушная раковина вызывает чувство раздражения, дискомфорта при касании. При присоединении вторичного бактериального воспаления боли в среднем ухе вновь нарастают, появляется гноетечение, неприятный запах из уха и прочие характерные признаки гнойного отита.
Если вирусная инфекция проникла в лабиринт внутреннего уха, то возникает воспаление улитки, что может сопровождаться внезапным резким снижением слуха (с одной стороны).
Нарушение работы вестибулярного аппарата вызвано воздействием вирусов на вестибулярные нервы, что клинически проявляется тошнотой, рвотой, головокружениями, шаткостью походки, мелкоразмашистым горизонтальным нистагмом.
Обычно при вирусном отите страдает общее состояние человека. Больной жалуется на повышенную температуру тела, недомогание, головную боль, разбитость, бессонницу, потерю аппетита и прочие общеинтоксикационные симптомы, более связанные с протеканием основного инфекционного заболевания. Эти признаки стихают по мере усиления борьбы иммунной системы с вирусами, то есть примерно к 3-5 дню с начала болезни.
Наиболее частым осложнением вирусного отита является поражение лицевого нерва, которое приводит к сильным болям и асимметрии мышц. Изредка воспаляется языкоглоточный, а также подъязычный нерв. Опасной также является односторонняя нейросенсорная тугоухость, часто имеющая необратимый характер. При развитии вторичного бактериального среднего отита он, как правило, быстро переходит на тяжелую стадию с гноем и угрожает таким проблемами, как мастоидит, попадание гноя во внутреннее ухо, на мозговые оболочки. Нередко наблюдается и хронизация отита, ведь сильно ослабленный местный иммунитет не может справиться с массивной атакой бактерий, следующих второй волной за вирусами.

Проведение диагностики
Постановка диагноза основывается на характерной клинической картине и данных отоскопии. Кроме того, может понадобиться определение возбудителя заболевания, для чего больной сдает кровь на анализ методом ИФА или ПЦР к вирусам герпеса или Эпштейн-Бара (именно эти заболевания имеют наибольшее клиническое значение в будущем, поскольку навсегда остаются в организме в латентном виде и имеют свойство отрицательно сказываться на состоянии иммунитета).
При развитии гнойного отита на фоне вирусного воспаления среднего и наружного уха проводится анализ мазка для микробиологического исследования, чтобы правильно подобрать антибиотики для лечения. При развитии нейросенсорной тугоухости понадобится выполнение аудиометрии, каментональных тестов, консультация сурдолога. При появлении вестибулярных нарушений и поражения ветвей лицевого и слухового нерва проводится обследование у невролога.
Методы лечения
После уточнения диагноза врач решает вопрос о том, нужна ли госпитализация больному. Как правило, в больнице лечат вирусный отит у ослабленных людей, а также у детей до 2 лет. При спокойном течении и отсутствии нарушений со стороны слуховой функции терапию можно проводить в домашних условиях. Комплекс мероприятий включает местные и общие методы лечения. Среди системных способов терапии при вирусном отите применяется прием таких лекарств:
- противовирусные препараты — Ингавирин, Кагоцел, Цитовир 3, Виферон, Интерферон, Циклоферон, Изопринозин;
- противоотечные лекарства (Лазикс, уколы хлористого кальция, Диазолин), а также противовоспалительное лекарство Эреспал в таблетках или сиропе;
- глюкокортикостероиды (Преднизолон, Гидрокортизон). Эти препараты показаны только при тяжелом течении болезни и развитии тугоухости;
- антибиотики (Эритромицин, Амоксициллин, Ципрофлоксацин). Применяются при вторичном инфицировании уха микробами. У детей прием антибиотиков на фоне вирусного отита поможет не допустить гнойного воспаления среднего уха, которое встречается в 50% случаев без местного или системного применения лекарств этой группы; Также читайте о лечении гнойного отита в домашних условиях
- анальгетики и НПВП (Нурофен, Парацетамол, Ибуклин). Применяются при выраженной болезненности и воспалении уха, а при легком течении вирусного отита этих препаратов порой бывает достаточно для полного выздоровления.
Узнайте, когда нужно лечить отит антибиотиками.
Местное лечение вирусного отита подразумевает использование таких методов:
- Вскрытие булл в кабинете отоларинголога и обработки уха антисептическими растворами (Мирамистин, Хлоргексидин).
- Закапывание противовоспалительных капель (борный спирт, Отипакс, Отинум). Средства показаны для обезболивания уха только на доперфоративной стадии.
- Закапывание капель с антибиотиками в ухо (Ципромед, Софрадекс), что остро необходимо при сниженном иммунитете для профилактики бактериального заболевания, либо после наслоения бактериальной инфекции.
- Примочки и тампоны в ухо с вяжущими лекарствами при сильном мокнутии (жидкость Бурова).
При развитии параличей мимических мышц больного срочно госпитализируют и, при необходимости, проводят экстренную операцию по декомпрессии нервной ветви. При раннем обращении можно полностью свести на нет риск развития серозного менингита, а также появления гнойного отита и перехода его в хроническую форму, которая будет обостряться при малейшем переохлаждении.
Что может нанести вред
Самолечение при вирусном отите недопустимо. Использование нестерильных средств может спровоцировать возникновение вторичного заражения, поэтому вводить в ухо любые нетрадиционные средства следует только после лопания булл и заживления воспаленной области, что, в принципе, уже не будет иметь смысла.
Также запрещено греть ухо при вирусном отите: прогревания могут помочь только при катаральной стадии бактериального отита, а в текущей ситуации они будут бесполезны и даже способны провоцировать более активное размножение существующих в единичных количествах бактерий. При отите важно не дать уху переохладиться, ведь это может усугубить течение болезни.
Профилактика заболевания
Чтобы не допустить возникновения данной неприятной болезни, следует сделать все для исключения развития серьезных вирусных заболеваний. В сезон гриппа и ОРВИ нужно всячески предохранять организм от попадания вирусов — наносить в нос защитные мази, использовать маску, сократить посещение общественных мест, дома при наличии заболевшего применять лампы-рециркуляторы или обычные кварцевые лампы. От некоторых заболеваний помогут профилактические прививки, поэтому важно не пропускать их выполнение в детском возрасте.
Не лишним будет и укрепление иммунитета взрослого и ребенка, для чего важно закаливаться, кушать больше овощей, фруктов, избавляться от очагов хронической инфекции.
При необходимости ребенку лучше удалить аденоиды, а у взрослых санация полости носа должна включать удаление полипов и кист околоносовых пазух. Это необходимо для обеспечения свободного дыхания и профилактики инфицирования слуховой трубы.
lorhealth.ru
Отит у детей симптомы и лечение, профилактика

Родительство вынуждает осваивать новые навыки и узнавать все о развитии и здоровье своих деток. Малыши в процессе роста и становления их естественных защитных барьеров не раз заставляют мам и пап переживать, искать ответы на сложные вопросы. Одной из многих проблем, которым подвержены ребята, считается воспалительный процесс структур и органов слуховой системы. Около восьмидесяти процентов младенцев вплоть до трехлетия сталкиваются с отитами, и почти каждый малыш до пятилетия успевает перенести какую-нибудь форму этой болезни. Так что лечение отита у детей — вопрос актуальный, как никогда.
Содержание статьи
Определение недуга
Диагноз «отит» означает наличие любого острого или хронического воспалительного очага в ушной системе. Она включает в себя внешние структуры (наружную раковину, проход до барабанной мембраны), среднюю область (барабанное пространство, слуховую трубу, пещеру и ячейки сосцевидного отростка кости виска), внутренние образования (ушную улитку, преддверие и полукружные каналы).
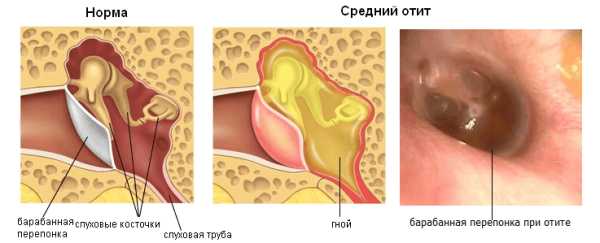
Если баланс внешнего атмосферного и внутреннего ушного давления изменяется, в среду уха попадает жидкость, у ребенка возникает риск воспаления уха. Будьте бдительны, ведь отит уха у ребенка опасен вероятностью перфорации барабанной мембраны. Рецидивы или хроническое течение болезни способно лишить слуха маленького пациента.
Классификация разновидностей отита
При разлитом наружном отите из-за стафилококковых, стрептококковых либо синегнойных бактерий, аллергии или грибков очаг сосредотачивается в районе наружного слухового канала. В случае ограниченного отита во внешней области возникают точечные гнойники.
В среднем ухе чаще всего копится жидкость, сдавливая перепонку, вызывая болевые ощущения и средний отит у ребенка.
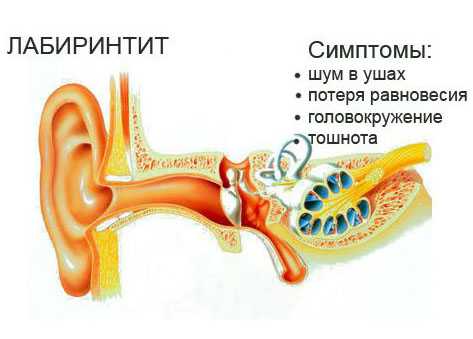
Внутренний отит у малышей, или воспаление улитки, встречается редко, часто сопровождается нагноением, потерей слуха.
Острый средний отит, или катаральный отит, проявляется интенсивными болевыми прострелами, шумами в ушках, гипертермией, изредка вертиго и рвотой. Сопутствует острым вирусным воспалениям ЛОР-органов, при которых попадание патогена во внутренние структуры ушка происходит через носоглотку вместе со слизистыми выделениями. Увеличивает эту вероятность активное чихание, приступы кашля и неправильное сморкание. Это лидер по частоте среди последствий респираторных заболеваний
Причины серозного отита у деток, застоя густого экссудата в барабанной области и евстахиевой трубе, лежат в нарушении работы слуховых органов, слабой проходимости слухового прохода. Приводит к этому неправильное применение антибиотиков, осложнения после простудных заболеваний, хронические формы патологий ЛОР-органов, увеличение аденоидных разращений, аллергические реакции. Недуг протекает медленно и не обнаруживает себя болью. Но важно его вовремя диагностировать, так как он значительно влияет на слуховые функции.
Каждый вид отита, в зависимости от места расположения, может осложняться гнойной формой. На фоне высокой температуры и резкой боли наблюдаются гнойные выделения из слухового прохода.
Аллергическая разновидность досаждает деткам при бронхиальной астме, аллергическом насморке, атопическом дерматите. При отекании верхних органов дыхания и слуховых отделов ухудшается слух, ушки закладывает. Возникает риск вторичного инфицирования и острого отита.
Воспаление может поразить оба ушка, но отит может быть и односторонним.
Интенсивно и стремительно развивающийся болезненный процесс относится к острым отитам. Хроническое протекание патологии растянуто во времени и не такое бурное, отличается периодическими обострениями с выделениями из пораженного ушка. Ухудшить ситуацию может неполная регенерация тканей после перфорации, воздействие воды при плавании. Может присоединиться бактериальная инфекция. Есть опасность возникновения со временем менингита, энцефалита и других очень серьезных проблем. Выборочное воспаление вестибулярного нерва, средний отит без болевого синдрома можно обнаружить по частой потере равновесия, сопровождаемой приступами тошноты и рвоты. От правильной дифференциации вида и стадии заболевания зависит то, как лечить отит у ребенка.
Источники болезни
И сегодня не все взрослые правильно понимают причины развития этой неприятной патологии. Инфекция не попадает в ухо извне через слуховой проход. Постоянное надевание шапочки, вкладывание ватных тампонов в ушки не является оправданным. Отит в большинстве случаев невозможно подхватить от другого малыша (исключение составляет бактериальный вид). А ведь лишь правильное понимание природы и причин недуга может подсказать, чем лечить отит у ребенка.
Воспаление развивается из-за воздействия патогенных микробов вследствие ослабления местных защитных свойств организма. На фоне респираторных заболеваний воспаляется носоглотка, вскоре болезнетворные агенты проникают в слуховую среду.
Это могут быть стрептококковые, стафилококковые бактерии, всевозможные вирусные возбудители. Участились случаи пневмококкового инфицирования, а также поражений палочкой инфлюэнцы. Грамотное прививание снижает эти риски.
Внешнее воспаление является следствием травмы и инфицирования стафилококком, чаще всего, волосяных луковиц и сальных желез наружного канала. Также этому способствуют респираторные недомогания, гипотермия или излишек ушного секрета.
Средние структуры ушка воспаляются чаще всего у трех- , четырех- и пятилеток из-за слабого иммунитета. Катализатором служит бактерия, вирус.
Дополнительные факторы риска развития среднего отита:
- дисфункция костного развития с дефицитом минералов;
- малокровие;
- низкая масса тела, рождение раньше срока, искусственное кормление;
- хронические заболевания верхних органов дыхания;
- генетическая подверженность аллергическим реакциям;
- сахарный диабет, синдром приобретенного иммунодефицита и лейкемия.
Нужно знать, что детская слуховая труба более прямая, что делает ребенка уязвимым перед любым сквозняком или морозом.
Наличие хронического воспалительного процесса в любой части тела малыша увеличивает шансы попадания возбудителей в слуховые органы по кровотоку. Опасность представляет острый отит у детей во время скарлатины, кори. Гнойные выделения при отите могут разрушить слуховые косточки и стать причиной у ребенка глухоты либо гнойного воспаления мозговых оболочек.
Основные причины отита у детей:
- острые инфицирования респираторными вирусами;
- бактериальные поражения;
- конституциональные особенности детских органов слуха;
- наследственный фактор;
- патологическое разрастание и увеличение аденоидных вегетаций;
- аллергические заболевания;
- ослабление местного и общего иммунитета;
- наложение нескольких патологий.
Симптоматическая картина

Признаки отита у детей проявляются разнообразно, с учетом интенсивности и локализации очага. Внешний отит выдает себя нарывом наружной части ушка и слухового канала. Его можно обнаружить по красноте, отеку, вызреванию воспаленного бугра с гнойной головкой. Цвет его от красного оттенка будет постепенно уходить в синеву. В процессе нагноения малыш будет ощущать сильную боль. После созревания фурункула и некроза местных тканей боль стихает. Вслед за вскрытием и выходом гноя образуется отверстие, которое вскоре затягивается новой тканью.
Симптомами грибковой природы отита у ребенка выступают корки и шелушащиеся частички эпидермиса в ушке, сопровождающиеся зудом.
Катаральное воспаление среднего уха провоцируют патогенные микроорганизмы. В этом случае фиксируется гиперемия, припухлость, спорадические болевые прострелы или уколы. Болезненность зависит от степени воспаления, локализуется непосредственно в ушке или ощущается в районе щеки, виска или даже горлышка. Ухо может заложить.
Если на барабанной мембране зреет нарыв, то отит гнойный. Боль сопровождает снижение слуховой функции. Температура вначале может быть нормальной, но вкупе с простудой может и подняться. Резкость слуха падает, а боль растет. Острый отит у ребенка также вызывает все признаки отравления продуктами выделения микробов: вялость и боль в мышцах, суставах, голове. Вскоре уже болевые проявления нестерпимые, разливаются вокруг очага. Наблюдается скачок температуры до тридцати восьми градусов.
После перфорации фурункула из него выходит гнойный экссудат вперемешку с кровяными выделениями. Перепонка восстанавливается и рубцуется. Если ткань регенерировала не полностью, слух может не восстановиться в полной мере.
Чтобы понять, как определить отит у ребенка в хронической стадии протекания, обратите внимание на остроту слуха малыша. Серозный и слипчивый средний отит можно заподозрить при не очень интенсивных ушных шумах и ухудшении слуховой функции. При слипчивой форме идет избыточный рост фиброзной и соединительной ткани барабанной камеры и мембраны.
При гнойном характере хронического процесса из ушного канала время от времени выделяется гной. Слух неумолимо ухудшается, так как имеется незаживающее отверстие на барабанной перегородке. Также при лабиринтите нарушается равновесие.
Особенности у грудничков
Отит у детей до года и с годовалого периода до трехлетия имеет свои нюансы. Очень часто приходится лечить острый средний отит у детей после того, как малыш перемерз, переохладились ноги либо, наоборот, сильно нагрелся и пропотел. Причиной может стать и неправильное вскармливание, осложнения после детских инфекционных и вирусных недугов, ослабленная иммунная система и уязвимость из-за строения детского ушка. Груднички почти всегда лежат, из-за чего молочко или смесь может проникнуть через слуховую трубу в средние части уха. Рискуют часто болеющие простудой крохи, родившиеся раньше срока, искусственники.
Вызвать воспаление способны:
- сквозняк;
- неправильное высмаркивание;
- заложенность носовых проходов;
- травмы чужеродными предметами;
- удары в голову;
- неправильная ушная гигиена.
Проблемы с увеличенными аденоидными вегетациями, миндалинами усложняют и затягивают протекание отита. Мальчуганы подвержены воспалениям ушек больше, чем девочки. Белокожие детки тоже более уязвимы, чем представители других рас. Искусственное кормление, поражения зубов, наследственность, холодный климат, табачный дым также увеличивают шансы заболеть отитом.
Чтобы как можно раньше начать лечение отита у грудного ребенка, замечайте, если малютка чрезмерно возбужден, плачет без явных видимых причин, если его сон нарушился, ему сложно сосать. Малыш вертит головой, не может успокоиться. Когда мама легонько нажимает на хрящевой бугорок у входа в ухо, он пытается отстраниться и хнычет. Это верный признак, что ребенка беспокоят болезненные ощущения. Плюс у него может подняться температура.
После четырех месяцев кроха теребит ручкой больное ушко, ерзает им о кровать, плохо спит и может проявить симптомы бруксизма. В тяжелых случаях малыша рвет, у него заваливается голова назад, сводит конечности, напрягается родничок на голове. Наблюдаются нарушения работы ЖКТ. Гнойное осложнение может случиться уже через сутки с начала болезни. При открывании нарыва самочувствие малыша улучшается, но постарайтесь не доводить до этой стадии.
Все или несколько перечисленных симптомов должны обратить на себя внимание родителей. Следует тут же обратиться к педиатру или детскому ЛОРу за точным диагнозом и профессиональным лечением отита у ребенка.
Тяжелые последствия
Если спутать у детей симптомы отита с другими патологиями и неправильно проводить лечение, к основной проблеме присоединяется воспаление сосцевидного отростка и антрума. Игнорирование или неправильное распознавание признаков и на этой стадии неизбежно приводит к менингиту спустя несколько месяцев.
К опасным последствиям также относятся:
- паралич лицевого нерва;
- хроническое ушное воспаление;
- сниженный слух;
- нарушение равновесия.
Сюда же можно отнести мастоидит и менингиальный синдром.
Другие патологии среднего уха
Евстахиит поражает слизистую слуховой трубы. Она распухает, просвет уменьшается. Провоцировать недуг может ОРВИ или увеличение аденоидных разрастаний. Уши закладывает, в них шумит, слух снижается. Сморкание или зевание ненадолго устраняет тугоухость.
Доврачебная помощь
Если боль в ушке застала врасплох, осмотр доктора сразу же невозможен, помогите больному следующими действиями. Сильную боль поможет унять противовоспалительные нестероидные средства. Если температура резко выросла, сбейте ее подходящим по возрасту лекарством. Вазоконстрикторы в виде капелек помогут уменьшить отек слизистой в носу. Придерживайтесь дозировки. Ушные капли до осмотра и рекомендаций врача применять не следует.
Медицинская помощь
Назначать терапию может лишь отоларинголог. После специального осмотра ушка и оценки состояния малыша врач может прописать:
- противовирусные медикаменты для устранения простудных симптомов;
- назальные капли;
- ушные капельки против сильной боли;
- с отеком, зудом и воспалением справятся гормональные комбинированные препараты для ушей.
При выясненной бактериальной природе патологии применяются антибактериальные ушные капли. Блокаторы секреции гистамина призваны уменьшить распухшую слизистую. В случае гнойных и бактериальных отитов врач подберет подходящие малышу по возрасту антибиотики, оптимальную дозировку и длительность приема. Соблюдайте все рекомендации и придерживайтесь его схемы терапии дома. Если случай тяжелый, возможно ребенка госпитализируют, будут лечить под врачебным наблюдением.
Наряду с консервативным лечением применяют и тепловые физиотерапевтические методы:
- воздействие ультрафиолетом;
- лазером;
- метод УВЧ;
- лечебные грязи.
Если нет свободного выхода гнойных выделений, врач выполняет надрез барабанной мембраны. Это быстро облегчает состояние.
После успешного лечения отита слух у детей будет восстанавливаться еще пару месяцев. Это не должно вас тревожить. А вот если не наладилось все спустя более трех месяцев, можно дополнительно обследовать функциональность среднего уха. Вероятно, там осталась жидкость. На ее застаивание могут влиять отекшие аденоиды.
Допустимость народных рецептов
Неправильное или ошибочное определение болезни, самолечение может привести к очень печальным последствиям. Не рискуйте здоровьем ваших деток. Никогда не грейте ухо, не прикладывайте горячих компрессов, если наблюдаются гнойные выделения, кроха сильно температурит. Запрещено использование спирта. Борный спирт слишком токсичен для ребят младше шести лет. Если вам очень хочется облегчить состояние малыша рецептами наших предков, обязательно согласуйте возможность такого лечения с вашим ЛОРом.
Предупредительные мероприятия
Хоть распространенность данного заболевания у деток велика, соблюдение ряда правил поможет снизить вероятность его развития.
- Всегда доводите до конца терапию всех респираторных инфекций и любых воспалительных процессов органов дыхательной системы.
- Лечите увеличенные аденоидные вегетации.
- Избегайте переохлаждения деток и ушек зимой и в переходные сезоны.
- Всеми разумными способами укрепляйте сопротивляемость организма, общего и местного иммунитета.
- Соблюдайте здоровый рацион, спите положенное количество часов, занимайтесь активными видами спорта и поддерживайте тонус и хорошее настроение.
- После водных процедур хорошо сушите ушки ватными жгутиками.
- Не ковыряйте излишне тщательно в ушах, гигиена их должна быть умеренной и грамотной.
- Берегите голову от травм.
- Заразным может быть ушное воспаление бактериальной этиологии. В этом случае следует выделить малышу личное полотенце и столовые приборы.
- Чаще меняйте постельные принадлежности крохе, обрабатывайте ему ушки в перчатках.
Грудничка идеально кормить своим молоком, сколько есть возможности, для формирования иммунитета. Постепенно закаливайте кроху солнечными и воздушными ваннами. Вовремя отсасывайте грушей назальные выделения во избежание их застоя и попадания внутрь уха. Учите малыша правильно сморкаться по очереди каждой ноздрей.
Дополнительным профилактическим действием может стать прививание от бактериологического воспаления ушка.
deteylechenie.ru
причины, симптомы, диагностика, лечение и профилактика
Ушные болезни или отиты – заболевание вне времени и пространства. Отитом болеют и в Сахаре, и за полярным кругом. Дело вовсе не в климате. Причина ушных болезней не зависит от географии. А от чего? И что представляет собой орган слуха?
Строение уха
Ухо человека принято классифицировать на наружное, среднее и внутреннее. Каждое из этих трех выполняет свою функцию. Наружное ухо собирает звуковые колебания или волны, которые затем через слуховой проход переносятся к барабанной перепонке. Когда звук входит в ухо и достигает этой перепонки, она начинает вибрировать как барабан (отсюда и ее название), преобразуя звуковые волны в механическую энергию.
Теперь начинает действовать среднее ухо. Оно представляет собой довольно сложную структуру, заполненную воздухом. Тут находятся три крошечных косточки. Это они выполняют роль барабанных палочек и передают звуковые волны во внутреннее ухо.
Внутреннее ухо заполнено жидкостью. Здесь же находятся похожие на волоски структуры, которые стимулируют нервы. Таким образом звуковые волны трансформируются в электрохимические импульсы. Эти импульсы поступают в мозг. И уже он воспринимает их как звуки.
Строение внутреннего уха – три полукруглых канала. Они функционируют по принципу гироскопа организма, т.е. регулируют баланс.
Говоря о строении уха, нельзя обойти евстахиеву трубу, которая находится в середине уха, идет до носовых проходов к верхней части горла. Эта труба помогает выровнять давление воздуха в среднем ухе до параметров внешнего давления воздуха. Вот здесь и находится чаще всего очаг инфекции уха.
Об этом – ниже. А пока скажем, что к заболеваниям уха нельзя относиться небрежно. Впрочем, боль, которую при этом испытывает человек, не даст ему возможности отмахнуться от нее. Она потребует лечения. И вот тут самое главное: лечение должно быть грамотным, назначаться медиками-специалистами, иначе слишком дорогую цену придется заплатить. Особенно, если речь идет о детях.
Типы заболевания
Дети, а маленькие в первую очередь, очень часто страдают ушными заболеваниями. Самые распространенные – средний отит, хронический средний отит, острый наружный отит. Причины возникновения болезней и их симптомы мы сейчас и рассмотрим.
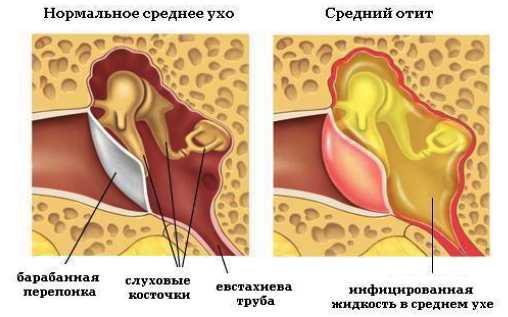
Средний отит — это воспаление, спровоцированное бактериями, попавшими в среднее ухо из жидкости в евстахиевой трубе. Реакция маленького ребенка на это заболевание заметна сразу: он дергает себя за ухо, его лихорадит, беспокойно вертит головой. Но средний отит может принять и другую форму – отит с выпотом. В среднем ухе скопилась жидкость без явных признаков инфекции. Явную боль ребенок не испытывает. А чувство дискомфорта, которое малыш еще не может описать, уже имеет место. Если словарный запас ребенка позволяет ему объяснить свое ощущение, он может сказать, что у него «заглушка в ушах», да и взрослые заметят, что слух у малыша стал хуже.
Экссудативный средний отит – еще одна разновидность заболевания, когда возникает жидкость, так называемый выпот, скопившийся сзади барабанной перепонки. Причем, может быть как в одном ухе, так и в обоих. Иной раз эта жидкость без инфекции. Но именно она создает заложенность в ушах, ухудшает слух и внимание. Ощущение – будто находишься под водой. Явной боли нет, а дискомфорт полный. Если заболевание приобрело хроническую форму, скопившаяся жидкость становится тяжелой и липкой. Отсюда еще одно название – «клейкое ухо». Отсутствие острой боли не должно притуплять бдительность родителей и врачей: если болезнь не лечить, возможно нарушение слуха.
Есть дети, которые предрасположены к данному типу заболевания: до 3 лет могут несколько раз переболеть экссудативным средним отитом. Для большинства из них болезнь может продлиться до 3 месяцев. Но 30-40% детей подвергаются еще и еще раз экссудативному отиту. В особых случаях, от 5 до 10 %, повторение может быть в течение года.
Хронический средний отит. Когда жидкость, скопившаяся за барабанной перепонкой, инфекции не имеет, но продолжает там находиться, значит, это хронический средний отит. А если параллельно идет воспалительный процесс в среднем ухе или в округлой кости позади уха (mastoids), происходит разрыв барабанной перепонки с дренажом (вытеканием наружу) скопившейся в ухе жидкости. Вот это и есть хронический гнойный средний отит.
Острый наружный отит или «ухо пловца» — воспаление или инфекция слухового прохода и (или) наружного уха. Обычно это последствие попадания воды в ухо и образования так называемой ловушки. В ней могут развиться грибки и бактерии, которые активно размножаются. Еще одна причина – агрессивная, резкими движениями чистка ушей с нанесением царапин и мелких ранок. Помочь могут ацетаминофен или нестероидные противовоспалительные препараты , например, ибупрофен. Применяя ушные капли, в большинстве случаев за 2-3 дня удается снять проблему.
Причины отита
Возвращаясь к причинам. Острый средний отит или инфекция среднего уха – результат влияния нескольких факторов, способствующих повышению восприимчивости к инфекциям, вызванным вирусами и бактериями. У ребенка местом «сбора» инфекции становится евстахиева трубка. Она, как уже отмечалось, идет от среднего уха, задевая и горло, и нос. Евстахиева трубка у детей короче, чем у взрослых, потому и более уязвима для блокировки. У совсем маленьких детей эта трубка расположена значительно горизонтальнее, что мешает стоку жидкости.
— Инфекции и бактерии. В организме человека достаточно много бактерий, которые «сроднились» с ним и особого вреда не приносят. В полной мере это относится и к носу с горлом. Но некоторые из бактерий, проникая в ухо (эти три органа не зря объединены одним термином –ЛОР), провоцируют острый средний отит. По статистике, около 60 % случаев заболевания детей острым средним отитом вызваны как раз бактериями-провокаторами. И первые из них – пневмококки, самая распространенная бактериальная причина острого среднего отита.
— Гемофильная инфекция – не менее распространенная бактериальная инфекция. Передается воздушно-капельным путем, со слюной и при контакте. Протекает такая болезнь нередко в тяжелых инвазивных формах менингит, пневмония и пр. Но может быть и как местное поражение органов – тот же отит. На долю гемофильной инфекции приходится от 20 до 30 % случаев.
— Moraxella catarrhalis — представитель нормальной микрофлоры верхних дыхательных путей. Этот микроорганизм обнаруживается в носоглотке у 10—20% детей грудного и младшего возраста. Как правило, инфекция передается воздушно-капельным или контактным путем.
— Streptococcus pyogenes — шарообразные стрептококки, считающиеся условно патогенными, тем не менее достаточно опасными. При условии абсолютного здоровья человека их развитие в организме купируется иммунитетом. Однако при самом незначительном снижении иммунного статуса, они вызывают серьезнейшие инфекционные поражения организма, среди которых и отит.
— Streptococcuspyogenes и (редко) золотистый стафилококк – бактерии, которые тоже могут стать причиной отита. Что касается золотистого стафилококка, он до сих пор в четверке лидеров по самым разным инфекциям – от кожных до суставных.
— Вирусы – еще один разряд провокаторов инфекций уха. Риновирус , вызванный холодом, основная предпосылка для воспаления уха. К прямому заражению его никак отнести нельзя, но от этого роль риновируса не становится меньше: он вызывает набухание проходов и воспаление мембраны. А если блокируются узкая евстахиева труба, затрудняется отток жидкости. Она скапливается и становится питательной средой для последующей инфекции.
По статистике именно вирусы и бактерии стоят на первом месте в ушных инфекциях. Вирусы не только усугубляют воспаление среднего уха, но и препятствуют эффективному лечению антибиотиками.
— Анатомические аномалии тоже влияют на состояние среднего уха. Если у ребенка евстахиева труба короткая и угол наклона невелик, это потенциальная угроза для начальной и рецидивирующей инфекции. Увеличивает риск и такая природная аномалия, как волчья пасть.
— Генетика тоже играет не последнюю роль. Например, при синдроме Картагенера в находящиеся в ухе похожие на волосы реснички принимают неподвижное состояние, тем самым повышая накапливание жидкости. Это и есть риск заболеть воспалением среднего уха. Анатомические отклонения при синдроме Дауна или фетальном алкогольном синдроме становятся причиной болезни среднего уха.
Тут резонный вопрос: может ли заразить других детей, например, в детском саду или школе ребенок, у которого обнаружена ушная инфекция? Прежде всего, ему самому не следует посещать детское учреждение до выздоровления. Кроме того, непосредственный контакт со здоровыми детьми может представлять для них угрозу как раз из-за респираторных инфекций. Да, сами по себе ушные инфекции не страшны. Но связь уха, горла и носа , когда один из этих органов инфицирован, увеличивает вероятность заболевания.
Факторы риска развития отита
Если суммировать известные медицине причины возникновения отита, можно назвать такие факторы риска:
— Возраст. Острому среднему отиту подвержена треть детей до 3 лет, — хотя бы одну атаку этой болезни они вынуждены перенести. Еще треть переболеет острым средним отитом дважды. Пока нет четкого объяснения, но статистика говорит, что мальчикам меньше везет, чем девочкам: острый средний отит у них бывает чаще. Наиболее распространен острый средний отит у детей 6-18 месяцев. И чем раньше произошло заболевание, тем выше риск повторного эпизода. Врачи предупреждают даже о трехкратном заболевании в течение полугода. Но по мере роста ребенка их иммунная система становится крепче. Следовательно, снижается и риск рецидивирующей инфекции. К 5 годам у большинства детей вырабатывается иммунитет к любым инфекциям уха.
— Влияние холода. Чаще всего ушные инфекции «нападают» на ребенка осенью и зимой: это влияние холодной температуры. Не зря заботливые мамы и бабушки очень внимательно относятся к головным уборам детей, защищая их, чтобы, как говорят в народе, «не продуло». Сама по себе эта защита простая, но эффективная.
— Аллергия. Это только на первый взгляд нет никакой связи между воспалением в дыхательных путях, вызванных аллергией, и ушными болезнями. Напомним еще раз: ухо-горло-нос идут в одной связке. Потому воспаление дыхательных путей может стать фоном для ушных инфекций. Точно так же как астма бывает связана с синуситом.
— Искусственное вскармливание. Некоторые исследования (Американская академия педиатрии) видят эффективную защиту от отитов в грудном, хотя бы до 6 месяцев, вскармливании ребенка. Впрочем, давно уже доказано, что грудное вскармливание – самое сильное укрепляющее средство для малыша. А, скажем, соска – наоборот: она может увеличить риск инфекций уха. Дело в том, что сосание способствует выработке слюны. И уже она помогает бактериям через евстахиеву трубу попадать в среднее ухо.
— Избыточный вес. Способствует ушным болезням и ожирение.
— Истории отита в семье. Если в семье есть другие дети с рецидивирующими инфекциями уха, надо проявлять особое внимание к младшему ребенку – он может так же быть подвержен ушным болезням.
Симптомы острого среднего отита
Основными симптомами и признаками ушных инфекций являются:
— Острая боль в ухе;
— Заложенность уха;
— Снижение слуха, которое при изменении положения головы , как правило, улучшается;
— Головная боль и головокружение;
— Повышение температуры;
— Тошнота, рвота и понос у детей;
— Снижение аппетита;
— Выделения из уха.
Теперь рассмотрим их подробнее.
Первым признаком будет постоянная сильная боль в ухе. Возникновение (чаще всего временной) тугоухости. У малышей приступы тошнот, рвоты, понос, повышение температуры тела до 38-39 градусов.
От чего это происходит? Барабанная перепонка воспаляется, меняет форму и может даже выпячиваться. Иногда происходит ее разрыв: из уха выделяется жидкость с кровью. Затем крови становится меньше, а цвет жидкости прозрачнее. И, наконец, эта выделяющаяся жидкость даже визуально напоминает гной.
И тут очень опасны осложнения: воспаление окружающей кости , полукружных каналов, паралич мышц лица, тугоухость, воспаление оболочек головного мозга и абсцесс головного мозга. Признаки этих осложнений: головная боль, внезапно выраженная тугоухость, головокружение, озноб и повышение температуры тела.
Если ребенок раздражителен, часто плачет, у него бессонница, пропал аппетит, долго не проходит вялость, он вертит головой, как бы не находя себе место, — это тоже сигнал тревоги. Ну, а если из уха вытекает жидкость, да еще и с примесью крови, тут медлить ни в коем случае нельзя! Это означает одно: серьезнейшая ушная инфекция с возможным разрывом барабанной перепонки. На время ребенок чувствует облегчение от боли. Но лечение необходимо. Вряд ли их ухо вылился весь гной. А то, что он там остается, риск потери слуха. Проверить это несложно: если ребенок уже умеет говорить, отзываться на ваши слова, а тут вдруг не реагирует на голос и на звуки радио или телевизора, надо бить тревогу.
Отдельно следует сказать о том, что механическое повреждение уха можно нанести, пытаясь почистить его от скопившейся серы: правильно чистить ушки маленького ребенка можно, используя ватные турундочки или фитильки, осторожно, придерживая рукой голову малыша. Так же осторожно следует извлекать попавшие в ушки посторонние предметы. Но лучше всего это доверить врачу.
Диагностика отита
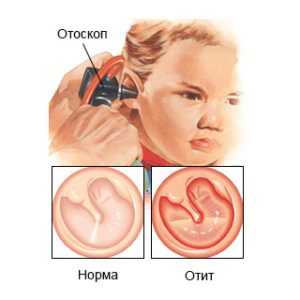
— Физический осмотр уха. Ухо – сложный орган. При его медицинском осмотре используют специальные инструменты. И сначала врач удаляет ушную серу, а затем приступает к осмотру среднего уха. Для этого врач использует подобный фонарику инструмент – отоскоп. С его помощью можно получить достаточно развернутую картину состояния среднего уха., барабанную перепонку и, если имеются, волдыри на ней. С помощью отоскопа можно рассмотреть все локальные болевые места в среднем ухе.
Для определения ушных инфекций ЛОР-врач использует пневматический отоскоп. Он так устроен, что дает возможность обнаружить любые сокращения барабанной перепонки. Пневматический отоскоп представляет собой разновидность резиновой груши, с помощью которой врач прессует воздух в ухо. При этом включается лампочка, и врач получает возможность рассмотреть, как воздух движется в барабанной перепонке.
— Тимпанометрия. Иногда для диагностики применяют метод тимпанометрии: используется специальный зонд, совсем небольшой по размеру, который вводится в начало слухового канала таким образом, что образует герметическое уплотнение. При изменении давления воздуха звук фиксируется, а его энергия измеряется. Такое зондирование помогает определить наличие жидкости в среднем ухе и обнаружить препятствие в евстахиевой трубе.
— Рефлектометрия. Для диагностирования используют и рефлектометрию. Она напоминает тимпанометрию, но измеряет отраженный звук. При этом нет надобности герметично уплотнять вход в канал, но наличие жидкости и других препятствий рефлектометрия помогает обнаружить.
— Анализ жидкости среднего уха. Иногда врач прибегает к такому методу изъятия жидкости из уха, как игла. С ее помощью набирается ушная жидкость, которую затем подвергают анализу на предмет выявления конкретных бактерий, спровоцировавших отит. Эта процедура называется тимпаноцентез. Как правило, после нее сразу же наступает ослабление боли в ухе. Но такая манипуляция требует специальной подготовки врача и назначается только в тяжелых или повторяющихся случаях заболевания.
Возвращаясь к самым негативным последствиям – потери слуха, надо знать несколько несложных способов для определения слуха. Потому что даже потеря слуха ниже 20 децибел – это сигнал тревоги: у ребенка есть проблема, и, возможно, она будет прогрессировать. Вот почему родители должны быть внимательны к тому, как реагирует на звуки их ребенок.
Как определить состояние слуха у ребенка?
Это сделать достаточно трудно у маленьких детей. Но именно в первые дни и месяцы жизни с помощью мира звуков закладывается фундамент его развития. Уже на 4-й недели жизни большинство младенцев с нормальным слухом воспринимают разговор, обращение к ним, и сами издают воркующие звуки. А к 5 месяцам малыш, заметим – со здоровым слухом, громко смеется и издает односложные звуки. Легче всего у него получаются те звуки, которые начинаются и заканчиваются на гласный.
Став чуть старше, к 8-месячному возрасту, младенец может повторять практически слова, которые состоят из двух слогов. К 10 месяцам здоровый ребенок и воспринимает, и может повторить, причем, осознанно, целый ряд слов. Кроме этого, он показывает, какие звуки издают некоторые животные и птицы. А к первому юбилею – 1 году с рождения – малыши обычно правильно называют статус своих родных: мама, папа, баба, деда.
Если малыш не лепечет, а к 1 году ничего не говорит, при этом вы читаете ему сказки, подолгу разговариваете, играете в развивающие игры, значит, что-то идет не так. Очень часто «не так» со слухом. Чем раньше родители это заметят и обратятся к врачу, тем успешнее будет решена проблема со слухом у ребенка.
Больше возможностей проверить слух у детей постарше. И тут тоже главное – проявить к ним внимание. Насторожить должно то, что ребенок не реагирует, не отвечает на ваше обращение на расстоянии более 3 метров. Сравнивая своего ребенка с другими детьми-ровесниками, вы видите, что его словарный запас гораздо скромнее. Присмотревшись еще внимательнее, обнаруживаете поведенческие и социальные проблемы маленького человека: неконтактность или недостаточная контактность, возможно, замкнутость, которую вы по ошибке принимаете за врожденную скромность, не желание включаться в игру и пр.
Собрав эти факты все вместе, принимайте одно-единственное верное решение: необходима консультация ЛОР-врача. А дальше полагайтесь на его компетентность. Возможно, вашему ребенку необходимо срочное и развернутое обследование.
Лечение отита
Эффективность лечения антибиотиками никто не опровергает: при среднем отите такое лечение помогает. И все же, многие ушные инфекции поддаются лечению и без антибиотиков, которые все-таки вводят организм в стресс. Опытный врач, диагностировав у ребенка острый средний отит, займет выжидательную (от 48 до 72 часов) позицию, прежде чем назначить курс антибиотиков. Но если речь идет о ребенке до 6 месяцев, тут не до выжидания: необходимо немедленное лечение антибиотиками. Детям старше назначается ибупрофен или ацетаминофен, которые облегчают боль.
Родители не должны настаивать на обязательном курсе антибиотиков: это палка о двух концах. Опытный врач в течение трех месяцев будет наблюдать ребенка, которому назначено более щадящее, без антибиотиков, лечение. И если его состояние улучшилось, значит, стратегия и тактика были оправданы. Чрезмерное или неоправданное в конкретном случае лечение сильными антибиотиками может привести к потере слуха у ребенка, что, в конце концов, потребует хирургического вмешательства: как правило, будет необходима установка тимпаностомической (вентиляционной) трубки, чтобы снять проблему со слухом.
Обезболивающим эффектом обладают ушные капли Отипакс. Их закапывают в наружный слуховой проход по 4 кап 2-3 раза в сутки.
С целью уменьшения отечности слуховой трубы и улучшения оттока гноя из среднего уха Назначают капли в нос: Нафтизин, Санторин, Тизин, Називин. Називин назначают детям по 1-2 капли в каждую ноздрю 2-3 раза в сутки.
Уменьшению отечности слизистой оболочки слуховой трубы иногда способствуют антигистаминные препараты: Димедрол, Супрастин, Тавегил, Кларитин, Телфаст. Назначение антигистаминных препаратов рекомендуется лишь в тех случаях, когда отит развивается на фоне аллергии. Супрастин назначают детям по 8.3 -12.5 мг 2-3 раза в сутки.
Родителям нельзя забывать, что ушные инфекции, которым подвергался ребенок в раннем детстве, могут повторяться затем неоднократно. Вот почему надо не залечивать отит, не бросать при появившемся улучшении лечение, а довести его до конца.
Статьи по теме:
Хирургическое лечение отита
Если при лечении лекарственными препаратами состояние больного не улучшается, на помощь приходят хирургические методы для лечения отита у детей. Наиболее широко применяется шунтирование барабанной перепонки.
Показания для шунтирования барабанной перепонки:
— Инфекция, которая не поддается лечению антибиотиками или другими консервативными методами.
—
Инфекция среднего уха, которая вызывает потерю слуха или задержку речи.
—
Повторяющиеся эпизоды острого или среднего отита (3 эпизода в течение 6 месяцев или 4 в течение 12 месяцев), когда они не реагируют на антибактериальную терапию и ухудшают речь, слух или оба сразу.
—
Баротравма от изменения давления, например при подводном плавании, или полете.
—
Врожденные пороки развития уха.
Если, и несмотря на такое лечение, состояние ребенка не улучшается, его по-прежнему беспокоит сильная боль в ухе, сохраняется высокая температура, при надавливании на сосцевидный отросток определяется болезненность, а при отоскопии наблюдается выпячивание барабанной перепонки, то проводится парацентез — разрез барабанной перепонки.
Можно ли лечить отит дома?
Этот вопрос родителей интересует не чуть не меньше, чем детей, которые не любят больницы.
Бывают ситуации, когда нет возможности в ближайшие дни обратиться к врачу. А то, что у ребенка болит именно ухо, сомнений не вызывает. Тогда надо использовать самые безопасные, но эффективные методы домашнего лечения. Прежде всего, такое лечение должно носить местный характер. Ввести марлевые турунды, смочив их в спирте (70 %, выше не стоит) в наружный слуховой проход, а на само ухо наложить согревающий компресс. Если воспаление обширное и ясно видно даже без специального прибора, необходимы фурацилин или борная кислота. Они не должны быть ни холодными, ни горячими.
Фурацилин и борная кислота нужны для того, чтобы очищать наружный слуховой проход. Делать это надо мягкими, легкими движениями, не усугубляя и без того мучительную боль. Можно для снижения боли закапывать больное ухо 96% спиртом при условии, что он будет теплым. Но такая процедура годится только до того момента, как из уха начнет вытекать жидкость с гноем. Если жидкость не вытекает в течение первых 3 дней, тут точно без врача не обойтись: очевидно, потребуется парацентез – специалист рассекает барабанную перепонку.
Проводя домашнее лечение, одним из условий должен быть постельный режим ребенка. Что касается согревающих компрессов, их можно прикладывать как можно чаще. Но сняв такой компресс, проследить, чтобы ухо не переохлаждалось.
Если дома началось выделение жидкости с гноем из уха, а к врачу все еще не добраться, нужно применять ушные капли. Все они имеют антибактериальные свойства – софрадекс, левомицетиновый спирт и пр. Обратите внимание: возможно, средний отит – производная или осложнение насморка. Тогда параллельно следует закапывать сосудосуживающими каплями нос. Многолетний опыт ЛОР-врачей убеждает, что при правильном лечении и соблюдении постельного режима отит среднего уха проходит за 10 дней.
Но лечение в домашних условиях – это форс-мажор. В принципе, никакую болезнь без ее диагностирования лечить самостоятельно не стоит. Но и сидеть, сложа руки и глядя на то, какая боль атакует вашего ребенка, тоже выдержать невозможно. На такой экстремальный случай в каждом доме должна быть регулярно обновляемая аптечка скорой помощи. А что именно должно в ней находиться, лучше всего знает ваш семейный врач
И последнее. Даже успешно сняв болевой синдром отита у ребенка, покажите специалисту его при первой же возможности.
Осложнения отита
Острый средний отит способен нанести значительный ущерб здоровью. В тяжелых случаях может нарушиться слух на некоторое время. И хотя это не так часто происходит, полностью исключать такой вариант не стоит потому, что даже временное ухудшение слуха «тянет» за собой задержку в развитии ребенка. Если речь идет о хроническом среднем отите, потеря слуха наиболее вероятна. Как и сопутствующий его фактор – головокружение.
Бывают случаи, когда происходят физические и структурные повреждения лица и ушей. Ушные инфекции тут наименее причастны, но могут вызвать структурное повреждение (эрозию) ушного канала.
Надо знать и о воспалении тканей уха – cholesteatomas. Правда, это случается редко и не является распространенной причиной для хронических или серьезных инфекций уха.
Из-за иммунных нарушений даже после легкой инфекции может развиться кальцификат – кальцификация и пробки в середине, а иной раз – и во внутреннем ухе.
Среди частых осложнений воспаления среднего уха можно так же назвать:
— Мастоидит — острое воспаление клеток сосцевидного отростка. Это одно из частых осложнений острого отита. Болезнь трудно поддается лечению. Без внутривенных антибиотиков и дренажных процедур с ней не справиться. Бывают случаи, что необходимо хирургическое вмешательство: если боль и лихорадка не проходят, значит, надо более глубокое диагностирование на мастоидит. И все же это заболевание, как правило, не связано с ушными инфекциями.
— Менингит — очень серьезное заболевание: бактерии могут проникать в ткань, окружающую головной мозг. Требует срочного и обязательного лечения.
— Паралич лицевого нерва. Редко, но бывает, что у ребенка, заболевшего острым средним отитом наступает паралич лицевого нерва. Обычно это временно и поддается лечению антибиотиками и дренажными процедурами. Наиболее распространен паралич лицевого нерва у тех, кто страдает хроническим средним отитом и холестеатомой (поражение тканей среднего уха).
— Холестеатома. При холестеатоме в ограниченной слоем кожи плоскости, в которой переизбыток омертвевших клеток кожи, происходит прорастание их из среднего уха в сосцевидный отросток височной кости. При этом идет разрушение нормальных тканей в процессе такого прорастания. Практически это доброкачественная опухоль. Обычно холестеанома передается по наследству. Она поражает височную кость и центральную нервную систему. Итак, даже краткое знакомство с острым средним отитом заставляет очень внимательно следить за поведением детей, особенно до 3 лет. Еще раз напомним, каковы симптомы этого заболевания.
Профилактика отита
— Повышение иммунитета. Возвращаясь к статистики, надо обязательно напомнить, что лучший способ предотвратить ушные инфекции – не болеть гриппом и простудой.
— Соблюдение правил личной гигиены. Следующий фактор, способный защитить от отитов, — личная гигиена. Все давно знают, что грипп и простуда распространяются прежде всего воздушно-капельным путем: чихнет или кашлянет стоящий рядом человек, болеющий гриппом или простывший, и «наградит» этим же своего, возможно, незнакомого соседа. Или простое рукопожатие, когда здоровый человек приветствует традиционным жестом больного и, сам того еще не подозревая, становится потенциально больным.
Вообще руки могут многое. И не только делать важную, а, порой, уникальную работу. Руки, если их не мыть перед едой, после туалета или улицы, могут сыграть с человеком злую шутку: попавшие на них микробы получат «прописку» в организме. И уже оттуда могут выстрелить разными болезнями. Значит, гигиена рук даже не обсуждается. Обсудить можно, чем их мыть. Как правило, вполне достаточно обычного мыла. Еще лучше, если в семье пользуются антибактериальным мылом. Есть и более мощные гигиенические средства для рук – гель в тандеме со спиртом. Но это уже при форс-мажоре. Скажем, во время эпидемии гриппа такое средство можно использовать в комплексе с остальными профилактическими мерами.
Параллельно с гигиеной рук необходимо соблюдать режим чистоты в доме, в детской комнате, а особенно – в детском саду. Существуют специально разработанные и утвержденные правила уборки помещений, включая игрушки общего пользования. Врач или медсестра детского сада в силу своих профессиональных обязанностей должны стоять на страже соблюдения этих правил.
До сих пор эффективным методом уборки считается использование раствора, который содержит хлорную известь. Этот раствор готовится так: на 10 частей воды добавляется 1 часть хлорной извести. В особых случаях, когда объявлена эпидемия гриппа, таким раствором не помешает пользоваться и дома.
— Не курить! А вот еще одно предупреждение, на которое часто мало обращают внимание взрослые: никто не должен курить в присутствии детей вообще, а при заболевании отитом тем более – пассивный курильщик-ребенок получает дополнительную возможность инфицировать среднее ухо.
— Пневмококковые вакцины. Качественная и непросроченная вакцина против гриппа, а также пневмококковая, тоже в арсенале профилактики ушных заболеваний. Одна из них — Prevnar 13. Сегодня эту вакцину активно применяют для предотвращения ушных болезней: это сравнительно новый препарат, который успешнее своих предшественников защищает организм от штаммов болезнетворных бактерий, провоцирующих заболевание уха. Она рекомендована специально для упреждения инвазивных (т.е. проникающих вовнутрь) пневмококковых болезней, в том числе и среднего отита. Рекомендованная иммунизация должна проходить по аналогии со старыми, проверенными методами: в 2, 4, 6, 12 -15-месячном возрасте.
Можно ли заниматься плаванием при отите?
Плавание никто не отменял, но… Закалка ребенка, привитие ему с самого младшего возраста навыков физкультуры и спорта – лучшая профилактика любых болезней. И ушных в том числе. Но такое могучее средство как плавание при отитах может больше всего навредить. Почему?
Если ребенок только что перенес ушную инфекцию или совсем недавно ему была сделана операция, т.е. факт хирургического вмешательства, бассейн станет тем самым местом наибольшего риска для возврата болезни и, возможно, в еще более тяжелой форме. Вся проблема в воде, чистоту которой трудно обеспечить. Если температуру воды в бассейне проконтролировать не так уж сложно, то отсутствие микробом и бактерий обеспечить нельзя. И тогда из-за грязной воды или жестких химических добавок в нее болезнь, вызванная инфекцией, не заставит ждать своего возвращения. Более того, на этот раз она вполне может принять гораздо более тяжелую форму. Кроме того, подводное плавание или ныряние – это внешнее давление на ухо. И это стопроцентный фактор боли. Вот почему детям, перенесшим острый средний отит, тем более, если пришлось прибегнуть к дренажу, купаться не только в бассейне, в любом водоеме нельзя. Нельзя заниматься и подводным плаванием. Нырять, естественно, тоже нельзя. Родители должны психологически подготовить ребенка к таким ограничениям, объяснив, что это временная мера. И срок ее снятия во многом будет зависеть от самого ребенка, от его готовности выполнять предписания врача, т.е. до того момента, пока инфекция не будет полностью устранена.
www.f-med.ru
Средний отит у детей. Информация для родителей.
Что такое средний отит
Средний отит (острый средний отит) — инфекционное поражение среднего уха, одна из самых частых инфекций у детей младшего возраста. На первом году жизни более 50% детей переносят это заболевание. Мальчики болеют несколько чаще девочек. В дошкольном и школьном периоде заболеваемость существенно снижается. Около 50% отитов имеют бактериальную природу, 30% смешанную бактериальную и вирусную.Острый средний отит у детей. Факторы риска.
Возраст: пик заболеваемости приходится на возраст от 6 до 18 месяцев, после чего частота встречаемости отитов у детей существенно снижается. Ряд причин такого распределения по возрасту известна: это и особенности развития черепа (в частности евстахиевой трубы), и состояние иммунной системы и физиологии… Другие причины еще предстоит выявить. Семейный анамнез: изучение истории 1240 детей показало, что риск среднего отита выше, если у прямых родственников имело место данное заболевание.Режим дня: у детей, посещающих детские дошкольные учреждения, риск развития среднего отита выше, чем у детей, находящихся дома, что связано с количеством микроорганизмов, с которыми ребенок встречается вне дома. Следует заметить, что риск не столь высок и не может являться поводом для отказа от посещений детских дошкольных учреждений.
Грудное вскармливание: отсутствие или ограничение грудного вскармливания существенно увеличивает риск развития острых средних отитов, что связано с несколькими факторами:- физическая санация носоглотки материнским молоком
- воздействие на микрофлору носоглотки антител, содержащихся в материнском молоке
- работа лицевых мышц ребенка во время сосания (заметим, что такая работа мышц отличается от работы выполняемой при сосании бутылочки с молоком)
- поза, в которой ребенок ест, находясь на грудном вскармливании
Отдельно про позу при кормлении. Важно! Во время кормления (и грудью и из бутылочки) ребенок не должен находиться плашмя. Необходимо укладывать ребенка так, чтобы голова была выше, чем ножки. Это легко обеспечить, положив ребенка на подушку так, чтобы голова и туловище до поясницы находились на подушке, а ножки оставались на постели.
Табачный дым и загрязнение воздуха: табачный дым однозначно и существенно увеличивает риск развития средних отитов, при этом не имеет значения, кто из родителей курит. Влияние загрязненного воздуха на развитие отитов противоречиво.
Аномалии развития: расщелины твердого и/или мягкого неба, синдром Дауна, аллергический ринит увеличивают риск развития отитов.
Другие факторы риска: использование сосок (пустышек), неудовлетворительные социально-экономические условия (бедность, скученность людей в ограниченном помещении), осенне-зимний сезон увеличивают риск развития заболевания
Симптомы среднего отита
Симптоматика заболевания может быть не специфичной, чаще всего это:
- Лихорадка (температуру 38° С или более), температура выше 40 градусов встречается редко.
- Боль в ухе, но учитывая что в основном болеют дети младшей возрастной группы, понять что у ребенка болит ухо может быть достаточно сложно.
- Беспокойство
- Уменьшение двигательной активности
- Отсутствие аппетита или затруднения при приеме пищи
- Рвота и/или диарея
Если Вы заподозрили, что у Вашего ребенка развился острый средний отит, обязательно обратитесь к своему педиатру.
Диагностика острого среднего отита
Основным методом диагностики острого среднего отита является отоскопия — осмотр уха с помощью специального прибора. В зависимости от результатов осмотра определяется дальнейшая тактика.

Не смотря на то, что процедура безболезненна и безопасна, больной ребенок может капризничать и мешать врачу его осмотреть, поэтому задача родителя обеспечить надлежащие условия для комфортной работы врача, зафиксировав голову и руки ребенка. Во время отоскопии важно держать ребенка так, чтобы одна рука родителя придерживала руки ребенка. а вторая надежно прижимала голову ребенка к родительской груди.

Острый средний отит. Лечение.
Основой лечения среднего отита являются обезболивающие и жаропонижающие средства, и, если отит имеет бактериальную природу — антибиотики. В случаях, когда диагноз вызывает сомнения, выбирается тактика наблюдения на фоне контроля температуры и боли. 80% средних отитов проходит самостоятельно безо всякого лечения. Антибиотики: предпочтительная группа антибиотиков — пенициллины, используются при бактериальной природе отита. При этом следует понимать, что даже подтверждение бактериальной инфекции не является абсолютным показанием к антибиотикотерапии. Антибиотики в обязательно порядке назначаются только при бактериальных отитах у детей младше двух лет.Неспецифические противовоспалительные препараты (НПВС): эта группа препаратов позволяет не только обезболить, но и контролировать лихорадку. Арсенал препаратов — это хорошо известные парацетамол и нурофен.
Тактика динамического наблюдения: используется при сомнениях в диагнозе и/или при бактериальном отите у детей старше двух лет при невыраженных симптомах болезни. Динамическое наблюдение подразумевает повторный осмотр ребенка врачом через сутки.
ВАЖНО: дети младше двух лет после перенесенного среднего отита должны посетить врача для исключения возможного стойкого снижения слуха.
Осложнения острого среднего отита.
Серьезные осложнения среднего отита встречаются редко, но могут быть не только инвалидизирующими, но и жизнеугрожающими.
Потеря слуха. Средние отиты, сопровождающиеся избыточным накоплением жидкости в среднем ухе, приводят к временному снижению слуха, но при частых рецидивирующих отитах снижение слуха может стать постоянным.
Нарушение координации развивается при вовлечении в процесс органов равновесия (например, лабиринтит)
Перфорация барабанной перепонки. Скопление в среднем ухе воспалительной жидкости может привести к некрозу участка барабанной перепонки и отореии (выделению из уха воспалительной жидкости). Если вы вдруг заметили выделение любого отделяемого из уха ребенка (гноя, крови или прозрачной жидкости), следует в ближайшее время показать ребенка врачу. ВАЖНО: использование средств для закапывания в ухо на фоне перфорации барабанной перепонки может привести к полной и необратимой глухоте. Хронический гнойный средний отит. Сохранение жидкости (экссудата) в среднем ухе после перенесенного среднего отита, говорит о хронизации процесса. Если в течение шести недель после заболевание сохраняются выделения из уха (в случае перфорации барабанной перепонки) — следует обратиться к ЛОР врачу для определения дальнейшей тактики лечения. Так же показанием к консультации к ЛОР врача является сохранение жидкости в среднем ухе без ее истечения (при целостной барабанной перепонке) в течение трех месяцев.Мастоидит. В ряде случаев в воспалительный процесс может быть вовлечен сосцевидный отросток черепа, гнойное поражение которого может потребовать серьезного хирургического вмешательства.
Грозные внутричерепные осложнения включают в себя менингит, эпидуральные и мозговые абсцессы, тромбозы венозных синусов, тромбоз сонной артерии. Все внутричерепные осложнения являются жизнеугрожающими и требуют немедленного обращения к специалисту.Профилактика острых средних отитов.
Если ребенок заболевает острым средним отитом чаще 3х раз в полгода или чаще четырех раз в год, то врач может рекомендовать профилактику. Профилактика может включать в себя превентивную антибиотикотерапию, вакцинацию против гриппа, гемофильной и пневмококковой инфекции, хирургическое вмешательство, направленное на санацию среднего уха.Мифы и опасные заблуждения в лечении средних отитов
Существует широкий спектр методов нетрадиционной и народной медицины для терапии среднего отита.Среди них:
Однако нет практически ни одного серьезного исследования применения этих методов у детей, доказывающих их эффективность и безопасность. Соответственно, эти подходы не рекомендуются для терапии инфекций среднего уха у детей. Сюда же относятся и столь популярные в странах бывшего СССР капли на основе спирта (борный спирт, левомицетиновый спирт и проч.), ушные восковые свечи (!!!), закапывание в уши сока алоэ и т.д. Эти методы не имеют никакого отношения к лечению отитов и способны причинить серьезный вред (спирт оказывает токсическое действие на слуховой анализатор и анализатор чувства равновесия, воск и открытый огонь могут привести к ожогам). Не следует применять эти методы. Полуспиртовые компрессы на ухо имеют только отвлекающее действие, не ускоряют выздоровление, кроме того, у детей раннего возраста спирт может всасываться через кожу, приводя к интоксикации. Сосудосуживающие и антигистаминные препараты. Исследования, в которых изучались эффекты сосудосуживающих капель в нос и пероральные антигистаминные препараты, а также капли в нос с антигистаминными препаратами, для лечения отитов у детей, показали отсутствие какого-либо эффекта от подобной терапии. Эти препараты не снижали времени течения заболевания и не предотвращали развитие осложнений среднего отита у детей. Кроме того, эти методы лечения имеют побочные эффекты, которые могут быть опасны. Ни сосудосуживающие, ни антигистаминные препараты, не рекомендуются для детей с инфекцией среднего уха. Более того, прием антигистаминных препаратов при отите провоцирует сгущение экссудата и затрудняет его рассасывание. По данным некоторых исследований те дети, которые принимали антигистаминные препараты внутрь при отите, имели экссудат в среднем 73 дня после выздоровления, а те, кто принимал плацебо (пустышку), имел экссудат в среднем 25 дней.medspecial.ru
диагностика и выбор правильного лечения
Буллезный отит – это воспалительное заболевание слухового прохода или внутреннего уха. Основой патологии является формирование пузырей в слуховом проходе – название произошло именно от названия данных пузырей – булла.
Данное заболевание также известно как вирусный отит, потому что причиной его развития становятся вирусы.
Причины заболевания, или Как происходит заражение
У детей необходимо проводить дифференциальную диагностику с бактериальным отитом и отодектозом – для буллезного воспаления характерно наличие вирусной патологии за неделю-две до развития воспалительного процесса уха.
Причинами вирусного отита у детей и взрослых могут быть:
- Вирус гриппа.
- Герпевирус.
- Вирус парагриппа.
- Корь.
- Вирус Эпштейн-Барр.
- Краснуха.
- Хламидийное поражение при заражении от птиц (орнитоз, пситакоз).
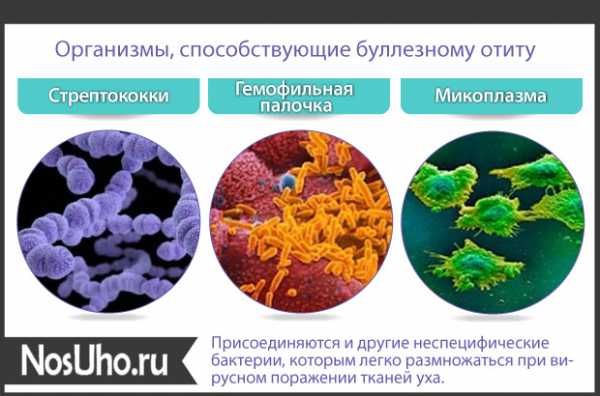
Буллезное поражение – это вторичная патология, которая развивается при наличии вирусных заболеваний в организме или в случае снижения локального иммунитета. Провоцирующими факторами могут стать:
- Вирусные ангины и болезни горла.
- Острые респираторные заболевания верхних дыхательных путей.
- Инфекции носа и околоносовых пазух.
- Травмы уха и слухового прохода.
- Переохлаждение.
Детям наиболее легко заразиться – передается вирусная инфекция воздушно-капельным путем в школах и садиках. А несовершенность строения слухового прохода является предрасполагающим фактором распространения вирусных частиц и формирования буллезного отита.
На ушной раковине и в наружном слуховом проходе живут условно-патогенные бактерии. При развитии воспаления они активно размножаются, тем самым вызывая вторичное гнойное поражение. Для предупреждения такой ситуации при отите применяется бактериофаг. Также рекомендуем видео:
Виды буллезного отита
В зависимости от тяжести симптомов у взрослых выделяют течение заболевания:
- легкое;
- среднетяжелое;
- тяжелое.
По локализации заболевание подразделяется на поражение:
- наружной ушной раковины;
- наружного отдела слухового прохода.
Если воспаление проникает дальше наружного отдела, возникает средний отит. Появление воспалительных булл на барабанной перепонке называется мирингитом.
По наличию осложнений различают бактериальное сопутствующее поражение, как и неосложненный вирусный отит.
По распространенности как вирусное заболевание, так и бактериальный отит могут быть локальными либо диффузными.
- Локальный воспалительный процесс характеризуется поражением одной области, например прохода барабанной полости.
- Вирусный диффузный отит с присоединением бактерий затрагивает сразу несколько областей – например наружный слуховой проход, ушную раковину и среднее ухо.
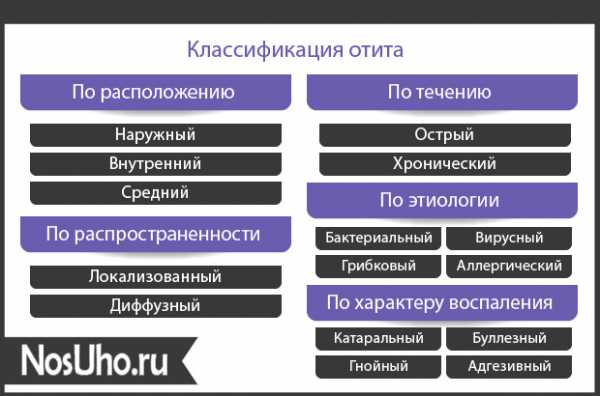
Симптомы болезни
Первые симптомы буллезного поражения ушной раковины – дискомфорт в области уха. Он связан с формированием булл.
У вирусного отита симптомы появляются постепенно. К основным из них относятся:
- Повышение температуры тела – примечательно, что данный симптом появляется в периоде выздоровления ОРЗ, когда человек считает себя полностью здоровым.
- Выделение жидкости из уха после вскрытия булл.
- Выраженная интоксикация у ребенка – сухость кожи и слизистых, жажда, общая слабость, головная боль, дискомфорт в мышцах.
- Появление зуда внутри уха и его постепенное нарастание.
- Нестерпимая боль в ухе при поражении барабанной полости.
- Снижение слуха.
Особенностью всех признаков и симптомов вирусного отита является уменьшение дискомфорта, боли и зуда при разрыве булл и выходе содержимого наружу.
Если происходит поражение исключительно наружного уха, единственным симптомом будет появление высыпаний на ушной раковине.
У детей младшего возраста
Маленькие дети не могут пожаловаться на боль или зуд в ухе. Однако по изменению поведения грудного ребенка родители могут заподозрить патологию.
- Малыш стал беспокойным – постоянно плачет без причины или кричит.
- Спит только на одном боку или животе, исключая вторую сторону тела.
- Не поворачивает голову в одну из сторон, а при попытке повернуть – начинает плакать и кричать.
- Отказывается от кормления или вяло ест.
- Изменяется количество и частота стула.
- Ребенок перестает спать по ночам.
- Появляются выделения из слухового протока.
Если буллы находятся на ушной раковине или в наружном проходе, родители легко могут их заметить.
Диагностика заболевания
Симптомы и лечение вирусного отита у детей и взрослых тесно зависят друг от друга. Однако, прежде чем начинать терапию, необходимо подтвердить, что у человека именно вирусный отит, буллезная форма.
О том, как определяют вирусный или бактериальный отит, необходимо знать каждому человеку, столкнувшемуся с данным заболеванием.
- Сбор анамнеза – очень важный этап диагностики. Необходимо подтвердить наличие вирусного заболевания в анамнезе.
- Сбор информации о развитии и течении болезни – когда человек почувствовал себя больным, с каких проявлений начиналось. Очень важно сказать врачу о том, поднималась ли температура, если да, то в какие периоды и до каких цифр.
- Осмотр врачом отоларингологом наружного отдела ушной раковины и проведение отоскопии.
- Микроскопия содержимого булл и соскоб с поверхности язв.
- Посев содержимого булл на питательную среду.
- Положительные результаты полимеразной цепной реакции в крови человека – надежный метод подтверждения вирусной этиологии заболевания.

Лечение вирусного отита
Обращаться за помощью к врачу необходимо при появлении первых симптомов заболевания! Лечебная тактика определяется после постановки диагноза.
Терапия буллезного поражения уха должна начинаться с разгрузочного лечения. Прежде всего – это ежедневный туалет носа. Выполняют промывания физиологическим раствором или раствором морской соли.
Лечение буллезного отита у детей дошкольного возраста проводится в условиях стационара. Детям подросткового возраста и взрослым показана госпитализация при среднетяжелых и тяжелых формах.
Медикаментозное
Лечение буллезного отита предусматривает назначение нескольких групп препаратов:
- Деконгестанты, или сосудосуживающие средства.
- Противовоспалительные капли или спрей для носа, уменьшающие воспалительный процесс в евстахиевой трубе.
- Средства противовирусной терапии – назначаются при подтвержденной этиологии процесса. Показаны при выявлении гриппа и герпевируса.
- Средства, разжижающие секрет (муколитики) – применяются у маленьких детей при невозможности отсмаркивания секрета.
- Антибиотики – назначаются в случае присоединения бактериальной флоры или в качестве профилактики у людей с высоким риском ее развития.
- Капли, содержащие в своем составе лидокаин – закапываются в ушной проход для уменьшения болевого синдрома.
При гнойном отите среднего уха выполняют парацентез – прокол барабанной перегородки для обеспечения оттока гноя.
Народные рецепты
Бактериальный отит лечить народными средствами категорически нельзя! Медикаментозное лечение буллезного воспаления уха может быть дополнено рецептами народной медицины.
- Сок каланхоэ используется для повышения реактивности иммунной системы в период заболевания. Необходимо две капли свежевыжатого сока добавить в 100 мл прохладной воды и выпить утром до еды. Процедура повторяется ежедневно до конца заболевания.
- Чаи с облепихой также помогают ускорить процесс выздоровления. Для приготовления необходимо взять 50 грамм облепихи, перетереть с таким же количеством сахара. Залить 100 мл кипятка и настаивать 2 часа. Полученную смесь необходимо добавлять по столовой ложке в чай. Каждый день следует готовить новое средство.
Категорически запрещается накладывать компрессы на уши, греть область уха и лица – это может привести к развитию абсцессов мозга, сепсиса и смерти.

Осложнения и последствия отита
Считается, что вирусные поражения протекают несколько легче, чем бактериальные. Однако они также могут иметь осложнения.
- Развитие отита бактериального – достаточно частое осложнение буллезной формы заболевания. Для него характерно присоединение бактериальной флоры и развитие гнойного воспалительного процесса.
- Переход заболевания в хроническую форму. При снижении реактивности иммунной системы, несвоевременном обращении за медицинской помощью или неэффективности лекарственной стратегии может наблюдаться развитие хронического воспалительного процесса. Протекает он тяжелее, чем острая патология.
- Такие осложнения, как менингит или энцефалит, развиваются достаточно редко. Однако они имеют место быть. Менингит – это воспалительный процесс оболочек головного либо спинного мозга. Энцефалит – поражение непосредственно ткани головного мозга. Чаще такие состояния развиваются в детском возрасте, протекают легко и не оставляют последствий. Однако любое осложнение ос стороны головного мозга требует наблюдения медицинского персонала.
Наиболее приятным исходом буллезного отита для пациента является полное выздоровление – оно возможно при своевременном обращении за медицинской помощью.
Профилактика заболевания
Вирусный отит очень часто можно предотвратить или значительно снизить риск его возникновения. Для этого необходимо следовать некоторым правилам.
- При появлении случаев заражения гриппом надевайте маску, постоянно находитесь в ней и меняйте каждые три часа. Лучше отвечать на недоуменные взгляды коллег и друзей, чем лечить воспаление среднего и внутреннего уха.
- Повышение иммунитета позволяет не допустить развития вирусной патологии в организме. Для этого следует пройти обследование у терапевта, пролечить хронические заболевания, устранить очаги инфекционного процесса в организме.
- Важным фактором повышения активности иммунной системы является здоровое питание и постоянные физические нагрузки – ходьба, плаванье, занятие гимнастикой и посещение тренажерного зала с подбором адекватной нагрузки.
- Здоровый сон улучшает общее состояние организма.
- Обращение к врачу при появлении симптомов простудных заболеваний.
Такие простые советы позволят снизить риск развития буллезного воспаления уха.
Коды по МКБ-10
В международной классификации МКБ-10 буллезный отит не имеет собственного кода.
- Буллезный мирингит – поражение барабанной перегородки, обозначается как H0.
- Острое поражение среднего уха обозначается как H0.
- Воспаление наружного слухового прохода – H0.
Буллезный отит – это острая инфекционная патология, которая развивается на фоне перенесенных вирусных заболеваний. Своевременное выявление симптомов и обращение к отоларингологу позволяют вылечить заболевание и предотвратить развитие осложнений.
nosuho.ru

