общие сведения, методы лечения и профилактики
Инфекционные болезни в детском возрасте порой очень опасны. Рассмотрим, что такое скарлатина, и почему ее важно диагностировать и лечить вовремя. Скарлатина — это инфекционное заболевание, которое передается воздушно-капельным путем, может частично передаваться контактным через кожу, бытовые предметы, вещи. Специалисты отмечают не только сезонность заболевания, которая связана с числом простуд, но и волнообразным течением.
Содержание статьи:
Пики болезни могут регистрироваться как через каждые 2-4 года, так и прошествии 40-50 лет. Именно в это время регистрируются заболевания чаще. До 20 века болезнь считали очень опасной, и смертельных исходов было немало. Сейчас при назначении антибиотиков оно не является страшным и быстро вылечивается.
Возбудитель
Возбудителем является стрептококк гемолитический, относящийся к группе А. Данный возбудитель, может оказывать как токсическое, септическое, так и аллергическое воздействие на организм. Эритроксин вызывает расширение сосудов, что проявляется в виде сыпи на коже, а шелушение, не что иное, как гибель клеток кожи за счет воздействия данного токсина.
РЕКЛАМА
Кто является носителем инфекции
- Больной скарлатиной в период от 1 до 10 дней инкубационного периода;
- Человек, который болел фарингитом или ангиной, вызванной стрептококком;
- Больной с гломерулонефритом, рожей, стрептодермией;
- Даже выздоровевший человек может стать носителем инфекции, которая продолжает выделяться до 3-х недель после окончания заболевания;
- Носитель гемолитического стрептококка. Бактерии могут жить годами на слизистой носа и глотки ангины, хронические тонзиллиты могут поражать окружающих.
Заболеть могут не только дети, но и взрослые, если они не болели скарлатиной в детстве. Иногда болезнь протекает в скрытой или очень тяжелой форме. Если человек переболел скарлатиной, у него развивается иммунитет, и повторное заболевание будет выглядеть как ангина, но без сыпи. Вообще именно ангина при скарлатине и опасна своими осложнениями, поэтому очень важно пропить назначенные антибиотики. Без них организм не справится.
Группы риска
- Дети со сниженным иммунитетом;
- Дети с анемией и авитаминозом, которые не имеют полноценного питания;
- Те, кто имеют высокие физические и эмоциональные нагрузки;
- Дети из семей, где пренебрегают личной гигиеной.
Так как заболевание передается не только воздушно-капельным путем, но и контактным, а также через кожу, то необходимо наряду с приемом витаминов научить ребенка пользоваться гигиеническими средствами. Или влажными салфетками, если нет возможности омыть руки. Вакцины от данного заболевания нет.
Так как заболевание аще происходит в осенне-зимний период, то важно, чтобы малыш не простывал. Больной человек всегда имеет ослабленный иммунитет, и ворота для инфекции открыты.
Симптоматика заболевания
Итак, как выглядит заболевание, и почему вначале его часто путают с гриппом.
- Очень высокая температура более 39-40 градусов, симптомы сильной интоксикации;
- Ломота в мышцах и костях;
- Возможно рвота и тошнота;
- После 2-3 дня появляется сыпь в виде мелких точек, которые сливаются в большие области. Характерно на лице, спине, груди, в районе поясницы и на сгибателях рук и ног. На конечностях и спине она настолько сильно выражена, что образует ярко красные полосы. Носогубной треугольник светлый — это характерный симптом скарлатины. Сыпь появляется в качестве реакции организма на стрептококк, который нарушает проницаемость сосудов. Он разрушает клетки кожи, которые затем отшелушиваются;
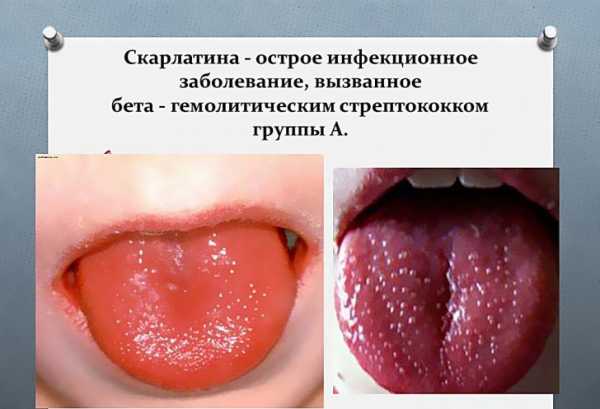
- Язык обложен серым налетом, миндалины и зев воспален, ангина вплоть до некротического характера, через несколько дней язык становится ярко малинового цвета — еще один симптом скарлатины. Также язык имеет ярко выраженные сосочки, это довольно необычно на первый взгляд;
- Очень сильно страдает во время заболевания нервная система. Именно поэтому для лечения врач назначает витамины группы В.
- Воспаляются лимфоузлы, может даже впоследствии развиться лимфаденит.
- После 1-2 недель кожа начинает шелушиться. Это может продолжаться 2 недели. Кожа на ладошках и стопах сходит пластами.
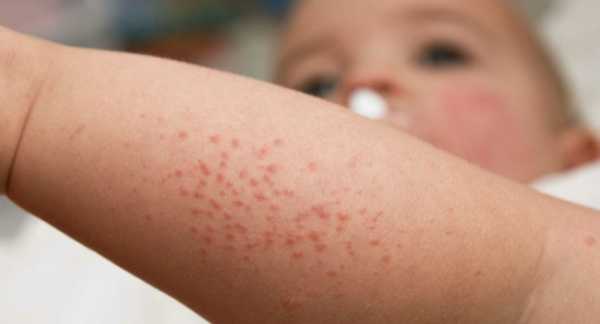
Диагноз
Сыпь исчезает на 3 день, или ее может быть почти не видно, именно поэтому заболевание путают с гриппом, ангиной, орз. Часто скарлатина бывает атипичная, даже с невысокой температурой. Это особенно страшно, так как инфекция остается недолеченной внутри человека и начинает поражать сосуды и внутренние органы. Если при ангине врач может назначить антибиотики, то при гриппе их могут и не применять.
Поможет поставить диагноз малиновый язык, мазок из зева на стрептококк, анализы крови. Вообще язык, как и история болезни, в которой врач узнает путь заражения инфекцией, поможет поставить многие диагнозы в детской практике. Скарлатина может вызвать стоматит, который тоже будет доставлять неудобства ребенку, так как кушать и пить ему будет больно из-за образовавшихся язв.
Заболевания похожие на скарлатину
- Корь и краснуха;
- Псевдотуберкулез и дифтерия;
- Атопический и лекарственный дерматит.
Именно поэтому в первую очередь сдаем на анализ мазок из зева. Что еще применяют при постановке диагноза: анализ крови, мочи. Могут назначить УЗИ почек, ЭКГ. Обязательна консультация ЛОР и кардиолога, если есть подозрения на осложнения.
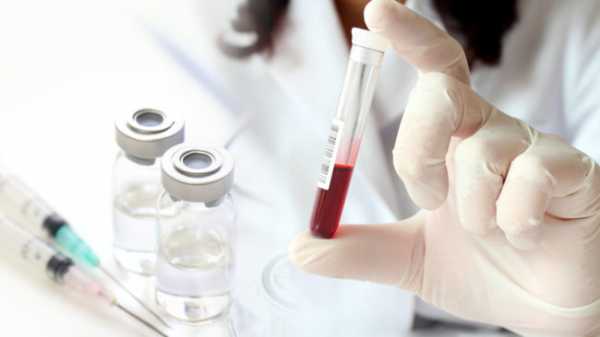
Чем опасна высокая температура
Температура может держаться очень долго, иногда она достигает 40 градусов, поэтому ребенка лучше положить в стационар. Если нет такой возможности, то врач назначит жаропонижающие средства, но необходимо быть постоянно рядом с малышом, чтобы не прозевать возможное осложнение и отек гортани. Это довольно часто бывает в детской практике, когда скарлатина дает эффект удушья из-за воспаленных миндалин. Может быть потеря сознания, бред, судороги.
Степени тяжести
Бывают разные степени тяжести болезни, скарлатина бывает в легкой форме, средней и тяжелой.
Легкая
Субфебрилитет и небольшое количество сыпи. Миндалины без налета, ребенок уже через неделю чувствует себя хорошо.
Средней тяжести
Быстрое и острое начало болезни с температурой до 40 градусов. Слабость и головная боль, рвота, интоксикация. Сыпи много, она яркой окраски. Миндалины и зев имеют гнойный налет. Снижение температуры и улучшение состояния ребенка не ранее, чем через неделю.
Тяжелая форма
Септический или токсический вариант течения болезни. Бывает редко. Может быть некротическая форма, когда воспаляются миндалины до некроза и расплавляются лимфатические узлы. Госпитализация обязательна.

Как вариант может возникнуть скарлатина нетипичная. В этом случае заболевание может протекать без температуры или без сыпи. Она может проявляться симптомами интоксикации, однако врач может даже не заподозрить наличие стрептококковой инфекции. Более чем опасна скарлатина такого рода, ведь не сделав мазок из зева, врач может лечить заболевание без антибиотиков, чем даст шанс различным осложнениям. Стертый вариант и отсутствие сыпи часто встречается у взрослых. Они могут заболеть токсико-септической формой заболевания. Нитевидный пульс, температура выше 40 градусов, ледяные конечности. Если не госпитализировать вовремя, то человек погибнет.
Нужна ли госпитализация
Госпитализацию детей проводят в том случае, если форма заболевания тяжелая. Кроме этого могут положить ребенка, когда есть другие дети младше 10 лет, но не болевшие скарлатиной или за ребенком некому ухаживать. В остальных случаях инфекция лечится дома с соблюдением всех правил изоляции больного в отдельное помещение.
Сколько раз бывает скарлатина, как ее переносят мальчики
Обычно данная болезнь бывает только один раз в жизни, так как вырабатывается иммунитет, но скарлатина в редких случаях может быть и повторно. До года ребенок защищен иммунитетом матери, именно поэтому врачи рекомендуют кормить малыша грудью, пока есть молоко, но не более 3-х лет.
Некоторые считают, что скарлатина опасна для мальчиков тем, что у них может не быть детей или будут проблемы с потенцией. Однако ученые опровергают данный факт, говоря, что это последствия паротита, в простонародье – «свинка» намного опаснее скарлатины. Больше всего после скарлатины могут пострадать девочки, особенно если разовьется гломерулонефрит. Начнутся проблемы с почками и будут сложности в дальнейшем в родах.
Лечение
Общие рекомендации
Если скарлатина протекает легко или в средней тяжести, то лечение осуществляется дома. Обязателен постельный режим, не менее недели. Так как интоксикация очень сильная, то необходимо много жидкости. Обязательно вода, чай с лимоном, различные морсы. Пища жидкая и полужидкая. Насильно ребенка кормить не надо. Кроме этого детская комната должна быть изолирована от других, чтобы болезнь не перешла на других членов семьи, так как скарлатина очень заразна.
Обязательно проветриваем комнату и делаем влажную уборку. Не стираем белье больного совместно со своим. Лучше всего подвергнуть белье кипячению. Посуду нужно выделить отдельно, игрушки подобрать такие, которые легко вымыть и продезинфицировать.
Народные средства
Народными средствами скарлатину не лечат, но можно применять их для улучшения самочувствия больного. Например, дать в качестве питья липовый чай или молоко с медом, если нет аллергии. Это поможет больному горлу.
Настой валерианы поможет при тяжелой интоксикации и поражении центральной нервной системы. Она поможет ребенку уснуть. Не стоит применять средства самостоятельно без консультации врача. Особенно опасно давать их маленьким детям. Тогда лучше добавить травку в воду для купания.
Полоскать горло и пить брусничный или клюквенный сок. Это отличное витаминное средство. Подходит только взрослым деткам. Малышам лучше давать морс.
Полоскать горло шалфеем. При желании можно использовать и как наружное средство для ванн.
Не стоит делать компресс на горло при температуре, но если ее нет, и глотать очень больно, то можно сделать на небольшой срок.
Обязательно стоит прочищать носовые ходы у малыша. Если он не может сморкаться сам, то делайте это при помощи резиновой груши или аспиратора. При скарлатине часто бывает отек гортани, так как миндалины резко увеличиваются, поэтому стоит наблюдать за состоянием ребенка и его дыханием.

Купание во время болезни
Родители часто спрашивают, можно ли купать ребенка с такой инфекцией. Можно, если нет температуры, и он чувствует себя удовлетворительно.
Что можно:
- Мыть под душем или в ванной. Температура воды должна быть приятна телу. Так как больной заразен, то все лишние предметы из помещения лучше убрать, а поверхности потом продезинфицировать;
- Мыть мылом, лучше жидким, так как кусковое может стать источником бактерий для членов семьи;
- Промокнуть полотенцем из хлопка, после чего надеть чистую пижаму тоже из хлопка. Синтетикой при такой болезни пользоваться не стоит, ребенок потеет, и сыпь чешется.
Что нельзя:
- Ни в коем случае не трем кожу мочалками и руками, так как сыпь можно повредить и присоединиться дополнительная инфекция. Кроме этого заболевание передается контактным путем, через кожу;
- Нельзя мыть при высокой температуре, ребенку может стать плохо;
- Ни в коем случае не оставлять малыша в ванне одного. При болезни он может просто наглотаться воды или уснуть.
- Нельзя купать в холодной воде или прохладном помещении, можно получить осложнение в виде пневмонии.
При сильной интоксикации лучше обтирать ребенка влажными салфетками. Потом, как станет легче можно умывать, мыть руки и подмыть.
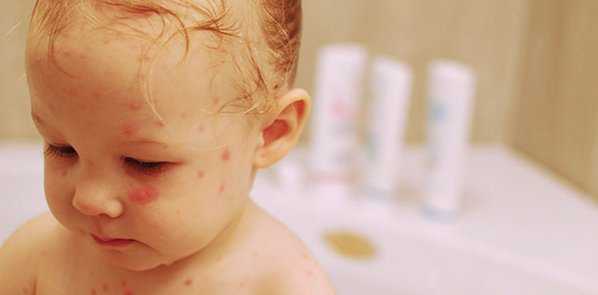
Осложнения
- Гломерулонефрит и миокардит — поздние осложнения;
- Сахарный диабет и ревматизм – поздние осложнения;
- Артрит и воспаление – поздние осложнения;
- Пневмония и отит гнойный, лимфаденит — ранние осложнения;
- Воспаление пазух носа и синусит — ранние осложнения.
Если антибиотики назначены вовремя, то риск осложнений существенно снижается. При непереносимости пенициллинов назначаются антибиотики другого ряда. Ни в коем случае нельзя отказываться от антибиотиков, чтобы не возникли поражения почек и сердца. Болезнь может дремать в организме и потом возобновиться снова, повлияв на самые незащищенные органы. Лечение нужно продолжать столько, сколько назначил врач. Даже если придется принимать таблетки 10 дней, курс нужно пропить до конца. Иммунитет ослаблен, сразу выработаться антитела не успевают, поэтому возможен рецидив инфекции. Если стрептококк проник через кожу, то сыпи может не быть, и заболевание протекает как ангина. Но, если врач выявил наличие стрептококка по анализам, то лечение назначат как при скарлатине.
После болезни необходимо выдержат карантин 21 день, можно и больше. Дело в том, что при повторном попадании инфекции больной может получить осложнение или аллергическую реакцию.
Легкие формы дают ребенку выздороветь через 10 дней, но общий карантин лучше выдержать. Обязательно стоит обратить внимание на цвет мочи. Если он изменился, то возможно поражение почек и мочевыделительной системы. При шумах в сердце, одышке, слабости, возможно осложнение на сердце после скарлатины. Когда ребенок жалуется на боли в суставах, они меняют цвет и опухают, то значит, развивается артрит.
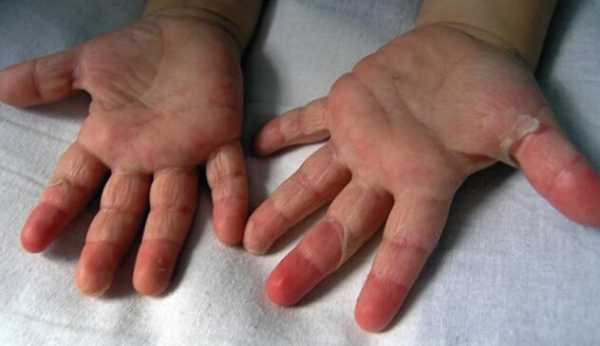
Медикаментозное лечение
Так как скарлатина обязательно подтверждается мазком из зева, является стрептококковой инфекцией, то в первую очередь назначают антибиотики. Это могут быть пенициллины или эритромицин. Что еще могут назначить:
- Амоксициллин или Аугментин;
- Ампициллин или Эритромицин;
- Амоксиклав, Ретарпен и другие.
Обязательно жаропонижающие на основе парацетамола или ибупрофена. Аспирин детям не дают. При сильной интоксикации, и пока не пройдет сыпь, обязательно назначают антигистаминные препараты: Тавегил, Супрастин, Фенистил. Если интоксикация сильная, то в стационаре назначат капельницы с глюкозой и натрием хлоридом. Местно горло обрабатывают Каметоном, Ингалиптом, можно поласкать раствором фурацилина, ромашки. Обязателен прием витаминов группы В и С.
После проведенного лечения через 10 дней проверяют анализы, а через 30 дней после болезни ребенок должен быть подвергнут диспансерному наблюдению. Если врач не вызывает для осмотра и анализов есть смысл прийти на прием самостоятельно.
Профилактика
Дома необходимо проводить влажную уборку и проветривания. Не стоит водить ребенка в общественные места в период эпидемий. Обязательно необходим прием витаминов и можно в осенне-зимний период, попить препараты, повышающие иммунитет. Лечение хронических инфекций: тонзиллитов, синуситов, отитов, стоматологических заболеваний.
Лучше всего в помещении, где есть больной ребенок протирать раствором хлорной извести 0, 5%. Белье подвергать кипячению.
Конечно, ребенок не будет носить маску, поэтому лучше не водить его в места скопления людей, где он может заразиться. Особенно важно переждать карантин в садике и школе, не торопитесь отправить туда ребенка, даже если он не болел.
После заболевания обязательно понаблюдайте за ребенком. Пристальное внимание уделяем жалобам на боли в сердце, суставах, усталости. Может измениться цвет мочи. В этом случае важно пройти обследование у специалистов на предмет появления осложнения.
Прогноз заболевания благоприятный. Если соблюдать все предписанные указания врача, то возможность появления осложнений — минимальна.
myterapevt.com
причины, симптомы, диагностика и лечение
Скарлатина представляет собой острую инфекцию с преимущественным поражением ротоглотки, выраженной интоксикацией и характерной экзантемой.
Характеристика возбудителя
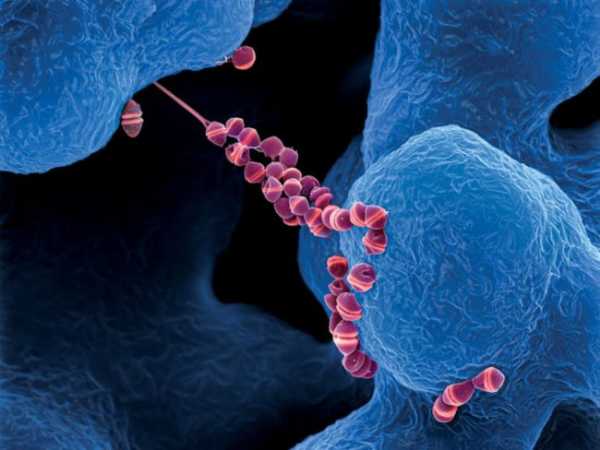
Скарлатину вызывает бета-гемолитический стрептококк группы А, относящийся к роду грамположительных, факультативно-аэробных, овоидной формы бактерий Streptococcus. Резервуаром и источником возбудителя скарлатины, как и в случае всех стрептококковых инфекций, является человек: больной или носитель. Больные скарлатиной представляют наибольшую опасность в первые несколько дней заболевания, вероятность передачи инфекции полностью исчезает спустя три недели после развертывания клинической симптоматики. Значительный процент населения (15-20%) относится к бессимптомным носителям инфекции, иногда люди являются источником инфекции на протяжении месяцев и лет.
Стрептококк передается по аэрозольному механизму (больной выделяет возбудителя при кашле, чихании, при разговоре) воздушно-капельным или контактным путем. При попадании возбудителя на пищевые продукты, возможна реализация алиментарного пути передачи. Заражение наиболее вероятно при близком общении с больным человеком.
Естественная восприимчивость человека к скарлатине довольно высокая, заболевание развивается у лиц, инфицированных бета-гемолитическим стрептококком (выделяющим эритрогенный токсин) при отсутствии антитоксического иммунитета. Формирующийся после перенесенной инфекции иммунитет является типоспецифическим и не препятствует заражению другим видом стрептококка. Существует некоторая сезонная зависимость: заболеваемость повышается в осенне-зимний период; а также связь с другими респираторными стрептококковыми инфекциями (ангина, стрептококковая пневмония).
Патогенез скарлатины
Входными воротами для возбудителя скарлатины служит слизистая оболочка зева, носоглотки, иногда (крайне редко) половых органов. Бывает, что бактерии проникают в организм через повреждения кожного покрова. В области внедрения возбудителя формируется местный очаг инфекции с характерными некротическими явлениями. Размножающиеся в очаге микроорганизмы выделяют в кровь токсины, способствующие развитию инфекционной интоксикации. Присутствие токсина в общем кровотоке стимулирует расширение мелких сосудов в различных органах и, в частности, кожных покровов, что проявляется в виде специфической сыпи.
Постепенно формируется антитоксический иммунитет, что способствует стиханию признаков интоксикации и исчезновению сыпи. Иногда происходит попадание в кровь непосредственно возбудителей, что приводит к поражению микроорганизмами других органов и тканей (лимфоузлов, мозговых оболочек, тканей височной кости, слухового аппарата и др.), вызывая гнойно-некротическое воспаление.
Симптомы скарлатины
Инкубационный период может длиться от суток и до десяти дней. Заболевание начинается остро, происходит резкое повышение температуры, сопровождающееся признаками нарастающей интоксикации: головная боль, ломота в мышцах, слабость, тахикардия. Высокая лихорадка первых дней нередко сопровождается повышенной подвижностью, эйфорией, либо наоборот: апатией, сонливостью и вялостью. Значительная интоксикация может провоцировать рвоту. В последнее время все чаще отмечают течение скарлатины с умеренной гипертермией, не достигающей высоких цифр.
При глотании отмечается болезненность в горле, осмотр зева выявляет выраженную гиперемию миндалин (значительно более интенсивную, чем при ангине), дужек язычка, задней стенки глотки, мягкого неба (так называемый «пылающий зев»). При этом гиперемия слизистой оболочки четко ограничена местом перехода мягкого неба в твердое. Иногда развивается клиническая картина фоликулярно-лакунарной ангины: интенсивно гиперемированная слизистая миндалин покрывается очагами (чаще мелкими, но порой крупными и глубокими) налета, слизисто-гнойного, фибринозного или некротического характера.
В тоже время развивается воспаление регионарных (переднешейных) лимфатических узлов: они несколько увеличиваются в размере, становятся плотными на ощупь и болезненными. Язык, первоначально покрытый серовато-белым налетом, в последующем (на 4-5 сутки заболевания) приобретает насыщенную ало-малиновую окраску, имеет место гипертрофия сосочков. При тяжелом течении в такой же цвет окрашиваются губы. Как правило, в это время начинается стихание симптомов ангины. Налеты некротического характера регрессируют заметно медленнее.
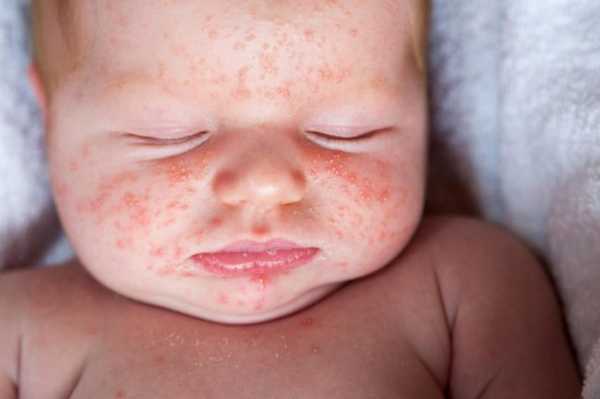
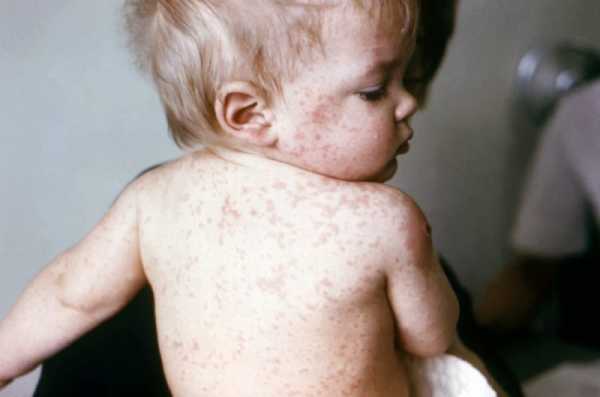
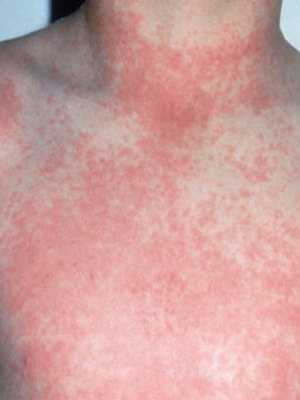
Характерная мелкоточечная сыпь возникает в первый-второй день заболевания. На фоне общей гиперемии, на кожных покровах лица и верхней части туловища (а в последующем и на сгибательных поверхностях рук, боках, внутренней поверхности бедер) возникают более темные точки, сгущаясь на кожных складках и в местах естественных сгибов (локтевой сгиб, пах, подмышечная ямка) и образуя темно-красные полосы (симптом Пастиа).
В некоторых случаях отмечается сливание точечных элементов сыпи в одну большую эритему. Для сыпи на лице характерна локализация на щеках, висках, лбу. В носогубном треугольнике высыпания отсутствуют, здесь отмечается побледнение кожных покровов (симптом Филатова). Высыпания при надавливании на них временно исчезают. В связи с хрупкостью сосудов, на коже, в местах, подвергающихся трению или сдавливанию, могут отмечаться мелкие кровоизлияния. Иногда помимо скарлатинозной сыпи отмечаются мелкие папулы, макулы и везикулы. Кроме того бывает позднее проявление сыпи (на 3-4 день заболевания) или ее отсутствие.
Как правило, на 3-5 сутки от начала заболевания происходит улучшение состояния больного, и симптоматика постепенно стихает, сыпь бледнеет и, к концу первой-началу второй недели, полностью исчезает, оставляя мелкочешуйчатое шелушение на коже (на ладонях и стопах – крупночешуйчатое). Выраженность сыпи и скорость ее исчезновения различаются в зависимости от тяжести течения заболевания. Интенсивность шелушения напрямую зависит от обилия и продолжительности существования сыпи.
Экстрабуккальная форма скарлатины возникает тогда, когда внедрение возбудителя произошло через поврежденные кожные покровы (в местах ссадин, ранений, операционной раны). При этом в области повреждения формируется гнойно-некротический очаг, сыпь распространяется от места внедрения, поражений в области зева не наблюдается.
У взрослых иногда отмечается стертая форма течения скарлатины, характеризующаяся незначительной интоксикацией, умеренным катаральным воспалением зева и скудной, бледной, кратковременной сыпью. В редких случаях (также у взрослых) скарлатина протекает крайне тяжело с вероятностью развития токсико-септического шока: молниеносное прогрессирование интоксикации, выраженная лихорадка, развитие сердечно-сосудистой недостаточности. На коже часто появляются геморрагии. Такая форма скарлатины чревата опасными осложнениями.
Осложнения скарлатины
Чаще всего встречаются гнойно-воспалительные осложнения скарлатины (лимфаденит, отит) и поздние осложнения, связанные с инфекционно-алергическими механизмами (кардиты, артриты, нефриты аутоиммунного генеза).
Диагностика скарлатины
Высокая степень специфичности клинической картины позволяет произвести уверенную диагностику при опросе и физикальном осмотре. Лабораторная диагностика: общий анализ крови — отмечает признаки бактериальной инфекции: нейтрофильный лейкоцитоз, сдвиг лейкоцитарной формулы влево, повышение СОЭ. В качестве специфической экспресс-диагностики делают РКА, выделение возбудителя не производят ввиду нерациональности.
При развитии осложнений со стороны сердечно-сосудистой системы пациент нуждается в консультации кардиолога, проведении ЭКГ и УЗИ сердца. При возникновении отита необходим осмотр отоларинголога и отоскопия. Для оценки состояния мочевыделительной системы проводят УЗИ почек.
Лечение скарлатины
Лечение скарлатины обычно производится на дому, помещению в стационар подлежат больные с тяжелыми формами течения. Пациентам назначают постельный режим на 7-10 дней, рекомендуют щадящую диету (пища полужидкой консистенции) на период выраженных ангинозных симптомов, не забывая о сбалансированном витаминном составе рациона.
Препаратом выбора для этиотропного лечения скарлатины является пенициллин, который назначают курсом в течение 10 дней. В качестве препаратов резерва применяют макролиды и цефалоспорины первого поколения (в частности: эритромицин и цефазолин). В случае имеющихся противопоказаний к применению вышеуказанных препаратов возможно назначение синтетических пенициллинов либо линкозамидов. В комплексной терапии успешно применяется сочетание антибиотика с антитоксической сывороткой.
Для санации очага инфекции производят полоскания горла с раствором фурацилина в разведении 1:5000, настоями лекарственных трав (ромашка, эвкалипт, календула). При тяжелой интоксикации производят инфузию растворов глюкозы или солей, нарушения сердечной деятельности корректируют соответствующими кардиологическими препаратами ( никетамид, эфедрин, камфара).
Прогноз при скарлатине
Современная медицина позволяет успешно подавлять стрептококковые инфекции, в том числе и скарлатину, благодаря применению антибиотиков на ранних сроках заболевания. В подавляющем большинстве случаев заболевание имеет благоприятный прогноз. Редкие случаи тяжелого течения с развитием токсико-септической формы заболевания могут вызывать осложнения. В настоящее время болезнь, как правило, протекает благоприятно, хотя изредка можно встретиться со случаями токсической или септической скарлатины, протекающими обычно тяжело. Повторное заболевание встречается в 2-3% случаев.
Профилактика скарлатины
Общие меры профилактики скарлатины подразумевают своевременное выявление больных и носителей инфекции, их должная изоляция (на дому или в стационаре), осуществление карантинных мероприятий (в особенности при выявлении скарлатины в детских садах, школах, медицинских учреждениях). Выписку больных из стационаров производят не ранее чем на 10й день после начала заболевания, после чего они находятся на домашнем лечении еще 12 дней. Пациенты могут возвращаться в коллектив не ранее чем на 22 сутки при условии отрицательного бактериологического исследования на наличие возбудителя.
Детей, не болевших ранее скарлатиной и вступавших в контакт с больными, не пускают в детский сад или школу 7 дней после контакта, взрослые контактные лица находятся в течение 7 дней под наблюдением, но без ограничений в работе.
www.krasotaimedicina.ru
причины, симптомы, осложнения, лечение скарлатины и методы профилактики
 Скарлатина – это острое инфекционное заболевание, которое встречается преимущественно среди маленьких детей (до 10 лет). До начала массового применения пенициллиновых антибиотиков эту болезнь люди очень боялись, поскольку она вызывала развитие тяжелых осложнений и даже смертельные исходы. Сегодня же на фоне лекарственной терапии и правильного ухода за ребенком серьезные последствия недуга возникают крайне редко. Однако стоит подчеркнуть, что происходит это благодаря назначению антибиотиков, никакое местное лечение и народные методы не могут полностью побороть скарлатину.
Скарлатина – это острое инфекционное заболевание, которое встречается преимущественно среди маленьких детей (до 10 лет). До начала массового применения пенициллиновых антибиотиков эту болезнь люди очень боялись, поскольку она вызывала развитие тяжелых осложнений и даже смертельные исходы. Сегодня же на фоне лекарственной терапии и правильного ухода за ребенком серьезные последствия недуга возникают крайне редко. Однако стоит подчеркнуть, что происходит это благодаря назначению антибиотиков, никакое местное лечение и народные методы не могут полностью побороть скарлатину.
Оглавление: Скарлатина: причины Скарлатина: симптомы Осложнения Лечение скарлатины Профилактика
Скарлатина: причины
Возбудитель скарлатины – гемолитический стрептококк группы А, который после оседания на слизистой горла человека начинает выделять очень токсическое вещество – эритротоксин. Вследствие попадания этого токсина в кровь и распространения по всему организму появляются основные симптомы недуга (сыпь, интоксикация и т.д.).
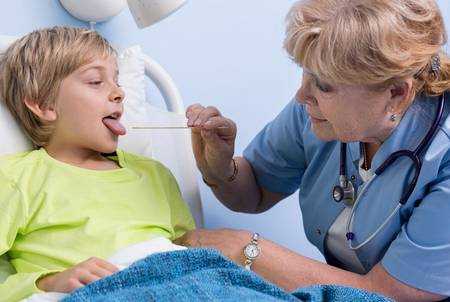
Инфицироваться гемолитическим стрептококком можно от больного скарлатиной или ангиной, а также от носителей этого патогенного микроорганизма. Заразный период при скарлатине начинается в первые дни болезни и длится несколько недель, именно на это время больные дети должны быть изолированы от здоровых ребят. С носителями дело обстоит сложнее, поскольку выявить их тяжело, и они могут без каких-либо преград длительное время быть источником стрептококковой инфекции.
Основной путь заражения скарлатиной – воздушно-капельный. То есть дети могут заболеть после вдыхания капелек откашлянной или вычиханной слизи из дыхательных путей больного и носителя. Намного реже встречаются случаи заражения скарлатиной при непосредственных контактах с больным, при использовании общей посуды, игрушек и т.п.
Скарлатина: симптомы
Инкубационный период при скарлатине длиться от 2 до 7 дней. Первые симптомы недуга могут иметь разную выраженность – все зависит от того, какая форма болезни развилась. Вообще таких форм выделяют несколько:
 Типичные формы скарлатины: легкую, среднетяжелую, тяжелую.
Типичные формы скарлатины: легкую, среднетяжелую, тяжелую.- Атипичные формы: стертую (протекающую без специфических симптомов, например, без сыпи, или с маловыраженными признаками недуга), гипертоксическую (крайне тяжелую, но и крайне редкую форму болезни, при которой может развиться даже кома), геморрагическую (при ней появляются кровоизлияния в кожу и внутренние органы), экстрафарингеальную, при которой входными воротами инфекции становится не зев, а поврежденная кожа либо слизистые оболочки.
Основные симптомы типичной скарлатины у детей:
- Сыпь. Появляется она в первые дни болезни и выглядит следующим образом: на красном фоне воспаленной кожи образуются более красные мелки точки, которые при надавливании исчезают. Сыпь распространяется по всему телу, но «любимые» места ее локализации – это щеки (не затрагивая носогубный треугольник), складки, сгибательные поверхности конечностей, естественные сгибы (под мышками, под коленами и т.д.). Кожа у больных скарлатиной очень шероховатая и на ощупь напоминает наждачную бумагу.
- Ангина (воспаление небных миндалин). Может также воспаляться задняя стенка глотки. Про горло больных скарлатиной говорят – «пылающий зев».
- «Малиновый» язык. Он напоминает малину из-за характерного цвета и увеличенных сосочков.
- Шелушение кожи, которое появляется после исчезновения сыпи. На ладонях и ступнях кожа облазит пластами.
Помимо описанных признаков при скарлатине повышается температура тела, появляется тошнота, слабость и другие симптомы интоксикации.
Осложнения
Осложнения скарлатины бывают ранними и поздними. Возникновение ранних последствий недуга связано с распространением инфекции по организму и влиянием эритротоксина на внутренние органы. Под действием этих факторов у больных может возникнуть:
В свою очередь поздние осложнения развиваются в среднем через 3-5 недель в результате гиперактивной аллергической реакции иммунной системы на стрептококки, которые содержат белковые вещества по структуре очень похожие на субстанции, находящиеся в некоторых тканях (в сердце, суставах). Вследствие этого повторное инфицирование недавно переболевшего ребенка стрептококком или же продолжающееся пребывание возбудителя в организме может спровоцировать гипериммунную реакцию и развитие серьезных осложнений:
- Ревматизма с поражением клапанов сердца и суставов.
- Гломерулонефрита (специфического поражения почек).
- Хореи (заболевания головного мозга).
Лечение скарлатины
Легкие формы скарлатины лечат в домашних условиях, тяжелые – в стационаре. И в одном, и в другом случае больным назначают антибиотики пенициллинового ряда, если есть непереносимость этих препаратов – антибактериальные средства иной группы. Длительность курса терапии определяется врачом индивидуально, но в среднем – это 10 дней. Через сутки после начала лечения состояние ребенка заметно улучшается, однако антибиотикотерапию необходимо обязательно закончить.
 Помимо антибиотикотерапии лечение скарлатины у детей включает:
Помимо антибиотикотерапии лечение скарлатины у детей включает:
- Постельный режим.
- Диету (пища должна быть теплой, не твердой, предпочтение лучше отдавать овощам и фруктам), обильное питье, которое необходимо для уменьшения интоксикации.
- Медикаментозную симптоматическую терапию – жаропонижающие препараты, противоаллергические лекарства и прочие средства.
- Местное лечение – сосательные таблетки и спреи с обезболивающим и антисептическим действием, полоскание горла растворами фурацилина, соды, отварами лекарственных трав.
Возобновлять посещение сада или школы деткам, переболевшим скарлатиной, можно не ранее чем через три недели после начала болезни, даже если состояние здоровья больного улучшится намного раньше. Такая мера не столько направлена на предупреждение заражения других детей (после 10 дней приема антибиотиков возбудитель, как правило, уже не выделяется), сколько на ограждение переболевшего ребенка от повторного контакта со стрептококками. Пока организм окончательно не оправится от болезни, и все иммунные процессы не придут в норму каждый такой контакт может привести к развитию аллергической реакции и соответственно возникновению поздних осложнений недуга.
Иммунитет после перенесенной скарлатины не всегда формируется стойкий, что, по мнению врачей, может быть связано с ранним началом антибиотикотерапии (однако эта мера крайне необходима для профилактики негативных последствий недуга). То есть ребенок может заболеть повторно, но болезнь в таком случае будет протекать уже легче.
О симптомах и принципах лечения скарлатины у детей в данном видео-обзоре рассказывает доктор Комаровский:
Профилактика
Вакцины от скарлатины нет. Поэтому уберечь детей от этой инфекции можно только повышая общий и местный иммунитет общепринятыми методами:
- Полноценным питанием.
- Закаливанием.
- Чистотой и оптимальной влажностью воздуха в доме.
- Прогулками на свежем воздухе.
- При необходимости приемом витаминных препаратов и растительных иммуностимуляторов.
- Занятиями спортом.
- Санацией хронических инфекционных очагов в организме (лечением кариеса, хронического тонзиллита, аденоидов).
Помимо этого, необходимо приучать ребенка к соблюдению правил гигиены – частому мытью рук, использованию своей посуды и т.п.
В детском саду или школе, которую посещает больной, за контактными лицами устанавливается наблюдение и вводится карантин в группе или классе на 7 дней. В коллектив переболевший допускается только через 12 суток после полного выздоровления (не менее чем через 22 суток от начала болезни).
Зубкова Ольга Сергеевна, медицинский обозреватель, врач-эпидемиолог
13,728 просмотров всего, 3 просмотров сегодня
Загрузка…okeydoc.ru
Скарлатина — что это за болезнь?
 Эту болезнь легко перепутать с обычной ангиной: в начале заболевания симптомы схожи. У малыша болит горло, ему трудно глотать, поднимается температура. Но когда к этим проявлениям присоединяется красная сыпь, можно говорить о скарлатине. Чем опасно это заболевание?
Эту болезнь легко перепутать с обычной ангиной: в начале заболевания симптомы схожи. У малыша болит горло, ему трудно глотать, поднимается температура. Но когда к этим проявлениям присоединяется красная сыпь, можно говорить о скарлатине. Чем опасно это заболевание?Скарлатину, ангину, отит и другие гнойные заболевания вызывают одни и те же возбудители — стрептококки группы А. Микробы выглядят под микроскопом как бусы («стрептос» по-гречески значит «цепочка»).
Чаще всего ребёнок заражается воздушно-капельным путём от другого человека, реже встречается контактно-бытовой путь заражения. Стрептококк проникает в организм через слизистую оболочку рта. Постепенно инфекция распространяется по всему организму, оказывая негативное влияние на сердце, почки, нервную систему. Стрептококк вырабатывает ядовитое вещество — гормон «красный токсин». Под действием этого гормона краснеет кожа и появляется сыпь. Отсюда и название болезни: «скарлет» по-английски «ярко-красный».
Чаще всего болеют дети от года до 9 лет. Скрытый период при скарлатине длится от 3 до 7 суток. Первые проявления болезни — вялость, озноб, повышение температуры до 38—40 градусов. Ангина или тонзиллит — одни из первых признаков болезни. Зев у ребёнка яркий, пылающий, на миндалинах образуются налёты, изъязвления. Язык в первые дни болезни покрывается белым налётом, а его кончик и края становятся красными. На пятый день язык покрывается мелкими сосочками, как у малины. На десятый день вся полость рта блестит, как налакированная. Распухают лимфоузлы, расположенные на шее у угла нижней челюсти. Если лечение не начато вовремя, они могут даже нагноиться.
Основной симптом при скарлатине — сыпь, которая напоминает куриные пупырышки, состоит из мелких папул. Сыпь не трогает подбородок, нос и участок над верхней губой. Кожа не просто меняет цвет, она воспаляется, через неделю после начала болезни начинает шелушиться, облезать на ладонях и стопах. Сыпь держится на коже 3—7 дней, затем исчезает, не оставляя следов.
Антибиотики — обязательны!
 После открытия пенициллина врачи научились быстро расправляться со стрептококками группы А. Большинство возбудителей болезней со временем приспосабливаются к лекарствам, и врачам приходится создавать новые препараты. Но стрептококки до сих пор сохраняют высокую чувствительность к пенициллину и другим антибиотикам.
После открытия пенициллина врачи научились быстро расправляться со стрептококками группы А. Большинство возбудителей болезней со временем приспосабливаются к лекарствам, и врачам приходится создавать новые препараты. Но стрептококки до сих пор сохраняют высокую чувствительность к пенициллину и другим антибиотикам.При скарлатине обязательно назначают антибиотики, чтобы не было гнойных осложнений. Если нагноение лимфоузлов всё-таки произошло, приходится делать надрез. Назначают также препараты кальция, витамин С. Курс лечения должен составлять не менее 10 дней, хотя больной ребёнок перестаёт быть заразным уже на вторые сутки после того, как начал принимать пенициллин.
Больного малыша надо поместить в отдельную комнату, выделить ему посуду, игрушки, бельё, носовые платки. Необходимость госпитализации определяет врач. В больнице лечат детей с тяжёлым течением скарлатины. При скарлатине обязателен постельный режим. Минимум три недели малыша оставляют дома. Местное лечение не заменит лекарств, а только может облегчить некоторые симптомы болезни.
При скарлатине ребёнка мучает сильная боль в горле. Давайте ему сосательные пастилки с антисептиками и эфирными маслами. Малышу нужно больше пить, чтобы вывести токсины из организма. Предложите молоко с боржоми или содой (на кончике ножа), чай с вареньем или мёдом (если нет аллергии). Также горло можно полоскать 2 %-м раствором соды (1/2 ч. л. соды на полстакана воды, можно пополам с солью), бледно-розовым раствором марганцовки, настоем календулы, шалфея. Завяжите малышу горло платком или шарфом — это поможет снять ощущение, что шея мёрзнет.
Диета должна быть щадящей — давайте протёртые полужидкие блюда, исключите жареную, слишком горячую или холодную пищу.
Осложнения при скарлатине
 Раньше скарлатина была грозным заболеванием: у детей часто развивались осложнения. Дело в том, что стрептококки быстро вызывают воспалительные процессы — ангину, сыпь, нагноение лимфоузлов. А если ещё опоздать с лечением — неприятности не заставят себя ждать.
Раньше скарлатина была грозным заболеванием: у детей часто развивались осложнения. Дело в том, что стрептококки быстро вызывают воспалительные процессы — ангину, сыпь, нагноение лимфоузлов. А если ещё опоздать с лечением — неприятности не заставят себя ждать.Осложнения могут наступить уже в первую неделю болезни — воспаление среднего уха (отит), околоносовых пазух (синусит), лимфатических узлов шеи (лимфаденит). Воспаление миндалин может вызвать абсцесс в горле. Реже встречаются остеомиелит, хорея и пневмония.
После скарлатины дети больше подвержены риску заболеть ревматизмом или гломерулонефритом (заболевание почек). Опасность ещё и в том, что стрептококки содержат белок сердечной мышцы. В организме образуются антитела к белкам стрептококка, которые могут связаться с белками сердечной мышцы и повредить её. Отнеситесь к лечению скарлатины серьёзно. Спустя 3 недели после начала болезни обязательно надо сделать кардиограмму, сдать анализ мочи, пройти обследование у отоларинголога.
После перенесённой скарлатины у детей остаётся невосприимчивость к этому заболеванию на всю жизнь. Так ли страшна скарлатина сегодня? Это зависит от того, насколько рано её распознать и лечить. При своевременном и грамотном лечении, ребёнку ничего не угрожает.
detkambest.ru
Скарлатина: причины, симптомы, лечение, профилактика
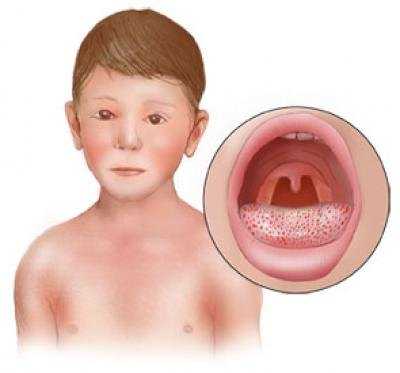 Одним из инфекционных заболеваний, от которых чаще всего страдают дети в возрасте 2-10 лет, является скарлатина. Данная болезнь характеризуется развитием ангины с одновременным появлением кожной сыпи в результате интоксикации организма, вызванной бактерией стрептококка группы А. Болезнь весьма опасна и протекает достаточно сложно, а нередко вызывает и ряд осложнений. Крайне важно правильно диагностировать недуг и начать своевременное лечение антибиотиками – это поможет облегчить состояние пациента, снять болевой синдром, а изоляция больного предотвратит распространение инфекции. Скарлатину, как и любое другое заболевание, гораздо проще предотвратить, чем лечить, поэтому следует соблюдать меры профилактики и привить эти навыки ребенку.
Одним из инфекционных заболеваний, от которых чаще всего страдают дети в возрасте 2-10 лет, является скарлатина. Данная болезнь характеризуется развитием ангины с одновременным появлением кожной сыпи в результате интоксикации организма, вызванной бактерией стрептококка группы А. Болезнь весьма опасна и протекает достаточно сложно, а нередко вызывает и ряд осложнений. Крайне важно правильно диагностировать недуг и начать своевременное лечение антибиотиками – это поможет облегчить состояние пациента, снять болевой синдром, а изоляция больного предотвратит распространение инфекции. Скарлатину, как и любое другое заболевание, гораздо проще предотвратить, чем лечить, поэтому следует соблюдать меры профилактики и привить эти навыки ребенку.
Что такое скарлатина?
Скарлатина – острое инфекционное заболевание, вызванное бактерией стрептококка, которое проявляется воспалением слизистых оболочек горла, миндалин, а также сыпью на коже. Основные характеристики заболевания:
- Причиной развития является интоксикация организма в результате попадания в него бактерии.
- Основные симптомы схожи с ангиной или простудной болезнью, но важно вовремя выявить специфические признаки и начать правильное лечение.
- Заболевание передается воздушно-капельным путем (через слюну путем попадания бактерий на слизистые оболочки рта или носа), реже через кожу при наличии на ней открытых ран, травм.
- В первую очередь поражается горло, развивается ангина, а инфекция распространяется по телу, провоцируя расширение сосудов, что вызывает появление сыпи и других симптомов.
- Человек заразен в течение 22 дней с появления первых симптомов, поэтому следует минимизировать контакт с окружающими, а все предметы, которыми пользовался больной, тщательно дезинфицировать.
- Страдают недугом чаще малыши или дети младшего школьного возраста, вызвано это тем, что они часто меняются игрушками, предметами личной гигиены или другими вещами, в результате чего бактерии переходят от одного ребенка к другому.
- Пик распространения болезни – осень, зима.
- Повторно скарлатина развивается крайне редко, поскольку в организме вырабатывается иммунитет к бактериям, вызывающим недуг.
Причины развития заболевания
Главной причиной развития скарлатины является заражение бактерией стрептококка. К предпосылкам активизации недуга относится:
- Ослабленный иммунитет, что спровоцировано частыми простудными заболеваниями, наличием ряда хронических заболеваний или приемом определенных медикаментозных препаратов.
- Тесный контакт с человеком, который является переносчиком бактерии или болен скарлатиной.
- Использование одних и тех же предметов с человеком, зараженным скарлатиной.
Симптомы и признаки скарлатины
Болезнь скарлатина развивается весьма стремительно и агрессивно. Инкубационный период может длиться до десяти дней, в это время недуг может протекать бессимптомно. Важно помнить, болезнь негативно влияет на здоровье сердца и в качестве осложнений может развиться повреждение сердечных клапанов. Основными признаками скарлатины является:
- Воспаление горла: появление сильной боли, которая обостряется во время глотания, а также покраснение слизистых, появление на миндалинах гнойных образований.
- Высокая температура, которая порой достигает отметки 40 градусов и провоцирует развитие лихорадки.

- Головные боли, снижение физической активности, повышение раздражительности и нервозности, капризности (у детей), сонливости, появление общей слабости.
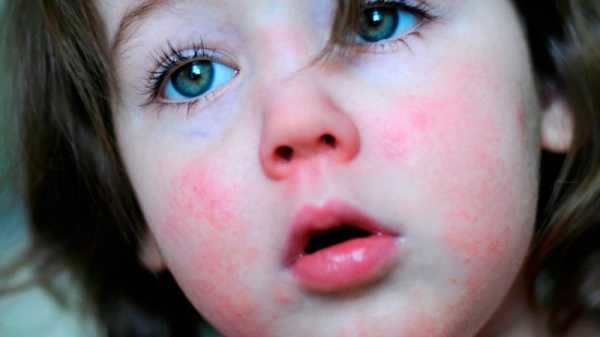
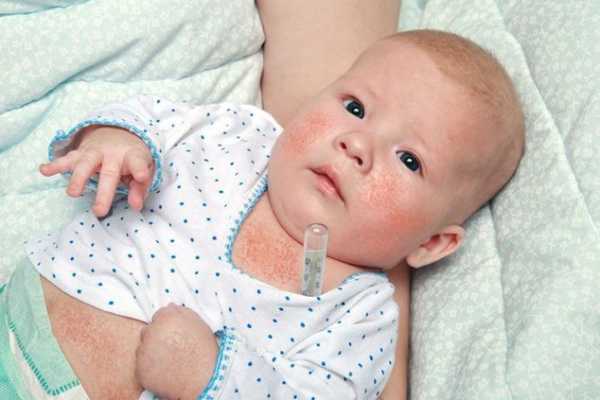
 Специфическим симптомом скарлатины является появление ярко-красных высыпаний на теле, лице; образование алых полос, которые локализуются в области подмышек, паховых складок, коленях, локтях. Важной особенностью является отсутствие сыпи в области носа и губ, где светлая кожа очень контрастирует с ярко-алыми щеками и шеей.
Специфическим симптомом скарлатины является появление ярко-красных высыпаний на теле, лице; образование алых полос, которые локализуются в области подмышек, паховых складок, коленях, локтях. Важной особенностью является отсутствие сыпи в области носа и губ, где светлая кожа очень контрастирует с ярко-алыми щеками и шеей.- Увеличение лимфатических узлов.
- Отсутствие аппетита, реже наблюдаются негативные явления со стороны желудочно-кишечного тракта – рвота, понос.
Диагностика болезни
Для того чтобы точно установить диагноз и начать правильное лечение необходимо получить консультацию врача педиатра или терапевта (если скарлатина возникла у взрослого). Категорически запрещено посещать поликлинику с подозрением на скарлатину, поскольку человек очень заразен и может спровоцировать распространение инфекции. При первом посещении врач оценит состояние слизистых оболочек горла, кожных покровов, высыпаний и общее самочувствие пациента. Помочь в постановке диагноза поможет проведение пробы на наличие стрептококка в горле и на миндалинах. Данный тест крайне важен, поскольку существует ряд заболеваний, которые имеют схожие симптомы, но требуют кардинально другого лечения, чем скарлатина.
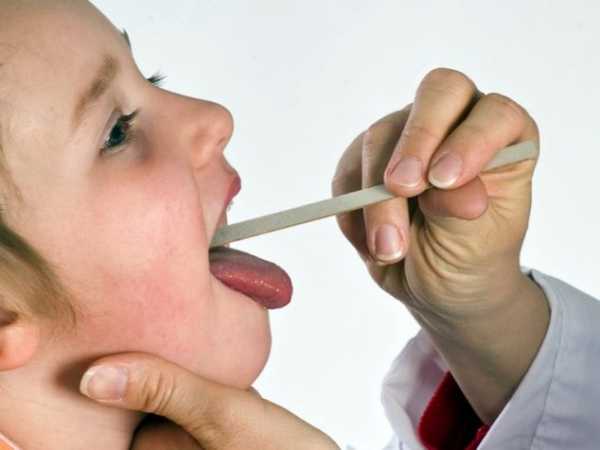
Скарлатина лечение
Лечение скарлатины следует проводить под чутким руководством и контролем лечащего врача, а начинать его стоит только после подтверждения диагноза и установления возбудителя недуга. Основная терапия для борьбы с заболеванием включает несколько важных направлений:
- Соблюдение строгого постельного режима в первые 10 дней развития болезни. При средней и легкой степени пациент находится в домашних условиях, а при тяжелой подлежит госпитализации.

- Полная изоляция больного ребенка от коллектива и окружающих, чтобы предотвратить распространение инфекции.
- Прием антибиотиков – медикаментозных препаратов определенной группы (пенициллина), которые направлены на борьбу с бактериями, спровоцировавших заболевание. Лекарства назначает врач и оптимальный курс составляет минимум 10 дней – этого времени достаточно, чтобы вылечить заболевание. Важно продолжать лечение и пройти курс до конца, даже если явные симптомы заболевания прошли, иначе велик риск рецидива недуга. В качестве антибиотиков применяется: «Амоксициллин» (3 раза в сутки по 250 мг), «Сумамед», «Ампиокс», «Цикафалексин».

- В случае наличия у ребенка аллергии на антибиотики пенициллинового ряда или их непереносимости, может использоваться эритромицин для лечения скарлатины.
- Обезболивающие препараты, которые помогут уменьшить боль в горле, облегчить состояние больного. К такого рода лекарствам относится «Лизак», «Стрепсилс», «Септолете», но важно помнить, маленьким детям такие леденцы давать не стоит, поскольку они могут подавиться. Также может использоваться раствор фурацилина или диоксидина для полоскания горла; не менее эффективным в данном случае будет отвар ромашки, календулы или шалфея.

- Важно пересмотреть меню больного и ограничить прием острой, соленой или маринованной пищи, которая будет дополнительно раздражать слизистую горла, вызывая еще больше боли и дискомфорта. Предпочтение в питании следует отдать перетертым блюдам жидкой или средней консистенции, что облегчит глотание.
- Устранение зуда, появление которого провоцируют высыпания на теле. Для этого используются антигистаминные препараты («Диазолин», «Супрастин», «Лоратадин», «Димедрол», «Тавегил»), а для местного применения могут применяться разного рода крема и мази на основе кортикостероидов.
- Нормализовать температуру тела и облегчить состояние поможет обильное питье простой воды, прием «Панадола», «Нурофена», «Ибупрофена». Важно помнить, категорически запрещено детям сбивать высокую температуру при помощи ацетилсалициловой кислоты (аспирина), данный лекарственный препарат может привести к смертельному заболеванию – синдрому Рея.

Скарлатина профилактика
Скарлатина – это весьма опасная, неприятная и заразная болезнь, заразиться которой очень просто посредством контакта с больным человеком. Для того чтобы избежать длительного лечения, возможных осложнений, необходимо максимально обезопасить себя от недуга, приняв профилактические меры. Защитить себя или ребенка от заболевания можно только ограничив контакт с больным человеком, поскольку вакцину еще не изобрели. Особенно внимательными следует быть женщинам в период вынашивания ребенка, ведь болезнь опасна и может негативно повлиять на развитие плода.
К основным мерам профилактики, которые помогут избежать заражения, относится:
- Регулярное мытье рук с мылом после посещения общественных мест, прогулки по улице или поездки в транспорте. Важно делать эта правильно и тщательно.
- Использование предметов гигиены, столовых приборов только сугубо в индивидуальном порядке. Крайне важно приучить к данному правилу ребенка – это поможет избежать не только скарлатины, но и ряда других заболеваний.
- Ограничение контакта с людьми, которые имеют явные симптомы скарлатины.

Если в семье один из членов заболел (чаще это бывают дети), необходимо ограничить распространение инфекции, для этого следует тщательно мыть всю посуду, игрушки, предметы, которыми пользовался больной, а при возможности свести к минимуму контакт пациента с окружающими.
Вконтакте
Google+
24doctor.info
симптомы и лечение, что это за болезнь и как передается?
Содержание материала:
Скарлатина — это весьма распространенное инфекционное заболевание у детей в возрасте от 2 до 11 лет. Но заразиться может и взрослый человек при условии, если не перенес эту болезнь в детстве. Чем старше пациент, тем выше риск возникновения осложнений, а также он весьма велик в случаях, когда больной не получает медицинской помощи вовремя. Поэтому так важно знать, как проявляется скарлатина у детей и взрослых, и предпринимать необходимые меры сразу.
Как передается скарлатина, ее причины
Возбудителями болезни являются стрептококки, которые относятся к вирусам группы А. Чаще всего они переходят от одного человека к другому воздушно-капельным путем и паразитируют на слизистых рта, носа и очень редко — в половых органах.
Но есть и иные способы заражения:
- Бытовой. В этом случае инфекция распространяется через предметы обихода, которые используются как больным человеком, так и здоровыми членами семьи.
- Пищевой, или алиментарный. Нередко стрептококки попадают в организм с едой, чаще всего через молоко, не подвергнутое кипячению.
- Внутриутробный. В медицине описаны случаи, когда в процессе прохождения через родовые пути ребёнок заражался от больной скарлатиной матери.
На заметку. Крайне редко болезнетворные бактерии проникают в организм через кожные покровы, если на них имеются повреждения. Однако развивается заболевание в случае, когда поблизости расположены лимфатические узлы.
Если стрептококки попали в кровь, болезненный процесс развивается далеко не всегда, всё зависит от крепости иммунитета.
К факторам, негативно влияющим на его защитные функции, а следовательно, и повышающим риск возникновения заболевания, относятся:
- частые переохлаждения;
- гиповитаминозы;
- несоблюдение режима сна;
- наличие хронических заболеваний;
- стрессы и эмоциональные перегрузки;
- гиподинамичный образ жизни;
- у взрослых — злоупотребление алкоголем, сигаретами и запрещенными веществами.
Чтобы предотвратить заражение скарлатиной и сопутствующие ей осложнения, важно не только знать, как передается эта болезнь, и предпринимать необходимые профилактические меры, но и позаботиться об укреплении иммунитета.
Инкубационный период
В зависимости от индивидуальных особенностей человека, с момента попадания вируса в организм до появления первых признаков болезни проходит от 3 до 7 суток. Крайне редко инкубационный период продолжается более 10 дней.

При этом заразиться от носителя инфекции можно ещё до появления у него симптомов скарлатины. А после выздоровления и исчезновения характерных признаков больной опасен для окружающих ещё в течение недели.
Первые признаки, что ребенок болеет скарлатиной
Когда болезнетворные бактерии попадают в организм, начинается активный процесс их размножения. На этом этапе человек еще не ощущает каких-либо изменений в своем состоянии, но в результате накопления отходов жизнедеятельности стрептококков, являющихся сильными токсинами, начинают появляться первые признаки скарлатины.

Сначала болезнь дает о себе знать небольшими покраснением горла и незначительным воспалением миндалин, корень языка при этом покрывается белым налетом. На этой стадии скарлатину нетрудно спутать с начинающейся ангиной.
Следующий этап, который считается началом заболевания, протекает остро и стремительно:
- резко повышается температура тела;
- на коже появляется сыпь;
- возникают головные боли.
Кроме того, для начальной стадии скарлатины характерны слабость, упадок сил и общее недомогание.
Симптомы и признаки заболевания

Скарлатина проявляется следующими симптомами различной выраженности, в зависимости от тяжести состояния:
- повышенной температурой;
- головными болями;
- тошнотой, рвотой и резями в желудке;
- воспалением слизистой гортани и миндалин;
- серым налетом и малиновыми пятнами на языке;
- учащением сердцебиения и повышением показателей АД;
- увеличением лимфатических узлов, чаще всего на шее;
- мелкой сыпью, после исчезновения которой кожа шелушится и отслаивается;
- побледнением носогубного треугольника;
- нарушениями сна и общим недомоганием.
Внимание! Сыпь при скарлатине возникает не всегда, известны нетипичные случаи течения этого заболевания, при которых кожные покровы остаются неповрежденными.
Степень выраженности симптомов заболевания зависит от его формы, которая может быть легкой, среднетяжелой и тяжелой. В первом случае облегчение наступает уже на 4 – 5 сутки, во втором острый процесс длится в течение недели. А если диагностирована тяжёлая скарлатина, выздоровление занимает более 10 дней, и такие больные нуждаются в госпитализации.
Диагностические мероприятия

При подозрении на скарлатину для подтверждения диагноза проводятся следующие мероприятия:
- общий и биохимический анализы крови;
- электрокардиография;
- забор мазков со слизистой рта и носа.
Этих исследований достаточно, чтобы поставить точный диагноз, после чего назначается соответствующая терапия.
Лечение скарлатины у детей

Лечение скарлатины проводится с применением ряда медикаментов, действие которых направлено на достижение следующих результатов:
- Уничтожение болезнетворной микрофлоры. Чтобы предотвратить дальнейшее развитие инфекции, назначаются антибиотики пенициллинового и цефалоспоринового ряда.
- Детоксикация. Поскольку отходы жизнедеятельности болезнетворных микробов являются сильными токсинами, в процессе лечения применяются препараты, способные выводить из организма вредные вещества. А также в рамках этой терапии показано обильное питье, полоскание и орошение горла антисептическими растворами.
- Снижение температуры. Жаропонижающие средства разрешено применять, когда ртутный столбик поднимается выше показателя 38,5 ºС.
- Укрепление иммунитета. Чтобы повысить защитные силы организма, назначаются иммуномодуляторы и витаминные комплексы.
- Восстановление микрофлоры. Для этих целей показаны пробиотики, содержащие штаммы полезных бактерий.
Если у больного возникли аллергические реакции, назначаются антигистаминные средства, а при сильных приступах тошноты применяются противорвотные медикаменты.
Диета при заболевании
При скарлатине важно не допускать дополнительной нагрузки на организм, поэтому для таких больных разработана специальная диета.

Рекомендуется восполнить рацион такими продуктами и блюдами:
- бульонами и супами;
- жидкими кашами;
- нежирными сортами рыбы;
- постным мясом и птицей;
- свежими овощами и фруктами.
Стоит ограничить употребление острой, жирной, консервированной, жареной и копченой пищи.
Исключить из повседневного меню нужно следующие продукты:
- газированную воду;
- сдобу;
- шоколад и другую продукцию с какао-бобами;
- кофе и крепкий чай;
- цитрусы.
Важно! Чтобы ускорить выведение инфекции из организма, рекомендуется обильное, не менее 2 л в день, питье.
Осложнения и прогнозы
Если лечение назначено правильно и своевременно, вероятность появления каких-либо расстройств, вызванных скарлатиной, невелика, и прогноз благоприятный. Как правило, уже через неделю состояние больного нормализуется и его самочувствие можно считать удовлетворительным.

При тяжелых формах заболевания или в случаях, когда пациент не получил квалифицированную помощь вовремя, возможны осложнения. Они подразделяются на ранние, возникающие через несколько дней после начала болезни, и поздние, которые проявляются впоследствии.
К первой категории причисляют такие состояния:
- некротическую ангину с отмиранием слизистой в области миндалин;
- нагноения в носоглотке;
- развитие лимфаденита;
- отит;
- воспаление гортанных стенок и околоносовых пазух;
- абсцессы в почках и печени;
- заражение крови.
Поздние осложнения скарлатины бывают такими:
- нарушения работы сердца;
- воспалительные процессы в суставных тканях и ревматизм;
- серьезные патологии почек;
- поражения головного мозга разной тяжести.
Чтобы снизить риск возникновения перечисленных состояний, при обнаружении первых признаков скарлатины нужно обращаться к врачам, а в процессе лечения выполнять все предписания и придерживаться схемы приема лекарственных средств.
Профилактика заболевания у ребенка
Не существует вакцины, которая бы смогла защитить от скарлатины. Поэтому предотвратить такое заболевание можно, лишь соблюдая правила личной гигиены и укрепляя иммунитет.

Когда один из членов семьи инфицирован, предупредить заражение других можно следующими мерами:
- выделить больному отдельную посуду, полотенце и прочие предметы личного использования;
- регулярно проводить влажную уборку помещения с применением дезинфицирующих средств;
- проветривать комнату, где находится больной;
- при общении с заболевшим использовать ватно-марлевую повязку;
- в профилактических целях орошать горло и нос антисептическими растворами, например, «Мирамистином».
Если у ребенка был контакт с человеком, зараженным скарлатиной, его стоит изолировать от других детей на неделю, даже если признаков болезни не наблюдается.
Какие заболевания может напоминать скарлатина
На начальной стадии скарлатину можно спутать с ангиной, поскольку эти заболевания имеют много сходных симптомов.
А также при постановке диагноза важно дифференцировать эту болезнь от таких состояний:
- краснухи;
- псевдотуберкулеза;
- аллергии различного происхождения.
Методы лечения перечисленных состояний существенно отличаются от терапии скарлатины, и важно правильно поставить диагноз. Поэтому при появлении тревожных признаков нужно сразу же обращаться в медицинское учреждение, а не пытаться оказать помощь больному дома. Нельзя исключать вероятность того, что они вызваны не скарлатиной, а другим нарушением.
attuale.ru
Симптомы и лечение скарлатины на Medside.ru
Читайте нас и будьте здоровы! Пользовательское соглашение о портале обратная связь- Врачи
- Болезни
- Кишечные инфекции (4)
- Инфекционные и паразитарные болезни (20)
- Инфекции, передающиеся половым путем (6)
- Вирусные инфекции ЦНС (2)
- Вирусные поражения кожи (5)
- Микозы (9)
- Протозойные болезни (1)
- Гельминтозы (3)
- Злокачественные новообразования (8)
- Доброкачественные новообразования (4)
- Болезни крови и кроветворных органов (3)
- Болезни щитовидной железы (5)
- Болезни эндокринной системы (12)
- Недостаточности питания (1)
- Психические расстройства (27)
- Воспалительные болезни ЦНС (2)
- Болезни нервной системы (17)
- Двигательные нарушения (4)
- Болезни глаза (16)
- Болезни уха (3)
- Болезни системы кровообращения (8)
- Болезни сердца (4)
- Цереброваскулярные болезни (2)
- Болезни артерий, артериол и капилляров (7)
- Болезни вен, сосудов и лимф. узлов (6)
- Болезни органов дыхания (20)
- Болезни полости рта и челюстей (14)
- Болезни органов пищеварения (25)
- Болезни печени (1)
- Болезни желчного пузыря (5)
- Болезни кожи (27)
- Болезни костно-мышечной системы (31)
- Болезни мочеполовой системы (10)
- Болезни мужских половых органов (8)
- Болезни молочной железы (3)
- Болезни женских половых органов (26)
- Беременность и роды (5)
- Болезни плода и новорожденного (3)
- Врожденные аномалии (пороки развития) (10)
- Симптомы
- Амнезия (потеря памяти)
- Анальный зуд
- Апатия
- Афазия
- Афония
- Ацетон в моче
- Бели (выделения из влагалища)
- Белый налет на языке
- Боль в глазах
- Боль в колене
- Боль в левом подреберье
- Боль в области копчика
- Боль при половом акте
- Вздутие живота
- Волдыри
- Воспаленные гланды
- Выделения из молочных желез
- Выделения с запахом рыбы
- Вялость
- Галлюцинации
- Гнойники на коже (Пустула)
- Головокружение
- Горечь во рту
- Депигментация кожи
- Дизартрия
- Диспепсия (Несварение)
- Дисплазия
- Дисфагия (Нарушение глотания)
- Дисфония
- Дисфория
- Жажда
- Жар
- Желтая кожа
- Желтые выделения у женщин
- …
- ПОЛНЫЙ СПИСОК СИМПТОМОВ>
- Лекарства
- Антибиотики (211)
- Антисептики (122)
- Биологически активные добавки (210)
- Витамины (192)
- Гинекологические (183)
- Гормональные (156)
- Дерматологические (258)
- Диабетические (46)
- Для глаз (124)
- Для крови (77)
- Для нервной системы (384)
- Для печени (69)
- Для повышения потенции (24)
- Для полости рта (68)
- Для похудения (40)
- Для суставов (161)
- Для ушей (14)
- Другие (306)
- Желудочно-кишечные (314)
- Кардиологические (149)
- Контрацептивы (48)
- Мочегонные (32)
- Обезболивающие (280)
- От аллергии (102)
- От кашля (137)
- От насморка (91)
- Повышение иммунитета (123)
- Противовирусные (114)
- Противогрибковые (126)
- Противомикробные (144)
- Противоопухолевые (65)
- Противопаразитарные (49)
- Противопростудные (90)
- Сердечно-сосудистые (351)
- Урологические (89)
- ДЕЙСТВУЮЩИЕ ВЕЩЕСТВА
- Справочник
- Аллергология (4)
- Анализы и диагностика (6)
- Беременность (25)
- Витамины (15)
- Вредные привычки (4)
- Геронтология (Старение) (4)
- Дерматология (3)
- Дети (15)
- Другие статьи (22)
- Женское здоровье (4)
- Инфекция (1)
- Контрацепция (11)
- Косметология (23)
- Народная медицина (17)
- Обзоры заболеваний (27)
- Обзоры лекарств (34)
- Ортопедия и травматология (4)
- Питание (69)
- Пластическая хирургия (8)
- Процедуры и операции (23)
- Психология (10)
- Роды и послеродовый период (35)
- Сексология (9)
- Стоматология (9)
- Травы и продукты (13)
medside.ru

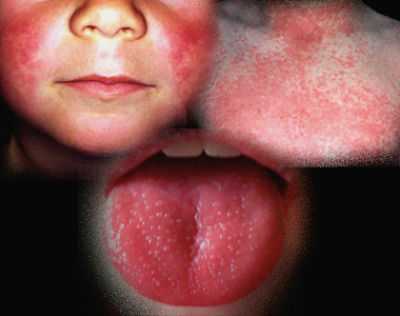 Типичные формы скарлатины: легкую, среднетяжелую, тяжелую.
Типичные формы скарлатины: легкую, среднетяжелую, тяжелую.
 Специфическим симптомом скарлатины является появление ярко-красных высыпаний на теле, лице; образование алых полос, которые локализуются в области подмышек, паховых складок, коленях, локтях. Важной особенностью является отсутствие сыпи в области носа и губ, где светлая кожа очень контрастирует с ярко-алыми щеками и шеей.
Специфическим симптомом скарлатины является появление ярко-красных высыпаний на теле, лице; образование алых полос, которые локализуются в области подмышек, паховых складок, коленях, локтях. Важной особенностью является отсутствие сыпи в области носа и губ, где светлая кожа очень контрастирует с ярко-алыми щеками и шеей.