Детские инфекционные болезни сопровождающиеся сыпью
Нам пришло несколько писем с одинаковой просьбой — дать табличку, сверяясь с которой родители могли бы сами диагностировать детские инфекционные болезни. Речь, конечно же, идет о самых распространенных — таких как корь, скарлатина, ветряная оспа, краснуха. Все эти болезни можно объединить даже по чисто внешним проявлениям — они сопровождаются сыпью на коже.
Нам, конечно, не жаль дать такую табличку, если бы не некоторые соображения. Ну, во-первых, надо принимать во внимание все возрастающее количество случаев нетипичного проявления этих заболеваний. А во-вторых, нельзя забывать о так называемом дифференциальном диагнозе, когда врачи говорят: да, действительно, это именно такое заболевание, а не пяток похожих на него, но требующих иного подхода к лечению, других карантинных мер и т.п. Так что таблица эта могла бы служить только в качестве грубого, приблизительного пособия, но не более того.
Для начала же одно общее правило: всякий ребенок с любым высыпанием на коже должен считаться потенциально опасным для окружающих как распространитель возможной инфекции. Значит, с ним нельзя приходить в поликлинику на общий прием и сидеть в общей очереди. Врач должен осмотреть его или дома, или в специальном боксе. Это поможет избежать многих неприятностей не столько самому заболевшему, сколько тем, кто его окружает.
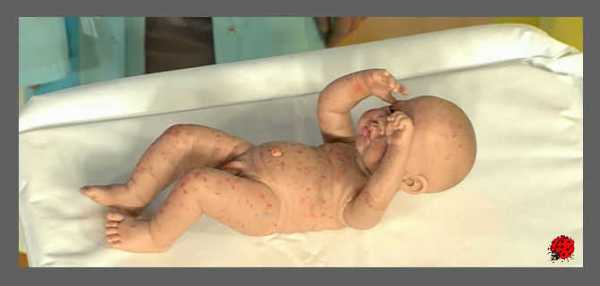
Ветряная оспа у ребенка
Заболевание вызывается вирусом причем источником заражения может быть не только больной ветряной оспой, но и человек, страдающий опоясывающим лишаем, — возбудитель здесь один и тот же. Ветряная оспа (или попросту ветрянка) передается воздушно-капельным путем. Больные заразны с конца инкубационного периода до 5-го дня после появления высыпаний. Инкубационный, то есть скрытый, период длится от 10 до 23 дней — иными словами, ребенок не может заболеть ветрянкой раньше 10-го дня после контакта с другим больным и вряд ли заболеет после 23-го. Это важно: получается, что ребенок, контактировавший с заболевшим, до 10-го дня может находится в коллективе без опасности заразить кого-либо еще.
Главный признак заболевания — появление сыпи, состоящей из отдельных пятнышек. Каждое пятнышко со временем превращается в узелок (папулу), узелок становится пузырьком (везикулой), который лопается, оставляя после себя корочку. Первые высыпания (это важно знать!) обычно бывают на волосистой части головы, где их и пытается обнаружить врач.
Казалось бы, все просто: увидел соответствующий элемент — ставь диагноз. И в 90% случаев так оно и происходит. Но как быть с оставшимися 10%? Здесь могут подстерегать различные каверзы. Во-первых, сыпь может быть и очень обильной, захватывающей даже слизистые оболочки, и очень скудной, состоящей всего из нескольких элементов. Обычно новые высыпания повторяются в течение 3-5 дней, но бывает и так, что возникнув в первый день, сыпь более не появляется.
Наряду с легчайшими формами ветряной оспы случаются и очень тяжелые, когда пузырьки наполняются кровью, омертвляются, оставляют после себя глубокие язвы, инфицируются. Сыпь может появляться и во рту, и на половых органах, и даже внутри организма — на внутренней части пищевода и стенках кишечника. И все это ветряная оспа.
Дифференцировать ветрянку нужно по крайней мере с шестью заболеваниями, среди которых укусы насекомых, чесотка, строфулюс. Вывод из всего этого может быть только один: увидели подозрительные пузырьки на волосистой части головы — зовите врача и никуда такого ребенка не водите. Ветрянка чрезвычайно заразна.
Корь у ребенка
Корь относится сейчас к так называемым управляемым инфекциям, то есть тем, против которых проводится вакцинация. Это заболевание вызывается вирусом, передается воздушно-капельным путем и сопровождается общей интоксикацией, а также выраженными катаральными явлениями (температура, насморк, грубый лающий кашель, конъюнктивит). Сыпь преимущественно в виде пятен, которые иногда немного выступают над кожей.
Инкубационный период обычно длится 9-17 дней после контакта с заболевшим, но если ребенку перед этим с целью профилактики ввели гаммаглобулин, он может растянуться и до 21 дня.
Характерный признак кори — из-за поражения слизистой оболочки глаз детям становится больно смотреть на свет. Одним из главных симптомов, помогающих поставить диагноз, является даже не сыпь, а появление на слизистой щек напротив малых коренных зубов мелких белесых, окруженных красным ободком пятнышек до 1,5 мм в диаметре. Через два-три дня они исчезают.
На четвертый день заболевания, когда ребенок кашляет, чихает, лицо его становится одутловатым, появляется сыпь: в 1 -й день за ушами и на лице, во 2-й — на туловище, в 3-й -на руках и ногах. При этом снова повышается температура и усиливается интоксикация. Сначала сыпь носит характер розовых пятен, которые со временем сливаются, краснеют, становятся более выпуклыми.
Внешний вид коревого больного в это время весьма типичен: края век воспалены, на склерах ярко выделяются кровеносные сосуды, нос и верхняя губа отечны, лицо одутловатое. С конца 3-го дня сыпь начинает угасать в таком же порядке, как появилась, оставляя после себя пигментацию и отрубевидное шелушение.
Казалось бы, я четко описал заболевание, и перепутать его с чем-то другим будет трудно. Однако кроме такой типичной кори есть корь и атипичная: митигированная, корь у привитых и корь у детей раннего возраста.
Митигированная корь возникает тогда, когда введение гамма-глобулина, переливание крови или плазмы производится после 6-го дня инкубационного периода. Эта форма болезни протекает легко, классическая последовательность появления и угасания сыпи нарушается, катаральные явления выражены слабо.
Корь у привитых зависит от состояния их иммунитета: при его полном отсутствии развивается типичное течение болезни, при наличии остаточных антител — ее легкая форма.
У детей первого полугодия жизни корь возникает в тех случаях, когда матери не болели корью, и протекает очень тяжело.
К счастью, сейчас почти не встречаются наиболее тяжелые формы этого заболевания — гипертоксическая и гемморрагическая.
Что же касается дифференциального диагноза, то и здесь он достаточно сложен и включает круг заболеваний от банального ОРВИ до псевдотуберкулеза и аллергии, в том числе и лекарственной.
Краснуха у детей
Об этом совсем не тяжелом вирусном заболевании стали много говорить в связи с тем, что была установлена его связь с появлением врожденных уродств у плода — наиболее опасна эта инфекция для женщин в первом триместре беременности. Сейчас практически решен вопрос о вакцинации девочек против краснухи.
Заболевание проявляется увеличением затылочных и заднешейных лимфатических узлов и мелкопятнистой сыпью на кожных покровах. Обращаю внимание — главное здесь именно увеличение лимфатических узлов, по этому признаку врачи ставят диагноз.
Источником заражения является больной человек, который опасен с конца инкубационного периода до 5-го, а иногда до 10-15-го дня болезни. При врожденной краснухе вирус сохраняется в организме до 2 лет. Инфекция передается воздушно-капельным путем. После перенесенной инфекции остается стойкий иммунитет.
Инкубационный период — от 11 до 22 дней. Как я уже сказал, первый симптом — увеличение заднешейных и затылочных лимфоузлов, которые иногда достигают 10-15 мм в диаметре и сохраняются в увеличенном виде до 10-14 дней. Иногда эти симптомы выражены слабо, и диагноз ставится только после обнаружения мелкопятнистой сыпи, отдельные пятна которой не сливаются и бесследно исчезают на 2-3 день от начала высыпания. Для краснухи характерно сгущение сыпи на разгибательных поверхностях, однако следует помнить, что примерно в трети (!) случаев заболевание может протекать и вовсе без сыпи, так что основным и наиболее важным признаком краснухи остается лимфаденит.
Свинка (эпидемический паротит) у ребенка
Если краснуха потенциально опасна для беременных женщин и от нее надо прививать девочек, то свинка опасна для мальчиков: 25% всего мужского бесплодия происходит от последствий орхита — воспаления яичек. Свинка тоже относится к управляемым инфекциям -прививки против нее проводятся уже в течение нескольких лет.
Заболевание вызывается вирусом, поражает околоушные железы, другие железистые органы и центральную нервную систему. Источник заболевания — больной человек с конца инкубационного периода и до 10-го дня от начала заболевания. Передается эпидемический паротит воздушно-капельным путем. 95% заболевших — дети от года до 15 лет.
Как начинается заболевание? Поднимается температура, ребенок жалуется на боль при открывании рта и при жевании твердой пищи. Уже к концу первых суток увеличивается околоушная железа с одной или двух сторон. Во рту появляется сухость, может появиться боль в ухе.
При осмотре полости рта врач выявляет отечность и покраснение вокруг слюнного протока. В процесс могут вовлекаться и подчелюстные слюнные железы, и подъязычные. Нередко наблюдается поражение поджелудочной железы. Могут быть и поражения со стороны нервной системы — менингиты, энцефалиты. И хотя эти осложнения бывают очень редко, все же не стоит искушать судьбу — лучше всего привить ребенка от паротита и не думать о возможности таких грозных осложнений, как глухота или атрофия яичек.
Всегда ли просто диагностировать паротит? Нет, не всегда. Приходится дифференцировать это заболевание и с подчелюстным лимфаденитом, и с гнойным поражением околоушной железы, и со слюннокаменной болезнью, и с рядом других заболеваний. У привитых может наблюдаться стертая форма паротита.
Скарлатина у ребенка
Скарлатина — заболевание, вызываемое бета-гемолитическим стрептококком группы А. Для него характерна интоксикация, ангина с шейным лимфаденитом и мелкоточечной сыпью. Источником заражения являются больные скарлатиной, ангинами, стрептококковым назофарингитом и даже здоровые носители стрептококка.
Инфекция передается как воздушно-капельным путем, так и через инфицированные вещи и продукты питания. Скарлатиной, в отличие от предыдущих инфекций, можно болеть и повторно. Прививок против нее нет.
В типичном случае заболевание начинается остро, с повышения температуры до 38-40°С, рвоты, головной боли и появления боли в горле при глотании. Изменения в зеве в первый день небольшие, что совершенно не соответствует степени болезненной интоксикации.
К концу первых суток или на вторые на коже одномоментно появляется мелкоточечная сыпь со сгущением в паховых и локтевых сгибах, подколенной и подмышечных ямках, на внутренних поверхностях плеч, боковых поверхностях грудной клетки и на животе. Сыпь мелкая, обильная, розово-красная. Кожа сухая, шершавая, у многих больных заметен бледный носогубный треугольник на фоне покрасневших щек. Повышена ломкость сосудов, что проявляется при попытке измерить артериальное давление или при осмотре мест инъекций — там видны кровоподтеки больше обычных.
Сыпь может продержаться от нескольких часов до 6-7 дней. В зависимости от тяжести заболевания на первой или второй неделе начинается шелушение кожи: на шее, мочках уха и туловище — отрубевидное, на ладонях и стопах — пластинчатое.
Поставить диагноз помогают изменения в зеве, состояние лимфоузлов и языка. Зев яркий, очень красный, пылающий, краснота резко очерчена. Обязателен тонзиллит — без налетов или с налетами (при тяжелой скарлатине даже некротическими). Лимфоузлы под уг лом челюсти увеличенные, плотные и болезненные. Язык густо обложен белым налетом, со второго дня начинает очищаться с краев и имеет малиновый оттенок, который сохраняется до 11-12-го дня болезни.
Скарлатина относится к ярким заболеваниям, однако трудности в диагностике подстерегают и тут.
Во-первых, есть несколько атипичных форм, не зависящих от поражения зева. Это раневая, ожоговая, послеродовая формы скарлатины. Есть легкие формы, при которых сыпь эфемерна, а изменения в зеве ничтожны, и диагноз ставится уже на основании шелушения кожи. Скарлатину приходится дифференцировать с псевдотуберкулезом, потницей, дифтерией зева, краснухой, корью, медикаментозной аллергией и еще целым рядом заболеваний. Так что и здесь в ряде случаев не удается обойтись коротким описанием, а нужен немалый опыт врача — педиатра и инфекциониста.
Есть и целый ряд специфических анализов, позволяющих уточнить диагноз в трудных случаях, в частности, определение антител. Поэтому могу посоветовать только одно: заподозрили инфекцию — уложите ребенка в постель, по возможности изолируйте от окружающих и вызовите врача. Только он может взять на себя ответственность за окончательную постановку диагноза.
mamochki-detishki.ru
Детские инфекционные заболевания с сыпью и температурой. Вирусная экзантема у детей
Кожная сыпь, вызванная вирусным заболеванием, называется экзантемой. Многие вирусные инфекции, поражающие человека, вызывают появление сыпи. Корь, герпес, краснуха, инфекции, вызванные паровирусом B19, практически всегда сопровождаются образованием сыпи.
Этиология (причины развития) вирусной эритемы многообразна. Считается, что образование сыпи может быть вызвано одним из двух патогенетических механизмов:
- Вирусы, разносимые током крови, попадают в ткани кожи, что и приводит к поражению тканей и появлению сыпи. По такому принципу действуют энтеровирусы, вирус герпеса I типа и пр.
- Экзантема является следствием реакции между возбудителем заболевания и иммунными клетками. По такому принципу развивается сыпь при краснухе.
Вирусы, которые приводят к высыпаниям, состоящим из папул и пятен:
- Краснуха;
- Корь;
- Герпес (6 типа), вызывающий развитие розеолы;
- Вирус Эпштейна-Барра;
- Энтеровирус;
- Цитомегаловирус, который вызывает развитие .
Пузырьковые высыпания на коже образуются при инфицировании:
- Вирусами герпеса 1 типа;
- Вирусами герпеса, вызывающими ветряную оспу и .
- Коксакивирус, вызывающий вирусную пузырчатку.
Вирусы, провоцирующие покраснение кожи и папуло-везикулезную сыпь: аденовирусы, энтеровирусы, вирусы вызывающие гепатит типов C и B.
При заражении паровирусом B19 на коже образуется распространенная эритема, внешне напоминающая кружевное полотно.
Клиническая картина
Клиническая картина при вирусной экзантеме зависит от типа инфекции, которая привела к образованию высыпаний.
Корь
Ветряная оспа и опоясывающий лишай
Ветряную оспу и опоясывающий лишай вызывает вирус, относящийся к группе герпетических. Попав в организм, вирус провоцирует типичную инфекцию (ветряную оспу), но и после выздоровления вирус остается в организме в латентном состоянии. При снижении иммунитета, инфекция может рецидивировать, вызвав опоясывающий лишай.
Экзантема при этом типе заболевания проявляется пузырьковой сыпью. При высыпания располагаются по всему телу, а при опоясывающем лишае – по ходу нервов. При расчесывании высыпаний нередко происходит вторичное инфицирование бактериальными инфекциями, в результате чего высыпания становятся гнойными.
Заболевания, вызванные паровирусом B19
При инфицировании паровирусом B19 характерные экзантемы образуются только у 20% больных. Начинаются высыпания с покраснения кожи щек, затем появляется сыпь, напоминающая своим видом гирлянды или кружева. Чаще всего, сыпь появляется на коже конечностей, иногда – и на коже туловища. Некоторые больные жалуются на сильный зуд.
Экзантема при заражении паравирусом, как правило, имеет волнообразное течение, с периодами исчезновения и повторных высыпаний. Появления сыпи нередко сопровождается симптомами, напоминающими грипп, и болями в суставах.
Методы диагностики
Диагностика вирусных заболеваний, сопровождающихся появлением экзантемы, основывается на тщательном изучении клинических проявлении и поведении анализов.
При произведении диагностики важно учитывать указанные ниже характеристики сыпи:
- Вид и форму элементов;
- Степень четкости краев элементов;
- Размеры элементов и их склонность к слиянию;
- Количество высыпаний – единичные или множественные;
- Фон кожи – неизмененный, покрасневший, синюшный и пр.
- Порядок появления сыпи – одномоментное, постепенное, волнообразное и пр.
Для вирусной экзантемы характерно:
- Появление сыпи на 2 день заболевания или еще позже;
- Повышение температуры в период перед появлением сыпи, и ее снижение с началом первых высыпаний.
- Возможное отсутствие катаральных симптомов.
- Вирусные экзантемы, чаще всего, носят характер везикулярных и пятнисто-папулезных высыпаний, в то время, как при бактериальных инфекциях чаще наблюдается эритематозная, геморрагическая или мелкоточечная сыпь.
Пациенту назначается проведение анализа крови методом ИФА, позволяющим определить присутствие в крови антител к антигену инфекционного агента.
Лечение
Лечение при вирусной экзантеме, в большинстве случаев, симптоматическое. Схема терапии зависит от поставленного диагноза.
При кори и краснухе назначается постельный режим и симптоматическое лечение. Очень важно не допустить присоединение вторичных бактериальных инфекций, которые могут спровоцировать развитие таких осложнений, как отит, пневмония или энцефалит.
При ветряной оспе, в основном, используется симптоматическое лечение – смазывание элементов экзантемы растворами анилиновых красителей для предупреждения инфицирования и нагноения. Использование Ацикловира эффективно только в том случае, если препарат введен в первый день болезни.
Опоясывающий лишай лечат введением Ацикловира, дозы и схемы введения препарата подбирают в зависимости от возраста и общего состояния больного. А о том как передается это заболевание вы узнаете .
Заболевания, вызываемые вирусом герпеса, лечат с применением Ацикловира, Валацикловира, Фармцикловира и пр.
При энтеровирусных и паравирусных инфекциях специфическая терапия не разработана, поэтому лечение должно быть направлено на снятие симптомов заболевание и облегчение состояния больного.
Лечение народными средствами
При вирусной экзантеме можно использовать и народные средства лечения.
Для снятия зуда при высыпаниях полезно принимать ванны с температурой 37-38 градусов с добавлением крахмала, отвара отрубей.
Можно использовать для ванн и настои целебных трав. Хорошо помогают отвары чистотела, календулы, череды, ромашки. Можно брать смесь этих трав. Заварить 100 граммов какой-либо травы или смеси из трав литром кипятка. Дать настояться и, после процеживания, вылить настой в ванну. Дополнительно в травяную ванну можно добавить несколько капель пихты.
Для принятия внутрь при вирусной экзантеме стоит готовить витаминные чаи с добавлением сухих ягод черники, малины, черемухи, шиповника, смородины. В чай можно добавлять траву лимонной мелиссы, листья смородины и малины. Такой витаминный чай можно пить без ограничений.
Профилактика и прогноз
Профилактика развития вирусной экзантемы заключается в защите от инфицирования. Для предотвращения заражений краснухой и корью проводится вакцинирование. Для предотвращения появления экзантемы при герпетической инфекции может быть назначен курс профилактического лечения противовирусными препаратами, однако, сам вирус сохраняется в организме пожизненно, поэтому есть риск его активации и развития рецидива заболевания.
Благодаря всеобщей иммунизации корь и краснуха встречаются значительно реже. Однако корь, вероятно, остается лучшим примером экзантемы (при ней наблюдается и энантема — высыпания на слизистых). С коревой сыпью сравнивают высыпания при других инфекциях. Все вирусные инфекции с сыпью, кроме инфекционной эритемы, вызываются РНК-содержащими вирусами.
Корь :
Возраст. Болеют преимущественно дети старше 5 лет.
Инкубационный период обычно 7-14 дней. В продромальном периоде наблюдаются лихорадка, недомогание, симптомы острой респираторной инфекции, конъюнктивит, светобоязнь.
Ранняя стадия периода высыпания. Сначала возникают пятна Коплика (белые пятна с ободком эритемы) на слизистой рта, через 2 сут — пятнистая сыпь на лице, туловище и конечностях. Первые элементы сыпи появляются за ушами.
Эволюция и разрешение высыпаний. Пятна превращаются в папулы и сливаются. Иногда бывают геморрагические высыпания и пузыри, после разрешения которых остается коричневая пигментация
Осложнения: энцефалит, средний отит, бронхопневмония.
Лабораторная диагностика: исследование парных сывороток — титр антител достигает максимума через 2-4 нед.
Возраст. Болеют
detnadzor.ru
при ангине, при скарлатине, при краснухе
Детские инфекции с сыпью различны по своему происхождению. У детей часто бывают инфекционные болезни, потому что у них более слабая иммунная система. Инфекционные заболевания обычно не настигают годовалых детей. Скарлатиновая сыпь, ОРВИ, краснуха — болезни, которые диагностируются у детей постарше.
Особенности инфекционных заболеваний
Важно подчеркнуть: инфекционные болезни опасны для детей, которые находятся рядом с больным ребенком. Заражение случается быстро, потому что инфекция распространяется по воздуху. Практически в каждом случае у ребенка формируется иммунитет к перенесенному заболеванию: данный иммунитет сохраняется на всю жизнь.
Детские инфекционные болезни требуют скорейшего лечения. Многие родители уверены: чтобы избежать болезни в будущем, нужно переболеть в детстве. Это, действительно, так. Несмотря на то, что детский организм более уязвимый, в отличие от взрослого, инфекционные болезни у ребенка протекают легче. Самые распространенные инфекционные заболевания: скарлатина, краснуха, ветряная оспа. У ребенка первого года жизни не может быть подобных заболеваний, ведь мать (через плаценту) дает ему защитные антитела.
Как проявляется краснуха?
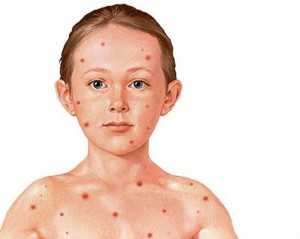 Сыпь при краснухе — важный симптом. Сама болезнь возникает по причине воздействия инфекции, передающейся бытовым и воздушно-капельным путем. Как мы уже сказали, инфекционные заболевания быстро распространяются. Если дети долго находятся в одном помещении с зараженным, инфекции не миновать!
Сыпь при краснухе — важный симптом. Сама болезнь возникает по причине воздействия инфекции, передающейся бытовым и воздушно-капельным путем. Как мы уже сказали, инфекционные заболевания быстро распространяются. Если дети долго находятся в одном помещении с зараженным, инфекции не миновать!Краснуха проявляется не сразу: инкубационный период составляет 14-20 дней. По истечении этого периода можно наблюдать увеличение затылочных лимфоузлов, повышение температуры тела до 38-ми градусов. К симптомам также присоединяется кашель, насморк. По своему течению краснуха напоминает ОРВИ.
Сыпь при краснухе можно увидеть на третий день после заражения. Инфекционные заболевания отражаются на качестве жизни: у ребенка появляется чувство дискомфорта. При краснухе на коже образуется сыпь в виде розовых точек: вначале они появляются на лице, затем — на теле. Сыпь может вызывать зуд и держаться до 4-х дней. Диагностика краснухи бывает затрудненной: все потому, что сыпь может появиться в ночью, а наутро — пройти.
Детские заболевания, в частности, краснуха, требуют скорейшего лечения. Врач назначает лекарство, помогающие облегчить симптомы недуга. В случае с краснухой нужно бороться с лихорадкой и насморком (кашель бывает не всегда). Доктор может назначить эффективные отхаркивающие средства. Если у ребенка появилась краснуха и лечение прошло успешно, у него формируется иммунитет к данному заболеванию, в связи с чем, повторное заражение случается редко.
Симптомы и причины скарлатины
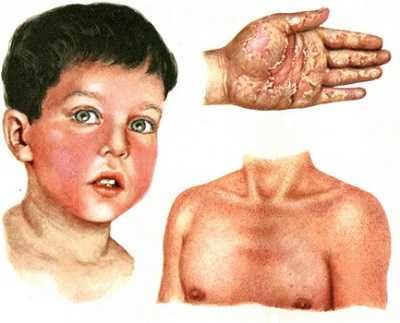 Скарлатина возникает по причине воздействия бактерий — стрептококков группы А. Скарлатиноподобная сыпь появляется на разных участках тела. При наличии данного заболевания на миндалинах можно увидеть мелкие крапинки. Заболевания, такие как скарлатина, передаются воздушно-капельным путем. Дети часто заражаются через игрушки, бытовые предметы. В основном, сыпь при скарлатине проявляется у детей дошкольного возраста. В первые два дня зараженные дети особо опасны для здоровых.
Скарлатина возникает по причине воздействия бактерий — стрептококков группы А. Скарлатиноподобная сыпь появляется на разных участках тела. При наличии данного заболевания на миндалинах можно увидеть мелкие крапинки. Заболевания, такие как скарлатина, передаются воздушно-капельным путем. Дети часто заражаются через игрушки, бытовые предметы. В основном, сыпь при скарлатине проявляется у детей дошкольного возраста. В первые два дня зараженные дети особо опасны для здоровых.Главным симптомом является не сыпь при скарлатине, а повышенная температура тела (может доходить до 39 градусов). Скарлатина может спровоцировать рвоту. Важно знать: скарлатина взаимосвязана с ангиной. При ангине во время скарлатины слизистая зева отчетливый красный оттенок, вдобавок к этому, появляется боль при глотании. Кашель в данном случае отсутствует. После этого, язык у ребенка становится ярко-малиновым, зернистым.
Сыпь при скарлатине проявляется на второй день заболевания. Она поражает практически все тело: обильные высыпания образуются в области складок. Особенность сыпи в том, что она видна на красном фоне. Гладя на тело, можно увидеть, что сыпь сливается с покрасневшей кожей.
Сыпь при скарлатине может появляться на разных участках, но подбородок и область над губой остаются незатронутыми. Характерным симптомом болезни является зуд, но он такой сильный, как при ветрянке. Проблемные высыпания держатся на протяжении 2-3 дней, после — проходят.
Ангина и ОРВИ
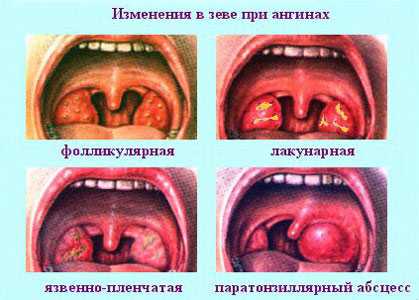 Инфекционные болезни у детей — явление нередкое. Важно вовремя выявить недуг и начать лечение. Многие убеждены в том, что ангина схожа с ОРВИ. В действительности, ангина и ОРВИ — разные заболевания. ОРВИ возникает по причине вируса, ангина — по причине воздействия бактерий. Из этого вывод: заболевания по своему происхождению не имеют ничего общего. Однако ОРВИ и ангина сопровождаются схожими симптомами, это слабость, кашель, повышенная температура.
Инфекционные болезни у детей — явление нередкое. Важно вовремя выявить недуг и начать лечение. Многие убеждены в том, что ангина схожа с ОРВИ. В действительности, ангина и ОРВИ — разные заболевания. ОРВИ возникает по причине вируса, ангина — по причине воздействия бактерий. Из этого вывод: заболевания по своему происхождению не имеют ничего общего. Однако ОРВИ и ангина сопровождаются схожими симптомами, это слабость, кашель, повышенная температура.К ангине нужно относиться серьезно! Не стоит думать, что это просто «осипший голос» и «краснота в горле». У каждого болезнь протекает по-разному: все зависит от степени поражения миндалин. Ангина у ребенка появляется по причине воздействия микроорганизмов — стрептококка и стафилококка. В большинстве случаев болезнь возникает из-за воздействия стрептококка.
Когда вредоносные бактерии попадают на слизистые миндалин, они оседают и начинают размножаться, активизируя инфекцию. После этого на поверхности миндалин можно увидеть гнойники, провоцирующие боль в горле у ребенка. Эти признаки отличают ангину от других симптомов, затрагивающих глотку и миндалины. Кашель — симптом, который появляется не всегда. Лечение ангины должно быть комплексным и, главное, — профессиональным.
Не пробуйте народные средства без разрешения врача! Самолечение не дает результатов, а только усугубит ситуацию. При ангине у ребенка врач назначает средства местного лечения и препараты, помогающие провести дезинтоксикацию. Важно, чтобы из организма вышли бактерии и зловредные микроорганизмы. Чтобы подавить микробы, необходимо пить больше жидкости, принимать витамины, при необходимости, жаропонижающие.
Скарлатина может приводить к серьезным осложнениям. Иногда для лечения требуются антибиотики. Не многие знают о том, что скарлатина может привести к ревматизму — болезни, при которой поражается соединительная ткань. Опасность также заключается в вероятности пороков сердца. Такие осложнения почти не встречаются: скарлатина выявляется и лечится своевременно. Важно подчеркнуть: скарлатина часто настигает детей. По мере взросления ребенок приобретает стойкий иммунитет к этому заболеванию.
Статьи по теме:
Герпетическая инфекция
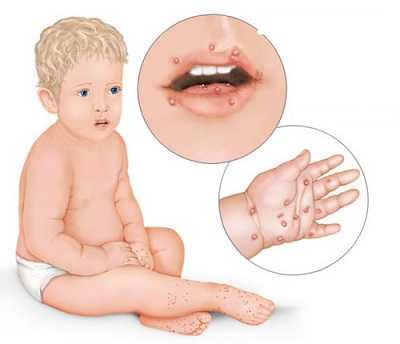 Признаки герпеса у детей не отличаются от признаков у взрослых. Картина болезни зависит от возраста ребенка, особенностей его иммунитета. У одних детей герпес выражен слабо, у других — сильнее. Первичные симптомы болезни легко можно спутать с ОРВИ, например.
Признаки герпеса у детей не отличаются от признаков у взрослых. Картина болезни зависит от возраста ребенка, особенностей его иммунитета. У одних детей герпес выражен слабо, у других — сильнее. Первичные симптомы болезни легко можно спутать с ОРВИ, например.Герпевирусная инфекция приводит к повышению температуры, слабости, недомоганию. В некоторых случаях ребенок испытывает боль в горле. Диагностика болезни крайне важна, в противном случае, родители начнут бороться не с той инфекцией.
Смотрите также:
В дальнейшем появляются зудящие прыщики возле губ. Эти прыщики вызывают боль. По истечении нескольких дней на коже образуются специфические пузырьки с прозрачным содержимым. Через 3-5 дней после их появления содержимое пузырьков превращается в гной. У ребенка может появиться головная боль. Затем пузырьки лопаются: на их месте формируется корочка. Для лечения назначается ацикловир и лекарства, позволяющие провести антивирусную терапию. Дозировка назначается врачом и зависит от тяжести заболевания.
kozhica.ru
Что нужно знать о детских инфекциях
Детские инфекции не случайно выделены в особую группу – во-первых, этими инфекционными заболеваниями болеют, как правило дети раннего и дошкольного возраста, во-вторых, все они являются чрезвычайно заразными, поэтому заболевают практически все проконтактировавшие с больным ребенком, а в-третьих, почти всегда после перенесенной детской инфекции формируется стойкий пожизненный иммунитет.
Бытует мнение, что всем детям необходимо переболеть этими заболеваниями для того, чтобы не заболеть в более старшем возрасте. Так ли это? В группу детских инфекций входят такие заболевания как корь, краснуха, ветряная оспа, эпидемический паротит (свинка), скарлатина. Как правило, дети первого года жизни детскими инфекциями не болеют. Происходит это по той причине, что во время беременности мать (в том случае, если она перенесла эти инфекции в течение своей жизни) передает антитела к возбудителям через плаценту. Эти антитела несут информацию о микроорганизме, вызвавшем инфекционный процесс у матери.
После рождения ребенок начинает получать материнское молозиво, которое также содержит иммуноглобулины (антитела) ко всем инфекциям, с которыми «познакомилась» мама до наступления беременности. Таким образом, ребенок получает своеобразную прививку от многих заразных заболеваний. А в том случае, если грудное вскармливание продолжается на протяжении всего первого года жизни ребенка, иммунитет к детским инфекциям сохраняется более продолжительно. Однако из этого правила существуют исключения. К сожалению, отмечаются случаи (весьма редкие), когда находящийся на естественном вскармливании ребенок оказывается восприимчив к микроорганизмам, вызывающим ветряную оспу, краснуху, эпидемический паротит или корь даже в том случае, когда его мама имеет иммунитет к ним. Когда заканчивается период грудного вскармливания, ребенок вступает в период раннего детства. Вслед за этим расширяется круг его общения. Вполне закономерно, что одновременно резко возрастает риск возникновения любых инфекционных заболеваний, в том числе и детских инфекций.
Симптомы и лечение кори у детей
Корь – вирусная инфекция, для которой характерна очень высокая восприимчивость. Если человек не болел корью или не был привит от этой инфекции, то после контакта с больным заражение происходит практически в 100% случаев. Вирус кори отличается очень высокой летучестью. Вирус может распространяться по вентиляционным трубам и шахтам лифтов – одновременно заболевают дети, проживающие на разных этажах дома. После контакта с больным корью и появлением первых признаков болезни проходит от 7 до 14 дней.

Заболевание начинается с выраженной головной боли, слабости, повышения температуры до 40 градусов С. Чуть позднее к этим симптомам присоединяются насморк, кашель и практически полное отсутствие аппетита. Очень характерно для кори появление конъюнктивита – воспаление слизистой оболочки глаз, которое проявляется светобоязнью, слезотечением, резким покраснением глаз, в последующем – появлением гнойного отделяемого. Эти симптомы продолжаются от 2 до 4 дней.
На 4 день заболевания появляться сыпь, которая выглядит, как мелкие красные пятнышки различных размеров (от 1 до 3 мм в диаметре), с тенденцией к слиянию. Сыпь возникает на лице и голове (особенно характерно появление ее за ушами) и распространяется по всему телу на протяжении 3 — 4 дней. Для кори очень характерно то, что сыпь оставляет после себя пигментацию (темные пятнышки, сохраняющиеся нескольких дней), которая исчезает в той же последовательности, как появляется сыпь. Корь, несмотря на довольно яркую клинику, достаточно легко переносится детьми, но при неблагоприятных условиях чревата серьезными осложнениями. В их число входят воспаление легких (пневмония), воспаление среднего уха (отит). Такое грозное осложнение как энцефалит (воспаление мозга), к счастью, происходит достаточно редко. Лечение кори направлено на облегчение основных симптомов кори и поддержание иммунитета. Необходимо помнить о том, что после перенесенной кори на протяжении достаточно продолжительного периода времени (до 2-х месяцев) отмечается угнетение иммунитета, поэтому ребенок может заболеть каким-либо простудным или вирусным заболеванием, поэтому нужно оберегать его от чрезмерных нагрузок, по возможности – от контакта с больными детьми. После кори развивается стойкий пожизненный иммунитет. Все переболевшие корью становятся невосприимчивы к этой инфекции.
Признаки краснухи у ребенка
Краснуха – это также вирусная инфекция, распространяющаяся воздушно-капельным путем. Контагиозность краснухи меньше, чем кори и ветряной оспы. Как правило, заболевают дети, длительно находящиеся в в одном помещении с ребенком, являющимся источником инфекции Краснуха по своим проявлениям очень похожа на корь, но протекает значительно легче. Инкубационный период (период от контакта до появления первых признаков болезни) длится от 14 до 21 дня. Начинается краснуха с увеличения затылочных лимфоузлов и () повышения температуры тела до 38градусовС. Чуть позже присоединяется насморк, иногда и кашель. Через 2 – 3 дня после начала заболевания появляется сыпь.
Для краснухи характерна сыпь мелкоточечная розовая, которая начинается с высыпаний на лице и распространяется по всему телу. Сыпь при краснухе, в отличии от кори, никогда не сливается, может наблюдаться небольшой зуд. Период высыпаний может быть от нескольких часов, в течение которых от сыпи не остается и следа, до 2 дней. В связи с этим может быть затруднена диагностика – если период высыпаний пришелся на ночные часы, и остался незамеченным родителями, краснуха может быть расценена как обычная вирусная инфекция. Лечение краснухи заключается в облегчении основных симптомов – борьбу с лихорадкой, если она есть, лечение насморка, отхаркивающие средства. Осложнения после кори бывают редко. После перенесенной краснухи также развивается иммунитет, повторное инфицирование происходит крайне редко.
Что такое эпидемический паротит у детей
Эпидемический паротит (свинка) – детская вирусная инфекция, характеризующаяся острым воспалением в слюнных железах. Инфицирование происходит воздушно-капельным путем. Восприимчивость к этому заболеванию составляет около 50-60% (то есть 50 – 60 % бывших в контакте и не болевших и не привитых заболевает). Свинка начинается с повышения температуры тела до до 39 градусов С и выраженной боли в области уха или под ним, усиливающейся при глотании или жевании. Одновременно усиливается слюноотделение. Достаточно быстро нарастает отек в области верхней части шеи и щеки, прикосновение к этому месту вызывает у ребенка выраженную боль.
Сама по себе эта болезнь не опасна. Неприятные симптомы проходят в течение трех-четырех дней: снижается температура тела, уменьшается отек, проходит боль. Однако достаточно часто эпидемический паротит заканчивается воспалением в железистых органах, таких как поджелудочная железа (панкреатит), половые железы. Перенесенный панкреатит в некоторых случаях приводит к сахарному диабету. Воспаление половых желез (яичек) чаще случается у мальчиков. Это существенно осложняет течение заболевания, а в некоторых случаях может закончиться бесплодием.
В особенно тяжелых случаях свинка может осложниться вирусным менингитом (воспалением мозговой оболочки), который протекает тяжело, но не приводит летальному исходу. После перенесенного заболевания формируется стойкий иммунитет. Повторное инфицирование практически исключено.
Лечение и симптомы ветряной оспы у детей
Ветряная оспа (ветрянка) – типичная детская инфекция. Болеют в основном дети раннего возраста или дошкольники. Восприимчивость к возбудителю ветряной оспы (вирус, вызывающий ветряную оспу относится к герпес-вирусам) тоже достаточно высока, хотя и не столь высока, как к вирусу кори. Около 80% контактных лиц, не болевших ранее, заболевают ветрянкой.
Этот вирус тоже обладает высокой степенью летучести, заразиться ребенок может в том случае, если он не находился в непосредственной близости от больного. Инкубационный период составляет от 14 до 21 дня. Заболевание начинается с появления сыпи. Обычно это одно или два красноватых пятнышка, похожих на укус комара. Располагаться эти элементы сыпи могут на любой части тела, но чаще всего впервые они появляются на животе или лице. Обычно сыпь распространяется очень быстро – новые элементы появляются каждые несколько минут или часов. Красноватые пятнышки, которые вначале выглядят как комариные укусы, на следующий день приобретают вид пузырьков, наполненных прозрачным содержимым. Пузырьки эти очень сильно зудят. Сыпь распространяется по всему телу, на конечности, на волосистую часть головы. В тяжелых случаях элементы сыпи есть и на слизистых оболочках – во рту, носу, на конъюнктиве склер, половых органах, кишечнике. К концу первого дня заболевания ухудшается общее самочувствие, повышается температура тела (до 40 градусов С и выше). Тяжесть состояния зависит от количества высыпаний: при скудных высыпаниях заболевание протекает легко, чем больше высыпаний, тем тяжелее состояние ребенка.
Для ветряной оспы не характерны насморк и кашель, но если элементы сыпи есть на слизистых оболочках глотки, носа и на конъюнктиве склер, то развивается фарингит, ринит и конъюнктивит вследствие присоединения бактериальной инфекции. Пузырьки через день-два вскрываются с образованием язвочек, которые покрываются корочками. Головная боль, плохое самочувствие, повышенная температура сохраняются до тех пор, пока появляются новые высыпания. Обычно это происходит от 3 до 5 дней (в зависимости от тяжести течения заболевания). В течение 5-7 дней после последних подсыпаний сыпь проходит Лечение ветрянки заключается в уменьшении зуда, интоксикации и профилактике бактериальных осложнений. Элементы сыпи необходимо смазывать антисептическими растворами (как правило это водный раствор зеленкиили марганца). Обработка красящими антисептиками препятствует бактериальному инфицированию высыпаний, позволяет отследить динамику появления высыпаний.

Необходимо следить за гигиеной полости рта и носа, глаз – можно полоскать рот раствором календулы, слизистые носа и рта также нужно обрабатывать растворами антисептиков.
Для того, чтобы не было вторичного воспаления, нужно полоскать полость рта после каждого приема пищи. Ребенка, больного ветряной оспой, надо кормить теплой полужидкой пищей, обильно поить (впрочем, это относится ко всем детским инфекциям). Важно следить за тем, чтобы у малыша были коротко подстрижены ногти на руках (чтобы он не мог расчесывать кожу – расчесы предрасполагают к бактериальному инфицированию). Для профилактики инфицирования высыпаний следует ежедневно менять постельное белье и одежду больного ребенка. Помещение, в котором находится ребенок, необходимо регулярно проветривать, следя за тем, чтобы в комнате не было слишком жарко. Это общие правила К осложнениям ветряной оспы относятся миокардит – воспаление сердечной мышцы, менингит и менингоэнцефалит (воспаление мозговых оболочек, вещества мозга, воспаление почек (нефрит). К счастью, осложнения эти достаточно редки. После ветряной оспы, также как и после всех детский инфекций, развивается иммунитет. Повторное заражение бывает, но очень редко.
Что такое скарлатина у детей и как ее лечить
Скарлатина – единственная из детских инфекций, вызываемая не вирусами, а бактериями (стрептококком группы А). Это острое заболевание, передающееся воздушно-капельным путем. Также возможно заражение через предметы обихода (игрушки, посуду). Болеют дети раннего и дошкольного возраста. Наиболее опасны в отношении инфицирования больные в первые два – три дня заболевания.
Скарлатина начинается очень остро с повышения температуры тела до 39 градусов С, рвоты. Сразу же отмечается выраженная интоксикация, головная боль. Наиболее характерным симптомом скарлатины является ангина, при которой слизистая зева имеет ярко-красный цвет, выражена отечность. Больной отмечает резкую боль при глотании. Может быть беловатый налет на языке и миндалинах. Язык впоследствие приобретает очень характерный вид («малиновый») — ярко розовый и крупно зернистый.
К концу первого-началу второго дня болезни появляется второй характерный симптом скарлатины – сыпь. Она появляется сразу на нескольких участках тела, наиболее густо локализуясь в складках (локтевых, паховых). Ее отличительной особенностью является то, что ярко-красная мелкоточечная скарлатинозная сыпь расположена на красном фоне, что создает впечатление общей сливной красноты. При надавливании на кожу остается белая полоска. Сыпь может быть распространена по всему телу, но всегда остается чистым (белым) участок кожи между верхней губой и носом а также подбородок. Зуд гораздо менее выражен, чем при ветряной оспе. Сыпь держится до 2 до 5 дней. Несколько дольше сохраняются проявления ангины (до 7 – 9 дней).
Лечение скарлатины обычно проводят с применением антибиотиков, так как возбудитель скарлатины – микроб, который можно удалить с помощью антибиотиков. Также очень важно местное лечение ангины и проведение дезинтоксикации (выведения из организма токсинов, которые образуются в процессе жизнедеятельности микроорганизмов – для этого дают обильное питье). Показаны витамины, жаропонижающие средства.Скарлатина также имеет достаточно серьезные осложнения. До применения антибиотиков скарлатина часто заканчивалась развитием ревматизма (инфекционно-аллергическое заболевание, основу которого составляет поражение системы соединительной ткани). с формированием приобретенных пороков сердца. В настоящее время, при условии грамотно назначенного лечения и тщательного соблюдения рекомендаций, такие осложнения практически не встречаются. Скарлатиной болеют практически исключительно дети потому, что с возрастом человек приобретает устойчивость к стрептококкам. Переболевшие также приобретают стойкий иммунитет.
Инфекционная эритема у ребенка
Это инфекционное заболевание, которое также вызывается вирусами, передается воздушно-капельным путем. Болеют дети от 2 до 12 лет во время эпидемий в яслях или в школе. Инкубационный период бывает разным (4-14 дней). Протекает заболевание легко. Появляется легкое общее недомогание, выделения из носа, иногда головная боль, возможно небольшое повышение температуры. Сыпь начинается на скулах в виде небольших красных, чуть рельефных точек, которые по мере увеличения сливаются, образуя на щеках красные блестящие и симметричные пятна. Затем в течение двух дней сыпь покрывает все тело, образуя слегка припухшие красные пятна, бледноватые в центре. Объединяясь, они образуют сыпь в виде гирлянд или географической карты. Сыпь исчезает примерно через неделю, на протяжении последующих недель могут появляться преходяшие высыпания, особенно при волнении, физической нагрузке , пребывании на солнце, купании, изменении окружающей температуры.

Эта болезнь не опасна во всех случаях. Диагноз основывается на клинической картине. Дифференциальный диагноз чаще проводят с краснухой и корью. Лечение симптоматическое. Прогноз благоприятный.
Профилактика инфекционных болезней у детей
Безусловно, переболеть детскими инфекциями лучше в раннем возрасте, потому что подростки и люди старшего возраста болеют намного тяжелее с гораздо более частыми осложнениями. Однако осложнения отмечаются и у малышей раннего возраста. И все эти осложнения достаточно тяжелые. До введения вакцинации летальность (смертность) при этих инфекциях была около 5-10%. Общей чертой всех детских инфекций является то, что после заболевания развивается стойкий иммунитет. На этом свойстве основана их профилактика – разработаны вакцины, которые позволяют сформировать иммунологическую память, обуславливающую невосприимчивость к возбудителям этих инфекций. Вакцинацию проводят в возрасте 12 месяцев однократно. Разработаны вакцины от кори, краснухи и эпидемического паротита. В российском варианте все эти вакцины вводят раздельно (корь-краснуха и паротит). Как альтернатива возможна вакцинация импортной вакциной, содержащей все три компонента. Эта вакцинация переносится достаточно хорошо, осложнения и нежелательные последствия бывают крайне редко. Сравнительная характеристика детских инфекций
|
www.2mm.ru
Сыпь при детских инфекциях — как различить?
Болезней, которые сопровождаются различными высыпаниями на коже, очень много. К ним относятся и аллергические состояния, и системные болезни, и соматические. Но, все-таки большая часть болезней, при которых на коже появляется сыпь, является инфекционной. Многими инфекциями человек переболевает в детстве. В этой статье мы поговорим об особенностях сыпи при некоторых детских инфекциях.
Для чего нужно знать характер сыпи при различных инфекциях у детей?
Почему при различных инфекциях на коже возникают те или иные высыпания? Сыпь — это своеобразная реакция кожи на воздействие токсических веществ возбудителя и продуктов его обмена. Эти вещества нарушают микроциркуляцию в коже, изменяют проницаемость ее сосудов, могут вызывать отек, некроз и кровоизлияния в слоях кожи, а также различные воспалительные процессы.
Сыпь на коже при различных инфекциях является очень важным диагностическим признаком. По характеру сыпи, по ее расположению на теле, по времени ее появления можно предположить возможный диагноз и своевременно начать лечение заболевшего ребенка.
При некоторых болезнях сыпь очень похожа. При других, напротив, сыпь настолько характерна, что сложно ошибиться с диагнозом. Учитывая, что значимая часть детей вакцинируется против ряда детских инфекций, встречаться данные заболевания стали гораздо реже. В связи с этим многие родители даже не представляют, как выглядит сыпь при некоторых детских инфекциях. Однако эти знания не будут лишними — ни для родителей привитых детей, ни для тех, кто по каким-либо причинам не вакцинировал ребенка.
Особенности сыпи при ветрянке
С ветрянкой в своей жизни встречается большинство родителей рано или поздно. Хотя от этой инфекции есть прививка, защищенных детей не так и много. Это обусловлено тем, что прививка в календарь не входит и делается исключительно по желанию родителей. Вызывается ветрянка одним из вирусов герпеса, заразиться ею можно воздушно-капельным путем. Ведущими ее проявлениями являются кожные высыпания и интоксикация. Как правило, в детстве ветрянка переносится без особых проблем, но бывают и очень серьезные осложнения.
Длительность скрытого периода при данной инфекции составляет от 11 суток до 3 недель. Затем появляются признаки интоксикации, поднимается температура, отмечается появление высыпаний на теле. Изначально она напоминает укусы комаров: красные пятна или папулы. Уже через несколько часов элементы сыпи превращаются в пузырьки, внутри которых находится прозрачное содержимое.
Пузырьки при ветрянке мягкие, по центру отмечается небольшое вдавление. Через пару дней они подсыхают, и на их месте образуются корочки. Сыпь может локализоваться по всему телу, даже на волосистой части головы, но для нее не характерно расположение на стопах и ладошках.
У заболевшего ветрянкой малыша может быть одновременно сразу несколько разновидностей сыпи: и пятна, и папулы, и пузырьки, а также корочки. Кроме того, малыша беспокоит зуд кожи. При каждом новом подсыпании температура вновь нарастает.
На слизистых оболочках (язык, рот, глотка, половые губы) высыпания тоже бывают, но там пузырьки вскоре лопаются из-за травматизации. Заживают они тоже быстро. Во время периода высыпания ребенок очень заразен для неболевших и непривитых детей.
Сыпь при кори
Корь является тяжелой вирусной инфекцией, которая очень опасна осложнениями. К ее проявлениям относятся высокая температура, сильная интоксикация, поражение глаз и дыхательных путей, а также характерная сыпь. Корь — очень заразная инфекция, подхватить вирус легко. Распространяется он воздушно-капельным путем.
Инкубационный период инфекции продолжается от недели до 17 суток (иногда до 3 недель). Затем начинается катаральный период болезни, во время которого ребенка беспокоят кашель, насморк, явления гнойного конъюнктивита, а также лихорадка на фоне сильной интоксикации. Продолжается этот период 3-4 дня. Во время катарального периода иногда бывает продромальная сыпь на теле: мелкие красноватые элементы по типу крапивницы. Эта сыпь быстро проходит и бывает не всегда.
Сыпь при кори сначала появляется на слизистых оболочках полости рта (щеки и губы). Высыпания напоминают манную крупу: они мелкие, серовато-белые. Вокруг этих маленьких папул есть небольшая краснота. Спустя 1-2 дня после этого начинается собственно период высыпания при кори.
Период высыпания начинается вместе с новой волной подъема температуры. Элементы в виде пятен и папул (узелков) имеют тенденцию к слиянию. Интересна поэтапность высыпаний: сыпь спускается сверху вниз. Первые элементы можно обнаружить за ушами, на коже лица. К концу первых суток сыпь распространяется до верхней части туловища. На второй день поражено все туловище и плечи. И лишь на 3 день все тело оказывается покрыто элементами сыпи.
В течение 1-2 недель сыпь претерпевает изменения. Она постепенно темнеет, становится бурой, иногда немного шелушится. Держатся высыпания 7-10 дней, затем они постепенно исчезают. Вместе с угасанием сыпи стихают основные проявления болезни, и ребенок начинает медленно восстанавливаться. Встречаются также легкие и стертые формы кори, при которых симптомы болезни не столь яркие и сыпь может быть не такой классической.
Особенности сыпи при краснухе
Краснуха — заболевание вирусной природы, которое протекает доброкачественно у подавляющего большинства детей, но дает очень тяжелые последствия на развивающийся плод при инфицировании беременной женщины. Передается эта инфекция между людьми воздушно-капельным путем. К основным проявлениям болезни относят сыпь, умеренную лихорадку и признаки интоксикации, увеличение в размерах лимфоузлов, насморк, кашель.
Скрытый период инфекции продолжается от 11 до 23 дней, переходящий в продромальный период. В это время ребенка беспокоит подъем температуры до 38 градусов, слабость, иногда головная боль. Заболевшего начинает беспокоить боль в горле, насморк, кашель, значительно увеличиваются лимфоузлы в области затылка и задней поверхности шеи. На слизистой полости рта часто отмечаются мелкие красные пятнышки.
Спустя 1-2 дня начинается период высыпания, который длится не более трех дней. Для краснухи характерно то, что сыпь очень быстро распространяется по телу, располагается на туловище, на руках и ногах, на лице. Наибольшее количество высыпаний располагается на разгибательных поверхностях рук, на спине, в поясничной области, на боковых поверхностях ног и ягодицах. Сыпь бледно-розового цвета, очень мелкая, кожа под ней не изменена. По характеру элементов — пятнистая. У нее нет тенденции к слиянию, как при кори. Она не темнеет и не шелушится, не отставляет следа после себя.
До конца периода высыпаний и даже дольше сохраняется увеличение лимфоузлов, что и является основным признаком болезни. Повышенная температура тела бывает не всегда, длится не дольше трех дней при неосложненном течении болезни.
Высыпания при скарлатине
Скарлатина относится к бактериальным инфекциям, вызывается одним из стрептококков. Основными признаками этой болезни являются интоксикация, сыпь и поражение миндалин по типу ангины. Заразиться скарлатиной можно воздушно-капельным путем от заболевшего человека, а также контактно-бытовым путем и с пищей.
Скарлатина встречается часто, от этой болезни нет прививки. Болеют чаще всего дошкольники и учащиеся начальных классов. Скарлатина, как и обычная ангина, очень опасна осложнениями, поэтому важно диагноз поставить как можно раньше.
Инкубационный период при скарлатине длится не дольше недели, иногда он совсем короткий (всего несколько часов). Из первых симптомов стоит отметить головную боль, часто — рвоту, боль в горле. Ангина при скарлатине бывает различной, чаще фолликулярной или лакунарной. Есть еще типичный признак скарлатины, касающийся изменений языка. В начале болезни он сухой, обложен белым налетом, по мере очищение от налета становится «малиновым».
Сыпь при данной инфекции появляется уже в первые сутки заболевания. Она розового цвета, мелкоточечная. Кожа тела при этом не обычной окраски, а слегка покрасневшая. На лице сыпь тоже есть, но, в основном, на коже щек. В области вокруг рта сыпи нет. Отмечается сгущение элементов сыпи в складках кожи, в области живота снизу и с боков, на сгибательной поверхности рук и ног. Продолжается период высыпания при заболевании скарлатиной не больше недели. По мере ее исчезновения кожа начинает шелушиться.
Сыпь при менингококковой инфекции
Менингококковая инфекция относится к болезням, при которых промедление с постановкой диагноза и оказанием помощи может стоить жизни больного ребенка. Инфекция эта бактериальная, заразиться можно воздушно-капельным путем, а также контактно-бытовым. Против менингококковой инфекции есть прививка, но она не входит в календарь обязательных прививок. Поэтому детей, защищенных от этой опасной болезни, очень мало.
Формы болезни различны: бывают стертые, а бывают и молниеносные, которые могут закончиться летально. Ниже мы поговорим о тяжелой форме, одним из симптомов которой является характерная сыпь. Называется такая форма — менингококкемия.
Начинается заболевание остро: интоксикация очень выражена, характерна высокая лихорадка, возможно нарушение сознания. Через несколько часов от начала болезни на коже возникает сыпь. По своему характеру она геморрагическая, то есть представляет собой кровоизлияния в кожу, они бывают различного диаметра.
Элементы высыпаний плотные, в их центре отмечается некроз, они возвышаются над поверхностью кожи. Иногда сыпь описывают по форме как звездчатую. Помимо геморрагических высыпаний могут быть элементы сыпи другого характера (красные пятна и узелки). Для сыпи при менингококковой инфекции характерно ее особое расположение: это ягодицы, ноги, в том числе стопы, низ живота.
Иногда данная форма протекает вместе с менингитом или менигоэнцефалитом. В таком случае помимо кожных проявлений очень выражены симптомы со стороны нервной системы (нарушение сознания, судороги, очаговые симптомы и др.). Встречаются также сверхострые формы болезни, при которых помощь должна быть оказана незамедлительно.
Важно! Многие детские инфекции начинаются одинаково с симптомов интоксикации, подъема температуры, появления насморка или кашля. При возникновении таких симптомов родители обязаны несколько раз в день осматривать кожу обнаженного ребенка. При возникновении любых элементов сыпи об этом нужно информировать своего педиатра или вызывать скорую помощь. Лучше перестраховаться и показать ребенка специалисту, чем пропустить серьезное заболевание и не начать его своевременное лечение!
medaboutme.ru
Чем отличается сыпь при разных детских инфекционных болезнях?
На протяжении первых нескольких лет жизни любой, даже самый здоровый ребенок, болеет детскими инфекционными болезнями. После этого организм имеет иммунологическую память к некоторым видам вирусов, что позволяет ребенку в дальнейшем не болеть этими болезнями. Давно известно, что переболеть детскими инфекционными болезнями нужно именно в детском возрасте, когда процесс переносится легче. У докторов стоит задача — вовремя выявить болезнь, дифференцировать ее и грамотно помочь организму бороться с недугом. Какие основные детские инфекционные болезни? Чем они отличаются друг от друга по клинической картине?
Какая сыпь при основных детских инфекционных болезнях?
К основным детским инфекционным болезням относятся: корь, эпидемический паротит, краснуха, ветряная оспа, скарлатина и инфекционная эритема. Пути заражения этими детскими инфекционными болезнями — воздушно- капельный. Наименьший инкубационный период имеет скарлатина – от нескольких часов до 7 дней. Инфекционная эритема и корь имеют период инкубации 1-2 недели, паротит, корь и ветряная оспа имеют наиболее длительный период инкубации- 2-3 недели.
Симптом интоксикации, что подразумевает головную боль, сильную слабость, ломоту в теле и капризы ребенка, наиболее выражен при коре и скарлатине, при других болезнях интоксикация умеренная. Соответственно, повышение температуры тела при кори и скарлатине может достигать 400С и выше. Но основной критерий, который учитывается при диагностике детских инфекционных болезней — это характер сыпи и ее локализация.
Характер сыпи при детских инфекционных болезнях:
- Корь – сыпь пятнисто — папулезная, плоская, имеет разный диаметр, полиморфная, способна сливаться. Сыпь появляется этапно, после 3 суток.
- Краснуха – мелко — пятнистая сыпь на неизмененной коже, которая не сливается между собой. Не отмечается этапность. Экзантемы на разгибательных поверхностях. Сыпь появляется с первого дня болезни.
- Эпидемический паротит – высыпания отсутствуют.
- Скарлатина – мелко — точечная сыпь ярко- красного цвета на гиперемированной коже. Она со временем сливается, и образовывается сплошное покраснение. Сыпь появляется с первого дня болезни.
- Ветряная оспа – характеризуется ненастоящим полиморфизмом. То есть, сначала элемент сыпи – розеола, позже она превращается в папулу, потом в везикулу, потом в пустулу с содержимым. После вскрытия пустулы образовываются корочки. Одновременно на коже могут быть все эти элементы. Сыпь при ветряной оспе зудящая, появляется в конце первых суток или в начале вторых суток.
- Инфекционная эритема – сначала появляются красные точки, затем пятна, которые позже стают припухшими с бледным центром внутри.
Локализация сыпи при детских инфекционных болезнях
Важное значение имеет не только характер и сроки появления сыпи, но и ее локализация. Локализация сыпи при детских инфекционных болезнях:
- Корь – сыпь появляется на лице и за ушами, распространяясь на тело и руки.
- Краснуха – высыпания появляются на лице, затем распространяется на все тело. Присутствуют экзантемы на разгибательных поверхностях рук, энантемы на мягком небе.
- Скарлатина – элементы сыпи отмечаются по всему телу, наиболее ярко локализируясь в складках. Единственное место, где сыпь отсутствует — носогубной треугольник.
- Ветряная оспа – высыпания на всем теле и лице, распространяясь на слизистые оболочки.
- Инфекционная эритема – сыпь появляется сначала на щеках, распространяясь по всему телу.
Помимо кожи, при детских инфекционных болезнях, патологическим изменениям подлежит и слизистая оболочка.
Изменения слизистых оболочек при детских инфекционных болезнях
При наличии кори у ребенка, на слизистой оболочке ротоглотки присутствуют специфические изменения – пятна Филатова — Коплика, которые выглядят как белые маленькие маковые крупинки. Слизистая отечная и полнокровная. У ребенка отмечается светобоязнь и блефароспазм.
При краснухе отмечается назофарингит, отечность и энантемы на мягком небе. Скарлатина проявляется наличием четкой границы между мягким и твердым небом, что в медицине имеет название «горящий зев». Мягкое небо при этом имеет ярко — красный цвет, отграниченный от твердого неба. При скарлатине развивается тонзиллит.
Ротоглотка при ветряной оспе отечна, гиперемирована, наблюдается афтозный стоматит. При эпидемическом паротите ротоглотка отечна, гиперемирована, отмечается положительный симптом Мурса (отечность и гиперемия стенонового протока). Для инфекционной эритемы характерен ринит.
При выявлении у ребенка детской инфекционной болезни, следует немедленно начать специфическое лечение во избежание опасных для жизни осложнений.
estet-portal.com
Детская сыпь — Сыпи(высыпания)
Сыпь у детей возникает очень часто, вызвать ее могут различные факторы: болезни, аллергия, раздражения, укусы насекомых и прочее. Некоторые виды детской сыпи не сопровождаются зудом и несут никакой опасности, однако, есть и такие которые могут вызвать определенные осложнения. Причиной появления высыпаний могут стать инфекции – вирусы и бактерии. У детей зачастую иммунная система еще недостаточно развита, а кожные покровы слишком нежные и уязвимые, поэтому сыпь у них возникает намного чаще, чем у взрослых.
Виды детской сыпи
Важную роль в определении причин высыпаний играет вид детской сыпи. Специалисты выделяют большое количество различных разновидностей высыпаний. Из них можно выделить аллергическую сыпь, угри, которые также называют акне, розеолу и другие.
Детская аллергическая сыпь
Причины детской аллергической сыпи воздействие различных раздражителей. Чаще всего, реакцию вызывают пищевые аллергены, употребляемые самим малышом или кормящей матерью. Высыпания аллергического характера, как правило, локализуются на щеках и ручках ребенка. Вызвать такую реакцию могут ягоды, цитрусовые фрукты, продукты с различными ароматизаторами и красителями. Кроме того, аллергию может спровоцировать контакт с искусственными видами ткани, некоторыми видами бытовой химии, косметикой и другими аллергенами. Иногда реакция у детей может быть вызвана воздействием холода или других факторов на кожу малыша.
Внешне детская аллергическая сыпь выглядит как небольшие красные пятнышки, в центре которых образуется пузырек с прозрачным содержимым. Высыпания при аллергии сопровождаются сильнейшим нестерпимым зудом. Если не предпринимать никаких действий при появлении аллергической сыпи, то у ребенка может развиваться удушье и отек Квинке. Поэтому при обнаружении у малыша реакции и сыпи, следует проконсультироваться у врача-аллерголога.
Детская угревая сыпь
Угревая сыпь может возникать у маленьких детей грудного возраста. Чаще всего, вызывают ее дрожжеподобные грибы или лопофильные дрожжи. Излюбленной локализацией такой сыпи являются: лицо, подбородок, лоб, щеки, а также волосистая часть головы.
Детскую угревую сыпь можно разделить на несколько видов в зависимости от возраста: младенческие угри; угри у малышей раннего и дошкольного возраста, подростковые угри.
У новорожденных детей угревая сыпь вызвана тем, что после рождения в их организме сохраняются гормоны матери, а затем они постепенно выводятся. Такие угри исчезают у младенцев к трем месяцам без всякого лечения. В более поздним возрасте (от 3 месяцев до 1,5 лет) угревая сыпь может появиться при нарушении обменных или пищеварительных процессов, особенно если есть наследственная предрасположенность к этому. При возникновении таких высыпаний следует обратиться к врачу.
У детей дошкольного возраста угри появляются редко. Они могут быть вызваны усиленным выделением кожного сала, недостатком гигиены, инфекциями и другими причинами.
В подростковом возрасте угревая сыпь часто поражает лицо, плечи, спину и грудь. Причины таких высыпаний заключаются в изменении гормонального фона, выделении половых гормонов, усиленной выработке кожного жира и закупоривании пор.
Розеола: детская сыпь
Розеолой называют инфекционное заболевание, поражающее детей младше двух лет, которое сопровождается детской сыпью. Возбудителем этой болезни является вирус герпеса. Внешне высыпания при розеоле сходны с краснухой. В большинстве случаев патология развивается в осенний и весенний периоды. Помимо высыпаний, симптомом розеолы становится очень высокая температура, доходящая до 40 и более градусов. При этом кашель, насморк, понос и другие признаки простуды или расстройств пищеварения отсутствуют. Через несколько дней температура снижается. После ее понижения на коже ребенка появляется розовая сыпь в виде неровных пятен и папул. Высыпания держатся несколько дней, а затем пропадают, не оставляя после себя никаких следов. Зуд и шелушение при розеоле отсутствуют. Характерным признаком считается распространение и локализация сыпи, сначала она поражает тело, потом лицо, а затем конечности. Наиболее обильные высыпания наблюдаются на груди, спине и животе, там же они и сохраняются дольше всего.
Детские болезни с сыпью
Существует много различных детских болезнью с сыпью. Они могут быть инфекционного и неинфекционного характера. Из последних самым распространенным и часто встречающимся является аллергия.
Детские инфекционные заболевания с сыпью
Среди детских инфекционных заболеваний с сыпью можно выделить следующие:
- Ветряная оспа. Сыпь при этой патологии поражает лицо, волосистую часть головы и туловище. Элементом ее становится сначала красная точечка, на месте которой в течение пары часов образуется пузырек, затем он лопается и формируется корочка. При этом высыпания сопровождаются сильным зудом. Основное направление лечения – обработка сыпи и недопущение вторичной инфекции.
- Скарлатина. Болезнь по первым своим симптомам очень похожа на ангину. Высыпания возникают только на вторые-третьи сутки, когда небольшие красные точечки покрывают все тело, особенно много их в паховых складках, на нижней части живота, в подмышках и на внутренней части рук. Для лечения скарлатины применяются антибиотики.
- Краснуха. Характерными проявлениями ее считаются многочисленные пятна красного цвета, размер которых около 0,5 см. Изначально они образуются на верхней половине тела, а затем спускаются вниз, распространяясь на нижнюю половину и ноги. Через несколько суток высыпания исчезают без следа.
- Корь. Начинается болезнь с подъема температуры, затем появляются боли в горле, кашель и насморк. Высыпания при кори возникают только на третьи-четвертые сутки, поражая сначала лицо, а затем распространяясь на все тело. Элементы сыпи представлены крупными пятнами, которые часто сливаются.
- Менингококковая инфекция. Она представляет опасность для ребенка. Чаще всего, менингококки, попадая в организм, вызывают ринофарингит, но в некоторых случаях они могут становиться причиной воспалений мозговых оболочек и заражений крови. Сыпь в последнем случае представлена небольшими кровоизлияниями под кожу. Также такое состояние сопровождается лихорадкой, нередко болезнь заканчивается летальным исходом.
Детская сыпь на лице
Сыпь у детей на лице может быть вызвана физиологическими причинами, аллергическими реакциями и различными заболеваниями. У малышей первых недель жизни высыпания в области лица и шеи обычно возникают из-за сохранения в организме гормонов матери. Такая сыпь не представляет опасности и не требует лечения.
Нередко сыпь на лице появляется из-за аллергической реакции на различные факторы. При этом установить, что именно вызвало такую реакцию, бывает довольно сложно. В любом случае необходима консультация врача, так как аллергия может проявляться не только сыпью, но и более опасными патологиями.
Еще одной причиной, которая может вызвать высыпания в области шеи, за ушами, на волосистой части головы, является потница. Справиться с ней несложно, для этого достаточно соблюдать элементарные правила гигиены, а при купании в ванну добавлять немного марганцовки или отваров трав (череды, чистотела, ромашки, календулы, мяты и других).
Сыпью на лице проявляются многие инфекционные заболевания. Высыпания в области рта и по всему телу возникают при дерматитах. Возможны и другие причины детской сыпи на лице.
Детская сыпь на теле
К наиболее распространенным причинам детской сыпи на теле относят инфекционные и паразитарные заболевания, аллергические реакции, заболевания крови и сердечно-сосудистой системы, недостатки гигиены и другие факторы. При инфекционном характере сыпи на теле, помимо высыпаний, у ребенка отмечаются и другие симптомы: повышение температуры, расстройства пищеварения, рвота, тошнота, озноб, головные боли и боли в горле, насморк, кашель и прочее.
В некоторых случаях сыпь на теле может быть вызвана паразитами, например, чесоточным клещом, или укусами различных насекомых. Такие высыпания сопровождаются зудом и локализуются преимущественно на открытых участках тела.
Недостаточная или неправильная гигиена также нередко становится причиной детской сыпи на теле. Она приводит к возникновению опрелостей, потницы, пеленочного дерматита и других поражений кожи.
Похожие статьи:
Инфекционные сыпи у ребенка
Сыпь у новорожденных
Сыпь у грудного ребенка
Чешуйки на голове у ребенка
Гормональная сыпь у ребенка
Прыщики на языке у ребенка
sblpb.ru
