Коклюш у детей — симптомы и лечение, фото, как определить, лечить ребенка народными средствами, антибиотиками. Последствия и профилактика
Многие инфекционные болезни опасны тем, что способны вызвать осложнения, распространяющиеся на другие органы и системы, как например коклюш у детей. Симптомы этого заболевания распознать сразу сложно, а лечение должно быть специфическим.
Содержание статьи:
Как происходит заражение
Коклюш у детей (симптомы и лечение хорошо изучены в медицине) возникает по причине заражения воздушно-капельным путем. Общения с зараженным ребёнком для этого достаточно. Но если контактирующий ребёнок был вакцинирован, то вероятность развития заболевания мала.
Само заражение происходит при разговоре, кашле или чихании. При этом происходит выделение капелек слюны в окружающее пространство, и находящиеся в капельках слюны инфекционные возбудители – ими является бордетелла петруссис — переносятся на довольно большие расстояния.
Внутренняя поверхность бронхов и дыхательных путей выстлана реснитчатым эпителием, которые, колеблясь, приводят в движение мокроту. Попадая на слизистую, палочка бордетелла петруссис попадает на реснитчатый эпителий, а затем паразитирует и размножается здесь.

Жизнедеятельность возбудителя коклюша раздражает реснички эпителия, и головной мозг дает сигнал кашлять. Начинается характерный для болезни «стодневный кашель», который и продолжается в течение всего срока этого недуга.
Формы коклюша
Все разновидности коклюша можно объединить в типичные, антипичные (стёртые) формы и бактерионосительство:
- Лёгкая форма типичного коклюша характеризуется небольшим числом приступов кашля (от 5 до 15 в день, в среднем 10) и ухудшением самочувствия. Происходит незначительное увеличение числа лейкоцитов в крови. Немного ухудшается сам вид больного на лицо.
- Среднетяжёлая форма проявляется более частыми приступами тяжёлого кашля – от 16 до 25 в день (бывает и реже, но с ухудшением самочувствия и большей продолжительностью). Длительность периода заболевания несколько меньше, чем при лёгкой форме, и составляет 7-9 дней, но тяжелее переносится детьми, чем предыдущая форма.

- Тяжёлая форма коклюша – приступов кашля наблюдаетсядо 30 в день с длительностью до нескольких минут. Температура повышается до максимума, кашель очень сильный. Удельный вес лейкоцитов составляет 70-90%. Возможны непредсказуемые последствия, вплоть до летального исхода.
Кроме перечисленных выше, встречаются ещё две формы заболевания – стёртая и бессимптомная. Они относятся к антипичным и не отличаются ярко выраженными признаками.
Первые признаки
Коклюш у детей (симптомы и лечение определяются при постановке диагноза) важно вовремя диагностировать, т.к. болезнь маскируется под ОРЗ или обычную простуду.
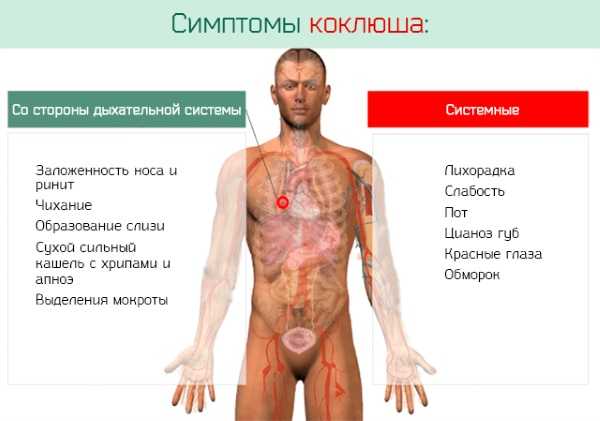
В первое время проявляются:
- слабое недомогание,
- насморк,
- температура,
- головная боль,
- начинающий кашель.
Такой период длится 2 недели.
Затем появляются некоторые признаки, характерные для коклюша:
- покраснения глаз и зева,
- чихание,
- слабый кашель,
- нарушение ритмического дыхания, в виде кратковременных остановок.
Если осмотр будет проводить опытный врач, то на этом этапе он сможет поставить правильный диагноз, и можно будет раньше начать адекватное болезни лечение. Именно в это время болезнь быстро передается от больного к здоровому человеку.
Симптомы коклюша
Коклюш у детей – симптомы и лечение родители ребенка должны определить в первую очередь – особенно опасен в возрасте до 1 года. Какие для этого возраста характерны симптомы, перечислено ниже.
Первый симптом, который является практически незаметным – кашель. Незаметным он становится потому, что дети в таком возрасте мало кашляют, и у них не бывает приступов свистящего кашля. Это характерно для первой стадии развития болезни.
На второй стадии коклюша ребёнку тяжело дышать. При этом ухудшается общее состояние. На третьем этапе может просто остановиться дыхание.
Насморк — это второй основной симптом коклюша у детей. Но часто его просто игнорируют. Тем не менее, насморк — предвестник кашля. Температура – третий симптом этой опасной болезни. Она повышается постепенно, и никакие медикаменты не помогают её сбить. В сочетании с двумя первыми симптомами, температура способна вызвать опасные осложнения, одним из которых является пневмония.
У старших детей болезнь развивается по схожем сценарию, наблюдается «стодневный» кашель. После гибели коклюшной палочки, начинается выздоравливание.
Периоды
Типичная форма коклюша определяется несколькими периодами протекания болезни.
К ним относятся:
- инкубационный;
- катаральный;
- спазматический;
- разрешения, или обратного развития.
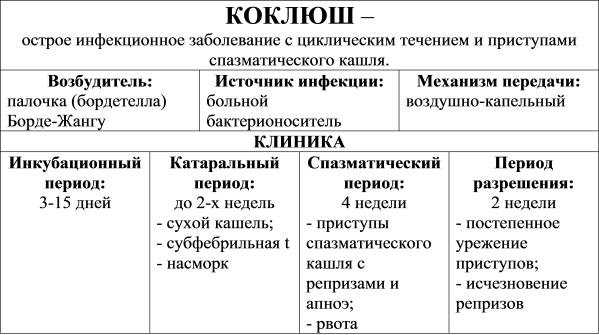
Инкубационный период наступает после контакта с вирусоносителем, когда ребёнок уже заразился, но пока этого нельзя понять. Тем временем вирус уже начинает обживаться в организме. На это уходит от 2 до 14 дней (в среднем от 5 до 8 дней).
Катаральный период приходит на смену инкубационному и длится от 7 до 21 дня (в среднем 10 — 18 дней). Это время характеризуется появлением несильного кашля, который напоминает простуду.
Через несколько дней кашель усиливается и приобретает навязчивый приступообразный характер в ночное время и перед сном. Появляется субфебрильная температура, которая не спадает при приёме жаропонижающих лекарств. Это начало второго периода.
Спазматический период начинается с появлением характерного приступообразного кашля, который характеризуется при вдохе быстро сменяющимися выдыхаемыми толчками, а при выдохе — репризой. При кашле выделяется мокрота, возможна рвота.
Это типичный коклюшный кашель, который опасен для детей тем, что способен остановить дыхание. Появляется отёчность лица и век. Этот период длится 3-4 недели и является самым опасным временным отрезком.
Период обратного развития, разрешения. По прошествии 3-4 недель спазматический (коклюшный) кашель заканчивается. Начинает процесс обратного восстановления. Происходит гибель коклюшной палочки, восстанавливается температура, кашель становится обычным. Ребёнок продолжает кашлять по привычке, пока совсем не выздоравливает. На этот период уходит 2-3 недели.
Стёртые формы у привитых детей
Рассматривая виды коклюша, всегда упоминаются антипичные формы, среди которых особенно выделяется стёртая. Считается, что от коклюша никакая вакцинация не спасает. Но в настоящее время детям нужно делать первую вакцинацию в 3 месяца.
А до 4 лет малыш должен получить 3 прививки с минимальным интервалом в 30 дней. Кроме этого, через 6-12 месяцев после третьей вакцинации необходимо делать одноразово ревакцинацию вакциной АКДС.
Если этого не произошло до 4 лет, тогда её проводят вакциной АДС – для детей 4-6 лет (без коклюшного компонента) или АДС-м (с уменьшенным количеством антигенов) – для детей старше 6 лет.
Дети, прошедшие вакцинацию после 5 лет, теряют защитные свойства и могут подвергаться заражению коклюшем от общения с вирусоносителем. Но они уже не будут переносить тяжёлую форму коклюша. Их атакует стёртая форма инфекции. При этой форме нет удушливого спазматического кашля, а болезнь протекает быстро и без осложнений.
К какому доктору обратиться
При недомогании необходимо посетить врача-педиатра. Врач расспросит, не было ли контакта с кашляющими или с больными коклюшем. Прослушает лёгкие и попросит сдать анализ крови. Также ребенка могут направить к ЛОРу для консультации или к врачу-инфекционисту.

ЛОР осмотрит горло и состояние слизистой гортани и зева. При наличии отёчности слизистой и кровоизлияний, а также лёгкого слизисто-гнойного экссудата, определит наличие бактериальной палочки.
Врач-инфекционист по результатам осмотра и беседы способен поставить предположительный диагноз. С большей вероятностью он назначит дополнительные анализы.
Диагностика
После проведения консультации и осмотра больного врачами, диагноз и заключение устанавливают инфекционист и педиатр. Один из главных симптомов при диагнозе — это приступообразный специфический кашель. Но для получения полной картины заболевания необходимо провести ряд лабораторных исследований.
К ним относятся:
- Бактериологическое исследование мазка слизи из зева и носа с выделением коклюшной палочки. Для этого используют забор мокрот при кашле. Второй способ забора – при помощи мазка со слизистой глотки утром натощак или 2-3 часа после приёма пищи. Оба материала помещают в питательную среду и посредством лабораторных исследований получают картину о наличии возбудителя — коклюшной палочки. Результаты готовы через 5-7 суток.
- Серологические анализы применяются при более позднем сборе образцов с целью определения антител на коклюш. Основная их цель обнаружения иммуноглобулинов lgM в крови и lgA в слизи. Эти тела жизнедеятельны в течение нескольких месяцев после заболевания. Уже через месяц образуется иммуноглобулин lgG, который сохраняется несколько лет и может дать ответ о том, болел ли пациент коклюшем ранее.
- Общий анализ крови даёт возможность определить повышение количества лейкоцитов и лимфоцитов при нормальной СОЭ. Этот метод называется гематологическим.
Существует ещё ряд лабораторных методов исследования в диагностике коклюша, среди которых и экспресс-методы.
Первая помощь при коклюшном кашле
В первую очередь необходимо если не полностью остановить кашель, то попытаться уменьшить его силу и последствия, добиваясь того, что протекать он будет в более мягкой форме, и болезнь не будет прогрессировать. Для этого нужно уничтожить коклюшную палочку Бордетеллу.
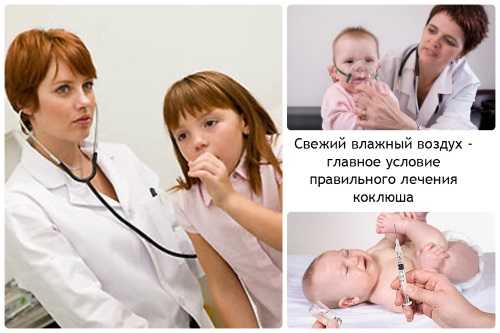
Этот возбудитель не проявляет никакой реакции на антибиотики, кроме эритромицина. Применять его нужно в катаральный период, только тогда, после 3-4 дней приёма лекарства, полностью будет уничтожен возбудитель инфекции. Но кашель, притом что уничтожен раздражитель слизистой, будет еще продолжаться.
Чтобы облегчить кашель, следует:
- следить за микроклиматом в помещении, добиваясь влажности до 50% и температуры воздуха 15-16 градусов;
- совершать прогулки с больным ребёнком на свежем воздухе;
- сажать больного при приступах кашля, если он лежал – так легче переносить приступы;
- отвлекать детей любыми способами, не напоминая о кашле: это новые игрушки, новые книжки, новые мультфильмы.
Как ускорить выздоровление
Если заболел ребёнок, задача родителей помочь ему перенести эту тяжёлую болезнь и ускорить выздоровление.
Для этого необходимо придерживаться нескольких простых советов:
- Обеспечить постельный режим. Необходим максимальный покой.
- Оповестить садик или школу о болезни, чтобы провели карантинные мероприятия. Это позволит избежать заболевания детей и выявить заболевших на ранней стадии.
- Соблюдать питьевой режим. Необходимо обеспечить восстановление водного баланса в организме, который нарушается при спазматическом кашле и возможных рвотах. Можно пить воду и травяной слабый чай.
- Обеспечить щадящий микроклимат. Под этим понимается поддержание в помещении комфортных условий (влажности и температуры), чтобы легче протекала болезнь.
- Заботиться о ребенке и проявлять внимание к нему.
Медикаментозное лечение коклюша у детей
Коклюш у детей (симптомы и лечение требуется рассмотреть особенно подробно) требуется лечить антибиотиками. Этот ряд лекарств обладает способностью купировать кашлевые приступы на катаральной стадии развития болезни.
На полное уничтожение возбудителя способен лишь один антибиотик. Им является эритромицин – он способен подавить вирус коклюшевой палочки, после чего она погибает, но остаётся кашель, который уже носит не бактериальный характер, а рефлекторный.
Препараты принимаются по расписанному врачом плану.
Препараты от кашля
Кашель при коклюше истощает и пугает ребёнка. При приближении очередного приступа он начинает капризничать, отказывается от еды и просто ведёт себя непредсказуемо. В этом случае рекомендуется принимать препараты от кашля: «Гликодин», «Синекод», «Коделак Нео», «Кодеин», «Панатус».

Однако необходимо давать такие лекарства четко в соответствии с рекомендованными дозировками, т.к. было установлено, что многие из них в своём составе имеют некоторый процент какого-либо наркотика или составляющие, в которые входят наркотические вещества. Есть риск привыкания к ним.
Отхаркивающие препараты
При коклюше их применяют, чтобы не получить в качестве осложнения бронхит, трахеит или пневмонию. Врач предложит больному препараты, среди которых Флавамед, Амброксол, Проспан, Лазолван, Геделикс.
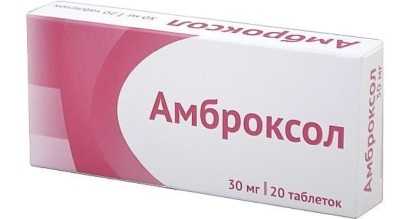
С осторожностью нужно относиться к растительным сиропам, которые могут вызвать аллергию или не оказать никакого положительного действия. Подбирать препараты нужно индивидуально для каждого пациента.
Гомеопатическая терапия
Гомеопатическая терапия помогает привитым детям. При катаральных стадиях коклюша детям дают препараты Nux vomica 3 или Pulsatilla 3. Первое лекарство применяется при сухом кашле, а второе – при выделении мокроты.
Если при катаральном периоде появляется лихорадка, тогда можно пить Аконит 3, который понижает температуру, снимает головные боли, раздражительность и общее недомогание. 2-3 кап. препарата принимают через каждые 2 часа.
Народные средства
При симптомах коклюша у детей, народная медицина предлагает несколько эффективных и доступных рецептов лечения:
- Берут очищенные семечки подсолнуха 2 ст.л., поджаривают и пропускают их через кофемолку. Добавляют к ним 1 ст.л. мёда и заливают смесь 2 ст. воды. Затем варят смесь 30-40 мин, остужают, процеживают и принимают по 1-2 ст.л. в день перед едой в течение 3 недель.
- Для приготовления лекарственного сиропа берут 50 г чеснока, 20 г сухой травы чебреца (ползучий тимьян). Всё заливают водой (0,6 л) и ставят под крышкой на огонь. После того как в емкости останется 0,3 л отвара, добавляют натуральный мёд (300 г) и перемешивают. Смесь дают ребёнку по 1 ч.л. после еды 3 раза в день.
- Берут 1 картофелину, 1 луковицу и 1 яблоко. Лук и картофель очищают и, вместе с яблоком, кладут в емкость, заливая 1 л воды. Варят до тех пор, пока не останется 0,5 л жидкости. Затем остужают, процеживают и принимают по 1 ч.л. 3 раза в день.
- Берут по 100 г мёда, сливочного масла и 20 г ванилина. Всё перемешивают до однородной массы. Принимают 3 раза в день по 1 ч.л.
- Смешивают сок свежевыжатого хрена и мёд в отношении 1:1. Перемешивают и принимают по 1 ч.л. 2 раза в день.

- При выявлении симптомов коклюша у ребёнка, нужно взять несколько зубчиков чеснока и повесить их, как кулон, на шею. На ночь следует положить на подушку несколько зубков, чтобы лечебные пары попадали внутрь организма.
- Время от времени следует поить ребенка напитком (по 1 ч.л.), приготовленным по следующему рецепту: оливковое масло нужно смешать с прокипячённым мёдом (некипячённый мёд усиливает кашель). Масло и мёд брать в отношении 1:1.
- Берут 4 зубчика чеснока, продавливают через чесночницу и заливают стаканом непастеризованного молока, кипятят. Остужают и дают ребенку пить несколько раз в день.
- Делают мазь из чеснока, пропущенного через чесночницу и сливочного масла (можно заменить свиным жиром или бараньим лоем). Необходимо хорошо смазывать грудь и спину, после чего тепло укутывать, чтобы ночью ребенок пропотел.
- Делают отвар из плодов инжира и молока. Дают детям при коклюше в качестве питательного эликсира в неограниченном количестве.
Особенности режима дня
Чтобы облегчить кашель, необходимо выполнять некоторые рекомендации:
- Создать в комнате микроклимат, который будет комфортным для ребёнка. Это температурный режим в пределах 15 градусов тепла. При этом должна быть влажность воздуха от 30% до 50%. Это условие необходимо выполнять, даже если придётся одевать малыша потеплее.

- Во время приступа кашля следят, чтобы ребёнок находился в сидячем положении.
- Нельзя создавать предпосылки для страха перед очередным приступом кашля. Такой кашель имеет психоневрологическую основу и под воздействием стресса может постоянно усиливаться. Нужно отвлекать малыша от таких мыслей любимыми способами.
- Создают спокойную и тихую атмосферу.
- Переходят на новый щадящий режим питания, принимают пищу маленькими порциями, но чаще.
- Часто проводят влажную уборку помещения. Необходимо исключить наличие пыли в воздухе.
- Проводят как можно больше времени на улице при минимальном контакте со здоровыми детьми.
Как правильно питаться при коклюше
Диета при болезни может существенно отличаться от повседневного рациона. При приступе кашля раздражается рвотный центр и возможны рвоты. Чтобы избежать этого во время еды, приходится переходить на более частое кормление меньшими порциями. Исключаются продукты, которые могут оказывать механическое и химическое раздражение слизистой глотки и пищевода.
При коклюше необходимо придерживаться принципов построения диеты:
- Чтобы избежать всевозможных негативных моментов при приёме пищи (приступы кашля, плохой аппетит и прочее), необходимо увеличить число приёмов пищи до 7-10 раз, с уменьшением интервалов между кормлениями до 3; 2,5; 2 часов.
- Уменьшить на ½ порцию для каждого кормления; в обед приём пищи делят на два этапа. При тяжёлых формах болезни таким же образом делят завтрак, полдник и ужин.
При этой диете ребенку показаны жидкие и полужидкие блюда:
- супы,
- каши,
- паровые котлеты,
- соки,
- овощные отвары,
- яйца,
- молоко,
- пюрированное варёное мясо.
Что советует Комаровский
Являясь противником применения антибиотиков в качестве профилактики, доктор однозначно рекомендует использовать эритромицин в профилактических целях. Приём антибиотика до появления кашля позволяет не допустить развитие приступов и предупредить появление осложнений.

При лечении коклюша доктор советует особенно уделять внимание созданию условий, которые помогут легче перенести приступы кашля детям, и спокойствию ребёнка. Также он советует изменить режим питания больного ребёнка в соответствии с вышеописанными принципами.
Осложнения коклюша
После перенесённого заболевания или непосредственно во время болезни могут появиться опасные осложнения. Это последствия несвоевременно начатого лечения или невыполнения в полной мере всех установок лечащего врача.
Вот какие осложнения может вызвать коклюш:
- нарушения ритма дыхания;
- нарушения мозгового кровообращения;
- бронхит;
- пневмония;
- кровотечения;
- лёгочное сердце;
- кровоизлияния;
- энцефалопатию.
На фоне приступов кашля возможны:
- разрыв барабанной перепонки;
- выпадение слизистой прямой кишки;
- образование грыж передней брюшной стенки;
- судорожный синдром;
- приступы эпилепсии
- нарушения в работе ЦНС и ССС.
Врачи рекомендуют проводить вакцинацию детей от коклюша, чтобы избежать тяжелых форм заболевания, и проводить профилактику атнибиотиками на начальной стадии болезни. У детей, у которых в первые часы определили симптомы коклюша и правильно начали лечение, осложнения случаются крайне редко.
Видео о коклюше у детей, его симптомах и методах лечения
Доктор Комаровский о коклюше:
Симптомы коклюша и способы лечения:
healthperfect.ru
Как определить коклюш у ребенка: полезные советы
Далеко не все родители могут с уверенностью сказать, как определить коклюш у ребенка. Между тем данное заболевание чрезвычайно опасно и нередко приводит к серьезным осложнениям.
Впрочем, справедливости ради, стоит отметить, что в последние годы этот инфекционный недуг, нуждающийся в длительном лечении, встречается сравнительно редко. В первую очередь такое положение вещей складывается благодаря массовой вакцинации. Но беда в том, что этим обеспечивается формирование иммунитета только на определенный период – максимум 12 лет. В этой связи все чаще случаи заражения коклюшем фиксируют у подростков.
Родителям стоит понимать, решая – прививать ребенка или нет, что невакцинированные малыши чрезвычайно уязвимы и переносят болезнь нередко достаточно тяжело. Причем у грудничков риск смертельного исхода весьма существенен.
Конечно, упомянутая выше профилактическая мера не дает стопроцентной гарантии, но привитый ребенок всегда выздоравливает и при этом болезнь у него длится вдвое меньше чем в остальных случаях.
Читайте также: Длительность инкубационного периода у коклюша
Симптомы
Инкубационный период у детей длится в среднем неделю. Коварство коклюша в том, что данная инфекция на первом этапе никак не отличается от самой обычной простуды. Из-за этого родители особо не тревожатся и часто даже не считают необходимым обращаться к медикам. Симптомы катаральной стадии довольно смазанные и выглядят следующим образом:
- небольшая температура;
- озноб;
- легкий насморк;
- слабость;
- отекают слизистые носоглотки;
- ломота в суставах.
Болезнь протекает в начальной фазе всегда достаточно остро. Здесь коклюш можно определить по кашлю. Он длительное время не утихает и никакими средствами не лечится.
Катаральный период длится в среднем декаду. Если маленького ребенка осматривает врач – он вынужден ограничится исключительно опросом родителей (поскольку малыш не сможет ему рассказать о своих проблемах) и данными объективных обследований. Обнаруживают, помимо вышеперечисленных признаков, еще и такие:
- болезненную бледность кожных покровов;
- учащенный пульс;
- частое поверхностное дыхание.
В то же время стоит знать – у грудного ребенка болезнь протекает гораздо быстрее и часто тяжело. Второй этап (судорожный кашель) здесь нередко проявляется уже через несколько дней.
В упомянутом периоде симптоматическая картина меняется достаточно существенно. У больного отмечаются:
- затрудненное дыхание;
- першение в горле;
- ощущение постороннего предмета в глотке;
- кашель, накатывающий приступами, по завершению которых выделяется густая мокрота;
- реприза (вдох с присвистом).
Нередко приступы сухого кашля провоцируют рвоту и приводят к таким проблемам:
- к кровоизлияниям в глаза,
- разрыву капилляров в углах рта и носу;
- выпадению прямой кишки.
Иногда на языке обнаруживают изъязвления. Лицо ребенка выглядит одутловато. При этом часто у малышей выявляют еще и тахикардию.
Причины
Коклюш чрезвычайно заразная болезнь, передающаяся по воздуху от человека к человеку. Ее возбудителем является бактерия Борде-Жангу (или по-другому – бордетелла).
Как показывает практика, чаще всего заболевают дети при наличии следующих негативных факторов:
- неполноценное питание;
- авитаминоз;
- регулярное переохлаждение;
- слабая иммунная защита;
- нахождение в коллективе;
- пассивное курение.
Читайте также: Диагностика коклюша у детей и взрослых
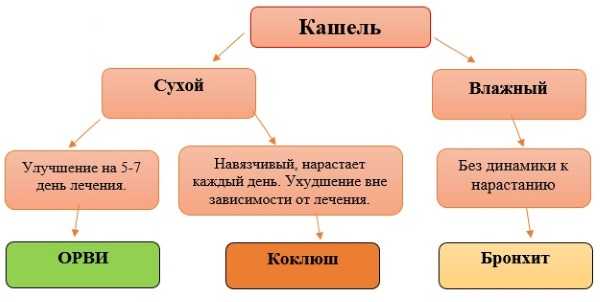
Характерным отличием коклюша от ОРВИ является постепенное усиление кашля, с увеличением частоты и интенсивности приступов. Иногда в день возникает до 20 припадков. Если в начале симптоматика напоминает бронхит, то впоследствии сходство улетучивается.
Во втором периоде болезни кашель нередко провоцируют:
- разговоры;
- смех;
- свет;
- шум;
- эмоциональные нагрузки.
Признаки в целом одинаковы как у привитых детей, так и у невакцинированных. Единственное отличие – в первом случае протекание коклюша намного более легкое. Симптомы здесь сглаженные.
В остальных же случаях кашель вызывает:
- рвоту;
- судороги похожие на эпилептические;
- разрыв глазных сосудов;
- кровоизлияния в мозг(они редки, но случаются).
Диагностика
Как ранее уже отмечалось, в большинстве случаев родители в первом периоде болезни за врачебной помощью не обращаются. Однако именно в это время лечение приносит гораздо больше пользы. Назначаемые антибиотики быстро уничтожают возбудителя и позволяют существенно смягчить протекание второй фазы.
Малыша необходимо отвести на прием к одному из следующих специалистов:
- педиатр;
- инфекционист;
- ЛОР.
Как свидетельствуют отзывы, определить коклюш удается всегда:
- по анализу крови;
- посеву мокроты;
- другим видам диагностики.
В случае если за помощью обратились уже на втором этапе, то главная задача здесь – смягчить приступы кашля. Для этого больного обеспечивают свежим воздухом. Комнату регулярно проветривают. Кроме того, ребенку следует бывать на улице, если у него нет осложнений или насморка. В летний период ему лучше находится большую часть дня на открытом воздухе (в парке или возле водоема).
В восстановительный период также потребуется прием определенных лекарств.
Для этого подойдут различные витаминные комплексы:
- Гипер;
- Мистик;
- Лайфпак Юниор Плюс;
- Биск;
- Хромвитал Плюс и пр.
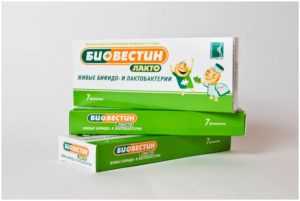 Если были назначены антибактериальные средства – понадобятся пробиотические препараты:
Если были назначены антибактериальные средства – понадобятся пробиотические препараты:
- Биовестин-лакто;
- Линекс.
Полезны также адаптогенные лекарства растительного происхождения:
- Аралия;
- Элеутерококк;
- Женьшень.
Иммуномодуляторы неспецифического действия:
- Нуклеинат натрия;
- Дибазол.
Читайте также: Возбудитель коклюша и пути его передачи
Ноотропные средства:
- Пантогам;
- Кавинтон.
Полное выздоровление наступает, как правило, через 2 месяца, но иногда процесс растягивается и на полгода.
kashelsovet.ru
Как определить коклюш у ребенка: симптомы и лечение
Здравствуйте, дорогие читатели!
Коклюш – известная детская болезнь, от которой в грудничковом возрасте делаются прививки. Однако в последнее время родители все больше отказываются от коклюшного компонента при вакцинации, поскольку именно он становится причиной многих осложнений.
В связи с этим взрослые должны знать, как определить коклюш у ребенка, так как и привитый, и непривитый малыш могут в равной степени заболеть. Разница будет только в том, что симптомы у привитого менее выражены. Как протекает коклюш, и какими признаками он характеризуется сегодня мы и узнаем.
Признаки заболевания
Коклюш в первые дни заболевания очень похож на ОРВИ или ОРЗ, поэтому перепутать его с вирусной инфекцией, дорогие читатели, очень просто. Заразиться этой болезнью можно только от больного человека воздушно-капельным путем, при этом стоит помнить, что инфекция может распространиться только на 3 метра, поэтому держаться от зараженного человека следует подальше.

Инкубационный период коклюша продолжается от 2 суток до 2 недель, но чаще всего достаточно недели. У ребенка возникает общее недомогание с небольшим кашлем, насморком, незначительным повышением температуры.
В этот период и кроется самая большая опасность: вместо того чтобы начать лечение коклюша, родители лечат предполагаемое ОРЗ или ОРВИ, порой без вызова врача, тем самым лишь ухудшая состояние ребенка и затягивая период выздоровления.
Ко второй неделе кашель перерастает в судорожный, начинается он внезапно. После серии судорожных толчков следует вдох с громким свистом – и опять приступ кашля. Таких циклов за один приступ может быть до пятнадцати. Кашель заканчивается выделением мокроты, иногда – рвотой.
Ребенок во время приступа выглядит устрашающе и возбужденно: глаза у него наливаются кровью, лицо синеет, вены набухают, язык высовывается, часто поражается уздечка. Самым тяжелым осложнением становится остановка дыхания, удушье. В сутки таких приступов может быть до 50 штук.
Кашель в форме судорог продолжается в течение 3-4 недель. Затем приступы спадают, а обычный кашель продолжается еще несколько недель. Симптомы коклюша у привитых детей наблюдаются в стертой форме, хотя нередки случаи, когда и дети с прививками болели тяжело. Это объясняется разным уровнем иммунитета, давностью прививки и другими факторами.
Дорогие родители, если вы заметили признаки коклюша у детей, не пытайтесь лечить кашель самостоятельно. Лучше пригласите врача, который подтвердит или опровергнет ваши догадки.
Диагностика заболевания
Диагноз «коклюш» медики ставят не только на основании симптомов заболевания. Дело в том, что по внешним признакам даже врач легко может перепутать детскую инфекцию с ОРВИ на первой стадии.
Спазматический кашель может проявляться при вирусной пневмонии, инфекционном мононуклеозе и других болезнях органов дыхания. В свою очередь, коклюш может протекать со стертой симптоматикой.
Поставить диагноз во время спазматического кашля намного проще. Но лучше всего сдать мокроту на анализ. При этом легче всего выявить микроб именно на 1 неделе заболевания. Чем дольше развивается болезнь, тем труднее будет получить достоверные результаты исследования.

Новейшие методики позволяют выделить антитела в сыворотке крови и слизи из носоглотки. Они возникают на 2-3 неделе течения болезни и остатся в организме три месяца.
Если анализы подтвердили наличие коклюшной инфекции, нужно немедленно приступать к лечению.
Как лечить?
Дорогие родители, с лечением коклюша складывается парадоксальная ситуация. С одной стороны, на ранней стадии его можно вылечить обычными антибиотиками: чаще всего в качестве «скорой помощи» выступает эритромицин.
Однако в то время, когда коклюшную палочку можно уничтожить, диагностировать ее можно только, проведя лабораторные анализы. Но поскольку коклюш в первую неделю очень напоминает вирусное заболевание, анализы никто не делает.
На 2-3 неделе, когда начинается кашель, антибиотики уже бессильны. Остается ждать, пока палочка сама себя изживет, и стараться облегчить состояние малыша. Вот и выходит, что лекарство от коклюша у детей вроде бы существует, но его то и нет.

В связи с тем, что у маленьких детей бывает частая остановка дыхания, и приступы более выражены, их лечение проходит в стационаре. Привитых и более взрослых детей, у которых симптомы не такие яркие, оставляют дома.
Единственное, что могут сделать родители для больного ребенка, — это облегчить приступы кашля благодаря ряду мероприятий (и такая помощь, поверьте, немалая):
- Убрать из комнаты яркий свет, так как он может выступать в качестве раздражителя.
- Обеспечить покой и доброжелательную атмосферу, устранить стрессы. Поскольку кашель при коклюше носит больше психосоматический характер, лишние переживания вполне могут спровоцировать приступ.
- Больше бывать с ребенком на воздухе, особенно со старшими детьми. Душный, спертый воздух – прямая дорога к приступам.
- Обеспечить в комнате влажный и холодный воздух температурой не выше 16 градусов. Зимой отопление лучше уменьшить или вовсе выключить.
Грудным детям обязательно проводится кислородная терапия, в противном случае есть риск развития гипоксии. Также рекомендуется колоть противококлюшный гаммаглобулин.
В отношении противокашлевых средств среди докторов существуют разногласия. Некоторые педиатры назначают такие средства, как Амброксол, Мукалтин для отхаркивания. Однако наблюдения за больными в стационаре показали, что эти лекарства только усиливают приступы кашля, что является их прямой функцией. Так что от откашливающих средств лучше отказаться.
Зная, как проявляется коклюш и как его определить у ребенка, родители могут попытаться предупредить заболевание на ранней стадии, особенно если ребенок не привит и недавно общался с потенциальным больным. Такая осведомленность может спасти малышу жизнь.

Если вам понравилась статья, рекомендуйте ее своим друзьям и знакомым в соц. сетях. Информация дана для ознакомления.
До новых встреч, дорогие читатели!
chesnachki.ru
Коклюш: симптомы у детей и принципы лечения
Передача инфекции и механизм воздействия
Коклюшная инфекция считается детской, однако поразить она может не только новорожденного, но и взрослого человека. Коклюш передается воздушно-капельным путем во время кашля от больного человека здоровому. Кстати, нередко именно взрослые заражают детей. Коклюшная палочка долго не живет во внешней среде, не распространяется на большое расстояние — максимум на 2-3 метра. При близком контакте с носителем коклюшной палочки вероятность заразиться равна почти 100%, настолько высока восприимчивость к этой бактерии. Инкубационный период коклюша у детей может варьироваться от трех до двадцати дней.
Коклюшная палочка поражает реснитчатый эпителий бронхов и трахеи. Бактерия окружена ворсинками, с помощью которых она цепляется за реснички эпителия органов дыхания. Это приводит к двум следствиям: увеличение вязкой слизи и постоянное раздражение кашлевого центра, который находится в головном мозге. Даже если коклюшная палочка убита, раздражение кашлевого центра остается еще продолжительное время. Это объясняется токсинами, которые выделяет бактерия. По сути, причина коклюшного кашля лежит в нервной системе. Проблема не в органах дыхания, а в раздраженном кашлевом центре. Поэтому есть принципиальные отличия при лечении вирусного и коклюшного кашля.
Как распознать коклюш
Симптомы коклюша у ребенка распознаются не сразу, потому что на первоначальном этапе заболевание напоминает начальный период ОРВИ или ОРЗ. Как проявляется коклюш у детей?
- Катаральный период. Может наблюдаться насморк, кашель, повышение температуры до 37, 7°C. Часто температура остается в пределах нормы. Кашель сухой, непродуктивный, частый. Эта стадия может иметь разный промежуток времени: от 3 дней до нескольких недель. Чаще всего врач ставит диагноз ОРЗ или бронхит. На катаральной стадии коклюш считается наиболее заразным. К сожалению, многие дети в этот период продолжают ходить в детский сад или школу, потому что чувствуют себя хорошо, беспокоят лишь покашливания.
- Период приступообразного кашля. Признаки ОРЗ отсутствуют вообще, а кашель становится навязчивым, спазматическим. Это происходит на второй или третьей неделе болезни. Именно на этой стадии удается распознать коклюш у ребенка по характерному кашлю. Опытный педиатр по типу кашля сразу определит: коклюш это или нет. И для этого не потребуется какая-либо диагностика, лабораторные исследования. Признаки коклюша у привитого ребенка на этой стадии проявляются гораздо мягче. Часто бывает, что коклюш переносится без постановки диагноза: покашлял, и все прошло без какого-либо лечения.

Особенности коклюшного кашля
Описывать его сложно. Как говорят врачи, лучше один раз услышать, чем сто раз прочитать определение в медицинских учебниках. И все же, как определить коклюш у ребенка?
- Череда кашлевых толчков. Приступ кашля происходит на выдохе. Ребенок закашливается, долго не может вдохнуть.
- Реприз. Так называется глубокий вдох с характерным свистом. Свистящий звук возникает в результате спазма голосовой щели. У детей он отчетливее, потому что это обусловлено анатомически узкой гортанью.
- Посинение или покраснение лица. Естественно при надрывных приступах. Цианоз кожных покровов объясняется нехваткой воздуха во время кашлевых толчков.
- Рвота или выделение слизи. Обычно приступ заканчивается рвотным рефлексом. Также в конце может отделяться густая слизь.
- Острый период. Приступы кашля постепенно нарастают примерно в течение 10 дней. Затем на протяжении двух недель ситуация остается стабильной: нет ухудшения, но и улучшение также не наблюдается. И лишь после этого интенсивность и частота кашлевых толчков начинает снижаться. Это происходит постепенно, не так быстро, как хотелось бы.
Когда приступа кашля нет, малыш выглядит вполне здоровым, может играть, гулять, ведет привычный образ жизни. Но как только начинается кашель, картина в корне меняется. Частота и продолжительность приступа зависит от тяжести заболевания. У одних детей может насчитываться 20 приступов, у других — доходит до 40-50 раз в сутки. Коклюшный кашель может продолжаться несколько месяцев.
Легкая форма
Симптомы коклюша у привитых детей могут вообще отсутствовать. При легкой форме не бывает температуры, признаков ОРЗ, а кашель не столь сильный и навязчивый. Чаще всего такая форма не лечится, потому что диагноз «коклюш» не ставится. Но это не означает, что больной ребенок незаразный, от него могут «подцепить» инфекцию дети в детсаду или школе. Признаки коклюша у ребенка с прививкой АКДС стерты, поэтому их трудно диагностировать. Какие моменты могут указывать на то, что это все-таки коклюш:
- признаков простуды нет, а сухой кашель есть;
- продолжается больше недели;
- никакого эффекта при лечении отхаркивающими и муколитическими препаратами;
- сухой кашель не переходит в стадию влажного, продуктивного;
- самочувствие ребенка хорошее.

Особенности диагностики
Если появляются симптомы коклюша у детей, какая диагностика может проводиться? Понадобятся лабораторные исследования крови и слизи из органов дыхания. Обычно врач сразу определяет коклюш по типу кашля. Однако в легких, нетипичных формах может помочь анализ на коклюш у детей. У ребенка берут мазок слизи из горла и помещают содержимое в специальную среду, где должна вырасти коклюшная палочка. Если она обнаружена, значит, со стопроцентной уверенностью можно говорить о коклюше. Но если она не выявлена, это еще не означает, что бактерии нет. Диагносты утверждают, что коклюшная палочка — «капризная» и неуловимая. Особенно трудно выявляется после однократного приема антибиотика и на стадии спазматического кашля. Поэтому отрицательному анализу на коклюш далеко не всегда можно доверять.
Особенности медикаментозного лечения
Даже самый опытный врач не вылечит от этой болезни раньше, чем показано природой: при коклюше ребенок должен «свое» откашлять. Поэтому в каком-то смысле при лечении симптомов коклюша у детей применятся философский подход: терпение, и еще раз терпение.
Антибиотики
Антибиотики при коклюше у детей обязательны, поскольку коклюш — бактериальная инфекция. Если болезнь обнаружена сразу, на первой неделе, при помощи антибактериальной терапии удается купировать приступы кашля на начальной катаральной стадии. Дальнейшего периода с приступообразным кашлем не последует. У коклюшной палочки наблюдается резистентность (устойчивость) к антибиотикам пенициллинового ряда. Поэтому нет смысла применять «Амоксиклав», «Аугментин», «Флемоклав Солютаб» и другие препараты пенициллиновой группы. Самым эффективным при лечении коклюша считается эритромицин. После его применения наступает быстрое улучшение.
Если лечение началось в период острых спазматических приступов, антибиотики уже не помогают, потому что раздражен кашлевой центр. Однако врач все равно назначает антибактериальную терапию, чтобы сделать ребенка незаразным для окружающих. Важно соблюдать рекомендации врача: принимать антибиотики в назначенных дозах, в определенное время и срок.
Противокашлевые препараты
При навязчивом кашле ухудшается не только физическое, но и психоэмоциональное состояние ребенка. Он отказывается от еды, беспокойно спит, испытывает страх перед новыми приступами кашля. Противокашлевые препараты подавляют кашлевой рефлекс и считаются эффективным лекарством от коклюша для детей. Наиболее известные коммерческие названия: «Синекод», «Кодеин», «Гликодин», «Коделак Нео», «Панатус». Противокашлевые лекарства могут содержать наркотические препараты, поэтому вызывают привыкание, много побочных эффектов, опасных для раннего детского возраста. У большинства из них возрастные ограничения до 2 или 3 лет. Только по жизненным показаниям и строго под наблюдением педиатра применяются у новорожденных и грудничков.
Отхаркивающие и муколитические препараты
Их также могут назначить, хотя ими лечится кашель при вирусных инфекциях, а также их осложнениях — бронхитах, трахеитах, пневмонии. Зачем нужны эти лекарства? Они снижают риск осложнений — в виде хронического бронхита и пневмонии. Задача этих препаратов — разжижать вязкую мокроту и эвакуировать ее избыток из органов дыхания. Даже если родителям кажется, что эти лекарства не приносят облегчения (ребенок не перестает кашлять), их все равно нужно применять. Наиболее известные коммерческие названия: «Амброксол», «Лазолван», «Бронхикум», «Флавамед», «Проспан», «Геделикс», «Бромгексин», «Флюдитек» и другие.
Любые лекарственные препараты, в том числе «безобидные» растительные сиропы применяются только по назначению врача.

Вспомогательные меры
Как лечить коклюш у ребенка в домашних условиях?
- Свежий воздух. Прогулки при коклюше во время спазматического кашля не только разрешены, но и показаны. Гулять нужно часто и долго. Хорошо, если есть возможность бывать возле водоема, выехать на дачу, в деревню, в лес. Чем больше влажного воздуха, насыщенного кислородом, а не выхлопными газами, тем лучше. Коклюш не считается сезонной инфекцией, как ОРВИ или грипп. Он нередко бывает в летний период. Во время прогулок в холодное время года нельзя допускать переохлаждений.
- Влажный прохладный воздух в доме. Нужно проводить влажные уборки, избавиться от «накопителей» домашней пыли в комнате ребенка — мягкой мебели, ковров, массивных штор. Необходимо максимально очистить воздух в помещении от аллергенов, которые могут провоцировать еще большие приступы кашля. Если есть возможность — приобрести увлажнитель и очиститель воздуха. Если в доме сухой и жаркий воздух, и без того вязкая слизь при коклюшном кашле будет отходить с трудом. Это может привести к осложнениям.
- Лечение коклюша у детей народными средствами. Предполагает использование ингаляций во время приступов сухого, надрывного кашля. Нет смысла проводить паровые ингаляции. Можно дышать распыленной влагой возле увлажнителя или в ванной комнате, где повышенная влажность. Небулайзерные ингаляции минеральной водой также помогут облегчить состояние ребенка. Есть еще один «эксклюзивный» народный рецепт — прокатиться на самолете. Это не шутка. Есть немало случаев, подтверждающих факт быстрого выздоровления. Почему так происходит? Коклюш — болезнь, которая «сидит» в голове, а не в бронхах. Чтобы уменьшить возбуждение кашлевого центра в голове, нужно усилить какой-то другой центр. Вот и получается, что переполняющие эмоции возбуждают какой-то участок мозга. Внимание перенаправлено, исцеление происходит благодаря позитивным эмоциям. В этом весь секрет. Поэтому не обязательно полетать на самолете, чтобы избавиться от коклюша. Больше позитива — и болезнь будет побеждена психологически, а это уже 90% эффективного лечения.
- Питание и питье. Раздраженный кашлевой центр провоцирует и рвотный рефлекс. Поэтому приступы чаще всего бывают после приема пищи. Важно кормить часто, но дробными порциями. Пища должна быть невязкая, протертая, теплая, не раздражающая слизистую. Пить нужно давать много, но также дробно, чтобы не вызвать обильную рвоту вместе с кашлем.
- Раздражающие факторы. Частое жевание (особенно жевательной резинки), сосание леденцов, чихание, икание, активные игры и любые физические нагрузки увеличивают риск частых приступов кашля. Это же касается и плача, капризов, страха, тревоги — любых негативных эмоций. Их по возможности нужно исключить.
Возможные осложнения
Даже самый опытный врач не сможет ускорить выздоровление, однако он предупредит возможные осложнения. Особенно опасен коклюш у детей до полугода. А заболеть им могут дети с первой недели жизни. У грудничков во время приступов коклюшного кашля может наблюдаться остановка дыхания. Наиболее частым осложнением при коклюше бывает пневмония. Это связано с застоем вязкой слизи в бронхах и легких, где размножаются стафилококки и пневмококки. Какие признаки должны насторожить родителей:
- внезапное ухудшение общего состояния;
- появилась температура на второй или третьей неделе заболевания;
- участилось дыхание, приступы кашля стали длительными и интенсивными.
Если состояние ухудшается, необходима госпитализация, особенно у детей грудного возраста. Долго в больнице ребенка вряд ли задержат, но острый период с остановками дыхания он проведет под наблюдением врачей.
Профилактика
Только вакцина АКДС (где К — коклюшный компонент) может защитить от заболевания или поможет перенести его в легкой форме. Надо признать, что именно коклюшный компонент может давать реакцию после прививки. Коклюш относится к типу управляемых инфекций. Однако в современных условиях при массовом отказе от вакцины АКДС коклюш переходит в категорию неуправляемых инфекций. Сегодня его диагностируют на поздних стадиях, что затрудняет лечение и приводит к осложнениям. Есть еще один, административный фактор. Если на участке у педиатра обнаружен коклюш, это ЧП, которое требует заполнения многих бумаг, «выяснения отношений» с санэпидемстанцией и т. п. Поэтому диагноз «коклюш» стараются не афишировать.
Лечение коклюша у детей заключается в философском подходе: не мешать больному выздоравливать самостоятельно. Конечно, эффективными могут быть антибиотики в катаральном периоде, облегчают состояние и противокашлевые препараты. Однако только время, свежий воздух и позитивные эмоции по-настоящему лечат коклюш.
kids365.ru
Как определить коклюш у ребенка?

Это специфическое заболевание слизистой оболочки дыхательных путей, которое встречается преимущественно у детей и характеризуется своеобразным, очень сильным кашлем, появляющимся в виде приступов. Отдельные случаи коклюша встречаются в больших городах почти во всякое время. Временами болезнь принимает эпидемическое распространение. Поразительно часто эпидемии коклюша присоединяются к эпидемиям кори.
Коклюш несомненно контагиозен, и поэтому он часто поражает поочередно всех детей одного и того же семейства. Детские сады, приюты, ясли и т. д. сильно способствуют распространению болезни. Контагий находится в выдыхаемом воздухе больных и особенно также в откашливаемом секрете слизистой оболочки. Чаще всего заболевают дети в возрасте до 6 лет, а затем расположение к заболеванию быстро уменьшается. У взрослых коклюш, хотя тоже встречается, но только единичными случаями и почти всегда без вполне выраженных конвульсивных приступов.
Течение болезни и симптомы
Коклюш начинается с более или менее быстро развивающихся явлений катара дыхательного горла и бронхов, который первое время не представляет ничего характерного. Только при господствующей эпидемии, или встречавшихся уже случаях заболевания коклюшем у окружающих ребенка людей, можно быстро с большой долей вероятности поставить правильный диагноз.
Температура при начальной лихорадке может повторно доходить до 39–40°. Общая продолжительность первой, так наз. катаральной стадии довольно различна; чаще всего она равняется 1 – 1,5 неделям.
Катаральная стадия без резких границ переходит во вторую, так наз. конвульсивную стадию. Кашель усиливается и все более начинает появляться в виде раздельных приступов, весьма характерных для коклюша. Своеобразная особенность приступов заключается в очень сильных судорожных кашлевых толчках, прерываемых глубокими, протяжными и вследствие судорожного сужения голосовой щели громко-свистящими вдохами. Лишь в виде исключения наблюдаются случаи коклюша без этих резко-свистящих вдохов. Дети становятся во время приступов сильно цианотичными, шейные вены набухают, глаза слезятся. Нередко вследствие застоя крови образуются кровоизлияния в соединительной оболочке глаз, появляются носовые кровотечения, а иногда также кровоизлияния в другие органы.
Приступы, смотря по интенсивности заболевания, повторяются неодинаково часто, иногда всего 10–15 раз в сутки, а иногда гораздо чаще, до 50 раз и более. Ночью они появляются так же часто, как днем, или еще чаще. Приступ появляется или самопроизвольно, или после какого-нибудь внешнего повода. Так, напр., часто удается искусственно вызвать приступ, производя давление на гортань снаружи или заставив ребенка расплакаться. Если несколько детей, страдающих коклюшем, находятся в той же комнате и у одного из них появился приступ, то и остальные зачастую тоже скоро начинают кашлять. Собственно самому приступу нередко предшествуют продромальные явления, именно общее беспокойство, учащение дыхания, продромальная рвота и т. д. По окончании приступа некоторые дети чувствуют себя очень изнуренными, разбитыми, тогда как другие оправляются очень быстро и уже через несколько минут опять становятся совершенно бодрыми.
В промежуточное время между отдельными приступами дети вообще чувствуют себя довольно хорошо. Часто, впрочем, у них еще замечаются следы сильных кашлевых приступов.
Лихорадка, существующая в первой катаральной стадии, ослабевает в конвульсивной. Дети становятся по большей части свободны от лихорадки. Только по вечерам часто оказываются незначительные повышения температуры до 38,0–38,5°. Более высокая и продолжительная лихорадка указывает па развитие осложнении, особенно со стороны легких.
Конвульсивная стадия редко продолжается менее 3–4 недель, часто гораздо больше, до 3 или 4 месяцев. Приступы мало по малу становятся более редкими и в то же время менее сильными, пока в заключение не прекратятся совсем. Однако и в этой стадии часто еще появляются возвраты и новые ухудшения. Но, в конце концов, при неосложненном коклюше, почти всегда наступает полное и окончательное выздоровление.
Прогноз, у детей, бывших для того времени здоровыми и крепкими, в большинстве случаев благоприятен. Очень маленькие дети подвержены большей опасности, чем дети старшего возраста. Опасность наступает в том случае, когда развиваются вторичная пневмония и проявляется упадок питания с общим ослаблением организма.
Светлана, www.medicinaportal.com
www.medicinaportal.com
симптомы и лечение непростой детской болезни
 Сегодня коклюш у детей, симптомы которого мы опишем ниже, достаточно редкое заболевание благодаря вакцинации. По национальному календарю прививка от коклюша (АКДС — коклюш дифтерия столбняк) начинается в 3 месяца и проводится в 3 этапа. При условии, что ребенок в этот период не болеет и никаких противопоказаний нет, к 6 месяцам ребенок должен быть полностью привитым от коклюша.
Сегодня коклюш у детей, симптомы которого мы опишем ниже, достаточно редкое заболевание благодаря вакцинации. По национальному календарю прививка от коклюша (АКДС — коклюш дифтерия столбняк) начинается в 3 месяца и проводится в 3 этапа. При условии, что ребенок в этот период не болеет и никаких противопоказаний нет, к 6 месяцам ребенок должен быть полностью привитым от коклюша.
Но, как утверждают иммунологи, даже 3-этапная прививка не защитит грудничка от тяжелых форм коклюша. Иммунитет формируется только к году. Несмотря на это, сегодня прививка является единственной профилактикой от этой болезни.
Итак, давайте разберемся как передается коклюш, как он проявляется и что предпринять для эффективного лечения.
Как определить коклюш у детей
Даже многие врачи не сразу определяют природу коклюша, обходясь общим диагнозом «ОРЗ». Поэтому молодые родители должны владеть информацией, чтобы в случае подозрений сразу обратиться к специалисту.
Коклюш – инфекционное заболевание, которому подвергаются дыхательные пути. Возбудителем выступает коклюшная палочка.
Яркие симптомы и признаки коклюша

- Сильные и частые приступы кашля, которые заканчиваются рвотой
- Часто на уздечке языка появляется ранка
- В отличие от других инфекционных заболеваний, при коклюше не бывает высокой температуры (только при очень тяжелой форме температура может повыситься до 38 и выше) и насморка
- Коклюшная инфекция передается от больного по воздуху
- Инкубационный период может длиться до 20 дней
- Болезнь может проявить себя даже через 3 недели после контакта с больным
- Предвестником будет редкий сухой кашель, который будет усиливаться ночью
- Уже через 10 дней, заболевший будет мучиться от приступов кашля
Сдача анализов
Когда появляется подозрение в заболевании, обязательно нужно сдать анализ крови на коклюш с лейкоформулой. При наличии болезни, врач обязательно увидит ее по анализу. Также наличие коклюша может показать рентген-снимок. Кроме того, можно сдать бакпосев из носоглотки. Бактериологический метод является самым быстрым и точным для диагностики.
Коклюш у беременных мам
Что делать, если у ребенка коклюш, а мама беременна? Переживать не стоит, даже учитывая то, что иммунитет может быть ослаблен. Коклюш при беременности не опасен для плода. Тем более к взрослым эта инфекция редко «цепляется».
Узнайте, что еще может значить сильный лающий кашель у ребенка. Он может быть похож на коклюш, но не всегда этот симптом настолько серьезен.
А если ваш малыш кашляет на фоне отсутствия температуры, то здесь вы можете узнать почему такое может происходить.
Лечение коклюша у детей
Если заболел грудничок, то лечение обязательно должно проходить в больнице. Как известно, у деток до года нет сильного иммунитета, и коклюш развивается стремительно. Но если заболел ребенок постарше, то в госпитализации нет необходимости, главное, придерживаться определенных правил. Давайте разбираться во всем по порядку.
Антибиотики и муколитики
В первую очередь, в борьбе с коклюшной палочкой эффективны антибиотики (эритромицин, ампициллин). Если врач назначил эти препараты, не нужно бояться и пытаться ребенка вылечить гомеопатией. Кроме того, ребенку могут прописать муколитики.
Конечно, противокашлевые средства не помогут избавиться от коклюша. Но, по крайней мере, облегчат приступы кашля. Также для отхождения мокроты хорошо помогают ингаляции. Опять же заниматься самолечением не стоит, особенно когда дело касается лечения маленьких детей.
Режим
Как лечить коклюш у детей дома? Главное в лечении – придерживаться режима. Важную роль в выздоровлении играет прохладный и влажный воздух. Благодаря прогулкам на свежем воздухе улучшается работа легких и приступы кашля ослабевают.
Советы по питанию
При коклюше часто после кашля бывают рвотные рефлексы, меню нужно выстраивать с учетом этого момента.Подойдут полужидкая пища, богатая витаминами — молоко, бульоны, жидкие каши, необходимо отказаться от кислых, жареных, острых блюд, которые могут спровоцировать приступы кашля.
Карантин
Кроме того, при коклюше необходим карантин (25 дней от первого дня болезни). Во-первых, чтобы заболевание не получило дальнейшее распространение. Во-вторых, больного нельзя подвергать другим инфекциям, чтобы не получить осложнение. Поэтому оградите других детей от заболевшего и примите все меры по нераспространению болезни.
Последствия и осложнения
Если не лечить коклюш, то через 2-3 недели он может перерасти в пневмонию. Кроме того, если ребенок перенес тяжелую форму коклюша, то могут появиться задержки в развитии нервной системы (задержка речи, рассеянное внимание).
Лечение народными средствами
В силу того, что коклюш – болезнь давняя, народом собрано достаточно рецептов от него. Детям подходят следующие рецепты:
- 1 яблоко, 1 картофелину и 1 головку репчатого лука варить на медленном огне до тех пор, пока не останется половина отвара. Пить 3 раза по 1 чайной ложке.
- Очень простой и безвредный рецепт: 1 столовую ложку сахара обжарить на сковородке, снять с плиты и влить в сахар 1,5 стакана кипятка. Размешать, остудить и давать по 1 чайной ложке 5 раз в день и обязательно на ночь.
- Хорошо помогают растирания (при отсутствии температуры!). Для растираний можно приготовить следующий состав: свиной или медвежий жир смешать с чесноком. При чем этот состав помогает при любом простудном заболевании.
Эти народные средства прекрасно дополняют лечение, назначенное врачом.
Профилактика или как уберечься от коклюша
Самой главной профилактикой является прививка, которая делается в составе коклюшно-дифтерийно-столбнячной инфекции. Сегодня многие молодые родители выступают против прививок. Но каждая мама, прежде чем принять такое важное решение, должна взвесить все за и против.
Да, до года прививка не поможет уберечься от коклюша. Но потом вырабатывается достаточно стойкий иммунитет и если даже случается контакт с тяжелой формой заболевания, болезнь пройдет в легкой форме.
Как показывает мировая практика, последствия коклюша достаточно серьезные. Поэтому стоит ли подвергать своего ребенка такой опасности? Тем более сегодня существует большой выбор вакцин. С помощью грамотного иммунолога можно подобрать именно ту вакцину, которую ваш ребенок перенесет легко и без последствий.
Лечение сухого кашля у детей имеет свои особенности. Кашель кашлю рознь. В случае сухого кашля, нужно как можно скорее сделать его более продуктивным (влажным).
А конкретно влажному кашлю мы посвятили отдельную статью. Здесь мы пишем о том, как лечить детский кашель с мокротой.
Вполне возможно, что причиной кашля может быть не страшная болезнь, а всего лишь аллергия: http://bo-bo-bo.ru/bolezni/otorinolaringologiya/allergicheskijj-kashel-u-rebenka.html Читайте нашу статью об этом!
Видео к статье
Елена Малышева и ее коллеги рассказывают о том, как распознать коклюш и как его вылечить. Обязательно посмотрите этот небольшой ролик:
Вам понравилась эта статья?
Расскажите друзьям! Поставьте нам лайк с помощью плавающей панели с кнопками слева. Вы поддержите наш труд и расскажите своим друзьям в любимой социальной сети о полезной статье.
У нас практически каждый день выходят новые материалы! Чтобы быть в курсе обновлений, подписывайтесь на наш RSS-канал или следите за обновлениями в социальных сетях: ВКонтакте, Facebook, Одноклассниках, Google Plus или Twitter.
Мы даже можем присылать все обновления прямо вам в почтовый ящик:
bo-bo-bo.ru
симптомы и признаки у детей, как определить и меры профилактики
Коклюш – острое инфекционное заболевание, которое доставляет детям и взрослым много проблем. Особенно опасны симптомы коклюша и сама болезнь для маленьких детей, иммунитет которых неспособен эффективно сопротивляться бактериям.
Осложняется проблема и сложностью диагностики – характерные признаки не сразу становятся явными.
Как проявляется коклюш у детей разных возрастов, как именно проходит течение болезни?
Коклюш у разных возрастных групп
Наибольшую опасность эта болезнь представляет для детей: чем младше ребенок — тем сложнее протекает болезнь. Рассмотрим, чем отличается механизм течения болезни у детей разных возрастных категорий.
к оглавлению ↑Заболевание у детей раннего возраста
Коклюш у грудничка вызывает наиболее тяжелые проявления с высоким риском осложнений в разных органах. Это связано с низким иммунитетом, который не может противиться воздействию болезнетворных бактерий. В возрасте до одного года коклюш начинает проявляться постепенно, характеризуется следующими признаками:
- температура тела повышается до 38 °C, иногда не выше 37,5 °C;
 появление затруднений с носовым дыханием, образование кашля, регулярное чихание;
появление затруднений с носовым дыханием, образование кашля, регулярное чихание;- повышение сухожильных рефлексов, сильное дрожание конечностей и тела во сне;
- задержки дыхания после приступов чихания и кашля, опасные возможностью задохнуться;
- немотивированный и продолжительный плач, крики и постоянная икота, посинение лица;
- появление сыпи на коже и под конъюнктивой параллельно с геморрагическим синдромом.
Распознать коклюш у ребенка до одного года можно не сразу. Инкубационный период длится в среднем до 5 дней, и только потом наблюдается проявление первых симптомов, подходящих под признаки простуды. Важно оперативно обратиться за помощью врачей, так как грудной ребенок подвержен осложнениям:
- энцефалопатия головного мозга – возникает в результате кислородного голодания из-за апноэ;
- пневмония и бронхит – одни из самых распространенных и опасных осложнений для новорожденного;
 развитие пупочных и паховых грыж как следствие повышенного давления в брюшной полости;
развитие пупочных и паховых грыж как следствие повышенного давления в брюшной полости;- поражение среднего уха с последующим отитом, проблемы с центральной нервной системой;
- ателектаз легкого – осложнение, приводящее к дыхательной недостаточности и прочим проблемам;
- сердечная недостаточность, проблемы с сердечно-сосудистой системой, кровоизлияния в органы.
Даже это еще не все осложнения, которые может получить новорожденный из-за неправильного лечения коклюша или отсутствия такового вовсе.
к оглавлению ↑Ни в коем случае нельзя пытаться вылечить коклюш у грудного ребенка в домашних условиях при помощи народных средств и лекарственных препаратов – курс должен назначить врач!
Коклюш у детей от 3 до 5 лет
Кашель при коклюше у детей от 3 до 5 лет лишен специфических симптомов, характерных для грудничков, но в целом признаки коклюша у ребенка 3, 4, 5 лет совпадают. Наиболее характерным является приступообразный сильный кашель, отдаленно напоминающий надрывный лай собаки. Течение болезни делят на периоды:
 Инкубационный. В среднем занимает 7 дней, но может протекать от 2-3 до 20 и более суток. В это время дыхательные пути заселяются болезнетворными бактериями, выделяющими токсичные вещества. На протяжении всего периода слегка повышается температура до 37,5-38 °C, из-за чего люди часто путают коклюш с обычной простудой и не предпринимают действий, необходимых для начала лечения. Обычно это становится причиной появления тяжелых осложнений из-за позднего обращения к врачу.
Инкубационный. В среднем занимает 7 дней, но может протекать от 2-3 до 20 и более суток. В это время дыхательные пути заселяются болезнетворными бактериями, выделяющими токсичные вещества. На протяжении всего периода слегка повышается температура до 37,5-38 °C, из-за чего люди часто путают коклюш с обычной простудой и не предпринимают действий, необходимых для начала лечения. Обычно это становится причиной появления тяжелых осложнений из-за позднего обращения к врачу.- Катаральный. Начинается легкий сухой кашель при коклюше, который также не вызывает особых подозрений. Он может сопровождаться обильными выделениями из носа. Спустя время кашель становится сильнее, болезнь начинает напоминать ОРВИ. У больного ребенка формируется ощущение беспокойства и излишней раздражительности, при этом в целом его состояние остается нормальным.
- Спазматический. Обычно этот период проявляется через 2 недели после появления первых симптомов коклюша, а его длительность составляет 3-4 недели. Сопровождается характерным приступообразным кашлем. Дети, которым уже есть пять лет, могут сообщать родителям, что перед приступом появляются предвестники в виде першения в горле, ощущения тревоги, страха, сдавленного ощущения в груди. Чаще всего приступы беспокоят в ночное время, кашлевые толчки чередуются свистящими вздохами. После окончания приступа нередко выделяется мокрота, нарушается дыхание, сердцебиение, появляются судороги в разных частях тела. Если все эти признаки присутствуют, значит коклюш протекает тяжело.
- Стадия разрешения. С течением времени симптомы коклюша у маленьких детей переходят в стадию, когда кашель постепенно утихает, приступы становятся реже и короче, уходят и другие симптомы. Тем не менее, такие признаки, как усталость, апатия, раздражительность и легкое покашливание остаются на протяжении от двух недель до двух-трех месяцев. Только после этого они полностью исчезают.
 Стадия реконвалесценции. В этот период проявляются остаточные признаки прошедшей болезни. Стадия может длиться вплоть до полугода, сопровождается утомляемостью и проявлением негативных эмоций, в том числе нервозностью и повышенной возбудимостью. Остается восприимчивость к инфекционным заболеваниям из-з ослабленной иммунной системы. Также возможно возобновление сухого кашля.
Стадия реконвалесценции. В этот период проявляются остаточные признаки прошедшей болезни. Стадия может длиться вплоть до полугода, сопровождается утомляемостью и проявлением негативных эмоций, в том числе нервозностью и повышенной возбудимостью. Остается восприимчивость к инфекционным заболеваниям из-з ослабленной иммунной системы. Также возможно возобновление сухого кашля.
Иногда катаральный период вместо 11-14 стандартных дней может сокращаться до 6-8 суток – это происходит при тяжелом течении заболевания.
После быстрого окончания этого периода начинается спазматический со всеми характерными для него признаками и последующим выздоровлением.
к оглавлению ↑Течение болезни у подростков
При коклюше у детей старшего возраста риск появления осложнений существенно меньше, да и сама болезнь зачастую протекает в легкой форме. По сложности формы разделяются на 3 типа:
- Легкая. Характеризуется редкими приступами кашля, количество которых в сутки не превышает 10-15 раз. Число кашлевых толчков также низкое, варьируется от 3 до 5. Общее состояние организма в норме, рвотных позывов и прочих негативных последствий приступообразного кашля не наблюдается.
 Среднетяжелая. Число приступов за сутки в такой форме способно достигать 20-25. Продолжительность каждого приступа может превышать 10 толчков, каждый приступ заканчивается рвотой. Из-за этого достаточно быстро появления раздражительность, увеличенная слабость и уменьшение аппетита.
Среднетяжелая. Число приступов за сутки в такой форме способно достигать 20-25. Продолжительность каждого приступа может превышать 10 толчков, каждый приступ заканчивается рвотой. Из-за этого достаточно быстро появления раздражительность, увеличенная слабость и уменьшение аппетита.- Тяжелая. Большое количество длительных кашлевых приступов, превышающее 40-45 за одни сутки. Они провоцируют цианоз, серьезные нарушения дыхания, появление судорог, проявление осложнений.
У подростков и у взрослых людей коклюш в большинстве случаев протекает быстро и легко, иногда больше походит на бронхит. После излечения заболевания у человека формируется устойчивый иммунитет к коклюшу.
к оглавлению ↑Коклюш у привитых детей
У привитого ребенка тоже может появиться коклюш, и это говорит не о неэффективности вакцины, а о коротком периоде действия. Уже через 2-5 лет после получения прививки иммунитет вновь становится восприимчивым к бактерии, вызывающей коклюш. Именно по этой причине чаще всего заболевание проявляется у детей до 6 месяцев, когда вакцинации еще не было, и у детей старше 6 лет из-за прекращения действия вакцины АКДС.
Привитый ребенок, несмотря на возраст (два года, три или десять) переносит заболевание существенно легче по сравнению с непривитым.
Также у привитых детей могут встречаться следующие атипичные формы болезни:
 Абортивная – характеризуется неожиданным и резким исчезновением симптомов заболевания уже через 1-2 дня после первого появления характерных признаков, в том числе кашля и повышения температуры;
Абортивная – характеризуется неожиданным и резким исчезновением симптомов заболевания уже через 1-2 дня после первого появления характерных признаков, в том числе кашля и повышения температуры;- Стертая – в этой форме вместо приступообразного и сильного кашля проявляется небольшой сухой, который нельзя снять противокашлевыми препаратами, при этом он может длиться месяцами.
Атипичные формы коклюша часто встречаются не только у привитых детей, но и у подростков и взрослых людей.
Теперь у вас есть информация о том, как распознать коклюш у детей разного возраста. Но как лечат болезнь в условиях современной медицины, и каким образом проводится профилактика этого популярного заболевания?
к оглавлению ↑Лечение коклюша у детей
Лечение грудных детей с признаками коклюша, а также детей с ярко выраженной тяжелой формой протекания болезни, должно проводиться исключительно в медицинском учреждении под присмотром опытных врачей.
 Для диагностики коклюша используется посев мокроты и взятого со слизистой оболочки материала. Довольно редко лечение заболевания проходит в условиях стационара – только в случаях, описанных выше. Большинство пациентов успешно излечиваются в домашних условиях, однако надо следовать плану лечения от врача.
Для диагностики коклюша используется посев мокроты и взятого со слизистой оболочки материала. Довольно редко лечение заболевания проходит в условиях стационара – только в случаях, описанных выше. Большинство пациентов успешно излечиваются в домашних условиях, однако надо следовать плану лечения от врача.
Большое значение во время лечения коклюша имеет не только постельный режим и медицинские препараты, но и приток свежего увлажненного воздуха. Для обеспечения подходящих для выздоровления условий следует проводить регулярные проветривания в комнате с больным.
Также важно обеспечить следующие условия:
- дробное питание, подразумевающее частые приемы пищи в небольшом объеме;
- приглушенный свет и меры для звукоизоляции, чтобы исключить внешние раздражители;
- регулярные прогулки на свежем воздухе при комфортной температуре (не ниже -10 °C).
 Обычно врач для лечения коклюша назначает препараты из группы антибиотиков, противокашлевые средства, в некоторых случаях нейролептики – они необходимы для облегчения спазматических приступов тяжелой формы. Необходимость приема нейролептиков связана с беспомощностью обычных противокашлевых препаратов.
Обычно врач для лечения коклюша назначает препараты из группы антибиотиков, противокашлевые средства, в некоторых случаях нейролептики – они необходимы для облегчения спазматических приступов тяжелой формы. Необходимость приема нейролептиков связана с беспомощностью обычных противокашлевых препаратов.
Антибиотики назначаются только в катаральной форме – большой эффективностью отличается азитромицин, эритромицин и ампициллин, для детей старше 12 лет назначаются препараты из группы тетрациклинов. Лекарственные средства принимаются короткими курсами в небольших количествах – план составляет врач.
Груднички нуждаются в регулярном отсасывании слизи, скапливаемой в глотке из-за особенностей болезни.
Это крайне важная процедура, так как забитые дыхательные пути могут привести к неминуемой смерти малыша. При кислородном голодании младенцы помещаются в кислородные палатки, где снова могут нормально дышать.
к оглавлению ↑Меры профилактики болезни
Сегодня единственным эффективным методом профилактики коклюша является вакцина АКДС – она внесена в календарь обязательных вакцин. Несмотря на то, что она не дает 100% защиты от болезнетворных бактерий, пока не известно более эффективных и безопасных мер.
 Также для профилактики используется карантин в течение 2 недель – он нужен для защиты непривитых и не болевших коклюшем детей до 7 лет возрастом.
Также для профилактики используется карантин в течение 2 недель – он нужен для защиты непривитых и не болевших коклюшем детей до 7 лет возрастом.
Если ребенок, который еще не перенес вакцину или не успел закончить стандартный цикл прививания, вошел в контакт с зараженным человеком, ему вводится глобулин с целью профилактики заболевания. Если диагностика коклюша была проведена на поздних этапах, ребенку назначается гамма-глобулин, значительно облегчающий течение коклюша и ускоряющий процесс выздоровления.
Бондаренко Татьяна
Эксперт проекта OPnevmonii.ru
Статья помогла вам?
Дайте нам об этом знать — поставьте оценку
Загрузка…opnevmonii.ru

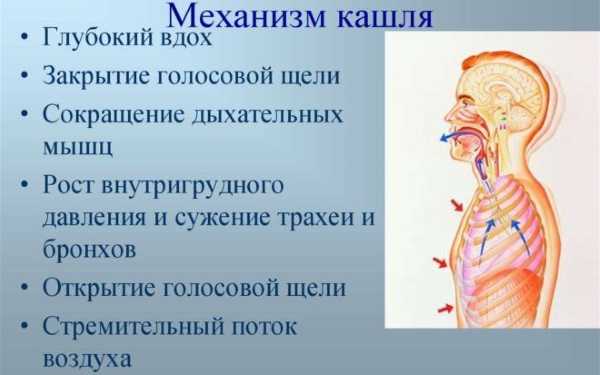

 появление затруднений с носовым дыханием, образование кашля, регулярное чихание;
появление затруднений с носовым дыханием, образование кашля, регулярное чихание; развитие пупочных и паховых грыж как следствие повышенного давления в брюшной полости;
развитие пупочных и паховых грыж как следствие повышенного давления в брюшной полости; Инкубационный. В среднем занимает 7 дней, но может протекать от 2-3 до 20 и более суток. В это время дыхательные пути заселяются болезнетворными бактериями, выделяющими токсичные вещества. На протяжении всего периода слегка повышается температура до 37,5-38 °C, из-за чего люди часто путают коклюш с обычной простудой и не предпринимают действий, необходимых для начала лечения. Обычно это становится причиной появления тяжелых осложнений из-за позднего обращения к врачу.
Инкубационный. В среднем занимает 7 дней, но может протекать от 2-3 до 20 и более суток. В это время дыхательные пути заселяются болезнетворными бактериями, выделяющими токсичные вещества. На протяжении всего периода слегка повышается температура до 37,5-38 °C, из-за чего люди часто путают коклюш с обычной простудой и не предпринимают действий, необходимых для начала лечения. Обычно это становится причиной появления тяжелых осложнений из-за позднего обращения к врачу. Стадия реконвалесценции. В этот период проявляются остаточные признаки прошедшей болезни. Стадия может длиться вплоть до полугода, сопровождается утомляемостью и проявлением негативных эмоций, в том числе нервозностью и повышенной возбудимостью. Остается восприимчивость к инфекционным заболеваниям из-з ослабленной иммунной системы. Также возможно возобновление сухого кашля.
Стадия реконвалесценции. В этот период проявляются остаточные признаки прошедшей болезни. Стадия может длиться вплоть до полугода, сопровождается утомляемостью и проявлением негативных эмоций, в том числе нервозностью и повышенной возбудимостью. Остается восприимчивость к инфекционным заболеваниям из-з ослабленной иммунной системы. Также возможно возобновление сухого кашля. Среднетяжелая. Число приступов за сутки в такой форме способно достигать 20-25. Продолжительность каждого приступа может превышать 10 толчков, каждый приступ заканчивается рвотой. Из-за этого достаточно быстро появления раздражительность, увеличенная слабость и уменьшение аппетита.
Среднетяжелая. Число приступов за сутки в такой форме способно достигать 20-25. Продолжительность каждого приступа может превышать 10 толчков, каждый приступ заканчивается рвотой. Из-за этого достаточно быстро появления раздражительность, увеличенная слабость и уменьшение аппетита. Абортивная – характеризуется неожиданным и резким исчезновением симптомов заболевания уже через 1-2 дня после первого появления характерных признаков, в том числе кашля и повышения температуры;
Абортивная – характеризуется неожиданным и резким исчезновением симптомов заболевания уже через 1-2 дня после первого появления характерных признаков, в том числе кашля и повышения температуры;