Какой наркоз лучше при кесаревом сечении: виды анестезии
Когда беременной проводят экстренную операцию, особенно выбирать не приходится. Но если назначено плановое вмешательство, то пациентка может самостоятельно выбрать для себя тип анестезии.

Общая информация об операции
Кесарево назначается женщинам по наличию абсолютных либо относительных показаний. К абсолютным показаниям относят такие клинические ситуации, при которых естественное родоразрешение невозможно физически. В подобных случаях роды обязательно нужно проводить только с помощью операции, даже если к ней и будут какие-либо противопоказания. Подобным образом младенцам помогают родиться, если мамочка отличается слишком узким тазом, через который не сможет пройти даже головка новорожденного.
Кроме того, кесарево сечение с анестезией проводится при наличии механических препятствий, в роли которых могут выступать миомы матки, яичниковые образования и пр. Эти опухоли выявляются при ультразвуковой диагностике, на основании результатов которой назначается плановое КС. Также кесарят беременных при наличии угрозы разрыва матки. Подобный риск имеет место при наличии послеоперационного рубца на матке после уже проводимого кесарева или прочих операций на маточном теле. КС может проводиться с использованием различных видов анестезии.
Разновидности наркоза при кесарево
С помощью операции кесарева сечения (КС) сегодня рождается множество детей. Техника проведения КС на сегодня настолько усовершенствована, что является самым надежным и безопасным методом рождения полноценного и здорового малыша в тех случаях, когда естественное родоразрешение невозможно. У многих беременных перспектива лечь под хирургический скальпель не вызывает восторга, но здоровье ребенка превыше всего.
Еще несколько лет назад виды обезболивания при кесаревом сечении не отличались особым многообразием, потому как использовался только общий тип наркоза, как и при остальных полостных оперативных вмешательствах. Но сегодня разновидностей наркоза несколько больше: общий, эндотрахеальный наркоз и региональная анестезия, которая представлена эпидуральным и спинальным обезболиванием.
Чтобы беременная смогла выбрать предпочтительную анестезию, нужно предварительно ознакомиться со всеми разновидностями наркозов, изучить их недостатки и неблагоприятные последствия.
Общий наркоз
Общий наркоз при кесаревом сечении предполагает обезболивание, при котором пациентка погружается в искусственный медикаментозный сон. Сегодня применение такого обезболивания обычно обусловлено экстренными ситуациями, потому как подобное обезболивание отличается достаточно высоким риском, но не занимает много времени.
Общая анестезия при кесаревом сечении предполагает внутривенное введение анестетика. Когда он начинает действовать, женщине надевают маску, по которой подается наркозный газ и кислород. Затем вводится препарат миорелаксантного действия, который расслабляет все мышечные ткани. Только после все этих манипуляций начинается непосредственно сама операция.
Плюсы и недостатки
Операция с общим наркозом имеет свои положительные и отрицательные моменты.
Среди плюсов общего обезболивания можно выделить:
- При таком наркозе достигается максимальная расслабленность всех мышечных групп, что дает врачу широкий спектр хирургических манипуляций;
- Правильно проведенное кесарево сечение под общим наркозом обеспечивает абсолютное обезболивание;
- Общий наркоз начинает действовать достаточно быстро, уже сразу после введения можно приступать к хирургическим манипуляциям, что очень удобно при необходимости экстренного кесарева;
- При таком обезболивании отсутствует такой негативный фактор, как снижение показателей АД у беременной;
- Подобная анестезия не вызывает угнетения сердечной деятельности;
- Простая техника выполнения, не требующая дополнительных приспособлений или квалифицированных навыков;
- Анестезиолог может держать длительность и степень наркозного сна под контролем и при необходимости увеличить его продолжительность.
Недостатки общего наркоза сводятся к таким факторам:
- Кесарево под общим наркозом может привести к угнетению нервносистемной деятельности ребенка из-за внутривенно вводимых матери анестетиков. Поэтому при недоношенности этот фактор обязательно учитывается;
- При таком обезболивании у женщины наблюдается большая степень гипоксии;
- Велик риск учащения ритма сердца и резкого повышения АД;
- Возможен обратный заброс желудочного содержимого в трахейную трубку.
- Если возникнет необходимость в обеспечении эндотрахеального наркоза, то при такой анестезии это может стать невыполнимой задачей по причине невозможности введения эндотрахеальной трубки.
Показания к общей анестезии
Существуют особые ситуации, когда КС с общей анестезией должно проводиться по медикаментозным и жизненным показаниям. Сюда можно отнести случаи, требующие экстренного проведения хирургического вмешательства, когда угрожающее состояние наблюдается и у плода, и у матери. Также общий наркоз при КС применяется, если женщина отказалась от прочих форм анестезии или их невозможно провести (такое характерно при сильном ожирении, аномалиях или повреждениях позвоночника и пр.).
Если у пациентки имеются противопоказания к регионарной анестезии вроде кровотечений, то ей также рекомендовано проводить КС с общим типом обезболивания. Общий наркоз используется при кесаревом родоразрешении все реже, потому как имеет немало нежелательных побочных реакций, но все же при экстренном вмешательстве его польза неоценима.
Эндотрахеальный наркоз
Одной из разновидностей общего обезболивания является эндотрахеальный наркоз. Он осуществляется посредством введения в трахейную полость специальной трубки, сообщающейся с аппаратом для искусственной легочной вентиляции. Через эту трубку женщине подается ингаляционный анестетик и кислород. В результате беременная впадает в длительный медикаментозный сон, при котором не чувствует никакой боли. Эндотрахеальные виды наркоза позволяют тщательно контролировать длительность пребывания пациентки в анестетическом сне, поэтому вероятность проснуться в момент проведения операции абсолютно исключена.
Довольно часто подобное обезболивание используют совместно с внутривенным наркозом при кесаревом сечении с целью увеличения длительности анестетического сна и для контроля за дыхательной деятельностью беременной.
Плюсы и минусы
Несомненным плюсом эндотрахеальной анестезии при кесаревом сечении является скорость введения в наркозный сон, для чего требуется лишь несколько минут. Когда необходимо провести экстренную операцию, подобная скорость очень важна для спасения жизни малыша. Кроме того, эндотрахеальный наркоз работает на 100%, вводя пациентку в сон и обеспечивая полное отсутствие болезненной чувствительности.
В сравнении с внутривенным общим обезболиванием эндотрахеальный переносится дамами значительно легче, он легко контролируется анестезиологом и в любой момент может быть продлен. Кроме того, состояние сердечного ритма и показателей давления у пациентки при выбранном эндотрахеальном обезболивании остается в норме.
Среди минусов подобного обезболивания можно отметить риск угнетения дыхательных функций младенца и вероятность заброса содержимого из желудочной полости в трахею. Кроме того, в ходе введения трубки существует реальный риск резкого ответного повышения давления у роженицы. Несомненным минусом общей и эндотрахеальной анестезии является невозможность контакта мамы с новорожденным после его извлечения. Да и лекарственные препараты, которые вводятся матери, проникают и в кровоток малыша.
Когда показано, противопоказания
Проведение эндотрахеальной анестезии показано, если намечается экстренное вмешательство, при наличии противопоказаний к прочим видам обезболивания, при ухудшении состояния плода и самочувствия роженицы, а также при технически сложном и длительно текущем оперативном вмешательстве, включающем большие объемы манипуляций хирурга.
Эпидуральная анестезия
Эпидуральное обезболивание считается популярным видом анестезии, каким сегодня все чаще пользуются при КС. Подобное обезболивание относится к местным или региональным разновидностям анестезии. Применяется эпидуральная анестезия при проведении плановых КС, потому как эффект наступает по прошествии 20-25 минут с момента введения препарата.
Проводится эпидуральное обезболивание посредством введения анестезирующего медикамента в позвоночное эпидуральное пространство с целью устранения чувствительности входящих в него корешковых нервных отростков. Для этого между твердой спинномозговой оболочкой и стенкой спинномозгового канала водится игла, по которой проходит тончайший катетер, обеспечивающий доставку анестетика непосредственно в эпидуральное пространство.
Затем иглу убирают, а катетер оставляют до конца оперативного вмешательства, чтобы при необходимости можно было провести дополнительное введение анестезирующего препарата.
Преимущества и минусы
Какая анестезия лучше, сказать сложно, но у эпидурального обезболивания имеются свои несомненные преимущества:
- Отлично подходит для проведения планового кесарева сечения, потому как по сравнению с остальными видами наркозов оказывает на младенца минимальное влияние;
- В ходе операции пациентка все время пребывает в сознании, а когда ребенка извлекут из матки, мама сможет его тут же увидеть. Младенца даже могут приложить к груди роженицы;
- Эпидуральное обезболивание вызывает некоторое понижение АД, что дает возможность инфузионного введения большего объема препаратов. Это обеспечивает отличную профилактику значительных кровопотерь в ходе вмешательства;
- Эпидуральное обезболивание значительно сокращает длительность реабилитационно-восстановительного послеоперационного периода;
- Поскольку катетер остается в позвоночнике на протяжение всей операции, то в любой момент анестезиолог может ввести дополнительную дозу анестетика, если возникнет подобная необходимость.
Но при всех достоинствах «эпидуралки» не стоит ее выбирать, не ознакомившись с недостатками метода. Их немного, но они весьма существенны. Например, проведение эпидуральной анестезии требует от анестезиолога высокой квалификации, которой обладают далеко не все специалисты данного профиля. Кроме того, подобное обезболивание не подходит для экстренных случаев, когда на кону стоит вопрос о спасении жизни ребенка либо роженицы.
Анестетический препарат все равно влияет на ребенка, хоть и вводится эпидурально. Поскольку при подобном обезболивании происходит падение показателей АД, то пока препарат не начнет полноценно действовать, ребенок будет испытывать некоторую внутриутробную гипоксию. Иногда в ходе обезболивания анестезиологи делают неправильный прокол, тогда препарат может не сработать полноценно, обезболив лишь половину тела.
При недостаточной квалификации врача после эпидуральной анестезии могут возникнуть осложнения вроде токсического отравления пациентки либо ее инфицирования. Среди опасных осложнений специалисты выделяют судорожные припадки, остановку дыхательной деятельности и смертельный исход.
Когда проводят, а когда противопоказано
Проведение КС с эпидуральным введением анестетика показано, если женщина страдает гестозом или почечными патологиями, диабетом либо гипертонией и сердечными пороками. Также «эпидуралка» показана при необходимости в щадящем методе обезболивания в процессе оперативных манипуляций.
Если же в роддоме отсутствует анестезиолог, владеющей практикой эпидурального обезболивания, либо нет соответствующего оборудования и материалов, то проведение подобной анестезии противопоказано. Не проводят ее и при желании женщины. Кроме того, если имеет место плодная гипоксия и кровотечение у роженицы, пониженное АД или нарушения кровесвертываемости, общее заражение в крови либо воспалительно-инфекционные поражения в месте прокола, то эпидуральная анестезия также не проводится.
Если беременная имеет патологию позвоночника, разного рода искривления либо повреждения, то подобная разновидность обезболивания также не используется. Не применяется «эпидуралка» при наличии гиперчувствительности к вводимому препарату и пр. После процедуры могут иметь место осложнения вроде головных и спинных болей, мочеиспускательные нарушения и пр.
Спинальная анестезия
Хорошей альтернативой эпидуральному обезболиванию является спинальная анестезия, но в отличие от него при спинальном введении игла помещается несколько глубже, прокалывая толстую спинномозговую оболочку. Поэтому такую анестезию еще называют спинномозговой. Обычно прокол осуществляется между 3-4 или 2-3 позвонком поясничного отдела. Препарат вводится непосредственно в спинномозговую массу.
Если эпидуральное обезболивание проводится в сидячем положении, то спинномозговая инъекция вводится, когда роженица лежит на боку, максимально притянув к животу ноги.
За и против
Положительными характеристиками спинальной анестезии являются все преимущества «эпидуралки», но помимо них имеются и специфические плюсы:
- Обезболивающий эффект достигается в 100% случаев;
- Мышечные ткани роженицы полностью расслабляются, что обеспечивает врачам больше преимуществ в ходе КС;
- Уже по прошествии 7 минут достигается анестезирующий эффект, поэтому такое обезболивание можно использовать в случае экстренного вмешательства;
- Объем вводимого анестетика минимален, поэтому и воздействие на ребенка меньше, кроме того, отсутствует угнетение дыхательных функций новорожденного;
- Отсутствует риск спинномозгового повреждения;
- Подобное обезболивание несколько дешевле, нежели эпидуральное;
- При введении используется тончайшая игла без катетера, поэтому после процедуры отсутствуют болезненные ощущения в месте прокола.
Совпадают у спинальной и эпидуральной анестезии и минусы, но только после спинальной зачастую возникают осложнения вроде болей в спине и мигрени, которые со временем проходят самостоятельно.
Показания, противопоказания
Показания у спинномозгового введения анестетика аналогичные эпидуральному обезболиванию. Дополнительным показанием является необходимость экстренного вмешательства, когда общий наркоз противопоказан. Кроме того, спинальная анестезия применяется, когда беременная не имеет проблем со здоровьем и с беременностью, поскольку такой наркоз действует ограниченное количество времени, лишая врача возможности проведения дополнительных хирургических манипуляций.
Проведение кесарева под местным наркозом спинального типа не всегда возможно и имеет специфические противопоказания. Спинномозговое обезболивание не применяется, если пациентка потеряла много крови или страдает от сильного обезвоживания, имеет нарушения кровесвертываемости и аллергические реакции на применение медикаментов. Нельзя использовать подобный наркоз при высоком ВЧД и плодной гипоксии, нервносистемных нарушениях и обострении герпесвирусной инфекции, проблемах с сердцем и воспалительных инфекциях. Также перед операцией категорически запрещено принимать антикоагулянты, разжижающие кровь.
Какую анестезию лучше выбрать
При кесаревом сечении какой наркоз предпочесть? Вопрос сложный, потому как не существует абсолютно безопасных видов обезболивания. У каждого метода имеются специфические противопоказания и риск побочных реакций. Общие методы обезболивания отличаются сложной переносимостью медикаментозных препаратов и тяжелой реабилитацией. Что касается минимального вреда, то подобное можно сказать лишь про спинальный тип наркоза, который практически безопасен для роженицы и новорожденного.
jdembaby.com
Какой наркоз при кесаревом сечении лучше: виды, отзывы, видео
Будущая мама, которой по медицинским показаниям предстоит такой метод родов, как кесарево сечение, волей-неволей задумывается, какой наркоз ей лучше делать при этой операции.
Среди методов обезболивания, которые используются при «кесаревом сечении», можно выделить две категории – обезболивание, при котором роженица остается в сознании (анестезия), а также общий наркоз – метод, при котором сознание женщины отключается полностью. То есть, такого понятия, как общая анестезия при «кесаревом сечении» не существует.
Сегодня мы поговорим именно об общем наркозе, это достаточно обширная тема. В том случае, если вы хотите узнать подробнее об анестезии, это можно сделать на нашем сайте, в посвященной этой теме статье.
Итак, какой наркоз делают при кесаревом сечении? Начнем с того, что общий наркоз при кесаревом сечении – совсем не частая практика в современных родильных домах. Врачи, как правило, стараются прибегать именно к анестезии, чтобы оставить будущую маму в сознании. Но в некоторых случаях эта мера необходима. Давайте разберемся, в каких именно.
- В первую очередь, общий наркоз применяется при «кесаревом сечении» в том случае, если операция производится в экстренном порядке, и времени на сложный процесс по проведению местной анестезии попросту нет.
- Такая мера может понадобиться, если роженице противопоказана анестезия по медицинским показаниям, например, если на месте проведения присутствует очаг воспаления.
- Общий наркоз применяется в случае косого или поперечного предлежания плода
- В случае патологического ожирения у роженицы, выпадения пуповины или приращения плаценты
- Если женщине ранее была сделана операция на позвоночнике
- Ну и в том случае, если будущая мама категорически отказывается от проведения местной анестезии
Виды наркоза при кесаревом сечении
Под каким наркозом делается кесарево сечение? Есть два способа: внутривенный и эндотрахеальный. Поговорим о плюсах и минусах каждого.
(Видео, как проводится общий наркоз при «кесаревом сечении», можно найти на нашем сайте).
Внутривенный общий наркоз
Этот способ производится с помощью внутривенной инъекции, при которой в организм водится специально рассчитанная, исходя из веса пациентки, доза анестезирующего препарата. Как результат, тормозится центральная нервная система, отключается сознание и наступает полное расслабление мышц.
Плюсы
- Полное, стопроцентное обезболивание
- Абсолютное расслабление мышц, что облегчает работу врача
- Скорость проведения, этот способ позволит сэкономить время тогда, когда это действительно необходимо
- Не влияет как на давление, так и на деятельность сердца
- Специалист-анестезиолог может на протяжении всей операции держать под контролем как глубину, так и длительность наркоза
- Этот способ гораздо проще по технике проведения, нежели, например, спинальная или эпидуральная анестезия, используемые при кесаревом сечении.
Минусы
- При применении этого метода слишком велик риск осложнений как у мамы, так и у малыша. Внутривенный наркоз чреват для ребенка нарушением дыхания, а также нарушениями в работе центральной нервной системы
- У самой роженицы может возникнуть гипоксия, а также непроизвольный выброс в трахею содержимого желудка
- Если при проведении операции понадобилась искусственная вентиляция легких, у пациентки может подняться давление. Не исключено и нарушение сердечного ритма.
Врачи крайне не рекомендуют использовать внутривенный способ, и если встает выбор, какой наркоз безопаснее выбрать при «кесаревом сечении», то лучше остановиться на следующем методе, который несколько безопаснее, хотя и у него есть свои нюансы.
Эндотрахеальный общий наркоз
Как делают такой общий наркоз при кесаревом сечении? Здесь для введения анестезирующего препарата в организм применяется специальная трубка, которая вводится в трахею.
Специалисты, в том случае, если применения общего наркоза не избежать, останавливаются именно на этом методе, так как у него есть ряд значительных преимуществ перед предыдущим.
Плюсы
- Вводимый лекарственный препарат гораздо медленнее проникает сквозь плаценту, нежели чем при внутривенном введении. Соответственно, риски для малыша, о которых мы говорили в предыдущем пункте, значительно снижаются.
- Для будущей мамы значительно снижается возможность как нарушения сердечного ритма, так и работы сердечно сосудистой системы. Ведь аппарат, используемый для введения этого вида наркоза, сам насыщает легкие кислородом и выводит из них углекислый газ
- Препарат, используемый для анестезии, попадает в организм в гораздо более точном количестве, а изменение его дозировки осуществляется гораздо легче
- Анестезиолог может в полном объеме контролировать насыщение легких кислородом, а также объем их вентиляции
- При использовании этого метода содержимое желудка ни коем образом не может проникнуть в легкие
Но при всех очевидных плюсах эндотрахеального наркоза, у него, к сожалению, есть и свои минусы.
Минусы
- Тошнота
- Головные и мышечные боли
- Сильнейшее, вплоть до обморока, головокружение
- Мышечные сокращения, дрожь
- Ослабление сознания
- Из-за введения трубки могут возникнуть травмы во рту и в горле
- Может возникнуть очаг инфекции в легких
- Аллергический и анафилактический шок
- Поражение головного мозга и повреждения нервных отростков как у роженицы, так и у плода
Отзывы о том, какой наркоз лучше выбрать при «кесаревом сечении»
Если рассматривать отзывы женщин, который прошли через процедуру общего наркоза при «кесаревом сечении», единодушного мнения среди них нет. У кого-то был определенный ряд последствий, а кто-то, к счастью, перенес все с легкостью и родил здорового малыша. Но если прислушиваться к специалистам, то их мнение однозначно: если есть выбор, то лучше предпочесть методы регионарной анестезии, такие, как спинальная и эпидуральная, оставив общий наркоз на крайний случай.
Отзывы и видео о том, как проходит кесарево сечение под общим наркозом, вы сможете найти на нашем сайте.
vnarkoze.ru
Какой наркоз лучше при кесаревом сечении?
В случае, когда проведение кесарево сечения является запланированным, будущей матери подбираются различные виды анестезии.
Выбор сейчас весьма широк — от обычного наркоза до эпидуральной анестезии, которая наиболее часто применяется при кесаревом сечении. Но как определить, какое именно обезболивающее выбрать, чтобы минимизировать возможные риски для малыша и мамы. Существует четыре вида анестезии, определим их плюсы и минусы, а также какой вид наркоза лучше применять при кесаревом сечении.
Эпидуральная анестезия: за и против
Второе название анестезии — регионарная, по действию имеет схожесть со спинальной. Основное применение — это плановые хирургические вмешательства, так как эффект от обезболивания наступает в течение 20-25 минут.
Плюсы эпидуральной анестезии:
- эффективно обезболивает на протяжении всего родового процесса;
- минимум негативного воздействия на ребенка;
- роженица постоянно находится в сознании и может наблюдать за процессом;
- данная анестезия слегка понижает АД, за счет чего можно увеличивать введение инфузионных растворов. В свою очередь, это является хорошим профилактическим методом от чрезмерной кровопотери при кесаревом;
- после эпидурального обезболивания, процесс восстановления проходит более благоприятно.
- достаточно сложно найти специалиста, хорошо знающего все нюансы эпидуральной анестезии;
- возможны осложнения в виде инфицирования или остановки дыхания;
- если при введении препарата был сделан неправильный прокол, то обезболивание может вообще не наступить;
- не применяется при экстренном кесарево.
Минусы:
Данный вид анестезии специалисты рекомендуют применять в следующих случаях:
- заболевания сердечной сосудистой системы, а также гипертензия;
- патология почек;
- сахарный диабет, в том числе и не инсулинозависимый;
- другие случаи, когда женщина не может рожать естественным способом.
- патологии инфекционного типа в месте, где необходимо проводить прокол;
- свертываемость крови значительно понижена;
- хроническая гипотония.
Противопоказания к применению эпидуральной анестезии
Кесарево сечение: спинальная анестезия
По действию спинальная анестезия при кесаревом сечении схожа с эпидуральной и также относится к регионарному обезболиванию. При введении препарата блокируется порог чувствительности именно в том месте, где это необходимо.
Спинальную анестезию проводят, лежа на боку, при этом ноги должны быть максимально подогнуты к животу.
Положительные стороны спинального обезболивания:
Основные плюсы спинальной анестезии такие же, как и у эпидуральной. Однако, существуют и дополнительные положительные моменты:
- 99,9% случаев при правильном введении наступает полное обезболивание;
- эффект от анестезии наступает уже через 6 минут;
- наркоз при кесаревом сечении не несет негативного влияния на ребенка;
- стоимость данного типа анестезии ниже, чем эпидуральной.
Негативные стороны обезболивания спинальным методом:
- нередко проявляется в виде сильных головных болей, которые могут беспокоить в течение суток после кесарево;
- помимо мигрени может вызвать сильные боли в спине;
- значительное понижение АД;
- время действия обезболивания ниже, чем у других видов анестезии.
- не применяется при сильном обезвоживании организма роженицы и перенесенного кровотечения;
- повышенное внутричерепное давление, спазмы;
- патологии сердечно-сосудистой системы;
- нарушение работы ЦНС;
- перед применением данного вида обезболивания, необходимо проводить курс лечения Гепарином.
Противопоказания:
- не применяется при сильном обезвоживании организма роженицы и перенесенного кровотечения;
- повышенное внутричерепное давление, спазмы;
- патологии сердечно-сосудистой системы;
- нарушение работы ЦНС;
- перед применением данного вида обезболивания, необходимо проводить курс лечения Гепарином.
Использование общего наркоза
Обезболивание под общим наркозом при кесаревом сечении один из наиболее старых методов анестезии. Проводится путем введения в кровь медикаментозного препарата и обеспечивает глубокий сон от 15 минут до 1,5 часа.
Положительные стороны общего наркоза:
- обеспечивает полное обезболивание для роженицы;
- данная анестезия по максимуму расслабляет мышцы;
- время действия наркоза практически моментальное;
- при общем наркозе отсутствует снижение АД;
- для введения в общий наркоз не требуется дополнительная квалификация и знания.
- возможный риск развития гипоксии;
- учащенное сердцебиение;
- общий наркоз может негативно воздействовать на ЦНС ребенка, возможно развитие кислородного голодания.
- проведение экстренного хирургического вмешательства;
- в случае, когда другие виды анестезии противопоказаны.
Негативные стороны общего наркоза:
- возможный риск развития гипоксии;
- учащенное сердцебиение;
- общий наркоз может негативно воздействовать на ЦНС ребенка, возможно развитие кислородного голодания.
Показания:
- проведение экстренного хирургического вмешательства;
- в случае, когда другие виды анестезии противопоказаны.
Эндотрахеальная анестезия
Такая анестезия подразумевает под собой введение специальной трубки в трахею, которая подключается к аппарату ИВЛ. Такая анестезия позволяет находится под наркозом необходимое время, контролировать дыхательный процесс женщины, нередко используют и при кесаревом сечении.
Положительные стороны:
- достаточно быстрое действие наркоза;
- эффект от анестезии работает в 100% случаев;
- восстановление от обезболивания переносится легче, чем после других видов анестезии;
- АД при операции стабильно.
- возможны скачки АД;
- в некоторых случаях, есть нарушения в работе дыхательной системы ребенка.
- показана при необходимости срочного оперирования;
- проведение таких сложных операций как трансплантация;
- в случае, когда состояние ребенка и роженицы стабильно ухудшается.
Негативные стороны:
- возможны скачки АД;
- в некоторых случаях, есть нарушения в работе дыхательной системы ребенка.
Показания к применению:
- показана при необходимости срочного оперирования;
- проведение таких сложных операций как трансплантация;
- в случае, когда состояние ребенка и роженицы стабильно ухудшается.
antirodinka.ru
Какой наркоз лучше при кесаревом сечении?
Нередко родоразрешение в наше время проходит с помощью кесарева сечения. Это извлечение малыша через разрез стенки брюшины и матки женщины. Такая операция возможна благодаря применению наркоза. Узнаем подробно о его видах и особенностях в акушерском деле.
Анестезия при подобной операции в наше время существует трех видов: общий наркоз, эпидуральный и спинальный. Два последних медики еще именуют анестезией регионарной. Итак, коротко о каждом виде.
Общий наркоз анестезиологи при плановом кесаревом сечении проводят сегодня редко. Но если возникает необходимость внепланового проведения операции при форс-мажорных обстоятельствах, то задействуют именно его. Суть общего наркоза состоит во введении роженице препарата, который погружает ее в состояние глубокого сна. Далее ей в трахею вставляют трубку, которая подает кислород с наркозным газом. При этом виде анестезии будущая мамочка пребывает в бессознательном состоянии. Достоинствами общего наркоза можно назвать:
- Невысокий риск падения показателя кровяного давления.
- Стабильность работы сердечнососудистой системы.
- Возможность женщине не видеть происходящего.
- Абсолютное расслабление мышц роженицы.
Что касается „минусов” общего наркоза, то это, прежде всего, возможное влияние анестезирующих препаратов на плод, которое проявляется в угнетении его мышечной и дыхательной систем. Также недостатком считается тяжелый выход роженицы из состояния наркоза.
Но стоит учесть и то обстоятельство, что медицина усовершенствует препараты, используемые для проведения этого вида анестезии, что с каждым днем минимизирует риски негативного влияния на мамочку и дитя. Цель регионарной анестезии, включающей спинальную и эпидуральную, — местное обезболивание. Суть этих двух видов наркоза идентична и состоит в проколе поясничной зоны позвоночника и подаче таким образом в организм женщины анестетиков. То есть схожесть спинальной и эпидуральной процедур в том, что их результат — обезболивание только нижней зоны тела женщины, пребывающей в сознательном состоянии. Главная разница между видами регионарной анестезии состоит в дозе обезболивающих препаратов и глубине прокола для их введения.
Так, спинальная (ее именуют еще спинномозговой) анестезия проводится и планово, и внепланово при условии наличия у бригады медиков хотя бы 10 минут времени. Обезболивание при этом виде наркоза очень быстрое, роженица боли не чувствует. Достоинством такого вида наркоза является полное исключение риска негативного действия препаратов на дитя. Женщина при этом находится в сознательном состоянии, что исключает проблемы с дыханием. Она слышит первый крик ребенка. А вот недостатками этого вида наркоза можно назвать высокий риск падения у женщины кровяного давления, короткое действие лекарств и достаточно высокую степень риска у нее неврологических осложнений.
Эпидуральная анестезия отличается от предыдущего вида механизмом введения лекарства, действие которого развивается на протяжении 20 минут.
„Плюсами” этого вида наркоза является пребывание роженицы в сознании и возможность видеть дитя сразу после появления на свет. Также это постепенное снижение давления, что минимизирует риски его падения у мамочки. Важное преимущество этого вида анестезии и в том, что воздействие вводимых лекарств можно продлевать.
Недостатки эпидуральной анестезии в том, что иногда она не срабатывает либо работает частично, обезболивая только одну половину тела женщины.
Такой наркоз достаточно сложен в проведении. Он нуждается в определенном уровне профессионализма анестезиолога. Также его недостатком является возможность возникновения так называемого спинального блока, если прокол для анестезии сделан некорректно. При введении слишком большой дозы обезболивающих препаратов возможна остановка и дыхания, и сердца. Стоит отметить и риск влияния лекарственных препаратов на будущего малыша.
Существует ряд противопоказаний для проведения регионарной анестезии. Среди них травмы позвоночника и кровотечение у женщины, гипотония, внутриутробная гипоксия малыша.
Специально для beremennost.net – Елена ТОЛОЧИК
beremennost.net
Какая анестезия лучше при кесаревом сечении? Я испытала оба вида
Эпидуралка или общий наркоз? Такой вопрос мучает многих мам, которым предстоит кесарево сечение. Я испытала оба вида наркоза и хочу поделиться с вами своим опытом.
Кесарево сечение – это родоразрешение хирургическим путем, при котором ребенка извлекают посредством разреза матки роженицы. Различают плановое кесарево сечение и экстренное. Я пережила две такие операции, в результате которых имею двух замечательных дочек. У меня было плановое кесарево сечение в связи с миопией высокой степени. Если близорукость влечет за собой изменения сетчатки глаза, то кесарево сечение — это единственный способ родоразрешения. Первые мои роды прошли под общим наркозом, вторые под спинной анестезией. Расскажу подробно про свои ощущения.
Общий наркоз при кесаревом сечении
Положили меня в больницу за неделю до родов. Здесь мне капали капельницы, давали витамины, следили за анализами. В общем готовили к операции. Рожала я в сельской местности, поэтому выбор наркоза был невелик, а точнее его не было вообще. За день до операции меня вызвал на беседу анестезиолог и предупредил, что в данной больнице делают только общий наркоз. Грубо говоря, меня усыпят, а проснусь я уже в палате, став мамочкой. Перед операцией я сдала контрольные анализы, прошла неприятную процедуру с клизмой. И вот я в операционной. К одной руке мне прицепили датчики, следящие за мои пульсом и давлением, а в другую руку вставили катетер. Чувствовала себя распластанной препарированной лягушкой. Было очень страшно. Боялась не заснуть и все чувствовать, боялась не проснуться вообще. Страх неизвестности пугал! Перед началом дали подышать кислородом при помощи маски, а потом в вену через катетер ввели наркоз. Спустя пару минут потолок стал расплываться надо мной. Ощущения очень неприятные и странные. Как будто я лечу в какой-то тоннель, а вокруг меня давит непонятной белой липкой массой. Я слышу какой-то нарастающий гул и очень хочу вырваться отсюда, но не могу.
А затем я открыла глаза. В сознание я приходила плохо. Чувствовалась сильная слабость, кружилась голова, давление упало до 70/40. Очень хотелось пить. Боли я не чувствовала, так как мне кололи обезболивающее. А еще хотелось знать, что с ребенком, как он. Полностью отошла я от наркоза лишь к вечеру.
Ребенок родился здоровым. Ближе к ночи мне принесли и показали. Сутки я не вставала с кровати. Боль в районе шва была вполне терпимой. На вторые сутки я полностью отказалась от обезболивающих препаратов. Встала я лишь на третьи сутки. А зря! Чем раньше встанешь, тем быстрее все заживет. Ходила медленно, в полусогнутом состоянии. Ребенка мне отдали на четвертые сутки. К этому времени она привыкла есть смесь и грудь не брала. Приучала ее долго и мучительно на протяжении трех месяцев. Что касается моего шва, то на седьмые сутки, в день выписки, я уже и не вспоминала о нем. Все зажило очень быстро.
Мои вторые роды под эпидуральной анестезией
Моя вторая операция произошла спустя семь лет. На этот раз мне советовали местную анестезию, так как она более щадящая. Начало было такое же как в первый раз: анализы, клизма, операционная. Сделали укол в нижнюю часть позвоночника. Это не больно. Передо мной повесили шторку, чтобы я не видела действия врачей. Я почувствовала, как у меня онемела нижняя часть тела. Как меня разрезали, я не чувствовала. Лишь когда доставали ребенка, возникло ощущение, что из меня что-то тянут, но боли не было. И тут я услышала крик моей малышки. Это такое счастье! Все мамочки меня поймут. Это незабываемый момент. Я плакала от великой радости. Доченьку мне тут же показали. Вся операция заняла 40 мин. В конце мне сделали успокаивающий укол и отвезли в палату. Я тут же позвонила всем родным и сообщила радостную новость. После операции меня очень знобило, но это терпимо. Ко шву приложили лед и вкололи обезболивающее. Чувствовать нижнюю часть тела я стала через три часа. К вечеру меня подняли с кровати, и я пыталась расходиться. На вторые сутки мне отдали ребенка, и я без проблем кормила грудным молоком. Шов болел пять дней. Дольше чем в первый раз. Но спустя неделю я благополучно о нем забыла.
Полезное видео про эпидуральную анестезию
Подводя краткий итог, хочу сказать, что если вам предоставляется выбор наркоза, то выбирайте только спинальную анестезию. Переносится гораздо легче, все время операции вы находитесь в сознании. У вас есть возможность увидеть ребенка и быть в курсе всего происходящего. Данный наркоз абсолютно безвреден для малыша.
Восстановление после кесарева
После кесарева сечения самое главное – это как можно раньше встать с кровати. Пусть больно, тяжело, голова кружиться, но надо преодолеть, заставить себя. Иначе шов будет заживать медленно, а еще образуются спайки. Вам это надо? Как только пришли в себя, старайтесь не лежать все время на спине, а поворачивайтесь то на один бок, то на другой. А спустя шесть часов медленно поднимайтесь. Не спешите! Посидите пять минут на кровати, а потом при помощи кого-то из родственников делайте пару шагов. Походите немного, прилягте, отдохните. Знаю по себе, что очень хочется лежать, но надо перебороть себя. Это очень важно — расходиться в первые дни. Благодаря этому, вы без проблем будете ходить уже на третьи сутки после операции. Когда будете кормить грудью, то будете чувствовать боль в районе матки и усиленное кровотечение. Это нормально! При сосании груди ребенком, возникает сокращение матки. Обязательно носите бандаж. С его помощью не будет возникать давления на шов, и он заживет быстрее. После выписки обрабатывайте шов зеленкой в течение пяти дней. Купалась я на вторые сутки после операции. Через шесть месяцев можно заняться спортом.
Восстановление формы после кесарева сечения происходит медленнее, так как разрезаются мышцы живота. У меня на это ушло два года. Зато благодаря этим операциям я имею двух чудных дочек, у меня нет ухудшений со зрением, а об операциях уже и не вспоминаю. Шов давно зажил и побледнел. Под нижним бельем его абсолютно не видно. Рожать при помощи операции не страшно. Главное думать о своем малыше. Здоровья вам и вашим деткам!
poslekesareva.ru
Анестезия при кесаревом сечении: общая, эпидуральная, спинальная
Содержание:
В определённых случаях роды не могут идти естественным путём, и тогда производится операция — новорождённый извлекается из материнской утробы через разрез, сделанный на матке. Без наркоза она невозможна, как и любое другое хирургическое вмешательство. Поэтому вопрос, какая анестезия при кесаревом сечении лучше, очень актуален.
Если операция запланированная, врач обсуждает выбор обезболивания с пациенткой, предлагая свои варианты. Если пришлось кесарить экстренно, доктор самостоятельно принимает решение. На сегодняшний день применяют общий (в том числе эндотрахеальный) наркоз и региональную (спинальную, эпидуральную, спино-эпидуральную) анестезию.
Общий внутривенный наркоз
Современные хирурги и анестезиологи не приветствуют, но всё-таки иногда вынуждены делать внутривенный общий наркоз при кесаревом сечении, который оказывает на плод и роженицу не самое благоприятное воздействие.
Это искусственно вызванное торможение ЦНС, которое сопровождается сном, потерей сознания и памяти, расслаблением мышц, снижением некоторых рефлексов, исчезновением болевой чувствительности. Такое состояние является следствием введения общих анестетиков, дозы и комбинации которых индивидуально подбираются врачом-анестезиологом.
Показания
Врач назначает кесарево сечение под общим наркозом внутривенно в следующих случаях:
- имеются противопоказания к спинальной и эпидуральной анестезиям: коагулопатия, острое кровотечение, тромбоцитопения;
- косое или поперечное положение плода;
- патологическое ожирение;
- выпадение пуповины;
- приращение плаценты;
- ранее сделанная операция на позвоночнике;
- отказ роженицы от региональной анестезии;
- экстренное кесарево сечение.
Если имеются данные показания, кесарево сечение проводится под внутривенным общим наркозом.
Преимущества
Несмотря на то, что большинство клиник на сегодняшний момент отказалось от применения внутривенного общего наркоза при проведении кесарева сечения, у него всё-таки имеется ряд преимуществ. К ним относятся:
- полное обезболивание;
- максимальное расслабление мышц, что очень удобно для хирурга;
- быстрое действие анестетиков, что позволяет провести операцию мгновенно, когда каждая минута на счету;
- не влияет на сердечную деятельность;
- не провоцирует падение давления;
- врач постоянно контролирует глубину и длительность наркоза;
- техника введения препаратов для общего наркоза предельна проста, врачебные ошибки исключены, дорогостоящее оборудование не требуется.
Несмотря на все эти преимущества, внутривенный общий наркоз редко предлагается роженицам, которым предстоит кесарево сечение. Как и у любой другой анестезии, у этой есть свои плюсы и минусы, причём последние зачастую оказываются решающими для отказа от такого вида обезболивания.
Недостатки
Врачи не скрывают, что последствия общего наркоза внутривенно при проведении кесарева сечения могут оказаться опасными для здоровья и даже жизни малыша. Именно из-за этого от него отказываются в пользу спинальной или эпидуральной анестезии.
К явным минусам данной процедуры относятся:
- большой риск развития осложнений;
- нарушения дыхания у малыша;
- угнетающее воздействие на нервную систему плода, что будет выражаться в его чрезмерной вялости, заторможенности, сонливости, тогда как в такой момент от него требуется активность;
- аспирация — выброс в трахею содержимого желудка;
- гипоксия у роженицы;
- при подключении к аппарату ИВЛ (искусственной вентиляции лёгких) у роженицы может подняться давление и участиться сердечный ритм.
Слишком велик риск осложнений со здоровьем у малыша в будущем, если проводить кесарево сечение под внутривенным общим наркозом. И это основной недостаток данного вида анестезии, который перечёркивает все его положительные стороны.
Поэтому врачи отговаривают рожениц от данной методики и сами к ней прибегают лишь только в самых экстренных случаях. Так что обязательно узнавайте, под каким наркозом делают кесарево сечение в той больнице, где вам будут делать операцию.
Это интересно! Учёные из США выяснили, что состояние человека под наркозом приравнивается скорее к коме, чем ко сну.
Эндотрахеальный общий наркоз
К общей анестезии относится также эндотрахеальный наркоз, который применяется в случае кесарева сечения. Лекарственный препарат для обезболивания проникает в клетки организма через трубку, которую анестезиолог вводит в трахею. Большинство медиков, если родоразрешающей операции не избежать, выбирают именно данную методику. Показания у неё точно такие же, как и у общего внутривенного наркоза, а вот достоинств гораздо больше.
Плюсы
Врачи отдают предпочтение именно эндотрахеальному общему наркозу при проведении кесарева сечения по следующим причинам:
- лекарственный препарат медленнее проникает сквозь плаценту, чем при его внутривенном введении, поэтому риск нежелательных последствий для плода оказывается гораздо меньшим;
- сводится к минимуму риск осложнений для дыхательной и сердечно-сосудистой системы, так как аппарат выводит из организма углекислоту и снабжает лёгкие кислородом;
- анестетики подаются в более точном количестве, а дозировку лекарственного вещества можно изменить в любой момент;
- врач контролирует уровень насыщения кислородом и получаемый лёгкими объём вентиляции;
- содержимое желудка не может проникнуть в лёгкие.
Так что на вопрос, какая анестезия лучше при кесаревом сечении — внутривенная или эндотрахеальная, врачи чаще всего отвечают однозначно: последний вариант предпочтительнее. И всё-таки и у этого вида общего наркоза имеются свои недостатки.
Минусы
Организмы роженицы и малыша по-разному могут отреагировать на лекарственные препараты, поступающие посредством общего эндотрахеального наркоза. В результате последствия такой операции порой бывают не только неприятными, но и опасными для здоровья. Среди них:
- тошнота;
- боль в горле, мышцах;
- дрожь;
- головокружение вплоть до обморочного состояния;
- слабое сознание;
- травмы языка, губ, зубов, горла;
- инфекции лёгких;
- аллергия;
- анафилактический шок;
- поражение головного мозга как у роженицы, так и у малыша;
- а также повреждение нервных отростков у обоих.
Негативные последствия эндотрахеального общего наркоза даже врачи не всегда могут предсказать, особенно в условиях родоразрешения, когда они ответственны за жизнь матери и ребёнка. Поэтому в последнее время используются региональные виды анестезии при кесаревом сечении, которые оказывают не такое вредное воздействие на плод: спинальная, эпидуральная и спино-эпидуральная.
По страницам истории. В древности при родах в качестве своеобразной анестезии использовались… электрические скаты.
Спинальная анестезия
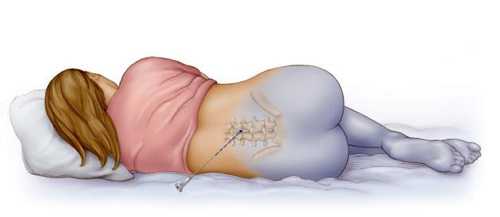
Местная (региональная) спинальная анестезия при кесаревом сечении обеспечивает блокировку всех видов чувствительности. В некоторых источниках может называться спинномозговой. Заключается в том, что лекарственный препарат вводится через прокол между позвонков в цереброспинальную жидкость. При этом игла вводится гораздо глубже, чем при эпидуральном наркозе.
Второе отличие данной методики — положение роженицы при введении анестетика. При эпидуральной она сидит, тогда как здесь ей предложат лечь в позу эмбриона, максимально поджав под живот ноги.
Показания
При кесаревом сечении проводится спинномозговая анестезия в следующих случаях:
- экстренная ситуация, а общий наркоз противопоказан;
- выполненная эпидуральная анестезия в начале естественных родов, которые необходимо завершить кесаревым сечением;
- гестоз;
- порок сердца;
- артериальная гипертензия;
- сахарный диабет;
- проблемы с почками.
Это щадящий вид анестезии, к которому врачи прибегают, если у роженицы обнаруживаются какие-то серьёзные проблемы со здоровьем. Однако спинальный наркоз имеет ряд противопоказаний, которые обязательно нужно иметь в виду.
Противопоказания
Имеются следующие противопоказания к спинальной анестезии при проведении кесарева сечения:
- отказ пациентки от такого вида обезболивания;
- отсутствие необходимого оборудования или квалифицированного специалиста;
- большая кровопотеря;
- нарушения, связанные с кровеносной системой;
- любые инфекции, воспаления, сепсис, герпес в стадии обострения;
- аллергия на вводимый препарат;
- проблемы с сердцем;
- высокое внутричерепное давление;
- гипоксия плода;
- заболевания ЦНС;
- употребление гепарина, варфарина или других антикоагулянтов непосредственно перед операцией.
Если не было учтено хотя бы одно противопоказание из данного списка, маму и ребёнка могут ожидать самые серьёзные осложнения после спинальной анестезии, применённой в ходе кесарева сечения. Именно поэтому, если операция проводится планово, женщина должна обговорить со своим лечащим врачом все проблемы своего здоровья и решить, подходит ей данный вид наркоза или нет. У него есть свои преимущества и недостатки.
Плюсы
Самый частый вопрос, которые задают роженицы, готовящиеся к кесареву сечению, — что лучше: спинальная или эпидуральная анестезия? Выбор во многом будет зависеть от индивидуальных особенностей женского организма, течения беременности и многих других факторов. Преимущества спинномозгового наркоза:
- отличное обезболивание без погрешностей, которые есть при эпидуральной анестезии;
- прекрасное расслабление мышечной системы;
- быстрота действия: всего 5-7 минут;
- минимальное воздействие лекарственными препаратами на плод: при эпидуральном наркозе объём вводимого вещества гораздо больше;
- возможность находиться в сознании на протяжении всех родов;
- из-за понижения давления врачи могут контролировать кровопотерю;
- восстановительный период проходит быстрее и гораздо легче, чем после общего наркоза;
- использование более тонкой иглы, чем при эпидуральной анестезии, так что болевые ощущения в месте прокола впоследствии исключены;
- отсутствие риска повреждения спинного мозга;
- более низкая цена.
В вопросе, какую анестезию выбрать (эпидуральную или спинальную) при кесаревом сечении цена вовсе не определяет качество. Здесь она ниже лишь потому, что объём вводимого лекарственного препарата гораздо меньше, чем используется при эпидуральном наркозе. Ну и, конечно, без недостатков не обходится ни одни вид анестезии.
Минусы
В редких случаях последствия спинальной анестезии в рамках кесарева сечения могут быть такими же опасными, как и при общем наркозе. Так что роженица заблаговременно должна знать обо всех недостатках данного вида обезболивания, к которым относятся:
- требуется высокий профессионализм анестезиолога;
- среди осложнений — инфицирование, менингит, токсическое отравление, судороги, остановка дыхания, повреждение спинного мозга, летальный исход, сильные головные или спинные боли, которые могут длиться в течение нескольких месяцев после операции;
- из-за неправильного прокола анестезия может вообще не сработать;
- анестетик слабо, но всё-таки может оказать влияние на ребёнка;
- ограниченное (не более 2 часов) время действия обезболивающего препарата:
- резкое падение давление у роженицы, которое сопровождается приступами тошноты и головокружения.
Так что, если вам предстоит пройти через кесарево сечение, стоит взвесить все плюсы и минусы спинальной анестезии, прежде чем воспользоваться данным методом наркоза. Несмотря на невысокую стоимость по сравнению с эпидуральной анестезией, иногда имеет смысл воспользоваться именно последним вариантом.
Знаменательная дата. 16 октября далёкого 1846 года Томас Мортон (американский зубной врач) провел операцию под наркозом. Эту дату во всём мире теперь считают Днём анестезиолога.
Эпидуральная анестезия
В последнее время всё чаще при запланированном кесаревом сечении применяется эпидуральная анестезия, которая не требует от анестезиолога такой точности и профессионализма, как при спинальной. Эти два вида наркоза очень похожи, но нужно разбираться и в отличиях, чтобы правильно сделать выбор.
Отличия от спинального наркоза
Не можете решить, какой вид наркоза предпочесть? В таком случае заранее узнайте, как делают эпидуральную анестезию, в чём её отличия от спинальной. Ведь каждое из них будет иметь свои последствия для вашего организма и для здоровья малыша.
- Начинает действовать через 20, а не 5 минут после введения лекарства.
- Анестетик вводится в эпидуральное пространство позвоночника, а не цереброспинальную жидкость.
- Игла гораздо толще.
- Вводится она между спинномозговым каналом и твёрдой оболочкой мозга, а не между позвонков.
- Ввод иглы гораздо более поверхностный, чем при спинальной анестезии.
- Вставляется катетер, который остаётся в позвоночнике на протяжении всей операции. При спинномозговом наркозе такая трубка отсутствует.
- Более дорогой, так как объём лекарственного препарата, который вводится в организм, гораздо больше.
Что касается побочных эффектов, которые могут возникнуть у женщины прямо на операционном столе, однозначного ответа быть не может. Разные роженицы могут испытывать неодинаковые ощущения под эпидуральной анестезией и спинальным наркозом. Кто-то чувствует лишь лёгкое покалывание, когда вводят иглу, а у кого-то начинаются судороги, если нечаянно задевается нерв. Так что здесь всё зависит от уровня болевого порога и индивидуальных особенностей.
Показания
Рекомендуется проводить кесарево сечение под эпидуральной анестезией в следующих случаях:
- если в начале естественных родов она уже была проведена, но экстренно потребовалось хирургическое вмешательство;
- серьёзные заболевания у роженицы: гестоз, высокое давление, проблемы с почками или печенью, сильная миопия, сахарный диабет;
- недоношенная беременность;
- противопоказания для общего наркоза;
- чрезмерная родовая деятельность, патологии шейки матки;
- желание роженицы.
Если возникает проблема, что лучше: общий наркоз или эпидуральная анестезия, — врач смотрит прежде всего на состояние здоровья будущей матери. Последний вариант наркоза более щадящий и имеет минимум негативного влияния на плод. Именно по этой причине на сегодняшний момент времени предпочтение отдают региональным методикам обезболивания.
Противопоказания
Готовясь к кесареву сечению, обязательно нужно учитывать все противопоказания к эпидуральной анестезии, которых очень много. В ином случае могут иметь место серьёзные осложнения и необратимые последствия. Нельзя использовать данную методику в следующих случаях:
- наличие проблем со свёртываемостью крови;
- кровотечения;
- повышенное внутричерепное давление;
- татуаж на спине, затрагивающий место пункции;
- инфекции, воспаления, опухоли, раны и любые другие поражения кожного покрова в месте прокола;
- аллергия на лекарственный препарат;
- эпилепсия;
- повышенная температура;
- аритмия;
- кишечная непроходимость;
- порок сердца;
- заболевания ЦНС;
- травматический шок;
- сердечно-сосудистый, постгеморрагический коллапсы;
- заболевания позвоночника и спинного мозга;
За сутки роженицам нередко противопоказана используемая для лечения и профилактики тромбозов инъекция Клексана. Если по каким-то причинам данные противопоказания не были учтены, могут возникнуть последствия эпидуральной анестезии при кесаревом сечении, которые представляют опасность для здоровья матери и ребёнка. Если же предродовое обследование было тщательным, данный вид наркоза не таит в себе каких-то явных подводных камней: у него много плюсов.
Достоинства
Вот чем хорош эпидуральный наркоз при кесаревом сечении:
- полное обезболивание;
- не такое сильное воздействие на плод, как при общем наркозе;
- женщина имеет возможность сразу после операции увидеть своего малыша;
- эпидуральная анестезия при кесаревом сечении понижает давление, так что хирург может контролировать кровопотерю в ходе всей операции;
- послеоперационный период переносится гораздо легче;
- катетер позволяет контролировать дозировку анестетика — это основное преимущество эпидуральной анестезии, которого нет у спинальной.
Как и остальные виды наркоза при кесаревом сечении, эпидуральный имеет свои недостатки, которые выражаются прежде всего в огромном количестве последствий для здоровья матери и ребёнка после операции.
Недостатки
К минусам эпидурального наркоза, который применяется для проведения кесарева сечения, относятся:
- ошибочное введение препарата внутрь сосуда может спровоцировать судороги, резкое снижение давления, которые приводят к летальному исходу или серьёзному повреждению головного мозга;
- снижение давления может спровоцировать у женщины сильное головокружение и приступ тошноты прямо во время родов;
- некоторое влияние (причём негативное) введённый в организм лекарственный препарат всё-таки окажет на плод;
- если кесарево сечение не будет закончено в течение 2-ух часов из-за непредвиденных осложнений, эпидуральную анестезию придётся продлевать.
Самый серьёзный недостаток данного вида наркоза, применяемого в ходе кесарева сечения, — это последствия после эпидуральной анестезии, подчас слишком опасные и необратимые. Предсказать их практически невозможно.
Последствия
В результате несоблюдения противопоказаний или индивидуальных особенностей организма матери иногда возникают осложнения эпидуральной анестезии после кесарева сечения. Они могут коснуться здоровья, даже жизни и матери, и ребёнка.
Осложнения для матери во время родов:
- повреждение твёрдой мозговой оболочки;
- снижение пульса;
- тошнота, рвота;
- озноб;
- травма спинного мозга;
- боли в спине;
- токсическая реакция на препарат.
Послеродовые последствия для женщины:
- сильные боли головы и спины;
- проблемы с лактацией;
- потеря чувствительности нижними конечностями;
- нарушения ЦНС.
Осложнения для ребёнка:
- уменьшение частоты сердечных сокращений;
- нарушение дыхания, моторики;
- дезориентация;
- затруднённость сосания;
- энцефалопатия.
Если перед супругами, которые вот-вот станут родителями, стоит проблема, какой наркоз лучше при кесаревом сечении, её нужно решать только совместно со своим лечащим врачом. После тщательного и обстоятельственного обследования он может сделать выводы и посоветовать наиболее подходящий вариант. Иначе последствия эпидуральной анестезии не заставят себя долго ждать. В редких случаях медики принимают решение делать спино-эпидуральный (эпидурально-спинальный) наркоз.
Любопытный факт. Один шанс из 200 тысяч — такова вероятность у роженицы умереть от анестезии.
Спино-эпидуральная анестезия
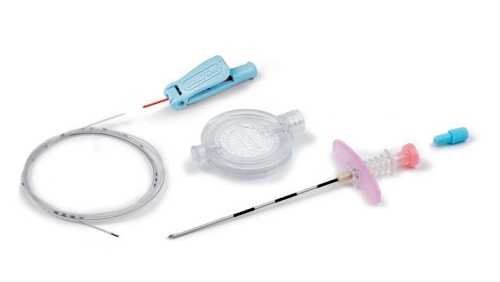
Комбинированная эпидурально-спинальная анестезия — это метод, сочетающий в себе оба вида наркоза. Проводится спинальное обезболивание, но с катетеризацией. Позволяет использовать преимущества обоих и нивелировать их недостатки. Получил широкое распространение именно при проведении оперативного родоразрешения не так давно, но зарекомендовал себя просто отлично. Всё большее количество врачей склоняются к такому методу обезболивания.
Заранее зная, что вам предстоит рожать с помощью хирургии, узнайте подробнее, какую анестезию делают при кесаревом сечении в роддоме, куда вы собираетесь ложиться на операцию. Это позволит вам полноценно подготовиться к ней, выяснить все подводные камни, решить с врачом спорные, сомнительные моменты. Чем спокойнее будет мама перед знаменательным событием, тем ровнее и лучше оно пройдёт.
vse-pro-detey.ru
Какой наркоз лучше при кесарево?
Вопрос, касательно того, какой вид наркоза лучше применять при кесаревом сечении, интересует многих будущих мам, которым предстоит подобная операция. Для того чтобы на него ответить, необходимо для начала разобраться с тем, какие вообще виды наркоза используются при проведении данной операции.
Как проводится обезболивание при кесаревом сечении?На сегодняшний день, обезболивание при проведении операции кесарево сечение может проводиться с использованием следующих видов анестезии:
Так первых два типа очень похожи между собой, только эпидуральная анестезия выполняются всегда при проведении плановой операции, а спинальная — при экстренном кесарево. Заключается данный способ обезболивания во введении анестетика в непосредственно в спиной мозг, т.е. делают укол в позвоночник. Он вызывает практически полную потерю чувствительности тела от груди до колен, которая может наблюдаться в течение нескольких часов после родов.
При общем наркозе пациентка вводится в состояние искусственного сна и просыпается, когда уже операция завершена.
Под каким наркозом лучше делать кесарево сечение?При ответе на вопрос по поводу того, какой наркоз лучше делать при кесаревом сечении (как первом, так и втором), большинство современных анестезиологов делают выбор в пользу эпидуральной анестезии.
Главными аргументами при выборе данного способа обезболивания, являются:
- полностью исключен риск воздействия препаратов на ребенка;
- быстрое действие в течение нескольких минут;
- абсолютное обезболивание, риск частичной или недостаточной анестезии крайне мал;
- в связи с тем, что женщина находится в сознании, обычно не возникает проблем с дыханием;
- роженица слышит первый крик своего малыша и может сразу же приложить его к груди;
- снижение АД происходит постепенно, что позволяет поддерживать его в норме профилактическими мерами.
Также, если причиной проведения кесарева является многоплодная беременность (двойня, к примеру), то вопрос, какой лучше наркоз для этого применять не стоит, и выбор врачи всегда делают в пользу эпидуральной или спинальной анестезии.
womanadvice.ru
