КОКЛЮШ — Книги — Доктор Комаровский
…в конце концов, каждая болезнь затрагивает нервную систему. Лечение должно быть как телесное, так и духовное. Нужно спокойное повторение Соломонова изречения: «И это пройдет».
Е. Рерих
Коклюш, по большому счету, — одна из самых распространенных детских инфекций. Болезнь передается воздушно-капельным путем, а ее главным проявлением является приступообразный кашель, который почти не поддается лечению.
Коклюш относят к управляемым инфекциям, поскольку частота возникновения этой болезни во многом зависит от того, как организовано проведение профилактических прививок. Прививки от коклюша начинают делать с трехмесячного возраста вместе с дифтерией и столбняком — используется, как правило, вакцина АКДС[1]. Правды ради следует отметить, что из трех компонентов этой вакцины коклюшный переносится наиболее тяжело — т. е. именно с ним чаще всего бывают связаны все те неприятные ощущения, которые испытывает ребенок после вакцинации (недомогание, повышение температуры, снижение аппетита). И нередко бывает так, что ослабленным детям или детям, у которых ранее отмечались выраженные реакции на прививку, вакцинацию делают препаратом АДС — не содержащим коклюшного компонента. Вот такие дети — толком не привитые — и болеют чаще всего тяжелыми формами коклюша. Хотя привитые тоже болеют, но несравнимо легче. Легче настолько, что диагноз «коклюш» устанавливается в десятки раз реже, чем это заболевание встречается на самом деле.
Удивительной особенностью коклюша является полное отсутствие к нему врожденного иммунитета: заболеть этой болезнью может даже новорожденный.
Микроб, вызывающий коклюш, называется коклюшной палочкой. Она быстро (очень быстро) погибает во внешней среде, поэтому единственным источником инфекции является больной человек и только больной человек. Люди — и дети, и взрослые — очень восприимчивы к коклюшу и, при отсутствии иммунитета, вероятность заболеть после контакта с больным достигает 100%. Палочка распространяется и, соответственно, может вызвать заражение здорового, главным образом, при кашле больного. Следует в то же время отметить, что «подцепить» коклюш можно лишь при весьма тесном общении с больным — даже при кашле более чем на два, максимум на три метра палочка не рассеивается. Инкубационный период в среднем составляет 5—9 дней, но может колебаться от 3-х до 20-ти.
Как мы уже заметили, главным проявлением болезни является своеобразный, ни с чем не сравнимый кашель. Причина его возникновения в очень и очень упрощенном виде выглядит следующим образом.
Итак, для начала заметим, что все функции человеческого организма управляются определенными клетками головного мозга. Т. е. имеется ряд клеток, выполняющих общую функцию, которые образуют так называемый управляющий центр — центр дыхания, центр кровообращения, центр терморегуляции и т. д. Не обойден вниманием и кашель — имеется кашлевой центр, который активно функционирует в течение всей жизни, поскольку кашель, и довольно часто, жизненно необходим вполне здоровому человеку.
Следует также знать, что дыхательные пути — трахея, бронхи — покрыты изнутри так называемыми эпителиальными клетками[2], которые, в свою очередь, имеют ворсинки — эдакие выросты, похожие на реснички, — недаром
***
Начинается коклюш постепенно — появляется сухой частый кашель, иногда — небольшой насморк, температура тела повышается незначительно — максимум 37,5—37,7 °С, но гораздо чаще она вообще остается нормальной. Заподозрить коклюш на этом этапе болезни (он называется катаральным периодом и длится от трех дней до двух недель) практически невозможно — ну разве что заведомо известно о контакте с больным. Описанные симптомы служат поводом для диагностики всяких-разных ОРЗ и бронхитов, а поскольку температуры особой нет, то, разумеется, предполагаются ОРЗ и легкие бронхиты. В подобной ситуации ребенок нередко продолжает ходить в школу или в детский сад, что весьма печально, ибо коклюш максимально заразен именно в катаральном периоде. Кстати, раз уж речь зашла о заразности, отметим, что больной человек выделяет микробы во внешнюю среду около месяца, но количество коклюшных палочек существенно уменьшается с каждым днем начиная со второй недели болезни и становится очень незначительным дней эдак через 20.
К сожалению, катаральным периодом болезнь не ограничивается: кашель становится приступообразным — вот на этом этапе (период спазматического кашля), как правило, и ставится диагноз «коклюш». Коклюшный кашель настолько специфичен, что врачу необходимо лишь услышать его — после этого уже не требуется никаких дополнительных анализов, все и так ясно.
Так что же представляет собой коклюшный кашель? Если честно, то описывать его — занятие безнадежное: легче было бы самому покашлять. Но попробуем. Типичный коклюшный кашель — это приступ, состоящий из нескольких кашлевых толчков, которые без остановки следуют друг за другом, не давая больному возможности передохнуть.
Во время приступа очень часто отмечается покраснение или даже посинение лица, а после его (приступа) окончания — рвота или просто выделение слизи, которую ребенок выплевывает или глотает.
Подводим итоги. Для коклюшного кашля типичны: приступ + реприз + последующее отхождение слизи или рвота.
С учетом описанного нами кашля становится понятным, что тяжесть болезни определяется, прежде всего, частотой и длительностью приступов. Весьма характерно, что вне приступа кашля состояние ребенка почти не нарушено.
Продолжительность периода спазматического кашля весьма вариабельна и может достигать двух-трех месяцев даже несмотря на лечение! Тем не менее частота приступов нарастает дней десять, после чего положение недели на две стабилизируется и только потом количество и продолжительность приступов медленно (к сожалению, очень медленно) начинает уменьшаться.
Очень тяжело протекает коклюш у детей первого года, особенно первых шести месяцев жизни. В этом возрасте после кашля часто бывают остановки дыхания, которые длятся от нескольких секунд до минуты и даже дольше! Неудивительно, что в связи с нехваткой кислорода у младенцев появляются нарушения со стороны нервной системы и другие осложнения.
В целом — и это особенность коклюша — проявления болезни хоть и очень неприятны, но не особенно страшные. А чего действительно приходится опасаться — так это осложнений, наиболее частым из которых является воспаление легких (пневмония). Кстати, вызывают его вовсе не коклюшные палочки, а другие микробы — стафилококки, стрептококки и т. п.
Убить коклюшную палочку несложно, хотя и не все антибиотики на нее действуют. Так, например, пенициллин не действует вообще. Но, к счастью, бактерия практически не способна вырабатывать устойчивость к антибиотикам. Т. е. если уж какой-либо препарат против микроба эффективен, то он и будет эффективен. Наиболее часто врачи используют эритромицин — после трех-четырех дней его употребления от коклюшной палочки, в подавляющем большинстве случаев, не остается и следа. Но в периоде спазматического кашля никакого эффекта — в виде уменьшения частоты и длительности приступов — заметить не удается. И мы уже понимаем почему — ведь кашель не из-за микроба, а из-за поражения клеток кашлевого центра. Главная цель приема антибиотиков в этом периоде — сделать больного не заразным. А вот если тот же эритромицин назначается в катаральном периоде — в первые дни болезни, когда еще нет перевозбуждения кашлевого центра, — так вот, в этом периоде лекарство вполне может прервать болезнь и не довести человека до приступов.
Но угадать не всегда получается — не пичкать же детей антибиотиками при любом покашливании. А ведь все вышеописанное — это типичный коклюш. Который бывает совсем не часто — спасибо прививкам. Сплошь и рядом встречаются абсолютно нетипичные формы болезни — редкий кашель, без всяких температур, с прекрасным самочувствием. И очень часто болеют папы и мамы, которые, в свою очередь, заражают детей (при опросе регулярно выясняется, что в семье заболевшего ребенка длительно кашлял кто-то из взрослых).
Додуматься до нетипичного коклюша бывает очень и очень трудно, но, в конце концов, нетипичный коклюш — легкий коклюш. Поэтому давайте поговорим о том, как помочь ребенку при настоящем коклюше: если будем об этом знать — с легкими формами справимся и подавно.
Итак, что же надо делать и что необходимо знать?
- Помнить о других людях — о тех, кто был в контакте с вашим ребенком, и о тех, кто в этом контакте может оказаться: дитя изолировать, сообщить друзьям, что визиты нежелательны.
- Убить микроб: выбор антибиотика (возможных вариантов десятки), а также доза лекарства — это дело врача. Задача родителей — добиться попадания препарата внутрь больного, соблюдать назначенные дозы, кратность и сроки приема[3].
- Относиться к болезни философски и отдавать себе отчет в том, что коклюш управляем лишь на этапе профилактики. Но ежели заболели — время оказывается одним из главных факторов на пути к выздоровлению. Короче говоря, пока свое не откашляет — ни на какие таблетки и ни на каких чудо-докторов особо надеяться не стоит[4].
- Следует знать, что приступы кашля могут провоцировать физическая нагрузка, чихание, жевание, глотание, отрицательные эмоции. Выводы из этих знаний вполне логичны:
- не устраивать активных игр с беганьем, прыганьем и скаканием;
- всячески избегать пыли, удалять ребенка из комнаты на время уборки;
- стараться, чтобы предлагаемая ребенку пища не требовала особого жевания и, уж по крайней мере, на время болезни, забыть о жевательных резинках.
- С учетом предыдущего пункта, следует осознать, что кормление ребенка с коклюшем составляет особую проблему. Для некоторых детей сам процесс поглощения пищи становится настолько страшным, что даже упоминание о еде (например произнесенная мамой фраза: «Пойдем кушать») вызывает приступ кашля. К счастью, это бывает редко, но вот кашель после еды и рвота всем, что съел, — явление довольно распространенное. Не следует давать сразу много еды — даже если хочет есть много. Чем дольше будет жевать и чем больше съест — тем больше вероятность и приступа кашля, и рвоты. Поэтому лучше кормить чаще, но понемногу. В принципе, кашель с рвотой после него редко бывает дважды подряд — т. е. если после приступа рвота была, то следующие 2—3 приступа будут легче.
Одно из наиглавнейших условий, обеспечивающих адекватную помощь ребенку с коклюшем, — правильный ответ на вопрос «чем дышать?»
Чем суше воздух и чем теплее в комнате, где находится ребенок, тем гуще мокрота, тем больше вероятность и увеличения частоты приступов, и развития осложнений. Но ведь традиционные действия при появлении кашля у ребенка заключаются в том, чтобы подержать его, родимого, дома. И неудивительно, что после месяца кашлянья взаперти, без прогулок и свежего воздуха, якобы «бронхит», который на самом деле был легким коклюшем, заканчивается воспалением легких.
Поэтому необходимо помнить и понимать, что свежий воздух является обязательным условием правильной помощи ребенку не только при коклюше, но и при других болезнях, сопровождающихся кашлем и при бронхите, и при трахеите, и при аллергических поражениях дыхательных путей, и при воспалении легких. Но поскольку упомянутые нами «другие болезни» проходят несравнимо быстрее, чем коклюш, то и отрицательные последствия домашнего режима проявляются не так часто.
Таким образом, если уж диагностирован коклюш, то все родственники больного должны быть мобилизованы для того, чтобы по очереди с ребенком гулять. В летнее время, конечно же, нецелесообразно быть там, где сухо и тепло, — необходимо вставать пораньше, пока влажно и прохладно, и в обязательном порядке подольше гулять перед сном. Важно только не забывать о том, что во время гуляний следует избегать общения с другими детьми.
Очень хорошо прогуливаться возле водоемов, ежели таковые имеются поблизости. А если не имеются, то вообще неплохо было бы уехать туда, где они есть, — в деревню к бабушке, на дачу и т. п.[5]
Еще раз обращаю внимание на тот факт, что в современных условиях, когда большинство детей привиты, типичный и тяжелый коклюш встречается не так уж и часто. При длительном, но нетипичном кашле могут помочь дополнительные (лабораторные) методы исследования. В некоторых случаях в обычном клиническом анализе крови выявляют изменения, вполне закономерные для коклюша. Но единственным, стопроцентным доказательством болезни является выделение коклюшной палочки — у ребенка берут из горла мазок или предлагают ему покашлять на специальную чашку с питательной средой, ну а потом, в бактериологической лаборатории, смотрят, что там вырастет. Хотя и здесь не все так гладко, как хотелось бы: уж очень привередливый микроб, эта самая коклюшная палочка. Сплошь и рядом бывают ситуации, когда, судя по кашлю, у ребенка — типичнейший коклюш, а микроб вырастить не удается — никакая самая наилучшая питательная среда не может сравниться с реснитчатым эпителием дыхательных путей. Достаточно пару раз принять антибиотик, достаточно поесть или почистить зубы перед сдачей анализа — и шансов выделить коклюшную палочку практически нет. Я уже не говорю о том, что после третьей недели болезни микроб в принципе практически не выделяется.
Столь подробный рассказ о трудностях, которые сопровождают врачей-лаборантов при попытке обнаружения коклюшной палочки, автор предпринял с одной-единственной целью: убедить читателей в том, что если лаборатория дала заключение про отсутствие возбудителя коклюша, то это вовсе не говорит о том, что коклюша у ребенка нет.
Диагностика легких и нетипичных случаев коклюша даже для врача очень высокой квалификации всегда затруднительна. Наблюдательность родителей может очень и очень помочь, а принципиально важные моменты, позволяющие заподозрить коклюш, состоят в следующем:
- Длительный кашель при отсутствии катаральных явлений (насморка, повышения температуры) или катаральные явления за 2—3 дня прошли, а кашель остался.
- Хорошее общее самочувствие — приличный аппетит, ребенок активен; когда не кашляет — так и вовсе кажется вполне здоровым.
- Полное отсутствие какого-либо облегчения, а иногда даже ухудшение от лечения отхаркивающими средствами.
Любая простуда, любое ОРЗ у ребенка с коклюшем многократно усиливает проявления самого коклюша и многократно увеличивает риск осложнений — все той же пневмонии. Меры профилактики достаточно стандартны — максимально сократить общение с другими людьми, даже если ребенок уже не заразен, не допускать переохлаждений, простудившихся взрослых изолировать.
В принципе, никогда нельзя забывать о возможности развития воспаления легких, а мысль о том, что таки началось, должна появиться при:
а) повышении температуры тела на второй-третьей неделе болезни, особенно когда температура повысилась, а насморк при этом не появился;
б) внезапном учащении кашля и увеличении длительности приступов после того, как в течение нескольких дней становилось лучше или, по крайней мере, не становилось хуже;
в) изменении общего самочувствия — слабость, учащенное дыхание — в промежутках между приступами.
Само собой разумеется, что диагноз воспаления легких поставит врач, если его вызвать, но коклюш ведь длится несколько месяцев, и лечится, чаще всего, в домашних условиях. Нередко бывает так, что родителям не очень-то и удобно часто беспокоить врача, особенно когда диагноз вполне ясен, и не менее ясно, что для выздоровления нужно время и немалое. Перечисленные выше признаки (а, б, в) помогут родителям преодолеть стеснительность и своевременно обратиться за помощью.
Мы же отметили тот факт, что в подавляющем большинстве случаев коклюш вполне благополучно лечится (или проходит сам по себе) в домашних условиях. Но иногда без больницы все же не обойтись. Так когда же?
а) коклюш у детей первого года жизни и особенно (!) первого полугодия: очень высок риск осложнений, да и заболевание в этом возрасте почти всегда протекает весьма тяжело;
б) вне зависимости от возраста, когда имеет место развитие осложнений или когда на фоне кашля появляются остановки дыхания.
Вполне логично заметить следующее: никто и никогда не будет держать малыша в больнице до полного выздоровления. Но и врач больницы, и родители ребенка, прежде чем попрощаться друг с другом должны быть уверены, что болезнь свой пик миновала (нет остановок дыхания, прошли осложнения, в течение нескольких дней количество приступов кашля стало уменьшаться).
Антибиотиками и свежим воздухом лечение коклюша, разумеется, не ограничивается. Хотя из огромного арсенала лекарственных препаратов, помогающих при кашле, нет ни одного, способного существенно облегчить течение болезни. Выбор конкретного лекарства — дело врача, но родители должны знать следующее: даже если, с вашей точки зрения, назначенное лекарство, например, амброксол, не помогает вообще, это вовсе не говорит о нецелесообразности его приема. Дело в том, что механизм действия большинства отхаркивающих средств (и упомянутого нами амброксола в том числе) основан на разжижении мокроты. Кашлять ребенок реже не станет, но вероятность осложнений уменьшится в несколько раз, поскольку именно густая слизь, нарушая проходимость бронхов, и является главной причиной развития воспаления легких.
***
И последнее, о чем хотелось бы рассказать в этой главе.
Впервые столкнувшись с коклюшем в больнице, автор испытал потрясение в связи с тем, как достижения цивилизации способны влиять на «народные» способы лечения. Сейчас объясню.
Представьте себе такую ситуацию. Сережке 8 лет. У него тяжелый коклюш, было приличное воспаление легких, в последнее время стало чуть полегче, хотя кашляет по-прежнему часто и долго — по 15—20 приступов в сутки. И вот появляется его прабабушка (заметьте, не бабушка, а именно прабабушка) — эдакая древняя беззубая старушка с палочкой — и говорит, что, мол, хватит вам тут в больнице глупостями заниматься, а надо срочно покатать ребенка на самолете. В дальнейшем мне неоднократно приходилось слышать от пожилых (именно от пожилых) людей, что нет лучшего способа быстро вылечить коклюш, чем воздушные путешествия. И самое удивительное: действительно многим помогает! Но не всем и не всегда.
Объяснение же состоит в следующем. Как мы уже отметили, главная причина кашля в поздние сроки болезни — очаг возбуждения кашлевого центра в голове. И если нам удается создать другой очаг, более активный, то возбудимость кашлевого центра снижается. И чем активнее, чем длительнее это новое возбуждение, тем более выражен лечебный эффект.
Поэтому любые сильные и положительные эмоциональные нагрузки могут способствовать быстрому выздоровлению. Неудивительно, что самолет помогает! Как помогает и новая кукла, и поездка с папой на рыбалку, и поход всей семьей в зоопарк, и покупка щенка или котенка… И вполне понятно, что чем эмоциональней ребенок, тем эффективнее такое лечение. Как, впрочем, понятно и полное отсутствие эффекта от воздушных путешествий у детей первого года жизни. Кстати, Сережке очень даже помогло: папа забрал его на один день из больницы, и они полетели на самолете (местная авиалиния — до какого-то там райцентра и обратно). Через три дня после этого выписали домой. Вот вам и народная медицина!
[1] АКДС — один вакцинный препарат и сразу от трех заболеваний (К — коклюш, Д — дифтерия, С — столбняк).
[2] Эпителий — общее название особого вида тканей, которые покрывают все поверхности человеческого организма: поверхность тела (эпителий кожи), поверхность внутренних полостей — полость желудка, полость мочевого пузыря и т. п., поверхность всех трубок и трубочек — эпителий сосудов, эпителий желчевыводящих протоков и, разумеется, эпителий дыхательных путей.
[3] Обращаю внимание на тот факт, что эритромицин — препарат, который используется при коклюше наиболее часто, — принимается ДО еды, оптимально минут за 30.
[4] Замечательный писатель В. В. Вересаев в написанных более века назад «Записках врача» заметил по этому поводу: «…врач, которого в первый раз пригласят в семью для лечения коклюша, может быть уверен, что в эту семью его никогда уж больше не позовут: нужно громадное, испытанное доверие к врачу или полное понимание дела, чтобы примириться с ролью врача в этом случае — следить за гигиеничностью обстановки и принимать меры против появляющихся осложнений». Своей актуальности эти слова не утратили и по сей день.
[5] Кстати, зимний коклюш (т. е. коклюш, который начался зимой) протекает значительно легче, в сравнении с летним, что вполне объяснимо и разницей в количестве пыли и температурой воздуха. Раз уж речь зашла о временах года, заметим, что коклюш относится к болезням, при которых совершенно отсутствует сезонность — т. е. вероятность заболеть в течение года постоянна.
опубликовано 24/02/2010 17:25
www.komarovskiy.net
что такое, причины, симптомы, лечение, профилактика, осложнения, средства
Последнее обновление статьи:
Что такое коклюш? Причины и источники
Коклюш является инфекционным заболеванием, которое вызывается коклюшной палочкой (по научному – бордетеллой). Наиболее свойственным ему признаком является кашель особого характера – судорожный, приступообразный и очень затяжной. Не зря его называют «стодневным».
 Возбудитель коклюша вне организма больного очень нестоек. Условия внешней среды убивают его моментально. Поэтому заразиться ребёнок сможет, только если находится весьма близко – до полутора — двух метров от источника.
Возбудитель коклюша вне организма больного очень нестоек. Условия внешней среды убивают его моментально. Поэтому заразиться ребёнок сможет, только если находится весьма близко – до полутора — двух метров от источника.Распространяется коклюшная палочка воздушно-капельным путём, посредством кашля, разговора на близком расстоянии. Больной как источник заражения опасен уже с первых дней проявления или сутками раньше.
При этом, так как начало коклюша выглядит словно обычная простуда, он не изолируется, что ведёт к дальнейшему заражению окружающих.
Часто родители или старшие дети, болея стёртыми формами, сами не зная, заражают младших. Новорождённые иммунитета к нему не имеют.
Что происходит в организме?
Бордетелла, попадая в организм, стремится проникнуть в определённое место. Она не похожа на банальный вирус, который, оседая в носоглотке, вызывает насморк и боль при глотании. Её цель – органы, покрытые эпителием с выростами (ресничками). Это трахея, гортань, бронхи.
Прикрепляясь к ним, бактерия размножается, выделяет токсины. В результате клетки эпителия начинают продуцировать большее количество слизи. Но выведение её из дыхательных путей нарушено из-за повреждения ресничек. Слизь скапливается, провоцируя раздражение и возникновение кашлевого рефлекса.
Токсины же, попадая в сосудистую сеть, разносятся с током крови по всему организму. Проникая в органы и ткани, нарушают работу на тонком биохимическом уровне. В клетках развивается кислородное голодание (гипоксия), от этого страдают практически все системы органов.
При попадании коклюшного токсина в центральную нервную систему в кашлевом центре головного мозга формируется очаг постоянного возбуждения (доминанта). Поэтому кашель затягивается.
С этих пор воздействие практически любого раздражителя будет приводить к кашлевому приступу. И даже спустя месяц, когда ни бордетеллы, ни её токсинов в организме уже не будет, эффект сохраняется.
Как проявляется коклюш?
Как инфекционному процессу, ему свойственна периодичность.
Инкубационный период
Внешних признаков абсолютно никаких. Но внутри организма уже всё готовится к проявлению. Считается, что ребёнок заразен для окружающих уже с последнего дня этого этапа. Продолжительность его в среднем 10 — 12 дней.
Период продромы (предвестников)
Появляются внешние симптомы. Незначительно повышается температура тела, появляется покашливание. Общее состояние не страдает. Распознать и определить коклюш на данном этапе затруднительно. Ребёнок продолжает ходить в детский сад, в школу. При этом покашливая и общаясь, заражает других детей.

Родители, будьте внимательны! Конечно, внешне всё неплохо — незначительное покашливание, а лихорадки может вообще и не быть. Но, может, всё же лучше зайти к своему доктору и посоветоваться с ним?
Конечно, это не обязательно будет коклюш. Но при подозрении на него врач назначит вам бактериологическое исследование. Ведь чем раньше оно проведено, тем больше шансов на положительный результат. Бактерия эта весьма капризна и чувствительна. При малейшей погрешности при заборе материала исследование станет не информативным. Ребёнку могут взять мазок с задней стенки глотки или попросить покашлять в специальную чашу с питательной средой.
Чтобы улучшить результат анализа, предпочтительно не кушать и не чистить зубки накануне.
Очень важно провести это обследование на ранних сроках. Уже со второй недели с момента появления первых симптомов бактерий будет выделяться все меньше и меньше.
Также потребуется общий анализ крови.
Продолжительность продромального периода около недели — двух. У привитых может удлиняться до двадцати одного дня, у детей до года укорачивается до трёх — пяти дней.
Спазматический период
Симптоматика тут достигает своего максимального развития. Кашель приобретает свой типичный приступообразный характер. Услышав его лишь раз, ни с чем впоследствии не спутаешь.
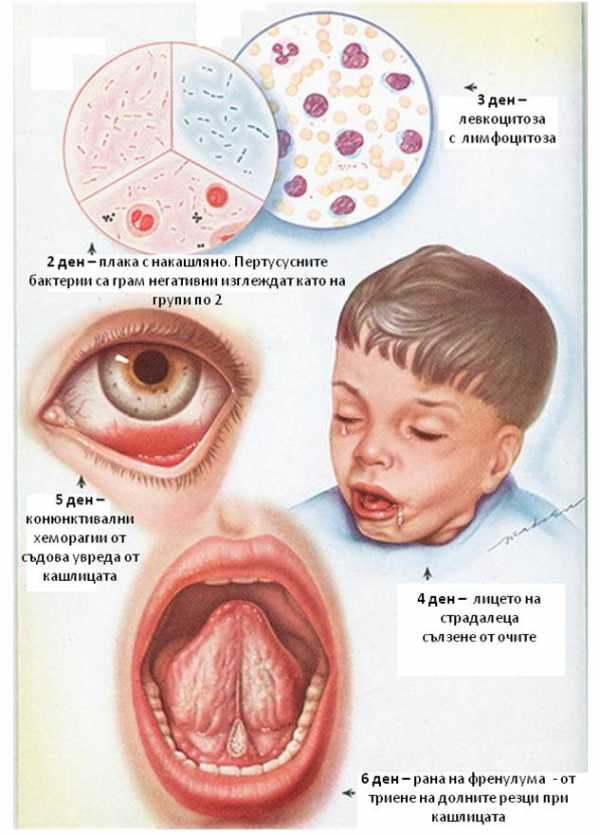
 Начинается приступ с череды кашлевых толчков. Ребёнок не может остановиться, перевести дыхание. Лицо его становится синюшно-бледным, одутловатым, могут лопаться капилляры в слизистых и коже. Вдох, следующий за этим, судорожный, захлебывающийся, свистящий (реприз). После, в ряде случаев, отходит мокрота, иногда открывается рвота.
Начинается приступ с череды кашлевых толчков. Ребёнок не может остановиться, перевести дыхание. Лицо его становится синюшно-бледным, одутловатым, могут лопаться капилляры в слизистых и коже. Вдох, следующий за этим, судорожный, захлебывающийся, свистящий (реприз). После, в ряде случаев, отходит мокрота, иногда открывается рвота.Очень страдают при этом детки до года. Из-за укороченного продрома спазматический период у них длится дольше. Со рвотой теряются так необходимые им питательные вещества и жидкости. Иммунитет перенапрягается, поскольку нужно защитить организм от наслоения другой инфекции. Нередки случаи, когда приступы сопровождаются периодом задержки дыхания (апноэ).
Длиться это может до нескольких минут. Недостаток кислорода очень негативно сказывается на головном мозге, провоцируя в дальнейшем нарушения его работы. Особенно этому подвержены малыши, уже имеющие патологию нервной системы (энцефалопатии и др.).
Количество приступов бывает до пятидесяти за сутки! Любой раздражитель, будь то резкий звук, свет или приём пищи, может спровоцировать кашель.
Между приступами самочувствие не страдает, что отличает коклюш от других болезней с кашлем.
Длится этот мучительный период до полутора месяцев. Затем симптомы идут на убыль.
Период разрешения
Кашель угасает, теряет свою пугающую приступообразность. Ребёнок поправляется.
Есть такая инфекция, проявление которой и название очень похожи на коклюш. Это паракоклюш. Возбудитель у него иной. Протекает он намного легче, без ярко выраженных кашлевых приступов. Осложнения редки.
Как лечить коклюш у детей?
Лечение коклюша у детей в основном домашнее. Госпитализация необходима лишь для грудных деток и при развитии осложнений.
Режим
Особое внимание уделяется режиму:
 Обязательно создайте малышу максимально комфортные условия. Приглушённый свет, тишина, отсутствие незваных гостей сократят количество приступов и тем самым облегчат состояние больного.
Обязательно создайте малышу максимально комфортные условия. Приглушённый свет, тишина, отсутствие незваных гостей сократят количество приступов и тем самым облегчат состояние больного.- Питание дробное, частое, желательно максимально измельчённое. Так как приём пищи и её активное пережёвывание может спровоцировать приступ, а затем и рвоту.
- Влажная уборка и проветривание комнаты.
- Обязательно гуляйте! Особенно если за окном осенняя или зимняя погода. Прохладный влажный воздух в этом случае просто необходим. Мокрота при этом не будет сохнуть и застаиваться, образуя затем прекрасную среду для возбудителей пневмонии. Она станет жиже и будет легче отходить.
Во время прогулок избегайте общения с детьми. Если присоединится другая инфекция, риск осложнений возрастет в десятки раз.
Одевайтесь по погоде, но избегайте перегрева.
Медикаментозное лечение
- Применение антибиотиков.
У родителей зачастую мнения касательно их приёма диаметрально противоположные. Одни дают детям при каждом чихе, другие тянут и дожидаются осложнений.
Лечение антибиотиками разрешено только после назначения их врачом! Пожалуйста, не назначайте их сами своим малышам. Они в одном случае — благо, во втором — бесполезны, в третьем — яд.
Но в случае с коклюшем они необходимы. Особенно важен их приём в начале. Назначают обычно эритромицин или азитромицин.
Когда коклюш уже в стадии разгара, антибиотики делают его незаразным для окружающих и способствуют минимизации бактериальных осложнений. Но на угасание самого кашлевого приступа повлиять уже не способны. Сколько усилий ни прилагай, вылечить теперь может только время.
Говорит доктор Комаровский: «…А вот если тот же эритромицин назначается в катаральном периоде — в первые дни болезни, когда ещё нет перевозбуждения кашлевого центра — так вот, в этом периоде лекарство вполне может прервать болезнь и не довести человека до приступов».
- Муколитики.
Да, кашель не станет продуктивнее и реже при их приёме. Но! Мокрота, на которую они повлияют, станет менее вязкой, её легче будет вывести из организма. Тот же самый амброксол (он же «Лазолван») в этом случае очень Вам помогут.
Не используйте при коклюшном кашле банки, горчичники, грелки и прочие народные средства, такие как капустные листья, толчёный чеснок, керосин и иные советы — отзывы с форумов в сети — они не принесут пользы, а даже могут навредить!
При появлении осложнений (пневмонии, ателектазы, поражения сердечно-сосудистой и нервной систем) лечение проходит исключительно в стационаре. Там уже средства намного серьёзнее и зависят от клинических проявлений. Также обязательной госпитализации подлежат грудные дети. Они тяжелее переносят приступы кашля, у них чаще развиваются осложнения. Коклюш у детей до года самый опасный.
Профилактика
Коклюш не является очень уж грозным заболеванием. У взрослых и детей постарше он протекает относительно легко — в стёртой или абортивной (без выраженных клинических проявлений) форме. Наибольшему риску подвержены именно дети младшего возраста.
 Больше всех случаев осложнений и почти всех смертельных исходов приходится именно на детский возраст до двух лет.
Больше всех случаев осложнений и почти всех смертельных исходов приходится именно на детский возраст до двух лет.Как же их защитить? Ответ известен всем и верен не только для коклюша. Конечно же это вакцинация. Проводится она комбинированной вакциной сразу от трёх заболеваний: коклюша, дифтерии и столбняка (АКДС).
Прививаются детки в три, четыре и шесть месяцев, ревакцинация в полтора года. Иммунитет надёжен в течение нескольких лет, но потом постепенно ослабевает. Лет через двенадцать от него не остаётся и следа. Но маленькие дети защищены, а старшие переносят намного легче.
Родители очень не любят эту прививку. Практически каждый малыш после неё лихорадит, бывает, что высоко и долго. В результате нередки отказы от следующей. И малыш становится окончательно непривытым и поэтому более подверженным к заболеванию.
Конечно, никто не может заставить Вас дать согласие. Педиатр обязательно постарается переубедить, рассказать о последствиях. Прислушайтесь к нему! Ведь сама болезнь, её осложнения, муки вашего дитя несравнимы с банальной реакцией на прививку.
Будьте здоровы!
kroha.info
симптомы, лечение у детей, взрослых, анализы
Коклюш — острая бактериальная инфекция, которая проявляется приступами спазматического кашля на фоне выраженной катаральной симптоматики. У больных коклюшем появляются признаки острого воспаления глотки, к которым присоединяется приступообразный кашель. Возбудителем заболевания является Bordetella pertussis. Это специфическая бактерия, которая передается от больного человека к здоровому воздушно-капельным путем и поражает не только респираторный тракт, но и нервную систему.
До появления и активного использования противококлюшной вакцины эта инфекция занимала одно из ведущих мест среди всей детской патологии. Коклюш был причиной смерти сотни тысяч детей. С появлением вакцины и проведением массовой иммунизации изменились основные свойства бактерии, проявления заболевания и эпидобстановка в стране.
Современная эпидемиологическая особенность коклюшной инфекции — периодические подъемы заболеваемости в осенний и весенний периоды. Это связано со снижением защитных сил организма, недостаточно длительным поствакцинальным иммунитетом, несоблюдением сроков вакцинации и ревакцинации, нарушением календаря прививок. Количество непривитых людей возрастает.
Коклюш — инфекционное заболевание, требующее особого внимания со стороны врачей разных специальностей. Современная лабораторная диагностика инфекционных заболеваний позволит правильно поставить диагноз и назначить эффективную терапию.
Этиология
Bordetella pertussis – патогенная для человека бактерия, вызывающая коклюш. Это грамотрицательная, неподвижная, коккобацилла, по форме напоминающая овоид. В мазке микробы располагаются парами, цепочками или поодиночке и имеют нежную капсулу. Они обладают тропностью к слизистой оболочке дыхательных путей человека.
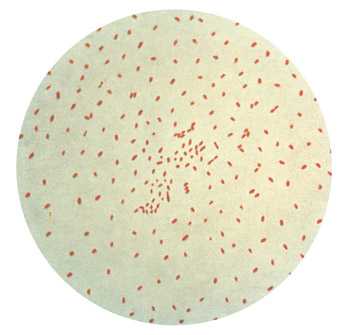 Bordetella pertussis строгий аэроб, растущий при температуре 35 — 37 градусов. Бордетеллы требовательны к питательным средах. Они растут только на селективных средах — Борде-Жангу и казеиново-угольном агаре, содержащих аминокислоты, дрожжи и кровь. В среды для первичной идентификации добавляют пенициллин, который угнетает рост посторонней микрофлоры. К данному антибиотику коклюшный микроб нечувствителен.
Bordetella pertussis строгий аэроб, растущий при температуре 35 — 37 градусов. Бордетеллы требовательны к питательным средах. Они растут только на селективных средах — Борде-Жангу и казеиново-угольном агаре, содержащих аминокислоты, дрожжи и кровь. В среды для первичной идентификации добавляют пенициллин, который угнетает рост посторонней микрофлоры. К данному антибиотику коклюшный микроб нечувствителен.
Бордетелла — облигатный паразит, неустойчивый к факторам внешней среды. Микробы быстро разрушаются под воздействием высокой температуры, солнечного света, высушивания, ультрафиолетового облучения, дезинфектантов. Именно поэтому исследуемый материал необходимо высевать на питательные среды сразу после отбора.
Эпидемиология
Лица, больные типичной, стертой или бессимптомной формой коклюша, являются источником и резервуаром инфекции. Наиболее заразным периодом считается начало болезни — первые 5 дней. По мере того, как снижается частота попадания бактерий в окружающую среду, уменьшается риск заражения.
Диагностировать коклюш можно только после появления кашля, которому предшествует заразный катаральный период. Бессимптомное носительство не имеет эпидемиологической значимости, поскольку наблюдается очень редко и не бывает длительным.

Механизм передачи инфекции — аэрозольный, реализующийся воздушно-капельным путем. Бактерии содержатся в отделяемом респираторного тракта. Они покидают организм больного во время чихания или кашля. Только в тесном коллективе происходит заражение коклюшем, поскольку аэрозоль с микробами распространяется на небольшое расстояние. Все остальные способы передачи возбудителя неактуальны из-за его слабой устойчивости к внешним факторам.
Заболевают коклюшем обычно дети дошкольного возраста и школьники. Иммунитет после перенесенной инфекции пожизненный. Вакцинация защищает от коклюша, но иммунитет при этом менее стойкий. Возможно развитие стертых и более легких форм заболевания.
Патогенез
Bordetella pertussis проникает в организм человека воздушно-капельным путем и оседает на эпителии верхних дыхательных путей. Бактерии внедряются в клетки мерцательного эпителия и начинают в них активно размножаться. Они продуцируют токсины, которые вызывают местный воспалительный процесс. Подавляется работа реснитчатого эпителия, и повышается секреция слизи. Слизистая оболочка изъязвляется, на ней возникают очаги некроза. В большей степени поражаются нижние отделы респираторного тракта — бронхи и бронхиолы. Происходит их закупорка слизисто-гнойным отделяемым.
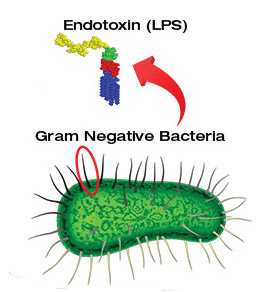 Непосредственной причиной судорожного кашля является эндотоксин, высвобождающийся после гибели бактерий. Он постоянно раздражает рецепторы дыхательных путей, что вызывает кашель. В головном мозге формируется очаг возбуждения, который со временем может распространяться с дыхательного центра на другие отделы продолговатого мозга, что проявляется рвотой, спазмом сосудов и повышением давления, судорогами лицевых мышц и прочими симптомами коклюша.
Непосредственной причиной судорожного кашля является эндотоксин, высвобождающийся после гибели бактерий. Он постоянно раздражает рецепторы дыхательных путей, что вызывает кашель. В головном мозге формируется очаг возбуждения, который со временем может распространяться с дыхательного центра на другие отделы продолговатого мозга, что проявляется рвотой, спазмом сосудов и повышением давления, судорогами лицевых мышц и прочими симптомами коклюша.
Коклюшный эндотоксин и прочие факторы патогенности снижают общую резистентность организма и повышают риск вторичного инфицирования, распространения возбудителя и длительного носительства.
Патоморфология
Патологические изменения, происходящие в организме человека, больного коклюшем:
- Со стороны легких: диспноэ, инспираторная одышка, гемостаз и лимфостаз, отек легочной ткани, эмфизема легких, бронхоспазм, ателектазы.
- В миокарде: дисциркуляторные изменения, гипертрофия правого желудочка, артериальная гипертензия, одутловатость лица.
- В головном мозге: застойные явления и очаговые изменения, гипоксия, ацидоз, отек мозга, судорожный синдром.
Симптоматика
Особенностью заболевания является отсутствие интоксикации. Периоды клинического течения инфекции:
- Катаральный,
- Судорожный,
- Разрешения.
Начинается коклюш с появления слизистых и обильных выделений из носа, умеренного сухого кашля, общего недомогания, субфебрилитета. Такая клиника сохраняется у больных в течение 2 недель, а затем катаральный период сменяется судорожным.

При коклюше кашель — основной симптом патологии. Постепенно он учащается, становится более интенсивным и приступообразным. Кашель обычно возникает по ночам и в утренние часы. Перед приступом появляется боль в горле, беспокойство и неприятные ощущения в груди.
Появлению кашлевых толчков предшествуют репризы — свистящие звуки, возникающие на вдохе из-за ларингоспазма. Кашлевые, судорожные толчки-выдохи сменяются глубоким свистящим вдохом, а затем появляются вновь. В конце приступа отходит вязкая, густая мокрота или возникает рвота. Если приступы быстро сменяют друг друга и концентрируются на небольшом промежутке времени, говорят о пароксизме.
Характерен внешний вид больного. Во время приступа краснеет и отекает лицо, дыхание становится шумным с репризами, появляются точечные геморрагии на коже, слизистой рта и конъюнктиве. Дети становятся возбужденными, на лице появляется цианоз, вены шеи расширяются. Возможно травмирование уздечки языка или появление на ней язвочки, покрытой белым налетом. В тяжелых случаях непроизвольно выделяется моча и кал, наступает кратковременная остановка дыхания, развивается удушье. Длительность приступа составляет примерно 4 минуты. Когда приступ проходит, состояние больных нормализуется.
 Судорожный период длится около месяца, после чего наступает стадия выздоровления. Кашель становится продуктивным, появляется слизистая мокрота. Приступы возникают все реже, перестают быть спазматическими и постепенно прекращаются. Основная симптоматика обычно исчезает за месяц, а астенизация и сухой кашель могут долгое время беспокоить больных. Период разрешения длится 2-3 недели.
Судорожный период длится около месяца, после чего наступает стадия выздоровления. Кашель становится продуктивным, появляется слизистая мокрота. Приступы возникают все реже, перестают быть спазматическими и постепенно прекращаются. Основная симптоматика обычно исчезает за месяц, а астенизация и сухой кашель могут долгое время беспокоить больных. Период разрешения длится 2-3 недели.
Иногда после выздоровления приступы кашля могут возвращаться. Причина этого явления — наличие очага возбуждения в продолговатом мозге. Кашель становится ответной реакцией на внешние раздражители. Больной в это время неопасен для окружающих.
Тяжесть течения патологии определяется частотой и длительность приступов кашля. Существует закономерность: при учащении приступов кашля увеличивается их продолжительность, и формируются пароксизмы.
Выделяют 3 степени тяжести коклюшной инфекции:
- Легкая степень — приступы кашля до 10 раз в сутки, признаки гипоксии и рвота в конце приступа отсутствуют, осложнения не возникают. Состояние больных остается удовлетворительным, аппетит сохранен.
- Среднетяжелая степень — приступы кашля от 10 до 20 раз в сутки, у больных появляется цианоз носогубного треугольника, приступы кашля часто заканчиваются рвотой. Общее состояние удовлетворительное, больные отказываются от еды. Осложнения развиваются на 3 неделе болезни.
- Тяжелая степень — приступы кашля более 20 раз в сутки, появляется цианоз лица, в крови — лейкоцитоз. Развиваются осложнения на 1 неделе заболевания. Больные становятся вялыми, раздражительными, у них отсутствует аппетит.
У привитых лиц коклюш может протекать в атипичной форме:
- Стертая форма характеризуется сухим, навязчивым кашлем, который сохраняется в течение всего периода болезни. Приступы кашля у них выражены слабее, репризы и рвота отсутствуют. Заболевание с трудом поддается терапии.
- При абортивной форме появляется типичный для коклюша спазматический кашель, который длится всего неделю. Клинические признаки быстро регрессируют.
- Бессимптомная или субклиническая форма протекает без выраженной симптоматики, но при посеве исследуемого материала обнаруживается возбудитель, в крови — нарастание титра антител. Такие формы патологии развиваются у контактных лиц.
У грудничков коклюш протекает в тяжелой форме. Продолжительность катарального периода сокращается, появляются признаки гипоксемии и гипоксии. Ребенок плачет и кричит, у него возникает задержка или остановка дыхания, судороги, появляется цианоз, возможна потеря сознания. Эти симптомы указывают на тяжелое нарушение мозгового кровообращения. В дальнейшем присоединяется вторичная стафилококковая инфекция, и развиваются осложнения воспалительного характера: пневмонии, отиты, кишечные расстройства, вплоть до генерализации инфекционного процесса.
У взрослых коклюшная инфекция протекает без приступообразного, спазматического кашля в виде тяжелого бронхита.
Клинически паракоклюш ничем не отличается от коклюша, но протекает намного легче и практически не вызывает осложнений. Это единственное отличие этих инфекций.
При тяжелом течении коклюша возможно развитие тяжелых осложнений:
- Кровотечений из носа и кровоизлияний в головной мозг,
- Хронических заболеваний легких — пневмонии, эмфиземы, ателектазов,
- Судорожного синдрома, эпилепсии и энцефалопатии,
- Ларингитов, отитов и бронхитов при присоединении стафилококковой или стрептококковой микрофлоры.
С помощью правильно подобранного патогенетического и этиотропного лечения можно избежать развития осложнений и летального исхода.
Диагностика
Диагностикой и лечением коклюшной инфекции занимается врач-инфекционист. Особое внимание специалист уделяет характерным клиническим симптомам заболевания.

- Основные характеристики кашля в катаральном периоде: стойкий, навязчивый, нарастающий постепенно. Физикальные данные скудные, интоксикация отсутствует. Симптоматическое лечение не дает улучшения, кашель усиливается и становится приступообразным.
- Отличительные признаки судорожного периода, позволяющие диагностировать коклюш: приступообразный кашель с репризами, появление трудноотделяемой мокроты или рвоты в конце приступа, характерный внешний вид больного. Во время приступа у больных учащается пульс, повышается кровяное давление, расширяются границы сердца.
Врач должен собрать эпиданамнез: выяснить, был ли контакт с больными коклюшем, собрать данные о прививках.
При аускультации обнаруживаются сухие хрипы. Рентгенологическим признаком коклюша является затемнение в виде треугольника, основание которого расположено на диафрагме. Для подтверждения диагноза врач направляет больного сдать анализы на коклюш.
Лабораторная диагностика
- В общем анализе крови обнаруживают лейкоцитоз и лимфоцитоз.
- Бактериологическое исследование мокроты — самый значимый диагностический метод.
 Материал отбирают стерильным ватным тампоном с заднеглоточного пространства и сразу же засевают на подготовленные питательные среды. Чаще используют метод «кашлевых пластинок». Чашку Петри с селективной средой открывают, подносят ко рту больного во время кашля и стараются уловить несколько кашлевых толчков. Микробы вместе со слизью попадают на среду. Затем чашки помещают в термостат.
Материал отбирают стерильным ватным тампоном с заднеглоточного пространства и сразу же засевают на подготовленные питательные среды. Чаще используют метод «кашлевых пластинок». Чашку Петри с селективной средой открывают, подносят ко рту больного во время кашля и стараются уловить несколько кашлевых толчков. Микробы вместе со слизью попадают на среду. Затем чашки помещают в термостат. - Ускорить диагностику коклюшной инфекции позволяет реакция иммунофлюоресценции, с помощью которой бактерии обнаруживают в мазках из зева.
- Серодиагностика — реакция агглютинации, реакция непрямой гемагглютинации, реакция связывания комплимента. Эти методы позволяют диагностировать патологию только на 2 недели судорожного периода.
- Иммуноферментный анализ — современный способ диагностики коклюша. С помощью ИФА обнаруживают иммуноглобулины М в сыворотке крови и иммуноглобулины А в слизи из носоглотки.
- Аллергопроба с коклюшным аллергеном проводится в судорожном периоде. У инфицированных на месте укола появляется инфильтрат в диаметре около 1 сантиметра.
Лечение
Больных с коклюшем госпитализируют в инфекционный стационар и обеспечивают им особые условия: палата должна хорошо проветриваться, а воздух увлажняться. Пациентов с тяжелыми формами патологии помещают в изолированную, затемненную и тихую палату и ограждают их от внешних раздражителей, которые могут вызвать новый приступ кашля.

Больным рекомендуется спокойное чтение, прогулки на свежем воздухе и полноценное, сбалансированное питание. Пищу необходимо давать больным детям дробно, малыми порциями.
- Этиотропная терапия направлена на уничтожение возбудителя заболевания. Проводят антибиотикотерапию вместе с введение противококлюшного гаммаглобулина. Больным назначают макролиды — «Эритромицин», «Азитромицин», «Сумамед» , аминогликозиды — «Гентамицин», «Канамицин», «Стрептомицин», пенициллины — «Ампициллин», «Амоксициллин», «Амоксиклав».
 Патогенетическое лечение заключается в использовании антигистаминных препаратов — «Пипольфен», седативных средств — «Реланиум», «Сибазон»; для смягчения приступов спазмолитики — «Атропин», «Папаверин», нейролептики — «Аминазин», «Пропазин».
Патогенетическое лечение заключается в использовании антигистаминных препаратов — «Пипольфен», седативных средств — «Реланиум», «Сибазон»; для смягчения приступов спазмолитики — «Атропин», «Папаверин», нейролептики — «Аминазин», «Пропазин».- В тяжелых случаях назначают кортикостероиды — «Преднизолон».
- Витаминотерапия — витамины группы А, С, К.
- Аэрозоли со спазмолитиками — «Сальбутамол», «Беротек», «Вентолин».
- Физиотерапия — оксигенотерапия, оксигенобаротерапия, ингаляции протеолитических ферментов, отсасывание слизи из глотки у грудничков, УФО, электрофорез кальция, новокаин.
Лечение паракоклюша симптоматическое и практически не отличается от терапии коклюша.
Народная медицина
Наиболее популярные рецепты народной медицины, замедляющие течение болезни и устраняющие ее:
- Проваренный в молоке чеснок поможет справиться с болезнью. Стаканом молока заливают измельченный чеснок, проваривают 5 минут и остужают. Таким отваром отпаивают больного ребенка.
- Измельченные корни ириса заливают кипятком и оставляют на 20 минут. Настой процеживают, добавляют в него мед и дают ребенку в течение дня через каждые 2 часа.

- Измельченный лук засыпают сахаром и оставляют до появления лукового сиропа, заливают его водой и варят три часа. Полученное средство дают ребенку до полного исчезновения симптомов патологии.
- Траву спорыша заливают кипятком, выдерживают на водяной бане 10 минут, остужают и дают ребенку по столовой ложке трижды в день.
- Заваривают корень девясила и принимают по две столовые ложки трижды в день.
- Облегчить состояние больного ребенка поможет настой душицы, отвар мать-и-мачехи, брусничный сок.
Прогноз
Коклюш имеет благоприятный прогноз и заканчивается выздоровлением. Смертельный исход возможен у грудных детей и у лиц старческого возраста. Причинами смерти чаще всего становятся нарушения мозгового кровообращения и пневмония.
Присоединение вторичной бактериальной инфекции может привести к ухудшению общего состояния больного и более тяжелому течению основной патологии. Осложненные формы коклюша приводят к неблагоприятным отдаленным последствиям — хроническим заболеваниям легких и расстройству нервной системы. У детей развиваются неврозы и психозы, эпилепсия, отставание в умственном развитии вплоть до олигофрении.
Профилактика
Общепрофилактические мероприятия коклюшной инфекции:
- Своевременное выявление больных и их изоляция на 25-30 дней,
- Частое проветривание помещения при отсутствии больного,
- Наблюдение за здоровьем контактных и отстранение их от работы на 14 дней,
- Проведение двукратного бактериологического обследования контактных,
- Выявление носителей среди контактных лиц,
- Проведение дезинфекции и прочих карантинных мер.
Специфическая профилактика — единственное надежное средство, позволяющее предупредить коклюш.
 Существует 2 типа вакцин против коклюша:
Существует 2 типа вакцин против коклюша:
- Цельноклеточные, состоящие из убитых коклюшных бактерий,
- Бесклеточные, состоящие из высокоочищенных компонентов возбудителя инфекции.
Вакцинация проводится планово с помощью введения вакцины АКДС. В настоящее время для иммунизации детей используют вакцины «Тетракок, «Тританрикс», «Инфанрикс». Начиная с 3-х месячного возраста вакцину вводят трехкратно с интервалом в 40-45 дней. Ревакцинацию проводят через полтора-два года от последней прививки. Активная иммунизация детей позволяет значительно снизить заболеваемость коклюшем.
Экстренная профилактика проводится среди детей до года, а также среди непривитых лиц, находившихся в контакте с больным коклюшем. Для этого используют противококлюшный иммуноглобулин, который вводят двукратно через 48 часов.
Видео: коклюш в программе «Школа доктора Комаровского»
Видео: коклюш в программе «Жить здорово»
Советы и обсуждение:
uhonos.ru
симптомы у детей, признаки проявления заболевания и диагностика
Когда у ребенка начинается кашель, у родителей сразу появляется повод для беспокойства за его здоровье. Если же у малыша начинают проявляться приступы коклюша, когда он начинает закашливаться так, что даже вдохнуть не может – тут уже и до паники недалеко. Узнайте, какими признаками характеризуется этот недуг, чтобы вы могли вовремя его распознать.
Что такое коклюш и его симптомы
Это заболевание возникает, когда в детский организм попадает коклюшная палочка. Данный микроб внутри человеческого организма может жить и размножаться только в реснитчатом эпителии, которым изнутри покрыты бронхи и трахеи. Инфекция раздражает эти ворсинки, покрывающие внутреннюю поверхность дыхательных путей, вследствие чего и проявляются признаки коклюша: сильный приступообразный кашель и выделения большого количества вязкой, густой слизи.
Правильная диагностика этой инфекционной болезни очень важна в инкубационный период, когда возбудитель только проник в организм и начал размножаться. Если своевременно выявить болезнь и начать адекватное лечение с применением антибиотиков, то инфекцию можно быстро взять под контроль, не допустить, чтобы малыш несколько недель буквально задыхался при приступах. По этой причине не пренебрегайте своевременным визитом к врачу. Только опытному специалисту под силу поставить точный диагноз по данным лабораторных исследований и по звуку кашля, и проконтролировать лечение.
Симптомы коклюша у ребенка
В течение данной болезни выделяют четыре последовательных периода: инкубационный, катаральный, спазматический и стадия разрешения. Надо знать, что на первых двух этапах развития этот недуг тяжело диагностируется. Даже когда коклюшный микроб в детский организм уже внедрился, признаки коклюша у ребенка еще никак не проявляются. Сам малыш уже является разносчиком инфекции, заражая свое окружение, например, в детском саду.

Катаральный период коклюша
Зачастую начало этой болезни принимают за обычную простуду: малыш сухо покашливает, имеет небольшой насморк, а температура тела или вообще не повышается, или поднимается незначительно – до 37,5-37,8 градусов. Характерное усиление кашля, появление у малыша капризности, раздражительности – вот как проявляется коклюш у детей в катаральном периоде. Эта стадия продолжается от 2-3 дней до двух недель, после чего заболевание переходит в самую тяжелую форму.
Спазматический период коклюша
Только на этом этапе признаки коклюшной инфекции становятся явными. Ребенок начинает сильно закашливаться, такой кашель при коклюше всегда начинается внезапно и проходит своеобразными приступами. Малыш делает несколько кашлевых толчков, после этого происходит глубокий инстинктивный вдох со свистом – реприз, после чего опять начинается судорожный кашель. Во время таких спазматических приступов может произойти от 2 до 15 циклов сильного закашливания на протяжении 4 минут. В конце больной откашливает большое количество густой, вязкой мокроты, часто наблюдается рвота.
Такие уже сами по себе очень мучительные симптомы проявляются еще и на фоне повышенной возбудимости во время приступа. Лицо малыша становится синюшным, проявляется одутловатость и расширение вен на шее, покраснение глазных яблок. Язык непроизвольно высовывается изо рта, зачастую даже травмируется его уздечка. Самым же серьезным осложнением в спазматический период недуга является не обильное выделение слизи или рвота, а то, что из-за интенсивности кашля у ребенка может остановиться дыхание и начаться удушье, даже вплоть до летального исхода.
Период разрешения коклюша
Спазматический кашель у инфицированных коклюшной палочкой детей наблюдается долго – в течение 3-4 недель. За сутки может случиться от 5 до 50 приступов, затем их интенсивность снижается, и наступает период разрешения болезни. Как проявляется коклюш на этой стадии? Малыш продолжает кашлять, но уже обычным способом, а не приступами, без большого выделения слизи и рвоты. Еще 2-3 недели болезнь продолжается в такой форме.

Коклюш – симптомы у детей до года
Самый опасный возраст, в котором очень тяжело переносится эта инфекция – первый год жизни новорожденного. Как определить коклюш у ребенка, когда он еще так мал? Надо четко понимать, что в таком малом возрасте не стоит рисковать и списывать начинающееся покашливание на простуду. Для правильной постановки диагноза младенец при любом проявлении кашля должен быть своевременно обследован врачом.
Такая необходимость обусловлена тем фактом, что спазматические приступы у таких маленьких детей зачастую вызывают остановку дыхания не только на секунды, но даже на несколько минут. Это патологически отражается на состоянии нервной системы ребеночка и даже напрямую угрожает его жизни. Заболевание часто вызывает и другие тяжелые осложнения – пневмонию, воспаление гортани, пупочную или паховую грыжу. Чтобы этого не случилось, своевременное и адекватное медицинское лечение маленьких детей обязательно!
Коклюш у привитых детей – симптомы
Сейчас часто можно услышать споры сторонников и противников детской вакцинации не только от этой болезни, но и от других инфекций. Факты же подтверждают следующее: симптомы коклюша у привитых детей проявляются в стертой, легкой форме, а сам диагноз ставится гораздо реже, чем малышам, которым не делали прививку. Что самое важное – если малыш был правильно вакцинирован, то у него не будут развиваться спазматические приступы кашля. Вакцинированные дети болеют коклюшем как легкой простудной инфекцией.
Почему же не все родители прививают своего ребенка от этого недуга? Так происходит из-за того, что вакцина плохо переносится: у малышей после укола часто пропадает аппетит, повышается температура, появляется общая слабость. В связи с тем, что на ранних стадиях заболевание очень плохо диагностируется, а осложнениями грозит очень серьезными, мамам и папам надо очень серьезно взвешивать все за и против проведения прививки от этого недуга.
Паракоклюш у детей – симптомы
Это заболевание вызывает возбудитель, по своим свойствам очень похожий на коклюшную палочку, а само течение недуга схоже с легкой формой коклюша. Главное отличие, которым характеризуется паракоклюш – симптомы в виде приступов кашля проявляются намного реже и длятся недолго. Также при этом недуге редки осложнения и не бывает летальных исходов. На практике различают две разновидности этого заболевания.
- Коклюшеподобная форма – в самой острой стадии наблюдаются приступы закашливания с судорожными вдохами (репризами), может даже возникать рвота. Все эти симптомы характеризуются значительно более легкой степенью выраженности, чем при коклюше.
- Стертая форма – у больного наблюдается трахеальный либо трахеобронхиальный кашель, иногда в легких прослушиваются сухие хрипы.
Видео: коклюш – симптомы у детей, Комаровский
sovets24.ru
Коклюш: симптомы, признаки, диагностика и лечение
Описание
Коклюш – заболевание циклического характера, со спазматическим и приступообразным кашлем. При коклюше происходит поражение дыхательной и нервной сосудистых систем.
Причиной возникновения коклюша выступает палочка коклюшная или Bordetella pertussis. Выделяется она больным человеком в течение первых двух недель с начала заболевания. Передается исключительно воздушно-капельным путем. Но, коклюш имеет свои особенности. Во-первых, его инфекция обладает низкой летучей способностью возбудителя (что означает возможность заражения только в условиях нахождения с больным в одной комнате). А во-вторых, с первых дней жизни дети имеют большую восприимчивость к инфекции коклюша.
У человека, однажды переболевшего коклюшем, вырабатывается стойкий иммунитет. В очень редких случаях, дети заболевают коклюшем повторно.
Даже после выздоровления ребенка, кашель еще может сохраняться до шести – девяти месяцев, пока не будет устранен очаг возбуждения в кашлевом центре.
Симптомы
Симптомы при коклюше имеют характер постепенного нарастания. Заболевание протекает по циклам, и проходит четыре периода развития. Первый период – инкубационный или скрытый, второй – катаральный, третий – период кашля со спазмами, и четвертый – обратное развитие.
Первый скрытый период продолжается обычно от пяти до двенадцати дней. Второй период может продолжаться до двух недель у детей первой и второй возрастных групп (до семи лет), и более двух недель у детей в подростковом возрасте. При катаральном периоде проявляется коклюш легким кашлем и небольшим насморком. Температура тела может повышаться, но незначительно. Врач может поставить диагноз в этом периоде острой респираторной инфекции. К концу периода кашель нарастает, и приобретает характер более упорного и навязчивого.
Третий период начинается с наступлением кашля со спазмами. Длиться этот период может до четырех и более недель. Кашель очень характерен, его так и называют – коклюшным. Обычно это целый ряд коротких, быстро сменяющихся толчков на выдохе, затем, на вдохе свистящий реприз, и снова цепь коротких толчков. И так до конца приступа.
Лицо во время таких приступов краснеет, язык высунут далеко вперед, начинается слезоточивость, иногда открываются носовые кровотечения. В конце приступа отделяется вязкая мокрота, иногда рвота. Приступы в основном мучают ребенка в вечернее время или ночью.
На четвертой или пятой неделе спазматического периода начинается обратное развитие. Это последний период или цикл заболевания. Приступы кашля наступают реже, теперь они становятся более короткими. Самочувствие больного улучшается. Но, кашель будет еще продолжаться несколько месяцев.
Диагностика
Диагностирование коклюша проходит по нескольким этапам: во-первых, это клиническая картина, характерная для данного заболевания, во-вторых, результаты анализа крови (общего клинического), и в-третьих, методы специфической диагностики (бактериологический анализ мокроты или посев слизи, серологическая реакция, ииммуноферментный метод, при котором происходит обнаружение антител в сыворотке крови).
Профилактика
Профилактика коклюша носит вторичный характер. Прежде всего, заболевший должен быть изолирован на четыре недели в самом начале заболевания. Все кто общался с больным коклюшем, должны быть изолированы на две недели, и за ними проводится врачебное наблюдение.
Дезинфекция в очаге заболевания не проводится. Основным методом профилактики коклюша считается общая иммунизация. Проводятся трехкратные прививки детей, каждые сорок пять дней. И один раз в восемнадцать месяцев проводится ревакцинация.
Лечение
Лечение коклюша может проходить как в домашних условиях, так и в условиях стационара. Обязательно госпитализируют только детей, заболевших в возрасте до года.
Индивидуально для каждого больного разрабатывается режим (постельный режим назначается только больным с тяжелым коклюшем и осложнениями). Помещение, где находится больной, должно увлажняться, так как именно сухой воздух провоцирует приступы и спазмы кашля. Так же больным с неосложненным коклюшем назначается частое пребывание на свежем воздухе у водоемов.
В курс лечения так же включается полноценное сбалансированное и здоровое питание. Кормить больного ребенка нужно малыми порциями и часто.
В общеукрепляющих целях проводится иммунотерапия (введение иммуноглобулина), патогенетическая терапия (лечение кислородом и антигистаминными препаратами). Так же могут применяться противокашлевые лекарства, нейролептические препараты и антигистаминные.
Кортикостероиды применяют только в случаях осложненного коклюша.
Так же нашли широкое применение при лечении коклюша физиотерапевтические методы, например, ингаляции, применение спазмолитических аэрозолей, и другие.
nebolet.com
Что такое заболевание коклюш и как он передается?
Введение
Коклюш — инфекционное заболевание, проявляющееся, как у детей, так и у взрослых. Его вызывают коккобактерии. Коклюш передается воздушно-капельным путем (с потоком воздуха). Самым характерным признаком коклюша является приступообразный кашель.
Общие сведения о коклюше
Источником болезни является больной человек, который становится опасным для окружающих в среднем на 5-8 день после заражения. Заразность больного особенно велика в начале приступообразного кашля, затем она постепенно снижается. Степень заразительности зависит от выраженности кашля, способствующего выбрасыванию инфицированного секрета дыхательных путей. Заболевают чаще всего дети в возрасте от 2 до 5 лет (детский коклюш). В последние годы среди заболевших преобладают подростки, взрослые и дети первых месяцев жизни. Высокая восприимчивость к коклюшу детей с первых дней после рождения (чаще у новорожденных и грудничков) объясняется тем, что переносимые антитела от мамы не защищают малыша от заболевания.
Возбудитель коклюша попадает на слизистую оболочку дыхательных путей, затем при дыхании проникает глубже (в нижние отделы дыхательных путей). Основное патогенное действие в развитии болезни принадлежит токсину (вырабатывается возбудителем), который, воздействуя на слизистую оболочку дыхательных путей, вызывает кашель.
Различают типичный и атипичный коклюш. К типичному типу заболевания относят случаи заболевания с приступами кашля. Атипичным коклюшем считают его стертую форму. При стертых формах кашель обычный.
Типичные формы коклюша могут быть легкими, среднетяжелыми и тяжелыми. Критериями служат частота приступов кашля за сутки.
При легкой форме частота приступов — до 10-15 в сутки. Общее состояние не нарушено, рвота бывает редко.
При среднетяжелой форме коклюша число приступов кашля достигает 15-25. Приступ кашля сопровождается небольшим посинением губ, иногда заканчивается рвотой.
При тяжелой форме коклюша количество приступов более 25 в сутки, иногда 40-50 и больше. Приступы сопровождаются общим посинением кожи с нарушением дыхания. Самочувствие ребенка резко нарушается: он раздражителен, плохо спит, теряет аппетит.
Симптомы коклюша
Период от момента заражения до появления первых симптомов составляет от 3 до 15 дней, в среднем 5-8 дней. В течение болезни можно выделить три периода. Течение коклюша медленное.
Первый период. Заболевание начинается постепенно. Появляется сухой кашель, головная боль, иногда незначительное повышение температуры тела и небольшой насморк. Общее состояние ребенка обычно не нарушается, он нередко продолжает посещать детское учреждение. В течение 1-2 недель кашель постепенно усиливается, становится навязчивым и затем приступообразным. Продолжительность этого периода около 2 недель. В тяжелых случаях, особенно у грудных детей, он укорачивается до 5-7 дней.
Переход в следующий период сопровождается появлением приступов кашля: кашлевые толчки быстро следуют на выдохе друг за другом, серией. Затем происходит вдох, сопровождающийся свистящим звуком, потом вновь кашлевые толчки на выдохе и свистящий вдох и т. д. В начале этого периода приступы кашля бывают редкими, затем они учащаются и усиливаются, достигая максимума на 2-3 неделе от начала этого периода болезни. В зависимости от тяжести коклюша число приступов кашля в течение суток составляет от единичных до 40-50 и более в сутки. Приступы кашля могут повторяться через очень короткие промежутки времени. Во время приступа кашля лицо ребенка краснеет, синеет, вены шеи набухают, глаза слезятся, как бы наливаются кровью, голова вытягивается вперед, язык высовывается до предела. В тяжелых случаях во время приступа бывают носовые кровотечения, повышение температуры (лихорадка), непроизвольное мочеиспускание и выделение кала. Приступы кашля заканчиваются выделением тягучей вязкой мокроты и рвотой. Непосредственно перед приступом у детей старшего возраста отмечается беспокойство, они пытаются найти опору. В межприступном периоде при легкой и среднетяжелой форме коклюша общее состояние ребенка не нарушено. Дети остаются активными, играют, аппетит сохранен. При тяжелых, часто повторяющихся приступах дети вялые, раздражительные. Длительность этого периода — от 2 до 4 недель. Затем приступы кашля постепенно ослабевают, и начинается период, во время которого больные кашляют реже, мокрота отделяется легче. За этот период, длящийся от 1,5 до 2-3 месяцев, кашель становится обычным.
Коклюш у привитых детей обычно протекает в стертой форме. При этом отмечается легкое, нехарактерное, но длительное покашливание (до 5-7 недель) и немного затрудненное дыхание. Осложнений не бывает.
Течение коклюша у детей до 1-го года жизни, особенно у новорожденных, значительно более тяжелое. Симптомы появляются уже на 4-5 день после заражения. У новорожденных детей заболевание может начаться сразу с приступов кашля. Дети 1-го года жизни очень чувствительны к нехватке кислорода, поэтому у них чаще, чем у взрослых детей возникают судороги. Состояние детей во время приступа обычно тяжелое, нарушен сон, отмечаются дрожание рук, подергивания во сне.
Профилактика коклюша
Для профилактики имеет значение вакцинация. Первичную вакцинацию проводят детям в 3, 4,5 и 6 месяцев, ревакцинацию (повторная вакцинация) — через 1,5-2 года. Больного коклюшем ребенка необходимо разобщить со сверстниками на 25-30 дней с момента заболевания. Для детей в возрасте до 7 лет, бывших в контакте с больными и ранее не болевших коклюшем и не привитых (при отсутствии у них кашля), устанавливается карантин сроком на 14 дней от момента последнего контакта с больным. Если больной ребенок лечится дома, контактировавшие с ним дети в возрасте до 7 лет, не болевшие коклюшем, подлежат разобщению, которое прекращается через 25 дней от начала кашля у первого заболевшего ребенка.
Осложнения коклюша
Поражение нервной системы — могут быть судороги, носовые кровотечения, кровоизлияния на коже и в слизистую оболочку глаза. Наиболее часто осложнения обусловлены наслоением бактериальной инфекции (может развиться пневмония). Коклюш может стать хроническим заболеванием, если его излечить не до конца. Также опасные последствия могут быть, когда коклюшем заболевает беременная женщина. Это плохо сказывается на развитии плода. Поэтому при первых признаках этого заболевания необходимо срочно обратиться к врачу.
Диагностика коклюша
Коклюш в периоде приступа кашля диагностировать нетрудно. Трудности возникают при диагностике коклюша в начале заболевания. В этих случаях следует ориентироваться на стойкий навязчивый кашель и возникновение рвоты во время кашля. Для подтверждения диагноза требуются лабораторные результаты анализов.
Лечение коклюша
Дети раннего возраста, а также все больные с тяжелой формой коклюша и осложнениями подлежат госпитализации.
Раннее применение антибиотиков способствует значительному облегчению приступов кашля, уменьшению их числа и сокращению продолжительности болезни. Курс лечения — от 5 до 7 дней. Применяют антигистаминные препараты (супрастин, тавегил) в обычных дозах. В тяжелых случаях применяют гормоны. Кроме того, необходимо применение препаратов, разжижающих вязкую мокроту (ингаляции). В лечении больных коклюшем большое значение имеют правильно организованный режим и уход. На протяжении всего заболевания больному ребенку показан прохладный воздух, который успокаивающе действует на нервную систему и приводит к сокращению и ослаблению приступов кашля.
Следует обеспечить полноценное витаминизированное питание. При частой рвоте ребенка следует докармливать.
ztema.ru
Как начинается коклюш у детей до года — Легкие человека: строение,функции,лечение
Коклюш у детей до года
Дети первого года жизни наиболее уязвимы перед коклюшем. Поэтому они нуждаются в особой защите и повышенном внимании к подозрительным симптомам.
 Коклюш — острое респираторное заболевание, для которого характерны постепенно нарастающие приступы спазматического кашля. Это одна из наиболее опасных и распространенных детских болезней. Чаще всего она встречается и протекает в тяжелых формах у детей младшего возраста и особенно опасна для детей грудного возраста (до года).
Коклюш — острое респираторное заболевание, для которого характерны постепенно нарастающие приступы спазматического кашля. Это одна из наиболее опасных и распространенных детских болезней. Чаще всего она встречается и протекает в тяжелых формах у детей младшего возраста и особенно опасна для детей грудного возраста (до года).
Заболевание передается воздушно-капельным путем. Источником инфекции является больной человек или носитель возбудителя коклюша Bordetella pertussis.
Поскольку иммунитет к коклюшу не передается новорожденному от матери, то наиболее уязвимы перед болезнью малыши первых трех месяцев жизни и дети, которые в трехмесячном возрасте не прошли первый этап вакцинации от коклюша.
Как проявляется коклюш у грудных детей
Инкубационный период коклюша составляет 6-20 дней (как правило, 7 дней). Заболевание протекает в три стадии (катаральная, пароксизмальная и стадия выздоровления). В целом, болезнь длится 6-8 недель. Катаральная стадия длится около 1-2 недель, и в этом период симптомы коклюша совпадают с симптомами другой респираторной инфекции – незначительное повышение температуры, насморк, слабый кашель, может быть слезоточение.
Если обычно пароксизмальная стадия коклюша длится 2-4 недели, то у детей до одного года (а также у непривитых) она может растянуться на 2-3 месяца. Состояние ребенка может кратковременно улучшиться, но затем приступы кашля усиливаются и учащаются. Приступ кашля представляет собой серию из 5-10 сильных кашлевых толчков на протяжении одного выдоха. Затем ребенок делает интенсивный и внезапный вдох, сопровождаемый свистящим звуком.
Особенность коклюша у детей грудного возраста в том, что болезнь подкрадывается к ним незаметно. При легкой катаральной стадии температура тела у ребенка может оставаться нормальной, общее самочувствие почти не ухудшается. Состояние малыша резко ухудшается во время приступов кашля: может произойти задержка или временная остановка дыхания, посинение или покраснение лица, рвота. Также приступы могут проявляться в виде чихания, которое завершается носовым кровотечением. Приступы грозят грудным детям даже гибелью. Причиной приступов кашля является очаг возбуждения в кашлевом центре головного мозга. Во время приступов кашля, вызванных коклюшем, ребенок не может нормально дышать, наступает гипоксия. Поскольку детский мозг особо чувствителен к нехватке кислорода, в результате этого может возникнуть гипоксическая энцефалопатия, или поражение головного мозга.
Для детей в возрасте до года наиболее опасны осложнения коклюша. Самым частым осложнением этой болезни является пневмония. Зачастую ее диагностируют поздно, так как на начальном этапе врач не может услышать нарушения в легком. Поэтому пневмония – основная причина неблагоприятных исходов коклюша у малышей.
Другие опасные осложнения коклюша: судороги на фоне удушья во время приступа кашля, носовые кровотечения, внутрижелудочковые кровоизлияния, пупочные и паховые грыжи, нарушение питания.
Стадия выздоровления длится 1-2 недели. Приступы кашля, сопровождаемые свистящим звуком, происходят реже и протекают легче. Кашель может сохраняться еще несколько месяцев, но без приступов и остановки дыхания.
Лечение коклюша у детей до года
Лечение коклюша у детей до года должно проходить в условиях стационара, поскольку существует угроза поражения головного мозга или гипоксической энцефалопатии в результате нехватки кислорода во время приступов кашля. Терапия обязательно включает антибактериальные препараты и средства для подавления очага возбуждения в кашлевом центре.
Во время приступа кашля ребенка берут на руки или усаживают, придерживая голову так, чтобы она была слегка наклонена. Так малышу будет легче откашляться.
Чтобы ускорить выздоровление и сократить риск развития осложнений, нужно обеспечить ребенку соблюдение режима дня, доступ чистого воздуха. Нужно регулярно проветривать комнату и делать влажную уборку. С ребенком можно гулять на улице, но при этом избегать контакта с другими детьми. Заболевший ребенок остается источником инфекции в течение 1,5 месяцев. Микробы, выделяемые малышом при кашле, плаче или произношении звуков или слов, распространяются на расстоянии до 2 метров вокруг него.
Поскольку приступ кашля может быть спровоцирован любым резким звуком, дома нужно соблюдать спокойную обстановку. Во время болезни грудной ребенок должен обязательно оставаться на грудном вскармливании, получать прикорм и витамины, которые порекомендует врач.
После перенесенного коклюша в организме развивается стойкий иммунитет. Но редко могут случаться повторные заболевания.
Профилактика коклюша
Средством защиты от коклюша является плановая иммунизация. Согласно Национальному календарю прививок, вакцинацию от коклюша проводят в 3,4, 5 месяцев и в 18 месяцев. При этом иммунизация не гарантирует, что ребенок не заболеет, но помогает избежать тяжелых форм.
Некоторые меры предосторожности также помогут снизить риск заражения малыша коклюшем (как и другими инфекциями). Если вы собираетесь отправиться с ребенком в гости, не стесняйтесь уточнить, нет ли у кого-нибудь из ваших друзей или их детей кашля или насморка. Людям с симптомами простуды стоит воздержаться от визитов в дом, где есть грудничок.
Признаки коклюша у детей

Коклюш – заразное заболевание, поражающее дыхательную систему и протекающее длительный срок. Его возбудителем является коклюшная палочка (Bordetella pertussis), которая распространяется воздушно-капельным путем.
Характерные черты заболевания становятся заметны только к концу второй недели. Рассмотрим их и выясним, как осуществляется лечение и профилактика коклюша.
Признаки заболевания
Кашель до рвоты
Явный признак коклюша – частый спазматический кашель, который появляется через 2 недели после начала болезни и наблюдается около месяца.
Типичный приступ представляет собой 10-15 идущих подряд кашлевых толчков. После них происходит глубокий вдох, сопровождающийся свистящим звуком, возникающим в результате спазма голосовой щели. Затем серия кашлевых толчков повторяется.
Во время приступа ребенок ощущает очень сильный дискомфорт: его лицо краснеет или синеет, язык высовывается до предела, на шее проступают вены. Иногда происходит разрыв сосудов в носу, повреждение уздечки языка, кровоизлияние в склеры, неосознанное мочеиспускание и так далее. После кашля выделяется вязкая мокрота и рвотные массы (не всегда).
В сутки может случаться от 10 до 25 приступов спазматического кашля. Ухудшается ситуация в ночное время.
Повышение температуры
Для коклюша нехарактерно сильное повышение температуры тела. В первые 3-4 дня болезни она может подняться до 37,7 – 38,0 ºС, а затем нормализуется. Иногда гипертермия не возникает вообще. В редких случаях температура достигает 39 ºС: она растет в вечернее время, а к утру понижается.
Если уже имеет место спазматический кашель, а гипертермия все еще не проходит, то это может указывать на развитие осложнений.
При тяжелом течении коклюша у ребенка могут возникать клонико-тонические судороги. Их причины:
- раздражение мозгового центра, отвечающего за тонус гладких мышц; недостаточное кровоснабжение и гипоксия мозга во время кашля; температура тела выше 38 ºС (у детей до 6 лет).
Приступ судорог выглядит так: у ребенка напрягаются все мускулы, тело вытягивается, руки сгибаются, голова откидывается назад, зубы сжимаются, затем начинаются частые подергивания мышц лица, рук и ног. Может возникнуть задержка дыхания. Продолжительность приступа 2-5 минут, сознание не теряется, но малыш не на что не реагирует.
Во время судорог ребенка необходимо уложить на ровную поверхность, развернуть голову набок, расстегнуть тесную одежду и проветрить помещение. Искусственное дыхание стоит делать только после окончания приступа. Если температура повышена, то ее нужно сбить с помощью ректальных свечей или обтирания.
Течение болезни
В течении коклюша выделяют несколько периодов:
- Инкубационный (3-20 дней) – недуг никак не проявляется. Катаральный (2 недели). У ребенка незначительно повышается температура, возникает насморк и сухой кашель. На этом этапе диагностировать коклюш практически невозможно. Спазматический (3-4 недели). Возникают тяжелые приступы спазматического кашля.Насморка и температуры нет. Между приступами малыш чувствует себя нормально: сохраняет активность и хорошо кушает. Но при осмотре врач может выявить тахикардию и повышение давления. Восстановительный (1,5-3 месяца). Кашель становится более редким и легким, постепенно исчезает.
Почему кашель длится так долго?
Изначально он возникает вследствие раздражения реснитчатого эпителия бронхов коклюшной палочкой. Из-за постоянно посылаемых импульсов кашлевой центр в головном мозге возбуждается до такой степени, что продолжает работать даже после полного уничтожения микроба.
Диагностируется заболевание на основании симптомов и бактериологического исследования – посева мокроты, но оно информативно только в первые 4 недели. Ребенок заразен до 25 дня болезни.
Лечение детей старше года проводится в домашних условиях. При коклюше рекомендуется:
- много гулять, дыша свежим влажным воздухом; исключить волнения, предупреждать истерики, не давать поводов для плача и крика, поскольку любые сильные эмоции будут приводить к приступу кашля; кормить часто и понемногу, рацион должен быть витаминизированным;
Во время приступа кашля ребенка следует усаживать и наклонять его корпус вперед.
Медикаментозная терапия
В катаральный период коклюш лечится антибиотиками (эритромицином, азитромицином). Курс– 7-14 дней. Если начать принимать их в первые недели болезни, то это может предотвратить наступление приступов кашля или уменьшить их тяжесть и продолжительность.
В спазматический период антибиотикотерапия бесполезна, поскольку кашлевой центр в мозге уже возбужден. Для снятия симптомов назначаются:
- противокашлевые препараты – «Синекод», «Туссин», «Стоптуссин»; витамины; успокоительные средства; противоаллергические лекарства; кортикостероиды (в тяжелых случаях).
Схему терапии врач разрабатывает индивидуально.
Лечение народными средствами в домашних условиях
Лечение коклюша народными средствами может дополнять основную терапию, но его обязательно нужно согласовывать с педиатром. Вот несколько рецептов:
- Травяной настой. Одну столовую ложку сухого чабреца необходимо залить стаканом кипятка и настаивать час. Разовая доза – 1 столовая ложка. По аналогии можно приготовить настой из душицы, спорыша или листьев подорожника. Чеснок. Несколько зубчиков чеснока следует измельчить и соединить с медом в пропорции 50/50. Разовая доза – 1 чайная ложка. Чеснок можно заменить луком. Масло с медом. Требуется соединить оливковое масло и жидкий мед в равных долях, вскипятить и остудить. Разовая доза – 0,5 чайной ложки. Вместо оливкового можно взять арахисовое масло.
Все лекарства употребляются 3 раза в сутки за 15-20 минут до еды.
Как лечится коклюш у детей до года и беременных?
Наибольшую опасность коклюш представляет для детей до года. У них часто развиваются осложнения – судороги, остановка дыхания, энцефалопатия, эмфизема, грыжи, пневмония и так далее. Иногда последствия остаются на всю жизнь. Регистрируются и смертельные случаи. Лечение грудничков проводится только в стационаре. Оно заключается в приеме антибактериальных, противокашлевых и других препаратов, снимающих симптомы.
Очень плохо отражается коклюш и на состоянии будущих мам. Если заражение произошло до 8-й недели беременности, то вероятность возникновения тяжелых патологий у плода составляет почти 100%. Чем больше срок, тем она меньше, но возможен выкидыш.
Лечение беременных проводят в условиях больницы антибиотиками (азитромицином) и «Мукалтином» – натуральным препаратом, облегчающим кашель. Также рекомендуются физиотерапевтические процедуры. Если у женщины был коклюш, то малышу после рождения прописывают профилактический курс антибиотиков.
Прививка от коклюша
Профилактика коклюша заключается в исключении контактов с больными детьми и взрослыми. Но в первые недели болезни явные симптомы коклюша отсутствуют, поэтому выявить и изолировать зараженного человека невозможно. Единственный разумный вариант профилактики – вакцинация.
Прививка от коклюша входит в утвержденный календарь и делается с помощью препаратов «Тетракок», «Инфанрикс» или «АКДС». Ребенок вакцинируется одновременно от коклюша, столбняка и дифтерии. Осуществляется три прививки с перерывом в 45 дней, начиная с трех месяцев. Еще один укол делается в 1,5 года.
После вакцинации могут возникнуть реакции в виде повышения температуры, ухудшения самочувствия, аллергии и покраснения в месте укола. Они проходят после приема жаропонижающих и антигистаминных. Тяжелые последствия (энцефалит) крайне редки – 1 случай на 500 000 детей.
Прививка не дает 100% иммунитета. Ребенок может заболеть коклюшем, но недуг будет протекать в легкой форме.
Коклюш – крайне неприятное заболевание, особенно для маленьких детей. Задача родителей – беречь кроху от контактов с кашляющими сверстниками и своевременно его вакцинировать. Если у малыша появились симптомы легкого ОРВИ и сухой кашель, то стоит обратиться к врачу, чтобы он диагностировал недуг и назначил лечение.
Коклюш у детей — симптомы и лечение заболевания
Коклюш – опасное заболевание, которое чаще возникает в детском возрасте. Чтобы не было угрозы здоровью и жизни ребенка, родители обязаны уметь выявить ранние симптомы и признаки заболевания и своевременно обращаться к врачу. Важными являются меры профилактики, препятствующие заражению ребенка.
Что такое коклюш
Коклюш – это заболевание инфекционной природы, которое поражает верхние дыхательные пути. Тяжелое течение болезни у детей возрастом до полугода может привести к сильным осложнениям. Передаваться коклюш может при чихании, кашле, разговоре, возбудителем является палочка – Bordetella pertussis. Выявить ее поможет специальный анализ. В процессе своего жизненного цикла она выделяет в кровь особый токсин. Он раздражает слизистую бронхов и гортани, вызывая лающий, сухой, катаральный кашель. Вне организма бактерия быстро погибает.
Всплески заболевания наблюдаются осенью и зимой. Передается болезнь только при прямом контакте , заразиться можно через кашель. Попадая в дыхательные пути, устланные реснитчатым эпителием, бактерия начинает стремительно размножаться на слизистых оболочках бронхов, легких и гортани. Очень важно вовремя диагностировать коклюш у детей – симптомы и лечение могут иметь индивидуальные особенности.
У людей отсутствует иммунитет к этой болезни. Даже после того, как человек переболел коклюшем, антитела остаются в организме только на 5 лет. Иммунитет не является пожизненным, существует риск повторного заражения. Вакцинация является хорошей защитной мерой борьбы с распространением коклюша. При заражении привитого человека, болезнь протекает в стертой форме и риск летального исхода значительно снижается. В среднем период разрешения составляет 95 – 120 дней, по этой причине иногда заболевание еще называют «стодневный кашель».

Коклюш – симптомы у детей
Самый характерный симптом – это появление непродуктивного, спазматического кашля, который имеет характер приступа. Инкубационный период болезни от 7 до 30 дней. Симптомы коклюша у ребенка развиваются постепенно и на начальной стадии очень похожи на проявления ОРЗ. Родители, не подозревая о диагнозе, продолжают водить малыша в сад, но первые 5-12 дней кашель ребенка заразный, и вирус быстро передается другим.
Особо опасно болезнь протекает в детском возрасте до года. Если заболел малыш возрастом до полгода, он подлежит немедленной госпитализации. Взрослые люди редко болеют «стодневным кашлем». В группе риска груднички, дети с года до пяти лет и подростки. Чтобы вовремя распознать заболевание, нужно знать, как проявляется коклюш у детей. Когда начинается коклюш – симптомы такие же, как и при простуде:
- Больной жалуется на озноб, мышечную и головную боль, общую слабость. Наблюдается отек слизистой и появление небольшого насморка. Зев имеет красный цвет, кожные покровы бледные. Повышается температура, появляется тахикардия – учащенное сердцебиение. Человек становиться вялым, пропадает аппетит.
По мере развития болезни наступает пароксизмальная стадия. Присоединяется сухой кашель, спазматической формы. Он не поддается лечению противокашлевыми средствами. Нужно знать, как отличить признаки коклюша у ребенка от банальной простуды, чтобы вовремя начать целенаправленное лечение.
Температура
Характерной особенностью этого коварного заболевания является наличие невысокой температуры. Это является первым верным признаком опасной болезни. Температура при коклюше редко достигает отметки 38 °С и никогда не поднимается выше. Если на градуснике вы увидите цифру больше 38 – это не заразный коклюш, а обычное ОРЗ, бронхит или пневмония. Но точный диагноз ставит только врач.

Как определить коклюш у ребенка – по наличию характерного кашля. Он начинает проявляться лишь спустя две недели от возникновения первых симптомов. Кашель постепенно нарастает, становиться более интенсивным и частым. Особенно учащаются приступы ночью, они мешают спать ребенку, вызывают гипоксию. Приступ состоит из нескольких кашлевых толчков и длительного свистящего вдоха. В день может быть от 3 до 45 таких случаев, заканчиваются они выделением небольшого количества стеклоподобной мокроты или рвотой.
Источники:
http://www.likar.info/kids-health/article-64624-koklyush-u-detej-do-goda/
http://anginamed.ru/koklyush/simptomy-koklyusha-u-detej.html
http://sovets.net/8737-koklyush-u-detej-simptomy-i-lechenie.html
Популярные статьи:
legkie-med.ru

 Обязательно создайте малышу максимально комфортные условия. Приглушённый свет, тишина, отсутствие незваных гостей сократят количество приступов и тем самым облегчат состояние больного.
Обязательно создайте малышу максимально комфортные условия. Приглушённый свет, тишина, отсутствие незваных гостей сократят количество приступов и тем самым облегчат состояние больного. Материал отбирают стерильным ватным тампоном с заднеглоточного пространства и сразу же засевают на подготовленные питательные среды. Чаще используют метод «кашлевых пластинок». Чашку Петри с селективной средой открывают, подносят ко рту больного во время кашля и стараются уловить несколько кашлевых толчков. Микробы вместе со слизью попадают на среду. Затем чашки помещают в термостат.
Материал отбирают стерильным ватным тампоном с заднеглоточного пространства и сразу же засевают на подготовленные питательные среды. Чаще используют метод «кашлевых пластинок». Чашку Петри с селективной средой открывают, подносят ко рту больного во время кашля и стараются уловить несколько кашлевых толчков. Микробы вместе со слизью попадают на среду. Затем чашки помещают в термостат. Патогенетическое лечение заключается в использовании антигистаминных препаратов — «Пипольфен», седативных средств — «Реланиум», «Сибазон»; для смягчения приступов спазмолитики — «Атропин», «Папаверин», нейролептики — «Аминазин», «Пропазин».
Патогенетическое лечение заключается в использовании антигистаминных препаратов — «Пипольфен», седативных средств — «Реланиум», «Сибазон»; для смягчения приступов спазмолитики — «Атропин», «Папаверин», нейролептики — «Аминазин», «Пропазин».