КАРДИОТОКОГРАФИЯ
КАРДИОТОКОГРАФИЯ
Кардиотокография (КТГ) – непрерывная одновременная регистрация частоты сердечных сокращений плода и тонуса матки с графическим изображением физиологических сигналов на калибровочной ленте. В настоящее время КТГ является ведущим методом наблюдения за характером сердечной деятельности, который из-за своей простоты в проведении, информативности и стабильности получаемой информации практически полностью вытеснил из клинической практики фоно- и электрокардиографию плода. КТГ может быть использована для наблюдения за состоянием плода как во время беременности, так и во время родового акта (см. рис.).
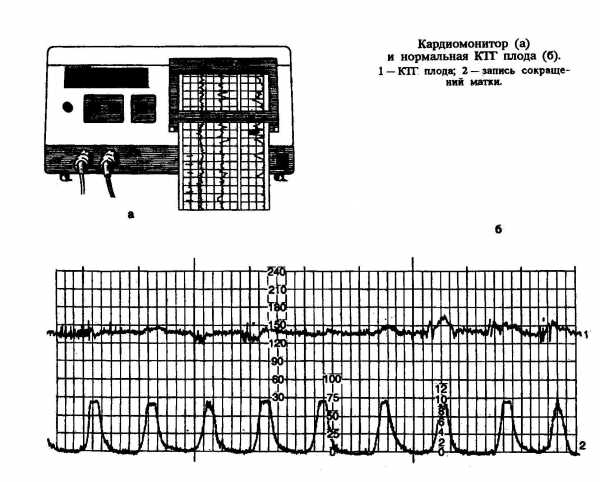
Непрямая (наружная) КТГ используется во время беременности и в родах при наличии целого плодного пузыря. Регистрация частоты сердечных сокращений производится ультразвуковым датчиком, работающим на эффекте Доплера. Регистрация тонуса матки осуществляется тонзометрическим датчиками. Датчики крепятся к передней брюшной стенке женщины специальными ремнями: ультразвуковой – в области стабильной регистрации сердечных сокращений, тонзодатчик – в области дна матки.
Прямая (внутренняя) КТГ используется только при нарушенной целостности плодного пузыря. Частота сердечных сокращений регистрируется при помощи игольчатого спиралевидного электрода, вводимого в предлежащую часть плода, что позволяет не только регистрировать частоту сердечных сокращений плода, но и производить запись его ЭКГ, расшифровка которой может быть произведена при помощи специальных компьютерных программ. Прямая регистрация внутриматочного давления осуществляется при помощи введенного катетера, соединенного с системой измерения давления, что позволяет определить внутриматочное давление.
Наибольшее распространение получило использование КТГ в III триместре беременности и в родах у женщин группы высокого риска. Запись КТГ следует проводить в течение 30-60 минут с учетом цикла «активность – покой» плода, принимая во внимание, что средняя продолжительность фазы покоя составляет 20-30 минут. Анализ кривых записи КТГ производят только в фазе активности плода.
Анализ КТГ включает оценку следующих показателей:
Средняя (базальная) частота сердечного ритма (в норме – 120-160 ударов в минуту).
Вариабельность сердечного ритма плода. Различают мгновенную вариабельность – различие актуальной частоты сердечного ритма «от удара к удару» и медленные внутриминутные колебания сердечного ритма – осцилляции, которые имеют наибольшее клиническое значение. Величина осцилляций оценивается по амплитуде отклонения частоты сердечных сокращений плода от средней частоты (в норме – 6-25 ударов в минуту – ундулирующий ритм).
Акцелерации (миокардиальный рефлекс) – увеличение частоты сердцебиений плода более чем на 15-20 уд./мин (по сравнению со средней частотой), продолжающееся более 20-30 сек. Учащение сердечного ритма связано с движениями плода. Наличие на кардиотокограмме акцелераций сердечного ритма – благоприятный прогностический признак. Он является одним из ведущих в оценке кардиотокограммы. Децелерации – понижение ЧСС плода более чем на 20 ударов в минуту в течение не более чем 20 сек.
Уменьшение или увеличение частоты сердцебиения плода по отношению к времени сокращения матки. Различают раннее, позднее и вариабельное урежение (учащение) (в норме последний признак не наблюдается).
Медленные осцилляции в виде синусоиды при отсутствии мгновенной вариабельности, продолжающиеся более 4 минут. Это редко встречающийся и один из наиболее неблагоприятных типов сердечных сокращений плода, выявляемый при КТГ, — синусоидальный ритм. Он может наблюдаться при гипоксии во время гемолитической болезни плода.
Резковыраженные колебания – сальтоторный или кувыркающийся ритм. Наблюдается при обвитии пуповины и нарушении кровотока в ней.
Показатель STV – сократительная способность миокарда плода. В норме равна от 4 до 20.
Объективная оценка кардиотокограммы возможна только с учетом всех перечисленных компонентов; при этом должна приниматься во внимание неравноценность их клинического значения.
При появлении признаков нарушения состояния плода во время беременности следует провести функциональные пробы: нестрессовый тест, степ-тест, звуковой и др.
Комплексная кардиотокография и ультразвуковая диагностика состояния дыхательных движений, двигательной активности и тонуса плода, а также качественная оценка количества околоплодных вод позволяет оценить биофизический профиль плода.
ИСПОЛЬЗОВАННАЯ ЛИТЕРАТУРА
Айламазян Э.К. Акушерство: Учебник для мед. вузов. – 2-е изд., испр. – СПб.: СпецЛит, 2000. – 494 с.
Бодяжина В.И., Жмакин К.Н., Кирющенков А.П. Акушерство. – Курск: ГУИПП «Курск», 1998. – 496 с.
Савельева Г.М. и др. Акушерство: Учебник. – М.: Медицина, 2000. – 816 с.
Лекции по акушерству.
4
studfiles.net
Кардиотокография — Википедия
Кардиотокография (КТГ) — непрерывная синхронная регистрация частоты сердечных сокращений (ЧСС) плода и тонуса матки с графическим изображением сигналов на калибровочной ленте. Регистрация частоты сердечных сокращений производится ультразвуковым датчиком на основе эффекта Доплера (допплерография). Регистрация тонуса матки осуществляется тензометрическими датчиками. Таким образом кардиотокограф позволяет получить два вида графических изображений. Первый график — тахограмма, которая отражает изменения ЧСС плода во времени по оси абсцисс — время в секундах (минутах), а по оси ординат — ЧСС/мин. Следовательно, при повышении частоты сердечных сокращений кривая отклоняется вверх, а при замедлении — вниз. На втором графике (гистерограмме) регистрируются изменения силы сокращения миометрия. Кроме того, многие приборы КТГ позволяют фиксировать шевеления плода. В настоящее время КТГ является одним из ведущих методов пренатальной диагностики, который благодаря своей простоте и информативности вытеснил электро- и фонокардиографию.
КТГ обычно подразделяют на два вида:
- Непрямая (наружная) используется во время беременности и родов при наличии целого плодового пузыря. При данном исследовании датчики крепятся к точкам наилучшего поступления сигнала: тензометрический датчик — в области дна матки, ультразвуковой в области стабильной регистрации сердечных сокращений. Подробнее читаем здесь.
- Прямая (внутренняя)применяется при нарушении целостности плодового пузыря. ЧСС плода измеряется при помощи игольчатого спиралевидного электрода, вводимого в предлежащую часть плода. Регистрация тонуса матки осуществляется с помощью специального катетера введенного в полость матки, позволяющего оценивать внутриматочное давление.
При анализе КТГ учитывают ряд показателей:
- Средняя частота сердечного ритма (базальный ритм). В норме 110—160 ударов в минуту.
- Вариабельность сердечного ритма. Выделяют мгновенную вариабельность от удара к удару и медленные внутриминутные колебания сердечного ритма.
- Миокардиальный рефлекс(повышение ЧСС плода при увеличении его двигательной активности).
- Периодические изменения сердечного ритма.
Объективная оценка кардиотокограммы возможна только при учёте всех показателей.
История развития
Исторический опыт показывает, что в связи со своей наибольшей доступностью сердечная деятельность явилась тем первым проявлением жизнедеятельности плода, с которого началось систематическое изучение его функционального состояния. Так, швейцарский хирург Mayer в 1818 году сообщил, что, приложив ухо к животу женщины, можно с уверенностью узнать, жив плод или нет. Несколько позже, в 1821 году, французский врач J. Kargaradec применил для выслушивания сердечной деятельности плода стетоскоп, изобретённый Лаеннеком. Наряду с этим он впервые сформулировал семь основных положений о клинической значимости выслушивания сердца плода. Согласно его данным выслушивание сердца плода позволяет получить следующую информацию: 1) диагностировать беременность; 2) оценить состояние плода по звучности и частоте сердцебиения; 3) диагностировать многоплодную беременность; 4) оценить положение плода; 5) уточнить локализацию плаценты; 6) диагностировать внематочную беременность; 7) идентифицировать шум маточных и плацентарных сосудов. Однако немногим позже ряд акушеров (Е. Kennedy, R. Benson и др.) не согласились с мнением Kargaradec и указали на то, что акушерская аускультация не является эффективной в обнаружении дистресса плода, за исключением только случаев выраженной брадикардии. По их мнению, с помощью аускультации можно только определить, жив плод или нет.
В 1906 году М. Cremer опубликовал статью, в которой сообщалось о возможности регистрации электрокардиограммы плода. Её осуществляли как с помощью абдоминального, так и влагалищного электродов. Основным недостатком этого метода являлось то, что регистрировался только желудочковый комплекс плода, в то время как остальные элементы электрокардиограммы не определялись.
Следующим этапом в развитии антенатальной кардиологии явилась регистрация фонокардиограммы плода, осуществленная Hofbauer и Weiss в 1908 году. Однако относительно низкий технический уровень и в связи с этим невозможность создания совершенной аппаратуры явились причиной того, что два этих метода не использовались в клинической практике около 50 лет.
Исследования, проведенные в начале 60-х годов Л. С. Персианиновым и сотрудниками показали, что метод фоно- и электрокардиографии может с успехом применяться для выявления нарушений ритма сердца плода, установления его предлежания, многоплодной беременности, а также диагностики острой гипоксии во время родов. Однако невозможность осуществлять регистрацию ЭКГ на протяжении всего родового периода явилась причиной того, что данный метод не нашёл своего применения в клинической практике для диагностики острой гипоксии плода. В то же время исследования, выполненные на большом материале В. Н. Демидовым и А. А. Аристовым, показали, что этот метод в 80% дает возможность установить хроническую гипоксию плода и в 73% — предположить патологию пуповины, в связи с чем он более 10 лет с успехом использовался в ряде учреждений страны.
Важным этапом в развитии перинатологии явилось внедрение в клиническую практику метода кардиотокографии (КТГ), предложенного в конце 60-х годов Е. Chon и основанным на одновременной регистрации частоты сердечных сокращений и маточной активности. В настоящее время данный метод занимает ведущее место в оценке состояния плода во время беременности и в родах.
Различают нестрессовую и стрессовую КТГ. Сущность нестрессового теста состоит в том, что оценка состояния плода производится без какоголибо постороннего воздействия на плод. На ранних этапах развития этого метода оценка состояния плода производилась на основании деления КТГ на реактивные и нереактивные, а также типы мониторных кривых. Точность правильной оценки состояния плода, как показывают данные литературы, при использовании первого из них составляла 68% и второго — 70%.
О значительных трудностях визуальной оценки мониторных кривых свидетельствуют данные и американских авторов. Они в частности, показали, что расхожде-ние при интерпретации одних и тех же мониторных кривых, проведенных различными экспертами, колеблется от 37 до 78%. Более того, было установлено, что различие в трактовке одной и той же кривой, тем же экспертом, проведенной через некоторое время, достигает 28%.
В последующем, чтобы уменьшить величину ошибки W. Fischer-1976г., была предложена система балльной оценки КТГ модифицированная в 1978 Н. Krebs, которая получила наибольшее распространение. Однако применение данной методики позволило только незначительно (до 73—76%) повысить точность правильной оценки состояния плода.
Так же бальная система оценки КТГ была предложена рядом авторов: T.C. Jomse, Е. С. Готье (1982г.), U.J. Ott (1989г.), E.R. Lyons (1979г.), И. О. Макаров (1972г.), однако они не получили широкого распространения. Ряд исследователей с целью повышения информативности КТГ рекомендовали проводить различные тесты (стрессовая КТГ). Наибольшее распространение из них получили атропиновый и окситоциновый тесты.
Атропиновый тест был предложен J. Kretovicz. В основе атропинового теста лежит способность данного препарата блокировать vagus, растормаживая, таким образом, симпатический отдел нервной системы, вызывать тахикардию. Считается, что наступление этой реакции возможно при нормальной проницаемости плаценты и хорошем состоянии плода. Исследования, проведенные И. К. Сигизбаевой, показали низкую информативность атропинового теста в оценке состояния плода. Так, по её данным, точность правильной оценки здорового плода составила 69,2% и хронического нарушения его состояния — 37,5%.
Контрактильный тест был предложен Н. Л. Гармашевой и Н. Н. Константиновой в 1978 году. Установлено, что спонтанные или индуцированные маточные сокращения приводят к уменьшению кровотока в плаценте, на который здоровый плод не реагирует. В то же время, при снижении компенсаторных возможностей эта реакция им воспринимается как стрессовая и на КТГ проявляется поздними децелерациями. Обычно для индуцирования схваток применялся окситоцин. Исследования, проведенные И. К. Сигизбаевой, показали, что точность диагностики наличия или отсутствия нарушения состояния плода при использовании контрактильного теста составляет соответственно 44 и 63%.
В 1977г в Англии проф. Доус и Редман предложили метод анализа КТГ основанный на определении единственного показателя — вариабельности коротких отрезков (STV – short term variability). В 1989г. Этот метод был положен в основу автоматизированного кардиотокографа Oxford. При автоматизированном анализе КТГ по методу Доуса-Редмана точность правильной оценки по данным литературы: E.R. Guzman at all (1996) – 83,6%, A.M. Vintzileos at all (1993) – 72,8%, Е. В. Поплавская (2005) – 67,8%.
В 1987г. FIGO (международная ассоциация акушер-гинекологов) предложило методику оценки КТГ. Оценка носит описательный характер, и её применение ряд специалистов считают не удобной из-за большого разброса цифровых значений большинства параметров и невысокой точности диагностики состояния плода. Точность правильной оценки состояния плода при использовании рекомендуемых FIGO критериев по данным И. К. Сигизбаевой (1989) составила в среднем 68%.
С целью повышения точности диагностики состояния плода в начале 80-х годов было предложено (Rauburu) определять двигательную активность плода. Проведенные затем многочисленные исследования показали, что снижение двигательной активности плода может свидетельствовать о его внутриутробном страдании. Однако детальный анализ двигательной активности плода, основанный на вычислении большого числа различных показателей, выполненный И. К. Сигизбаевой, показал относительно низкую информативность этого метода. В частности, было установлено, что точная диагностика отсутствия нарушения состояния плода оказалась возможной в 50% и его наличия — в 84%.
С тем чтобы повысить информативность КТГ В. Н. Демидов, А. В. Логвиненко и Б. Е. Розенфельтд в середине 80-х годов предложили осуществлять математический анализ КТГ первоначально с ручной, а затем компьютерной обработкой мониторной кривой. В результате проведенных исследований было установлено, что чувствительность автоматизированного анализа КТГ при обнаружении внутриутробного страдания плода составила 77%, специфичность — 91,8% и средняя точность — 84,4%.
Учитывая большую практическую значимость КТГ в оценке состояния плода, в ФГУ НЦ АГиП (центр Акушерства Гинекологии и Перинатологии) проф.Демидовым В. Н. и соавт., совместно с НИИ Космического Приборостроения Москва), в начале 90-х годов был разработан полностью компьютеризированный антенатальный кардиомонитор — «Анализатор состояния плода во время беременности». Основной отличительной особенностью данного прибора является то, что он осуществляет поправку на сон, определяет длительность исследования, а также учитывает двигательную активность плода.
Оценка состояния плода производится по ПСП — показателю состояния плода. 0—1,0 свидетельствует о наличии здорового плода; 1,1—2,0 — о начальных нарушениях состояния плода; 2,1—3,0 — о. выраженных и 3,1—4,0 — о резко выраженных нарушениях состояния. 15-летний опыт применения данного прибора показал, что чувствительность оценки состояния плода при его использовании составила 87%, специфичность — 90% и средняя точность диагностики — 88,5%.
Довольно надежные результаты (в среднем 75,3%) были также получены при дифференцированной оценке состояния плода по четырём группам (норма, начальные, выраженные и резко выраженные нарушения). Важным аспектом компьютерной программы было введение поправки на сон. В среднем точность правильной оценки состояния плода в этой группе без учёта поправки на сон составила 47%, после её введения она возросла до 91 %, то есть увеличилась в 1,9 раза. Автоматическое продление исследования повысила точность диагностики с 38%, после продления она увеличилась до 88% (в 2,3 раза).
Учёт двигательной активности плода позволил повысить точность диагностики с 42% до 84% (возросла в 2 раза). Определенный практический интерес представляет оценка эффективности клинического применения автоматизированного антенатального монитора. Использование данного прибора, как показывает анализ, позволило снизить перинатальную смертность по отдельным родовспомогательным учреждениям страны в основном на 18—46%, а в некоторых учреждениях она уменьшилась в 2 раза.
Аналогичные данные получены и на больших группах населения. Так, было установлено, что суммарная перинатальная смертность по женским консультациям Юго-Западного АО Москвы, где все они были оснащены автоматизированными мониторами, составила в 2005 году 4,7%, что существенно ниже лучших мировых показателей. За последние 10 лет в экономически развитых странах перинатальная смертность варьировала от 5,4 до 9%.
При использовании автоматизированного кардио монитора «Уникос» оценка состояния плода производится по 4-балльной шкале с плавным изменением показателя от 0 до 4 (норма, начальные, выраженные нарушения, критическое состояние). Другим автоматизированным кардиотокографом (совместная разработка ГУ Научного центра акушерства, гинекологии и перинатологии РАМН и завода «Уникос») является «Интранатальный автоматизированный монитор». Оценка состояния плода (ПСП) при его использовании производится автоматически в реальном масштабе времени по 10-балльной шкале, аналогичной шкале Апгар, которая в настоящее время широко используется в клинической практике. Помимо частоты сердечных сокращений применение данного прибора позволяет производить анализ родовой деятельности. В частности, рассчитывать длительность схваток и маточного цикла, отмечать наличие гипертонуса матки, а также отклонения в интенсивности, регулярности и продолжительности маточных сокращений.
Отмечена высокая точность автоматизированной интранатальной кардиотокографии в выявлении острой гипоксии плода. Полное совпадение результатов клинического и мониторного наблюдений констатировано в 74% случаев, ошибка в 1 балл отмечена у 15,8% плодов, в 2 балла — у 6,4%, в 3 балла — у 2,9% и в 4 балла — у 0,5%. Следовательно, вполне надежные результаты с величиной ошибки, не превышающей 1 балл, зарегистрированы в подавляющем большинстве наблюдений (89,8%).
Среди основных отличительных особенностей данного монитора необходимо указать на следующие.
- При появлении на экране монитора цифры «7», указывающей на состояние плода как пограничное, на экране дисплея отображается время, через которое оно должно быть «6 баллов» и, следовательно, свидетельствовать уже о выраженной его гипоксии.
- Постоянно коррелирует величину ПСП в зависимости от состояния плода. Так, в случае падения частоты сердечных сокращений вследствие временно возникшей острой гипоксии, например, при синдроме сдавления нижней полой вены, прижатии пуповины или выраженном снижении артериального давления при эпидуральной анестезии, сразу после прекращения действия патологического фактора постепенно выравнивает ПСП с учётом состояния плода в данной конкретной ситуации.
- Определяет время, необходимое для экстренного родоразрешения, в целях получения жизнеспособного плода при возникновении критической ситуации.
В заключение следует отметить, что автоматизированная антенатальная и интранатальная кардиотокография в настоящее время являются наиболее информативными методами исследования, использование которых позволяет получить ценную информацию о состоянии плода и, основываясь на полученных данных, решить вопрос об оптимальной тактике ведения беременности, родов и способе родоразрешения.
Литература
А. К. Айламазян Акушерство, изд-во Спецлит, СПб 2002.
Воскресенский С. Л. Оценка состояния плода. Кардиотокография. Допплерометрия. Биофизический профиль; Учеб. пособие. — Минск: Книжный Дом, 2004. — 304 с. ISBN 985-428-754-8
Чернуха Е. А. Родовой блок. Москва 2003.
Розенфельд Б. Е. Некоторые моменты комплексной диагностики состояния плода во время беременности. Ультразвуковая диагностика. 1999, № 1, с. 16-22.
Сигизбаева И. Н. Возможности автоматизированной антенатальной кардиотокографии в оценке состояния плода. Ультразвуковая диагностика. 1999, № 1, с. 64-68.
Демидов В. Н., Сигизбаева И. К., Огай О. Ю., Цедвинцева Л. Н. Антенатальная кардиотокография. Здравоохранение и медицина 2005, № 9. С. 52-55.
Демидов В. Н., Розенфельд Б. Е., Сигизбаева И. К., Огай О. Ю. Значение введения поправки на сон, продления и учёта двигательной активности автоматизированной антенатальной кардиотокографии. Перинатальная диагностика 2002, т.1, № 4, с. 263-271.
Демидов В. Н., Розенфельд Б. Е., Сигизбаева И. К. Значение одновременного использования автоматизированной кардиотокографии и ультразвуковой доплерометрии для оценки состояния плода во время беременности. Sonoace International, выпуск 9, 2001, Русская версия, с. 73-80.
Кулаков В. И., Демидов В. Н., Сигизбаева И. К., Воронкова М. А., Огай О. Ю. Возможности антенатальной компьютерной кардиотокографии в оценке состояния плода в III триместре беременности. Акушерство и гинекология. 2001, № 5, с. 12-16.
Guzman E., Vintzaileos A., Martins M. et al. The efficacy of individual computer heart rate indices in detecting academia at birth in growth-retarded fetuses. Obstet. Gynecol. 1996. V. 87. P. 969-974.
Цидвинцева Л. Н. Комплексное исследование состояния плода при беременности и в родах. АГ-инфо 2006, № 1, с. 24-27.
Сидорова И. С. Макаров И. О. Анте- и Интранатальная кардиотокография. Российский вестник перинатологии и педиатрии. 1996, № 1. С. 15-19.
Шамарин С.В. Международные стандарты кардиотокографии. Системный анализ и управление в биомедицинских системах. 2010; 9 (2): 357-365.
Видео по теме
См. также
wiki2.red
КТГ (кардиотокография) при беременности: что нужно знать?
Женщины с большим нетерпением ждут встречи с ребеночком, особенно это ощущается в 3 триместре, когда беременность тяготит. Ожидание скрашивают УЗИ и кардиотокография (КТГ). Эти исследования дают спокойствие и сознание, что с малышом все в порядке. КТГ при беременности – это важное исследование не только для мамы, но и для врачей, почему и зачем мы расскажем далее.
Что собой представляет эта процедура?
Кардиотокографи – это запись сокращений матки и сердцебиения плода в разных ситуациях. Врач оценивает спосбность крохи адаптироваться к разным условиям
Как известно сердце человека в любом возрасте является основой всех жизненных процессов. У младенца, находящегося в утробе матери, сердце также является пусковым механизмом для всех остальных процессов. По его ритму врачи могут определить состояние ребенка. Сердцебиение замеряется в покое и в движении малыша, в процессе сокращения матки, во время схватки. КТГ дает возможность получить информацию о том, чего не хватает крохе – гипоксия.
Итак, кардиотокография – это синхронная запись сокращений матки и сердечного ритма малыша. Эта процедура позволяет оценить в комплексе способность малыша адаптироваться к изменяющимся условиям.
Кардиотокография может быть непрямой и прямой. Непрямая КТГ делается с помощью специальных датчиков, накладываемых на живот женщины. Для снятия данных накладываются два датчика – один ультразвуковой для контроля за частотой сердцебиения ребенка, а второй –тензометрический. Он позволяет снять показания сокращения матки, схваток и их силы.
Когда и как проводится исследование?
КТГ проводится с 32 недели, с этого срока можно уловить и оценить нервные импульсы и мышечные сокращения малыша

Современные врачи предлагают женщинам пройти эту процедуру, начиная с 28 недели беременности. Однако последние исследования показали, что кардиотокография дает максимально информативные результаты после 32 недели беременности. Такая ситуация сложилась за счет того, что мышечные и нервные импульсы крохи созревают на более поздних сроках, то есть после 32 недели. После этого срока малыш уже имеет периоды активности и покоя, схожие с нашими периодами бодрствования днем и ночным отдыхом.
Во время покоя кроха будет показывать врачу нормальные показатели сердечной деятельности, а вот во время периода активности можно увидеть признаки гипоксии.
Стоит отметить, что во время планового приема врач слушает удары сердца малыша, поэтому не стоит переживать, если гинеколог не назначит вам КТГ раньше 28-30 недели беременности. Она не показывает объективных результатов, и расшифровать их нельзя. Если врач услышат замедление сердечной деятельности малыша, то в этом случае он направит женщину на КТГ и на УЗИ.
Процедура кардиотокографии проводится в течении 40-60 минут, только так можно получить информативные показатели. Это время необходимо для замера всех показателей в покое и в активности и получить достоверные данные о состоянии ребенка.
В процессе проведения процедуры важна каждая деталь, в том числе и положение будущей мамы. Если женщина лежит в неудобной позе, то малыш будет двигаться активно, что не позволит сделать все замеры. Также важно перед кардиотокографией не волноваться и не спешить в больницу, удобно устроиться на кушетке и получать удовольствие от звука сердцебиения малыша. Если кроха начнет икать или активно двигаться, это испортит показатели.
Большинство процедур КТГ завершается положительными результатами. По статистике 95% малышей дают хороший результат и 5% — плохой. Также важно знать, что кардиотокография – это комплекс процедур. Поэтому к врачу придется ходить ни один раз.
Нормы показателей результатов
Если вам назначили КТГ, то нужно знать о том, какие показатели считаются нормальными, и что относится к патологиям. Это позволит чувствовать себя уверенно и спокойно. Ведь расшифровка показателей процедуры будет делаться гинекологом через несколько дней.
Результат процедуры – бумажная лента с кривой линией, в которой зашифрованы все показатели, снятые аппаратом:
- частота сердечных сокращений, где норма составляет 110-116 ударов за 1 минуту времени в состоянии покоя и 130-190 ударов в 1 минуту в состоянии активности;
- норма вариабельности сердечного ритма – это диапазон отклонений, он должен находиться в диапазоне 5-25 ударов в минуту;
- нормой считаются и замедления сердечного ритма, один должны быть редкими и составлять не более 15 ударов в 1 минуту;
- количество ускорений сердечной деятельности должна быть не более 2-х за 30 минут времени, а длительность не должна превышать те же 15 ударов;
- показатель меньше 1 является нормальным показателем;
- замеряется и активность матки – ее сокращения или схватки во время родов. Этот показатель не должен составлять более 15% от сокращений сердца крохи.
Каждый показатель – это баллы. 10-ти бальная шкала позволяет составить представление о состоянии плода. Баллы 9-12 являются нормой. Плод чувствует себя хорошо, а беременность протекает нормально. Баллы 1-9 – плохой результат.
Расшифровка КТГ
Если вы носите малыша уже более 30 недель, то должны знать, как расшифровать баллы кардиотокографии, чтобы не нервничать попусту. При расшифровке баллов необходимо принимать во внимание большое количество факторов. Поэтому при получении плохого результата вывод делать нельзя.
В процессе расшифровки КТГ врач принимает во внимание все выше перечисленные параметры, снимаемые аппаратом. Каждому такому параметру начисляется 0-2 балла, после проведения последней кардиотокографии они все суммируются и можно оценивать состояние ребенка:
- 8-10 баллов – норма при беременности, они выставляются, если плод чувствует себя хорошо и ему ничего не угрожает;
- 6-7 баллов – плохой результат, который говорит о начальной стадии гипоксии;
- 5 и менее баллов – также плохой результат, он означает, что срочно необходима госпитализация.
Посмотрев сколько баллов, выставил врач, вы можете самостоятельно оценить результат исследования КТГ и успокоиться, так как по статистике большинство женщин не имеют отклонений. Первичную расшифровку и результат может уже сказать врач, который проводил КТГ.
Таким образом, врачи имеют возможность узнать, какое состояние у плода на поздних сроках беременности, с помощь современных аппаратов. Исследование не представляет опасности, мама и малыш не испытывают дискомфорта. К этой процедуре не нужно готовиться, нужно просто прийти с хорошим настроением и послушать, как бьется сердечко любимого крошки.
bababoo.ru
🔍 популярные вопросы про беременность и ответы на них
На данной странице собраны наиболее популярные посты и комментарии наших пользователей по теме «Ктг фото». Это поможет вам быстро получить ответ на вопрос, также вы можете принять участие в обсуждении.
Как правильно промывать нос ребёнку?
Как правильно промывать нос физ-раствором? Вот я купила натрия хлорид с пипеткой и вот как теперь промыть носик ребенку?
Как правильно промывать нос физраствором? Ребёнок сглатывает его
Несколько дней назад начали хрюкать носом. Педиатр слушала, сказала, что это не насморк, возможно из-за сухого воздуха. Я задалась вопросом: как правильно промывать носик малышу? Сколько физ раствора в каждую ноздрю? И потом отсасывать или достаточно просто смачить носик?
На фоне зубов ручьём текут сопли, мешают нормально дышать и спать. Как правильно промывать нос со шприца? Нужно чтоб на боку лежал или сидя? А то он орет и больше захлёбывается:(((
Мы каждое утро промываем нос акваллром и я чищу нос аспиратором.. у нас там конкретные козявки😁 Но дело в том нашла инфу что от этих промываний может развиться отит, всё зависит от того как промывать..и стоит ли вообще это делать? Вроде нужно направлять струю в ноздрю и чтобы ухо которое свяано с этой ноздрей было к верху, т.е голову на бок надо поворачивать.. я правильно делаю? Как вы…
Как правильно ПРОМЫВАТЬ грудничку носик?? Хотела посмотреть видео в яндексе, но там видео как правильно чистить нос, а промывать нету((( наш педиатр назначила промывать нос аквамарисом и ставить свечи виферон.
Не понимаю, как правильно промывать? Я делаю так: раствором фурацилина, смачиваю ватные диски и от Внешнего уголка провожу к внутреннему. А в нете читаю наоборот «от внутреннего угла к наружному» грубо говоря от стороны где ухо в сторону носа???? от носа надо?
Девочки подскажите как правильно промыться нос ребёнку, сопли у дочи прозрачные жидкие нос бежит и она хлюпает носом. Я очень боюсь отита поэтому промывать нос чтобы из другой ноздри текла водичка я боюсь. Или все же так нужно делать ? Нам 1,3 сморкаться ее умеет, не получается ее пока обучить этому
Никогда при обращении к врачам с ОРВИ нам не объясняли КАК правильно промывать нос от соплей. Насморк у нас уже две недели, не можем вылечить. Может я не так делаю что-то? Сначала промывала аквалором душем, а потом решила воспользоваться долфином — соплей оч много вытекало после него в ванну.Сосудосуживающими каплями тоже капаю раза 2 в день точно ей, нос не дышит… Но прочитала, что ими нельзя…
Как правильно промывать нос? Муж ругается, говорит что морск.солью нужно промывать нос и всё пройдет. А я никогда в жизни не промывала, не умею этого делать. Посоветуйте пожалуйста!
Насморк замучил. Сопли густые и зеленые. Как правильно промывать нос?
Девочки, как правильно промывать нос физраствором полуторогодовалому ребенку — лежа, сидя? Начиталась про отит от этих промываний, лечим сопли прозрачные неделю уже, капаем физраствор и аквамарис и отсасываем аспиратором, сегодня зеленеть начали, больше ничего нет, к врачу на неделе попадем
как правильно промывать нос аквалором? ребенку 6,5 мес. аквалор в каплях
Как правильно промывать нос ребёнку? Нужно ли сосудосуживающие капать перед Аквалором? Что то я совсем растерялась. Сопли густые, дышит ртом. Как быстрее помочь ребёнку?
Девочки, подскажите, моим малышам 1,5 месяца, только переболели, были сопли спустились вниз, пошли хрипы, пили антибиотики. Вроде выздоровели и бац… опять появились сопли. Вливаю в нос и аквамарис и пытаюсь отсасывать соплесотсосм отривин , но ничего не выходит, сопли не льются, а хрюкает внутри и они задыхаются. Может как-то надо промывать чтоб в одну ноздрю влил, а вылилось через другую?? в…
Вот мне наша врач сказала, что сначала капаешь виброцил, потом промываешь аквалором, а потом аминокислоткой 5% закапываешь! А вот сесетра моя была у супер лора нашего города она сказала, что сначало промывать аквалором, потом закапывать виброцилом. Так как всё таки??????
Девочки врач прописала для носа нам аквамарис, називин и проторгол… а когда что капать не сказала… я капаю аквамарис потом отривин-бэби удаляю сопли и капаю називин а минут через 20 уже капаю проторгол… так и надо или как?:)
Как вы это делаете?
www.baby.ru
КТГ (кардиотокография)
КТГ (кардиотокография) — является ультразвуковым исследованием плода. Но это не обычное УЗИ, это специальная одновременная регистрация сердцебиений малыша, тонуса матки и шевелений плода.
ДЛЯ ЧЕГО НЕОБХОДИМО КТГ?
Своевременная диагностика КТГ плода может сильно повлиять на течение родов. По результатам КТГ врач определяет, комфортно ли чувствует себя малыш в материнской утробе. Может прослушиваться урежение сердцебиений, а также нарушения ритма и признаки задержки развития.
Если определяются какие-либо неполадки в работе сердца, могут назначить кесарево сечение, если роды могут быть небезопасны для жизни ребенка. Могут также назначить лечение, которое восстановит работу сердца и ребенок сможет перенести нормальные роды.
Основной задачей КТГ-исследования является раннее выявление страдания плода и выбор наиболее оптимального способа родоразрешения.
КТГ является ведущим методом исследования состояния плода начиная с 28-30 недели беременности.
КТГ — это одновременная регистрация частоты сердечных сокращений плода, тонуса матки и двигательной активности плода.
КТГ успешно используется не только для оценки состояния плода во время беременности, но и во время родов.
Оценку состояния плода во время родов чаще называют электронным мониторированием плода.
Кардиотокограф в автоматическом режиме высчитывает частоту сердечных сокращений плода в 1 минуту и регистрирует в виде кривой на графике.
Критериями нормальной КТГ являются следующие признаки:
• базальный ритм в пределах 120-160 уд/мин
• амплитуда вариабельности сердечного ритма – 5-25 уд/мин
• регистрируются 2 акселерации и более на протяжении 10 минут записи
• децелерации отсутствуют или отмечаются спорадические, неглубокие и очень короткие
Кардиотокограф в автоматическом режиме высчитывает частоту сердечных сокращений плода в 1 минуту и регистрирует в виде кривой на графике.
Критериями нормальной КТГ являются следующие признаки:
• базальный ритм в пределах 120-160 уд/мин
• амплитуда вариабельности сердечного ритма – 5-25 уд/мин
• регистрируются 2 акселерации и более на протяжении 10 минут записи
• децелерации отсутствуют или отмечаются спорадические, неглубокие и очень короткие.
Причинами отклонений этих параметров от нормальных показателей могут быть:
— гипоксия плода различной степени;
— повышение температуры тела у матери;
— анемия плода;
— повышение функции щитовидной железы у матери;
— врожденные пороки сердца плода;
— нарушения сердечного ритма плода;
— цикл сна плода;
— применение некоторых лекарственных препаратов (антидепрессанты, анальгетики, седативные препараты).
КАК ПРОХОДИТ КТГ?
Ультразвуковой датчик кардиотокографа помещается на передней брюшной стенке (это место наилучшего выслушивания тонов сердца плода и прикрепляется с помощью специального ремня.
Установка датчика производится до того момента, пока звуковой, графический и световой индикаторы, установленные на приборе, не начинают показывать стабильную сердечно-сократительную деятельности.
Тензометрический датчик (наружный) устанавливают на переднюю брюшную стенку будущей мамы.
Достоверная информация о состоянии плода при использовании метода КТГ может быть получена только в III триместре беременности (с 32-33 недели беременности).
Этот факт обусловлен тем, что именно к этому этапу беременности достигает зрелости миокардиальный рефлекс и другие основы жизнедеятельности плода, оказывающие влияние на сердечную деятельность плода.
К 32-33 недели беременности происходит становление цикла «активность-сон» у плода. Активная жизнедеятельность плода составляет по времени 50-60 минут, спокойное состояние длится 15-40 мин.
КТГ проводится всем беременным с 32 недель беременности,
Так как к данному сроку беременности у плода происходит становление цикла активность-покой, что позволяет получить стабильную, качественную запись, позволяющую правильно охарактеризовать состояние плода.
Исследование длится 10-90 минут, проводится каждые 10-14 дней до родов, а, при необходимости, и чаще.
Желательно, чтобы женщина пришла на исследование отдохнувшей, не натощак, выбрав время наибольшей двигательной активности плода.
КТГ— это метод исследования, который позволяет не только проводить анализ сердечной деятельности плода во время беременности, но также его реактивность, изменения сердечной деятельности в ответ на шевеления.
«Мой доктор» заботится о Вас и здоровье вашего малыша!
www.moy-doktor.org
Кардиотокография (КТГ) — «Кардиотокография (КТГ). Всем будущим мамочкам посвящается. Почему-то в женских консультациях врачи не очень подробно рассказывают об этой процедуре. Читаем здесь и узнаем больше.»
Каждая женщина, которой посчастливилось встать на учет в женской консультации в определенный период времени проходит такую процедуру, как кардиотокография (КТГ). Как правило это случается в последнем, третьем триместре беременности, чаще всего после 32-й недели (к этому моменту уже сформирована тесная связь между вегетативной и центральной нервной системами плода и его сердцем, а также определяется цикл сна и бодрствования), но в случае необходимости может быть выполнено и раньше, на 28-30-й неделе.
Кроме этого очень часто женщину подключают к кардиотокографу во время родов, уже в роддоме, чтобы наблюдать за состоянием малыша.
Кардиотокография (КТГ) — это современный это метод оценки внутриутробного состояния плода, который заключается в регистрации и анализе частоты его сердечных сокращений в покое, при совершении каких-либо движений, а также при сокращениях матки и воздействии различных факторов среды.
Кардиотокография позволяет с достаточно большой долей вероятности определить наличие у плода гипоксии и помогает предотвратить развитие серьезных осложнений связанных с ней, в том числе и гибель плода. Поэтому проходить эту процедуру нужно обязательно и по возможности не раз.
Регистрация частоты сердечных сокращений плода основана на использовании эффекта Допплера, то есть по сути это ультразвуковой датчик, сведения с которого преобразуются в графическое изображение.
Получение же информации о сократительной активности матки основано регистрации импульсов датчиком давления, который располагается на животе беременной женщины.
Получаемая в процессе исследования бумажная лента с графиками расшифровывается в последующем специалистами, которые и определяют есть ли отклонения от нормы или нет.
Выполнять исследование рекомендуется в часы наибольшей активности плода, но поскольку в наших консультациях с этим особенно не считаются, то приходится приходить в то время, когда назначено, даже если именно в этот часовой интервал малыш совсем не активен. Но об этом ниже.
Выполняется это исследование в положении женщины на спине, на боку или сидя, в зависимости от расположения ребенка в полости матки, и определяется специалистом.
Как правило исследование длится 30-40 минут, после чего женщину отпускают из кабинета со словам: «результаты исследования получите у вашего лечащего доктора». Ответ конечно не самый утешительный, поскольку исследование все-таки достаточно серьезное и хотелось бы сразу понять, как там чувствует себя малыш. Однако опытный специалист может своим наметанным глазом сразу определить, что что-то не в порядке и направить к врачу сразу, уже с предполагаемым диагнозом.
Какую же информацию можно получить при выполнении КТГ?

Показатели, которые определяются при кардиотокографии.
После этого происходит оценка полученной информации:
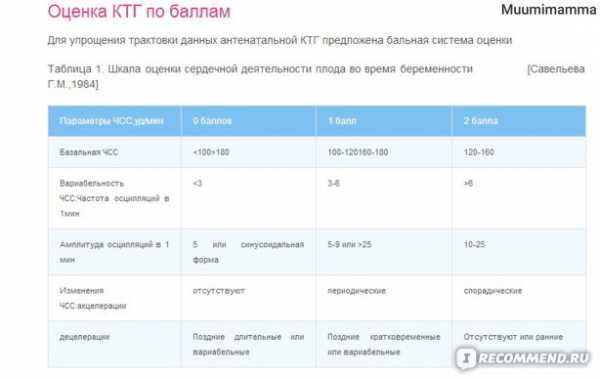
Бальная система при кардиотокографии.
Если вы получаете оценку 8-10 баллов, можете быть спокойны. С малышом все в порядке.
Если получаете 5-7 баллов — это повод насторожиться и провести повторное исследование после суточного перерыва, но уже с функциональными пробами.
Оценка в 4 балла и меньше является поводом к госпитализации с последующим экстренным родоразрешением, и скорее всего путем Кесарева сечения.
Теперь о том, как это было у меня.
На 33-й неделе беременности меня записали на это исследование в 10 часов утра. Должна я была прийти во всем вооружении: отдохнувшая, в благоприятном расположении духа, позавтракавшая, с пеленкой и тапочками.
Меня уложили на кушетку и подключили к монитору, в руки дали сигнальную кнопку, которую я должна была старательно нажимать в тот момент, когда ребенок начинал шевелиться. На мое возражение, что мой ребенок в 10 утра еще спит и шевелиться не будет, поскольку вдоволь наплавался ночью, я услышала: «ничего не знаю, нажимай».
Ну и я тогда ничего не знаю. Первый раз я почувствовала легкое шевеление лишь на 10-й минуте, видимо малыш перевернулся на другой бок, подложил руку под щечку и продолжил спать. На кнопку я нажала, хоть палец уже начинал неметь.
Лежу и с нетерпением жду, когда же можно будет нажать снова. Еще через несколько минут опять незначительное шевеление. Малыш потягивался.
Так мы лежали около получаса и за все это время на кнопку удалось нажать раза 4.
Ну думаю сейчас скажут, что что-то у нас не так. Как доказать людям, что ребенок за ночь устал, много двигался, а сейчас спит? Я побоялась, что нам сейчас поставят гипоксию и госпитализируют.
Врач посмотрела на результаты, поморщилась, спросила «он у вас всегда такой вялый?» Пришлось сказать, что да, чтобы она не подумала, что именно сегодня нам заплохело.
«Базальные ритмы нормальные» — выдала свой вердикт врач и выгнала нас из кабинета. Что это за диагноз я не знала. Я вообще тогда не особо знала, что это за исследование, поэтому надеюсь, что этот отзыв буде полезен тем, кто тоже не знает.
Через неделю я пришла уже к своему врачу, и та сказала, что у нас все нормально, но эту неделю я очень нервничала и у ребенка однозначно была гипоксия, поскольку адреналин мой явно суживал сосуды, питающие плаценту.
В день родов мне вновь пришлось пройти это исследование, но результаты были уже не такими утешительными.
Поскольку роды у меня были очень тяжелые, кардиотокограф был подключен постоянно и показатели его совсем не радовали. Пульс ребенка то подскакивал до 180 ударов в минуту, то падал до 80 ударов, что явно было не полезно для маленького сердечка. В тот момент когда я стала указывать на нарастающую гипоксию врачам, на меня полилась ругань, требование, чтобы я не смотрела на мониторы, не давала никому указаний. Они и так знают, что делают. Только вот ребенок никак не мог выйти.
В итоге, уже испугавшись, врачи просто выдавили из меня ребенка и на этом се закончилось. Лучше и не вспоминать.
Так что от кардиотокографии у меня осталось двойственное впечатление. С одной стороны оно очень информативное, безболезненное и доступное, с другой стороны заставляет изрядно понервничать будущую маму, что явно не полезно ни ей,ни малышу.
Надеюсь, что информация была полезна для будущих мамочек, и могу только пожелать вам легких родов!
ЧИТАЙТЕ ТАКЖЕ ДРУГИЕ ОТЗЫВЫ, КОТОРЫЕ МОГУТ БЫТЬ ИНТЕРЕСНЫ БУДУЩИМ И УЖЕ СОСТОЯВШИМСЯ МАМОЧКАМ:
МОЙ ОТЗЫВ О РОДАХ, которые лучше и не вспоминать
ОТЗЫВ О ЖЕНСКОЙ КОНСУЛЬТАЦИИ
ОТЗЫВ О РОДДОМЕ, все достоинства и недостатки ведущего роддома страны
ОТЗЫВ ОБ ЭПИДУРАЛЬНОЙ АНЕСТЕЗИИ ВО ВРЕМЯ РОДОВ, такое тоже бывает
ОТЗЫВ О ГРУДНОМ ВСКАРМЛИВАНИИ
О РАЗЛИЧНЫХ ИССЛЕДОВАНИЯХ:
УЗИ трансвагинальным датчиком
Фото УЗИ при беременности
Нейросонография (УЗИ головного мозга) у новорожденных — к каким последствиям может привести гипоксия во время беременности и в родах
Определение уровня ХГЧ (Хорионического Гонадотропина Человека) при беременности
.
irecommend.ru
Что такое:: КТГ кардиотокография плода — ikirov.ru
Каждая будущая мама с нетерпением ждет появления на свет своего малыша. Вот и подошел срок 18-20 недель, когда малыш начинает активно проявлять свое существование. Сначала шевеления плода воспринимаются как что-то необычное, но пройдет еще 3-4 недели и «молчание» или слишком активные движения малыша начинают вызывать тревогу. Для функциональной оценки состояния плода используется кардиотокография или, сокращенно, КТГ.
Совершенно безопасный, простой и достаточно достоверный метод оценки состояния плода — КТГ используется в диагностических целях, начиная с 26 недели беременности. Раньше зафиксировать сердцебиение плода можно, но сложно получить качественную кривую для интерпретации результата исследования. Метод основан на фонокардиографическом принципе и эффекте Допплера.
Показания для проведения КТГ:
Появление КТГ существенно облегчило наблюдение за состоянием плода. Если раньше доктора пользовались только стетоскопом, то теперь они получили более достоверный метод оценки частоты сердечных сокращений плода. Скрининговая кардиотокография должна проводиться всем женщинам дважды, в третьем триместре беременности.
При наличии определенных показаний КТГ проводится в более ранние сроки или повторно:
Отягощен акушерский анамнез (выкидыш, преждевременные роды)
Хронические заболевания будущей мамы
Токсикоз
Резус-конфликт
Многоплодная беременность
Перенашивание беременности
Снижение активности плода, отмечаемые женщиной
Задержка развития плода
Маловодие
Преждевременное созревание плаценты
Пороки развития плода
Нарушение кровообращения при УЗ допплерометрии
Зачем выполнять КТГ:
По результатам КТГ акушер может наблюдать за состоянием плода.
При выявлении КТГ-признаков гипоксии провести своевременное лечение.
Динамическая КТГ позволяет оценить эффективность проводимой терапии.
По результатам КТГ специалист может сделать вывод о тяжести гипоксии плода и принять решение о проведении экстренного родоразрешения.
Для упрощения анализа полученных данных используется 10-ти бальная система оценки КТГ. Хороший результат КТГ сохраняет свою актуальность в течение недели. При выявлении отклонений, исследование необходимо повторять каждый день.
 Помимо государственных женских консультаций кардиотокографию плода Вы сможете пройти и в МЦ «За Рождение». Вы получите квалифицированную помощь, искреннее участие, отсутствие очередей и утомительного ожидания, которое характерно для государственных медицинских учреждений.
Помимо государственных женских консультаций кардиотокографию плода Вы сможете пройти и в МЦ «За Рождение». Вы получите квалифицированную помощь, искреннее участие, отсутствие очередей и утомительного ожидания, которое характерно для государственных медицинских учреждений.
Медицинский центр «За Рождение» не только помогает семьям обрести радость материнства и отцовства, но и поддерживает их на протяжении всего процесса беременности: начиная от зачатия, заканчивая ведением беременности, наблюдением за развитием плода и консультациями различных специалистов.
Кстати, желательно чтобы к моменту исследования будущая мама была сытой, отдохнувшей, а двигательная активность плода-высокой. Помните, что КТГ необходима всем беременным женщинам!
www.ikirov.ru
