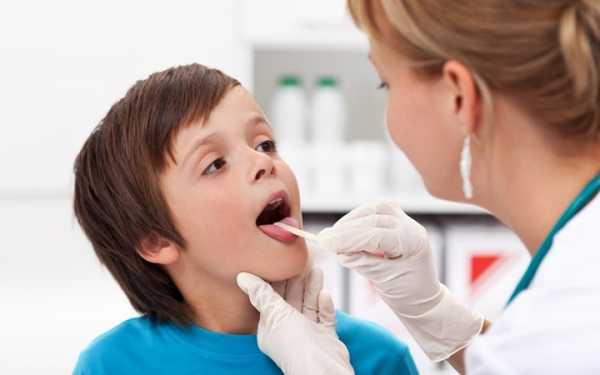
Анализ крови при коклюше у детей, показатели крови при коклюше у детей
Как делают анализы крови при коклюше у детей и насколько точны данные лабораторных исследований? Эти и подобные вопросы всегда волнуют родителей, которым хочется, чтобы заболевание было выявлено своевременно, а после лечения у ребенка не возникло никаких осложнений. К счастью, в большинстве случаев диагностика коклюша не представляет сложностей: симптоматика и лабораторные исследования позволяют точно поставить диагноз.
Как проявляется заболевание
На начальном этапе болезни у ребенка наблюдаются:
- насморк;
- редкий сухой кашель;
- гипертермия до 38⁰.

В этот период недуг сложно дифференцировать от проявлений ОРЗ. На данном этапе происходит активное размножение палочки коклюша и больной, кашляя, становится активным распространителем патогенных микроорганизмов. Главным отличием от ОРЗ является то, что традиционное лечение вирусной инфекции неэффективно.
По мере прогрессирования болезни, через 2 недели у детей наблюдается ухудшение состояния, появляется свистящий мучительный кашель.
Кашлевые толчки сопровождаются характерным свистом и продолжительность приступа может составлять несколько минут. При этом у детей возможны симптомы:
- посинение кожи в области лица и шеи;
- остановка дыхания.
После окончания приступа появляется небольшое количество мокроты. Число кашлевых приступов может доходить до 50 раз в сутки.
Для облегчения прокашливания дети всегда далеко высовывают язык и часто прикусывают его.
Даже если была сделана прививка, то 100%-ная защита от заболевания не обеспечена. Заболевают малыши, у которых образование антител к коклюшной палочке происходит недостаточно быстро.
Какие анализы крови используются для диагностики
Необходимость в специфическом анализе крови при коклюше у детей возникает не всегда. Заболевание имеет ряд характерных признаков, и часто диагностика проводится после внешнего осмотра и аускультации заболевшего. Для определения состояния ребенка назначают:
- Общий анализ крови. Это исследование показывает значительное увеличение количества лейкоцитов с преобладанием в лейкоцитарной формуле лимфоцитов. Если ребенок не был привит от коклюша и иммунная система у него реагируют нормально, то эти признаки наблюдаются с первых дней недуга. При симптомах воспалительного процесса СОЭ в крови сохраняется в пределах нормы или даже несколько понижается. При ослабленном иммунитете или после прививки изменения лейкоцитарной формулы появляются только в острый период вместе с кашлевыми приступами.
- Биохимический анализ. Если недуг не сопровождается развитием осложнений, то биохимические показатели сыворотки крови не изменяются.
В случае, когда симптомы коклюша смазаны или недуг развивается на фоне другой патологии, детям могут назначить специфические исследования крови для выявления антител к коклюшной палочке.
Что такое иммунологические анализы
- Серодиагностика. В сыворотку крови добавляют микробный концентрат. Происходящая при этом агглютинация будет свидетельствовать о наличии антител.
- Серологическая. Проводится подсчет концентрации (титров) иммуноглобулинов IgM. При регулярном взятии анализов и нормальном иммунном ответе у больного должно отмечаться постепенное увеличение количества антител.
- ПЦР (полимеразная цепная реакция) – одна из самых информативных и точных методик. Молекулярное исследование позволяет почти со 100%-ной точностью обнаружить ДНК коклюшного возбудителя в биологическом материале.
- ИФА (иммуноферментный анализ) дает возможность достоверно определить антитела, выработанные в ответ на скопление в организме коклюшных токсинов. Эффективен только на 4-й неделе протекания недуга и используется в основном для подтверждения уже поставленного диагноза.
Какая методика самая подходящая? Ответ зависит от возраста и состояния детского здоровья. Какой анализ более эффективен, определяет только врач. При затрудненной диагностике для получения полной картины состояния иммунной системы может быть назначено исследование по нескольким методикам.
Когда необходима иммунология
Несмотря на то, что симптоматика коклюша носит специфический характер, в некоторых случаях возникает необходимость дифференцировать его среди следующих инфекционных и неинфекционных патологий:
- затяжное течение ОРЗ;
- пневмония;
- бронхит;
- корь;
- бронхиальная астма;
- бронхоаденит;
- муковисцидоз;
- инородное тело в дыхательных путях.
Чаще всего сомнительная симптоматика при этой болезни бывает, когда детский иммунитет ослаблен или прививка не обеспечила достаточную защиту от проникновения вируса в организм. В этом случае признаки заболевания проявляются слабо и больше похожи на затяжное ОРВИ или бронхит.
Также необходимость в иммунологии возникает в раннем детском возрасте, когда еще нет кашлевого рефлекса и беспокойство в виде захлебывающегося плача может быть как симптомом коклюшной инфекции, так и признаком другого недуга. У малышей иммунодиагностика проводится, даже если симптоматика соответствует проявлениям коклюша.
Иногда при тяжелом течении недуга может возникнуть необходимость в проведении нескольких серологических тестов с небольшим временным интервалом. Это нужно для того, чтобы выяснить, как иммунная система ребенка сопротивляется возбудителю.
Также тест на иммунологию может назначаться здоровым детям. Это необходимо, чтобы выяснить, болел ли ребенок ранее коклюшной инфекцией.
Расшифровка лабораторных данных
У полученного анализа может быть только 2 результата:
- Выявлено наличие иммуноглобулинов IgM ( при некоторых видах исследования может быть указано количество антибактериальных титров). В этом случае подтверждается присутствие возбудителя в крови и лабораторные показатели считаются положительными.
- Антител не выявлено. В этом случае другое заболевание имеет коклюшноподобное течение, но причина недуга не коклюшная палочка.
Также возможен и ложноположительный результат. Это случается у детей, уже переболевших коклюшем и имеющих в организме соответствующие антитела к возбудителю. При коклюшеподобных состояниях, если нет достоверных данных об уже перенесенной болезни, может быть поставлен неверный диагноз.
Родителям стоит запомнить, что коклюшной инфекцией болеют только раз в жизни. Если ребенок уже болел коклюшем, то нужно сообщить об этом врачу при получении направления на лабораторную диагностику.
Как видно, диагностировать коклюш в большинстве случаев можно при обследовании заболевшего. Исследования крови служат только дополнительным способом определения состояния детского здоровья. В сомнительных случаях для уточнения диагноза используются различные иммуноферментные реакции, выявляющие образовавшиеся антитела.
Загрузка…sosudinfo.com
Общий анализ крови при коклюше у детей | Анализы детям
Анализы при коклюше
Коклюш является бактериальной инфекцией с воздушно-капельным механизмом передачи.
В общем анализе крови у детей больных коклюшем выявляют повышенное количество лейкоцитов (2-7*10 9 /л), в лейкоцитарной формуле преобладают лимфоциты. Нужно учитывать что степень повышения уровня лейкоцитов зависит от степени тяжести заболевания, а у привитых, ослабленных, детей со стертыми формами коклюша изменения в анализе отсутствуют. СОЭ в пределах нормы или снижена. Сдвиги в картине крови находят только в катаральной стадии коклюша.
Общий анализ мочи и биохимический анализ крови проводят с целью выявления возможных осложнений. При благоприятном течении коклюша они не изменены.
Общий анализ мокроты дает возможность отличить коклюш от бронхиальной астмы, туберкулеза, гриппа. Мокрота при коклюше слизистая, в случае присоединения пневмонии становится слизисто-гнойной или гнойной.
Значительную помощь врачу в постановке диагноза, особенно в ранней стадии, оказывает бактериологический метод исследования — посев на питательные среды. Длительное время для выявления бактерии коклюша использовали метод «кашлевых пластинок», предложенный Мауритценом. Во время приступа кашля на расстоянии 5-8 см от ребенка размещают открытую чашку Петри с питательной средой. Микроскопические капли слизи, содержащие бактерию коклюша, вылетают изо рта и оседают на питательной среде. Через 2-4 дня по полученной культуре микробов можно поставить диагноз. Данный метод имеет недостаток — он малоэффективен у маленьких деток, которые «плохо» кашляют и детей у которых кашля нет.
Более современный метод определения возбудителя коклюша — бактериологический посев материала из носоглотки и из-под язычка. Бактериологический метод диагностики коклюша — самый эффективный, но после 4-5 недели от начала заболевания проводить его не целесообразно, возбудитель не выделяется. Ранее начало приема антибиотиков также снижает вероятность определения бордетеллы коклюша.
Ранее использовались РСК и РПГА. Повышения титра антител к коклюшу в четыре раза подтверждает диагноз.
Иммунологические методы анализа крови и выделений из носа при коклюше выявляют наличие антител — иммуноглобулин М (Ig M) (в крови) и иммуноглобулин А (IgA) (слизь из носа) начиная с 3 недели заболевания. Сохраняются они в повышенных концентрациях на протяжении 3-4 месяцев. Иммуноглобулины Ig G к коклюшу начинают образовываться через 4 недели от начала болезни и сохраняются в крови несколько лет. Но их анализ имеет ретроспективное значение, позволяя судить о том, переболел ли ребенок коклюшем.
Методы анализа на коклюш и паракоклюш
Коклюш относится к детским острым инфекционным заболеваниям, так как им болеют в основном дети. Для данного заболевания характерны приступы спазматического судорожного кашля на фоне общего недомогания ребенка. Симптомы коклюша во многом схожи с признаками других болезней. Поэтому для того, чтобы дифференцировать это заболевание, необходимо сдать анализ на коклюш.
Что собой представляет коклюш?
Источником заражения коклюшем бывает больной человек либо здоровый носитель бактерий возбудителей болезни. Особенно заразными являются больные в катаральном периоде (начальной стадии) заболевания. Инфекция передается воздушно-капельным путем. Восприимчивость к данному заболеванию достаточно высока – до 90%. В группе риска заражения коклюшем находятся дети дошкольного возраста.
Противококлюшные прививки, как и перенесенный ранее коклюш, не обеспечивают пожизненного иммунитета. Повторное заражение инфекцией вполне возможно. На взрослых людей приходится около 5% заражений коклюшем.
Инкубационный период данного заболевания обычно составляет 5–7 суток, хотя иногда может быть и 2–14 суток. К начальным симптомам коклюша относятся общее недомогание, насморк, небольшой кашель, незначительное повышение температуры тела. Затем кашель усиливается, ребенок становится раздражительным, капризным. Через 10–14 суток с момента начала заболевания наступает период спазматического кашля.
Особенностью кашля при коклюше являются судорожные серии кашлевых толчков, которые после глубокого свистящего вдоха переходят в короткие судорожные толчки. Количество таких циклов во время приступа может колебаться от 2 до 15. В конце приступа выделяется стекловидная вязкая мокрота, иногда возможна рвота. Во время приступа кашля лицо ребенка краснеет, шейные вены расширяются, изо рта высовывается язык, что часто приводит к травмированию уздечки языка. В некоторых случаях у малыша наступает остановка дыхания.
Продолжительность периода судорожного кашля составляет три–четыре недели. После этого количество приступов уменьшается, постепенно прекращаясь полностью. Но еще на протяжении двух–трех недель у больного наблюдается незначительный кашель.
У взрослых больных коклюшем отсутствуют приступы судорожного кашля, присутствует упорный кашель значительно меньшей интенсивности. При этом общее самочувствие взрослых остается нормальным, температура тела не повышается.
Паракоклюш – инфекционное острое заболевание, которое имеет сходные симптомы с коклюшем, но протекает более легко. В отличие от коклюша, при паракоклюше редко бывают осложнения.
Как видно, коклюш – достаточно тяжелое заболевание. Поэтому так важно провести его своевременную диагностику. Для этого врач обычно назначает анализ на коклюш и паракоклюш.
Где сдать анализ на коклюш? Данные исследования проводят лаборатории при диагностических центрах, клиниках. По направлению врача такие анализы проводят в лабораториях поликлиник по месту жительства или при инфекционных отделениях.
Какие бывают анализы на коклюш и паракоклюш?
Существуют анализы крови на коклюш и бактериологические методы посева.
На ранней стадии заболевания достаточно информативным является такой бактериологический метод исследования, как посев на питательные среды. Долгое время для определения бактерии коклюша врачи применяли метод «кашлевых пластинок», который был предложен специалистом Мауритценом. Когда у ребенка начинается приступ кашля, на расстоянии 5–10 см от него размещают чашку Петри, содержащую питательную среду. Капельки слизи, которые содержат возбудителя коклюша, вылетают изо рта ребенка и оседают в чашке Петри. Через 2–4 суток ставят диагноз по выросшей культуре микроорганизмов. Данный анализ на коклюш и паракоклюш нельзя применить у маленьких деток и у тех малышей, у которых нет кашля.
Более современным является метод бактериологического посева материала из-под язычка и из носоглотки. Хотя такое исследование очень эффективно, его можно применять только в первые три–четыре недели после начала болезни. В более поздний период возбудитель коклюша не определяется.
К наиболее информативным анализам крови на коклюш относятся иммуноферментный анализ (ИФА) и серологический метод.
Иммуноферментный метод исследования крови заключается в определении антител специфического белка иммуноглобулина IgG и IgM к возбудителю коклюша. Для проведения данного анализа у пациента производят забор крови из вены. Иммуноферментный анализ можно проводить не ранее трех недель с начала болезни. Поэтому он обычно используется для подтверждения заболевания после бактериологического исследования.
Серологический метод анализа крови на коклюш состоит в исследовании крови пациента на титр (концентрацию) антител к палочке коклюша. Обычно определяют нарастание концентрации (титра) специфических антител при регулярных исследованиях.
Высокоинформативным анализом на коклюш является метод полимеразной цепной реакции (ПЦР). Данный метод молекулярной диагностики дает возможность выявить в биологическом материале (мазок из зева, носоглотки) фрагменты ДНК коклюшной палочки, и благодаря этому быстро и точно диагностировать коклюш. Специфичность данного метода исследования достигает 100%.
Какое именно исследование провести, где сдать анализ на коклюш, определяет врач. Вид необходимого обследования зависит от симптоматики и течения болезни, возраста больного.
Диагностика коклюша: лабораторная, дифференциальная у детей и взрослых
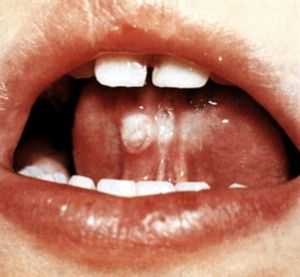
Диагностика коклюша на основании характерных клинических симптомов не представляет затруднений в спазматический период, когда имеют место характерные приступы лающего кашля с репризами. Однако стоит понимать, что такой кашель возникает лишь при типичном течении коклюша, почти всегда имеет место у детей и достаточно редко развивается у взрослых.
Кроме того, диагноз коклюша, который устанавливается уже при наличии характерного кашля, должен считаться поздним как в эпидемиологическом плане (человек является источником возбудителя преимущественно в катаральный период заболевания), так и в клиническом плане (запоздалая диагностика коклюша не дает возможности своевременного начала необходимой терапии). Таким образом, диагноз должен быть поставлен в катаральный период. Для этого используются эпидемиологические, клинические и лабораторные данные. Наличие данных о контакте с больным, а также характерной клинической симптоматики в виде кашля, который усиливается изо дня в день, нарастает под вечер и в ночные часы и не устраняется, несмотря на прием симптоматических средств, позволяет заподозрить эту инфекционную патлогию.
Лабораторная диагностика и анализ крови
Подтвердить клинические предположения коклюша позволяет анализ крови. Так, в общем анализе наблюдается характерная картина – лейкоцитоз, причем увеличение количества лейкоцитов происходит за счет абсолютного увеличения числа лимфоцитов (абсолютный лимфоцитоз), при этом СОЭ остается нормальным, что позволяет отличить коклюш от любой другой бактериальной инфекции, при которой в анализе будет наблюдаться повышение числа лейкоцитов за счет нейтрофилов, а также сдвиг лейкоцитарной формулы влево и увеличение СОЭ.
Абсолютного подтверждения диагноза, однако, общий анализ крови не дает. Верифицировать заболевание удается за счет проведения бактериологического исследования.
Также на практике для подтверждения диагноза часто используют серологический анализ при коклюше. В частности, используют реакции агглютинации, реакцию связывания комплемента и реакция пассивной гемагглютинации. При любом серологическом исследовании диагностически значимым считается увеличение титра антител в 4 и более раза в течение 10-14 дней.
Дифференциальная диагностика коклюша
Дифференциальную диагностику необходимо проводить с инфекционными и неинфекционными заболеваниями. У взрослых коклюш дифференцируют, прежде всего, с острыми респираторными вирусными инфекциями, бронхитами и пневмонией. у детей нередко приходится проводить дифференциальный диагноз с корью .
Нередко приходится дифференцировать коклюш с неинфекционными заболеваниями, в частности, бронхиальной астмой, муковисцидозом, с инородным телом дыхательных путей, иногда дифференциальный диагноз проводят с бронхоаденитом.
Источники: http://pro-analizy.ru/analizy-pri-koklyushe/, http://ymadam.net/zdorove/sdaem-analizy/analiz-na-koklyush.php, http://patologii.net/235-diagnostika-koklyusha.html
Комментариев пока нет!
orebenkah.ru
Общий анализ крови при коклюше
Общий анализ крови при коклюше у детей — показатели
Содержание
Общий анализ крови при коклюше у детей берется обязательно, чтобы утвердить либо опровергнуть данный диагноз. В детском возрасте возникают заболевания, которыми малыши болеют всего лишь один раз. К ним относят коклюш. Дети болеют чаще взрослых, так как их организм еще только начинает приспосабливаться к внешней среде и не может распознать некоторые опасные бактерии и микроорганизмы.
Коклюш в детском возрасте, его диагностика
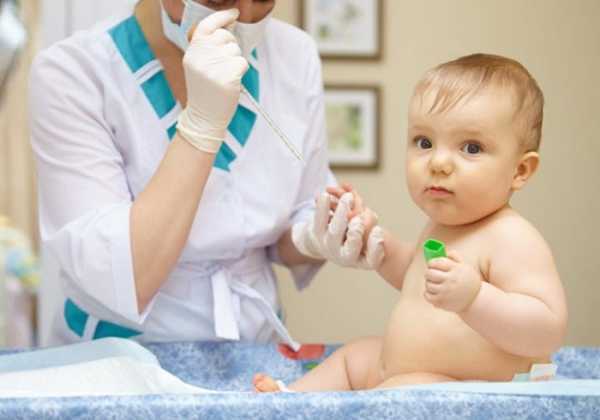
Коклюш – это такое заболевание, которым ребенок может заразиться воздушно-капельным путем. Взрослым опасаться нечего, процент коклюша у взрослых не превышает 0,5% больных.
Возбудителем является бактерия из семейства бордетелл. Чаще всего она поселяется в верхних дыхательных путях. Но если бордетелла попала в кровь, то специалисты предупреждают о самом худшем.
К синдромам коклюша относят:
- лихорадку – температура тела превышает отметку в 38 градусов;
- сильный и частый кашель;
- измученное состояние больного из-за плохого сна, вызванное непрекращающимся кашлем.
У больного малыша могут появиться трещины в уголках рта – это также важный симптом коклюша, на который врачи очень часто обращают внимание.
Инфекция от больного ребенка передается уже с первых дней заболевания. Если в детский садик или школу пришел больной ребенок, то коклюш становится массовым.
Чтобы диагноз был верно поставлен, необходимо рассматривать несколько факторов:
- типичную картину болезни;
- анамнез больного ребенка, от которого получено заболевание;
- изменения в лабораторных показаниях.
Самыми важными анализами при коклюше считаются мазок из носа, рта и исследование крови. Данное заболевание очень редко попадает в кровоток. Но если это происходит, то у ребенка может развиться сепсис.
Присутствие коклюша можно распознать с помощью общего анализа крови. Этот тест показывает уровень всех клеток крови на одну единицу. Из-за того, что коклюш носит бактериальный характер, исследование покажет увеличение лейкоцитов и нейтрофилов. Остальные структуры неизменены. Наиболее точным станет серодиагностика.Самый частый анализ, который проводят для распознания коклюша – это реакция агглютинации. Этот тест считают самым точным. В медицинской практике он применяется уже больше 50 лет.
Рассмотрим еще две диагностики коклюша у детей:
- Реакция агглютинации латекса. Лаборант наполняет специальный латекс частицами коклюшной палочки. Далее добавляется материал пациента. Результат зависит от окрашивания. Этот тест прост в проведении, но полученный итог может быть ложным.
- Иммуноферментный анализ коклюша. Данный тест проводят уже с 1980 года. Он наиболее информативен предыдущего метода. В сыворотку с бактериями добавляют кровь пациента. После некоторых дополнительных манипуляций полученный материал рассматривают под микроскопом.
Использование серологических методов на ранней стадии заболевания не смогут определить наличие болезни, хотя она уже начала прогрессировать, поэтому такие тесты будут неэффективны.
Медицинская практика показывает множество случаев, когда сделанная прививка против коклюша не дала должного эффекта. Те дети, которым провели данную процедуру, также подвержены риску заболевания коклюшем, только он снижен в 6 раз. В эту категорию относят детей с ослабленным иммунитетом.
Когда бактерия проникла в кровь, тогда заболевание переходит на системный уровень. Микроорганизмы начинают быстро размножаться, а для бактерии бордетеллы это самая лучшая среда в организме для роста.
В результате может развиться синдром диссеминации, который в очень редких случаях удается вылечить. В большинстве ситуаций болезнь заканчивается плачевно.
При выявлении данной бактерии в крови больной должен быть доставлен в реанимацию, чтобы врачи успели принять необходимые меры, речь идет о жизни.
Бывают случаи, когда результат такого анализа становится ложноположительным. Обычно это происходит уже после перенесенного коклюша. Иногда положительную реакцию на коклюш могут дать и другие бактерии, совсем не относящиеся к этому заболеванию. В сложившейся ситуации врач назначает полимеразную цепную реакцию. Она позволяет выявить генетический материал, который поспособствовал получившейся реакции.
Даже если ребенку поставили такой диагноз, как коклюш, переживать раньше времени не стоит. Вовремя проведенная диагностика и адекватное лечение будет способствовать быстрой нормализации состояния и не позволит бактерии проникнуть в кровь.
При обычном течении заболевания лейкоциты в крови приходят в норму уже через две недели после выздоровления. Далее иммунитет ребенка начинает свою активную работу, то есть выделяются антитела, которые не позволят больше бактерии бордетелле проникнуть в организм. То есть до конца своей жизни человек больше не заболеет коклюшем.
Не стоит забывать о том, что коклюш может возникнуть не только в детском возрасте. Взрослые также должны быть настороже (для тех, кто не болел коклюшем в детстве). Проявление данного заболевания поможет быстро принять нужное решение, чтобы болезнь не зашла слишком далеко.
Оценить статью:
Рекомендуем прочитать:
boleznikrovi.com
Расшифровка анализа крови при коклюше у детей
Как делают анализы крови при коклюше у детей и насколько точны данные лабораторных исследований? Эти и подобные вопросы всегда волнуют родителей, которым хочется, чтобы заболевание было выявлено своевременно, а после лечения у ребенка не возникло никаких осложнений. К счастью, в большинстве случаев диагностика коклюша не представляет сложностей: симптоматика и лабораторные исследования позволяют точно поставить диагноз.
Как проявляется заболевание
На начальном этапе болезни у ребенка наблюдаются:
- насморк;
- редкий сухой кашель;
- гипертермия до 38⁰.

В этот период недуг сложно дифференцировать от проявлений ОРЗ. На данном этапе происходит активное размножение палочки коклюша и больной, кашляя, становится активным распространителем патогенных микроорганизмов. Главным отличием от ОРЗ является то, что традиционное лечение вирусной инфекции неэффективно.
По мере прогрессирования болезни, через 2 недели у детей наблюдается ухудшение состояния, появляется свистящий мучительный кашель.
Кашлевые толчки сопровождаются характерным свистом и продолжительность приступа может составлять несколько минут. При этом у детей возможны симптомы:
- посинение кожи в области лица и шеи;
- остановка дыхания.
После окончания приступа появляется небольшое количество мокроты. Число кашлевых приступов может доходить до 50 раз в сутки.
Для облегчения прокашливания дети всегда далеко высовывают язык и часто прикусывают его.
Даже если была сделана прививка, то 100%-ная защита от заболевания не обеспечена. Заболевают малыши, у которых образование антител к коклюшной палочке происходит недостаточно быстро.
Какие анализы крови используются для диагностики
Необходимость в специфическом анализе крови при коклюше у детей возникает не всегда. Заболевание имеет ряд характерных признаков, и часто диагностика проводится после внешнего осмотра и аускультации заболевшего. Для определения состояния ребенка назначают:
- Общий анализ крови. Это исследование показывает значительное увеличение количества лейкоцитов с преобладанием в лейкоцитарной формуле лимфоцитов. Если ребенок не был привит от коклюша и иммунная система у него реагируют нормально, то эти признаки наблюдаются с первых дней недуга. При симптомах воспалительного процесса СОЭ в крови сохраняется в пределах нормы или даже несколько понижается. При ослабленном иммунитете или после прививки изменения лейкоцитарной формулы появляются только в острый период вместе с кашлевыми приступами.
- Биохимический анализ. Если недуг не сопровождается развитием осложнений, то биохимические показатели сыворотки крови не изменяются.
В случае, когда симптомы коклюша смазаны или недуг развивается на фоне другой патологии, детям могут назначить специфические исследования крови для выявления антител к коклюшной палочке.
Что такое иммунологические анализы
Начиная с 3-й недели болезни, в детском организме вырабатываются антитела к коклюшной палочке (иммуноглобулины IgM). Они достигают своей максимальной концентрации к концу 4-й недели и сохраняются в таком количестве в течение 3 – 4-х месяцев после выздоровления. Далее их содержание постепенно снижается, но IgM сохраняются в крови на протяжении нескольких лет. Недостаток этого исследования заключается в том, что достоверные данные можно получить только после 3-й недели болезни. Существует несколько методик лабораторной диагностики:
- Серодиагностика. В сыворотку крови добавляют микробный концентрат. Происходящая при этом агглютинация будет свидетельствовать о наличии антител.
- Иммуноферментная. Способ заключается в определении белковых соединений иммуноглобулина IgM к коклюшной палочке. Он может оказаться малоинформативным при слабом иммунном ответе (небольшое количество антител дает сомнительный результат на реакцию с возбудителем).
- Серологическая. Проводится подсчет концентрации (титров) иммуноглобулинов IgM. При регулярном взятии анализов и нормальном иммунном ответе у больного должно отмечаться постепенное увеличение количества антител.
- ПЦР (полимеразная цепная реакция) – одна из самых информативных и точных методик. Молекулярное исследование позволяет почти со 100%-ной точностью обнаружить ДНК коклюшного возбудителя в биологическом материале.
- ИФА (иммуноферментный анализ) дает возможность достоверно определить антитела, выработанные в ответ на скопление в организме коклюшных токсинов. Эффективен только на 4-й неделе протекания недуга и используется в основном для подтверждения уже поставленного диагноза.
Какая методика самая подходящая? Ответ зависит от возраста и состояния детского здоровья. Какой анализ более эффективен, определяет только врач. При затрудненной диагностике для получения полной картины состояния иммунной системы может быть назначено исследование по нескольким методикам.
Когда необходима иммунология
Несмотря на то, что симптоматика коклюша носит специфический характер, в некоторых случаях возникает необходимость дифференцировать его среди следующих инфекционных и неинфекционных патологий:
- затяжное течение ОРЗ;
- пневмония;
- бронхит;
- корь;
- бронхиальная астма;
- бронхоаденит;
- муковисцидоз;
- инородное тело в дыхательных путях.
Чаще всего сомнительная симптоматика при этой болезни бывает, когда детский иммунитет ослаблен или прививка не обеспечила достаточную защиту от проникновения вируса в организм. В этом случае признаки заболевания проявляются слабо и больше похожи на затяжное ОРВИ или бронхит.
Также необходимость в иммунологии возникает в раннем детском возрасте, когда еще нет кашлевого рефлекса и беспокойство в виде захлебывающегося плача может быть как симптомом коклюшной инфекции, так и признаком другого недуга. У малышей иммунодиагностика проводится, даже если симптоматика соответствует проявлениям коклюша.
Иногда при тяжелом течении недуга может возникнуть необходимость в проведении нескольких серологических тестов с небольшим временным интервалом. Это нужно для того, чтобы выяснить, как иммунная система ребенка сопротивляется возбудителю.
Также тест на иммунологию может назначаться здоровым детям. Это необходимо, чтобы выяснить, болел ли ребенок ранее коклюшной инфекцией.
Расшифровка лабораторных данных
У полученного анализа может быть только 2 результата:
- Выявлено наличие иммуноглобулинов IgM ( при некоторых видах исследования может быть указано количество антибактериальных титров). В этом случае подтверждается присутствие возбудителя в крови и лабораторные показатели считаются положительными.
- Антител не выявлено. В этом случае другое заболевание имеет коклюшноподобное течение, но причина недуга не коклюшная палочка.
Также возможен и ложноположительный результат. Это случается у детей, уже переболевших коклюшем и имеющих в организме соответствующие антитела к возбудителю. При коклюшеподобных состояниях, если нет достоверных данных об уже перенесенной болезни, может быть поставлен неверный диагноз.
Родителям стоит запомнить, что коклюшной инфекцией болеют только раз в жизни. Если ребенок уже болел коклюшем, то нужно сообщить об этом врачу при получении направления на лабораторную диагностику.
Как видно, диагностировать коклюш в большинстве случаев можно при обследовании заболевшего. Исследования крови служат только дополнительным способом определения состояния детского здоровья. В сомнительных случаях для уточнения диагноза используются различные иммуноферментные реакции, выявляющие образовавшиеся антитела.
Как вылечить гипертонию навсегда?!В России ежегодно происходит от 5 до 10 миллионов обращений в скорую медицинскую помощь по поводу повышения давления. Но российский врач-кардиохирург Ирина Чазова утверждает, что 67% гипертоников вообще не подозревают, что они больны!
Каким образом можно обезопасить себя и побороть болезнь? Один из многих вылечившихся пациентов — Олег Табаков, рассказал в своем интервью, как навсегда забыть о гипертонии…
Читать далее »
(Пока оценок нет) Загрузка…sosudinfo.com
Анализ на коклюш: как сдавать, исследование крови, мазок и лабораторная диагностика
OPnevmonii Болезни Коклюш Диагностика коклюша
Коклюш — это бактериальная инфекция, вызываемая коккобациллой Bordetella pertussis. Для диагностики этого заболевания используются различные лабораторные исследования; правильный анализ на коклюш позволит определить не только наличие болезни, но и ее стадию.
Дифференциальная диагностика
Заподозрить коклюш следует при наличии у больного следующих симптомов:
 кашель неясного происхождения продолжительностью более 2 недель;
кашель неясного происхождения продолжительностью более 2 недель;- приступы тяжелого кашля;
- симптомы ОРВИ после контакта с больным.
Диагностика коклюша начинается с дифференциации его с острыми респираторными болезнями, гриппом, корью, обострением бронхиальной астмы, бронхоаденитом и попаданием в дыхательные пути инородного тела.
Дифференциальный диагноз основывается на следующих чертах похожих заболеваний:
- Грипп начинается остро, наблюдаются симптомы интоксикации (лихорадка, нейротоксикоз), которые преобладают над симптомами поражения верхних дыхательных путей.
- Корь отличается присутствием насморка, чихания, слезотечения, отечности слизистых оболочек наряду с кашлем, чего также не бывает при коклюше.
- ОРВИ, как и грипп, сопровождаются симптомами интоксикации и поражения слизистых. Разные вирусные инфекции могут характеризоваться воспалением глотки, признаками воспаления бронхов, отеком слизистых, конъюнктивитом.
- Туберкулез характеризуется схожими приступами сильного кашля. Для дифференциации болезней требуются рентгенография и реакция Манту.
 Таким образом, характерная клиническая картина представляет собой длительные приступы кашля с репризами и лимфоцитоз; признаков интоксикации и поражения слизистых оболочек при этом нет, что позволяет отличить болезнь от вирусных инфекций — в этом и заключается дифференциальная диагностика коклюша.
Таким образом, характерная клиническая картина представляет собой длительные приступы кашля с репризами и лимфоцитоз; признаков интоксикации и поражения слизистых оболочек при этом нет, что позволяет отличить болезнь от вирусных инфекций — в этом и заключается дифференциальная диагностика коклюша.
При подозрении на коклюш для подтверждения диагноза используются различные лабораторные методы исследования. Основными являются ПЦР и бактериологический анализ на ранних сроках, серологическая диагностика — на поздних.
к оглавлению ↑Общие лабораторные исследования
Общий анализ крови на коклюш позволяет определить состав крови и обнаружить наличие лейкоцитоза. Как и в случае других бактериальных заболеваний, при коклюше количество лейкоцитов на единицу крови возрастает, что свидетельствует об иммунном ответе на поражение возбудителем. Как правило, выделяют концентрацию лейкоцитов, равную 2–7*109/л.
 Следует учитывать, что содержание лейкоцитов разнится в зависимости от того, насколько тяжело протекает заболевание; если больной ранее был привит, но из-за ослабления иммунитета все равно заболел, анализ крови ничего не покажет.
Следует учитывать, что содержание лейкоцитов разнится в зависимости от того, насколько тяжело протекает заболевание; если больной ранее был привит, но из-за ослабления иммунитета все равно заболел, анализ крови ничего не покажет.
Другие общие характеристики крови, как правило, не меняются; сдвиги наблюдаются только в катаральной стадии болезни. Скорость оседания эритроцитов может быть сниженной.
В большинстве случаев гематологическая лабораторная диагностика коклюша ограничивается общим анализом крови; для выявления возможных осложнений также может проводиться биохимическое исследование, дополняемое общим анализом мочи. Если болезнь протекает благоприятно, все показатели будут в норме.
Для дифференциации коклюша с астмой, гриппом и туберкулезом нужно сдать общий анализ мокроты.
Отзыв нашей читательницы — Натальи АнисимовойНедавно я прочитала статью, в которой рассказывается о средстве Intoxic для вывода ПАРАЗИТОВ из организма человека. При помощи данного препарата можно НАВСЕГДА избавиться от простудных заболеваний, проблем с органами дыхания, хронической усталости, мигреней, стрессов, постоянной раздражительности, патологий ЖКТ и многих других проблем.
Я не привыкла доверять всякой информации, но решила проверить и заказала упаковку. Изменения я заметила уже через неделю: из меня начали буквально вылетать глисты. Я ощутила прилив сил, я перестала кашлять, меня отпустили постоянные головные боли, а через 2 недели пропали совсем. Я чувствую как мой организм восстанавливается после изнурительного истощения паразитами. Попробуйте и вы, а если кому интересно, то ниже ссылка на статью.
Читать статью —>Мокрота при нормальном течении болезни является слизистой; если болезнь осложнена пневмонией, к слизи добавляется гной.
 Для уточнения диагноза широко применяется микробиологическая диагностика коклюша, к которой относится бактериологическое исследование (выделение культуры возбудителя) и серологическое обследование (анализ на антитела).
Для уточнения диагноза широко применяется микробиологическая диагностика коклюша, к которой относится бактериологическое исследование (выделение культуры возбудителя) и серологическое обследование (анализ на антитела).
Дополнительно может использоваться генетическое исследование — выделение ДНК возбудителя в мокроте при помощи полимеразной цепной реакции (ПЦР). На поздних стадиях болезни ПЦР неэффективен.
к оглавлению ↑Бактериологическая диагностика
Бакпосев помогает определить заболевание у ребенка или взрослого в течение короткого периода после заражения — колонии возбудителя в питательной среде и температуре 36°С начинают появляться уже на 3–5 сутки.
Посев на коклюш делается на материале из носоглотки пациента — мокроте, слизи, собранном при кашле или искусственным путем.
Собирается материал с задней стенки глотки, через 2–3 ч после приема пищи. Применяется три метода сбора слизи:
 «кашлевые пластинки» — больной кашляет на чашку Петри с питательным субстратом, на котором бациллы, попавшие из капель слизи, размножаются в течение 2–4 дней;
«кашлевые пластинки» — больной кашляет на чашку Петри с питательным субстратом, на котором бациллы, попавшие из капель слизи, размножаются в течение 2–4 дней;- мазок из зева при помощи тампонов — ватные тампоны, смоченные в альгинате кальция, вводят через нос в носоглотку и оставляют на 10 с, после чего помещают в питательную среду;
- сбор шприцем через тонкий назальный катетер.
Для бактериологического исследования на коклюш важен правильный выбор питательной среды, так как бацилла Bordetella pertussis размножается только в элективных средах. Вариантов три:
- Казеиново-угольный агар. Среда готовится из сухого субстрата, 5 г которого растворяется в 100 мл воды, после чего добавляется цефалексин в концентрации 40 мг/л. Смесь стерилизуется в автоклаве 30 мин при 110°C. Колонии бактерий образуются через 3–4 дня.
Среда Борде-Жангу, используемая, если из-за тяжелого течения болезни анализ на коклюш требует сбора материала непосредственно у постели пациента. Готовится субстрат из 0,5 кг картофеля, 1 л воды и 40 мл глицерина.
 Смесь варится до размягчения картофеля, после чего в нее доливается вода до исходной концентрации. Смесь фильтруется, в экстракт добавляется раствор комплекса солей в количестве 1,5 л на 500 мл субстрата. Далее добавляется 3% агар-агара, смесь кипятится и доводится до достижения pH = 7,1–7,2. После фильтрации и стерилизации субстрат может долго храниться.
Смесь варится до размягчения картофеля, после чего в нее доливается вода до исходной концентрации. Смесь фильтруется, в экстракт добавляется раствор комплекса солей в количестве 1,5 л на 500 мл субстрата. Далее добавляется 3% агар-агара, смесь кипятится и доводится до достижения pH = 7,1–7,2. После фильтрации и стерилизации субстрат может долго храниться.- Молочно-кровяной агар Осиповой. Смешиваются 5% МПА, 1% хлорида натрия и такое же количество теплого обезжиренного молока. Смесь стерилизуется в автоклаве, фильтруется, после чего к ней добавляется 1/5 часть дефибринированной животной крови. Для исключения посторонней флоры добавляется 0,25–0,5 ед. пенициллина на 1 мл среды.
Следует учитывать, что колонии бактерий медленно развиваются — окончательный результат исследования может быть получен лишь на 5–7 сутки после посева. Этот анализ на коклюш эффективен только на ранних сроках заболевания. Из-за особенностей возбудителя окончательный диагноз на основании бактериологической диагностики ставится лишь в 15–25% случаев (данные по г. Санкт-Петербург).
к оглавлению ↑Отличительные признаки колоний
На разных субстратах колонии возбудителя коклюша проявляются по-разному; важно знать их основные признаки, чтобы дифференцировать со схожими колониями бактерий паракоклюша.
| КУА | Мелкие, выпуклые колонии коккобактерий. Блестят, имеют гладкую текстуру и кремовый цвет. | Более крупные размеры, окрашивают субстрат в коричневатый оттенок. Бактерии — палочки. |
| Борде-Жангу и агар Осиповой | Гладкие, блестящие колонии коккобактерий. Прозрачные, имеют куполообразную форму и жемчужный оттенок. Окружены четкой гемолизной зоной. | Крупные колонии палочек с коричневым цветом среды. Имеется зона слабого гемолиза. |
Колонии коклюша нужно также отличать от бактерий септического бронхита. Последние, в отличие от кокков, растут на субстрате без изменения цвета среды и имеют уреазу.
к оглавлению ↑Микроскопическое исследование
Методы диагностики коклюша иногда включают микроскопическое исследование в качестве вспомогательного. Взрослые бактерии коклюша не имеют отличительных морфологических особенностей, но на ранних стадиях развития их можно определить.
На I фазе жизни бактерии имеют S-форму. Они грамотрицательны, отличаются мелкими размерами и однородностью.
Представляют собой палочки без спор с нежными капсулами. На II и III фазах бактерии превращаются в полиморфные или коккоидные формы жизни.
к оглавлению ↑Серологические анализы на коклюш
Поскольку прямые методы исследования (бактериологический и ПЦР) дают результаты только на ранних стадиях развития заболевания, при сроке более 3 недель от заражения используются серологические методы — анализы на антитела к коклюшу. Основная их цель — выявить наличие иммуноглобулинов IgM в крови и IgA в слизи.
 Эти антитела сохраняются в крови на протяжении нескольких месяцев после начала заболевания; через месяц после заражения образуются иммуноглобулины IgG, сохраняющиеся в течение нескольких лет и позволяющие определить, переболел ли пациент коклюшем в прошлом.
Эти антитела сохраняются в крови на протяжении нескольких месяцев после начала заболевания; через месяц после заражения образуются иммуноглобулины IgG, сохраняющиеся в течение нескольких лет и позволяющие определить, переболел ли пациент коклюшем в прошлом.
Основные серологические методы исследования (РПГА, РА, РНГА) применяются также для эпидемиологического анализа. Диагностический титр при реакции пассивной гемагглютинации у непривитого ребенка, не перенесшего коклюш в прошлом — 1:80. У привитых и взрослых пациентов титры считаются диагностическими при нарастании в 4 раза.
Иммуноферментный анализ на иммуноглобулины IgM и IgA — это более современный метод анализа на коклюш у детей и взрослых.
Интерпретировать положительные (+) и отрицательные (-) результаты можно следующим образом:
| — | — | — | коклюш не обнаружен |
| — | — или + | — или + | протекающее заболевание |
| — | + | — или + | коклюш перенесен недавно |
| — | — | + | коклюш перенесен давно или была проведена иммунизация |
Экспресс-анализы на антигены
Существует два метода анализа, позволяющие диагностировать коклюш в сжатые сроки:
 Иммунофлюоресцентный. Обнаруживает корпускулярные антигены в слизи на стенке глотки. Результат доступен уже через 2–6 ч.
Иммунофлюоресцентный. Обнаруживает корпускулярные антигены в слизи на стенке глотки. Результат доступен уже через 2–6 ч.- Латексная микроагглютинация. Выявляет антигены B. pertussis в течение 30–40 мин.
ПЦР также является быстрым методом анализа; его недостатком является невозможность применения на поздних сроках заболевания. Экспресс-диагностика коклюша у детей позволяет ускорить постановку диагноза и начало лечения, а также повысить процент лабораторных подтверждений коклюша.


 А вы уверены, что не заражены паразитами?
А вы уверены, что не заражены паразитами?По последним данным ВОЗ, более 1 миллиарда человек заражено паразитами. Самое страшное, что паразитов крайне сложно обнаружить. С уверенностью можно заявить, что абсолютно у всех есть паразиты. Такие обыденные симптомы, как:
- нервозность, нарушение сна и аппетита…
- частые простудные заболевания, проблемы с бронхами и легкими….
- головные боли…
- запах изо рта, налет на зубах и языке…
- изменение массы тела…
- поносы, запоры и боли в желудке…
- обострение хронических заболеваний…
Все это возможные признаки наличия ПАРАЗИТОВ в вашем организме. ПАРАЗИТЫ очень ОПАСНЫ, они могут проникать в мозг, легкие, бронхи человека и там размножаться, что может привести к опасным болезням. Заболевания, вызванные паразитами, принимают хроническую форму.
Но возможно более правильно лечить не последствия заражения, а именно ПРИЧИНУ? Рекомендуем ознакомиться с новой методикой Елены Малышевой, которая помогла уже многим людям очистить свой организм от ПАРАЗИТОВ и глистов… Читать статью >>>
Дайте нам об этом знать — поставьте оценку Загрузка…opnevmonii.ru
Применяемые методы анализов крови на коклюш и их результативность
Коклюш — заболевание известное многим мамам, которым предстоит дать согласие на прививку АКДС. Но не многие представляют, что это за инфекционное заболевание, какими осложнениями оно грозит, как проводят диагностику и лечение. До изобретения вакцины, коклюш занимал лидирующие позиции у заболеваний по смертности детей.
Современная медицина считает вакцинацию то коклюша обязательной, но право на решение о применении препарата остается за родителями.
Заболевание характерно для детей и проявляется в виде кашля спазмами. Заразить болезнью можно через дыхание, во время обычного разговора или при чихании. Инфекция носит бактериальный характер, вызывается формой Bordetella pertussis, открытой в начале 20 века.
Как распознать коклюшСимптомы
Главной отличительной особенностью инфекции является отсутствие интоксикации организма. Бактерия проникает в верхние дыхательные пути и селится в эпителии. В благоприятной среде происходит активное размножение, которое приводит к воспалению тканей. Организм, пытаясь вывести заразу, выделяет огромное количество слизи. В период протекания воспалительного процесса, эпителиальная ткань верхних дыхательных путей покрыта язвочками. В дальнейшем происходит закупорка бронхов продуктами жизнедеятельности бактерий, слизистыми и гнойными выделениями.
Приступы спазматического кашля вызывает эндотоксин, который появляется при гибели коклюшевой бактерии. Он постоянно раздражает рецепторы легких. Во время длительного протекания заболевания, сигналы о раздражении настолько интенсивно и часто поступают в головной мозг, что происходит переход возбуждения на другие органы. Поэтому так часто коклюш в протекающей стадии проявляется рвотой, спазмами, судорогами.
Первым симптомом инфицирования коклюшем, является ночные приступы кашля. Далее симптоматика зависит от стадии протекания процесса. Различают катаральный период заболевания, судорожный и период разрешения.
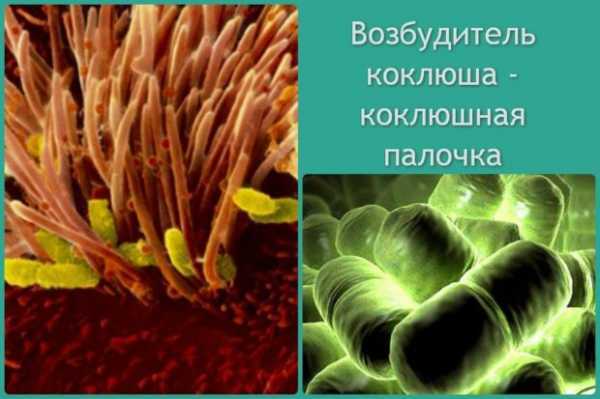 Коклюшная палочка
Коклюшная палочкаВнимание! При проявлении симптомов коклюша, требуется незамедлительно обратиться к лечащему врачу за подробной диагностикой и лечением.
- Симптомами заболевания в катаральный период (2-3 недели) являются:
- Носовые течения, обильные и слизистые.
- Сухой кашель в ночные и утренние часы.
- Постоянная температура, около 37,5C.
Симптомами заболевания в судорожный период (1 месяц) являются:
- Усиленные спазмы кашля, проходят в виде приступа. Начинается приступ с болевого синдрома в области груди, затем происходит свистящий вдох и судорожный выдох, с отделением мокроты и слизи, возможно появление рвотного рефлекса.
- Во время приступа, лицо инфицированного багровеет, дыхание учащается, увеличиваются вены. Возможно самопроизвольное испражнение.
- Период приступа составляет 4-5 мин.
- При повторении приступов довольно часто, принято говорить о пароксизме.
- Период разрешения, есть период выздоровления.
Важно! Кашель не проходит еще пару тройку месяцев, из-за возбуждения нейронов головного мозга.
Виды и формы
По тяжести протекания заболевание делиться на легкую, среднетяжелую и тяжелую степень.
- Легкая степень коклюша, характеризуется приступами по 8-10 раз за день. Помимо этого больного ничего не беспокоит.
- Среднетяжелая степень, характеризуется появлением приступов до 20 раз в день. Появляется рвотный рефлекс и потемнение над верхней губой. Возможно появление осложнений и отсутствие аппетита.
- Тяжелая степень, характеризуется приступами свыше 25 раз в день, посинением лица (или проявление сосудистой сеточки), в анализе крови обнаруживают лейкоциты. Состояние больного характеризуется, как тяжелое.
 Кашель при коклюше
Кашель при коклюшеДаже привитые люди иногда переносят заболевание, но в более простой форме – атипичной. При стертой форме инфекция почти не проявляет себя ничем кроме сухого кашля. При абортивной форме появляются приступы кашля, но они быстро проходят, не вызывая осложнений. В бессимптомной форме, признаки коклюша отсутствуют, инфицирование можно определить лишь после анализа крови.
Диагностика
Коклюш диагностируют различными способами, но в основном с помощью трех методов:
- Посев слизи на микрофлору.
- Клинический анализ крови.
- Серологические реакции.
- ПЦР диагностика.
- Иммунофлюоресценция.
- Посев на микрофлору
Бактериологическое исследование мокроты проводится на начальных стадиях заболевания, когда есть подозрение на инфицирование (контакт с больным человеком), особенно при отсутствии вакцинации.
 Методы диагностики: бактериологический и серологический
Методы диагностики: бактериологический и серологическийВатным тампоном берут пробу с задней части неба. Анализ незамедлительно отправляют в лабораторию на посев в благоприятную среду. Другим способом является сбор мокроты на кашлевые пластинки, пациент кашляет в специально подготовленную емкость, где уже есть благоприятна среда для бактерий.
В лаборатории через несколько дней получают целую колонию бактерий на исследование. Если среди бактерий есть коклюшевая — это говорит о заболевании и требует незамедлительной терапии.
Важно! Даже если нет симптомов коклюша, но анализ выявил коклюшевые бактерии, требуется срочное лечение.
Анализ крови
По обычному анализу крови, можно выявить инфицирование коклюшевой инфекции. Резко увеличивается процент лейкоцитов, при этом повышаются лимфоциты, но скорость оседания эритроцитов остается в нормальном диапазоне. Такое проявление коклюша характерно для детей, не получивших прививку. Пробу крови берут только натощак.
Серологические реакции
Любая инфекция вызывает ответную реакцию организма в виде антител. Исследуя кровь на содержание антител, специалисты подтверждают поставленный диагноз. Существует 2 популярных метода исследования:
- Иммуноферментный анализ (ИФА). Используются преимущественно белковые антигены коклюша, после ввода которых, измеряются сывороточные иммуноглобулины.
- Реакция агглютинации. Исследование основано на способности антигенов склеиваться при помощи антител.
Исследования назначают уже в поздний период заболевания, когда обычные методы не дадут эффективного результата. Проба крови берется натощак.
ПЦР диагностика
ПЦР диагностика проводится в первый месяц заболевания. Забор пробы производится на голодный желудок.
Данная технология исследования наиболее точная и способна выявить ДНК коклюша, даже в самом минимальном количестве, то есть в самом начале инфицирования. Результат получается высокоточным и быстрым (1 день) и совершенно не зависит от загрязнения пробы на анализ.
 Гематологический метод диагностики
Гематологический метод диагностикиОбычно метод ПЦР диагностики применяют в сочетание с клиническим анализом крови, что дает более точную картину протекания заболевания.
Читайте также: Таблица норм общего ПСА в анализе крови у мужчинИммунофлюоресценция
Иммунофлюоресценция– это экспресс-метод определения наличия коклюшевой инфекции. Результат будет известен уже через пару часов.
Иммунофлюоресценция основана на просмотре пробы слизи на флуоресцентном микроскопе. Данная методика используется крайне редко, так как требует специально обученного специалиста и дорогостоящих реагентов для проведения исследования.
 Анализ на антитела к коклюшу
Анализ на антитела к коклюшуВнимание! Любая диагностика не говорит о наличии коклюша в 100% варианте, специалист всегда учитывает полную клиническую картину. Не стоит заниматься самолечением.
Сложность в диагностике коклюшевой инфекции заключается в сложном отделении заболевания от многих респираторных заболеваний, вызывающих кашель, особенно на ранних стадиях. В таком случае на помощь приходят экспресс-методы диагностики. Чем раньше будет выявлена бактерия коклюша, тем эффективней будет лечение и тем меньше будет риск получения осложнений.
Похожие статьи
perelomu.net
www.medhelp-home.ru
Общий анализ крови при коклюше у детей
Общий анализ крови при коклюше у детей берется обязательно, чтобы утвердить либо опровергнуть данный диагноз. В детском возрасте возникают заболевания, которыми малыши болеют всего лишь один раз. К ним относят коклюш. Дети болеют чаще взрослых, так как их организм еще только начинает приспосабливаться к внешней среде и не может распознать некоторые опасные бактерии и микроорганизмы.
Коклюш в детском возрасте, его диагностика
Коклюш – это такое заболевание, которым ребенок может заразиться воздушно-капельным путем. Взрослым опасаться нечего, процент коклюша у взрослых не превышает 0,5% больных.
Возбудителем является бактерия из семейства бордетелл. Чаще всего она поселяется в верхних дыхательных путях. Но если бордетелла попала в кровь, то специалисты предупреждают о самом худшем.
К синдромам коклюша относят:
- лихорадку – температура тела превышает отметку в 38 градусов;
- сильный и частый кашель;
- измученное состояние больного из-за плохого сна, вызванное непрекращающимся кашлем.
У больного малыша могут появиться трещины в уголках рта – это также важный симптом коклюша, на который врачи очень часто обращают внимание.
Инфекция от больного ребенка передается уже с первых дней заболевания. Если в детский садик или школу пришел больной ребенок, то коклюш становится массовым.
Чтобы диагноз был верно поставлен, необходимо рассматривать несколько факторов:
- типичную картину болезни;
- анамнез больного ребенка, от которого получено заболевание;
- изменения в лабораторных показаниях.
Самыми важными анализами при коклюше считаются мазок из носа, рта и исследование крови. Данное заболевание очень редко попадает в кровоток. Но если это происходит, то у ребенка может развиться сепсис.
Расшифровка анализа крови на коклюш, прививка детям
Присутствие коклюша можно распознать с помощью общего анализа крови. Этот тест показывает уровень всех клеток крови на одну единицу. Из-за того, что коклюш носит бактериальный характер, исследование покажет увеличение лейкоцитов и нейтрофилов. Остальные структуры неизменены. Наиболее точным станет серодиагностика.
Самый частый анализ, который проводят для распознания коклюша – это реакция агглютинации. Этот тест считают самым точным. В медицинской практике он применяется уже больше 50 лет.
Рассмотрим еще две диагностики коклюша у детей:
- Реакция агглютинации латекса. Лаборант наполняет специальный латекс частицами коклюшной палочки. Далее добавляется материал пациента. Результат зависит от окрашивания. Этот тест прост в проведении, но полученный итог может быть ложным.
- Иммуноферментный анализ коклюша. Данный тест проводят уже с 1980 года. Он наиболее информативен предыдущего метода. В сыворотку с бактериями добавляют кровь пациента. После некоторых дополнительных манипуляций полученный материал рассматривают под микроскопом.
Использование серологических методов на ранней стадии заболевания не смогут определить наличие болезни, хотя она уже начала прогрессировать, поэтому такие тесты будут неэффективны.
Медицинская практика показывает множество случаев, когда сделанная прививка против коклюша не дала должного эффекта. Те дети, которым провели данную процедуру, также подвержены риску заболевания коклюшем, только он снижен в 6 раз. В эту категорию относят детей с ослабленным иммунитетом.
Когда бактерия проникла в кровь, тогда заболевание переходит на системный уровень. Микроорганизмы начинают быстро размножаться, а для бактерии бордетеллы это самая лучшая среда в организме для роста.
В результате может развиться синдром диссеминации, который в очень редких случаях удается вылечить. В большинстве ситуаций болезнь заканчивается плачевно.
При выявлении данной бактерии в крови больной должен быть доставлен в реанимацию, чтобы врачи успели принять необходимые меры, речь идет о жизни.
Бывают случаи, когда результат такого анализа становится ложноположительным. Обычно это происходит уже после перенесенного коклюша. Иногда положительную реакцию на коклюш могут дать и другие бактерии, совсем не относящиеся к этому заболеванию. В сложившейся ситуации врач назначает полимеразную цепную реакцию. Она позволяет выявить генетический материал, который поспособствовал получившейся реакции.
Даже если ребенку поставили такой диагноз, как коклюш, переживать раньше времени не стоит. Вовремя проведенная диагностика и адекватное лечение будет способствовать быстрой нормализации состояния и не позволит бактерии проникнуть в кровь.
При обычном течении заболевания лейкоциты в крови приходят в норму уже через две недели после выздоровления. Далее иммунитет ребенка начинает свою активную работу, то есть выделяются антитела, которые не позволят больше бактерии бордетелле проникнуть в организм. То есть до конца своей жизни человек больше не заболеет коклюшем.
Не стоит забывать о том, что коклюш может возникнуть не только в детском возрасте. Взрослые также должны быть настороже (для тех, кто не болел коклюшем в детстве). Проявление данного заболевания поможет быстро принять нужное решение, чтобы болезнь не зашла слишком далеко.
boleznikrovi.com
При коклюше в общем анализе крови — Mbyz3.ru
Анализ крови на коклюш у детей: диагностика и расшифровка показателей
Содержание
Общий анализ крови при коклюше у детей берется обязательно, чтобы утвердить либо опровергнуть данный диагноз. В детском возрасте возникают заболевания, которыми малыши болеют всего лишь один раз. К ним относят коклюш. Дети болеют чаще взрослых, так как их организм еще только начинает приспосабливаться к внешней среде и не может распознать некоторые опасные бактерии и микроорганизмы.
Коклюш в детском возрасте, его диагностика
Коклюш – это такое заболевание, которым ребенок может заразиться воздушно-капельным путем. Взрослым опасаться нечего, процент коклюша у взрослых не превышает 0,5% больных.
Возбудителем является бактерия из семейства бордетелл. Чаще всего она поселяется в верхних дыхательных путях. Но если бордетелла попала в кровь, то специалисты предупреждают о самом худшем.
К синдромам коклюша относят:
- лихорадку – температура тела превышает отметку в 38 градусов;
- сильный и частый кашель;
- измученное состояние больного из-за плохого сна, вызванное непрекращающимся кашлем.
У больного малыша могут появиться трещины в уголках рта – это также важный симптом коклюша, на который врачи очень часто обращают внимание.
Инфекция от больного ребенка передается уже с первых дней заболевания. Если в детский садик или школу пришел больной ребенок, то коклюш становится массовым.
Чтобы диагноз был верно поставлен, необходимо рассматривать несколько факторов:
- типичную картину болезни;
- анамнез больного ребенка, от которого получено заболевание;
- изменения в лабораторных показаниях.
Расшифровка анализа крови на коклюш, прививка детям
Самый частый анализ, который проводят для распознания коклюша – это реакция агглютинации. Этот тест считают самым точным. В медицинской практике он применяется уже больше 50 лет.
Рассмотрим еще две диагностики коклюша у детей:
- Реакция агглютинации латекса. Лаборант наполняет специальный латекс частицами коклюшной палочки. Далее добавляется материал пациента. Результат зависит от окрашивания. Этот тест прост в проведении, но полученный итог может быть ложным.
- Иммуноферментный анализ коклюша. Данный тест проводят уже с 1980 года. Он наиболее информативен предыдущего метода. В сыворотку с бактериями добавляют кровь пациента. После некоторых дополнительных манипуляций полученный материал рассматривают под микроскопом.
Использование серологических методов на ранней стадии заболевания не смогут определить наличие болезни, хотя она уже начала прогрессировать, поэтому такие тесты будут неэффективны.
Медицинская практика показывает множество случаев, когда сделанная прививка против коклюша не дала должного эффекта. Те дети, которым провели данную процедуру, также подвержены риску заболевания коклюшем, только он снижен в 6 раз. В эту категорию относят детей с ослабленным иммунитетом.
Когда бактерия проникла в кровь, тогда заболевание переходит на системный уровень. Микроорганизмы начинают быстро размножаться, а для бактерии бордетеллы это самая лучшая среда в организме для роста.
В результате может развиться синдром диссеминации, который в очень редких случаях удается вылечить. В большинстве ситуаций болезнь заканчивается плачевно.
При выявлении данной бактерии в крови больной должен быть доставлен в реанимацию, чтобы врачи успели принять необходимые меры, речь идет о жизни.
Бывают случаи, когда результат такого анализа становится ложноположительным. Обычно это происходит уже после перенесенного коклюша. Иногда положительную реакцию на коклюш могут дать и другие бактерии, совсем не относящиеся к этому заболеванию. В сложившейся ситуации врач назначает полимеразную цепную реакцию. Она позволяет выявить генетический материал, который поспособствовал получившейся реакции.
Даже если ребенку поставили такой диагноз, как коклюш, переживать раньше времени не стоит. Вовремя проведенная диагностика и адекватное лечение будет способствовать быстрой нормализации состояния и не позволит бактерии проникнуть в кровь.
При обычном течении заболевания лейкоциты в крови приходят в норму уже через две недели после выздоровления. Далее иммунитет ребенка начинает свою активную работу, то есть выделяются антитела, которые не позволят больше бактерии бордетелле проникнуть в организм. То есть до конца своей жизни человек больше не заболеет коклюшем.
При коклюше в общем анализе крови
Сообщение NatKa » Ср янв 20, 2010 09:34
Общий анализ крови (анализ, что вы привели) — уже не показывает бактериальной инфекции, а коклюш — инфекция бактериальная. Потому что организм уже с нею (с палочкой )справился. Единственное, что по нему можем подозревать прошедшую бак.инфекцию — т.к. моноциты и эозинофилы повышены.
эозинофилы могут показывать аллергический компонент — но мы его отметаем — т.к. налицо повторение вашей инфекции.
Сообщение Светлана Геннадьевна » Ср янв 20, 2010 09:38
Анализ крови (1,5 месяца)
Сообщение svetik0000 » Пт фев 19, 2010 15:16
Добрый день! Нам 1,5 месяца. При рождении по шкале Апгар 5- 7, закричала сразу. Сразу после родов (кесарево экстренное на 42 недели, наглотались мекония) малышка лежала в отделении детской реанимации 10 дней. Из них 2 дня на аппарате. Выписали домой без лечения, а лишь под наблюдение невролога и педиатра. Развиваемся в соответствии с возрастом. Но, так как с первого дня были на искуственном вскармливании (нутрилон комфорт), то начались проблемы с молоком у мамы. Месяц кормили смешенно (чуть грудь и докорм). Начались проблемы со стулом (зеленый иногда, слизь и ниточки крови). сдали анализ на дизбактериоз. Обнаружили стафиллокок. Лечим бактериофагом и лактобактерином, даем панкреатин. Стул то нормализуется, то опять плохой (через 1-2 дня). Сдали анализ крови, но врач никак его не прокомментировал. Пожалуйста, если возможно что-либо заочно сказать по результатам анализа, будем очень благодарны.
WBC 10.4 RBC 3.84 PLT 461
LYM 7.1 HGB 11.7 MPU 7.6
MON 0.7 HCT 36.6 PCT 0.350
GRA 2.7 MCU 95.3 PDW 14.8
LYM 67.9 MCH 30.5
MON 6.5 MCHC 32.0
GRA 25.6 ROW 16.0
флаги: FL 4
Спасибо!
Добавлено спустя 2 минуты 45 секунд:
Забыла написать, что РОЭ -8.
Сообщение Поккля » Пт фев 19, 2010 17:13
Сообщение Елена76 » Пт фев 19, 2010 18:01
Сообщение Елена76 » Пт фев 19, 2010 18:45
Помогите расшифровать анализ крови
Сообщение Никиша » Пн фев 22, 2010 12:48
Здравствуйте! Помогите плз с анализом разобраться:
Лейкоцити 5,26* Г/л 6,1-11,4
Еритроцити 4,58 Т/л 3,5-5,0
Гемоглобін 132 г/л 102-146
Гематокрит 37,0 % 31-41
Тромбоцити 341 г/л 180-500
Тромбокрит 0,276 % 0,1-0,5
Середній об`єм еритроцитів 80,7 fL 77-108
Середній вміст гемоглобіну в одному еритроциті 28,9 пг 25,5-33,0
Середня концентрація гемоглобіну в еритроцитах 358, г/л 322-368
Ширина розподілення еритроцитів по об`єму 14,9 % 10-15,5
Середній об`єм тромбоцитів 8,09 fL 3,6-9,4
Ширина розподілення тромбоцитів по об`єму 16,8 % 10-18
Сегментоядерні гранулоцити 36* % 40-60
Сегментоядерні гранулоцити 1,89* Г/л 2,4-6,8
Паличкоядерні гранулоцити 4 % 1,0-6,0
Паличкоядерні гранулоцити 0,21 Г/л 0,1-0,7
Лімфоцити 50 % 30-55
Лімфоцити 2,63 Г/л 1,8-6,3
Моноцити 9* % 1,0-6,0
Моноцити 0,47 Г/л 0,1-0,7
Еозинофіли 1 % 1-5
Еозинофіли 0,05* Г/л 0,1-0,6
Базофіли 0 % 0-0,6
Базофіли 0 Г/л 0-0,1
Метамієлоцити не виявлено
Мієлоцити не виявлено
Віроцити не виявлено
Анализ мочи- все в норме
Никите 7 лет. Последние 2 месяца не вылазим из болячек- грипп был в декабре, потом 2 раза ОРВИ попроще (насморк, горло, темп.до 38,1), потом 2 недели темп. 37-37.1, неделю походил в школу и опять заболел во вторник (16.02)- темп. 39,6 днем- сама постепенно упала до вечера, потом горло заболело, нос потек, среда- горло лучше,темп.37,6, остальные дни все нормально (нос немного еще сопливит, темп. 37). В субботу сдали анализ.
Срочность вопроса в том, что мне скоро рожать буквально в ближайшие дни, хочу знать- надо ли дергаться из-за повышенных моноцитов? Спасибо
При коклюше в общем анализе крови
Коклюш, подозрение на коклюш
- Перейти на страницу:
Сообщение Антонина » Вт янв 24, 2012 21:22
Сообщение Ram » Вт янв 24, 2012 21:54
Сообщение Ram » Сб янв 28, 2012 13:32
Сообщение Romashka22 » Пн янв 30, 2012 14:17
Добрый день всем.
Мой ребёнок (11 месяцев) болеет три недели коклюшем. Анализы на антитела (кровь из вены) и посев отрицательные.
19.01.2012 (до поступления на стационар)
ШОЕ 5
Гемоглобин 123,4
Эритроциты 4,0
Лейкоциты 30,8
21.01.2012 (в стационаре начали колоть антибиотик (3-й день)
гемоглобин 127
эр. 4,8
лейк. 31,22
ШОЕ 23
палочки 3
сегменты 19
лимф. 75
мон. 3
26.01.2012 (антибиотик прокололи неделю)
ШОЕ 5
гемоглобин 138
эритр. 4,4
лейкоциты 27,4
палочки 1
сегменты 23
эоз. 1
лимф. 70
мон. 5
Нормально ли то, что при серьёзном лечении антибиотиками и другими довольно сильными препаратами лейкоциты практически не падают. Нас участковая напугала, что бывает часто инфекция провоцирует болезни крови. Жду комментариев наших анализов. Спасибо заранее!
Сообщение Sanya75 » Пн янв 30, 2012 16:00
А где формула?
Лейкоциты высоковаты
Добавлено спустя 7 минут 43 секунды:
Ram, вы бы показали ребенка инфекционисту. Для уточнения диагноза делают анализ на антитела к коклюшу и паракоклюшу методом парных сывороток. Анализ (кровь из вены) делается 2 раза с интервалом в 7-10 дней. Для подтверждения данного диагноза нарастание титра антител должно быть в 4 раза.
Сообщение Ram » Вт янв 31, 2012 20:34
Сообщение Sanya75 » Ср фев 01, 2012 09:45
Сообщение aktuna » Пт фев 17, 2012 01:51
Сообщение Sanya75 » Пт фев 17, 2012 08:43
Сообщение aktuna » Сб фев 18, 2012 01:29
Я сама проявила инициативу, врач не отговаривала, согласилась со мной , что можно сдать.
если ей действительно поставили правильный диагноз, то вполне возможно, что у Вашего ребенка тоже коклюш
Даже возможно,что он проявился через 22 дня ..ему такое присуще? Я читала,что заразный период от 3 до 20 дней.
Добавлено спустя 1 минуту 34 секунды:
Sanya75, Спасибо огромное за консультацию!!
Сообщение Надира » Вс фев 19, 2012 21:22
Добрый вечер. 15 февраля мы были в клинике Борис, нас послушали, сказали все чисто. Я очень хотела чтобы врач послушал как ребенок кашляет, так мы еле заставили сына покашлять перед ней, так, врач сказала что на коклюш не похоже, но так как кашель очень сильный назначила АБ Фромилид, гомеоп.Атма, аквамарис, делуфен. И я потом увидела что в пункте Диагноз:она написала бронхит. Порекомендовала если через 3дня не будет улучшения то сделать ОАК и рентген. Так мы пропили антибиотики и никакого эффекта, наоборот кашель стал приступообразным. На четвертый день приема АБ сделали ОАК и рентген, Рентген у нас хороший Слава Богу, получили результаты анализа, лейкоциты и лимфоциты повышены, так как я уже неделю все перечитала про коклюш в интернете, знала про эти лимфоциты и лейкоциты. Моему сыну 2года. Вот результат. Я хотела вставить сам результат но не знаю как загрузить сюда изображение. Вот результат:
Лейкоциты (WBC) 19.52 Дети: до 1 года: 6.5-12.5; 1-3 года: 5.0-12.0;
Лимфоциты (LYMPH) 65% Дети: до 1 года: 38-74; 1-6 лет: 26-60;
Сегодня были в клинике Медиком, у нашего педиатра, она поставила диагноз:Клинический коклюш. Послушала как он кашляет и сразу сказала коклюш. Порекомендовала продолжить Атму, Эриус 7дней. Она сказала во вторник сделать повторный анализ так как лейкоциты сильно повышены, надо следить падают ли показатели. Я посчитала с первого дня кашля прошло 20дней, приступ сильный но не слишком часто, мы постоянно увлажняем, проветриваем воздух. Врач сказала что будет еще сильнее, до 30приступов в сутки, у нас пока 8-10раз.
При коклюше в общем анализе крови
Сообщение AlexAnna » Пн июл 29, 2013 18:22
Здравствуйте!
Помогите, пожалуйста.
с прошлого вт.(т.е практически неделю) температура у сына (2,5 года) 37,3 — 36,6. В среду оч легкое покашливание. усиливается до сегодняшнего дня. непродуктивный, сухой как я понимаю. вчера начали течь сопли.
13го июля (т.е. за 9 дней до нашей темп) контакт с ребенком, которому поставили коклюш. но у того ребенка ни лейкоц ни лимфоц не повышены. кашель похожий на коклюшный был одну сутку. до того и после длительный , но, вроде как не коклюшный. пишу к тому, что совсем не факт что у того с кем мы имели контакт коклюш. Соответственно, не уверена бояться ли нам. Но оч возможно,что у нас сейчас катаральный период . Знаю, что есть тема на форуме про коклюш. Меня волнует может ли наш анализ крови быть характерным для коклюша. Кто-то пишет что должен быть сильным сдвиг лейк и лимфоцитов в частности, кто-то, что формула особо не меняется. Много палочек у нас. коклюш ли это.
Педиатр сказала, что «вроде что-то в легких проскакивает. типа застой». но услышав про контакт с якобы коклюшным ребенком, назначила сумамед. ЛОР сказала, что это обычный адэноидит. Не коклюш, так как при коклюше только ночью, и свистящий и со слизью в конце т.д. т.е. про катаральный период ни слова
Собственно сам анализ:
Эритроциты — 3,98
Гемоглобин — 131
Лейкоцити 10
Еоз — 5
Пал — 9
Сегм — 26
Лимф — 56
Мон — 4
СОЭ — 4
Дело еще в том, что 03.07. мы сдавали кровь так как у нас был острый отит (пролечили а/б) . Кровь была практично такая же как сегодня. после того, правда не сдавали. Вот и получается, за 3 недели палочки никуда не делись и формула не возобновилась. Сдвиги формулы в ту же сторону (с/я, лимфоцити,моноцити абсолютно идентичны. Палочки тогда 10 сейчас 9). лаборатории разные! но результат 03.07 после завтрака,сегодня натощак. может это хроническая бак инф в организме..
Sosudinfo.com
Как делают анализы крови при коклюше у детей и насколько точны данные лабораторных исследований? Эти и подобные вопросы всегда волнуют родителей, которым хочется, чтобы заболевание было выявлено своевременно, а после лечения у ребенка не возникло никаких осложнений. К счастью, в большинстве случаев диагностика коклюша не представляет сложностей: симптоматика и лабораторные исследования позволяют точно поставить диагноз.
Как проявляется заболевание
На начальном этапе болезни у ребенка наблюдаются:
- насморк;
- редкий сухой кашель;
- гипертермия до 38⁰.

В этот период недуг сложно дифференцировать от проявлений ОРЗ. На данном этапе происходит активное размножение палочки коклюша и больной, кашляя, становится активным распространителем патогенных микроорганизмов. Главным отличием от ОРЗ является то, что традиционное лечение вирусной инфекции неэффективно.
По мере прогрессирования болезни, через 2 недели у детей наблюдается ухудшение состояния, появляется свистящий мучительный кашель.
Кашлевые толчки сопровождаются характерным свистом и продолжительность приступа может составлять несколько минут. При этом у детей возможны симптомы:
- посинение кожи в области лица и шеи;
- остановка дыхания.
После окончания приступа появляется небольшое количество мокроты. Число кашлевых приступов может доходить до 50 раз в сутки.
Для облегчения прокашливания дети всегда далеко высовывают язык и часто прикусывают его.
Даже если была сделана прививка, то 100%-ная защита от заболевания не обеспечена. Заболевают малыши, у которых образование антител к коклюшной палочке происходит недостаточно быстро.
Какие анализы крови используются для диагностики
Необходимость в специфическом анализе крови при коклюше у детей возникает не всегда. Заболевание имеет ряд характерных признаков, и часто диагностика проводится после внешнего осмотра и аускультации заболевшего. Для определения состояния ребенка назначают:
- Общий анализ крови. Это исследование показывает значительное увеличение количества лейкоцитов с преобладанием в лейкоцитарной формуле лимфоцитов. Если ребенок не был привит от коклюша и иммунная система у него реагируют нормально, то эти признаки наблюдаются с первых дней недуга. При симптомах воспалительного процесса СОЭ в крови сохраняется в пределах нормы или даже несколько понижается. При ослабленном иммунитете или после прививки изменения лейкоцитарной формулы появляются только в острый период вместе с кашлевыми приступами.
- Биохимический анализ. Если недуг не сопровождается развитием осложнений, то биохимические показатели сыворотки крови не изменяются.
В случае, когда симптомы коклюша смазаны или недуг развивается на фоне другой патологии, детям могут назначить специфические исследования крови для выявления антител к коклюшной палочке.

Что такое иммунологические анализы
Начиная с 3-й недели болезни, в детском организме вырабатываются антитела к коклюшной палочке (иммуноглобулины IgM). Они достигают своей максимальной концентрации к концу 4-й недели и сохраняются в таком количестве в течение 3 – 4-х месяцев после выздоровления. Далее их содержание постепенно снижается, но IgM сохраняются в крови на протяжении нескольких лет. Недостаток этого исследования заключается в том, что достоверные данные можно получить только после 3-й недели болезни. Существует несколько методик лабораторной диагностики:
- Серодиагностика. В сыворотку крови добавляют микробный концентрат. Происходящая при этом агглютинация будет свидетельствовать о наличии антител.
- Иммуноферментная. Способ заключается в определении белковых соединений иммуноглобулина IgM к коклюшной палочке. Он может оказаться малоинформативным при слабом иммунном ответе (небольшое количество антител дает сомнительный результат на реакцию с возбудителем).
- Серологическая. Проводится подсчет концентрации (титров) иммуноглобулинов IgM. При регулярном взятии анализов и нормальном иммунном ответе у больного должно отмечаться постепенное увеличение количества антител.
- ПЦР (полимеразная цепная реакция) – одна из самых информативных и точных методик. Молекулярное исследование позволяет почти со 100%-ной точностью обнаружить ДНК коклюшного возбудителя в биологическом материале.
- ИФА (иммуноферментный анализ) дает возможность достоверно определить антитела, выработанные в ответ на скопление в организме коклюшных токсинов. Эффективен только на 4-й неделе протекания недуга и используется в основном для подтверждения уже поставленного диагноза.
Какая методика самая подходящая? Ответ зависит от возраста и состояния детского здоровья. Какой анализ более эффективен, определяет только врач. При затрудненной диагностике для получения полной картины состояния иммунной системы может быть назначено исследование по нескольким методикам.
Когда необходима иммунология
Несмотря на то, что симптоматика коклюша носит специфический характер, в некоторых случаях возникает необходимость дифференцировать его среди следующих инфекционных и неинфекционных патологий:
- затяжное течение ОРЗ;
- пневмония;
- бронхит;
- корь;
- бронхиальная астма;
- бронхоаденит;
- муковисцидоз;
- инородное тело в дыхательных путях.
Чаще всего сомнительная симптоматика при этой болезни бывает, когда детский иммунитет ослаблен или прививка не обеспечила достаточную защиту от проникновения вируса в организм. В этом случае признаки заболевания проявляются слабо и больше похожи на затяжное ОРВИ или бронхит.
Также необходимость в иммунологии возникает в раннем детском возрасте, когда еще нет кашлевого рефлекса и беспокойство в виде захлебывающегося плача может быть как симптомом коклюшной инфекции, так и признаком другого недуга. У малышей иммунодиагностика проводится, даже если симптоматика соответствует проявлениям коклюша.
Иногда при тяжелом течении недуга может возникнуть необходимость в проведении нескольких серологических тестов с небольшим временным интервалом. Это нужно для того, чтобы выяснить, как иммунная система ребенка сопротивляется возбудителю.
Также тест на иммунологию может назначаться здоровым детям. Это необходимо, чтобы выяснить, болел ли ребенок ранее коклюшной инфекцией.
Расшифровка лабораторных данных
У полученного анализа может быть только 2 результата:
- Выявлено наличие иммуноглобулинов IgM ( при некоторых видах исследования может быть указано количество антибактериальных титров). В этом случае подтверждается присутствие возбудителя в крови и лабораторные показатели считаются положительными.
- Антител не выявлено. В этом случае другое заболевание имеет коклюшноподобное течение, но причина недуга не коклюшная палочка.
Также возможен и ложноположительный результат. Это случается у детей, уже переболевших коклюшем и имеющих в организме соответствующие антитела к возбудителю. При коклюшеподобных состояниях, если нет достоверных данных об уже перенесенной болезни, может быть поставлен неверный диагноз.
Родителям стоит запомнить, что коклюшной инфекцией болеют только раз в жизни. Если ребенок уже болел коклюшем, то нужно сообщить об этом врачу при получении направления на лабораторную диагностику.
Как видно, диагностировать коклюш в большинстве случаев можно при обследовании заболевшего. Исследования крови служат только дополнительным способом определения состояния детского здоровья. В сомнительных случаях для уточнения диагноза используются различные иммуноферментные реакции, выявляющие образовавшиеся антитела.
Еще по теме:
- Вакцина от клещевого энцефалита состав Вакцина клещевого энцефалита культуральная очищенная концентрированная инактивированная сухая Действующее вещество Официальная актуальная инструкция ГРЛС Дата последнего изменения: 27.12.2016 Одна доза (0,5 мл) препарата содержит: […]
- Что такое пастереллез у птиц Как вылечить пастереллез у кур? Пастереллез наблюдается у птиц после заражения их грамотрицательными бактериями, которые называются пастереллами. Болезни подвержены не только куры, но и другая домашняя птица – утки, индейки, гуси, а […]
- Как пить парацетамол при гриппе Как и зачем принимать парацетамол при простуде Парацетамол — популярнейшее средство при простуде. Его могут принимать взрослые, рекомендован он и для детей, естественно, в меньшей дозировке. Препарат отлично снимает жар, избавляет от […]
- Схемы лечения гриппа у детей Лечение гриппа Лечение гриппа проводят преимущественно в домашних условиях. Госпитализацию осуществляют по клиническим, эпидемиологическим и социальным показаниям. тяжелые и гипертоксические формы гриппа; осложненное течение […]
- 4 дня температура при ветрянке Сколько дней обычно держится температура при ветрянке у детей Температура при ветрянке у детей сколько дней держится? Этот вопрос волнует многих родителей. Ветряная оспа — заболевание, которое очень часто развивается в раннем […]
- Лекарства от простуды самые эффективные Список действующих препаратов при простуде и гриппе у взрослых Простуда – заболевание, вызванное рядом вирусов, которые порождают воспаление верхних дыхательных путей. Возникает, в основном из-за переохлаждения. Риску заражения […]
mbyz3.ru
расшифровка показателей у детей и взрослых
Анализ крови на коклюш позволяет точно выявить болезнь и провести её своевременное лечение.
Коклюш – это заболевание инфекционной природы, при котором происходит поражение верхних дыхательных путей в острой форме, сопровождающееся приступами спазматического кашля. Не смотря на немного забавное название, к колюшу стоит отнестись серьезно. На фоне болезни развиваются приступы удушающего кашля, особенно опасны для детей до 5 лет. В этом возрасте трахея у ребенка еще довольно узкая и, сжимаясь при кашле, она может перестать пропускать воздух, и тогда ребенку грозит смерть от асфиксии (кислородного голодания), если ему в момент приступа не будет оказана срочная помощь.
 Передаётся коклюш воздушно-капельным путём. В большинстве случаев диагностика заболевания проста и проводится на основании имеющихся симптомов. Если же течение болезни лёгкое и картина смазанная, то для постановки диагноза делают анализ крови на коклюш.
Передаётся коклюш воздушно-капельным путём. В большинстве случаев диагностика заболевания проста и проводится на основании имеющихся симптомов. Если же течение болезни лёгкое и картина смазанная, то для постановки диагноза делают анализ крови на коклюш.
Классические симптомы болезни
В том случае если симптоматика болезни чёткая и лечение приносит быстрое облегчение, кровь на анализ не сдают, так как нет причин подозревать осложнения болезни или неправильный диагноз.
Симптомами заболевания являются:
повышение температуры более чем до 38 градусов;
приступы кашля, нарушающего дыхание, который нельзя спутать с другим кашлем (даже если человек впервые столкнулся с коклюшем, он поймёт, что кашель нетипичный, и сможет поставить диагноз.
Приступы судорожного кашля протекают серией кашлевых толчков, затем — свистящий глубокий вдох и снова короткие и судорожные толчки. Таких «циклов» в приступе может быть 2 — 15. В конце приступа отходит стекловидная мокрота, иногда бывает рвота.
высовывание языка при кашле у детей, лицо синюшное, вены на шее набухшее, может возникнуть удушье
тошнота, вплоть до рвоты после приступа кашля;
нарушение сна из-за кашлевых приступов, которых может быть от 5 до 50 в сутки.
 Нередко ребёнок во время кашля травмирует высунутый язык, и на нём появляются ранки, что свойственно только коклюшу. Иногда также могут наблюдаться надрывы в уголках рта и на уздечке нижней губы. У взрослых травматические симптомы отсутствуют из-за крепости тканей и большей способности контролировать своё поведение во время приступа.
Нередко ребёнок во время кашля травмирует высунутый язык, и на нём появляются ранки, что свойственно только коклюшу. Иногда также могут наблюдаться надрывы в уголках рта и на уздечке нижней губы. У взрослых травматические симптомы отсутствуют из-за крепости тканей и большей способности контролировать своё поведение во время приступа.
Заражение от больного возможно с первого дня болезни. Чаще всего оно происходит при непосредственном контакте и реже через предметы быта, так как возбудитель нестоек во внешней среде. Вспышки коклюша наблюдаются преимущественно в детских учреждениях. Болеют коклюшем только раз, поскольку крепкий иммунитет хорошо противостоит её возбудителю всю жизнь. У взрослых, благодаря большой ширине трахеи нет приступов удушья, болезнь протекает легко и больной не видит необходимости обращения к врачу.
Методы диагностики
Диагностика в большинстве случаев проводится клиническим признакам, хотя для полной картины необходимо взятие мазка из носоглотки и проведение исследования крови. Только так можно точно диагностировать болезнь и убедиться в том, что не развиваются осложнения и имеет место непосредственно коклюш.
Так как заболевание бактериальное, то в мазке обнаруживаются его возбудители. В крови же присутствуют антитела к бактерии. Сам возбудитель встречаться в крови не должен, так как если он проникнет в кровоток, разовьётся сепсис (заражение крови).
Что даёт анализ крови?
В первую очередь проводится общий анализ крови, который весьма информативен. Осуществляется он даже в простой лаборатории и потому его сделают в любом медицинском учреждении.
При коклюше в составе крови выявляется значительное увеличение лейкоцитов (иммунных клеток).
Серодиагностика
Более сложным анализом является серодиагностика, при которой в сыворотке крови выделяют антитела, показывающие протекающий инфекционный процесс, а также наличие прививочного или постперенесённого иммунитета к болезням.
Реакция на агглютинации
Это самый популярный анализ крови при коклюше у детей. Этот способ выявления заболевания успешно используется около 50 лет. При данной методике в составе крови выявляют специфические антитела против антигенов возбудителя, выделяемых в первой фазе болезни. Несмотря на популярность, методика имеет существенный недостаток, которым является неспецифичность. При анализе определить конкретно бактерию коклюша невозможно.
Этот вид анализа, хоть он и применяется много лет, не имеет единой системы проведения, и потому результаты могут иметь не одинаковые трактовки в разных лабораториях.
Какой методикой пользоваться, определяет лечащий врач в зависимости от возможностей медицинского учреждения и состояния больного. Возможно одновременное исследование материала и по нескольким методикам.
Реакция латекс-микроагглютинации
Эта методика весьма эффективна и при этом не требует серьёзных материальных затрат от медицинского учреждения. К сожалению, простота анализа приводит не редко и к его ложноположительному результату, который связан с применением антигенов возбудителя в фазе распада.
Во время анализа сыворотку крови, которая разведена в пропорции 1:1, добавляют к полистироловому латексу, который наполнен компонентами палочки коклюша. По тому, какое будет окрашивание, определяется наличие антител к возбудителю в крови.
Реакция нейтрализации более трудоёмка, но и более правдива. При подобном исследовании выявляется количество антител, входящих в кровь и направленных против коклюшной палочки. Проводят анализ преимущественно на клеточном субстрате, полученном из яичников китайских хомяков. Изменения, происходящие с субстратом, и показывают объём антител. Достоинством этой процедуры является возможность выявить даже немногочисленные антитела против возбудителя болезни, которые не определяются при других способах исследования материала. Однако есть у анализа и минус, которым является его сложность и трудоёмкость, а также возможность проведения его не в любой больнице.
ИФА исследование
Иммуноферментный анализ применяется для выявления коклюша с 1980 года. Подобное исследование максимально специфичное и даёт предельно точные показатели, но только при грамотном его проведении.
Сыворотку крови, которая исследуется на антитела, к палочке коклюша добавляют в раствор или клеточную среду, в которой присутствуют возбудители болезни или их части. Также в такой состав добавляется и особый флуоресцеин, содержащий фермент. Он оседает на соединении «антитело и антиген», делая его хорошо видимым под обычным микроскопом.
Проводить такое исследование надо на 4 недели болезни, когда в крови содержание антител достигает высоких значений. До этого точные результаты получить сложно. На ранних сроках лучше проводить посев материала с мазка на бактериальную среду.
ПЦР — диагностика
ПЦР — это максимально чувствительный и точный способ. Берется мазок из зева, и затем посредством фермента ДНК — полимеразы достраиваются копии наследственного материала — Bordtella pertussis, возбудителя инфекции. Этот метод позволяет поставить диагноз со 100% точностью.
Где сдать анализ?
 По направлению врача анализ крови сдается в любой клинической лаборатории. Если обратиться в государственное учреждение, то процедура будет полностью бесплатной, так как она входит в программу обязательного медицинского страхования. Результаты получают через 4-6 дней. В той ситуации, когда состояние больного плохое, проводят экспресс анализы, первые результаты которых получают в течение 2-4 часов.
По направлению врача анализ крови сдается в любой клинической лаборатории. Если обратиться в государственное учреждение, то процедура будет полностью бесплатной, так как она входит в программу обязательного медицинского страхования. Результаты получают через 4-6 дней. В той ситуации, когда состояние больного плохое, проводят экспресс анализы, первые результаты которых получают в течение 2-4 часов.
Забор материала осуществляют в утренние часы натощак. Также нельзя допускать перед сдачей анализа значительной физической нагрузки. Пить до забора материала можно только чистую воду. Взрослым перед анализом следует как минимум за 12 часов до сдачи крови полностью отказаться от курения и алкоголя.
По результатам анализов и обследования определяется не только диагноз, но и тяжесть болезни. Лечащий врач решает, возможно ли амбулаторное лечение, или больного надо срочно госпитализировать. Взрослых в большинстве случаев лечат амбулаторно, а детей в стационаре.
Вам будет также полезна статья «Бактериальная инфекция по анализу крови у детей: методы определения и отличие от вирусных инфекций«.
myanaliz.ru
Анализы при коклюше | Про Анализы
Коклюш является бактериальной инфекцией с воздушно-капельным механизмом передачи.
В общем анализе крови у детей больных коклюшем выявляют повышенное количество лейкоцитов (2-7*109/л), в лейкоцитарной формуле преобладают лимфоциты. Нужно учитывать что степень повышения уровня лейкоцитов зависит от степени тяжести заболевания, а у привитых, ослабленных, детей со стертыми формами коклюша изменения в анализе отсутствуют. СОЭ в пределах нормы или снижена. Сдвиги в картине крови находят только в катаральной стадии коклюша.
Общий анализ мочи и биохимический анализ крови проводят с целью выявления возможных осложнений. При благоприятном течении коклюша они не изменены.
Общий анализ мокроты дает возможность отличить коклюш от бронхиальной астмы, туберкулеза, гриппа. Мокрота при коклюше слизистая, в случае присоединения пневмонии становится слизисто-гнойной или гнойной.
Значительную помощь врачу в постановке диагноза, особенно в ранней стадии, оказывает бактериологический метод исследования — посев на питательные среды. Длительное время для выявления бактерии коклюша использовали метод «кашлевых пластинок», предложенный Мауритценом. Во время приступа кашля на расстоянии 5-8 см от ребенка размещают открытую чашку Петри с питательной средой. Микроскопические капли слизи, содержащие бактерию коклюша, вылетают изо рта и оседают на питательной среде. Через 2-4 дня по полученной культуре микробов можно поставить диагноз. Данный метод имеет недостаток — он малоэффективен у маленьких деток, которые «плохо» кашляют и детей у которых кашля нет.
Более современный метод определения возбудителя коклюша — бактериологический посев материала из носоглотки и из-под язычка. Бактериологический метод диагностики коклюша — самый эффективный, но после 4-5 недели от начала заболевания проводить его не целесообразно, возбудитель не выделяется. Ранее начало приема антибиотиков также снижает вероятность определения бордетеллы коклюша.
Ранее использовались РСК и РПГА. Повышения титра антител к коклюшу в четыре раза подтверждает диагноз.
Иммунологические методы анализа крови и выделений из носа при коклюше выявляют наличие антител — иммуноглобулин М (Ig M) (в крови) и иммуноглобулин А (IgA) (слизь из носа) начиная с 3 недели заболевания. Сохраняются они в повышенных концентрациях на протяжении 3-4 месяцев. Иммуноглобулины Ig G к коклюшу начинают образовываться через 4 недели от начала болезни и сохраняются в крови несколько лет. Но их анализ имеет ретроспективное значение, позволяя судить о том, переболел ли ребенок коклюшем.
pro-analizy.ru



 кашель неясного происхождения продолжительностью более 2 недель;
кашель неясного происхождения продолжительностью более 2 недель; «кашлевые пластинки» — больной кашляет на чашку Петри с питательным субстратом, на котором бациллы, попавшие из капель слизи, размножаются в течение 2–4 дней;
«кашлевые пластинки» — больной кашляет на чашку Петри с питательным субстратом, на котором бациллы, попавшие из капель слизи, размножаются в течение 2–4 дней; Смесь варится до размягчения картофеля, после чего в нее доливается вода до исходной концентрации. Смесь фильтруется, в экстракт добавляется раствор комплекса солей в количестве 1,5 л на 500 мл субстрата. Далее добавляется 3% агар-агара, смесь кипятится и доводится до достижения pH = 7,1–7,2. После фильтрации и стерилизации субстрат может долго храниться.
Смесь варится до размягчения картофеля, после чего в нее доливается вода до исходной концентрации. Смесь фильтруется, в экстракт добавляется раствор комплекса солей в количестве 1,5 л на 500 мл субстрата. Далее добавляется 3% агар-агара, смесь кипятится и доводится до достижения pH = 7,1–7,2. После фильтрации и стерилизации субстрат может долго храниться.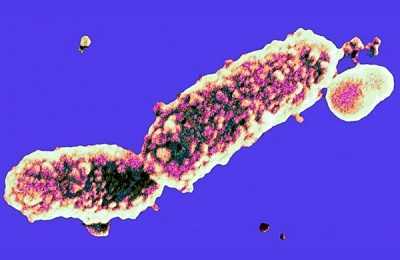 Иммунофлюоресцентный. Обнаруживает корпускулярные антигены в слизи на стенке глотки. Результат доступен уже через 2–6 ч.
Иммунофлюоресцентный. Обнаруживает корпускулярные антигены в слизи на стенке глотки. Результат доступен уже через 2–6 ч.