Спинальная анестезия при кесаревом сечении, плюсы и минусы процедуры
Спинальная анестезия при кесаревом сечении является распространенной в современных родильных домах. Такой способ обезболивания во время хирургического вмешательства имеет ряд преимуществ. Подбор анестезии осуществляется врачом. Специалист изучает ход беременности и анамнез женщины. Только исходя из полученных данных анестезиолог определяется с разновидностью обезболивания.

Методы обезболивания при операции
Кесарево сечение является травматичным вмешательством в репродуктивную систему. Операция сопровождается повреждением нескольких тканей. Чтобы избежать развития болевого шока, врачи используют разнообразные обезболивающие лекарственные вещества.
При кесаревом сечении используется три разновидности обезболивания: глубокая форма наркоза, спинальная или субарахноидальная анестезия, эпидуральное обезболивание. Выбор зависит от причин проведения кесарева сечения.
Многие клиники используют наркоз. Такой метод позволяет корректировать процесс хирургического вмешательства. Также специалист может выбрать препарат, подходящий для длительного сна. Но европейские родильные дома редко используют наркоз. Предпочтение отдается спинальной или эпидуральной анестезии. Отличие этих методов заключается в особенностях введения лекарственного средства в спинномозговой канал.
При эпидуральной анестезии применяется катетер. Он устанавливается в межпозвонковое пространство. Через него вводится действующее вещество. Спинальная анестезия осуществляется с помощью тонкой длинной иглы. Она вводится в спинномозговое пространство. Через иглу же вводится анестезирующий препарат.
Все перечисленные техники имеют положительные и отрицательные стороны. Чтобы правильно выбрать метод обезболивания необходимо посоветоваться с врачом. Он объяснит, какие проблемы могут возникнуть после хирургического вмешательства. Также специалист выделит способ, подходящий для каждой пациентки индивидуально.
Положительные стороны процедуры
Спинальная анестезия имеет несколько преимуществ перед обычным наркозом. Данный метод рекомендуется по следующим причинам:
- сохранение сознания;
- психологический аспект;
- высокая эффективность;
- скорость начала активности;
- отсутствие негативного воздействия на ребенка;
- минимальные послеоперационные осложнения.
Положительным эффектом является полное сохранение сознания. Спинальная анестезия распространяется только на нижнюю часть туловища. Головной мозг и грудной отдел работает в обычном режиме. Такой метод проведения кесарева сечения дает женщине шанс контролировать процесс и приложить ребенка к груди в первые минуты после его рождения. После наркоза пациентке требуется некоторое время для восстановления работы головного мозга. Спинальная анестезия исключает постнаркозное состояние.
Многие женщины испытывают страх перед кесаревым сечением из-за психологического состояния. Боязнь неизвестности во время операции сопровождается развитием стресса. По этой причине обезболивание данным способом позволяет избежать дополнительных неудобств. Ребенок сразу показывается маме. Женщина может наблюдать, как врачи взвешивают и измеряют малыша.
Средняя продолжительность действия препарата составляет 120 мин. Этого времени достаточно для проведения всех необходимых манипуляций. При этом пациентка не испытывает никаких болевых ощущений. Лекарственное средство снимает чувствительность брюшной зоны, нижних конечностей и малого таза. По окончании хирургического вмешательства новоиспеченная мама может совершать привычные действия без дополнительных неудобств. После обычного наркоза в течение двух суток требуется восстановление. Сознание возвращается полностью по истечении этого периода. Спинальная анестезия исключает этот этап послеоперационного восстановления. В день операции пациентка может совершать ряд разрешенных действий.
Положительной стороной является скорость начала активности препарата. Первые признаки действия лекарственного средства появляются через пять минут. Через десять минут женщину можно оперировать. Этот эффект используется для экстренного проведения кесарева сечения. Если естественные роды не сопровождаются раскрытием матки, врачи вводят анестетик и кесарят женщину.
Что еще нужно знать
Любое назначение лекарственного средства должно осуществляться врачом. Многие препараты оказывают негативное влияние на ребенка. Медикаменты, используемые для спинальной анестезии, не влияют на состояние плода. Такой эффект обусловлен особенностью его введения. Действующее вещество блокирует работу нервных окончаний позвоночного столба. За счет этого достигается эффект обезболивания. Всасывания препарата в кровоток происходит медленно. Так как все вредные и полезные вещества плод получает через плаценту, вреда анестезия не несет.
При использовании наркоза часть вещества всасывается в кровоток. Первые сутки после кесарева сечения ребенок может быть вялым, плохо берет грудь.
В отличие от многих препаратов, применяемых для наркоза, анестетик имеет минимальное количество побочных действий. Развитие побочных реакций возможно, но диагностируется редко.
Отрицательные моменты
Спинальная анестезия имеет и ряд отрицательных сторон. Неприятные моменты исключать не следует. Возможно появление следующих негативных последствий проведенного вмешательства:
- болезненность в области прокола;
- частичное онемение нижних конечностей;
- головные боли мигренозного характера;
- резкое снижение температуры тела;
- гипотония.
В течение первой недели после кесарева сечения может возникнуть болезненность в области прокола. Часто боль иррадиирует в пояснично-копчиковый отдел. Снимаются неприятные ощущения анальгезирующими лекарственными средствами. Через несколько дней болезненность исчезает.
У отдельных пациенток выявляется частичное онемение нижних конечностей. Проблема возникает внезапно и также быстро проходит самостоятельно. Онемение ног может возникать в течение нескольких месяцев после кесарева сечения. В первые дни после хирургического вмешательства данная проблема более выражена. Если чувствительность к ногам не возвращается на следующие сутки после операции, необходимо сообщить об этом своему врачу. Специалист проведет медицинское обследование и выявит причину такого осложнения.
Распространенной проблемой является головная боль, носящая мигренозный характер. Боль поражает височную и теменную зону. Может наблюдаться расфокусировка зрения и шум в ушах. Не всегда такие боли специалист может полностью устранить. У некоторых женщин боль появляется в течение жизни из-за перепада температур или смены погодных условий. Следует знать, что наркоз может вызвать более сложную патологию. Многие пациентки, прошедшие через наркоз, в дальнейшем мучаются мигренями длительного течения.
Спинальная анестезия вводится в спинномозговой канал. Снижение чувствительности нервных окончаний влияет на температурные показатели тела. В первые минуты после введения препарата женщину лихорадит. После кесарева сечения понижение температуры происходит периодически. Через месяц данная патология исчезает самопроизвольно.
Основной проблемой для многих рожениц является гипотония. Патология характеризуется резким снижением артериального давления. Проблема возникает из-за прерывания нервного импульса. Гипотония проходит через 3–4 месяца. Но у отдельных мамочек она остается пожизненно. Критичных состояний нужно избегать путем проведения дополнительной терапии. Хорошо помогает от данного недуга прием витаминно-минеральных комплексов.
Риски предлагаемого метода
Спинальное обезболивание имеет несколько рисков. Перед проведением кесарева сечения специалисту необходимо тщательно изучить анамнез пациентки. Наличие каких-либо патологий может повлиять на ход хирургического вмешательства.
Если имеется риск длительного течения операции, анестезия не применяется. Действие препарата составляет 2 часа. В отдельных случаях используются лекарства с продолжительностью до четырех часов. Если же предполагается более длительное хирургическое вмешательство, следует отказаться от спинальной анестезии.
Значение имеет и опыт медицинского работника, вводящего спинальную анестезию. Не каждый врач может правильно поставить препарат. Если у работника мало опыта или недостаточно практики, действие анестезии может не наступить или быть непродолжительным. Редко развивается отек из-за неправильного введения препарата. Чтобы избежать такой патологии, нужно проконсультироваться со своим врачом и поинтересоваться мнением пациенток, прошедших спинальную анестезию.
Редко у будущей мамы возникает аллергическая реакция. За несколько дней до кесарева сечения врач опрашивает пациентку на наличие аллергических реакций на разнообразные препараты. Также проводится исследование реакции на предлагаемое действующее вещество. Если у будущей мамы развивается отек или сыпь, данный препарат использовать нельзя. Но не всегда можно провести данное исследование. Кесарево сечение осуществляется и в экстренном порядке. Чтобы избежать неприятных последствий, врачи мониторят состояние пациентке в ходе оперативного вмешательства.
Запреты для использования метода
Спинальная анестезия не всегда разрешается для кесарева сечения. Данный способ обезболивания имеет несколько противопоказаний. Существуют следующие запреты:
- длительное течение позднего токсикоза;
- патологическое повышение внутричерепного давления;
- проблемы со свертываемостью кровяной жидкости;
- сердечные недуги;
- гипоксическое поражение ребенка.
Запрещается использовать спинальную анестезию при длительном течение позднего токсикоза. Такая форма токсикоза сопровождается потерей большого количества влаги. Выведение жидкости сопровождается снижением объема ликвора. В ходе операции возникает незначительное кровотечение. Если пациентка нуждается в кесаревом сечении, используется наркоз.
Патологическое повышение внутричерепного давления исключает использование многих лекарственных средств. Спинальное обезболивание влияет на спинномозговое давление. Резкий перепад давления вызывает остановку сердечного ритма. Выбор способа обезболивания осуществляется анестезиологом.
Главным противопоказанием становится пониженная свертываемость кровяной жидкости. В ходе хирургического вмешательства травмируются ткани и множество мелких сосудов. Если использовать спинальную анестезию, повышается риск большой потери крови. Также исключается операция при постоянном приеме антикоагулянтных лекарственных веществ. Эти медикаменты разжижают кровь. Кровопотеря будет значительной. Данная патология ставит под вопрос кесарево сечение.
Не назначается спинальное обезболивание и при проблемах с сердечной системой. Разнообразные пороки сердца и нарушения работы митрального клапана исключают использование многих лекарственных веществ. Весь ход операции разрабатывается несколькими специалистами.
В отдельных ситуациях ребенок также страдает различными недугами. Гипоксия считается распространенной патологией. Недуг сопровождается нехваткой кислорода. Плод испытывает кислородное голодание. В этом случае кесарево сечение осуществляется с использованием наркоза, так как естественные роды также становятся невозможными.
Подготовительные мероприятия
Кесарево сечение требует определенной подготовки пациентки. Использование спинальной анестезии также сопровождается рядом подготовительных мероприятий. За несколько дней до хирургического вмешательства осуществляются следующие мероприятия:
- исследование состава кровяной жидкости;
- отмена сопутствующей терапии;
- отслеживание состояния плода.
Женщине необходимо сдать кровь из вены для исследования. Специалисты изучают кровь на количественный и качественный состав. Повышенный уровень лейкоцитов и лимфоцитов указывает на развитие скрытого воспаления. Низкое содержание эритроцитов также может стать проблемой в ходе операции. Если анализ нормальный, врач приступает к следующему этапу подготовки.
Некоторые женщины имеют хронические патологии, требующие постоянного приема лекарств. Прием антикоагулянтов необходимо исключить. Это позволит избежать развития кровотечения во время кесарева сечения. Отменяется и гормональная терапия. Если женщина подвергается постоянной терапии, она должна сообщить об этом доктору.
Не только женщина подвергается тщательному осмотру. Изучается также состояние ребенка. С этой целью применяется ультразвуковая диагностика. Необходимо определить, правильно ли развивается плод, нет ли у него каких-либо проблем. Также изучается работа сердца ребенка. Для данного исследования на животе пациентки закрепляется специальный аппарат, который реагирует на работу сердца плода. Все данные с него отправляются в компьютер. Только после всех перечисленных мероприятий подбирается способ анестезии.
Характеристики процедуры
Спинальная анестезия несложная. Для введения препарата женщине необходимо лечь на один бок. Ноги сгибаются в коленях и прижимаются к грудному отделу. В верхней части поясничного отдела позвоночника кожа обрабатывается антисептическим раствором.
Анестезирующее вещество набирается в специальный шприц, имеющий длинную тонкую иглу. Зона прокола выделяется специальной салфеткой. Игла вводится между позвонками. При проходе через стенку спинного мозга наблюдается небольшое сопротивление. Оно указывает на выбор правильного участка. Лекарственное вещество вводится в полость. Игла вынимается.
С этого момента нужно следить за состоянием пациентки. Первым признаком начала действия вещества считается чувство распирания в зоне прокола. Далее женщина замечает потерю чувствительности одной ноги, затем отнимается вторая конечность. После этого немеет живот. Можно проводить кесарево сечение.
Беременность является прекрасным периодом в жизни женщины. Роды же не всегда проходят по задуманной схеме. Если пациентке назначается кесарево сечение, не следует пугаться. В таком случае часто используется спинальная анестезия при кесаревом сечении.
jdembaby.com
Спинальная анестезия при кесаревом сечении
Если по каким-то причинам беременной предстоит рожать хирургическим путем (посредством операции кесарева сечения), то одним из самых важных вопросов будет выбор метода проведения такой операции, точнее — способ обезболивания.
Сегодня акушеры применяют три вида анестезии при проведении кесарских родов: общий наркоз, эпидуральную и спинальную анестезию. К первому прибегают все реже как к устаревшему методу, но бывают ситуации, когда он является единственно возможным способом обезболивания. Предпочтение сегодня отдается двум другим видам анестезии как более безопасным и легким в плане проведения и в плане «отхождения» от наркоза. Есть у них и другие преимущества, а также недостатки, конечно же.
Решение о методе проведения КС (кесарева сечения) принимает врач совместно с пациенткой. Во многом оно зависит от состояния здоровья матери и будущего ребенка и от особенностей протекания данной беременности. Но желание роженицы тоже играет не последнюю роль.
Сегодня мы предлагаем поближе познакомиться со спинальной анестезией в родах, поскольку среди всех видов она является наиболее приоритетной у западных, да и отечественных врачей уже тоже.
Спинальная анестезия при кесаревом сечении: за и против, последствия, противопоказания
Как и эпидуральная, спинальная (или спинномозговая) анестезия относится к регионарному наркозу, то есть способу обезболивания, при котором блокируется чувствительность определенной группы нервных импульсов — и эффект обезболивания наступает в нужной для медицинских манипуляций части тела. В данном случае «отключается» нижняя часть туловища: женщина не чувствует боли ниже пояса, чего достаточно для безболезненных комфортных родов и беспрепятственной комфортной работы врачей.
Огромным преимуществом регионарной анестезии является то, что мамочка остается в сознании, может ясно мыслить и разговаривать, понимает происходящее с ней и способна увидеть, взять на руки и даже приложить к груди новорожденного малыша сразу же в первые минуты его жизни.
Если же говорить конкретно о спинномозговом способе введения анестетика, то он имеет такие плюсы по сравнению с другими методами:
- Быстрое начало действия. Вводимые для обезболивания препараты при спинальной анестезии начинают действовать сразу же. Около двух минут — и врачи могут уже готовить брюшную полость для хирургического вмешательства. Это имеет особенное значение, когда КС приходится выполнять внепланово, в экстренном порядке: в таком случае спинномозговая анестезия является приоритетным выбором и спасительным средством.
- Очень эффективное обезболивание. Обезболивающий эффект достигает 100%! Это большой плюс не только для роженицы, которая участвует в процессе, но при этом не ощущает боли, но даже огромное преимущество для акушеров, которые могут в комфортных условиях выполнять свою работу. При этом требуется меньшее, чем при эпидуральной анестезии, количество анестезирующих препаратов.
- Отсутствие токсического воздействия на организм роженицы. В отличие от других методов, этот является довольно щадящим в плане отрицательных воздействий на организм женщины. В частности, сведена к минимуму интоксикация центральной нервной и сердечно-сосудистой систем.
- Минимальные риски для плода. При правильно подобранной и введенной дозе анестетика малыш не испытывает никакого отрицательного влияния препарата, дыхательные центры младенца (как при других видах анестезии) в данном случае не угнетаются. Именно за это переживает большинство рожениц, которым предстоят роды путем КС.
- Простота в проведении. Выбор квалифицированного специалиста имеет первостепенное значение, и в этом плане у женщины будет возникать меньше страхов и волнений, ведь спинальная анестезия более легкая в технике проведения. В частности, анестезиолог имеет возможность чувствовать «упор» иглы, поэтому нет риска введения ее глубже, чем это допустимо.
- Применение тонкой иглы. Сама же игла более тонкая, чем используемая при эпидуарльной анестезии. Это позволяет производить обезболивание однократным введением лекарства без постановки катетера (как при «эпидуралке»).
- Минимальные послеоперационные осложнения. Уже спустя несколько дней (а иногда даже часов) новоиспеченная мама может вести нормальную жизнь — двигаться, вставать, ухаживать за ребенком. Восстановительный период очень короткий и проходит легко. Возникающие последствия в виде головной или спинной боли незначительны и непродолжительны.
Между тем, есть у спинальной анестезии и минусы:
- Непродолжительный срок действия. Блокада нервных импульсов, передающих боль, сохраняется в течение нескольких часов (от одного до четырех в зависимости от вида препарата, но в среднем в течение двух часов) с момента введения лекарства. Обычно этого бывает достаточно, чтобы благополучно принять роды. Но в отдельных случаях требуется более продолжительное время. Если о таких ситуациях известно заранее, то преимущество отдается другому виду анестезии.
- Возможность осложнений. В данном случае многое зависит от профессионализма анестезиолога и акушерского состава. Но даже при качественно проведенной работе некоторые осложнения не исключаются, потому что каждый организм индивидуально реагирует на подобные вмешательства и влияния. В частности, нередко возникают так называемые постпункционные головные боли (в области висков и лба), которые могут сохраняться в течение нескольких дней; иногда потеря чувствительности в ногах сохраняется в течение какого-то периода и по завершении операции. Также важно провести подготовку к спинальной анестезии, в частности ввести препараты, предотвращающие сильное резкое падение артериального давления, что происходит при спинальной анестезии очень часто. Если доза анестетика была рассчитана неточно, то дополнительно вводить лекарство уже нельзя, иначе возможны неврологические осложнения.
Несмотря на наличие некоторых недостатков, этот вид обезболивания при кесаревом сечении является наиболее выгодным по многим параметрам, в том числе и с финансовой точки зрения: спинальная анестезия дешевле эпидуральной.
Техника спинальной анестезии при кесаревом сечении
Как мы уже отмечали, техника такого обезболивания проста в исполнении. Специалист посредством очень тонкой иглы делает прокол в области поясницы (между позвонками) и вводит анестетик в подпаутинное пространство — в цереброспинальную жидкость, заполняющую спинномозговой канал. Таким образом блокируется чувствительность проходящих здесь нервных волокон — и нижняя часть тела «замораживается».
Для проведения спинальной анестезии требуется прокол оболочки, окружающей спинной мозг. Данная оболочка довольно плотная, то есть анестезиолог чувствует момент ее прокола, что позволяет ему точно определить, когда игла «зашла» в нужное место, и избежать нежелательных осложнений.
Препараты при спинальной анестезии вводятся роженице в положении на боку (чаще на правом), но возможно и сидя. При этом очень желательно, чтобы она поджала согнутые в коленях ноги максимально высоко к животу.
Женщина в момент введения лекарства практически не ощущает боли, разве только небольшой, очень кратковременный дискомфорт. Вскоре наступает чувство онемения нижних конечностей — и операцию начинают.
Следует упомянуть, что при плановом проведении КС со спинальной анестезией требуется кое-какая подготовка, о чем роженице непременно расскажут. В частности, накануне операции нельзя пить и есть, принимать седативные и кроверазжижающие препараты. После операции нужно будет какое-то время оставаться в постели и пить много воды. При необходимости (по результатам исследования состояния роженицы) назначаются лекарства для снятия нежелательных симптомов (тошноты, зуда, задержки мочеиспускания, озноба и т.д.).
Ощущения при спинальной анестезии: отзывы
Как бы подробно мы ни изучали теорию, не в последнюю очередь нас также интересует и практика. А поэтому женщины отправляются на форум и задают уже рожавшим таким способом женщинам множество вопросов: как проходит кесарево сечение при спинальной анестезии, больно ли это, не опасно ли, страшно ли, какое имеет влияние на ребенка и так далее.
Вы без проблем найдете в сети множество отзывов, описаний и даже целых историй о том, как проходили роды у той ил иной женщины, в том числе с применением спинномозгового наркоза. Они подробно рассказывают обо всем: какие ощущения испытывали в момент введения лекарства, сколько длились роды, как они себя чувствовали на следующий и через несколько дней после операции.
Но если это все подытожить, то основными выводами, согласно рассказам женщин, будут следующие:
- Самый большой недостаток спинномозговой анестезии при КС — страх. Это просто страшно, потому как это все-таки операция, это все-таки наркоз, это все-таки неизвестность (как все пойдет, как организм отреагирует, как сработают врачи). На практике оказывается, что все заканчивается замечательно! Женщины очень довольны такими родами. Но страх неизбежен для многих.
- Очень часто после введения анестетика происходит резкое падение артериального давления — возникает одышка, дышать становится очень трудно. Это неопасно: врачи немедленно дают роженице кислородную маску и вводят медикаментозные препараты — и ее состояние быстро стабилизируется. Если применять лекарства с профилактической целью, то подобных побочных эффектов вовсе можно избежать. То же самое касается успокоительных средств: их заблаговременный прием позволяет избежать «трясучки» во время и после таких родов.
- Довольно часто после таких родов мамочек мучают боли в спине, и приходится даже прибегать к обезболивающим препаратам. Но такая боль после кесарева появляется не всегда, не всегда она очень сильная, и, как правило, длится она не более 2-3 дней.
- Еще в течение какого-то времени после операции иногда могут возникать приступы дрожи, ноющая боль в месте укола, онемение.
Индивидуальные реакции на анестетики никогда не исключены. В отельных случаях женщины отмечают чувство жжения в нижних конечностях, потерю чувствительности в них надолго после операции, сохранение головных болей, особенно в вертикальном положении, рвоту после операции, плохую переносимость пониженных температур. Но все это исключительные отдельные случаи. Тем не менее, если онемение или боль в месте введения анестетика сохраняется более суток после КС, то об этом обязательно нужно сказать врачам.
В целом женщины, пережившие спинальную анестезию при кесаревом сечении, отмечают, что это не больно, послеоперационный период проходит вполне благоприятно, и что никаких особых отрицательных моментов они в этом не находят, оставаясь довольными результатами. Особенно те, которые имеют, с чем сравнивать, то есть у которых предыдущее роды проходили под общим наркозом.
А потому если и Вам предстоят такие роды, то причин для волнений нет никаких. Если уж оперативное родоразрешение неизбежно, то спинальная анестезия при кесаревом сечении в отсутствии противопоказаний — действительно лучшее решение.
Удачи Вам!
Специально для nashidetki.net- Маргарита СОЛОВЬЕВА
nashidetki.net
Спинальная анестезия при кесаревом сечении (КС): как проходит
Спинальная анестезия – технология обезболивания, которая зачастую выполняется при операции «кесарево сечение» наряду с эпидуральной анестезией и общим наркозом. Все эти методы преследуют одни и те же цели – снять чувствительность тела при проведении полостной операции, которой, по сути, и является «кесарево сечение». Но технология проведения у них отличается, как, собственно, и влияние на организм, и возможные последствия.
Принцип спинной анестезии при «кесаревом сечении» заключается в полном блокировании чувствительности нижней половины тела. В то время, как эпидуральная анестезия при кесарева сечении оставляет за роженицей способность двигаться, просто снимая болевые ощущения, а общий наркоз отключает сознание полностью.
Кстати говоря, очень большое количество людей частенько путает понятия, называя спинальную анестезию при «кесаревом сечении» наркозом. Поэтому, если вы ищите информацию о том, как проходит «кесарево сечение» и прописываете «спинальный наркоз» — можно столкнуться с неточностью в фактах. «Восстановление после кесарева со спинальным наркозом» — опять же недопустимое понятие, будьте внимательнее, наркоз в спину при «кесаревом сечении» называется анестезией.
Плюсы и минусы спинномозговой анестезии при «кесаревом сечении»
Как, вероятно, и любое медицинское вмешательство, спинальная анестезия при КС имеет свои достоинства и недостатки. Давайте несколько углубимся в тему и разберем их поподробнее.
Плюсы
- При применении этого метода роженице гарантировано стопроцентное обезболивание, в отличие от эпидуральной анестезии, где возможны погрешности
- Достигается оптимальный показатель расслабления мышц у женщины, а это значительно облегчает работу хирурга во время проведения операции
- Само обезболивание наступает достаточно быстро, опять же, в сравнении с эпидуральной анестезией. Этот факт позволяет использовать спинальный метод и в экстренных случаях.
- В организм попадает меньший объем анестетика, чем при применении любого из остальных методов обезболивания. Соответственно, риск воздействия на организм малыша становится минимальным.
- При проведении спинальной анестезии используется тонкая игла, а не катетер, как при эпидуралке. Это значит, что как при проведении, так и в последствии, болевых ощущений будет гораздо меньше.
- Нет риска повреждения спинного мозга, так как пункция выполняется чуть ниже него
- Эта анестезия стоит меньше, чем эпидуральная
- Последствия спинномозговой анестезии при «кесаревом сечении», в отличие от наркоза и эпидуралки будут минимальными, к тому же этот метод дает маме возможность сразу увидеть своего малыша
Минусы
- Последствием спинальной анестезии при «кесаревом сечении» может стать головная боль, которая становится сильнее при нахождении женщины в вертикальном положении
- Иногда возникают боли в области спины, в том случае, если была нарушена технология выполнения пункции
- Стремительное падение артериального давления. Этот аспект должен быть предупрежден врачами заранее, то есть, приняты определенные меры, чтобы избежать этой ситуации
- Время действия спинальной анестезии ограничено количеством введенного анестетического препарата
Показания и противопоказания к спинальной анестезии при кесаревом сечении.
Показания
- В первую очередь, этот метод выбирается в том случае, если у будущей мамы нет никаких осложнений в родоразрешающем периоде, поскольку, как мы уже говорили, проведение операции при такой анестезии ограничено во времени, и если врачу понадобится произвести больше оперативных манипуляций, чем запланировано, может возникнуть проблема
- Этот метод выбирается в том случае, если пациентке противопоказан общий наркоз, а оперативное вмешательство должно быть проведено как можно быстрее.
- Применяется во всех случаях, когда требуется самый щадящий для организма метод анестезии
Противопоказания
- Пациентка может просто отказаться именно от этого вида обезболивания
- Потеря крови, обезвоживание
- Действующее кровотечение
- Плохая свертываемость крови
- Инфекции, воспаления, сепсис – на месте будущего прокола
- Аллергия на водимый препарат
- Внутричерепное давление и нарушение работы сердечно-сосудистой системы
- Гипоксия у малыша
- Нарушения в центральной нервной системе
- Герпес
- Если перед операцией женщина проходила курс лечения антикоагулянтами, например, гепарином.
Как проходит «кесарево сечение» при спинальной анестезии
Подробно, как дается наркоз (анестезия) в спину при кесаревом сечении показано на видео выше. А методика проведения такова:
- Женщина либо садится, упершись руками в колени и согнув спину, либо ложится на бок и прижимает колени к животу. Такие позы обеспечивают самый лучший доступ к позвоночнику. Анестезиолог попросит максимальной недвижимости, это очень важно для того, чтобы в дальнейшем не было последствий.
- Место будущего прокола обрабатывается дезинфицирующим раствором
- Ставится укол местного обезболивающего, поскольку без него прокол будет достаточно болезненным
- Прокол осуществляется длинной, тонкой иглой, она проходит между позвонками в спинномозговую жидкость, именно туда и вводится лекарство
- После введения анестетика игла убирается, а место пункции накрывается стерильной салфеткой и закрепляется пластырем
Видео, где показано, как проходит операция «кесарево сечение» со спинальными наркозом (анестезией), можно посмотреть на нашем сайте.
Осложнения после спинальной анестезии при кесаревом сечении
Как и после любого медицинского вмешательства достаточной степени серьезности, у пациентки могут возникнуть некоторые осложнения. Вот чего можно ожидать:
- Проведение именно этой анестезии сопровождается резким падением артериального давления. Обычно, чтобы этого избежать, производится определенный спектр действий, вводятся медикаменты, призванные урегулировать уровень давления. Однако, если этого можно избежать, то лучше так и поступить, ведь если у мамы все приходит в норму, у малыша давление как раз таки может повыситься.
- Мы уже говорили, что эта технология обезболивания ограничена по времени воздействия. В отличие от эпидуральной, где анестетик добавляется по мере требования, при проведении спинальной анестезии лекарство может быть введено только один раз, что ограничивает срок проведения оперативного воздействия примерно часом. То есть, если что-то вдруг пойдет не так, пациентку придется переводит на общий наркоз.
- Поскольку идет воздействие на спинной мозг, есть риск неврологических осложнений, а отсюда – развитие головных болей.
Восстановление после кесарева сечения со спинальной анестезией
Чувствительность нижней половины тела вернется уже через час-полтора, и новоиспеченная мама сможет повернуться на бок. На протяжении первого дня через капельницу вводятся антибиотики и обезболивающие препараты. Примерно через восемь часов, в зависимости от самочувствия, уже можно вставать. Убирается мочеотводящий катетер, поставленный перед операцией. Первые сутки нельзя принимать пищу, допустима только вода. На вторые сутки мама переводится из послеоперационной в послеродовую палату.
Отзывы о спинальной анестезии при «кесаревом сечении»
«Когда я лежала на сохранении, наслушалась множество страшилок о спинальной анестезии. Самой страной была возможность лишиться возможности ходить, это уже не говоря о головной боли и боли в спине, которую гарантировали чуть ли не в обязательном порядке. В итоге на операцию шла, как на эшафот. Однако же, все прошло хорошо, укол делать совсем не больно, нижнюю половину тела не чувствуешь почти сразу. Поставили шторку, и уже через десять минут ребенок появился на свет, сразу показали и приложили к груди. Зашивали еще примерно с полчаса. Кстати, может мне повезло, но никаких обещанных осложнений у меня не было, ни голова, ни спина не болели.»
Валерия, 27 лет
«Я проходила через операцию кесарево сечение именно со спинальной анестезией целых два раза, с первым и вторым ребенком. И могу сказать, что результат будет полностью зависеть от врача. В первый раз все было печально, отходила очень долго, мучали сильные головные боли. Уже потом прочитала, что это связано с неправильно проведенной пункцией. А вот во второй раз, хоть и боялась сильно, и была настроена на худшее, все прошло совершенно без осложнений. Советую не бояться и настраиваться на положительный результат. Главное, что эта процедура поможет вашему малышу появиться на свет.»
Анастасия, 24 года
vnarkoze.ru
Анестезия при кесаревом сечении — общая, спинальная, эпидуральная
 Анестезия при кесаревом сечении проводится несколькими способами, выбор которых зависит от решения врачей. Сам метод такого родоразрешения существует длительное время. Его осуществление не обходится без обезболивания. Рассмотрим все возможные методы, перечислим их особенности, противопоказания и осложнения.
Анестезия при кесаревом сечении проводится несколькими способами, выбор которых зависит от решения врачей. Сам метод такого родоразрешения существует длительное время. Его осуществление не обходится без обезболивания. Рассмотрим все возможные методы, перечислим их особенности, противопоказания и осложнения.
Какая анестезия лучше при кесаревом сечении?
Медики не дают однозначного ответа. Выбор метода полностью обусловлен состоянием женщины, временем, наличием отягощающих факторов. Решая, какую анестезию выбрать при кесаревом сечении, доктора склоняются к регионарной. При этой манипуляции происходит нарушение процесса передачи импульса по нервным волокнам немного выше места, куда вводится вещество. Пациентка пребывает в сознании, что облегчает процесс осуществления манипуляции, исключает необходимость выведения из наркоза, снижает осложнения. Это является и плюсом для самой мамы, которая практически сразу устанавливает контакт с малышом, слышит его плач.
Виды анестезии при кесаревом сечении
Отвечая на вопрос женщин относительно того, какую анестезию делают при кесаревом сечении, медики называют следующие возможные ее виды:
- общая, известная как «наркоз»;
- регионарная — спинальная и эпидуральная.
Первая анестезия при кесаревом сечении применяется в исключительных ситуациях, когда существуют противопоказания к регионарной. К ней прибегают при наличии специфических акушерских случаев, среди которых поперечное расположение плода, выпадение пуповины. Кроме того, сама беременность нередко сопряжена с такими состояниями, когда затруднен процесс интубации трахеи,- постановка трубки для наркоза. При этой манипуляции существует вероятность попадания в бронхи содержимого желудка, что вызывает дыхательную недостаточность, пневмонию.

Как делают кесарево сечение с эпидуральной анестезией?
Такая методика является распространенной и действенной. Заключается во введении лекарственного средства в область локализации спинного мозга. Начинают манипуляцию за полчаса до намеченного времени самого родоразрешения. Непосредственно такой интервал необходим для того, чтобы подействовало лекарство. Зона укола обильно обрабатывается антисептическим раствором, размечается место инъекции.
При таком типе анестезии при кесаревом сечении на уровне поясницы, специальной, стерильной иглой, врач прокалывает кожу. Затем, постепенно углубляясь, достигают пространства над позвоночником, в котом располагаются нервные корешки. После этого в иглу вставляют специальную трубочку — катетер, который будет служить трубопроводом для лекарств. Иглу извлекают, оставляя трубку, которую удлиняют, — присоединяют большей длины, доводят до плечевого пояса, где и закрепляют. Средство вводится постепенно, при необходимости дозировка увеличивается. Обеспечивается легкий доступ к катетеру.
Сама процедура применения медикамента выполняется в положении стоя или в положении на боку. Манипуляция практически безболезненна. Некоторые женщины могут отмечать незначительный дискомфорт, что характеризуют как чувство сдавления в области поясницы. При введении непосредственно лекарства, пациентка ничего не ощущает. Процедура имеет высокую эффективность.
В результате полностью отключается чувствительность, но сознание роженицы не отключено, — она слышит своего новорожденного, его первый крик. Рассказывая о том, сколько длится кесарево сечение при эпидуральной анестезии, врачи отмечают, что в зависимости от дозировки, снятие чувствительности фиксируется на протяжении 80-120 минут. Этого времени вполне хватает для операции.
Противопоказания к эпидуральной анестезии при кесаревом сечении
Такой способ имеет положительные качества, но существуют и свои противопоказания. Он запрещен при:
- воспалении области, где необходимо осуществить прокол — гнойнички, папулы;
- нарушении свертывания крови;
- индивидуальной непереносимости препаратов;
- болезнях позвоночника, остеохондрозе;
- поперечном или косом расположении плода.
Рассказывая о том, чем опасна эпидуральная анестезия при кесаревом сечении, медики отмечают, что такая манипуляция требует опытности, четкости. Повреждение сосудов, нервных окончаний вызывает необратимые последствия. Учитывая данные факты, манипуляция осуществляется исключительно при больших клиниках, где присутствует квалифицированный персонал, спец. аппаратура.
Последствия эпидуральной анестезии при кесаревом сечении
В виду того, что при операции с таким типом обезболивания необходимы большие дозировки лекарства, побочные эффекты отмечаются часто. Среди таковых стоит отметить:
- боли в спиной области;
- головная боль;
- тремор в ногах.
Эти явления проходят самостоятельно, спустя 3-5 часов. Связаны они с воздействием на организм медикаментов, используемых для процедуры. Осложнения после эпидуральной анестезии при кесаревом сечении фиксируют редко. К ним относят:
- нарушение процесса мочеиспускания;
- травмирование оболочек спинного мозга, рядом расположенного нерва;
- аллергические реакции на действующий компонент лекарства.
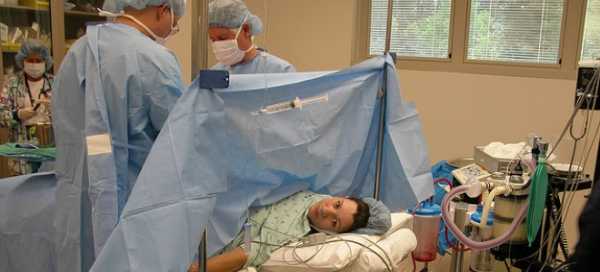
Как делают спинальную анестезию при кесаревом сечении?
При таком типе блокады нервных импульсов лекарство вводится непосредственно в жидкость, что окружает спинной мозг. После инъекции игла извлекается. Женщине предлагают присесть на кушетку или операционный стол таким способом, чтобы руки упирались в колени, а спина была максимально выгнута. Место ввода обрабатывают антисептиком, делают укол после которого подкожная клетчатка теряет чувствительность и процедура становится менее болезненной. Длинной и тонкой иголкой осуществляют прокол. Вводится она прямо в спинномозговую жидкость. После извлечения иглы накладывают стерильную повязку.
Женщин, которым предстоит операция, часто интересует вопрос касающийся того, сколько длится кесарево сечение при спинальной анестезии. Продолжительность процесса такого родоразрешения обусловлена профессионализмом врачей, отсутствием осложнений во время процедуры. В среднем на эту манипуляцию требуется 2 часа с момента применения средства и укола в поясничную область. На столько рассчитывают дозировку анестетика.
Противопоказания к спинальной анестезии при кесаревом сечении
Кесарево сечение со спинальной анестезией не проводится при:
- отсутствии квалифицированного медицинского персонала;
- большой кровопотере;
- сильном обезвоживании организма;
- нарушениях работы свертывающей системы крови;
- инфекции, воспалениях в месте инъекции;
- аллергии;
- высоком внутричерепном давлении;
- нарушении функций ЦНС;
- при использовании до операции антикоагулянтов.
Последствия спинальной анестезии при кесаревом сечении
Данный тип снятия чувствительности сопряжен с некоторыми последствиями. Нередко развиваются следующие осложнения после спинальной анестезии при кесаревом сечении:
- резкое падение давления;
- головные боли;
- нарушение работы нервной системы;
- болезненность в области поясницы;
- поражение спинномозговых нервов;
- нарушение целостности кровеносных сосудов.

Общая анестезия при кесаревом сечении
Такая анестезия при кесаревом сечении является самой старой ее разновидностью. В современном акушерстве используется редко. Обусловлен данный факт неимением возможности контроля состояния роженицы, так как она погружается в глубокий сон, ничего не чувствует. Применяется при отсутствии необходимой аппаратуры и специалистов. Проводится путем внутривенного вливания лекарственного средства. Продолжительность ее действия зависит от типа медикамента, его дозировки и составляет 10-70 минут.
Интересуясь у врача, какую анестезию лучше делать при кесаревом сечении, беременная часто слышит о положительных чертах регионарной. При этом сами же медики указывают, что не во всех роддомах ее практикуют. Крупные, современные, частные клиники используют данную методику всегда. Так удается снизить риски и последствия общего наркоза, исключается влияние препаратов на плод.
Местная анестезия при кесаревом сечении
Рассказывая о том, какая анестезия при кесаревом сечении применяется, стоит отметить и местное обезболивание. Прибегают к нему, когда необходимо снизить чувствительность, снять болезненность при проколе и введении в спинномозговую область медикамента. При этом используется малая дозировка лекарства. Делается внутрикожная инъекция. После этого женщина практически не ощущает входа иглы.
womanadvice.ru
Спинальная анестезия при кесаревом сечении
Кесарево сечение – это довольно распространенная родоразрешающая операция. С каждым годом частота ее проведения возрастает. Знания об особенностях выбора и применения спинального наркоза поможет женщине подготовиться к рождению ребенка и максимально обезопасить себя от неприятных последствий.
Показания к кесареву сечению и виды наркоза
Спинальная анестезия при кесаревом сечении чаще всего используется при наличии следующих факторов: рубец на матке после предыдущей операции, тазовое предлежание или кислородная недостаточность плода, анатомически узкий таз, осложнения во время естественных родов. В некоторых случаях врачи берут во внимание немедицинские показатели, такие как возраст первородящей старше 30 лет, опасность повреждения тазового дна, желание беременной. Противопоказаниями считают неблагоприятное состояние плода (недоношенность, гибель, уродства, длительное кислородное голодание), клинически выраженную инфекцию, затяжные роды более 24 часов.
Тазовое предлежание
Беременность вызывает в организме будущей матери серьезные изменения, в том числе гормональные. Они имеют большое значение для анестезиолога, ведь только с их учетом можно оказать женщине квалифицированную помощь. У нее, как правило, понижается артериальное давление из-за уменьшения сосудистого сопротивления, увеличивается частота дыхания и дыхательный объем, потребление кислорода, уменьшается моторная активность желудка. Эти изменения в функционировании организма напрямую влияют на особенности анестезии. Наиболее часто используемые методы уменьшения боли в родах – психопрофилактика, системное и региональное обезболивание.
Но выбор наркоза при кесаревом сечении отличается от стандартной схемы и назначается с учетом состояния женщины, плода, типа операции (плановая, экстренная).
Общий наркоз
Его проводят 2 способами:
- внутривенное введение анестетиков с ингаляцией воздуха, насыщенного кислородом, закиси азота с кислородом;
- ингаляционное масочное обезболивание с применением смеси закиси азота и кислорода, дополненной анестетиками.
Эпидуральная анестезия
Анестетики вводят в эпидуральное пространство позвоночника без затрагивания позвоночного канала через катетер, что блокирует прохождение нервных импульсов по корешковым нервам и в спинной мозг.
Спинальная анестезия
Механизм тот же, что и при эпидуральной анестезии при кесаревом сечении, но используют более тонкую иглу, меньшую дозу лекарств и вводят их ниже уровня спинного мозга в пространство, которое заполнено спинномозговой жидкостью – ликвором. В практике используется и комбинированное спинально-эпидуральное обезболивание.
Преимущества и недостатки спинального обезболивания, техника выполнения
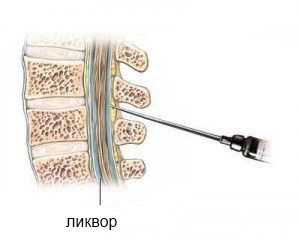
Спинальная анестезия
Для проведения спинальной анестезии при кесаревом сечении врач делает один укол местных анестетиков в комбинации с так называемыми адъювантами (морфин, фентанил). Пациентка лежит на левом боку с приведенными ногами или сидит с выгнутой спиной. Кожу спины дважды обрабатывают антисептиком, обезболивают область пункции 0,25-0,5% раствором новокаина и только после этого делают укол на определенном уровне. Затем хирург накладывает асептическую повязку и укладывает роженицу горизонтально с наклоном влево на 15°.
Совет: перед спинальной анестезией не нужно переживать и бояться, она действует через 3-5 минут и обезопасит роженицу от боли.
При выборе препарата важно учитывать отношение его плотности к плотности спинномозговой жидкости при температуре тела. Самый распространенный анестетик для спинального обезболивания – это специальные гипербарические растворы. Если роды затяжные, могут сделать повторную инъекцию, что увеличивает риск осложнений. Но это достойная альтернатива кесареву под общим наркозом. Главными недостатками считают ограниченную длительность наркоза, более жесткое влияние на кровообращение и дыхание, постпункционную головную боль.
Спинальную анестезию можно применять всегда, если к этому нет противопоказаний. К ним относят:
- отказ пациентки;
- некомпетентность врача;
- кровотечения, шок, значительное уменьшение циркулирующей крови, нарушения ее свертываемости;
- непереносимость местных анестетиков;
- выраженная сердечная недостаточность;
- деформация позвоночника;
- инфекция в месте пункции, менингит, сепсис.
Совет: после введения анестетиков пациентка может почувствовать легкое покалывание в ногах, тепло в теле. Затем чувствуется онемение нижней половины тела. Если появится болезненное покалывание, об этом срочно нужно сказать анестезиологу, не изменяя положения тела.
Преимуществами спинальной анестезии по сравнению с эпидуральной являются: более быстрый эффект, мощное обезболивание, простота выполнения, меньшая болезненность, требуется меньшая доза анестетиков.
Немедленные и поздние осложнения
Немедленные осложнения:
- Гипотония – пониженное кровяное давление.
- Брадикардия – замедление сердечного ритма.
- Низкая температура тела.
- Токсический эффект от местных анестетиков.
- Спинальная гематома.
Обязательно уведомите врача, если у вас есть аллергия на определенный анестетик
К группе поздних последствий этого вида обезболивания относят: постпункционную головную боль, дискомфорт в области спины, задержку мочи, неврологические (нарушение чувствительности, паралич) инфекционные осложнения – менингит, спинальный абсцесс.
Следует отметить, что серьезные осложнения после спинального наркоза встречаются редко. Хотя немало пациенток жалуются на проблемы с головной болью, работой опорно-двигательного аппарата, сердца после проведения именно этого вида обезболивания.
Спинномозговая анестезия вызывает блокаду всех видов чувствительности и является одним из самых эффективных видов анестезии при кесаревом сечении. Его применение дает возможность минимизировать риски и безопасно родить ребенка.
Советуем почитать: как влияет наркоз на беременность
Видео
Внимание! Информация на сайте представлена специалистами, но носит ознакомительный характер и не может быть использована для самостоятельного лечения. Обязательно проконсультируйтесь врачом!
vseoperacii.com
Анестезия при кесаревом сечении. Спинальная анестезия
В данной статье рассмотрим, что из себя представляет спинальная анестезия, когда ее можно применять, как она выполняется. Также разберем плюсы этого метода анестезии и минусы (возможные осложнения), как для мамы, так и для малыша.
Когда можно применять спинальную анестезию при кесаревом сечении
Рассмотрим местные (регионарные) способы анестезии. Их два, спинномозговая и эпидуральная анестезия. При обоих видах анестетик вводится в поясничную область. Главное отличие одного вида от другого в том, на какую глубину выполняется прокол, и какое количество анестезирующего вещества вводится. При местном (регионарном) обезболивании «отключается» нижняя часть тела женщины, и она при этом находится в сознании.
Подробнее об операции можно посмотреть в статье Ход операции кесарева сечения.
Спинальная (спинномозговая) анестезия может выполняться при плановом кесаревом, и иногда и при экстренном, в том случае, если у врачей есть «в запасе» 10-15 минут.
Как выполняется спинальная анестезия при кесаревом сечении
- Женщина принимает такое положение, чтобы был обеспечен доступ к позвоночнику. Это либо положение сидя со спущенными ногами, либо положение лежа на боку и выгнутой спиной.
- Дезинфицируют область вокруг предстоящего прокола.
- Делают обезболивающий укол, чтобы кожа и подкожный слой потеряли чувствительность и прокол не был болезненным.
- Специальной длинной и тонкой иглой вводят анестетик в спинномозговую жидкость.
- Вынимают иглу, место прокола закрывается стерильной салфеткой.
Плюсы спинальной анестезии при кесаревом сечении
- Анестезирующие препараты, применяемые для спинальной анестезии, не воздействуют на ребенка.
- Быстрое действие анестетика. Это важно, так как с началом действия лекарства давление в нижней части тела женщины падает (а это ведет к кислородному голоданию плода). И поэтому важно, чтобы ребенок был извлечен как можно быстрее после введения анестетика.
- Нужна меньшая доза анестетика (в сравнении с эпидуральной анестезией), и поэтому ниже риск токсического отравления при случайном попадании анестетика в кровь.
- Мышцы тела роженицы полностью расслаблены, это удобно для работы хирурга (так же как и при общем наркозе).
- Так как роженица пребывает в сознании, то уменьшается риск возникновения проблем с дыханием. В крайнем случае можно применить кислородную маску.
- Для успешной спинальной анестезии нужно меньшее мастерство анестезиолога, чем для эпидуральной. То есть: самое простое, — это общий наркоз, потом спинальная , потом эпидуральная анестезии. Выделять по сложности виды анестезии не правильно, т.к все зависит от мастерства анестезиолога, а также от клинической ситуации, состояния беременной и ее анатомических особенностей
- При спинальной анестезии женщина сразу слышит первый крик своего ребенка, и может сразу приложить его к груди.
Примечание. Хочется отметить, что прикладывание к груди сразу после родов (и кесарских, и естественных) ,- это прекрасно, но никак не связано с дальнейшим поступлением молока и последующим ГВ. То есть, если Вы смогли сразу приложить ребенка, — то это только «в плюс». Если приложили позже (когда отошли от наркоза, например), то это тоже хорошо. Дальнейшее успешное грудное вскармливание можно организовать и в том, и в другом случае.
Подготовьтесь основательно к грудному вскармливанию и времяпрепровождению от нескольких дней до недели в роддоме. Купите в Мамином Магазине:
Минусы, осложнения спинальной анестезии при кесаревом сечении
- При введении анестетика резко падает артериальное давление у роженицы. Поэтому, до операции его искусственно поднимают. И, соответственно, давление поднимается и у ребенка. Это может дать негативные последствия для нервной системы ребенка.
- Часто отмечены осложнения в виде головных болей.
- При общем наркозе и при эпидуральной анестезии в любой момент можно добавить дозу лекарства. А в случае спинальной анестезии доза лекарства единоразовая. Таким образом, если операция по каким-то причинам осложняется или затягивается, роженицу введут в общий наркоз. Современные препараты для спинальной анестезии рассчитаны на срок 40- 60 минут до 2-х часов. Как правило, этого с запасом хватает для проведения операции.
Ниже перечислены возможные осложнения для мамы и ребенка после местной (регионарной) анестезии. Перечисленные ниже осложнения касаются и спинальной, и эпидуральной анестезии.
- При проколе, спинномозговая жидкость может попасть в эпидуральное пространство. Это влечет за собой последствия в виде сильных головных болей и сильных болей в спине. Лечение, как правило, следующее. На начальных этапах лечат медикаментозно. Если боли продолжаются, то выполняют процедуру, «кровяной пломбы». В ходе процедуры в эпидуральное пространство вводится своя кровь женщины, чтобы она закрыла прокол в спинномозговой оболочке.
- Есть опасность развития синдрома длительного позиционного сдавливания. Суть в том, что роженица после операции не чувствует ног. И если женщину перекладывают на кровать, а нога как-то неправильно лягла (подвернулась немного, например), то возможны негативные последствия. В ногу не поступает нормально кровь, и это ведет к отекам и шоку. Нужно обязательно убедиться в том, что Ваши ноги уложили правильно.
Что касается последствий для ребенка. Самым важным является риск развития гипоксии (кислородного голодания). Гипоксия, как уже описано выше, возникает из-за снижения давления при местной анестезии. Давление снижается и при эпидуральной (постепенно, за 20 минут), и при спинальной (резко) анестезии. При этом ухудшается кровоток в плаценте и это приводит к гипоксии. Последствия гипоксии, к сожалению, часто не видны сразу. То есть, при первичном обследовании новорожденного (оценке по шкале Апгар), могут быть высокие баллы. А потом, к 2-3 годам, может сказаться гипоксия. Поэтому, нельзя исключать из возможных последствий различные неврологические отклонения у детей.
В Мамином Магазине есть специальные масла для заживления и восстановления тканей после кесарева сечения.
Примечание. Возврат продуктов питания и косметических средств возможен только при неповрежденной упаковке.
При покупках в Мамином магазине мы гарантируем приятное и быстрое обслуживание .
Подробнее прочесть о выборе анестезии можно в статье Выбор анестезии при кесаревом сечении.
Подробнее о самой операции, — в статье Кесарево сечение.
mammyclub.com
Спинальная анестезия при кесаревом сечении сколько отходит наркоз — АНТИ-РАК
Рубрики журнала
Если кесарево сечение планируется заранее, будущей маме предлагается самостоятельно выбрать вид анестезии. На сегодняшний день полостную операцию с целью извлечения ребенка обезболивают при помощи общей анестезии, или наркоза, в том числе – эндотрахеальной анестезии, двух видов регионарных анестезий – эпидуральной или спинальной, а иногда и их сочетанием — спинно-эпидуральной анестезией.
Эпидуральная анестезия при кесаревом сечении: все за и против
Эпидуральная анестезия, являющаяся регионарной анестезией, то есть – с местным очаговым обезболиванием, очень схожа со спинальной анестезией.
Главным образом, эпидуральная анестезия применяется для плановых операций, потому что её действие развивается не сразу, а постепенно, примерно через 20 минут после начала вливания анестетика.
Суть эпидуральной анестезии – в ведении анестезирующего лекарственного средства в эпидуральное пространство позвоночника для устранения чувствительности нервных корешков, выходящих в него.
Для выполнения процедуры анестезиолог вводит иглу между стеной спинномозгового канала и твердой оболочкой спинного мозга. По игле проходит тонкая гибкая трубка – катетер, которая будет доставлять анестетик в эпидуральное пространство. Игла убирается, а катетер остается для введения средства до окончания операции.
- Прекрасное обезболивание всего периода операции или родов. Минимальное воздействие на ребенка, в сравнении с другими видами анестезии. Женщина остается в сознании весь период операции и может сразу же увидеть своего новорожденного ребенка. Эпидуральная анестезия немного понижает давление за счет расслабления сосудов периферического круга, что позволяет вводить больше инфузионных растворов, что служит хорошей профилактикой большой кровопотери на операции. После эпидуральной анестезии послеоперационный период проходит с более благоприятным течением. Катетер, который вводится в эпидуральное пространство, позволяет вводить анестетик столько, сколько это необходимо, весь период операции.
- Это – довольно сложно выполняемая процедура в технике анестезиолога, которую могут выполнять не все специалисты. Осложнения после эпидуральной анестезии всё-таки возможны – это и инфицирование, и токсическое отравление женщины, вплоть до судорог, остановки дыхания и летального исхода. Вследствие неправильного прокола эпидуральная анестезия может не сработать вообще, обезболить только левую или только правую половины тела. Может также развиться так называемый спинальный блок, когда лекарственное средство попадает под паутинную оболочку на спинном мозге. Анестетик может влиять на ребенка. Поскольку анестезия в эпидуральную область действует не сразу, а, как минимум, через 20 минут, давление женщины за это время снижается и держится на низких показателях, а ребенок внутриутробно страдает из-за гипоксии. Эпидуральную анестезию нельзя применить при экстренном оперативном вмешательстве.
Уже выполненная эпидуральная анестезия в период начала естественных родов, которые по необходимости завершают родоразрешающей операцией кесарева сечения. Гестоз у роженицы. Артериальная гипертензия, пороки сердца у будущей матери. Заболевания почек. Сахарный диабет у беременной. Все случаи, которые требуют щадящего метода анестезии во время операции.
Противопоказания:
Отказ женщины от этого вида анестезии. Отсутствие владеющего этой техникой специалиста, а также материалов и оборудования. Повреждения, искривления, патологии позвоночника в анамнезе пациентки. Инфекционные заболевания и воспалительные процессы в месте необходимого прокола, общее заражение крови. Низкая свертываемость крови. Очень низкое артериальное давление пациентки. Гипоксия плода. Кровотечения у женщины.
Спинальная анестезия при кесаревом сечении: когда спинальный наркоз лучше?
Спинальная анестезия, как и эпидуральная, относится к регионарным видам обезболивания операций и родов, то есть – с блокировкой всех видов чувствительности на том уровне, который нужен для проведения медицинских манипуляций.
Процедура спинальной анестезии заключается в том, что анестетик после прокола иглой межпозвоночных связок вводится в цереброспинальную жидкость спинномозгового канала.
В отличие от эпидуральной анестезии, при выполнении которой пациентка сидит, спинальную анестезию в подавляющем большинстве случаев выполняют в положении женщины лежа на боку, с максимально притянутыми к животу ногами.

К плюсам этого вида обезболивания кесарева сечения относятся и все преимущества эпидуральной анестезии. Кроме того, спинальный наркоз позволяет достичь:
- В 100% случаев полного обезболивания, без погрешностей, которые есть в эпидуральной анестезии. Хорошего расслабления всех мышц пациентки, что дает больше преимуществ хирургам во время операции. Быстрого обезболивания – уже через 5-7 минут, что позволяет применять спинальный метод анестезии в экстренных операциях. Меньшего воздействия анестетика на ребенка вследствие его небольшого объема, в сравнении с эпидуральной анестезией. Не угнетает дыхательный центр ребенка. Более тонкая игла, потому что нет катетера, соответственно – в месте прокола почти не возникает болевых ощущений впоследствии. При спинальной анестезии нет риска повредить спинной мозг, потому что игла вводится в участок ниже спинного мозга. Стоит спинальная анестезия дешевле эпидуральной.
Все минусы эпидуральной анестезии относятся и к спинальному методу обезболивания. Кроме того, спинальная анестезия:
- Часто имеет последствия в виде сильных головных болей у женщин после операции, которые усиливаются в вертикальном положении туловища. В большинстве случаев имеет осложнения в виде болей в спине. Ограниченное время воздействия обезболивания. Резкое падение артериального давления, что должно предупреждаться профилактическими мерами заранее.
Преимущественные факторы при выборе спинальной анестезии для обезболивания операции кесарева сечения – те же, что и при эпидуральной анестезии. Плюс к тому:
Спинальная анестезия обезболивает практически мгновенно, поэтому может быть выбрана при экстренной операции, когда общий наркоз пациентке запрещен. Выбор спинальной анестезии происходит в тех случаях, когда у пациентки нет никаких осложнений состояния здоровья и течения родоразрешающего периода, потому что действие этого вида обезболивания ограничено временем и нет возможности для расширения оперативных манипуляций.
Противопоказания к выполнению спинальной анестезии:
Отказ пациентки от данного вида обезболивания. Отсутствие квалифицированного специалиста, а также оборудования для реанимационных мероприятий на случай осложнений. Большая потеря крови, сильное обезвоживание, кровотечения. Все нарушения свертываемости крови. Сепсис, инфекции, воспаления – общие и в месте прокола. Аллергия на медикаменты. Высокое внутричерепное давление. Проблемы с сердечной деятельностью. Гипоксия плода. Нарушения функции ЦНС. Обострение герпеса. Перед операцией – лечение гепарином, варфарином и другими антикоагулянтами.
Когда кесарево сечение лучше делать под общим наркозом?
Общий наркоз является самым старым видом анестезии в хирургической практике вообще. Общая анестезия, или общий наркоз – это обезболивание операции путем внутривенного введения в кровь пациента лекарственных препаратов, блокирующих болевые ощущения и обеспечивающих сон на 10-70 минут, в зависимости от вида и дозы анестетика, или при помощи наркозной маски, поставляющей в дыхательные пути пациентки кислород и газообразный анестетик.
Если общий наркоз нужен на операции, длительной по времени, или у пациентки есть различные осложнения, требующие глубокого наркоза с выключением функции дыхания, в общем наркозе используют эндотрахеальный наркоз, речь о котором пойдет ниже.
- При правильном применении общий наркоз обеспечивает полное обезболивание. При общей анестезии максимально расслаблены все мышцы пациентки, хирург имеет возможность для широкого спектра медицинских манипуляций. Быстрое действие наркоза – после введения препаратов можно начинать операцию, что хорошо для выполнения экстренных оперативных вмешательств. В сравнении с регионарными методами анестезии, общий наркоз не угнетает деятельность сердца. Общий наркоз не отмечается резким падением давления у матери, как в регионарных методах анестезии. Возможность контроля глубины наркоза и его продления по обстоятельствам. Техника введения в общий наркоз проста. Она не требует дополнительной квалификации или сложного оборудования.
- Существует риск аспирации – заброса содержимого желудка в трахею. Есть риск невозможного выполнения интубации и эндотрахеального наркоза в продолжении операции. Гипоксия у женщины при общем наркозе нарастает быстрее, чем при других видах анестезии. При попытках подключения пациентки к ИВЛ может нарастать давление и учащаться сердечный ритм. ЦНС ребенка может угнетаться под действием препаратов, введенных в кровь матери. Это особенно должно учитываться, если ребенок недоношен, у него развивается гипоксия или есть пороки, отставание развития.
Показания для общего внутривенного наркоза на операции кесарево сечение:
Случаи, когда необходима экстренная операция, угрожающее состояние матери или плода. При наличии противопоказаний к регионарной анестезии – например, при кровотечениях. Когда невозможно провести регионарную анестезию (например, при операциях на позвоночнике или его повреждении, аномалиях, при ожирении пациентки и т. д.). Отказ женщины от регионарных видов анестезий. Приращение плаценты.
Эндотрахеальный наркоз при кесаревом сечении: плюсы и минусы
Эндотрахеальный наркоз осуществляется путем введения в трахею женщины трубки, присоединенной к аппарату ИВЛ (искусственной вентиляции легких). Через трубку в дыхательные пути пациентки попадает кислород, а также газ ингаляционного анестетика – препарата, обезболивающего и водящего беременную в длительный сон.
Эндотрахеальный метод анестезии позволяет держать пациента под наркозом столько времени, сколько понадобится для операции. Очень часто эндотрахеальный наркоз используют вместе с внутривенным общим наркозом, чтобы увеличить длительность анестезии и взять под контроль дыхание пациентки.
- На введение пациентки в наркоз требуются считанные минуты, что очень важно при экстренных оперативных вмешательствах. В сравнении с регионарными видами анестезии, эндотрахеальный наркоз обезболивает и вводит пациентку в состояние сна в 100% случаев. Легче переносится роженицей. Есть возможность контролировать глубину наркоза и длительность. Одновременно с анестезией, эндотрахеальный наркоз позволяет осуществлять контроль за дыханием пациента во время операции. Артериальное давление и частота сердцебиения у пациентки остаются стабильными.
- Есть риск аспирации желудочным содержимым во время рвоты. При самом введении трубки может повышаться АД, как реакция на эту манипуляцию. Есть риск угнетения дыхательной деятельности у ребенка.
Спинальная анестезия при кесаревом сечении
Если по каким-то причинам беременной предстоит рожать хирургическим путем (посредством операции кесарева сечения), то одним из самых важных вопросов будет выбор метода проведения такой операции, точнее — способ обезболивания.
Сегодня акушеры применяют три вида анестезии при проведении кесарских родов: общий наркоз, эпидуральную и спинальную анестезию. К первому прибегают все реже как к устаревшему методу, но бывают ситуации, когда он является единственно возможным способом обезболивания. Предпочтение сегодня отдается двум другим видам анестезии как более безопасным и легким в плане проведения и в плане «отхождения» от наркоза. Есть у них и другие преимущества, а также недостатки, конечно же.
Решение о методе проведения КС (кесарева сечения) принимает врач совместно с пациенткой. Во многом оно зависит от состояния здоровья матери и будущего ребенка и от особенностей протекания данной беременности. Но желание роженицы тоже играет не последнюю роль.
Сегодня мы предлагаем поближе познакомиться со спинальной анестезией в родах, поскольку среди всех видов она является наиболее приоритетной у западных, да и отечественных врачей уже тоже.
Спинальная анестезия при кесаревом сечении: за и против, последствия, противопоказания
Как и эпидуральная, спинальная (или спинномозговая) анестезия относится к регионарному наркозу, то есть способу обезболивания, при котором блокируется чувствительность определенной группы нервных импульсов — и эффект обезболивания наступает в нужной для медицинских манипуляций части тела. В данном случае «отключается» нижняя часть туловища: женщина не чувствует боли ниже пояса, чего достаточно для безболезненных комфортных родов и беспрепятственной комфортной работы врачей.
Огромным преимуществом регионарной анестезии является то, что мамочка остается в сознании, может ясно мыслить и разговаривать, понимает происходящее с ней и способна увидеть, взять на руки и даже приложить к груди новорожденного малыша сразу же в первые минуты его жизни.
Если же говорить конкретно о спинномозговом способе введения анестетика, то он имеет такие плюсы по сравнению с другими методами:
- Быстрое начало действия. Вводимые для обезболивания препараты при спинальной анестезии начинают действовать сразу же. Около двух минут — и врачи могут уже готовить брюшную полость для хирургического вмешательства. Это имеет особенное значение, когда КС приходится выполнять внепланово, в экстренном порядке: в таком случае спинномозговая анестезия является приоритетным выбором и спасительным средством. Очень эффективное обезболивание. Обезболивающий эффект достигает 100%! Это большой плюс не только для роженицы, которая участвует в процессе, но при этом не ощущает боли, но даже огромное преимущество для акушеров, которые могут в комфортных условиях выполнять свою работу. При этом требуется меньшее, чем при эпидуральной анестезии, количество анестезирующих препаратов. Отсутствие токсического воздействия на организм роженицы. В отличие от других методов, этот является довольно щадящим в плане отрицательных воздействий на организм женщины. В частности, сведена к минимуму интоксикация центральной нервной и сердечно-сосудистой систем. Минимальные риски для плода. При правильно подобранной и введенной дозе анестетика малыш не испытывает никакого отрицательного влияния препарата, дыхательные центры младенца (как при других видах анестезии) в данном случае не угнетаются. Именно за это переживает большинство рожениц, которым предстоят роды путем КС. Простота в проведении. Выбор квалифицированного специалиста имеет первостепенное значение, и в этом плане у женщины будет возникать меньше страхов и волнений, ведь спинальная анестезия более легкая в технике проведения. В частности, анестезиолог имеет возможность чувствовать «упор» иглы, поэтому нет риска введения ее глубже, чем это допустимо. Применение тонкой иглы. Сама же игла более тонкая, чем используемая при эпидуарльной анестезии. Это позволяет производить обезболивание однократным введением лекарства без постановки катетера (как при «эпидуралке»). Минимальные послеоперационные осложнения. Уже спустя несколько дней (а иногда даже часов) новоиспеченная мама может вести нормальную жизнь — двигаться, вставать, ухаживать за ребенком. Восстановительный период очень короткий и проходит легко. Возникающие последствия в виде головной или спинной боли незначительны и непродолжительны.
Между тем, есть у спинальной анестезии и минусы:
- Непродолжительный срок действия. Блокада нервных импульсов, передающих боль, сохраняется в течение нескольких часов (от одного до четырех в зависимости от вида препарата, но в среднем в течение двух часов) с момента введения лекарства. Обычно этого бывает достаточно, чтобы благополучно принять роды. Но в отдельных случаях требуется более продолжительное время. Если о таких ситуациях известно заранее, то преимущество отдается другому виду анестезии. Возможность осложнений. В данном случае многое зависит от профессионализма анестезиолога и акушерского состава. Но даже при качественно проведенной работе некоторые осложнения не исключаются, потому что каждый организм индивидуально реагирует на подобные вмешательства и влияния. В частности, нередко возникают так называемые постпункционные головные боли (в области висков и лба), которые могут сохраняться в течение нескольких дней; иногда потеря чувствительности в ногах сохраняется в течение какого-то периода и по завершении операции. Также важно провести подготовку к спинальной анестезии, в частности ввести препараты, предотвращающие сильное резкое падение артериального давления, что происходит при спинальной анестезии очень часто. Если доза анестетика была рассчитана неточно, то дополнительно вводить лекарство уже нельзя, иначе возможны неврологические осложнения. Наличие противопоказаний. К сожалению, такой вид обезболивания применим не всегда. Нельзя прибегать к спинномозговой анестезии в случаях, когда имеются осложнения и обстоятельства, требующие более длительного действия наркоза, и когда накануне родов женщина принимала антикоагулянты. Среди противопоказаний к спинальной анестезии — любые нарушения свертываемости крови, тяжелые сердечные патологии, нарушения функций ЦНС, обострение герпетической инфекции и другие инфекционно-воспалительные процессы, высокое внутричерепное давление, несогласие пациентки, гипоксия плода. Не проводят такую операцию при больших потерях женщиной жидкости или крови.
Несмотря на наличие некоторых недостатков, этот вид обезболивания при кесаревом сечении является наиболее выгодным по многим параметрам, в том числе и с финансовой точки зрения: спинальная анестезия дешевле эпидуральной.
Техника спинальной анестезии при кесаревом сечении
Как мы уже отмечали, техника такого обезболивания проста в исполнении. Специалист посредством очень тонкой иглы делает прокол в области поясницы (между позвонками) и вводит анестетик в подпаутинное пространство — в цереброспинальную жидкость, заполняющую спинномозговой канал. Таким образом блокируется чувствительность проходящих здесь нервных волокон — и нижняя часть тела «замораживается».
Для проведения спинальной анестезии требуется прокол оболочки, окружающей спинной мозг. Данная оболочка довольно плотная, то есть анестезиолог чувствует момент ее прокола, что позволяет ему точно определить, когда игла «зашла» в нужное место, и избежать нежелательных осложнений.
Препараты при спинальной анестезии вводятся роженице в положении на боку (чаще на правом), но возможно и сидя. При этом очень желательно, чтобы она поджала согнутые в коленях ноги максимально высоко к животу.
Женщина в момент введения лекарства практически не ощущает боли, разве только небольшой, очень кратковременный дискомфорт. Вскоре наступает чувство онемения нижних конечностей — и операцию начинают.
Следует упомянуть, что при плановом проведении КС со спинальной анестезией требуется кое-какая подготовка, о чем роженице непременно расскажут. В частности, накануне операции нельзя пить и есть, принимать седативные и кроверазжижающие препараты. После операции нужно будет какое-то время оставаться в постели и пить много воды. При необходимости (по результатам исследования состояния роженицы) назначаются лекарства для снятия нежелательных симптомов (тошноты, зуда, задержки мочеиспускания, озноба и т. д.).
Ощущения при спинальной анестезии: отзывы
Как бы подробно мы ни изучали теорию, не в последнюю очередь нас также интересует и практика. А поэтому женщины отправляются на форум и задают уже рожавшим таким способом женщинам множество вопросов: как проходит кесарево сечение при спинальной анестезии, больно ли это, не опасно ли, страшно ли, какое имеет влияние на ребенка и так далее.
Вы без проблем найдете в сети множество отзывов, описаний и даже целых историй о том, как проходили роды у той ил иной женщины, в том числе с применением спинномозгового наркоза. Они подробно рассказывают обо всем: какие ощущения испытывали в момент введения лекарства, сколько длились роды, как они себя чувствовали на следующий и через несколько дней после операции.
Но если это все подытожить, то основными выводами, согласно рассказам женщин, будут следующие:
Самый большой недостаток спинномозговой анестезии при КС — страх. Это просто страшно, потому как это все-таки операция, это все-таки наркоз, это все-таки неизвестность (как все пойдет, как организм отреагирует, как сработают врачи). На практике оказывается, что все заканчивается замечательно! Женщины очень довольны такими родами. Но страх неизбежен для многих. Очень часто после введения анестетика происходит резкое падение артериального давления — возникает одышка, дышать становится очень трудно. Это неопасно: врачи немедленно дают роженице кислородную маску и вводят медикаментозные препараты — и ее состояние быстро стабилизируется. Если применять лекарства с профилактической целью, то подобных побочных эффектов вовсе можно избежать. То же самое касается успокоительных средств: их заблаговременный прием позволяет избежать «трясучки» во время и после таких родов. Довольно часто после таких родов мамочек мучают боли в спине, и приходится даже прибегать к обезболивающим препаратам. Но такая боль после кесарева появляется не всегда, не всегда она очень сильная, и, как правило, длится она не более 2-3 дней. Еще в течение какого-то времени после операции иногда могут возникать приступы дрожи, ноющая боль в месте укола, онемение.
Индивидуальные реакции на анестетики никогда не исключены. В отельных случаях женщины отмечают чувство жжения в нижних конечностях, потерю чувствительности в них надолго после операции, сохранение головных болей, особенно в вертикальном положении, рвоту после операции, плохую переносимость пониженных температур. Но все это исключительные отдельные случаи. Тем не менее, если онемение или боль в месте введения анестетика сохраняется более суток после КС, то об этом обязательно нужно сказать врачам.
В целом женщины, пережившие спинальную анестезию при кесаревом сечении, отмечают, что это не больно, послеоперационный период проходит вполне благоприятно, и что никаких особых отрицательных моментов они в этом не находят, оставаясь довольными результатами. Особенно те, которые имеют, с чем сравнивать, то есть у которых предыдущее роды проходили под общим наркозом.
А потому если и Вам предстоят такие роды, то причин для волнений нет никаких. Если уж оперативное родоразрешение неизбежно, то спинальная анестезия при кесаревом сечении в отсутствии противопоказаний — действительно лучшее решение.
Источники:
Http://www. operabelno. ru/anesteziya-pri-kesarevom-sechenii-kakoj-narkoz-luchshe/
Http://nashidetki. net/rody/spinalnaya-anesteziya-pri-kesarevom-sechenii. html
Полезные статьи:
- Лимфома селезенки 4 стадия прогноз Лимфома 4 стадии Лимфома относится к онкологическим заболеваниям лимфатической ткани, которая характеризуется увеличением лимфатических узлов с возможным поражением различных внутренних […]
- Фолиевая кислота при болезни крона Витамин В9 (Фолиевая кислота). Функции, источники и применение фолиевой кислоты Витамин B9 (фолиевая кислота) – водорастворимый витамин группы B, играющий важную роль в развитии и […]
- Вторичная кардиомиопатия код по мкб 10 Дилатационная кардиомиопатия камер сердца Патология сердечного миокарда, при которой происходит расширение сердечных камер – опасное заболевание, чреватое появлением серьезных последствий […]
- Прогноз на жизнь после рмж второй стадии Что нужно знать про рак груди 2 степени Каждый день у большого количества женщин диагностируется рак груди 2 степени. Эта болезнь относится к одной из самых распространенных форм онкологии […]
rakprotiv.ru
