17 недель предлежание плаценты
Все права на материалы, размещенные на сайте, защищены законодательством об авторском праве и смежных правах и не могут быть воспроизведены или каким либо образом использованы без письменного разрешения правообладателя и проставления активной ссылки на главную страницу портала Ева.Ру (www.eva.ru) рядом с использованными материалами.
За содержание рекламных материалов редакция ответственности не несет. Свидетельство о регистрации СМИ Эл № ФС77-36354 от 22 мая 2009 г. v.3.4.215
Восстановление пароля
Регистрация нового пользователя
полное предлежание плаценты
интересуют факты именно при перекрытии зева плацентой.
у меня просто третьи и после использования спирали, вообщем то , можно сказать прицепилась там , где ей удобнее, аккурат посередине)
«Просто и со вкусом»: Пенелопа Крус стала звездой благотворительного вечера
Дети российских звезд представили коллекцию дизайнерских платьев SASHA KIM
«Настоящий мужик»: Иосиф Пригожин носит уставшую Валерию на руках
«Нам не понять»: Оксана Акиньшина пришла на «Кинотавр» в балахоне
«Что за помятый киндер?»: спутник Светланы Бондарчук вызвал насмешки у публики
Все права на материалы, размещенные на сайте, защищены законодательством об авторском праве и смежных правах и не могут быть воспроизведены или каким либо образом использованы без письменного разрешения правообладателя и проставления активной ссылки на главную страницу портала Ева.Ру (www.eva.ru) рядом с использованными материалами.
За содержание рекламных материалов редакция ответственности не несет. Свидетельство о регистрации СМИ Эл № ФС77-36354 от 22 мая 2009 г. v.3.4.215
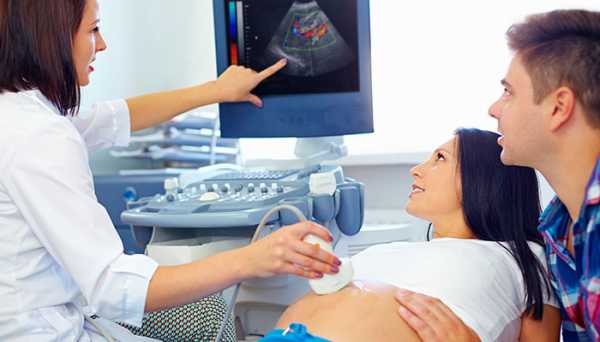
Тема: Беременность 17 недель УЗИ показало низкое предлежание плаценты и утолщение.
Метки этой темы
Ваши права
- Вы можете создавать новые темы
- Вы можете отвечать в темах
- Вы не можете прикреплять вложения
- Вы не можете редактировать свои сообщения
- BB кодыВкл.
- СмайлыВкл.
- [IMG] код Вкл.
- [VIDEO] code is Вкл.
- HTML код Выкл.
© 2000— Nedug.Ru. Информация на этом сайте не призвана заменить профессиональное медицинское обслуживание, консультации и диагностику. Если вы обнаружили у себя симптомы болезни или плохо себя чувствуете, то необходимо обратиться к врачу для получения дополнительных рекомендаций и лечения. Все замечания, пожелания и предложения присылайте на [email protected]
Copyright © 2018 vBulletin Solutions, Inc. All rights reserved.
Краевое предлежание плаценты. Роды при краевом предлежании плаценты
Плацента является жизненно важным органом для ребенка до тех пор, пока он находится в утробе матери. Через детское место малыш получает все питательные вещества и витамины, позволяющие ему развиваться правильно. Плацента соединяется с животиком крохи пуповиной. Именно тут непрерывно происходит кровообмен.
Примерно четырем женщинам из одной тысячи приходится сталкиваться с неправильным положением детского места. Краевое предлежание плаценты – что такое и как лечить? Этот вопрос волнует многих будущих мам, которые столкнулись с подобной проблемой. Ответ на него вы получите после прочтения статьи. Также вы сможете выяснить, какое имеет краевое предлежание плаценты лечение. Чем грозит это состояние будущей маме и как диагностируется — описано ниже. Отдельно стоит сказать о процессе проведения родоразрешения в этом случае.
Плацента – что это такое и как располагается?
Плацентой или детским местом называется орган, который производит обмен между мамой и малышом. Это образование выполняет и защитную функцию. Так, если мама принимает какие-либо препараты, плацента не позволяет им в полном объеме проникать в кровь ребенка. Также образование защищает малыша от вредного влияния некоторых факторов. Плацента, в свою очередь, имеет свойство стареть. Врачи выделяют нулевую, первую и вторую степень зрелости. В процессе беременности в детском месте образуются закальцинированные участки.
Детское место появляется примерно на третьем месяце беременности. Врачи устанавливают срок 12 недель. Однако временной отрезок может смещаться в ту или иную сторону в зависимости от состоявшейся овуляции, которая и привела к зачатию. Плацента остается в организме женщины до самых родов и выходит лишь после изгнания плода в третье периоде. Расстояние от входа в матку до стенки детского места должно составлять более семи сантиметров к моменту начала третьего триместра.
В норме детское место может располагаться по передней или задней стенке матки. Также часто встречается боковое нахождение. Однако так бывает не всегда. Краевое предлежание плаценты по передней стенке, задней или боковой встречается довольно часто. Однако, как вы уже знаете, диагноз подтверждается лишь у одной роженицы из двухсот.
Патологическое расположение детского места
Краевое предлежание плаценты встречается примерно в половине случаев неправильного расположения детского места. Также женщина может столкнуться с полным перекрытием входа в матку. В этом случае речь идет об абсолютном предлежании. Боковое расположение плаценты с перекрытием родового канала означает, что детское место располагается на стенке матки, но и затрагивает ее нижнюю часть.
Краевое предлежание плаценты – это положение детского места очень близко к родовому каналу. При этом не происходит перекрытия входа в матку. Плацента может лишь касаться своим краем этого отверстия. Если детское место расположено ниже, чем семь сантиметров от входа в матку, то это и есть краевое предлежание плаценты.
Методы диагностики: как проявляется проблема?
Довольно часто во время очередного ультразвукового скринингового обследования обнаруживается краевое предлежание плаценты. 20 недель – самый распространенный срок выявления данной патологии. Также данный факт может быть обнаружен во время гинекологического осмотра. Однако это бывает на большом сроке.
Неправильное расположение плода иногда свидетельствует о том, что плацента расположена в неверном месте. При этом малыш вынужден занимать неестественную позицию. Зачастую кроха ложится ножками вниз. Это позволяет пуповине не растягиваться, а ребенку двигаться свободно.
Кровотечения во время беременности во втором и третьем триместре в большинстве случаев указывают на краевое предлежание плаценты. Если у женщины появился данный симптом, то ее нужно обследовать как можно скорее. В противном случае ситуация может выйти из-под контроля и стать очень опасной.
Боли в брюшной полости могут также свидетельствовать о неправильном положении детского места. При этом у будущей мамы отмечается мягкий живот. Именно это отличает боль при описанной патологии от родовых ощущений.
Иногда при расположении плаценты по краю зева у женщины обнаруживается анемия и снижение артериального давления. Стоит отметить, что эти симптомы могут проявляться и в отсутствие кровотечения. Зачастую в таких ситуациях без отсутствия врачебного вмешательства возникает задержка внутриутробного развития плода.
Краевое предлежание плаценты: чем опасно данное состояние?
Данное состояние несет за собой серьезную опасность не только для ребенка, но и для будущей мамы. Именно поэтому женщин с таким диагнозом берут под особый контроль и наблюдают более тщательно. Если обнаружено краевое предлежание плаценты по задней стенке, прогнозы будут следующими.
- Для ребенка возможна банальная нехватка питательных веществ. В результате дети рождаются с маленьким весом и ростом. Нередко им ставят диагноз, говорящий о задержке внутриутробного развития.
- При отслоении плаценты у женщины развивается массивное кровотечение. При этом примерно десять процентов детей погибают. Также данное осложнение опасно для роженицы. Нередко врачам приходится полностью удалить детородный орган для сохранения жизни женщины.
- Часто при неправильном положении детского места роды начинаются преждевременно. Иногда врачи просто не в состоянии спасти незапланированно появившихся малышей.
- Опасность данной патологии состоит еще и в том, то после постановки диагноза у женщины начинается стресс и переживания. Это, в свою очередь, не ведет ни к чему хорошему.
Почему так происходит: причины патологического расположения детского места
Из-за чего женщина сталкивается с тем, что у нее диагностируется краевое предлежание плаценты по задней стенке или спереди? Медики называют несколько причин такого обстоятельства. Однако прямая зависимость от них до сих пор не доказана.
Врачи говорят о том, что плодное яйцо прикрепляется к матке в том месте, где осуществляется наиболее лучшее кровообращение. Так, если у женщины были ранее выкидыши, аборты, диагностические выскабливания – они ведут к тому, что хорион расположится в неудачном месте. Также на это влияют некоторые болезни женщины. К ним можно отнести воспаления в малом тазу, эндометрит или эндометриоз, сердечные и сосудистые патологии. Нельзя не упомянуть о миоме матки, полипах и других новообразованиях. Они также способствуют развитию риска предлежания плаценты.
Есть ли шанс на удачу?
Если у вас обнаружили краевое предлежание плаценты (17 недель), то есть все шансы избежать осложнений и проблем. Дело в том, что детское место образовывается из хориона примерно в 11-14 недель. В этот период плацента располагается в наиболее благоприятном для нее месте. Если она лежит на зеве или возле него, то все может еще измениться. О предлежании плаценты можно говорить лишь в третьем триместре беременности. До этого времени у представительницы слабого пола есть еще несколько месяцев.
Часто бывает так, что низко расположенное детское место мигрирует. Все из-за того, что основной рост и растяжение матки приходится на третий триместр. В этот период плацента под изменением внутренней оболочки матки попросту поднимается выше. Чтобы диагностировать изменение состояния, необходимо проводить регулярные ультразвуковые исследования.
Краевое предлежание плаценты: что делать?
Если вам пришлось столкнуться с тем, что во время ультразвуковой диагностики была выявлена данная патология, то стоит сначала посетить своего гинеколога. Сообщите ему о проблеме и расскажите о наличии или отсутствии симптомов. Стоит отметить, что гинекологический осмотр при развитии этого явления исключается. Поэтому помните, что даже если врач вас попросит расположиться на кресле – это категорически запрещено. Осматривать будущую маму можно только при готовой операционной в родильном отделении.
Если у вас еще маленький срок, то краевое предлежание плаценты лечение будет иметь в виде выжидательной тактики. Врач попросту дает время до третьего триместра. При этом назначаются регулярные ультразвуковые обследования для мониторинга динамики. Если до 36-ти недель картина не изменилась, то выбирается подходящий метод родоразрешения.
Когда же у женщины появляются симптомы в виде кровотечения или боли, ей показано лечение. Коррекция назначается исключительно гинекологом или акушером. В этом случае нельзя действовать самостоятельно. Среди лекарственных препаратов выбираются средства, снимающие спазм и мышечный тонус. К таковым можно отнести «Папаверин», «Но-Шпа», «Магнезия» и так далее. На более поздних сроках назначают препарат «Гинепрал». Одновременно женщине показаны медикаменты, повышающие гемоглобин: «Сорбифер», «Рутин», аскорбиновая кислота. При развитии кровотечения назначают лекарства «Транексам», «Дицинон» и другие. Помимо этого, пациентке прописываются седативные препараты. К разрешенным во время беременности можно отнести «Пустырник» и «Валериана». Обязательно соблюдение режима и диеты.
Меры профилактики осложнений
Если у вас обнаружено переднее краевое предлежание плаценты, то это еще не приговор. Для того чтобы избежать осложнений, необходимо соблюдать рекомендации врача.
Гинекологи таким пациенткам рекомендуют очень трепетно относиться к себе. Нельзя поднимать тяжелые предметы и напрягаться. Стоит абсолютно исключить спорт и любые нагрузки. Также показано избегать стрессовых ситуаций. На весь срок беременности таким женщинам назначается витамин «Магне В6», а также «Валериана».
Стоит до самых родов отказаться от половых контактов. Сокращение матки может поспособствовать развитию кровотечения. В этом случае иногда приходится принимать вопрос о срочном родоразрешении.
Старайтесь больше лежать и думать о хорошем. Также следите за своим питанием и регулярностью стула. При возникновении и запоров нужно принимать расслабляющие кишечник препараты. Если во втором триместре развития ребенка возникли симптомы, то женщину могут госпитализировать. В больнице будущей маме показано оставаться до самых родов.
Как проходят роды?
Роды при краевом предлежании плаценты могут быть проведены двумя известными способами: кесарево сечение и естественный процесс. Решение по этому вопросу всегда принимает врач. Стоит отметить, что в большинстве случаев проводится кесарево при краевом предлежании плаценты. Этот выбор объясняется безопасностью не только для ребенка, но и для самой роженицы.
При естественных родах часто возникают осложнения в виде сильных кровотечений, слабости родовой деятельности и летальных исходов. Именно этого стараются избежать медики, назначая операцию. Однако некоторые отчаянные женщины не соглашаются на предложенные условия и осознанно идут на естественные роды. В этом случае при развитии кровотечения пробивается плодный пузырь. Ребенок опускается и прижимает головкой отслоившуюся плаценту, не позволяя ей отходить. Очень большое число подобных естественных родов заканчивается экстренной операцией с полным удалением матки.
Кесарево сечение – хороший выбор
Единственный здравый выбор при краевом предлежании плаценты – операция кесарево сечение. Такая манипуляция позволит безопасно извлечь малыша из матки и предотвратить возможные осложнения. Многие пациентки отказываются от операции только из-за того, что не хотят находиться в состоянии сна во время появления малыша на свет. Сейчас медицина позволяет вводить роженице анестетики, которые блокируют болезненные ощущения в нижней части тела. В то же время будущая мама не спит, а видит все происходящее. При желании предпочтение можно отдать привычному общему наркозу.
Во время процедуры доктор рассекает брюшную стенку роженицы. После этого также поступает с мышцами. Дойдя до матки, производится ее прощупывание. Доктор отмечает, в каком именно месте расположена плацента и делает разрез там, где ее нет. После извлечения малыша производится стандартное отделение детского места и туалет брюшной полости. Завершается операция ушиванием разрезов и обработкой раны.
Прогнозы на будущее или последствия краевого предлежания плаценты
Многих представительниц слабого пола волнует вопрос, какие последствия могут быть из-за краевого предлежания плаценты. Влияет ли это как-то на способность к дальнейшему зачатию? Можно ли рожать самостоятельно? Как будет протекать беременность?
Если женщине однажды пришлось столкнуться с краевым предлежанием плаценты, то в большинстве случаев такая ситуация не повторяется при последующих беременностях. Однако после кесарева сечения могут возникнуть другие трудности, например, врастание плаценты в рубец. Также стоит отметить, что женщинам после операции, скорее всего, придется рожать тем же самым путем. Однако в последние годы все больше современных клиник проводят естественные роды после операции кесарево сечение.
После родоразрешения путем операции организм женщины восстанавливается в течение одного месяца. Если же были проведены естественные роды с осложнением, то это время может увеличиться в несколько раз. При этом часто возникают повторные кровотечения, воспалительные процессы в матке и другие проблемы.
Отдельно стоит сказать о развитии кровотечения во время рождения малыша. В этом случае плод испытывает сильнейшую гипоксию, которая может привести к его смерти. При полной ампутации детородного органа женщина становится бесплодной. По поводу этого представительницы слабого пола испытывают сильнейший стресс. Это касается даже тех женщин, которые не планируют больше заводить детишек.
Медики настоятельно не рекомендуют рисковать своим здоровьем и соблюдать все данные рекомендации, прописанные вашим лечащим врачом.
Подведение итогов статьи или заключение
Вы теперь знаете, что такое краевое предлежание плаценты и как оно может проявляться. Также вы познакомились с возможными осложнениями, которые вызывает патология. Перед родоразрешением нужно несколько раз провести диагностику и посоветоваться с несколькими врачами. Только после этого можно принимать какое-то решение. Обязательно прислушивайтесь к советам своего гинеколога. Ведь именно этот доктор наблюдал за вашим состоянием в течение всего срока вынашивания ребенка и знает все нюансы. Легких вам родов и здоровья!
Источники: http://eva.ru/eva-life/messages-2834995.htmhttp://www.forum.nedug.ru/threads/264998-%C1%E5%F0%E5%EC%E5%ED%ED%EE%F1%F2%FC-17-%ED%E5%E4%E5%EB%FC-%D3%C7%C8-%EF%EE%EA%E0%E7%E0%EB%EE-%ED%E8%E7%EA%EE%E5-%EF%F0%E5%E4%EB%E5%E6%E0%ED%E8%E5-%EF%EB%E0%F6%E5%ED%F2%FB-%E8-%F3%F2%EE%EB%F9%E5%ED%E8%E5http://www.syl.ru/article/207992/new_kraevoe-predlejanie-platsentyi-rodyi-pri-kraevom-predlejanii-platsentyi
rojaismelo.ru
Краевое предлежание плаценты. Роды при краевом предлежании плаценты :: SYL.ru
Плацента является жизненно важным органом для ребенка до тех пор, пока он находится в утробе матери. Через детское место малыш получает все питательные вещества и витамины, позволяющие ему развиваться правильно. Плацента соединяется с животиком крохи пуповиной. Именно тут непрерывно происходит кровообмен.
Примерно четырем женщинам из одной тысячи приходится сталкиваться с неправильным положением детского места. Краевое предлежание плаценты – что такое и как лечить? Этот вопрос волнует многих будущих мам, которые столкнулись с подобной проблемой. Ответ на него вы получите после прочтения статьи. Также вы сможете выяснить, какое имеет краевое предлежание плаценты лечение. Чем грозит это состояние будущей маме и как диагностируется — описано ниже. Отдельно стоит сказать о процессе проведения родоразрешения в этом случае.
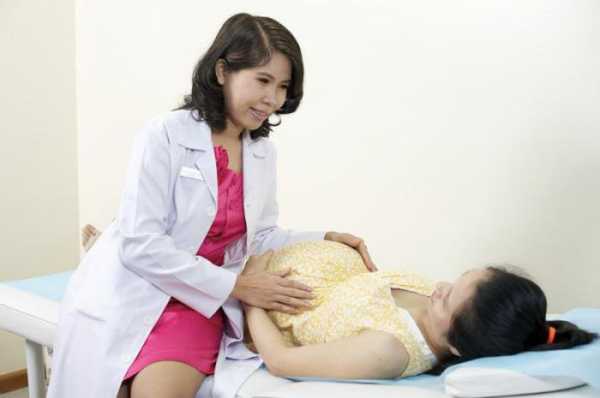
Плацента – что это такое и как располагается?
Плацентой или детским местом называется орган, который производит обмен между мамой и малышом. Это образование выполняет и защитную функцию. Так, если мама принимает какие-либо препараты, плацента не позволяет им в полном объеме проникать в кровь ребенка. Также образование защищает малыша от вредного влияния некоторых факторов. Плацента, в свою очередь, имеет свойство стареть. Врачи выделяют нулевую, первую и вторую степень зрелости. В процессе беременности в детском месте образуются закальцинированные участки.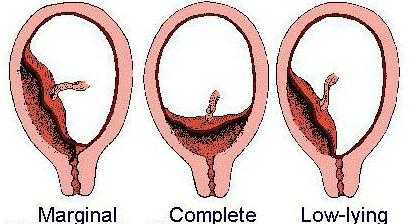
Детское место появляется примерно на третьем месяце беременности. Врачи устанавливают срок 12 недель. Однако временной отрезок может смещаться в ту или иную сторону в зависимости от состоявшейся овуляции, которая и привела к зачатию. Плацента остается в организме женщины до самых родов и выходит лишь после изгнания плода в третье периоде. Расстояние от входа в матку до стенки детского места должно составлять более семи сантиметров к моменту начала третьего триместра.
В норме детское место может располагаться по передней или задней стенке матки. Также часто встречается боковое нахождение. Однако так бывает не всегда. Краевое предлежание плаценты по передней стенке, задней или боковой встречается довольно часто. Однако, как вы уже знаете, диагноз подтверждается лишь у одной роженицы из двухсот.
Патологическое расположение детского места
Краевое предлежание плаценты встречается примерно в половине случаев неправильного расположения детского места. Также женщина может столкнуться с полным перекрытием входа в матку. В этом случае речь идет об абсолютном предлежании. Боковое расположение плаценты с перекрытием родового канала означает, что детское место располагается на стенке матки, но и затрагивает ее нижнюю часть.
Краевое предлежание плаценты – это положение детского места очень близко к родовому каналу. При этом не происходит перекрытия входа в матку. Плацента может лишь касаться своим краем этого отверстия. Если детское место расположено ниже, чем семь сантиметров от входа в матку, то это и есть краевое предлежание плаценты.
Методы диагностики: как проявляется проблема?
Довольно часто во время очередного ультразвукового скринингового обследования обнаруживается краевое предлежание плаценты. 20 недель – самый распространенный срок выявления данной патологии. Также данный факт может быть обнаружен во время гинекологического осмотра. Однако это бывает на большом сроке.
Неправильное расположение плода иногда свидетельствует о том, что плацента расположена в неверном месте. При этом малыш вынужден занимать неестественную позицию. Зачастую кроха ложится ножками вниз. Это позволяет пуповине не растягиваться, а ребенку двигаться свободно.
Кровотечения во время беременности во втором и третьем триместре в большинстве случаев указывают на краевое предлежание плаценты. Если у женщины появился данный симптом, то ее нужно обследовать как можно скорее. В противном случае ситуация может выйти из-под контроля и стать очень опасной.
Боли в брюшной полости могут также свидетельствовать о неправильном положении детского места. При этом у будущей мамы отмечается мягкий живот. Именно это отличает боль при описанной патологии от родовых ощущений.
Иногда при расположении плаценты по краю зева у женщины обнаруживается анемия и снижение артериального давления. Стоит отметить, что эти симптомы могут проявляться и в отсутствие кровотечения. Зачастую в таких ситуациях без отсутствия врачебного вмешательства возникает задержка внутриутробного развития плода.
Краевое предлежание плаценты: чем опасно данное состояние?
Данное состояние несет за собой серьезную опасность не только для ребенка, но и для будущей мамы. Именно поэтому женщин с таким диагнозом берут под особый контроль и наблюдают более тщательно. Если обнаружено краевое предлежание плаценты по задней стенке, прогнозы будут следующими.
- Для ребенка возможна банальная нехватка питательных веществ. В результате дети рождаются с маленьким весом и ростом. Нередко им ставят диагноз, говорящий о задержке внутриутробного развития.
- При отслоении плаценты у женщины развивается массивное кровотечение. При этом примерно десять процентов детей погибают. Также данное осложнение опасно для роженицы. Нередко врачам приходится полностью удалить детородный орган для сохранения жизни женщины.
- Часто при неправильном положении детского места роды начинаются преждевременно. Иногда врачи просто не в состоянии спасти незапланированно появившихся малышей.
- Опасность данной патологии состоит еще и в том, то после постановки диагноза у женщины начинается стресс и переживания. Это, в свою очередь, не ведет ни к чему хорошему.
Почему так происходит: причины патологического расположения детского места
Из-за чего женщина сталкивается с тем, что у нее диагностируется краевое предлежание плаценты по задней стенке или спереди? Медики называют несколько причин такого обстоятельства. Однако прямая зависимость от них до сих пор не доказана.
Врачи говорят о том, что плодное яйцо прикрепляется к матке в том месте, где осуществляется наиболее лучшее кровообращение. Так, если у женщины были ранее выкидыши, аборты, диагностические выскабливания – они ведут к тому, что хорион расположится в неудачном месте. Также на это влияют некоторые болезни женщины. К ним можно отнести воспаления в малом тазу, эндометрит или эндометриоз, сердечные и сосудистые патологии. Нельзя не упомянуть о миоме матки, полипах и других новообразованиях. Они также способствуют развитию риска предлежания плаценты.
Есть ли шанс на удачу?
Если у вас обнаружили краевое предлежание плаценты (17 недель), то есть все шансы избежать осложнений и проблем. Дело в том, что детское место образовывается из хориона примерно в 11-14 недель. В этот период плацента располагается в наиболее благоприятном для нее месте. Если она лежит на зеве или возле него, то все может еще измениться. О предлежании плаценты можно говорить лишь в третьем триместре беременности. До этого времени у представительницы слабого пола есть еще несколько месяцев.
Часто бывает так, что низко расположенное детское место мигрирует. Все из-за того, что основной рост и растяжение матки приходится на третий триместр. В этот период плацента под изменением внутренней оболочки матки попросту поднимается выше. Чтобы диагностировать изменение состояния, необходимо проводить регулярные ультразвуковые исследования.
Краевое предлежание плаценты: что делать?
Если вам пришлось столкнуться с тем, что во время ультразвуковой диагностики была выявлена данная патология, то стоит сначала посетить своего гинеколога. Сообщите ему о проблеме и расскажите о наличии или отсутствии симптомов. Стоит отметить, что гинекологический осмотр при развитии этого явления исключается. Поэтому помните, что даже если врач вас попросит расположиться на кресле – это категорически запрещено. Осматривать будущую маму можно только при готовой операционной в родильном отделении.
Если у вас еще маленький срок, то краевое предлежание плаценты лечение будет иметь в виде выжидательной тактики. Врач попросту дает время до третьего триместра. При этом назначаются регулярные ультразвуковые обследования для мониторинга динамики. Если до 36-ти недель картина не изменилась, то выбирается подходящий метод родоразрешения.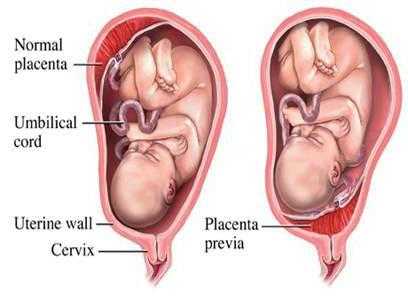
Когда же у женщины появляются симптомы в виде кровотечения или боли, ей показано лечение. Коррекция назначается исключительно гинекологом или акушером. В этом случае нельзя действовать самостоятельно. Среди лекарственных препаратов выбираются средства, снимающие спазм и мышечный тонус. К таковым можно отнести «Папаверин», «Но-Шпа», «Магнезия» и так далее. На более поздних сроках назначают препарат «Гинепрал». Одновременно женщине показаны медикаменты, повышающие гемоглобин: «Сорбифер», «Рутин», аскорбиновая кислота. При развитии кровотечения назначают лекарства «Транексам», «Дицинон» и другие. Помимо этого, пациентке прописываются седативные препараты. К разрешенным во время беременности можно отнести «Пустырник» и «Валериана». Обязательно соблюдение режима и диеты.
Меры профилактики осложнений
Если у вас обнаружено переднее краевое предлежание плаценты, то это еще не приговор. Для того чтобы избежать осложнений, необходимо соблюдать рекомендации врача.
Гинекологи таким пациенткам рекомендуют очень трепетно относиться к себе. Нельзя поднимать тяжелые предметы и напрягаться. Стоит абсолютно исключить спорт и любые нагрузки. Также показано избегать стрессовых ситуаций. На весь срок беременности таким женщинам назначается витамин «Магне В6», а также «Валериана».
Стоит до самых родов отказаться от половых контактов. Сокращение матки может поспособствовать развитию кровотечения. В этом случае иногда приходится принимать вопрос о срочном родоразрешении.
Старайтесь больше лежать и думать о хорошем. Также следите за своим питанием и регулярностью стула. При возникновении и запоров нужно принимать расслабляющие кишечник препараты. Если во втором триместре развития ребенка возникли симптомы, то женщину могут госпитализировать. В больнице будущей маме показано оставаться до самых родов.
Как проходят роды?
Роды при краевом предлежании плаценты могут быть проведены двумя известными способами: кесарево сечение и естественный процесс. Решение по этому вопросу всегда принимает врач. Стоит отметить, что в большинстве случаев проводится кесарево при краевом предлежании плаценты. Этот выбор объясняется безопасностью не только для ребенка, но и для самой роженицы.
При естественных родах часто возникают осложнения в виде сильных кровотечений, слабости родовой деятельности и летальных исходов. Именно этого стараются избежать медики, назначая операцию. Однако некоторые отчаянные женщины не соглашаются на предложенные условия и осознанно идут на естественные роды. В этом случае при развитии кровотечения пробивается плодный пузырь. Ребенок опускается и прижимает головкой отслоившуюся плаценту, не позволяя ей отходить. Очень большое число подобных естественных родов заканчивается экстренной операцией с полным удалением матки.
Кесарево сечение – хороший выбор
Единственный здравый выбор при краевом предлежании плаценты – операция кесарево сечение. Такая манипуляция позволит безопасно извлечь малыша из матки и предотвратить возможные осложнения. Многие пациентки отказываются от операции только из-за того, что не хотят находиться в состоянии сна во время появления малыша на свет. Сейчас медицина позволяет вводить роженице анестетики, которые блокируют болезненные ощущения в нижней части тела. В то же время будущая мама не спит, а видит все происходящее. При желании предпочтение можно отдать привычному общему наркозу.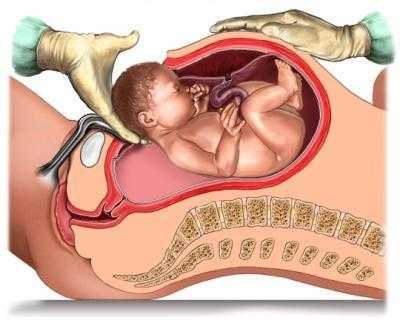
Во время процедуры доктор рассекает брюшную стенку роженицы. После этого также поступает с мышцами. Дойдя до матки, производится ее прощупывание. Доктор отмечает, в каком именно месте расположена плацента и делает разрез там, где ее нет. После извлечения малыша производится стандартное отделение детского места и туалет брюшной полости. Завершается операция ушиванием разрезов и обработкой раны.
Прогнозы на будущее или последствия краевого предлежания плаценты
Многих представительниц слабого пола волнует вопрос, какие последствия могут быть из-за краевого предлежания плаценты. Влияет ли это как-то на способность к дальнейшему зачатию? Можно ли рожать самостоятельно? Как будет протекать беременность?
Если женщине однажды пришлось столкнуться с краевым предлежанием плаценты, то в большинстве случаев такая ситуация не повторяется при последующих беременностях. Однако после кесарева сечения могут возникнуть другие трудности, например, врастание плаценты в рубец. Также стоит отметить, что женщинам после операции, скорее всего, придется рожать тем же самым путем. Однако в последние годы все больше современных клиник проводят естественные роды после операции кесарево сечение.
После родоразрешения путем операции организм женщины восстанавливается в течение одного месяца. Если же были проведены естественные роды с осложнением, то это время может увеличиться в несколько раз. При этом часто возникают повторные кровотечения, воспалительные процессы в матке и другие проблемы.
Отдельно стоит сказать о развитии кровотечения во время рождения малыша. В этом случае плод испытывает сильнейшую гипоксию, которая может привести к его смерти. При полной ампутации детородного органа женщина становится бесплодной. По поводу этого представительницы слабого пола испытывают сильнейший стресс. Это касается даже тех женщин, которые не планируют больше заводить детишек.
Медики настоятельно не рекомендуют рисковать своим здоровьем и соблюдать все данные рекомендации, прописанные вашим лечащим врачом.
Подведение итогов статьи или заключение
Вы теперь знаете, что такое краевое предлежание плаценты и как оно может проявляться. Также вы познакомились с возможными осложнениями, которые вызывает патология. Перед родоразрешением нужно несколько раз провести диагностику и посоветоваться с несколькими врачами. Только после этого можно принимать какое-то решение. Обязательно прислушивайтесь к советам своего гинеколога. Ведь именно этот доктор наблюдал за вашим состоянием в течение всего срока вынашивания ребенка и знает все нюансы. Легких вам родов и здоровья!
www.syl.ru
19 недель предлежание плаценты
Предлежание плаценты на сроке 20 недель(((( у кого было?
Но напишу еще о себе. Мне 34 года. 4-я беременность. 1-я -СВ на сроке 5 недели. Потом 7 лет бесплодия, долгожданная Б. и ЕР в 2012, затем еще одна Б. и роды в 2014. В те Б. было ИЦН стоял пессарий. В эту зная уже свои проблемы стали смотреть за шейкой она была нормальная, длинная. Я еще не понимала почему она в норме теперь понятно.
Итак в 20 нед. на плановом в ЖК обнаружили предлежание((( написала перекрытие зева плацентой. Но ни размеров ни масштабов не указала. Плацента по задней стенке. Гинеколог напугала и ничего не назначила. Вот лежу теперь и трясусь. Кто знает насколько это опасно? У кого так было? Какова вероятность хорошего исхода Б. при таком диагнозе? Спасибо заранее всем.
Предлежание плаценты и перелет на 19-21 недели
На узи сообщили пол (мальчик :)), по анатомии плода все хорошо, не очень хорошо с плацентой. Написали: Плацента расположена по задней стенке матки, особенности локализации: нижний край перекрывает внутренний зев, толщина 19 мм, степень зрелости 0, особенности эхо-структуры: без особенностей.
Заключение: Размеры плода соответствуют 17-18 неделям беременности. Предлежание плаценты.
Девочки, у кого такое было? Насколько опасно с таким заключением лететь в поездку (летим в Дубай, если это имеет значение)?
Со своей стороны я:
1. Соберу обширную аптечку на любой случай
2. Куплю страховку для беременных (остановилась на bupa)
3. Нашла на форумах контакты русскоговорящих акушеров-гинекологов, на крайний случай
Предлежание плаценты 19 недель
Комментарии
недавно читала, что по задней стенке как раз имеет тенденцию подниматься, а по передней нет.
У меня по задней поднялась, но я лежала большую часть времени, половой и физический покой, никаких тяжестей, домашние дела муж делает. Тоже говорили, что вряд ли поднимется, но к 20 недели поднялась на 3 см, сейчас в дне матки. И тонус в вашем случае не допускать!
она поднимается на последних сроках, когда живот сильно растет.
ничего ужасного в этом нет, это вариант нормы.
С 12 недель была низкая плацентация, тоже по задней стенке, к 30 неделям поднялась, все хорошо, родила сама. Для своего же спокойствия сходите к другой узистке, пусть более опытный специалист посмотрит, померит. Матка будет расти и все поднимется! Тоже в свое время многого начиталась и кто-то наоборот говорит, что по задней стенке лучше поднимается. Не перенапрягайтесь, никаких тяжестей. Удачи вам!
Источники: http://www.babyplan.ru/blog/132863/entry-207258-predlezhanie-platsenty-na-sroke-20-nedel-u-kogo-bylo/http://ru-perinatal.livejournal.com/28189617.htmlhttp://www.babyblog.ru/community/post/living/3092271
rojaismelo.ru
чем грозит маме и малышу …
Здравствуйте, дорогие читательницы! Сегодня прошу настроиться на серьёзный лад. Тема довольно важная и вовсе нешуточная. Впрочем, любые нарушения во время беременности требуют внимания. Мамин животик, как уютное тёплое гнёздышко, и в нём должны быть все условия для жизни крохи.Но иногда что-то идёт не так, и малютке становится некомфортно, он начинает буквально задыхаться. И одной из причин является неправильное расположение плаценты.
Этот орган выполняет сразу несколько задач: обеспечивает питание малыша, нормальный обмен веществ, подачу кислорода. Чтобы все эти задачи выполнялись успешно, нужно, чтобы плацента правильно располагалась. Сегодня поговорим о такой проблеме, как полное предлежание плаценты, чем грозит маме и малышу эта патология.
Где должна крепиться плацента
Знаете ли вы, где в норме должна располагаться плацента? Конечно, на задней стенке матки. Именно там малыш хорошо защищён от травм, и кровоснабжение протекает особенно хорошо. Но иногда плацента крепится не там, где нужно. Когда она находится в нижней части матки, гинеколог ставит диагноз — предлежание.
Мы сегодня поговорим о самом опасном его виде — полном предлежании, когда плацента полностью перекрывает собой внутренний зев. Из 1000 беременных эта проблема встречается всего у 2-3 рожениц, но знать о ней нужно каждой из нас, ведь не застрахован никто, а последствия могут быть довольно серьёзными.
У здоровых женщин полное предлежание встречается редко, поэтому если у вас выявили эту патологию, это сигнал, что с организмом не всё в порядке и вы не обследовались у врача, когда планировали малыша. Обычно предлежание возникает из-за заболеваний внутреннего слоя матки (эндометрия). Возникает оно из-за хирургических выскабливаний, сложных предыдущих родов, удаления миомы, кесарева сечения, эндометриоза, воспаления шейки матки и многих других причин.

Полное предлежание плаценты
Полное предлежание плаценты может никак себя не проявлять в первой половине беременности, зато во второй покажет себя во всей красе. Матка начинает активно сокращаться ближе к родам, а плацента не в состоянии интенсивно растягиваться вместе с маткой. Она отслаивается и кровит. Не переживайте, ребёнку кровопотеря не грозит, а вот кислородное голодание очень даже возможно.
Часть плаценты отслоилась и в газообмене не участвует, а значит воздуха малышу поступает меньше.
Поэтому, если не дай Бог, увидели кровь, немедленно вызывайте «скорую» и езжайте на приём к гинекологу. Обычно при предлежании кровотечение начинается после полового акта, физической (даже незначительной) нагрузки, приступе кашля, принятия горячей ванны или посещения сауны, а также при высоком внутрибрюшном давлении.
Как ни странно, боли при этом вы чувствовать не будете. Даже если кровь перестала идти сама, она может появиться на другой день. Поэтому не тяните с визитом к врачу. Матери частые кровотечения грозят анемией, а то и вовсе выкидышем или преждевременными родами!
Малыш может погибнуть
Замечено, что при полном предлежании и малыш в матке располагается неправильно. Доктора выявляют тазовое, косое или поперечное предлежание. А значит, роды будут проходить вдвойне сложно. Впрочем, во всех случаях полного предлежания мамочке запрещают рожать самой и направляют на кесарево сечение примерно на 38-й неделе срока.
Не хочется говорить о плохих исходах, но в некоторых случаях доктор видит на УЗИ, что плацента слишком сильно отслоилась и сообщает мамочке страшный прогноз: «Скорей всего, ваш малыш погибнет». Такой вывод врач может сделать, если видит что отслойка достигла 1/3 общей площади органа.
Полное предлежание плаценты: вынашиваем под контролем
Всю беременность будущая мама с предлежанием должна находиться под особым врачебным контролем.
Первую половину срока, до 24 недель, ей разрешают быть дома, но являться для осмотра к доктору. Вторую половину женщина обязательно проведёт в стационаре. Это для её же безопасности. Вдруг начавшееся сильное кровотечение, начавшееся, например, ночью, можно сразу и не заметить, и, не дай-то Бог, потерять ребёнка.
В условиях больницы мамочка не только всегда находится под наблюдением, но и получает необходимые препараты и минералы для восполнения плацентарной недостаточности и профилактики анемии.
К сожалению, для мам с такой патологией, есть ряд ограничений, и беременность для некоторых их них может показаться вовсе не самыми прекрасными в жизни месяцами. Но для безопасности малыша и собственного здоровья нужно себя поберечь:
- от половых контактов (тем более, интенсивных) Секс приводит матку в тонус и вызывает кровотечение
- от физических нагрузок
- от неправильного питания
- от людных мест, где вас могут толкнуть или заразить какой-либо инфекцией
- от стрессов
- от дальних поездок.
Ваш врач всегда должен быть в зоне досягаемости, чтобы в нужный момент помочь вам.
Полное предлежание — не приговор, но реальная угроза здоровью и жизни малыша. Берегите себя, чаще наведывайтесь к гинекологу и пусть ваша беременность будет приятной и лёгкой. Свои отзывы, комментарии и вопросы пишите на наш форум. С удовольствием поболтаю с вами и там!
malysh-ma.ru
Предлежание плаценты
Даже если Вы всю жизнь занимались спортом, берегли свое здоровье, были лишены вредных привычек и уверены, что без проблем родите здорового малыша, Вы все равно можете столкнуться с некоторыми осложнениями во время беременности. К сожалению или к счастью, но многие из них вызываются психологическими факторами и не всегда зависят от образа нашей жизни.
Нередко уже во время прохождения первого планового УЗИ беременные узнают, что у них низко расположена плацента. Очень часто патология обнаруживается, когда женщина попадет в больницу с кровотечением. Во всех случаях диагноз предлежание плаценты пугает и настораживает, и не напрасно: данное осложнение несет в себе немалую опасность для вынашивания и последующих родов. Но есть и хорошая новость: почти в 90% случаев низко расположенная плацента поднимается по мере роста матки, не представляя в дальнейшем никакой угрозы.
Что такое предлежание плаценты?
В норме плацента (она же детское место или послед) располагается в верхних отделах матки, по передней или задней стенке или ближе к ее дну (на всякий случай отметим, что дно матки находится вверху, по направлению к грудной клетке, а не внизу, по направлению к влагалищу).
Но в ряде случаев она крепится внизу неподалеку от шейки матки, полностью или частично перекрывая собою маточный зев. Такое низкое расположение плаценты при беременности и называется предлежанием.
Это довольно серьезное осложнение беременности, требующее обязательного врачебного наблюдения.
Виды предлежания плаценты и прогнозы
В зависимости от того, где именно располагается детское место и в какой степени оно закрывает своим телом зев матки, различают несколько видов этой патологии.
Самое опасное — полное предлежание, когда маточный зев закрыт полностью. Если при этом центр плаценты располагается непосредственно над зевом, то говорят о центральном предлежании. Роды естественным путем в таком случае совершенно невозможны — ребенку попросту некуда «выходить».
Частичное (неполное) предлежание плаценты предполагает неполное перекрытие маточного зева, но также является показанием к кесареву сечению. Оно может быть краевым (нижний край последа расположен на уровне края маточного зева) или боковым (край плаценты частично прикрывает канал шейки матки).
Самые лучшие прогнозы ставят при низком предлежании, когда детское место располагается ниже нормального уровня, но при этом маточный зев остается открытым.
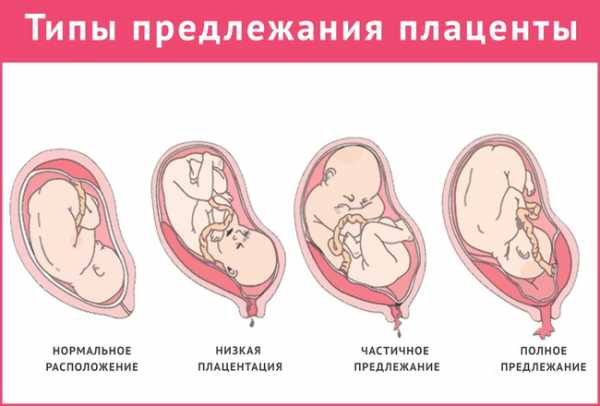
В целом о низкой плацентации говорят при расположении плаценты на высоте 5 и менее сантиметров от зева матки во втором триместре и 7 см и меньше — в третьем.
Симптомы предлежания плаценты
Заподозрить неладное должна женщина, у которой на фоне благополучно протекающей беременности наблюдаются кровянистые выделения из влагалища разной интенсивности. И чаще всего они появляются во втором триместре. То есть ни болей в животе, ни температуры, ни других признаков предлежания плаценты нет. Кровотечения могут возникать время от времени, а не постоянно, как при угрозе прерывания беременности (в последнем случае наблюдаются еще и сильные схваткообразные боли внизу живота). Однако при сильных кровотечениях, даже не сопровождающихся болевыми ощущениями, в больницу следует ехать незамедлительно.
Эластичные ткани матки легко растягиваются в процессе ее активного роста, натягивая плаценту, которая не способна к такому растяжению. Вследствие этого она «подрывается» в месте крепления — происходит отслойка плаценты, что и сопровождается кровотечением.
Как правило, кровотечение тем интенсивнее и проявляется тем раньше, чем ниже расположено детское место.
Однако вовсе не редкостны случаи, когда предлежание плаценты протекает совершенно бессимптомно. Тогда диагноз ставят по результатам УЗИ-обследования, но чаще всего он предварительный.
В большинстве случаев низкая плацентация обнаруживается на 13-14 неделе беременности. Однако врачи успокаивают женщин: плацента будет еще постоянно «мигрировать», а потому к концу срока есть большие шансы, что она примет нормальное положение или хотя бы частично поднимется.
С развитием беременности матка все время увеличивается в размерах. Ее ткани все больше вытягиваются, поднимая за собой плаценту. Таким образом, к концу беременности матка может «перетянуть» детское место выше, устранив предварительную патологию. А потому выявленную на ранних сроках низкую плацентацию медики еще не считают предлежанием.
Более или менее точные прогнозы можно ставить после прохождения УЗИ, начиная с 24 недели беременности. Но в любом случае женщину направят на ультразвуковое исследование еще раз на 36 неделе — и тогда будет поставлен точный диагноз и вынесен окончательный вердикт.
На предлежание может также указывать и гипоксия плода, обнаруженная во время прохождения УЗИ. Точнее, предлежание плаценты — это одна из причин, по которой ребенок может испытывать недостаточность кислорода.
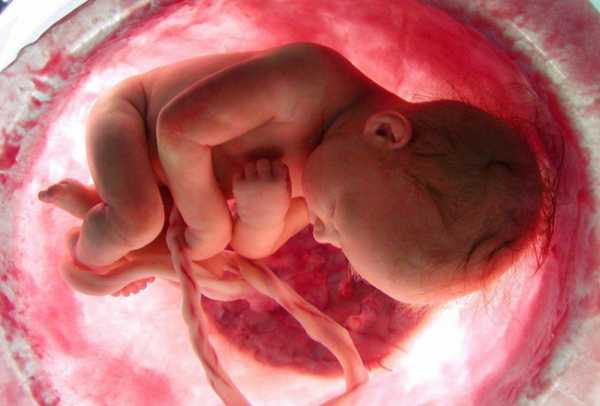
Причины предлежания плаценты
В большинстве случаев причиной низкого расположения плаценты является повреждение внутренней слизистой оболочки матки: вследствие предыдущих осложненных беременностей и родов, половых инфекций, воспалительных процессов и образований в матке (например, при миомах), хирургического вмешательства.
В связи с этим большему риску предлежания подвержены повторно родящие женщины, женщины с осложненными беременностями в прошлом, перенесшие операции в области матки (в том числе аборт или кесарево сечение). Также врачи включают в группу риска курящих и женщин в возрасте более 35 лет.
Причиной низкой плацентации могут быть анатомические особенности строения женских органов (недоразвитость и патологии), истмико-цервикальная недостаточность, многоплодная беременность.
Повлиять на развитие отклонения могут и болезни других органов: сердца, печени, почек.
Но также специалисты выделяют еще одну особую причину — психологическую: было замечено, что чаще предлежание плаценты формируется у женщин, которые очень сильно боятся потерять ребенка.
Чем опасно предлежание плаценты?
Низко расположенная плацента недополучает питательные вещества, поскольку обменные процессы в ней нарушены. Фето-плацентарная недостаточность приводит к дефициту витаминно-минеральных элементов и кислорода, что отрицательно скажется на развитии беременности и плода. Впоследствии может развиваться внутриутробная гипоксия (кислородное голодание) и асфиксия (удушье), происходить отставание в развитии и росте плода. У беременной в свою очередь снижается уровень гемоглобина и может развиваться железодефицитная анемия со всеми вытекающими последствиями, а также понижается артериальное давление, наблюдаются обмороки, головные боли, слабость.
При низком предлежании плаценты существует высокий риск ее отслойки, что может произойти во второй половине беременности, когда матка начинает усиленно расти, увлекая за собой и детское место. Таким образом, возникает угроза прерывания беременности.
Кроме того, при низкой плацентации ребенку перекрывается путь при рождении. Это главная причина, по которой при полном предлежании родоразрешение может проводиться только посредством операции кесарева сечения. Тем более что нередко при предлежании плаценты ребенок принимает «неправильную» позу в матке, что осложняет течение родов.
В самых тяжелых случаях вследствие полного предлежания приходится экстренно прерывать беременность и даже удалять матку.
Лечение предлежания плаценты
Врачебная тактика и прогнозы всецело будут зависеть от срока беременности, вида и степени предлежания плаценты, а также самочувствия женщины. На ранних сроках беременной посоветуют как можно больше гулять на свежем воздухе, исключить физическую и половую активность, обеспечить полноценный сон и отдых, заняться профилактикой запоров. Важен также и эмоциональный покой. Возможно, придется откорректировать рацион питания: меню должно быть богато витаминами, в больших количествах включать железосодержащие и белковые продукты.

При кровотечениях показано стационарное лечение. Также будущую маму положат в больницу, если у нее будет диагностировано полное предлежание плаценты, не зависимо от наличия кровянистых выделений — такая беременность должна протекать под врачебным присмотром.
В случае необходимости будут назначены препараты, подавляющие мышечную активность матки, расслабляющие и снижающие тонус, успокаивающие нервную систему, а также усиливающие кровообращение. Витаминные добавки также могут быть включены в терапевтический курс, как и препараты железа — для профилактики железодефицитной анемии.
Стандартные показания включают такой набор лекарственных средств: Но-шпа, Магне В6, Актовегин, Курантил. Но все эти препараты направлены на улучшение состояния плаценты и маточно-плацентарного обмена, а не на ее «повышение», как думают некоторые женщины. Переместить плаценту из нижних отделов матки в верхние при помощи лекарств невозможно.
Роды с предлежанием плаценты
Мы уже много об этом говорили, но вкратце подытожим сказанное. Предлежание плаценты — осложнение довольно серьезное. Одна из самых больших опасностей заключается в том, что расположенная внизу плацента закрывает родовой путь младенцу. Если преграда серьезная, то о естественных родах придется забыть стопроцентно: кроме того, что ребенку будет некуда продвигаться, плацента преждевременно отслоится в родах, что для него также смертельно опасно.
Показанием к кесареву являются также не прекращающиеся кровотечения и большие кровопотери матери, низкое артериальное давление, выраженная анемия.
Медицинское заключение о способе родов при низкой плацентации во время беременности принимается после УЗИ на 36 неделе беременности, когда плацента уже займет свое окончательно место перед родами. Если кесарево будет неизбежно, то операцию при нормальном течении беременности запланируют на 37-39 неделю. Если же раньше возникнет угроза для жизни ребенка, то операцию проведут экстренно, даже если до предполагаемой даты родов будет оставаться несколько недель.
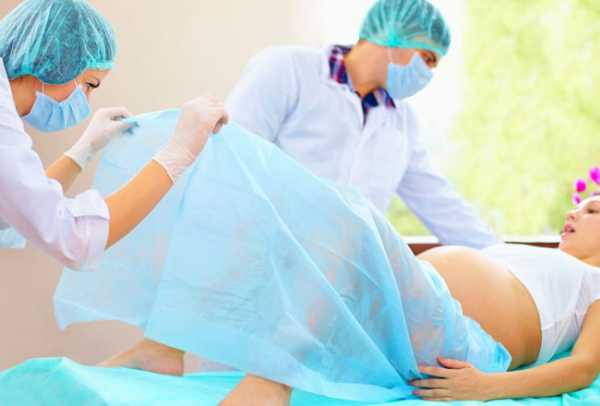
Но нередко женщине разрешают рожать самостоятельно при предлежании, когда плацента не перекрывает область канала шейки матки. Только для этого необходимы будут еще несколько условий: головное предлежание плода, зрелая шейка матки, хорошая родовая деятельность матки, отсутствие кровотечения после отхождения околоплодных вод или вскрытия плодного пузыря. Окончательное решение в таком случае принимается врачом после раскрытия матки на 5-6 см. Если все хорошо — женщине могут позволить рожать самой. В противном случае начнется незамедлительная подготовка к оперативному родоразрешению.
Специально для nashidetki.net- Маргарита СОЛОВЬЕВА
nashidetki.net
Низкое расположение плаценты низкое прикрепление плаценты низкое предлежание плаценты
Многих будущих матерей волнует, насколько может быть опасным низкое расположение плаценты.
В норме плацента – орган, через который происходит обмен между кровью матери и плода – прикрепляется ближе к дну матки или по задней ее стенке. Это участки, которые в силу анатомических причин кровоснабжаются лучше всего, значит, и обмен веществ будет протекать наилучшим образом. Однако существуют причины, по которым место прикрепления плаценты может оказаться ниже. Если оно расположено ниже 6 см от внутреннего зева матки, это будет низкое расположение плаценты.
При этом принципиально важно, перекрывает ли плацента внутренний маточный зев или нет – от этого зависит и течение беременности, и ее разрешение. В случае, если низко расположенная плацента совсем не перекрывает внутренний зев, говорят просто о низкой плацентации, если частично перекрывает – о неполном предлежании, и если полностью – о полном предлежании плаценты. В последнем случае самостоятельное родоразрешение становится невозможным и беременную женщину готовят к плановому кесареву сечению. Дело в том, что полное перекрытие маточного зева не даст головке или тазовому концу ребенка, в зависимости от предлежания, вставиться в малый таз и обеспечить нормальное течение родов. Кроме того, начало схваток обычно приводит к отслойке плаценты и угрожающему жизни женщины кровотечению. Если внутренний зев прикрыт не полностью, самостоятельные роды возможны, но возможность срочной операции уже после их начала остается высокой.
Если просто имеет место низкое расположение плаценты, женщина обычно допускается до самостоятельных родов, но всегда нужно помнить о возможности отслойки плаценты, что может привести к острой гипоксии плода.
Отчего возникает патология прикрепления плаценты?
В норме при оплодотворении зародыш внедряется в стенку матки, создает в ней углубление – лакуну, через которую поступают нужные вещества, позже все это трансформируется в плаценту. Лучшим местом является дно и задняя стенка – там обычно и прикрепляется яйцо. Но если на матке есть какие-либо дефекты – рубцы после абортов или оперативных родов, миоматозные или аденомиозные узлы или врожденные анатомические дефекты, прикрепиться в нужном месте плодное яйцо не может и делает это ниже, там, где возможно. Там же формируется позже и плацента.
Низкое расположение плаценты всегда чревато нарушениями питания зародыша, потому у женщин с низкой плацентацией существует изначальная угроза гипоксии и гипотрофии плода, кроме того, всегда надо быть настороже на предмет отслойки плаценты. Не всегда эта отслойка происходит полностью, вызывая сильное кровотечение и гибель плода – иногда появляются отслойки небольших участков, под которыми скапливается кровь в виде гематомы –наружного кровотечения нет и беременность сохраняется, но чем больше площадь отслоившейся плаценты, тем хуже чувствует себя ребенок.
К счастью, далеко не у всех беременных с низким расположением плаценты это состояние остается до конца – происходит так называемая миграция плаценты, это связано с тем, что нижний сегмент матки постоянно видоизменяется, становится больше, а место прикрепления плаценты при этом приподнимается все выше. Таким образом, по статистике, только у 5% женщин низкая плацентация сохраняется до 32 недели ( те, у кого был поставлен диагноз), и только треть из оставшихся сохраняет эту особенность до 37 недель.
Никаких приемов или методов лечения низкого расположения плаценты не существует, надо только постоянно наблюдаться у врача и надеяться войти в тот самый удачный процент!
www.baby.ru
что происходит? Ощущения женщины на 17-й неделе :: SYL.ru
Продолжается второй триместр — неприятные ощущения исчезают или превращаются в легкие недомогания, изредка беспокоящие беременную. 17 неделя беременности – это наилучшее время для путешествий, активного образа жизни, полноценного отдыха. Этому есть три объяснения: у женщины наступает отличное самочувствие без гормональных сбоев, закладка внутренних органов у плода завершена, второй триместр является самым безопасным периодом для путешествий, спорта, плавания.

17 неделя беременности: сколько месяцев? Какие анализы сдавать?
Идет четвертая неделя второго триместра. Чтобы узнать, какой месяц беременности, нужно акушерский срок разделить на четыре недели. Получится четыре месяца одна неделя. Животик у большинства мам еще не особо заметен окружающим.
Анализы с обследованиями сдаются по плану: ежемесячный осмотр у гинеколога до тридцатой недели, сдача анализов крови (из пальца, вены), мочи. На этой неделе нужно будет пройти «тройной тест» на уровни эстриола, альфа-фетопротеина, хорионического гонадотропина человека. Этот анализ выявляет аномалии плода, изучает общее развитие беременности 17 недель. Например, по альфа-фетопротеину можно выявить нарушения головного мозга, позвоночника, синдром Дауна.
Если у беременной проблемы со здоровьем, то необходимо наблюдаться у специалистов: при сахарном диабете у эндокринолога, при нарушении зрения у окулиста… Обязательно посетите стоматолога, кардиолога, терапевта, если не сделали это ранее.
Общее состояние беременных: гормоны и внутренние изменения
Как проходит нормальная беременность 17 недель? Что происходит с женщиной?
- Гормональные перестройки нормализуются. Странности вкусовых предпочтений исчезают. Общение с другими людьми также проходит без раздражительности, обиды, плаксивости. Внешне действие гормонов проявляется на коже (пигментные пятна, родинки, прыщи). Поэтому загорать запрещено под прямыми лучами солнца. От увеличения количества родинок вреда ни матери, ни плоду не будет, но стоит обратить внимание на болезненные, бородавчатые, выпуклые бугорки.
- Внутреннее действие гормонов отражается на сексуальном либидо женщины. У одних интерес к сексу возрастает, у других возникает апатия. Если угрозы выкидыша нет, то апатия является признаком сексуальных расстройств. Тогда необходимо обратиться к сексологу.
- Неприятным моментом на данном сроке (17 неделя беременности) является излишняя потливость. Пользуйтесь безопасными косметическими средствами.
- Влагалищные выделения должны быть прозрачными, без запаха.

Общее состояние беременных: прочие изменения
- Кровообращение ускоряется, с таким давлением мелкие кровеносные сосуды могут не справиться, из-за чего возникает кровотечение из носа или кровоточивость десен. Чтобы исключить различные патологии, необходимо обратиться к гинекологу, терапевту, стоматологу.
- Грудь увеличивается, болезненность остается, поэтому выберите правильный бюстгальтер. Окружности около сосков могут потемнеть.
- Живот на 17 неделе беременности едва заметен, но из-за увеличения размеров матки по бокам живота могут появиться боли или зуд. Это нормальные ощущения. Лучше начать пользоваться кремом от растяжек, чтобы не допустить застаревших стрий.
- Из-за давления матки на внутренние органы у женщины могут возникнуть проблемы с кишечником (запоры) или мочеполовой системой (частые мочеиспускания). Здесь важно соблюдать режим питания, потреблять клетчатку, не пить перед сном.
- Центр тяжести смещается из-за роста животика и увеличения массы тела женщины, поэтому движения становятся неловкими, чаще можно оступиться, упасть.
Возможные неприятные ощущения для женщины
Итак, беременность 17 недель. Что происходит в этом случае? Порой бывают и другие неприятные недомогания.
- Токсикоз. Женщина может ощущать до конца пятого месяца тошноту, головокружения, слабость, усталость, сонливость, эмоциональные перепады. Лучше сдать анализы, чтобы исключить патологию развития беременности.
- Лишний вес. Когда токсикоз исчезает, аппетит нормализуется, беременная начинает кушать безмерными порциями, из-за чего вес растет, как на дрожжах. Тогда нужно питание разделить на пять-шесть приемов, кушать неспеша, тщательно пережевывать. Поэтому очень важно следить за своим питанием к этому сроку (17 неделя беременности).
- Боли в спине. Из-за нагрузки на позвоночник могут появиться боли в поясничном отделе. Тогда приобретите бандаж для беременных, узнайте у гинеколога специальные упражнения, которые облегчат самочувствие.
- Растяжки. Опасности для здоровья матери и ребенка они не несут, но женщина может переживать из-за своей внешности. Поэтому лучше заранее пользоваться кремом от растяжек, который назначит врач.
Возможные неприятные ощущения, опасные для развития плода

Многие мамы игнорируют недомогания, возникающие во втором триместре (имеется в виду 17 неделя беременности). Ощущения очень важны, так как могут предотвратить начало тяжелых заболеваний.
- Молочница. Из-за гормональных перестроек нормальные грибки становятся патогенными. Так, грибок Candida вызывает молочницу, которую необходимо вылечить до родов.
- Судороги. Из-за веса или нагрузки на ноги у женщины может сводить мышцы икр. Помассируйте голень, чтобы восстановить кровообращение. При частом появлении судорог важно сдать анализ, чтобы узнать уровень кальция, который необходим для полноценного развития плода.
- Боли внизу живота. Из-за гипертонуса матки на данном сроке (17 неделя беременности) болит живот в паховой области. Положите ноги на возвышенность, чтобы они были выше головы. Уточните у гинеколога прием лекарств (свечи, таблетки), чтобы исключить угрозу выкидыша.
- Отеки. При излишнем весе может появиться поздний токсикоз, сопровождаемый отеками. О наличии лишней жидкости можно наблюдать по трем факторам: насморк без признаков простуды возникает из-за отеков носовых перегородок; обручальное кольцо не надевается/не снимается; из-за отеков стопы привычные туфли становятся маленькими. Обратитесь к врачу, чтобы избежать появления гестоза.
17 недель беременности: размеры плода

К данному сроку беременности длина плода составляет восемнадцать сантиметров, а масса тела – 160 грамм. Продолжается совершенствование внутренних органов плода. Развитие головного мозга напрямую связано с двигательной активностью ребенка. Происходит это следующим образом: плод покачивается при ходьбе матери или ударяется о стенку матки во время движений, благодаря чему происходит стимулирование кожи. Следовательно, развиваются тактильные ощущения, рецепторы которых находятся в головном мозге.
Активно наращивается жировая прослойка. Сейчас она больше всего накапливается на лопатках. Начинают функционировать потовые железы. Орган слуха окончательно сформирован, плод на 17 неделе беременности различает внешние звуки.
Молочные зубы покрываются дентином, далее начнется закладка коренных зубов. Продолжает совершенствоваться дыхательная система: бронхи делятся на мелкие канальцы, оканчивающиеся альвеолами. Хотя плод практически похож на новорожденного, к самостоятельной жизнедеятельности он не готов, поэтому аккуратно относитесь к своему положению.
Результаты ультразвуковой диагностики
Плод практически принимает вертикальное положение, что стало возможным из-за сокращения мышц спины и шеи. Голова может приподниматься, руки сгибаются в локтях, пальцы сжимаются/разжимаются. Ребенок на 17 неделе беременности уже умеет глотать, сосать, икать, учится жмуриться, морщить лоб, зевать, поднимать брови, подтягиваться. Некоторые мамы ощущают легкое шевеление плода.
На данном сроке (по результатам ультразвуковой диагностики) должны быть следующие параметры:
- окружность живота – 121–149 миллиметров;
- лобно-затылочный размер – 41–49 миллиметров;
- окружность головы – 112–136 миллиметров;
- бипариетальный размер – 34–42 миллиметра;
- размеры плечевой кости – 15–21 миллиметр;
- длина костей предплечья – 15-18 миллиметров;
- размер бедренной кости — 20–28 миллиметров.
Второе УЗИ как раз нужно пройти с шестнадцатой по восемнадцатую неделю беременности.
Опасности данного срока: цистит и предлежание плаценты
- Цистит. Частое мочеиспускание не является показателем заболевания мочеполовой системы. Однако если данное явление сопровождается резями, болезненными ощущениями при хождении в туалет, температурой, тошнотой, изменением цвета и запаха мочи, то необходимо сдать анализы. Опасность цистита заключается в том, что он поражает почки, которые выполняют двойную нагрузку (за мать и плод). Из-за этого может развиться тяжелое заболевание – гестационный пиелонефрит. Лечение должно происходить под наблюдением врача, самолечение приведет к скрытому протеканию инфекции.
- Предлежание плаценты. Когда плацента располагается в нижней части матки, перекрывая канал шейки, тогда данное осложнение называют низкой плацентацией. Симптомом данной патологии является длительное кровотечение без болей. Чаще всего о предлежании становится известно только на УЗИ (17 недель беременности). При таком осложнении беременности важно выносить ребенка до срока, но роды будут при помощи кесарева сечения.

Опасности данного срока: вирусные заболевания и пиелонефрит
- Вирусные заболевания. Любые инфекционные заболевания с воспалительным процессом опасны для здоровья плода. Необходимо вызвать терапевта или пройти стационарное лечение. Простуда без температуры лечится дома при помощи полоскания горла травяными настоями, народными и гомеопатическими средствами.
- Пиелонефрит. Воспаление почек вызывается кишечной палочкой, грибком Candida, стрептококком, синегнойной палочкой, энтерококком, протеем, золотистым стафилококком. Размножаются они в очагах инфекций гнойно-воспалительного процесса. Кариес зубов, инфекция половых органов или желчного пузыря может стать причиной воспаления на этом сроке (17 неделя беременности). Ощущения при пиелонефрите следующие: боли в поясничном отделе, озноб, температура, боль при мочеиспускании, учащенный пульс, тошнота. Пиелонефрит в тяжелой форме тянет за собой ряд таких осложнений, как гестоз, гипотрофия и гипоксия плода, самопроизвольный аборт, а также наносит серьезный риск здоровью матери.

Опасности данного срока: отслойка плаценты и анемия
- Отслойка плаценты. Данное осложнение может быть вызвано гестозом, сильным ударом по животу, заболеваниями женщины (пороками сердца, матки, болезнями щитовидки, мочевыделительной системы, сахарным диабетом), несовместимостью плода и матери, предлежанием, многоплодной беременностью, многоводием. При отслойке плаценты возрастает риск гипоксии плода. Важно соблюдать постельный режим, двигаться по минимуму и плавно, исключить все стрессы, сильные эмоции и беспокойства, пройти стационарное лечение.
- Анемия. Недостаток железа в крови отражается на самочувствии беременной женщины и плода. Тяжелые последствия заболевания приводят к угрозе выкидыша. 17 неделя беременности для некоторых женщин сопровождается обычными недомоганиями, являющимися скрытыми симптомами анемии (головокружения, одышка, слабость, обмороки, странные вкусовые желания в отношении несъедобных предметов). Поэтому важно систематически сдавать кровь. О недостатке железа может свидетельствовать излишнее выпадение волос, ломкие ногти, трещинки в углах рта или пожелтение ладоней.
Опасности данного срока: гингивит и замершая беременность
- Гингивит. Гормональные сбои ухудшают кровообращение в деснах, которые становятся рыхлыми, отечными, болезненными. Даже обычная чистка зубов приводит к кровоточивости. Зубной налет увеличивает количество бактерий, которые провоцируют воспаление десен. Лучше обратитесь к стоматологу, который расскажет, как правильно чистить зубы, какие аппликации и полоскания облегчат состояние десен, какими мазями можно пользоваться во время беременности.
- Замершая беременность. Данная патология чаще определяется только на УЗИ, так как живот на 17 неделе беременности и так еще небольшой. Реже эта аномалия сопровождается кровотечением, температурой. Причиной может стать любая инфекция, радиация, прием лекарственных препаратов без назначения врача или аномалии развития плода.
Обратите внимание, что этих опасностей можно избежать, если следить за своими ощущениями. Почувствовали что-то новое в своем организме, расскажите врачу. Не нужно пропускать гинекологические осмотры, если вы хорошо себя чувствуете. Если не доверяете своему врачу, найдите другого.
Главное, следить систематически за развитием плода и своим самочувствием. Особенно это касается женщин, у которых есть проблемы со здоровьем, у кого есть родственники с генетическими заболеваниями, кто входит в группу риска по возрасту (старше 35 лет, моложе 18 лет).
www.syl.ru