Прививка от коклюша — во сколько ее делают ребенку
Коклюш представляет собой заболевание, которое несёт опасность для детей малого возраста от рождения до полугода. Болезнь может спровоцировать различные тяжёлые осложнения: воспаление лёгких, острый энцефалит, потерю веса либо стать причиной летального исхода.
При наличии заболевания у детей младше года им необходима срочная госпитализация и в некоторых случаях в отделения с интенсивной терапией. Прививка от коклюша является лучшим способом предотвращения его развития.
В каком возрасте делают прививку от коклюша детям и взрослым
 Прививание от коклюша является плановой процедурой, выполнение которой производится в первые пол года жизни, с последующей ревакцинацией.
Прививание от коклюша является плановой процедурой, выполнение которой производится в первые пол года жизни, с последующей ревакцинацией.График вакцинации выглядит следующим образом:
- Первая прививка делается в трёхмесячном возрасте вместе с введением вакцины от дифтерии и столбняка. После этого иммунитет к заболеванию вырабатывается не сразу, а по истечении всех последующих процедур.
- Вторая и третья вакцинация проводится в возрасте 4 и 6 месяцев.
По истечении времени в возрасте 18 месяцев проводится ревакцинация, которая способствует более стойкому и длительному укреплению иммунитета против заболевания.
Вакцинация при беременности проводится на 27-36 неделе, что позволяет выработать иммунитет к заболеванию и передать его будущему ребёнку через плаценту. Прививание матери является необходимым условием, так как заболевание более, чем в 50% случаев передаётся от мамы к малышу.
Прививка беременным назначается в виде комбинированной сыворотки, в составе которой имеется вакцина против столбняка и дифтерии. Она называется Tdap.
Как вводят профилактический препарат
 Все средства, вводимые для предотвращения развития дифтерии, коклюша и столбняка представляют собой жидкость, которую перед введением пациенту, хорошо встряхивают для получения однородной смеси.
Все средства, вводимые для предотвращения развития дифтерии, коклюша и столбняка представляют собой жидкость, которую перед введением пациенту, хорошо встряхивают для получения однородной смеси.В случае если в препарате обнаруживаются не расходящиеся хлопья либо комочки, такое средство вводить противопоказано.
Помимо действующих веществ, входящих в состав вакцины, в ней имеется адсорбент и стабилизатор. В качестве первого применяется гидроксид алюминия, способствующий усилению иммуногенности вакцины и продлевающий защиту от заболеваний.
Стабилизатором является тиомерсал, представляющий собой соль ртути в количестве до 25 мкг. Данная дозировка не представляет опасности для человека.
Вакцина АКДС, состоящая из средств Тетракок и Инфанрикс, вводится внутримышечно детям до 18 месяцев в передненаружную поверхность бедра, более старшим — в дельтовидную мышцу. Ранее инъекция проводилась в ягодичную мышцу, но в настоящее время эта методика не рекомендуется, так как вследствие наличия у грудного ребёнка в данной области большой жировой ткани препарат может попасть в жировую клетчатку.
Процесс введения анатоксинов АДС, АД-М и АДС-М ребятам дошкольного возраста производится так же, как и АКДС-вакцины. Для детей школьного возраста местом инъекции может быть подлопаточная область подкожно, но для этого будут использованы специальные иглы с более острым срезо
В сравнении с мышцей, процесс всасывания вакцины из жировой ткани проходит значительно медленнее, что может стать причиной появления местных вакцинальных реакций.
Сколько действует
Проведение полноценной вакцинации даёт гарантированный иммунитет к заболеванию коклюша на срок от 3 до 5 лет. Максимальное сохранение защитных клеток в организме ребёнка происходит в течение 12 лет. Основная цель проведения вакцинации заключается в защите новорожденного ребёнка до пятилетнего возраста.
Как называется коклюшная вакцина
 В медицине практикуется два вида вакцины против коклюша:
В медицине практикуется два вида вакцины против коклюша:
- Цельноклеточная. Препарат производится с применением живых ослабленных клеток.
- Расщеплённая. В её составе нет цельных клеток против заболевания.
Расщеплённая вакцина менее реактогенная и переносится значительно лучше, однако, её стоимость намного дороже цельноклеточной.
Наиболее распространённым препаратом от инфекции является комплексная вакцина АКДС. Один миллилитр средства содержит 20 миллиардов коклюшных микробных клеток, что приравнивается к двум дозировкам.
Аналогичными средствами являются живые вакцины:
- Бубо-кок. Данное средство в дополнение имеет защиту против вируса гепатита В.
- Тританрикс. Этот препарат состоит из защитных клеток против следующих заболеваний: столбняк, дифтерия, гемофильная палочка, коклюш, гепатит В.
Гамма-глобулин при коклюше
 Гамма-глобулин рекомендован к использованию детям раннего возраста при начальном течении заболевания.
Гамма-глобулин рекомендован к использованию детям раннего возраста при начальном течении заболевания.
Введение показано в следующих случаях:
- Детям возрастной категории до 1 года.
- Непривитым детям старше 1 года.
- Тем, кто не закончил вакцинацию.
- Ослабленным инфекционными либо хроническими заболеваниями.
Дозировка гамма-глобулина составляет шесть миллилитров, которые необходимо вводить по три миллилитра два раза с интервалом в один день.
Если заболевание было выявлено поздно, то гамма-глобулин также может быть использован для облегчения симптоматики и течения болезни.
Противопоказания вакцинации
Вакцинация не проводится в следующих случаях:
- Течение либо развитие острых заболеваний или рецидивирование хронических. В данном случае вакцинация откладывается до момента выздоровления ребёнка.
- Если были обнаружены ухудшения состояния после прививки на следующий день.
- Заболевания нервной системы.
- Перенесённый коклюш.
Побочные реакции
Вакцинация от коклюша не заканчивается без последствия, достаточно часто она несёт за собой осложнения. Могут возникнуть различные побочные реакции:

- Асептический инфильтрат в глубине мягких тканей.
- Различные аллергические реакции, такие как: возникновение сыпи в месте проведения вакцинации, анафилактический шок, отёк Квинке. Последние два развиваются в тяжёлых случаях.
- Различные осложнения, протекающие со стороны нервной системы. Обычно у детей малого возраста они проявляются в виде плача, беспокойства, крика и непродолжительного повышения температуры.
- Судорожный синдром (энцефалическая реакция). Данное проявление развивается по истечении двух дней с момента проведения вакцинации. Судороги начинают проявляться после повышенной температуры тела. В некоторых случаях возможны потери сознания, а при более лёгком течении данного побочного эффекта наблюдаются незначительные подёргивания конечностей либо мышц.
- Энцефалит. Воспаление головного мозга является редким осложнением.
- При резком снижении иммунитета либо некачественной вакцине, возможно развитие осложнения поствакцинального коклюша.
Для минимизации либо предотвращения различных осложнений необходима консультация с врачом.
Делают ли прививку детям, которые переболели
Когда ребёнок заболевает коклюшем и выздоравливает после него, иммунитет вырабатывает постоянную защиту от последующих заражений. Поэтому вакцинацию делают лишь в том случае, если заболевание развилось в периоде между введениями средства.
Лечение коклюша у детей
Зачастую развитие коклюша у ребёнка не требует его госпитализации, делают это лишь в крайне тяжёлых случаях, а в остальных терапия проводится в домашних условиях. Врачи дают такие рекомендации по лечению:

- Исключение физических и эмоциональных нагрузок.
- Длительные прогулки на свежем воздухе при температуре не менее -10 градусов по Цельсию.
- Витаминизированное дробное питание.
- Приём бронхолитических или муколитических медикаментов для облегчения кашля.
- Изолирование из школы или детского сада не менее, чем на месяц.
- В случае кислородного голодания тканей назначают ноотропные средства, кислородотерапию и глюкокортикоиды.
- Приём антибиотиков в первые семь дней заражения.
Коклюш является довольно опасным заболеванием, которое в особенности тяжело переносится детьми младше пяти лет.
По этой причине врачи рекомендуют заранее делать вакцинацию для предотвращения его развития. Прививка не даёт 100% гарантии, что болезнь не поразит ребёнка, однако, значительно сокращает этот риск.
vactsina.com
когда делать, сколько действует, последствия
Коклюш – инфекционное заболевание органов дыхания, передающееся воздушно-капельным путем, характеризующееся продолжительным мучительным кашлем, который не уменьшается ни при использовании противокашлевых средств, ни после применения антибиотиков. Прививка от коклюша позволяет предупредить эту болезнь, которая не только утомительна для пациента и окружающих, но и чревата осложнениями, особенно у детей первого года жизни. Вакцинация от коклюша включена в национальный календарь прививок.
Коклюш: актуальность проблемы
В допрививочную эпоху смертность грудных детей от коклюша была выше, чем смертность от кори, полиомиелита, дифтерии, скарлатины и менингита вместе взятых. После того, как в 1959 году в России (тогда еще СССР) началась массовая вакцинация против коклюша, заболеваемость и смертность от него резко снизились. Негативное отношение к профилактическим прививкам, распространившееся во времена 90-х, имело последствия: коклюш снова принял характер эпидемии, с которой удалось справиться только к началу двухтысячных.
Источником инфекции обычно служат длительно кашляющие подростки и взрослые с недиагностированным коклюшем. У этих категорий коклюш часто не фиксируется, свидетельством чему является парадоксальное различие в цифрах заболеваемости. Официально среди подростков и взрослых за 2013 год было зарегистрировано 134 случая коклюша на всю страну, тогда как среди детей грудного возраста, которых заражают эти категории – 100 случаев на каждые 100 тысяч.
Заболевание привитых людей связывают с тем, что антигенный состав циркулирующих штаммов бациллы коклюша со временем меняется. Стойкий, предотвращающий коклюш иммунитет после прививки АКДС продолжается 2-3 года, за следующие 20 лет он постепенно сходит на нет. Тем не менее, прививка против коклюша защищает детей раннего возраста, когда высока вероятность тяжелых осложнений. Остановка дыхания на фоне приступа кашля у детей первого года жизни встречается с частотой от 20 до 50%, пневмония, вызванная присоединением вторичной инфекции – в 21%. Неврологические осложнения, такие как энцефалопатия или эпилептические припадки возникают нечасто – до 2%, но от этого они не становятся менее опасными.
Особенности вакцинации при коклюше
В нашей стране коклюш включен в календарь прививок, вакцинация обязательна, за исключением детей, имеющих противопоказания. Для бесплатной прививки используется вакцина АКДС, защищающая от коклюша, дифтерии и столбняка.
Это комбинированный препарат, содержащий, помимо инактивированных (убитых) микробных клеток коклюшной палочки, столбнячный и дифтерийный анатоксины (нейтрализованные токсины). Все эти компоненты адсорбированы на взвеси гидроокиси алюминия. Попадая в организм, бактериальные компоненты вызывают выработку специфических антител, призванных нейтрализовать коклюшную палочку. Впоследствии организм сможет быстро генерировать иммунный ответ, не допуская развития заболевания.
 Согласно национальному календарю профилактических прививок первую вакцинацию против коклюша проводят на первом году жизни трижды с интервалом в 1,5 месяца (в норме – 3-4,5-6 месяцев). Если перерыв между вакцинами по какой-то причине оказался дольше 5 месяцев, вакцинацию начинают заново.
Согласно национальному календарю профилактических прививок первую вакцинацию против коклюша проводят на первом году жизни трижды с интервалом в 1,5 месяца (в норме – 3-4,5-6 месяцев). Если перерыв между вакцинами по какой-то причине оказался дольше 5 месяцев, вакцинацию начинают заново.
Ревакцинацию проводят однократно в возрасте 1,5 лет (18 месяцев).
Подготовка к вакцинации АКДС
Каких-то медикаментозных способов подготовки ребенка к вакцинации не существует. Нет доказательств того, что антигистаминные средства перед прививкой уменьшают возможные нежелательные последствия.
- В целом ребенок должен вести обычный образ жизни. На 3 дня до и после прививки желательно избегать пребывания в людных местах, посещения гостей, визитов в дом посторонних, чтобы избежать инфицирования.
- Рекомендуется снизить объем пищи, если в течение суток перед прививкой не было стула, необходимо сделать очистительную клизму или поставить свечку с глицерином. Запоры усиливают вероятность возникновения побочных реакций.
- Если прививка провозится в осенне-зимнее время, и ребенок получает витамин Д, нужно прекратить его прием за 2-3 дня до планируемой прививки и на 2-3 дня после нее.
- В эти же сроки не рекомендуется вводить новый прикорм или изменять рацион кормящей мамы.
- Не следует кормить ребенка минимум час до и час после вакцинации.
- Поскольку самая частая (до 50%) постпрививочная реакция – повышение температуры, нужно заблаговременно запастись жаропонижающими средствами и приготовить средства для регидратации, чтобы отпаивать ребенка при температуре.
Проведение вакцинации
Вакцина против коклюша должна храниться в холодильнике и согреваться до температуры тела непосредственно перед введением. Препарат вводится глубоко внутримышечно. После прививки минимум полчаса нужно не покидать медицинское учреждение (или гулять рядом с ним) – на случай, если возникнет анафилактический шок.
После вакцинации
В отличие от простудных заболеваний, даже субфебрильная температура после прививки – показание к использованию жаропонижающих. Ребенка надо допаивать, чтобы избежать обезвоживания. Повышение температуры возникает в день прививки и длится не более 2 дней. Если температура поднялась на 2-3 день, следует искать другую причину.
- Ни в коем случае нельзя греть место прививки, мазать йодную сетку и т.д. – это не только не ускоряет рассасывание инфильтрата, но и в разы повышает вероятность воспаления. Покраснение кожи диаметром меньше 8 см и отек меньше 5 см в диаметре считаются нормой и пройдут самостоятельно за 2-3 дня. «Шишка» в месте инъекции рассасывается за 1-2 неделю, для ускорения процесса можно использовать мази на основе гепарина или троксерутина.
- В день прививки не рекомендуется купать малыша, далее можно вести обычный режим.
- Рекомендуются прогулки на свежем воздухе, избегая людных мест и массовых мероприятий.
Побочные эффекты вакцины
- аллергические реакции;
- повышение температуры >40;
- крайне редко – непрерывный плач в течение 3 и более часов, судороги, заторможенность.
У детей с неврологической патологией могут обостриться симптомы основного заболевания. Прогрессирующие неврологические заболевания – абсолютно противопоказание к вакцинации.
Противопоказания к вакцинации
Их можно разделить на абсолютные и относительные. Абсолютные противопоказания требуют полной отмены вакцинации АКДС:
- Тяжелые аллергические реакции (отек Квинке, анафилактический шок, генерализованная экзема) в анамнезе.
- Новообразования, злокачественные болезни крови.
- Применение иммуносупрессоров (лекарств, подавляющих иммунитет, например, после трансплантации органов).
- Прогрессирующие неврологические заболевания, судороги в анамнезе (не вызванные высокой температурой).
- Появление тяжелых побочных эффектов (лихорадка >40 градусов, судороги, необычный пронзительный плач) после предыдущего введения вакцины.
Остальные противопоказания считаются относительными – то есть после их устранения вакцинация возможна:
- ОРВИ или другие острые инфекции – 1 месяц после излечения.
- Обострение хронической патологии – 1-3 месяца после купирования обострения.
- Длительно протекающие или опасные болезни (туберкулез, менингококковая инфекция) – 5-12 месяцев после выздоровления.
- Масса тела при рождении <2500 г – вакцинировать можно не раньше 6 месяцев при условии нормального физического и психомоторного развития.
Альтернативы бесплатной вакцинации
Многие родители настороженно относятся к вакцине АКДС отечественного производства. Во-первых, их «пугает» консервант на основе ртути (мертиолят, тиомерсал), который, якобы, вызывает аутизм. Во-вторых, российская вакцина АКДС содержит ослабленные бактерии коклюша, компоненты клеточных стенок которых довольно реактогенны.
Что касается первого – единственная научная публикация, связывающая прививки и аутизм, появившаяся в журнале Lancet в 1998 году, была отозвана спустя несколько лет из-за подтасовок фактов со стороны «исследователя». Выяснилось, что из 12 детей, случаи которых были описаны в публикации, трое страдали аутизмом до вакцинации, а у пятерых были диагностированные неврологические расстройства.
Опасения же по поводу высокой реактогенности цельноклеточной вакцины, к сожалению, оправданы. Именно поэтому зарубежные вакцины чаще всего бесклеточные. Вопрос об их эффективности в сравнении с цельноклеточными обсуждается, но с учетом того, что вакцинация проводится в несколько стадий, иммунитет вырабатывается в любом случае. Доказано, что даже иммунизация коклюшным анатоксином на 90% снижает количество тяжелых форм коклюша у детей до года.
Инфанрикс
Производство – Бельгия. Содержит, помимо столбнячного и дифтерийного анатоксина очищенные антигены коклюша (шламентозный гемагглютитин и белок наружной мембраны пертактин). Наименее реактогенна из всех известных аналогов. Есть формы выпуска, содержащие, кроме АКДС антиполиомиелитный, антигепатитный и антигемофильный компоненты.
Не содержит консервантов.
Противопоказания к вакцинации те же, что и у отечественной АКДС.
Тетраксим
Производство Бельгия. Из противоколюшных компонентов используются анатоксин и гемагглютинин. Содержит дополнительно антиполиомиелитный компонент.
Консервант – формальдегид.
Все эти вакцины должны храниться при температуре от 2 до 8 градусов, поэтому во время покупки нужно иметь при себе сумку-холодильник, и использовать ее же для транспортировки препарата в поликлинику.
Прививка от коклюша предотвращает развитие тяжелых форм болезни и появление осложнений, зачастую опасных для жизни. Родители имеют право решить, использовать ли для вакцинации бесплатную отечественную АКДС, чаще вызывающую у детей повышение температуры и другие побочные реакции, или выбрать импортные вакцины, менее реактогенные, но недешевые.
Побочные эффекты, вызываемые вакциной, чаще всего обратимы и менее опасны, чем осложнения коклюша.
anginamed.ru
когда делать, виды вакцин и стоит ли делать
Немаловажным вопросом, который мы постараемся рассмотреть, считается прививка от коклюша. Объясняется это тем, что заболевание является инфекцией бактериального происхождения, которая характеризуется цикличностью течения и сопровождается длительными приступами кашля. При коклюше у детей раннего возраста возрастает риск летального исхода.
Содержание статьи:
Основные аспекты
Механизмом передачи коклюша считается воздушно-капельный. Заражение осуществляется от больного человека. Активное выделение возбудителя происходит через семь суток с момента формирования заболевания. С прогрессированием коклюша и появлением кашля спазматического характера его вирулентность значительно уменьшается.
РЕКЛАМА
Очень важно суметь отличить бронхит от коклюша, это поможет провести своевременное лечение заболевания. Нюансом, который требует внимания, считается то, что коклюш не имеет трансплацентарного иммунитета, поэтому случаи заболеваний могут встречаться и у детей первого месяца жизни. Однако чаще всего заболевание встречается у детей от 3 до 6 лет.
Течение заболевания считается очень долгим, применяется симптоматическая терапия, так как антибактериальные препараты (например, Клацид от коклюша) эффективны только на начальных этапах болезни. Именно поэтому, для создания иммунной устойчивости организма к возбудителю заболевания детям первых трех месяцев жизни проводится вакцинация не только от коклюша, но и от дифтерии, столбняка и полиомиелита.
Специфическая профилактика коклюша заключается во введении цельноклеточных вакцин, в состав которых входят все компоненты микробной клетки. Однако развитие медицинской отрасли позволило создать еще и бесклеточные вакцины, их особенностью считается отсутствие липолисахаридных фракций, которые обычно становятся причиной формирования реакций аллергического происхождения. В состав бесклеточной вакцины входит такое же количество дифтерийного и столбнячного анатоксинов, как и в АКДС, однако снижается риск формирования побочных реакций.
Цельноклеточными вакцинами считаются:
- АКДС;
- Бубо-Кок;
- Тетракок;
- Тританрикс.
К бесклеточным вакцинам относят:
- Инфанрикс;
- Гексавак;
- Пентавак
- Пентаксим
- Триацелювакс.
План вакцинации
Согласно утвержденному плану прививок, вакцинация против дифтерии, коклюша, столбняка и полиомиелита должна начинаться с трехмесячного возраста. Ее раннее начало необходимо для создания полноценного иммунитета ко времени, когда расширится круг общения малыша. Вакцина от коклюша вводится в:
- 3 месяца;
- 4,5 месяца;
- 6 месяцев.
Через год проводится еще одна прививка против коклюша, дифтерии и столбняка и полиомиелита, ее называют ревакцинацией. В дальнейшем прививок против коклюша детям и взрослым не осуществляют.
Но существуют ситуации, когда по тем или иным причинам график прививок нарушается, и здесь может возникать вопрос, а что же делать в таком случае. Ничего страшного в этом нет, однако необходимо помнить о некоторых правилах:
- вакцинация от коклюша, дифтерии и столбняка и полиомиелита должна проводиться в три этапа;
- перерыв между прививками должен составлять не менее 1,5 месяца;
- ревакцинация должна проводиться через год с момента проведения последней прививки.
Еще одним нюансом, который требует внимания, считается то, что если ребенку на момент ревакцинации исполняется четыре года, должен вводиться адсорбированный дифтерийно-столбнячный анатоксин. Если же ребенка вакцинировали вакциной, которая называется Инфанрикс, то данный нюанс на ревакцинацию не распространяется, ревакцинацию проводят этой же вакциной.
Проведение прививки и подготовка к ней
Для устранения риска формирования осложнений и реакций рекомендуется за семь дней до и неделю после вакцинации не давать ребенку новых продуктов и медикаментозных средств. Объясняется это тем, что при формировании аллергической реакции будет трудно установить ее происхождение.
В день проведения прививки «дифтерия, коклюш, столбняк» ребенка обязательно осматривает доктор и проводит термометрию. Маму ребенка спрашивают, не было ли за последние две недели у ребенка вирусных болезней и нарушений общего состояния. Особого внимания требует также вопрос о наличии у ребенка аллергии на лекарственные препараты. При наличии прививок в анамнезе, выясняется, как ребенок их переносил.
В случае выявления факта повышения температуры тела, насморка, кашля, воспалительных процессов кожи или прорезывания зубов прививку переносят, так как будет осуществляться проведение терапии, направленной на устранение данных проявлений. Дети в дошкольном возрасте очень часто болеют, поэтому, начиная с двухлетнего возраста, им вводится вакцина Пневмо 23.
Обратите внимание, бороться с проявлениями кашля и повышенной температуры тела можно, обратившись к нетрадиционной медицине, очень эффективной считается техника Су-Джок.
Если же отклонений не обнаружено, врач дает разрешение на проведение вакцинации. Введение вакцины происходит внутримышечно. Ранее вакцину вводили в ягодицу, в наше же время от этого отказались. Введение вакцины происходит в переднюю наружную часть бедра ребенка. Детям, которые достигли полутора лет, вакцину водят в верхнюю треть плеча.
Реакции
Реакция на прививку это физиологическое явление, и ее не нужно путать с возможными осложнениями. Данные проведенных наблюдений показали, что чаще реакции появляются на вакцины АКДС и Тетракок. В медицинской практике принято различать реакции:
- Местные. К ним относят появление гиперемии и припухлости в месте введения укола, их размеры до 8 см считаются нормой.
Среди медицинских работников существует мнение, что данные процессы наоборот создают положительный эффект, ведь к участку укола в таком случае поступает большое количество лимфоцитов, отвечающих за формирование иммунного ответа.
При формировании местных реакций не нужно проводить никаких манипуляций, ведь они могут привести к перерождению нормальной поствакцинальной реакции в абсцесс.
- Общие. Это реагирование всего организма на введение вакцины. Их появление наблюдается через несколько часов после проведения прививки, проявляются они недомоганием, исчезновением аппетита и повышением температуры.
Реакции также разделяют на три степени в зависимости от тяжести течения:
- слабую;
- среднюю;
- тяжелую степень.
Если температура тела поднималась до 40 градусов в течение двух суток, это считается основанием для отказа от вакцинации АКДС. В будущем иммунизация должна проводиться вакциной АДС или АДС-М.
Действия при появлении реакции на прививку
Повышение температуры в ответ на введение вакцины считается нормальным явлением, однако если она повышается, ее нужно сбивать, ведь она не участвует в формировании иммунного ответа.
У родителей может появиться вопрос, при каких показателях температуры тела нужно принимать какие-то меры. Так вот, если у ребенка в анамнезе есть склонность к судорогам или нарушения неврологического характера, сбивать температуру нужно после достижения отметки 37,5. Во всех остальных случаях температуру сбивают, если ее показатели превышают 38,5 градусов. Для этого рекомендуют давать ребенку как можно больше питья и обтереть его влажным полотенцем. Если же температура и дальше повышается, тогда применяют жаропонижающее средство. Повторно принимать лекарство можно не ранее, чем через 6-8 часов.
Существует распространенное мнение об эффективности профилактического приема этих препаратов, то есть применение их после прививки без наличия признаков повышения температуры для устранения риска ее подъема. Эти действия неправильны, и делать этого не следует.
Если же температура не сбивается или повышается дальше, необходимо немедленно обратиться за медицинской помощью.
Если подъем температуры осуществился через трое суток, и он сочетается с кашлем, насморком, то, скорее всего это инфекция, начало которой совпало с проведенной прививкой.
Для устранения риска формирования реакций рекомендуют за несколько дней до проведения прививки начать давать ребенку антигистаминные препараты, например Супрастин, Фенистил или Зиртек.
Осложнения после вакцинации
Осложнения на введение вакцины от коклюша, дифтерии и столбняка разделяют на местные и общие. К местным относят:
- появление инфильтрата плотной консистенции, размером больше 8 см.;
- распространенную гиперемию и боль в месте укола.
В большей части случаев данные патологические явления исчезают самостоятельно через 2-3 суток.
Общие же осложнения вовлекают в патологический процесс весь организм. К ним относятся:
- Аллергические реакции. Они могут проявляться в виде крапивницы, отека Квинке и анафилактического шока. Их проявления появляются довольно быстро, уже через 20-30 минут после прививки.
- Судороги. Они бывают:
— афебрильные, их появление сопровождается поражением нервной системы, о котором не было известно.
— фебрильные, провоцирующим фактором которых считается высокая температура тела. Встречаются фебрильные судороги чаще в первые 24 часа после прививки.
- Монотонный крик. Это осложнение характеризуется непрерывным плачем, который может длиться до трех часов. Возникает оно через несколько часов после прививки. Данное осложнение не требует медицинского вмешательства, так как проходит самостоятельно.
- Повышение температуры тела до показателей 40 градусов и выше.
В большей части случаев появление осложнений наблюдается в результате введения вакцины АКДС или Тетракок. Вакцина против коклюша, дифтерии и столбняка Инфанрикс или вакцина от коклюша, дифтерии, столбняка и полиомиелита Пентаксим приводит к формированию осложнений редко.

Если осложнения спровоцировано введением вакцины АКДС, то следующие этапы вакцинации осуществляют анатоксинами без коклюшного компонента. Объясняется это тем, что именно он имеет высокий уровень реактогенности. Конечно, вакцинация будет считаться незавершенной, однако иммунитет к коклюшу все равно будет производиться, хотя и не в полном объеме, что все же лучше, чем ничего.
Надеемся, что представленная информация о прививке от коклюша, дифтерии и столбняка поможет вам разобраться с интересующими вопросами. Хочется акцентировать внимание, что вакцинация от коклюша считается самым основным методом специфической профилактики заболевания. Выбор проводить ее или нет, конечно же, остается за вами. Реакции на прививку переносятся легче, чем сам коклюш и его возможные осложнения.
Гавель Анна Григорьевна,
Украина, г.Хмельницкий, фельдшер
myterapevt.com
когда делают, профилактика и вакцинация
Национальный календарь прививок, действующий на территории нашей страны, устанавливает сроки вакцинации детей с применением АКДС. Согласно ему, стандартная вакцинация проводится трехкратно по достижению ребенком 3,4, и 6 месяцев, с последующей ревакцинацией в возрасте 1,5 года.
 Если первая доза вакцины от коклюша введена ребенку старше 3 месяцев, то последующие процедуры следует выполнять не чаще, чем через 45 дней. Четвертая прививка против коклюша, полиомиелита и прочих вирусных заболеваний должна производиться в годовалом возрасте.
Если первая доза вакцины от коклюша введена ребенку старше 3 месяцев, то последующие процедуры следует выполнять не чаще, чем через 45 дней. Четвертая прививка против коклюша, полиомиелита и прочих вирусных заболеваний должна производиться в годовалом возрасте.
Сколько делают прививок всего? Последующие процедуры вакцинации ребенка направлены от дифтерии и столбняка, и обязаны выполняться в 7 лет, затем профилактика коклюша у детей выполняется по достижении четырнадцатилетия, и после прививка от коклюша ставится взрослым, каждые 10 лет.
Не следует затягивать с вакцинацией ребенка – проведенная в 4 года процедура часто проходит с осложнениями.
Какие используются вакцины?
Препараты от дифтерии и столбняка (АД-М-АНАТОКСИН и АДС-АНАТОКСИН соответственно), при успешном переносе детьми коклюша, ставится детям до достижения возраста в 6 лет. Первичная вакцинация детей требует введения вакцины 2 раза с перерывом в 45 дней. По истечении года после первой процедуры прививка от коклюша ставится повторно, и выполняется эта процедура однократно – второй укол не требуется.
 Детям старше 7 лет и взрослым против дифтерии, коклюша и столбняка вводится только препарат АДС-М АНАТОКСИН, который также используется для проведения плановых ревакцинаций соответственно календарю. Профилактика против дифтерии, столбняка и коклюша должна выполняться и взрослыми, причем обязательно.
Детям старше 7 лет и взрослым против дифтерии, коклюша и столбняка вводится только препарат АДС-М АНАТОКСИН, который также используется для проведения плановых ревакцинаций соответственно календарю. Профилактика против дифтерии, столбняка и коклюша должна выполняться и взрослыми, причем обязательно.
Если дети, достигшие 6-летнего возраста, по какой-либо из причин не прошли процедуры вакцинацииот дифтерии и столбняка, то им назначается специфическая профилактика коклюша, для проведения которой следует вводить только препарат АДС-М АНАТОКСИН (два раза, с перерывом в 45 дней). Последующее введение вакцины нужно сделать спустя 6–9 месяцев, потом согласно календарю.
Детям до 6 лет, перенесшим осложнения после АКДС, делается инъекция АДС-М АНАТОКСИНА для подготовки иммунной системы, помогающая побороть столбнячный и дифтерийный вирус.
В случае нарушения графика, детей необходимо прививать, учитывая все предыдущие процедуры вакцинации, и доводя общее значение до завершения, после чего ребенок встает в общий график, установленный календарем.
АКДС, инфанрикс и сопутствующие прививки разрешается чередовать со всеми видами вакцины, кроме БЦЖ.
Вакцина против коклюша (АКДС) — немного мутная жидкость, которая перед использованием требуется обязательно встряхнуть, доводя ее до однородного состава. Если в смеси заметно присутствие неоднородны масс, тогда применять вакцину не разрешается.

Календарь прививок
В состав вакцины, кроме действующего вещества, входят дополнительные элементы:
- Адсорбент (официальное название — гидроксид аммония). Применяется в качестве вещества, усиливающего свойства вакцины, направленные на обеспечение длительной защиты организма.
- Стабилизатор — тиомерсал (соли ртути). Объем солей, попадающих в организм и вакцинации, составляет своего 25 мкг. Согласно данным Всемирной Организации Здравоохранения, человеком ежедневно потребляется около 20 мкг ртути в виде различных соединений, и дополнительное количество этого вещества не способно нанести вред организму в столь малых дозах.
Инфанрикс является внутримышечной инъекцией, и детям до 1,5 года ставится в бедро (наружную часть). Ребенок старше полутора лет получает Инфанрикс с предплечье.
 Ранее врачами практиковалось введение препаратов в мышцы ягодиц, однако, ввиду довольно большой жировой прослойки у грудничков, возникал высокий риск попадания препарата в жировую ткань, что делала вакцинацию попросту опасной. Из жировых клеток всасывание препарата осуществляется в несколько раз медленнее, нежели из мышечных тканей, в результате чего возникает риск проявления местных реакций.
Ранее врачами практиковалось введение препаратов в мышцы ягодиц, однако, ввиду довольно большой жировой прослойки у грудничков, возникал высокий риск попадания препарата в жировую ткань, что делала вакцинацию попросту опасной. Из жировых клеток всасывание препарата осуществляется в несколько раз медленнее, нежели из мышечных тканей, в результате чего возникает риск проявления местных реакций.
Вакцинация дошкольников выполняется аналогично, а вот прививка от коклюша и прочего детям младшего школьного возраста часто вводится в область лопатки.
к оглавлению ↑Реакция у детей на препарат
На протяжении первых трех дней после того, как была проведена от коклюша вакцинация, у детей в большинстве случаев наблюдается ответная реакция, как общая, так и местная. Обычно реакция проявляется в первые 4-5 часов после процедуры вакцинации, что не выходит за рамки нормы.
 При местной реакции наблюдается краснота в области введения иглы, кожа при контакте на ощупь более плотная, максимальный размер участка кожи, реагирующего на препарат, обычно не больше 8 см.
При местной реакции наблюдается краснота в области введения иглы, кожа при контакте на ощупь более плотная, максимальный размер участка кожи, реагирующего на препарат, обычно не больше 8 см.
Появление реакции наблюдается в день введения вакцины, проходит спустя 2–3 суток. Общая реакция на укол может проявиться спустя 4 часа после процедуры, и нередко сопровождается повышением температуры и угнетенностью самочувствия.
Общая реакция различается по степени тяжести:
- Слабая – температура до 37,5°С и общая угнетенность.
- Средняя степень – температура может повыситься до 38.5°С, состояние угнетенности более ярко выражается;
- Сильная реакция – температура свыше 38,6°С, общее состояние довольно угнетено;
- Очень сильная реакция сопровождается увеличением температуры до 40°С и выше, при этом дальнейшую вакцинацию АКДС следует прекратить, а Инфанрикс и прочие вакцины можно продолжать ставить.
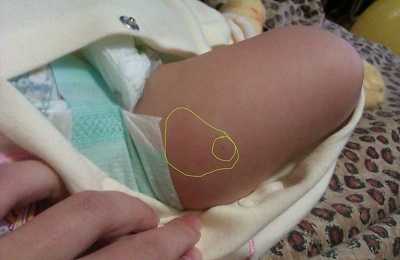 Согласно статистике, средние и сильные реакции на вакцину наблюдаются почти у трети детей, что связано как с индивидуальными особенностями организма у детей, так и зависит от серии препарата. Дело в том, что реагенность вакцин отличается, на препараты различных выпусков может наблюдаться разная реакция.
Согласно статистике, средние и сильные реакции на вакцину наблюдаются почти у трети детей, что связано как с индивидуальными особенностями организма у детей, так и зависит от серии препарата. Дело в том, что реагенность вакцин отличается, на препараты различных выпусков может наблюдаться разная реакция.
Не стоит переживать по поводу высокой температуры, возникающей после вакцинации — это явление вполне нормальное, и относится к естественным реакциям иммунной системы на Инфанрикс. Ранее докторами считалось, что чем больше поднимается у детей температура, тем активней защищается организм, что верно лишь отчасти.
к оглавлению ↑Облегчение состояния ребенка после вакцинации
Если температура тела у ребенка превысила отметку 38,5°С (детям, имеющие предрасположенность к судорожным проявлениям, порог установлен на значении 37,6°С), следует использовать стандартные жаропонижающие препараты. Если температура остается на прежнем уровне, следует незамедлительно вызвать специалиста.
Следует понимать, что в процессе вакцинации дети могут заразиться практически любым видом инфекции, то все совпадения можно отнести только к случайностям.
Нередко встречается ситуация, когда дети начинают кашлять, у них появляется насморк, проблемы со стулом, но это не имеет абсолютно никакого отношения к процедуре вакцинации. Замечено, что на лето приходится меньше случаев лихорадки после вакцинации, что можно связать с невозможностью простудится для ребенка ,и никак не реакцией на вакцину. В таких случаях следует приступить к поиску причин возникновения заболевания и дальнейшему лечению, не обращая внимания на вакцину.
 Нередко от родителей поступают жалобы на последствия, выражающиеся в проявлении аллергии у детей — обычно это является следствием генетической предрасположенности к диатезу, а процедура введения препарата просто активирует ее, являясь своего рода катализатором, но никак не становится причиной ее возникновения. Также это может являться причиной сбоя работы ЖКТ либо изначально неправильным рационом у ребенка или матери.
Нередко от родителей поступают жалобы на последствия, выражающиеся в проявлении аллергии у детей — обычно это является следствием генетической предрасположенности к диатезу, а процедура введения препарата просто активирует ее, являясь своего рода катализатором, но никак не становится причиной ее возникновения. Также это может являться причиной сбоя работы ЖКТ либо изначально неправильным рационом у ребенка или матери.
В таких случаях следует придерживаться негласного правила: за 7 дней до вакцинации и на протяжении 7–10 дней после нее запрещается изменять рацион малыша. Это относится и к более взрослым детям, которых не следует баловать сладостями, компенсируя, таким образом, полученный в результате введения вакцины дискомфорт.
к оглавлению ↑Какие еще могут быть осложнения?
Для грудничков различаются следующие признаки, говорящие о наличии осложнений:
продолжительные крики малыша, наступающие в значение 3–4 часов после укола и сопровождающиеся повышением температуры.
 Вопреки устоявшемуся мнению впечатлительных родителей, негативного влияния на организм эти последствия вакцинации не оказывают;
Вопреки устоявшемуся мнению впечатлительных родителей, негативного влияния на организм эти последствия вакцинации не оказывают;- судороги, представляющие одну из разновидностей индивидуальной реакции на препарат, вызванной особой работой мозга;
- аллергия, обычно проявляется в течении 30 минут после укола. Поэтому крайне важно для родителей выдержать положенное время после вакцинации, проведя его в кабинете врача.
Возможные осложнения можно миновать, проведя перед вакцинацией некоторые меры медикаментозного предупреждения. Однако, выполнять это должны только специалисты, и не стоит пытаться самостоятельно назначать ребенку прием лекарств.
к оглавлению ↑Кому противопоказана вакцинация?
Все противопоказания, запрещающие проводить процедуру введения вакцины, можно отнести ко временным и постоянным.
Под временным запретом вакцинация от коклюша во время обострения хронических болезней или острого проявления заболевания. В таком случае вакцинация должна делаться не ранее, чем через 3 недели после выздоровления ребенка, иначе возможны негативные последствия для здоровья. Для исключения проведения процедуры на нездоровых детях, следует обязательно провести осмотр перед вакцинацией.
 Обычно осмотр проводится врачом либо фельдшером. У ребенка в момент вакцинации температура тела должна быть в норме, и в ближайшем окружении малыша не должно быть заболевших. В противном случае процедура откладывается на 2–3 недели.
Обычно осмотр проводится врачом либо фельдшером. У ребенка в момент вакцинации температура тела должна быть в норме, и в ближайшем окружении малыша не должно быть заболевших. В противном случае процедура откладывается на 2–3 недели.- Постоянные противопоказания обычно назначаются в случае тяжелых аллергических реакций, как на саму вакцину, так и на любой компонент, присутствующий в ее составе, появление сильных осложнений во время предыдущего введения вакцины, патологические нарушения в работе ЦНС и периодические афебрильные судороги.
Но следует помнить, что к противопоказаниям не относится аллергия, выражающаяся в бронхиальной астме, или патология ЦНС у детей, не являющаяся прогрессирующей. В этих случаях, наоборот, вакцинация против коклюша строго показана, так как в результате болезней могут возникнуть серьезные осложнения, вплоть до нарушения функций головного мозга.
Бондаренко Татьяна
Эксперт проекта OPnevmonii.ru
Статья помогла вам?
Дайте нам об этом знать — поставьте оценку
Загрузка…opnevmonii.ru
Прививка от коклюша: зачем нужно делать?
Коклюш — одна из самых опасных детских инфекций, вызывающая поражения слизистой оболочки ЛОР-органов, бронхов и легочной ткани. Заболевание проявляется изнуряющими приступами кашля, лихорадкой и общей интоксикацией, а также характеризуется частым развитием осложнений у младенцев и беременных. Именно поэтому прививка от коклюша, помогающая предотвратить болезнь, является обязательной для всех детей и некоторых взрослых.
Необходимость прививки
Обязательная вакцинация детей от коклюша, обусловлена широкой распространенностью инфекции, и ее тяжелым течением у младенцев. При данной патологии в незащищенном детском организме происходят следующие изменения:
- Возбудитель детской инфекции, палочка Борде-Жангу, закрепляясь в слизистых оболочках гортани, трахеи, бронхов и легких, выделяет специфические токсины, приводящие к общей интоксикации организма, вследствие чего страдают внутренние органы больного.
- Сильные приступы кашля с эпизодами остановки дыхания, способствуют развитию гипоксии, губительной для нервной системы малыша.
- Коклюш, переносимый женщиной в период вынашивания, способствует спонтанным выкидышам, мертворождению, нарушениям течения беременности (преждевременный разрыв плодных оболочек, отслойка плаценты) и рождению недоношенного ребенка.
- При внутриутробном инфицировании, коклюш может привести к порокам сердца, нервной системы, врожденным патологиям опорно-двигательного аппарата.
- При тяжелом течении инфекции, у малышей может возникнуть угрожающее жизни состояние — ложный круп, который, при отсутствии экстренной помощи, часто приводит к летальному исходу.
Коклюш грозен своими осложнениями со стороны ЛОР-органов — ларинготрахеитом, поражением голосовых связок, глухотой, вследствие разрыва барабанной перепонки или кровоизлияния в мозг. Кроме этого инфекция способна приводить к тяжелой пневмонии и сепсису.
Маленькие дети чаще подвержены заболеванию, поскольку врожденный иммунитет от инфекции отсутствует, а противококлюшные антитела не способны передаваться грудничку с молоком матери.
Прививка против коклюша необходима, поскольку способствует формированию специфического иммунитета, который препятствует заражению, а в случае возникновения болезни, смягчает симптоматику и снижает вероятность возникновения осложнений, в том числе и опасного для жизни ларингоспазма.
Виды вакцин
Первая вакцина против коклюша была создана более 70 лет назад. После того, как ввели иммунизацию, удалось резко снизить заболеваемость инфекцией, в особенности ее тяжелых форм, и свести к минимуму случаи летальных исходов.
Существует несколько вариантов противококлюшных прививок:
- Цельноклеточные живые (АКДС, Тританрикс и Тетракок с дополнительным противополиомиелитным компонентом) — для их изготовления используют ослабленные, инактивированные штаммы патогенных микроорганизмов, которые не способны привести к заболеванию, однако сохраняют свои иммуногенные свойства. После данных прививок формируется стойкий гуморальный и клеточный иммунитет.
- Бесклеточные (Инфанрикс, Пентаксим, Пентавак) – содержат белковые частицы палочки Борде-Жангу, способствующие созданию защитного иммунитета от коклюша, а также дифтерийный и столбнячный анатоксины.
В государственных поликлиниках и больницах России наиболее распространено введение цельноклеточной вакцины от коклюша — АКДС. В случае нежелания родителей, а также при наличии противопоказаний к введению живых микроорганизмов, рекомендуется использование бесклеточных препаратов.
Прививка от коклюша поликомпонентна и защищает вакцинированного человека также от столбняка и дифтерии, которая, в отличие от коклюша, способна вызвать истинный круп — чрезвычайно опасное для жизни поражение ЛОР-органов. Отдельно противококлюшной вакцины не существует.
Часто люди интересуются «Нужна ли прививка и в каком возрасте делают ее взрослым?». Исследования показали, что вакцинация ребенка от коклюша в возрасте после 4 лет – нецелесообразна, поскольку старшие дети и взрослые менее подвержены заболеванию и легче переносят инфекцию. Исключение составляют ранее непривитые и неболевшие беременные женщины при высоком риске заражения,
Календарь прививок
«Когда делают прививку от коклюша?» – вопрос, интересующий многих матерей. Прививки от коклюша включены в обязательный план профилактических вакцинаций для всех детей без медицинских противопоказаний. Впервые препарат вводится внутримышечно в переднюю поверхность бедра в возрасте 3 месяца. В дальнейшем вакцинация детей, при отсутствии противопоказаний, совершается в 4,5 и 6 месяцев.
В 18 месяцев, при правильной схеме прививок, или не ранее, чем через 12 месяцев после последней прививки, необходима ревакцинация препаратом АКДС. От коклюша вакцинацию необходимо провести до определенного возраста. В том случае если ребенку исполнилось 4 года или он уже переболел данной детской инфекцией, показано введение препарата АДС, содержащего только столбнячный и дифтерийный анатоксины.
Перед проведением прививки от коклюша, медицинские работники должны выяснить, имеет ли ребенок абсолютные или относительные противопоказания к ней. В случае если у ребенка диагностируется ОРВИ, ангина, фарингит, ларингит или ринит, терапевт или отоларинголог рекомендуют вакцинировать ребенка спустя 2–3 недели после выздоровления.
Противопоказания
Несмотря на необходимость и важность создания иммунитета от опасной инфекции, существуют случаи, когда прививку делать нельзя. Противопоказания для вакцинации коклюшными препаратами могут быть абсолютными, относительными и временными.
К ним относятся:
- Наличие острого заболевания (у маленьких детей это чаще всего ОРВИ, ангины, отиты, ринит, гайморит), сопровождающиеся ухудшением общего состояния.
- Немотивированное или обусловленное болезнью (прорезывание зубов, повышение температуры тела), ухудшение общего состояния.
- Аллергические реакции в ответ на предыдущие введения вакцин, других медикаментов, продуктов.
- Прием ребенком или кормящей матерью антибиотиков.
- Лечение младенца иммуносупрессивными препаратами.
При данных состояниях прививка делается после нормализации температуры и общего самочувствия ребенка, либо после специальной предварительной подготовки.
В случае патологий нервной системы, судорог в анамнезе, тяжелого иммунодефицита, перенесенной родовой травмы или недоношенности, введение живых и инактивированных вакцин противопоказано.
Подготовка к прививке и реакции на нее
За две недели до планируемой прививки, рекомендуется обезопасить ребенка от возможного заболевания, избегать общественных мест и контактов с больными людьми. До прививки не рекомендуется кормить малыша новыми смесями, вводить прикормы и давать непривычные лекарства. Детям, подверженным аллергическим реакциям часто рекомендуется профилактический прием антигистаминных средств.
Непосредственно перед прививкой, доктор выясняет, есть ли противопоказания, измеряет температуру, осматривает ребенка и аускультирует его легкие. Перед введением препарата матери важно узнать, как называется прививка и как правильно ухаживать за ребенком после нее.
К возможным реакциям относятся:
- Гиперемия кожных покровов в месте введения препарата.
- Незначительное уплотнение, отек в области инъекции.
- Лихорадка до 37 градусов.
- Плаксивость, капризность, нарушения сна.
- Легкая хромота, быстрая утомляемость при ходьбе.
Данные последствия обычно наблюдаются, если делают прививку от коклюша детям, используя препарат АКДС, но в норме они проходят через несколько дней. После вакцинации можно гулять, в день инъекции разрешается принять непродолжительный теплый душ. Нельзя тереть место укола, принимать ванную или купаться в открытых водоемах.
Возможные осложнения
Осложнения редко возникают при правильной подготовке к вакцинации и обычно связаны с введением прививки больному грудничку, при индивидуальной чувствительности или использовании некачественного препарата.
Нежелательные последствия от вакцинации могут быть следующими:
- Анафилактический шок.
- Крапивница, сыпь.
- Отек Квинке.
- Судороги.
- Поражение нервной системы, энцефалопатия.
«Есть ли вероятность возникновения опасных осложнений у ребенка?» – этот вопрос интересует каждого родителя. Специалисты заверяют, что при правильной оценке состояния малыша и подготовке к прививке, вероятность побочных эффектов минимальна. В случае сомнений, а также для ослабленных или недоношенных детей, лучше использовать инактивированные вакцины, такие как Пентаксим.
Коклюш — тяжелое заболевание, несущее большую угрозу для здоровья и жизни малыша, чем любая вакцина. Поэтому сделайте правильный вывод и защитите ребенка от болезни.
elaxsir.ru
Прививка от коклюша: вакцины, сроки
Широкое распространение коклюша среди детской и взрослой популяции требует проведения иммунизации согласно национальному календарю профилактических прививок. Прививка от коклюша проводится в определенные сроки, позволяет предупредить инфицирование бактериальной инфекцией, снизить риск развития осложнений в случае возникновения заболевания.
Прививка от коклюша
О коклюше
Коклюш относится к инфекционным острым заболеваниям детского возраста с приступами пароксизмального кашля, возникающего на фоне поражения слизистой оболочки бронхов. Инфекция передается воздушно-капельным путем, особенно в закрытых коллективах – в детских садах, школах, офисах, где не соблюдается режим проветривания.
Заразиться можно от больного коклюшем с конца инкубационного периода, то есть на 14 день после инвазии патогеном, до конца первой стадии катарального воспаления бронхов. Скорость нарастания симптомов зависит от исходного уровня иммунной активности, количество коклюшных бактерий, проникших на слизистую оболочку дыхательных путей.
Интересные статьи
Заболевание отличается отсутствием острой фазы, постепенным нарастанием частоты кашлевых приступов на фоне неизмененного состояния здоровья. В судорожную фазу кашель приобретает форму приступов, которая длится от 3 до 5 минут с непрерывно повторяющимися кашлевыми толчками.
Обязательно ли делать прививку от коклюша? — Доктор Комаровский
Вакцинация против дифтерии, коклюша, столбнякаАКДС
Прививка от коклюша
Между короткими паузами больной делает резкий свистящий вдох – реприз, это является патогномоничным синдромокомплексом коклюша. Центральная нервная система претерпевает характерные для данной инфекции изменения, заключающиеся в формировании кашлевой доминанты в дыхательном центре продолговатого мозга. Постепенно возбуждение распространяется на рвотный и сердечно-сосудистый центр.
В конце судорожной фазы кашель развивается на фоне неспецифических внешних раздражителей, таких как вкусовые, слуховые или тактильные воздействия. Дети и взрослые во время кашлевого приступа не могут остановиться, начинают испытывать дискомфорт от развивающейся гипоксии, нередко происходит развитие осложнений. Течение коклюша у привитых детей протекает значительно легче, кашлевые пароксизмы возникают несколько раз в вечернее время, занимают не более 2 минут. У взрослых пациентов коклюшная инфекция протекает, как правило, тяжело, приводит к развитию осложнений различных степеней тяжести, требует комплексного лечения в условиях стационара.
О прививке
Прививка от коклюша впервые начала разрабатываться после того, как ученые Борде Ж. и Жангу О. вырастили коклюшную бактерию Бордетеллию в искусственной микробиологической среде в 1906 году в Бельгии. В 1958 году отечественными учеными была разработана вакцина против столбнячной, коклюшной, дифтерийной инфекции, которая сегодня называется АКДС – адсорбированная коклюшно-дифтерийно-столбнячная вакцина. Несмотря на многочисленные клинические и эмпирические исследования, направленные на снижение токсичности коклюшного компонента, ученым не удалось снизить воздействие экзотоксина на клетки центральной нервной системы ребенка. Этот факт требует проведение плановой вакцинации только среди полностью здоровых детей, у которых в анамнезе нет отметок о перенесенных заболеваниях головного мозга, ЦНС.
Согласно эпидемиологическим исследованиям АКДС и вакцина против полиомиелита существенно снижает распространенность данных инфекционных заболеваний среди населения. Спорадические эпизоды заражения возникают у:
- непривитых детей;
- взрослых при отсутствии ревакцинации;
- людей с ослабленным иммунитетом;
- на фоне первичного или вторичного иммунодефицита;
- больных тяжелыми системными заболеваниями.
Разработано несколько вариантов прививок против коклюша и других заболеваний, которые отличаются производителем и составом. В классический состав цельноклеточной вакцины АКДС, производимой российской фармацевтической компанией «Микроген», входят:
- убитые коклюшные бактерии;
- очищенный столбнячный анатоксин;
- очищенный дифтерийный анатоксин.
Французская цельноклеточная вакцина «Пентаксим» имеет в составе кроме перечисленных компонентов противополиомиелитный компонент, конъюгированные вещества против гемофильной палочки. Бельгийская вакцина «Инфанрикс» производится компанией «ГлаксоСмитКляйн», является бесклеточной вакциной, в составе которой убитые коклюшные клетки заменены детоксицированным коклюшным экзотоксином.
Выбор вводимого препарата для иммунопрофилактики зависит от состояния здоровья ребенка, предпочтений родителей, рекомендаций лечащего врача. Перед тем, как выбрать какой препарат лучше, следует ознакомиться с отзывами родителей о переносимости той или иной вакцины их детьми.
Сроки проведения
Прививка от коклюша, столбняка, дифтерии входит в профилактический минимум национального календаря прививок, который регламентирован для планового проведения на территории разных стран. Прививки делают детям, начиная с трехмесячного возраста, целый курс состоит из четырех вакцинаций в течение первого года жизни.
Дифтерия, столбняк, коклюш после прививок не развиваются вовсе или протекают легко без наступления осложнений, характерных для взрослых или непривитых детей. Когда ребенку исполняется два месяца, маме необходимо собрать информацию о вакцинах, пройти плановые обследования специалистов, особенно врачей неврологов, для выявления различных заболеваний, которые являются противопоказаниями к проведению вакцинации.
В течение первого года жизни прививка против коклюша ставится в 3, 4,5, 6 и 18 месяцев. В 7 и 14 лет проводится ревакцинация против дифтерии и столбняка вакциной без коклюшного компонента. Взрослым людям делают АКДС каждый десять лет после последней ревакцинации, это значительно снижает степень распространенности заболевания. Учитывая тяжелый характер течения острой коклюшной инфекции, а также высокий риск наступления осложнений после судорожной фазы, проведение иммунопрофилактики у взрослых является обязательной.
сли есть противопоказания к проведению, взрослым людям, как и детям, можно сделать прививку другой вакциной, чтобы избежать неприятных последствий. Если в виду наличия противопоказаний ребенку не проводилась плановая иммунопрофилактика в сроки, установленные регламентированным календарем, прививки ставятся индивидуально в порядке, назначенном врачом педиатром.
В этом случае начало вакцинации определяется сроками полного выздоровления ребенка, интервалы между прививками соблюдаются согласно установленному режиму по национальному календарю от 30 до 45 суток. Взрослые соблюдают график профилактики по сертификату о прививках, проводя их после полного истечения последней даты ревакцинации.
Подготовка к прививке
Вакцинация проводится только здоровым детям, у которых отсутствуют острые или хронические заболевания внутренних органов и систем, аллергические реакции, расстройства центральной нервной системы. У детей младшего возраста учитывается, как протекала беременность, рост и вес при выписке из родильного дома, наличие признаков внутриутробной патологии, гипоксии плода. Врач педиатр обязан информировать родителей о возможных побочных явлениях вакцинации, провести инструктаж о предварительной подготовке к каждой прививке. Особенно подготовка требуется при использовании АКДС и Пентаксима, так как они являются цельноклеточными препаратами с инактивированными коклюшными бактериями.
Подготовка осуществляется родителями за три дня до планируемой даты вакцинации и три дня после нее, ребенку в возрастной дозировке назначают супрастин или фенистил три раза в день. Антигистаминные препараты оказывают супрессивное воздействие на иммунитет, предупреждают развитие сенсибилизации или развития осложнений.
Перед проведением вакцинации Инфанриксом в три месяца также рекомендуется проводить подготовительные мероприятия, однако переносимость данной вакцины гораздо легче, что обусловлено отсутствием в составе убитых коклюшных бактерий.
Вторая вакцинация в возрасте 4,5 месяцев переносится тяжелее, чем первая, это происходит за счет сенсибилизации организма к компонентам вакцины. Если, несмотря на проведенную подготовку, первая вакцинация была перенесена ребенком тяжело или развились осложнения, вторая прививка откладывается на срок, установленный врачом.
В случае, когда делают вторую прививку после негативных реакций со стороны организма, период подготовки может составлять 5 дней до и 5 дней после укола. Вакцину ставят в область бедра для лучшего всасывания компонентов, перед проведением следует проверить данную область на наличие сыпи, ссадин, повреждений кожных покровов.
Противопоказания и осложнения
Абсолютными противопоказаниями к проведению вакцинации против коклюша, столбняка и дифтерии относят острые периоды респираторной инфекции, простуды, обострения хронических заболеваний. Вакцины не ставят при наличии индивидуальной аллергической непереносимости компонентов в составе, так как повышается риск развития анафилактического шока, отека Квинке, крапивницы.
Если у ребенка есть признаки первичного или вторичного иммунодефицитного состояния, когда смещаются показатели лейкоцитарной формулы вплоть до полного отсутствия клеточных популяций, вакцинация категорически противопоказана.
Коклюшный компонент противопоказан детям, если в анамнезе имеются сведения о поражении ЦНС, повышенной судорожной активности, перинатальной энцефалопатии.
Опытные неврологи не советуют ставить коклюшную вакцину при возникновении у ребенка фибрильных судорог на фоне повышения температуры тела. Если в анамнезе имеются сведения об аллергии у родителей или плохой переносимости данной вакцины, рекомендуется тщательно обследовать малыша с определением иммунограммы и развернутой лейкоцитарной формулой.
Низкая реактогенность Инфанрикса позволяет делать данную прививку у детей с отягощенным анамнезом по рекомендации педиатра и иммунолога. Реакции, развивающиеся после введения вакцины, разнообразны, начиная с легких симптомов, таких как:
- вялость;
- слабость;
- головная боль;
- монотонный крик;
- повышение температуры;
- гиперемия и отек на месте введения;
- заторможенность;
- затяжной сон и другие.
Данные реакции относят к условно нормальным последствиям вакцинации, однако, подобная реактивность организма отражает степень нагрузки на иммунитет ребенка и повреждающее воздействие на нервную систему. Данные реакции легко перетекают в тяжелые осложнения, такие как генерализованная аллергическая реакция по типу анафилактического шока, судорожные припадки на фоне нормальной температуры тела, энцефалит, шок.
Раздражающее воздействие коклюшного компонента на мозговые оболочки приводит к развитию энцефалита, который проявляется негативными реакциями, отражающими угнетение работы ЦНС. Проведение вакцинации здоровым детям не вызывает развитие осложнений, переносится хорошо без побочных реакций.
Проведение подготовки в виде антигистаминовых препаратов и жаропонижающих средств после введения вакцины благоприятно влияют на здоровье ребенка. Взрослые люди при регулярном проведении ревакцинации переносят прививку без развития побочных реакций, частота возникновения осложнений среди взрослого населения крайне низкая (по данным официальной статистики).
kakiebolezni.ru
когда делают ребенку, последствия, разрешена ли при беременности
 Коклюш – специфическое инфекционное заболевание. Его особенность заключается в том, что бактерии, провоцирующие заболевание, не имеют особой устойчивости к факторам внешней среды, но при этом, если же все-таки в организме образовался очаг инфекции, избавиться от этого заболевания не так и просто.
Коклюш – специфическое инфекционное заболевание. Его особенность заключается в том, что бактерии, провоцирующие заболевание, не имеют особой устойчивости к факторам внешней среды, но при этом, если же все-таки в организме образовался очаг инфекции, избавиться от этого заболевания не так и просто.
Читайте также: Какие последствия коклюша бывают у детей, взрослых и при беременности
В процессе болезни возникает кашель, сопровождающийся спазмами, который может продолжаться длительный период, даже не один месяц. Основная проблема даже не в дискомфорте, а в том, что такого рода инфекция способна создавать пагубные последствия для организма. К особой группе риска относятся дети до 2-х лет, они максимально подвержены заражению в силу недостаточно окрепшего иммунитета. В целом же после достижения пятилетнего возраста заболевание переносится значительно легче.
Прививка от коклюша выступает своего рода профилактическим мероприятием. На данном этапе развития медицины применяют вакцину, в состав которой входят компоненты защиты не только от коклюша, но еще и против таких заболеваний, как дифтерия и столбняк.
Наличие прививки не дает гарантии того, что человек не инфицируется вообще, но при этом степень тяжести протекания болезни будет значительно ниже. Иммунитет после вакцинации не носит пожизненный характер. Также существует вероятность привития препарата плохого качества, это тоже значительно влияет на уровень защиты.
Необходимость вакцинации
Многих родителей волнует вопрос: нужна ли прививка от коклюша?
Основными причинами для прививки АКДС являются следующие факторы:
- Длительность заболевания слишком велика, при этом весь период присутствует удушливый кашель, который не имеет никаких препаратов для борьбы с ним.
- Иммунитет не передается от мамы ребенку, даже если она ранее перенесла такое заболевание.
- Пока не существует конкретного лечения этой инфекции. Очень часто медики прибегают к назначению препаратов, которые всего лишь смягчают проявление всех симптомов, иногда приходится часто менять назначение.
- Малыши до 12 месяцев тяжелее переносят данное заболевание. Большая вероятность смертельных случаев.
- Даже при перенесенном заболевании нет гарантии наличия иммунитета на всю жизнь.
- Очень большой перечень осложнений и тяжелых последствий: воспаление легких, кровоизлияние головного мозга, деформация перепонок уха, появление грыжи и, самое страшное, летальный исход.
В данном случае профилактические мероприятия менее затратны, чем само лечение.
АКДС носит плановый характер. Основные этапы вакцинации проводятся следующим образом:
- Первая прививка делается в 3-месячном возрасте.
- Вторая вакцинация производится в 4,5 месяца.
- Третий этап проводится в полгода.
Обязательным условием в этом процессе является временной промежуток между этапами не менее месяца. Заключительная вакцинация делается уже после года с целью закрепления ранее достигнутого эффекта. Но при некоторых обстоятельствах этот график может корректироваться по решению врача.
Читайте также: Какие бывают осложнения коклюша у детей и взрослых
Причины временного отказа от прививки:
- в случае наличия какого-либо остро текущего заболевания либо же обострения хронического недуга. Период, на который откладывается процедура, неограничен и длится до тех пор, пока ребенок полностью не поправится;
- если реакция при ранее проведенной вакцинации привела к неблагоприятным изменениям в состоянии здоровья;
- при заболеваниях нервной системы любого характера;
- после перенесенного ранее коклюша по причине наличия в организме антител к данной инфекции на протяжении определенного периода времени.
Незначительное воспаление горла и ринит в легкой степени не относятся к таким причинам, однако по решению врача могут являться противопоказаниями.
При беременности допускается вакцинация АКДС, но только при реальной необходимости, строго в сроки не ранее 27-й недели.
Взрослым людям прививки не делаются, так как степень тяжести протекания заболевания не так велика, в основном это затяжной кашель.
Период после проведения вакцинации может протекать по-разному, сопровождаясь различными последствиями. В основном это незначительное покраснение участка бедра, куда в большинстве случаев детям делается АКДС с небольшим уплотнением. Общее состояние может немного ухудшиться с повышением температуры. Обычно такие симптомы быстро проходят. Если же данный период затянулся, то необходимо обязательно сообщить участковому врачу, чтобы избежать осложнения.
Основные виды последствий:
- уплотнения и воспалительные процессы мягких тканей в области введения вакцины;
- аллергические проявления в виде сыпи рядом с местом укола;
- сбои нервной системы. У малышей этот период сопровождается беспричинным плачем, бессонницей, они более капризны и раздражительны;
- повышенная температура;
- к нередким явлениям относят судороги, которые в более легкой форме могут проявляться как кратковременное онемение конечностей;
- потеря сознания;
- заболевание энцефалитом – случай исключительно редкий, но, тем не менее, встречается в медицинской практике;
- вероятность заболевания коклюшем. Такой исход возможен в случае применения вакцины плохого качества либо же при условии очень пониженного иммунитета у вакцинируемого.
Чтобы избежать тяжелых последствий, предварительно нужно ознакомиться со всеми мерами предосторожности, а также узнать, какая вакцина вводится ребенку, убедиться в ее хорошем качестве, соблюдении всех норм ее хранения и транспортировки, проверить дату изготовления и т. п.
Основные рекомендации
- Обязательно провести осмотр у педиатра, а также посетить невропатолога, чтобы исключить скрытые заболевания нервной системы.
- Нет необходимости исключать пребывание на свежем воздухе с благоприятными погодными условиями.
- Желательно исключить посещение мест массового скопления людей, а также ограничить контакт привитого ребенка с больными.
- Водные процедуры можно немного сократить по времени проведения, стараясь при этом не тереть место укола.
- Если ребенок совсем маленький, то не рекомендуется вводить новый вид прикорма, чтобы уменьшить вероятность аллергии.
kashelsovet.ru


 Вопреки устоявшемуся мнению впечатлительных родителей, негативного влияния на организм эти последствия вакцинации не оказывают;
Вопреки устоявшемуся мнению впечатлительных родителей, негативного влияния на организм эти последствия вакцинации не оказывают; Обычно осмотр проводится врачом либо фельдшером. У ребенка в момент вакцинации температура тела должна быть в норме, и в ближайшем окружении малыша не должно быть заболевших. В противном случае процедура откладывается на 2–3 недели.
Обычно осмотр проводится врачом либо фельдшером. У ребенка в момент вакцинации температура тела должна быть в норме, и в ближайшем окружении малыша не должно быть заболевших. В противном случае процедура откладывается на 2–3 недели.