Какая должна быть шейка матки перед родами
Одним из предвестников родов является изменение шейки матки. Она меняется кардинально, а происходит это абсолютно незаметно для беременной. Что же происходит с этим органом, какие при этом бывают отклонения и когда без вмешательства врачей не обойтись? Разберёмся в этих вопросах.
О зрелой шейке матки
Перед родами большое значение имеет расположение шейки матки в малом тазу, а также её длина, размягченность. Последний показатель при готовности к родам должен быть таким, чтобы пропустить внутрь 1-2 пальца гинеколога. При таком размягчении женщина замечает, что отходит слизистая пробка. Этот признак приближения схваток проявляется тем раньше, чем раньше начала раскрываться шейка перед родами.
А ещё она в это время укорачивается. Трансвагинальное УЗИ констатирует, что её длина перед родами около 1 см.
Шейка матки с приближением родов занимает положение по центру малого таза. Для сравнения — за месяц до этого она отклонена назад.
То есть, эти 3 параметра (размягчённость, длина и расположение) являются показателями зрелости шейки матки. Их оценивают по 2-бальной шкале. Зрелой считается шейка, если в сумме показатели составляют 5 баллов.
Как стимулируют раскрытие шейки матки
В случаях, когда воды у беременной отошли, а роды на протяжении 12 часов не начинаются, нужно использовать стимуляцию. Проводится эта процедура под контролем врача с учётом аллергии женщины на медицинские препараты и её состояния.
Стимуляция бывает двух видов: медикаментозная и немедикаментозная.
Есть медицинские показатели, при которых стимуляция является обязательной:
- При наличии у беременной гестоза, сахарного диабета или высокого давления.
- При слишком растянутой матке, крупном плоде или многоплодной беременности.
- При коротких и слабых схватках или их прекращении.
- При осложнениях с сердцем, резус-конфликте.
- При преждевременной отслойке плаценты.
- При позднем токсикозе беременной.
Также стимуляция раскрытия шейки матки рекомендуется при переношенной беременности (больше 40 недель). В таком случае врач принимает решение о том, стимулировать роды или ждать. Беременную при этом помещают в роддом для удобства врачебного контроля над её состоянием.
Медикаментозная стимуляция раскрытия шейки матки бывает нескольких видов:
- Инъекции Синестрола внутримышечно. Препарат не влияет на схватки, а стимулирует раскрытие шейки матки.
- Палочки ламинарии. Их вводят в шейку матки, в цервикальный канал на всю длину. Через несколько часов палочки разбухают под действием влаги. Цервикальный канал при этом раскрывается механически. Как правило, через сутки и шейка раскрывается.
- Гель с простагландинами. Его вводят в цервикальный канал для стимуляции раскрытия шейки. В отличие от предыдущего способа, шейка раскрывается за пару часов.
- Инъекции Энзапроста внутривенно. Препарат тоже содержит простагландины. После его введения шейка матки становится мягкой, укорачивается время схваток.
Другой метод стимуляции шейки матки — немедикаментозный. Он представляет собой прокалывание плодного пузыря. На языке науки это называется амниотомия. Её делают в случае раскрытия шейки матки на 2 см и остановки процесса. Следствием прокалывания является излитие вод и уменьшение давления. Головка малыша при этом жмёт на таз, что и стимулирует раскрытие шейки. Амниотомия считается безопасным методом стимуляции, поскольку вреда плоду не причиняет.
В случае осмотра шейки перед родами и выявления её незрелости женщине предлагают процедуру стимуляции. Ведь существует риск кислородного голодания ребёнка как следствие старения плаценты. Она уже не может нормально выполнять свои функции, в том числе снабжать ребёнка кислородом в достаточном количестве.
Беременные женщины не должны пытаться самостоятельно диагностировать свою готовность к родам. Это миссия врачей. А будущей маме нужно выполнять их рекомендации, сохранять спокойствие и быть уверенной в том, что роды пройдут хорошо.
Специально для beremennost.net Елена ТОЛОЧИК
beremennost.net
Длинная шейка матки перед родами что делать
Как подготовить шейку матки к родам
Ни для кого не секрет, что к родам нужно готовиться. Эта подготовка включает не только «рейды» по магазинам с детскими вещами и психоэмоциональный настрой. Готовить к родам нужно и матку. в которой 9 месяцев растет и развивается ваш карапуз. В принципе, природа сама позаботилась о том, чтобы все женские органы максимально «созрели» до родов и не подвели в нужную минуту. Однако не все и не всегда идет по плану.
Неподготовленная к родам матка
«Домик» вашего пузожителя – это орган вытянутой формы, который состоит из мышечной и фиброзной ткани – матка, которая в нижней части заканчивается шейкой. Как только наступают роды (исследователи, кстати, до сих пор не могут выяснить, почему роды наступают в тот или иной момент), матка начинает сокращаться, то есть наступают схватки. За время схваток (первый период родов – раскрытие) шейка матки должна полностью раскрыться и выпустить плод. В это время в пока еще беременном организме происходят невероятные события: матка, сокращаясь, как бы «сползает» с плодного яйца, поднимаясь вверх, а сам плод опускает в канал шейки матки. Полное раскрытие шейки фиксируют, когда через нее может «пролезть» головка малыша. Как только это произошло – начинается второй этап родов – изгнание и потуги, которые заканчиваются рождением малыша.
Чтобы появиться на свет, ребенку предстоит пройти очень сложный путь, но пузожитель не останавливается ни перед чем. Например, если шейка матки его не пускает – он все равно лезет, вот и получаются разрывы, которые являются частыми спутниками родов. Несложно догадаться, почему именно возникает это осложнение – из-за недостаточной эластичности мышечной ткани промежности. Понятное дело, что есть и другие причины разрывов при родах, но тем не менее эластичность матки обязательное условие успешных родов.
Интересно то, что в период беременности матка самостоятельно готовится к предстоящим родам. В последнем триместре беременности мышечная ткань очень активно заменяется волокнами коллагена, которые и обеспечивают ей способность растягиваться. Это состояние врачи называют «зрелость матки и ее шейки». Обычно на 39 недели беременности лечащий врач определяет эту «зрелость», при которой длина шейки матки должна составлять до 2 см, ее «консистенция» должна быть мягкой, цервикальный канал должен пропускать один поперечный палец за область внутреннего зева (это результат укорочения шейки матки) и шейка матки должна располагаться в центре влагалища.
Отклонения от этих норм (слишком длинная шейка матки, плотная ее консистенция, закрытый цервикальный канал и наружный зев) свидетельствуют о незрелости шейки матки, то есть организм к родам не готов и ему нужна «подпитка». Врачи незрелую шейку называют «дубовой». Не стоит надеяться на то, что готовая к родам матка обеспечит вам отсутствие разрывов, однако именно ее «зрелость» намного уменьшит их вероятность. Поэтому пренебрегать подготовкой не стоит.
Как готовить матку к родам?
Есть немало способов подготовить шейку матки к родам, помочь ей вовремя созреть. При диагнозе «незрелая» шейка матки врачи назначают лекарства и процедуры, которые должны стимулировать процесс созревания шейки матки. Возможно, вам назначат даже применение простагландинов, которые вводятся в цервикальный канал и способствуют созреванию шейки матки, или же в матку введут свечи с ламинарией, которая стимулирует выработку коллагена, что делает ткани более эластичными.
Иногда шейка матки не созревает из-за сильного мышечного напряжения, поэтому в последние недели беременности врач может назначить прием спазмолитиков (Но-шпа, Папаверин) либо внутримышечно, либо в виде таблеток или ректальных свечей.
Учитывая особенности конкретного беременного организма, врач также может назначить массаж шейки матки, или стимуляцию сосков, а возможно даже иглоукалывания. Однако эти процедуры обязательно должны проводиться по показаниям и под присмотром медперсонала.
Существуют также другие способы подготовки шейки матки к родам, более простые, которые можно проводить и без назначений, но лишь при отсутствии противопоказаний. Например, широко известен и простой способ – систематический секс в последние недели беременности. Во-первых, оргазм тренирует мышцы промежности и шейки матки. Однако будьте крайне осторожны (особенно при угрозе преждевременных родов ), ведь этот же оргазм является отличным естественным природным стимулятором родов. Во-вторых, помогает матке созреть мужская сперма (поэтому заниматься сексом нужно без презерватива), потому что в ее составе огромное количество естественного гормона простагландина, который способствует созреванию шейки матки. Наверное, не стоит даже говорить о том, что муж должен быть абсолютно здоровым, дабы не заразить вас в такой важный момент какой-то болячкой.
Отличной подготовкой к родам является прием масла вечерней примулы. Часто его назначают в виде капсул (по 1 капсуле в день за полчаса до еды, запивая большим количеством воды) за месяц до предстоящих родов. В масле примулы содержится огромное количество жирных кислот, которые провоцируют выработку простагландина. Но не принимайте это лекарство без консультации врача! Более безопасным насыщением организма жирными кислотами является употребление рыбы и растительного масла, например.
Многие женщины прибегают также к народным рецептам, которые тоже способствуют созреванию шейки матки. Например, пьют отвар из сушеных листьев малины (по 100 мл отвара перед едой), настой шиповника (по 200 г перед завтраком натощак), настойку боярышника (аптечный вариант в каплях) или отвар земляники (земляничный компот с листьями). Однако даже с этими настоями нужно быть крайне осторожными. Помните об возможных аллергических реакциях, да и не каждой женщине нужна стимуляция созревания шейки матки, так как процесс происходит сам собой без задержки.
Готовят весь организм в целом к родам и специальные упражнения (тренируют мышцы влагалища упражнения Кегеля ). Существуют специальные курсы для будущих родителей, на которых обязательно проводят гимнастику с беременными мамочками или же рассказывают, какие упражнения следует делать. Весьма эффективным является приседание на корточки, но только при нормальном положении дна матки. Заниматься нужно ежедневно начиная с 35 недели, сначала по 2 минуты, затем время приседаний постепенно можно увеличить до 15 минут. Однако гимнастика для беременных женщин имеет и противопоказания, поэтому самостоятельно не принимайте никаких решений.
И наконец помните, что течение родов во многом зависит от позитивного настроя. Верьте в свои силы с самых первых дней беременности, и тогда ваш организм справится с этой нелегкой, но самой приятной задачей – с легкостью родит здорового и крепкого малыша. Удачи вам!
Специально дляberemennost.net — Таня Кивеждий
Шейка матки: правильная подготовка к родам

О родах женщина задумывается с первых недель беременности. Страх и беспокойство могут мучить не только неопытных женщин, но и многократно рожавших. Это объясняется тем, что роды во многом зависят от индивидуальных особенностей женского организма.
Огромное значение имеет то, насколько шейка матки готова к предстоящему испытанию. Именно поэтому, один из вопросов, который надо задать своему врачу: как подготовить шейку матки к родам?
Шейка матки. Физиология подготовки к родовой деятельности
Переоценить важность подготовительного процесса к естественным родам просто невозможно. Именно от состояния шейки матки зависит, будет ли ребенок переношен, произойдут ли разрывы во время родов, потребуется ли вмешательство хирургов.
Матка была безопасным «домом» для ребенка в течение 40-ка недель беременности. Все это время она была плотно закрыта, чтобы не допустить к плоду инфекцию, и предотвратить преждевременные роды. Но последние несколько недель шейка матки подвергается существенным изменениям.
 Мышечные ткани постепенно заменяются соединительными, в которых высокий уровень коллагена, что впоследствии позволит шейке достаточно сильно растянуться. Кроме того, ткани разрыхляются, а общая длина шейки сокращается (укорачивается).
Мышечные ткани постепенно заменяются соединительными, в которых высокий уровень коллагена, что впоследствии позволит шейке достаточно сильно растянуться. Кроме того, ткани разрыхляются, а общая длина шейки сокращается (укорачивается).
Подготовку к родам женский организм начинает сменой гормонального фона: выработка прогестеронов становится меньше, а эстрогенов — больше. Это необходимо для того, чтобы шейка матки постепенно становилась мягче. Степень подготовленности, зрелости шейка матки врач оценивает по особой системе при осмотре на 38 неделе беременности.
Чтобы составить полную картину, оценку производят по следующим показателям: укорачивание шейки, плотность ее тканей, проходимость канала, расположение относительно таза. Каждый показатель должен быть оценен от 0 до 2 баллов. Сумма, которую получил врач в процессе оценки – отображение степени готовности шейки к родам.
 Показатели готовности шейки матки в баллах:
Показатели готовности шейки матки в баллах:
- от 0 до 2х баллов – незрелая шейка матки, требуется дополнительная медицинская стимуляция к родам;
- от 2х до 3х баллов – шейка матки недостаточно созрела, требуется врачебное воздействие;
- от 5-ти до 6-ти баллов – шейка зрелая, готовность к родам на высоком уровне.
Однако женщине не стоит впадать в панику даже при самом негативном показателе готовности к родам. Начиная с 38 недели, организм может очень быстро подготовить шейку к родам, и, при следующем посещении врача, показатели будут вполне приемлемыми.
Кроме того, надо учитывать, что женщина может самостоятельно подготовиться к родам дома, а не только в условиях стационара. Главное понимать, что на созревание влияют многие факторы, и выбрать для себя наиболее оптимальный вариант подготовки.
Когда необходима врачебная подготовка. Как она проводится?
Избежать искусственной подготовки шейки матки к ожидающимся родам не удастся в следующих  случаях:
случаях:
- при перенашивании срока;
- при нарушениях развития плода в утробе матери;
- при необходимости, вызванной ухудшением состояния ребенка;
- при гестозе;
- при резус-конфликте.
В зависимости от необходимости, врачебная подготовка может проводиться разными способами.
Одним из эффективных методов подготовки шейки матки является использование геля с простагландинами. Введение препарата производят прямо в канал шейки. Подготовка при этом происходит в короткие сроки, но сопровождается схватками и предвестниками.
Еще одним эффективным методом считается введением в маточный канал ламинарий. Введенная в шейку ламинария изначально не толще нескольких миллиметров, однако она активно впитывает влагу и сильно увеличивается в размерах. Однако это не слишком приятная процедура, поскольку под давлением увеличившейся ламинарии, начинает болеть низ живота, появляются ложные схватки, и увеличивается выделение слизи.
Хорошо стимулирует созревание и размягчение массаж. Физическое воздействие усиливает естественную выработку в организме простагландинов, это становится залогом успешного открытия шейки в процессе родов.
Часто назначают введение вагинальных и анальных свечей. Препараты могут быть самые разнообразные, как растительного, так и химического происхождения. Однако следует точно соблюдать назначение врача и не заниматься самолечением подобными препаратами.
В некоторых случаях врачи назначают спазмолитики и бета-адреноблокаторы. Самым распространенным назначением является привычная но-шпа, но не все беременные могут принимать этот препарат, поскольку часто он вызывает позывы на рвоту.
Врачебная подготовка шейки матки к родам может существенно облегчить родовую деятельность, но во многих случаях можно провести заблаговременную самостоятельную подготовку.
Самостоятельная подготовка к родам
Сразу оговорим, что беременность – не то состояние, при котором можно заниматься экспериментами над собственным телом. Любые действия будущей мамы должны быть обсуждены с врачом. Если гинеколог запрещает женщине принимать запланированные шаги, то необходимо прислушаться к его мнению.
 Самым действенным методом подготовки к родам дома считается регулярная половая жизнь. Противопоказанием для занятий сексом может являться предлежание плаценты и отхождение слизистой пробки.
Самым действенным методом подготовки к родам дома считается регулярная половая жизнь. Противопоказанием для занятий сексом может являться предлежание плаценты и отхождение слизистой пробки.
То же самое касается отхождения вод. В остальных случаях секс послужит прекрасной механической стимуляцией, а сперма станет поставщиком простагландинов. Кроме того, оргазм воздействует на мышцы матки, и может стать отправной точкой родовой деятельности при перенашивании.
После консультации с гинекологом можно начать принимать дома препараты, содержащие масло вечерней примулы. Это средство отпускается в аптеках без рецепта, и насыщает организм жирными кислотами, что запускает выработку простагландина.
Самостоятельно, без всяких консультаций можно увеличить потребление рыбы. Она источник большого количества жирных кислот, которые помогут быстрее подготовить шейку матки к родам. Девятый месяц беременности желательно употреблять рыбу ежедневно.
Еще один важный этап самостоятельной подготовки – массаж сосков. Проводить его надо весь последний месяц беременности по 3 раза в день. Продолжительность массажа не более 5 минут. Такое воздействие на соски приводит к выработке окситоцина. Этот гормон имеет огромное значение для нормальной родовой деятельности.
Кроме самостоятельного воздействия можно обратиться к народной медицине. Рецепты, которые использовались нашими прапрабабушками, могут помочь и сегодня.
Помощь народной медицины
Отвары и настои трав хорошо стимулируют подготовку шейки матки к родовой деятельности. Однако перед их применением необходимо получить консультацию специалиста.
Самые действенные рецепты народной медицины:
- отвар листьев малины;
- земляничный отвар;
- настой плодов шиповника;
- аптечная настойка боярышника.
Грамотное применение народных средств в комплексе с другими назначениями и рекомендациями, помогут беременной женщине подойти к родам во всеоружии.
Выполнение упражнений
Уменьшить болевые ощущения во время родов и увеличить эластичность мышц промежности можно выполняя в домашних условиях определенный комплекс упражнений:
- Сидение на корточках.
Выполнение этого упражнения не вызывает у беременных особых затруднений. Основная задача – присесть, не отрывая пятки от пола. Даже если первые несколько раз чувствовалось напряжение в икрах и бедрах, через несколько выполнений это пройдет. Чтобы не потерять равновесие, придерживайтесь за край стола или спинку стула. - Приседание.
Это не тот вариант, когда выполняется несколько подходов по 10-15 раз. Пока что забудьте об этом. Просто каждый раз, когда надо что-то поднять с пола, приседайте за предметом, а не наклоняйтесь. - Поочередный подъем ног.
Очень хорошее упражнение, направленное на растяжку мышц малого таза. Не надо выполнять резких движений и махов. Просто станьте возле стола или спинки стула, согните ногу в колене, максимально поднимите ее вверх, и зафиксируйте в этом положении. Руками держитесь за устойчивый предмет. Можно немного поддерживать поднятую ногу. Сделайте несколько подходов каждой ногой. - Сидение на пятках.
Сядьте по-турецки, скрестив ноги в коленях перед собой. Пятки при этом оказываются под бедрами. Постарайтесь прижать колени к полу. В этой позе можно заниматься своими делами, главное выполнять упражнение как можно больше.
Если у беременной есть силы и желание, то можно посещать курсы йоги. В этом случае подготовка будет проходить под присмотром специалиста.
Комплекс упражнений Кегеля
Этот удивительный комплекс предназначен для работы с мышцами влагалища и промежности.
До родов его рекомендуют в качестве подготовки к родовой деятельности, после родов, как восстановительную терапию:
- Сидя на стуле, слегка наклонитесь вперед и начинайте сжимать и расслаблять мышцы влагалища. Это действие подобно попытке задержать мочеиспускание.
- Ложитесь на спину, согните ноги в коленях, и немного разведите их. Напрягите внутренние мышцы влагалища и задержитесь в таком состоянии хотя бы на 5 минут. Со временем задержка станет больше. Количество выполнений начните с 8 и доведите до 30.
- Сядьте на корточки и начинайте тужиться, пытаясь выпятить мышцы влагалища. Расслабьтесь, а затем повторите еще несколько раз. Главное все движения делать плавно.
- Одно из самых сложных упражнений – лифт. Станьте прямо и начните постепенно напрягать интимные мышцы. Напряжение должно происходить снизу вверх, с задержками в процессе. Дойдя до верха, начинайте постепенный спуск вниз.
Этот комплекс можно выполнять до самых родов. Он улучшает физическое состояние мышц влагалища, и способствует своевременному созреванию матки.
В процессе подготовки шейки матки к родам очень многое зависит от женщины. Если есть понимание, что это делается в ее интересах, то подготовка продвигается намного успешнее.
Как меняется шейка матки перед родами
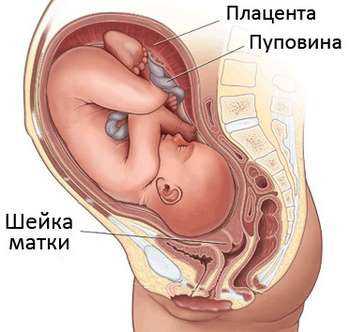
Матка — это основной орган, необходимый для вынашивания беременности. Она состоит из дна, тела и шейки. Последняя имеет вид некой трубки, соединяющей матку с влагалищем. От ее состояния напрямую зависит успешное течение беременности и естественных родов. Шейка матки перед родами значительно изменяется, хотя для самой женщины эти изменения практически не заметны, поскольку никакими особыми симптомами данный процесс не сопровождается. Что же происходит в предродовой период и почему шейке уделяется особое внимание?
Как оценивается зрелость шейки матки
Начиная со срока беременности в 38 недель на осмотре у гинеколога женской консультации или в роддоме врач проводит влагалищное исследование, чтобы оценить состояние шейки. Обязательным является и осмотр шейки матки перед родами, а также в процессе родовой деятельности. Это необходимо, чтобы понять на сколько быстро происходит процесс ее созревания.
Существует четыре основных параметра, оценивая которые акушер-гинеколог может сделать вывод о готовности шейки к родам. Ее зрелость определяется по специальной шкале Бишопа, согласно которой каждый из параметров оценивается по трехбалльной системе (от 0 до 2 баллов). Если по этой шкале ставится оценка 5, то можно говорить о готовности к естественным родам.
- Первый параметр, который оценивает гинеколог во время влагалищного осмотра, это консистенция. Максимальное количество баллов — 2 ставится за мягкую шейку; если она размягчена, но немного плотнее возле внутреннего зева, то ее состояние оценивается в 1 балл; твердая шейка матки к родам не готова и оценивается в 0 баллов.
- Второй важный параметр — длина. По шкале Бишопа в 2 балла оценивается сглаженная шейка, длина которой не превышает 1 см. Шейка длиной в 1 — 2 см получает 1 балл. Если же длина более 2 см, значит она не готова к родам и оценивается в 0 баллов.
- Третий параметр, который имеет значение, это расположение. Шкала Бишопа предполагает 0 баллов для шейки, которая отклонена кзади; 1 балл для отклоненной кпереди и 2 балла за серединное расположение.
- Четвертым немаловажным параметром считается проходимость цервикального канала. Ее принято измерять количеством пальцев, которые могут проходить за наружный и внутренний зев.
 Если наружный зев закрыт или пропускает только кончик пальца — шейка считается не готовой (0 баллов). Если наружный зев открылся, а внутренний остается сомкнутым, то это оценивают в 1 балл. Если же канал свободно пропускает 2 пальца за внутренний зев, то ставится 2 балла.
Если наружный зев закрыт или пропускает только кончик пальца — шейка считается не готовой (0 баллов). Если наружный зев открылся, а внутренний остается сомкнутым, то это оценивают в 1 балл. Если же канал свободно пропускает 2 пальца за внутренний зев, то ставится 2 балла.
Читайте также Что таит в себе первый триместр беременности?
Что происходит с шейкой матки перед родами
Шейка матки начинает готовиться к рождению ребенка с 32 — 34 недель беременности. Сперва размягчаются ее края, оставляя плотный участок ткани по ходу цервикального канала. Ближе к родам матка чаще приходит в тонус, благодаря чему размягчается и становится тоньше ее нижний сегмент. Верхний же миометрий, напротив, становится плотнее.
За счет этого плод начинает постепенно опускаться и давить свои весом на шейку, провоцируя ее дальнейшее раскрытие.
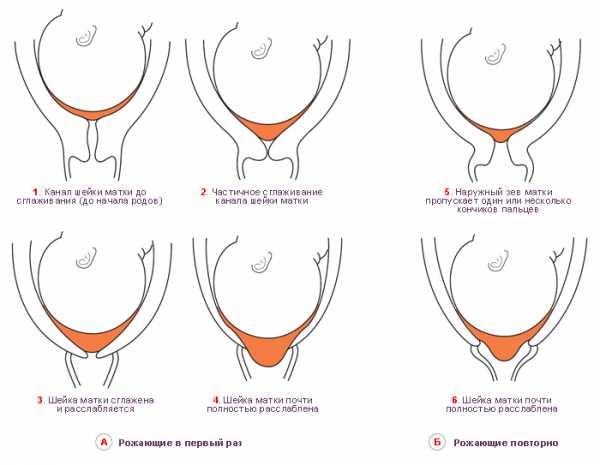
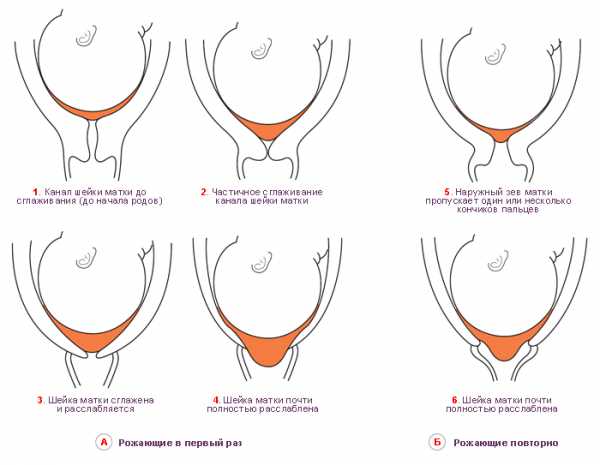
Раскрытие шейки матки перед родами не одинаково происходит у женщин, которые рожают впервые, и у повторнородящих. У первых оно начинается с раскрытия внутреннего зева.
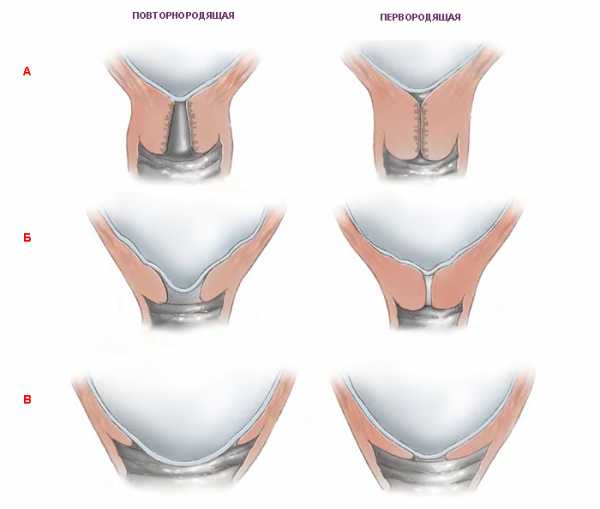
У вторых же процесс открытия внутреннего и наружного зева происходит одновременно, поскольку к окончанию беременности у них наружный зев обычно уже пропускает 1 палец. Раскрываясь, шейка таким образом становится короче. За пару дней до начала самих родов процесс ее созревания значительно ускоряется. Постепенно она полностью сглаживается и спокойно пропускает 2 пальца и больше.
Исходя из приведенной выше шкалы Бишопа, накануне родов шейка матки должна соответствовать определенным параметрам.
Идеальной для родов является мягкая шейка. О ее размягченности говорит тот факт, что она свободно пропускает 2 и более пальцев врача. В этот период женщина может заметить отхождение слизистой пробки. Это один из предвестников ближайших родов, свидетельствующий о скором начале схваток. Что касается длины шейки, то на протяжении беременности нормальной для нее считается длина в 3 см. При этом обязательно должны быть сомкнуты оба конца цервикального канала. Ближе к родам она укорачивается. Длина шейки матки перед родами не должна превышать 1 см, постепенно сглаживаясь полностью.
Что же касается ее расположения, то всю беременность она отклонена назад. Это дополнительно помогает удерживать плод внутри. Постепенно, благодаря размягчению нижнего сегмента матки, она начинает разворачиваться вперед. Когда же наступает время родов, она должна расположиться точно в центре малого таза.
Читайте также Что брать с собой в роддом?
Если шейка не готова к родам
Мягкая, укороченная шейка матки, которая расположилась по центру и приоткрылась свидетельствует о приближении родов. Однако, бывает и так, что срок родов уже подошел, а зрелость шейки матки так и не наступила.
Незрелая шейка может привести к осложнениям в процессе родовой деятельности, поэтому если к предполагаемой дате родов она не созревает, врач может принять решение о стимуляции.
Беременность после 40 недель является переношенной и опасной для ребенка. К этому моменту плацента перестает в полной мере выполнять свои функции. Поэтому если к этому сроку шейка не созревает, то ее стимуляция является обязательной.

Помимо перенашивания беременности, показаниями к стимуляции являются:
- Наличие у матери заболевания, при котором дальнейшая беременность угрожает ее здоровью.
- Развитие гипоксии у плода.
- Крупный плод или многоплодная беременность.
- Прекращение или ослабление схваток в процессе родовой деятельности.
- Преждевременная отслойка плаценты.
Во всех остальных случаях вопрос о необходимости стимуляции решается индивидуально. Существуют различные методы, позволяющие подготовить шейку матки к родам.
К медицинским методам относятся следующие:
- Палочки ламинарии. Ламинарии — это морские водоросли. Их помещают по всей длине цервикального канала, где они разбухают от влаги и начинают механически расширять его. Ламинарии так же выделяют эндогенные простагландины, которые участвуют в процессе созревания шейки матки.

- Синтетический простагландин. Это могут быть свечи или гель, которые вводятся в цервикальный канал, или же внутривенные инъекции. Синтетические препараты быстрее, чем ламинарии позволяют размягчить шейку матки, тем самым приблизив момент родов.
- Амниотомия. Прокалывание околоплодного пузыря провоцирует отход передних вод, в результате чего плод опускается ниже и сильнее давит на шейку, тем самым стимулируя ее раскрытие.
Существуют и другие — не медицинские методы, позволяющие подготовить организм к естественным родам. В отличие от первых, их можно использовать дома, но при условии доношенной беременности, удовлетворительного состояния здоровья женщины и малыша, и только после консультации с врачом. В противном случае подобная стимуляция может быть опасной. К не медицинским методам стимуляции относятся:
- Секс. Оргазм вызывает сокращение матки, благодаря чему открывается и шейка. Помимо этого, в сперме содержится значительное количество простагландинов, поэтому смысл имеет именно не защищенный половой контакт. Данный метод подходит только в том случае, если у женщины не отошла слизистая пробка, иначе повышается риск попадания инфекции.
- Очистительная клизма. Данная процедура вызывает сокращение матки. После клизмы обычно начинает отходить слизистая пробка, а шейка постепенно раскрывается.

- Физические нагрузки. К ним относятся хождение по лестнице, мытье полов, длительные прогулки и прочее.
Читайте также Лечение зубов в период беременности: можно или нельзя
Если шейка открывается раньше срока
Бывает и обратная ситуация, когда шейка начинает открываться и готовиться к родам раньше срока. Обычно это связано с патологией цервикального канала, именуемой истмико-цервикальной недостаточностью. Она заключается в несостоятельности шейки как следует удерживать в себе плод. Происходит ее укорачивание и открытие на раннем сроке, что нередко ведет к самопроизвольному прерыванию беременности.
О наличии данной патологии свидетельствует длина цервикального канала в сроке 20 — 30 недель менее 25 мм.
Истмико-цервикальная недостаточность может развиваться вследствие травм шейки матки, гормональных нарушений или чрезмерной нагрузки на шейку в период беременности.
В данной ситуации должны быть произведены мероприятия, направленные на максимальное пролонгирование беременности:
- Постельный режим (обычно в условиях стационара).

- Назначение токолитиков, спазмалитиков и седативных препаратов.
- Эмоциональный покой.
- Наложение швов на шейку матки, которые снимаются в 37 недель.
Кроме этого проводится лечение, способствующее быстрому созреванию легких плода на случай, если роды начнутся раньше срока. Шейка матки перед родами изменяется настолько, что позволяет малышу беспрепятственно появиться на свет.
Постепенное раскрытие шейки матки перед родами проходит практически незаметно для самой женщины.
Поэтому посещение гинеколога в третьем триместре должно быть регулярным и сопровождаться влагалищным осмотром, позволяющим оценить степень готовности организма к родам. Особенно это касается тех женщин, которые уже ощущают другие предвестники. Если же срок родов уже подошел, а зрелость шейки так и не наступила, то не нужно бояться стимуляции. Иногда промедление может стоить жизни как матери, так и ребенка.
Источники: http://beremennost.net/kak-podgotovit-matku-k-rodam, http://lediznaet.ru/deti/rody/kak-podgotovit-k-rodam-shejku-matki-samostoyatelno.html, http://daberemenna.ru/shejka-matki-pered-rodami.html
bydy-mamoy.ru
Шейка матки перед родами — Всё о беременности
Шейка матки перед родами
Состояние шейки матки перед родами
 Шейка матки перед родами кардинально изменяется (причем практически незаметно для самой будущей мамы) — и именно это позволяет ребенку беспрепятственно появиться на свет. Какие именно претерпевает изменения матка перед родами. и в каких случаях необходимо медицинское вмешательство?
Шейка матки перед родами кардинально изменяется (причем практически незаметно для самой будущей мамы) — и именно это позволяет ребенку беспрепятственно появиться на свет. Какие именно претерпевает изменения матка перед родами. и в каких случаях необходимо медицинское вмешательство?
Какой должна быть шейка перед естественными родами
Имеет значение ее расположение в малом тазу, длина и размягченность. О том, что родовые пути женщины подготовлены, свидетельствует размягчение шейки матки перед родами до такой степени, что она начинает пропускать внутрь 1-2 пальца врача. По причине таких изменений женщина наблюдает отхождение слизистой пробки. Получается, что чем раньше началось раскрытие шейки матки перед родами, тем раньше женщина замечает этот явный признак приближения схваток.
Кроме того, она укорачивается. Известно (это фиксируется при помощи трансвагинального ультразвукового исследования), что длина шейки матки перед родами составляет не более 1 см. И постепенно полностью сглаживается.
Что же касается расположения, она становится ровно по центру малого таза, тогда как шейка матки при беременности. еще за 3-4 недели до начала родовой деятельности, отклонена кзади.
Эти 3 параметра оцениваются по двухбальной шкале. При 5 набранных баллах шейка считается зрелой.
Как простимулировать раскрытие матки медицинскими методами
Если осмотр шейки матки перед родами показал, что она еще не зрелая, тогда как вы должны, судя по подсчетам врачей, вот-вот родить, вполне возможно — вам будет предложено немного ускорить процесс, провести стимуляцию. В противном случае есть большая вероятность того, что ребенок будет страдать от кислородного голодания, так как плацента к 40-42 неделям уже не может в должной мере выполнять свои функции, она «стареет». Стимуляция медицинскими средствами возможна в условиях стационара. Используются 4 способа, иногда в комбинации друг с другом.
1. Внутримышечные инъекции Синестрола. Этот препарат ускоряет подготовку шейки к родам, но непосредственно схватки не провоцирует.
2. Введение в шейку матки палочек ламинарии — морских водорослей. Осуществляет данную процедуру врач, пациентка при этом находится на гинекологическом кресле. Палочки, по 5-6 см каждая, помещаются практически на всю длину в цервикальный канал. Приблизительно через 3-4 часа они начинают разбухать под воздействием влаги, тем самым механически раскрывая цервикальный канал. Уже через сутки обычно наблюдается раскрытие в 1 см — размягченная и короткая шейка матки перед родами — залог быстрого и легкого родоразрешения.
3. Введение в цервикальный канал геля, содержащего простагландины. К примеру, Препидил-гель. Действует обычно очень быстро, шейка раскрывается за несколько часов.
4. Внутривенное введение препарата Энзапрост, содержащего простагландины. С его введением становится мягкая шейка матки перед родами, тем самым укорачивается период схваток и изгнания плода.
Самостоятельная стимуляция родов
Чаще данные методики используются женщинами без показаний и могут быть опасны.
1. Очистительная клизма. Замечено, что после нее быстро отходит слизистая пробка, и раскрывается шейка матки. Делать можно только тем, у кого уже наступила предполагаемая дата родов. то есть ребенок точно доношен.
2. Принятие теплой ванны. Нельзя, если уже отошла слизистая пробка и околоплодные воды. Кроме того, не рекомендуется женщинам с повышенным артериальным давлением.
3. Секс. В сперме содержатся простагландины — те самые вещества, которые входят в состав препаратов, которыми стимулируют роды в условиях стационара. Не стоит заниматься сексом тем, у кого уже отошла слизистая пробка, так как велика вероятность занести инфекцию в матку. Ну а занятия сексом в презервативе в плане стимуляции раскрытия шейки матки бесполезны.
4. Физические нагрузки. Прогулки вверх и вниз по лестнице, мытье полов на корточках, уборка дома и т. д. Но не переусердствуйте. Особенно, если у вас гипертония или гестоз, или предлежание плаценты.
Теперь вы знаете какая должна быть шейка матки перед родами. Только не пытайтесь самостоятельно диагностировать насколько она готова к родам. Оставьте выполнение этой задачи врачам.
Вы нашли ответ на свой вопрос?
Как меняется шейка матки перед родами
Матка — это основной орган, необходимый для вынашивания беременности. Она состоит из дна, тела и шейки. Последняя имеет вид некой трубки, соединяющей матку с влагалищем. От ее состояния напрямую зависит успешное течение беременности и естественных родов. Шейка матки перед родами значительно изменяется, хотя для самой женщины эти изменения практически не заметны, поскольку никакими особыми симптомами данный процесс не сопровождается. Что же происходит в предродовой период и почему шейке уделяется особое внимание?
Как оценивается зрелость шейки матки
Начиная со срока беременности в 38 недель на осмотре у гинеколога женской консультации или в роддоме врач проводит влагалищное исследование, чтобы оценить состояние шейки. Обязательным является и осмотр шейки матки перед родами, а также в процессе родовой деятельности. Это необходимо, чтобы понять на сколько быстро происходит процесс ее созревания.
Существует четыре основных параметра, оценивая которые акушер-гинеколог может сделать вывод о готовности шейки к родам. Ее зрелость определяется по специальной шкале Бишопа, согласно которой каждый из параметров оценивается по трехбалльной системе (от 0 до 2 баллов). Если по этой шкале ставится оценка 5, то можно говорить о готовности к естественным родам.
- Первый параметр, который оценивает гинеколог во время влагалищного осмотра, это консистенция. Максимальное количество баллов — 2 ставится за мягкую шейку; если она размягчена, но немного плотнее возле внутреннего зева, то ее состояние оценивается в 1 балл; твердая шейка матки к родам не готова и оценивается в 0 баллов.
- Второй важный параметр — длина. По шкале Бишопа в 2 балла оценивается сглаженная шейка, длина которой не превышает 1 см. Шейка длиной в 1 — 2 см получает 1 балл. Если же длина более 2 см, значит она не готова к родам и оценивается в 0 баллов.
- Третий параметр, который имеет значение, это расположение. Шкала Бишопа предполагает 0 баллов для шейки, которая отклонена кзади; 1 балл для отклоненной кпереди и 2 балла за серединное расположение.
- Четвертым немаловажным параметром считается проходимость цервикального канала. Ее принято измерять количеством пальцев, которые могут проходить за наружный и внутренний зев.
 Если наружный зев закрыт или пропускает только кончик пальца — шейка считается не готовой (0 баллов). Если наружный зев открылся, а внутренний остается сомкнутым, то это оценивают в 1 балл. Если же канал свободно пропускает 2 пальца за внутренний зев, то ставится 2 балла.
Если наружный зев закрыт или пропускает только кончик пальца — шейка считается не готовой (0 баллов). Если наружный зев открылся, а внутренний остается сомкнутым, то это оценивают в 1 балл. Если же канал свободно пропускает 2 пальца за внутренний зев, то ставится 2 балла.
Читайте также Что таит в себе первый триместр беременности?
Что происходит с шейкой матки перед родами
Шейка матки начинает готовиться к рождению ребенка с 32 — 34 недель беременности. Сперва размягчаются ее края, оставляя плотный участок ткани по ходу цервикального канала. Ближе к родам матка чаще приходит в тонус, благодаря чему размягчается и становится тоньше ее нижний сегмент. Верхний же миометрий, напротив, становится плотнее.
За счет этого плод начинает постепенно опускаться и давить свои весом на шейку, провоцируя ее дальнейшее раскрытие.
Раскрытие шейки матки перед родами не одинаково происходит у женщин, которые рожают впервые, и у повторнородящих. У первых оно начинается с раскрытия внутреннего зева.
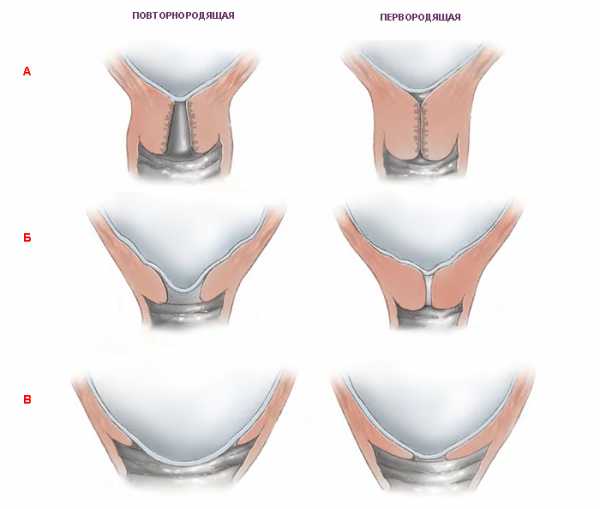
У вторых же процесс открытия внутреннего и наружного зева происходит одновременно, поскольку к окончанию беременности у них наружный зев обычно уже пропускает 1 палец. Раскрываясь, шейка таким образом становится короче. За пару дней до начала самих родов процесс ее созревания значительно ускоряется. Постепенно она полностью сглаживается и спокойно пропускает 2 пальца и больше.
Исходя из приведенной выше шкалы Бишопа, накануне родов шейка матки должна соответствовать определенным параметрам.
Идеальной для родов является мягкая шейка. О ее размягченности говорит тот факт, что она свободно пропускает 2 и более пальцев врача. В этот период женщина может заметить отхождение слизистой пробки. Это один из предвестников ближайших родов, свидетельствующий о скором начале схваток. Что касается длины шейки, то на протяжении беременности нормальной для нее считается длина в 3 см. При этом обязательно должны быть сомкнуты оба конца цервикального канала. Ближе к родам она укорачивается. Длина шейки матки перед родами не должна превышать 1 см, постепенно сглаживаясь полностью.
Что же касается ее расположения, то всю беременность она отклонена назад. Это дополнительно помогает удерживать плод внутри. Постепенно, благодаря размягчению нижнего сегмента матки, она начинает разворачиваться вперед. Когда же наступает время родов, она должна расположиться точно в центре малого таза.
Читайте также Что брать с собой в роддом?
Если шейка не готова к родам
Мягкая, укороченная шейка матки, которая расположилась по центру и приоткрылась свидетельствует о приближении родов. Однако, бывает и так, что срок родов уже подошел, а зрелость шейки матки так и не наступила.
Незрелая шейка может привести к осложнениям в процессе родовой деятельности, поэтому если к предполагаемой дате родов она не созревает, врач может принять решение о стимуляции.
Беременность после 40 недель является переношенной и опасной для ребенка. К этому моменту плацента перестает в полной мере выполнять свои функции. Поэтому если к этому сроку шейка не созревает, то ее стимуляция является обязательной.

Помимо перенашивания беременности, показаниями к стимуляции являются:
- Наличие у матери заболевания, при котором дальнейшая беременность угрожает ее здоровью.
- Развитие гипоксии у плода.
- Крупный плод или многоплодная беременность.
- Прекращение или ослабление схваток в процессе родовой деятельности.
- Преждевременная отслойка плаценты.
Во всех остальных случаях вопрос о необходимости стимуляции решается индивидуально. Существуют различные методы, позволяющие подготовить шейку матки к родам.
К медицинским методам относятся следующие:
- Палочки ламинарии. Ламинарии — это морские водоросли. Их помещают по всей длине цервикального канала, где они разбухают от влаги и начинают механически расширять его. Ламинарии так же выделяют эндогенные простагландины, которые участвуют в процессе созревания шейки матки.

- Синтетический простагландин. Это могут быть свечи или гель, которые вводятся в цервикальный канал, или же внутривенные инъекции. Синтетические препараты быстрее, чем ламинарии позволяют размягчить шейку матки, тем самым приблизив момент родов.
- Амниотомия. Прокалывание околоплодного пузыря провоцирует отход передних вод, в результате чего плод опускается ниже и сильнее давит на шейку, тем самым стимулируя ее раскрытие.
Существуют и другие — не медицинские методы, позволяющие подготовить организм к естественным родам. В отличие от первых, их можно использовать дома, но при условии доношенной беременности, удовлетворительного состояния здоровья женщины и малыша, и только после консультации с врачом. В противном случае подобная стимуляция может быть опасной. К не медицинским методам стимуляции относятся:
- Секс. Оргазм вызывает сокращение матки, благодаря чему открывается и шейка. Помимо этого, в сперме содержится значительное количество простагландинов, поэтому смысл имеет именно не защищенный половой контакт. Данный метод подходит только в том случае, если у женщины не отошла слизистая пробка, иначе повышается риск попадания инфекции.
- Очистительная клизма. Данная процедура вызывает сокращение матки. После клизмы обычно начинает отходить слизистая пробка, а шейка постепенно раскрывается.

- Физические нагрузки. К ним относятся хождение по лестнице, мытье полов, длительные прогулки и прочее.
Читайте также Лечение зубов в период беременности: можно или нельзя
Если шейка открывается раньше срока
Бывает и обратная ситуация, когда шейка начинает открываться и готовиться к родам раньше срока. Обычно это связано с патологией цервикального канала, именуемой истмико-цервикальной недостаточностью. Она заключается в несостоятельности шейки как следует удерживать в себе плод. Происходит ее укорачивание и открытие на раннем сроке, что нередко ведет к самопроизвольному прерыванию беременности.
О наличии данной патологии свидетельствует длина цервикального канала в сроке 20 — 30 недель менее 25 мм.
Истмико-цервикальная недостаточность может развиваться вследствие травм шейки матки, гормональных нарушений или чрезмерной нагрузки на шейку в период беременности.
В данной ситуации должны быть произведены мероприятия, направленные на максимальное пролонгирование беременности:
- Постельный режим (обычно в условиях стационара).

- Назначение токолитиков, спазмалитиков и седативных препаратов.
- Эмоциональный покой.
- Наложение швов на шейку матки, которые снимаются в 37 недель.
Кроме этого проводится лечение, способствующее быстрому созреванию легких плода на случай, если роды начнутся раньше срока. Шейка матки перед родами изменяется настолько, что позволяет малышу беспрепятственно появиться на свет.
Постепенное раскрытие шейки матки перед родами проходит практически незаметно для самой женщины.
Поэтому посещение гинеколога в третьем триместре должно быть регулярным и сопровождаться влагалищным осмотром, позволяющим оценить степень готовности организма к родам. Особенно это касается тех женщин, которые уже ощущают другие предвестники. Если же срок родов уже подошел, а зрелость шейки так и не наступила, то не нужно бояться стимуляции. Иногда промедление может стоить жизни как матери, так и ребенка.
Шейка матки перед родами
Успешный исход нормальных родов зависит от работы шейки матки, которая в свою очередь, зависит от уровня гормонов в крови роженицы. В течение всей беременности в шейке происходят изменения, но до наступления родовой готовности она должна быть плотно сомкнута, иначе беременность может прерваться раньше срока.
Шейка матки перед родами
Перед родами под влиянием гормонов-простагландинов в шейке матки происходят процессы, которые называют созреванием. Существует определенная шкала, которая позволяет оценить шейку матки перед родами, при этом оценивается 3 критерия: консистенция, длина шейки матки, проходимость цервикального канала и ее расположение к проводной оси таза. Каждый критерий оценивается во время осмотра шейки матки от 0 до 2 баллов:
- оценка 0-2 балла соответствует незрелой шейке матки перед родами;
- оценка 3-4 балла соответствует недостаточно зрелой шейке матки;
- оценка 5-6 баллов – зрелой шейке матки.
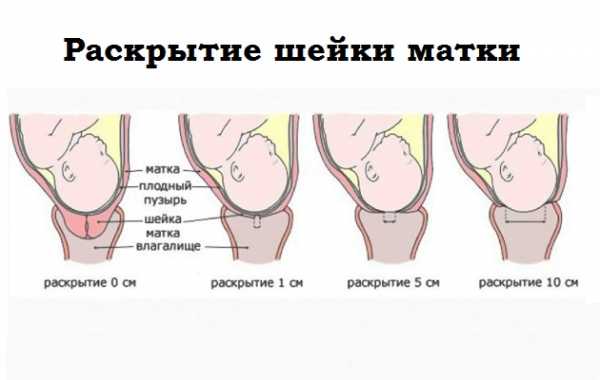
При нормальном протекании беременности шейка матки должна созреть к 38-39 недель. Под влиянием гормонов происходит размягчение шейки матки перед родами, ее центрирование по отношению к проводной оси таза. Длина шейки матки перед родами сокращается до 10-15 мм и происходит открытие наружного зева на 1-2 см, то есть он становится проходим для 1 пальца акушера.
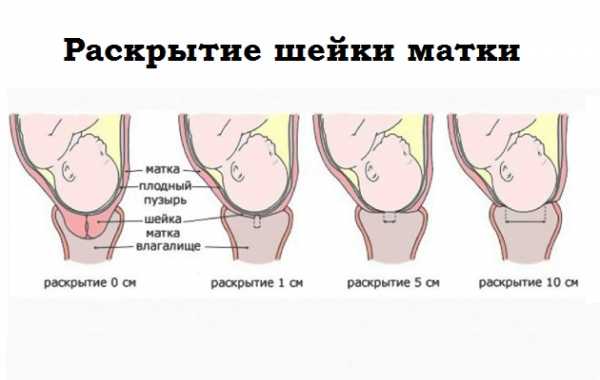
Раскрытие шейки матки перед родами
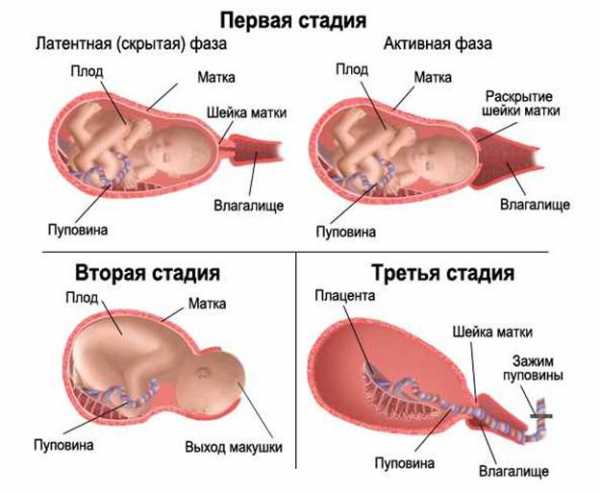
Открытие шейки матки перед родами происходит постепенно и достигает 10 см (шеечный канал должен пропускать 5 пальцев акушера). Раскрытие шейки матки в родах делится на 2 фазы: латентную (раскрытие до 4 см) и активную (с 4 см до 10 см). Латентная фаза у первородящих продолжается 6-9 часов, у повторнородящих 3-5 часов. С момента наступления активной фазы скорость открытия шейки матки становится 1 см в час. Мягкая шейка матки легко открывается под воздействием давления на нее головки плода и вклинению в ее канал нижнего полюса плодного пузыря.
Как помочь раскрытию шейки матки?
В настоящее время немного современных женщин могут похвастаться отличным здоровьем. Ускоренный темп жизни, частые стрессы, нерациональное питание и плохая экология могут нарушать в женском организме выработку простагландинов, от которых напрямую зависят процессы созревания шейки и ее открытия. Для того, чтобы ускорить созревание шейки и открытию ее в родах разработаны лечебные препараты на основе простагландинов. Синтетический аналог простагландина Е1 (Сайтотек) или аналог простагландина Е2 в форме геля (Препидил) способствуют созреванию шейки в течении нескольких часов. Но применяют их очень редко из-за высокой дороговизны. В родах можно применять наркотические и ненаркотические анальгетики (промедол, фентанил, налбуфин), однако они могут вызывать депрессию дыхания у плода после рождения и вызвать потребность в введении антидота. Эффективным и относительно безопасным методом, способствующим раскрытию шейки матки матки является эпидуральная анестезия. Проводится она анестезиологом в стерильных условиях. Она не оказывает негативного влияния на плод, так как вводимые препараты не попадают в кровоток, и не только ускоряет раскрытие шейки матки, но и делает этот процесс безболезненным.
Разрыв шейки матки
Чем лучше созревает шейка перед родами, тем меньше вероятность ее разрыва во время рождения ребенка. Также причиной разрыва может быть крупный плод, стремительные роды, неправильные вставления плода и наложение акушерских щипцов или вакуум экстракция плода. Разрыв шейки матки может сопровождаться обильным кровотечением, так как шейка хорошо кровоснабжается. Ушивание шейки при разрывах производят рассасывающимися нитями, швы эти женщина не чувствует, поэтому заживление проходит безболезненно.
Таким образом, созревание шейки матки нарушается по причинам, которые зависят и не зависят от самой женщины. Поэтому, женщина сама может помочь подготовить к родам свой организм, соблюдая режим дня, правильно питаясь и не думать о неприятностях.
Источники: http://www.missfit.ru/berem/sheyka-matki-pered-rodami/, http://daberemenna.ru/shejka-matki-pered-rodami.html, http://womanadvice.ru/sheyka-matki-pered-rodami
bydy-mamoy.ru
Шейка матки перед родами
22 декабря 2015
Просмотров: 4512
По мере приближения к дате рождения малыша организм беременной постепенно меняется. Шейка матки при беременности готовится к важной миссии. Ей предстоит многократно расшириться, чтобы дать возможность ребенку появиться на свет. В обычном состоянии просвет шейки матки очень маленький. Чтобы дать возможность плоду пройти по родовым путям, ей необходимо очень сильно растянуться. Она должна быть эластичной, чтобы расшириться в достаточной мере, но не повредить при этом свои ткани. По состоянию шейки матки судят о готовности организма к родоразрешению. Как меняется шейка матки в процессе подготовки к родам и как она должна выглядеть к концу беременности?

Что такое шейка матки?
Шейка матки — это нижняя часть органа. Но если стенки матки состоят из мышечной ткани, то шейка представлена преимущественно соединительной тканью с коллагеновыми и эластичными волокнами.
Часть шейки размещена в полости влагалища. Поэтому ее называют влагалищной частью. Именно эту часть обследует врач при гинекологическом осмотре. Она является входом в полость матки. Отверстие, которое расположено на влагалищной части шейки, называется наружным зевом. Оно ведет в узкий канал под названием цервикальный.
Наружный зев и цервикальный канал — путь в полость матки. В месте, где заканчивается цервикальный канал и начинается полость органа, находится внутренний зев.
Цервикальный канал напоминает трубочку, концы которой выходят в полость мышечного органа и в полость влагалища. Именно по этому каналу осуществляется перемещение сперматозоидов в полость матки, выход менструальных выделений и движение плода при родах.
В норме шейка матки имеет длину 3,5-4 см, толщину 2,6 см и ширину 3,5 см. Отклонения в пределах +/-0,5 -1 см считаются нормальными. Каждые роды меняют размеры шейки, увеличивая ее на 0,5 -1 см. Оказывают влияние на ее размеры и аборты, но не в такой степени.
Размер шейки матки имеет большое значение для вынашивания ребенка. Слишком короткая шейка может не выдержать увеличивающейся нагрузки при развитии плода. Раскрытие на ранних сроках опасно досрочным прерыванием беременности и потерей ребенка.
Но под постоянным контролем врачей беременность можно выносить вполне успешно. Если есть угроза раннего раскрытия родовых путей и срыва беременности, женщине устанавливают пессарий. Это медицинское устройство, которое вводится во влагалище и устанавливается для перераспределения нагрузки плодного яйца. В экстренных случаях на цервикальный канал в ходе хирургического вмешательства накладывают швы. Они надежно удерживают в матке растущий плод до самых родов.
Что происходит во время беременности?
Во время беременности работа многих органов и систем женщины направлена на сохранение плода и на его развитие. Ближе к родам организм готовится к родоразрешению. Все эти процессы происходят под действием гормонов. Каждый этап, начиная с зачатия и заканчивая родами, регулируют различные гормоны, выделяемые щитовидной железой, надпочечниками, половыми железами и гипофизом. Влияют они и на шейку матки, помогая ей справиться с ее главной задачей — удержать плод в матке. До 37 недели она полностью закрытая, твердая и плотно сомкнутая. Закрыт и цервикальный канал. Это не позволяет никаким посторонним частицам и микроорганизмам проникнуть в матку. Родовые пути также плотно закупоривает слизистая пробка. Она отходит только непосредственно перед родами или незадолго до начала родовой деятельности. Выход пробки является явным признаком начинающихся родов.
Шейка очень чувствительна к изменениям, происходящим в женском организме. Поэтому ее внешний вид меняется уже на самых ранних сроках беременности. В обычном состоянии она гладкая, блестящая и светло-розовая. После зачатия в ней увеличивается кровообращение, она становится синюшной и более плотной. Влагалищная часть при беременности отклонена немного назад.
Размеры шейки во время беременности незначительно изменяются. С середины беременности длина ее немного увеличивается, а примерно с 30 недели постепенно уменьшается.
Подготовка к родам
С 35 недели под влиянием гормонов матка начинает подготовку к родам. Шейка матки перед родами на последних неделях беременности постепенно теряет свою плотность, размягчается, разглаживается и становится короче. Она начинает приоткрываться. У некоторых женщин такой процесс развивается долго, неделями. А у некоторых стремительно, перед самыми родами. Можно с приоткрытым цервикальным каналом проходить больше одной недели без намеков на появление родовой деятельности.
В этот период увеличиваются слизистые выделения.
Все эти приготовления направлены на то, чтобы родовые пути раскрылись для прохождения по ним ребенка. Подготовка шейки матки к родам называется созреванием.
Созреванию помогают сокращения мышечного органа. Тот тоже готовится к родам, тренируясь выталкивать плод. Тренировочные сокращения называются схватками, предвестниками. Их не всегда замечают женщины, так как они безболезненны. Такую схватку можно определить по временному окаменению живота. Он становится похожим на круглый и плотный шар, практически каменный. Сокращения способствуют размягчению и раскрытию шейки матки. К моменту родов ее длина уменьшится вдвое. Уменьшение длины происходит за счет размягчения и расширения.
Готовность шейки матки определяется ее раскрытием. Оно должно составлять 10 см. Это означает, что в просвет цервикального канала ориентировочно должны входить пять пальцев руки. Родовой процесс считается начавшимся, если раскрытие составляет 1-2 пальца. Регулярный осмотр шейки матки перед родами позволяет контролировать процесс родовой деятельности.
Механизм созревания зависит от того, сколько раз рожала женщина до этого. У первородящих первым приоткрывается внутренний зев, затем начинается раскрытие внешнего зева. У повторнородящих оба процесса могут происходить одновременно. В это же время влагалищная часть мышечного органа начинает понемногу двигаться к центру, становясь доступной для осмотра.
Тревожные признаки
Бывают случаи, когда созревание шейки матки не происходит или она не раскрывается в достаточной мере. Плотная, не раскрывшаяся шейка не позволяет матке изгнать плод. Роды могут затянуться, а схватки при этом станут длительными и мучительными.
Недостаточное раскрытие или размягчение тканей шейки может привести к разрывам и кровотечениям.
Проблему раскрытия врачи часто решают успешно, используя специальные препараты. Например, палочки ламинарии, которые изготавливаются из водорослей ламинарии. Палочка ламинарии является плотным сухим черешком длиной около 6 см и диаметром 1 см. Она вставляется в цервикальный канал. Из-за природной гигроскопичности водоросли палочка впитывает жидкость и разбухает, увеличиваясь в несколько раз, мягко расширяя родовые пути.
С той же целью в цервикальный канал вводится гель на основе гормонов.
Иногда раскрытия так и не происходит, несмотря на все усилия врачей. В таком случае они вынуждены в срочном порядке оперировать женщину, извлекая плод при помощи кесарева сечения.
Если у женщины наступила ориентировочная дата родов, а никаких признаков родовой деятельности не наблюдается, необходимо обратиться к врачу. Отсутствие подготовки организма к родам на сроках более 42 недель может угрожать жизни младенца.
Кроме раннего раскрытия, тревожным признаком является тонус шейки. Повышение тонуса может спровоцировать сокращения мышечного органа и преждевременные роды.
Ультразвуковое исследование
Определить наличие тонуса нижней части матки можно с помощью ультразвукового исследования. Такое исследование дает возможность установить размеры шейки, их соответствие сроку беременности, размягчение тканей, сглаженность канала, наличие и степень раскрытия наружного и внутреннего зевов, а также цервикального канала.
УЗИ шейки матки оказывает минимальное воздействие на организм беременности и позволяет получить точные данные о состоянии матки и готовности ее к родам.
Ультразвуковое исследование может производиться как через поверхность брюшной стенки, так и посредством введения датчика во влагалище.
Автор:
Иван Иванов
Поделись статьей:
Оцените статью:
Загрузка…Похожие статьи
boleznimatki.ru
причины, норма длинны (таблица), лечение
Каждая женщина мечтает о том, чтобы беременность протекала спокойно, без осложнений и тем более без угрозы прерывания и преждевременных родов. Существуют определенные риски, которое приводят к нежелательным последствиям – выкидышам и стремительным преждевременным родам. Одна из таких угроз – короткая шейка матки.
Что это такое
Шейка – это округлая часть матки, соединяющая ее с влагалищем. В здоровом состоянии ее длина варьируется от 3 до 4 см, это составляет приблизительно третью часть от всей длины матки. Под воздействием негативных факторов этот показатель может уменьшаться до двух и менее сантиметров, в результате у беременной развивается истмико-цервикальная недостаточность.
Патологическое состояние отражается на выполнении шейкой матки определенных функций – под давлением увеличивающегося в размерах плода орган продолжается укорачиваться, преждевременно раскрывается и провоцирует выкидыш или роды раньше времени. При таком патологическом состоянии шейки матки возможно инфицирование плода, так как защитная функция значительно ослабевает. Во время родов высок риск разрывов промежности и влагалища.
Причины
- короткая шейка матки может быть следствием анатомической особенности строения женского организма;
- -следствие гормональных изменений в организме, спровоцированных беременностью. Особенно ярко патология проявляется во втором триместре;
- деформация шейки матки, вызванная проведенными ранее абортами, хирургическим вмешательством или многочисленными родами;
- нехватка гормона прогестерона;
- стрессовые ситуации, страхи, переживания;
- заболевания матки и шейки матки инфекционного и воспалительного характера, в результате которых ткани органа деформируются, происходит рубцевание;
- деформация, вызванная маточными кровотечениями.
Обследование и диагностика истмико-цервикальной недостаточности
С максимальной точностью диагностировать истмико-цервикальную недостаточность можно во второй половине беременности, а именно в период с 14 по 24 неделю.
- Осмотр гинеколога. На приеме специалист оценивает состояние шейки матки, наличие выделений и их характер, а также размеры наружного зева. В здоровом состоянии шейка матки должна быть плотной, иметь отклонение в направлении назад, наружный зев плотно сомкнут и не пропускает палец.
- Ультразвуковое исследование с использованием специального датчика. В первом триместре диагностику проводят трансвагинальным датчиком, в будущем применяют трансабдоминальное обследование. По результатам диагностики специалист принимает решение о дальнейшей методике лечения, которая позволяет сохранить беременность.
Норма длины шейки матки по неделям
| Неделя беременности | Длина шейки матки |
|---|---|
| С 16 по 20 неделю | В пределах 40-45 мм |
| 21 по 28 | 35-40 мм |
| С 29 по 36 | 30-35 мм |
Также на УЗИ определяется степень зрелости шейки матки, в заключении данный показатель оценивается в баллах.
Таблица критериев, по которым оценивается зрелость шейки матки
| Критерий | 0 баллов | 1 балл | 2 балла |
|---|---|---|---|
| Структура шейки матки | Плотна | Шейка матки мягкая, уплотнение прощупывается в области внутреннего зева | Мягкая |
| Длина шейки матки, сглаженность | Более 20 мм | От 10 до 20 мм | Менее 10 мм или полностью сглажена |
| Насколько закрыт цервикальный канал | Закрыт, но пропускает не более кончика пальца | Канал шейки матки пропускает один палец, однако, внутренний зев закрыт | Канал шейки матки пропускает два пальца, если орган сглажен, в канал входит более двух пальцев |
| Положение шейки матки | В направлении назад | В направлении вперед | Посередине |
Каждый критерий оценивается соответствующим количеством баллов, которые суммируются. Результаты выглядят следующим образом:
- от 0 до 3 – незрелая шейка матки;
- от 4 до 6 – не в полной мере зрелая шейка матки, развивающаяся истмико-цервикальная недостаточность;
- от 7 до 10 – полностью созревшая шейка матки.
В здоровом состоянии до 37 недели шейка матки должна находиться в незрелом состоянии, а переходить в состояние зрелой лишь перед началом родов. Важно учитывать, что неспособность шейки матки трансформироваться в зрелое состояние также расценивается, как патология, нуждающаяся в наблюдении специалиста и коррекции состояния беременной. Вполне вероятно, что женщине будет предложено родоразрешение путем кесарева сечения.
Если УЗИ указывают пограничные результаты обследования и фиксируются симптомы преждевременных родов, беременной назначают повторное обследование – ультразвуковую диагностику, чтобы подтвердить диагноз и предпринять соответствующую коррекцию.
- Если длина шейки матки менее 1 см, роды могут начаться на 32 неделе.
- При длине шейки матки от 1 до 1,5 см роды наступают в 33 недели.
- При длине шейки матки от 1,5 до 2 см продолжительность беременности сокращается до 34 недель.
- Если длина шейки матки от 2 до 2,5 см, роды начинаются в 36 недель.
Что делать при ИЦН
Прежде всего, нужно оценить результаты обследований и определить дальнейшую схему профилактических и терапевтических мероприятий. Короткая шейка матки относится к патологиям, которых при должном внимательном отношении и проведении профилактических мероприятий можно избежать. Для этого необходимо:
- своевременно посещать гинеколога, ведь только при осмотре можно выявить первые признаки патологии и назначить лечение;
- если для зачатия неблагоприятный момент, нужно использовать надежные методы контрацепции;
- важно планировать беременность, это, в первую очередь, касается женщин, у которых случались выкидыши.
Лечение
Во многом успех и отсутствие проблем во время вынашивания малыша при короткой шейке матки зависят от приложенных усилий и внимания самой женщины. Важно не пропускать визиты к гинекологу, больше отдыхать, чтобы исключить вероятность повышения тонуса матки. Необходимо носить бандаж и исключить физические нагрузки. Эти несложные профилактические меры значительно снижают риск преждевременных родов.
Если изменения в строении шейки матки незначительные, назначается консервативная терапия. Для этого прописывается курс препаратов, которые нормализуют физиологическое состояние матки, снимают симптомы тонуса. Лечение может проводиться таблетками или в виде капельниц.
Если причина патологии в нарушении гормонального фона – переизбытке мужских гормонов – назначаются препараты, которые нормализуют состояние женщины.
Если после курса терапии улучшения не зафиксированы или патологическое состояние вызвано механическим воздействием на шейку матки, назначается хирургическая коррекция или цервикальный серкляж. Процедуру проводят под внутривенной или эпидуральной анестезией, на шейку матки накладываются специальные фиксирующие швы, которые удерживают плод. Коррекцию проводят в период с 17 по 21 неделю. После процедуры пациентка 2-3 недели находится на стационарном лечении под наблюдением врача и ей проводят терапию спазмолитическими препаратами, чтобы избежать повышения тонуса матки. Если обнаружена патогенная микрофлора или симптомы инфекции, назначают курс антибактериальными препаратами, которые разрешены в период беременности. После выписки пациентка обязана каждые две недели посещать гинеколога, который следит за состоянием шейки матки. Каждый месяц у беременной берут бактериологический посев и мазок на выявление патогенной микрофлоры. На 37 неделе женщину госпитализируют для подготовки к родам и обязательно снимают швы, чтобы во время родов они не повредили шейку матки.
Примечание: если отошли околоплодные воды и начинается родовая деятельность, швы нужно снять немедленно, независимо от срока беременности.
Если диагноз «короткая шейка матки» отягощается сопутствующей инфекцией или по другим причинам хирургическое вмешательство запрещено, проводят нехирургический серкляж. На шейку матки одевают специальное маточное кольцо – акушерский пессарий. Проводить процедуру можно на сроке беременности не менее 5 недель. Пессарий выполняет функцию своеобразного бандажа, который поможет уменьшить давление на ослабленную шейку матки, предохраняет плод от заражения инфекцией, а также сохраняет серную пробку.
Акушерский пессарий требует регулярной обработки, ее проводят через каждые две-три недели. При сроке 37-38 недель медицинская конструкция снимается.
Роды при ИЦН
Короткая шейка матки накладывает определенные особенности на протекание родовой деятельности. Истмико-цервикальная недостаточность вызывает следующие процессы:
- на начальном этапе родовой деятельности у беременной наблюдается раскрытие шейки матки на 3-4 см, обычно такое раскрытие фиксируется уже в активной фазе родов;
- когда начинаются активные, регулярные схватки, шейка матки раскрывается гораздо активнее, чем в здоровом состоянии, — на 1 см в 1,5-2 часа;
В результате роды проходят и заканчиваются намного быстрее, врачи выделяют два типа родов:
- быстрые – у первородящихся менее шести часов, у повторнородящих приблизительно четыре часа;
- стремительные – у первородящих роды заканчиваются менее чем за четыре часа, а у повторнородящих за 2 часа.
Примечание: таким образом, короткая шейка матки оценивается гинекологами как серьезное, патологическое состояние, требующее немедленной коррекции и устранения. Предпочтение сегодня врачи отдают менее инвазивному методу терапии – введению акушерского пессария.
Секс при короткой шейке матки
Интимные отношения во время беременности, как и ультразвуковое исследование при помощи датчиков, не может стать причиной выкидыша или начала преждевременных родов. Однако при диагностике истмико-цервикальной недостаточности супругам лучше воздержаться от интимной близости или соблюдать предельную осторожность, чтобы не усложнить течение патологического процесса.
Лишить беременную интимной близости нельзя, так как с увеличением размеров матки замедляется отток крови от половых органов, а это вызывает нарастание либидо. Нормализовать кровоток в области малого таза, матки, а также активизировать кровоснабжение плода можно только с помощью интимной разрядки будущей мамы. Половой акт, прерванный до достижения оргазма, негативно сказывается на эмоциональном состоянии женщины, приводит к нарушениям сна, раздражительности и застою венозной крови в области органов малого таза.
Главные рекомендации:
- половой акт должен быть спокойным;
- проникновение не должно быть глубоким, это исключит вероятность травмирования шейки матки;
- у полового партнера не должно быть никаких инфекций, в противном случае нужно использовать презерватив;
- во время интимной близости нужно исключить давление на область живота мамы, главный критерий выбора позы – женщине должно быть удобно;
- сокращения мышечного слоя матки во время оргазма не могут спровоцировать повышение тонуса матки;
- в сперме содержатся вещества, способствующие размягчению шейки матки, по этой причине семяизвержение во влагалище до 35 недели беременности запрещено;
- во время анального секса нужно использовать презерватив или лубрикант, не желательно использовать это же самое средство защиты для продолжения полового акта и проникновения во влагалище, это может стать причиной инфицирования плода, заражения околоплодных оболочек и их разрыву раньше установленного срока.
Примечание: во время беременности женщины часто сталкиваются с такой проблемой, как набухание геморроидальных узлов, в этом случае велик риск их травмирования и инфицирования. Чтобы избежать неприятного дискомфорта, необходимо отказаться от анального секса.
Во время беременности не стоит полагаться на собственные ощущения, особенно при диагностировании короткой шейки матки и истмико-цервикальной недостаточности. Важно обо всех непонятных изменениях в состоянии здоровья ставить в известность гинеколога. Своевременно проведенный осмотр, обследование, назначенная терапия помогут избежать многих осложнений и неприятных последствий во время родов.
po-beremennosti.ru
Роды — от предвестников до рождения
 Роды — это, прежде всего, НОРМАЛЬНЫЙ ФИЗИОЛОГИЧЕСКИЙ ПРОЦЕСС. Не болезнь, не кошмар, а самый светлый момент в жизни — рождение НОВОГО человека! Что же предшествует началу этого события? Поговорим о предвестниках родов.
Роды — это, прежде всего, НОРМАЛЬНЫЙ ФИЗИОЛОГИЧЕСКИЙ ПРОЦЕСС. Не болезнь, не кошмар, а самый светлый момент в жизни — рождение НОВОГО человека! Что же предшествует началу этого события? Поговорим о предвестниках родов.
• Первым предвестником является опускание живота. В 36-38 недель беременности дно матки стоит максимально высоко, женщина может чаще ощущать сердцебиение, одышку, изжогу, немного тяжелее дышать. Потом вдруг ей становится легче, и это означает, что живот опустился. Как правило, это происходит за две недели до родов, но может и за 2-3 дня. У повторнородящих этот предвестник может отсутствовать.
• Второй предвестник — могут начаться ложные схватки.
Схватка — периодическое напряжение мышцы матки, сопровождающееся болезненными ощущениями. В ответ на боль беременной женщине (да и любому человеку) хочется затаиться, зажаться. Дыхание становится поверхностным, учащается. Необходимо расслабиться и начать дышать медленно и спокойно.
Папы, если мама вас ночью толкает или днем звонит на работу и кричит, что «НАЧАЛОСЬ», вы отвечаете: «СПОКОЙНО! ДЫШИ медленно и тихо». В ответ на любую боль беременная женщина должна дышать. Почему? Когда схватка начинается, пережимаются сосуды, которые несут малышу кровь. И если женщина напрягается, начинает себя жалеть, не дышит, она сама перекрывает ребенку кислород. Поэтому вашей первой мыслью, когда начинается схватка, должна быть мысль о том, что надо дышать, чтобы дышал малыш!
Схватки могут быть и ложными. Часто женщины спрашивают, как не перепутать, не пропустить начало родов. Если живот заболел ночью, но при этом вы можете дремать, это точно не роды. Когда наступят роды, спать не получится. Если схватки начались днем, можно выпить 2 таблетки но-шпы, встать под душ, правильно подышать. Если после этого все прошло, то это не роды. Если же схватки нарастают, несмотря на предпринятые действия, то начались роды.
• Третий предвестник — отхождение слизистой пробки.
Она находится в шейки матки всю беременность и предохраняет малыша от инфекции. За несколько дней до родов пробка отходит. Это означает, что шейка начала укорачиваться, т. е. идет подготовка к родам. Чаще отхождение происходит за 2-3 дня до начала родов (в роддом ехать не надо!), но бывает и за неделю или непосредственно перед родами. Выглядит пробка как слизистое образование, может быть темно-красной, коричневой или прозрачной с прожилками крови.
• Четвертый предвестник — пробуждение инстинкта «гнездования».
Ожидая потомство, птицы вьют гнездо, кролики дергают пух. Активность повышается и у нас примерно за 12 часов до начала процесса.
• Пятый предвестник — расстройство желудка («крутит» живот).
Бывает нечасто, порой путают этот признак с отравлением. За 2-3 дня может снизиться вес на величину от 500 до 1000 граммов. Организм «чистится», естественным путем готовится к родам.
Как могут начинаться роды
Первый вариант — начинаются схватки и если их периодичность каждые пять минут, надо выезжать в родильный дом.
Второй вариант — отходят или подтекают воды, если они прозрачного цвета, собираемся и едем в родильный дом в течение одного часа. Если воды не прозрачные, а зеленого или коричневого цвета, то сразу собираемся и едем в родильный дом.
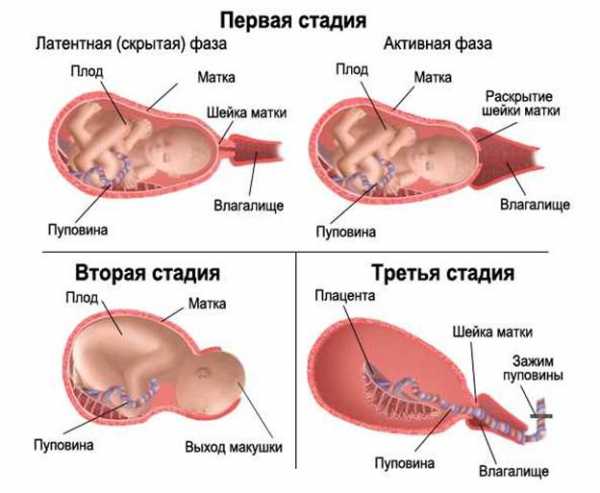
Роды делятся на три периода
Первый называется периодом раскрытия. Признаками начала первого периода являются регулярные схватки, приводящие к структурно-морфологическим изменениям шейки матки (укорочение, сглаживание, раскрытие). Это самый продолжительный период родов. У первородящих он продолжается 10-11 часов, а у повторнородящих 6-7 часов.
Под воздействием сокращений мышцы матки (схватки) происходит раскрытие шейки матки. На основании оценки длительности, частоты, интенсивности схваток, маточной активности, темпа раскрытия шейки и продвижения головки во время первого периода родов выделяют три фазы.
Первая фаза неактивная начинается с регулярных схваток и продолжается до 4 см раскрытия маточного зева. Она длится до 6,5 ч у первородящих и до 5 часов у повторнородящих.
Вторая фаза активная — характеризуется усилением родовой деятельности. Продолжается от 1,5-3 часов. Шейка матки открывается до 8 см.
Третья фаза — фаза замедления. После открытия шейки матки на 8 см, происходит незначительное снижение силы схватки и увеличение интервалов между ними. Продолжительность этого периода от 40 минут до 2 часов. Отдельно ее мы рассматривать не будем, так как поведение женщины в этот период не меняется.
Шейка матки должна раскрыться на 10 см. Скорость раскрытия меняется в зависимости от фазы. На скорость раскрытия влияют разные факторы: положение тела, сила схватки, правильное дыхание, гормональные особенности организма.
В неактивной фазе родов схватки не сильные, по 15-20 секунд, интервал 7-10 минут. В это время шейка матки укорачивается и сглаживается.
Начинается схватка—ДЫШИМ спокойно, медленно, тихо. Закончилась — отдыхаем. В этот период лучше находиться в вертикальном положении: ходить, стоять. Плодный пузырь и голова малыша давят на шейку матки и ускоряют ее раскрытие.
Если муж рядом, его задача — ОТВЛЕКАТЬ жену на отдыхе разговорами, так время бежит быстрее. Папы, пока супруга беседует с вами на отдыхе и улыбается, это латентная (неактивная) фаза родов.
На протяжении первого периода родов врач приходит и производит влагалищный осмотр, контролирует ситуацию, смотрит, на сколько сантиметров открылась шейка матки. Раскрытие измеряется пальцами: каждый палец соответствует 2 см, 2 пальца — 4 см, 3 — 6 см и т. д. У врача на кончиках пальцев находятся «глаза», и задача женщины не мешать осмотру, полностью расслабиться, спокойно дышать по первому или второму варианту. Если муж рядом, то в это время ему лучше выйти и немного отдохнуть.
Постепенно схватки усиливаются, а интервалы между ними сокращаются. Когда шейка открывается на 4 см, начинается активная фаза родов. Схватка — 40-50 секунд, интервал — 3-4 минуты. Схватки становятся более болезненными, скорость раскрытия маточного зева возрастает, и ранее описанное дыхание перестает столь же эффективно помогать. Тогда начинаем ДЫШАТЬ: глубокий вдох носом, живот надуваем, а далее медленный, длинный, плавный и шумный выдох через рот.
В активной фазе родов обычно изливаются околоплодные воды. Если это произошло до начала родовой деятельности (схваток), то отхождение вод считается преждевременным, если в латентной фазе — ранним.
Если при открытии шейки матки на 8 см околоплодные воды не отошли, то говорят о чрезмерной плотности плодного пузыря. Тогда врач производит вскрытие плодного пузыря. В отдельных случаях, например при повышении артериального давления, эта процедура может быть проведена раньше, при раскрытии шейки на 4 см. После отхождения вод сила схваток немного уменьшается, а примерно через 10-20 минут вновь возрастает.
Роль папы в этом периоде такова: когда начинается схватка, следить, чтобы мама дышала правильно, при необходимости напоминать ей об этом. Если схватки стали сильнее и женщина начинает уставать или жалеть себя, то нужно начать дышать вместе с ней, поддерживая ее таким образом. Если папа дышит, мама обязательно будет дышать за ним! Папа — это главный «маневровый паровоз».
В перерывах между схватками необходимо следить за тем, чтобы мама максимально эффективно расслаблялась, ОТДЫХАЛА, экономила и восстанавливала силы к следующей схватке. Женщина вполне реально может расслабиться между схватками так, что успевает подремать, а это уже высший пилотаж расслабления!
ПАПЕ НЕЛЬЗЯ жалеть маму, смотреть на нее сочувствующим взглядом. Все эти эмоции, как бы вы ни переживали, необходимо держать при себе. В противном случае женщина перестает эффективно работать, сдается, а страдает от этого, в первую очередь, малыш. ПАПЕ НАДО маму хвалить, подбадривать, поддерживать, работать вместе с ней!
Если схватки сильные, частые, родовая деятельность хорошая и есть возможность использовать в родах воду (ванну, джакузи или душ), обязательно сделайте это. На схватке направляем душ на живот, на отдыхе льем на плечи. Если муж рядом, то он может это сделать. Вода способствует более быстрому открытию шейки матки и вместе с дыханием является хорошим средством естественного обезболивания родов. В воде женщина проводит чаще от 30 минут до 1,5 часа и, правильно дыша, «делает» полное открытие шейки матки.
Если схватки несильные, родовая деятельность вялая, то ни о каком душе не может быть и речи. Если вы устали стоять, можно расположиться на кровати в коленно-локтевом положении. Можно сесть на мяч, бинбег. Если хочется пить, пьем по глотку. Если жарко, можно смочить полотенце холодной водой и в перерывах между схватками обтирать им лицо, грудь. Может появиться озноб, так как тратится большое количество энергии. Если губы пересохли, увлажните их гигиенической помадой. Если сил совсем мало, можно дышать лежа на боку.
Иногда в конце первого периода родов могут возникнуть рефлекторная тошнота и рвота. Это означает, что шейка матки открывается и первый период близится к завершению и совсем скоро мы перейдем ко второму этапу родов.
Второй период — период изгнания. К схваткам присоединяются потуги. Потуга отличается от схватки тем, что к рефлекторному непроизвольному сокращению мышц матки присоединяется рефлекторное сокращение мышц брюшного пресса, диафрагмы, тазового дна. Сила потуг может произвольно регулироваться рожающей женщиной. Малыш начинает поворачиваться и опускаться вниз по родовым путям, этот процесс длится от 20 минут до 2 часов. Почему же такая большая разница во времени? Это зависит от нескольких факторов:
- Размеры таза женщины. Всем в женской консультации врач измеряет его специальным инструментом — тазомером. Если таз узкий, период изгнания может затянуться.
- Размеры малыша. Малыш с большим весом опускается немного медленнее.
- Сила схватки. Сильные схватки, некрупный малыш, хороший таз — отличное сочетание, сама природа помогает нам!
- Вставление головки. Идеальный вариант, когда ребенок опускается затылком кпереди, а лицом и наименьшим своим размером к крестцу. Подбородок малыша лежит на груди, а голова вытягивается по форме родового канала, кости черепа заходят одна на одну. Если происходит незначительное разгибание головы или ребенок идет лицом кпереди, то процесс опускания затягивается.
НА ЭТИ ФАКТОРЫ МЫ ПОВЛИЯТЬ НЕ В СИЛАХ! Но на перечисленные ниже — МОЖЕМ!
- Положение тела. Лучше всего в этот период приседать, широко раздвинув ноги и не отрывая пяток от пола. В таком положении малышу максимально комфортно опускаться. Можно также «висеть» на папе, сидеть на судне. Какое положение лучше занять в данное время, подскажет врач после очередного осмотра. Возможно, он скажет лежать и тянуть на себя широко раздвинутые ноги или, лежа на боку, тянуть на себя согнутую ногу. Прислушайтесь к себе и займите комфортное для вас положение.
- Дыхание. Самое главное — ускорить процесс сможет только сама женщина. На максимально длинном выдохе необходимо МАКСИМАЛЬНО расслаблять ягодицы, промежность, влагалище. И если мы дышим правильно, животом, делая хороший глубокий вдох, то диафрагма сверху начинает подталкивать малыша, помогая ему опуститься. Если в конце длинного выдоха непроизвольно захотелось тужиться, не страшно, но специально тужиться НЕЛЬЗЯ!
Как же понять, что начались потуги? Опускаясь, ребенок головой начинает давить на прямую кишку, и во время схватки появляется ощущение, что хочется в туалет. Акушерка по выдоху понимает, что начались потуги — на выдохе вырывается характерный звук, непроизвольное подтуживание (женщина кряхтит).
Если в конце первого периода вы были в душе, то на потугах из душа надо выйти.
Схватки становятся максимально сильными, их продолжительность может увеличиться до 60-90 секунд. Это максимальное время и, если вдуматься, не такое уж длительное, учитывая тот факт, что между схватками ВСЕГДА ЕСТЬ ОТДЫХ.
Самый короткий отдых тоже длится около минуты, но за это время вполне можно успеть отдохнуть, если УМЕТЬ это делать.
Это время можно сравнить с МАРШ-БРОСКОМ: финиш уже виден, сил почти нет, но надо РАБОТАТЬ!
Итак, начинается схватка — приседаем, ДЫШИМ, делая МАКСИМАЛЬНО длинный выдох, и на нем малыш постепенно опускается все ниже и ниже, продвигаясь к выходу. Если стало ОЧЕНЬ БОЛЬНО и непроизвольно ХОЧЕТСЯ КРИКНУТЬ, то ДЫШИМ и начинаем ГУДЕТЬ! Гудим букву У-У-У низким голосом. Это помогает не фиксироваться на боли, отвлекаться от нее и способствует лучшему расслаблению мышц тазового дна.
Роль папы в этом периоде очень важна. Он ставит стул перед спинкой кровати, садится на него и, когда начинается схватка, берет маму под мышки. Опуская ее вниз, между своих ног, помогает ей присесть (ноги широко раздвинуты, пятки не отрывать), дышит и гудит вместе с ней. Между схватками поднимает маму, чтобы она могла облокотиться на спинку кровати и отдохнуть. Если женщина хочет, можно обтереть лицо холодным полотенцем, сделать один глоток воды. Передохнув, снова начинаем РАБОТАТЬ!
В какой-то момент ребенок опустится на тазовое дно и начнет показываться из влагалища. Тогда, в перерыве между схватками, акушерка помогает женщине перебраться на специальное родильное кресло, где она и будет принимать роды.
В этот момент врач спрашивает папу, хочет ли тот остаться. Папа смотрит на маму, мама — на папу: «Ну как, ты не против?» И если папа говорит, что он хотел бы уйти, мама не должна задерживать его, как бы ей ни хотелось, чтобы муж остался. И наоборот, если мама просит мужа выйти, как бы ни хотелось папе остаться, он должен выполнить просьбу жены. Если папа остался, стоять он будет за головой у мамы.
Начинается САМЫЙ ГЛАВНЫЙ МОМЕНТ РОДОВ. Именно его чаще всего показывают в художественных фильмах, и там, по сценарию, обычно женщине положено кричать. Но с теми, кто прошел курсы или хорошую подготовку, этого чаще всего не происходит. Здесь кричать уже некогда, надо продолжать работать — тужиться изо всех сил на низ, выталкивая ребенка. А чтобы к этому моменту остались силы, их надо было беречь и очень экономно расходовать.
Женщина лежит на специальном родильном кресле (рахмановская кровать), упираясь ногами в подставки. Сбоку от кресла находятся ручки, которые необходимо тянуть на себя. Между ног роженицы стоит акушерка, сбоку — врачи: акушер-гинеколог и педиатр.
Если вы когда-нибудь задумывались, в каком положении легче рожать, то в соответствии с законами физики легче это делать вертикально. Ребенку в таком случае легче продвигаться сверху вниз, ему помогает земное притяжение. Если роженица лежит на кровати, пусть и специальной, родильной, ребенок идет снизу вверх.
По легенде первую женщину в родах «положил» король Людовик XIV. Королю захотелось посмотреть, как рожает его фаворитка, и с тех пор роды начали принимать в горизонтальном положении. По другой легенде первый сидячий стульчик тоже придумал мужчина (раньше мамы рожали, сидя на коленях у пап, т.е. вертикально). В Голландии в XIX веке в приданое невесты входил такой «родовой» стул.
Тужиться надо будет только на схватке. Когда она начинается, мы говорим об этом акушерке и начинаем РАБОТАТЬ. Чтобы это сделать правильно и максимально эффективно, надо знать некоторые маленькие хитрости.
Первая хитрость: максимально глубокий вдох делаем через нос, при этом надуваем живот, в результате чего диафрагма опускается вниз и сверху начинает давить на дно матки.
Вторая хитрость: закрываем голосовую щель, чтобы все «полезное» давление пошло на дно матки и помогало продвигать малыша вниз. Закрыть голосовую щель можно, сознательно «склеив» горло. Если это получилось, то выдох с открытым ртом сделать не получится. Врач, который стоит рядом, в случае необходимости, помогая женщине, прижмет ее подбородок к груди, чтобы рефлекторно напряглись мышцы брюшного пресса.
Третья хитрость: в момент, когда тужимся, перекрывая голосовую щель, необходимо изо всех сил напрягать брюшной пресс (если вы его когда-нибудь «качали», то это здесь пригодится) и делать то, что обычно делают при дефекации — тужиться изо всех сил! В низу живота ОЧЕНЬ СИЛЬНО ДАВИТ, на это давление мы и РАБОТАЕМ — тужимся как можно сильнее. Давление начинает УСИЛИВАТЬСЯ, при этом нельзя бросать работу или стараться вполсилы.
Собираем все-все свои силы, не думаем о себе, думаем только о ребенке — ему сейчас гораздо тяжелее, ему необходима наша помощь!
Схватка, как мы помним, длится около минуты, и за это время необходимо потужиться 3 раза.
Общая схема наших действий будет выглядеть так
Заболел живот (началась схватка) — беремся за ручки, тянем их на себя, ногами отталкиваемся. Делаем максимально глубокий вдох, закрываем голосовую щель, подбородок прижимаем к груди и, напрягая брюшной пресс, задерживая дыхание, тужимся изо всех сил как можно дольше. Смотрим на акушерку, слушаем ее и делаем все, что она говорит.
Тужиться, не выдыхая, необходимо не менее 15 секунд, а можно и дольше. Когда закончится кислород, делаем плавный, но быстрый выдох и снова глубокий вдох — тужимся как можно дольше. И так 3 раза подряд. Нельзя выдыхать резко, так как ребенок «уходит» назад.
Когда схватка закончится, отпускаем ручки, дышим спокойно, стараемся максимально расслабиться и восстановить силы к следующей схватке. Сколько будет таких «подходов», 2 или 5, зависит только от женщины, от того, как она будет работать.
Если получается не очень хорошо, то акушерка может разрезать промежность. Делается это во время потуг и на фоне давления, женщиной не ощущается. Разрез может быть сделан по рекомендации окулиста, при анатомически высокой промежности или если у ребенка урежается сердцебиение.
В определенный момент, когда у ребенка происходит прорезывание головки, акушерка говорит маме не тужиться, дышать часто, поверхностно, как собачка, — это еще один вариант дыхания, необходимый в родах.
После рождения головки она сама поворачивается в одну или другую сторону, и необходимо еще раз максимально сильно потужиться, чтобы родить плечики. Рождению всего остального тельца помогает акушерка. Обязательно смотрите, как рождается ваш ребенок, это очень помогает, придает силы.
И вот она, долгожданная встреча, и вот награда за труд — акушерка кладет на грудь ваше маленькое и долгожданное чудо! Малыш начинает знакомиться с этим миром.
Рождение — тяжелый труд для ребенка. Родившись, он кричит, и не думаю, что это радостный крик, он устал, не понимает, что с ним происходило, и где он сейчас находится. Хорошо ему было в уютном домике, где его теплая норка, и почему здесь так светло и шумно. Это мы с вами радуемся окончанию родов, а ребенку еще надо почувствовать, что мир, в который он пришел, добрый. И задача родителей создать ему условия, максимально похожие на те, что были у мамы в животе.
Малыш привык к звукам сердца, к теплу и к защищенности. Очень важно положить его к маме на грудь, к знакомым звукам сердца, согреть, сказать что-нибудь, поздравить с днем рождения, ведь голоса его родителей для него знакомые и родные. Немного отдохнув, новорожденный ребенок сам способен найти мамину грудь и начать получать молозиво, и эти первые капли необходимы для его будущего здоровья и успешной организации естественного вскармливания.
После рождения ребенок начинает адаптироваться к жизни в новых условиях. Плач является единственным способом общения с миром… и родители, ухаживая за малышом, удовлетворяя все его потребности в еде, тепле, комфорте, дают ему почувствовать себя защищенным, а значит, новый мир для ребенка выглядит добрым и дальше он растет уверенным в себе, так как чувствует, что его любят.
Через минуту после рождения врач-неонатолог оценивает состояние здоровья ребенка и ставит первую в его жизни оценку. Здоровье малыша оценивается по общепринятой шкале Апгар, по пяти параметрам: дыхание, сердцебиение, мышечный тонус, цвет кожных покровов и реакция на раздражители, или рефлексы, по 2 балла на каждый. Наивысший балл, соответственно, равен 10, ставится редко. Хорошей считается оценка от 7 до 9. Вторая оценка ставится еще через пять минут.
Но роды еще не закончились: после рождения малыша у мамы начался третий период родов — последовый (рождение детского места). Это происходит через 10-15 минут. Через плаценту ребенок дышал и питался во время беременности. Слово «плацента» переводится как «лепешка», она и по внешнему виду похожа на нее, весит около 500 граммов. Рождение плаценты — несложный для женщины момент в родах, необходимо только еще раз потужиться. Многие роженицы в дальнейшем про него вообще забывают. Еще два часа женщина находится в родильном зале: ее осматривают, на живот кладут лед и груз с целью профилактики кровотечения.
Малыша осматривает неонатолог, акушерка моет его, взвешивает и обрабатывает пуповину. Далее его приносят к маме и первый раз прикладывают к груди. Потом папа может взять ребенка на руки и ходить с ним, знакомиться и разговаривать. Неважно, что вы говорите малышу, главное, что говорите с любовью, а голос ваш он уже знает.
На этом роды заканчиваются. Общая их продолжительность может составлять от 8 до 14 часов, начиная от момента начала первой схватки или с момента отхождения вод. Сколько бы они ни длились, если вы работаете (дышите, отдыхаете и снова дышите), вы помогаете этому процессу, т. е. сокращаете его. Если же вы решили, что роды — это стихийный процесс и управлять им нельзя, а можно только мучиться и страдать, в то время как помогать будут другие, то ни о каком скором окончании родов и хороших воспоминаниях не может быть и речи!
Когда мы приезжаем в родильный дом, САМАЯ ГЛАВНАЯ мысль должна быть о ребенке! Разговаривайте с ним во время минут отдыха, поглаживая живот, думайте о нем. Я ДОЛЖНА ДЫШАТЬ, чтобы ДЫШАЛ МОЙ МАЛЫШ! Должна работать и ПОМОГАТЬ ЕМУ!
На эту тему Вы также можете почитатьrybelm.ru

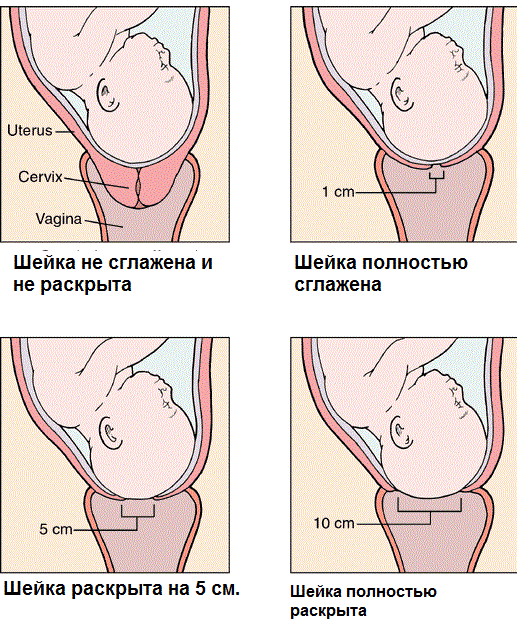
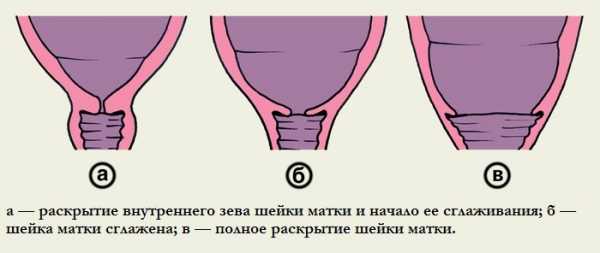 Если наружный зев закрыт или пропускает только кончик пальца — шейка считается не готовой (0 баллов). Если наружный зев открылся, а внутренний остается сомкнутым, то это оценивают в 1 балл. Если же канал свободно пропускает 2 пальца за внутренний зев, то ставится 2 балла.
Если наружный зев закрыт или пропускает только кончик пальца — шейка считается не готовой (0 баллов). Если наружный зев открылся, а внутренний остается сомкнутым, то это оценивают в 1 балл. Если же канал свободно пропускает 2 пальца за внутренний зев, то ставится 2 балла.

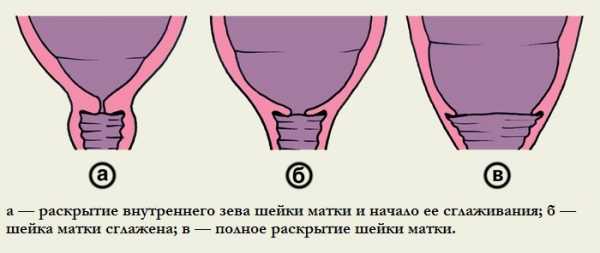 Если наружный зев закрыт или пропускает только кончик пальца — шейка считается не готовой (0 баллов). Если наружный зев открылся, а внутренний остается сомкнутым, то это оценивают в 1 балл. Если же канал свободно пропускает 2 пальца за внутренний зев, то ставится 2 балла.
Если наружный зев закрыт или пропускает только кончик пальца — шейка считается не готовой (0 баллов). Если наружный зев открылся, а внутренний остается сомкнутым, то это оценивают в 1 балл. Если же канал свободно пропускает 2 пальца за внутренний зев, то ставится 2 балла.

 Роды — это, прежде всего, НОРМАЛЬНЫЙ ФИЗИОЛОГИЧЕСКИЙ ПРОЦЕСС. Не болезнь, не кошмар, а самый светлый момент в жизни — рождение НОВОГО человека! Что же предшествует началу этого события? Поговорим о предвестниках родов.
Роды — это, прежде всего, НОРМАЛЬНЫЙ ФИЗИОЛОГИЧЕСКИЙ ПРОЦЕСС. Не болезнь, не кошмар, а самый светлый момент в жизни — рождение НОВОГО человека! Что же предшествует началу этого события? Поговорим о предвестниках родов.